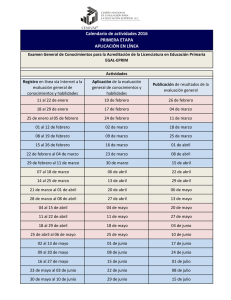
1 SOGC
Anuncio

TEMA 1 Sistema Obligatorio de Garantía de la Calidad en Salud (SOGC) Autor:LeventeGyori/shutterstock.com INTRODUCCIÓN El Sistema General de Seguridad Social en Salud de Colombia (SGSSSC, Ley 100/1993), cuenta con el Sistema Obligatorio de Garantía de Calidad de la Atención en Salud (SOGCS), el cual se encuentra regulado por el Decreto 1011 de 2006 y cuyo campo de aplicación, incluye la totalidad de los partícipes del proceso de atención en salud en el territorio nacional. Las características fundamentales del SOGCS son: accesibilidad, oportunidad, seguridad, pertinencia y continuidad, es decir, todas las políticas, procesos y prácticas de este sistema deben ajustarse a estos principios. La Prestación de Servicios de Salud en Colombia se encuentra reglamentada por la Política Nacional de Prestación de Servicios de Salud, obedeciendo a la Ley 1122 de 2007 y sus decretos reglamentarios, cuyo principal objetivo es garantizar el acceso y la calidad de los servicios, optimizar el uso de los recursos, promover los enfoques de atención centrada en el usuario y lograr la sostenibilidad financiera de las Instituciones Prestadoras de Servicios de Salud Públicas. ¿Qué es la Calidad de la Atención en Salud? El Decreto 1011 de 2006 establece la Calidad de la Atención en Salud como “la provisión de servicios de salud a los usuarios individuales y colectivos de manera accesible y equitativa, a través de un nivel profesional óptimo, teniendo en cuenta el balance entre beneficios, riesgos y costos, con el propósito de lograr la adhesión y satisfacción de dichos usuarios” (1), ¿Qué son servicios de salud? Conjunto de recursos, insumos, procesos y procedimientos organizados y autorizados con el objeto de prevenir las enfermedades, promover, mantener, recuperar y/o rehabilitar la salud de las personas (excluye educación, vivienda, protección, alimentación y apoyo a la justicia) (2). ¿Cuál es la actual estructura de los servicios de salud? Con el objeto de facilitar la organización de los servicios de salud y permitir la incorporación al Registro Especial de Prestadores de Servicios de Salud -REPS- de manera homologada, se establece la siguiente estructura de los servicios de salud: grupo, servicio, modalidad, telemedicina (2). ¿Cuáles son los componentes del SOGC? Se definen como componentes del SOGC para los prestadores de servicios de salud y entidades administradoras, los siguientes: 2 • Sistema Único de Habilitación (SUH). Resolución 2003/2014. • Auditoría para el Mejoramiento de la Calidad (PAMEC). Resolución 1043/2006. • Sistema Único de Acreditación en Salud (SUA). Resoluciones 1445/2006 y 0123/2012. • El Sistema de Información para la Calidad (SIC). Resolución 1446/2006. ¿QUÉ ES EL SISTEMA ÚNICO DE HABILITACIÓN? Consiste en la evaluación externa, de carácter gubernamental y obligatorio, orientado a garantizar las condiciones mínimas de seguridad, de manejo del riesgo y de dignidad para los usuarios, sin las cuales no se pueden ofrecer ni contratar servicios de salud, cuya vigilancia es de la competencia del Estado, específicamente de las Direcciones Territoriales de Salud (2). La habilitación es de carácter obligatorio para: a. Las Instituciones Prestadoras de Servicios de Salud. b. Los profesionales independientes de salud. c. Los servicios de transporte especial de pacientes. d. Las entidades con objeto social diferente a la prestación de servicios de salud, que por requerimientos propios de su actividad, brinden de manera exclusiva servicios de baja complejidad y consulta especializada, que no incluyan servicios de hospitalización ni quirúrgicos (2). Condiciones que deben cumplir los Prestadores de Servicios de Salud para habilitar servicios Los Prestadores de Servicios de Salud, para su entrada y permanencia en el Sistema Obligatorio de Garantía de Calidad de la Atención en Salud, deberán cumplir las siguientes condiciones: 1. Capacidad técnico/ administrativa. 2. Suficiencia patrimonial y financiera. 3. Capacidad tecnológica y científica (2). Autoevaluación de las condiciones de habilitación La autoevaluación consiste en la verificación del cumplimiento de las condiciones de habilitación definidas en el Manual de Habilitación de Prestadores de Servicios de Salud, y el reporte del resultado de la misma, en el Registro Especial de Prestadores de Servicios de Salud (REPS). 3 Trámite para la inscripción en el Registro Especial de Prestadores de Servicios de Salud 1. Realizar la autoevaluación y diligenciar el formulario establecido en el Registro Especial de Prestadores de Servicios de Salud (REPS) para tal fin. 2. Ingresar al enlace de formulario de inscripción disponible en el aplicativo del Registro Especial de Prestadores de Servicios de Salud (REPS) publicado en la página Web de la Entidad Departamental o Distrital de Salud de la jurisdicción en donde se encuentre ubicado el prestador, diligenciar la información allí solicitada y proceder a su impresión. 3. Presentar y radicar el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud con los soportes definidos en el Manual de Habilitación de Prestadores de Servicios de Salud, ante la Entidad Departamental o Distrital de Salud respectiva. 1. Novedades del prestador: a. Cierre del prestador. b. Disolución o liquidación de la entidad. c. Cambio de domicilio. d. Cambio de nomenclatura. e. Cambio de representante legal. f. Cambio del acto de constitución. g. Cambio de datos de contacto (incluye datos de teléfono, fax y correo electrónico). h. Cambio de razón social que no implique cambio de NIT, o creación de una nueva. 2. Novedades de la sede: a. Apertura o cierre de sede. b. Cierre del servicio. c. Cambio de domicilio. d. Cambio de nomenclatura. e. Cambio de sede principal. f. Cambio de datos de contacto (incluye datos de teléfono, fax y correo electrónico). Novedades de los prestadores Con el propósito de mantener actualizada la información del Registro Especial de Prestadores de Servicios de Salud (REPS), los Prestadores de Servicios de Salud, deberán reportar en el formulario de novedades los cambios que se presenten. Se consideran novedades las siguientes: g. Cambio de director, gerente o responsable. h. Cambio de nombre de la sede, que no implique cambio de razón social. i. Cambio de horario de atención. 4 3. Novedades de capacidad instalada: a. Apertura o cierre de camas. b. Apertura o cierre de salas. c. Apertura o cierre de ambulancias. 4. Novedades de servicios: a. Apertura o cierre temporal. b. Cierre definitivo de servicios. c. Apertura o cierre de modalidad. d. Cambio de complejidad. e. Cambio de periodicidad de prestación del servicio. f. Reactivación de servicio. Visita de verificación previa Se requerirá visita de verificación previa para la habilitación de los siguientes servicios: 1. Oncológicos: el proceso de habilitación de los servicios oncológicos por parte del Ministerio de Salud y Protección Social requerirá visita de verificación previa por parte de éste. 2. Para servicios de urgencias, obstetricia, transporte especial de pacientes y medicina estética, de cualquier complejidad y servicios de alta complejidad, se requerirá visita previa por parte de la Entidad Departamental o Distrital de Salud. 5 Autor:MARCELODLT/shutterstock.com 3. Toda nueva Institución Prestadora de Servicios de Salud deberá tener verificación previa de condiciones de habilitación expedida por la Entidad Departamental o Distrital de Salud, que dispondrá de seis (6) meses desde la presentación de la solicitud para realizar la verificación. El Manual de Habilitación de Prestadores de Servicios de Salud Es el instrumento que contiene las condiciones mínimas para que los servicios de salud ofertados y prestados en el país, cumplan con la condición de brindar seguridad a los usuarios en el proceso de la atención en salud. Como consecuencia de lo anterior, el Manual de Habilitación de Prestadores de Servicios de Salud tiene por objeto definir: • Los servicios de salud que pueden ofertar los prestadores de servicios de salud. • Las condiciones de verificación para la habilitación. • Los criterios de habilitación de los servicios de salud en el país. CONDICIONES DE HABILITACIÓN Condiciones de capacidad técnico – administrativa Las condiciones de capacidad técnicoadministrativa, están referidas al cumplimiento de los criterios que se ajustan a la normatividad vigente y a la clasificación de las entidades de acuerdo con la naturaleza jurídica, para la inscripción en el Registro Especial de Prestadores de Servicios de Salud (REPS), la entidad debe anexar el o los siguientes documentos: Certificado de existencia y representación legal • Para las entidades privadas con ánimo de lucro, se debe anexar el certificado de existencia y representación legal vigente, de la principal y de las sedes, expedido por la Cámara de Comercio. • Para las entidades privadas sin ánimo de lucro se debe anexar la resolución que les dio vida jurídica, así como un certificado de existencia y representación legal vigente. • Para las entidades de derecho público se debe anexar: el Decreto, Ley, Acuerdo u Ordenanzas, que les dio vida jurídica. 6 La Entidad Departamental o Distrital de Salud deberá verificar el cumplimiento de estas condiciones, analizando en el documento de creación: • El nombre o razón social de la institución y su concordancia con el nombre o razón social registrada en el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud (REPS). • El nombre de la sede o sedes de la institución y su concordancia con el registrado en el formulario de inscripción en el Registro Especial de Prestadores de Servicios de Salud (REPS). • Las entidades con objeto social diferente a la prestación de servicios de salud, que por requerimientos propios de su actividad, brinden de manera exclusiva servicios de baja complejidad y consulta especializada, que no incluyan servicios de hospitalización ni quirúrgicos, solamente cumplirán con la presentación del certificado de existencia y representación legal y no les serán exigidos los criterios de sistema contable ni de suficiencia patrimonial y financiera. Los servicios prestados por estas entidades no podrán ser ofrecidos en contratación. Sistema contable • Se verificará que la institución cuente con registros contables con las especificaciones definidas en el Plan General de Contabilidad Pública cuando se trate de entidades descentralizadas del orden nacional, y territorial, entidades autónomas y entidades públicas o Plan Único de Cuentas Hospitalario cuando se trate de Instituciones Prestadoras de Servicios de Salud Privadas. • La Institución Prestadora de Servicios de Salud que no cuente con personería jurídica y sea propiedad de una entidad promotora de salud, entidad adaptada, caja de compensación familiar, empresa de medicina prepagada o de otra entidad, sea este o no su objeto social, la demostración de la existencia y representación legal de la institución prestadora de servicios de salud, se hará con el certificado de existencia y representación legal o acto administrativo de creación de la entidad a la cual pertenece, expedido por la autoridad competente. • Las entidades con objeto social diferente además de los requisitos señalados anteriormente, deben cumplir con los requisitos legales de acuerdo con la normatividad vigente respecto a su existencia, representación y naturaleza jurídica, según lo previsto en el Sistema Obligatorio de Garantía de Calidad. Los servicios prestados por estas entidades no podrán ser ofrecidos en contratación. • Las Instituciones Prestadoras de Servicios de Salud que se hallen en procesos de reestructuración de pasivos o en procesos concordatarios, en los términos establecidos en la Ley 550 de 1999 o en el Código de Comercio, demostrarán las condiciones de suficiencia patrimonial y financiera, una vez culmine el proceso de reestructuración o concordato. • Las Fuerzas Militares, la Policía Nacional y el Instituto Nacional Penitenciario y Carcelario cuando presten servicios de salud, solamente cumplirán con lo establecido en los criterios tecnológico-científico y deben anexar el certificado de existencia y representación legal vigente. 7 Condiciones de suficiencia patrimonial y financiera Es el cumplimiento de las condiciones que posibilitan la estabilidad financiera de las Instituciones Prestadoras de Servicios de Salud en el mediano plazo, su competitividad dentro del área de influencia, liquidez y cumplimiento de sus obligaciones en el corto plazo. Las condiciones de suficiencia patrimonial y financiera de la Institución Prestadora de Servicios de Salud, se evidencian con los estados financieros certificados por el revisor fiscal o el contador. Para la inscripción en el Registro Especial de Prestadores de Servicios de Salud (REPS), se tomarán como base los estados financieros de la vigencia fiscal del año inmediatamente anterior al registro. Sin embargo, se podrán tomar como base estados financieros de períodos menores al año, cuando se realicen operaciones financieras dirigidas al cumplimiento de condiciones de suficiencia patrimonial y financiera. En todo caso, los estados financieros deberán estar certificados y/o dictaminados por el revisor fiscal de la institución o el contador según sea el caso de la entidad a la cual pertenezca. La institución que preste servicios de salud, que no cuente con personería jurídica y sea de propiedad de una Entidad Promotora de Salud, entidad adaptada, caja de compensación familiar, empresa de medicina prepagada o de otra entidad, sea ese o no su objeto social, demostrará la suficiencia patrimonial y financiera con los estados financieros de la entidad a la cual pertenece. La valoración de la suficiencia patrimonial y financiera se establecerá mediante la aplicación de los siguientes indicadores: patrimonio, obligaciones mercantiles, obligaciones laborales. Condiciones de capacidad tecnológica y científica La formulación de estándares de las condiciones de capacidad tecnológica y científica está orientada por los siguientes principios: • Fiabilidad: la aplicación y verificación de cada estándar es explícita, clara y permite una evaluación objetiva y homogénea. • Esencialidad: las condiciones de capacidad tecnológica y científica, son indispensables, suficientes y necesarias para reducir los principales riesgos que amenazan la vida o la salud de los usuarios en el marco de la prestación del servicio de salud. • Sencillez: la formulación de los estándares de las condiciones de capacidad tecnológica y científica, así como los procesos para su verificación, son fáciles de entender, permiten la autoevaluación de los Prestadores de Servicios de Salud y los definidos como tales y su verificación por las autoridades competentes y en general por cualquier persona que esté interesada en conocerlos. 8 ¿Cuáles son los estándares que maneja el Sistema Único de Habilitación de Prestadores de Servicios de Salud? • Talento humano: son las condiciones mínimas para el ejercicio profesional y ocupacional del talento humano asistencial y la suficiencia de éste recurso para el volumen de atención. • Infraestructura: son las condiciones y el mantenimiento de la infraestructura de las áreas asistenciales o características de ellas, que condicionen procesos críticos asistenciales. • Dotación: son las condiciones, suficiencia y mantenimiento de los equipos médicos, que determinen procesos críticos institucionales. • Medicamentos, dispositivos médicos e insumos: es la existencia de procesos para la gestión de medicamentos, homeopáticos, fitoterapéuticos, productos biológicos, componentes anatómicos, dispositivos médicos, reactivos de diagnóstico in vitro, elementos de rayos X y de uso odontológico, así como de los demás insumos asistenciales que utilice la institución incluidos los que se encuentran en los depósitos o almacenes del prestador, cuyas condiciones de selección, adquisición, transporte, recepción, almacenamiento, conservación, control de fechas de vencimiento, control de cadena de frío, distribución, dispensación, uso, devolución, seguimiento al uso y disposición final, condicionen directamente riesgos en la prestación de los servicios. • Procesos prioritarios: es la existencia, socialización y gestión del cumplimiento de los principales procesos asistenciales, que condicionan directamente la prestación con calidad y con el menor riesgo posible, en cada uno de los servicios de salud. • Historia clínica y registros: es la existencia y cumplimiento de procesos, que garanticen la historia clínica por paciente y las condiciones técnicas de su manejo y el de los registros de procesos clínicos diferentes a la historia clínica que se relacionan directamente con los principales riesgos propios de la prestación de servicios. • Interdependencia: es la existencia o disponibilidad de servicios o productos, propios o contratados de apoyo asistencial o administrativo, necesarios para prestar en forma oportuna, segura e integral los servicios ofertados por un prestador. En caso de ser contratado el servicio o producto, debe mediar una formalidad explícita y documentada entre el prestador y la institución que provee el servicio o producto de apoyo que soporta el servicio principal declarado y que contemple como mínimo, los procedimientos para la atención de los pacientes, los tiempos de obtención de los productos y quien declara el servicio. Lo anterior, por cuanto quien lo declare será responsable del cumplimiento del estándar independientemente que intervengan otras organizaciones o personas para aportar en el cumplimiento del estándar (2). 9 ¿EN QUE CONSISTE AUDITORÍA PARA EL MEJORAMIENTO DE LA CALIDAD DE LA ATENCIÓN DE SALUD (PAMEC)? Identificada como una herramienta básica de evaluación interna, continua y sistemática del cumplimiento de estándares de calidad complementarios a los que se determinan como básicos en el Sistema Único de Habilitación. Los procesos de auditoría son obligatorios para las direcciones departamentales, distritales y municipales de salud, cuando actúan como aseguradoras, las Instituciones Prestadoras de Servicios de Salud, las Entidades Promotoras de Salud del régimen contributivo y subsidiado, las Entidades Adaptadas y las Empresas de Medicina Prepagada (3). ¿Cómo está estructurado el componente de auditoría para el mejoramiento? A través del Programa de Auditoria para el Mejoramiento de la Calidad (PAMEC).Se operativiza éste componente, siguiendo la ruta crítica así: Fuente: Guía práctica del Sistema Obligatorio de Garantía de la Calidad en Salud SOGC. Ministerio de Salud y Protección Social 2011. 10 Tal como se observa en la gráfica, el componente de auditoría para el mejoramiento de la calidad parte del cumplimiento de los requisitos mínimos de habilitación e incorpora la información de los indicadores del sistema de información para la calidad con el objeto de ir verificando la implementación de las condiciones de calidad, que paso a paso, puede llevar a alcanzar los estándares del sistema único de acreditación. La auditoría para el mejoramiento de la calidad es la herramienta para identificar las brechas entre la calidad esperada y la observada, a través de la verificación del proceso continuo de la atención clínico – administrativa del paciente y su familia, con el fin de promover la realización de acciones de mejoramiento que busquen mejorar, mantener o incrementar la calidad de la prestación de los servicios de salud (4). ¿QUÉ ES EL SISTEMA ÚNICO DE ACREDITACIÓN? Proceso voluntario se define como el conjunto de entidades, estándares, actividades de apoyo y procedimientos de autoevaluación, mejoramiento y evaluación externa, destinados a demostrar, evaluar y comprobar el cumplimiento de niveles superiores de calidad por parte de las entidades que voluntariamente decidan acogerse a este proceso (1). ¿Cuáles son los beneficios de la acreditación? Institucionalmente cuando una entidad desarrolla procesos de mejoramiento que apuntan a lograr el cumplimiento de los estándares de acreditación obtienen resultados que justifican con creces los recursos que destine a ello, impactando en: • La atención de los usuarios con el pleno cumplimiento de sus derechos y haciendo exigible el cumplimiento de sus deberes. • Incremento en la efectividad clínica de los servicios que se presten. • Disminución en el riesgo al paciente. • Incremento de la eficiencia en la utilización de los recursos institucionales y en el SGSSS. • Incremento en la satisfacción de los usuarios en términos de sus percepciones y sus expectativas. • Incremento en la satisfacción de los equipos de salud. • Todo lo anterior impacta claramente en la contención de costos de no calidad y genera una tasa de retorno (5). 11 ¿Cómo se prepara una entidad para la acreditación? La acreditación es una estrategia de mejoramiento y no debe confundirse con la consecución del certificado de acreditación, el cual sólo es la forma donde se operacionaliza el incentivo de prestigio. En consecuencia, los estándares de acreditación son aplicables a cualquier entidad, independientemente de su estado de desarrollo. Por esa razón hablamos de dos ciclos operacionales durante la ejecución de las acciones que la institución despliega en desarrollo de la estrategia de mejoramiento hacia el logro de niveles superiores de calidad. Ruta crítica o ciclo de aplicación Inicia cuando la institución toma la decisión de aplicar al proceso formal de acreditación y su evaluación interna le indica que ha alcanzado un nivel de cumplimiento de los estándares que le permiten estimar una probabilidad razonable de “pasar” la evaluación por parte del ente acreditador y cumple con los prerrequisitos o también denominados “requisitos de entrada” para aplicar formalmente. Si el ciclo de preparación para la aplicación a la acreditación se ha desarrollado correctamente es de esperarse que la ruta crítica termine en el otorgamiento de la acreditación (6). Fuente: Guía práctica de preparación para la acreditación en salud. Ministerio de Salud y Protección Social. 2004 12 Ciclo de preparación para la acreditación o ciclo de autoevaluación y mejora Fuente: acreditaciónensalud.org.co/rutacritica ¿Cuáles son los estándares de acreditación? Grupos de estándares 1. Grupo de estándares del proceso de atención al cliente asistencial: está compuesta por los subgrupos de estándares: derechos de los pacientes, seguridad del paciente, acceso, registro e ingreso, evaluación de necesidades al ingreso, planeación de la atención, ejecución del tratamiento, evaluación de la atención, referencia, salida y seguimiento, y contra referencia. Finaliza con el subgrupo Sedes Integradas en Red, el cual incluye los procesos de articulación de las diferentes sedes tomando como base la gestión de calidad superior propuesta por la acreditación en salud. 2. Grupos de estándares de apoyo administrativogerencial: procesos administrativos gerenciales que son críticos en la organización para el apoyo de los procesos asistenciales. 13 Esta sección se subdivide en seis grupos de estándares: • Direccionamiento: es el trabajo que se ha de realizar por parte de la organización frente a su proceso de planeación estratégica y el papel de los órganos de gobierno de la organización. • Gerencia: es el trabajo de las unidades funcionales y organismos de gobierno de la institución frente a las diferentes áreas y funciones claves que debe desarrollar permanentemente la institución. 3. Estándares de mejoramiento de la calidad: constituidos por los cinco estándares de mejoramiento de la calidad que aplican a todos los procesos evaluados tanto en los estándares asistenciales como en los de apoyo (5). ¿Qué relación existe entre la estrategia de seguridad del paciente y la acreditación? • Gerencia del talento humano: se enfoca en la gestión del talento humano, desde su planeación hasta su retiro, y su proceso de mejoramiento continuo. La acreditación aporta un compromiso visible por parte de una organización de mejorar la calidad de la asistencia al paciente, a fin de asegurar un ambiente seguro así como la continuidad del trabajo para reducir los riesgos de los pacientes y del personal. • Gerencia de la información: se enfoca en la integración de todas las áreas asistenciales y administrativas en relación con la información clínica y administrativa y su uso para la toma de decisiones en cualquier nivel de la organización. La seguridad es un prerrequisito absoluto para la provisión de servicios de alta calidad. Realmente, no hay ningún cuidado de alta calidad que sea inseguro. La gestión en la seguridad clínica es un requisito sin el cual no es posible obtener la acreditación (7). • Ambiente físico: incluye las decisiones y procesos que deben ser tenidos en cuenta en la organización para que la funcionalidad de la estructura colabore con el adecuado funcionamiento de los procesos asistenciales. • Gestión de tecnología: se enfoca en la gestión integral de todos los recursos tecnológicos, desde su planeación hasta su renovación, y el análisis de los efectos de su utilización. ¿EN QUÉ CONSISTE EL SISTEMA DE INFORMACIÓN PARA LA CALIDAD (SIC)? El Sistema de Información para la Calidad (SIC) definido por el título VI del Decreto 1011 de 2006 y la Resolución 1446/06, tiene como 14 filosofía la obtención de información generada en los otros componentes del Sistema Obligatorio de Garantía de Calidad SOGC e incentivar su utilización para desarrollar gestión basada en hechos y datos, estimular la referenciación competitiva basada en la calidad de los servicios y permitir a los usuarios la selección informada de sus proveedores de servicios de salud en el ejercicio de sus derechos y deberes (1). ¿Qué información se reporta? Las entidades responsables de reportar la información de los indicadores de monitoria del Sistema Obligatorio de Garantía de la Calidad deben hacerlo ante la Superintendencia Nacional de Salud, entidad que establece mediante circular los plazos, mecanismos y procedimientos para realizar el reporte. Los indicadores de monitoria del sistema y sus fichas técnicas se encuentran incluidos en el anexo técnico de la Resolución 1446 de 2006, discriminados por responsables de la obtención y remisión de la información del indicador según los dominios: Accesibilidad- oportunidad: los indicadores incluidos en este dominio evalúan la medida en la cual los servicios prestados se ofrecen en el momento en el cual son requeridos por el usuario y son provistos sin barreras que dificulten el acceso a éstos por parte del usuario. Calidad técnica: indicadores que determinan en qué medida los procesos críticos para la atención del paciente se han dado correctamente. Gerencia del riesgo: los indicadores correspondientes a este dominio, tienen como propósito identificar en qué medida la atención se ha dado con seguridad para el paciente. Satisfacción- lealtad: los indicadores de este dominio evalúan la medida en la cual la atención en salud ha satisfecho las percepciones del usuario y esto ha generado lealtad en éste. Debe tomarse en consideración durante el análisis la medida en la cual las percepciones son afectadas por las expectativas del usuario (8). ¿QUÉ ES LA POLÍTICA DE SEGURIDAD DEL PACIENTE? La seguridad del paciente es el conjunto de elementos estructurales, procesos, instrumentos y metodologías basadas en evidencias científicamente probadas que propenden por minimizar el riesgo de sufrir un evento adverso en el proceso de atención en salud o de mitigar sus consecuencias. La Política de Seguridad del Paciente expedida en junio de 2008 es transversal a los cuatro componentes del Sistema Obligatorio de Garantía de Calidad. La orientación hacia la prestación de servicios de salud más segura, requiere que la información sobre seguridad del paciente esté integrada para su difusión, despliegue y generación de conocimiento con el fin de estimular a los diferentes actores al desarrollo de las acciones definidas en las líneas de acción y el logro del objetivo propuesto. 15 Lineamientos de la Política de Seguridad del Paciente Para el efecto resulta relevante establecer unos principios transversales que orienten todas las acciones a implementar. Estos principios son: 1. Enfoque de atención centrado en el usuario: significa que lo importante son los resultados obtenidos en él y su seguridad, lo cual es el eje alrededor del cual giran todas las acciones de seguridad del paciente. 2. Cultura de seguridad: el ambiente de despliegue de las acciones de seguridad del paciente deben darse en un entorno de confidencialidad y de confianza entre pacientes, profesionales, aseguradores y la comunidad. Es deber de los diferentes actores del sistema facilitar las condiciones que permitan dicho ambiente. 3. Integración con el Sistema Obligatorio de Garantía de Calidad de la Atención en Salud: la Política de Seguridad del Paciente es parte integral del Sistema Obligatorio de Garantía de Calidad de la Atención en Salud, y es transversal a todos sus componentes. 4. Multicausalidad: el problema de la seguridad del paciente es un problema sistémico y multicausal en el cual deben involucrarse las diferentes áreas organizacionales y los diferentes actores. 5. Validez: para impactarlo se requiere implementar metodologías y herramientas prácticas, soportadas en la evidencia científica disponible. 6. Alianza con el paciente y su familia: la política de seguridad debe contar con los pacientes y sus familias e involucrarlos en sus acciones de mejora. 7. Alianza con el profesional de la salud: la política de seguridad parte del reconocimiento del carácter ético de la atención brindada por el profesional de la salud y de la complejidad de estos procesos por lo cual contará con la activa participación de ellos y procurará defenderlo de señalamientos injustificados. Objetivos de la Política de Seguridad del Paciente • Direccionar las políticas institucionales y el diseño de los procesos de atención en salud hacia la promoción de una atención en salud segura. • Disminuir el riesgo en la atención en salud brindada a los pacientes. • Prevenir la ocurrencia de eventos adversos en los procesos de atención en salud mediante el despliegue de metodologías científicamente probadas y la adopción de herramientas prácticas que mejoren las barreras de seguridad y establezcan un entorno seguro de la atención en salud. • Coordinar los diferentes actores del sistema hacia mejoras en la calidad de la atención, que se evidencien en la obtención de resultados tangibles y medibles. 16 Autor:Pressmaster/shutterstock.com • Homologar la terminología a utilizar en el país. • Educar a los pacientes y sus familias en el conocimiento y abordaje de los factores que pueden potencialmente incidir en mejorar la seguridad de los procesos de atención de que son sujetos. • Difundir en la opinión pública y los medios de comunicación los principios de la Política de Seguridad del Paciente. • Articular y coordinar con los principios, los objetivos y las estrategias de la seguridad del paciente a los diferentes organismos de vigilancia y control del sistema. Definiciones básicas de la Política de Seguridad del Paciente Seguridad del paciente: es el conjunto de elementos estructurales, procesos, instrumentos y metodologías basadas en evidencias científicamente probadas que propenden por minimizar el riesgo de sufrir un evento adverso en el proceso de atención de salud o de mitigar sus consecuencias. Indicio de atención insegura: un acontecimiento o una circunstancia que pueden alertar acerca del incremento del riesgo de ocurrencia de un incidente o evento adverso. 17 Falla de la atención en salud: una deficiencia para realizar una acción prevista según lo programado o la utilización de un plan incorrecto, lo cual se puede manifestar mediante la ejecución de procesos incorrectos (falla de acción) o mediante la no ejecución de los procesos correctos (falla de omisión), en las fases de planeación o de ejecución. Las fallas son por definición no intencionales. Riesgo: es la probabilidad que un incidente o evento adverso ocurra. Evento adverso: es el resultado de una atención en salud que de manera no intencional produjo daño. Los eventos adversos pueden ser prevenibles y no prevenibles: • Evento adverso prevenible: resultado no deseado, no intencional, que se habría evitado mediante el cumplimiento de los estándares del cuidado asistencial disponibles en un momento determinado. • Evento adverso no prevenible: resultado no deseado, no intencional, que se presenta a pesar del cumplimiento de los estándares del cuidado asistencial. Incidente: es un evento o circunstancia que sucede en la atención clínica de un paciente que no le genera daño, pero que en su ocurrencia se incorporan fallas en lo procesos de atención. Complicación: es el daño o resultado clínico no esperado, no atribuible a la atención en salud sino a la enfermedad o a las condiciones propias del paciente. Violación de la seguridad de la atención en salud: las violaciones de la seguridad de la atención en salud son intencionales e implican la desviación deliberada de un procedimiento, de un estándar o de una norma de funcionamiento. Barrera de seguridad: una acción o circunstancia que reduce la probabilidad de presentación del incidente o evento adverso. Sistema de gestión del evento adverso: se define como el conjunto de herramientas, procedimientos y acciones utilizadas para identificar y analizar la progresión de una falla a la producción de daño al paciente, con el propósito de prevenir o mitigar sus consecuencias. Acciones de reducción de riesgo: son todas aquellas intervenciones que se hacen en estructuras o en procesos de atención en salud para minimizar la probabilidad de ocurrencia de un incidente o evento adverso. Tales acciones pueden ser proactivas o reactivas, proactivas como el análisis de modo y falla y el análisis probabilístico del riesgo mientras que las acciones reactivas son aquellas derivadas del aprendizaje obtenido luego de la presentación del incidente o evento adverso, como por ejemplo el análisis de ruta causal. 18 Caracterización del problema El modelo explicativo de la ocurrencia y la causalidad del evento adverso. La opinión pública, ante la ocurrencia de un evento adverso, tiende a señalar al profesional y a pedir su sanción. No obstante, la evidencia científica ha demostrado que cuando un evento adverso ocurre, es la consecuencia final, derivada de una secuencia de procesos defectuosos que han favorecido la aparición del evento adverso o no lo han prevenido. El mejor modelo explicativo acerca de la ocurrencia del evento adverso es el del queso suizo. Para que se produzca un daño, es necesario que se alineen las diferentes fallas en los diferentes procesos, a semejanza de los orificios de un queso: cuando alguno de ellos no lo hace, el daño no se produce. Igualmente se produce una falla en uno de los procesos está puede acentuar las fallas existentes en otros procesos a manera de un efecto dominó. En el análisis del incidente o del evento adverso sucedido es necesario considerar la ocurrencia de fallas en los procesos de atención para identificar las barreras de seguridad que deberán prevenir o neutralizar la ocurrencia del evento. Los elementos estratégicos para la mejora de la seguridad del paciente1 La Política Institucional de Seguridad del Paciente deberá estar coordinada con las líneas estratégicas en seguridad del paciente de la Política Nacional de Prestación de Servicios. Esta será operativa a través de la acción coordinada de líneas de acción, agrupadas en cinco estrategias: Autor:J. Reason/Human error: models and management (2000) 1 Lineamientos para la implementación de la política de seguridad del paciente. Ministerio de la protección social. 19 Estrategia 1: Estrategia educativa • Línea de acción 1. Formación de multiplicadores de la Política de Seguridad del Paciente. • • Línea de acción 2. Formación de verificadores de habilitación con enfoque de riesgo. • Línea de acción 3. Promoción en la universidades de la formación y la investigación en seguridad del paciente. • Línea de acción 4. Acciones educativas dirigidas al paciente, su familia y la comunidad. Estrategia 2: Promoción de herramientas organizacionales • Línea de acción 1. Promoción de estudios de prevalencia en prestadores y aseguradores. • Línea de acción 2. Promoción de herramientas prácticas (reporte intrainstitucional, métodos de análisis, rondas de seguridad). • Línea de acción 3. Promoción del reporte extra institucional. • Línea de acción 3. Promoción de incentivos para la seguridad del paciente en el marco de la estrategia de incentivos para la calidad del Sistema Obligatorio de Garantía de Calidad de la Atención en Salud. • Línea de acción 4. Coordinación de la acción de los organismos de vigilancia y control con la Política de Seguridad del Paciente. Estrategia 4: Estrategia de información La Resolución 1446 del 2006 establece como obligatorio para todos los actores del Sistema Obligatorio de Garantía de calidad, la vigilancia de eventos adversos. Esta estrategia es más efectiva si se combina con un sistema de reporte de lo encontrado. • Línea de acción 1: Plan de medios. • Línea de acción 2: Promoción de experiencias exitosas. • Línea de acción 3: Difusión de alertas de seguridad del paciente. Estrategia 3: Coordinación de actores Estrategia 5: Articulación de componentes del SOGC • Línea de acción 1. Constitución del Comité Técnico para la Seguridad del Paciente y desarrollo de normas técnicas a través de la Unidad Sectorial de Normalización en Salud. La Política de Seguridad del Paciente es parte integral del Sistema Obligatorio de Garantía de Calidad de la Atención en Salud, y es transversal a todos sus componentes (9). • Línea de acción 2. Coordinación de aseguradores y prestadores alrededor de la Política de Seguridad del Paciente. 20 REFERENCIAS BIBLIOGRÁFICAS 9. Lineamientos para la implementación de la Política de Seguridad del Paciente. Ministerio de Salud y Protección Social 2008. 1. Guía práctica del Sistema Obligatorio de Garantía de la Calidad en Salud SOGC. Ministerio de Salud y Protección Social 2011. CRÉDITOS 2. Resolución 2003 de 2014. Ministerio de Salud y Protección Social. Autor: Alba Luz Molina González. 3. Guías Básicas para la Implementación de las Pautas de Auditoría para el Mejoramiento de la Calidad de la Atención en Salud. Ministerio de Salud y Protección Social 2007. 4. Pautas de Auditoría para el Mejoramiento de la Calidad de la Atención en Salud. Ministerio de Salud y Protección Social 2007. 5. Manual de acreditación en salud ambulatorio y hospitalario Colombia. Ministerio de Salud y Protección Social. Resolución 123 del 2012. 6. Guía práctica de preparación para la acreditación en salud. Ministerio de Salud y Protección Social 2004. 7. Herramientas para la promover la estrategiade la seguridad del paciente en el Sistema Obligatorio de Garantía de Calidad de Atención en Salud. Ministerio de Salud y Protección Social 2008. 8. Resolución 1446 de 2006. Ministerio de Salud y Protección Social. 21