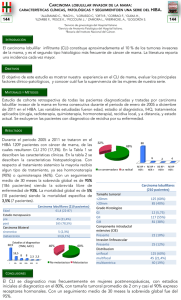
GUIA PARA LAB DE ANATOMÍA PATOLÓGICA NEOPLASIAS Definición: Neoplasia es una masa anormal de tejido con crecimiento desorganizado, excesivo y descoordinado en relación con el del tejido sano, que persiste de forma exagerada cuando cesan los estímulos que indujeron dicho cambio. Componentes de tumores: ● ● Parénquima tumoral. Constituido por las células neoplásicas Estroma reactivo. Compuesto por tejido conjuntivo, vasos sanguíneos y células del sistema inmune. Clasificación de tumores: ● Benignos. Se encuentra localizado, sin propagarse. Se designan agregando el sufijo -oma al nombre del tipo celular originario. Adenoma. Papiloma. Cistoadenomas. Pólipos. (Pueden ser malignos) ● Malignos. Invaden, destruyen y metastatizan. Se designa Mesenquimatoso sólidos: -Sarcoma. Células epiteliales: -Carcinoma. Teratoma: Contiene células pertenecientes de más de una capa germinal. Hamartoma: Masas desorganizadas benignas de células propias del lugar afectado. Coristoma: Resto heterotópico de células. Diferenciación: Magnitud en que las células neoplásicas se asemejan en su función y forma a las células correspondientes del parénquima sano. Características de anaplasia: Pleomorfismo, núcleos anómalos, mitosis atípicas, pérdida de la polaridad, zonas centrales de necrosis. Metaplasia: Sustitución de un tipo celular por otro. Displasia: Crecimiento anormal de células. Metástasis: Propagación del tumor a sitios físicamente alejados del tumor primario. Neoplasia maligna que no metastatiza: GLIOMA Vías de propagación ● ● ● Siembra directa de cavidades Siembra linfática: Común en carcinoma Siembra hematógena: Común en sarcoma Factores ambientales ● ● ● ● ● ● ● Agentes infecciosos. Tabaco. Consumo de alcohol. Alimentación. Obesidad. Historia reproductiva. Carcinógenos ambientales CÁNCER CERVICOUTERINO ANATOMÍA ● Posición del útero Intrapélvico en anteversión situado en pelvis menor, apoyado en vejiga. Útero normal: 7,5 cm largo x 5 de ancho x 2 de fondo. Pesa 90gr. Ligamento redondo: Ayudan a sostener el útero al conectar la parte delantera de este con la región de la ingle. Ligamento ancho: Conecta los lados del útero con las paredes y el piso de la pelvis. ● Relaciones Extravaginales. Anteriores = Colon sigmoide. Posteriores = Cara posterior de vejiga. Laterales = Lig. ancho y redondo. Intravaginales. Anterior = tabique vesicovaginal. Posterior = recto. Laterales = Vasos vaginales y vesicales. ● Irrigación. Arteria uterina → Arteria ilíaca interna. También arteria del ligamento redondo. ● Drenaje. Plexo venoso uterino ← venas uterinas ← plexo venoso vaginal ← venas ováricas y de ligamento redondo. ● Inervación. SNA - N. esplácnicos de la pelvis, plexo útero-vaginal, plexo hipogástrico inferior. HISTOLOGÍA ● ● ● Endometrio. Mucosa de útero. Epitelio cilíndrico simple. Mide 1-6 mm, se divide en funcional y basal. Miometrio. Capa muscular lisa. 3 capas, la media es vascular. Perimetrio. Serosa (Mesotelio y TCL). Endocérvix y exocérvix ● Ectocérvix/Exocérvix. Porción vaginal externa visible en la exploración vaginal, recubierto por epitelio escamoso maduro, el cual converge centralmente en el orificio externo, conduce a conducto endocervical. ● Endocérvix. Revestido por epitelio cilíndrico secretor de moco. LA UNIÓN ESCAMOCOLUMNAR Y LA ZONA DE TRANSFORMACIÓN Unión escamocolumnar. Donde se une epitelio escamoso con cilíndrico. Zona de transformación. Área del cuello uterino donde el epitelio cilíndrico se superpone al escamoso. Ectoprion cervical: (previamente conocido como falsa erosión o pseudo-erosión) es una afección en la que las células del revestimiento del canal cervical se extienden a la superficie externa del cuello uterino. Es muy probable que la zona transicional se inflame o aparezca cáncer, pero esto puede no ocurrir. VPH Los VPH de alto riesgo son el factor más importante en el desarrollo de cáncer cervical. VPH-16 (60%) y VPH-18 (10%), 31, 33, 35, 39, 45, 51. Bajo riesgo: 6 y 11, 40, 42, 43, 44, 53. Infecta solo células basales de epitelio escamoso o metaplasicas escamosas inmaduras en unión escamocilíndrica. Oncoproteínas. E6 y E7, interfieren en actividad de proteínas supresoras de tumores que regulan el crecimiento y la supervivencia celulares. E7 → RB activa → Degradación vía proteosoma → Inhibe p21 y p27. E6 → p53 → Degradación → Regula expresión de telomerasa → Inmortalidad. E5 → produce los halos citoplásmicos, la cuales son vacuolas perinucleares → atipia coilocítica Funciones en las células cervicales Infecta a células basales inmaduras sin glucógeno del epitelio escamoso en áreas de pérdida epitelial o metaplasia de células escamosas inmaduras en unión escamocilíndrica. Replicación vírica en células escamosas en maduración. ESTADIAJE DEL CACU FIGO ● ● Estadio 0: Carcinoma in situ (CIN III, HSIL) Estadio 1: Carcinoma limitado a cuello. Ia: Carcinoma preclínico. Ia1: Invasión estromal de 3mm x 7mm. Microinvasivo. Ia2: Profundidad máxima de invasión estromal 3-5mm x 7mm. Ib: Carcinoma invasivo limitado al cuello uterino. ● ● ● Estadio 2: Carcinoma más allá del cuello uterino pero no alcanza pared pélvica. Estadio 3: Carcinoma extendido a la pared pélvica Estadio 4: Carcinoma más allá de pelvis verdadera. Bethesda Células atípicas se dividen en ASC-US (células escamosas atípicas de significado indeterminado) y ASC-H (células escamosas atípicas, no puede excluirse una lesión intraepitelial escamosa de alto grado). Anomalías celulares epiteliales: ● Célula escamosa atípica (ASC). -de significado indeterminado (ASC-US). -no puede excluirse una lesión de alto grado (ASC-H). ● Lesión intraepitelial escamosa de bajo grado (LSIL). Incluye el VPH y NIC I. ● Lesión intraepitelial escamosa de alto grado (HSIL). Incluye NIC II y NIC III. Richard NIC I: displasia ligera (células superficiales discarióticas). NIC II: displasia moderada (células intermedias discarióticas). NIC III: displasia severa y carcinoma In Situ (células profundas discarióticas). FACTORES DE RIESGO ● ● ● ● ● ● Mujer de 25-64 años de edad Inicio temprano de vida sexual. Realizar papanicolaou después de inicio de vida sexual. Múltiples parejas sexuales Infección persistente de VPH de alto riesgo Antecedentes de ETS Malnutrición: Reduce factores de antiinflamación ANATOMÍA PATOLÓGICA Neoplasia intraepitelial cervical (CIN I-III) → Lesiones intraepiteliales escamosas → Bajo grado LSIL. Grado alto HSIL → HSIL alto riesgo de progresión a carcinoma → Falta de regulación del ciclo celular. Dx: Atipia nuclear caracterizada por aumento de núcleo, hipercromasia, gránulos de cromatina groseros, variación de forma y tamaño. Halo perinuclear = Atipia coilocítica (Oncoproteína E5) Epidermoide. 80% Adenocarcinoma. 15% 3 PATRONES DE PRESENTACIÓN MACROSCÓPICO DEL CACU ● ● ● Endofítico/infiltrante. Exofítico. Ulcerativo. MORFOLOGÍA Forma de masas fungosas (exofíticas) o infiltrantes. Carcinoma epidermoide. Nidos y lengüetas de epitelio escamoso maligno, queratinizante o no, invaden estroma cervical subyacente. Adenocarcinoma. Proliferación de epitelio glandular compuesto por células endocervicales malignas con núcleos grandes hipercromáticos y citoplasma vacío de mucina. ● Epidermoide: Tumores endofíticos, agrandamiento de cérvix cubierto por epitelio intacto = Cérvix en tonel ● Adenocarcinoma: Quistes de Naboth ● Neuroendocrino: Lesiones grandes con cérvix con apariencia de barril. Preguntas: 1.- Sitio donde más frecuente inicia CaCU? Zona de transformación/Unión escamocilíndrica 2.- Virus de papiloma de alto grado? 16 y 18 3.- Variedad histológica más frecuente de CaCU? Epidermoide Cáncer de Mama -lesiones epiteliales benignas: ➔ No proliferativas: no se asocian a un mayor riesgo de cancer de mama, solo se cree que es el primer precursor reconocible de los canceres de mama de bajo grado. +Alteraciones quisticas +Fibrosis (cuando los quistes se rompen (inflamacion cronica y fibrosis) +Adenosis (aumento de acinos en el lobulillo, caracteristica normal de la gestacion) ➔ Proliferativa sin atipia: se asocian a un pequeño aumento del riesgo de carcinoma posterior en ambas mamas. Son densidades o calcificaciones mamograficas, no son clonables ni estan asociadas a a alteraciones geneticas. riesgo de por 1,5-2 +hiperplasia epitelial. conductos y lobulillos revestidos por dos vapas de celulas que los distienden y se ven luces irregulares +adenosis esclerosante: mayor numero de acinos comprimidos y distorsionados en la parte central a veces se comprime la luz por completo, masa plapable y densidad radiologica +lesion esclerosante compleja: componentes de adenosis esclerosante, papilomas e hiperplasia epitelial, lo que da origen a una cicatriz radial puede ser parecido a carcinoma invasivo en la mamografia +papiloma: crecen dentro de los conductos dilatados y tienen multiples ejes fibrovasculares que se ramifican, hiperplasia epitelial y metaplasia apocrina. ➔ Ginecomastia: Aumento de la mama en hombres, subareolar o de tipo boton, uni o bilateral, al microscopio aumento de tejido conjuntivo, colageno denso, con micropapilas, sin formacion de lobulillos. se produce por un desequilio en los estrogenos que estimulan el tejido mamario y los androgenos que lo inhiben (hiperestrogenismo), se asocia la cirrosis hepatica, alcohol, marihuana, heroina, antirrettovirico, sx de klinefelter, tumores en celulas de leydig o sertoli. ➔ Proliferativa con atipia: proliferacion clonal con algunas caracteristicas de cancer pero no todas, se asocian a un riesgo moderadamente (cuadruple o quintuple)aumentado de carcinoma y comprende dos formas: +ductal atipica: presente en el 5-17% en biopsias por calcificaciones, proliferacion relativamente uniforme de celulas dispuestas a intervalos regulares , solo ocupa parcialmente los conductos afectados +lobulillar atipica: menos del 5%, las celulas no ocupan ni distienden mas del 50% de los acinos de los lobulillos, en ocaciones presentan aberraciones cromosomicas como perdida de 16q o ganancia de 17p, perdida de la expresion de caderina E (forma pagetoide) CARCINOMA DE MAMA: neoplasia maligna no cutanea mas frecuente en mujeres, casi todas las neoplasias son adenocarcinomas. segun la exprecion de receptores de estrogenos y HER2 se dividen en 3 subgrupos biologicos -positivos para receotores de estrogenos y negativos para RE y HER2 (el 50 a 65% de los tumores -Positivos para HER2 (10-20%) -Negativos para RE y HER2 (10-20%) incidencia y epidemiologia: -es excepcional en mujeres menores de 25 años, pero la incidencia aumenta rapidamente despues de los 30 -los canceres positivos para RE siguen aumentando con la edad -el cancer infiltrante es menos frcuente en mujeres de raza no blanca, especialmente en las mujeres de mayor edad (promedio de edad dx, blancas 61 años; 56 origen hispano, y 46 para afroamericanas. la incidencia de cancer de mama es cuatro a siete veces mas alto en E.U y Europa que en otros paises. Factores de riesgo: sexo femenino (obvio jajajaja) ➔ mutaciones en la linea germinal:5 al 10% de canceres. el riesgo supera el 90% ➔ familiares de primer grado con cancer de mama: 15 al 20% de los canceres. Se debe a la interacción entre genes de susceptibilidad de bajo riesgo y factores ambientales comunes ➔ Raza/grupo etnico: Las mujeres blancas no hispanas tienen incidencia máxima en Estados Unidos. ➔ Edad: máximo a los 70 a 80 años para reducirse ligeramente después ➔ Edad en la menarquía esta aumenta el riesgo en el 20% ➔ Edad al tener el primer hijo: una gestación a término antes de los 20 años disminuya la mitad del riesgo respecto a mujeres nulípara o aquellas que tienen más de 35 años la primera vez quedan a luz a un recién nacido vivo ➔ Enfermedad mamaria benigna ➔ Exposiciones a estrógenos, la hormonoterapia menopáusica aumenta el riesgo de cáncer de mama especialmente cuando se administran estrógenos junto con un progestageno durante años (anticonceptivos) ➔ densidad de la mamá tienen un riesgo seis a ocho veces superior al de aquellas mujeres con una menor densidad ➔ Exposición a la radiación ➔ Carcinoma de la mama contra lateral o del endometrio ➔ Dieta, el consumo moderado o importante de alcohol aumenta el riesgo ➔ Obesidad las mujeres obesas menores de 40 años tienen menos riesgo como resultado de los ciclos anovulatorios y las concentraciones de progesterona más bajas por el contrario las mujeres obesas posmenopáusicas presentan un riesgo mayor atribuido a la síntesis de estrógeno en los depósitos de grasa ➔ Sedentarismo ➔ No dar Lactancia materna ➔ Toxinas ambientales como pesticidas organoclorados Etiología y patogenia: Son proliferaciones clonal es que nacen de células con múltiples aberraciones genéticas cuya adquisición está influida por la exposición a hormonas y genes de susceptibilidad heredados. ● Cáncer de mama familiar: rasgo autosómico dominante transmitido por la herencia de una copia defectuosa de un gen supresor de tumores, principales genes de suceptibilidad conocidos -BRCA1, BRCA2, TP53, y CHEK2 BRCA1 y BRCA2 Son responsables del 80 al 90% de los cánceres de mama familiares monogénicos y de aproximadamente el 3% de todos los cánceres de mama ● Cáncer de mama esporádico: están relacionados con la exposición a las hormonas sexo edad de la menarquía y menopausia antecedentes reproductivos lactancia materna y estrógenos exógenos. Mecanismos moleculares de la carcinógenia y progresión del tumor: Se propone que las células madre situadas en el tejido mamario serían las células de origen de todos los cánceres de mama una vez y no sea del proceso en esa células por una mutación impulsora parecen existir tres vías genéticas principales en la carcinogenia ● Los cánceres positivos para receptores de estrógeno y negativos para HER2 surgen por la vía dominante el desarrollo del cáncer de mama constituyendo el 50 al 65% de los casos, Los cánceres positivos para receptores estrógeno reciben el sobrenombre de luminales porque son los que más se parecen a las células luminales mamarias normales en lo que respecta a su patrón de expresión de ARN mensajero que está dominado por genes regulados por los estrógenos, Éstas presentan dos subtipos moleculares distintos ● Los cánceres positivos para HER2 se relacionan con una vía estrechamente asociada amplificaciones de este mismo gen y en el cromosoma 17q representa cerca del 20% de todos los cánceres de mama y pueden ser positivos o negativos para receptores de estrógenos, más frecuente en las pacientes con mutaciones de TP53 ● Cánceres negativos para receptores de estrógenos y HER2 tienen su origen una vía distinta independiente de los cambios mediados por los receptores de estrógeno en la expresión génica y en la amplificación de los genes HER2, Eso es tumoral representan cerca del 15% de todos los cánceres de mama pero son el tipo más frecuente en pacientes con mutaciones en la línea germinal de BRCA1 ● Las células epiteliales neoplásicas no se desarrollan aisladamente sino que dependen de interacciones con las células estromales ● Transicion a carcinoma in situ ● Transicion a invasivo Tipos de carcinomas de mama: Casi todas las neoplasias malignas de mama más del 95% son adenocarcinoma que aparecen en primer lugar en el sistema ductal lobulillar en forma de carcinoma in situ en el momento de la detección clínica la mayoría al menos el 70% habrá traspasado la membrana basal e invadido el estroma. ● El término carcinoma incito significa proliferación neoplásica de las células epiteliales confinada en los conductos y lobulillos por la membrana basal ● El carcinoma invasivo sinónimo de infiltrante ha penetrado la membrana basal y crece en el estroma aquí las células pueden invadir los vasos y por tanto llegar a los ganglios linfáticos regionales y a zonas alejadas Todos los carcinomas nacen en la union ducto lobulillar terminal In sutu: menos del 5% de los adenocarcinomas ● Carcinoma ductal in situ (CDIS) 15 al 30%, proliferación clonal maligna de las células epiteliales limita a los conductos y lobulillos por la membrana basal ● solo en 1% desarrolla cancer invasivo (anual) cuadrante superior externo -Comedoniano: núcleos imprecisos calcificaciones agrupadas lineales o ramificadas células tumorales y áreas de necrosis central -no comedoniano: no presenta núcleos de alto grado ni necrosis central. cribiforme sólido micropapilar y papilar ● Carcinoma lobulillar in situ (CLIS) Proliferación dentro de los lobulillos las células malignas crecen en escasa Cohesion no se asocia ni a calcificaciones ni a reacciones estromales. Por lo general es debido a una pérdida adquirida de la proteína de adhesión Caldherina, 1-6% de Todos los carcinomas, es bilateral en el 20 al 40% de los casos a diferencia del 10 al 20% de los carcinomas ductales im situ. A menudo hay células en anillo de sello positivas para Musina no hay espacios cribiforme o papilas se observa con frecuencia una extensión Pagetoide pero no afecta la piel del pezón, 25 a 35% desarrolla carcinoma invasivo ● Enfermedad de Paget: Del pezón es una manifestación muy infrecuente del cáncer de mama del uno al 4% de los casos que aparece en forma de erupción eritematosa unilateral con descamación de una Costra, El prurito es frecuente y la lesión puede confundirse con un eccema. Invasivo: se dividen en varios subgrupos clínicamente importantes según sus características moleculares y morfológicas 1/3 se clasifica en tipos histológicos especiales el resto compone un solo grupo y se denomina ductal o sin especificación Los carcinomas invasivos aparecen en la mamografía como calcificaciones intensidades asociadas que miden habitualmente menos de 1 cm de diámetro suele presentarse en forma de masa de dos a 3 cm de tamaño como mínimo es una masa dura irregular y radio paca compuestas por láminas de células tumorales con escasa reacción en el estroma o pueden ser casi imperceptibles tipos especiales: Lobulillar medular micropapilar papilar apocrino mucinoso, secretor e inflamatorio fibroadenoma: bien localizado menos de un centímetro a más de la mitad de la mamá nódulos blancos grisáceos espacios en forma de hendidura patrón peri canalicular Qué es que el epitelio este comprimido y distorsionado por el estroma hiperplasias policlonales del estroma lobulillar estadificacion cancer de mama En qué cuadrante de la glándula mamaria es más frecuente el carcinoma? r: cuadrante superior externo estructura histológica se origina la mayoría de los carcinomas mamarios? r: sistema ductolobulillar terminal Cuál es el carcinoma más frecuente r: adenocarcinoma tres de manifestar Clinicamente el carcinoma r: masa palpable, retracción de pezón es infiltración o hundimiento en la piel de la mama piel de naranja video sacrof superior externo y pezon subareolar y 10% en otros cuadrantes estroma: fibroadenoma edades tempranas dx en mujeres afroamericanas genes implicados en el cancer de mama: BRA1 cancer 1 y BRA2 cáncer dos (en hombres) CDH1: lobulillar indice de notinham: tubos, nucleos y tasa de proliferacion Cáncer de Próstata Origen embrionario: endodermo. 3 cm de ancho, 4 cm de largo y 2 cm de profundo. La base se orienta hacia arriba, bajo la vejiga; el vértice hacia abajo, apoyado en el diafragma urogenital (músculo transverso del perineo). Por detrás, está en relación con el recto. Por delante está la sínfisis del pubis, de la que la separa la grasa y las venas prostáticas. Su peso normal es de unos 18-20 g. (en el robbins dice 20g) Posee: ● Una cara anterior-se encuentra el istmo de la próstata (o comisura). ● Una cara posterior. ● Dos caras inferolaterales relacionadas con la fascia pelviana y el músculo elevador del ano. ● La base de la próstata [cara superior]. ● El vértice de la próstata por donde emerge la uretra. La próstata está compuesta por una porción glandular (ocupa 2/3) y una porción fibromuscular (ocupa 1/3 del contenido de la capsula prostática). ❖ 30% musculo ❖ 70% tejido glandular Las estructuras que atraviesan la próstata; la uretra y los conductos eyaculadores dividen la próstata en 4 lóbulos: uno medio, otro anterior y dos laterales. Zonas: McNeal ➔ Central- 5% ➔ Periférica- 70% (zona de cáncer) ➔ Transicional- 25% (zona de hipertrofia) ➔ Fibromuscular o segmento anterior. También puede distinguirse una región craneal, donde asienta el adenoma prostático, y una región caudal, donde se desarrolla el carcinoma. Arterias Arteria vesical inferior (arteria principal de la próstata, rama de la iliaca interna→ da ramas prostáticas (vesico prostáticas). Arteria rectal media y pudenda interna→ dan ramas prostáticas adicionales. Venas Desembocan principalmente en el plexo prostático que se une al vesical para desembocar en la vena iliaca interna. Linfático Red periprostática: drena tanto en los ganglios de la cadena ilíaca externa, como en ganglios sacros y ganglios hipogástricos. Nervios Provienen del plexo hipogástrico inferior. Fibras simpáticas y parasimpáticas. Actúan esencialmente mediante receptores alfa-1 adrenérgicos y de forma accesoria los alfa-2. Función: ➔ La próstata secreta el líquido prostático, que se une a las secreciones de las vías espermáticas y los espermatozoides para constituir el semen. ➔ Durante la eyaculación, la próstata se contrae junto con el conducto deferente y las vesículas seminales, expulsando su contenido a la uretra. ➔ pH liquido prostático→ 6 a 6.5 ➔ Liquido prostático→ 30% a. Citrato b. Colesterol c. Lípidos d. Fosfatasa alcalina e. Calcio f. Sodio g. Zinc Histología: La zona de transición está formada por las glándulas mucosas periuretrales. En esta zona se desarrolla la hiperplasia prostática benigna. La zona central se conforma por las glándulas submucosas periuretrales. Es la más resistente a carcinomas e inflamación. La zona periférica se compone por las glándulas prostáticas principales. Esta zona es susceptible a inflamación y cáncer, además de ser la zona que se examina durante el examen rectal digital. zona peiuretral Todas las glándulas prostáticas son tubuloacinares, con dos filas de celulasuna basas de epiteli cubico bajo y una capa de celulas cilindricas secretoras separadas por abundante estroma fibromuscular Desde la zona de transición a la periférica, los conductos se alargan progresivamente. Las glándulas están rodeadas por epitelio cúbico pseudoestratificado, tejido conjuntivo y fibras musculares lisas, entre cada unidad tejido conjuntivo laxo La luz de las glándulas prostáticas contiene estructuras llamadas cuerpos amiláceos. Son agregados calcificados de glicoproteínas cuya función aún no ha sido completamente descrita, pero sí se conocen como un hallazgo histológico normal. Los conductos prostáticos se abren dentro de los senos prostáticos, localizados lateralmente a los colículos seminales en la pared posterior de la uretra prostática. PATOLOGIA -inflamación: se puede divir en prostatitis bacteriana aguda, cronica y abacteriana cronica y prostatitis xantulogranulomatosa, forman abcesos dimunutos y diseminados. -hiperplasia prostatica benigna (conciderada normal en adultos mayores) transtorno frecuente en adultos mayores de 50 años consecuencia de la importancia nodular de las celulas estromales y epiteliales prostaticas (se forman nodulos grandes pero bien delimitados en la region periuretral de la prostata) y a menudo da lugar a obstruccion urinaria. incidencia: en el 20% de los hombres de 40 años, una cifra que aumenta al 70% enlos años 60 y al 90% a los 80 años. solo el 50% presenta un aumento del tamaño de la prostata y presenta sintomatología etiologia y patogenia: el principal componente de la hiperplasia prostatica es la alteracion de la muerte celular que da lugar a celulas senecentes en la prostata, donde los androgenos no solo aumentan la proliferacion celular suno tambien inhiben la muerte celular. principal androgeno prostatico es DHT (dihidrotestosterona) que se forma por la conversion de la testosterona por la enzima 5alfa-reductasa de tipo 2 la union de DHT+RA activa la transcripcion de genes, entre ellos la familia del factor de crecimiento d e fibroblastos (FGF) y el factor de crecimiento transformante (TGF) beta. morfologia: pesa entre 60 y 100 g , se origina exclusivamente en la cara interna de la prostata (zona de transicion) los nodulos temoranos estan formados por celulas estromales y los otros por epiteliales, pueden forman una uretra en forma de hendidura, el color de los nodulos varia dependiendo del contenido, las que contienen glandulas on amarillo-rosa de consistencia blanda, los que contienen liquido prostatico son blancos, los formados por estroma fibromuscular son de color gris claro y duros. microscopicamente: se observan agregados de glandulas recubiertas por dos capas celulares, con dilataciones quisticas clinica: obstruccion urinaria -cancer de prostata el adenocarcinoma de prostata es la forma mas frecuente de cancer en hombres y fue responsable del 29% de los canceres en E.U. en 2012, y el 9% de muertes, la probabilidad de ser diagnosticado con cancer de prostata a lo largo de la vida es uno de seis. incidencia: afecta habitualmente a hombres de mas de 50 años, 50 años y 60 20%, 70 y 80 años 70%. infrecuente en asiaticos, frecuente en pacientes de raza negra etiologia y patogenia: edad raza:los afroamericanos tienen una repeticion corta de RA ligado al cromosoma X contiene una secuencia polimorfa compuesta por repeticiones del codon CAG (enfermedad de kenedi que se caracterisa por calambres musculares y debilidad), los americanos blancos intermedia y los asiaticos larga antecedentes familiares: polimorfismos hereditarios, los hombres con un familiar de primer grado su riesgo aumenta al doble, y 5 veces mayor si son dos afectados. las lesiones genticas adquiridas mas frecuentes son los genes de fusion TPRSS2-ETS y las mutaciones o deleciones que activan la via de transmision de las señales PI3K//AKT concentraciones hormonales: el crecimiento y supervivencia de las celulas cancerosas depende de los androgenos que se unen a receptores androgenicos (RA) e inducen la exprecion de genes influencias ambientales (consumo de grasas o carcinogenos presentes en carnes rojas. FISIOPATOLOGIA: lesion preucrsora la neoplasia epitelial prostatica (PIN), que predomina en la zona periferica Morfologia: adenocarcinoma de prostata, 70% zona periferica clasicamente en una localizacion posterior en macros el yejido es arenoso y firme, puede provocar obstruccion uretral metastasis: via linfatica, a los ganglios obturadores y para aorticos via hematogena: a huesos en esqueleto axia (osteoblasticas) columna lumbar, femur proximal, pelvis, cavidad toracica… tambien a visceras raramente histologucamente: las glandulas son mas pequeñas, con una sola capa (se va la basal), apiladas, sin ramificaciones y PIN gradacion y estatificacion, gleason sistema TNM concentraciones de PSA: serina proteasa regulada por androgenos cuya funcion es escindir y licuar el coagulo de semen que se forma despues de la eyaculacion concentracion normal serica 4ng/ml varia en hombres de 40-49 2,5 50-59 de edad 4,5 60-69 de edad 6,5 (te puse una tablita por si te sirve :) tqm) en que zona antomica de la prostata se origina frecuentemente el carcinoma? r: zona periferica caracteristicas macros de cancer de prostata r: tejido neoplasico arenoso y firme, nodulaciones en periferia, compresion a la uretra Las células neoplásicas muestran en el núcleo una característica que las hace sugestivas De qué son malignas Cuál es ? r: núcleos prominentes hipercromasia y la relación núcleo celula vidio sacrof: dihidrotestosterona hormona que propicia el crecimiento celular criterio nuclear: nucleolos prominentes CÁNCER GÁSTRICO ANATOMÍA Zona donde se mayormente el cáncer: Antro y píloro y curvatura menor HISTOLOGÍA DEFINICIÓN El adenocarcinoma es el proceso maligno más frecuente del estómago. Se divide en: ● Intestinal. Forma masas voluminosas. ● Difuso. Infiltra la pared de forma difusa y la engruesa. H. PYLORI Causa más frecuente de gastritis crónica. h. pylori oncogénica, mayor actividad de la CAG-A y BAC-A Síntomas: ● Náuseas ● Dolor epigástrico ● Vómitos Frecuencia en antro y píloro. Menos afectado en fondo. Virulencia ligada a: ● Ureasa. Genera amoníaco a partir de urea endógena, incrementa pH gástrico. CO2: Anhídrido carbónico ● Toxinas. CagA. FACTORES DE RIESGO - Pólipos Adenomas gástricos Displasia Gastritis Metaplasia FACTORES GÁSTRICOS PROTECTORES VS LESIÓN Factores de lesión ● AINE. Inhiben la síntesis dependiente de la ciclooxigenasa, de las prostaglandinas E2 e I2, que estimulan los mecanismos defensivos como la secreción de moco, bicarbonato, fosfolípidos, reemplazo epitelial y reduce la secreción ácida. Gastropatías hipertróficas Son enfermedades infrecuentes que se caracterizan por un aumento del aspecto “cerebriforme” gigante de las rugosidades debido a la hiperplasia epitelial sin inflamación. ● Enfermedad de Ménétrier. Asociado a una secreción excesiva de TGF-a. Se caracterizada por hiperplasia difusa del epitelio foveolar de cuerpo y fondo, hipoproteinemia por enteropatía. ● Síndrome Zollinger-Ellison. Tumores secretores de gastrina. Se encuentra en el intestino delgado o páncreas. Caracterizado por duplicación del grosor de la mucosa oxíntica por un aumento del número de células parietales (HCl), así como la hiperplasia de las células mucosas del cuello e hiperproducción de mucina. FACTORES GENÉTICOS IMPLICADOS Polimorfismos genéticos que dan lugar a mayor expresión de citocinas proinflamatorias, TNF e IL-1B. Ferropenia. Mutaciones con pérdida de la función del gen CDH1, que codifica cadherina E. FISIOPATOLOGÍA: CASCADA DE CORREA Describe una secuencia de lesiones histológicas hasta el desarrollo de cáncer gástrico. CLASIFICACIÓN BORMAN CLASIFICACIÓN DE LAUREN VÍAS DE METÁSTASIS Localizaciones más frecuentes. Ganglio de Virchow = Linfático centinela supraclavicular Nódulo de la hermana María José = Linfáticos periumbilicales Ganglio irlandés = Linfático axilar izq. Tumor de Krukenberg = Ovario Signo de Blumer = Fondo de saco de Douglas