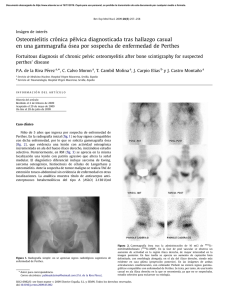
MEDINA SANCHEZ MARIA EMPERATRIZ OPINION DOCUMENTADA DE LA ACTIVIDAD REALIZADA N°3: La osteomielitis es la inflamación y destrucción del hueso causada por bacterias, micobacterias u hongos. Los síntomas frecuentes son dolor óseo localizado y dolor a la compresión, con síntomas generales (en osteomielitis aguda) o sin ellos (en osteomielitis crónica). De acuerdo con su fisiopatología la osteomielitis tiende a ocluir los vasos sanguíneos locales y causar necrosis ósea y diseminación local de la infección. Esta última puede expandirse a través de la corteza del hueso y debajo del periostio, formando abscesos subcutáneos que pueden drenar espontáneamente a través de la piel. De acuerdo con la bibliografía N°2 la Osteomielitis crónica se origina por osteomielitis aguda o subaguda no tratada. Se presenta por diseminación hematógena, por causas iatrogénicas o como consecuencia un traumatismo penetrante. La incidencia de la osteomielitis crónica está aumentando debido a la prevalencia de condiciones predisponentes tales como diabetes mellitus y enfermedad vascular periférica. A menudo se relacionan con implantes ortopédicos de metal utilizados para remplazar articulaciones, fusionar segmentos de columna o fijar fracturas. La inoculación transoperatoria directa o la diseminación hematógena subsecuente de las superficies metálicas o del hueso muerto son un buen medio para proteger a las bacterias de los leucocitos y de las concentraciones efectivas de antibióticos .se necesita retirar el metal y el hueso muerto, además de dar los antibióticos apropiados para erradicar una osteomielitis crónica. La bibliografía N°1 menciona se puede dividir también según su patogenia, en hematógenas o por contigüidad. El sistema de clasificación más utilizado y que nos sirve como guía para su tratamiento es la clasificación de Cierny y Mader. Presenta una clasificación anatómica: tipo I o medular; tipo II o superficial; tipo III o localizada, y tipo IV o difusa. Y una clasificación fisiológica: A o normal (inmunocompetente), B o comprometido, y C o prohibitivo (inmunodeprimido y de alto riesgo). Con estas dos podemos valorar la realización de un tratamiento óptimo para cada paciente. Sobre el tratamiento de las osteomielitis crónicas que no evolucionan favorablemente con tratamiento conservador con antibioterapia, la mayoría de los autores recomienda dividirlo en dos momentos. En un primer momento, debe erradicarse la infección con antibioterapia sistémica, local, desbridamiento óseo y de partes blandas agresivo y conseguir estabilidad temporal del segmento afecto. En un segundo tiempo, hay que conseguir una estabilidad definitiva (tras erradicación de la infección) mediante injertos óseos vascularizados o enclavados endomedulares y realizar una cobertura cutánea y de partes blandas, preferiblemente con colgajos musculares por mayor vascularización3. . REFERENCIAS BIBLIOGRAFICAS: Riise ØR, Kirkhus E, Handeland KS, Flatø B, Reiseter T, Cvancarova M, et al. Childhood osteomyelitis-incidence and differentiation from other acute onset musculoskeletal features in a population-based study. BMC Pediatr. 2015. Cordero de Carvalho Vladimir, Domingos de Oliveira Priscila Rosalba, Dal paz Karine, Pereira de Paula Adriana, Da Silva Felix Cassia, Lei Munhoz Lima Ana,Gramnegative osteomyelitis: clinical and microbiological profile The Brazilian Journal Article history: Received 21 July 2011 Accepted 18 August 2011 M. Kocaoglu, L. Eralp, H.U. Rashid, C. Sen, K. Bilsel.Reconstruction of segmental bone defects due to chonic osteomyelitis with use of an external fixator and an intramedular nail.J Bone Joint Surg Am., 88 (2006), pp. 2137-2145. http://dx.doi.org/10.2106/JBJS.E.01152