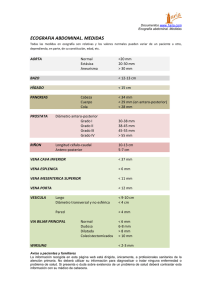
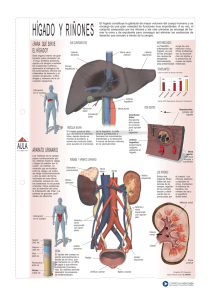
Q °Todos los medicamentos, todos los tóxicos, todas las hormonas. Todo lo que nosotros producimos termina en el hígado. Fisiología hepática Aspectos generales: estructura y circulación Cápsula de Glisson Histología Aspectos funcionales Procesos metabólicos Metabolismo de las bilirrubinas, CH, Lípidos y proteínas Debemos tener encuenta la doble aferencia que tiene el hígado Hay dos vasos que ingresan al higado y lo irrigan.Que provienen de fuentes distintas: Uno circulación sanguinea 1. Proviniente del corazón a travez de la arteria aorta,el tronco celiaco que da origen a la arteria hepatica y también da ramitas para el vaso Tronco celiaco tiene una rama que es la arteria hepatica,y este el primer vaso o aferencia que se dirige hacia el hígado. 2.La otra afrencia es la azul que es una red vascular comienza en los capilares en esta ciruclacion tipica de redes arteriales que terminan en capilares y estos en un sistiema venoso comienza en capilares y termian en capilares sin pasar por el corazon se llaman sistema porta.Y este es el gran vaso que es la porta más grande que tenemos que es la vena porta hepatica.Que tiene Tres grandes venas o Vena mesenterica inferior o Vena mesenterica Superior o Vena Esplenica Levamos sangre venosa de todo el tubo digestivo más el vaso y además su irrigación típica arterial. Podemos ver como esa doble aferencia pasa por todos los órganos corazón arteria aorta abdominal y le tronco celiaco tiene vasos para la arteria hepática y otra que es la esplénica La arteria hepática ingresa al tejido hepático forma sus redes capilares que termina en la vena cava Es la primera aferencia La circulación arterial que entra de abajo hacia arriba y le drenaje venoso sigue ese trayecto buscando el corazón. La segunda aferencia de vaso estómago y todo el intestino Aporte al hígado x minuto 500 militros de sangre arterial proveniente del corazón sangre oxigenada le entra tres veces sangre de origen venosos y aunque es baja en oxigeno es muy rica en nutrientes Todos los sistemas capilares recogen sangre del páncreas y van al sistema porta y son ricos en nutrientes y en insulina Arteria hepática se encargar de llevar la sangre rica en oxigeno SISTEMAS AFERENTES Morado VENA PORTA ROJO ARTERIA HEPATICA VERDE ES Una EFERENCIA SISTEMA DE SALIDA DRENAJE BILIAR CONDUCTOS HEPATICO IZQUIERDO DERECHO Y EL HEPATICO COMÚN En el centro de los lobulillos se forman las venas hepáticas Tripletas se denomina la triada portal Es esa estructura formada por los tres vasitos dos de entrada y uno de salida. Ubicados en los vértices que forman esos polígonos imaginarios de los lobulillos hepáticos. Sinusoides son capilares modificados formación sinuosa, tiene la perforación que le permite el intercambio de moléculas drena a la vena del centro del lobulillo se llama vena central. Drenaje de la bilis desde los hepatocitos hacia los conductillos en el sentido opuesto Formación en colmena en cada esquina hay tres puntos en cada vértice correspondiente a la triada portal Las arteriolas más pequeñas terminan en sinusoides, pero las últimas venas del sistema porta son las que se dividen en sinusoide Los capilares de arteria hepática desembocan y mueren dentro de las sinusoides venosas Los capilares no terminan como extensión de la arteriola si no de la vena. Zona I cerca de la triada tiene la posibilidad de recibir más oxigeno Zona 3 Zona cercana a la vena central y tiene presiones de oxigeno más bajas Zona 2 Zona intermedia Se diferencian en las presiones de oxigeno Pero si la oxigenación falla, las últimas zonas las 3 van a estar expuestas a la hipoxia o si la vena central se congestiona y se llena de sangre y no deja drenar, no deja que no avance Primera causa de congestión en la vena central todo lo que limite el drenaje hacia el corazón. La vena central que nos va a formar estas venas hepática si se congestiona afecta la zona 3 la causa más frecuente es la insuficiencia cardiaca de lado derecho porque es la que recibe la sangre de la vena cava inferior, la aurícula derecha, si el ventrículo derecho no bombea bien se congestiona la aurícula y la vena cava superior e inferior y se congestionan las hepáticas se congestiona le vena central y sufre hipoxia la zona 3 Los conductos biliares: Los hepatocitos que son las células estructurales del hígado van formando los conductos biliares. Esto me ayuda a formar la triada capilar y las sinusoides. Descripción grafica de la triada hepática, La zona I es la que esta en la periferia y es más rica en oxígeno, la zona III que esta cerca a la vena central es menos abundante en oxígeno. Zona 1 Rica en oxigeno Mejor producción de Atp, mejor síntesis proteica. Zona 3 Baja en oxigeno Conductos hepáticos izquierdo y derecho que forman el conducto hepático común Vesícula biliar drenando por el conducto cístico La unión del conducto cístico y del hepático común nos forma el colédoco El colédoco junto con el pancreático nos forma la ampolla de váter, regulada por el esfínter de Oddi Aspectos funcionales: El intestino y el hígado ayudan a procesar todas los requerimientos nutricionales del cuerpo humano. Hígado se consume ¾ partes de insulina que produce el páncreas Hígado es capaz de producir aminoácidos, degradar y convertirlos en proteínas Lípidos puede producir a partir de aminoácidos ácidos grasos Lipoproteínas son los transportadores de colesterol y triglicéridos NH3 AMONIACO THC TETRAHIDROCARABINOL,PRESION VITAMINA K PROVIENE DE LAS BACTERIAS DEL COLON Endotelio tiene poros que le permiten pasar todos los nutrientes El hígado Las células del hígado tienen varios espacios capilares, y las personas que lo han comido saben que se dé-granula rápido. Las células mas importantes son el hepatocito, la célula estrellada, células de Kupffer y células endoteliales. Entre los espacios endoteliales van a dar los conductos biliares. Espacio de Disse Disposición de esas células de ducto y de mácrofagos Transporte de la bilirrubina La bilirrubina está conformada por 4 proteínas globulares que forman las globulinas o la globina de la hemoglobina y un grupo central que se denomina como HEM y este compuesto por un átomo de hierro, que tiene afinidad por el oxígeno. Glóbulo rojo vida 100 días Todo esto está en el glóbulo rojo, cuando el glóbulo rojo envejece y es destruido pasado los 100, el vaso tiene la capacidad de reconocer esas estructuras deterioradas la captura atreves de la catálisis enzimática que hace el vaso y recicla las estructuras se extrae el núcleo hem que es el hierro y se transforma en una biliverdina. Esta biliverdina tiene una característica liposoluble tiene alta afinidad por el tejido adiposo. El vaso va a pasar por el sistema portal, para facilitar su transporte mediante la fijación a nuestra super proteína la albumina que nos transporta la biliverdina es más conocida como como bilirrubina). La bilirrubina es liposoluble, tiene pobre afinidad por le agua y su transporte se facilita hacia al hígado Cuando esta bilirrubina con albumina llega al hígado, se separa de la albumina y otra proteína del hígado se une a ella (Udp- Glucoronil Transfersa), se le añade un grupo glucurónico convirtiéndola en una bilirrubina hidrosoluble. Tenemos dos tipos de bilirrubina Bilirrubina liposuble Que se ayuda de la albumina para poderse transportar en el plasma Para poderla medir tengo que romperla y ese proceso se llama INDIRECTA Bilirrubina un hidrosoluble Producto de la incorporación de ese grupo glucurónico dentro del hepatocito, pasa a los canículos y pasa al plasma siendo DIRECTA Bb directa: Si esta elevada quiere decir que ya paso por un proceso de metabolismo. Algo se obstruyo Pos-hepático 80 % directa Bb indirecta: Tumores leucemias parasitismo por hemoparacitismos como el paludismo (Se mete en el glóbulo rojo se come la hemoglobina como sustrato alimenticio El vaso rompe demasiado lóbulos rojos El hígado no está dejando incorporar el grupo glucurónico Bilirrubinas en sangre 1mg/dl 20% indirecta Inflamatorio intra hepático Pre-hepático: lisis GR Cuando las bilirrubinas están alteradas (aumenta) aparece la ictericia, puedes ser elevación de la INDIRECTA Y DIRECTA A que es un mal funcionamiento hepático. Metabolismo de la Urea La urea tiene fuerza osmótica: Arrastra agua hacia el espacio vascular La urea es algo natural del cuerpo humano, pero puede producir hepatotoxicidad. El grupo amino entra a la mitocondria entra al cuerpo amino, y a través de unos procesos produce la urea, pero no es de vital importancia en este momento este proceso. La urea se elimina por el riñón, pero también en el intestino. Otras funciones del hígado Funciona como un almacenamiento de: - Glucógeno - Vitamina B12 - Vitamina A y K - Hierro (Transferrina) Proceso de detoxificación Albumina le lleva todo al hígado Detoxificación: Acetaminofén se pega a la albumina,lo entrega al hepatocito la oxida la reduce le hace hidrolisis, la rompe a la molécula es la fase I Esto ocurre cuando ingerimos un medicamento y el cuerpo tiene que eliminarlo de manera más natural. Este proceso de eliminación tiene varios pasos 1. Fase I de oxidación, reducción, hidrolisis, catalizadas por el citocromo p450 2. Fase II Agregación de moléculas Conjugación con diferentes moléculas, ácido glucurónico, aminoácidos, glucagón, sulfato, metilo y acetilo. 3. Fase III: Eliminación 4. HDL VLDL LDL Y ILDL Protéina con componente lipofido especializado en añadir dos compuestos colesterol y trifliceridos .Las proteinas son hidrosolubles Lipoproteina con un compnente lipofido no es hdrosoluble HDL Proteinas de alta densidad menos contenido de colestor y trigliveridos tiene son los que se esstimula su sintesis y llevaan desde la visceras tejido subcelular sucutanea lo llevan al higado el colesterol y trigliceridos Grasas polinsaturadas VLDLD Y LDL Baja densidad van desde el higado hacia los tejidos perifericos Aumentan el tejido adiposo su comunicación con el endotelio y la respuesta inflamaotria del endotelio ACV trombosis Transaminaciones Cambiar aminoácido al carboxilo y lo convierto en oxalacetato o acido pirúvico reciclaje de grupos amino pasar de grupos Amoniaco es neurotóxico y en fracaso hepático produce la encefalopatía hepatotóxica ILDL INTERMEDIED DISENTID PROTEIN