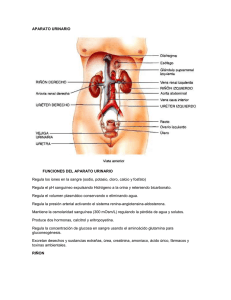
MÓDULO I. PATOLOGÍAS NEFROUROLÓGICAS EN EL ADULTO. Tema1 ANATOMÍA Y FISIOLOGÍA RENAL Antonio José Urbano Navajas, Luisa Fernanda Torres Torres, Mª José Jurado Gámez y Alberto Garrido Arroyo INTRODUCCIÓN La eliminación de los productos del catabolismo celular que recoge la sangre mediante la circulación sistémica, se eliminan al exterior del organismo a través del riñón. Además de estos productos se eliminan agua y electrolitos, contribuyendo este órgano a regular la homeostasia del medio interno. El aparato urinario es un conjunto de estructuras cuya finalidad es la producción de orina. Está formado por: • Riñones: Órganos productores de orina. • Pelvis renal: Punto de reunión de los cálices renales, es una dilatación que se continúa con el uréter. • Uréteres: Conductos de 25-30 cm de longitud que unen riñones con vejiga. • Vejiga: Órgano muscular hueco donde se acumula la orina que los uréteres vierten en ella. • Uretra: Conducto que transporta la orina desde la vejiga al exterior. SITUACIÓN ANATÓMICA DEL RIÑÓN El riñón es un órgano par de color parduzco-rojizo y contornos lisos, con forma de alubia. El borde externo es convexo, mientras que el medial o interno es cóncavo y se caracteriza porque aparece interrumpido por una marcada 13 Puesta al día en Nefrología depresión central, denominada hilio, continuándose con una cavidad denominada seno renal, que se extiende hacia el interior por donde ingresan y salen del riñón los vasos renales, nervios renales y el extremo terminal superior del uréter, que tiene forma de embudo y se denomina pelvis renal. El resto del seno renal está relleno de tejido fibroadiposo. El polo superior renal se sitúa en la vértebra D12 y el inferior en la L3. Están protegidos por la XI y XII costillas. En el adulto, cada riñón mide alrededor de 12 cm de longitud, 3 cm de espesor y 5 cm de anchura y su peso oscila entre 120 y 170 gr. Se encuentra localizado retroperitonealmente en la región lumbar, junto a la columna vertebral, en un compartimento situado en ambas fosas lumbares, llamado espacio adiposo de Gerota. Está cubierto por una membrana fibrosa, cápsula renal, adherida directamente al tejido renal, y almohadillado por una capa adiposa, especialmente en el hilio y cara posterior. La fascia perirrenal, proveniente del tejido conjuntivo retroperitoneal, se desdobla y cubre al riñón y cápsula suprarrenal, esta fascia forma al riñón una celda que queda abierta por debajo y medialmente. El riñón se relaciona dorsalmente con el diafragma, la XI y XII costillas, el músculo cuadrado lumbar y aponeurosis lumbodorsal, el psoas ilíaco y el transverso del abdomen. Las relaciones ventrales del riñón son más variables que la posterior a consecuencia de la asimetría de forma y posición de los órganos y vísceras intraperitoneales. El polo superior del riñón derecho sirve de apoyo a la glándula suprarrenal derecha. Por su cara anterior se relaciona en su mitad superior con el hígado, lo que hace que descienda más que el izquierdo. Por debajo del área hepática, el peritoneo posterior no tapiza la cara anterior del riñón, de modo que una porción del duodeno y del colon está en contacto directo con la cápsula fibrosa del riñón. Esta relación entre víscera y órgano es tan íntima que los procesos infecciosos del colon pueden propagarse con cierta facilidad al riñón derecho. El riñón izquierdo se relaciona por su cara anterior y parte superior con el estómago, lateralmente con el bazo, en su zona medial, a nivel del hilio renal, con la cola del páncreas 14 Anatomía y fisiología renal y en su zona caudal con asas del intestino delgado y con el ángulo esplénico del colon. En el polo superior se encuentra la glándula suprarrenal izquierda. Todas estas relaciones se realizan en ambos riñones a través de la fascia perirrenal y la cápsula adiposa. ESTRUCTURA RENAL En el riñón se puede estudiar desde ESTRUCTURA MACROSCÓPICA DEL RIÑÓN dos tipos de estructura: 1. Estructura macroscópica Cuando se observa el corte longitudinal de un riñón, se aprecian dos zonas bien diferenciadas: Una más externa llamada corteza, de coloración rojo-parduzca donde se encuentran los glomérulos y otra interna, la médula de coloración más pálida. De la corteza surgen proyecciones, que se sitúan entre las unidades de la médula, denominadas columnas de Bertin. La médula renal está formada por unidades de aspecto cónico, con la base dirigida hacia la corteza y el vértice proyectado hacia el hilio. Son las pirámides de Malpighi, que en el riñón humano existen entre 12 y 18. Los vértices de las pirámides de Malpighi se llaman papilas renales y se caracterizan por presentar numerosos orificios, a través de los cuales la orina procedente de los túbulos colectores desemboca en la pelvis renal. A esta zona de la papila se le denomina área cribiforme. Se puede establecer el concepto de lóbulo renal como la unidad constituida por una pirámide medular con la corteza renal asociada. Las papilas renales terminan a nivel del seno renal en unos conos membranosos denominados cálices menores, 15 Puesta al día en Nefrología la unión de varios de ellos da lugar a los cálices mayores, que confluyen en la pelvis renal y se continúa con el uréter. 2. Estructura microscópica: La nefrona La nefrona es la unidad morfofuncional del riñón, existen aproximadamente de 1.5 a 2 millones y está compuesta por: • Glomérulo de Malpighi. • Túbulos renales. Existen dos tipos de nefronas, unas superficiales que se encuentran en la parte externa de la corteza renal (85%), tienen su glomérulo en la corteza y el asa de Henle es más cortical por lo que esta casi no entra en la médula y otras profundas, cercanas a la unión córtico-medular, llamadas yuxtaglomerulares, caracterizadas porque penetran en la médula renal. ESTRUCTURA MACROSCÓPICA DE LA NEFRONA 16 Anatomía y fisiología renal Glomérulo de Malpighi. Está formado por el glomérulo capilar y su cápsula, cápsula de Bowman. Es arteriola aferente, que después de dividirse y anastomarse unos con otros se reúnen para formar otra arteriola, la arteriola eferente. Ambas entran y salen, respectivamente, por el polo vascular del glomérulo. A través de la paEstructura de un corpúsculo renal red de estos capilares glomerulares, se filtra la sangre que pasa por el interior, formando la orina primitiva. El ovillo capilar glomerular está rodeado por una cubierta esférica llamada cápsula de Bowman, compuesta por una doble membrana, una interna, visceral, adosada a los capilares, que después de rodearlos se continua con una membrana externa parietal, que sigue adosada a ella, dejando un espacio virtual entre los dos. Esta doble membrana se continua por el polo opuesto al vascular, dando origen al túbulo proximal. La cápsula de Bowman actúa como recipiente de filtrado del plasma. a. Sistema tubular. Los túbulos renales son pequeños tubos (40 mm de longitud) que conducen la sangre que ha pasado por la cápsula renal y su característica anatómica es que parecen estar enroscados en forma de espiral. El sistema tubular está formado por: 1. Túbulo contorneado proximal: Es la continuación de la cápsula de Bowman, tras una transformación del epitelio de la cápsula. En su porción inicial se contornea tortuosamente dirigiéndose hacia la superficie del riñón. Posteriormente adopta un trayecto rectilíneo, dirigiéndose hacia la médula formando la porción recta. b. 17 Puesta al día en Nefrología Asa de Henle: El túbulo proximal se continúa con el asa de Henle, consta de dos porciones rectas que se unen formando una horquilla y se sitúa cerca de la papila renal. La primera parte recta se llama rama descendente y la segunda rama ascendente. 3. Túbulo contorneado distal: La parte ascendente termina en el túbulo contorneado distal, que es más corto y delgado que el túbulo proximal. En un principio es de localización medular, luego se dirige hacia la corteza aproximándose al glomérulo; en este lugar, algunas células sufren una transformación, para originar la mácula densa. A continuación, el túbulo efectúa una serie de sinuosidades para formar la porción contorneada, desembocando en el túbulo colector. 4. Túbulo colector: Es recto y desciende hasta la médula interna para confluir cerca de la pelvis renal los llamados conductos de Bellini, que se abren al área cribiforme de la punta de cada papila renal. El glomérulo, el túbulo proximal y el distal se encuentran en la corteza renal, la rama descendente del asa de Henle se dirige hacia la médula en la línea recta, cerca del cáliz renal da un giro y vuelve hacia la corteza formando la rama ascendente. 2. COMPONENTES DE LA NEFRONA Partes Sustancia Glomérulo Filtración H2O, y solutos, electrolitos (Na-, K, PO4, Ca, Cl, Mg, urea, creatinina, ác. úrico, glucosa, aminoácidos) Túbulos proximales Reabsorción Secreción H2O, electrolitos (Na, K, Mg, Ca, Cl, HCO3), glucosa y aminoácidos Asa de Henle Reabsorción H2O, electrolitos (Na, K) Túbulo distal Equilibrio ácido-base Secreción Hidrogeniones (H, Na) Túbulo colector 18 Función Concentración de H2O Anatomía y fisiología renal El túbulo distal se aproxima mucho al glomérulo llegando a contactar con las arteriolas aferente y eferente antes de desviarse para desembocar en el túbulo colector. HISTOLOGÍA Y FISIOLOGÍA RENAL Corpúsculo renal: El conjunto compuesto por el ovillo capilar y la cápsula de Bowman se denomina corpúsculo renal. Posee una forma esférica, con dos polos: • Vascular: Por donde entran y salen los vasos. • Urinario: En la zona opuesta al polo vascular que conecta con el túbulo proximal. La envoltura del corpúsculo renal está constituido por la cápsula de Bowman, de forma de copa de doble pared: • Una capa externa o parietal: Compuesta por epitelio plano simple de células poligonales que se asientan sobre una membrana basal. • Una capa interna o visceral: Cuyas células son de mayor tamaño y poseen unas prolongaciones que se denominan podocitos. Estas células están íntimamente en contacto con los capilares glomerulares. Entre las capas parietal y visceral de la cápsula hay un espacio denominado espacio urinario o de Bowman, que está en continuidad con el túbulo proximal. El epitelio visceral de la cápsula de Bowman junto con la pared de los capilares, van a constituir un dispositivo altamente especializado que permite que la sangre que llega hasta los capilares glomerulares, se someta a un proceso de ultrafiltrado, con el fin de controlar el equilibrio hidroelectrolítico del organismo y eliminar productos de desecho. Este dispositivo se denomina barrera de filtración glomerular y está constituida por: • La pared del endotelio capilar: Muy permeable a todos los componentes del plasma (lámina fenestrada). • La membrana basal glomerular: Sus poros son 19 Puesta al día en Nefrología mas pequeños (lámina densa). No permite el paso de moléculas proteicas. • Los podocitos de la capa visceral de la cápsula de Bowman. El filtrado del plasma, para pasar de la luz capilar al interior de la cápsula, ha de atravesar estas barreras. Entre los capilares que forman el glomérulo se encuentran abundantes células mesangiales, cuya función es fagocitar aquellas sustancias (especialmente proteínas) que por su tamaño obstruyen los poros de filtración. El límite a la filtración en el glomérulo viene determinado por el tamaño de la molécula. Pasan las moléculas inferiores a 35 Ansgströms (Ä), y de peso molecular inferior a 70.000. La carga electrolítica de las moléculas también influye, siendo las catiónicas (+) las que se filtran más fácilmente que las aniónicas (-). Regulación de la filtración glomerular El primer paso y fundamental para la formación de orina es la filtración de plasma en el glomérulo. Favorecen la filtración: • La presión hidrostática de la sangre en el glomérulo (45 mm Hg). • La presión oncótica del líquido en la cápsula de Bowman (cero) ya que no existen proteínas en este espacio en condiciones normales. Fuerzas que se oponen a la filtración: • Presión oncótica de las proteínas de la sangre. • Presión hidrostática del líquido en la cápsula de Bowman (11 mm Hg). La presión hidrostática de la sangre y la presión oncótica de las proteínas van a ser las que determinen la cantidad de filtración. A medida que se filtra agua en el glomérulo, las proteínas se concentran en los capilares glomerulares y aumenta la presión oncótica. Cuando esta presión oncótica se iguala con la presión hidrostática en el glomérulo (45 mm Hg) la filtración neta cesa. Además de las fuerzas de filtración, el caudal de sangre por el glomérulo y la permeabilidad de los capilares son factores que van a determinar el filtrado glomerular en ciertas 20 Anatomía y fisiología renal patologías. Los capilares del glomérulo, al estar entre dos arteriolas, hacen que se pueda regular la presión y el caudal a través de ellas. La vasoconstricción de la arteriola aferente disminuye la presión y el caudal a través del glomérulo, su vasodilatación produce aumento de ambos. La vasoconstricción de la arteriola eferente produce disminución del caudal y aumento de la presión de los capilares del glomérulo mientras que su vasodilatación disminuye la presión y aumenta el caudal. Medidas de filtración glomerular La cantidad de filtración glomerular determina la función renal. Se utiliza el principio de Fick: F = Uc x v Pc • • • • F = Filtrado glomerular (cc/minuto). Uc = Concentración en orina de una sustancia (mg/cc). V = Volumen de orina por minuto (cc/minuto). Pc = Concentración en plasma de una sustancia (mg/cc). A esto se le denomina índice de aclaramiento de una sustancia. Para que el índice de aclaramiento de una sustancia sea igual al volumen del filtrado glomerular, esta debe cumplir unas condiciones: • Que no sea absorbida en el túbulo. • Que no sea excretada en el túbulo. • Que no abandone la luz de los túbulos en su trayecto hacia el uréter. Entre los componentes del plasma, la creatinina cumple esas condiciones por lo que se considera una medida del filtrado glomerular. Túbulo contorneado proximal a. Reabsorción de sustancias orgánicas: • Glucosa: Toda la glucosa que se filtra, se reabsorbe en el túbulo proximal, al unirse un transportador a ella y la transporta al interior de la célula del túbulo 21 Puesta al día en Nefrología • • • Reabsorción de electrolitos: • Ion Na+: Casi todos los electrolitos giran alrededor del Na+. Mecanismo de reabsorción del Na+: Pasa desde la luz tubular al espacio intersticial. Se produce en dos fases: • El Na+ entra de forma pasiva desde la luz del túbulo a la célula atraído por un Espacio gradiente de concentración. Esta CÉLULA Intersticial entrada puede acompañarse por: a. La entrada de un ion Cl- a la K+ NA+ K+ célula. b. La entrada de un ion CO3HCL_ (poco frecuente). K+ K+ K+ c. La salida de la célula de un ion H+. NA+ NA+ • El Na+ es transportado al espacio intersticial por medio de una CL_ CL_ bomba de ATP (consumiendo energía) y transportando K+ en dirección contraria. Difusión Pasiva El K+ que entra en la célula, vuelve Transporte Activo a salir por difusión pasiva al espacio b. Luz tubular NA+ CL_ K+ K+ 22 (gastando energía) y de allí por difusión facilitada pasa a la membrana basilar, llegando al espacio intersticial y entrando en los capilares. Si la cantidad de glucosa por minuto que llega al túbulo es excesiva, se satura el transportador y el exceso de glucosa no se reabsorbe y aparece en orina. A la concentración que debe alcanzar una sustancia en plasma para que aparezca en orina se denomina dintel renal. Aminoácidos: Se reabsorben mediante transporte activo gastando energía. Ácido úrico: Se absorbe y se excreta a nivel del túbulo proximal. Su excreción disminuye cuando disminuye la eliminación de Na+. Cuando aumentan los cuerpos cetónicos en orina disminuye la secreción de ácido úrico y este aumenta en sangre. Urea: Es una molécula pequeña. Se reabsorbe junto con el Na+ en el túbulo proximal. Anatomía y fisiología renal • • intersticial, llevando consigo Cl- o CO3H-. Estas sales son seguidas por el agua, que pasa por el túbulo a la sangre por difusión pasiva. En condiciones normales, a nivel del túbulo proximal, se reabsorbe el 60% de Na+ que se ha filtrado en el glomérulo, esta proporción se mantiene constante, independientemente de la cantidad filtrada. Ion K+: Todo el K+ que se filtra en el glomérulo se reabsorbe en el túbulo proximal mediante transporte activo. Ion bicarbonato (CO3H-): En el túbulo proximal se reabsorbe el 90% de CO3H- filtrado. El resto se reabsorbe en el túbulo distal. En el túbulo hay CO3H- y Na+, a la célula entra, desde la sangre CO2 y H2O, forman CO3H2 que se disocia. CO3H2————> CO3H- y H+ • • El H+ pasa al túbulo intercambiándose por Na+ (que entra a la célula). Ion Ca++: El 40% del calcio en el plasma se transporta unido a la albúmina, por lo que no se filtra en el glomérulo. La reabsorción de Ca++ está unida a la reabsorción de Na+, tiene lugar en el túbulo proximal y en la parte medular del asa ascendente del asa de Henle. La hormona paratiroidea disminuye la reabsorción de Ca++ a nivel del túbulo proximal, no obstante, aumenta su reabsorción en una parte distal de la nefrona. Ion fosfato (PO4H-): El 90% del PO4H- que se filtra en el glomérulo se reabsorbe en el túbulo proximal. Su reabsorción depende también del transporte de Na+. Reabsorción de agua: La cantidad de agua que se reabsorbe a nivel del túbulo proximal depende de la cantidad de Na+ y otras sustancias que se hayan reabsorbido. El agua reabsorbida en el túbulo proximal se denomina agua de reabsorción obligada. El agua entra al túbulo proximal c. 23 Puesta al día en Nefrología isotónica y sale isotónica. Asa de Henle La rama descendente del asa de Henle es permeable al agua e impermeable a cualquier otra sustancia disuelta. La rama ascendente es totalmente impermeable pero en su membrana se produce un proceso de salida activa de Cl- y Na+ hacia el parénquima renal. Cuando el ClNa ha salido al parénquima, atrae H2O de la rama descendente. Túbulo distal En el túbulo distal se completa la reabsorción y secreción de electrolitos ajustándola a las necesidades del organismo. Se puede hablar de reabsorción facultativa de ion Na+, ion CO3H- y la eliminación facultativa K+ y H+. • La eliminación de H+ va unida a la reabsorción de CO3H- y Na+. • La eliminación de K+ va unida a la absorción de Na+. • También puede eliminar H+ en forma de ión amonio (NH4+). NH3 + H ———-> NH4+ La reacción es reversible. El NH3 atraviesa fácilmente la membrana celular, el NH4+ no. En la célula se produce NH3 que se difunde al interior del túbulo, si allí hay exceso de H+ se une formando NH4+ que queda atrapado dentro del túbulo y se elimina con la orina. En el túbulo distal también se reabsorbe una pequeña cantidad de H2O, quizás acompañando al ClNa. La secreción de K+ se realiza mediante el proceso de este ion desde el capilar al interior de la célula mediante la bomba de K+. Desde la célula pasa al interior del túbulo distal por difusión pasiva. La orina llega al túbulo distal hipotónica, aquí se diluye aún más debido a la reabsorción facultativa de Na+. Túbulo colector Normalmente es impermeable al agua, pero actúa sobre 24 Anatomía y fisiología renal él la ADH, induciendo cambios en la membrana del túbulo colector, haciéndola permeable. En la sección final del túbulo colector la ADH actúa permitiendo la salida, no solo de agua sino también de urea, que sale al parénquima selectivamente. La ADH no solo contribuye a formar la orina hipertónica, sino que además, con este tránsito de urea, hace que aumente la osmolaridad del parénquima y activa todo el sistema de concentración de orina. La osmolaridad de la médula es directamente proporcional a la concentración de ADH. La ADH, además, es un vasoconstrictor, que hace que el flujo por la vasa recta sea más lento. Si la ADH no está presente, el túbulo colector no es permeable al agua y la orina se excreta hipotónica. VASCULARIZACIÓN RENAL Las arterias renales nacen a ambos lados de la aorta abdominal. Una vez que alcanzan el hilio renal, se ramifican en el interior del hilio y ocupan el espacio comprendido entre dos pirámides medulares; se les llaman arterias interpiramidales o interlobares. Una vez que alcanzan la base de la pirámide, se incurvan sobre esta, denominándose arterias arciformes o arcuatas, formando arcos incompletos. Desde la convexidad de estos arcos arteriales, nacen hacia la corteza renal las arterias corticales radiadas, que se encuentran en el centro de cada uno de los lobulillos. A todo lo largo de su trayecto, las arterias corticales radiadas van emitiendo de un modo seriado, las arteriolas aferentes para los glomérulos, formándose el ovillo glomerular y abandonando el glomérulo por la arteriola eferente que se capilariza muy pronto. Algunas de las arteriolas eferentes, básicamente las de los glomérulos yuxtamedulares, forman ramificaciones que descienden verticalmente (vasos rectos) por la pirámide medular, ascienden después ya en forma de capilares venosos para desembocar en las venas arcuatas, que darán lugar a las venas interlobares. Aparato yuxtaglomerular 25 Puesta al día en Nefrología Es una estructura renal que regula el funcionamiento de cada nefrona. Va a contribuir a la regulación de la presión arterial y del volumen circulante en sangre. La arteriola aferente, muy cerca del glomérulo, presenta un engrosamiento de las células, llamadas células yuxtaglomerulares, que van a secretar a la sangre renina, fundamental en la homeostasis corporal. El túbulo distal, se engrosa cerca de la arteriola aferente, formando una placa epitelial denominada mácula densa, que junto con las células yuxtaglomerulares forma el aparato yuxtaglomerular. Las células yuxtaglomerulares producen renina cuando: • La presión en la arteriola aferente desciende. • A la mácula densa del túbulo distal llega líquido con poca cantidad de Na +. En estas circunstancias se activa el sistema reninaangiotensina-aldosterona, produciéndose vasoconstricción y estimulándose la reabsorción de Na + en el túbulo distal por la acción de la aldosterona. La reducción de la volemia (por hemorragia) estimula la secreción de renina, y con ello, la secreción de angiotensina y aldosterona. FUNCIONES ENDOCRINAS La nefrona y sus partes 26 Anatomía y fisiología renal Aparato yuxtaglomerular a. El riñón como órgano endocrino El riñón sintetiza diferentes sustancias como: • Prostaglandinas: Se producen en la médula renal, túbulo colector y parénquima. Son potentes vasodilatadores. Aumentan su concentración siempre que hay isquemia renal. • Eritropoyetina: Va a estimular la velocidad de producción de los eritrocitos en la médula ósea. Probablemente se sintetiza en las células endoteliales de los capilares periglomerulares. • Renina: Es secretada en las células granulares del aparato yuxtaglomerular en respuesta a reducciones de la presión de riego renal o del volumen circulante efectivo. La renina aumenta la velocidad de transformación de angiotensinógeno en angiotensina I, que a su vez es un precursor de la angiotensina II, esta es un potente vasoconstrictor y un fuerte estimulante de la sed y producción de aldosterona. b. El riñón como receptor endocrino Las hormonas más importantes que regulan la función 27 Puesta al día en Nefrología renal son: • H. paratiroidea (PTH): Se produce en las glándulas paratiroideas. La secreción de PTH se produce en respuesta a la disminución de la concentración de calcio iónico en plasma. A nivel del riñón aumenta la reabsorción de calcio y magnesio en el túbulo distal, e inhibe la reabsorción de fosfato y bicarbonato en el túbulo proximal. También estimula la conversión renal del 25-hidroxicolecalciferol, metabolito principal de la vitamina D3, para formar 25-dihidroxicolecalciferol, que es la principal forma activa de la vitamina D3. • Aldosterona: Se produce en la corteza suprarrenal. Estimula la velocidad de absorción del sodio en el túbulo distal. También aumenta la velocidad de secreción de potasio y de H+ (en consecuencia, la velocidad de regeneración del bicarbonato). • Hormona antidiurética (ADH) o vasopresina: Se sintetiza en el hipotálamo. Tiene como función básica en el riñón el control de reabsorción de agua a nivel del túbulo colector, haciéndolo permeable al agua y dando lugar a la producción de una orina hipertónica. Cuando el túbulo colector no responde a la ADH aparece una diabetes insípida renal, caracterizada por poliuria y polidipsia con orina hipotónica. 28