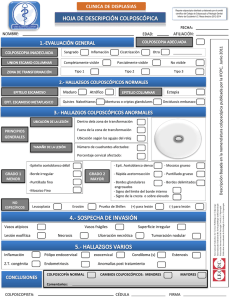
Norma Técnica
Anuncio

Diagnóstico y Manejo Clínico de la Infección por el Papilomavirus Humano (HPV) - Norma Técnica - Ministerio de Salud: • Coordinación Nacional de ITS y SIDA • Área Técnica de Salud de la Mujer • Instituto Nacional del Cáncer (INCA) Sociedades Involucradas: • Sociedad Brasileña de Citopatología (SBC) • Sociedad Brasileña de Patología (SBP) • Sociedad Brasileña de Patología del Tracto Genital Inferior y Colposcopía (SBPTGIC) • Sociedad Brasileña de Infecciones de Transmisión Sexual (SBDST) • Federación Brasileña de las Sociedades de Ginecología y Obstetricia (FEBRASGO) • Asociación Brasileña de Enfermería (ABEN) • Asociación Brasileña de Enfermería Obstétrica (ABENFO) Diagnóstico y Manejo Clínico de la Infección por el Papilomavirus Humano (HPV) I - INTRODUCCIÓN El papilomavirus humano (HPV) es un DNA virus de la familia Papovaviridae, capaz de inducir lesiones de piel o mucosa, las cuales muestran un crecimiento limitado y frecuentemente involuciona espontáneamente. Es una infección frecuentemente de transmisión sexual y extremadamente común. Con base en evidencias se ha sugerido que más del 50% de los adultos sexualmente activos hayan sido infectados por uno o más tipos de HPV, siendo que cerca del 50% de esas infecciones son transitorias. Los casos de lesiones clínicas o de enfermos que involucionan espontáneamente se estima que sean entre un 30% a un 50%. La manifestación clínica más común en la región genital es la verruga genital o condiloma acuminado, popularmente conocida como "cresta de gallo". El tiempo de incubación es bastante variable, desde períodos cortos como 2 semanas a 8 meses, con un tiempo promedio de 3 meses, y se conoce poco sobre la latencia o persistencia de estos virus en el organismo. Algunas lesiones asociadas al HPV, en tanto, evolucionan para neoplasias de diferentes grados. En el cuello uterino, se reconoce que neoplasias cervicales asociadas a ciertos tipos de HPV pueden evolucionar para carcinomas, mientras que el curso de la enfermedad puede demorar una cantidad variable de años. La constatación de que los tipos más comúnmente asociados a las verrugas, en su gran mayoría, no son los mismos encontrados en los tumores malignos, es de una importancia fundamental. Es de ahí que proviene la clasificación de los HPV en tipos de bajo y de alto riesgo oncogénico. De esta manera, los HPV de tipo 6 y 11, encontrados en la mayoría de los condilomas genitales y papilomas laríngeos, parecen no ofrecer riesgo de progresión para malignidad, a pesar de que son encontrados en una pequeña proporción de tumores malignos. Los virus de alto riesgo (HPV tipos 16, 18, 31, 33, 45, 58 y otros) tienen una probabilidad mayor de persistir y estar asociados a lesiones malignas. De hecho, más del 90% de los cánceres de cuello de útero, y también de vulva, ano y pene, en menor frecuencia, contienen DNA de HPV de alto riesgo. Los principales genes de los HPV a los que se les atribuye un rol en la oncogénesis son los genes precoces E5, E6 y E7. Estudios realizados principalmente en la década de los 80 e inicios de los años 90, revelaron que las proteínas producidas por el E6 y el E7 de los HPV de alto riesgo oncogénico son capaces de inmortalizar y, eventualmente, transformar células. La expresión continua de estas proteínas virales en los tumores es esencial para el desarrollo de la neoplasia. La progresión tumoral, desde la infección por el HPV en células normales, también parece estar sujeta a factores ambientales, como carcinógenos químicos presentes en el tabaco, o restrictos al huésped, como hormonas, respuesta inmune, herencia genética, hábitos sexuales de la persona y/o de la pareja, entre otros. Por lo tanto, los papilomavirus de determinados tipos, la deficiencia inmunológica y otros cofactores, probablemente, participan de forma combinada en el proceso de múltiples etapas que es la oncogénesis cervical. Sumadas a los innumerables estudios epidemiológicos publicados en los últimos años, dichas evidencias de asociación, obtenidas por medio de técnicas de biología molecular, permitieron establecer la relación etiológica entre algunos tipos de HPV y el carcinoma del cuello uterino. Más recientemente, fueron iniciados estudios que objetivan aclarar la historia natural de las infecciones por el HPV. Estas infecciones son bastante comunes en la mayoría de las poblaciones estudiadas en todo el mundo, incluyendo a Brasil, pudiendo afectar del 10 al 40% de las mujeres sexualmente activas, principalmente las más jóvenes. La mayoría de estas infecciones son transitorias, pudiendo ser eliminadas espontáneamente. En tanto, una pequeña proporción de mujeres infectadas presentan una infección persistente, en general con HPV de alto riesgo. Existen evidencias recientes asociando la persistencia de la infección por HPV a un elevado número de copias virales, a un mayor riesgo para el desarrollo de las neoplasias cervicales. La implicación es que apenas una minoría de mujeres infectadas por HPV eventualmente desarrollará el cáncer de cuello de útero. Algunos estudios comparando la prevalencia de infección por el HPV en mujeres portadoras y no portadoras del VIH demostraron que en mujeres VIH+ esa prevalencia era mayor, que la persistencia de la infección por el HPV era más larga, que había una mayor probabilidad de múltiples subtipos de HPV y una mayor prevalencia de subtipos oncogénicos. También se evidenció que esos elementos eran más frecuentes en las pacientes con mayor disminución en el conteo de células CD4+ y mayores niveles de RNA-VIH circulantes (mujeres más inmunodeprimidas). En 1995, Sun et al sugirieron que, ante la presencia de inmunosupresión, la proporción de infección por el HPV, expresada en su forma latente, se reduce de 8:1, en la población en general, para 3:1, en las mujeres VIH+ con conteo de células CD4+ >500/mm3 y para 1:1 en las mujeres VIH+ con conteo de células CD4+ <200/mm3. II - CUADRO CLÍNICO La mayoría de las infecciones son asintomáticas o inaparentes y de carácter transitorio. Las formas de presentación son: la clínica (lesiones exofíticas o condilomas) y la subclínica (cuando es visible sólo por medio de técnicas de magnificación y posterior a la aplicación de reactivos, como el ácido acético a un 2-5%). El virus también es capaz de establecer una infección latente donde no existen lesiones identificables, donde su DNA es detectable solamente por medio de técnicas de biología molecular. No se conoce el tiempo en que el virus puede permanecer en ese estado y cuales son los factores responsables por el desarrollo de lesiones. Por este motivo, no es posible establecer el intervalo mínimo entre la infección y el desarrollo de lesiones, que puede ser de semanas a varios meses. A pesar del carácter transitorio en la mayoría de los individuos, algunos tendrán persistencia de la infección. El virus podrá permanecer por muchos años en este estado latente y, así, la recidiva de lesiones por el HPV puede estar relacionada a la activación de "reservorios" propios o a la reinfección por la pareja sexual, ésta estando sintomático o no. Los factores que determinan la persistencia de la infección y su progresión para lesiones intra-epiteliales de alto grado (NIC II/III - displasia moderada, displasia acentuada/carcinoma in situ) son los tipos virales presentes y cofactores, entre ellos, el estado inmunológico, tabaquismo, y otros. Los condilomas, dependiendo del tamaño y de la localización anatómica, pueden ser friables, pruriginosos, húmedos o queratinizados. Cuando se presentan en el cuello del útero, vagina, uretra y ano, también pueden ser o no sintomáticos. Además, pueden ser únicos o múltiples, localizados o difusos y de tamaño variable. Tienden a aparecer en zonas que hayan sido traumatizadas durante el acto sexual. En el hombre se lo encuentra más frecuentemente en el glande y en el surco balanoprepucial y, en la mujer, en la vulva, perineo, región perianal y, algunas veces, en la vagina y cuello del útero. Las lesiones rectales son predominantes en pacientes que hayan tenido coito anal. Las lesiones perianales, pueden ocurrir en pacientes sin historia previa de penetración anal. Raramente pueden presentarse en áreas extragenitales como conjuntivas, mucosa nasal, oral y laríngea. Existen algunas formas especiales de presentación de la infección por el HPV, como la Papulosis Bowenoide y el Condiloma Acuminado Gigante. La primera se relaciona a la infección con subtipos oncogénicos del HPV (generalmente el HPV 16), y representa una neoplasia intraepitelial de alto grado; se manifiesta clínicamente como lesiones máculopapulares múltiples de coloración grisácea o rosada o salmón, y una superficie avelludada. El condiloma gigante (o Tumor) de Buschke-Loewenstein es una variedad de carcinoma espinocelular, asociado en general con el HPV 6 y 11. Son grandes masas verrugosas de crecimiento lento. III - DIAGNÓSTICO El condiloma se diagnostica clínicamente, pudiendo confirmarse por examen histopatológico, aunque esto raramente sea necesario. Este procedimento está indicado cuando: • existiese duda diagnóstica o sospecha de neoplasia (lesiones pigmentadas, endurecidas, fijas o ulceradas); • las lesiones no respondieren al tratamiento convencional; • las lesiones aumentaren de tamaño durante o después del tratamiento. La cantidad de biopsias puede variar en función de la extensión de la lesión y dirigidas a las lesiones o áreas más sospechosas. De manera general, las pacientes con diagnóstico, en el examen citopatológico, de lesión intra-epitelial de bajo grado (efecto citopático compatible con HPV y NIC 1 – displasia leve), ASCUS (Células Escamosas Atípicas de Significado Indeterminado) y AGUS (Células Glandulares Atípicas de Significado Indeterminado) deben ser sometidas a una nueva colecta citológica después de seis meses. Ante la persistencia de este diagnóstico, las pacientes deben ser derivadas al servicio de colposcopía. En los casos de lesión intra-epitelial de alto grado (NIC 2 – displasia moderada, y NIC 3 – displasia acentuada y carcinoma in situ) y carcinoma invasivo, las mujeres deben ser derivadas para la colposcopía a fin de proseguir la investigación y tratamiento (ver “Normas y Recomendaciones del Instituto Nacional de Cáncer/MS, 2000”, anexo I). IV - Aplicaciones del Examen de Biología Molecular IV.1 - PARA RASTREO Se llama rastreo a la aplicación del examen en mujeres asintomáticas en los programas de prevención del cáncer de cuello del útero. No existe, no obstante, hasta el presente momento, ningún estudio utilizando las pruebas de biología molecular de HPV para el diagnóstico de cáncer invasor u objetivando la reducción de la mortalidad femenina. Por lo tanto, las evidencias se basan en la detección de lesiones precursoras, donde las pruebas de biología molecular para HPV fueron comparadas con el examen citopatológico y con otros métodos. Hasta el momento, fueron publicados pocos artículos sobre esta cuestión. Cuando se consideran todas las franjas etareas, las pruebas de biología molecular para HPV presentaron una mayor sensibilidad y una menor especificidad que el examen citopatológico, lo que acarrearía una cantidad excesiva de mujeres derivadas para examen colposcópico. Sin embargo, entre las mujeres con 35 años o más, los estudios apuntan una mayor sensibilidad y especificidad comparable a la del examen citopatológico, lo que reduciría la cantidad excesiva de derivaciones. Por problemas relativos con la diferencia en los diseños de los estudios y en los métodos de análisis, los resultados de desempeño diagnóstico de esos estudios (sensibilidad y especificidad) no son comparables entre sí y no son generalizables para nuestro medio. Concluyendo, a pesar del potencial promisorio, se considera prematura la aplicación de la prueba de biología molecular para HPV en el rastreo de esa neoplasia. Se necesitan informaciones sobre la relación costo-beneficio de la prueba de cara a la mejora constante de esa tecnología y de índices de sensibilidad, especificidad y aplicabilidad en estudios de detección de carcinoma invasor. A pesar de estas limitaciones, se reconoció que la prueba de biología molecular para HPV puede tener las siguientes ventajas: • pequeña dependencia de la calidad del material recogido; • interpretación objetiva y cuantificable; • pequeño dispendio de tiempo y recursos para el entrenamiento de personal técnico calificado; • posibilidad de automatización inmediata, con un gran rendimiento en la relación entre el número de pruebas por técnico y por día; • alta reproductibilidad. Como desventaja de la prueba de biología molecular para HPV, se reconoce que, por ahora, el costo unitario es alto. No obstante, con la posibilidad de ejecución de la prueba a gran escala, dicho costo disminuirá. Una desventaja adicional sería la necesidad de movilizar recursos para el redireccionamiento del modelo actual. Destacamos que, hasta el momento, ningún país introdujo la prueba de biología molecular para HPV en la rutina del rastreo del cáncer de cuello del útero. IV.2 - PARA TAMIZAJE Se define el tamizaje como la aplicación de la prueba de biología molecular cuando la paciente presentase células anormales en el examen citopatológico previo, realizado con el objetivo de orientar la propedéutica. Se subentienden a estas alteraciones como ASCUS, AGUS y Lesión intra-epitelial de Bajo Grado. La literatura indica un aparente beneficio de sensibilidad con la adición de la prueba de biología molecular para HPV a la citología de repetición y, en algunos estudios, una mayor sensibilidad de la prueba de biología molecular de HPV para el diagnóstico de Lesión intra-epitelial de Alto Grado. Además de esto, con la adición e esta prueba existe una menor pérdida de la especificidad. En lo que respecta a las lesiones intra-epiteliales de bajo grado, a pesar de que una reciente publicación del grupo ALTS (ASCUS-LSIL Triage Study) mostró una alta prevalencia de positividad de la prueba de biología molecular para HPV, contra indicando su aplicación clínica, se considera que este estudio no representa, necesariamente, las condiciones de tamizaje en nuestro medio. Teniendo en vista los resultados de la literatura, se reconoce que puede existir aplicabilidad de la prueba de biología molecular para HPV en las pacientes con alteraciones citológicas de ASCUS, AGUS y Lesión Intra-Epitelial de Bajo Grado y en el seguimiento de alteraciones citopatológicas en mujeres VIH positivas, reconociendo, sin embargo, la falta de informaciones sobre la relación costo-beneficio de la aplicabilidad de la prueba de biología molecular para HPV en el sistema público de salud. IV.3 – PARA SEGUIMIENTO La aplicabilidad de la prueba de HPV en el seguimiento de las pacientes, es decir, posterior al diagnóstico y tratamiento, se fundamenta en el monitoreo de la recidiva vía detección molecular de la persistencia del virus. La literatura existente sobre este asunto es escasa y los estudios individuales incluyen pequeñas casuísticas, lo que impide conclusiones precisas. No obstante, todos los estudios publicados hasta el año 2000, son consistentes en indicar el alto valor predictivo negativo de la prueba de biología molecular para HPV. Hay varias investigaciones en curso que tendrán la oportunidad de estimar mejor el valor diagnóstico y pronóstico con bases científicas. V. TRATAMIENTO El objetivo principal del tratamiento de la infección clínica por el HPV es la remoción de las verrugas, lo que puede llevar a períodos libres de lesiones en muchos pacientes. Ninguna evidencia indica que los tratamientos actualmente disponibles erradican o afectan la historia natural de la infección del HPV. La remoción de la verruga puede o no disminuir la infectividad. Si no reciben tratamiento, los condilomas pueden desaparecer, permanecer inalterables o aumentar en tamaño y/o número. Ninguno de los tratamientos disponibles es superior a los otros; y ningún tratamiento será el ideal para todos los pacientes ni para todas las verrugas, o sea, cada caso deberá ser evaluado para que obtener la conducta más adecuada. Para lograr un mejor resultado son necesarias medidas protagónicas: enfatizar una adecuada higiene, general y genital, el tratamiento de patologías asociadas, en especial infecciones genitales, investigación y tratamiento de las parejas sexuales y abstención de las relaciones sexuales durante el período de tratamiento. El uso regular de preservativos en las relaciones sexuales es una recomendación fundamental para todos los portadores de ITS, y en el caso específico del HPV, especialmente el condón femenino, ya que cubre una mayor área de contacto. Sin embargo, se reconoce que el papel protector del condón para la prevención del HPV es limitado ante la posibilidad de lesiones no perceptibles y por la extensión del área afectada. Los factores que pueden influir la elección del tratamiento son: el tamaño, cantidad y lugar de la lesión, más allá de su morfología y la presencia de gestación. También deben considerarse la preferencia del (la) paciente, costos, disponibilidad de recursos, conveniencia, efectos adversos y la experiencia del profesional de salud. Los tratamientos disponibles para condilomas son: ácido tricloroacético (ATA), podofilina, podofilotoxina, imiquimod, electrocoagulación, vaporización a LASER, crioterapia y exéresis quirúrgica. En general, las verrugas localizadas en superficies húmedas y/o en las áreas intertriginosas responden mejor a la terapéutica tópica que las verrugas en áreas queratinizadas. Es importante planificar el tratamiento juntamente con el (la) paciente, porque muchos necesitarán de más de una sesión terapéutica. La modalidad de tratamiento debe cambiarse si las verrugas no disminuyen por lo menos en un 50% después de tres sesiones de tratamiento tópico o no desaparecen completamente después de seis sesiones. Raramente ocurren complicaciones si el tratamiento se utiliza correctamente. Los pacientes deberán ser informados de la posibilidad de cicatrices hipo o hipercrómicas cuando se utilizan métodos destructivos. También pueden darse, aunque raramente, en áreas deprimidas o hipertróficas, especialmente si el paciente no tuvo tiempo suficiente para la cicatrización total antes de una nueva sesión terapéutica. Más raramente, el tratamiento puede desembocar en síndromes dolorosos, como vulvodinia o hiperestesia del lugar tratado. El balance entre riesgo y beneficio deberá ser analizado en el transcurso del proceso, para evitar un tratamiento excesivo. V.1 - TIPOS DE TRATAMIENTO V.1 a) Ácido tricloroacético (ATA) a 80 a 90% El ATA es un agente cáustico que promueve la destrucción de los condilomas por la coagulación química de su contenido proteico. Las soluciones son bastante fluidas, comparables al agua, y pueden esparcirse rápidamente si son aplicadas en exceso, causando quemaduras en las áreas adyacentes a las lesiones. Debe ser aplicada cuidadosamente con el auxilio de un mondadientes con algodón aplicado a las puntas (o “cotonete”, hisopo), y en una pequeña cantidad solamente sobre los condilomas, dejando secar, después la lesión asumirá un aspecto blanco. En caso de que sea aplicada en una cantidad excesiva, se puede remover el exceso poniendo talco, bicarbonato de sodio o lavando con jabón neutro. Se recomienda aplicar vaselina líquida alrededor de las lesiones que serán cauterizadas, aislando la piel circundante a la lesión. Repetir semanalmente si fuese necesario. Este método puede ser usado durante la gestación, cuando el área afectada no fuere muy extensa. De lo contrario, éste deberá sustituirse por la exéresis quirúrgica. V.1 b) Podofilina 10 a 25% en solución alcohólica o en tintura de Benjuí La podofilina contiene una serie de sustancias con acción antimitótica e induce a la necrosis de las verrugas. Nunca debe ser usado durante el embarazo, ya que fueron relatados casos de abortos, partos prematuros, muerte fetal y acción mutagénica. Es importante resaltar que la concentración de esta sustancia puede variar considerablemente entre los preparados. El producto debe aplicarse en pequeñas cantidades sobre cada verruga, y debe dejarse secar. Para evitar la posibilidad de complicaciones asociadas con su absorción sistémica y toxicidad, se recomienda el uso de hasta 0,5 ml en cada aplicación o que se limite el área tratada hasta en 10 cm2 por sesión. Para reducir la irritación en el lugar, se sugiere que el área tratada sea lavada con agua tibia y jabón neutro, de una a cuatro horas después de la aplicación de la solución. Se recomienda aplicar vaselina líquida alrededor de las lesiones que serán cauterizadas, aislando la piel circundante a la lesión. Repetir semanalmente, si fuese necesario. El descuido al permitir que el paciente se vista antes del completo secado de la solución puede esparcirla en áreas vecinas, llevando a una extensa área de irritación local, pudiendo evolucionar con graves infecciones secundarias. Su absorción en grandes cantidades puede ser tóxica para el corazón, riñones y sistema nervioso. V.1 c) Imiquimod 5% crema El Imiquimod (imidazoquinolina) es un medicamento tópico de autoaplicación que estimula la producción local de interferón y otras citoquinas, siendo la principal de ellas el interferón alfa. La aplicación tópica debe realizarse a la noche, al acostarse, tres veces por semana, en días alternados, como máximo durante 16 semanas. El área de tratamiento debe lavarse con jabón neutro y agua de 6 a 10 horas después de la aplicación. Posterior a su uso, son comunes reacciones inflamatorias locales, que varían de leves a moderadas. La seguridad del imiquimod durante el embarazo no fue establecida y por eso no se recomienda su uso durante el embarazo. El tratamiento es prolongado y de alto costo. V.1 d) Podofilotoxina 0,15% crema También de autoaplicación, la podofilotoxina tiene un mecanismo de acción semejante al de la podofilina. El efecto máximo se alcanza entre 3 y 5 días después de la aplicación. Se aplica dos veces al día, solamente sobre las lesiones, durante 3 días. Si fuese necesario, e ciclo podrá repetirse por no más de 4 veces, con intervalos de 4 días de reposo. El volumen del medicamento no debe sobrepasar 0,5ml por día. El tratamiento para áreas superiores a 10 cm2 debe ser realizado por el médico asistente. Su uso en niños y mujeres embarazadas está contraindicado. Podrá ocurrir irritación en el lugar de la aplicación, sin embargo son de leve intensidad en la mayoría de los casos, tendiendo a minimizar su intensidad con la repetición del uso. Lavar el área de las lesiones antes de la aplicación, así como la piel sana en caso de contacto accidental, con agua y jabón. V.1 e) Electrocauterización o Electrocoagulación o Electrofulguración: Este método utiliza un electrocauterio para remover o fulgurar lesiones aisladas. Exige un equipamiento específico y anestesia local. La aplicación sobre las lesiones vaginales, cervicales y anales debe ser cuidadosa. El control de la profundidad del efecto es difícil y puede llevar a la necrosis tejidual extensa y a la estenosis del canal anal y vaginal. V.1 f) Vaporización con LASER Método que puede ser empleado en un ambulatorio con anestesia local y que presenta buenos resultados en lesiones vulvares, frecuentemente queratinizadas y que muchas veces no responden adecuadamente a agentes químicos. Presenta un buen resultado para el tratamiento de lesiones vaginales, pues posibilita la intervención en áreas de difícil manejo por otros métodos, como por ejemplo, lesiones en fórnices y en los pliegues vaginales. Produce una escasa pérdida sanguínea y buenos resultados estéticos, principalmente en la vulva y la vagina. La necesidad de entrenamiento especial del médico y el alto costo del equipamiento, limitan su uso. V.1 g) Criocauterización o Crioterapia o Criocoagulación: Este método promueve la destrucción térmica por medio de dispositivos metálicos refrigerados por CO2 o N2O (criocauterios) o por la aplicación directa de nitrógeno líquido. La crioterapia depende de un equipamiento específico y elimina las verrugas al inducir la citólisis térmica. Es útil cuando hay pocas lesiones o lesiones bastante queratinizadas, y raramente necesita de anestesia. Puede ser necesaria más de una sesión terapéutica, respetando el intervalo de una a dos semanas. Es necesario un razonable nivel de entrenamiento sin el cual los condilomas frecuentemente son tratados excesivamente o de forma insuficiente, teniendo como resultando la disminución de su eficacia y una mayor chance de complicaciones. A pesar de la anestesia local no sea rutinariamente necesaria, podrá facilitar el tratamiento si existiesen muchas lesiones o una extensa área involucrada. V.1 h) Exéresis quirúrgica Se puede realizar a nivel ambulatorio. Es el método apropiado para el tratamiento de un pequeño número de lesiones, especialmente cuando se desea el examen histopatológico del espécimen. La exéresis quirúrgica tiene la ventaja de, así como con la electrocauterización, eliminar las lesiones en apenas una sesión de tratamiento. Como la mayoría de las lesiones son exofíticas, este método da como resultado una herida que envuelve la porción superficial de la dermis. Los especimenes obtenidos deben ser derivados para examen histopatológico. La exéresis quirúrgica, también, exige entrenamiento, material y equipamiento específico, además de alargar el tiempo de consulta. Este método puede realizarse como se indica a continuación: ¾ Bisturí en frío o tijera - Este método trae mayores beneficios a los pacientes que tienen un gran número de lesiones o una extensa área aquejada, o también, en casos resistentes a otras formas de tratamiento. Los condilomas pueden ser retirados por medio de una incisión tangencial con una tijera delicada o un bisturí. Es necesario anestesia local. La hemostasia puede obtenerse por electrocoagulación. ¾ Cirugía de Alta Frecuencia, alza diatérmica o LEEP – método que utiliza un electrodo activo en forma de alza por donde pasa una corriente alternada de alta frecuencia. Presenta como desventaja la necesidad de un entrenamiento específico. Tiene una buena relación costo-beneficio. V.2 - TRATAMIENTO POR LOCALIZACIÓN DE LA LESIÓN V.2 a) LESIONES EN EL MEATO URETRAL • ATA 80 a 90% y Podofilina 10 a 25%: aplicar solamente sobre las lesiones. Dejar secar antes de permitir el contacto del área tratada con la mucosa normal. Puede ser aplicado semanalmente, si fuese necesario. La podofilina no debe ser utilizada durante la gestación. Las lesiones intra-uretrales deben ser sospechas cuando se trata de una recurrencia de lesiones de meato y, por ser de más difícil acceso, deben motivar la derivación al especialista (urólogo/ginecólogo). Algunos especialistas recomiendan la remoción electroquirúrgica. La instilación uretral con crema de fluoracil a 5% puede ser efectiva, sin embargo, no existe una evaluación adecuada. El tratamiento con podofilina está contraindicado. V.2 b) LESIONES PERIANALES Y DE BORDE ANAL • ATA 80 a 90%. (Ver las recomendaciones listadas en el ítem V.2 a). • Exéresis quirúrgica. (Ver ítem V.1 h). Se debe considerar la derivación al proctólogo. V.2 c) LESIONES VAGINALES • ATA a 80-90% : aplicar solamente en las lesiones. Dejar secar antes de retirar el espéculo vaginal. No aplicar sobre un área extensa en una única sesión para evitar la estenosis vaginal. Puede aplicarse semanalmente, si fuese necesario. • Podofilina: no se recomienda su uso debido a su absorción vaginal y a la toxicidad. • Vaporización con LASER : se indica, pero con las salvedades presentadas en el ítem V.1 f). Observación: en lesiones vaginales, los métodos de destrucción física o escisión deben ser utilizados con cuidado, en virtud del riesgo de perforación vaginal y la formación de fístulas. V.2 d) LESIONES DEL CUELLO DEL ÚTERO • Lesiones clínicas (lesiones vegetantes) Ante la presencia de lesión condilomatosa en el cuello uterino, antes de iniciar el tratamiento, se debe excluir la posibilidad de que se trate de una neoplasia. Estas pacientes deben ser derivadas a un servicio de colposcopía para diagnóstico diferencial y tratamiento. • Lesiones subclínicas (infección por el HPV sin lesión macroscópica) La infección subclínica por el HPV es más frecuente que las lesiones clínicas, y pueden encontrarse en cualquier lugar de la genitalia. No se sabe si la contagiosidad de esta forma de infección es igual a la de las lesiones exofíticas. Ante la ausencia de neoplasia intra-epitelial, no se recomienda tratar las lesiones subclínicas por el HPV diagnosticadas por medio de examen citopatológico, colposcopía, biopsia, pruebas con ácido acético o pruebas de identificación del ADN viral. Ante la presencia de Lesión intra-epitelial de Alto Grado, la paciente debe ser derivada para colposcopía. Las pacientes con el examen citopatológico sugiriendo Lesión Intraepitelial de Bajo Grado, ASCUS y AGUS, deben realizar una nueva colecta en seis meses y, persistiendo estas alteraciones, derivadas para colposcopía (ver anexo 1). V.2 e) LESIONES ORALES • Exéresis quirúrgica. (Ver ítem V.1 f). Se debe considerar la derivación al especialista (dermatología/estomatología, odontología/patología oral, otorrinolaringólogo). V.3 - TRATAMIENTO EN GRUPOS ESPECIALES V.3 a) TRATAMIENTO EN GESTANTES Durante la gestación, las lesiones condilomatosas pueden alcanzar grandes proporciones, ya sea por el aumento de la vascularización, ya sea por las alteraciones hormonales e inmunológicas que ocurren en este período. La gestación no impide el tratamiento, guardando los debidos cuidados. La cicatrización posterior al tratamiento de lesiones extensas puede prolongarse durante semanas y, por este motivo, el tratamiento de esas lesiones debe ser evitado después de la 32a semana de gestación para evitar complicaciones en el caso de que ocurra un parto prematuro. Se sabe que la vía de transmisión materno-infantil puede ser directa, transplacentaria y perinatal. No está establecido el valor preventivo de la operación cesariana, por lo tanto, ésta no debe ser realizada con el objetivo exclusivo de prevenir la transmisión del HPV para el recién nacido. La operación cesariana podrá indicarse cuando el tamaño y la localización de las lesiones estuvieren causando obstrucción del canal de parto o cuando hubiere riesgo de laceración de las lesiones y sangrado excesivo. La elección del tratamiento debe basarse en el tamaño, localización y número de las lesiones. Resumiendo: • Nunca usar Podofilina durante cualquier fase del embarazo. • Lesiones pequeñas, aisladas y externas: utilizar electro o criocauterización. • Lesiones grandes y externas: realizar escisión quirúrgica. Este procedimiento exige un profesional habilitado y ambiente hospitalario, visto que puede provocar sangrado excesivo. • Lesiones pequeñas, cuello, vagina y vulva: utilizar cauterización química o física. • Después de 10 semanas del parto, las mujeres deben tener un seguimiento como las demás. V.3 b) TRATAMIENTO EN PORTADORES DEL VIH E INMUNODEPRIMIDOS(AS) POR OTRAS ETIOLOGÍAS Consideraciones: Las personas inmunodeprimidas como consecuencia de la infección por el VIH, o por otras razones, pueden llegar a no responder al tratamiento para el HPV como las inmunocompetentes, aconteciendo recidivas más frecuentes. Las mujeres infectadas por el VIH han presentado anormalidades en la citología cervical con más frecuencia que las mujeres no infectadas por el VIH. La prevalencia de infección por el HPV también ha sido mayor en estas mujeres y las alteraciones cervicales guardan una relación con la presencia del HPV y el mayor grado de inmunosupresión. Es decir, la mayor frecuencia y gravedad de las anormalidades citológicas comprobadas histológicamente, aumentan con el descenso del conteo de células CD4+ y mayores niveles de VIH-RNA circulante (carga viral). Estudios recientes han demostrado una mayor incidencia de tipos de HPV oncogénicos y una mayor incidencia de neoplasia intra-epitelial cervical (NIC), comprobada por biopsia, en mujeres VIH-positivas que en los controles VIH-negativas. Además, se ha evidenciado que en las mujeres portadoras del VIH las lesiones displásicas presentan un comprometimiento cervical más extenso y con mayor frecuencia involucran otros órganos del tracto genital inferior, como la vagina, la vulva y la región perianal. Conducta: Considerando la mayor frecuencia de neoplasias intra-epiteliales o invasoras en mujeres portadoras del VIH o inmunodeprimidas, el rastreo del cáncer cervical en estos grupos debe realizarse en intervalos menores. Se recomienda que las mujeres portadoras del VIH se sometan al examen citopatológico como parte de su evaluación médica inicial. Debe recogerse una nueva citopatología cervical en seis meses y, si ambas fueren normales, iniciar rastreo anual (CDC,1998). Deben realizarse exámenes más frecuentes si: - hubiere una citopatología cervical anormal previa; - hubiere infección por el HPV; - posterior al tratamiento de NIC; - en mujeres con infección por el VIH sintomática (incluido conteo de células CD4+<200 células/mm3). Se indicará la colposcopía en la portadora del VIH cuando: - el examen citopatológico diese anormal (incluyendo ASCUS, AGUS, lesión de bajo grado o más grave); - hubiere historia de examen citopatológico anormal previo sin tratamiento; - en el control, posterior al tratamiento de las NIC; - si hubiere evidencia de infección por el HPV; - si el conteo de células CD4+ fuese <200 células/mm3. - El flujograma a continuación resume la estrategia recomendada para rastreo del cáncer del cuello de útero en portadoras del VIH y en las inmunodeprimidas por otras etiologías: 1ª colpocitología normal anormal 6 meses 2ª colpocitología normal rastreo anual anormal colposcopía El tratamiento para las lesiones inducidas por el HPV en estas mujeres, se debe basar en los mismos principios referidos para aquellas no infectadas por el VIH. La presencia de NIC o cáncer de cuello del útero cambia la categoría de la enfermedad relacionada al VIH y, por lo tanto, debe ser comunicada al médico que realiza el seguimiento de la mujer con relación a su infección por el VIH. Se debe proceder de la misma forma cuando hubiese evidencia de persistencia o recurrencia de lesiones a pesar del uso de tratamientos considerados eficaces, pues pueden traducirse en inmunocomprometimiento. V.3 c) TRATAMIENTO DE NEOPLASIA INTRA-EPITELIAL DE ALTO GRADO Pacientes con Lesión Intra-epitelial de Alto Grado (NIC 2 e 3), deben ser referidos a un servicio especializado para confirmación diagnóstica y para realizar el tratamiento, según las Normas del MS/INCA (ver anexo 1). VI - SEGUIMIENTO Las pacientes tratadas por condilomas cervicales deben ser informadas sobre la posibilidad de recurrencia y deben ser examinadas en el tercer y sexto meses posteriores al final del tratamiento, cuando deberá realizarse un nuevo examen citopatológico. La presencia de infección por el HPV localizada en otras regiones, diferentes al cuello del útero, no debe alterar la periodicidad de colecta del examen citopatológico. Las mujeres deben ser aconsejadas en cuanto a la necesidad de someterse al rastreo de enfermedades pre-invasivas del cuello del útero, vía examen citopatológico, en la misma frecuencia que las mujeres no infectadas por el HPV. La presencia de condilomas genitales sin diagnóstico citopatológico cervical de bajo grado o lesión macroscópica en el cuello no es indicación absoluta para colposcopía. En la recidiva, derivar a la paciente hacia un servicio de colposcopía. Se debe reforzar la orientación y la consejería en cuanto a la prevención del VIH y de otras ITS. VII – INTERACCIÓN ITS / VIH La interacción entre las ITS y el VIH reviste una gran importancia, hecho por demás establecido en los medios científicos. La presencia de una úlcera genital aumenta hasta en 18 veces el riesgo de que un individuo se infecte por el VIH. Entre las directrices de la Coordinación Nacional de ITS y Sida (CN-ITS/SIDA) existe la recomendación de ofrecer el examen anti-VIH a todos los portadores de ITS, y de esta manera promover más precozmente el diagnóstico de esta infección. De esta manera pueden adoptarse con mayor éxito acciones terapéuticas o profilácticas. Otra correlación de gran importancia clínico-epidemiológica se da entre la infección por algunos subtipos del HPV con el cáncer del cuello de útero. La identificación precoz de las portadoras del VIH entre estas pacientes, auxiliará en la prevención de lesiones de alto grado o cáncer invasor, disminuyendo la gravedad de las lesiones y la mortalidad por esas complicaciones en estas mujeres. Esta preocupación se hace particularmente más acentuada, ante casos con recidivas de la infección por el HPV, o de larga persistencia, la presencia de múltiples subtipos de HPV, principalmente de los subtipos oncogénicos, y ante la presencia de anormalidades con gravedad comprobada histológicamente, en la citología cervical. VIII - CONDUCTA PARA LAS PAREJAS SEXUALES Las parejas sexuales deben ser orientadas a procurar un servicio médico para el diagnóstico de lesiones relacionadas al HPV y otras ITS. No hay diferencia entre la indicación y la mejor opción terapéutica para las lesiones detectadas tanto en el sexo masculino cuanto en el femenino. A pesar de que no existen evidencias del papel de los preservativos, masculino y femenino, en el control de la transmisión del HPV, su uso debe recomendarse para la prevención del VIH y de otras ITS. El preservativo femenino puede tener un mejor desempeño ya que cubre un área mayor de la genitalia. IX – REFERENCIAS: Cuzick J, Szarewski A, Terry G, et al. Human papillomavirus testing in primary cervical screening. Lancet 1995; 345: 1533-1537. Cuzick J, Beverley E, Ho L, et al. HPV testing in primary screening of older women. Br J Cancer 1999; 81: 554-558. Wright TC Jr, Denny L, Kuhn L, et al. HPV DNA testing of self-collected vaginal samples compared with cytologic screening to detect cervical ancer. JAMA 2000; 283: 81-86. Schiffman M, Herrero R, Hildesheim A, et al. HPV DNA testing in cervical cancer screening: results from women in a high-risk province of Costa Rica. JAMA 2000; 283: 87-93. Kuhn L, Denny L, Pollack A, et al. Human papillomavirus DNA testing for cervical cancer screening in lowresource settings. J Natl Cancer Inst 2000; 92: 818-825. Ratnam S, Franco E, Ferenczy A. Human papillomavirus testing for primary screening of cervical cancer precursors. Cancer Epidemiol Biom Prev 2000; 9: 945-951. Cox JT, Schiffman MH, Winzelberg AJ, Patterson JM. An evaluation of human papillomavirus testing as part of referral to colposcopy clinics. Obstet Gynecol 1992;80:389-95. Cox JT, Lorincz AT, Schiffman MH, Sherman ME, Cullen A, Kurman RJ. Human papillomavirus testing by hybrid capture appears to be useful in triaging women with a cytologic diagnosis of atypical squamous cells of undetermined siignificance. Am J Obstet Gynecol 1995;172:946-54. Hatch KD, Schneider A, Abdel-Nour MW. An evaluation of human Papillomavirus testing for intermediateand high-risk types as triage before colposcopy. Am J Obstet Gynecol 1995;172:1150-5. Wright TC, Sun XW, Koulos J. Comparison of management algorithms for the evaluation of women with low-grade cytologic abnormalities. Obstet Gynecol 1995;85:202-10. Schneider A, Zahm DM, Kirchmayr R, Schneider VL. Screening for cervical intraepithelial neoplasia grade 2/3: Validity of cytologic study, cervicography, and human papillomavirus detection. Am J Obstet Gynecol 1996;174:1534-41. Ferenczy A, Franco E, Arseneau J, Wright TC, Richart RM. Diagnostic performance of hybrid capture human papillomavirus deoxyribonucleic acid assay combined with liquid-based cytologic study. Am J Obstet Gynecol 1996;175:651-6. Kaufman RH, Adam E, Icenogle J, Reeves WC. Human papillomavirus testing as triage for atypical squamous cells of undetermined significance and low-grade squamous intraepithelial lesions: sensitivity, specificity, and cost-effectiveness. Am J Obstet Gynecol 1997;177:930-6. Franco EL, Ferenczy A. Assessing gains in diagnostic utility when human papillomavirus testing is used as a Pap smear adjunct for triaging women with cervical cytological abnormalities. American Journal of Obstetrics & Gynecology 181: 382-386, 1999. Kraus SJ, Stone KM, 1990. Management of genital infection caused by human papillomavirus. Reviews of Infectious Diseases. 12 (supl.6): S620-S632 Russomano F, Reis A, Camargo MJ, Dutra MVP, Fonseca SC, Anderson J, 2000. Efficacy in treatment of subclinical cervical HPV infection without intraepithelial neoplasia: systematic review. Sao Paulo Med J, 118(4):109-15. Reid, R. & Campion, M.J., 1989. HPV-associated lesions of the cervix: biology and colposcopic features. Clinical Obstetrics and Gynecology. 32:157-179. Reid, R., 1996. Treatment of HPV-associated disease. In Papillomavirus Reviews: Current Research on Papillomaviruses. (Lacey, C., ed.) Leeds: Leeds University Press. Hatch, K.D., 1991. Vulvovaginal human papillomavirus infections: clinical implications and management. American Journal of Obstetrics and Gynecology. 165: 1183-1188. Krebs, H.-B., 1989. Management strategies. Clinical Obstetrics and Gynecology. 32(1): 200-213. Ling,1992. Therapy of genital human papillomavirus infections. Part II: Methods of treatment. International Journal of Dermatology. 31(11): 769-776. Phelps, W.C. & Alexander, K.A., 1995. Antiviral therapy for human papillomaviruses: rationale and prospects. Annals of Internal Medicine. 123: 368-382. Wright, T.C.; Richart, R.M. & FERENCZY, A., 1992. Electrosurgery for HPV-related Diseases of the Lower Genital Tract. Quebec: Arthur Vision, Inc. SBPTGIC/MS, 1998. Recomendações para o Programa Nacional de Combate ao Câncer do Colo do Útero. Ministerio de Salud. Brasília. Ministério da Saúde. Coordenação Nacional de DST/AIDS, 1999. Manual de Controle das Doenças Sexualmente Transmissíveis - DST. 3ª Edição. Ministerio de Salud. Brasília. Murakami M, Gurski KJ, Steller MA. Human papillomavirus vaccines for cervical cancer. Journal of Immunotherapy. 1999; 22(3):212-8 Nieminen P; Aho M; Lehtinen M; Vesterinen E; Vaheri A; Paavonen J ;Treatment of genital HPV infection with carbon dioxide laser and systemic interferon alpha-2b: Sex Transm Dis; 21(2):65-9, 1994 Mar-Apr. Beutner KR; Ferenczy A. ; Therapeutic approaches to genital warts: Am J Med; 102(5A):28-37, 1997 May 5. Vilmer C; Havard S; Cavelier-Balloy B; Pelisse M; Dubertret L; Leibowitch M; Failure of isotretinoin and interferon-alpha combination therapy for HPV-linked severe vulvar dysplasia. A report of two cases: J Reprod Med; 43(8):693-5, 1998 Aug. Edwards L, Ferenczy A, Eron L, et al, and the HPV Study Group. Self-administered topical 5% imiquimod cream for external anogenital warts. Arch Dermatol. 1998;134:25-30. Tyring S, Edwards L, Cherry LK, et al. Safety and efficacy of 0.5% polofilox gel in the treatment of anogenital warts. Arch Dermatol. 1998;134:33-38. Koutsky LA, Galloway DA, Holmes KK. Epidemiology of genital human papillomavirus infection. Epidemiol Rev. 1988;10:122-163. Stone KM. Human papillomavirus infection and genital warts: update on epidemiology and treatment. Clin Infect Dis. 1995;20(suppl 1):S91-S97. Centers for Disease Control and Prevention. 1998 Guidelines for Treatment of Sexually Transmitted Diseases. MMWR. 1998;47(RR-1):88-98. Abularach S and Anderson J. Gynecologic Problems, pp.153 to 159, in A Guide to the Clinical Care of Women with HIV, USA, 2001. Stoler M H; Schiffman M. Interobserver reproducibility of cervical cytologic and histologic interpretations: realistics estimates from the ASCUS-LSIL Triage Study. JAMA: 285(11):1500-5, 2001 Mar 21. Woodward, C; Fischer, M. A.; Drug treatment of common STDs: part II, vaginal infections, pelvic inflammatory disease and genital warts. American Family Phisician, oct15, 1999. Grupo Latino Americano del HPV; Consenso en la metodología diagnóstica y terapéutica para las verrugas anogenitales. Revista Obstetricia y Ginecología Latino-Americana, volumen 59, nº3, 2001. X – ANEXOS: MINISTERIO DE SALUD INSTITUTO NACIONAL DE CÁNCER RECOMENDACIONES BÁSICAS PARA EL CONTROL DEL CÁNCER DEL CUELLO DEL ÚTERO EN BRASIL 1. INTRODUCCIÓN La evolución del cáncer del cuello del útero, en la mayoría de los casos, se de de forma lenta pasando por fases preclínicas detectables y curables. Entre todos los tipos de cáncer, éste es el que presenta uno de los más altos potenciales de prevención y cura. Su pico de incidencia se sitúa entre mujeres de 40 a 60 años de edad y apenas un pequeño porcentaje en aquellas con menos de 30 años. Estas características, sumadas a la existencia de un método de rastreo sensible, seguro y de bajo costo y el examen citopatológico, hace posible la detección de lesiones precursoras y de formas iniciales, justificando los esfuerzos para llegar, prioritariamente, a esta franja etarea en los programas de rastreo en masa (WHO, 1998). Son considerados factores de riesgo de cáncer del cuello del útero la multiplicidad de parejas e historia de infecciones sexualmente transmitidas (de la mujer y de su pareja); la edad precoz en la primera relación sexual y la multiparidad. Además de estos factores, estudios epidemiológicos sugieren otros, cuyo papel todavía no es conclusivo, como el tabaquismo, alimentación pobre en algunos micronutrientes, principalmente vitamina C, beta caroteno y folato, y el uso de anticonceptivos (Pontén et al, 1995). Actualmente, se considera que la persistencia de la infección por el Virus del Papiloma Humano (HPV) representa el principal factor de riesgo para el desarrollo del cáncer del cuello del útero. Estudios que utilizan métodos de hibridización han demostrado que más del 90% de los casos pueden ser atribuidos a algunos tipos de HPV (Muñoz, 1997; Walboomers et al, 1999), siendo el HPV 16 el responsable por la mayor proporción de casos (50%), seguido del HPV 18 ( 12%), HPV 45 (8%) y el HPV 31(5%). Se sugiere que el modelo de asociación entre HPV y cáncer del cuello del útero se asemeja al existente entre el tabaquismo y el cáncer de pulmón (Sanjosé, 1997). Otra característica significativa del cáncer del cuello del útero es su consistente asociación en todas las regiones del mundo, con el bajo nivel socioeconómico, es decir, con los grupos que tienen una mayor vulnerabilidad social, (Sanjosé, 1997). En estos grupos es donde se concentran las mayores barreras de acceso a la red de servicios para detección y tratamiento precoz de la enfermedad, sobrevenidas de dificultades económicas y geográficas, insuficiencia de servicios, y cuestiones culturales, como el miedo y el prejuicio de los compañeros. De forma general, el cáncer del cuello del útero corresponde a cerca del 15% de todos los tipos de cáncer femeninos, resultando ser el segundo tipo de cáncer más común entre las mujeres en el mundo. En algunos países en desarrollo es el tipo más común de cáncer femenino, mientras que en países desarrollados llega a ocupar la sexta posición (WHO, 1998). En América Latina y en el Sudeste Asiático, las tasas de incidencia son generalmente altas, mientras que en América del Norte, Australia, Norte y Oeste Europeo son consideradas bajas (Figura 1). Figura 1 – Incidencia del cáncer del cuello del útero en los cinco continentes. Aunque Brasil haya sido uno de los primeros países en el mundo a introducir la citopatología para la detección precoz del cáncer del cuello del útero, aquí las tasas de mortalidad continúan elevadas. Históricamente, permanecieron relativamente estables desde 1985, habiendo sido, en 1997, de 4,23/100.000 (Ministerio de Salud, 2000). Para el año 2000, las tasas brutas de mortalidad e incidencia estimadas son, respectivamente, de 4,25/100.000 y 20,48/100.000. La Figura 2 presenta la evolución a lo largo de 16 años (1980 – 1996) de las tasas brutas y estandarizadas de mortalidad cada 100.000 habitantes por cáncer del cuello del útero, en Brasil, observándose que la curva se mantiene prácticamente constante. Figura 2 Tasas brutas y estandarizadas de mortalidad cada 100.000 habitantes Mortalidad por Cáncer del Cuello del Útero - 1980-1996 6,00 5,00 4,00 3,00 2,00 1,00 0,00 1980 1981 1982 1983 1984 1985 1986 1987 1988 1989 1990 1991 1992 1993 1994 1995 1996 Años Tasa Estandarizada(1) Tasa Estandarizada(2) Tasa Bruta (1) Población Estándar Mundial, modificada por Doll et al. (1996). (2) Población Estándar Brasileña del Reconteo Poblacional de 1996 (IBGE). Fuente: SIM/DATASUS/ INCA /MS; IBGE. En cuanto al estadio del tumor al momento del diagnóstico, el Cuadro 1 muestra que en los hospitales considerados, más del 70% de las pacientes, entre aquellas cuyas historias clínicas registran el estadio, se presentan en fase avanzada de la enfermedad, lo que limita, en mucho, la posibilidad de cura. Cuadro 1 - Distribución de los casos de cáncer del cuello del útero según el estadiamiento Hospital I. Ofir Loiola Región de Brasil Año do diagnóstico Estadio (%) Estadio (%) (0-I) (II – III- IV) Norte 1994 29,4 54,4 H. Aristides Maltez Nordeste 1994 9,7 85,3 H. do Câncer I Sudeste 1994 19,3 64,7 Sur 1994 12,8 51,3 Centro-oeste 1991 25,2 70,1 H. Erasto Gaertner H. Araújo Jorge Fuente: Registros Hospitalarios de Cáncer. Otra dificultad encontrada se refiere a la cobertura de la población femenina de riesgo. Según una encuesta realizada por el IBOPE, en 1994, sólo el 30% de las mujeres se sometieron al examen citopatológico por lo menos tres veces en la vida. Esta tasa no puede ser considerada como cobertura, ya que no se sabe cuándo fue el último examen, pero se la puede aceptar como un parámetro, hasta que se realicen otras pesquisas regionales y nacionales. Estas encuestas serán fundamentales para la evaluación del impacto de las acciones emprendidas. medio de técnica frecuencia, para la colposcopía). quirúrgica de alta realización de la Durante muchos años la realización del examen citopatológico, en Brasil, ocurrió fuera del contexto de un programa organizado, donde no había ningún mecanismo que estimulase la búsqueda y garantizase el acceso de las mujeres a los servicios de salud, especialmente de aquellas que se encontraban bajo un mayor riesgo de desarrollar el cáncer del cuello del útero. Por lo tanto, urgía la necesidad de estructuración de un Programa, es decir, de un conjunto de métodos y medidas continuas capaces de controlar esta enfermedad. La experiencia obtenida con el "Viva Mujer" permitió que en agosto de 1998 fuese dado el primero paso para la expansión nacional del Programa de Control del Cáncer del Cuello del Útero. Esa fase representó una intensificación de las acciones de prevención y ocurrió en un período de 48 días (18 agosto al 30 de septiembre), teniendo como grupo meta a las mujeres de 35 a 49 años que nunca se sometieron al examen preventivo. No obstante, en función de la gran movilización nacional generada, esta población fue ampliada para otras franjas etareas. Las acciones fueron coordinadas por la Secretaría de Políticas de Salud y Programa de Atención Integrada para la Salud de la Mujer, del Ministerio de Salud, en conjunto con las 27 Secretarías de Estado de Salud, Secretarías Municipales de Salud, Sociedades Científicas y organizaciones no gubernamentales (Red de Defensa de la Especie Humana, Fuerzas Armadas, Sociedad Brasileña de Patología, Sociedad Brasileña de Citopatología, Sociedad Brasileña de Patología del Tracto Genital Inferior y Colposcopía, Asociación Brasileña de Enfermería, Fundación Ary Frauzino para la Investigación y Control del Cáncer y Empresa de Correos y Telégrafos). A partir de la Conferencia Mundial Sobre la Mujer, acontecida en China, en 1995, el Gobierno Brasileño comenzó a invertir esfuerzos para la organización de una red nacional de detección precoz del cáncer del cuello del útero. En 1997 y 1998, el Instituto Nacional de Cáncer coordinó el proyecto piloto "Viva Mujer," en cinco municipios (Belém, Curitiba, Distrito Federal, Recife y Río de Janeiro) y en el estado de Sergipe, con el objetivo de hacer una evaluación general de las estrategias hasta ese momento utilizadas en Brasil y probar la viabilidad de la ejecución de un programa organizado, considerando las diferencias socioeconómicas y epidemiológicas regionales (INCA/Ministerio de Salud, 1996). En esa oportunidad, se consolidaron las bases para la planificación y la articulación gerencial de las etapas de un Programa (reclutamiento, colecta, examen citopatológico, tratamiento y evaluación), así como la definición de normas técnicas y la introducción del “Ver Tratar” (tratamiento ambulatorio inmediato de las lesiones precursoras del cáncer - NIC, por Participaron de la fase de intensificación el 98% de los municipios brasileños (5.389), habiéndose realizado 3.177.740 exámenes citopatológicos, conforme datos del sistema SIA/SUS, lo que equivalió a más del 50% del total de exámenes realizados durante el ano 1997, que sumaron 6.334.265. En el Sistema de Informaciones de Control del Cáncer del Cuello del Útero - SISCOLO, se realizaron 60.662 exámenes que presentaron algún tipo de alteración. De estos, 48.537 (80%) presentaron positividad para lesiones de bajo riesgo de evolución para cáncer (Neoplasia Intraepitelial Cervical - NIC I / Virus del Papiloma Humano - HPV) o fueron clasificadas como ASCUS (células escamosas atípicas de significado indeterminado) o AGUS (células glandulares atípicas de significado indeterminado); 12.125 exámenes presentaron positividad para cáncer o lesiones precursoras de alto riesgo de evolución para cáncer como NIC II o NIC III, necesitando de colposcopía con biopsia para 2. VIVA MUJER – PROGRAMA NACIONAL DE CONTROL DEL CÁNCER DEL CUELLO DEL ÚTERO confirmación del diagnóstico y definición de conductas. Al Programa de Control del Cáncer del Cuello del Útero se le asoció la planificación del control del cáncer de mama, constituyendo el VIVA MUJER - Programa Nacional de Control del Cáncer del Cuello del Útero y de Mama. Este Programa viene siendo estructurado con el objetivo de reducir la mortalidad y las repercusiones físicas, psíquicas y sociales de estos cánceres en la mujer brasileña, por medio de la oferta de servicios para prevención y detección en estadios iniciales de la enfermedad y el tratamiento y rehabilitación de las mujeres. De esta forma, las directrices y estrategias trazadas para el Programa contemplan la . formación de una rede nacional integrada, basado en un núcleo geopolítico gerencial, con sede en el municipio, que permitirá ampliar el acceso de la mujer a los servicios de salud. Con relación al control del cáncer del cuello del útero contemplan la detección precoz por medio del examen citopatológico; la garantía del tratamiento adecuado de la enfermedad y de sus lesiones precursoras en el 100% de los casos, y el monitoreo de la calidad de la atención a la mujer, en las diferentes etapas del Programa. Además de esto, la capacitación de recursos humanos y la motivación de la mujer para cuidar da su salud fortalecerán y aumentarán la eficiencia de la red asistencial para el control del cáncer. El Cuadro 2 presenta las directrices y estrategias utilizadas. Cuadro 2 – Directrices y Estrategias del Viva Mujer Directrices ∂ Articular e integrar una red nacional • Motivar a la mujer para cuidar su salud ÷ Reducir la desigualdad de acceso de la mujer a la red de salud Estrategias ∂ Consolidar una base geopolítica gerencial del programa • Articular una red de comunicación con la mujer ÷ Redimensionar la oferta real de tecnología para detección, diagnóstico y tratamiento ≠ Mejorar la calidad de la atención de la mujer ≠ Informar, capacitar y actualizar recursos humanos, y disponibilizar recursos materiales ≡ Aumentar la eficiencia de la red de control del cáncer A continuación, se describen las recomendaciones básicas para el control del cáncer del cuello del útero y que resultaron en un proceso de discusión, aprendizaje y consenso conducido por el INCA/MS y desarrollado conjuntamente con las sociedades científicas (Sociedad Brasileña de Patología, ≡ Crear un plan de vigilancia y evaluación Sociedad Brasileña de Citopatología y Sociedad Brasileña de Patología del Tracto Genital Inferior y Colposcopía). a. Población meta del Programa Toda mujer que tiene o tuvo una vida sexual activa debe someterse al examen citopatológico. No obstante, sin dejar de garantizar el acceso al examen a todas las mujeres, el Programa orienta que los esfuerzos de las acciones de comunicación social para captación y motivación de las mujeres sean dirigidos hacia las de la franja etarea de mayor riesgo, o sea, entre 35 y 49 años y, en especial, para aquellas que nunca se sometieron al examen citopatológico. b. Periodicidad del examen citopatológico La periodicidad que se recomienda es la de realizar un examen citopatológico cada tres años, posterior a la realización de dos exámenes anuales consecutivos con resultados negativos, es decir, exámenes que no presentaron alteraciones neoplásicas malignas (Ministerio de Salud, l988). Esta periodicidad es considerada ideal, sin embargo, el Programa tuvo como objetivo inicial la realización de por lo menos un examen citopatológico en cada mujer perteneciente a la población meta y, después de eso, repetir el examen citopatológico en aquellas que ya se sometieron a por lo menos un examen. De esta manera, durante la Fase de Intensificación, la recomendación después de un examen citopatológico negativo fue su repetición después de 3 años, de modo que, con la continuidad del Programa, se consiguiese el aumento de la cobertura del examen citopatológico en el plazo de 3 años y, entonces, iniciada la repetición periódica de las colectas entre as mujeres. c. Cuidados previos a la colecta del material cervical • No tener relaciones sexuales hasta 48 horas antes de la colecta. • No usar duchas o medicación vaginales hasta 48 horas antes de la colecta. • No haberse sometido a exámenes intravaginales, como por ejemplo, ultrasonografía, en las 48 horas que anteceden el examen. • No estar en período menstrual, ya que el sangrado puede enmascarar el resultado del examen. La no observancia de estas recomendaciones podrá interferir en los exámenes, llevando a resultados falsos negativos. d. Colecta del material cervical El Programa ha preconizado la estandarización de conductas para todo el territorio nacional, apuntando a un mejor control de calidad de los procedimientos y una mayor eficacia en la cobertura de la población a ser examinada. La calidad de la colecta, por lo tanto, es muy importante para el éxito del diagnóstico, y su ejecución no se resume al procedimiento en sí, sino que es un proceso que va desde el correcto completado de los datos individuales en el formulario de requisición del examen y organización del material necesario para el procedimiento, hasta el envío al laboratorio del material recogido. Así, el primer paso, cuando la mujer se presenta para la colecta, es el adecuado completado del formulario de requisición del examen citopatológico del Programa, que contempla informaciones personales y médicas. Completar los datos personales, correctamente y con letra legible, resulta imprescindible tanto para el pago del examen, como para la identificación y búsqueda activa de la mujer. Son exigidos los siguientes datos: • • • • • nombre y apellido; nombre de la madre; fecha de nacimiento o edad; dirección completa y, en caso de existir, punto de referencia; número identificador de la Unidad de Salud y, en un futuro próximo, el número identificador personalizado de la mujer en el Sistema Único de Salud (SUS). Completar correctamente estos datos permitirá la identificación y la localización de las mujeres cuyo examen tuvo resultado positivo y que no retornaron a la Unidad de Salud para dar continuidad a las conductas subsiguientes; éste hecho se observa con frecuencia en todo Brasil, principalmente entre las mujeres de bajos ingresos, que son las más vulnerables a los riesgos de desarrollar el cáncer del cuello del útero. Antes de iniciar el examen, la mujer es orientada a ir al baño, vaciar la vejiga y vestir un delantal apropiado. El profesional de salud conversa con la mujer, preparándola psicológicamente para el examen, verifica los datos personales completados anteriormente y recoge datos referentes al examen citopatológico anterior (en caso de que haya sido realizado), uso de hormonas o DIU, embarazo y realización de radioterapia pélvica previa. Además de eso, confirma si ella está en condiciones de someterse al examen, es decir, si está fuera del período menstrual, pues la presencia de sangre dificulta la lectura de la lámina y puede tornar a la materia orgánica inadecuada para el diagnóstico citopatológico. En caso de que haya sangrado fuera del período menstrual, registra el hecho en el formulario, y procede al examen especular, ya que el mismo puede detectar alteraciones en el cuello del útero e indicar a fuente del sangrado. En este artículo no abordaremos los procedimientos referentes a la preparación del material necesario para la colecta, realización y confección del examen parasitológico directo, que están contenidos en un Manual apropiado, en fase de publicación. ESTANDARIZACIÓN DE LOS DICTÁMENES CITOPATOLÓGICOS Los resultados citopatológicos son emitidos según la CLASIFICACIÓN MS/SBC, que permite establecer parámetros de comparabilidad, en el ámbito nacional, y fue definida por el Ministerio de Salud, por intermedio de su Instituto Nacional de Cáncer, en conjunto con la Sociedad Brasileña de Citopatología, en 1993. El Cuadro 3 muestra la correspondencia entre las diferentes nomenclaturas para los dictámenes de la citopatología oncótica (Papanicolau). Cuadro 3 – Correspondencia entre las diversas nomenclaturas para el examen citopatológico del cuello OMS (1952-1973) RICHART (1968) BETHESDA (1988) Displasia Epitelial Leve ________________NIC I __________________ LIE de Bajo Grado / HPV Displasia Epitelial Moderada ___________ NIC II _________________ LIE de Alto Grado Displasia Epitelial Acentuada ___________ NIC III ________________ LIE de Alto Grado Carcinoma in situ ___________________ NIC III _________________ LIE de Alto Grado NIC = Neoplasia intraepitelial cervical LIE = Lesión intraepitelial escamosa 1. En cuanto al dictamen emitido • De acuerdo con la clasificación MS/SBC, el dictamen debe contener la evaluación y el registro de la adecuación de la muestra, clasificándola en: • • • • satisfactoria; satisfactoria, pero limitada por motivos); insatisfactoria (indicar motivos). (indicar células escamosas bien preservadas y en cantidad adecuada (aproximadamente 300 células); componentes endocervical o de la zona de transformación (células metaplásicas escamosas) adecuados en mujeres que tengan cuello como mínimo 2 agrupamientos de células glandulares endocervicales o metaplásicas escamosas, compuestos de por lo menos 5 células bien preservadas. La muestra se clasifica como satisfactoria, cuando completa los siguientes requisitos: La muestra se clasifica como satisfactoria, pero limitada por, cuando no completa algunos requisitos: • • • identificación correcta en la requisición y láminas; informaciones clínicas relevantes (constando en la requisición de examen citopatológico); • faltan informaciones clínicas pertinentes (requisición de examen citopatológico); materia orgánica purulenta, oscurecido por sangre, áreas espesas, artefactos por desecamiento o contaminantes, que impidan • la interpretación de aproximadamente el 50% al 70% de las células epiteliales; ausencia o escasez de células endocervicales o metaplásicas representativas de la junción escamocolumnar (JEC) o de la zona de transformación. La muestra se insatisfactoria, cuando requisitos: • • • • clasifica como no completa los ausencia de identificación en la lámina o requisición; lámina con calidad inaceptable (quebrada, con material mal preservado); componente epitelial escamoso escaso, donde las células bien preservadas cubren menos del 10% de superficie de la lámina; materia orgánica totalmente oscurecida por sangre, inflamación, áreas espesas, mala fijación, desecamiento, contaminantes, etc., que impidan la interpretación de más del 75% de las células epiteliales. 2. En cuanto citopatológico al diagnóstico Las categorías generales obtenidas como resultado de la citopatología son dos: • • dentro de los límites de la normalidad; alteraciones en células epiteliales, incluyendo las de carácter benigno (alteraciones celulares benignas), aquellas de carácter incierto, y las asociadas a procesos pre-neoplásicos o malignos. La citopatología dentro de los límites de la normalidad presenta células típicas, sin alteraciones de ninguna naturaleza. El dictamen citopatológico con alteraciones celulares benignas debe señalar, en los campos adecuados, las alteraciones encontradas: a) ya sean alteraciones reactivas o reparativas inflamación; metaplasia escamosa; reparación; atrofia con inflamación; radiación; otros (especificar). b) ya sean alteraciones referentes a la microbiología - Lactobacilos; Cocos; Bacilos; sugestivo de Chlamídia sp, Actinomyces sp, Candida sp, Virus del grupo Herpes, Trichomonas vaginalis, Gardenerella Vaginalis, otros (especificar). Las otras alteraciones en células epiteliales, comprenden las siguientes categorías: a) en células escamosas - atípica de significado indeterminado (ASCUS); efecto citopático compatible con HPV; NIC I (displasia epitelial leve); NIC II (displasia epitelial moderada); NIC III (displasia epitelial acentuada/Carcinoma in situ); Carcinoma escamoso invasor; b) en células glandulares - atípica de significado indeterminado (AGUS); Adenocarcinoma in situ; Adenocarcinoma invasor; c) otras neoplasias malignas (especificar); d) especificar la presencia o ausencia de células endometriales. CONDUCTAS CLÍNICAS 1. Conducta clínica de acuerdo con el resultado del examen citopatológico a) Muestra insatisfactoria Repetir la colecta, ya que no fue posible evaluar el material enviado. Debe estar justificado en el resultado del examen el porqué del dictamen de muestra insatisfactoria. b) Sin células anormales alteraciones celulares benignas / Son considerados negativos los exámenes que no presentan alteraciones neoplásicas malignas. Así, aquí están incluidos los exámenes sin células anormales y aquellos con alteraciones celulares benignas (por ejemplo: inflamación). La técnica de coloración para citopatología permite también, identificar la microbiología vaginal en las materias orgánicas, sin embargo, esto no siempre significa un proceso infeccioso, siendo necesario para tal que la estructura celular presente reacciones que caractericen la infección. En Caso de que sea detectado algún proceso infeccioso, por el examen clínico o por el examen citopatológico, éste debe ser tratado de acuerdo con la etiología y según el Manual de Control de las Infecciones de Transmisión Sexual, del Ministerio de Salud. En el caso de que este sea el primer examen realizado, debe ser repetido posterior a un año. Si el resultado del segundo examen continuase negativo, deberá repetirse después de tres años. c) Células escamosas atípicas de significado indeterminado (ASCUS) o células glandulares (AGUS) En este diagnóstico están incluidos los casos con ausencia de alteraciones celulares que puedan ser clasificadas como neoplasia intraepitelial cervical, pero con alteraciones citopatológicas que merecen una mejor investigación. En este caso, se orienta que se haga el tratamiento de los procesos infecciosos, si existieren, y la realización de otra colecta después de seis meses. Un segundo resultado de ASCUS, AGUS, HPV, NIC o diagnóstico más grave en el nuevo examen citopatológico, requiere que la mujer sea derivada para examen colposcópico. d) Efecto citopático compatible con el Virus del Papiloma Humano ( HPV) La citopatología debe ser repetida seis meses después. En caso que haya persistencia del diagnóstico de HPV, aparición de ASCUS, AGUS, NIC u otro más grave en el nuevo examen, la mujer debe ser derivada para la colposcopía. En caso de que sea negativa, debe realizarse un nuevo examen un año después. e) Neoplasia intraepitelial cervical Grado I (NIC I) - Displasia leve La mujer con NIC I debe repetir el examen citopatológico después de seis meses. Los procesos infecciosos asociados deben ser tratados según el Manual de Control de las Infecciones de Transmisión Sexual, del Ministerio de Salud. En caso de que haya persistencia de NIC, o aparición de HPV, ASCUS, AGUS, u otro más grave la mujer debe ser derivada para realizar la colposcopía. En el caso de resultado negativo para neoplasia, la mujer debe realizar un nuevo examen un año después. OBSERVACIÓN: Los casos diagnosticados como ASCUS, AGUS, HPV y NIC I no deben ser derivados para colposcopía o para cualquier conducta más agresiva porque algunos estudios han mostrado la regresión de esas alteraciones en un porcentual que varía del 70% al 90% apenas con la observación y el tratamiento de las infecciones pre-existentes (Proyecto Piloto Viva Mujer/MS/INCA, 1997). f) Neoplasia intraepitelial cervical Grado II (NIC II), Neoplasia intraepitelial cervical Grado III (NIC III) / ASCUS , ASGUS, HPV y NIC I persistentes después de 6 meses Las mujeres con los diagnósticos citopatológicos de arriba deben ser sometidas a la colposcopía, con exéresis completa de la lesión, cuando existiere, por alza diatérmica Cirugía de Alta Frecuencia ("Ver y Tratar"). g) Carcinoma escamoso invasivo y Adenocarcinoma in situ o invasivo / otras neoplasias malignas Las mujeres con el diagnóstico de arriba deben ser derivadas para la colposcopía y biopsia para confirmación diagnóstica por la histopatología, siendo posteriormente derivadas a la Unidad Terciaria, para un tratamiento adecuado. El Cuadro 4 resume las conductas preconizadas por el Programa tomando en cuenta los resultados citopatológicos descritos anteriormente. Cuadro 4 - Conductas clínicas de acuerdo con el resultado del examen citopatológico CITOPATOLOGÍA • • • SIN CÉLULAS ANORMALES MUESTRA INSATISFACTORIA ALTERACIONES CELULARES BENIGNAS • ASCUS • HPV • NIC I • AGUS • • • • • • REPETIR EL EXAMEN INMEDIATAMENTE REPETIR EL EXAMEN DESPUÉS DE 1 AÑO. DESPUÉS DE 2 EXÁMENES NORMALES CON INTERVALO DE 1 AÑO, REPETIR DESPUÉS DE 3 AÑOS 2. Conducta clínica de acuerdo con el resultado del examen colposcópico La colposcopía es un examen utilizado para evaluar el estado de los epitelios del tracto genital inferior y orientar las biopsias y la exéresis de las lesiones cuando fuese necesario. Actualmente, está considerada como ASCUS, AGUS, HPV, NIC I después de repetición de 6 meses. NIC II NIC III CARCINOMA ESCAMOSO INVASIVO ADENOCARCINOMA IN SITU ADENOCARCINOMA INVASIVO OTRAS NEOPLASIAS MALIGNAS REPETIR EL EXAMEN DESPUÉS DE 6 MESES DERIVAR PARA LA COLPOSCOPÍA una técnica de examen importante para las acciones preventivas del cáncer del cuello del útero, no debiendo limitarse solamente al estudio del cuello del útero, sino que también de la vagina, vulva, región perineal y perianal. Representa, por esto, un gran avance propedéutico para la infección viral por HPV, donde también se recomienda, siempre que sea posible, la penescopía del compañero de la mujer. En el Programa, serán derivadas para la colposcopía aquellas mujeres que presenten citopatología con alteración de NIC II, NIC III, carcinoma invasivo, adenocarcinoma in situ o invasivo. También serán derivadas para colposcopía las mujeres que presentan diagnóstico persistente de HPV, ASCUS, AGUS y NIC I, seis meses después del examen citopatológico inicial. De esta manera, la colposcopía en el Programa no tiene el mismo valor de aquella realizada aisladamente, y las conductas serán tomadas teniendo en vista las alteraciones citopatológicas y colposcópicas. Con la introducción de la Cirugía de Alta Frecuencia (CAF) en el tratamiento de las neoplasias intraepiteliales cervicales (NIC), el colposcopista tiene la posibilidad de realizar el retiro total de la lesión objeto de estudio. De esta manera, al mismo tiempo en que está siendo realizada la identificación y el retiro de material para diagnóstico histopatológico final, la mujer está siendo tratada. El Programa adopta la localización topográfica de la lesión y la capacidad del método para evaluar todos los epitelios que normalmente son encontrados en el cuello, para adoptar las conductas a partir del examen colposcópico. a) Colposcopía negativa Se considera como colposcopía negativa (ausencia de lesión), cuando es posible evaluar los epitelios pavimentosos, metaplásicos (delimitado por la junción escamoso-columnar) y glandular endocervical y no es posible encontrar lesión visible al colposcopio. En estos casos, se debe repetir, inmediatamente, la citología endocervical y la conducta para seguimiento de la mujer estará basada en el resultado de la citopatología. Vale resaltar que esas mujeres fueron derivadas por citología alterada. b) Colposcopía vista) insatisfactoria (JEC no Se la considera insatisfactoria cuando en el examen no se observa la junción escamocolumnar (JEC), o cuando no es posible evaluar los epitelios pavimentosos, metaplásicos y glandular endocervical. Esto permite dos alternativas: b.1) Colposcopía insatisfactoria sin lesión Cuando no es posible evaluar la JEC y, hasta donde se hizo la observación no se consigue identificar la lesión. En este caso es posible que la lesión esté localizada en el endocérvix y, para una mejor evaluación debe realizarse una nueva colecta para examen citopatológico sólo de endocérvix con el fin del examen colposcópico. Otro procedimiento factible, aunque más agresivo es el curetaje endocervical. El seguimiento depende del resultado citológico y en caso de que se mantenga la divergencia entre la citopatología y la colposcopía, se indica la conización a bisturí frío. b.2) Colposcopía insatisfactoria con lesión Cuando no es posible evaluar la JEC, y existe lesión total o parcialmente vista. También se debe señalar la impresión del colposcopista en cuanto al tipo de lesión encontrada, si es compatible con lesión inducida por la presencia del HPV, sospechosa de NIC o de cáncer invasor del cuello del útero. La lesión debe ser retirada integralmente siempre que sea posible, por medio de CAF. Cuando a lesión no pudiere ser enteramente vista en la colposcopía, se recomienda la conización clásica a bisturí frío, preferentemente realizada con la técnica de Scott que permite una mejor visualización de la nueva JEC en el seguimiento de esas mujeres. El seguimiento depende del resultado histológico. c) Colposcopía positiva Cuando es posible evaluar todos los epitelios, localizar y delimitar todos los bordes de la lesión, es decir, cuando la mujer presenta una lesión totalmente delimitada por el examen colposcópico, y la junción escamoso-columnar (JEC) puede ser evaluada. En estos casos debe realizarse una exéresis total de la lesión por medio de la CAF, siempre que este método estuviese disponible. El seguimiento depende del resultado histológico realizado en el fragmento del cuello del útero. El Cuadro 5 resume lo descrito anteriormente. Cuadro 5 – Conductas clínicas de acuerdo con el resultado de la colposcopía. COLPOSCOPÍA NEGATIVA INSATISFACTORIA SIN LESIÓN REPETIR CITOPATOLOGÍA ENDOCERVICAL VER ESQUEMA DE CONDUCTA DE LA CITOPATOLOGÍA 3. Conducta clínica de acuerdo con el resultado del examen histológico El examen histopatológico es el que define, en último análisis, el tratamiento definitivo en lo que atañe a la patología del cuello del útero, así como todos los demás tipos de neoplasias. a) Histopatología hasta NIC III con márgenes quirúrgicos libres y/o retiro total de la lesión El examen citopatológico y la colposcopía deben repetirse después de seis meses. b) Histopatología hasta NIC III con márgenes quirúrgicos comprometidos y/o retiro parcial de la lesión Repetir el examen colposcópico y citopatológico tres meses después de la exéresis de la lesión y, en caso persista algún hallazgo colposcópico sospechoso, debe realizarse el retiro de la lesión por medio de CAF. Si el examen colposcópico diese que no hay más lesión, la mujer debe ser orientada a retornar 3 meses después para realizar una nueva colecta de material para examen de citopatología oncótica. • • INSATISFACTORIA CON LESIÓN POSITIVA REALIZAR BIOPSIA O EXÉRESIS DE LA LESIÓN VER ESQUEMA DE CONDUCTA DE LA HISTOPATOLOGÍA Observación: en los dos casos de arriba, la mujer sólo debe recibir el alta del seguimiento, después de 4 exámenes citopatológicos negativos para neoplasia. c) Especimen insatisfactorio examen histopatológico para Esta situación es rara, sin embargo en este caso debe ser realizada una nueva evaluación colposcópica y citopatológica después de tres meses de la exéresis de la lesión. d) Carcinoma Escamoso Invasivo, Adenocarcinoma in situ o Invasivo y otras neoplasias malignas La mujer debe ser derivada a la Unidad de Salud de nivel terciario que está capacitada para la ejecución de procedimientos quirúrgicos extensos y/o radioterapia. El médico responsable por el tratamiento de la mujer debe completar en un formulario específico, las informaciones de atención, el número de la historia clínica de la mujer en la Unidad de origen y el histórico de los exámenes y resultados realizados. Si fuese posible, debe enviar junto con el formulario, la lámina del diagnóstico histopatológico. El Cuadro 6 resume las conductas clínicas de acuerdo con el resultado histopatológico. Cuadro 6 - Conductas clínicas de acuerdo con el resultado del examen histopatológico. HISTOPATOLOGÍA HISTOPATOLOGÍA HASTA NIC III CON MÁRGENES LIBRES Y/O RETIRO TOTAL DE LA LESIÓN REPETIR LA COLPOSCOPÍA Y LA CITOPATOLOGÍA DESPUÉS DE 6 MESES HISTOPATOLOGÍA HASTA NIC III CON MÁRGENES COMPROMETIDOS Y/O RETIRO PARCIAL DE LA LESIÓN REPETIR LA COLPOSCOPÍA Y LA CITOPATOLOGÍA DESPUÉS DE 3 MESES ESPECIMEN INSATISFACTORIO PARA EXAMEN HISTOPATOLÓGICO REPETIR LA COLPOSCOPÍA Y LA CITOPATOLOGÍA DESPUÉS DE 3 MESES CARCINOMA ESCAMOSO INVASIVO ADENOCARCINOMA IN SITU ADENOCARCINOMA INVASIVO OTRAS NEOPLASIAS MALIGNAS DERIVAR PARA TRATAMIENTO ESPECIALIZADO 1 REFERENCIAS BIBLIOGRÁFICAS BRINTON, L.A., 1992, “Epidemiology of cercival cancer – overview”. In: The Epidemiology of cervical cancer and human Papillomavirus. Ed: N. Muñoz, F.X.Bosch, K.V.Shah and ª Meheus. Lyon, International Agency for Research on Cancer, IARC. CUZIK, J., 1997, “Viral Load as Surrogate for Persistence in Cervical Human Papillomavirus Infection”. In: Franco, E. & Monsonego, J. New Developments in cervical cancer screening and prevention, Quebec, Canadá. MINISTÉRIO DA SAÚDE/ INSTITUTO NACIONAL DE CÂNCER, 1996, Viva Mulher. Programa Nacional de Controle do Câncer do Colo Uterino, Rio de Janeiro, dezembro. MINISTÉRIO DA SAÚDE. Secretaria Nacional de Assistência à Saúde, Instituto Nacional de Câncer, 2000, Estimativas da incidênca e mortalidade por câncer no Brasil. Rio de Janeiro. MUÑOZ, N., 1997, “Human Papillomavirus and Cervical Cancer: Epidemiological Evidence”. In: Franco, E. & Monsonego, J. New Developments in cervical cancer screening and prevention, Quebec. NAUD, P., 1998, Detecção Precoce das lesões precursoras de câncer de colo uterino através de inspeção cervical. Tese de doutorado em Clínica Médica. Universidade Federal do Rio Grande do Sul. NIEMINEN, P.; KALLIO,M.; ANTTILA, A; HAKAMA, M.,1999, Organised vs. Spontaneous Pap-smear screening for cervical cancer: a case control study. Int. J. Cancer. 83: 55 – 58. PATNIK, J., 1997, “Screening that failed to work”. In: Franco, E. & Monsonego, J. New Developments in cervical cancer screening and prevention. Quebec. POTÉN, J.; ADAMI, H.; BERGSTRÖM, R. et al.,1995, Strategies for global control of cervical cancer. Int. J. Cancer 60: 1-26, SANJOSÉ, S.; BOSCH,f.x.; MUÑOZ, n.; SHAH,K., 1997, “Social differences in sexual behavior and cervical cancer”. In: Social Iniqualities and Cancer. Ed: Kogevinas, M. Pearce, N. Susser, M. and Boffetta, P. IARC Scientific Publications No 138, International Agency for Research on Cancer, Lyon. SANJOSÉ,S.; SANTAMARIA, M.; RUIZ, P.A. ARISTIZABAL, N.; GUERRERO,E.; CASTELLSAGUÉ, X.; BOSCH, F.X, 1992, “HPV types in women with normal cervical cytology’. In: The Epidemiology of cervical cancer and human Papillomavirus. Ed: N. Muñoz, F.X.Bosch, K.V.Shah and ª Meheus. Lyon, International Agency for Research on Cancer, IARC SIGURDSSON,K., 1993, Effect of organized screening on teh risk of cervical cancer. Evaluation of screening activity in Iceland, 1964 –1991, Int. J. Cancer. 54: 563- 570. WALBOOMERS, J.M.M.; JACOBS, M.V.; MANOS, M.M. et al, 1999, Human Papilloma virus is a necessary cause of invasive cervical cancer worldwide. Journal of Pathology. 189: 12-19. WORLD HEALTH ORGANIZATION (WHO), 1993, National Control Programmes. Policies and Managerial Guidelines. Geneve. WORLD HEALTH ORGANIZATION / INTERNATIONAL AGENCY FOR RESEARCH ON CANCER ( IARC),1997, “Taxas de incidência padronizadas por idade”. In:D. M. Parkin, S.L. Whelan, J. Ferlay , L. Raymon & J. Young. Cancer Incidence in five continets. Vol VII. IARC Scientific Publication, no 143. WORLD HEALTH ORGANIZATION (WHO),1998. Manual on the Prevention and Control of Common o Cancers.WHO Regional puiblications - Westerns Pacific Series n 20. 2