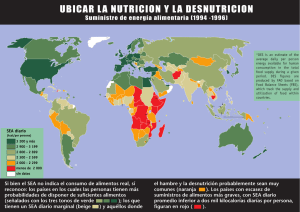
Vol 18 (3): 116-181 - Revista Española de Nutrición Humana y
Anuncio

C M Y CM MY CY CMY K Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics Revista Científica de la Fundación Española de Dietistas - Nutriconistas Miembro de: EFAD: Federación Europea de Asociaciones de Dietistas. ICDA: Confederación Internacional de Asociaciones de Dietistas. FESNAD: Federación Española de Sociedades de Nutrición, Alimentación y Dietética. COMITÉ EDITORIAL Editora Jefe: Iva Marques-Lopes Universidad de Zaragoza, España Editores: Eduard Baladia Grupo de Revisión, Estudio y Posicionamiento de la AEDN, España Rodrigo Martínez-Rodríguez Universidad de Granada, España Editora Honoraria: Nahyr Schinca Asociación Española de Dietistas-Nutricionistas, España CONSEJO EDITORIAL EJECUTIVO Nutrición básica y aplicada: Alfredo Martínez (coordinador) Universidad de Navarra, Pamplona, España Itziar Zazpe García Universidad de Navarra, Pamplona, España Marta Cuervo Zapatel Universidad de Navarra, Pamplona, España Marta Garaulet Aza Universidad de Murcia, España Ascensión Marcos Instituto del Frío, CSIC Madrid, España José Luis Santos (Chile) Pontificia Universidad Católica de Chile, Chile Nutrición clínica y hospitalaria: Jordi Salas (coordinador) Universidad de Reus, Tarragona, España Violeta Moize Arcone Grupo Hospitalario Quirón, España María Garriga García Hospital Universitario Ramón y Cajal, España Emili Ros Rahola Hospital Clínico de Barcelona, España Horacio González (Argentina) Hospital de Niños Sor María Ludovica, Argentina Josefina Bressan (Brasil) Universidad Federal de Viçosa, Brasil Educación alimentaria y sanitaria: Víctor Manuel Rodríguez (coordinador) Universidad del País Vasco, España Manuel Moñino Colegio Oficial de Dietistas-Nutricionistas de les Illes Balears, España Arantza Ruiz de las Heras Hospital Virgen del Camino, Pamplona, España Edurne Simón Universidad del País Vasco, España Francisco Gómez Pérez Ayuntamiento de Vitoria-Gasteiz, España Graciela González (Argentina) Asociación Argentina de Dietistas y Nutricionistas, Argentina Cultura alimentaria, sociología, antropología de la alimentación y psicología: Elena Espeitx (coordinadora) Universidad de Zaragoza, España Joy Ngo Fundación para la Investigación Nutricional, Barcelona, España Gemma López-Guimerá Universidad Autónoma de Barcelona, Bellaterra, Barcelona, España Pilar Ramos Universidad de Sevilla, España Patricia Marcela Aguirre de Tarrab (Argentina) Instituto de Altos Estudios Sociales (IDAES), Argentina Cooperación Humanitaria y Nutrición: José Miguel Soriano del Castillo (coordinador) Universidad de Valencia, Valencia, España Alma Palau Ferré Colegio Oficial de Dietistas y Nutricionistas de la Comunitat Valenciana, España Gloria Domènech Universidad de Alicante, España Estefanía Custodio Instituto de Salud Carlos III, España Faviola Susana Jiménez Ramos (Perú) Red Peruana de Alimentación y Nutrición (RPAN), Perú Hilda Patricia Núñez Rivas (Costa Rica) Instituto Costarricense de Investigación y Enseñanza en Nutrición y Salud (INCIENSA), Costa Rica Geraldine Maurer Fossa (Perú) Alerta Nutricional, Perú Tecnología culinaria y gastronomía: Giuseppe Russolillo (coordinador) Asociación Española de Dietistas – Nutricionistas, Barcelona, España Antonio Vercet Universidad de Zaragoza, España Alicia Bustos Universidad de Navarra, España Yolanda Sala Asociación Española de DietistasNutricionistas, España Joxe Mari Aizega Basque Culinary Center (BCC), España Andoni Luís Aduriz Mugaritz, España Bromatología, toxicología y seguridad alimentaria: Iciar Astiasarán (coordinadora) Universidad de Navarra, Pamplona, España Roncesvalles Garayoa Universidad de Navarra, España Carmen Vidal Carou Universidad de Barcelona, España Diana Ansorena Universidad de Navarra, España María Teresa Rodríguez Estrada (Italia) Universidad de Bologna, Italia Nutrición Comunitaria y Salud Pública: Mª del Rocío Ortiz (coordinadora) Universidad de Alicante, España Andreu Farran Universidad de Barcelona, España Carlos Álvarez-Dardet Universidad de Alicante, España Jesús Vioque Universidad Miguel Hernández, España Odilia I. Bermúdez (Estados Unidos) Tufts University School of Medicine, Estados Unidos Dietética Aplicada y Dietoterapia: Nancy Babio (coordinadora) Universitat Rovira i Virgili, España Julia Wärnberg Universidad de Málaga, España Isabel Mejías Rangil Hospital San Joan de Reus, España Cleofé Pérez-Portabella Maristany Hospital Vall d’Hebron, España Marina Torresani Universidad de Buenos Aires, Argentina Laura López Universidad de Buenos Aires, Argentina Consejo Editorial consultivo: Josep Boatella Universidad de Barcelona, España Pilar Cervera Asociación Española de DietistasNutricionistas, España Ángel Gil Universidad de Granada, España Margarita Jansà Hospital Clínico de Barcelona, España Ana Pérez-Heras Hospital Clínico de Barcelona, España Mercè Planas Hospital Vall d’Hebron, España Manuel Serrano Ríos Hospital Clínico de Madrid, España Ramón Tormo Grupo Hospitalario Quirón, España Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics Revista Científica de la Fundación Española de Dietistas - Nutriconistas Miembro de: EFAD: Federación Europea de Asociaciones de Dietistas. ICDA: Confederación Internacional de Asociaciones de Dietistas. FESNAD: Federación Española de Sociedades de Nutrición, Alimentación y Dietética. JUNTA DIRECTIVA DE LA AED-N (2014) Presidencia: Giuseppe Russolillo Vicepresidencia: Manuel Moñino Vocales generales: Miguel Ángel Reverte Nancy Babio Iva Marques (relaciones internacionales: EFAD/ICDA) Maria Casadevall (representante FEC) Noemí Pons José Miguel Martínez Ingortze Zubieta Secretaría: Mª José Ibáñez Tesorería: Martina Miserachs Vocales autonómicos: Verónica Sánchez Fernández (ADDEPA), Asturias Laura Carreño (ADNCyL), Castilla y León María Colomer (CODNIB), Islas Baleares Alma Palau (CODINuCoVa), Valencia Marta García (CODINCAM), Castilla-La Mancha Eva Gosenje (ADICAN), Cantabria Sheila Bustillo (ADDENE), País Vasco Judith Sugeidy Cornejo (ADDECAN), Canarias Eva M. Pérez (ADDLAR), La Rioja Alba Santaliestra (CPDNA), Aragón Chayo Ezcurra (CODINA-NADNEO), Navarra José Antonio López (AGDN), Galicia Francisco Miguel Celdrán de Haro (ADINMUR), Murcia Fundación Española de Dietistas - Nutriconistas: Plaza Félix Huarte, 2, bajo trasera. 31007 Pamplona (España). Publicación trimestral (4 números al año). Disponible en internet: www.renhyd.org Tarifa suscripción anual: • Formato online: gratuito (open access) • Formato Papel: La licencia de esta obra le permite compartir, copiar, distribuir, ejecutar y comunicar públicamente la obra bajo las condiciones de correcta atribución, debiendo reconocer los créditos de la obra de la manera especificada por el autor o el licenciante (pero no de una manera que sugiera que tiene su apoyo o que apoyan el uso que hace de su obra). La Fundación Española de Dietistas-Nutricionistas (FEDN) se opone de forma expresa mediante esta licencia al uso parcial o total de los contenidos de la Revista Española de Nutrición Humana y Dietética para fines comerciales. La licencia no permite obras derivadas, no permitiendo alterar, transformar o generar una obra derivada a partir de esta obra (excepto obteniendo permiso expreso). Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es La Fundación Española de Dietistas-Nutricionistas no tendrá responsabilidad alguna por las lesiones y/o daños sobre personas o bienes que sean el resultado de presuntas declaraciones difamatorias, violaciones de derechos de propiedad intelectual, industrial o privacidad, responsabilidad por producto o negligencia. Tampoco asumirán responsabilidad alguna por la aplicación o utilización de los métodos, productos, instrucciones o ideas descritos en el presente material. En particular, se recomienda realizar una verificación independiente de los diagnósticos y de las dosis farmacológicas. Aunque el material publicitario se ajusta a los estándares éticos (médicos), su inclusión en esta publicación no constituye garantía ni refrendo alguno de la calidad o valor de dicho producto, ni de las afirmaciones realizadas por su fabricante. Personas Físicas (amigos de la Fundación): gratuito Personas Físicas (territorio español): 20 euros/año Personas Físicas (fuera de España): 50 euros/año Instituciones: 100 euros/año (IVA incluido) Suscripciones y atención al cliente: Correo electrónico: [email protected] Protección de datos: Fundación Española de Dietistas-Nutrciionistas (FEDN), declara cumplir lo dispuesto por la Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal. Papel ecológico libre de cloro. Chlorine free, enviromentally friendly paper. Esta publicación se imprime en papel no ácido. This publication is printed in acid-free paper. Correo electrónico: [email protected] Impreso en España Depósito legal: B-17288-2011 ISSN: 2173-1292 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics Volumen 18 • Número 3 • Julio-Septiembre 2014 www.renhyd.org SUMARIO EDITORIAL Las revisiones sistemáticas en nutrición: un necesario paso hacia delante Gerard Urrútia pág. 116 ORIGINALES Validación de un nuevo registro alimentario precodificado Víctor Manuel Rodríguez, Ana Elbusto-Cabello, Mireia Alberdi-Albeniz, Amaia De la Presa-Donado, Francisco Gómez-Pérez de Mendiola, Maria Puy Portillo-Baquedano, Itziar Churruca-Ortega pág. 118 Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz Fernando Gómez-Busto, Virginia Andía Muñoz, Loli Ruiz de Alegría, Pilar Rica, Estíbaliz Mogollón pág. 127 Prevalencia de dislipidemia y sus factores de riesgo en niños y adolescentes con sobrepeso y obesidad Patricia Lucía Casavalle, Laura Romano, Marcela Pandolfo, Patricia Noemí Rodriguez, Silvia María Friedman pág. 137 Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias Ismael San Mauro-Martín, Patricia Bodega-Villanueva, Elena Romero-Caamaño, Víctor MicóMoreno, Elena Garicano-Vilar pág. 145 REVISIÓN Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas Aritz Urdampilleta, Raúl López-Grueso, José Miguel Martínez-Sanz, Juan Mielgo-Ayuso pág. 155 ESPECIAL Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA David Moher, Alessandro Liberati, Jennifer Tetzlaff, Douglas G. Altman, Grupo PRISMA pág. 172 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics Volume 18 • Issue 3 • July-September 2014 www.renhyd.org CONTENTS EDITORIAL Systematic reviews in nutrition: a necessary step forward Gerard Urrútia pág. 116 ORIGINAL ARTICLES New pre-coded food record form validation Víctor Manuel Rodríguez, Ana Elbusto-Cabello, Mireia Alberdi-Albeniz, Amaia De la Presa-Donado, Francisco Gómez-Pérez de Mendiola, Maria Puy Portillo-Baquedano, Itziar Churruca-Ortega pág. 118 Nutritional status, dietary habits and social and health profile of home meal service users for elderly of Vitoria-Gasteiz Fernando Gómez-Busto, Virginia Andía Muñoz, Loli Ruiz de Alegría, Pilar Rica, Estíbaliz Mogollón pág. 127 Dyslipidemia and its risk factors in overweight and obese children and adolescents Patricia Lucía Casavalle, Laura Romano, Marcela Pandolfo, Patricia Noemí Rodriguez, Silvia María Friedman pág. 137 Association between timing of food introduction in on first year old and the prevalence of allergies Ismael San Mauro-Martín, Patricia Bodega-Villanueva, Elena Romero-Caamaño, Víctor Micó-Moreno, Elena Garicano-Vilar pág. 145 REVIEW ARTICLE Basic biochemical, hematological and hormonal parameters for monitoring the health and nutritional status in athletes Aritz Urdampilleta, Raúl López-Grueso, José Miguel Martínez-Sanz, Juan Mielgo-Ayuso pág. 155 SPECIAL ARTICLE Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. David Moher, Alessandro Liberati, Jennifer Tetzlaff, Douglas G. Altman, Grupo PRISMA pág. 172 Rev Esp Nutr Hum Diet. 2014; 18(3): 116 - 117 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org EDITORIAL Las revisiones sistemáticas en nutrición: un necesario paso hacia delante Systematic reviews in nutrition: a necessary step forward Gerard Urrútia a,b,* a Centro Cochrane Iberoamericano – Institut d’Investigació Biomèdica Sant Pau, Barcelona, España. b CIBER Epidemiología y Salud Pública (CIBERESP), España. *Autor para correspondencia: Correo electrónico: [email protected] (G. Urrútia) Recibido el 16 de septiembre de 2014; aceptado el 19 de septiembre de 2014. La traducción de la Declaración PRISMA publicada en la Revista Española de Nutrición Humana y Dietética es una buena noticia. PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analysis) es un instrumento de ayuda tanto para los autores como editores y revisores de las revistas biomédicas, para mejorar la calidad de la publicación de revisiones sistemáticas y metaanálisis. En una publicación previa española se comentó acerca de PRISMA, haciendo énfasis en sus aspectos novedosos respecto a su precedente (conocido con el nombre de QUOROM)1. En ese artículo, además, se presentaba traducida la lista de comprobación de los ítems que deben incluirse en la publicación de una revisión sistemática propuestos por PRISMA, pero no una traducción completa del mismo como ahora se propone. PRISMA surge como resultado, no de la improvisación o de la mera especulación por parte del grupo de autores, sino de un trabajo concienzudo y muchos años de experiencia en la ciencia de las revisiones sistemáticas y metaanálisis. Todo este bagaje está recogido en la publicación original de PRISMA, donde se explica el significado y se justifica detalladamente cada uno de los ítems propuestos, junto con ejemplos ilustrativos y referencias clave de estudios que aportan evidencia empírica de apoyo2. Es por ello que disponer de la traducción completa facilitará el acceso, difusión y utilización de este importante trabajo por parte de los profesionales de habla española. El resultado final que cabría esperar es, por una parte, un creciente interés en la producción de revisiones sistemáticas por parte de profesionales de nuestro medio, también entre dietistas y nutricionistas, y por otra, una mayor calidad y, por tanto, utilidad e impacto de las revisiones publicadas en las revistas españolas e iberoamericanas. Habrá que esperar algún tiempo hasta poder medir estos resultados, pero no es necesario disponer de evidencias para justificar el rigor y el trabajo bien hecho. El ámbito de la nutrición y la dietética no escapa a la necesidad de incrementar el rigor científico tanto en la producción de estudios científicos, que proporcionen las bases para una toma de decisiones bien fundamentada, como en su divulgación mediante publicaciones científicas de calidad. Aunque siempre se ha puesto el énfasis en las intervenciones farmacológicas (medicamentos), en gran parte por causa de los requerimientos legales y regulatorios a los que están sometidos, no es menos cierto que la eficacia de cualquier tipo de intervención terapéutica, sea o no farmacológica, necesita poder ser evaluada mediante los estudios apropiados que aporten información no sesgada acerca de sus potenciales beneficios y daños. Las intervenciones en el campo de la nutrición y dietética, de naturaleza muy variable y a menudo compleja, plantean enormes retos metodológicos para medir sus efectos sobre la salud que, aunque dificultan la realización de estudios de calidad, no impiden ni justifican su ausencia3,4. En la medida que proliferan las opciones terapéuticas, así como el número de los estudios que las evalúan y que están disponibles en las numerosas revistas biomédicas existentes en todo el mundo, se hace cada vez más necesario disponer de herramientas de síntesis que resuman toda la información Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO 117 Las revisiones sistemáticas en nutrición: un necesario paso hacia delante disponible de una manera no sesgada y rigurosa, siguiendo un proceso sistemático, explícito y transparente. Entre estas herramientas se hallan las revisiones sistemáticas. Basta con echar un vistazo en las principales revistas biomédicas para darse cuenta de la creciente importancia que este tipo de literatura científica ocupa hoy en la transmisión de información clave para la toma de decisiones clínicas y sanitarias. Su metodología, progresivamente refinada y perfeccionada, ha convertido a las revisiones sistemáticas no sólo en un formato de literatura científica sino también en un modelo de investigación denominada, a veces, investigación secundaria por cuanto la unidad de análisis la constituyen estudios primarios en lugar de pacientes individuales. La mayoría de manuales para la realización de revisiones sistemáticas pueden obtenerse libremente on-line como, por ejemplo, el de la Colaboración Cochrane5 o de la Universidad de York6. Algunos incluso han elaborado propuestas para adaptar los métodos genéricos de las revisiones sistemáticas al ámbito específico de la nutrición, argumentando que se trata de un abordaje lo suficientemente flexible como para acomodarse a los desafíos específicos que plantean los dilemas relacionados con esta disciplina7. Algunos de estos desafíos están relacionados con: 1) la necesidad –y también la dificultad– de establecer el nivel de exposición basal a los nutrientes de interés; 2) la importancia de informar sobre el estado nutricional de la población de estudio; 3) la necesidad de establecer la bioequivalencia entre las diversas formas químicas de los nutrientes; 4) la consideración de los factores que pueden alterar la biodisponibilidad de los nutrientes; 5) las múltiples funciones biológicas interrelacionadas que puede poseer un determinado nutriente; 6) la naturaleza indefinida de muchas intervenciones nutricionales (basada en alimentos versus suplementos nutricionales) y los desafíos para cuantificar de forma precisa los cambios en la ingesta o exposición; o 7) las incertidumbres a la hora de evaluar e interpretar las posibles relaciones dosis-respuesta entre un patrón de consumo y los resultados en salud. en menos del 4% de todas las revisiones contenidas en la Cochrane Library y reclamaba, con toda razón, que se les prestara mayor atención9. Hasta qué punto esta situación haya cambiado o no resulta difícil de establecer, entre otras razones por la ausencia de un único término descriptor que facilite su búsqueda automatizada así como por la ausencia de un grupo Cochrane de revisión específico (las revisiones sobre dieta y nutrición son realizadas dentro de los grupos correspondientes a cada una de las patologías o condiciones de interés). No obstante, una búsqueda rápida limitando el término nutrición al título, resumen o palabra clave arroja un resultado de 142 revisiones Cochrane ya completadas, lo que da una ligera idea sobre el interés en este ámbito. ¿Cómo podría esto cambiar sustancialmente? Sólo hay una respuesta. Quienes trabajan y conocen bien esta disciplina deben tomar la iniciativa y situarse delante, tanto promoviendo los estudios rigurosos que se necesitan, como realizando revisiones sistemáticas a medida que éstos se acumulan. El Instituto de Verano de Revisiones Sistemáticas en Nutrición organizado por la Universidad de Cornell (EEUU) conjuntamente con la Colaboración Cochrane y la OMS en Julio de 2014 constituye un buen ejemplo de ello. Ahora, la Revista Española de Nutrición Humana y Dietética puede jugar también un importante papel entre los profesionales de nuestro propio entorno. Finalmente, el interés creciente por las revisiones sistemáticas tiene su reflejo, no sólo en el número creciente de revisiones que se publican anualmente, sino también por el surgimiento de iniciativas científicas, entre las que destaca la Colaboración Cochrane. Se trata de una organización científica internacional independiente cuyo objetivo último es promover la realización de revisiones sistemáticas sobre los efectos de cualquier tipo de intervención en salud –incluidas también las basadas en dieta o de carácter nutricional– así como su difusión por medio de la Cochrane Library –una revista electrónica indexada que, actualmente, cuenta con un factor de impacto de 5,9–. A pesar del interés y la necesidad que existe por disponer de revisiones sistemáticas en el ámbito de la nutrición así como su potencial utilidad a muchos niveles8, es difícil cuantificar el número exacto de revisiones sistemáticas Cochrane que se han publicado hasta la fecha en este ámbito. Una publicación del 2005 las cuantificaba 3. BIBLIOGRAFÍA 1. 2. 4. 5. 6. 7. 8. 9. Urrútia G, Bonfill X. Declaración PRISMA: una propuesta para mejorar la publicación de revisiones sistemáticas y metaanàlisis. Med Clin(Barc). 2010; 135(11): 507–11. Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gøtzsche PC, Ioannidis JP, et al. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate healthcare interventions: Explanation and elaboration. BMJ. 2009; 339: b2700, doi: 10.1136/bmj.b2700. Truswell AS. Levels and kinds of evidence for public-health nutrition. Lancet. 2001; 357(9262): 1061-2. Van Binsbergen JJ, Delaney BC, van Weel C. Nutrition in primary care: scope and relevance of output from the Cochrane Collaboration. Am J Clin Nutr 2003; 77(suppl): 1083S–8S. Higgins JPT, Green S (editors). Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0. The Cochrane Collaboration, 2011. Disponible en: www.cochrane-handbook.org Centre for Reviews and Dissemination (CRD). Systematic Reviews: CRD’s guidance for undertaking reviews in health care. Centre for Reviews and Dissemination (CRD). Disponible en: http://www. york.ac.uk/inst/crd/pdf/Systematic_Reviews.pdf. Lichtenstein AH, Yetley EA, Lau J. Application of systematic review methodology to the field of nutrition. J Nutr. 2008; 138(12): 2297-306. Brannon PM, Taylor CL, Coates PM. Use and applications of systematic reviews in public health nutrition. Annu Rev Nutr. 2014; 34: 401-19. Summerbell CD, Chinnock P, O’Malley C, and van Binsbergen JJ. The Cochrane Library: more systematic reviews on nutrition needed. European Journal of Clinical Nutrition. 2005; 59 (Suppl 1): S172–S178. Rev Esp Nutr Hum Diet. 2014; 18(3): 118 - 126 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org ORIGINAL New pre-coded food record form validation a,b,* a a Víctor Manuel Rodríguez , Ana Elbusto-Cabello , Mireia Alberdi-Albeniz , a c Amaia De la Presa-Donado , Francisco Gómez-Pérez de Mendiola , Maria Puy a,b a,b Portillo-Baquedano , Itziar Churruca-Ortega a Nutrition and Obesity Group. Department of Pharmacy and Food Science, University of the Basque Country (UPV/EHU), Vitoria, Spain. bCIBER de Fisiopatología de la Obesidad y Nutrición (CIBEROBN), Spain. c Vitoria-Gasteiz City Council, Spain. *Corresponding author: E-mail: [email protected] (V. M. Rodríguez) Received: 06/02/2014; accepted: 23/04/2014. New pre-coded food record form validation ABSTRACT KEYWORDS Pre-coded food record; Diet Records; Instrument development; Validation studies; Validity; Reproducibility; Reliability; Dietary assessment; Nutrition assessment. Introduction: For some research fields, simple and accurate food intake quantification tools are needed. The aim of the present work was to design a new self-administered and pre-coded food intake record form and assess its reliability and validity when quantifying the food intake of adult population, in terms of food or food-groups portions. Material and Methods: First of all, a new food-record form was designed, which included food usually consumed and which sought to be easy-to-use, short, and intuitive. The validation process consisted in analyzing both the reliability and validity of the tool’s design in a representative population sample (n=330; age: 19-77). Reliability was checked by comparing (Spearman’s CC, ICC) food intake (mean value of portions) between two series of five-day food records in a one-month period. Validity was checked by comparing the food intake mean value of two records to results obtained from a gold standard (24-hour recall). Results: 73.7% of the food from the record presented correlations higher than 0.5 for reliability (ICCs from 0.38 to 0.94) and 97.4% showed higher values than 0.7 and 68.4% than 0.8 for validity (ICCs from 0.28 to 0.97). Conclusions: The solid correlation coefficients and ICCs obtained indicate that this is a reliable tool for the quantification of food intake in adults in terms of food or food group portions. Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO 119 New pre-coded food record form validation Validación de un nuevo registro alimentario precodificado RESUMEN PALABRAS CLAVE Registro de alimentos pre-codificado; Registro dietético; Desarrollo de instrumentos; Estudios de validación; Reproducibilidad; Fiabilidad; Evaluación dietética; Evaluación nutricional. Introducción: Para algunos campos de investigación se precisan herramientas de cuantificación de la ingesta alimentaria sencillas y precisas. El objetivo del presente trabajo fue diseñar un nuevo registro de ingesta de alimentos auto administrado y pre-codificado así como evaluar su fiabilidad y validez para cuantificar la ingesta de alimentos de la población adulta, en términos de porciones bien de alimentos o bien de grupos de alimentos. Material y Métodos: Se diseñó el nuevo registro que incluía alimentos consumidos habitualmente y que debía ser fácil de usar, breve e intuitivo. El proceso de validación consistió en analizar tanto la fiabilidad y la validez de la herramienta en una muestra representativa de la población (n=330; edad 19-77 años). La fiabilidad se comprobó mediante la comparación (CC de Spearman, CCI) de la ingesta (media de raciones estándar) de alimentos entre dos series de registros de cinco días en un período de un mes. La validez se comprobó mediante la comparación de la ingesta de alimentos el valor medio de dos registros con los resultados obtenidos a partir de un gold standard (recordatorio de 24 horas). Resultados: El 73,7% de los alimentos del registro presentó correlaciones superiores a 0,5 para la fiabilidad (CCI de 0,38 a 0,94) y el 97,4% presentó valores superiores a 0,7 y el 68,4% superiores a 0,8 para la validez (CCI de 0,28 a 0,97). Conclusiones: Los sólidos coeficientes de correlación e ICC obtenidos indican que el nuevo registro es una herramienta fiable para la cuantificación de la ingesta de alimentos en adultos en términos de raciones de alimentos o grupos de alimentos. INTRODUCTION Food intake quantification tools are a matter of interest because they permit the knowledge of both food consumption patterns and changes in eating habits. The information obtained from these tools is useful to determine: dietary deviations with regard to recommendations, the relationship between dietary patterns and the prevalence of certain pathologies, as well as to assess the impact of nutritional interventions. Food intake assessment methods have to be adapted to the objectives of the studies, the sensitivity of the information to be collected and available resources. Methodological development of such tools is rather recent due to the fact that it is a complex process1,2. Of the tools available for the evaluation of community and family food consumption the most noteworthy are foodbalance, total diet studies, food records, recalls, inventories and counting3,4,5. With regard to individual tools, dietary history (DH), food records (FR), 24-hour recall (24 h) and food frequency questionnaires (FFQ) are the most notable ones. Although all have been validated and are widely used tools, they present disadvantages such as the need for either qualified staff (DH, 24 h) or for considerable commitment on the part of survey respondents in order to reach better accuracy (FR, FFQ)2,4,6,7,8,9. Currently the use of biomarkers is being studied because of its relative accuracy. However, it must be pointed out that dietary stimuli-induced assorted physiological responses depend on individuals, and, moreover, their quantification method is invasive10,11. Therefore, each method must consider accuracy because of food intake variability and the common misevaluation caused by the limitations of tools. Thus, all food-intake quantification tools have to be validated. For this purpose both reproducibility or reliability (the quality of being predictable, the ability of a tool to obtain similar results after being used repeatedly or at different moments) and validity (having premises or conclusions so that the tool measures what it has to, after comparing it to a precise reference method, gold standard, or an external validity criterion) have to be checked12,13,14. The aim of the present work was to design a new selfadministered and pre-coded form to record daily food intake and to validate it by analyzing its reliability and validity for food intake quantification in the adult population, in terms of daily food or food-group portions. 120 Rev Esp Nutr Hum Diet. 2014; 18(3): 118 - 126 MATERIAL AND METHODS Food record design Two requirements were taken into account when designing the food intake quantification tool: a) simplicity (the need for ease in the use of the record) and b) precision of the information obtained. Therefore, the tool was designed to be a short and intuitive self-administered food record. More precisely, it is a daily food consumption record containing the most usual foodstuffs according to the Nutritional Assessment of the Spanish Diet15 that includes the most common and nutritionally interesting foodstuffs. Then, in order to make the tool easier to complete, they were organized into 9 groups. These are presented, and thus precoded, by a picture and a color (Figure 1): 1) cereals and derivatives; 2) vegetables and fruit; 3) dairy products; 4) fish and shellfish; 5) meat and eggs; 6) legumes and nuts; 7) beverages; 8) oils and fats; 9) sugary products. At the same time, each food group contains food subgroups or individual foods (35 in all). In some cases differential nutrition features have been highlighted. For example, cereals and derivatives are divided into whole grain or refined; dairy products, fish and meat are arranged depending on their fat content Figure 1. Pre-coded foor record form. Rodríguez VM, et al. (whole, semi skimmed and skimmed or high-, mediumand low-fat) and finally raw and cooked vegetables are differentiated. For each food there is a small box which represents a food portion. In some cases the box is divided into two or four parts for half or quarter of a portion respectively. Finally, the tool includes a box to write down the intake of foods not included in the record, such as pizza, paella, etc., as well as the amount consumed. To fill in the record the box (or part of the box) of each food portion (or part of portion) consumed has to be crossed out. In order to make it easier, domestic food portion sizes (pieces, cups, plates, etc.) for the mostly frequently consumed food portions have been detailed (on the back of the record form, information not shown). For example, the domestic portion size of one portion of breakfast cereals is one cup, so the form advises that “you have to cross out one box (one portion) when you eat a cup (domestic portion size)”. The domestic food portion sizes were standardized by a nutritionistdietitian team according to common household weights and defined by Spanish Society of Community Nutrition (SENC)16, the food portion sizes described in the Epic Picture Book17 and those defined by Carbajal and Sanchez-Muniz18. Figure 2. Design of the study. PFR: Pre-coded food record 24 h: 24-hour recall 121 New pre-coded food record form validation Subjects In order to carry out the study in a sample representative of general population, for universes bigger than 100.000 individuals, 95% confidence and 5% margin of error the needed sample was estimated in 384 individuals. 497 volunteers between 19 and 77 years (45 ± years old) from Vitoria-Gasteiz city took part in the study. They were recruited from townspeople who participated in activities organized by the city council, Pharmacy Faculty of University of the Basque Country (UPV/EHU), and finally students, employees and workers of the city council. 330 individuals finished the study (66% participation rate, 5.4% sample error for a 95% confidence), of which 188 (57%) were women and 142 (43%) men. 41.8% of the participants were 20-40 years old (35% men and 65% women), 30.3% 40-60 years old (40% men and 60% women) and 27.9% older than 60 years (58% men and 42% women). Book for estimation of Food Portion Sizes17 was used, with the authorization of the authors, to help participants to get used to the size and weight of portions described in the record studied, and to confirm the food intake quantities of the 24 h. Statistical Analysis Data were analyzed using the SPSS 18 software package (IBM, New York, USA). After checking that no data continued the normality hypothesis (Kolmogorov-Smirnov), Spearman`s rho correlation coefficient and ICC were used to analyze the relation between data (mean values). Significance was set at p<0.05 for bilateral contrasts. RESULTS Design of the study The validation process consisted in analyzing both the validity and the reliability of the estimated food intakes obtained by using the new food record in a representative population sample. The study design is detailed in Figure 2. To test reliability, volunteers completed ten of the new food records, divided into two non-consecutive series of five-days (week 1 and week 2), in one month period. Food intake of each week was calculated (portion means per day for each participant), presupposing that there was no intervention which could affect to eating habits between weeks. The objective was to analyze the correlation of food intake data between both series, in terms of food and food group’s portions/day. For the validity study, food intake data of the second day of each five-days series recorded with the new record form was compared with those obtained from a 24 h (gold standard) of the same days. Information obtained from the 24 h was converted to the same units (defined measure of portions) used in the food record. Again, food intake (two days mean values for each participant) obtained from the record designed was compared to that obtained from the 24 h, in terms of food and food group’s portions/day. Two previously trained nutritionist-dietitians informed and trained the volunteers, carried out the 24 h, collected the complimented records and analyzed data. The training consisted in a 40 minutes session in which volunteers were informed of how to complete the record form and how to use the help information about domestic food portion sizes. They were instructed to complete food records daily and that point was monitored by phone calls. Epic-Soft Picture Reliability To assure record reliability in terms of food consumed (Table 1), Spearman`s rho correlation coefficient for food intake of each participant´s daily intake (mean value of portions of each food and food group) between the two five-days series (week 1) and (week 2) was calculated. 26.3% of foods presented correlations lower than 0.5, while 73.7% exceeded that value. Among them, 39.5% presented correlations higher than 0.6 and 23.7% higher than 0.7. With regard to food and food subgroups, the highest correlations (>0.7) belonged to bread, breakfast cereals-cookies, fruits and natural juice, milk, infusions-broths-soups, wineraw-cava/ sparkling wine, beer, sugar-honey-marmalade. The lowest ones (<0.4) belonged to lean fish, shellfish, fatty meat and sugary soft-drinks. Most ICC values (88.6%) were higher than 0.6, 68.6% higher than 0.7 being the lowest values those for lean fish, oilyfish, shellfish and fatty meat (0.58%, 0.57%, 0.38% and 0.44% respectively). Table 2 depicts the Spearman’s correlation coefficients for the intake of those food groups included in the record. It can be observed that correlation coefficients are above 0.5 for all the food groups; 66.6% presented correlations higher than 0.6 and 44.4% higher than 0.7 and ICCs varied from 0.63 to 0.92, showing from moderate to high reliability. Validity Correlations between individual food intake data (mean) of the 330 volunteers taken from the self-administered record designed and consumption recorded by 24 h are described in Table 3. Spearman’s correlation coefficient values were 122 Rev Esp Nutr Hum Diet. 2014; 18(3): 118 - 126 high (>0.6): 97.4% higher than 0.7 and 68.4% higher than 0.8. From the total 35 food items, 31 presented ICCs higher than 0.8, 3 from 0.5 to 0.7 and the lowest 0.28 (distilled drinks, liqueurs). Moreover, in food group consumption (Table 4) correlations were also higher than 0.7 in all cases and ICCs were all high (from 0.84 to 0.94). DISCUSSION In the present study a food record form was selected because it is not retrospective and thus does not present errors Rodríguez VM, et al. related to memory difficulties19. The criterion for designing the record has been usefulness: it is simple and intuitive, as users can register the amount of food consumed by crossing out the box relating to each food portion (or part of portion). Willett2 explained that studies that compare different methods of quantifying food intake reveal that adding more items, far from increasing the information obtained, can decrease it substantially. Thus, the tools for intake quantification have to be short and to define its objectives clearly20. Accordingly, in order to achieve usefulness and accuracy, food lists of food intake quantification procedures are clear, concise and systematically and well organized6,21. Tabla 1. Correlation and ICC of food portions (mean values) consumed during Week 1 and Week 2 . Food Week 1 portions/day Week 2 portions/day Spearman CC ICC Bread Rice, pasta Breakfast cereals, cookies Potatoes Pastry Fresh fruit, natural juice Commercial juice Salad, raw vegetables Cooked or mashed vegetables Milk Yogurt Other dairy products Lean cheese Fatty cheese Lean fish Oilyfish Fish (total) Shellfish Lean meat Fatty meat Meat (total) Sausage Egg Legume Nuts Water Infusion, broth, soup Sugary beverages Sugar free beverages Beverages (total) Wine, cava (sparkling wine) Beer Distilled drinks, liqueurs Oil Butter, margarine Chocolate Candy Sugar, honey, marmalade 1.80 0.26 0.61 0.22 0.30 1.73 0.11 0.58 0.48 1.26 0.40 0.08 0.11 0.16 0.24 0.31 0.55 0.05 0.49 0.27 0.76 0.38 0.39 0.27 0.24 3.72 0.45 0.11 0.05 0.16 0.58 0.24 0.05 1.78 0.14 0.24 0.08 1.12 1.75 0.27 0.60 0.25 0.26 1.68 0.11 0.57 0.47 1.20 0.41 0.08 0.11 0.15 0.20 0.32 0.52 0.05 0.47 0.26 0.73 0.34 0.40 0.27 0.25 3.61 0.46 0.10 0.05 0.15 0.55 0.26 0.04 1.71 0.12 0.25 0.07 1.04 0.810 (**) 0.443 (**) 0.788 (**) 0.455 (**) 0.580 (**) 0.780 (**) 0.541 (**) 0.618 (**) 0.467 (**) 0.727 (**) 0.628 (**) 0.451 (**) 0.504 (**) 0.527 (**) 0.371 (*) 0.412 (**) 0.539 (**) 0.293 (*) 0.432 (**) 0.336 (*) 0.455 (**) 0.541 (**) 0.555 (**) 0.483 (**) 0.673 (**) 0.861 (**) 0.721 (**) 0.389 (*) 0.418 (**) 0.486 (**) 0.808 (**) 0.707 (**) 0.523 (**) 0.693 (**) 0.681 (**) 0.602 (**) 0.511 (**) 0.829 (**) 0.874 0.602 0.869 0.643 0.752 0.878 0.881 0.779 0.634 0.871 0,751 0.712 0.681 0.719 0.582 0.568 0.665 0.379 0.652 0.440 0.613 0.718 0.741 0.675 0.805 0.911 0.888 0.651 0.784 0.775 0.941 0.816 0.729 0.709 0.869 0.763 0.865 0.902 **p<0.01 *p<0.05 123 New pre-coded food record form validation Tabla 2. Correlation and ICC of food group portions (mean values) consumed during Week 1 and Week 2. Food group Week 1 portions/day Week 2 portions/day Spearman CC ICC Cereals Vegetables Vegetables and fruit Dairy Fish and shellfish Meat and meat products Sugary products Alcoholic drinks Fat and oils 2.92 1.11 2.80 2.01 0.61 1.14 1.55 0.87 1.92 2.94 1.07 2.36 1.96 0.58 1.07 1.46 0.85 1.83 0.792 (**) 0.672 (**) 0.562 (**) 0.688 (**) 0.564 (**) 0.593 (**) 0.823 (**) 0.815 (**) 0.716 (**) 0.849 0.813 0.634 0.825 0.688 0.777 0.898 0.925 0.769 **p<0.01 Tabla 3. Correlation and ICC of food portions (mean values) consumed during two days (the second day of each week) recorded by the pre-coded form and 24 h. **p<0.01 Food Pre-coded food record portions/day 24 h portions/day Spearman CC ICC Bread Rice, pasta Breakfast cereals,cookies Potatoes Pastry Fresh fruit, natural juice Commercial juice Salad, raw vegetables Cooked or mashed vegetables Milk Yogurt Other dairy products Lean cheese Fatty cheese Lean fish Oilyfish Fish (total) Shellfish Lean meat Fatty meat Meat (total) Sausage Egg Legume Nuts Water Infusion,broth, soup Sugary beverages Sugar free beverages Beverages (total) Wine, cava (sparkling wine) Beer Distilled drinks, liqueurs Oil Butter, margarine Chocolate Candy Sugar, honey, marmalade 1.88 0.28 0.60 0.22 0.28 1.76 0.13 0.62 0.52 1.32 0.40 0.09 0.12 0.17 0.19 0.37 0.56 0.06 0.56 0.25 0.81 0.35 0.39 0.29 0.26 3.71 0.47 0.09 0.05 0.14 0.61 0.20 0.03 1.83 0.14 0.26 0.10 1.20 1.89 0.27 0.60 0.24 0.28 1.75 0.13 0.59 0.52 1.30 0.37 0.08 0.10 0.15 0.17 0.36 0.53 0.06 0.57 0.24 0.82 0.39 0.39 0.27 0.38 3.58 0.42 0.08 0.06 0.14 0.55 0.20 0.08 1.80 0.13 0.27 0.13 1.18 0.848 (**) 0.790 (**) 0.933 (**) 0.825 (**) 0.863 (**) 0.897 (**) 0.903 (**) 0.819 (**) 0.810 (**) 0.897 (**) 0.862 (**) 0.813 (**) 0.841 (**) 0.782 (**) 0.777 (**) 0.750 (**) 0.788 (**) 0.794 (**) 0.790 (**) 0.810 (**) 0.764 (**) 0.799 (**) 0.797 (**) 0.837 (**) 0.821 (**) 0.888 (**) 0.878 (**) 0.823 (**) 0.811 (**) 0.840 (**) 0.906 (**) 0.898 (**) 0.652 (**) 0.824 (**) 0.928 (**) 0.882 (**) 0.723 (**) 0.910 (**) 0.904 0.905 0.970 0.928 0.930 0.953 0.972 0.843 0.868 0.951 0.900 0.901 0.940 0.906 0.901 0.875 0.875 0.619 0.829 0.915 0.844 0.825 0.878 0.932 0.517 0.936 0.943 0.850 0.856 0.884 0.960 0.940 0.285 0.870 0.962 0.877 0.702 0.945 124 Rev Esp Nutr Hum Diet. 2014; 18(3): 118 - 126 Rodríguez VM, et al. Tabla 4. Correlation and ICC of food group portions (mean values) consumed during two days (the second day of each week) recorded by the pre-coded form and 24 h. Food Group Pre-coded food record portions/day 24 h portions/day Spearman CC ICC Cereals Vegetables Vegetables and fruit Dairy Fish and shellfish Meat and meat products Sugary products Alcoholic drinks Fat and oils 2.96 1.14 2.90 2.09 0.63 1.15 1.64 0.83 1.96 2.98 1.10 2.86 2.01 0.60 1.22 1.67 0.84 1.93 0.857 (**) 0.830 (**) 0.887 (**) 0.877 (**) 0.773 (**) 0.775 (**) 0.899 (**) 0.875 (**) 0.839 (**) 0.899 0.872 0.931 0.930 0.837 0.851 0.942 0.939 0.895 **p<0.01 Food records are usually validated by comparing results from consecutive days by using biomarkers, weight based records, 24 h or combinations of these22,23. However, all methods present disadvantages for the validation of sensitive and reliable tools14. Taking into account that the accuracy of the food record form developed in the present study is lower than that of the usual records (because it is a short pre-coded record), we decided to analyze both its reliability over time as well as its validity, by comparing the record with a reference method or gold standard14. When seasonality is a bias risk it is necessary to confirm reliability over long periods. Nevertheless, the record of the present study corresponds to the food intake of a day, and thus, the variability from one day to other is logical and inherently high. As it is possible to validate food records comparing the intake of correlative record sequences22, and that too long a study could lead to lack of interest in participants, reliability was evaluated by comparing food intake mean values between two five-days food record sequences separated into two weeks20. To assess validity, 24 h was selected as reference method, because it is useful for food record validation, it provides reasonable accuracy without affecting volunteers’ intake and it is cheaper and easier to use than the weighed food record7,14,20,23. Food record reliability was between 0.29 and 0.86 (mean=0.57) in terms of food or food subgroups (ICCs from 0.38 to 0.94, mean=0.75), and between 0.56 and 0.82 (mean=0.68) for food groups (ICCs from 0.63 to 92, mean=0.80). Reproducibility results are similar to those obtained by other authors in food quantification tool validity studies, in which they observed data between 0.40 and 0.7020,24,25,26,27. Among 35 food or food subgroups only 4 obtained weak correlations, (lower than 0.4). Because in the reliability study we compare self-reported food intake of two five-days series separated by two weeks, it can be assumed that correlation and concordance between food intake data (in terms of portions of certain type off food consumed each day) of two different weeks can be, at most, similar, but the normal dietary variation produces some logical moderate CCs. With regard to the pre-coded record validity vs. 24 h, the correlations observed varied from 0.65 to 0.93 (mean=0.83) in terms of food and food subgroups, with ICCs higher than 0.8 for 31 food items and the lowest (0.28) for distilled drinks and liqueurs, probably because when participants have to self-report alcohol they forget it while in the 24 h, being led by a professional, it appears. Regarding those food items with lower CC in the reliability study (lean fish, shellfish, fatty meat and sugary soft-drinks), they all presented Spearman’s CC above 0.77 and, except for shellfish, ICCs higher than 0.85. So, we can assume that correlation is low in some items of reliability study because of the normal variation of the diet but that the food record form measures quite good daily food intake. In a similar way to the reliability study, correlations were higher for food groups than for individual food or food subgroups, from 0.77 to 0.89 (mean=0.84) while ICCs ranged from 0.84 to 0.94. These results are sound when compared to those from other pre-coded record validity studies. Chinnock (2006) validated a food record for adults which contained 17 food groups by using as reference method a weighed food record for 7 days and thus obtaining correlations from 0.22 to 0.93 (mean=0.67)19. Moreover, the reproducibility in the record validated in the mentioned study was lower than that obtained in the present study, probably because it was a more complex record (it was divided into mealtimes and it included information and photos of portions) and because of the gold standard (weighed food record). Lillegard et al. New pre-coded food record form validation (2007) validated a pre-coded food diary, which included 277 foodstuffs, to measure energy intake and some nutrient intake in children, where 0.43 and 0.49 mean correlations were obtained28. In this case correlation results are lower, the reason could be that 1) the objective of the diary – energy consumed and nutrient quantification– and the transformations required produce greater quantification errors; and that 2) the child population showed less interest, as proposed by authors. Earlier studies, which focused on record validation compared to weighed food records, such as those carried out by Bingham et al. (1994) and Becker et al. (1998), have demonstrated similar correlation results, with 0.53 and 0.69 correlation coefficients23,29. CONCLUSIONS The solid correlation coefficients and ICCs which were obtained in the reliability and validity studies of the new precoded food record designed to assess food intake indicate that this is a reliable tool for the quantification of food intake in terms of food and food group portions of adults living in Spain. The simplicity of the record (information volume and clarity), its intuitive character and the feature of its being self-administered makes it useful as an easy but reliable tool for the description of food group intake. ACKNOWLEDGEMENTS This study was supported by Vitoria-Gasteiz City Council, Instituto de Salud Carlos III (CiberObn), and University of the Basque Country (UPV/EHU) (ELDUNANOTEK UFI11/32). COMPETING INTERESTS The authors have declared no conflict of interest. BIBLIOGRAPHY 1. Michels KB. Nutritional epidemiology past, present, future. Int J Epidemiol. 2003; 32(4): 486-8. 2. Willett WC. Nutritional Epidemiology. 2ª ed. New York: Oxford University Press; 1998. 125 3. Majem LS, Roman B, Ribas L. Metodología de los estudios nutricionales. Act Diet. 2001; 12; 4-10. 4. Majem LS, Aranceta J. Evaluación del consumo de alimentos en poblaciones. Encuestas alimentarias. En: Majem LS, Aranceta J, editores. Nutrición y Salud Pública. Barcelona: Masson; 2006. p. 136-45 5. European Food Safety Authority, Food and Agriculture Organization of the United Nations, World Health Organization. Towards a harmonised Total Diet Study approach: a guidance document. EFSA Journal. 2011; 9(11): 2450. [66 pp.] DOI: 10.2903/j.efsa.2011.2450. 6. Martin-Moreno M, Gorgojo L. Valoración de la ingesta dietética a nivel poblacional mediante cuestionarios individuales: sombras y luces metodológicas. Rev Esp Salud Pública. 2007; 81(5): 507-18. 7. Aranceta J, Pérez C. Diario o registro dietético. Métodos de doble pesada. En: Majem LS, Aranceta J, editores. Nutrición y Salud Pública. Barcelona: Masson; 2006. p. 158-167 8. Serra L, Ribas l. Recordatorio de 24 horas. En: Majem LS, Aranceta J, editores. Nutrición y Salud Pública. Barcelona: Masson; 2006. p. 168-177 9. Gorgojo L, Martín J. Cuestionarios de frecuencia de consumo alimentario. En: Majem LS, Aranceta J, editores. Nutrición y Salud Pública. Barcelona: Masson; 2006. p. 178-183 10. Kuhnle GG. Nutritional biomarkers for objective dietary assessment. J Sci Food Agric. 2012; 92(6): 1145-9 11. Jenab M, Slimani N, Bictash M, Ferrari P, Bingham SA. Biomarkers in nutritional epidemiology: applications, needs and new horizons. Hum Genet. 2009; 125(5-6): 507-25. 12. Block G. A review of validations of dietary assessment methods. Am J Epidemiology. 1982; 115: 492-505. 13. Ramón JM. Reproducibilidad de las encuestas alimentarias. En: Majem LS, Aranceta J, editores. Nutrición y Salud Pública. Barcelona: Masson; 2006. p. 211-214 14. Vioque López J. Validez de la evaluación de la ingesta dietética. En: Majem LS, Aranceta J, editores. Nutrición y Salud Pública. Barcelona: Masson; 2006. p. 199-210 15. del Pozo de la Calle S, García Iglesias V, Cuadrado Vives C, Ruiz Moreno E, Valero Gaspar T, Ávila Torres JM, et al. Valoración de la Dieta Española de Acuerdo al Panel de Consumo Alimentario. Ministerio de Agricultura, Alimentación y Medio Ambiente; 2012. 16. (16) Dapcich V, Salvador G, Ribas L, Pérez C, Aranceta J, Serra L. Guía de la alimentación Saludable. SENC; 2004. Disponible en: http://www.aesan.msc.es/AESAN/docs/ docs/come_seguro_y_saludable/guia_alimentacion2. pdf 17. Van Kappel AL, Amoyel J, Slimani N, Vozar B and Riboli E. Epic-Soft Picture Book for estimation of Food Portion Sizes. Lyon: International Agency for Research on Cancer; 1994. 18. Carbajal A, Sánchez-Muniz FJ. Guía de prácticas. En: Nutrición y dietética. MT García-Arias, MC GarcíaFernández (Eds). Secretariado de Publicaciones y Medios Audiovisuales. Universidad de León; 2003. P. 1-130 19. Chinnock A. Validation of an estimated food record. Public Health Nutr. 2006; 9(7): 934-41. 20. Trinidad I, Fernández J, Cucó G, Biarnés E, Arija V. Validación de un cuestionario de frecuencia de consumo alimentario corto: reproducibilidad y validez. Nutr Hosp. 2008; 23(3): 242-52. 21. Shai I, Shahar DR, Vardi H, Fraser D. Selection of food items for inclusion in a newly developed food-frequency questionnaire. Public Health Nutr. 2004; 7(6): 745-9. 22. Gibson RS. Principles of Nutritional Assesment. New York: Oxford university Press; 1990 p. 122-123. 126 Rev Esp Nutr Hum Diet. 2014; 18(3): 118 - 126 23. Bingham SA, Gill C, Welch A, Cassidy A, Runswick SA, Oakes S, et al. Validation of dietary assessment methods in the UK arm of EPIC using weighed records, and 24-hour urinary nitrogen and potassium and serum vitamin C and carotenoids as biomarkers. Int J Epidemiol. 1997; 26(Suppl 1): S137-51. 24. Malekshah AF, Kimiagar M, Saadatian-Elahi M, Pourshams A, Nouraie M, Goglani G, et al. Validity and reliability of a new food frequency questionnaire compared to 24 h recalls and biochemical measurements: pilot phase of Golestan cohort study of esophageal cancer. Eur J Clin Nutr. 2006; 60(8): 971-7. 25. Cade J, Thompson R, Burley V, Warm D. Development, validation and utilisation of food-frequency questionnaires - a review. Public Health Nutr. 2002; 5(4): 567-87. 26. Hebert JR, Gupta PC, Bhonsle RB, Sinor PN, Mehta H, Mehta FS. Development and testing of a quantitative Rodríguez VM, et al. food frequency questionnaire for use in Gujarat, India. Public Health Nutr. 1999; 2(1): 39-50. 27. Ishihara J, Sobue T, Yamamoto S, Yoshimi I, Sasaki S, Kobayashi M, et al. Validity and reproducibility of a selfadministered food frequency questionnaire in the JPHC Study Cohort II: study design, participant profile and results in comparison with Cohort I. J Epidemiol. 2003; 13(Suppl 1): S134-47. 28. Lillegaard ITL, Løken EB and Andersen LF. Relative validation of a pre-coded food diary amongchildren, under-reporting varies with reporting dayand time of the day. Eur J Clin Nutr. 2007; 61(1): 61-8. 29. Becker W, Lennernäs M, Gustafsson I-B, Haraldsdóttir J, Nydahl M, Vessby B, et al. Precoded food records compared with weighed food records for measuring dietary habits in a population of Swedish adults. Food & Nutrition Research. 1998; 42(4): 145-149. Rev Esp Nutr Hum Diet. 2014; 18(3): 127 - 136 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org ORIGINAL Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz Fernando Gómez-Busto a Estíbaliz Mogollón a,* a a a , Virginia Andía Muñoz , Loli Ruiz de Alegría , Pilar Rica , a Centro Integral de Atención a Mayores San Prudencio, Servicio Municipal de Personas Mayores, Ayuntamiento de Vitoria-Gasteiz, Vitoria-Gasteiz, España. *Autor para correspondencia: Correo electrónico: [email protected] (F. Gómez-Busto) Recibido el 19 de junio de 2013; aceptado el 17 de marzo de 2014. Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz RESUMEN PALABRAS CLAVE Anciano; Personas mayores; Comida a domicilio; Servicios de cuidados domiciliarios; Hábitos alimentarios; Conducta alimentaria; Estado nutricional; Determinantes sociales de la salud; Calidad de vida. Introducción: El servicio de comida a domicilio (SCD) es un recurso para la atención domiciliaria de personas mayores poco desarrollado en el País Vasco y dependiente de los servicios sociales. El objetivo de este trabajo es conocer el estado nutricional, los hábitos alimentarios y las principales características sociosanitarias de los mayores de 65 años usuarios de este servicio en el municipio de Vitoria-Gasteiz. Material y Métodos: Estudio descriptivo y transversal desarrollado en 2 etapas: (a) primera etapa: valoración del estado nutricional y de hábitos alimentarios mediante el Mini Nutritional Assessement (forma abreviada) y un cuestionario de consumo de alimentos; (b) segunda etapa: valoración del riesgo de dependencia en el domicilio y de la calidad de vida relacionada con la salud mediante los cuestionarios de Barber y EuroQoL-5D. Resultados: Cumplieron los criterios de inclusión 80 usuarios (35 varones, 45 mujeres); edad media: 83,62 (±5,53) años. Estado nutricional: la prevalencia de desnutrición y riesgo de desnutrición era de 11% y 39% respectivamente. Hábitos alimentarios: la comida servida garantizaba un aporte mínimo de legumbres, pasta, arroz o patatas (1-2 veces/semana), de pescado (1-2 veces/semana) y de carne (3-4 veces/semana). A pesar de ello, la frecuencia de consumo de verduras, pescado, arroz, huevos y carne era inferior al recomendado en más del 70% del colectivo. Perfil sociosanitario: participaron 127 usuarios (60 varones, 67 mujeres); edad media: 83,82 (±6,17) años. Cuestionario de Barber: el 48% vivían solos; el 20% estaban confinados por enfermedad; el 44% tenía mala audición y el 34% mala visión. Aunque el 30% precisaban ayudas, el 95% de ellos contaban con apoyos. EuroQoL-5D: Problemas graves referidos: el 4,7% tenía problemas de movilidad; el 7,9% de cuidado personal; el 23,6% tenía problemas para realizar actividades cotidianas; el 15% refería dolor/malestar; el 3,9% ansiedad/depresión. Estado de salud percibido: el 32,3% consideraba que su estado de salud era bueno o muy bueno, el 34,6% regular y el 33% malo o muy malo. Conclusiones: El grupo estudiado representa un colectivo vulnerable con problemas sociosanitarios y más desnutrición que el conjunto de la población mayor en domicilio. En este contexto, el SCD mejoró sustancialmente la oferta de alimentos fuente de carbohidratos complejos, verduras y proteínas y podría constituir un recurso útil para el mantenimiento de los mayores en su domicilio. Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO 128 Rev Esp Nutr Hum Diet. 2014; 18(3): 127 - 136 Gómez-Busto F, et al. Nutritional status, dietary habits and social and health profile of home meal service users for elderly of Vitoria-Gasteiz ABSTRACT KEYWORDS Aged; Elderly; Home meals; Home Care Services; Eating habits; Feeding Behavior; Nutritional Status; Social Determinants of Health; Quality of Life; Health Services for the Aged. Introduction: The home meals service (HMS) is a little-developed resource in the Basque Country, and is dependent on social services. The aim of this study is to establish the nutritional status, eating habits and main social and healthcare characteristics of the users of this service. Material and Methods: A descriptive and transversal study carried out in 2 phases: (a) phase 1: an assessment of nutritional status and eating habits using an abbreviated version of the Mini Nutritional Assessment and a questionnaire on food consumption. (b) phase 2: the assessment of the dependency risk at home and quality of life related to health by means of Barber and EuroQoL-5D questionnaires. Results: Eighty users (35 men, 45 women) fulfilled the criteria for inclusion; average age: 83.62 years (± 5.53). Nutritional status: the prevalence of malnutrition was 11% and that of risk of malnutrition 39%. Eating habits: the meal provided guaranteed a minimal provision of legumes, pasta, rice or potatoes (once or twice a week), fish (once or twice a week), and meat (three or four times a week). In spite of this, the frequency of consumption of vegetables, fish, rice, eggs or meat was less than recommended in over 70% of the group. Social and healthcare profile: 127 users (60 men, 67 women) took part; average age: 83.82 years (± 6.17). Barber’s questionnaire: living alone: 48%; housebound through illness: 20%. Poor hearing: 44%; poor sight: 34%; although: 30% needed help, 95% were receiving support. EuroQoL-5D: Serious problems reported: 4.7% had difficulties with mobility; 7.9% with personal care; 23.6% had problems with carrying out daily activities; 15% reported pain or discomfort; 3.9% anxiety/depression. Perceived health status: 32.3% considered their health to be good or very good, 34,6% fair, and 33% bad or very bad. Conclusions: The group studied consists of a vulnerable people, with social and health problems and more malnutrition than the older population living at home. In this context, the home meals significantly improves the availability of complex carbohydrates, vegetables and proteins and may be a useful service in helping to keep older people in their homes. IntroducCIÓN La desnutrición es un problema creciente entre la población mayor asociado a morbilidad, uso de recursos sanitarios, dependencia, institucionalización y muerte1. Con el Mini Nutritional Assessement (MNA) como herramienta de valoración nutricional, la prevalencia de desnutrición y riesgo de desnutrición encontrada en personas mayores en domicilio, oscila entre el 2% y el 24%, porcentajes que ascienden respectivamente hasta el 9% y el 45% en el colectivo de mayores en atención domiciliaria o ambulatoria2. En una reciente revisión sistemática en población anciana española, la prevalencia de desnutrición encontrada según el MNA es del 6,9% para ancianos en domicilio3. Los factores asociados al riesgo de desnutrición pueden ser factores sociales (precariedad económica, insuficiente soporte sociofamiliar), funcionales (fragilidad, capacidad funcional, déficits sensoriales), anímicos (depresión, aislamiento), cognitivos (deterioro cognitivo y demencia), sanitarios (comorbilidad, polimedicación, reagudización de enfermedades crónicas, hospitalización)4 y, frecuentemente, concurren varios de ellos. La comida a domicilio tiene una larga historia como recurso social basado en el voluntariado o en la caridad5. Como servicio organizado, es un recurso dirigido al mantenimiento en el domicilio de la persona mayor. Ha demostrado ser eficaz para mejorar la ingesta, la seguridad alimentaria, el estado nutricional y el control de enfermedades crónicas de este colectivo6,7. Los principales beneficiados son ancianos que viven solos, frágiles, con situación socioeconómica precaria y/o con limitaciones para el desplazamiento exterior, hacer compras y cocinar8. En Vitoria-Gasteiz, el Servicio Municipal de Personas Mayores pone a disposición de los mayores de la ciudad la comida elaborada en uno de sus centros geriátricos, ofreciendo a través del servicio de comida a domicilio (SCD) una comida de calidad y nutricionalmente controlada, por un precio muy asequible. Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz Las personas mayores que solicitan este recurso presentan habitualmente alguna limitación en las actividades de la vida diaria (AVDs), temporal o permanente y su control es básicamente administrativo (altas, bajas, pagos…), careciendo de datos relativos a su estado de salud, situación funcional, hábitos alimentarios o estado nutricional, información necesaria para una correcta evaluación y adecuación del servicio que se presta. El objetivo del presente trabajo es conseguir un mayor conocimiento del colectivo de usuarios del SCD municipal de Vitoria-Gasteiz, con datos sobre sus características sociosanitarias, estado nutricional y hábitos alimentarios que faciliten una mejor adecuación del recurso. MATERIAL Y MÉTODOS Sujetos y criterios de selección: Se realizó un estudio descriptivo transversal en 2 etapas, entre 2010 y 2011. La población diana fue el colectivo de usuarios del SCD municipal de Vitoria-Gasteiz que estaban recibiendo el servicio. No se realizó seguimiento de la primera cohorte. En la primera etapa, se estudió el estado nutricional y los hábitos alimentarios mediante entrevista personal. En la segunda, se analizaron las características sociosanitarias del colectivo, mediante los cuestionarios de Barber y EuroQoL-5D (EQ-5D). Selección de los pacientes: Todos los usuarios recibieron junto con la comida a domicilio, una carta informativa, solicitando su consentimiento firmado para participar en el estudio. Con los que respondieron afirmativamente se concertó una cita para una entrevista personal en el domicilio (imprescindible para el estudio del estado nutricional y hábitos alimentarios) o, en su defecto, telefónica (para la cumplimentación de los cuestionarios de Barber y EQ-5D). Criterios de inclusión: Se incluyó a los usuarios mayores de 65 años, con más de 2 meses de alta en el SCD, sin ingresos hospitalarios en el último mes, que no recibían dietas trituradas y que firmaron el consentimiento para participar en el estudio. Criterios de Exclusión: Se excluyeron a los usuarios que no cumplían los criterios de inclusión o que, a juicio del personal entrevistador, ofrecían dudas sobre su capacidad de comprensión o su coherencia durante la entrevista. Las entrevistas fueron realizadas por alumnas en prácticas del Grado Superior de Dietética debidamente identificadas y tras una formación específica de 2 semanas. 129 Características del Servicio de Comida a Domicilio (SCD) de Vitoria-Gasteiz: El SCD es un servicio del ayuntamiento para los mayores de 65 años de la ciudad y oferta la misma comida de la residencia geriátrica San Prudencio, de titularidad municipal. El SCD constó de 4 dietas diferentes –basal, alternativa, diabética y túrmix–, que se prepararon en la cocina del centro, bajo control dietético, y se sirvieron además de en la propia residencia, en otros servicios municipales como los comedores y los centros de atención diurna de tercera edad. La dieta habitual fue la dieta basal. Los menús fueron variados y aportaron una media de 2.197 Kcal/día, de las cuales, 734 Kcal (33%) correspondían a la comida y 170 Kcal al primer plato de la cena. El servicio a domicilio incluyó tres entregas semanales de comida a cada usuario, en recipientes especiales donde se introdujeron 5 envases termosellados con el primer y segundo plato de la comida principal y el primer plato de la cena. En una bolsa aparte se entregó el pan y los postres correspondientes a cada menú. De este modo los usuarios recibían cada semana 7 comidas principales (primer plato, segundo plato y postre) y tres primeros platos de cena, con el pan y los postres respectivos. El precio del servicio variaba en función de los ingresos del mayor, oscilando desde 1,16 € hasta un máximo de 5,51 €/persona/día. Las limitaciones en recursos humanos y materiales no permitían ampliar la oferta para incluir un servicio completo de cena. Primera etapa del estudio: Valoración del estado nutricional: La herramienta de valoración utilizada fue el Mini Nutritional Assessment Short Form (MNA-SF), herramienta validada y contrastada2,9, recomendada para el cribado de malnutrición en población adulta que vive en comunidad10. Valora 6 ítems: ingesta, pérdida de peso, movilidad, enfermedad aguda en los últimos 3 meses, problemas neuropsicológicos e índice de masa corporal (IMC) intercambiable por la medición de la circunferencia de la pantorrilla, cuando no es accesible el IMC. En el estudio se utilizó la medición de la circunferencia de la pantorrilla. La puntuación obtenida permite clasificar el estado nutricional en 3 categorías: desnutrición (0-7 puntos), riesgo de desnutrición (8-11 puntos) y estado nutricional normal (12-14 puntos). Encuesta de Hábitos alimentarios: Para conocer los hábitos alimentarios se empleó un cuestionario de frecuencia de consumo de alimentos utilizado con anterioridad y que, aunque no era específico de mayores en domicilio, recogía de forma detallada los alimentos fuente de macro y micronutrientes y otros alimentos habituales de este colectivo como embutidos, dulces, vino, etc.11. Con este cuestionario se intentó recoger el consumo de alimentos aparte de lo ofertado por el SCD. Este consumo junto a la comida servida en el domicilio, representaba el total de alimentos que teóricamente eran consumidos por los usuarios. 130 Rev Esp Nutr Hum Diet. 2014; 18(3): 127 - 136 Los datos se obtuvieron de la siguiente manera: • Alimentos ofertados en la comida a domicilio: durante dos meses se analizaron los distintos menús ofertados por el SCD para calcular la frecuencia media mensual con la que se ofrecían cada grupo de alimentos en la comida servida a domicilio. • Alimentos consumidos libremente: se recogió el consumo de alimentos no ofertados por el centro expresado en frecuencias semanales y/o mensuales. • Frecuencias de consumo recomendadas: las frecuencias de consumo recomendadas se establecieron de acuerdo a las recomendaciones habituales12,13. Estas recomendaciones, al igual que la oferta del SCD, se expresaron de manera semanal y/o mensual, considerando meses de 4 semanas y 30 días. • Comparación entre el consumo y las recomendaciones: se consideró que las recomendaciones nutricionales estaban cubiertas cuando la suma de lo ofertado por el servicio y lo consumido aparte, alcanzaba el valor más bajo del rango de las recomendaciones para ese grupo de alimentos. (Ejemplo: Recomendación para el consumo de pasta: 2-3 veces/semana, por lo que el consumo mínimo recomendado debe ser de 8 veces/mes. La oferta realizada desde el servicio era de 6 veces/ mes, por lo que los usuarios debían consumir, por su parte, otras 2 veces/mes para alcanzar las recomendaciones). Gómez-Busto F, et al. • Sensorial: recoge los ítems de mala visión y mala audición. Una o más preguntas contestadas afirmativamente sugieren “riesgo de dependencia” y seleccionarían al individuo como candidato a una valoración más exhaustiva16. Cuestionario EuroQoL–5D: se trata de un cuestionario para el estudio de la calidad de vida relacionada con la salud, adaptado y validado para su uso en la población general española. Es un instrumento sencillo en el que el propio individuo describe su estado de salud en tres niveles de gravedad (no hay problema, problema moderado y problema severo) para cinco dimensiones de salud (movilidad, cuidado personal, actividades cotidianas, dolor/malestar y ansiedad/depresión). Esto permite una descripción del grupo estudiado mediante proporciones de sujetos afectados. Este sistema descriptivo se completa con una escala visual analógica en la que el individuo valora su estado de salud global entre 0 (peor estado de salud imaginable) y 100 (mejor estado de salud imaginable)17. Según las puntuaciones obtenidas se clasificó el estado de salud en tres categorías: malo/muy malo (< 50 puntos), regular (50-69 puntos), bueno/muy bueno (>=70 puntos). El uso de esta escala completa el sistema descriptivo de la autoevaluación del estado salud del individuo. Los datos se analizaron calculando los valores absolutos, porcentajes, medias estadísticas y desviación estándar, mediante los programas Excel y SPSS versión 19. Segunda etapa del estudio: Perfil sociosanitario de los usuarios de Comida a Domicilio: Para conocer las características de los usuarios, se utilizaron 2 cuestionarios diferentes que exploraban de forma sencilla el área social, funcional, sensorial y sanitaria de una población. Además, podían ser autoadministrados o utilizados en una entrevista personal o telefónica. Cuestionario de Barber: inicialmente desarrollado como cuestionario postal para la detección de ancianos con riesgo de dependencia. Ha sido adaptado a nuestro medio14 y, aunque presenta limitaciones, es la herramienta de cribado más empleada en España para seleccionar ancianos en riesgo de dependencia15. La persona mayor contesta a 9 preguntas agrupadas en 3 dimensiones: • Social/Funcional: explora la soledad, dependencia para alguna actividad y tenencia o no de apoyo. La pregunta “Come caliente a diario”, se eliminó del cuestionario, por recibir la comida en el domicilio. • Salud: recoge la impresión de mala salud, el confinamiento por enfermedad y la hospitalización en el último año. RESULTADOS Primera fase del estudio: Valoración del estado nutricional y Hábitos alimentarios En esta primera fase participaron 80 personas que cumplían los criterios de inclusión y accedieron a una entrevista en el domicilio. Este grupo representaba el 51% de los usuarios del SCD municipal del área geográfica de Vitoria-Gasteiz, y sus características se describen en la Tabla 1. Valoración del estado nutricional Utilizando el MNA-SF, 40 personas del grupo estudiado (50%) tenían un estado nutricional normal, 9 usuarios (11%) presentaban desnutrición y 31 (39%) estaban en riesgo de padecerla. (Figura 1) Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz Hábitos alimentarios Tabla 1. Datos de los usuarios participantes en la etapa 1 y 2. HOMBRES MUJERES TOTAL EDAD (años) media ± DS MIN-MAX Mediana ETAPA 1 nº (%) 35 (43,75) 45 (56,25) 80 (100) 83,62±5,53 66,93-97,77 83,95 131 En la Tabla 2 se muestran los grupos de alimentos cuyas frecuencias de consumo recomendadas (semanal o mensual) están más estandarizadas, como son: pasta, arroz, patatas, legumbres, verduras, frutas, leche y derivados, huevos, carnes y pescados. Se recogieron las recomendaciones de consumo, el aporte de alimentos del SCD, el consumo libre que realizaban los usuarios y el porcentaje de éstos que alcanzaban las frecuencias de consumo recomendadas. Los datos indicaban que había un alto porcentaje de usuarios que no comía nunca legumbres (86,3%), arroz (78,8%), carne (72,5%), patatas (70%), pescado (56,3%), pasta (51,3%) o verduras (46,3%). Un porcentaje variable tomaba entre 1 ó 2 veces/semana alimentos proteicos como huevos (62,5%), pescados (23,8%) y carnes (16,3%). ETAPA 2 nº (%) 60 (47,24) 67 (52,76) 127 (100) 83,82±6,17 52,94-96,12 84,95 Figura 1. Estado nutricional de los usuarios del SCD, según el MNA-SF. El SCD mejoraba fundamentalmente el aporte de carbohidratos complejos y proteínas. Así, la comida servida garantizaba un aporte mínimo de legumbres, pasta, arroz o patatas (1-2 veces/semana), de pescado (1-2 veces/semana) y de carne (3-4 veces/semana). A pesar de ello, más del 75% de los usuarios tenía una frecuencia de consumo de arroz, patatas, legumbres, huevos y pescado por debajo de lo recomendado, mientras que el consumo de leche y derivados y de frutas estaba cubierto en las 2/3 partes de los usuarios. Tabla 2. Recomendaciones nutricionales y hábitos de consumo de los usuarios de comida a domicilio. Frecuencia de consumo libre (% usuarios) sem. <1 1-2 3-4 % Usuarios que % Usuarios que 5-6 sem. sem. mes mes mes alcanza las reco- NO alcanza las 31,3 12,5 1,3 78,8 18,8 1,3 1-2 veces/mes 70 30 1-2 veces semana 86,3 13,8 GRUPO DE Recomendación Oferta del SCD ALIMENTO (mínimo/mes) (minimo/mes) PASTA 2-3 veces semana 1-2 veces semana (8 veces/mes)11 (4 veces/mes) 2-3 veces semana 1-2 veces semana (8 veces/mes)11 (4 veces/mes) 2-3 veces semana ARROZ PATATAS Nunca 1 día 2 día > 2 día 1-2 51,3 1,3 3-4 2,5 1,3 mendaciones recomendaciones 46,3 53,8 21,3 78,8 100 (8 veces/mes)11 LEGUMBRES 2-3 veces semana VERDURAS FRUTAS (8 veces/mes)11 (4 veces/mes) 2-3 raciones día 5-6 veces semana (60 veces/mes)11,12 (20 veces/mes) 2-3 raciones día 3-4 veces semana (60 veces/mes)11,12 (12 veces/mes) 46,3 6,3 5 3,8 27,5 6,3 3,8 10 11,3 13,8 56,3 1,3 6,3 1,3 8,8 22,5 25 41,3 2,5 LECHE Y 2-3 raciones día 1-2 veces semana DERIVADOS (60 veces/mes)11 (4 veces/mes) HUEVOS Nunca 12,5 4-5 veces semana 3-4 veces semana 72,5 3,8 (16 veces/mes)11 (12 veces/mes) 5-6 veces semana 1-2 veces semana 56,3 2,5 (20 veces/mes)11 (4 veces/mes) 2-3 veces semana 1,3 1,3 13,8 86,3 8,8 91,3 70 30 66,3 58,8 23,8 76,3 62,5 23,8 16,3 5 1,3 27,5 72,5 23,8 8,8 8,8 11,3 88,8 (8 veces/mes)11 CARNES PESCADOS 1,3 132 Rev Esp Nutr Hum Diet. 2014; 18(3): 127 - 136 Gómez-Busto F, et al. En la Tabla 3 se presenta el consumo de otros alimentos habituales en la población mayor pero cuyas recomendaciones de consumo no están estandarizadas. Los datos recogidos indicaban que, aparte del agua, la ingesta de otras bebidas como vino o zumos era muy escasa. Respecto al consumo de pan, el 67,6% de los usuarios comía pan a parte del que el SCD ofertaba diariamente. El 36,3% dos veces al día y el 31,3% más de de dos veces al día. La mayoría de los usuarios no consumía habitualmente cereales en el desayuno o alimentos precocinados. La tercera parte tomaba galletas diariamente y el consumo de embutidos era, al menos semanal, en el 35% de los usuarios. Segunda etapa: Perfil Sociosanitario de los usuarios de comida a domicilio El grupo del SCD que participó en la segunda etapa del estudio estaba formado por 127 mayores (60 varones, 67 mujeres), con una edad media de 83,82 (±6,17) años y representaba al 80% del colectivo de usuarios del SCD (Tabla 1). La tercera parte de los usuarios accedieron a una entrevista personal y, en el resto, la recogida de datos se realizó mediante entrevista telefónica. Cuestionario de Barber Los resultados del cuestionario de Barber se recogen en la Tabla 4. Los datos sugieren que el 96,1% de los encuestados pueden estar en riesgo de dependencia. La mitad del colectivo vivía en soledad y el 30% precisaba ayuda para alguna actividad de la vida diaria, aunque en su gran mayoría (95%) tenían esta dependencia cubierta. Sensorialmente, más de la tercera parte presentaba problemas de visión y/o audición. Entre los datos sanitarios destacaba que aproximadamente la mitad de los usuarios refería tener mala salud, que una tercera parte precisó hospitalización en el último año y que uno de cada cinco usuarios permanecía confinado en el domicilio. Tabla 3. Frecuencias de consumo de otros alimentos. Frecuencia de consumo libre (% usuarios) GRUPO DE ALIMENTO Nunca 1 día 2 día > 2 día 8,8 1,3 36,3 31,3 GALLETAS 57,5 25 CEREALES 95 3,8 PAN 6,3 23,8 EMBUTIDOS 62,5 1,3 PRECOCINADOS 93,8 ZUMOS 83,8 8,8 1,3 VINO 72,5 6,3 15 1,3 AGUA 12,5 8,8 15 63,8 1-2 3-4 5-6 <1 1-2 3-4 sem. sem. sem. mes mes mes 1,3 1,3 5 1,3 7,5 1,3 27,5 2,5 1,3 2,5 2,5 1,3 3,8 1,3 2,5 1,3 Tabla 4. Cuestionario de Barber. Características sociosanitarias de los usuarios de Comida a Domicilio. Vive solo ¿Depende de alguien para actividades cotidianas? ¿Cuenta con apoyo? Confinado por enfermedad Mala salud Mala visión Mala audición Hospitalizado en el último año NO nº (%) 66 (51,97) 89 (70,08) 6 (4,72) 102 (80,31) 61 (48,03) 84 (66,14) 71 (55,91) 84 (66.14) SI nº (%) 61 (48,03) 38 (29,92) 121 (95,28) 25 (19,69) 66 (51,97) 43 (33,86) 56 (44,09) 43 (33.86) 1,3 Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz 133 Cuestionario de Calidad de Vida (Euro QoL-5D) El estado de salud referido por el colectivo del SCD se refleja en la Figura 2. Aproximadamente una tercera parte de los individuos refería un estado de salud bueno o muy bueno, una tercera parte un estado de salud regular y otra tercera parte un estado de salud malo o muy malo. En la Tabla 5 se resumen las 5 dimensiones exploradas por el cuestionario, donde los problemas de dolor y movilidad eran los más frecuentes, llegando a ser graves en un 15% y 4,7% de los usuarios respectivamente. Las dificultades en las actividades cotidianas afectaban a dos terceras partes del colectivo, de los que el 23% refería problemas graves mientras que en los cuidados personales, referían problemas graves el 8%. Casi un tercio de los encuestados manifestaba problemas ansioso-depresivos, que llegaban a ser graves en el 3,9% del colectivo. DISCUSIÓN Y CONCLUSIONES La población mayor en domicilio forma un colectivo muy heterogéneo. Los cambios asociados al envejecimiento (anorexia, salud bucodental, disminución del componente hedónico, etc.) y algunos condicionantes socioeconómicos favorecen hábitos alimentarios poco saludables, con menor número de ingestas, dietas poco variadas y déficits en el aporte energético o de macro y micronutrientes18-21. Con el MNA-SF como instrumento de cribado del estado nutricional, el porcentaje de ancianos del SCD desnutridos (11%) o en riesgo (39%) fue superior al encontrado en la población mayor española no institucionalizada y más próximo al publicado para pacientes ambulatorios o en atención domiciliaria2,30. En línea con otros autores5,20,31,32, mejorar el estado nutricional de este colectivo implica potenciar la educación Figura 2. Estado de Salud percibida por el colectivo de usuarios del SCD. Clasificación del estado de salud: malo/muy malo: < 50 puntos; regular: 50-69 puntos; bueno/muy bueno: 70 puntos o más. Tabla 5. EUROQoL-5D: Descripción de las dimensiones de salud relacionadas con la calidad de vida. Movilidad Cuidado personal Actividades cotidianas Dolor/Malestar Ansiedad/Depresión SIN PROBLEMAS nº (%) 46 (36,22) 72 (56,69) 43 (33,86) 52 (40,94) 87 (68,50) PROBLEMAS MODERADOS nº (%) 75 (59,06) 45 (35,43) 54 (42,52) 56 (44,09) 35 (27,56) PROBLEMAS GRAVES nº (%) 6 (4,72) 10 (7,87) 30 (23,62) 19 (14,96) 5 (3,94) 134 Rev Esp Nutr Hum Diet. 2014; 18(3): 127 - 136 sanitaria para que los mayores puedan completar adecuadamente la oferta domiciliaria, facilitar comidas más adaptadas a sus necesidades específicas y realizar un seguimiento coordinado de los usuarios. Diversos estudios realizados con mayores en medio rural y urbano, han encontrado consumos alejados del patrón de dieta mediterránea en relación a la ingesta de carne, pescado, verduras, legumbres, grasas, vitaminas y minerales22-26. En el presente estudio, los porcentajes de usuarios que cumplen las recomendaciones son sólo aproximativas. Esto se debe a que el colectivo encuestado tiene dificultades para dar respuestas exactas sobre un consumo semanal y/o mensual. Por otro lado, la entrega de la comida en los domicilios no asegura que ésta sea ingerida en su totalidad y, además, hay alimentos como verduras, pasta, patata, huevos y embutidos no contabilizados con exactitud por formar parte de las guarniciones. Con estas limitaciones, se ha hallado una frecuencia inferior a la recomendada en el consumo de pescado, verduras, arroz, legumbres, patatas y huevos principalmente. La toma diaria de pan es habitual entre el colectivo estudiado y se garantiza con el aporte del SCD. Sin embargo, las recomendaciones de otros alimentos fuente de carbohidratos complejos como pasta, arroz y patatas son muy elevadas (2-3 veces/semana) y difíciles de alcanzar, a pesar de que formen parte de su tradición alimentaria27. El SCD mejora fundamentalmente la oferta de carbohidratos complejos y proteínas. Así, la comida servida garantiza el aporte de pasta y legumbres al menos 1-2 veces/semana y de arroz o patatas entre 2-4 veces/mes. También asegura una ración diaria de carne o pescado, aunque para completar el aporte proteico, los usuarios recurren, al parecer, a alimentos como huevos, leche y derivados, quizás por ser alimentos de fácil conservación, preparación y consumo. Los datos recogidos indican que más de la mitad de los usuarios no consumen más carne, pescado o alimentos fuente de carbohidratos complejos que los aportados por la comida servida en el domicilio, lo que sugiere que este servicio se convierte en la principal o única comida elaborada de su alimentación a lo largo del día. Estudios realizados en áreas geográficas diferentes entre usuarios de servicios de comida a domicilio encontraron también estos déficits especialmente en ancianos solos o confinados en casa6,28,29. Globalmente, el 96,1% de estos mayores podrían estar en riesgo de dependencia, pero la limitación referida para las actividades diarias afecta al 30%, porcentaje que no difiere de la población mayor de 80 años no institucionalizada. Hay que señalar que el 95% de estas personas refiere tener cubierta esta dependencia, ya que de otro modo sería difícil su permanencia en el domicilio. Estas condiciones sociosanitarias revelan un colectivo frágil cuyo estado de salud percibido era malo o muy malo en el 33% y en el que el 48% vivía solo, porcentajes que superan a Gómez-Busto F, et al. los de su población de referencia33,34. La calidad de vida del mayor, especialmente en los grupos de mayor edad, se ha relacionado con distintos problemas crónicos de salud como la depresión, la artrosis (principal causa de dolor en este colectivo) y la limitación sensorial, especialmente la visual35-41. En este estudio, la sintomatología ansioso-depresiva grave, afecta al 3,9% de nuestros usuarios, mientras que el 34% refiere mala visión. El dolor está presente en más de la mitad del grupo, siendo severo en el 15% de los casos, contribuyendo a una limitación importante de la movilidad en el 5% del colectivo y al confinamiento de uno de cada 5 usuarios. Además de estos problemas crónicos, el estado nutricional y el riesgo de desnutrición condicionan la percepción de salud y la calidad de vida de los mayores4,42,43, incluso en los nonagenarios44. Los factores asociados a la ingesta deficitaria en usuarios de SCD más frecuentemente descritos en la literatura son: soledad, pluripatología, polifarmacia, disminución funcional y aumento de dependencia45,46, factores presentes en este colectivo y que ayudan a explicar las carencias detectadas. Recursos comunitarios como los programas de asistencia alimentaria, la comida a domicilio o los comedores sociales han sido capaces de mejorar estos parámetros4,5,47 y han sido recomendados por las principales sociedades de nutrición americanas para los mayores en domicilio48,49. De hecho, el uso del SCD aumenta con la edad, la limitación funcional, la necesidad de ayuda y las hospitalizaciones, llegando en algunos países al 3,3% de los mayores de 80 años y al 5% de los pacientes dependientes50. En Vitoria-Gasteiz y en el País Vasco en general, estos servicios están poco desarrollados y se prestan como un recurso exclusivamente social. Sería deseable mayor sensibilización y conocimiento del servicio por parte de profesionales sociales, sanitarios y usuarios. A las limitaciones previamente señaladas en este estudio, se añaden que éste es un colectivo cambiante en el tiempo y receloso de quien entra en su casa. Sin embargo, serían interesantes estudios prospectivos que puedan relacionar la frecuencia de consumo y desnutrición, entre otros parámetros. A pesar de todo ello, la información nutricional obtenida junto con los datos sociosanitarios perfilan mejor las características de este grupo, formado por mayores con problemas de soledad y confinamiento, con mala salud percibida, hospitalizaciones recientes, limitaciones funcionales y sensoriales y una elevada prevalencia de desnutrición o riesgo de desnutrición. Es un colectivo vulnerable en el que las necesidades alimentarias van ligadas a su situación funcional y a sus problemas sociosanitarios. El estudio realizado sugiere que el desarrollo de este servicio y la ampliación de la oferta con la cena, Estado nutricional, hábitos alimentarios y perfil sociosanitario de los usuarios del servicio de comida a domicilio para personas mayores de Vitoria-Gasteiz serían de gran utilidad para el mantenimiento del mayor en su medio. Este desarrollo precisaría de mayores recursos personales y materiales en coordinación con los servicios de salud, para una correcta valoración de cada caso y una mejor adecuación a las necesidades de esta población. CONFLICTO DE INTERESES Los autores expresan que no hay conflictos de intereses al redactar el manuscrito. BIBLIOGRAFÍA 1. Salvá A, Coll-Planas L, Bruce S, De Groot L, Andrieu S, Abellan G, et al. Nutritional assessment of residents in long-term care facilities (LTCFs): recommendations of the task force on nutrition and ageing of the IAGG European region and the IANA. J Nutr Health Aging. 2009; 13(6): 475-83. 2. Salvá Casanovas A. El Mini Nutritional Assessment. Veinte años de desarrollo ayudando a la valoración nutricional. Rev Esp Geriatr Gerontol. 2012; 47(6): 245-6. 3. Milá Villarroel R, Formiga F, Duran Alert P, Abellana Sangrá R. Prevalencia de malnutrición en la población anciana española: una revisión sistemática. Med Clin (Barc). 2012; 139(11): 502-8. 4. Feldblum I, German L, Castel H, Harman-Boehm I, Bilenko N, Eisinger M, Danit R, Shahar DR, et al. Characteristics of undernourished older medical patients and the identification of predictors for undernutrition status. Nutr J. 2007; 6: 37. DOI: 10.1186/1475-2891-6-37. 5. Krondl M, Coleman P, Lau D. Helping older adults meet nutritional challenges. J Nutr Elder. 2008; 27(3-4): 205-20. 6. Marshall TA, Stumbo PJ, Warren JJ, Xie XJ. Inadequate Nutrient intakes are common and are associated with low diet variety in rural community-dwelling elderly. J Nutr. 2001; 131(8): 2192-6. 7. Lee JS, Fischer JG, Johnson MA. Food insecurity, food and nutrition programs, and aging: experiences from Georgia. J Nutr Elder. 2010; 29(2): 116-49. 8. Frongillo EA, Tanushree D. Isaacman BS, Claire M. Horan BA, Wethington E, Pillemer K. Adequacy of and satisfaction with delivery and use of home-delivered meals. J Nutr Elder. 2010; 29(2): 211-26. 9. Kaiser MJ, Bauer JM, Ramsch C, Uter W, Guigoz Y, Cederholm T, et al. Validation of the Mini Nutritional Assessment shortform (MNA-SF): a practical tool for identification of nutritional status. J Nutr Health Aging. 2009; 13(9): 782-8. 10. SPF Santé Publique, Securité de la Chaine Alimentaire et Environnement: Stratégie pour l’Approche transmurale de la problématique alimentaire chez les personnes âgées; 2006. Recommendations of the scientific group of malnutrition experts advising on Belgium’s national food and health plan. Malnutrition screening and nutritional assessment. Disponible en: http://www.health.belgium.be/internet2Prd/groups/ public/@public/@dg4/@consumerproducts/documents/ ie2divers/19062362.pdf 11. Aranceta BJ, Pérez Rodrigo C, Muñoz Hornillos M. Hábitos alimentarios de la población anciana española. En: Muñoz M, Aranceta J, Guijarro J (Ed). Libro blanco de la Alimentación de los Mayores. Madrid: Editorial Médica Panamericana; 2007. p. 225-256. 135 12. Moreno Guillamont E, Martínez Martínez M. Manual de planificación de dietas en centros sociosanitarios. Valencia. Generalitat Valenciana. Conselleria de Bienestar Social. 2004. 13. Muñoz Hornillos M, Zazpe García I, Llanos Marqués L, Rodríguez Masa I. La dieta basal geriátrica. Planificación y protocolo. En: Muñoz M, Aranceta J, Guijarro J (Ed). Libro blanco de la Alimentación de los Mayores. Madrid: Editorial Médica Panamericana; 2006. p. 99-124. 14. Larizgoitia A, Larizgoitia I. Adaptación a nuestro medio de una encuesta para la detección de ancianos con riesgo de dependencia. Rev Gerontol. 1996; 6:224-31. 15. Martin-Lesende I, Rodríguez Andrés C. Utilidad del cuestionario de Barber para seleccionar a personas de 75 años o más con riesgo de hospitalización, institucionalización o muerte. Rev Esp Geriatr Gerontol. 2005;.40:.335-44. 16. Badía X, Roset M, Monserrat S, Herdman M, Segura A. La versión española del EuroQol: descripción y aplicaciones. Med Clin (Barc). 1999; 112: 79-86. 17. Herdman M, Badia X, Berra S. El EuroQol-5D: una alternativa sencilla para la medición de la calidad de vida relacionada con la salud en atención primaria. Aten Primaria. 2001; 28(6): 42529. 18. Morley JE. Anorexia of aging: physiologic and pathologic. Am J Clin Nutr. 1997; 66(4): 760-73. 19. Duerr L. Food security status of older adult home-delivered meals program participants and components of its measurement. J Nutr Elder. 2006; 26(1-2): 1-26. 20. Krondl M, Lau D, Coleman P, Stocker G. Tailoring of nutritional support for older adults in community. J Nutr Elder. 2003; 23(2): 17-32. 21. Martínez Tomé MJ, Rodríguez A, Jiménez AM, Mariscal M, Murcia MA, García-Diz L. Hábitos alimentarios y estado nutricional de ancianos que viven en una ciudad española del Mediterráneo. Nutr Hosp. 2011; 26(5): 1175-82. 22. Albert Cuñat V, Maestro Castelblanque M E, Martínez Pérez JA, Santos Altozano C, Monge Jodra V. Hábitos alimentarios en personas mayores de 65 años del Área Sanitaria de Guadalajara, sin deterioro cognitivo y residentes en la comunidad. Rev Esp Geriatr Gerontol. 2000; 35(4): 197-204. 23. Sotos Prieto M, Guillen M, Sorlí JV, Asensio EM, Gillem Sáiz P, González JI, et al. Consumo de carne y pescado en población mediterránea española de edad avanzada y alto riesgo cardiovascular. Nutr Hosp. 2011; 26(5): 1033-40. 24. Aranceta J, Serra­Majem L, Pérez­Rodrigo C, Llopis J, Mataix J, Ribas L, et al. Vitamins in Spanish food patterns: The eVe Study. Public Health Nutrition. 2001; 4(6A): 1317­23. 25. Ortega RM, Aranceta J, Serra-Majem Ll, Entrala A, Gil A, Mena MC. Nutritional risks in the Spanish population: results of the eVe study. Eur J Clin Nutr. 2003; 57 (Suppl. 1): S73-S75. 26. Biesalski H K, Brummer R J, König J, O’Connell M A, Ovesen L, Rechkemmer G, et al. Micronutrient deficiencies. Hohenheim Consensus Conference. Eur J Nutr. 2003; 42(6): 353-63. 27. Departamento de Agricultura, Pesca y Alimentación del Gobierno Vasco. Estudio cuantitativo del consumo de alimentos en la CAPV. Fundación Vasca para la Seguridad Agroalimentaria. Servicio Central de Publicaciones del Gobierno Vasco. Vitoria-Gasteiz; 2008. Disponible en http:// www.eurocarne.com/informes/pdf/guia_elika8.pdf 28. Stevens DA, Grivetti LE, Mc Donald RB. Nutrient intake of urban and rural elderly receiving home-delivered meals. J Am Diet Assoc. 1992; 92(6): 714-8. 29. Dasgupta M, Sharkey JR, Wu G. Inadequate intakes of indispensable amino acids among homebound adults. J Nutr Elder. 2005; 24(3): 85-99. 30. Martinez de la Iglesia J, Aguado Taberné C, Afán Alamillo P, Fernández Conde B, Burg Gómez C. Aproximación al estudio nutricional de una población en atención domiciliaria. Rev Esp Geriatr Gerontol. 2006; 41(6): 321-6. 31. Sharkey JR. Risk and presence of food insufficiency are associated with low nutrients intakes and multimorbidity among homebound older women who receive home-delivered meals. J Nutr. 2003; 133(11): 3485-91. 136 Rev Esp Nutr Hum Diet. 2014; 18(3): 127 - 136 32. Silver HJ, Dietrich MS, Castellanos VH. Increased energy density of the home-delivered lunch meal improves 24-hour nutrient intakes in older adults. J Am Diet Assoc. 2008; 108(12): 2084-9. 33. Roqué M, Salvá A, Bolíbar I, Rivero T. Tendencias en salud percibida y dependencia de la población mayor española: evolución entre los años 1993 y 2006. Med Clin (Barc). 2012;.139(7):.284-9. 34. Sancho Castiello M .Estudio sobre las condiciones de vida de las personas mayores de 60 años en la comunidad autónoma. Gizartea Hobetuz. Documentos de Bienestar social Nº 74. Disponible en: http://www.imsersomayores.csic.es/ documentos/documentos/sancho-condiciones-01.pdf 35. Azpiazu M, Cruz Jentoft A, Villagrasa JR, Abanades JC, García Marín N, Alvear F. Factores asociados a mal estado de salud percibido a mala calidad de vida en mayores de 65 años. Rev Esp Salud Pública. 2002; 76(6): 683-99. 36. Casado JM, González N, Moraleda S, Orueta R, Carmona J, Gómez-Calcerrada RM. Calidad de vida relacionada con la salud en pacientes ancianos en atención primaria. Aten Primaria. 2001; 28(3): 167-73. 37. Gómez Pavón J. Calidad de vida relacionada con la salud. La punta del iceberg del complejo abordaje de los ancianos muy mayores. Med Clin (Barc). 2010; 135(4): 162-4. 38. Delgado-Sanz MC, Prieto-Flores ME, Forjaz MJ, Ayala A, Rojo-Perez F, Fernández-Mayoralas G, et al. Influencia de los problemas crónicos de salud en las dimensiones del cuestionario EQ-5D: estudio en personas mayores institucionalizadas y no institucionalizadas. Rev Esp Salud Pública. 2011; 85(6): 555-68. 39. Hofman A, Breteler M, van Duijn CM, Janssen H, Krestin GP, Kuipers EJ, et al. The Rotterdam Study: 2010 objectives and design update. Eur J Epidemiol. 2009; 24(9): 553-72. 40. Franco ML, Seoane de Lucas A. Características del dolor crónico en el anciano: tratamiento. Rev Soc Esp Dolor. 2001; 8: 29-38. 41. Tay T, Wang JJ, Lindley R, Chia EM, Landau P, Ingham N, et al. Sensory impairment, use of community support services, and Gómez-Busto F, et al. 42. 43. 44. 45. 46. 47. 48. 49. 50. quality of life in aged care clients. J Aging Health. 2007; 19(2): 229-41. Sørbye LW , Schroll M, Finne-Soveri H, Jonsson P V, Topinkova E, Ljunggren G, et al. Unintended weight loss in the elderly living at home: The aged in home care project (ADHOC). J Nutr Health Aging. 2008; 12(1): 10-6. Payette H. Nutrition as a determinant of functional autonomy and quality of life in aging: a research program. Can J Physiol Pharmacol. 2005; 83(11): 1061-70. Ferrer A, Formiga F, Almeda J, Alonso J, Brotons C, Pujol R. Calidad de vida en nonagenarios: género, funcionalidad y riesgo nutricional como factores asociados. Med Clin (Barc). 2010; 134(7): 303-6. Sharkey JR, Giuliani C, Haines PS, Branch LG, BusbyWhitehead J, Zohoori N. Summary measure of dietary musculoskeletal nutrient (calcium, vitamin D, magnesium, and phosphorus) intakes is associated with lower-extremity physical performance in homebound elderly men and women. Am J Clin Nutr. 2003; 77(4): 847-56. Sharkey JR. Longitudinal examination of homebound older adults who experience heightened food insufficiency: effect of diabetes status and implications for service provision. Gerontologist. 2005; 45(6): 773-82. Kim K, Frongillo EA. Patterns of food insecurity and participation in food assistance programmes over time in the elderly. Public Health Nutr. 2009; 12(11): 2113-9. Position of the American Dietetic Association: nutrition, aging and the continuum of care. J Am Diet Assoc. 2000; 100(5): 580-95. Kamp BJ, Wellman NS, Russell C. Position of the American Dietetic Association, American Society for Nutrition, and Society for Nutrition Education: Food and Nutrition Programs for Community-Residing Older Adults. J Nutr Educ Behav. 2010; 42(2): 72-82. Normand C, Kamiya Y, Timonen V, Whelan B. Health And Social Care Utilisation. Fifty Plus in Ireland 2011. First Results from The Irish Longitudinal Study on Ageing. Disponible en: http://www.tcd.ie/tilda/publications/reports/ Rev Esp Nutr Hum Diet. 2014; 18(3): 137 - 144 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org ORIGINAL Prevalencia de dislipidemia y sus factores de riesgo en niños y adolescentes con sobrepeso y obesidad a,b,* a c d Patricia Lucía Casavalle , Laura Romano , Marcela Pandolfo , Patricia Noemí Rodriguez , b Silvia María Friedman a Departamento de Alimentación y Dietética, Hospital de Clínicas José de San Martín, Universidad de Buenos Aires, Argentina. b Cátedra de Bioquímica General y Bucal, Facultad de Odontología. Universidad de Buenos Aires, Argentina. c Laboratorio Central, Hospital de Clínicas José de San Martín, Universidad de Buenos Aires, Argentina. d Cátedra de Bioquímica General y Bucal, Facultad de Odontología, Universidad de Buenos Aires, Argentina. *Autor para correspondencia: Correo electrónico: [email protected] (P. L. Casavalle) Recibido el 08 de enero de 2014; aceptado el 16 de junio de 2014. Prevalencia de dislipidemia y sus factores de riesgo en niños y adolescentes con sobrepeso y obesidad RESUMEN PALABRAS CLAVE Dislipidemias; Hiperlipidemias; Prevalencia; Factores de riesgo; Obesidad; Niños; Adolescentes. Introducción: Debido a que el sobrepeso y la obesidad frecuentemente se acompañan de complicaciones metabólicas, el objetivo del presente estudio es estimar la prevalencia de dislipidemia, sus factores de riesgo (FR) y el grado de concordancia entre los valores de corte de triglicéridos (TG) y HDL-C, según Cook y col. y la Academia Americana de Cardiología en niños y adolescentes con dichas patologías. Material y Métodos: Se estudiaron 139 pacientes con sobrepeso u obesidad, de 8-14 años, que concurrieron a la Sección de Nutrición Pediátrica del Hospital de Clínicas, Buenos Aires, Argentina, desde febrero de 2005 a enero de 2013. Diseño descriptivo, observacional, prospectivo, transversal, de correlación y de comparación a muestras independientes. Se consideró dislipidemia cuando: colesterol total (CT)≥200 mg/dl o HDL-C≤40 mg/dl o TG≥110 mg/dl o LDL-C≥130 mg/dl. Como FR de dislipidemia se evaluó la circunferencia de cintura (CC)≥P90 (percentilo 90) según Freedman y col., bajo peso al nacer (<2,5 kg), antecedentes familiares de dislipidemia e infarto agudo de miocardio (IAM). Se estableció la concordancia entre los valores de corte de TG (≥110 y ≥150 mg/dl) y también entre los niveles de corte de HDL-C (≤40 y <35 mg/dl). Resultados: El 50,4% de los pacientes presentaron dislipidemia. Como fracción lipídica más frecuentemente alterada se encontró TG elevados (31,7%). De los FR evaluados, la CC aumentada (≥ P90) fue el de mayor prevalencia (55,4%). La concordancia entre los valores de corte para TG fue débil (Kappa=0.38), mientras que para HDL-C fue moderada (Kappa=0,52). Conclusiones: uno de cada dos pacientes presentó dislipidemia y el FR más frecuente fue la centralización de la grasa. La prevalencia de hipertrigliceridemia y HDL-C disminuido depende del criterio diagnóstico utilizado. Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO 138 Rev Esp Nutr Hum Diet. 2014; 18(3): 137 - 144 Casavalle PL, et al. Dyslipidemia and its risk factors in overweight and obese children and adolescents ABSTRACT KEYWORDS Dyslipidemias; Hyperlipidemias; Prevalence; Risk Factors; Obesity; Child; Adolescent. Introduction: Obesity and overweight are frequently associated with metabolic complications. Objective: to estimate the prevalence of dyslipidemia in overweight and obese children and adolescents and its risk factors (RF), and the concordance between different cut-off values (Cook et al. vs. American Academy of Cardiology) of triglycerides (TG) and HDL-C. Material and Methods: 139 patients (aged 8-14 years) with overweight or obesity, attending the outpatient Pediatric Clinic, Division of Nutrition, San Martin University Hospital, Buenos Aires, Argentina, from February 2005 to January 2013, were studied. The design was descriptive, observational, prospective, crossover and comparison of independent samples. Dyslipidemia was considered when: Total cholesterol (TC)≥200 mg/dl or HDL-C≤40 mg/dl or TG≥110 mg/dl or LDL-C≥130mg/dl. Increased waist circumference (WC≥90th percentile, according Freedman et al.), low weight at birth (<2,5 kg.), family history of dyslipidemia and acute myocardial infarction (AMI) were considered as risk factors. The concordance between the cut-off values of TG (≥110 and ≥150 mg/dl) and also of HDL-C (≤40 and <35 mg/dl) were analyzed. Results: The prevalence of dyslipidemia was 50,4%; the most abnormal lipid fractions was the TG (31,7%) and the most frequently RF was the increased WC (55,4%). The concordance between cut-off values was weak for TG (Kappa index=0.38), and moderate for HDL-C (Kappa index=0,52). Conclusions: The high prevalence of dyslipidemia was similar to other reports. The risk factors for dyslipidemia were the increased WC and family history of dyslipidemia. Due to the degree of concordance for TG and HDL-C it is relevant the cut-off values to be considered. IntroducCIÓN La detección de dislipidemia en la infancia y la adolescencia es doblemente importante debido a que tiende a persistir en la edad adulta1, y es junto con la obesidad, el sedentarismo, el tabaquismo, la hipertensión arterial y la diabetes2-3, un factor de riesgo para enfermedades cardiovasculares (ECV) en la vida adulta. Para realizar su diagnóstico, es necesario tener en cuenta cuáles son los factores de riesgo que determinan su aparición. Entre ellos se pueden encontrar los antecedentes familiares de dislipidemia e infarto agudo de miocardio (IAM)2,4,5, y también la obesidad que, debido a que ha aumentado su frecuencia, se ha constituido en uno de los principales factores de riesgo, tanto en adultos6,7 como en niños y adolescentes7-9. Otro factor a destacar es la localización central de la grasa, ya que se ha observado que cuando hay obesidad abdomino-visceral se producen modificaciones en las actividades de algunas enzimas como la CETP (enzima de transferencia de ésteres de colesterol), HTGL (triglicérido lipasa hepática) y LPL (lipoprotein lipasa)10. Estas alteraciones serían las responsables de ocasionar cambios en el perfil lipoproteico como la elevación de los niveles de LDL-C pequeña y densa, descenso de HDL-C y aumento de TG10–13. Esta relación pudo ser observada en población pediátrica por Freedman y col.14, que fueron unos de los primeros en describir la asociación que había entre el aumento de la grasa abdomino-visceral y las alteraciones en el nivel lipoproteico y de insulina. Estos autores hallaron, en pacientes que tenían circunferencia de la cintura (CC) en percentilo 90, valores superiores de LDL-C, TG, insulina y menor de HDL-C, de manera significativa en comparación con aquellos que la tenían en percentilo 1014. Otros investigadores posteriormente, observaron igual asociación entre la CC elevada y el aumento de TG y descenso de HDL-C, no así con el CT elevado y LDL-C aumentada15,16. También se ha planteado que el bajo peso al nacer podría ser un factor de riesgo a tener en cuenta, ya que para algunos investigadores, los pacientes con este antecedente, tendrían afectado el crecimiento hepático, el cual alteraría el metabolismo del colesterol17. Debido a la alta prevalencia de sobrepeso y obesidad, la cual se acompaña cada vez más frecuentemente de complicaciones metabólicas, es el objetivo del presente estudio estimar en niños y adolescentes obesos y con sobrepeso: a) la prevalencia de dislipidemia y de sus factores de riesgo Prevalencia de dislipidemia y sus factores de riesgo en niños y adolescentes con sobrepeso y obesidad asociados como centralización de la grasa14-16, bajo peso al nacer17, antecedentes familiares de dislipemia e IAM2,4,5; b) estudiar el grado de concordancia entre los valores de corte de TG y HDL-C según Cook y col.18 y la Academia Americana de Cardiología19, para establecer si el uso indistinto de cada uno de ellos podría modificar la prevalencia de hipertrigliceridemia y descenso de HDL-C. MATERIAL Y MÉTODOS Población Se estudiaron 139 pacientes, de ambos sexos, con edades comprendidas entre 8 y 14 años, que concurrieron a la Sección de Nutrición del Servicio de Pediatría del Hospital de Clínicas “José de San Martín”, Buenos Aires, Argentina, desde febrero de 2005 a enero de 2013. Se incluyeron pacientes que debían presentar sobrepeso u obesidad ya que, en un estudio previamente realizado en el Servicio de Pediatría, la frecuencia de estas patologías fue de 18,6% y 12,8% respectivamente (datos no publicados). El diagnóstico de grado de exceso de grasa corporal se determinó por Z Score de índice de masa corporal (IMC) según los valores establecidos por la Organización Mundial de la Salud (OMS, 2007). Se excluyeron los pacientes con obesidad de causa endocrinológica, hipotalámica, farmacológica o secundaria a síndromes genéticos. El muestreo fue consecutivo, con pacientes que cumplían los criterios de inclusión. El diseño fue descriptivo, observacional, prospectivo, transversal, de correlación y de comparación a muestras independientes. Los pacientes concurrieron al consultorio de Nutrición Pediátrica en ayunas, para la realización de las evaluaciones antropométrica, clínica y bioquímica. Además se constató afirmativamente el antecedente familiar de IAM en varones menores de 55 años y en mujeres menores de 65 años y dislipidemia, cuando los padres informaban la presencia de los mismos en familiares de 1er y 2do grado. También se evaluó la presencia del antecedente personal de bajo peso al nacer. Resguardos éticos El estudio se realizó de acuerdo a las normas establecidas por la Declaración de Helsinki promulgada por la Asociación Médica Mundial (World Medical Association, Declaration of Helsinki, 2001) y contó con la aprobación del Comité de Ética de la Facultad de Odontología de la Universidad de Buenos Aires, Argentina. 139 Los padres o tutores recibieron las instrucciones pertinentes de acuerdo a las normas éticas en vigencia y debieron dar su autorización consentida. Evaluación antropométrica Se evaluó el peso corporal mediante una balanza de plataforma marca CAM, con una precisión de ±100 g, con ropa interior. La estatura se midió con un estadiómetro de pie marca CAM, con una precisión de 1 mm, según normas de la Sociedad Argentina de Pediatría (SAP)20. Con el peso y la talla se calculó IMC a través de la siguiente fórmula: peso/talla2 (kg/m2). Estos resultados fueron procesados para el cálculo del Z Score, con el programa AnthroPlus (OMS, 2007). Se consideró sobrepeso para un IMC>1 desvío estándar (DE) y ≤2 DE, mientras que obesidad, con un IMC>2 DE. Este índice ha sido utilizado por su escasa relación con la estatura y su alta concordancia con el peso y los pliegues cutáneos21. La medición de la CC se realizó con el paciente de pie, los brazos extendidos a los costados del cuerpo, el abdomen relajado y en ropa interior. Se utilizó una cinta metálica inextensible, con una precisión de 1 mm, que se colocó en el plano horizontal alrededor del paciente, a nivel del punto medio entre la última costilla y el borde superior de la cresta iliaca (cintura OMS en cm)22. Se midió en 3 oportunidades y se tomó el valor promedio para ser percentilado en la tabla de Freedman y col.14. Se consideró CC aumentada cuando era ≥ al percentilo 90 de dicha tabla. Cada una de las mediciones fue realizada por un mismo individuo, para evitar la variación inter-observador. Evaluación clínica Para determinar el desarrollo puberal se observó el vello, genitales, mamas y se estratificó en la etapa puberal correspondiente a los diferentes estadios de Tanner como referente23. Se consideró prepuberal al paciente ubicado en el Estadio I de Tanner y puberal, a partir del Estadio II. Evaluación Bioquímica Luego de 12 horas de ayuno, se les extrajo sangre del pliegue del codo para la determinación, en plasma, de colesterol total (CT), triglicéridos (TG) y lipoproteína de alta densidad (HDL-C) mediante métodos enzimáticos colorimétricos de laboratorios Roche (equipo Cobas C501). La lipoproteína de baja densidad (LDL-C) se calculó con la fórmula de Friedewald24. Se determinó dislipidemia si había una o más fracciones lipoproteicas anormales en sus niveles de corte25. Hipercolesterolemia se consideró si el CT era ≥ a 200 mg/dl y LDL-C aumentada cuando era ≥ a 130 mg/dl, según el Panel 140 Rev Esp Nutr Hum Diet. 2014; 18(3): 137 - 144 Casavalle PL, et al. de Expertos en Niveles de Colesterol en Niños del Programa Nacional de Educación en Colesterol4. Con respecto a los valores de corte para TG y HDL-C, se utilizó los establecidos por Cook y col.18 para el diagnóstico de síndrome metabólico. Por dicho motivo se estableció un HDL-C descendido ≤40 mg/dl y TG aumentado si era ≥ a 110 mg/dl. Estos niveles de corte, son utilizados por el Comité de Nutrición de la SAP26. Se comparó los valores de corte antes mencionados para TG y HDL-C con los niveles de corte utilizados por la Academia Americana de Cardiología (AHA), que para TG es >150 mg/dl y para HDL-C<35 mg/dl19. De las variables estudiadas se estableció la distribución de frecuencias y/o los porcentajes en relación con el total de casos, y sus respectivos intervalos de confianza (IC) del 95%. Se realizó como prueba de significación el Test de probabilidad exacta de Fisher. Se consideró diferencia estadísticamente significativa si p<0,05. El grado de concordancia entre los valores de corte utilizados para TG y HDL fue establecido con el índice Kappa y su respectivo intervalo de confianza del 95%. RESULTADOS Análisis Estadístico Los datos fueron analizados empleando el paquete estadístico MEDCALC versión 7.44.1 (Frank Schoonjans, año 19932004). Se estudiaron 139 pacientes con edades comprendidas entre los 8 y 14 años, de los cuales el 55% tenía entre 8-10 años de edad. Las mujeres representaron el 44% de la muestra. Con respecto al desarrollo puberal el 51% fueron prepuberales. En relación a su estado nutricional, el 22% presentó Tabla 1. Características de la población estudiada. Parámetro Obesos Sobrepeso Porcentaje (IC95%) Prepúberes Púberes Niñas Varones Antecedentes de DLP Antecedentes de IAM 36,7 (20,5- 56,1) 63,3 (43,9- 79,5) 63,3 (43,9-79,5) 36,7 (20,5- 56,1) 53,3 (34,6- 71,2) 16,7 (5,6- 34,7) 52,9 (42,9- 62,7) 47,1 (37,3- 57,1) 39,4 (30,1- 49,5) 60,6 (50,5- 69,9) 49,0 (39,2- 59,0) 20,2 (13,2- 29,4) Media ± DE Peso al nacimiento (kg) Edad (años) Peso corporal (kg) Talla (cm) IMC (kg/m2) Circunferencia de cintura (cm) Triglicéridos (mg/dl) HDL-C (mg/dl) Colesterol total (mg/dl) LDL-C (mg/dl) 3,4 ± 0,6 10,9 ± 1,8 49,4 ± 10,5 146,9 ± 10,9 22,5 ± 2,0 77,5 ± 6,9 89,7 ± 42,4 48,1 ± 8,5 159,2 ± 28,3 93,2 ± 26,0 3,5 ± 0,5 10,4 ± 1,8 61,0 ± 18,0 148,2 ± 11,3 27,2 ± 4,8 87,8 ± 11,7 97,7 ± 44,5 44,2 ± 10,3 156,8 ± 38,3 93,1 ± 34,7 p Fisher 0,087 0,087 0,017 0,017 0,418 0,445 p ns ns P< 0,001 ns P< 0,0001 P< 0,0001 ns ns ns ns Prevalencia de dislipidemia y sus factores de riesgo en niños y adolescentes con sobrepeso y obesidad sobrepeso y el 78% obesidad. En la Tabla 1 se presentan las características de la población estudiada según la presencia de sobrepeso u obesidad. 141 Figura 2. Porcentaje de la población estudiada con fracciones lipoproteicas anormales. La prevalencia de pacientes con dislipidemia fue del 50,4% (IC95%: 41,8-58,9%) en la población estudiada. Cuando se evaluó su presencia de dislipidemia según el grado de exceso de grasa corporal (Figura 1), se encontró en los obesos una frecuencia de 52,3% (IC95%: 42,6-61,9%) vs. un 43,3% (IC95% 26-62,3%) en los pacientes con sobrepeso, no hallando diferencia significativa entre las mismas (p=0,254). Al valorar la presencia de fracciones lipoproteicas anormales en relación a la centralización de la grasa (Figura 1), evaluada a través de la circunferencia de cintura, se observó que el 58,4% (IC95%: 46,6-69,4%) tenía ambas alteraciones (dislipidemia y CC ≥ percentilo 90), mientras que en aquellos que no poseían circunferencia de la cintura aumentada la dislipidemia era del 40,3% (IC95%: 28,3-53,5%), presentando entre ambos grupos una diferencia estadísticamente significativa (p=0,025). Las fracciones lipoproteicas más frecuentemente alteradas fueron los TG y la HDL-C, tal como se representó en la Figura 2. Cada barra representa el porcentaje de la población con la fracción lipoproteica anormal y entre paréntesis el intervalo de confianza del 95%. TG: triglicéridos ≥ 110 mg/dl; HDL-C: lipoproteínas de alta densidad ≤ 40 mg/dl; CT: colesterol total ≥ 200 mg/dl; LDL-C: lipoproteínas de baja densidad ≥ 130 mg/dl Figura 3. Prevalencia de factores de riesgo de dislipidemia. En la Figura 3 se observa que los factores de riesgo asociados a dislipidemia fueron, en orden decreciente de prevalencias: circunferencia de la cintura aumentada, antecedente de dislipidemia familiar, antecedente familiar de IAM y bajo peso al nacer. El grado de concordancia entre los valores de corte de TG fue 0,33 (IC95%: 0,18- 0,48) y para HDL-C de 0,42 (IC95%: 0,260,58). Esto permite establecer que la concordancia entre los valores diagnósticos de hipertrigliceridemia y descenso de HDL-C fue baja y moderada respectivamente, indicando que la frecuencia de estas alteraciones en el perfil lipoproteico depende del valor de corte utilizado. Cada barra representa el porcentaje de la población con el factor de riesgo estudiado y entre paréntesis el intervalo de confianza del 95%. CC: circunferencia de cintura; AFD: antecedente familiar de dislipidemia; AF IAM: antecedente familiar de infarto agudo de miocardio; BPN: bajo peso al nacer. Figura 1. Prevalencia de dislipidemia según el grado y la distribución de la grasa. DISCUSIÓN CC <P90: circunferencia de cintura menor al percentilo 90. CC ≥P90: circunferencia de cintura mayor o igual al percentilo 90. Diferentes estudios epidemiológicos como el Muscatine7,27, Bogalusa28, Coronary Artery Risk Development in Young Adults (CARDIA)29 y el Special Turku Coronary Risk Factor Intervention Project (STRIP)30,31, han mostrado la presencia, en población pediátrica, de factores de riesgo para ECV que perduran en la edad adulta como la LDL-C y la obesidad, los cuales predecían manifestaciones clínicas tempranas de la aterosclerosis en adultos jóvenes, como el grosor de la íntima carotidea y la calcificación de la arteria coronaria. 142 Rev Esp Nutr Hum Diet. 2014; 18(3): 137 - 144 En consecuencia, resulta importante detectar de manera temprana la presencia no sólo de obesidad sino también de alteraciones en el perfil lipoproteico. Con este objetivo se evaluó, en niños y adolescentes con sobrepeso y obesidad, la frecuencia de dislipidemia, la cual se halló en la mitad de los pacientes estudiados. Otros autores encontraron una prevalencia en obesos que oscila entre un tercio (30,65%)32 y levemente más de la mitad (56,6%)33. Aun considerando que estos investigadores han utilizado diferentes tablas para el diagnóstico de sobrepeso y obesidad, distintos valores de corte para definir como anormal cada una de las fracciones lipoproteicas y que las edades de las poblaciones estudiadas no son totalmente coincidentes con las evaluadas en este trabajo, dichas afecciones siguen siendo una complicación metabólica frecuente. También el CDC34, al analizar la presencia de niveles anormales en el perfil lipoproteico en los adolescentes obesos que participaron del NAHNES (National Health and Nutrition Examination Survey) 1999-2006, encontró una prevalencia mucho más elevada (42,9% IC95%: 36-50,1) en comparación a los que presentaban sobrepeso (22,3% IC95%: 18-27,4), en los que el porcentaje de dislipidemia descendía casi a la mitad. Sin embargo en el presente estudio, la frecuencia de dislipidemia fue muy elevada tanto en los sujetos obesos (52,3%) como en los pacientes con sobrepeso (43,3%). Kelishadi y col.35 evaluaron, al igual que los autores anteriores, la prevalencia de dislipidemia en niños y adolescentes que tenían obesidad, pero la clasificaron en tres tipos: generalizada (IMC > al percentilo 95), central (CC > al percentilo 90) y combinada (IMC > al percentilo 95 y CC > al percentilo 90). Dichos autores observaron que la dislipidemia era más frecuente en los que tenían obesidad central y combinada. En este estudio se evaluó la frecuencia de dislipidemia en pacientes con sobrepeso y obesidad y también según la centralización de la grasa corporal, a través de la CC. Se halló una diferencia estadísticamente significativa en la presencia de dislipidemia entre aquellos que tenían CC ≥ P90 versus CC < P90 (p=0,0252), no así entre los que tenían sobrepeso y obesidad (p=0,2538). Por lo tanto, en ambos estudios la distribución central del tejido adiposo se asocia a una mayor frecuencia de dislipidemia. En relación al hallazgo de fracciones lipoproteicas anormales, la hipertrigliceridemia fue lo más frecuente, seguido por el descenso de HDL-C, la hipercolesterolemia y finalmente la elevación del nivel de LDL-C. Similar orden de frecuencias ha sido observado en otras investigaciones32–34,36 a pesar de haber utilizado, tal como se mencionó previamente, diferentes puntos de corte para los distintos componentes del perfil lipoproteico y para la estimación del sobrepeso y la obesidad. Esta distribución para Kelishadi y col.35, se mantuvo igual con respecto a la alteración en los niveles de TG y HDL-C, pero no con el aumento de colesterol total y LDL-C, ya que Casavalle PL, et al. este último estuvo más frecuentemente elevado en los que tenían obesidad generalizada y central, no así en los que presentaban obesidad combinada, donde la hipercolesterolemia tenía una presencia superior. Dentro de los factores de riesgo estudiados, el más prevalente fue el aumento de la grasa abdomino-visceral, evaluado indirectamente a través de la CC aumentada. Este factor de riesgo junto con la dislipidemia, constituyen las alteraciones más frecuentemente observadas en niños y adolescentes con sobrepeso y obesidad37–39. El antecedente familiar de dislipidemia es muy importante, ya que es uno de los factores de riesgo para la determinación de screening en la población pediátrica1. Otro factor relevante es el de antecedente de IAM, que se encontró asociado a la alteración de alguna de las fracciones lipoproteicas en los descendientes de varones con IAM antes de los 50 años de edad40. En la población estudiada, el antecedente familiar de dislipidemia estuvo presente levemente por encima de la mitad de los pacientes (51,1%), seguido por el de IAM (18,7%). Estos porcentajes difieren de los publicados previamente, donde la frecuencia del antecedente familiar de dislipidemia es menor (22%)33, mientras que la de IAM fue superior (35,5%)32. El bajo peso al nacer, ha sido postulado como factor de riesgo, debido a que se observó que la desnutrición in útero afectaba el crecimiento hepático, con la posible alteración de dos funciones que se relacionan con la enfermedad coronaria, como el metabolismo del colesterol y la coagulación17. Se ha descrito que la circunferencia abdominal al nacer predice el nivel de LDL-C y fibrinógeno en la vida adulta17. Por lo tanto se interpretó que la reducción de dicha circunferencia, reflejaría la afectación del crecimiento del hígado, llevando a una reprogramación del metabolismo hepático17. Cuando Salonen y col.41 valoraron el perfil lipoproteico en adultos jóvenes con y sin el antecedente de bajo peso al nacer, hallaron que los que presentaban esta característica tenían un nivel de LDL-C más elevado y menor de HDL-C que aquellos que habían sido de peso adecuado para la edad gestacional. Considerando la relevancia de este antecedente, se evaluó en los pacientes que participaron de este trabajo su frecuencia, la cual fue baja, 6 pacientes (4,3%) de los cuales dos tuvieron alteraciones en el nivel de HDL-C y TG y sólo uno en las 4 fracciones lipoproteicas. En la práctica clínica, el pediatra se enfrenta a diferentes propuestas de valores de corte para la detección de hipertrigliceridemia y descenso de HDL-C; ante esta situación, debe decidir cuál va a utilizar. Por este motivo, en este estudio se evaluó si existía una buena concordancia entre los niveles de corte propuestos, tanto por la SAP como por la AHA. Se observó que para el aumento de TG, el índice Kappa fue bajo, y para la HDL-C descendida ha sido moderado. Esto Prevalencia de dislipidemia y sus factores de riesgo en niños y adolescentes con sobrepeso y obesidad permitió establecer que las prevalencias de ambas fracciones lipoproteicas anormales dependerán de los valores de corte utilizados, ya que la prevalencia de hipertrigliceridemia definida con un valor ≥ 110 mg/dl fue del 31,7% (IC95%: 24,2-40,2) vs. 8,6% (IC95%: 4,7-14,9) cuando se consideró un valor de TG > 150 mg/dl. Lo mismo se observó con la presencia de HDL-C descendido, debido a que si se la definía con un valor de corte ≤ 40 mg/dl resultó en una prevalencia del 29,5% (IC95%: 22,2-37,9) vs. 10,1% (IC95%: 5,8-16,6) cuando el punto de corte de HDL-C fue menor a 35 mg/dl. Esta situación plantea la necesidad de consensuar un valor de corte que permita identificar un factor de riesgo para la salud cardiovascular futura. Teniendo en cuenta la importancia que representa el diagnóstico temprano de dislipidemia, y su elevada frecuencia en niños y adolescentes con sobrepeso y obesidad, es necesario no sólo valorar adecuadamente al paciente, sino también tratar de prevenir la obesidad, implementando precozmente un estilo de vida saludable a través de una alimentación y actividad física adecuadas. 3. 4. 5. 6. 7. 8. 9. 10. CONCLUSIONES La dislipidemia afectó a uno de cada dos niños y adolescentes con sobrepeso y obesidad. De los factores de riesgo de dislipidemia el más prevalente fue el antecedente de circunferencia de cintura aumentada y el antecedente de dislipidemia familiar. Debido al grado de concordancia obtenido para HDL-C y TG, se pone de manifiesto que la frecuencia de alteraciones de estas fracciones lipoproteicas depende del valor de corte utilizado. Dicha situación plantea la necesidad de consensuar un valor de corte que permita identificar un factor de riesgo para la salud cardiovascular futura. CONFLICTO DE INTERESES Los autores expresan que no hay conflictos de intereses al redactar el manuscrito. 11. 12. 13. 14. 15. 16. 17. BIBLIOGRAFÍA 1. 2. Daniels SR, Greer FR; Committee on Nutrition. Lipid screening and cardiovascular health in childhood. Pediatrics. 2008; 122(1): 198-208. César M, Manterola A, Eymann A. Hipercolesterolemia. 18. 143 Consenso sobre factores de riesgo de enfermedad cardiovascular en pediatría. Arch Argent Pediatr. 2005; 103(4): 358-66. Juonala M, Viikari JS, Kähönen M, Solakivi T, Helenius H, Jula A, et al. Childhood levels of serum apolipoproteins B and A-I predict carotid intima-media thickness and brachial endothelial function in adulthood: the cardiovascular risk in young Finns study. J Am Coll Cardiol. 2008; 52(4): 293-9. National Cholesterol Education Program. Report of the Expert Panel on Blood Cholesterol Levels In Children and Adolescents. Blood Cholesterol levels in children and adolescents. Pediatrics.1992; 89: 525-84. Valdez R, Greenlund KJ, Khoury MJ, Yoon PW. Is the Family History a Useful Tool for Detecting Children at Risk for Diabetes and Cardiovascular Diseases? A Public Health Perspective. Pediatrics. 2007;120(Suppl 2): S78-S86. Berenson GS, Srinivasan SR, Bao W, Newman WP 3rd, Tracy RE, Wattigney WA. Association between multiple cardiovascular risk factors and atherosclerosis in children and young adults. The Bogalusa Heart Study. N Engl J Med. 1998; 338(23): 1650-6. Davis PH, Dawson JD, Riley WA, Lauer RM. Carotid intimalmedial thickness is related to cardiovascular risk factors measured from childhood through middle age: the Muscatine Study. Circulation. 2001; 104(23): 2815-19. Steinberger J, Moorehead C, Katch V, Rocchini AP. Relationship between insulin resistance and abnormal lipid profile in obese adolescents. J Pediatr. 1995; 126: 690-5. American Academy of Pediatrics. Committee on Nutrition. Cholesterol in Childhood. Pediatrics. 1998; 101(1): 141- 47. Marin P, Mollerach M, Braguinsky J. Obesidad abdomino visceral. En: Braguinsky J, et al. Obesidad. Segunda edición. Buenos Aires, Argentina. Editorial El Ateneo, 1996: 139-62. Litwak L, Rey R, Masnatta L, Cuniberti L, Werba J. Síndrome Polimetabólico. Una situación frecuente en la práctica diaria. Revista Argentina de Endocrinología y Metabolismo. 1996; 33: 4-18. Kolovou GD, Anagnostopoulou KK, Cokkinos DV. Pathophysiology of dyslipidaemia in the metabolic syndrome. Posgrad Med J. 2005; 81(956): 358-66. Steinberger J, Daniels SR; American Heart Association Atherosclerosis, Hypertension, and Obesity in the Young Committee (Council on Cardiovascular Disease in the Young); American Heart Association Diabetes Committee (Council on Nutrition, Physical Activity, and Metabolism). Obesity, insulin resistance, diabetes, and cardiovascular risk in children: an American Heart Association scientific statement from the Atherosclerosis, Hypertension, and Obesity in the Young Committee (Council on Cardiovascular Disease in the Young) and the Diabetes Committee (Council on Nutrition, Physical Activity, and Metabolism). Circulation. 2003; 107(10): 1448-53. Freedman DS, Serdula MK, Srinivasan SR, Berenson GS. Relation of circumferences and skinfold thicknesses to lipid and insulin concentrations in children and adolescents: the Bogalusa Heart Study. Am J Clin Nutr. 1999; 69(2): 308-17. Vieira Cunha Lima SC, Oliveeira Lyra C, Galvão Bacurau Pinheiro L, Medeiros de Azevedo PR, Arrais RF and Campos Pedrosa LF. Association between dislipidemia and anthropometric indicators in adolescents. Nutr Hosp. 2011; 26(2): 304-10. Teixeira PJ, Sardinha LB, Going SB, Lohman TG. Total and regional fat an serum cardiovascular disease risk factors in lean ad obese children and adolescents. Obes Res. 2001; 9(8): 432-42. Osmond C,Barker DJ. Fetal, Infant, and Childhood Growth Are Predictors of Coronary Heart Disease, Diabetes, and Hypertension in Adult Men and Women. Environ Health Perspect. 2000; 108(Suppl 3): 545-553. Cook S, Weitzman M, Auinger P, Nguyen M, Dietz WH. Prevalence of a metabolic syndrome phenotype in adolescents: findings from the third National Health and Nutrition Examination Survey, 1988-1994. Arch Pediatr Adolesc Med. 2003; 157(8): 821-7. 144 Rev Esp Nutr Hum Diet. 2014; 18(3): 137 - 144 19. Kavey RE, Daniels SR, Lauer RM, Atkins DL, Hayman LL, Taubert K, et al. American Heart Association guidelines for primary prevention of atherosclerotic cardiovascular disease beginning in childhood. Circulation. 2003; 107(11): 1562-6. 20. Lejarraga H, Anigstein C, Di Candia A, et al. Normas y Técnicas Antropométricas para la evaluación pediátrica del crecimiento físico. En: Comité de Crecimiento y Desarrollo de la Sociedad Argentina de Pediatría. Criterios de Diagnóstico y Tratamiento. Crecimiento y Desarrollo. Primera edición. Buenos Aires: Sociedad Argentina de Pediatría; 1986. p. 11-7. 21. Rolland-Cachera MF, Sempé M, Guilloud-Bataille M, Patois E, Péquignot-Guggenbuhl F, Fautrad V. Adiposity indices in children. Am J Clin Nutr. 1982; 36(1): 178-84. 22. Callaway C, Chumlea W, Bouchard C, Himes JH, Lohman TG, Martin AD, et al. Circumferences. En: Lohman TG, Roche, Martorell. Anthropometric standardization reference manual. Champain, IL: Human Kinetics Books; 1988. p. 39-54. 23. Tanner JM. Normal growth and techniques of growth assessment. Clin Endocrinol Metab. 1986; 15(3): 411-51. 24. Friedewald WT, Levy RI, Fredrickson DS. Estimation of the concentration of low-density lipoprotein cholesterol in plasma, without use of the preparative ultracentrifuge. Clin Chem. 1972; 18(6): 499-502. 25. Kwiterovich PO Jr. Recognition and management of dyslipidemia in children and adolescents. J Clin Endocrinol Metab. 2008; 93(11): 4200-9. 26. Piazza N, Casavalle P, Ferraro M, Ozuna B, Desantadina V, Kovalskys I. Guías de práctica clínica para la prevención, el diagnóstico y el tratamiento de la obesidad. Arch Argent Pediatr. 2011; 109(3): 256-66. 27. Mahoney LT, Burns TL, Stanford W, Thompson BH, Witt JD, Rost CA, et al. Coronary risk factors measured in childhood and young adult life are associated with coronary calcification in young adults: the Muscatine Study. J Am Coll Cardiol. 1996; 27(2): 277-84. 28. Li S, Chen W, Srinivasan SR, Bond MG, Tang R, Urbina EM, et al. Childhood cardiovascular risk factors and carotid vascular changes in adulthood: the Bogalusa Heart Study. JAMA. 2003; 290(17): 2271-76. 29. Gidding SS, McMahan CA, McGill HC, Colangelo LA, Schreiner PJ, Williams OD, et al. Prediction of coronary artery calcium in young adults using the Pathobiological Determinants of Atherosclerosis in Youth (PDAY) risk score: the CARDIA study. Arch Intern Med. 2006; 166(21): 2341-47. 30. McMahan CA, Gidding SS, Viikari JS, Juonala M, Kähönen M, Hutri-Kähönen N, et al. Association of Pathobiologic Determinants of Atherosclerosis in Youth risk score and 15year change in risk score with carotid artery intima-media thickness in young adults (from the Cardiovascular Risk in Young Finns Study). Am J Cardiol. 2007; 100(7): 1124-9. Casavalle PL, et al. 31. Juonala M, Viikari JS, Rönnemaa T, Marniemi J, Jula A, Loo BM, et al. Associations of dyslipidemias from childhood to adulthood with carotid intima-media thickness, elasticity, and brachial flow-mediated dilatation in adulthood: the Cardiovascular Risk in Young Finns Study. Arterioscler Thromb Vasc Biol. 2008; 28(5): 1012-7. 32. Romero-Velarde E, Campollo-Rivas O, Celis de la Rosa A, Vásquez-Garibay EM, Castro-Hernández JF, Cruz-Osorio RM. Factores de riesgo de dislipidemia en niños y adolescentes con obesidad. Salud Publica Mex. 2007; 49(2): 103-8. 33. Marcos-Daccarett NJ, Núñez-Rocha GM, Salinas-Martínez AM, Santos-Ayarzagoitia M, Decanini-Arcaute H. Obesidad como Factor de Riesgo para Trastornos Metabólicos en Adolescentes Mexicanos, 2005. Rev Salud Publica (Bogota). 2007; 9(2):18093. 34. Centers for Disease Control and Prevention (CDC). Prevalence of abnormal lipid levels among youths - United States, 19992006. MMWR Morb Mortal Wkly Rep. 2010; 59(2): 29-33. 35. Kelishadi R, Cook SR, Motlagh ME, Gouya MM, Ardalan G, Motaghian M, et al. Metabolically obese normal weight and phenotypically obese metabolically normal youths: the CASPIAN Study. J Am Diet Assoc. 2008; 108(1): 82-90. 36. Pajuelo J, Rocca J, Gamarra M. Obesidad infantil: sus características antro-pométricas y bioquímicas. Anales de Facultad de Medicina. 2003; 64(1): 21-6. 37. Casavalle P, Romano L, Maselli M, et al. Concordancia entre los diferentes criterios diagnósticos de Síndrome Metabólico en niños y adolescentes obesos y con sobrepeso. Revista Obesidad - Sociedad Argentina de Obesidad y Trastornos Alimentarios (SAOTA). 2011; 22(1): 20-6. 38. Casavalle P, Romano L, Maselli M, et al. Prevalencia de Síndrome Metabólico según diferentes criterios en niños y adolescentes con sobrepeso y obesidad. Revista ALAD (Asociación Latinoamericana de Diabetes). 2010; XVIII(3): 11218. 39. Cruz ML, Weigensberg MJ, Huang TT, Ball G, Shaibi GQ, Goran MI. The metabolic syndrome in overweight Hispanic youth and the role of insulin sensitivity. J Clin Endocrinol Metab. 2004; 89(1): 108-13. 40. Lee J, Lauer RM, Clarke WR. Lipoproteins in the progeny of young men with coronary artery disease: children with increased risk. Pediatrics. 1986; 78(2): 330-7. 41. Salonen M, Tenhola S, Laitinen T, Lyyra-Laitinen T, Romppanen J, J äskeläinen J, et al. Tracking serum lipid levels and the association of cholesterol concentrations, blood pressure and cigarette smoking with carotid artery intima-media thickness in young adults born small for gestational age. Circ J. 2010; 74(11): 2419-25. Rev Esp Nutr Hum Diet. 2014; 18(3): 145 - 154 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org ORIGINAL Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias a,* a a Ismael San Mauro-Martín , Patricia Bodega-Villanueva , Elena Romero-Caamaño , a a Víctor Micó-Moreno , Elena Garicano-Vilar a Grupo de Investigación GENUA (Genómica Nutricional Aplicada), Centros de Investigación en Nutrición y Salud, España. *Autor para correspondencia: Correo electrónico: [email protected] (I. San Mauro-Martín) Recibido el 10 de diciembre de 2013; aceptado el 17 de junio de 2014. Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias RESUMEN PALABRAS CLAVE Alergia alimentaria; Alimentación infantil; Alergia; Lactancia materna. Introducción: La alergia a los alimentos es una respuesta anormal tras la ingesta de un alérgeno presente en un alimento, donde existe un mecanismo inmunológico comprobado. Durante el periodo de lactancia materna, los bebés van introduciendo los nuevos alimentos en pequeñas cantidades y de forma separada para detectar posibles alergias. Todo ello en relación al calendario sugerido para la introducción de los diferentes grupos de alimentos sugerido por la Agencia Española de Seguridad Alimentaria y Nutrición. Nuestro proyecto se centró en estudiar la posible relación entre la variabilidad de introducción de los distintos grupos de alimentos y la aparición de alergias en el bebé. Material y Métodos: Estudio descriptivo, retrospectivo, en una muestra incidental (n=30). Se desarrolló en una plataforma online con una encuesta Ad Hoc, en la que se recopilaron datos sobre las características de la alergia, alimentación, tipo de parto, e introducción de los alimentos en el tiempo. Resultados: Las alergias encontradas fueron, fruta 36%, huevo 20%, frutos secos 16% y lácteos 12%; cereales, legumbres, marisco y verdura 4% respectivamente. Un 89% recibió lactancia materna. Un 78% nacieron por parto vaginal. El 46,2% cumple con el protocolo de introducción y el 53,8% adelantan o posponen la introducción. Conclusiones: Los datos revisados sugieren que las alergias alimentarias están influidas por varios condicionantes que pueden influir y afectar, al número de alérgicos de una región concreta, por lo que es necesario concretar dichas variables en los estudios para poder tener mayor fiabilidad en los necesarios estudios que se realicen. Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO 146 Rev Esp Nutr Hum Diet. 2014; 18(3): 145 - 154 San Mauro-Martín I, et al. Association between timing of food introduction in on first year old and the prevalence of allergies ABSTRACT KEYWORDS Food allergy; Infant feeding; Allergy; Breastfeeding. Introduction: Food allergy is an abnormal response after ingestion of an allergen in a food where there is a proven immune mechanism. During the period of breastfeeding, infants are introducing new foods in small quantities and separately for possible allergies. All in relation to the suggested timetable for the introduction of different food groups suggested by the Spanish Agency for Food Safety and Nutrition. Our project focused on studying the possible relationship between the variability of introduction of the different food groups and the development of allergies in infant. Material and Methods: Retrospective descriptive study in an incidental sample (n = 30). It evolved into an online platform with an Ad Hoc survey, in which data was recollected on the characteristics of allergy, diet, type of birth, and introduction of food were collected. Results: Allergies were found 36% fruit, 20% egg, nuts and dairy 16% and 12%, grains, legumes, seafood and vegetables 4% respectively. 89% were breastfeeding. 78% were born vaginally. 46.2% compliance with the protocol introduction and 53.8% advance or postpone the introduction. Conclusions: The data reviewed suggest that food allergies are influenced by several factors that can influence and affect the number of allergic conditions of a particular region, so it is necessary to define these variables in studies to have greater reliability in the necessary studies performed. IntroducCIÓN La alergia a los alimentos (AA) es una respuesta anormal tras la ingesta de un alérgeno presente en un alimento, donde existe un mecanismo inmunológico comprobado, cuyo mecanismo principal se traduce en la producción de inmunoglobulina E (IgE)1. Según la Organización Mundial de la Alergia, la alergia alimentaria afecta al 6-8% de los niños menores de 4 años y, entre el 1 y el 3% de la población adulta. En España, hay que destacar el aumento en la prevalencia de las enfermedades alérgicas en los últimos años. En concreto, se ha duplicado en poco más de un decenio, y ha pasado de una prevalencia del 3,6% en 1992 al 7,4% en 20052. Aunque sobre este incremento ha influido el aumento y la precisión de las pruebas diagnósticas y de registro de casos, entre otros factores, diversos autores coinciden en que algunos aspectos ambientales están relacionados con este mayor porcentaje de alergias y que estamos ante un incremento “real” de prevalencia3,4. El proyecto EuroPrevall5, tuvo como principal objetivo establecer el verdadero porcentaje de lactantes, niños y adultos con alergias a los alimentos en Europa, y el resultado que obtuvieron queda reflejado en la Tabla 1. La alimentación en la infancia es un período clave para el crecimiento y desarrollo del bebé, en el que aumentan los requerimientos de energía y nutrientes6. Estos últimos juegan un papel importante en la modulación del sistema inmune del individuo y en las respuestas fisiológicas frente a la ingesta de compuestos alimentarios (alergia alimentaria). En los primeros meses de vida, el bebé se alimenta casi en exclusiva de leche, bien materna o bien a base de leches adaptadas. Al niño se le considera lactante durante el primer año de vida, aunque a los 5-6 meses ya se comienza a introducir otro tipo de alimentos. La Organización Mundial de la Salud (OMS) y la Academia Americana de Pediatría (AAP) recomiendan amamantar a los bebés de forma exclusiva durante los primeros 6 meses, continuar con la lactancia mientras que se incorporan alimentos complementarios, y seguir con la lactancia materna durante 1-2 años o más, según deseen madre e hijo7,8. A partir de este momento la fisiología del aparato digestivo del bebé experimenta una rápida maduración. Aunque la leche continúa siendo el alimento principal, se van introduciendo de manera progresiva alimentos distintos a la leche materna o los preparados lácteos, con el fin de satisfacer las necesidades de energía y nutrientes9, así como para iniciar una progresiva adaptación a los diferentes aromas, sabores y texturas de la alimentación diversificada típica de los adultos10. Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias Tabla 1. Distribución de niños con alergia alimentaria mediada por inmunoglobulina E causada por diferentes alimentos. Alimentos Niños con alergia mediada por inmunoglobulina E (n=41*) N(%) Frutos secos Avellanas Cacahuetes Nueces Verduras Apio Zanahoria Maíz Tomate Lentejas Pescado (bacalao) Frutas Manzana Plátano Kiwi Melón Melocotón Leche de vaca Cereales Trigo sarraceno Trigo (harina) Rice Crustáceos (camarones) Huevo Especias, hierbas, semillas Semillas de girasol Semillas de sésamo Soja Semillas de amapola Mostaza 17 (41.5) 17 (41.5) 7 (17.1) 6 (14.6) 16 (39.0) 15 (36.6) 13 (31.7) 7 (17.1) 11 (26.8) 7 (17.1) 2 (4.9) 25 (61.0) 12 (29.3) 12 (29.3) 15 (36.6) 6 (14.6) 13 (31.7) 18 (43.9) 10 (24.4) 7 (17.1) 10 (24.4) 5 (12.2) 1 (2.4) 7 (17.1) 10 (24.4) 8 (19.5) 8 (19.5) 7 (17.1) 7 (17.1) 6 (14.6) *Un niño era alérgico a una mezcla de alérgenos fx6 (trigo, maíz, sésamo, trigo sarraceno, arroz). Fuente: Europrevall5 No solo cambia la composición de la dieta del bebé sino también su consistencia, ya que se comienza a introducir alimentos con otro tipo de textura. Primero se introducen alimentos de consistencia semisólida y después sólida. Los alimentos nuevos se van introduciendo en pequeñas cantidades y de forma separada para detectar posibles alergias. 147 Según la Agencia Española de Seguridad Alimentaria y Nutrición (AESAN)11, el calendario sugerido para la introducción de los diferentes grupos de alimentos es: cereales sin gluten (5-6 meses), cereales con gluten (6-8 meses), frutas y verduras (6-8 meses), carnes (6 meses), pescado (8-10 meses), legumbres y yogur (9-12 meses) y huevo (10-12 meses), aunque revisiones más recientes consideran que no es necesario retrasar la aparición de alimentos potencialmente alergénicos en la dieta de los bebés4. Además, en la actualidad se conoce que la epigenética y la alimentación de la madre durante el embarazo, la programación nutricional, la nutrigenómica y el ambiente de los primeros años de vida determinarán la función del sistema inmune12; factores que se pretenden revisar para detectar posibles relaciones. Sin duda es un tema muy controvertido que, a lo largo de los años, ha causado gran polémica por la falta de consenso que hoy seguimos arrastrando. Ya en 2003 la APP recomendaba retrasar la introducción de la leche de vaca hasta 1 año de edad, el huevo hasta los 2 años de edad, y el cacahuete, los frutos secos y el pescado hasta los 3 años de edad13. Más tarde, otros estudios respaldaban a esa entidad e hipótesis, con una revisión amplia sobre el tema, con más de medio centenar de estudios analizados14. Posteriormente afloraron estudios demostrando lo contrario con la introducción temprana de leche15,16, trigo (cereal con gluten)17, cacahuete18 y huevo19. Esto llevó a rectificar el consenso de la APP en 2008, quien publicó que no existía un mayor beneficio en el retraso más allá de los 4-6 meses de vida durante la lactancia materna y siempre de forma conjunta, y sin existir un riesgo de alergia por otras causas20. Así actualmente sigue en discusión, mientras que la meta de 6 meses es la referida como deseable por los principales organismos. Algunos autores y organismos puntualizan (en base a la falta de evidencia científica) que la introducción de alimentos complementarios adecuados después de 4 meses cumplidos, junto con la lactancia en curso podría ser considerado, en algunas ocasiones, como una práctica sin consecuencias adversas para la salud de los niños que viven en países desarrollados21. Sin embargo, cuando existe falta de evidencia científica al respecto, junto a indicios de posibles riesgos y todo ello en un contexto social de baja prevalencia de lactancia materna (como es el caso de España), el principio de precaución debe imperar hasta el momento en que existan estudios convincentes que apunten en otra dirección. Es por dicha razón que todos los organismos y autores (incluso aquellos que indican que existe falta de evidencia y puntualizan al respecto) siguen indicando que el objetivo deseable es la lactancia materna exclusiva durante 6 meses. Con esta controversia, han surgido trabajos de varios grupos para comprobar la hipótesis del posible peligro/beneficio de la introducción de la alimentación complementaria. Recientemente, en Reino Unido, un grupo en 2013, comprobó la 148 Rev Esp Nutr Hum Diet. 2014; 18(3): 145 - 154 introducción de leche antes de los 4 meses, concluyendo y respaldando las recomendaciones de APP22. Otros autores, en el mismo año, matizaron una importante consideración: la de atender de forma personalizada, y especialmente en aquellos bebés de alto riesgo, lo que se debería tener en cuenta desde las recomendaciones facilitadas a los padres23. Las dos últimas revisiones24,25 llegan a la recomendación actual, coincidiendo con la de la AESAN, de introducir entre los 5-6 meses, y no retrasarlo más de los 6 meses. El proyecto se centró en estudiar la posible relación entre la variabilidad de introducción de los distintos grupos de alimentos y la aparición de alergias en el bebé, en una cohorte española y según las recomendaciones de nuestro país. Así pues, el objetivo principal fue valorar la posible relación en el consumo temprano o tardío de ciertos alimentos con la aparición de alergias alimentarias (AA). Secundariamente, analizar en la muestra la prevalencia de las diferentes alergias y las características asociadas a su ambiente. San Mauro-Martín I, et al. Codificación de variables de estudio: algunas variables se trataron con una codificación especial, para medir las posibles relaciones. Del momento de introducción de los alimentos en la dieta del bebé, se determinó una clasificación de aquellos alimentos que deben ser introducidos bajo la sugerencia de calendario marcado por la AESAN, estableciendo “apropiado” cuando la ingesta del grupo de alimentos correspondía a la ingesta igual a la de la AESAN y de “no apropiado” cuando la ingesta de este grupo de alimentos se producía de forma previa o de forma tardía respecto a la misma. Análisis de los datos: los resultados se expresaron como medias y medidas de frecuencia (porcentajes). RESULTADOS Treinta personas accedieron a rellenar la encuesta, de las cuales doce se excluyeron por no estar debidamente cumplimentadas o estar incompletas. La n final fue de 18 personas. MATERIAL Y MÉTODOS Estudio piloto descriptivo, retrospectivo, en una muestra incidental. Se desarrolló en la plataforma para encuestas online Survey Monkey26. Previamente a completar cada encuesta, los participantes eran informados con una hoja de consentimiento informado, la cual debían de firmar. Criterios de inclusión usados: necesidad de que la persona adulta que completaba el cuestionario conociese fielmente la relación de las preguntas respecto a la alimentación suministrada en el bebé (participante), así como su ambiente. No fueron criterios de exclusión ningún tipo de alimentación concreta o exclusiva, ni la edad de quien rellenó la encuesta, ni la del participante en el momento de cumplimentarla. La encuesta diseñada se presentaba al encuestado como un único conjunto de preguntas. Sin embargo existían bloques de preguntas, y apartados, procedentes de encuestas previas sobre hábitos de salud (como la encuesta nacional de salud27 o el consumo de alimentos). Suponía una relación de alimentos con el momento de introducción del mismo en la dieta del bebé, una anamnesis e historial de los participantes, un cuestionario de consumo de alimentos (CFCA) (adaptado de Martín-Moreno JM28), alergias, pruebas realizadas, lugar donde las realizaron, otras alergias a compuestos no alimentarios, introducción del calendario de alimentos, herencia de los padres, alimentación de la madre durante el embarazo, tipo de parto, tipo de lactancia, ambiente (animales, vacunas, estatus socioeconómico, etc.). Como resultado del análisis de la “introducción de alimentos en la infancia” por grupos (Tabla 2), obtuvimos que en conjunto, el 46,2% cumple con el protocolo de la AESAN y el 53,8% adelantan o posponen la introducción. De los 18 participantes que manifestaron alguna alergia alimentaria pudimos comparar, sólo la mitad contestaron además al momento de introducción de los alimentos. Con estos 9 participantes (2 de ellos alérgicos a 2 alimentos), se observó la relación existente entre la alergia al alimento y el momento de introducción de dicho alimento en la dieta. Se observó que todos los participantes alérgicos al huevo cumplieron con el protocolo de introducción de alimentos de la AESAN, excepto uno. De aquellos alérgicos a la fruta, 3 de ellos reflejaron haberla introducido antes de lo recomendado, mientras que 2 de ellos la introdujeron cuando aconseja dicha entidad. Con los datos restantes resultó imposible relacionar la hipotética aparición de la alergia causada por la incorrecta aplicación del calendario de introducción de alimentos recomendado por la AESAN. El único alérgico a las legumbres comenzó a tomarlas cuando aconseja la AESAN, al contrario que el alérgico a las proteínas de leche de vaca (PLV), quien empezó a tomar leche de vaca con antelación (Tabla 3). Por lo que considerando estos 9 participantes, incluyendo a los 2 de ellos que tenían alergia a 2 alimentos y contabilizándolos de forma independiente en un recuento de “momento de introducción”, tenemos 6 “igual” y 5 “previa/tardía”. Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias En cuanto al reparto de las alergias encontradas fue, de mayor a menor: fruta (9 personas, 36%), huevo (5 personas, 20%), frutos secos (4 personas, 16%) y lácteos/PLV (3 personas, 12%); seguidos de cereales, legumbres, marisco y verdura (1 persona, 4% respectivamente). Además, 9 participantes presentaban multialergia a más de un alimento, siendo lo más frecuente presentar alergia a la fruta junto a algún otro grupo de alimentos. En la Figura 1 se observa que la prevalencia de alergias cambia dependiendo de si el participante sobre el que se rellena la encuesta es niño o adulto (n=15). En niños, mayoritariamente Tabla 2. Momento de introducción de alimentos con respecto al protocolo de la AESAN. Alimento introductorio Leche de continuación Frutas Cereales sin gluten Cereales con gluten Verduras Carne Pescado Marisco Huevo Leche de vaca Yogur Legumbres Frutos secos Previa 70% 53,8% 36,4% 10% 21,4% 8,3% 9,1% 18,2% 20% 54,5% 20% - Igual 46,2% 54,5% 60% 71,4% 33,3% 45,5% 81,8% 70% 45,5% 70 % - Tardía 30% 9,1% 30% 7,1% 58,3% 45,5% 100% 10% 10% 100% se reflejaron alergias al huevo y a PLV. Por el contrario, en adultos, hubo predominio de la fruta (distinta del kiwi que es la que más alergia causó en niños), frutos secos, cereales y verduras como alérgenos. En cuanto a las técnicas más empleadas para el diagnóstico y la confirmación de la alergia fueron el análisis de sangre (30%) y el Prick Test (26%). El 44% restante empleó ambas técnicas a la vez. Para este diagnóstico los participantes acudieron a un hospital público (40%), hospital privado (36%), clínicas privadas (16%) o centros de salud (8%). Figura 1. Distribución absoluta y porcentual de alergias alimentarias causadas por diferentes grupos de alimentos, de la muestra. Alergias Alimentarias (Muestra total: 18 pers.) Comparación en porcentajes* del momento de introducción de cada grupo de alimentos en la dieta. *Los porcentajes de la Tabla 2 están calculados sólo a partir de aquellas encuestas en las que se obtuvo respuesta en cada grupo de alimentos, por lo que la muestra total no es equivalente en todos los grupos. El rango de no contestación varió de un grupo a otro entre el 53,3 – 86,6% (entre 16 y 26 participantes marcaron la casilla correspondiente a NS/NC). Tabla 3. Relación porcentual entre la presencia de alergia y el momento de introducción del alimento en la dieta. % de cada tipo de alergia registrada (n=18) % de participantes que cumplieron el calendario de introducción de AESAN correctamente (introducción “igual”) Frutas 36% 22,3% Huevo 20% 60% Lácteos (PLV) 12% Legumbres4% 100% 149 % de participantes que no cumplieron el calendario de introducción de AESAN correctamente (introducción “previa” o “tardía”) NS/NC el momento de introducción 33,3% 20% 33,3% - 44,4% 20% 66,7% 0% 150 Rev Esp Nutr Hum Diet. 2014; 18(3): 145 - 154 Con respecto al número de participantes que recibió lactancia materna (durante una media de 5,7 meses), fue de un 89% (ninguno de banco de leche) y del 11% restante no se obtuvo respuesta. De los 18 encuestados, 14 de ellos (78%) nacieron por parto vaginal, frente a un 17% que nació por cesárea. Tan sólo uno de los encuestados no contestó esta pregunta. DISCUSIÓN Varios grupos de investigación, entre ellos la Sociedad Europea de Alergia e Inmunología Clínica Pediátrica y la Academia Americana de Pediatría, sostienen que la introducción temprana (antes de los cuatro meses) de alimentos sólidos se asocia con la inducción de alergia alimentaria29. Para evitar la sensibilización a la IgE y la alergia a los alimentos, así como promover la tolerancia a los alérgenos alimentarios, otros grupos de trabajo30,31 proponen introducir alimentos complementarios nutricionalmente adecuados, seguros y apropiados, alrededor de los 4 meses de edad y con lactancia materna mantenida durante al menos 2 meses más. No obstante, como se ha indicado anteriormente, la Organización Mundial de la Salud recomienda que los bebés sean amamantados de forma exclusiva durante 6 meses. La Academia Americana de Pediatría (AAP), por su parte, también recomienda amamantar a los bebés de forma exclusiva durante los primeros 6 meses7,8. Asimismo, se observó que la introducción de alimentos antes de los seis meses de edad se relaciona con aumento de alergia a los alimentos y dermatitis atópica durante el primer año de vida29. Una revisión sistemática llevada a cabo en abril de 2013 concluyó que no hay evidencias sólidas que sustenten que incorporar alimentos entre los 4 y los 6 meses de edad del niño aporte beneficios a su salud32. Las pruebas que se utilizaron en los programas de introducción de sólidos complejos sugeridos a fines de la década de 1990 y principios del siglo XX eran cuestionables, y muchos estudios subsiguientes han mostrado que tal introducción, tanto muy temprana como muy tarde, parece aumentar el riesgo de alergia alimentaria y sensibilización33. Además de la distribución de niños con alergia alimentaria mediada por IgE causada por diferentes alimentos (Tabla 1), en nuestro estudio encontramos que la alergia a la leche, concretamente a las PLV, y al huevo tienden a ser más comunes entre los niños de 0-2 años de edad. Esto está en línea con la experiencia clínica de que muchos niños desarrollan alergia a la leche y al huevo. La prevalencia de la alergia a PLV en países desarrollados se sitúa en un 2-3% en niños menores de 1 año, que suele San Mauro-Martín I, et al. remitir a partir de los 3 años, y mayoritariamente a los 5 años. Más del 70% de los diagnosticados el primer año de vida adquiere tolerancia a lo largo de los 3 primeros años. Al año se ha establecido la tolerancia en el 50-60% de los niños; a los 2 años en el 70-75%, y a los 4, en el 85%. A partir de los 4-5 años la tolerancia se instaura más raramente y a partir de los 10 años la alergia a las PLV todavía persiste en un 10% de los casos iniciales. La asociación entre alergia a la leche de vaca y alergia a otros alimentos es alta, especialmente al huevo, la más frecuente, y ocurre hasta en un 58% de los casos34. La alergia al huevo se trata de la causa más frecuente de alergia alimentaria en los niños de más de 12 meses. La prevalencia estimada de alergia al huevo oscila entre el 0,5-2,7% de la población general en los primeros años de vida. Son muy pocos los casos en los que se inicia después de los 2 años. La asociación de alergia al huevo con alergia a otros alimentos, tales como frutas frescas y frutos secos, sucede hasta en el 60-70% de los casos en algún momento de la vida35. Sin embargo, solamente uno de los participantes (5,5%) de nuestra muestra presentó simultáneamente alergia al huevo y al kiwi. De los 5 participantes restantes (27,8%) alérgicos al huevo no se pudo observar dicha asociación dado que ninguno de ellos superaba aun la edad de 1 año. Para un recuento con tasas de respuesta del 100%, la alergia alimentaria a frutas, verduras y frutos secos sumaba un 56% (14 participantes) del total de la muestra. Observamos que los porcentajes más altos de percepción de alergia alimentaria en niños pequeños (menores de 6 años), en el ya mencionado grupo de alimentos, se dieron en el kiwi, seguido del plátano y la pera. Mientras que en adultos hubo predominio del melón y melocotón, seguidos por la piña, el plátano y el kiwi. La prevalencia real de la alergia a las frutas mediada por IgE es difícil de definir debido a las diferencias geográficas. Por este motivo, en España, en el año 2005, se realizó un estudio epidemiológico llamado Alergológica 2005, donde se pudo objetivar que el 7,4% de los pacientes que acuden al alergólogo presentan alergia a los alimentos, con una implicación de las frutas en el 33% de los casos y las verduras en el 7%. En este estudio también se evidenció que la alergia a frutas es la causa más frecuente de alergia a los alimentos en niños mayores de 5 años y en los adultos. En España las frutas rosáceas inducen el 70% de todas las alergias a frutas, siendo el melocotón la que con más frecuencia causa alergia. Otras frutas implicadas frecuentemente en fenómenos de alergia son el kiwi, el mango, la piña, el melón, la sandía, el aguacate o la uva36. Coincidiendo con estos datos, el 36% de nuestros encuestados (9 participantes) presentan alergia a la fruta, no tanto al melocotón (8%) sino a las demás frutas implicadas en el proceso como por ejemplo el kiwi (16%) y el melón (12%). Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias Entre las verduras que más frecuentemente causan alergia destacan las hortalizas tipo tomate, lechuga, zanahoria, apio, col, berenjena o pimiento36. Sólo un 4% de nuestra muestra total (un participante) resultó ser alérgico al tomate. La alergia a los frutos secos es mayor en los adolescentes y/o los adultos que en los niños, posiblemente debido al tiempo de introducción en la dieta. Por clasificación botánica, el cacahuete es una legumbre y no un fruto seco37. Sin embargo, como en la toma de datos se ha incluido el cacahuete como fruto seco, a la hora de informar sobre el porcentaje de personas con alergia a los frutos secos, dicho porcentaje (16%) en el diagrama puede estar sobreestimado. De ahí la importancia de hacer estas diferencias en las encuestas de prevalencia y estudios epidemiológicos, ya que a veces es diferente la clasificación del alimento con respecto al agrupamiento final por el encuestado o por los investigadores, como pasa con el cacahuete (legumbre vs. fruto seco) y el tomate (fruta vs. verdura). La alergia al cacahuete es muy frecuente a nivel mundial. En España, sin embargo, la nuez o la almendra se relacionan con un mayor número de reacciones alérgicas. En los niños, la sensibilización a un único fruto seco es más habitual, mientras que los adultos suelen presentar sensibilizaciones múltiples37. Nuestros resultados reflejan que ningún niño hasta el momento resultó ser alérgico a los frutos secos, frente al 16% (4 adultos) que mostraron sensibilización principalmente a los cacahuetes. Únicamente uno de ellos presentó sensibilización múltiple, a nueces y cacahuetes pelados y fritos. En adultos, la alergia clínicamente detectada (principalmente por pruebas de punción de la piel, Prick Test) al trigo y otros cereales, como el arroz, fue claramente superior a la alergia en los niños. La prevalencia a la alergia a cereales es baja comparada con otros grupos de alimentos. Este tipo de presentación es más frecuente en la infancia y suele desaparecer con la edad37. Comparando la prevalencia de alergias alimentarias obtenida por los investigadores de EuroPrevall5, los colaboradores de la Asociación Madrileña de Alergias Alimentarias (HISTASAN)38, y nuestros resultados, y calculando una media entre ambas fuentes, se podría afirmar que hay una relación mayor a los datos de HISTASAN pertenecientes a la Comunidad de Madrid (Tabla 4). Fuentes de Europrevall5 informan que la mayor prevalencia de alergia se halla en grupos de alimentos como frutas (61%), lácteos (43,9%), frutos secos (41,5%) y verduras (39%). Con menor representación le siguen los cereales (24,4%) y el huevo (17,1%); y por último y con apenas presencia, el pescado (4,9%) y el marisco (2,4%). En contraposición a estos datos, encontramos los ofrecidos por HISTASAN38, un reflejo de la prevalencia en la Comunidad de Madrid. Aquí se observó que la población presentaba en mayor número de casos alergia a la fruta (33,3%), a los frutos secos (26%), al marisco (22%) y al huevo (16%). Los lácteos, en concreto la leche, fue el siguiente grupo más problemático (13,8%), seguidos del pescado (9,8%), la verdura y legumbres (7% respectivamente); y a la cola de la lista, los cereales (3,3%). Tabla 4. Comparación de la prevalencia de alergias. Alimentos Prevalencia (%) Histasan Prevalencia (%) Europrevall Nuestros Resultados % Cereales Fruta Verdura Carne Pescado Marisco Legumbres Lácteos (leche) Huevo Frutos secos 3,3 33,3 7 9,8 22 7 13,8 16 26 24,4 61 39 4,9 2,4 43,9 17,1 41,5 1 36 4 4 4 12 20 16 Fuentes: HISTASAN38 y Europrevall5 151 152 Rev Esp Nutr Hum Diet. 2014; 18(3): 145 - 154 Los resultados obtenidos en nuestro estudio se acercaron más a los datos publicados por HISTASAN. De esta manera, obtuvimos valores muy cercanos como se observa en la Tabla 4. Lo que sugiere que la transferencia de estadísticas y prevalencias en alergias alimentarias tienen un componente geográfico importante a tener en cuenta. Otros factores que han sido reportados en la bibliografía científica serían la lactancia materna, el tipo de nacimiento y la realización de pruebas diagnósticas en el paciente. Tras el parto, la madre produce la leche materna, el alimento óptimo para el recién nacido que cubre todas sus necesidades nutritivas. Se aporta a demanda, y se regula al volumen adecuado para su crecimiento sin sobrecarga para el aparato digestivo ni de otros sistemas aún inmaduros. La leche materna, suple y estimula el desarrollo del sistema inmune del recién nacido que no funciona de forma completa durante los primeros meses de vida39. Además, proporciona factores inductores de inmunidad y secreción de inmunoglobulina A, que refuerza la barrera del epitelio intestinal30 disminuyendo el riesgo de alergia a la proteína de la leche y de alergia a alimentos a los tres años29. El potencial tolerógeno que aporta la leche materna depende de la exposición de la madre a los antígenos comunes del medio ambiente y la dieta y de la eficiencia en la transferencia del antígeno a través del epitelio mamario. Esta transferencia de antígenos puede ayudar en la formación del sistema inmunológico infantil hacia la inducción de la tolerancia40. Pequeñas disrupciones de la inmunidad, tanto innata y adaptativa (especialmente bajos niveles de IgE), se han observado en los niños con múltiples alergias a los alimentos. En consonancia con esta observación, la lactancia exclusiva hasta la edad mínima de 4 meses parece tener un efecto preventivo de la alergia en las familias, tanto con como sin una predisposición a la alergia30. En nuestra muestra, los lactantes recibieron el pecho durante una media de 5,7 meses. El nacimiento por cesárea puede ser un factor de riesgo de alergia alimentaria, porque existe un retraso en la colonización del intestino del recién nacido. En una cohorte de 2.803 niños nacidos vivos se estudió este factor y se observó que quienes nacían de madres alérgicas tenían siete veces más riesgo de alergia al huevo, el pescado y las nueces, según las observaciones de los padres (p=0,005), y cuatro veces más posibilidad de alergia a dichos alimentos, según el diagnóstico médico. En las madres no alérgicas no se encontraron asociaciones ni diferencias significativas entre el nacimiento por cesárea o por vía vaginal29. De nuestra muestra conocemos que el 78% de los participantes nacieron por parto vaginal, factor que no parece interferir en la aparición de una San Mauro-Martín I, et al. alergia; y un 17% nació por cesárea, factor de predisposición a padecer alergia según lo expuesto con anterioridad. Dentro de las pruebas diagnósticas, las pruebas a doble ciego controladas con placebo (Double-blind placebo-controlled food challenge, DBPCFC) constituyen el “estándar de oro” para el diagnóstico de la hipersensibilidad alimentaria. A pesar de que las pruebas de provocación constituyen la base de confirmación del diagnóstico sobre el alimento causante de estas reacciones, sin embargo, son largas y presentan cierto riesgo41. Sin embargo, estas no son de habitual elección en los centros por su coste y la necesidad de personal cualificado para desarrollarlas. De nuestra muestra, una de las técnicas que más se utilizó en la detección de las alergias de nuestros participantes fue la prueba cutánea (o Prick Test). Un 16,8% de la población adulta presenta reacción positiva al Prick Test cutáneo por lo menos frente a un alérgeno alimentario9. Estos tests de determinación de IgE son útiles en el diagnóstico de alergias mediadas por IgE, especialmente en los primeros estadios de la enfermedad42. Sin embargo, en el Prick Test, un resultado positivo no siempre se asocia a síntomas; siendo esto más frecuente en adultos43. Además, en niños que han desarrollado tolerancia, a veces la reactividad al test cutáneo persiste (falsos positivos)41. Según el libro del BBVA sobre las alergias2, cuando las pruebas diagnósticas demuestran la presencia de IgE al alimento, y la relación causal entre los síntomas y la ingestión de ese alimento es incuestionable, el diagnóstico queda establecido. Sin embargo, hay que tener en cuenta que estas pruebas pueden dar falsos resultados positivos y negativos, y que la historia clínica puede no ser concluyente o concordante con los resultados de las pruebas. En estos casos será necesario hacer uso de pruebas de provocación oral, para confirmar o descartar el diagnóstico. La otra técnica más empleada fue la analítica de sangre. La necesidad de pruebas diagnósticas in vitro nace del riesgo potencial de reacciones alérgicas, de las molestias y de la subjetividad de las pruebas in vivo. Presentan además, la ventaja del mayor número de alérgenos que pueden testarse con una toma de sangre, pero en cambio son de mayor coste que las pruebas in vivo41. La positividad de los análisis de sangre frente a un alérgeno concreto indica la presencia de una sensibilización a dicho alérgeno. Es decir, una propensión, no la obligación, a desarrollar una reacción alérgica44. Por otro lado, es importante tener también en cuenta que la negatividad de los análisis de sangre no excluye la existencia de una sensibilización al alérgeno. Por ello, es necesario complementar los análisis in vitro con las pruebas in vivo44, tal como hizo el 44% de nuestra muestra. Asociación entre el momento de introducción de alimentos en el primer año de vida y la prevalencia de alergias alimentarias En algunos estudios epidemiológicos, con encuestas autocompletadas, a veces los encuestados afirman el padecimiento de enfermedades, pero no están diagnosticadas por profesionales, sino que sufren su sintomatología y entienden que sufren esa enfermedad; o la sufren pero no tienen un análisis de la evolución de la enfermedad, pudiendo haberla superado. Esto, junto a los falsos positivos y a los no diagnosticados, influye sustancialmente en las estadísticas y prevalencias. Un ejemplo de ello, es que del total de alérgicos de nuestra muestra un 72,2% (13 participantes) informaron del diagnóstico comprobado por algún profesional, frente al 27,8% (5 participantes) que no lo hizo. 3. 4. 5. 6. 7. 8. CONCLUSIONES En la muestra estudiada no se han observado relaciones entre la introducción temprana o tardía como factores de riesgo en el padecimiento de las alergias alimentarias. El tipo de parto y lactancia materna, no pudieron ser evaluados como factores dependientes y causantes de ninguna de las alergias. Los estudios sugieren que las alergias alimentarias están influidas por varios condicionantes nutricionales, ambientales y genéticos que pueden influir y afectar, al número de alérgicos de una región concreta, por lo que los estudios tanto de prevalencia como de efectividad de diagnóstico y evolución deben estratificarse claramente en edades, zonas geográficas, alimentos introducidos y elementos de estudio, ya que de lo contrario se produciría un sesgo cuantitativo importante. Son necesarios más estudios que sigan en esta línea, con muestras mayores, y cohortes prospectivas, para poder tener un conocimiento mayor, causa-efecto. CONFLICTO DE INTERESES Los autores expresan que no hay conflictos de intereses al redactar el manuscrito. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. BIBLIOGRAFÍA 1. 2. Johansson SG, Hourihane JO, Bousquet J, Bruijnzeel-Koomen C, Dreborg S, Haahtela T, et al. A revised nomenclature for allergy. An EAACI position statement from the EAACI nomenclature task force. Allergy. 2001; 56(9): 813-24. Fernández M. ¿Qué es la alergia a los alimentos? En: Zubeldia JM, Baeza ML, Jauregui I, Senent C, Editores. Libro de Alergias Alimentarias de la Fundación BBVA. España. 2012; p215-221. 20. 21. 153 Stein K. Are food allergies on the rise, or is it misdiagnosis? J Am Diet Assoc. 2009; 109(11): 1832, 1834, 1836-7 NIAID-Sponsored Expert Panel, Boyce JA, Assa’ad A, Burks AW, Jones SM, Sampson HA, et al. Guidelines for the diagnosis and management of food allergy in the United States: report of the NIAID-sponsored expert panel. J Allergy Clin Immunol. 2010; 126(6 Suppl): S1-58. Kavaliūnas A, Surkienė G, Dubakienė R, Stukas R, Zagminas K, Saulytė J, et al. EuroPrevall Survey on Prevalence and Pattern of Self-Reported Adverse Reactions to Food and Food Allergies Among Primary Schoolchildren in Vilnius, Lithuania. Medicina (Kaunas). 2012; 48(5): 265-71. SENC. Embarazo y lactancia. Necesidades Especiales. En: Guía de Alimentación Saludable 2004. World Health Assembly, Infant and young child nutrition. [Fifty-fourth World Health Assembly. 18 May 2001. Agenda item 13.1], WA, Geneva, 2001. American Academy of Pediatrics. Section on Breastfeeding. Breastfeeding and the use of human milk. Pediatrics. 2012; 129(3): e827-41. Silvestre D. Salud nutricional de la mujer gestante y lactante. En Fundación Española de la Nutrición (FEN). Libro Blanco de la Nutrición en España 2013. P47-54. World Health Organization, Feeding and nutrition of infants and young children Guidelines for the WHO European Region, with emphasis on the former Soviet countries, WHO, Geneva, 2003. Calendario de introducción de alimentos de la AESAN-NAOS. (Disponible en: http://www.naos.aesan.msps.es/csym/ alimentacion/categorias/categoria00007.html). Barnes KC. Genetic epidemiology of health disparities in allergy and clinical immunology. J Allergy Clin Immunol. 2006; 117: 243–254. Zeiger RS. Food allergen avoidance in the prevention of food allergy in infants and children. Pediatrics. 2003; 111(6 Pt 3): 1662–71. Fiocchi A, Assa’ad A, Bahna S, Adverse Reactions to Foods Committee; American College of Allergy, Asthma and Immunology Food allergy and the introduction of solid foods to infants: a consensus document. Ann Allergy Asthma Immunol. 2006; 97(1): 10–20. Katz Y, Rajuan N, Goldberg MR, Eisenberg E, Heyman E, Cohen A, et al. Early exposure to cow’s milk protein is protective against IgE-mediated cow’s milk protein allergy. J Allergy Clin Immunol. 2010; 126(1): 77–82.e1. Epub 2010 Jun 11. Snijders BE, Thijs C, van Ree R, van den Brandt PA. Age at first introduction of cow milk products and other food products in relation to infant atopic manifestations in the first 2 years of life: the KOALA Birth Cohort Study. Pediatrics. 2008; 122(1): e115–22. Poole JA, Barriga K, Leung DY, Hoffman M, Eisenbarth GS, Rewers M, et al. Timing of initial exposure to cereal grains and the risk of wheat allergy. Pediatrics. 2006; 117(6): 2175–82. Du Toit G, Katz Y, Sasieni P, Mesher D, Maleki SJ, Fisher HR, et al. Early consumption of peanuts in infancy is associated with a low prevalence of peanut allergy. J Allergy Clin Immunol. 2008; 122(5): 984–91. Koplin JJ, Osborne NJ, Wake M, Martin PE, Gurrin LC, Robinson MN, et al. Can early introduction of egg prevent egg allergy in infants? A population-based study. J Allergy Clin Immunol. 2010; 126(4): 807–13. Greer FR, Sicherer SH, Burks AW, American Academy of Pediatrics Committee on Nutrition; American Academy of Pediatrics Section on Allergy and Immunology. Effects of early nutritional interventions on the development of atopic disease in infants and children: the role of maternal dietary restriction, breastfeeding, timing of introduction of complementary foods, and hydrolyzed formulas. Pediatrics. 2008; 121(1): 183–91. Agostoni C, Przyrembel H. The timing of introduction of complementary foods and later health. World Rev Nutr Diet. 2013; 108: 63-70. 154 Rev Esp Nutr Hum Diet. 2014; 18(3): 145 - 154 22. Grimshaw KE, Maskell J, Oliver EM, Morris RC, Foote KD, Mills EN, Roberts G, Margetts BM. Introduction of complementary foods and the relationship to food allergy. Pediatrics. 2013; 132(6): e1529-38. 23. Fleischer DM, Spergel JM, Assa’ad AH, Pongracic JA. Primary prevention of allergic disease through nutritional interventions. J Allergy Clin Immunol Pract. 2013; 1(1): 29-36. 24. Agostoni C, Przyrembel H. The timing of introduction of complementary foods and later health. World Rev Nutr Diet. 2013; 108: 63-70. 25. Von Berg A. Dietary interventions for primary allergy prevention – what is the evidence? World Rev Nutr Diet. 2013; 108: 71-8. 26. Surveymonkey.com [página principal en internet]; c 1999-2013 [citado 21 Nov 2013]. Disponible en: https:// es.surveymonkey.com/ 27. Encuesta Nacional de Salud 2006. Disponible en http://www. msps.es/ 28. Martin-Moreno JM, Boyle P, Gorgojo L, Maisonneuve P, Fernandez-Rodriguez JC, Salvini S, Willett WC. Development and validation of a food frequency questionnaire in Spain. Int J Epidemiol. 1993; 22: 512-9. 29. Hidalgo-Castro EM, del Río-Navarro BE, Sienra-Monge JJL. Factores de riesgo de alergia alimentaria. Revista Alergia México 2009; 56(5): 158-64. 30. Brandtzaeg P. Food allergy: separating the science from the mythology. Nat Rev Gastroenterol Hepatol. 2010; 7(7): 380400. 31. Nwaru BI, Takkinen HM, Niemelä O, Kaila M, Erkkola M, Ahonen S, et al. Timing of infant feeding in relation to childhood asthma and allergic diseases. J Allergy Clin Immunol. 2013; 131(1): 78-86. 32. Hörnell A, Lagström H, Lande B, Thorsdottir I. Breastfeeding, introduction of other foods and effects on health: a systematic literature review for the 5th Nordic Nutrition Recommendations. Food Nutr Res. 2013; 57. 33. Smith P. Estrategias nutricionales para prevenir y disminuir las alergias alimentarias y las enfermedades asociadas. Nestlé Nutrition Institute. No. 33 / Noviembre 2012. San Mauro-Martín I, et al. 34. Martín MF. Alergia a la leche. En: Zubeldia JM, Baeza ML, Jauregui I, Senent C, Editores. Libro de Alergias Alimentarias de la Fundación BBVA. España. 2012; p223-231. 35. Alonso Lebrero E. Alergia al huevo. En: Zubeldia JM, Baeza ML, Jauregui I, Senent C, Editores. Libro de Alergias Alimentarias de la Fundación BBVA. España. 2012; p233-239. 36. Cisteró-Bahima A, Garriga Baraut T. Alergia a frutas y verduras. En: Zubeldia JM, Baeza ML, Jauregui I, Senent C, Editores. Libro de Alergias Alimentarias de la Fundación BBVA. España. 2012; p249-257. 37. Enrique Miranda E. Alergia a cereales, legumbres y frutos secos. En: Zubeldia JM, Baeza ML, Jauregui I, Senent C, Editores. Libro de Alergias Alimentarias de la Fundación BBVA. España. 2012; p259-266. 38. Exposición “Alergias alimentarias: ¿las conoces?”. Asociación Madrileña de Alergias Alimentarias. Hospital Universitario Puerta de Hierro de Majadahonda (Madrid). Semana Mundial de la Alergia 2012. 39. Muñoz Guillen A y Dalmau Serra J. Alimentación del recién nacido sano. Asociación Española de Pediatría. 2008; p 39-47. 40. Verhasselt V. Neonatal tolerance under breastfeeding influence. Curr Opin Immunol. 2010; 22(5): 623-30. 41. Samartín Sáenz S. Características de la función inmune celular en pacientes con alergia o intolerancia a las proteínas de la leche de vaca: estudio comparativo [tesis]. Madrid: Universidad Complutense de Madrid; 2003. 42. Johansson SG, Hourihane JO, Bousquet J, Bruijnzeel-Koomen C, Dreborg S, Haahtela T, et al. EAACI (the European Academy of Allergology and Cinical Immunology) nomenclature task force. A revised nomenclature for allergy. An EAACI position statement from the EAACI nomenclature task force. Allergy. 2001; 56(9): 813-24 Review. Erratum in: Allergy 2001 Dec; 56(12): 1229. 43. Chandra R. Food hypersensitivity and allergic disease: a selective review. Am J Clin Nutr. 1997; 66: 526S-9S. 44. Sanz Larruaga ML, Goikoetxea Lapresa MJ. Los análisis de sangre para el estudio de la alergia. En: Zubeldia JM, Baeza ML, Jauregui I, Senent C, Editores. Libro de Alergias Alimentarias de la Fundación BBVA. España. 2012; p3711-378. Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org REVISIÓN Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas a,b,* Aritz Urdampilleta c d e , Raúl López-Grueso , José Miguel Martínez-Sanz , Juan Mielgo-Ayuso a Departamento de Educación Física y Deportiva, Universidad del País Vasco / Euskal Herriko Unibertsitatea (UPV/EHU), Álava, España. bUnidad de Investigación y Asesoramiento en Nutrición Deportiva y Entrenamiento Aplicado, Centro Deportivo K2, Vitoria-Gasteiz, España. c Universidad Miguel Hernández de Elche, Centro de Investigación para el Deporte, Elche, España. dDepartamento de Enfermería, Facultad de Ciencias de la Salud, Universidad de Alicante, Alicante, España. e Centro Riojano de Nutrición, Haro (La Rioja), España. *Autor para correspondencia: Correo electrónico: [email protected] (A. Urdampilleta) Recibido el 11 de marzo de 2012; aceptado el 24 de julio de 2014. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas RESUMEN PALABRAS CLAVE Estado nutricional; Estado de salud; Deportistas; Valoración nutricional; Marcadores biológicos. Las competiciones deportivas cada vez más tienen una mayor exigencia en cuanto a la intensidad del esfuerzo, precisando controlar minuciosamente todos los aspectos que afectan al rendimiento deportivo. La alimentación, hidratación y suplementación del deportista, antes, durante y después del entrenamiento o la competición, afecta directamente sobre la salud, la composición corporal y, por consiguiente, sobre el rendimiento y la recuperación del deportista. Para un correcto asesoramiento del deportista, es necesaria la valoración del estado nutricional a través de analíticas sanguíneas para controlar el proceso de adaptación al entrenamiento. El objetivo del presente trabajo es ofrecer una herramienta práctica a los dietistas-nutricionistas para el control de la salud y el estado nutricional de los deportistas, así como para monitorizar su adaptación a las cargas de trabajo y periodos de competición. La realización de pruebas analíticas para el control del metabolismo proteico, perfil lipídico, iones (por su relación con el estado de hidratación del individuo), pruebas hematológicas y metabolismo del hierro pueden ser de gran interés, además de revisar algunos parámetros hormonales con el fin de observar la posible existencia de estados de sobreentrenamiento. La comprensión y la correcta interpretación de los análisis de laboratorio serán de máxima importancia para los dietistas-nutricionistas que realicen asesoramiento dietético-nutricional en deportistas, ya que permitirá determinar el estado del deportista y proponer diferentes estrategias individualizadas de alimentación, en función de la fase de entrenamiento en la que se encuentre y la respuesta al mismo. Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO 156 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 Urdampilleta A, et al. Basic biochemical, hematological and hormonal parameters for monitoring the health and nutritional status in athletes ABSTRACT KEYWORDS Nutritional status; Health status; Athletes; Nutrition assessment; Biological markers. Sporting competitions are becoming more demanding in terms of intensity of effort, and this means controlling all aspects that affect athletic performance. Food, hydration and supplementation, before, during and after training or competition directly affect health, body composition, performance and recovery of the athlete. The assessment of nutritional status is required for proper advising of the athlete, through blood tests to control the process of adaptation to training. The aim of this paper is to provide practical tools for dietitiansnutritionists to control the health and nutritional status of athletes, as well as monitoring their adaptation to workloads and competition periods. Performing analytical tests to control of protein metabolism, lipid profile, ions, blood tests and iron metabolism, in addition to review some hormonal parameters, may be of interest in order to observe the potential existence of overtraining states. The correct understanding and interpretation of laboratory tests (under sports doctor’s supervision) will be most important and useful for dietitiansnutritionists, performing dietary and nutritional advice to athletes, because it will determine the status of the athlete and propose different individual feeding strategies depending on the training phase and response. IntroducCIÓN La realización de una valoración bioquímica es una tarea imprescindible en el asesoramiento de los deportistas, ya que su evaluación, entre otras, da información muy útil sobre posibles desequilibrios nutricionales. Sin embargo, para una correcta evaluación, es necesario conocer las variaciones inter e intra-individuales que pueden existir en cada parámetro1, sobre todo según la fase de la temporada en la que se encuentre el/la deportista2. Es por ello, y porque se alteran multitud de valores bioquímicos3 al llevar a cabo un ejercicio intenso, que la valoración analítica del deportista es compleja. Pero sabiendo que estos valores van a normalizarse pasado el periodo de carga de entrenamiento, en la fase de transición del deportista, resulta interesante que esta valoración se realice al menos en tres tiempos: antes, durante y después de un programa de entrenamiento4-6. Es necesaria la utilización de parámetros bioquímicos a la hora de realizar una intervención dietético-nutricional, especialmente en aquellos deportes en los que se compite por categorías de peso4. Con el fin de conseguir entrar en una determinada categoría de peso, los deportistas se someten en algunas ocasiones a dietas hipocalóricas –a veces, muy bajas en hidratos de carbono– junto a entrenamientos muy intensos, lo que puede comprometer su rendimiento deportivo, así como su salud, incluyendo el sistema inmunológico4-5. Esta situación se puede encontrar también en otros deportes donde la composición corporal y el peso son aspectos importantes a valorar, bien por razones estéticas (por ejem- plo: gimnasia rítmica o patinaje), o por considerar el peso como un factor limitante del rendimiento deportivo (por ejemplo: ciclismo de ruta o pruebas de ultra-resistencia)6. Además, las diferentes técnicas analíticas (según el laboratorio que realiza la prueba) ofrecen diferentes rangos de normalidad en sus resultados para la población general, por lo que se recomienda que los análisis se examinen con cautela y se realicen siempre en el mismo laboratorio y bajo el mismo protocolo. La valoración nutricional requiere relativizar los resultados en función de: edad, sexo, antecedentes personales (y familiares), constitución, tipo y grado de acondicionamiento físico7; considerando también el periodo de la temporada en que se encuentra, la modalidad deportiva practicada, así como los datos obtenidos en analíticas sanguíneas previas (antecedentes)6. Las pruebas de laboratorio más utilizadas en clínica y en la valoración del deportista se dividen en dos grandes grupos: 1) análisis sanguíneos (bioquímica y hematología) y 2) análisis urinarios. Dentro de la bioquímica se determinan distintos metabolitos, enzimas, proteínas y hormonas7. Así, en un análisis de sangre convencional, se puede saber si el organismo está respondiendo favorablemente tanto al entrenamiento como al plan dietético establecido, quedando patente la importancia del control e interpretación de cada parámetro bioquímico, hematológico u hormonal y su contribución en la valoración integral de la salud del deportista. El objetivo del presente trabajo es ofrecer una herramienta práctica a los/las dietistas-nutricionistas deportivos para el control de la salud y el estado nutricional de los deportistas. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas 157 Evaluación del estado proteico visceral ANÁLISIS SANGUÍNEOS (BIOQUÍMICA Y HEMATOLOGÍA) ESPECÍFICOS Y SU UTILIDAD PARA EL CONTROL DE LA SALUD Y EL RENDIMIENTO DEL DEPORTISTA En cuanto a la extracción de sangre, es imprescindible que esta se practique en ayunas, normalmente a primera hora de la mañana, tras un día anterior de reposo. Los días previos se ha de homogeneizar la dieta, para que no altere determinados valores7. Por otro lado, para la interpretación de los resultados y su evaluación global es recomendable la participación de un grupo interdisciplinar que se integre de un dietista-nutricionista, un técnico en bioquímica y hematología y, para diagnosticar una posible enfermedad y directrices del tratamiento, un especialista en medicina deportiva. Para un correcto asesoramiento sobre el estado de salud y rendimiento del deportista, es necesario conocer el significado que puede tener la variación de los diferentes parámetros sanguíneos en la fase aguda8 así como en fases crónicas9,10. La correcta interpretación de la analítica sanguínea supone distinguir entre a) los procesos de adaptación normal a la actividad física y b) los valores que pueden significar un mayor riesgo de sufrir procesos patológicos o procesos no adaptativos11,12. En la Tabla 1 se exponen algunos de los principales parámetros sanguíneos que deben evaluarse para el control de la salud en el deportista, así como el significado fisiológico de su alteración debido a la actividad físico-deportiva. Como parámetros básicos de control, tanto en personas sedentarias como en deportistas, la prealbúmina, la albúmina sérica, la transferrina o las proteínas totales, constituyen indicadores del estado proteico visceral del deportista. Toda situación que conlleve a valores bajos de proteínas plasmáticas, linfopenia, déficit de inmunidad celular y humoral indica depleción de la reserva proteica visceral y, por lo tanto, una situación grave de malnutrición13,14,15. La transferrina es una b1-globulina esencial en el trasporte del hierro en el plasma. Normalmente se encuentra saturada al 30% y tiene una vida media de 8-10 días, por lo que se considera mejor indicador de la deficiencia proteica que la albumina sérica14,15. La reducción plasmática de la transferrina indica un grado de malnutrición en afecciones clínicas como anemia ferropénica16, infecciones crónicas y trastornos hepáticos15,17. La transferrina está directamente relacionada con la capacidad total de fijación del hierro (TIBC, de sus siglas en inglés). La cantidad de hierro que hay en la sangre depende de lo que se movilice por la transferrina y de su saturación (de ahí que pueda presentar una mayor o menor capacidad de fijación). Las proteínas plasmáticas de vida media corta, como la tiroxina-prealbúmina (con una vida media de 2-3 días, y concentración plasmática de 20-50 mg/dL) o la retinol-proteína (con una vida corta de 12 horas y concentración plasmáticas de 37 µg/dL) pueden ser consideradas como proteínas de alta sensibilidad para evaluar el estado nutricional proteico15, comparadas con la transferrina (sensibilidad intermedia) o la albumina sérica (baja sensibilidad). Pese a que en Tabla 1. Resumen de los parámetros bioquímicos, hematológicos y hormonales básicos sanguíneos y su significado fisiológico. Compartimentos Parámetro sanguíneo y valores estándar (adulto sano) Agudos: Prealbúmina (19-43 mg/dL), Retinol-proteína (15-67mg/L). Compartimento proteico visceral Tardíos: Transferrina (200-400 mg/dL), Albúmina (3,5-5 g/dL). Significado fisiológico Disminuyen en estados de estrés, procesos de inflamación o hepatopatías. Sus niveles pueden bajar en estados catabólicos agudos o déficit de vitamina A y aumentan si se utilizan anticonceptivos orales o estrógenos. La transferrina aumenta en casos de anemia ferropénica y disminuye en hipoproteinemias. En el caso de la albúmina, se observa disminución en dietas hiperprotéicas o estados de hiperhidratación. 158 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 Urdampilleta A, et al. Tabla 1. (Continuación). Compartimentos Parámetro sanguíneo y valores estándar (adulto sano) Proteínas totales (6-7 g/dL). Urea (10-40 mg/dL). Metabolismo proteico Aminoácidos relevantes en el deporte: tirosina, 3 metil-histidina, AA ramificados (leucina/ isoleucina/valina), triptófano o alanina. Colesterol Total (140-200 mg/dL). Lípidos sanguíneos cHDL (35-85 mg/dL) (deportistas: encima de 50-mg/dL). cLDL (60-150 mg/dL). Triglicéridos (TG) (35-170 mg/dL) (deportistas: debajo de 70-100 mg/dL). Metabolismo de los hidratos de carbono Metabolismo del hierro* La elevación de proteínas totales puede ser debido a la deshidratación y su disminución por el ayuno prolongado o desnutrición. Los niveles de urea en sangre en deportistas de resistencia suelen estar ligeramente aumentados. Se elevan mucho cuando hay déficit de glucógeno o alta utilización proteica en el deporte. Sus niveles aumentan en el caso de deshidratación, hipercatabolismo muscular o proteolísis intensa. Durante el ejercicio de corta/media duración, los AA provenientes del tejido miocárdico y del músculo esquelético aumentan la aminoacidemia en el plasma. Sin embargo, en los ejercicios de larga duración esta concentración de AA plasmáticos disminuye, posiblemente por la utilización de éstos por los órganos o tejidos que lo requieren. Aportan información acerca de la salud de las arterias. Los triglicéridos pueden aportar información acerca de la ingesta de lípidos en la dieta y su utilización a través de la lipoproteína lipasa (LPL). El cHDL, con deporte aeróbico periódico, eleva sus niveles, ofreciendo protección cardiovascular. En el deporte se pueden observar aumentos de cLDL en situación de gran actividad física o entrenamientos en altitud, debido al estrés oxidativo. Por otra parte el abuso de grasas saturadas aumenta sus niveles. Los TG sanguíneos con ejercicios aeróbicos de larga duración bajan considerablemente, por el aumento de la LPL. El abuso de grasas saturadas, alcohol o azúcares, aumenta sus niveles. Glucemia (70-100 mg/dL) (deportistas: cerca de 80 mg/dL). Respecto a efectos agudos, la desnutrición o ayuno prolongado, pueden hacer que sus niveles estén más bajos. Los deportistas de resistencia de larga duración, suelen dar glucemias más bajas, al tener más tolerancia a la hipoglucemia. Na (135-145 mEq/L) Elevación en estados de deshidratación y aumento de consumo de bebidas salinas. Aumenta en estados de acidosis y deshidratación y disminuye en ayuno prolongado e hipernatremia. Na y K, ambos disminuyen cuando hay diarreas y vómitos. No se observan variaciones durante la actividad física. Disminución en los deportes de larga duración y ultra-resistencia. Sufre pocas variaciones por el deporte. Por sudoración profusa podría haber una pérdida añadida. K (3,7-5,2 mEq/L) Valoración de iones plasmáticos Significado fisiológico Cl (98-106 mmol/L) Mg (1,7-2,2 mg/dL ) Ca (8,8-10,8 mg/dL) Hierro sérico: H: 45-170 µg/dL. M: 50-140 µg/dL. Ferritina: H: 12-300 ng/mL. M: 10-150 ng/mL (deportistas de resistencia: entre 12-60 ng/mL). Transferrina (200-400 mg/dL) Puede haber muchas variaciones, según la necesidad de utilización de éste, con más razón en el deporte. Una disminución de la ferritina (déficit de hierro), es suficiente para realizar una intervención dietético-nutricional (estado preanémico), ya que una bajada en los valores de hemoglobina por debajo de 12-14 mg/dL, mujerhombre, significaría una anemia. Los deportistas de larga duración suelen tener habitualmente bajos sus niveles. Su disminución puede deberse al déficit de hierro dietético, deficiencia de proteínas, Sangrado intestinal en ejercicio muy intenso o impacto constante contra el pavimento. Elevación en déficit de Fe o anemia ferropénica y, en casos de hipoproteinemia, puede darse una disminución. En los deportistas está ligeramente aumentada. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas 159 Tabla 1. Continuación. Compartimentos Hematología y serie roja (glóbulos rojos) Parámetro sanguíneo y valores estándar (adulto sano) Recuento de hematíes: H: 4,5-6,5 mill/mm3. M: 3,8-5,8 mill/mm3. Hemoglobina (Hg): H: 14-18 g/dL, M: 12-16 g/dL (deportes de resistencia: estos valores a la baja). Hematocrito (Hct): H: 40-50%, M: 35-45%. Volumen corpuscular medio (VCM) (80-100 fL). Reticulocitos (Ret) (0,5 a 1,5% total de hematíes) Leucocitos (4.00010.000/mm3) Hematología y serie blanca Linfocitos (46-45%) Neutrófilos (55-70%) Eosinófilos (1-4%) Testosterona (0,4-5 nmol/L) Hormonas Cortisol (en ayunas, 8-12 h: 5-25 µg/dL, 12-20 h: 5-15 µg/dL, 20-8 h: 0-10 µg/dL). Índice de T/C (< 1) Catecolaminas (500-1000 ng/L) Significado fisiológico Su disminución se da en anemias en general y su aumento en estados de deshidratación. Su disminución se da en anemias, hemodilución e hiperhidratación o déficit de Fe, Cu o Co. Disminución en casos de pseudoanemia, habitual en deportes de resistencia aeróbica de larga duración. Se observa aumento en casos de transfusiones sanguíneas, administración de EPO o deshidratación. Disminución en anemia ferropénica y aumento en casos de anemia megaloblástica, déficit de vitamina B12 o ácido fólico. Valores de VCM altos quieren decir que los glóbulos rojos son viejos, menos flexibles y tienen más susceptibilidad a romperse. Los reticulocitos aumentan cuando se realizan exposiciones en hipoxia, estancias en altitud, toma de EPO o también en estados de anemia Disminuyen sus valores cuando las defensas están bajas sobre todo en estados desnutrición o déficit de glucógeno, cuando la planificación deportiva ha sido muy exigente y en estados de sobreentrenamiento. Disminuyen cuando hay esfuerzos de gran volumen de entrenamiento o se toman esteroides. Con déficit de vitamina B12, disminuyen. Se dan aumentos en esfuerzos submáximos prolongados, gran estrés o infecciones bacterianas. En situaciones de gran estrés y ejercicio físico intenso, disminuyen. Se dan niveles más altos cuando se realizan entrenamientos de fuerza y más bajos en fases de entrenamiento de gran volumen. El entrenamiento de fuerza es un estímulo potente para el aumento de la hormona. Su niveles elevados muestran un gran estrés psicofísico. El aumento de los niveles puede ser causa de entrenamiento excesivo, poca recuperación, mucha destrucción muscular, poco descanso-sueño u otros factores dietéticos como falta de glucógeno y utilización de otros recursos como las proteínas como combustible energético (que se reflejaría con aumentos de urea). Su bajada puede indicar un estado de sobreentrenamiento y su aumento un estado anabólico. Disminución en estados de sobreentrenamiento y aumento con entrenamientos de alta intensidad de carácter anaeróbico o estrés. *Las deficiencia de hierro, ácido fólico y vitamina B12 provocan una disminución del rendimiento físico, aumentando las posibilidades de anemia. Los atletas de alto rendimiento podrían tener una ingesta insuficiente de vitaminas del grupo B si se alimentan con dietas monótonas o de bajo consumo energético. Los depósitos de hierro son muy importantes en los deportistas, ya que tienen una relación estrecha con el buen funcionamiento de la hematopoyesis y la formación de los glóbulos rojos, que ayudan en la recuperación del deportista16. clínica aún se siguen utilizando la transferrina y la albumina sérica como indicadores estándar del estado proteico visceral17,18, en el caso del deporte se propone la utilización de la tiroxina-prealbúmina o retinol-proteina (vida media de 12 horas), ya que estos indicadores pueden permitir una evaluación temprana del estado proteico visceral, evitando así una posible disminución del rendimiento del deportista cuando hubiera alguna deficiencia7. Evaluación del metabolismo proteico En la situación de degradación proteica o gluconeogénesis (ayuno o ejercicio intenso), los aminoácidos (AA) transaminan con alfa-ceoglutarato dando un cetoácido –que se puede utilizar como sustrato energético– y glutamato, el cual sufre una desaminación formándose un nuevo alfacetoglutarato y NH3 (que se trasforma en urea). Esta urea 160 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 puede ser producto de la alta ingesta proteica y/o de una alta utilización del ciclo glucosa-alanina y, en consecuencia, una utilización proteica para conseguir energía en ausencia de glucógeno muscular. Por ello, la urea puede ser un buen indicador para valorar el metabolismo proteico (excesiva toma de proteínas en la dieta) o ausencia de los depósitos de glucógeno muscular19. Por otra parte, los AA libres son aquellos presentes en el plasma y el músculo que no van unidos a las proteínas. Tienen una estrecha relación con la urea y el catabolismo proteico como sustratos de regulación. Así, resulta interesante valorar la aminoacidemia para determinar los efectos del entrenamiento o para detectar posibles síndromes de sobreentrenamiento o fatiga crónica. Algunos autores sugieren que una mayor concentración para determinados AA (tirosina, 3 metil-histidina, AA ramificados o alanina) podrían servir como indicadores de utilización de la proteína como combustible energético y otros AA (triptófano o glutamina) son indicadores de fatiga crónica19. La disminución de estos AA en sangre indica que hay un estado catabólico elevado, que supone la utilización excesiva de estos por diferentes órganos y tejidos. En esta situación se recomienda hacer una recuperación los días posteriores y aumentar la ingesta de hidratos de carbono en la dieta del deportista20. Importancia del estado inmunológico en el deporte El estado de desnutrición proteico-calórico se asocia a un estado de depresión del sistema inmune y bajas cifras totales de linfocitos. Dicha situación suele ocurrir cuando los deportistas están en su “pico” de forma, es decir, al límite de su peso de competición y con un porcentaje de grasa muy bajo, aproximadamente un 4-6% en hombres y un 8% en mujeres21. Teniendo en cuenta que para el adecuado funcionamiento de los órganos se necesita una cantidad mínima de grasa corporal, una evaluación cineantropométrica podría revelar un posible riesgo de desnutrición y determinar su relación con el rendimiento deportivo, siendo necesario valorar el tiempo máximo que podría persistir con unos mínimos depósitos de grasa. Como norma general, un deportista no puede conservar un estado de salud adecuado manteniéndose en su peso de competición (no siempre se corresponde con el peso saludable) durante más de 3-5 semanas6,7,8. Pasado dicho tiempo, suele existir una mayor susceptibilidad a padecer infecciones debido a un sistema inmunitario deteriorado13. Ante un bajo recuento de linfocitos, antes de realizar ninguna interpretación en relación al estado proteico visceral deben descartarse otras posibles causas clínicas de linfopenia, como por ejemplo, el tratamiento con agentes inmunosupresores, radiaciones, infecciones virales o la administración exógena y continuada de glucocorticoides u otros fármacos. Asimismo, se puede establecer una relación entre los nive- Urdampilleta A, et al. les elevados de cortisol y el sistema inmunitario alterado en los deportistas22. La evaluación del estado inmunológico puede completarse mediante la determinación del cortisol, que se puede encontrar aumentado debido a situaciones de gran estrés psicofísico a las que algunos deportistas se ven sometidos antes de las principales competiciones, así como cuando la carga de entrenamientos es muy elevada y no se recupera adecuadamente. Evaluación del perfil lipídico Los lípidos se transportan en la sangre en forma de lipoproteínas y triglicéridos (TG). Las hormonas hiperglucemiantes liberadas durante el ejercicio (adrenalina, noradrenalina, glucagón, cortisol y hormona de crecimiento) permiten que se acelere la utilización de los TG mediante la lipólisis (paso de los ácidos grasos a la sangre), pasando a elevar los ácidos grasos libres y a posteriori aumentar su utilización mediante la b-oxidación. Existe una relación entre la utilización de ácidos grasos libres e hidratos de carbono durante el ejercicio según el tipo de dieta realizada antes del ejercicio o índice glucémico de la dieta anterior23. Se ha observado que las dietas altas en hidratos de carbono antes de realizar actividad física pueden aumentar la utilización de los hidratos de carbono y viceversa. Si se hace un ayuno o se ingiere una dieta con más grasa antes24, aumentaría la utilización de estas. Por otra parte, en función de la intensidad del ejercicio realizado y de una mayor o menor utilización de las grasas como combustible energético, pueden verse modificados ciertos parámetros lipídicos, especialmente se observa en los triglicéridos sanguíneos, con una tendencia a la baja en jóvenes, y en los deportes de resistencia de larga duración, debido a una mayor actividad de lipoproteína lipasa en el músculo esquelético25. Los parámetros que integran el perfil de lípidos para la valoración de la salud cardiovascular y disminución de riesgo cardiovascular suelen ser los siguientes: Colesterol Total (CT): como norma general, es importante evitar tenerlo alto (> 200 mg/dL). Sin embargo, no debe evaluarse de forma aislada, sino que debe hacerse de forma conjunta con los diferentes valores de otros tipos de colesterol, como HDL y LDL26. Colesterol HDL (cHDL): también conocido como colesterol “bueno”. El ejercicio físico de carácter aeróbico induce a aumentar ligeramente los niveles de colesterol HDL26, al igual que sucede con la ingesta de grasas monoinsaturadas (aceite de oliva, frutos secos como las almendras, etc.)27. De la misma manera, esta protección arterial aumenta con el número de sesiones semanales de ejercicio y cesa a los 4 días, una vez abandonada la actividad física26. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas Colesterol LDL (cLDL): conocido como colesterol “malo”, ofrece predisposición para la aterosclerosis si sus niveles están altos y es el tipo de colesterol que menos baja con la actividad física. Un estudio realizado en nadadores, jugadores de voleibol y futbolistas, ha relacionado la lipoproteína a como factor de riesgo para lesiones ateroscleróticas por su interacción con la apolipoproteína (apo) b100 con LDL y HDL; pero sus resultados no son extrapolables a la práctica deportiva con fines cardiosaludables28. Diversos estudios han mostrado que la modificación de la dieta o incremento de ejercicio no logran disminuir los niveles de Lpa como lo hacen el colesterol total o como el cHDL26. Otros estudios muestran que un alto volumen de entrenamiento, o programas profesionales de entrenamiento con ejercicios de muy larga duración (llamados de ultra-resistencia, como el alpinismo), se acompañan de cambios oxidativos en las partículas LDL29. También ocurre en jugadores profesionales de fútbol y baloncesto30, en corredores de maratón29 e incluso en individuos entrenados sometidos a una sesión aguda, con ejercicios de muy larga duración hasta la fatiga31. Un aumento del cLDL en deportistas podría significar una mayor proporción de ox-LDL circulante, debido al aumento del estrés oxidativo y el aumento de los radicales libres de oxígeno (ROS) durante el ejercicio 29,30. Pese a lo dicho, se ha observado que además del aumento de ox-LDL que se produce en los deportistas, después de periodos prolongados de entrenamiento de moderada intensidad se ve aumentada también la capacidad antioxidante en plasma31, fenómeno que pone de manifiesto la posibilidad de la existencia de un mecanismo de adaptación natural endógeno. Sin embargo, son necesarios más estudios para verificar este fenómeno y aclarar los mecanismos involucrados. En términos generales, cuanto más bajos sean los niveles de cLDL mejor será para el deportista, ya que tiene mayor susceptibilidad a las peroxidaciones32-34. Por otra parte, cabe decir que el deporte extremo y de gran estrés oxidativo afecta negativamente en el perfil de colesterol del deportista34. Triglicéridos (TG): transportan los ácidos grasos y se utilizan para obtener energía. Tenerlos elevados es perjudicial ya que aumentan la viscosidad de la sangre y con ella sus efectos negativos para el rendimiento y la salud: aumento de la resistencia periférica y menor fluidez sanguínea (alterando la presión arterial, coagulación, posible riesgo de trombos, etc.)33. Según Fernández et al.33 y Ruiz et al.34, existe una relación entre la elevación de los triglicéridos en sangre y una mayor susceptibilidad a la oxidación del cLDL. El mecanismo está mediado por la elevación de la insulinemia (también sucede cuando hay ingesta alta de azúcares) y mecanismos inflamatorios (debido a los microtraumatismos generados por 161 el deporte y el gran estrés oxidativo que producen), entre otros. No obstante, la relación existente entre la hiperlipemia y situaciones de gran estrés oxidativo puede ser causante de un empeoramiento de la salud en el deportista y, por ello, conviene mantener los lípidos sanguíneos, sobre todo TG y cLDL, bajos. Perfil lipídico, antioxidantes y tipos de actividad física La exposición a radicales libres conduce a los organismos a desarrollar una serie de mecanismos de defensa antioxidante. Pese a que la suplementación con antioxidantes es muy habitual en el deporte, cabe decir que la propia actividad físico-deportiva realizada periódicamente de una forma ligera-moderada (50-70% VO2max) ha mostrado estimular la actividad de las enzimas antioxidantes, lo que podría considerarse como un mecanismo defensivo de las células sobre el estrés oxidativo; siendo el propio ejercicio un estimulador de mecanismos antioxidantes en el organismo y no siendo necesaria, al menos durante actividad física intensa, la toma de antioxidantes exógenos35. Pese a que la intensidad y la duración de la actividad física son necesarias para observar efectos beneficiosos en el perfil lipídico, esta relación no está aún claramente definida y se recomienda que los deportes practicados no sean de ultra-resistencia ni muy traumáticos34. Algunos estudios parecen indicar que ciertos deportes con alto grado de estrés físico-muscular (como fútbol, rugby o baloncesto) podrían afectar negativamente al perfil lipídico de los deportistas34, mientras que los deportes de resistencia aeróbica, no traumáticos (ciclismo, remo, natación) podrían ayudar a mejorar el perfil de triglicéridos, cHDL y cLDL36. Metabolismo de los hidratos de carbono Es indicador del funcionamiento y regulación de la glucemia y metabolismo de los hidratos de carbono (HC). La glucemia está regulada por la acción de varias hormonas: directas (insulina y glucagón) e indirectas (catecolaminas, cortisol y somatotropina). Se podría decir que depende de muchos factores difíciles de controlar, tales como la dieta y la sensibilidad del hígado. Aunque es un parámetro variable según la dieta previa y los niveles de insulina, respecto a los efectos de la actividad física de larga duración, a la larga se da una tendencia a la disminución de sus niveles. Los deportistas de resistencia de larga duración suelen tener glucemias más bajas, debido a una tolerancia a la hipoglucemia37. Variación de la concentración de iones plasmáticos La determinación de iones se realiza con el objetivo de conocer las modificaciones del equilibrio hidroelectrolítico producidas por el ejercicio. Durante el ejercicio físico el metabolismo energético celular se incrementa, produciendo 162 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 cambios notables en las concentraciones de electrolitos en los diferentes compartimentos tisulares. Estas alteraciones se producen fundamentalmente a causa de la pérdida de agua por el sudor y la respiración38. Se ha evidenciado que, tanto la actividad física recreativa como el deporte de alto rendimiento en condiciones de estrés calórico-ambiental, pueden ser responsables de numerosas respuestas patológicas producidas por el aumento de la temperatura corporal, perdida de agua a través del sudor y el mecanismo de termorregulación del organismo. Una de las principales consecuencias es la hiponatremia dilucional38 que se da cuando, ante una mayor sudoración, se realiza una hidratación inadecuada, normalmente con bebidas hipotónicas en relación al sodio corporal. Esto debe tratarse a través de correctas estrategias de reposición hidroelectrólitica y que no son objeto de este trabajo. Los iones más importantes en la evaluación de los deportistas son: Sodio (Na+): algunos autores concluyen que el ejercicio físico agudo se acompaña de un aumento de la concentración plasmática de Na+ del 3-5% respecto al valor de reposo38. Este aumento representa el efecto de la hemoconcentración inducida por el ejercicio, debido a la pérdida de agua a través del sudor. Pese a que el sudor representa la vía más importante de dispersión del Na+ durante el ejercicio, las pérdidas de agua son superiores, conduciendo al aumento de la concentración de Na+ en sangre. Se han registrado pérdidas de agua por sudor de aproximadamente 2-3 litros/hora (con intensidades por encima del 70% del VO2max en ambientes calurosos, por encima de los 25-30 ºC) en deportistas aclimatados al calor dado que pueden tener mayores índices de sudoración para obtener una mejor regulación de la temperatura corporal38. Sin embargo, otros estudios concluyen que la concentración de Na+ disminuye en carreras de larga distancia y compitiendo en días consecutivos39. Ambos resultados parecen indicar que la concentración de Na+ en sangre depende más del estado de hidratación que de las propias pérdidas de Na+; por lo que la concentración de Na+ podría ser de interés, tanto para el profesional sanitario como para el entrenador, a la hora de valorar el nivel de hidratación del deportista y poder así realizar una intervención adecuada. Por otra parte, se ha visto que los deportistas aclimatados al calor (estancias de 2 semanas entrenando en condiciones de calor ambiental), pierden menos cantidad de Na+ a través del sudor y por tanto suelen tener menores necesidades de Na+ durante la actividad física38. Potasio (K+): este ión se hace imprescindible en multitud de reacciones metabólicas. Su pérdida puede ocasionar debilidad muscular o afecciones a nivel cardíaco. En casos de déficit extremo, se pueden producir lesiones cardiovasculares, musculares y renales de tipo irreversible. El ejercicio modi- Urdampilleta A, et al. fica los niveles de K+ plasmático38, reportándose en algunos deportes incrementos de hasta un 20% respecto al valor inicial39. Pequeños aumentos de K+ en sangre aumentan rápidamente los niveles de aldosterona39. Cloro (Cl-): el Cl- es el principal compañero aniónico del Na+. En general, la ingestión, distribución y metabolismo renal de Cl- se asemejan al del Na+. Así, la concentración de Clsuele regularse secundariamente a través del Na+, por ello tiene más importancia en el deporte el Na+. A su vez, si la concentración de bicarbonato aumenta, debido a la condición de alcalosis, una cantidad equivalente de Cl- se excreta para mantener la neutralidad eléctrica. La absorción de Cl- se realiza en unión al Na+, paralelamente al trasporte de glucosa u aminoácidos. Al tener una estrecha relación podría haber variaciones de ésta si hay una variación grande de Na+ en sangre, cosa poco habitual fisiológicamente40. Magnesio (Mg2+): su participación en las reacciones de fosforilación y en las de óxido-reducción lo convierten en un ión fundamental en relación al ejercicio físico. Es un cofactor de varias enzimas involucradas en el metabolismo energético. Variaciones en sus niveles séricos podrían depender de la duración e intensidad del ejercicio41. Así, el descenso de Mg2+ que se produce en deportes de larga duración y baja intensidad podría deberse a un desplazamiento hacia el interior del hematíe o a la movilización de los ácidos grasos intramusculares con una finalidad energética41. Calcio (Ca2+): es un ión muy importante en el deporte por su función como cofactor enzimático, y por su participación en el equilibrio óseo, coagulación, etc., además de ser imprescindible para la contracción muscular por su participación en el acoplamiento del complejo actina-miosina. La concentración del Ca2+ plasmático sufre pocas variaciones debido al ejercicio, mostrando pequeñas variaciones y no siempre significativas respecto a los valores basales; si bien el ejercicio agotador podría favorecer su excesiva eliminación a través del sudor38. Evaluación del metabolismo del hierro En la evaluación analítica de los deportistas, sobre todo en deportes de resistencia de alto impacto (en los que pueden existir microtraumatismos) y especialmente en mujeres deportistas, cobra especial importancia el metabolismo del hierro16, ya que una anemia en el deportista es un factor limitante del rendimiento, bajando su rendimiento y recuperación. Así para un adecuado control del mismo es necesario analizar los siguientes parámetros: Hierro Sérico (Fe): es un componente fundamental de los glóbulos rojos, por su papel en el transporte de oxígeno a las células. El Fe es un elemento que se pierde en cantidades Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas nada desdeñables a través de la sudoración42, convirtiéndose en un parámetro de especial interés en la fase aguda post ejercicio. Tener el Fe sérico bajo en la fase de recuperación puede indicar déficits de hemoglobina y mioglobina, así como valores anómalos de citocromos. Ferritina: parámetro muy importante y de gran fiabilidad al valorar los casos prelatentes de anemia. La ferritina sérica es un buen indicador de los depósitos de Fe en el organismo y, cuando sus niveles en sangre bajan considerablemente, suele haber alta susceptibilidad para que bajen los niveles de hemoglobina en sangre y por tanto una posible anemia. Valores por debajo de 12 ng/mL, suele considerarse como un indicador específico de deficiencia de hierro (especificidad del 98%)16. Sin embargo la ferritina puede verse alterada, de forma independiente al estado de hierro, por procesos crónicos inflamatorios o infecciosos, e infecciones agudas recurrentes que se dan habitualmente en el deporte16. Transferrina: esta proteína es un indicador de la capacidad del organismo para trasportar Fe. Puede ser otro de los indicadores de gran importancia en la evaluación de estados de déficit de Fe. La transferrina se verá aumentada cuando exista un gran déficit de Fe o anemia ferropénica. Sin embargo, la transferrina estará disminuida en casos de desnutrición proteica, cirrosis o anemia hemolítica17,18. Para una correcta evaluación del estado del Fe en el deportista no será suficiente con medir el Fe sérico, la ferritina y la transferrina, sino que además habrá que prestar especial atención a otros parámetros hematológicos como la serie roja (glóbulos rojos) o a los niveles hemoglobina, ya que éstos informarán de una verdadera anemia ferropénica, siendo necesario para ello realizar un análisis hematológico completo43. A continuación se detallarán los aspectos relevantes sobre la hematología en el deporte. Hematología deportiva La adaptación a la actividad muscular está relacionada con cambios en el volumen y concentración total de la sangre, del plasma sanguíneo y de sus células, modificando la interpretación de los resultados analíticos11,43. En algunos casos, estos cambios son esenciales para mejorar el rendimiento y deben entenderse como alteraciones positivas y transitorias para el deportista9. A su vez, las pruebas hematológicas deben realizarse como mínimo cada dos-tres meses en los deportistas debido a que el periodo de vida de los glóbulos rojos es bastante inferior en deportistas de alto rendimiento (aproximadamente 2-3 meses respecto a los 128 días de la población general)42. En el caso de realizar entrenamientos en altura o hipoxia, es de gran interés realizar la extracción de sangre al inicio 163 y al final del periodo de entrenamiento para poder valorar objetivamente el aumento de los glóbulos rojos y la eficacia de los entrenamientos a nivel hematológico11. Como norma general, las pruebas hematológicas suelen pedirse en cada una de las 3 fases de la temporada: periodo preparatorio general, periodo específico y periodo competitivo, sobre todo si se trata de deportes de resistencia de larga duración y, más aún, cuando el deportista sea mujer y el deporte de gran impacto38. Mercer y Densmore39 muestran en su revisión las diferentes alteraciones hematológicas que se pueden observar en los deportistas, según el tipo de deporte o condiciones ambientales como la altitud e hipoxia. Dentro de la hematología se pueden diferenciar, por una parte las células: a) glóbulos rojos (serie roja), relacionados con el trasporte de oxígeno a los tejidos, y b) glóbulos blancos (serie blanca), relacionados más con el sistema inmunológico; y por otra parte el plasma, importante en el deporte por el aumento que se da en el volumen total de la sangre debido, sobre todo, a un aumento significativo del plasma sanguíneo14. ADAPTACIONES Y CAMBIOS EN LA SERIE ROJA: TRANSPORTE DE OXÍGENO A LOS TEJIDOS Recuento de hematíes (glóbulos rojos): los eritrocitos son las células sanguíneas encargadas del transporte del oxígeno a todas las células del organismo. Los valores normales oscilan entre 3,8 y 5,8 millones por cada milímetro cúbico en mujeres, y entre 4,5 y 6,5 millones en hombres. El recuento eritrocitario puede dar información acerca de anomalías como la anemia ferropénica u otras anemias, proceso en el que se observa una disminución de los eritrocitos: la hemoglobina (por debajo de 12-14 mg/del, mujeres-hombres), la saturación de transferrina (por debajo de 16%) y la ferritina (por debajo de 12 µg/dL). Los procesos anémicos deben analizarse e interpretarse con mucha cautela en los deportistas, especialmente en los fondistas y en otros deportes de larga duración, en los cuales se puede detectar la llamada “falsa anemia del deportista” (pseudoanemia) como consecuencia de una adaptación hematológica al entrenamiento. En estos casos, el aumento del volumen plasmático produce una disminución relativa o porcentual (no tienen por qué ser valores absolutos menores) del número de hematíes, situación muy similar a la comentada anemia ferropénica43. La expansión sanguínea es observada en mayor medida cuando se realizan entrenamientos durante 2 semanas en ambientes calurosos (por efecto de la aclimatación)38. Hemoglobina: la hemoglobina se encuentra en los glóbulos rojos, a la vez que el hierro, y es una proteína capaz de unir- 164 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 se al oxígeno para su transporte en la sangre. Se trata de un parámetro que se debe analizar con frecuencia en los deportistas, convirtiéndose en un criterio que mide la adaptación al entrenamiento, sobre todo al aeróbico y en condiciones de hipoxia (altura)42. Algunos estudios sugieren que tras un programa de entrenamiento aeróbico, de gran volumen durante 2 semanas, se reducen los niveles de hemoglobina44 y, en cambio, los entrenamientos en altura o en hipoxia intermitente la aumentan45. Tener altos niveles de consumo de oxígeno máximo (VO2max) es un factor de gran importancia para un adecuado rendimiento deportivo44, por lo que la recuperación de unos niveles de hemoglobina adecuados, en los días anteriores a una competición (puesta a punto que dura entre 1-2 semanas), será de vital importancia. Si los niveles de hemoglobina no aumentan en esta fase de recuperación, es posible que haya un estado de sobreentrenamiento, lo cual es una mala señal para el deportista13,37. Cabe añadir que en casos de diagnóstico de una anemia, ha de ser realizada por el médico deportivo y, además de la valoración analítica, hay que valorar la etiología y realizarse una valoración clínica. En la anemia latente ya suele experimentarse fatiga general (astenia), que puede acompañarse de falta de apetito y dolores de cabeza. Hematocrito: en esta prueba se mide el porcentaje de eritrocitos en la sangre; es decir, el porcentaje de células que transportan oxígeno frente al volumen total de sangre. Existen muchos factores que pueden alterar este valor (por ejemplo: la variación del volumen plasmático, la deformidad de los glóbulos rojos, la hemólisis y otras pérdidas sanguíneas)44, por lo que su interpretación debe hacerse con cautela. La viscosidad sanguínea es otro aspecto muy relacionado con el hematocrito (a mayor valor, mayor viscosidad) y esto puede llevar a una disminución del VO2max. La prueba de hematocrito se ha utilizado para el control del dopaje sanguíneo (pasaporte biológico), en el cual se presume el consumo de eritropoyetina (EPO) ante valores iguales o superiores al 50% que no descienden en una semana46. Por encima de dicha cifra de hematocrito se prohíbe a los deportistas competir, no sólo por sospecha de dopaje, sino también por el aumento del riesgo de trombosis (riesgo aumentado debido a la hiperviscosidad sanguínea)46. Un ejemplo de los riesgos que conlleva dicha hemoconcentración se puede hallar entre sujetos de poblaciones andinas (Perú, Bolivia o Chile), que viven en altitudes superiores a los 4.000 m, realizando trabajos que conllevan una actividad física considerable (explotación de minas, agricultura, etc.). Dicha población, tiene un mayor riesgo de padecer problemas cardiovasculares debido, entre otros, a tener los valores de hematocrito por encima del 55%47, siendo un problema de salud pública para estas poblaciones andinas. Volumen Corpuscular Medio (VCM): es un parámetro que refleja el tamaño de los glóbulos rojos. Un VCM alto y un Urdampilleta A, et al. recuento de hematíes bajo puede indicar anemia macrocítica o megaloblástica. Asimismo, un VCM bajo y un recuento de hematíes bajo puede indicar anemia ferropénica7. El VCM puede verse también como un indicador de adaptación a la altura y, por lo tanto, será uno de los parámetros alterados en sujetos que realicen estancias en altitud o entrenamiento en hipoxia intermitente45. Hemoglobina Corpuscular Media (HCM): este parámetro da información sobre la cantidad de hemoglobina que hay en el eritrocito y, por tanto, en relación directa con la eritropoyesis de forma independiente al volumen plasmático y sanguíneo, pronosticando el estado del transporte de oxígeno7. Concentración de Hemoglobina Corpuscular Media (CHCM): es la cantidad de hemoglobina por volumen de células independientemente del tamaño celular. Este parámetro puede ser un indicador indirecto de la adaptación a la altura si existe reticulocitosis7. Reticulocitos: son formas inmaduras de hematíes. Sus niveles en sangre aumentan cuando se demanda una mayor producción de éstos, lo que es propio de ciertas anemias. La aparición de estas células y su incremento es un parámetro que indica adaptación a las cargas de trabajo de predominio aeróbico, para mejorar el transporte de oxígeno. Su presencia optimiza las reservas de hematíes, pudiéndose provocar su incremento mediante estancias en altitud o hipoxia intermitente45. La administración de eritropoyetina recombinante humana estimula la producción de reticulocitos y es por ello que, en los comités antidopaje, suele ser un parámetro muy seguido46. Volumen sanguíneo: es el indicador ideal para conocer el estado hídrico del deportista y su adaptación fisiológica al entrenamiento, especialmente si es de resistencia de larga duración. Debido al entrenamiento el volumen plasmático aumenta en mayor proporción que las células sanguíneas, produciendo un descenso de la concentración de hematocrito42. Los estímulos más eficaces para el aumento de la volemia son los entrenamientos en altura, hipoxia intermitente y entrenamientos en condiciones adversas, calor y humedad relativa alta (aclimatación al calor)42,45. ADAPTACIONES Y CAMBIOS EN LA SERIE BLANCA: SISTEMA INMUNOLÓGICO Los leucocitos, también denominados glóbulos blancos, son células del sistema inmunitario y se clasifican en dos grandes tipos: los granulocitos o polimorfonucleares (neutrófilos, basófilos y eosinófilos) y los agranulocitos (linfocitos y monocitos). Sus valores normales globales oscilan entre 4.000 y 10.000 células por milímetro cúbico1. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas Es importante destacar que con los entrenamientos intensos y prolongados (especialmente en deportes como la carrera a pie) se producen constantes microtraumatismos, que a su vez provocan una elevación en el recuento de leucocitos3,6,37. No obstante, tras el ejercicio sus cifras suelen normalizarse en unas 24-36 horas7. Por otra parte, el esfuerzo submáximo prolongado con altos volúmenes de trabajo, puede elevar los niveles de neutrófilos y reducir los niveles de linfocitos6,7, lo que eleva el riesgo de que el sistema inmunológico decaiga, más cuando los depósitos de glucógeno están vacíos y los niveles de cortisol elevados12,13. Los eosinófilos, no obstante, son muy sensibles al entrenamiento intenso, de manera que un nivel muy exigente puede provocar una disminución del recuento de estas células6,7. Los monocitos y basófilos no suelen verse alterados por el deporte. Los basófilos suelen verse aumentados en el caso de alergias y monocitos en enfermedades víricas o enfermedades crónicas1. Parámetros hormonales en el deporte Los estudios hormonales proporcionan información sobre la adaptación a determinados niveles de intensidad y duración del ejercicio, así como sobre las alteraciones de esa adaptación (agotamiento de la capacidad adaptativa del organismo y fenómeno de sobreentrenamiento)12. Las valoraciones hormonales pueden ser utilizadas para la evaluación del efecto de la sesión de ejercicios y para el control de los periodos de recuperación. Por ejemplo, el índice de testosterona/cortisol (T/C) se suele utilizar para valorar los procesos de recuperación del deportista y detectar una posible mala adaptación al entrenamiento, o bien un sobreentrenamiento13. Los mecanismos de acción hormonal son de gran importancia para la regulación homeostática y la activación de los mecanismos adaptativos. Los cambios hormonales han sido estudiados en diferentes deportes48,49. El seguimiento de ciertos parámetros hormonales parece ser especialmente útil para ver la respuesta que tienen los deportes de equipo ante un programa de entrenamiento o un asesoramiento dietético-nutricional. Respecto a las diferentes hormonas que se podrían analizar cabe mencionar las siguientes: Testosterona Libre: puede ser un buen marcador del impacto de la carga física y la adaptación al ejercicio a largo plazo debido a un mayor poder anabólico. Niveles bajos pueden indicar, a medio plazo, un estado de sobreentrenamiento, que se mostraría también con aumentos del cortisol sanguíneo. Así, algunos autores han encontrado descensos de testosterona en sujetos sobreentrenados48,49. Por otra parte, generalmente, los velocistas o deportistas de fuerza, ostentan niveles basales de testosterona libre (TL) 165 mayores que los fondistas48,49. Asimismo, tras un periodo de entrenamiento crónico se observan diferencias en sus niveles, con tendencia a elevarse en entrenamientos con un gran componente anaeróbico o de fuerza y a disminuir en deportes de resistencia aeróbica (especialmente cuando se integran entrenamientos de resistencia de larga duración)48. Cortisol: es una hormona catabólica producida en las glándulas suprarrenales. Eliminadas otras posibles causas de aumento de cortisol (su posible relación con el estado proteico visceral, sistema inmune, etc. comentado anteriormente) en el deportista, pueden encontrarse niveles aumentados de esta hormona cuando se realizan grandes cargas de entrenamiento (ejercicios físicos continuos de larga duración) variando ante el entrenamiento agudo y/o crónico47,48,49. Niveles altos indican que el entrenamiento está causando un gran estrés en el organismo, bien debido a que la carga de entrenamiento es muy grande, porque los depósitos de glucógeno son bajos, porque el deportista no está descansando adecuadamente u otros factores. En estos casos se debería revisar la alimentación y el descanso, así como los factores que están causando estrés al deportista24,48. Índice Testosterona/Cortisol (T/C): este índice se utiliza como indicador de la carga interna de entrenamiento (entendida como respuesta individual del organismo ante unos ejercicios o actividad física que contempla una sesión de entrenamiento) en el deportista, y también para valorar el proceso de recuperación y adaptación. Dicha información puede servir tanto para individualizar las cargas de entrenamiento, como para poner en marcha estrategias dietéticonutricionales que puedan mejorar el estado y el rendimiento del deportista48,49, sobre todo en relación a los procesos anabólicos y catabólicos. Respecto a las estrategias nutricionales planteadas, el aumento de HC en la dieta (cerca de los 7-11 g/kg de peso/día) y mantener protocolos de recuperación mediante una combinación de HC (1-1,5 g/kg de peso) y proteínas (en una proporción 3/1 HC/proteína) junto a la toma de aminoácidos ramificados, ayudará a que este índice no baje, pese a que además será necesario cada semana incluir días de recuperación completa y atender a un protocolo adecuado de rehidratación50. Algunos autores proponen dicho índice como una forma de diagnosticar el síndrome de sobreentrenamiento (situación catabólica con gran estrés psicobiológico donde el deportista no llega a recuperar adecuadamente para generar mecanismos de supercompensación)51. Es por ello que, en aquellas situaciones de inadaptación al entrenamiento, dicho cociente descendería debido a los altos niveles de cortisol y a los bajos niveles de testosterona existentes en dicho estado. Como anteriormente se ha comentado, el aumento del cortisol muestra una relación directa con el estrés psicofisiológico49-52. Por un lado, en deportes de equipo, se alega que este índice puede ser de gran utilidad para valorar la 166 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 Urdampilleta A, et al. carga interna de los entrenamientos y actuar ante los resultados del mismo53, especialmente a partir de mediados de la temporada. Así, este índice integra mejor la situación psicobiológica que utilizar los parámetros como el cortisol y testosterona individualmente. Otros autores han utilizado el T/C como parámetro indicador de salud y bienestar psicológico del deportista, si esta se mantiene estable a lo largo de la temporada54. Tabla 2. Resumen de los parámetros biológicos de la orina y su significado fisiológico. Parámetro biológico y valor de referencia Significado fisiológico 1002-1035 (kg/L) Disminuyen los niveles en caso de hiperhidratación. Se eleva en los casos de deshidratación, escasa ingesta de líquidos, fiebre o ejercicio físico de larga duración. No cabe duda que el ejercicio físico induce un aumento de la densidad de la orina. Acetona, acetoacetato, beta-hidroxibutirato (cuerpos cetónicos) Las cetonas aparecen en la orina cuando existe un metabolismo anormal o disminuido de carbohidratos, por lo cual es muy común hallarlas durante el ayuno, el ejercicio prolongado o cuando existen vómitos reiterados. Cuando aparecen valores altos puede ser indicativo de que se está entrenando sin glucógeno muscular y está aumentado la lipolisis y también proteólisis, mediante AA ramificados (obtención directa de energía) y ciclo de glucosa-alanina (indirecto). pH (4,6-8) (en deportistas por debajo de 6 habitualmente) La orina ácida (por debajo de 5-6) se asocia con cálculos de xantina, cistina, y oxalato de calcio. No obstante, en el deporte, cuando existe acidosis se debe a la acidosis metabólica producida por la actividad física. El pH en la sangre debe mantenerse en un rango muy estable (7,35 - 7,45) pero en la orina se dan mayores variaciones. Cuando el pH en la orina es muy bajo, puede indicar que la intensidad del entrenamiento ha sido alta. También puede ser debido a la fiebre, hiponutrición y especialmente a la deshidratación, ayuno o dietas hiperproteicas. La orina alcalina (pH superior a 7,5) puede indicar la toma de anfetaminas u otros estimulantes, infecciones o dieta vegetariana o alimentos alcalinizantes renales (ingesta de verduras, frutas y lácteos). En condiciones normales, para un deportista la orina es ligeramente ácida (pH 4,5 - 5,5). Proteínas en la orina < 150 mg/24 h Pueden aparecer proteínas en la orina en situaciones anormales, pero suelen aparecer sobre todo en deportistas de ultra-resistencia, si el ejercicio físico ha sido de mucha carga en cuanto a la intensidad y duración. Por otra parte aparecería en el caso de glomerulonefritis o en síndrome nefrótico. Hematies en la orina < 5/campo Aumentos en el caso de infección en el tracto. Suele aparecer, sobre todo, en deportistas de ultra-resistencia, si el ejercicio físico ha sido de mucha carga en cuanto a la intensidad y duración. 40-220 meq/L Se observan aumentos en el caso de deshidratación, insuficiencia renal, toma de diuréticos o cetoacidosis diabética. Disminución en los casos de hipovolemia severa e hipersudoración. Creatinina, 3-metilhistidina (3-MH) Aunque es un indicador indirecto, puede ayudar a predecir la masa muscular utilizada. Indicaría el estado catabólico-anabólico del músculo. Nitrógeno urinario Se realiza para determinar el equilibrio proteínico de una persona y/o la cantidad de proteína necesaria en la dieta (para pacientes gravemente enfermos). También se utiliza para determinar qué cantidad de proteína consume una persona. Por tanto, es un parámetro muy importante para determinar el estado catabólico-anabólico del deportista. Densidad Reservas de glucógeno Acidosis renal Sodio urinario Metabolismo proteico Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas Catecolaminas: aparte del índice de T/C, aunque no suele ser muy frecuente, se pueden utilizar las catecolaminas, puesto que estas disminuyen en estados de sobreentrenamiento y aumentan cuando se realizan ejercicios de gran intensidad o situaciones de estrés55. Para terminar con el análisis de las hormonas, cabe decir que los factores dietético-nutricionales, el entrenamiento excesivo, el descanso inadecuado, las alteraciones en los patrones circadianos, etc., afectarán a la secreción adecuada de las hormonas anabólicas (testosterona entre otras) y catabólicas (cortisol), que serán factores indispensables para que se den adaptaciones adecuadas al entrenamiento, así como para mantener la salud psicofísica56. Análisis bioquímicos de la orina Aunque los análisis bioquímicos de la orina7,37 no sean tan habitualmente utilizados en el control rutinario de los deportistas, pueden tener interés para: i) controlar las reservas de glucógeno (detectando la presencia de cuerpos cetónicos), ii) valorar posibles estados de acidosis renal, iii) observar el metabolismo proteico, y iv) detectar el balance nitrogenado o estado anabólico; resultando todo ello de gran interés para el dietista-nutricionista o médico deportivo (Tabla 2). A su vez, las determinaciones de los parámetros de la orina suelen ser utilizados por los comités antidopaje para detectar posibles agentes dopantes57. APLICACIONES PRÁCTICAS No cabe duda que por la actividad física y cuando se realiza un plan de entrenamiento deportivo de alta intensidad, los parámetros bioquímicos y hematológicos de referencia en el colectivo sedentario y deportivo son diferentes3,6,42 (Tabla 3). 167 Para ofrecer una herramienta al nutricionista deportivo para el control y valoración de la salud y del entrenamiento, se debería proponer el análisis de los parámetros bioquímicos, hematológicos y hormonales, ya que varían mucho según el nivel de actividad física, frecuencia de entrenamiento, carácter del esfuerzo y exigencias competitivas de los deportistas (Tabla 4). En deportistas de alto nivel, es importante hacer análisis sanguíneos cada 2-3 meses para detectar rápidamente la respuesta biológica al entrenamiento y poder prescribir intervenciones nutricionales58. Estas determinaciones habría que realizarlas después de cada periodo de la temporada, periodo preparatorio general, periodo preparatorio específico o periodo competitivo. CONCLUSIONES La evaluación de un deportista va encaminada, en primer lugar, a valorar su salud para conocer situaciones que contraindiquen y/o restrinjan el entrenamiento, la competición o posibles riesgos médico-nutricionales que se puedan dar. En este caso los análisis sanguíneos y de orina aportan una información más objetiva sobre el estado del deportista. Para ello, el nutricionista deportivo, como integrante del grupo interdisciplinar que rodea al deportista, debe conocer los valores de referencia de los distintos parámetros sanguíneos para el colectivo deportivo, con el fin de poder prescribir adecuadamente estrategias dietético-nutricionales. El control bioquímico, hematológico y hormonal debería ser incluido en todos los protocolos utilizados en las consulta de nutrición deportiva, junto a otros, como los recordatorios de 24-72 horas, frecuencia y consumo de alimentos, historia dietética o la valoración antropométrica. 168 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 Urdampilleta A, et al. Tabla 3. Valores bioquímicos básicos y hematológicos en la población sedentaria y deportistas de resistencia, para el control de la salud y efectos del entrenamiento. Adaptado de Kratz y colaboradores55,56 y Urdampilleta y colaboradores57.. Parámetros Población general Deportistas de fondo Interpretación según contextos deportivos BIOQUIMICA BÁSICA Sodio (mmol/L) 135–145 139–146 Potasio (mmol/L) 3,5–5,0 3,7–5,3 Magnesio (meq/L) 1,4–2,0 1,1–1,9 Cloro (mmol/L) 100–108 102–110 Calcio (mg/dL) 8,5–10,5 8,5–9,9 Fósforo (mg/dL) 2,6–4,5 1,9–3,7 Dióxido de Carbono (mmol/L) 24–30 27–32 Glucosa (mg/dL) 70–110 47,4–151,4 Proteínas Totales (g/dL) 6,0–8,0 6,4–7,8 Albúmina (g/dL) 3,1–4,3 3,5–4.5 Ácido Úrico (mg/dL) 3,6–8,5 2,5–7,1 Globulina (g/dL) 2,6–4,1 2,6–3,6 Urea (mg/dL) 5–25 8–30 Creatinina (mg/dL) 0,6–1,5 0,7–1,3 Bilirrubina Directa (mg/dL): 0,0–0,4 0,0–0,4 Bilirrubina Total (mg/dL): 0,0–1,0 0,0–1,0 Triglicéridos (mg/dL) 40–150 0–228 Colesterol Total (mg/dL) <200 138–252 Colesterol HDL (mg/dL) 35-45 50–60 Colesterol LDL (mg/dL) 120–160 130–159 Fosfatasa Alcalina (U/L) Alanina Aminotransferasa (ALT o GPT) (U/L) Aspartato aminotransferasa (AST o GOT) (U/L) Creatina Quinasa (CK) (U/L) 45–115 0–40 Variaciones según el estado de hidratación Aumento de los niveles con el ejercicio Ae Disminución en los deportes de resistencia Ae Pequeñas variaciones con el sudor. No significativo. Mayor en deportistas por el aumento de la producción Gran variabilidad Gran variabilidad Valores aumentados en deportistas Aumento en el deporte por déficit de glucógeno Depende de la utilización de creatina como ayuda ergogénica. En este caso aumentos por encima de 1,2. En deportes de resistencia Ae suelen estar muy bajos los niveles Gran variabilidad según la dieta En deportistas de resistencia Ae suelen estar más elevados No variaciones, incluso aumentos en situaciones de gran estrés oxidativo (entrenamientos en altitud…) ENCIMAS EN EL SUERO 36–98 10–55 Aumentos en el deporte 4–40 10–54 Aumentos en el deporte 19–245 60–400 Aumentos por la destrucción muscular HEMOGRAMA COMPLETO Recuento leucocitario 4,5–11 3,7–7,5 Disminución debido al estrés oxidativo (× 109/L) y elevaciones del cortisol Hematocrito (%) 39–49 36–48 Ligera disminución por la expansión sanguínea Hemoglobina (g/dL) 13–18 13–17 Gran variabilidad Hematíes (× 106/µL) 4,5–5,3 4,4–5,6 Gran variabilidad Plaquetas (× 103/µL) 150–350 129–326 Disminución en los deportistas Volumen corpuscular 81–100 79–96 Pueden detectarse a veces glóbulos rojos más pequeños, ya que la renovación de glóbulos rojos en el deporte es más rápida, por la destrucción generada. Un recuento bajo puede indicar un estado de anemia Hemoglobina corpuscular 25–32 27–35 No hay muchas modificaciones. media (pg/RBC) En estados de hipoxia puede aumentar. Concentración Hemoglobina 32–35 31–37 Aumentos en los entrenamientos corpuscular media (g/dL) en hipoxia/altitud. * Valores expresados con un intervalo de confianza al 95% † Rangos de referencia para la población general tomados de Kratz y Lewandrowski56 con excepción de los marcadores cardíacos: mioglobina, creatina quinasa-mioglobina y troponina cardiaca, para los cuales se indican los rangos de referencia de las recomendaciones del fabricante del instrumento. ‡ Rangos de referencia calculados como media ± 1,96 SD. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas Tabla 4. Propuesta de parámetros básicos a solicitar al deportista según su nivel de actividad física. NIVEL-1 Actividad Física Regular y Deporte Recreativo NIVEL-2 Deporte Amateur de Gran Exigencia NIVEL-3 Deportista de Alto Rendimiento Deportivo PARÁMETROS UTILIZADOS BIOQUÍMICA GENERAL Glucemia Glucemia Glucemia Creatinina CreatininaCreatinina Bilirrubina BilirrubinaBilirrubina Uratos (ácido úrico) Urea Colesterol total Colesterol total Colesterol total cHDL cHDLcHDL cLDL cLDLcLDL Triglicéridos TriglicéridosTriglicéridos Pre-albúmina Pre-albúmina Proteínas Totales Albúmina Albúmina Pre-albúmina/ Albúmina Sodio SodioSodio Potasio PotasioPotasio CalcioCalcio Magnesio Cloro Aminoácidos específicos ENCIMAS DE SUERO GPT GPTGPT GOT GOTGOT GGT GGTGGT CKCK LDH METABOLISMO DEL HIERRO Hierro sérico Hierro sérico Hierro sérico Ferritina FerritinaFerritina TransferrinaTransferrina Sat. Transferrina (%) TIBC Sat. Transferrina (%) HEMATOLOGÍA-MORFOLOGÍA Hemograma completo Hemograma completo Hemograma completo HORMONAS* Índice Testosterona / Cortisol Índice Testosterona / Cortisol Testosterona Cortisol Catecolaminas ANALÍTICAS DE ORINA Densidad DensidadDensidad pH Acetona Acetona UreaUrea Aclaramiento creatinina Aclaramiento creatinina pHpH 3-metilhistidina 169 170 Rev Esp Nutr Hum Diet. 2014; 18(3): 155 - 171 BIBLIOGRAFÍA 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. Salve M, Amich S, Prieto S, Casas A. Laboratorio clínico. Bioquímica. 1 ed. Madrid: Interamericana McGraw-Hill; 1994. Urdampilleta A. Valoración fisiológica y bioquímica del deportista de resistencia. EFDeportes.com [revista en internet]. 2013 [citado 11 ene 2014]; 18:181. Disponible en: http:// www.efdeportes.com/efd181/valoracion-del-deportista-deresistencia.htm Banfi G, Colombini A, Lombardi G, Lubkowska A. Metabolic markers in sports medicine. Adv Clin Chem. 2012; 56: 1-54. Degoutte F, Jouanel P, Bègue RJ, Colombier M, Lac G, Pequignot JM, et al. Food restriction, performance, biochemical, psychological, and endocrine changes in judo athletes. Int J Sports Med. 2006; 27(1): 9-18. Walsh NP, Gleeson M, Pyne DB, Nieman DC, Dhabhar FS, Shephard RJ, et al. Position statement. Part two: Maintaining immune health. Exerc Immunol Rev. 2011; 17: 64-103. Fallon KE. The clinical utility of screening of biochemical parameters in elite athletes: analysis of 100 cases. Br J Sports Med. 2008; 42: 334-7. Galvis JC. Importancia del laboratorio en la evaluación del deportista. Laboratorio Actual. 2000; 33: 9-11. García JM. Alto Rendimiento: La adaptación y la excelencia deportiva. Ed. Gymnos: Madrid; 2001. García Zapico A. Evolución comparada de los parámetros fisiológicos en triatletas y ciclistas de élite, a lo largo de una temporada [tesis doctoral]. Madrid: Universidad Politécnica de Madrid; 2004. Maynar MM, Olcina GJ, Maynar JI. Valoración Analitica. En: Jiménez Díaz JF, Terrados Cepeda N, Villa vicente G, Manonelles Marqueta P, editores. Medicina y fisiología del ciclismo Tomo 1.1 ed. Badalona: Nexus Medica Editores; 2009. p. 747-78. Nunes LA, Gandra PG, Alves AA, Kubota LT, de Macedo DV. Adequacies of skin puncture for evaluating biochemical and hematological blood parameters in athletes. Clin J Sport Med. 2006; 16: 418-21. Fernández-Tresguerres J. Fisiología endocrina. Madrid: Ed. Eudema. 1989. Petibois C, Cazorla G, Poortmans JR, Deleris G. Biochemical aspects of overtraining in endurance sports: a review. Sports Med. 2002; 32: 867-78. Planas Vilà M, Pérez-Portabella Maristany C. Evaluación clínica del estado nutricional. En: Salas-Salvadó J, Bonada A, Trallero R, Saló ME. Nutrición y dietética clínica. Barcelona: Ediciones Doyma; 2000. p. 69-80. Planas Vilà M, Pérez-Portabella Maristany C, Virgili Casas N. Valoración del estado nutricional en el adulto. En: Gil Hernández A, editores. 2 ed. Tratado de Nutrición. Madrid: Panamericana; 2010. p.117-47 Urdampilleta, Martínez-Sanz JM, Mielgo-Ayuso J. Anemia ferropénica en el deporte e intervenciones dietéticonutricionales preventivas. Rev Esp Nutr Hum Diet. 2013; 17(4): 155-64. Skikne BS. Circulating transferrin receptor assay: coming of age. Clin Chem. 1998; 44: 7-9. Mast AE, Blinder MA, Gronowski AM, Chumley C, Scott MG. Clinical utility of the soluble transferrin receptor and comparison with serum ferritin in several populations. Clin Chem. 1998; 44: 45-51. Rennie MJ, Tipton KD. Protein and amino acid metabolism during and after exercise and the effects of nutrition. Annu Rev Nutr. 2000; 20: 457-83. Jeukendrup A. Posibles vínculos entre la nutrición y el sobreentrenamiento. PubliCE Standard [serie en internet]. 2000 [citado 28 Jul 2014]. Disponible en: http://g-se.com/ es/nutricion-deportiva/articulos/posibles-vinculos-entre-lanutricion-y-el-sobreentrenamiento-820 Urdampilleta A, et al. 21. Alvero-Cruz JR, Cabañas Armesilla MD, Herrero de Lucas A, Martínez L, Moreno C, Porta J, et al. Protocolo de valoración de la composición corporal para el reconocimiento médicodeportivo. Documento de Consenso del Grupo Español de Cineantropometría (GREC) de la Federación Española de Medicina del Deporte (FEMEDE). AMD. 2010; 139: 330-344. 22. Córdova-Martínez A. Glucocorticoids and sport´s performance. Rev Clín Esp. 2006; 206: 382-4. 23. Sun FH, Wong SH, Chen YJ, Huang YJ, Hsieh SS. Effect of glycemic index and fructose content in lunch on substrate utilization during subsequent brisk walking. Appl Physiol Nutr Metab. 2011; 36(6): 985-95. 24. Maraki MI, Sidossis LS. The latest on the effect of prior exercise on postprandial lipaemia. Sports Med. 2013; 43(6): 463-81. 25. Hamilton MT, Areiqat E, Hamilton DG, Bey L. Plasma triglyceride metabolism in humans and rats during aging and physical inactivity. Int J Sport Nutr Exerc Metab. 2001; 11 Suppl: S97-104. 26. Carbayo JAa, González-Moncayo C, Gómez, Carbayo J, Fernández Pardo J. Modificaciones inducidas por el ejercicio físico moderado sobre el colesterol de las subfracciones mayores de las HDL. Clin Invest Arterioscl. 2000; 12: 19-25. 27. Lou-Bonafonte JM, Fitó M, Covas MI, Farràs M, Osada J. HDLrelated mechanisms of olive oil protection in cardiovascular disease. Curr Vasc Pharmacol. 2012; 10(4): 392-409. 28. Ruiz JR, Mesa JL, Mingorance I, Rodríguez-Cuartero A, Castillo MJ. Deportes con alto nivel de estrés físico afectan negativamente al perfil lipídico plasmático. Rev Esp Cardiol. 2004; 57(6): 499-506. 29. Knez WL, Coombes JS, Jenkins DG. Ultra-endurance exercise and oxidative damage: implications for cardiovascular health. Sports Med. 2006; 36: 429-41. 30. Pincemail J, Lecomte J, Castiau J, Collard E, Vasankari T, Cheramy-Bien J, et al. Evaluation of autoantibodies against oxidized LDL and antioxidant status in top soccer and basketball players after 4 months of competition. Free Radic Biol Med. 2000; 28: 559-65. 31. Liu ML, Bergholm R, Mäkimattila S, Lahdenperä S, Valkonen M, Hilden H, et al. A marathon run increases the susceptibility of LDL to oxidation in vitro and modifies plasma antioxidants. Am J Physiol. 1999; 276: E1083-91. 32. Mastaloudis A, Leonard SW, Traber MG. Oxidative stress in athletes during extreme endurance exercise. Free Radic Biol Med. 2001; 31: 911-22. 33. Fernández JM, Da Silva-Grigoletto ME, Ruano-Ruiz JA, Caballero-Villarraso J, Moreno-Luna R, Túnez-Fiñana I, et al. Fructose modifies the hormonal response and modulates lipid metabolism during aerobic exercise after glucose supplementation. Clin Sci (Lond). 2009; 116: 137-45. 34. Ruiz JR, Mesa LM, Mingorance I, Rodriguez-Cuartero A, Castillo MJ. Deportes con alto grado de estrés físico afectan negativamente al perfil lipídico plasmático. Rev Esp Cardiol. 2004; 57: 499-506. 35. González-Calvo G, García-López D. Ejercicio físico y radicales libres, ¿es necesaria una suplementación con antioxidantes? Rev Int de Medi Cien A F y Deport. 2012; 12(46): 369-388. 36. Boaraita A. La práctica deportiva mejora el perfil lipídico plasmático, pero ¿a cualquier intensidad?. Rev Esp Cardiol. 2004; 57: 495-8. 37. Viru A, Viru M. Análisis y control del rendimiento deportivo. 1 ed. Badalona (Barcelona): Paidotribo; 2003. 38. Rivera-Brown AM, Ramirez-Marrero FA, Wilk B, Bar-Or O. Voluntary drinking and hydration in trained, heat-acclimatized girls exercising in a hot and humid climate. Eur J Appl Physiol. 2008; 103: 109-16. 39. López-Galarraga AV, Nicot Balons G, Hernández M. Comportamiento del sodio y del potasio en líquidos corporales de corredores de larga distancia. Estudio preliminar. Congreso Internacional de Medicina Deportiva y Ciencias Aplicadas, La Habana (Cuba); 1988. Parámetros bioquímicos básicos, hematológicos y hormonales para el control de la salud y el estado nutricional en los deportistas 40. López Novoa JM. Metabolismo hidro-mineral: agua y electrolitos. En: Gil Hernández A, editores. 2 ed. Tratado de Nutrición. Madrid: Panamericana; 2010. p. 825-64. 41. Mena P, Maynar M, Gutierrez JM, Campillo JA. Fisiología metabólica de la Vuelta Ciclista Extremadura. Archivos de Medicina del Deporte. 1988; 19(5): 233-6. 42. Shaskey DJ, Green GA. Sports haematology. Sports Med. 2000; 29 (1): 27-38. 43. Fallon KE. Utility of hematological and iron-related screening in elite athletes. Clin J Sport Med. 2004; 14(3): 145-52. 44. Fujitsuka S, Koike Y, Isozaki A, Nomura Y. Effect of 12 weeks of strenuous physical training on hematological changes. Mil Med. 2005; 170: 590-4. 45. Hamlin MJ, Hellemans J. Effect of intermittent normobaric hypoxic exposure at rest on haematological, physiological, and performance parameters in multi-sport athletes. J Sports Sci. 2007; 25(4): 431-41. 46. Elliott S. Erythropoiesis-stimulating agents and other methods to enhance oxygen transport. Br J Pharmacol. 2008; 154(3): 529-41. 47. Sigues P, Brito J, Leon-Velarde F. Intermittent work at hight altitude: a new epidemiological situation. Inter J Env Health. 2007; 4: 595-607. 48. Hoffman JR, Spstein S, Yarom Y, Zigel L, Einbinder M. Hormonal and biochemical changes in elite basketball players during a 4-week training camp. J Strenght Cond Res. 1999; 13: 280-5. 49. Calvé O. Cambios hormonales de la testosterona y cortisol en respuesta al entrenamiento de resistencia en atletismo [tesis doctoral]. La Rioja: Universidad de La Rioja; 2004. 171 50. Beelen M, Burke LM, Gibala MJ, van Loon L JC. Nutritional strategies to promote postexercise recovery. Int J Sport Nutr Exerc Metab. 2010; 20(6): 515-32. 51. Gleeson M. Biochemical and Immunological Markers of OverTraining. J Sports Sci Med. 2002; 1(2): 31-41. 52. Varlet-Marie E, Maso F, Lac G, Brun JF. Hemorheological disturbances in the overtraining syndrome. Clin Hemorheol Microcirc. 2004; 30: 211-8. 53. Alaphilippe A, Mandigout S, Ratel S, Bonis J, Courteix D, Duclos M. Longitudinal follow-up of biochemical markers of fatigue throughout a sporting season in young elite rugby players. J Strength Cond Res. 2012; 26(12): 3376-84. 54. Serrano MA, Salvador A, González-Bono E, Martínez-Sanchís S, Costa R. Bienestar psicológico, equilibrio hormonal y características de personalidad en el binomio actividad físicasalud. Revista de Psicología de la Salud. 2000; 12: 3-14. 55. Suay F, Sanchís C, Salvador A. Marcadores hormonales del síndrome de sobreentrenamiento. Revista de Psicología del Deporte. 1997; 11: 21-39. 56. Kraemer WJ, Ratamess NA. Hormonal responses and adaptations to resistance exercise and training. Sports Med. 2005; 35(4): 339-61. 57. Pottgiesser T, Schumacher YO. Biomarker monitoring in sports doping control. Bioanalysis. 2012; 4(10): 1245-53. 58. Urdampilleta A, Martínez-Sanz JM, López-Grueso R. Valoración bioquímica del entrenamiento: herramienta para el dietistanutricionista deportivo. Rev Esp Nutr Hum Diet. 2013; 17(2): 73-83. Rev Esp Nutr Hum Diet. 2014; 18(3): 172 - 181 Revista Española de Nutrición Humana y Dietética Spanish Journal of Human Nutrition and Dietetics www.renhyd.org ORIGINAL Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. a,b,* c,d a e David Moher , Alessandro Liberati , Jennifer Tetzlaff , Douglas G. Altman , f Grupo PRISMA a Ottawa Methods Centre, Ottawa Hospital Research Institute, Ottawa, Ontario, Canadá. bDepartment of Epidemiology and Community Medicine, Faculty of Medicine, University of Ottawa, Ottawa, Ontario, Canadá. c Universitá di Modena e Reggio Emilia, Italia. dCentro Cochrane Italiano, Istituto Ricerche Farmacologiche Mario Negri, Milán, Italia. eCentre for Statistics in Medicine, University of Oxford, Oxford, Reino Unido. f La filiación de los miembros del grupo PRISMA se facilita en los reconocimientos. *Autor para correspondencia: Correo electrónico: [email protected] (D. Moher) ARTÍCULO ORIGINAL Referencia: Moher D, Liberati A, Tetzlaff J, Altman DG, The PRISMA Group. Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. PLoS Med. 2009; 6: e1000097. Fecha de publicación del artículo original: 21 Julio 2009. DERECHOS Y PROCEDENCIA Derechos: © 2009 Moher et al. Este es un artículo de acceso abierto distribuido bajo las condiciones de The Creative Commons Attribution License, que permite el uso ilimitado, su distribución y reproducción en cualquier medio, siempre y cuando se acredite el autor y su fuente original. Procedencia: No comisionado; revisión científica externa. Para promover la publicación de la Declaración PRISMA, el artículo se ha publicado como acceso abierto y se puede encontrar en la página web de PLoS Medicine (http://medicine. plosjournals.org/) y también se ha publicado en Annals of Internal Medicine, BMJ, Journal of Clinical Epidemiology, y Open Medicine. Los autores tienen unánimemente los derechos de este artículo. Para más detalles de su uso ver la página web de PRISMA (http://www.prisma-statement.org/). FINANCIACIÓN PRISMA fue financiada por the Canadian Institutes of Health Research; Universitá di Modena e Reggio Emilia (Italia); Cancer Research UK; Clinical Evidence BMJ Knowledge; the Cochrane Collaboration; y GlaxoSmithKline (Canadá). AL es financiada por subvenciones de the Italian Ministry of University (COFIN-PRIN Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivadas 3.0 Unported. Más información: http://creativecommons.org/licenses/by-nc-nd/3.0/deed.es_CO Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA 2002 prot. 2002061749 y COFIN-PRIN 2006 prot. 2006062298). DGA es financiada por Cancer Research UK. DM es financiada por University of Ottawa Research Chair. Ningún patrocinador participó en el plan, ejecución o redacción de los documentos de PRISMA. Además ningún financiador desempeñó un papel en la redacción del manuscrito. TRADUCCIÓN Y ADAPTACIÓN AL ESPAÑOL Autores: Mercedes Sotos-Prieto*, Johana Prieto, Maria Manera, Eduard Baladia, Rodrigo Martínez-Rodríguez y Julio Basulto. * Autor para correspondencia de la traducción: Correo electrónico: [email protected] (M. Sotos-Prieto) The original authors have not revised and verified the Spanish translation, and not necessary endorse it. Los autores originales no han revisado ni verificado la traducción del manuscrito al español, y no necesariamente están de acuerdo con su contenido. 173 lo que se ha realizado, de lo que se ha encontrado y de la claridad de los hallazgos reportados. Al igual que en otras publicaciones, la calidad en la forma de presentar la información de las revisiones sistemáticas varía, limitando la capacidad de los lectores para evaluar los puntos fuertes y débiles de estas publicaciones. Varios estudios realizados anteriormente han evaluado la calidad de las revisiones publicadas. En 1987, Mulrow examinó 50 artículos de revisión publicados en cuatro de las más destacadas revistas médicas en 1985 y 1986 y encontró que ninguno reunía los ocho criterios científicos explícitos, tales como una evaluación de la calidad de los estudios incluidos5. En 1987, Sacks y col.6 evaluaron la adecuación de la publicación de 83 metaanálisis sobre 23 características en seis dominios. En general, las revisiones eran de baja calidad; entre 1 y 14 características fueron adecuadamente publicadas (media = 7,7; desviación estándar = 2,7). Una actualización de este estudio realizada en 1996, encontró poca mejoría7. La deficiencia en calidad de los metaanálisis llevó, en 1996, a un grupo internacional a desarrollar una guía: la llamada Declaración QUOROM (QUality Of Reporting Of Meta-analyses Statement), que se enfocaron en la presentación de metaanálisis de estudios controlados aleatorizados8. En este artículo se resume una revisión de estas guías, renombradas PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), que han sido actualizadas para tratar varios avances conceptuales y prácticos en la ciencia de las revisiones sistemáticas (Cuadro 1). abreviaturas PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analyses). QUOROM (Quality of Reporting of Meta-analyses). INTRODUCCIÓN Las revisiones sistemáticas y metaanálisis se están convirtiendo en un tema cada vez más importante en el área de la salud. Los médicos leen este tipo de artículos para mantenerse actualizados en su campo de especialidad1,2 y a menudo son utilizados como punto de partida para desarrollar guías de práctica clínica. Las agencias que financian investigación primaria podrían requerir una revisión sistemática para garantizar que hay una justificación para realizar más investigaciones3, y algunas revistas del área de la salud están trabajando en esta dirección4. Como en toda investigación, la importancia de una revisión sistemática depende de TERMINOLOGÍA La terminología usada para describir una revisión sistemática y un metaanálisis ha evolucionado en el tiempo. Una de las razones por las que se cambió el nombre de QUOROM a PRISMA fue el deseo de abarcar tanto revisiones sistemáticas como metaanálisis. En este artículo se han adoptado las definiciones usadas por la colaboración de Cochrane9. Una revisión sistemática es la revisión de una pregunta claramente formulada, que usa métodos sistemáticos y explícitos para identificar, seleccionar y valorar críticamente la investigación relevante, y recoger y analizar la extracción de datos de los estudios que son incluidos en la revisión. Los métodos estadísticos pueden, o no, ser utilizados para analizar y resumir los resultados de los estudios incluidos. “Metaanálisis” hace referencia al uso de técnicas estadísticas en una revisión sistemática, para integrar los resultados de dichos estudios. 174 Rev Esp Nutr Hum Diet. 2014; 18(3): 172 - 181 Moher D, et al. Cuadro 1. Aspectos conceptuales de la evolución de QUOROM a PRISMA La realización de una revisión sistemática es un proceso interactivo: La conducción de una revisión sistemática depende mayoritariamente del alcance y calidad de los estudios de investigación incluidos: por lo tanto los revisores sistemáticos pueden necesitar modificar sus protocolos originales de revisión durante su realización. Cualquier guía de informe de revisión sistemática debería recomendar que tales cambios puedan ser comunicados y explicados sin sugerir que estos son inapropiados. La Declaración PRISMA (ítems 5, 11, 16 y 23) reconoce este proceso iterativo. Aparte de las revisiones Cochrane, las cuales todas deberían tener un protocolo, sólo un 10% de revisores sistemáticos declara trabajar con un protocolo22. Sin un protocolo que sea públicamente accesible, es difícil valorar entre modificaciones apropiadas e inapropiadas. La conducción y la publicación de una investigación son conceptos diferentes: No obstante, esta distinción es menos sencilla para las revisiones sistemáticas que para las evaluaciones de los informes de un estudio individual, porque la publicación y la realización de revisiones sistemáticas están, por naturaleza, estrechamente ligadas. Por ejemplo, el no comunicar en una revisión sistemática la evaluación del riesgo de sesgo de los estudios incluidos se puede ver como un marcador de mala realización, dada la importancia de esta actividad en el proceso de revisión sistemática37. Evaluación del riesgo de sesgo a nivel de estudio frente a resultado: Para los estudios incluidos en una revisión sistemática, una evaluación rigurosa del riesgo de sesgo requiere tanto de la evaluación a “nivel de estudio” (por ejemplo, la suficiencia en la ocultación de la aleatorización) como de, para algunas características, un enfoque más nuevo llamado evaluación a “nivel de resultado”. Una evaluación a nivel de resultados implica evaluar la fiabilidad y la validez de los datos para cada resultado importante, determinando los métodos utilizados para evaluar en cada estudio individual38. La calidad de la evidencia puede diferir entre resultados, incluso dentro de un estudio, como por ejemplo entre un resultado primario de eficacia, que es probable que sea medido cuidadosa y sistemáticamente, y la evaluación de los daños graves39, que pueden basarse en los informes voluntarios de los investigadores. Esta información debería ser comunicada para permitir una evaluación explícita del grado en que una estimación del efecto es correcta38. Importancia de los sesgos relacionados con la publicación: Los diferentes tipos de sesgo relacionados con la publicación pueden dificultar la realización e interpretación de las revisiones sistemáticas. La publicación selectiva de estudios completos (por ejemplo, sesgo de publicación)28, así como la “información selectiva de resultados” dentro de los estudios individuales, demostrado de forma empírica más recientemente40,41, debería ser considerado por los autores al llevar a cabo una revisión sistemática e informar sobre sus resultados. Aunque las implicaciones de estos sesgos en la realización y publicación de revisiones sistemáticas en sí mismas no están claras, alguna investigación previa ha identificado que la publicación selectiva de resultados también puede producirse en el contexto de las revisiones sistemáticas42. DESARROLLO DE LA DECLARACIÓN PRISMA En junio de 2005, en Ottawa (Canadá), se convocó una asamblea de tres días en la que participaron 29 personas, incluyendo autores de revisiones, metodólogos, clínicos, editores médicos y un consumidor. El objetivo de esta asamblea fue revisar y expandir, como fuese necesario, la lista de comprobación (checklist) y el diagrama de flujo de QUOROM. Antes de la asamblea, el comité ejecutivo completó las siguientes tareas: una revisión sistemática de los estudios que examinaban la calidad de la información reportada en las revisiones sistemáticas y una búsqueda exhaustiva de la literatura para identificar la metodología y otros artícu- los que podrían ser de utilidad en la reunión, especialmente para mejorar la lista de comprobación de ítems. Los autores de revisiones, consumidores, grupos de comisión o aquellos que utilizan revisiones sistemáticas y metaanálisis completaron una encuesta internacional, incluyendo el International Network of Agencies for Health Technology Assesstment (INAHTA) y la Guidelines International Network (GIN). El objetivo de la encuesta fue establecer una visualización de QUOROM, incluyendo los méritos de la existente lista de comprobación de ítems. Los resultados de estas actividades se presentaron durante la asamblea y fueron resumidos en la página web de PRISMA (http://www.prisma-statement.org/). Sólo los ítems considerados esenciales fueron conservados o agregados a la lista de control. Sin embargo, algunos ítems adicionales pueden ser convenientes en ciertos casos, y algunos autores de revisiones deberían incluirlos en caso Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA de que fuera necesario10. Por ejemplo, algunos ítems pueden ser de utilidad para indicar si una revisión sistemática es una actualización11 de una revisión anterior y para describir algún cambio en el procedimiento descrito en el protocolo original. Poco después de la reunión se entregó un borrador de la lista de comprobación de PRISMA, incluyendo a aquellos invitados a la reunión que no pudieron asistir. Se creó un archivo que contenía comentarios y revisiones de cada persona encuestada y la lista de control fue revisada posteriormente 11 veces. El grupo aprobó la lista de control, el diagrama de flujo y este artículo resumen. Aunque no se encontró ninguna evidencia directa para apoyar la conservación o la adición de algunos ítems, se consideró relevante la evidencia en otros ámbitos. Por ejemplo, el ítem número 5 solicita a los autores que proporcionen información sobre el registro de las revisiones sistemáticas, incluyendo un número de registro, si está disponible. A pesar de que el registro de las revisiones sistemáticas no está todavía ampliamente disponible12,13, las revistas participantes en el International Committee of Medical Journal Editors (ICMJE)14 ahora requieren que todos los ensayos clínicos sean registrados, en un esfuerzo por incrementar la transparencia y la responsabilidad15. Es probable que estos aspectos también beneficien a los revisores sistemáticos, 175 posiblemente reduciendo el riesgo de un número excesivo de revisiones tratando el mismo tema16,17 y proporcionando una mayor transparencia en las actualizaciones de las revisiones sistemáticas. LA DECLARACIÓN PRISMA La Declaración PRISMA consiste en una lista de comprobación de 27 ítems (Tabla 1; ver también Texto S1 para una plantilla descargable de Word reutilizable para investigadores) y un diagrama de flujo de cuatro fases. (Figura 1; ver también Figura S1 para una plantilla descargable de Word reutilizable para investigadores). El objetivo de la Declaración PRISMA es ayudar a los autores a mejorar la presentación de las revisiones sistemáticas y metaanálisis. Se centran en ensayos aleatorizados, pero PRISMA también puede ser utilizada como base para la presentación de revisiones sistemáticas de otro tipo de investigaciones, particularmente evaluaciones de intervenciones. PRISMA también puede ser útil para la valoración crítica de revisiones sistemáticas publicadas. No obstante, la lista de comprobación PRISMA no es un instrumento de evaluación de calidad para valorar la calidad de una revisión sistemática. Tabla 1. Lista de comprobación de los ítems a incluir cuando se publica una revisión sistemática o un metaanálisis. Sección/tema # Ítem TÍTULO Título 1 Identificar la publicación como revisión sistemática, metaanálisis o ambos. RESUMEN Resumen estructurado 2 Facilitar un resumen estructurado que incluya, según corresponda: antecedentes; objetivos; fuente de los datos; criterios de elegibilidad de los estudios, participantes e intervenciones; evaluación de los estudios y métodos de síntesis; resultados; limitaciones; conclusiones e implicaciones de los hallazgos principales; número de registro de la revisión sistemática. INTRODUCCIÓN Justificación 3 Describir la justificación de la revisión en el contexto de lo que ya se conoce sobre el tema. Objetivos 4 Plantear de forma explícita las preguntas que se desea contestar en relación con los participantes, las intervenciones, las comparaciones, los resultados y el diseño de los estudios (PICOS). MÉTODOS Protocolo y registro 5 Indicar si existe un protocolo de revisión al que se pueda acceder (por ejemplo, dirección web) y, si está disponible, la información sobre el registro, incluyendo su número de registro. Criterios de elegibilidad 6 Especificar las características de los estudios (por ejemplo: PICOS, duración del seguimiento) y de las características (por ejemplo: años abarcados, idiomas o estatus de publicación) utilizadas como criterios de elegibilidad y su justificación. Fuentes de información 7 Describir todas las fuentes de información (por ejemplo: bases de datos y períodos de búsqueda, contacto con los autores para identificar estudios adicionales, etc.) en la búsqueda y la fecha de la última búsqueda realizada. 176 Rev Esp Nutr Hum Diet. 2014; 18(3): 172 - 181 Moher D, et al. Tabla 1. (Continuación) Sección/tema # Ítem Búsqueda 8 Presentar la estrategia completa de búsqueda electrónica en, al menos, una base de datos, incluyendo los límites utilizados de tal forma que pueda ser reproducible. Selección de los estudios 9 Especificar el proceso de selección de los estudios (por ejemplo: el cribado y la elegibilidad incluidos en la revisión sistemática y, cuando sea pertinente, incluidos en el metaanálisis). Proceso de recopilación de datos 10 Describir los métodos para la extracción de datos de las publicaciones (por ejemplo: formularios dirigidos, por duplicado y de forma independiente) y cualquier proceso para obtener y confirmar datos por parte de los investigadores. Lista de datos 11 Listar y definir todas las variables para las que se buscaron datos (por ejemplo, PICOS fuente de financiación) y cualquier asunción y simplificación que se hayan hecho. Riesgo de sesgo en los estudios individuales 12 Describir los métodos utilizados para evaluar el riesgo de sesgo en los estudios individuales (especificar si se realizó al nivel de los estudios o de los resultados) y cómo esta información se ha utilizado en la síntesis de datos. Medidas de resumen 13 Especificar las principales medidas de resumen (por ejemplo: razón de riesgos o diferencia de medias). Síntesis de resultados 14 Describir los métodos para manejar los datos y combinar resultados de los estudios, si se hiciera, incluyendo medidas de consistencia (por ejemplo, cuantificación de la heterogeneidad mediante el índice estadístico I2) para cada metaanálisis. Riesgo de sesgo entre los estudios 15 Especificar cualquier evaluación del riesgo de sesgo que pueda afectar la evidencia acumulativa (por ejemplo, sesgo de publicación o comunicación selectiva). Análisis adicionales 16 Describir los métodos adicionales de análisis (por ejemplo: análisis de sensibilidad o de subgrupos, metarregresión), si se hiciera, indicar cuáles fueron preespecificados. RESULTADOS Selección de estudios 17 Facilitar el número de estudios cribados, evaluados para su elegibilidad e incluidos en la revisión, y detallar las razones para su exclusión en cada etapa, idealmente mediante un diagrama de flujo. Características de los estudios 18 Para cada estudio, presentar las características para las que se extrajeron los datos (por ejemplo: tamaño, PICOS y duración del seguimiento) y proporcionar las citas bibliográficas. Riesgo de sesgo en los estudios 19 Presentar datos sobre el riesgo de sesgo en cada estudio y, si está disponible, cualquier evaluación del sesgo en los resultados (ver ítem 12). Resultados de los estudios individuales 20 Para cada resultado considerado para cada estudio (beneficios o daños), presentar: a) el dato resumen para cada grupo de intervención y b) la estimación del efecto con su intervalo de confianza, idealmente de forma gráfica mediante un diagrama de bosque (forest plot). Síntesis de los resultados 21 Presentar resultados de todos los metaanálisis realizados, incluyendo los intervalos de confianza y las medidas de consistencia. Riesgo de sesgo entre los estudios 22 Presentar los resultados de cualquier evaluación del riesgo de sesgo entre los estudios (ver ítem 15). Análisis adicionales 23 Facilitar los resultados de cualquier análisis adicional, en el caso de que se hayan realizado (por ejemplo, análisis de sensibilidad o de subgrupos, metarregresión (ver ítem 16)). Resumen de la evidencia 24 Resumir los hallazgos principales, incluyendo la fortaleza de las evidencias para cada resultado principal; considerar su relevancia para grupos clave (por ejemplo: proveedores de cuidados, usuarios y decisores en salud). Limitaciones 25 Discutir las limitaciones de los estudios y de los resultados (por ejemplo, riesgo de sesgo) y de la revisión (por ejemplo: obtención incompleta de los estudios identificados o comunicación selectiva). Conclusiones 26 Proporcionar una interpretación general de los resultados en el contexto de otras evidencias así como las implicaciones para la futura investigación. DISCUSIÓN FINANCIACIÓN Financiación 27 Describir las fuentes de financiación de la revisión sistemática y otro tipo de apoyos (por ejemplo, aporte de los datos), así como el rol de los financiadores en la revisión sistemática. Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA 177 Figura 1. Flujo de información a través de las diferentes fases de una revisión sistemática. DE QUOROM A PRISMA La nueva lista de comprobación de PRISMA se diferencia en varios aspectos a la de QUOROM y los cambios específicos sustanciales están resaltados en la Tabla 2. Por lo general, la lista de comprobación de PRISMA separa varios ítems presentes en la lista de QUOROM y, en su caso, varios ítems de la lista de comprobación se enlazan para mejorar la consistencia a través del informe de revisión sistemática. El diagrama de flujo también ha sido modificado. Antes de incluir estudios y proporcionar razones para excluir otros, el equipo de revisión primero debe revisar la literatura científica. Esta búsqueda se refleja en los registros. Una vez que estos registros han sido revisados y se les ha aplicado un criterio de elegibilidad, quedará un número menor de artículos. El número de artículos incluidos podría ser más pequeño (o más grande) que el número de estudios, porque los artículos pueden informar sobre varios estudios y los resultados de un estudio en particular pueden estar publicados en varios artículos. Para captar esta información, el diagrama de flujo de PRISMA ahora solicita información en estas fases en el proceso de revisión. RESPALDO La Declaración PRISMA debería reemplazar la Declaración QUOROM en aquellas revistas que han apoyado QUOROM. Esperamos que otras revistas apoyen PRISMA; pueden hacerlo registrándose en la página web de PRISMA. 178 Rev Esp Nutr Hum Diet. 2014; 18(3): 172 - 181 Moher D, et al. Para recalcar a los autores, y a otros, sobre la importancia de la información transparente de las revisiones sistemáticas, se anima a las revistas a que apoyan a hacer referencia a la Declaración PRISMA e incluir la dirección web de PRISMA en sus instrucciones para autores. También se invita a las organizaciones editoriales que consideren apoyar PRISMA y animar a los autores a que se adhieran a sus principios. base de datos de ejemplares para destacar la mejor manera de presentar cada ítem de la lista, e identificar una base completa de evidencia para apoyar la inclusión de cada ítem de la lista. El documento de Explicación y Elaboración se completó después de varias reuniones cara a cara y numerosas repeticiones entre varios participantes de las mismas, después de las cuales se compartió con todo el grupo para revisiones adicionales y la aprobación final. Finalmente, el grupo formó un subcomité de difusión para ayudar a difundir y aplicar PRISMA. EXPLICACIÓN DE PRISMA Y ELABORACIÓN DEL DOCUMENTO Además de la Declaración PRISMA, se ha creado un documento de apoyo de Explicación y Elaboración18 siguiendo el estilo utilizado para otras directrices19–21. El proceso de realización de este documento incluyó el desarrollo de una gran DISCUSIÓN La calidad de publicación de las revisiones sistemáticas todavía no es óptima22–27. En una revisión reciente de 300 Tabla 2. Cambios más relevantes entre las listas de comprobación QUOROM y PRISMA (la marca indica la presencia del tema en QUOROM o en PRISMA). Sección/tema Ítem QUOROM X Resumen PRISMA Comentario X QUOROM Y PRISMA solicitan a los autores un resumen. Sin embargo, PRISMA no especifica su formato. Introducción Objetivo X Este nuevo ítem (4) se focaliza en la pregunta explícita que aborda la revisión utilizando el sistema PICO (que describe los participantes, las intervenciones, las comparaciones y las medidas de resultado de la revisión sistemática) así como la especificación del tipo de diseño de estudio (PICOS); el ítem está interrelacionado con los ítems 6, 11 y 18 de la lista de comprobación. Métodos Protocolo X Este nuevo ítem (5) solicita a los autores a que explique si la revisión tiene un protocolo y en ese caso cómo puede accederse a éste. Métodos Búsqueda X X Aunque comunicar la búsqueda está presente tanto en la lista de comprobación de QUOROM como en la de PRISMA, PRISMA solicita a los autores que proporcionen una descripción completa de al menos una estrategia de búsqueda electrónica (ítem 8). Sin esta información no es posible repetir la búsqueda de los autores. Métodos Evaluación del riesgo de sesgo en los estudios incluidos X X Llamado anteriormente “evaluación de calidad” en QUOROM. Este ítem (12) está vinculado a comunicar esta información en los resultados (ítem 19). Se introduce el nuevo concepto de evaluación a “nivel de resultado”. Métodos Evaluación del riesgo de sesgo entre los estudios X Este nuevo ítem (15) solicita a los autores describir cualquier evaluación de riesgo de sesgo en la revisión, tal como la comunicación selectiva dentro de los estudios incluidos. Este ítem está vinculado a comunicar esta información en los resultados (ítem 22). X Aunque tanto la lista de comprobación de QUOROM como la de PRISMA tratan la sección de discusión, PRISMA dedica tres ítems (24-26) a la discusión. En PRISMA los principales tipos de limitaciones se expresan de manera explícita y se requiere su discusión. X Este nuevo ítem (27) solicita a los autores proporcionar información sobre cualquier fuente de financiación para la revisión sistemática. Discusión Financiación X Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA revisiones sistemáticas, pocos autores informaron de la evaluación de posible sesgo de publicación22, a pesar de que hay una evidencia abrumadora tanto de su existencia28 como de su impacto en los resultados de las revisiones sistemáticas29. Incluso cuando la posibilidad de sesgo de publicación es evaluada, no hay garantía de que los revisores sistemáticos la evalúen o interpreten de manera adecuada30. Aunque la falta de comunicación de este tipo de evaluación no implica necesariamente que no se haya hecho, presentar una evaluación del posible sesgo de publicación probablemente sea un marcador de la minuciosidad de la realización de la revisión sistemática. Se han desarrollado varios métodos para llevar a cabo revisiones sistemáticas sobre una gama más amplia de cuestiones. Por ejemplo, las revisiones sistemáticas son ahora llevadas a cabo para investigar la rentabilidad31, el diagnóstico32 o cuestiones de pronóstico33, las asociaciones genéticas34 y la elaboración de políticas35. Los conceptos generales y los temas cubiertos por PRISMA son relevantes para cualquier revisión sistemática, no sólo aquellas cuyo objetivo es resumir los beneficios y perjuicios de una intervención de salud. Sin embargo, serán necesarias algunas modificaciones de los puntos de la lista o diagrama de flujo en circunstancias particulares. Por ejemplo, evaluar el riesgo de sesgo es un concepto clave, pero los ítems utilizados para evaluar esto en una revisión de diagnóstico se centran probablemente en temas tales como el espectro de pacientes y la verificación del estado de la enfermedad, lo que difiere de las revisiones de intervención. El diagrama de flujo también necesitará ajustes al presentar metaanálisis de datos de pacientes individuales36. Se ha desarrollado un documento explicativo18 para aumentar la utilidad de PRISMA. Para cada ítem de la lista de comprobación, este documento contiene un ejemplo de una buena información, una justificación para su inclusión y la evidencia correspondiente, incluidas las referencias, siempre que sea posible. Creemos que este documento servirá también como un recurso útil para aquellos que enseñan los métodos de revisión sistemática. Animamos a las revistas a incluir una referencia al documento explicativo en sus Instrucciones para autores. Al igual que cualquier empeño basado en la evidencia, PRISMA es un documento vivo. Con este fin, invitamos a los lectores a comentar la versión revisada, en particular sobre la nueva lista de comprobación y el diagrama de flujo, a través del sitio Web de PRISMA. Utilizaremos dicha información para informar sobre el desarrollo continuo de PRISMA. 179 INFORMACIÓN DE APOYO Figura S1: Flujo de la información a través de las diferentes fases de una revisión sistemática (documento descargable de plantilla reutilizable para investigadores). Se encuentra en: • Versión Inglesa: DOI: 10.1371/journal.pmed.1000097. s001 (0,08 MB DOC). • Versión española: http://renhyd.org/index.php/renhyd/ article/downloadSuppFile/114/39 Texto S1: Lista de comprobación para incluir al realizar una revisión sistemática o metaanálisis (documento descargable de plantilla reutilizable para investigadores). Se encuentra en: • Versión Inglesa: DOI: 10.1371/journal.pmed.1000097. s002 (0.04 MB DOC). • Versión española: http://renhyd.org/index.php/renhyd/ article/downloadSuppFile/114/40 RECONOCIMIENTOS Las siguientes personas contribuyeron en la Declaración PRISMA: Doug Altman, DSc, Centre for Statistics in Medicine (Oxford, Reino Unido); Gerd Antes, PhD, University Hospital Freiburg (Friburgo, Alemania); David Atkins, MD, MPH, Health Services Research and Development Service, Veterans Health Administration (Washington, D. C., Estados Unidos); Virginia Barbour, MRCP, DPhil, PLoS Medicine (Cambridge, Reino Unido); Nick Barrow-man, PhD, Children’s Hospital of Eastern Ontario (Ottawa, Canadá); Jesse A. Berlin, ScD, Johnson & Johnson Pharmaceutical Research and Development (Titusville, Nueva Jersey, Estados Unidos); Jocalyn Clark, PhD, PLoS Medicine (BMJ, Londres, Reino Unido); Mike Clarke, PhD, UK Cochrane Centre (Oxford, Reino Unido) y School of Nursing and Midwifery, Trinity College (Dublín, Irlanda); Deborah Cook, MD, Departments of Medicine, Clinical Epidemiology and Biostatistics, McMaster University (Hamilton, Canadá); Roberto D’Amico, PhD, Università di Modena e Reggio Emilia (Módena, Italia) y Centro Cochrane Italiano, Istituto Ricerche Farmacologiche Mario Negri (Milan, Italia); Jonathan J. Deeks, PhD, University of Birmingham (Birmingham, Reino Unido); P. J. Devereaux, MD, PhD, Departments of Medicine, Clinical Epidemiology and Biostatistics, McMaster University (Hamilton, Canadá); Kay Dickersin, PhD, Johns Hopkins Bloomberg School of Public Health (Baltimore, Maryland, Estados Unidos); Matthias Egger, MD, Department of Social and Preventive Medicine, University of Bern (Berna, Suiza); Edzard Ernst, MD, PhD, FRCP, FRCP(Edin), Peninsula Medical School (Exeter, Reino Unido); Peter C. Gøtzsche, MD, MSc, The Nordic Cochrane Centre (Copenhague, 180 Rev Esp Nutr Hum Diet. 2014; 18(3): 172 - 181 Dinamarca); Jeremy Grim- shaw, MBChB, PhD, FRCFP, Ottawa Hospital Research Institute (Ottawa, Canadá); Gordon Guyatt, MD, Departments of Medicine, Clinical Epidemiology and Biostatistics, McMaster University (Hamilton, Canadá); Julian Higgins, PhD, MRC Biostatistics Unit (Cambridge, Reino Unido); John P. A. Ioannidis, MD, University of Ioannina Campus (Ioánnina, Grecia); Jos Kleijnen, MD, PhD, Kleijnen Systematic Reviews Ltd (York, Reino Unido) y School for Public Health and Primary Care (CAPHRI), University of Maastricht (Maastricht, Holanda); Tom Lang, MA, Tom Lang Communications and Training (Davis, California, Estados Unidos); Alessandro Liberati, MD, Università di Modena e Reggio Emilia (Módena, Italia) y Centro Cochrane Italiano, Istituto Ricerche Farmacologiche Mario Negri (Milán, Italia); Nicola Magrini, MD, NHS Centre for the Evaluation of the Effectiveness of Health Care – CeVEAS (Módena, Italia); David McNamee, PhD, The Lancet (Londres, Reino Unido); Lorenzo Moja, MD, MSc, Centro Cochrane Italiano, Istituto Ricerche Farmacologiche Mario Negri (Milán, Italia); David Moher, PhD, Ottawa Methods Centre, Ottawa Hospital Research Institute (Ottawa, Canadá); Cynthia Mulrow, MD, MSc, Annals of Internal Medicine (Filadelfia, Pensilvania, Estados Unidos); Maryann Napoli, Center for Medical Consumers (Nueva York, Nueva York, Estados Unidos); Andy Oxman, MD, Norwegian Health Services Research Centre (Oslo, Noruega); Ba’ Pham, MMath, Toronto Health Economics and Technology Assessment Collaborative (Toronto, Canadá) (en el momento de la primera reunión del grupo, GlaxoSmithKline, Canadá, Mississauga, Canadá); Drummond Rennie, MD, FRCP, FACP, University of California San Francisco (San Francisco, California, Estados Unidos); Margaret Sampson, MLIS, Children’s Hospital of Eastern Ontario (Ottawa, Canadá); Kenneth F. Schulz, PhD, MBA, Family Health International (Durham, Carolina del Norte, Estados Unidos); Paul G. Shekelle, MD, PhD, Southern California Evidence Based Practice Center (Santa Mónica, California, Estados Unidos); Jennifer Tetzlaff, BSc, Ottawa Methods Centre, Ottawa Hospital Research Institute (Ottawa, Canadá); David Tovey, FRCGP, The Cochrane Library, Cochrane Collaboration (Oxford, Reino Unido) (en el momento de la primera reunión del grupo, BMJ, Londres, Reino Unido); Peter Tugwell, MD, MSc, FRCPC, Institute of Population Health, University of Ottawa (Ottawa, Canadá). CONTRIBUCIONES DE AUTOR • Criterios del ICMJE para la autoría, leídos y conocidos: DM AL JT DGA. • Redacción del primer borrador del documento: DM AL DGA. • Contribuyeron a la redacción del documento: DM AL JT DGA. • Participaron regularmente en conferencias telefónicas, se encargaron de asegurar fondos, planearon la reunión, participaron en la reunión y redactaron el manuscrito: DM AL DGA. Moher D, et al. • Participaron en la identificación de la base de evidencia para PRISMA, mejorando la lista de comprobación y redactando el manuscrito: JT. • Aceptan las recomendaciones: DM AL JT DGA. CONFLICTO DE INTERESES Los autores declaran no tener ningún conflicto de interés. BIBLIOGRAFÍA 1. Oxman AD, Cook DJ, Guyatt GH. Users’ guides to the medical literature. VI. How to use an overview. EvidenceBased Medicine Working Group. JAMA J Am Med Assoc. 1994; 272: 1367–71. 2. Swingler GH, Volmink J, Ioannidis JPA. Number of published systematic reviews and global burden of disease: database analysis. BMJ. 2003; 327: 1083–4. 3. Canadian Institutes of Health Research. Randomized controlled trials registration/application checklist (12/2006) [portal en internet]. 2006 [citado 19 de mayo de 2009]. Disponible en: http://www.cihr-irsc. gc.ca/e/documents/rct_reg_e.pdf 4. Young C, Horton R. Putting clinical trials into context. Lancet. 2005; 366: 107–8. 5. Mulrow CD. The medical review article: state of the science. Ann Intern Med. 1987; 106: 485–8. 6. Sacks HS, Berrier J, Reitman D, Ancona-Berk VA, Chalmers TC. Meta-analyses of randomized controlled trials. N Engl J Med. 1987; 316: 450–5. 7. Sacks HS, Reitman D, Pagano D, Kupelnick B. Metaanalysis: an update. Mt Sinai J Med N Y. 1996; 63: 216– 24. 8. Moher D, Cook DJ, Eastwood S, Olkin I, Rennie D, Stroup DF. Improving the quality of reports of meta-analyses of randomised controlled trials: the QUOROM statement. Quality of Reporting of Meta-analyses. Lancet. 1999; 354: 1896–900. 9. Green S, Higgins J. Glossary. Cochrane handbook for systematic reviews of interventions 4.2.5. The Cochrane Collaboration [portal en internet]. 2005 [citado 19 de mayo de 2009]. Disponible en: http://www.cochrane. org/resources/glossary.htm 10. Strech D, Tilburt J. Value judgments in the analysis and synthesis of evidence. J Clin Epidemiol. 2008; 61: 521–4. 11. Moher D, Tsertsvadze A. Systematic reviews: when is an update an update? Lancet. 2006; 367: 881–3. 12. University of York. Centre for Reviews and Dissemination [portal en internet]. 2009 [citado 19 de mayo de 2009]. Disponible en: http://www.york.ac.uk/inst/crd/. 13. The Joanna Briggs Institute. Protocols & work in progress [portal en internet]. 2008 [citado 19 de mayo de 2009]. Disponible en: http://www.joannabriggs.edu. au/pubs/systematic_reviews_prot.php. 14. De Angelis C, Drazen JM, Frizelle FA, Haug C, Hoey J, Horton R, et al. Clinical trial registration: a statement from the International Committee of Medical Journal Editors. CMAJ Can Med Assoc J J Assoc Medicale Can. 2004; 171: 606–7. Ítems de referencia para publicar Revisiones Sistemáticas y Metaanálisis: La Declaración PRISMA 15. Whittington CJ, Kendall T, Fonagy P, Cottrell D, Cotgrove A, Boddington E. Selective serotonin reuptake inhibitors in childhood depression: systematic review of published versus unpublished data. Lancet. 2004; 363: 1341–5. 16. Bagshaw SM, McAlister FA, Manns BJ, Ghali WA. Acetylcysteine in the prevention of contrast-induced nephropathy: a case study of the pitfalls in the evolution of evidence. Arch Intern Med. 2006; 166: 161–6. 17. Biondi-Zoccai GGL, Lotrionte M, Abbate A, Testa L, Remigi E, Burzotta F, et al. Compliance with QUOROM and quality of reporting of overlapping meta-analyses on the role of acetylcysteine in the prevention of contrast associated nephropathy: case study. BMJ. 2006; 332: 202–9. 18. Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gøtzsche PC, Ioannidis JPA, et al. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate health care interventions: explanation and elaboration. PLoS Med. 2009;6:e1000100. 19. Altman DG, Schulz KF, Moher D, Egger M, Davidoff F, Elbourne D, et al. The revised CONSORT statement for reporting randomized trials: explanation and elaboration. Ann Intern Med. 2001; 134: 663–94. 20. Bossuyt PM, Reitsma JB, Bruns DE, Gatsonis CA, Glasziou PP, Irwig LM, et al. The STARD statement for reporting studies of diagnostic accuracy: explanation and elaboration. Ann Intern Med. 2003; 138: W1–12. 21. Vandenbroucke JP, von Elm E, Altman DG, Gøtzsche PC, Mulrow CD, Pocock SJ, et al. Strengthening the Reporting of Observational Studies in Epidemiology (STROBE): explanation and elaboration. Ann Intern Med. 2007; 147: W163–194. 22. Moher D, Tetzlaff J, Tricco AC, Sampson M, Altman DG. Epidemiology and reporting characteristics of systematic reviews. PLoS Med. 2007; 4: e78. 23. Bhandari M, Morrow F, Kulkarni AV, Tornetta P. Metaanalyses in orthopaedic surgery. A systematic review of their methodologies. J Bone Joint Surg Am. 2001; 83-A: 15–24. 24. Kelly KD, Travers A, Dorgan M, Slater L, Rowe BH. Evaluating the quality of systematic reviews in the emergency medicine literature. Ann Emerg Med. 2001; 38: 518–26. 25. Richards D. The quality of systematic reviews in dentistry. Evid Based Dent. 2004; 5: 17. 26. Choi PT, Halpern SH, Malik N, Jadad AR, Tramèr MR, Walder B. Examining the evidence in anesthesia literature: a critical appraisal of systematic reviews. Anesth Analg. 2001; 92: 700–9. 27. Delaney A, Bagshaw SM, Ferland A, Manns B, Laupland KB, Doig CJ. A systematic evaluation of the quality of meta-analyses in the critical care literature. Crit Care Lond Engl. 2005; 9: R575–582. 28. Dickersin K. Publication bias: Recognizing the problem, understanding its origins and scope, and preventing harm. En: Rothstein HR, Sutton AJ, Borenstein M. Publication Bias in Meta-Analysis: Prevention, 29. 30. 31. 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. 42. 181 Assessment and Adjustments. 1 edition. Chichester, England ; Hoboken, NJ: Wiley; 2005. p. 11-33. Utton AJ. Evidence concerning the consequences of publication and related biases. En: Rothstein HR, Sutton AJ, Borenstein M. Publication Bias in Meta-Analysis: Prevention, Assessment and Adjustments. 1 edition. Chichester, England; Hoboken, NJ: Wiley; 2005. p. 175-92. Lau J, Ioannidis JPA, Terrin N, Schmid CH, Olkin I. The case of the misleading funnel plot. BMJ. 2006; 333: 597–600. Ladabaum U, Chopra CL, Huang G, Scheiman JM, Chernew ME, Fendrick AM. Aspirin as an adjunct to screening for prevention of sporadic colorectal cancer. A cost-effectiveness analysis. Ann Intern Med. 2001; 135: 769–81. Deeks JJ. Systematic reviews in health care: Systematic reviews of evaluations of diagnostic and screening tests. BMJ. 2001; 323: 157–62. Altman DG. Systematic reviews of evaluations of prognostic variables. BMJ. 2001; 323: 224–8. Ioannidis JP, Ntzani EE, Trikalinos TA, ContopoulosIoannidis DG. Replication validity of genetic association studies. Nat Genet. 2001; 29: 306–9. Lavis J, Davies H, Oxman A, Denis J-L, Golden-Biddle K, Ferlie E. Towards systematic reviews that inform health care management and policy-making. J Health Serv Res Policy. 2005; 10 Suppl 1: 35–48. Stewart LA, Clarke MJ. Practical methodology of metaanalyses (overviews) using updated individual patient data. Cochrane Working Group. Stat Med. 1995; 14: 2057–79. Moja LP, Telaro E, D’Amico R, Moschetti I, Coe L, Liberati A. Assessment of methodological quality of primary studies by systematic reviews: results of the metaquality cross sectional study. BMJ. 2005; 330: 1053. Guyatt GH, Oxman AD, Vist GE, Kunz R, FalckYtter Y, Alonso-Coello P, et al. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 2008; 336: 924–6. Schünemann HJ, Jaeschke R, Cook DJ, Bria WF, El-Solh AA, Ernst A, et al. An official ATS statement: grading the quality of evidence and strength of recommendations in ATS guidelines and recommendations. Am J Respir Crit Care Med. 2006; 174: 605–14. Chan A-W, Hróbjartsson A, Haahr MT, Gøtzsche PC, Altman DG. Empirical evidence for selective reporting of outcomes in randomized trials: comparison of protocols to published articles. JAMA J Am Med Assoc. 2004; 291: 2457–65. Chan A-W, Krleza-Jerić K, Schmid I, Altman DG. Outcome reporting bias in randomized trials funded by the Canadian Institutes of Health Research. CMAJ Can Med Assoc J J Assoc Medicale Can. 2004; 171: 735–40. Silagy CA, Middleton P, Hopewell S. Publishing protocols of systematic reviews: comparing what was done to what was planned. JAMA J Am Med Assoc. 2002; 287: 2831–4. C M Y CM MY CY CMY K