Enfermedad ácido - péptica en la infancia
Anuncio

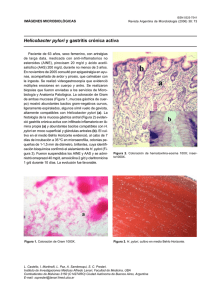
Enfermedad ácido-péptica E n f e r m e d a d á c i d o - p é p t i c a en la infancia e n l a i n f a n c i a Carolina Uribe Garay, MD Gastroenteróloga pediatra, Universidad El Bosque Hospital Federico Lleras Acosta (Ibagué) Definición La enfermedad ácido-péptica (EAP) es un trastorno inflamatorio crónico de la mucosa gástrica y/o duodenal; es una causa importante de dolor abdominal en pediatría; y se puede expresar de diferentes formas, produciendo cuadros clínicos que van desde el paciente sintomático con endoscopia normal o con gastritis moderada al paciente con sangrado por úlcera péptica. Las causas de la EAP pueden ser primarias o secundarias: La forma primaria ocurre por pérdida del tejido por exposición a altos niveles de ácido y pepsina; su evolución es crónica y las úlceras se localizan más frecuentemente en el duodeno. La causa principal es el Helicobacter pylori. La forma secundaria se da en presencia de factores ulcerogénicos identificables, diferentes al H. pylori. Es de carácter agudo y las úlceras son de localización gástrica principalmente. Con respecto a los medicamentos, por ejemplo, la aspirina y los antiinflamatorios no esteroideos, así como causan lesión directa de la mucosa gástrica, por vía parenteral también producen los mismos efectos al alterar los mecanismos protectores por disminución en la secreción de bicarbonato, produciendo daño microvascular y retraso en la cicatrización del epitelio. Otras drogas que pueden producir lesiones gástricas son el ácido valpróico, la dexametasona, agentes quimioterapéuticos, cloruro potásico, hierro, etc. La producción excesiva de ácido puede ser secundaria a estrés, infección (citomegalovirus, enfermedad de Menetrier, influenza A, herpes simple, Epstein-Barr, micoplasma, Giardia lamblia, candidiasis o anisakiasis, etc.), autoinmune (enfermedad de Crohn, enfermedad celíaca, enfermedades del colágeno, púrpura de Henoch-Schonlein, anemia perniciosa, enfermedades granulomatosas, enfermedad injerto contra huésped), alergia (gastritis eosinofílica), prolapso (síndrome de Mallory-Weis), metabólica (gastropatía urémica, hipertensión portal, intestino corto, hiperparatiroidismo), traumática (ingesta de cáusticos) o gastropatía secundaria al uso de inhibidores de la bomba de protones, reflujo biliar, radiación o por ejercicio. Epidemiología Es una patología relativamente rara si se compara con los adultos; se han reportado tasas CCAP Volumen 13 Número 3 Precop 13-3.indb 37 37 19/08/14 23:42 Enfermedad ácido-péptica en la infancia de incidencia de 4,4 por 10.000 niños, con una frecuencia del 3 al 6% en aquellos que han sido llevados a endoscopia digestiva superior. La progresión de la EAP en la actualidad se relaciona probablemente con las modificaciones en la epidemiologia de la infección por H. pylori, que es una de las más difundidas alrededor del mundo, existiendo áreas de alto riesgo, como países en desarrollo (África, Centro y Suramérica), y áreas de bajo riesgo, como Europa y Norteamérica. En la población pediátrica, el H. pylori puede dar lugar a una gastritis crónica y, en menor proporción, a úlcera gástrica y duodenal. En países desarrollados, su infección es rara en el primer año, baja en la infancia y aumenta con la edad; mientras que, en países en vías de desarrollo, la prevalencia es alta desde el final del primer año de vida, y puede afectar a casi toda la población al final de la adolescencia. La vía de transmisión puede ser personapersona (mayor incidencia en niños cuya madre o padre están infectados); fecal-oral (mayor incidencia en países subdesarrollados); oraloral (el H. pylori se ha aislado de saliva, placa dental, sugiriendo a la cavidad bucal como un reservorio natural). Los factores genéticos también desempeñan un papel importante en la adquisición de la infección. Estudios en gemelos idénticos han demostrado tasas de seroprevalencia similares aun viviendo en circunstancias socioeconómicas diferentes. La incidencia es dos veces mayor en el género masculino, sin embargo, en lactantes y preescolares no se han hallado diferencias. Fisiopatología La inflamación de la mucosa gástrica y duodenal resulta del desequilibrio entre factores agresores y protectores, dependiendo de este la intensidad de la gastritis, y, en casos graves, la progresión a ulceración de la mucosa. Los factores defensores son la capa de moco (constituida por glicoproteínas, bicarbonato y prostaglandinas), que protege a las células epiteliales del ácido clorhídrico y de la pepsina; la barrera gástrica mucosa (capa epitelial, tejido submucoso, microcirculación y uniones intercelulares); y la secreción de bicarbonato, que produce una disminución de la acidez bajo la capa de moco. Las prostaglandinas defienden la mucosa inhibiendo directamente la secreción ácida a nivel de las células parietales, aumentando la producción de bicarbonato y moco, y mejorando el flujo sanguíneo de la mucosa. Los factores agresores mejor conocidos son el ácido gástrico, la pepsina, las sales biliares, una alteración vascular que disminuya la microvasculatura, estrés, sustancias gastrolesivas, como el alcohol, drogas, antiinflamatorios no esteroideos, cigarrillo e infecciones como por H. pylori, CMV. El ácido clorhídrico se produce en las células parietales u oxínticas del cuerpo y fondo gástrico como respuesta a una serie de estímulos. En la fase cefálica de la digestión, se estimula el nervio vago liberándose acetilcolina; durante la fase gástrica, la distensión del estómago por el bolo, el aumento del pH > 3 y algunos aminoácidos (inicio de la digestión de proteínas) hacen que se libere gastrina (células G del antro); y, durante la fase intestinal, la digestión protéica en curso libera más gastrina. La gastrina y la acetilcolina estimulan las células enterocromafines de la lámina propia, y, de esta manera, se induce la producción de histamina en zonas próximas a las células parietales, favoreciendo la producción de ácido (mecanismo paracrino). El final de la producción de ácido en la célula parietal, independiente de cuál sea su estímulo, es la bomba de protones (H+/K+ ATPasa), la cual cataliza el intercambio de hidrogeniones 38 Precop SCP Precop 13-3.indb 38 19/08/14 23:42 Carolina Uribe Garay a la luz del canalículo secretorio a cambio de la entrada de iones de potasio. Esta salida de hidrogeniones permite que se acumulen en la célula iones hidroxilo, que, por medio de la anhidrasa carbónica, se transforman en bicarbonato. El bicarbonato pasa al torrente sanguíneo y es la fuerza que dirige la entrada de cloro a la célula y luego a la luz gástrica, donde se une a los hidrogeniones para formar ácido clorhídrico (figura 1). El H. pylori es una bacteria Gram negativa, la primoinfección se adquiere en la infancia, dando lugar a una gastritis aguda que cursa con hipoclorhidria y un período transitorio de síntomas dispépticos. Después de un intervalo de semanas, se desarrolla una gastritis crónica, con o sin infiltrado de neutrófilos, que es de predominio antral. En la mayoría de los pacientes, la acidez gástrica retorna a lo normal. La evolución posterior depende de factores de la bacteria y del huésped. Figura 1. Fisiología de la secreción gástrica En el recién nacido a término, la acidificación gástrica se produce de inmediato después del nacimiento, aumentando durante los primeros meses de vida, independiente de la edad de gestación, y alcanzando los niveles del adulto a los 4-6 meses de edad. Fuente: adaptada de Walker Pediatric Gastroenterology 2008;29:491-504. CCAP Volumen 13 Número 3 Precop 13-3.indb 39 39 19/08/14 23:42 Enfermedad ácido-péptica en la infancia Mecanismos relacionados con el H. pylori Descrito en 1982 por los investigadores australianos Barry Marshall y Robert Warren, el H. pylori coloniza solo la mucosa gástrica, donde quiera que pueda estar presente: en el estómago o en áreas heterópicas, como esófago de Barrett o metaplasia gástrica en el duodeno. Induce inflamación mediante dos mecanismos diferentes, toxicidad directa mediada por la secreción de toxinas específicas y otros factores agresores; y toxicidad mediada inmunológicamente secundaria a estimulación de la inmunidad innata y adaptativa del huésped (figura 2). La mucosa gástrica es relativamente resistente a la infección bacteriana. El principal mecanismo protector es la actividad bactericida del ácido gástrico. Sin embargo, el H. pylori ha desarrollado algunos mecanismos para evadir esta protección y permitir la colonización de la mucosa: producción de ureasa y motilidad. Figura 2. Mecanismos de toxicidad inducidos por el H. pylori La actividad de la ureasa está mediada por un único canal de urea dependiente de pH, Urei, el cual funciona a bajo pH y permite el flujo de urea seguido de la hidrólisis a CO2 y amonio, equilibrando las condiciones ácidas cercanas a la bacteria. Fuente: tomada de Guandalini S. Helicobacter pylori gastritis and peptic ulcer disease. In: Textbook of pediatric gastroenterology and nutrition. 2004. p. 73-90. 40 Precop SCP Precop 13-3.indb 40 19/08/14 23:42 Carolina Uribe Garay Aproximadamente la mitad de las variantes genómicas del H. pylori son capaces de producir citotoxinas termolábiles llamadas Vac-A, que producen daño epitelial por acción directa vacuolizante en las células epiteliales e inducen liberación de citocromo C de la mitocondria y apoptosis. La toxina se inserta en la membrana de la célula epitelial, formando un canal por el que el bicarbonato y los aniones orgánicos alcanzan la bacteria. Las cepas Vac-A positivas se aíslan en el 60% de los pacientes con EAP y solo en el 30% de los pacientes con gastritis. Del 65 al 80% de las cepas de H. pylori tienen una región cromosómica llamada Cag-PAI, la cual codifica la proteína Cag-A en la célula huésped. A este nivel celular, la respuesta proliferativa y la producción de citoquinas es inducida. Las cepas Cag-A positivas son aisladas usualmente del 80 al 100% de los pacientes con lesiones pépticas severas y en el 60 al 75% de los pacientes con formas moderadas de enfermedad. La segunda vía de lesión gástrica es secundaria a la activación de la respuesta inmune. Esta respuesta inflamatoria es liderada por la unión de bacterias a células epiteliales, seguida por el reclutamiento de neutrófilos, macrófagos, linfocitos T y B y células plasmáticas. La respuesta inmune sistémica y de la mucosa es desencadenada por la infección, que no lleva a erradicación pero sí contribuye a mayor daño. Algunos pacientes producen autoanticuerpos contra la bomba H+/K+ ATPasa de las células gástricas parietales, lo cual se ha relacionado con atrofia gástrica. Adicionalmente, el H. pylori desempeña un papel ulcerogénico al interferir con la secreción de ácido y pepsina. La erradicación usualmente normaliza la secreción de pepsinógeno y de gastrina, así como la hiperplasia de células G y D. Manifestaciones clínicas El dolor epigástrico recurrente es el síntoma característico de la EAP, en general puede mejorar con la comida o con antiácidos, y, en algunos casos, se asocia con sensación de plenitud. En niños mayores de 10 años, los síntomas son similares a los del adulto, pero, en el niño pequeño, que es incapaz de localizar el dolor, puede manifestarse con anorexia e irritabilidad, en especial durante las comidas, e, incluso, puede presentar hemorragia de vías digestivas. Los síntomas suelen ser episódicos, repitiéndose cíclicamente con períodos de remisión de semanas o meses y recaídas. En los niños con úlcera péptica, se ha descrito que, en el episodio inicial, el 90% manifiestan dolor abdominal; el 37%, melenas; el 10%, vómito; y el 5%, hematemesis; en el 7% de los casos, el dolor abdominal interrumpe el sueño y esto ocurre en el 60% de los pacientes con úlcera péptica. Siempre se deben tener en cuenta los síntomas de alarma en la historia clínica, como pérdida de peso, presencia de sangre en la deposición, vómitos significativos, dolor nocturno que interrumpe el sueño y la historia familiar de EAP. La infección se ha relacionado con talla baja, retraso puberal en niñas preadolescentes; también, con urticaria crónica y púrpura trombocitopénica idiopática. Tanto en niños como en adultos infectados por H. pylori se ha detectado una mayor prevalencia de anemia ferropénica, es por eso por lo que, en pacientes con anemia de causa desconocida y refractaria al tratamiento, se debe descartar. CCAP Volumen 13 Número 3 Precop 13-3.indb 41 41 19/08/14 23:42 Enfermedad ácido-péptica en la infancia Diagnóstico En la valoración del paciente con dispepsia, es importante realizar una adecuada historia clínica con una cuidadosa anamnesis alimentaria. Se debe interrogar la relación de la sintomatología con medicamentos que inhiben la secreción ácida. El diagnóstico clínico de EAP se hace con la presencia de dos criterios mayores o un criterio mayor y dos menores o cuatro criterios menores (tabla 1). Tabla 1. Criterios diagnósticos de enfermedad ácido-péptica Criterios mayores Vómito recurrente (por lo menos tres veces al mes) Dolor abdominal en epigastrio Criterios menores Dolor abdominal que interrumpe el sueño La decisión de efectuar una endoscopia depende de la frecuencia e intensidad de los síntomas, está indicada siempre en casos de sangrado digestivo, disfagia, rechazo completo de la alimentación y vómitos persistentes; las alteraciones más frecuentes son: mucosa eritematosa, nodularidad, engrosamiento de los pliegues gástricos, erosión y/o úlcera. Se deben tomar biopsias de la lesión y, aun cuando los hallazgos endoscópicos sean normales, se recomienda tomar siempre biopsias del antro y cuerpo gástrico. Los hallazgos endoscópicos pueden ser sugestivos de inflamación y/o etiología específica, pero la confirmación y el diagnóstico definitivo dependen del examen histológico. Diagnóstico de H. pylori El diagnóstico del H. pylori se basa en la demostración de este, ya sea por métodos directos (invasivos) o no invasivos o indirectos (tabla 2). Sensación de ardor retroesternal Pirosis Dolor abdominal mesogastrio Relación de síntomas con la alimentación (inapetencia, pérdida de peso) Náuseas Sensación de saciedad temprana Historia familiar de EAP o síndrome de intestino irritable Fuente: Walker Pediatric Gastroenterology 2008;29:491504. El examen físico es poco revelador, y el dolor a la palpación en epigastrio puede relacionarse o no con la existencia de patología. De acuerdo con los síntomas clínicos y con el examen físico, se llevarán a cabo exámenes dirigidos a descartar entidades que se constituyen en el diagnóstico diferencial de la dispepsia, como el tránsito intestinal, la ecografía abdominal, la pHmetría intraesofágica de 24 horas y/o estudios de motilidad intestinal, test de infusión de calcio o de secretina. Tratamiento El objetivo del tratamiento es disminuir los factores agresores y mejorar los protectores; para esto, se emplean medicamentos cuyo uso debe estar avalado en pediatría. Siempre se debe evaluar la necesidad o no de tratamiento, ya que la medicación no es libre de efectos secundarios y tampoco está indicada una terapia indiscriminada a todos los pacientes (tabla 3). Los antiácidos se pueden administrar en niños de cualquier edad, se usan para el alivio temporal de los síntomas. Estos fármacos combinan sales de aluminio y magnesio para disminuir los efectos secundarios de estreñimiento y diarrea, respectivamente, que producen estas sustancias. De los antagonistas de los receptores H2, el más utilizado es la ranitidina, que compite con la acción de la histamina de forma selectiva 42 Precop SCP Precop 13-3.indb 42 19/08/14 23:42 Carolina Uribe Garay y reversible. Su principal inconveniente es la taquifilaxia con el uso prolongado. Los inhibidores de la bomba de protones (IBP) actúan inhibiendo de forma irreversible la vía final común de la formación del ácido. Son los más potentes y no generan tolerancia. Su acción depende de la actividad de las bombas de protones, es por esto por lo que se indican 30 minutos antes del desayuno. De estos, los aprobados en pediatría son el omeprazol, pantoprazol, lansoprazol y esomeprazol. En los niños que generalmente no son capaces de ingerir la cápsula, se recomienda abrirla y administrar los gránulos sin masticar en un vehículo ácido, como yogurt o jugo de fruta. De otra forma, la cubierta se disuelve y se inactiva. Actualmente existen presentaciones pediátricas que facilitan la posología, por ejemplo, en forma de comprimidos gastrorresitentes (multiple unit pellet system, MUPS) o sobres que se pueden disolver en agua o jugos de fruta. Tabla 2. Técnicas para el estudio del H. pylori Test Sensibilidad (%) Especificidad (%) Técnicas no invasivas El test del aliento Se basa en la capacidad de la bacteria de producir ureasa, la enzima que hidroliza la urea y libera CO2 marcado que se excreta en la respiración. 95-100 > 95 Serología En suero, saliva y orina. Uso limitado. La disminución de los títulos de anticuerpos posterior a la erradicación es lenta y varía entre individuos. 85 79 PCR fecal Puede arrojar falsos positivos después del tratamiento. El DNA persiste en materia fecal hasta 4-8 semanas después de la erradicación. 60 100 HpSA Se prefiere realizar anticuerpos monoclonales. Sensibilidad disminuida por IBP, antibióticos, bismuto. Faltan estudios que validen su uso en la población a nivel general. 93 98 > 95 100 93-97 > 95 70-80 100 Técnicas invasivas Endoscopia digestiva alta + biopsia Es el método más sensible y específico para el diagnóstico de infección por H. pylori Test rápido de ureasa Cultivo La Sociedad Norteamericana de Gastroenterología, Hepatología y Nutrición Pediátrica (NASPGHAN), así como la Europea (ESPGHAN), recomiendan como herramienta para el diagnóstico definitivo de H. pylori la biopsia realizada por endoscopia. El papel de los métodos no invasivos se reserva para el seguimiento y la demostración de erradicación. Fuente: adaptada de Bishop WP. Pediatric practice gastroenterol ogy. New York: McGraw-Hill Professional; 2010. El uso prolongado de IBP puede causar hiperplasia de células parietales, que se resuelve a las semanas de suspender el tratamiento; no se han descrito casos de atrofia gástrica secundaria. Su uso está aprobado en niños mayores de un año. Los agentes citoprotectores, como el sucralfato, tienen como mecanismo de acción formar un gel que se adhiere a las proteínas de la mucosa intestinal lesionada, al mismo tiempo que aumenta el flujo sanguíneo y la producción de moco y CCAP Volumen 13 Número 3 43 Continúa Precop 13-3.indb 43 19/08/14 23:42 Enfermedad ácido-péptica en la infancia bicarbonato. Actúa eficazmente en el esófago, estómago y duodeno. Se debe evitar su ingesta con leche y antiácidos, ya que su unión a ellos neutraliza el efecto. Su administración puede alterar la absorción de otros fármacos (ranitidina, fenitoína, ciprofloxacina, digoxina) y su posología debe ser con el estómago vacío. Están contraindicados en niños con insuficiencia suprarrenal. Tabla 3. Medicamentos utilizados en el tratamiento de la EAP Medicamento Dosis Presentación Antagonistas H2 Ranitidina 8-10 mg/kg/día c 12 horas Máximo 150 mg 2 dosis al día Comprimidos 150 y 300 mg Suspensión 15 mg/ml Inhibidores de la bomba de protones Omeprazol** 1 mg/kg/día (0,7-2,2 mg/kg/día) Comprimidos 20 y 40 mg Lansoprazol 15 mg < 30 kg 30 mg > 30 kg Cápsulas y comprimidos 15 y 30 mg Pantoprazol* 0,6-0,9 mg/kg/día máx. 40 mg al día Comprimidos 20 y 40 mg Esomeprazol** 1-11 años: 10 mg < 20 mg 10-20 mg > 20 mg 12-17 años: 20-40 mg Sobres 10 mg Comprimidos gastrorresistentes (MUPS) 20 y 40 mg Agentes citoprotectores Sucralfato 40-80 mg/kg/día Máximo 1 gramo 4 dosis al día Tabletas 1 gramo Sobres 5 ml/1 g * Pantoprazol: tiene pocos estudios en niños ** Omeprazol, esomeprazol: aprobado en niños mayores de un año La elección del tratamiento se debe hacer según las tasas locales de resistencia antibiótica y, en caso de no erradicación, se debe vigilar el cumplimiento de la prescripción, o hacer estudios de resistencias bacterianas (tablas 4, 5, 6). * Pantoprazol: tiene pocos estudios en niños **Omeprazol, esomeprazol: aprobado en niños mayores de un año Fuente: adaptada de Protocolos diagnóstico-terapéuticos de gastroenterología, hepatología y nutrición pediátrica. SEGHNP-AEP; 2010. p. 85-93. Tabla 4. Indicaciones de erradicación del H. pylori • Úlcera péptica (gástrica o duodenal) complicada o no. • Antecedente demostrado de úlcera péptica (gástrica o duodenal). • Linfoma gástrico tipo MALT. • Pacientes gastrectomizados por cáncer gástrico residual. • Antecedente de cáncer gástrico en familiar de primer grado de consanguinidad. Fuente: tomada de Walker Pediatric Gastroenterology 2008;29:491-504. 44 Precop SCP Precop 13-3.indb 44 19/08/14 23:42 Carolina Uribe Garay Tabla 5. Medicamentos de uso frecuente en el tratamiento de la infección por H. pylori en pediatría Medicamento Dosis Dosis máxima Amoxicilina (A) 50 mg/kg en 2 dosis 1 g/12 horas Claritromicina (C) 20 mg/kg en 2 dosis 500 mg/12 horas Metronidazol (M) 20 mg/kg en 2 dosis 500 mg/12 horas Omeprazol (O) 1 mg/kg en 2 dosis 40 mg/12 horas 8 mg/kg en 2 dosis 480 mg/12 horas 50-100 mg en 2 dosis 100 mg/12 horas Bismuto (B) Tetraciclina (T) > 8a Fuente: adaptada de Walker Pediatric Gastroenterology 2008;29:491-504. Tabla 6. Esquemas de tratamiento sugeridos Terapia triple BAM/OAM/OCM Terapia secuencial O+A/O+C+Tn o M Fuente: adaptada de J Pediatr Gastroenterol Nutr 2011; 53(2):230-43. En niños, igual que en los adultos, se recomienda como primera línea de tratamiento erradicador la triple terapia, que asocia dos antibióticos y un antisecretor. La combinación de omeprazol, claritromicina y amoxicilina, que al inicio lograba tasas de erradicación cercanas al 90%, ha dejado de ser la primera línea, debido al aumento en la resistencia antibiótica frente a la claritromicina por el uso frecuente de macrólidos en años recientes. La terapia secuencial es una opción de segunda línea, consiste en dar omeprazol y amoxicilina por cinco días, y luego omeprazol, claritromicina y metronidazol por otros cinco días, con tasas de erradicación cercanas al 90%. Probióticos El uso de Lactobacillus reuteri como tratamiento coadyuvante, junto con la triple terapia, reduce los efectos adversos de la medicación (náuseas, diarrea, alteraciones del gusto) y puede inhibir el crecimiento del H. pylori y su adhesión al epitelio, permitiendo tasas de erradicación más altas. Cirugía En caso de hemorragias severas que no responden a otros tratamientos, perforación y en algunos casos de úlceras recurrentes a pesar de manejo médico. Tabla 7. Complicaciones de la EAP Sangrado digestivo Hematemesis y melenas Perforación Peritonitis (anterior), penetración pancreática (posterior) Estenosis pilórica Úlceras malignas son raras en pediatría Anemia Desnutrición Fuente: adaptada de Bishop WP. Pediatric practice gastroenterology. New York: McGraw-Hill Professional; 2010. Pronóstico a corto y largo plazo En general, la progresión hacia atrofia gástrica, metaplasia intestinal, displasia y cáncer gástrico es rara y no alcanza el 1% de los pacientes infectados por H. pylori. Es un proceso multifactorial que incluye factores del huésped, bacterianos y alimentarios. No se han reportado casos de adenocarcinoma gástrico asociado a H. pylori en pediatría. CCAP Volumen 13 Número 3 Precop 13-3.indb 45 45 19/08/14 23:42 Enfermedad ácido-péptica en la infancia Inmunización profiláctica y terapéutica La vacunación en teoría podría prevenir la infección crónica difusa más frecuente del mundo, evitar morbilidad secundaria en la vida adulta y, de esta manera, reducir la incidencia de cáncer gástrico. Aún se desconoce. Alimentación Se recomienda que la alimentación sea lo más variada posible, balanceada y sin limitaciones que puedan crear déficits nutricionales, de acuerdo con los requerimientos por edad, siempre guiados por el especialista en nutrición. Se limitarán de manera temporal aquellos alimentos que generen molestias, y, una vez controlada la enfermedad, se sugiere progresivamente incluirlos hasta llegar a una alimentación normal; evitar el consumo de aquellos que estimulan la secreción e irritan la mucosa gástrica, como el café, té, chocolate, condimentos, salsas, sal y azúcar en exceso, chicles, gaseosas y paquetes. Lecturas recomendadas 1. Koletzko S, Jones NL, Goodman KJ, Gold B, Rowland M, Cadranel S, et al. Evidence-based guidelines from ESPGHAN and NASPGHAN for Helicobacter pylori infection in children. J Pediatr Gastroenterol Nutr 2011;53(2):230-43. 2. Rowland M, Bourke B, Drumm B. Helicobacter pylori and peptic ulcer disease. Walker Pediatric Gastroenterology 2008;29:491-504. 3. Guandalini S. Helicobacter pylori gastritis and peptic ulcer disease. In: Textbook of pediatric gastroenterology and nutrition. 2004. p. 73-90. 4. Cilleruelo M, Fernández S. Gastritis. Ulcus gástrico y duodenal. En: Protocolos diagnóstico-terapéuticos de gastroenterología, hepatología y nutrición pediátrica. SEGHNP-AEP; 2010. p. 85-93. 5. McJunkin B, Sissoko M, Levien J, Upchurch J, Ahmed A. Dramatic decline in prevalence of Helicobacter pylori and peptic ulcer disease in an endoscopy-referral population. Am J Med 2011;124(3):260-4. 6. Ogata SK, Godoy AP, da Silva Patricio FR, Kawakami E. High Helicobacter pylori resistance to metronidazole and clarithromycin in Brazilian children and adolescents. J Pediatr Gastroenterol Nutr 2013;56(6):645-8. 7. Morrison S, Ngo P, Chiu B. Perforated peptic ulcer in the pediatric population: a case report and literature review. J Ped Surg Case Reports 2013;1:416-9. 8. Edwards MJ, Kollenberg SJ, Brandt ML, Wesson DE, Nuchtern JG, Minifee PK, et al. Surgery for peptic ulcer disease in children in post-histamine2-blocker era. J Pediatr Surg 2005;40(5):850-4. 46 Precop SCP Precop 13-3.indb 46 19/08/14 23:42 examen consultado Carolina Uribe Garay 16. De los siguientes enunciados, cuál no corresponde a un criterio de erradicación del H. pylori en pediatría: A. antecedente de cáncer gástrico en familiar de primer grado de consanguinidad B. linfoma gástrico tipo MALT C. antecedente demostrado de úlcera péptica (gástrica o duodenal) D. úlcera péptica (gástrica o duodenal) complicada o no D. ninguno de los anteriores 17. Con respecto a uso de inhibidores de la bomba de protones, es cierto, excepto: A. su uso está aprobado en pediatría en todas las edades B. su utilización crónica puede causar hipergastrinemia C. su acción depende de la actividad de la bomba de protones, es por esto por lo que se indican en ayunas D. faltan estudios que indiquen el uso de pantoprazol en pediatría E. no generan taquifilaxia 18. El gold standard en el diagnóstico del H. pylori lo constituye: A. el test de hidrógeno espirado con carbono 13 B. los anticuerpos monoclonales en materia fecal, HpSA C. la endoscopia digestiva alta + biopsia D. la endoscopia digestiva alta + test rápido de ureasa E. la endoscopia digestiva alta + cultivo CCAP Volumen 13 Número 3 Precop 13-3.indb 47 47 19/08/14 23:42 examen consultado Enfermedad ácido-péptica en la infancia 19. De las siguientes técnicas, cuál se recomienda realizar para confirmar erradicación del H. pylori: A. serología en saliva B. IgM e IgG para H. pylori en sangre C. serología para H. pylori en orina D. test de aliento E. PCR fecal 20. ¿Los siguientes enunciados son falsos (F) o verdaderos (V)? A. en el manejo nutricional de la EAP, se debe hacer restricción de lácteos, y fibra de la dieta, ya que su consumo aumenta la sintomatología B. la inmunización profiláctica para el H. pylori está incluida en el esquema de vacunación (PAI) para todos los niños en Colombia C. la pubertad precoz y la talla baja son complicación de la EAP D. los antiácidos se pueden administrar en niños de cualquier edad, solo sirven para el alivio temporal de los síntomas E. en la endoscopia digestiva alta, la toma de biopsia para cultivo tiene una sensibilidad del 70% y una especificidad del 100%, y se recomienda su realización en casos de falla terapéutica 48 Precop SCP Precop 13-3.indb 48 19/08/14 23:42