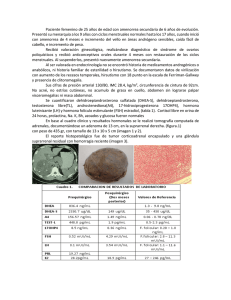
HIRSUTISMO El hirsutismo, es una afección propia
Anuncio

HIRSUTISMO El hirsutismo, es una afección propia de la mujer, donde lo que se produce es un exceso de pelo terminal grueso distribuido según un patrón típicamente masculino. Existen dos tipos de pelo en el organismo, uno de ellos es el vello (débil, sin médula, poco pigmentado y corto) y el otro es el pelo terminal, duro, grueso y pigmentado. El hirsutismo es el desarrollo excesivo de pelo terminal, estimulado por la producción de andrógenos, apareciendo en localizaciones donde habitualmente no existe, o si existe, lo hace en mínima cantidad (cara, zona intermamaria, zona periareolar, línea alba, parte baja de la espalda, glúteos y muslos). Casi siempre se asocia a signos de hiperandrogenismo (acné, seborrea, etc) Es importante diferenciarlo de la hipertricosis, donde lo que se produce es un excesivo crecimiento de pelo, vello, no dependiente de andrógenos, y que habitualmente es idiopática aunque puede estar producida por fármacos (minoxidilo, fenitoína, diazóxido, etc.); así como de la virilización, que es la expresión máxima de hiperandrogenismo, conllevando signos inequívocos de masculinización como clitoromegalia, voz ronca, aumento de masa muscular, incremento de la libido, recesión de la línea de implantación del cabello, etc.) Debemos saber antes de iniciar el acercamiento al estudio del hirsutismo varias cosas. Primero, que existen fármacos que pueden ser eficaces en un elevado porcentaje de casos, para el tratamiento del hirsutismo leve - moderado, unido a determinadas terapias físicas. Segundo, que ante un caso de hirsutismo , lo más importante es poder descartar que no exista de manera subyacente una enfermedad grave (tumor, Sd. de cushing, ovario poliquístico, etc.) y potencialmente curable. ASPECTOS FISIOPATOLOGICOS El hirsutismo afecta hasta al 10% de mujeres en edad fértil, y en un 90% de los casos existe hiperandrogenismo. El hiperandrogenismo se debe, bien a un aumento de la producción de hormonas androgénicas en el ovario y/o en las cápsulas suprarrenales o bien a un aumento de la conversión hormonal periférica; en raras ocasiones es debido a la administración exógena de hormonas (anabolizantes, tratamientos con andrógenos en menopausia o endometriosis, etc.) Los andrógenos mas importantes son la testosterona (TE), dihidrotestosterona (DHTE), androstendiona (A), dehidroepiandrosterona (DHEA). TE es la hormona circulante más abundante, se transporta unida a albúmina, pero sobre todo a la sex hormone binding globuline (SHBG), de manera que una disminución de la concentración de hormonas trasportadoras (por ejemplo en el caso de exceso de estrógenos, de hormonas tiroideas, o incluso en personas obesas) se traduce en una mayor biodisponibilidad del andrógeno circulante con mayor efecto sobre el folículo piloso, y por tanto mayor hirsutismo. Por tanto, el hiperandrogenismo puede ser de origen ovárico , suprarrenal, o ambos. En el caso del ovario, la entidad más frecuente es el Sd. del ovario poliquístico, que cursa con hirsutismo en el 20 – 70% de los casos. Otras causas menos frecuentes son los tumores productores de andrógenos (arrenoblastomas y derivados de células hiliares). Estos últimos suelen ser muy virilizantes. El embarazo, cuando existe una respuesta exagerada ante la presencia de HCG, puede ser causa de hirsutismo al hipertrofiarse el cuerpo lúteo (luteoma) En el caso de aquel de origen suprarrenal, la causa más frecuente es la hiperplasia suprarrenal congénita por déficit de 21-alfa-hidroxilasa, en su forma no clásica, en cuyo caso la sintomatología puede ser muy variable. Los tumores suprarrenales virilizantes son causa infrecuente de hirsutismo intenso. Suelen acompañarse de acné de manera precoz. Otros signos de virilización deben orientarnos hacia la existencia de un carcinoma suprarrenal. En el síndrome de Cushing, casi siempre existe cierto grado mayor o menor de hirsutismo. El hipercortisolismo , por sí solo, estimula el crecimiento del pelo corporal. De cualquier manera, lo habitual en las pacientes hirsutas es que exista un aumento de la producción de andrógenos proveniente de ambas glándulas. Existe una evidente relación entre la existencia de hiperinsulinemia, resistencia insulínica y hiperandrogenismo. El hiperinsulinismo y la resistencia insulínica se asocian con el síndrome del ovario poliquístico y con hiperandrogenismo suprarrenal de tipo funcional. La insulina también disminuye la síntesis hepática de SHBG y aumenta la fracción de andrógenos libres circulantes. De cualquier manera, los mecanismos de acción de la insulina, y de otros péptidos similares a ella, sobre la esteroidogénesis en ambas glándulas son todavía desconocidos y objeto de investigación. ASPECTOS CLÍNICOS.- figura 1, tomado de Ferriman Gallwey, escala semicuantitativa Debemos valorar la existencia de otras manifestaciones como acné, seborrea, caída del cabello, infertilidad, amenorrea, o signos de virilización; todas ellas sugerentes de hiperandrogenismo. Dentro de la aparición de signos y síntomas, es importante considerar la edad de aparición, así como la velocidad de instauración y la existencia de datos clínicos que nos puedan orientar hacia la posible existencia de otras enfermedades. Así, la apar ición coincidente en temporalidad con las primeras reglas, nos orientarán hacia un posible ovario poliquístico, la instauración brusca y evolución rápida hacia un posible proceso tumoral, más si se acompaña de virilización, y la existencia de obesidad troncular, estrías rojo – vinosas, HTA, etc., hacia un posible síndrome de Cushing. En la figura 1 podemos observar las localizaciones corporales del aumento de pelo, así como la puntuación aplicada. Si suma 8 puntos, el aumento y la distribución del pelo, consideramos que se trata de un hirsutismo El hirsutismo constituye un motivo de consulta endocrinológica muy frecuente, ya que, en nuestra sociedad, la valoración del exceso de pelo tiende a magnificarse por consideraciones estéticas y presiones culturales. El hirsutismo requiere de una cuidadosa y sistemática evaluación de la historia y exploración clínicas para establecer un diagnóstico adecuado. La anamnesis debe recoger los antecedentes, ya que este proceso puede ser racial o familiar. Si en dicha recogida se descubren casos de virilización fetal, muerte neonatal o de trastornos del ciclo, ello puede sugerir causas hereditarias como déficit enzimáticos de las suprarrenales u ovario poliquístico Además de la de la exploración habitual, en la inspección se hará hincapié en la distribución de la grasa y de la musculatura, que puede orientar hacia la existencia de virilización, así como en la posible presencia de galactorrea, que nos indicaría una hiperprolactinemia. Si se descubre pelo terminal en la línea media del tórax, hombros y epigastrio, lo cual es signo de hiperandrogenismo importante, deben buscarse otros datos de virilización (clitoromegalia, acné, seborrea, calvicie) y de los posibles procesos causales (estrías cutáneas o hiperfragilidad capilar en el síndrome de Cushing). En la palpación hay que descartar la presencia de masas abdominales que pudieran corresponder a tumores ováricos, la presencia de galactorrea (sugestiva de hiperprolactinemia) y debe realizarse una exploración ginecológica completa, si existen trastornos menstruales. ETIOLOGÍA DEL HIRSUTISMO Tabla 1. CAUSAS MAS FRECUENTES DE HIRSUTISMO Síndrome del ovario poliquístico Hiperplasia adrenal congenita Neoplasias Ováricas Adrenales (Adenoma, Carcinoma) Asociada a embarazo Luteoma Síndrome de CUSHING Fármacos con actividad androgénica Otros (Acromegalia, Cromosomopatías,etc) Idiopatico SÍNDROME DEL OVARIO POLIQUISTICO Asociación de hiperandrogenemia y disfunción ovulatoria. Suele presentarse como hirsutismo, alteraciones menstruales, infertilidad y/o signos acompañantes de hiperandroge- noismo. Cuando existen signos deviriliazción asociada, debemos sospechar hipertricosis ovárica o la existencia de otros trastornos de mayor envergadura. Existe obesidad hasta en un 40% de los casos, y aunque el diagnostico de certeza sólo nos lo ofrece la biopsia ovárica, la observación en la ecografía de ovarios aumentados de tamaño, con presencia de quistes en su interior (habitualmente 4 ó más en cada ovario), aumentos de testosterona y dehidroepiandrosterona, así como de LH con disminución de FSH (cociente LH/FSH > 2.5) son datos muy sugerentes. Bien es cierto que puede existir sin presencia de quistes ováricos. FORMAS ATÍPICAS DE DÉFICIT DE 21–HIDROXILASA Es la más común de las formas de hiperplasia adrenal, de aparición tardía,no se sintetiza adecuadamente cortisol, se incrementan los niveles de ACTH, y además se produce un acúmulo de precursores (17–hidroxiprogesterona, 11–desoxicortisol, 17– hidroxipregnenolona) y cursa con hiperandrogenismo. La única manera de establecer el diagnóstico es mediante una prueba de determinación de 17–hidroxiprogesterona basal, o bien tras estimulación con ACTH. Valores de 17–hidroxiprogesterona por debajo de 200 ng/dl excluyen el diagnóstico, entre 200 – 500 ng/dl obligan a realizar el test de estimulación con 0.25 mgr. de ACTH i.v., en cuyo caso, determinaciones a los 30 – 60 min. De 17–hidroxiprogesterona superiores a 1200 ng/dl debe ser suficiente para establecer el diagnóstico. NEOPLASIAS Son raras. Más frecuentes las de origen ovárico que suprarrenal. Debemos sospechar su existencia ante la aparición progresiva y brusca de signos de virilización acompañados de niveles elevados de testosterona por encima de 200 ng/ml y/o de DHEA- sulfato por enc ima de 800 mcg/dl. Entre los tumores ováricos se incluyen los arrenoblastomas (derivados de cel. De Sertoli), de celulas hiliares, lipoideas y de la granulosa. Los arrenoblastomas son los que con mayor frecuencia producen virilización, habitualmente son tumores palpables , y suelen presentarse en mujeres premenopáusicas. Cuando aparece virilización durante la gestación, pensaremos en un luteoma o en una hiperactividad luteínica. En el primer caso, puede aparecer virilización del feto femenino y no se detectan elevaciones de la HCG. En el caso de la hiperactividad luteínica, el problema siempre es bilateral. Ambos remiten espontáneamente tras el parto. En lo referente a las neoplasias adrenales productoras de andrógenos, el hallazgo de niveles de DHEA – sulfato por encima de 800 mcg/dl, obligan a realizar técnicas de imagen para descartar la existencia de neoplasia; al igual que el hallazgo de niveles de testosterona por encima de 200 ngr/ml, cuando en el ovario no encontramos ninguna alteración, es obligado la búsqueda mediante TAC /RMN OTRAS CAUSAS DE HIRSUTISMO OBESIDAD Las pacientes obesas suelen presentar concentraciones plasmáticas aumentadas de testosterona y androstendiona, procedentes de ovarios y suprarrenales, y disminuidas de SHBG, con lo que aumenta la fracción libre de estos andrógenos. Además, existe un aumento de la aromatización periférica, en el tejido adiposo, de androstenodiona a estrona. La explicación del aumento de la producción androgénica en la obesidad no está clara. Por un lado se ha sugerido la existencia de una alteración en el eje hipotálamo-hipófisosuprarrenal y, por otro, que la producción glandular podría estar aumentada por factores como la resistencia insulínica y el hiperinsulinismo, que con frecuencia se asocian a la obesidad. ACROMEGALIA El exceso de hormona del crecimiento tiene un efecto trófico sobre la unidad pilosebácea y el crecimiento del pelo, además de disminuir la concentración de SHBG circulante y aumentar los andrógenos libres. HIPERPROLACTINEMIA Puede provocar hiperandrogenismo por la inhibición del funcionalismo de las gonadotropinas, por disminución de la SHBG circulante, porque en ocasiones puede asociarse con síndrome del ovario poliquístico y porque puede estimular la producción suprarrenal de deshidroepiandrosterona (DHEA) y su sulfato (DHEA-S). HIRSUTISMO PERIFÉRICO. El grado de hirsutismo no siempre es paralelo a las concentraciones de andrógenos circulantes, ni a sus fracciones libres, lo que evidencia la importancia de la sensibilidad y utilización tisular de los andrógenos como determinante de su acción sobre el folículo piloso. No se han demostrado diferencias en el número de receptores androgénicos ni alteraciones en su capacidad de unión, en la piel de pacientes hirsutas. HIRSUTISMO POR FÁRMACOS. Además del hirsutismo por la administración de fármacos con acción androgénica, que provocan estados de hiperandrogenismo, otras medicaciones pueden favorecer la aparición de pelo. En general los fármacos sin acción androgénica producen un aumento de vello sexual y no sexual, provocando hipertricosis e hirsutismo. Entre ellos se encuentran la ciclosporina, las hidantoínas, el diazóxido, los glucocorticoides, las fenotiacidas y el minoxidilo. CLAVES DIAGNOSTICAS. Es fundamental, como ya indicamos una buena anamnesis y una adecuada exploración clínica de toda paciente con hirsutismo, dirigidas a descartar la existencia de hipertricosis y/o de virilización, así como de la posible existencia de problemas graves subyacentes. Cuando el hirsutismo es leve, la historia clínica no sugiere una neoplasia ni proceso endocrinologico , y las menstruaciones son normales, no es necesario realizar ningún estudio adicional. Se etiqueta de hirsutismo idiopático o funcional y se instaura tratamiento PRUEBAS COMPLEMENTARIAS Posiblemente , establecer el origen del hiperandrogenismo es un proceso complejo, ya que ninguno de los andrógenos circulantes suele tener un único origen, así pues, debemos realizar la petición de exploraciones complementarias con espíritu crítico y siempre basándonos en los hallazgos clínicos. En cuanto a las peticiones de perfiles hormonales, son muy útiles para descartar la existencia de neoplasias. Una testosterona total menor de 200 ng/dl, en una paciente hirsuta, sin virilización descarta razonablemente la existencia de un tumor. Del mismo modo, valores de DHEA-sulfato por encima de 800 mcg/dl, sugieren la probable existencia de un tumor adrenal. En este caso, debemos recurrir a las técnicas de imagen, TAC o RMN , para determinar la localización del mismo. La TAC podría detectar masas adrenales incluso de 1cm de diámetro. Si la sospecha clínica es elevada, se pueden repetir las determinaciones hormonales, ya que sus concentraciones son oscilantes a lo largo del ciclo. En lo referente a la búsqueda de un déficit de 21 alfa hidroxilasa, se debe determinar la concentración sérica de 17 OH progesterona, obtenida entre las 7 – 9 de la mañana, en la primera fase del ciclo menstrual. Valores superiores a 1000 ng/dl, permiten diagnosticar este déficit enzimático. Si existen signos de hipercortisolismo (descartar Sd. de Cushing) es obligada la determinación de de cortisol libre en orina de 24 horas o bien en plasma, tras la supresión con 1 mg de dexametasona (test de Nuget), prueba de inhibición rápida de cortisol. El estudio del cociente LH/FSH (superior a 2.5) detectado en la fase folicular, no es específico del Sd. del ovario poliquístico, aunque orienta sobremanera, al igual que la ecografía ovárica. La determinación de T4 libre, SBHG, así como de 17-cetosteroides en orina, no deben formar parte del estudio rutinario del hirsutismo. De igual manera sucede con la determinación de gammagrafía con yodo-beta-metil-norcolesterol, utilizado para el estudio funcional de tumores suprarrenales y ováricos; o bien con el cateterismo selectivo de venas ováricas y suprarrenales, con el objeto de determinar si existe un gradiente entre la concentración de andrógenos en estas venas y en una vena periférica. Son pruebas costosas, no exentas de riesgo, que deben quedar reservadas para casos concretos. La realización de una laparoscopia resulta útil para visualizar los ovarios, aunque ante la sospecha de una tumoración ovárica no evidente por otros métodos, lo más indicado es practicar una laparotomía exploradora. TRATAMIENTO Evidentemente, siempre que exista una causa subyacente (tumor suprarrenal, Sd. de Cushing, ovario poliquístico, etc.) debe tratarse de manera inequívoca. En estos cas os , habitualmente la cirugía es de elección. De cualquier manera, podemos tratar el hirsutismo, como tal. Algunas medidas terapéuticas distintas de las farmacológicas son la reducción de peso en pacientes obesas, o bien la extracción mecánica del pelo. Esta última no debe ser considerada como tratamiento definitivo, ya que no siempre es capaz de destruir el folículo piloso. Es importante advertir a la paciente, que los resultados del tratamiento se harán evidentes en el transcurso de 3 – 6 meses, en ocasiones incluso hasta 18 meses. La terapia medicamentosa se basa en disminuir la producción de andrógenos, o en inhibir su acción periférica sobre el folículo piloso. ANTICONCEPTIVOS ORALES Disminuyen la producción ovárica de andrógenos, suprimen la secreción de LH hipofisaria, aumentan la síntesis hepática de SHBG, con lo que disminuye la testosterona libre circulante. Normalizan los ciclos y evitan la concepción, por lo que son de elección siempre que no exista ninguna contraindicación para su uso (enfermedad tromboembólica, tabaquismo importante, etc). Se usan aquellos con 30 – 35 mcg de etinilestradiol, no se recomiendan dosis superiores. Entre los disponibles, el de elección es el que lleva asociado acetato de ciproterona (Diane 35), ya que este gestageno conlleva una importante actividad antiandrogénica ANÁLOGOS DE Gn-RH Inhiben la producción de gonadotropinas. Indicados en hiperandrogenismo de origen ovárico , obteniéndose respuesta en el 80% de los casos. Acaban produciendo una desens ibilización progresiva de la hipófisis a la GnRH, por lo que se debe añadir con el tiempo terapia sustitutiva. GLUCOCORTICOIDES Inhiben la producción suprarrenal de andrógenos, frenando la ACTH. Dexametasona (0.25 – 0.5 mgr/día) ó hidrocortisona (10 – 20 mgr/día). Son poco eficaces si no se asocian a antiandrógenos. Pueden inhibir el eje hipotálamo-hipofisario y presentar todos los efectos secundarios de los corticoides. ANTIANDRÓGENOS Actúan bloqueando la unión testosterona – receptor, y son el tratamiento de elección en hirsutismos moderado – severos, reduciendo el crecimiento piloso hasta en un 70%. Se deben evitar durante el embarazo pues pueden impedir la masculinización del feto varón ESPIRONOLACTONA.- antagonista de aldosterona, con actividad progestágena, disminuye la síntesis de andrógenos y de estrógenos. Se utiliza por vía oral 25 – 100 mgr/ 12 horas. Puede producir alteraciones del ciclo, hiperpotasemia, y a dosis más elevadas fatiga y náuseas. En pacientes normotensas no disminuye la TA. ACETATO DE CIPROTERONA.- es el más utilizado, presenta una vida media larga por acúmulo en tejido adiposo y es eficaz en el 70 – 90% de los casos. Debe administrarse sólo en fase folicular (días 1 – 12 del ciclo) para prevenir la aparición de amenorrea, y siempre debe ir asociado a un anticonceptivo. A dosis de 50 – 100 mgr/día FLUTAMIDA.- se usa a dosis de 250 mgr/12 horas, asociado a anticonceptivos. Es un antiandrógeno puro. Puede presentar alteraciones de la función hepática. Costoso, provoca sequedad cutánea, por lo que su uso en procesos benignos es limitado. OTROS TRATAMIENTOS KETOCONAZOL.- Derivado imidazólico que inhibe las enzimas de esteroidogénesis dependientes del citocromo P-450. Sería útil en hiperandrogenismos ováricos y suprarrenales. En dosis de 200 – 400 mgr/día con resultados variables. Es teratógeno y puede provocar toxicidad hepática, alteraciones digestivas, prurito, cefalea, por lo que debe utilizarse con precaución. FINASTERIDA. Inhibidor de la 5 –alfa-reductasa, bloqueando la conversión periférica de testosterona a DHT en los tejidos. A dosis de 1–5 mgr/ día presenta una eficacia similar a la espironolactona. Se debe asociar a anticonceptivos, ya que puede provocar ambigüedad genital en fetos varones. Cualquier tratamiento debe acompañarse de medidas como depilación, blanqueamiento y electrólisis. Aunque esta última no supone un tratamiento definitivo, sí nos es útil para valorar la eficacia del tratamiento farmacológico, si éste hace disminuir la frecuencia de la depilación. En resumen, en lo referente al tratamiento, es importante diferenciar si se trata de una hiperproducción androgénica o no, ya que en este último caso( vello fino y débil difuso en cara y tronco) la única solución es la depilación. En cuanto al hirsutismo andrógenodependiente, hasta el 95% de las pacientes presentan un origen mixto, ovárico y suporarrenal, y el tratamiento inicial debe ser un anticonceptivo oral , a lo que se puede añadir un antiandrógeno como el acetato de ciproterona CONCLUSIONES.1. El hirsutismo es un incremento del pelo terminal (duro, hiperpigmentado) en mujeres, en zonas donde habitualmente no aparece (cara, tronco, línea alba, muslos, glúteos, etc). 2. Es importante la diferenciación entre hirsutismo (aumento del pelo, exclusivamente( y virilización (clitoromegalia, voz ronca, aumento de masa muscular, etc.), ya que nos obliga a descartar como primera causa en el caso de existir una virilización, un proceso tumoral productor de andrógenos. 3. La causa subyacente, en la mayoría de las ocasiones, en el caso de un hirsutismo, es la existencia de un hiperandrogenismo (aumento de producción de hormonas masculinas) que puede ser de origen ovárico, suprarrenal, mixto, o bien por aumento de conversión periférica en el tejido adiposo y folicular. 4. Siempre debemos tener presente la posible existencia de un Sd. de ovario poliquístico, déficit de 21 – alfa – hidroxilasa, Sd. de Cushing , tumores ováricos (arrenoblastomas) o neoplasias suprarrenales. 5. Es estudio básico debe incluir siempre determinaciones hormonales (testosterona, DHEA), y ecografía ginecológica. Posteriormente, en función de los hallazgos, podremos incluir la petición de TAC/RMN de cápsulas suprarrenales, pruebas de supresión con ACTH,etc. 6. El tratamiento debe ser el de la causa subyacente. Cuando no exista ninguna evidente, instauraremos tratamiento antiandrogénico, que inicialmente debe incluir un anticonceptivo oral y acetato de ciproterona. REFERENCIAS.1.- Walling AD. Pathophysiology and treatment of hirsutism. Lancet 1997; 349:191–5. 2.- Sadowsky R. Comparison of therapies for hirsutism in women. AFP, May 15, 2000 3.- Moghetti P, et al. Comparison of spironolactone, flutamide and finasteride efficacy in the treatment of hirsutism: a randomised,double blind, pñacebo controlled trial. J Clin Endocrinnol Metab 2000; 85: 89–94. Tres artículos donde se revisan de manera ordenada y con datos pertenecientes a estudios el tratamiento actual del hirsutismo, en lo referente a nuevas medicaciones. 4.- Ferriman D, Galloway JF. Clinical assessment of body hair growth in women. J Endocrinol Metab 1961; 21: 1440–7. 5.- López García-Franco A, Díez Alvarez S, Del Cura González. Hirsutismo: diagnóstico y tratamiento. FMC. Actualización, vol 2,nº 10, diciembre 1995 Gran artículo, donde la claridad de la exposición es exquisita. Aborda todos los aspectos de la revisión y es fácil de conseguir. Recomendado para los interesados en el tema.