epicondilitis - Hospital Arturo Hillerns Larrañaga de Puerto Saavedra
Anuncio

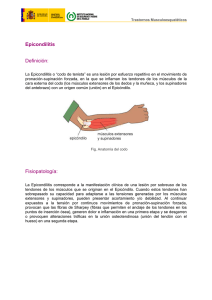
PROTOCOLO EPICONDILITIS Autores: Dra. María Teresa Gallardo Rosas. Médico Fisiatra. Jefe Servicio Medicina Física y Rehabilitación Hospital Dr. Hernán Henríquez Aravena. Dra. María Teresa González Rojas. Médico Familiar. Coordinar Médico Departamento Salud Municipal de Temuco. Dra. Angélica María Becerra Reus. Médico General. Director Hospital Dr. Arturo Hillerns Larrañaga. Puerto Saavedra. Klgo. Luis Alberto Espinoza Carrasco. Referente Técnico Programa Rehabilitación Física Dirección Servicio Salud Araucanía Sur. Elaborado: Temuco, Mayo 2011 1 PROTOCOLO EPICONDILITIS Objetivo General: Establecer recomendaciones de buena práctica clínica, basadas en evidencia, para el diagnóstico y manejo de Epicondilitis en atención primaria, y su derivación a niveles de mayor complejidad si esta es pertinente. Objetivos Específicos: Mejorar la calidad de la toma de decisiones clínicas para un diagnóstico precoz y manejo adecuado de los pacientes con diagnóstico de epicondilitis. Ofrecer recomendaciones de práctica clínica y de manejo en rehabilitación física para esta patología. Entregar atenciones más costo-efectivas, potenciando el manejo integral de los pacientes en APS. Entregar las herramientas para lograr la rehabilitación y una correcta educación que permita disminuir la recidiva de esta patología. Establecer un sistema de referencia – contrarreferencia. Alcance: Este protocolo debe ser aplicado en todos los establecimientos de la Red Asistencial del Servicio de Salud Araucanía sur y estará en conocimiento de Directores de establecimientos, Jefes de Servicio, jefes de Programa, así como de los Profesionales del área temática. Este protocolo está destinado a los profesionales que participan de la atención directa de usuarios con Epicondilitis: 1. Médicos especialistas. 2. Médicos de APS. 3. Kinesiólogos de la APS y otros niveles de complejidad. 2 EPICONDILITIS I) Introducción: La Epicondilitis, “codo de tenista” o “epicondilitis lateral”, corresponde a un síndrome doloroso en cara lateral del codo, causado por inflamación de uno o más de los tendones que se insertan en el epicóndilo lateral del codo (fig. 1): • • • • • Extensor Radial largo del Carpo Extensor Radial corto del Carpo Extensor común de los dedos Extensor del dedo mínimo Extensor ulnar del carpo Fig. 1: Músculos extensores de antebrazo. Patología más frecuente del codo. Afecta a ambos sexos, siendo más frecuente entre la tercera a quinta décadas. Cinco a ocho veces más frecuente que la epicondilitis medial o epitrocleítis, con una incidencia y prevalencia aproximada de 1-3%(1). Usualmente desencadenado por la contracción repetitiva de los músculos extensores del antebrazo (80% de los casos), y en menor porcentaje (20%) se relaciona con lesión aguda directa. Se caracteriza por dolor en tercio proximal 3 del antebrazo que aumenta con la actividad, afectando más frecuentemente a deportistas (tenis, golf, pesca con mosca, levantamiento de pesas), trabajadores manuales, oficinistas, peluqueras, albañiles, mecánicos, carniceros, manipuladoras de alimento. Afecta más la extremidad superior dominante. Desde el punto de vista fisiopatológico, se produce una tendinosis (más bien tendinosis angiofibroblástica), es decir degeneración del tejido colágeno debido a la edad, micro traumatismo o compromiso vascular (3), evidenciándose inflamación o tendinitis en estados iniciales. Se afecta más frecuentemente el origen del músculo extensor corto radial del carpo. Los otros músculos menos comprometidos en frecuencia son: extensor radial largo del carpo, extensor común de los dedos y extensor ulnar del carpo. Por lo general es de buen pronóstico pero con un curso crónico, precisando 3 a 6 meses (con un buen manejo) para resolverse. II) Clínica: Antecedente de actividades supinación de antebrazo. repetitivas de flexo-extensión o prono- Aparición brusca o más frecuentemente progresiva del dolor en el codo (epicóndilo lateral). En ocasiones existirá irradiación al tercio proximal lateral del antebrazo. Dolor aumenta con movimientos repetitivos de extensión, flexión de muñeca o dedos, siendo mayor cuando se extiende muñeca contra resistencia con codo en extensión. El trofismo muscular se afecta en etapas crónicas, afectando también la fuerza de pinza. Examen Físico: Evaluación de toda la extremidad superior, comparando con contralateral. Inspección: Trofismo muscular. Rangos de movilidad: clásicamente normales en codos. Palpación: contractura de la musculatura extensora y supinadora. Fuerza: normal, pudiendo estar levemente disminuída fuerza de pinza. Sensibilidad: evaluación de dermatomas (tabla 1). Tabla 1: Sensibilidad de región articulación del codo (2) Raíz Distribución Inervación C5 Superficie lateral del brazo Ramas sensitivas del Nv. Axilar Superficie lateral del Ramas sensitivas del Nv. C6 antebrazo Musculocutáneo C8 Sup. medial del antebrazo Nv. Braquial cutáneo interno Nv. Accesorio del Braquial cutáneo T1 Sup. medial del brazo interno 4 Pruebas especiales: Prueba del dedo medio → extensión resistida IFP Pruebas del codo de tenista: Extensión + Radialización muñeca (ER) Extensión + Ulnarización (EU) Extensión de dedos (ECD) Extensión codo + Pronación antebrazo + flexión y ulnarización muñeca 5 Diagnósticos diferenciales: Epicondilitis medial Artropatía inflamatoria Artropatía infecciosa Fibromialgia Sd. Miofacial Radiculopatía cervical Sd interóseo posterior III) Estudio: El diagnóstico de Epicondilitis es esencialmente clínico, con apoyo de estudios complementarios: 6 Radiografías de codo – antebrazo: AP y lateral generalmente son de poca utilidad. Solicitar en caso de dolor no asociado a movimiento, dolor en reposo. Rx oblicuas del epicóndilo pueden mostrar irregularidad o calcificación (crónico) en origen ERCC Ecotomografía codo (mejor relación costo/efectividad). RNM Electrodiagnóstico: en diagnóstico diferencial de neuropatías por atrapamiento. radiculopatías, IV) Tratamiento: Los objetivos del tratamiento son: Disminuir dolor y contractura muscular: AINES, Frío local (en etapa aguda). Reposo articular total o parcial dependiendo de clínica. Restaurar función Disminuir stress repetitivo: Modificación de actividades que causen dolor en trabajo y/o deporte, modificaciones ergonómicas. 1. Tratamiento fisio-kinésico, acciones según objetivos En agudo disminución de dolor e inflamación: Crioterapia TENS US pulsátil Masaje transverso Ejercicios terapéuticos para mantención de ROM y trofismo de extremidad superior no comprometida, además de cintura escapular en general, evitar vicios posturales. Sub- agudo, crónico: Manejo dolor. Ejercicios terapéuticos: destinados a elongar y fortalecer musculatura comprometida. De utilidad son los instructivos con Pautas básica de ejercicios a realizar por el usuario (Anexo 1) 2. Ortesis a. Férula de muñeca: El objetivo es inmovilizar muñeca. En caso de dolor intenso. 7 b. Banda (brace) para epicondilitis: minimizaría el trauma repetitivo en la inserción tendínea, mediante la disminución de la transmisión de fuerza y carga al antebrazo proximal. Se aplica dos dedos bajo el pliegue del codo con acolchado bajo el epicóndilo, uso sólo ante actividades laborales o domésticas. 3. Procedimientos: Infiltración de corticoides/anestésicos, Toxina Botulínica Ambos con indicación y aplicación específica por especialistas Fisiatra, Traumatólogo o Reumatólogo. Quirúrgico: En casos refractaros, sin respuesta a tratamiento conservador. Liberación del los tendones extensores 8 V) Bibliografía: 1) Hortal Alonzo R., Salido Olivares M. Epicondilitis. Semin. Fund. Esp. Reumatol. 2005; 6: 79-88. 2) Hoppenfield Stanley. Exploración Física de la Columna Vertebral y Extremidades. Editorial El Manual Moderno, 1ª Ed. 3) Ashe MC, Mc Cauley T. Tendinopathies in the upper extremity: a paradigm shift. J. Hand. Ther. 2004; 17: 329-34. 4) Kraushaar Barry. Tendinosis of the Elbow (Tennis Elbow). The Journal of Bone and Joint Surgery. Vol 81-A, Nº 2, Ferbuary 1999: 259-278. 5) Struijs P.A., Kerkhoffs M.M.J. Conservative Treatment of Lateral Epicondilytis. The American Journal of Sports Medicine, Vol 32 Nº 2: 463-469. 6) Whaley Andrew, Baker Champ. Lateral Epicondylitis. Clin Sports Med 23 (2004): 677-691. 7) De Smedt Thomas, De Jong Andy. Lateral Epicondylitis in tennis: update in aetiology, biomechanics and treatment. Br Journal Sports Medicine, 2007; 41: 816-819. 8) Johnson Greg, Cadwallader Kara. Treatment of Lateral Epicondylitis. American Family Physician. Sep 15, 2007. Vol 76, Nº 6: 843-848. 9) Garg Rishi, Adamson Gregory. A Prospective randomized study comparing a forearm strap brace versus a wrist splint for the treatment of lateral epicondylitis. J. Shoulder Elbow Surg (2010) 19: 508-512. 9 Algoritmo Epicondilitis Usuario con clínica de epicondilitis Menos de 4 semanas de evolución Más de 4 semanas de evolución -Frío local -Modificaciones ergonómicas en trabajo -AINES (máx. sugerido 10 a 15 días, evaluar comorbilidad) -Pauta Básica de ejercicios Control a las 4 semanas: Persistencia de dolor Si -AINES (máx. sugerido 10 a 15 días, evaluar comorbilidad) -Inicio de Kinesiterapia: (10 sesiones, mínimo No Control SOS 3 veces por semana) -Modificaciones ergonómicas en trabajo Control a las 4 semanas: Persistencia de dolor No Si Derivación: Fisiatría o Traumatología 10