Protocolo de estudios neurofisiológicos del suelo pélvico para la
Anuncio

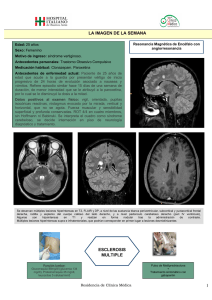
ORIGINAL Protocolo de estudios neurofisiológicos del suelo pélvico para la valoración de la disfunción anorrectal en pacientes con esclerosis múltiple Ion Álvarez-Guerrico, Inmaculada Royo, Montserrat Andreu, Jaume Roquer-González, Elvira Munteis Introducción. Los pacientes con esclerosis múltiple (EM) frecuentemente desarrollan disfunción anorrectal. Las estructuras neuromusculares del suelo pélvico y los mecanismos de control voluntario de la defecación pueden afectarse por las lesiones parcheadas de la EM o secundarias a la discapacidad del paciente. La implicación multifactorial limita la comprensión de la fisiopatología de la disfunción anorrectal en la EM. Tests neurofisiológicos específicos valoran la funcionalidad de los elementos del sistema nervioso central y periférico implicados en las disfunciones anorrectales. Servicio de Neurología y Neurofisiología (I. Álvarez-Guerrico, I. Royo, J. Roquer-González, E. Munteis); Servicio de Aparato Digestivo (M. Andreu). Hospital del Mar. Barcelona, España. Objetivo. Proponer un protocolo diagnóstico de estudios neurofisiológicos estandarizados del suelo pélvico para caracterizar la fisiopatología de la disfunción anorrectal en los pacientes con EM. Correspondencia: Dr. Ion Álvarez Guerrico. Sección de Neurofisiología Clínica. Hospital del Mar. Pg. Marítim, 25-29. E-08003 Barcelona. Pacientes y métodos. Se realizaron estudios de electromiografía de esfínter anal externo, potenciales evocados somatosensoriales desde el nervio pudendo interno, registro de reflejos sacros anales y neurografía del nervio pudendo a 16 pacientes con EM definida y criterios de estreñimiento o incontinencia fecal. Resultados. Las características clínicas y neurofisiológicas fueron heterogéneas. Nueve pacientes presentaron estreñimiento; dos, incontinencia fecal aislada; y cinco, combinación de ambos. La abolición o el retraso de la latencia de los potenciales evocados somatosensoriales fue el hallazgo más frecuente (n = 12), seguido de la detección de contracción paradójica (n = 11) y de reclutamiento deficitario (n = 8) en la electromiografía de esfínter anal externo. Conclusiones. La correcta interpretación de cada test neurofisiológico disponible y la correlación de los hallazgos en conjunto permiten comprender la fisiopatología de la disfunción anorrectal. La protocolización de estudios neurofisiológicos del suelo pélvico permite ajustar el diagnóstico al identificar la lesión nerviosa, central o periférica, determinante de disfunción anorrectal en los pacientes con EM. Palabras clave. Electromiografía. Esclerosis múltiple. Estreñimiento. Incontinencia fecal. Neurofisiología. Potenciales evocados somatosensoriales. Suelo pélvico. Fax: +34 932 483 254. E-mail: [email protected] Aceptado tras revisión externa: 04.02.16. Cómo citar este artículo: Álvarez-Guerrico I, Royo I, Andreu M, Roquer-González J, Munteis E. Protocolo de estudios neurofisiológicos del suelo pélvico para la valoración de la disfunción anorrectal en pacientes con esclerosis múltiple. Rev Neurol 2016; 62: 211-7. © 2016 Revista de Neurología Introducción Es relativamente frecuente que los pacientes con es­ clerosis múltiple (EM) desarrollen algún tipo de dis­ función anorrectal a lo largo de la evolución de su enfermedad. Un estudio prospectivo con pacientes afectos de EM llevado a cabo en nuestro medio de­ terminó prevalencias del 48,2% y del 7,2% de estre­ ñimiento e incontinencia fecal, respectivamente [1]. Sin embargo, recientes artículos de revisión esta­ blecieron rangos de prevalencia de disfunción ano­ rrectal variables debido a los criterios de selección de los pacientes con EM y a las definiciones del es­ treñimiento y de la incontinencia fecal [2]. Las estructuras neuromusculares del suelo pél­ vico y los mecanismos de control voluntario de la defecación pueden afectarse por la naturaleza par­ cheada de las lesiones inflamatorias y desmielini­ zantes de la EM o secundarias al estado de discapa­ www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 cidad del paciente [3,4]. Además, pueden coexistir otros factores no neurológicos y alteraciones del trán­ sito colónico que, concomitantemente, conduzcan a una disfunción anorrectal. Las exploraciones complementarias basadas en resonancia magnética del neuroeje [5], manome­ tría anorrectal [6] o tránsito de marcadores radio­ pacos [7] han demostrado su utilidad para estable­ cer afectaciones de los componentes del sistema nervioso o de elementos intrínsecos del aparato di­ gestivo. Las exploraciones neurofisiológicas del suelo pélvico específicas para el estudio de la función neuromuscular y de las vías largas del sistema ner­ vioso también resultan útiles para la comprensión de la fisiopatología subyacente de la disfunción anorrectal [8,9]. Se han publicado escasos estudios basados en alguna técnica neurofisiológica aislada que analizan la función anorrectal en pacientes con EM [10,11]. 211 I. Álvarez-Guerrico, et al Figura 1. Electromiografía de esfínter anal externo (EAE). Patrón de reclutamiento interferencial normal al máximo esfuerzo (a), patrón de reclutamiento deficitario en EAE parético (b) y fenómeno de contracción paradójica con reclutamiento de potenciales de unidad motora durante la relajación del EAE (c). a b c El objetivo del presente estudio es proponer un protocolo estandarizado de tests neurofisiológicos del suelo pélvico que permita orientar el diagnós­ tico y caracterizar la fisiopatología de la disfunción anorrectal en los pacientes con EM. Pacientes y métodos Se estudiaron 16 pacientes con EM y disfunción ano­ rrectal que realizaban seguimiento de su enferme­ dad en la unidad monográfica específica del servi­ cio de neurología y valorados por el servicio de apa­ rato digestivo de nuestro hospital. El diagnóstico de EM fue confirmado mediante revisión de los crite­ rios de McDonald [12]. La disfunción anorrectal se definió como la presencia de estreñimiento, incon­ tinencia fecal o ambos. Para considerar una afecta­ ción por estreñimiento se requirieron dos o más de los siguientes síntomas de manera persistente: me­ nos de tres evacuaciones por semana, esfuerzo de­ fecatorio aumentado, heces duras, sensación de eva­ cuación incompleta, sensación de obstrucción ano­ rrectal en el esfuerzo o realización de maniobras ma­ 212 nuales para facilitar la defecación [13]. La inconti­ nencia fecal se definió como el paso involuntario de material fecal, episódico y recurrente, durante al me­ nos un mes [14]. Ningún paciente presentó trastor­ nos gastrointestinales previos al diagnóstico de EM. Con la finalidad de precisar el diagnóstico fisio­ patológico de estos pacientes se indicaron una serie de estudios neurofisiológicos, que se llevaron a cabo mediante un aparato de electroneurografía, elec­ tromiografía (EMG) y potenciales evocados soma­ tosensoriales (PESS) Medelec Premiere (Oxford Ins­ truments, Surrey, UK). Se utilizó una aguja bipolar concéntrica para la realización de la EMG del músculo esfínter anal ex­ terno (EAE). La aguja se insertó en los hemiesfínte­ res izquierdo y derecho a 2-3 cm del ano. El EAE mantiene una actividad motora tónica en condicio­ nes basales. Se solicitó al paciente que realizara es­ fuerzo defecatorio para valorar la actividad electro­ miográfica en reposo; el registro de una señal con interferencia leve de la actividad tónica sobre la lí­ nea isoeléctrica se consideró normal, mientras que la presencia de fibrilaciones o de ondas monofási­ cas positivas indicó desnervación neurógena aguda. El registro de la actividad voluntaria (Fig. 1) se ob­ tuvo solicitando al paciente la contracción del ano (esfuerzo de contención fecal); la contracción con el máximo esfuerzo se interpretó como interferen­ cial cuando fue completa o deficitaria ante el reclu­ tamiento incompleto de potenciales de unidad mo­ tora por paresia del EAE. La confirmación visual del descenso y elevación del perineo fue crucial pa­ ra determinar si la relajación y contracción, respec­ tivamente, se llevaron a cabo de forma correcta. El reclutamiento de potenciales de unidad motora du­ rante la maniobra de relajación determinó el patrón de contracción paradójica. Para la realización de los PESS desde el nervio pudendo interno se colocaron dos electrodos de su­ perficie desechables sobre la cara dorsal del clítoris o dos electrodos en anillo alrededor del pene, esti­ mulando el nervio dorsal del clítoris o del pene, res­ pectivamente (intensidad 2,5 veces el umbral sen­ sitivo). Los registros de las respuestas corticales se realizaron mediante electrodos de cucharilla sobre el cuero cabelludo (posición Cz referenciado a Fz, según el sistema internacional 10/20) tras la pro­ mediación de 500 estímulos. Las respuestas se con­ sideraron normales (Fig. 2a), de latencia retrasada (Fig. 2b) o abolidas. Para la evaluación de los reflejos sacros anales se evocaron, por estimulación eléctrica sobre el nervio dorsal del clítoris o el pene, los reflejos bulbocaver­ noso y pudendorrectal bilateralmente. Las respues­ www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 Disfunción anorrectal en esclerosis múltiple tas se registraron a través de un electrodo de aguja bipolar concéntrica en el músculo bulbocavernoso y en el EAE. Para evitar el fenómeno de acomodación se aplicaron los estímulos 2,5 veces por encima del umbral sensitivo a frecuencia aleatoria, a intervalos superiores a un minuto. Se consideró la aparición de los diferentes componentes del reflejo polisináptico de latencia normal (Fig. 2c) o retrasada y la ausencia de respuesta registrable como abolición del reflejo (Fig. 2d). La ausencia de registro de los reflejos bul­ bocavernoso y pudendorrectal bilateralmente se con­ sideró como no evocable debido a limitaciones téc­ nicas en lugar de patológica [15]. La electroneurografía del nervio pudendo (ENGP) con la determinación del tiempo de la latencia mo­ tora terminal permite valorar la integridad de dicho nervio. Se registró el potencial de acción muscular compuesto del EAE mediante estimulación eléctri­ ca, ligeramente supramáxima, con un electrodo in­ trarrectal de St. Mark [16] sobre la rama rectal infe­ rior del nervio pudendo interno, izquierdo y dere­ cho. Se compararon ambos lados para valorar los tiempos de latencia normal en términos absolutos y de simetría de las respuestas (Figs. 2e y 2f ). Se adoptaron los valores de normalidad de los tests según los publicados por Fowler [15]. Todos los pacientes firmaron el consentimiento informado para la realización del protocolo neuro­ fisiológico. Resultados Características de los pacientes Las características demográficas y clínicas de los 16 pacientes participantes se resumen en la tabla I. Doce (75%) fueron mujeres; la media de edad, 41 años (rango: 23-62 años); y la duración media de la EM, 11 años (rango: 3-29 años). Sobre las caracte­ rísticas clínicas de la EM, ocho (50%) pacientes cum­ plieron los criterios para el tipo recurrente remi­ tente; siete (44%), para la secundaria progresiva, y uno (6%), para la primaria progresiva. La mediana de la discapacidad según la Expanded Disability Status Scale fue de 4,5 (rango: 1,5-6,5). Con respec­ to al tipo de disfunción anorrectal, nueve (56%) pre­ sentaron estreñimiento; dos (13%), incontinencia fecal aislada, y cinco (31%), estreñimiento e incon­ tinencia fecal combinados. Características neurofisiológicas clínicas Tras la valoración y la recopilación de los paráme­ www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 Figura 2. Registros de estudios neurofisiológicos del suelo pélvico. Potenciales somatosensoriales del nervio pudendo de características normales (a) y de latencia retrasada (b); reflejo bulbocavernoso reproducible de morfología normal (c) y abolido (d); electroneurografía del nervio pudendo interno de latencia terminal normal (e) y retrasada (f). a b c d e f tros neurofisiológicos (Tabla II) se evidenció la he­ terogeneidad de las características neurofisiológicas y clínicas. La EMG detectó signos de denervación con el EAE en reposo en tres pacientes (19%), patro­ nes deficitarios al máximo esfuerzo en ocho (50%) y contracción paradójica en 11 (69%). Los PESS del nervio pudendo resultaron abolidos en nueve casos (56%), con latencia retrasada en tres (19%) y sólo un paciente mostró PESS normales junto con otros hallazgos neurofisiológicos patológicos. Los reflejos sacros anales aparecieron con latencia retrasada o no pudieron evocarse unilateralmente en seis pa­ cientes (38%) y se consideraron no evocables en tres (19%). La ENGP fue anormal unilateralmente en tres pacientes (19%), coincidiendo con los casos con denervación en reposo durante la EMG del EAE. Todos los parámetros de los estudios neurofisioló­ gicos del suelo pélvico fueron normales en tres pa­ cientes (19%). Discusión Se ha establecido que la exploración del EAE me­ diante EMG con aguja bipolar concéntrica es rele­ 213 I. Álvarez-Guerrico, et al Tabla I. Características demográficas y clínicas. Sexo Edad (años) Duración de la EM (años) Tipo de EM EDSS Disfunción anorrectal Paciente 1 F 50 13 SP 5,5 Estreñimiento Paciente 2 M 38 11 SP 6,5 Estreñimiento Paciente 3 F 26 7 RR 3 Estreñimiento Paciente 4 F 49 13 RR 2 Estreñimiento Paciente 5 F 29 6 RR 2 Estreñimiento Paciente 6 F 23 4 SP 5,5 Estreñimiento + IF Paciente 7 M 47 11 PP 6 Estreñimiento + IF Paciente 8 F 62 16 SP 6 Estreñimiento Paciente 9 M 31 10 RR 3,5 Estreñimiento Paciente 10 F 52 20 RR 4,5 Estreñimiento Paciente 11 F 50 29 SP 5 IF Paciente 12 M 45 8 RR 5 IF Paciente 13 F 38 7 SP 6,5 Estreñimiento + IF Paciente 14 F 35 3 RR 3,5 Estreñimiento + IF Paciente 15 F 40 7 RR 1,5 Estreñimiento Paciente 16 F 41 7 SP 4 Estreñimiento + IF EDSS: Expanded Disability Status Scale; F: femenino; IF: incontinencia fecal; M: masculino; PP: primaria progresiva; RR: recurrente remitente; SP: secundaria progresiva. vante como primera aproximación a la presunta implicación neurogénica en la disfunción anorrec­ tal [17]. El EAE parético muestra patrones de reclu­ tamiento deficitarios, atribuibles inicialmente, aun­ que no exclusivamente, a lesiones periféricas, mien­ tras que el registro de potenciales de unidad motora durante la maniobra de relajación indica contrac­ ción paradójica, de origen lesional central [18]. Precisamente, la contracción paradójica del EAE fue el hallazgo más prevalente en nuestra muestra. Reiner et al [19], mediante resonancia magnética y defecografía, estudiaron la contracción paradójica del EAE y su involucración en la defecación disi­ nérgica. El déficit del control voluntario por lesio­ nes en el sistema nervioso central explicaría este fenómeno en los pacientes con EM. Los PESS ayu­ darían a establecer la localización de las estructuras 214 implicadas, pero su significación es limitada; la trans­ misión del estímulo eléctrico de los PESS desde el nervio dorsal del clítoris o el pene puede retrasarse o interrumpirse por afectación del sistema nervioso periférico sensitivo más distal, de las vías sensitivas ascendentes (cordón posterior medular y lemnisco medial) o del área somestésica cortical. Además, PESS normales (paciente 3) no descartan la impli­ cación de lesiones cerebrales o de las vías eferentes motoras medulares, que alterarían el control volun­ tario de la función del EAE y conllevarían contrac­ ción paradójica. Para detectar la afectación funcio­ nal del sistema nervioso central se han planteado estudios de las vías motoras mediante téc­nicas de estimulación magnética transcraneal. Sin embargo, se han encontrado limitaciones técnicas que alteran la reproducibilidad del registro de potenciales mo­ tores anales [8]. Los reflejos sacros anales evalúan las estructuras neuropáticas en el área proximal sacra, como la cau­ da equina, el cono medular o el núcleo de Onuf [20]. El retraso de la latencia o la abolición de alguno de los reflejos sacros anales deben conducir a identifi­ car lesiones inflamatorias en la médula espinal sacra (pacientes 2 y 6). Sin embargo, la afectación de la aferencia sensitiva (paciente 13) podría explicar un déficit periférico del control funcional del esfínter. En la valoración de la conducción periférica mo­ tora distal se han comunicado limitaciones técnicas de la ENGP [21]. No obstante, un retraso del tiem­ po de latencia se correlaciona con una neuropatía crónica del nervio pudendo (pacientes 10, 11 y 12). Denoya et al [22] postularon que después de la ENGP alterada no puede establecerse si la neuropatía pu­ denda causa disfunción anorrectal o el propio es­ treñimiento provoca la neuropatía por mecanismos traumáticos locales. En la EM, el grado de discapa­ cidad [23], los efectos de la medicación [3] o la len­ tificación del tránsito colónico propio de la enfer­ medad [24] podrían conllevar el estreñimiento me­ cánico y la consiguiente utilización de laxantes o maniobras manuales evacuantes que causarían le­ siones del nervio pudendo. Los resultados normales de todos los tests neu­ rofisiológicos del suelo pélvico indican etiologías no neurológicas que se manifiestan independiente­ mente de la EM. Además de las lesiones nerviosas, centrales o periféricas, que alteran la función ano­ rrectal, trastornos digestivos pueden provocar es­ treñimiento o incontinencia fecal en los pacientes con EM [25]. El tratamiento inicial de la disfunción anorrectal suele ser empírico mediante recomendaciones higié­ nico-dietéticas, la evacuación manual de las heces o www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 Disfunción anorrectal en esclerosis múltiple Tabla II. Características neurofisiológicas. Electromiografía del esfínter anal externo RBC RPR ENGP I/D I/D I/D PESS Caracterización fisiopatológica Reposo Máximo esfuerzo Relajación Paciente 1 N Interferencial Paradójica A NE/NE NE/NE N/N Afectación del SNC Paciente 2 N Interferencial Paradójica A N/N N/R N/N Afectación del SNC Paciente 3 N Interferencial Paradójica N N/N N/N N/N Afectación del SNC Paciente 4 N Interferencial Paradójica R N/N N/N N/N Afectación del SNC Paciente 5 N Interferencial Paradójica R NE/NE NE/NE N/N Afectación del SNC Paciente 6 N Deficitario N A R/R R/R N/N Afectación del SNC Paciente 7 N Deficitario Paradójica A NE/NE NE/NE N/N Afectación del SNC Paciente 8 N Deficitario Paradójica A N/N N/N N/N Afectación del SNC Paciente 9 N Deficitario Paradójica A N/N N/N N/N Afectación del SNC Paciente 10 Desnervación Deficitario N R R/A R/A R/N Afectación periférica Paciente 11 Desnervación Deficitario Paradójica A N/R N/R N/R Afectación del SNC + periférica Paciente 12 Desnervación Deficitario Paradójica A R/A R/A R/N Afectación SNC + periférica Paciente 13 N Deficitario Paradójica A A/N A/N N/N Afectación del SNC + periférica Paciente 14 N Interferencial N N N/N N/N N/N No neurológico Paciente 15 N Interferencial N N N/N N/N N/N No neurológico Paciente 16 N Interferencial N N N/N N/N N/N No neurológico A: abolido; ENGP: electroneurografía motora del nervio pudendo; I/D: izquierda/derecha; N: normal; NE: no evocable; PESS: potenciales evocados somatosensoriales del nervio pudendo; R: tiempo de latencia retrasado; RBC: reflejo bulbocavernoso; RPR: reflejo pudendorrectal; SNC: sistema nervioso central. el uso de laxantes o enemas. Estudios que valoraron técnicas de terapia conductual o biofeedback mos­ traron una eficacia variable en el tratamiento de los pacientes con EM y disfunción anorrectal [25,26]. Diversos estudios han sugerido que la respuesta al tratamiento con biofeedback es superior en los pa­ cientes con sensibilidad normal, con respecto a los pacientes con hiposensibilidad rectal [27,28]. Los me­ canismos fisiopatológicos revelados mediante estu­ dios neurofisiológicos del suelo pélvico orientarán la adecuación de los tratamientos individualmente. La recopilación de los parámetros neurofisioló­ gicos podrá establecer un protocolo para compren­ der la fisiopatología de la disfunción anorrectal en los pacientes con EM. La aproximación neurofisioló­ gica comienza con la realización de la EMG del EAE, www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 que permitirá una primera orientación a la partici­ pación de lesiones del sistema nervioso central ante la detección de contracción paradójica o de afecta­ ción del sistema neuromuscular periférico ante un esfínter parético. Los PESS del nervio pudendo, a continuación, valoran trastornos de la conducción nerviosa sensitiva, aunque sin especificidad para detectar la localización lesional en el nervio perifé­ rico, vías aferentes medulares y troncoencefálicas o en torno a la corteza cerebral somestésica. Para es­ tablecer la implicación medular en la disfunción anorrectal, el registro de los reflejos bulbocaverno­ so y pudendorrectal objetiva el componente aferen­ te del nervio periférico sensitivo, las sinapsis que se llevan a cabo en la médula sacra o la eferencia mo­ tora que activa el músculo bulbocavernoso y el EAE, 215 I. Álvarez-Guerrico, et al respectivamente. El registro por ENGP, por último, permitirá esclarecer la implicación del componente periférico motor más distal, complementando los ha­ llazgos en los registros de los reflejos sacros anales. Debido a las limitaciones por el tamaño mues­ tral no pueden establecerse asociaciones estadísti­ camente significativas entre los diversos resultados de los tests neurofisiológicos ni correlaciones direc­ tas entre éstos y las características clínicas de los pacientes en cuanto a duración de la EM, gravedad o tipo de disfunción anorrectal. Asimismo, clínica­ mente no se observa asociación directa entre in­ continencia fecal o estreñimiento y la detección de esfínter parético o con contracción paradójica. Pue­ de inferirse el origen multifactorial de la clínica de la disfunción anorrectal en cada paciente con EM, aunque con una fisiopatología definida por la bate­ ría de pruebas neurofisiológicas del suelo pélvico. No obstante, guiándose solamente por los paráme­ tros de los estudios neurofisiológicos, puede esta­ blecerse un mecanismo lesional con afectación pre­ dominante del sistema nervioso central (pacientes 1 a 9), del sistema nervioso periférico (paciente 10), de ambos (pacientes 11, 12 y 13) o de origen no neu­ rológico (pacientes 14, 15 y 16). En conclusión, el conocimiento de los tests neu­ rofisiológicos disponibles, la correcta interpretación de cada uno y la concordancia de los hallazgos en conjunto permiten comprender la fisiopatología de la disfunción anorrectal. Asimismo, la realización de un protocolo de estudios neurofisiológicos del suelo pélvico permite ajustar el diagnóstico al des­ cartar o confirmar la lesión nerviosa, central o peri­ férica, responsable de la disfunción anorrectal en los pacientes con EM. Bibliografía 1. Munteis E, Andreu M, Téllez MJ, Mon D, Ois A, Roquer J. Anorectal dysfunction in multiple sclerosis. Mult Scler 2006; 12: 215-8. 2. Nusrat S, Gulick E, Levinthal D, Bielefeldt K. Anorectal dysfunction in multiple sclerosis: a systematic review. ISRN Neurol 2012; 2012: 376023. 3. Wiesel PH, Norton C, Glickman S, Kamm MA. Pathophysiology and management of bowel dysfunction in multiple sclerosis. Eur J Gastroenterol Hepatol 2001; 13: 441-8. 4. Muñoz-Duyos A, Montero J, Navarro A, Del Río C, GarcíaDomingo MI, Marco C. Fecal incontinence: neurophysiology and neuromodulation. Cir Esp 2004; 76: 65-70. 5. Stankiewicz JM, Neema M, Alsop DC, Healy BC, Arora A, Buckle GJ, et al. Spinal cord lesions and clinical status in multiple sclerosis: a 1.5T and 3T MRI study. J Neurol Sci 2009; 279: 99-105. 6. Nordenbo AM, Andersen JR, Andersen JT. Disturbances of ano-rectal function in multiple sclerosis. J Neurol 1996; 243: 445-51. 216 7. Gill KP, Chia YW, Henry MM, Shorvon PJ. Defecography in multiple sclerosis patients with severe constipation. Radiology 1994; 191: 553-6. 8. Lefaucheur JP. Neurophysiological testing in anorectal disorders. Muscle Nerve 2006; 33: 324-33. 9. Podnar S. Electrodiagnosis of the anorectum: a review of techniques and clinical applications. Tech Coloproctol 2003; 7: 71-6. 10. Mathers SE, Ingram DA, Swash M. Electrophysiology of motor pathways for sphincter control in multiple sclerosis. J Neurol Neurosurg Psychiatry 1990; 53: 955-60. 11. Sau G, Siracusano S, Aiello I, D’Aloia G, Liguori G, Stener S, et al. The usefulness of the somatosensory evoked potentials of the pudendal nerve in diagnosis of probable multiple sclerosis. Spinal Cord 1999; 37: 258-63. 12. Polman CH, Reingold SC, Banwell B, Clanet M, Cohen JA, Filippi M, et al. Diagnostic criteria for multiple sclerosis: 2010 revisions to the McDonald criteria. Ann Neurol 2011; 69: 292-302. 13. American Gastroenterological Association, Bharucha AE, Dorn SD, Lembo A, Pressman A. American Gastroenterological Association medical position statement on constipation. Gastroenterology 2013; 144: 211-7. 14. Bharucha AE, Wald A, Enck P, Rao S. Functional anorectal disorders. Gastroenterology 2006; 130: 1510-8. 15. Fowler CJ. Neurophysiologic pelvic floor testing. Suppl Clin Neurophysiol 2000; 53: 231-3. 16. Kiff ES, Swash M. Slowed conduction in the pudendal nerves in idiopathic (neurogenic) fecal incontinence. Br J Surg 1984; 71: 615-6. 17. Podnar S, Mrkaic M, Vodusek DB. Standardization of anal sphincter electromyography: quantification of continuous activity during relaxation. Neurourol Urodyn 2002; 21: 540-5. 18. Chia YW, Gill KP, Jameson JS, Forti AD, Henry MM, Swash M, et al. Paradoxical puborectalis contraction is a feature of constipation in patients with multiple sclerosis. J Neurol Neurosurg Psychiatry 1996; 60: 31-5. 19. Reiner CS, Tutuian R, Solopova AE, Pohl D, Marincek B, Weishaupt D. MR defecography in patients with dyssynergic defecation: spectrum of imaging findings and diagnostic value. Br J Radiol 2011; 84: 136-44. 20. Podnar S. Sacral neurophysiologic study in patients with chronic spinal cord injury. Neurourol Urodyn 2011; 30: 587-92. 21. Lefaucheur J, Yiou R, Thomas C. Pudendal nerve terminal motor latency: age effects and technical considerations. Clin Neurophysio 2001; 112: 472-6. 22. Denoya P, Sands DR. Anorectal physiologic evaluation of constipation. Clin Colon Rectal Surg 2008; 21: 114-21. 23. Preziosi G, Raptis DA, Raeburn A, Thiruppathy K, Panicker J, Emmanuel A. Gut dysfunction in patients with multiple sclerosis and the role of spinal cord involvement in the disease. Eur J Gastroenterol Hepatol 2013; 25: 1044-50. 24. Jameson JS, Rogers J, Chia YW, Misiewicz JJ, Henry MM, Swash M. Pelvic floor function in multiple sclerosis. Gut 1994; 35: 388-90. 25. Wiesel PH, Norton C, Roy AJ, Storrie JB, Bowers J, Kamm MA. Gut focused behavioural treatment (biofeedback) for constipation and faecal incontinence in multiple sclerosis. J Neurol Neurosurg Psychiatry 2000; 69: 240-3. 26. Munteis E, Andreu M, Martínez-Rodríguez J, Ois A, Bory F, Roquer J. Manometric correlations of anorectal dysfunction and biofeedback outcome in patients with multiple sclerosis. Mult Scler 2008; 14: 237-42. 27 Chiarioni G, Bassotti G, Stanganini S, Vantini I, Whitehead WE. Sensory retraining is key to biofeedback therapy for formed stool fecal incontinence. Am J Gastroenterol 2002; 97: 109-17. 28. Rao SS, Benninga MA, Bharucha AE, Chiarioni G, Di Lorenzo C, Whitehead WE. ANMS-ESNM position paper and consensus guidelines on biofeedback therapy for anorectal disorders. Neurogastroenterol Motil 2015; 27: 594-609. www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 Disfunción anorrectal en esclerosis múltiple Protocol for neurophysiological studies of the pelvic floor to appraise anorectal dysfunction in patients with multiple sclerosis Introduction. Patients with multiple sclerosis (MS) frequently develop anorectal dysfunction. The neuromuscular structures of the pelvic floor and the mechanisms of voluntary control over defecation can be compromised by the patchy lesions of MS or secondary to the patient’s disability. The involvement of multiple factors limits understanding of the pathophysiology of anorectal dysfunction in MS. Specific neurophysiological tests assess the functionality of the elements of the central and peripheral nervous system involved in anorectal dysfunction. Aim. To propose a diagnostic protocol of standardised neurophysiological studies of the pelvic floor in order to characterise the pathophysiology of anorectal dysfunction in patients with MS. Patients and methods. The following studies were conducted on 16 patients with defined MS and who met criteria for constipation or faecal incontinence: external anal sphincter electromyography (EAS-EMG), somatosensory evoked potentials (SSEP) of the internal pudendal nerve, recording of ano-sacral reflexes and pudendal nerve neurography. Results. The clinical and neurophysiological characteristics were heterogeneous. Nine patients presented constipation; two had isolated faecal incontinence; and five, a combination of both. Abolition or delay in the latency of the SSEP was the most frequent finding (n = 12), followed by the detection of paradoxical contraction (n = 11) and deficient recruitment (n = 8) in the EAS-EMG. Conclusions. The correct interpretation of each available neurophysiological test and the correlation of the findings as a whole enable us to understand the pathophysiology of anorectal dysfunction. The implementation of a protocol for neuro­ physiological studies of the pelvic floor makes it possible to adjust the diagnosis by identifying the central or peripheral nervous lesion determining anorectal dysfunction in patients with MS. Key words. Constipation. Electromyography. Faecal incontinence. Multiple sclerosis. Neurophysiology. Pelvic floor. Somato­ sensory evoked potentials. www.neurologia.com Rev Neurol 2016; 62 (5): 211-217 217