documento de apoyo guia de practica clinica esguince de tobillo
Anuncio

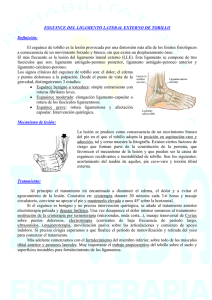
DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE DE TOBILLO Macroproceso: Atención al Proceso: Urgencias, Cirugía, Consulta Cliente Asistencial Externa, Medicina física y Rehabilitación Responsable: Versión: 2 Fecha de creación: Septiembre Código: DA0400-015 - Médicos Especialistas de 2003 (Ortopedistas, Fecha de última actualización: fisiatras, etc.). Septiembre de 2009 - Médicos Generales. - Personal de Fecha de próxima Enfermería. actualización: Junio de 2012 - Personal de fisioterapia (fisioterapeutas). - Personal asistencial de apoyo Elaboró: Revisó: Aprobó: Carlos Alberto Velásquez Álvaro Puerta Arango Álvaro Puerta Arango Córdoba Cargo: Cargo: Cargo: Medico y Cirujano Ortopedista Director Médico Firma Firma: Firma CONTENIDO 1. POBLACIÓN OBJETO 2. USUARIOS DE LA GUÍA 3. OBJETIVOS GENERALES DE LA GUIA (INTRODUCCION) 4. ASPECTOS CLINICOS 5. METODOLOGÍA 6. DEFINICIONES 7. ETIOPATOGENIA 8. FACTORES DE RIESGO Y DE PREDISPOSICIÓN 9. DIAGNOSTICO Y AYUDAS PARACLINICAS 10. DIAGNÓSTICO DIFERENCIAL 11. RECOMENDACIONES GENERALES Y ESPECÍFICAS PARA EL ESGUINCE DE TOBILLO 12. CRITERIOS DE ALTA O DE LIBERACIÓN DE LA GUÍA 13. ACCIONES DE ENFERMERÍA 14. ACTIVIDADES DE FISIOTERAPIA 15. CONTRAINDICACIONES Y RIESGOS POTENCIALES AL IMPLEMENTAR LA GUÍA 16. ANEXOS 17. TABLAS 18. ALGORITMOS 19. MONITORIZACIÓN DELA ADHERENCIA 20. DECLARACIÓN DE CONFLICTO DE INTERESES 21. BIBLIOGRAFÍA Y MATERIAL DE CONSULTA 1 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 1. POBLACIÓN OBJETO La presente guía de practica clínica aplica a los pacientes que tengan - Esguince de tobillo en cualquier grado. 2. USUARIOS DE LA GUÍA Esta guía está dirigida a: - Médicos Especialistas (Ortopedistas, fisiatras, etc.). - Médicos Generales. - Personal de Enfermería. - Personal de fisioterapia (fisioterapeutas). - Personal asistencial de apoyo 3. OBJETIVOS GENERALES DE LA GUIA (INTRODUCCION) Alcance de la guía Esta guía pertenece al macroproceso de Atención al Paciente y aplica para los procesos de - Urgencias - Cirugía - Medicina Física y Rehabilitación. - Consulta externa especializada (ortopedia) La presente guía aplica desde que se hace la impresión diagnostica de esguince de tobillo, hasta que termina su proceso de rehabilitación. Su implementación tiene como objetivo proveer al personal de salud de herramientas para: a) Hacer el enfoque diagnostico del trauma de tobillo tipo esguince b) Hacer el manejo inicial del paciente con esguince de tobillo. c) Realizar el manejo definitivo y oportuno del esguince de tobillo. d) Minimizar las complicaciones en dichos pacientes e) Prevenir secuelas y lesiones posteriores. f) Facilitar el retorno del paciente a su ambiente laboral, familiar y social. 4. ASPECTOS CLINICOS El esguince de tobillo es la lesión musculoesquelética más común en atletas y en personas sedentarias de todo el mundo,. En solo Estados Unidos, se calculan 2 millones de eventos al año. El esquince de tobillo constituye el 20% de todas las lesiones deportivas, sin tener en cuenta que muchos de ellas no solicitan atención médica y no pasan a formar parte de las estadísticas. Se produce un esguince diario por inversión del pie por cada 10.000 personas, lo que nos ofrece una idea de la frecuencia y la magnitud del problema En nuestro medio es uno de los motivos de consulta más frecuentes en personal trabajador (obreros y personal de servicio), y genera un porcentaje importante de ausentismo laboral. 2 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Es una lesión que se produce con mayor frecuencia entre los 21-30 años de edad, posiblemente relacionado con un mayor incremento de la actividad deportiva en estas edades. Cuando el esguince aparece en sujetos más jóvenes o más mayores suele evolucionar peor, la lesión suele ser más grave. El esguince de tobillo ocurre por la lesión completa o incompleta del aparato capsuloligamentario del tobillo, resultante de un movimiento forzado del mismo más allá de los límites normales. Genera dolor e inflamación, que conlleva a disfunción y discapacidad temporal. Cuando no es adecuadamente manejado, genera mayor discapacidad y puede favorecer la aparición de lesiones posteriores (esguince recidivante). Hasta el 44% de los lesionados presentan algún tipo de secuelas un año después (dolor, inestabilidad mecánica o inestabilidad funcional). De allí la necesidad de hacer un adecuado diagnóstico y manejo desde el principio. De acuerdo con la clasificación internacional de enfermedades (CIE 10), existen los siguientes diagnósticos codificados para esta patología. S93X LUXACIÓN, ESGUINCE Y TORCEDURA DE ARTICULACIONES Y LIGAMENTOS DEL TOBILLO Y DEL PIE S93.4 ESGUINCES Y TORCEDURAS DEL TOBILLO Palabras claves: Esguince de tobillo, torcedura de tobillo, articulación del tobillo. 5. METODOLOGÍA Para la elaboración de la presente guía se hizo una búsqueda de las guías existentes en la institución relacionadas con el esguince de tobillo, y no se encontraron guías activas con relación al tema. Posteriormente se hizo una búsqueda dirigida en la Internet en diferentes portales biomédicos (Biblioteca de la National Library of Medicine del Instituto Nacional de Salud de los Estados Unidos (pubmed), Cochrane, National Clearinghouse, fisterra), con el fin de buscar bibliografía y establecer el nivel de evidencia de cada una de las recomendaciones. Se usaron como criterios de búsqueda los términos esguince de tobillo, torcedura de tobillo, sprain ankle, sprained ankle, ligamentous ankle injuries bajo los parámetros de Clinical Review, clinical practice y Guidelines practice. El nivel de evidencia reportado en la literatura médica revisada es pobre. La gran mayoría de los artículos y textos revisados carecen de recomendaciones basadas en evidencia clínica. Las recomendaciones basadas en la evidencia que se presentan en la guía corresponden principalmente al artículo Acute ankle sprain: an update. Publicado por la American Academy of family physicians (Am Fam Physician. 2006 Nov 15;74(10):1714-20). Las recomendaciones de otras publicaciones fueron adaptadas a este sistema de graduación de la evidencia. En la tabla 1 se presenta el tipo de graduación de la evidencia clínica (sistema Sort). 3 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Esta guía tendrá una vigencia de tres años y será el Director médico quien designará el responsable de su revisión. En vista de que las guías específicas que hacen parte de ésta, ya han sido liberadas y probadas en diferentes lugares del mundo, la presente guía no requiere de una prueba piloto que la valide. 6. DEFINICIONES 6.1 Esguince de Tobillo: Lesión parcial o completa del aparato ligamentario y capsular de la articulación del tobillo. Es ocasionado por un movimiento forzado que excede los arcos de movimiento permisibles en la articulación del tobillo. 6.2 Torcedura del tobillo: Esguince de tobillo. 6.3 Sindesmosis tibioperonea: es la estructura aponeurótica que une la tibia y el peroné en su tercio distal, dando como resultado un espacio donde encaja el astrágalo. Permite el movimiento en sentido anteroposterior (rotación del astrágalo), pero limita la movilización en sentido lateral. Crea un espacio llamado la Mortaja tibioperoneoastragalina. Se caracteriza por una notable presencia de tejido conectivo como medio de unión articular, principalmente mediante ligamentos. 7. ETIOPATOGENIA El esguince de tobillo puede ocurrir por una inversión (movimiento interno o medial del pie – aducción- )o una eversión (movimiento lateral del pie con respecto al eje de la pierna – abducción-). El mecanismo más comúnmente observado es la inversión del tobillo. (Cerca de un 90% de los casos.) Para comprender mejor las fuerzas que actúan durante un esguince de tobillo es necesario conocer la anatomía de dicha articulación. La estabilidad de la articulación del tobillo viene dada por tres tipos de estructuras: 1. Las estructuras óseas 2. La musculatura periarticular 3. Las estructuras capsulares y ligamentosas Durante un esguince de tobillo, las estructuras que mas se ven afectadas son los ligamentos y las estructuras capsulares. Los músculos intervienen en menor escala. Los huesos por su parte se ven poco comprometidos. Los Ligamentos: Los ligamentos están constituidos por una banda de tejido conectivo (principalmente colágeno) y que brindan estabilidad pasiva a la articulación, limitando movimientos extremos que no corresponden a dicha articulación. 4 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Entre los ligamentos en el tobillo tenemos: - ligamento lateral interno o deltoideo (LLI), - ligamento lateral, externo (LLE), formado por tres haces: o ligamento peroneo astragalino anterior (LPAA) o ligamento peroneo calcáneo (LPC) o ligamento peroneo astragalino posterior (LPAP). - ligamento tibioperoneal anterior, - ligamento tibioperoneal posterior, - ligamento tibioperoneal interóseo, La función de los ligamentos es prevenir la subluxación o luxación articular. Aunque la inserción de los ligamentos en el hueso es similar a la de los tendones, los ligamentos difieren de los tendones porque son menos regulares en la disposición de las fibras y tienen menos elasticidad, auque mayor fuerza tensil. Para completar la estabilidad de la articulación los músculos y tendones rodean dichas estructuras (estabilidad activa). Estructuras óseas El peroné ejerce una acción estabilizadora de carga dinámica muy importante, hasta tal punto que llega a soportar una sexta parte del peso total que recae sobre el miembro inferior. (Estabilización de la Mortaja). El maléolo externo (peroneo) es más largo que el interno (tibial), unos 10 mm lo que hace que la eversión esté limitada por este saliente óseo. Por esta razón los traumatismos en inversión son los más frecuentes. Cuando la articulación es forzada exageradamente, llevándola más allá de lo que es su amplitud normal, se produce una lesión de los ligamentos, pudiendo verse afectados desde un número variable de sus fibras, hasta su totalidad. La rotura de las fibras del ligamento es acompañada de hemorragia profunda que se traduce como equimosis en la piel. El tobillo con el pie en posición neutra o en extensión es estable porque la parte más ancha del astrágalo se encuentra dentro de la mortaja, abrazada por ambos maléolos tibial y peroneo; en flexión, la estabilidad disminuye ya que la parte más estrecha del astrágalo es la que se aloja en el interior de la mortaja. Con el tobillo en carga, en posición neutra, de apoyo plantar, la estabilidad es del 100% a la inversión y del 30% a la rotación. En algunas situaciones la mortaja tibioperoneoastragalina recibe hasta cinco veces el peso del cuerpo (por ejemplo durante una carrera). Durante el ejercicio, (carrera o trote) existe un mecanismo fisiológico de ligera aducción del medio pie; si en el momento de la flexión plantar se produce una inversión brusca (obstáculo en el camino, pisar a un contrario, desnivel en el terreno, terreno irregular, etc.) es posible que se produzca una supinación forzada capaz de lesionar el ligamento peroneo astragalino anterior. En el esguince el mecanismo fisiopatológico básico es la inversión forzada del tobillo, que supone una acción combinada de flexión y supinación del pie. En la inversión el ligamento Peroneo Astragalino Anterior se encuentra verticalizado y cualquier fuerza que actúe obligando al tobillo a una mayor supinación puede producir un desgarro del 5 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 mismo. Si en ese momento aún aumenta la fuerza inversora, o cae el peso del cuerpo, soportado en ese momento por el ligamento en tensión o parcialmente desgarrado, puede hacer que se verticalice el haz Peroneo Calcáneo, desgarrándose también. El ligamento deltoideo, (ligamento lateral interno) tan sólo se lesiona en el 5% de las ocasiones, cuando el tobillo sufre una eversión brusca o una rotación externa forzada. En estos casos se debe sospechar lesión de la sindesmosis, desgarro del ligamento tibioperono dista e incluso fractura del peroné. El esguince capsular se puede producir cuando el tobillo sufre un impacto en flexión plantar o bien una hiperflexión forzada. En estos casos puede producirse un desgarro de la cápsula anterior, apareciendo dolor a la flexión pasiva y a la extensión resistida. Según la gravedad, los esguinces se clasifican en tipo I (lesión del 5% de las fibras, distensión, no laxitud articular), tipo II (lesión del 40%-50% de las fibras, rotura parcial, inestabilidad articular leve) y tipo III (rotura completa del ligamento). (ver mas adelante) 8. FACTORES DE RIESGO Y DE PREDISPOSICIÓN - Deportes (en especial baloncesto, patinaje –patines en línea- y fútbol.) Exceso de peso Antecedentes de esguinces previos Sexo femenino (posiblemente asociado con el uso de zapatos de tacón alto) Alteraciones propioceptivas previas Alteraciones musculares (mal balance muscular, deficiente coordinación de musculatura agonista-antagonista, Tendón de Aquiles rígido y poco flexible) 9. DIAGNOSTICO Y AYUDAS PARACLINICAS El diagnóstico debe basarse en una correcta anamnesis y en una exploración lo más precoz posible del tobillo lesionado, ya que en pocas horas aparece un importante edema y una contractura antálgica que dificulta y en ocasiones hace imposible, una exploración confiable. Anamnesis En la anamnesis es importante clarificar el mecanismo del trauma. Es importante conocer la posición que presentaba el pie y el tobillo cuando se produjo la lesión (pie apoyado, en el aire, flexionado, en extensión, etc.), saber cómo ocurrió la lesión, si existió dolor (¿inmediato?, ¿brusco?, ¿intenso?), si el paciente sintió algún crujido, si pudo seguir realizando la actividad que estaba realizando (deporte, marcha, etc.), si presentó tumefacción y equimosis, si apareció hinchazón, dónde se localizó inicialmente y si se produjo una impotencia funcional, absoluta o no. Se debe interrogar el antecedente de esguinces anteriores en el mismo tobillo y si éstos fueron tratados correctamente, si existía un tobillo inestable previamente (principal factor de riesgo para presentar un nuevo esguince). 6 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 El diagnóstico del esguince de tobillo es netamente clínico. Las ayudas diagnósticas son útiles y para descartar lesiones mayores, pero no establecen el diagnóstico. El síntoma cardinal del esguince de tobillo es el dolor, precedido de una torcedura del tobillo. En ocasiones frecuentes del dolor se acompaña de hinchazón (de grado variable). Con mucha frecuencia luego del momento inicial, aparece impotencia funcional (dolor e incapacidad para apoyar el pie y generar una marcha normal). Dolor La intensidad del dolor depende de muchos factores (umbral personal del dolor, grado de distensión del ligamento, ruptura o no de estructuras, traumatismos asociados, lesiones previas). El edema es otro signo característico y varía según el grado del esguince y la presencia o ausencia de lesiones previas. Se debe buscar activamente la existencia de edema, o aumento del perímetro del tobillo afectado (un aumento mayor de 4 cm de perímetro con respecto al tobillo sano indica rotura ligamentosa en el 70% de las ocasiones según algunos autores) (Evidencia C). La intensidad de la equimosis y un edema importante se suelen relacionar con la gravedad del esguince. La Equimosis resulta de la lesión de capilares y vasos sanguíneos de la microcirculación y generalmente está presente en esguinces grado II o III. EXAMEN FISICO: Se examinan la estructura y función del pie para detectar factores predisponentes. En la observación se descubrirá la presencia o ausencia de edema, deformidad, equimosis, tipo de marcha, etc. En la palpación se debe tener un orden sistemático para no pasar por alto alguna estructura. Se deben palpar los maléolos tibial y peroneo en sus 6 últimos centímetros, la cola del quinto metatarsiano, así como la porción distal de su diáfisis, el escafoides, los tendones peroneos en su retináculo, detrás del maléolo externo, el tendón Aquíleo y el tendón del tibial anterior, y, por supuesto, los tres haces ligamentosos que conforman el Ligamento lateral externo del tobillo, buscando zonas dolorosas, con sensibilidad aumentada, crujidos o crepitación, así como el tercio proximal del peroné si el mecanismo de producción fue por rotación externa (es necesario en este caso descartar una posible fractura de Maissoneauve). La simple palpación de la cara lateral del tobillo determina la localización de la lesión ligamentosa y el paciente manifiesta: dolor moderado a dolor grave repentino, hinchazón, decoloración, dificultad para mover el tobillo, dolor en el tobillo aunque no se lo esté cargando con peso. Existen algunas maniobras dinámicas para evaluar la estabilidad del tobillo. 7 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Prueba del cajo anterior. (Signo del cajón) es útil para detectar la rotura del Ligamento PeroneoAstragalino Anterior. Se realiza sentando al paciente en una camilla con las piernas colgando. Rodilla en flexión de 90% Con una mano del explorador colocada frente a la pierna del paciente, la otra mano del explorador sujeta el talón del paciente y trata de desplazar el astrágalo en dirección anterior. Cuando el Ligamento Peroneo astragalino anterior está roto es posible el desplazamiento anterior del astrágalo. (Cajoneo anterior) Prueba de la inversión forzada. Con el pie en flexión de 10°-20° y la rodilla en flexión de 90° se realiza muy lentamente la inversión del tobillo, sujetando el medio pie por la región plantar y fijando el tercio distal de la tibia. Se busca la existencia o no de «tope» al movimiento y la posible aparición de un surco bajo el talo, como si la piel quedase succionada por la región infraperonea («prueba de la succión»); la existencia de estos signos sugieren una lesión en el Ligamento peroneo astragalino anterior y peroneo calcaneo. Clunk test o prueba de la rotación externa forzada. Esta maniobra explora la sindesmosis. Con la rodilla flexionada 90° y la tibia fija en su tercio distal, el mediopié se mueve en sentido medial y lateral, evitando cualquier movimiento de inversión o de eversión. La aparición de dolor en la sindesmosis sugiere lesión de la misma (hasta un 11% de los esguinces afectan a la sindésmosis, con el consiguiente riesgo de apertura de la mortaja). Squeeze test o prueba de la presión. Se realiza presionando en el tercio medio de la pierna la tibia y el peroné, lo cual provoca dolor distal, a nivel de la sindésmosis, sugiriendo también una posible lesión de la misma. También es necesario explorar el tobillo también desde su parte posterior, ya que la existencia de una afectación intracapsular hace que los espacios retromaleolares se encuentren ocupados, perdiéndose los relieves óseos a ese nivel y desapareciendo los canales aquíleos; situación ésta que no se evidencia en las lesiones extracapsulares. Por lo general, las lesiones importantes suelen impedir la bipedestación (es necesario descartar la existencia de fractura en estos casos). Las lesiones en extensión forzada pueden lesionar la sindésmosis en tanto que las lesiones en flexión forzada pueden lesionar la cápsula, apareciendo entonces dolor a la flexión pasiva y a la extensión resistida. En este último caso, al igual que si se produce una lesión sindesmal, el proceso puede curar muy lentamente y ser altamente incapacitante Clasificación del esguince de tobillo de acuerdo con sus manifestaciones clínicas. En función del daño ligamentoso producido podemos clasificar los esguinces de tobillo en tres tipos, de menor a mayor gravedad: Esguince Grado I. Se produce una distensión del ligamento, generalmente Peroneo astragalino anterior. Habitualmente el PAA, no existe laxitud articular asociada: el paciente puede caminar, existe dolor leve y en general los síntomas son escasos. Se produce la rotura de menos del 5% de las fibras. Es el resultado de la distensión de los ligamentos que unen los huesos del tobillo. La hinchazón es mínima y el paciente puede comenzar la actividad deportiva en dos o tres semanas. 8 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Esguince Grado II. Se produce la rotura parcial del ligamento, aparece dolor moderado acompañado de una inestabilidad articular leve. Existe hinchazón y dificultad para la deambulación «de puntillas». El sujeto camina en posición antiálgica, y los signos y síntomas son más evidentes. Se ha producido la rotura del 40%-50% de las fibras. La exploración puede revelar un cajón anterior y/o una inversión forzada positivos. Los ligamentos se rompen parcialmente, con hinchazón inmediata. Generalmente precisan de un periodo de reposo de tres a seis semanas antes de volver a la actividad normal Esguince Grado III. Existe una laxitud articular manifiesta, rotura completa del ligamento, dolor intenso, deformidad e hinchazón francas. El sujeto no puede caminar ni apoyar el pie en el suelo. Las maniobras exploratorias son positivas. Son los más graves y suponen la rotura completa de uno o más ligamentos pero rara vez precisan cirugía. Se precisan ocho semanas o más para que los ligamentos cicatricen. De acuerdo al mecanismo de producción estas lesiones se clasifican en: Eversión y abducción. Ruptura del ligamento deltoideo. De inversión y aducción. Disrupción o ruptura del ligamento externo. En la tabla No. 2 hay un cuadro que resume los principales hallazgos en según el grado del esguince. Clasificación según el tipo de lesion ligamentaria (J. Borrel. J. M. Salo- M. Ferrán) En dos grandes grupos: 1. sin solución de continuidad a. distensión fibrilar b. elongación fibrilar c. rotura incompleta 2. con solución de continuidad a. desinserción con fragmento ósea b. desinserción sin fragmento óseo c. rotura completa, transversal o con deshilachamiento AYUDAS DIAGNOSTICAS Radiografía de tobillo: El diagnostico de un esguince de tobillo es clínico. El uso de las pruebas radiológicas está enfocado a estudiar daños asociados como fracturas. El uso de las radiografías también se ha generalizado en todo el mundo a partir del hecho de que muchos pacientes que sufren esguinces lo hacen el ámbito laboral por lo que para efecto de evitar reclamaciones posteriores muchas aseguradoras prefieren el uso de una radiografía que descarte de entrada fracturas y lesiones severas. (Criterio medico legal/laboral) Las radiografías de esfuerzo del tobillo pueden contribuir a determinar la extensión de la lesión ligamentosa. Si la diferencia en la inclinación del astrágalo supera los 5º, se puede considerar que existe un deterioro funcional. Si la diferencia es mayor de 10º, los síntomas aumentan mucho y se produce un tobillo inestable con frecuencia. 9 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 La artrografía del tobillo ayuda a determinar la localización y extensión exactas de la lesión ligamentosa y está indicada sólo cuando se valora la corrección quirúrgica de un ligamento roto. Sin embargo, la técnica se debe practicar en los primeros días tras el traumatismo, porque el retraso produce resultados poco fiables. En casos especiales el médico puede solicitar una tomografía o una Resonancia magnética nuclear. Este última se considera el “gold estándar” y establece con un alto margen de sensibilidad y especificidad la lesión de los ligamentos, aunque en el contexto clínico dicha prueba es prácticamente innecesaria. 10. DIAGNOSTICO DIFERENCIAL Aunque el diagnóstico del esguince de tobillo no plantea un reto diagnóstico, estas son las entidades con las que se debe hacer el diagnóstico diferencial ante un paciente con dolor en el tobillo. • Fractura de tobillo • Luxación de tobillo • Contusión • Tendinitis aquiliana • Fascitis plantar • Espolón calcáneo • Síndrome del túnel Tarsal • Artritis traumática • Gota • Artritis reumatoidea Lesiones asociadas a un esguince de tobillo A continuación se mencionan algunas de las lesiones asociadas al esguince de tobillo. Se hace claridad que su diagnóstico y tratamiento no hacen parte del alcance de esta guía. 1) Fracturas osteocondrales. Aparecen hasta en el 6%-7% de los casos. Pueden pasar inadvertidas fácilmente si no se piensa en su existencia, siendo diagnosticadas entre cuatro-seis semanas, e incluso hasta un año después del traumatismo. 2) Rotura del retináculo de los peroneos. Debido a una dorsiflexión forzada súbita cuando los tendones están contraídos. La luxación o subluxación de lo tendones peroneos se puede objetivar haciendo que el enfermo coloque el pie en eversión y dorsiflexión y realizando una resistencia al movimiento de inversión del pie. Si el retináculo está lesionado se subluxarán o luxarán los tendones pasando a situarse por delante del maléolo peroneo. 3) Fractura de la base del quinto metatarsiano. Por tracción del peroneo lateral corto 4) Fractura del Os trigonum. Es un sesamoideo situado en la parte posterior del astrágalo, presente hasta en el 14% de la población. Es relativamente frecuente en pacientes con historia de esguinces previos. Se presenta como un cuadro doloroso a la palpación en la parte posterior de la tibia y anterior al tendón de Aquiles, incrementándose el dolor en flexión plantar forzada o flexión plantar resistida. Es frecuente la existencia de una disminución de la flexión plantar menor de 25°. 10 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 5) Pinzamiento sinovial. Es un cuadro producido por el pinzamiento capsular que se produce entre el astrágalo, peroné y tibia, más acentuado en dorsiflexión forzada y en flexión plantar pasiva. En ocasiones es posible observar un cajón anterior positivo. El diagnóstico definitivo se realiza mediante RMN o artroscopia. 6) Síndrome del túnel tarsiano. Es el atrapamiento del nervio tibial posterior entre el maléolo tibial y el ligamento tarsiano. Aparece dolor y disestesias en el arco longitudinal interno del pie, con un signo de Tynell positivo. 11. RECOMENDACIONES GENERALES Y ESPECÍFICAS PARA EL ESGUINCE DE TOBILLO Los objetivos iniciales del tratamiento deben ser: Controlar la inflamación, Controlar el dolor, Proteger de la carga de peso. Iniciar una rehabilitación precoz En la mayoría de publicaciones norteamericanas, se ha acuñado el término PRICE para designar el tratamiento del esguince (Protection, Rest, Ice, Compression, y Elevation). Sin embargo esta nemotecnia es incompleta. A continuación se dan algunas pautas de tratamiento. - Reposo Elevar el miembro lesionado (para permitir el drenaje del edema) Aplicar hielo (actúa reduciendo la inflamación y controlando el dolor) Vendaje compresivo (para prevenir la inflamación) Administrar medicación antiinflamatoria y analgésica (para tratar la inflamación y el dolor) Inmovilización en algunos casos. Deambular en descarga con la ayuda de bastones o muletas Reposo: el reposo ayuda a la disminución del dolor, y la mejoría en el edema y la hinchazón. Se prefiere que el reposo sea con el miembro inferior elevado. El reposo en cama debe ser desaconsejado. Si es necesario, no se recomienda por más de 24 horas. - Esguinces leves (grado I): Se puede permitir el apoyo a partir del segundo día y comenzar con ejercicios de flexo-extensión - Es conveniente utilizar una tobillera o un vendaje funcional al reanudar la actividad deportiva (generalmente a partir de la segunda semana). - Esguinces moderados (grado II): A partir del segundo día se permitirá el apoyo, con el tobillo protegido por una tobillera semirrigida, o con un vendaje funcional. - Esguinces graves (grado III) En las primeras 48 horas el manejo es igual que en los esguinces leves: elevación de la extremidad, aplicación de hielo (las primeras 48 horas, 20 minutos cada 2-3 horas. Luego 15 min. cada 8 horas. La duración del reposo dependerá del tipo de actividad usual del paciente (ver tabla No. 3). Inmovilización: Es otro de los pilares fundamentales del tratamiento. Ayuda a mejorar el dolor y disminuye la inflamación. No debe hacerse por períodos prolongados. 11 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 - Esguinces leves (grado I): Es conveniente utilizar una tobillera o un vendaje funcional al reanudar la actividad deportiva (generalmente a partir de la segunda semana). - Esguinces moderados (grado II) tobillera semirrigida, o con un vendaje funcional. A criterio del médico se colocará una inmovilización rígida (tipo férula de yeso) dependiendo de la situación del paciente. - Esguinces graves (grado III) La inmovilización del tobillo se puede hacer con una férula de yeso, o un dispositivo semirrígido . Cuando la inflamación haya cedido (generalmente en una semana) se deja una inmovilización (fija o removible) durante 3 semanas. Pasado este tiempo, es aconsejable 2-3 semanas de tratamiento con un fisioterapeuta para iniciar movilizaciones y ejercicios isométricos. En diversos estudios comparando la estabilización funcional (vendaje semiplástico o tobillera) con la estabilización ortopédica (yeso) en pacientes con esguince grado I-II no se encontró diferencia estadísticamente significativa. En conclusión, en el esguince I-II es igual de efectiva la inmovilización con férula de yeso que la inmovilización con vendaje. (Evidencia B). TRATAMIENTO FISIOTERAPÉUTICO: Hidroterapia: Uso del agua como medio terapéutico y recuperador. Puede tener efectos diuréticos, hipnóticos, sedantes o estimulantes. Algunos autores recomiendan el uso de sales para aumentar el efecto antiinflamatorio (sulfato de magnesio). Crioterapia: La aplicación de frío a los tejidos corporales con el propósito de aliviar el dolor y reducir la hinchazón. Ultrasonido Efectos: analgésico, antiespasmódico, sedante, aumenta el metabolismo local. Electroterapia Su uso típico precisa de unos electrodos que crean una contracción de la musculatura adyacente, reduciendo el edema mediante la compresión del tejido afectado, además de que ayuda al fortalecimiento de las estructuras musculares que apoyan la estabilidad. Acupuntura. Su uso no está generalizado en nuestro medio. No existen estudios concluyentes que apoye o desaprueben dicha práctica. (Evidencia c) Antiinflamatorios no esteroideos: Ayudan a reducir el edema y dolor después de un esguince de tobillo. Aceleran el proceso de recuperación (evidencia B) Analgesicos: en caso de dolor esta indicado el uso de analgésicos tipo acetaminofén, tramadol, dipirona. Su uso en urgencias puede ser muscular o venoso. A nivel ambulatorio se prefiere analgésicos orales. En casos específicos se puede utilizar la vía muscular. Vendajes semi-elásticos y tobilleras: Son recomendados para el tratamiento funcional de los esguinces de tobillo. Los vendajes semi-elásticos y las tobilleras son una opción para disminuir el riesgo de nuevos esguinces en pacientes con historia de esguinces recurrentes (evidencia B). 12 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 TRATAMIENTO QUIRURGICO DEL ESGUINCE DE TOBILLO Por lo general el tratamiento del esguince de tobillo es no quirúrgico. El manejo quirúrgico está limitado a pacientes con esguinces grado III con esguinces recidivantes y lesiones asociadas (fractura, pinzamiento de estructuras, etc.). No se ha visto en la población general beneficios extras con el manejo quirúrgico en comparación con el manejo estándar. Rehabilitación de tobillo. Cuando un paciente luego de una o dos semanas, aún no ha podido reintegrarse a sus labores cotidianas, se debe contemplar la necesidad de evaluación por fisioterapia. Un programa graduado de ejercicio, especialmente con elementos de propiocepción son recomendados para la disminución del riesgo de un esguince de tobillo (Evidencia B). El programa de rehabilitación del tobillo debe incluir actividades de mejora de la propiocepción, mejoría de la movilidad y reforzamiento de las estructuras de estabilidad el tobillo. Para que los ejercicios sean efectivos debe hacerse en forma repetitiva. Se debe enseñar al paciente a hacerlos en su casa o sitio de trabajo. En las tablas No 4 y 5 hay unos esquemas de ejercicios para ayudar a paciente en su recuperación. A continuación, algunas recomendaciones: Para mejorar la movilidad - Flexión y extensión del tobillo. - Lateralizaciones internas y externas - Movimientos combinados (Hacer las letras del abecedario con el primer dedo del pie sobre una superficie. “Escribir” las letras del abecedario con el primer dedo del pie en el aire) Ejercicios de resistencia – Ejercicios de fortalecimiento (se pueden hacer ayudados con o una toalla, aunque es preferible un banda elástica –Teraband-) - Flexión plantar, - Dorsiflexión - Inversión - Eversión - Equilibio Actividades funcionales - Cuando pueda caminar sin dolor o cojera, iniciar la carrera por llano. - Seguir con carrera realizando giros "en forma de ocho", y finalmente carrera en zigzag. Reanudación del deporte: - Para volver a practicar deportes, generalmente se recomienda que la inflamación o el dolor no existan o sean mínimos y que puedan realizarse saltos hacia delante o hacia los lados sobre el tobillo lesionado sin sentir dolor ni inestabilidad. 13 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO - Versión: 2 En los esguinces más graves es una buena idea proteger el tobillo con una tobillera o una ortesis para disminuir la probabilidad de nuevos episodios de esguince. Esguince de tobillo en deportistas de alto rendimiento: El tratamiento de las lesiones en los deportistas de alta competencia debe ser tal, que permita al jugador regresar al campo de juego en el menor tiempo y con el mismo nivel de eficiencia que tenían antes de la lesión. Los esguinces de tobillo están entre las lesiones más frecuentes en los jugadores de fútbol y baloncesto. En un período de 22 meses se evaluaron y manejaron 20 atletas (jugadores de fútbol), edad promedio, 16.8 años, con lesiones ligamentosas de tobillo. Los tiempos de recuperación promedio fueron 14.8 días para esguince grado I; 44 días para esguince grado II; y 62 días para esguince grado III. CONTROL AMBULATORIO: - El control de un esguince en deportistas de alto rendimiento deben ser efectuado por ortopedista. El control de un esguince grado III debe ser realizado por un ortopedista. Los esguinces grado I y II serán derivados a ortopedia a criterio del médico tratante. Se recomienda derivar el paciente con esguince de tobillo al servicio de fisiatría (generalmente luego de la fase aguda 1-2 semanas) en los siguientes casos: o Esguinces grado III o Esguinces en deportistas de alto rendimiento. o Esguinces recidivantes. o Pacientes que tengan alguna otra condición que dificulte una recuperación adecuada (atrofias musculares, deformidades previas, etc.). Estabilidad del tobillo. Aunque el retorno del paciente a sus actividades debe ser lo más pronto posible, un artículo publicado en el Journal of Athletic Training que tiene en cuenta varios estudios, concluye que luego de un esguince de tobillo, la sensación subjetiva de estabilidad del tobillo no ocurre hasta seis semanas a tres meses después del trauma. Sin embargo, a las 6 semanas hasta 1 año después de la lesión, un porcentaje importante de los participantes aún tenían laxitud mecánica objetiva y sensación subjetiva de inestabilidad del tobillo. POSIBLES SECUELAS DE UN ESGUINCE DE TOBILLO Dolor crónico Puede ser ocasionado por un pequeño nódulo (cicatricial) en uno de los ligamentos del tobillo que causa una fricción constante en la articulación, conduciendo a la inflamación crónica y, finalmente, a daños permanentes. El tratamiento consiste en la infiltración con esteroides (con o sin anestésico). En raras ocasiones se requiere la intervención quirúrgica. En un esguince puede también lesionarse el nervio que recorre uno de los ligamentos del tobillo. El dolor y el hormigueo consecuentes (neuralgia) se alivian, a veces de modo permanente, con una infiltración local de un anestésico. 14 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Tenosinovitis peroneal Las personas con esguince de tobillo suelen caminar de un modo que exige excesivamente a los tendones. el resultado final es la inflamación de los tendones del lado externo del tobillo, causando hinchazón crónica y dolor en la parte externa del tobillo. El tratamiento consiste en usar soportes para el tobillo, que limitan el movimiento de la articulación. Distrofia simpática refleja o atrofia de Sudeck. En ocasiones, el impacto de un esguince grave causa espasmos en los vasos sanguíneos del tobillo que reducen la circulación sanguínea. Por consiguiente, algunas zonas del hueso y de otros tejidos pueden resultar afectadas debido a la falta de irrigación, por lo que pueden comenzar a deteriorarse. Esta afección, denominada distrofia simpática refleja o atrofia de Sudeck, puede provocar hinchazón y dolor en el pie, a menudo intenso, que puede pasar de un punto a otro del tobillo y del pie. A pesar del dolor, la persona puede seguir caminando. La fisioterapia y los analgésicos administrados por vía oral pueden ser útiles. Se puede recurrir, en caso de dolor crónico e intenso, a la infiltración de un anestésico local alrededor del nervio que estimula el tobillo (bloqueo del nervio), así como a la administración de corticosteroides y al apoyo psicológico. Síndrome del seno tarsial El síndrome de seno del tarso es el dolor persistente en la zona entre el hueso del talón (calcáneo) y el hueso del tobillo (talus o astrágalo), a raíz de un esguince. Puede estar asociado con el desgarro parcial de los ligamentos dentro del pie. Las inyecciones de corticosteroides y los anestésicos locales son a menudo útiles. 12. CRITERIOS DE ALTA O DE LIBERACIÓN DE LA GUÍA Se considerará la liberación de la guía para aquellos pacientes - Paciente con esguince de tobillo grado I o II dado de alta por el médico de urgencias con indicaciones de manejo - Paciente que es dado de alta por medico de urgencias con orden de evaluación por especialista y que deba ser revisado en otra institución (EPSs, ARPs, etc.) - Pacientes con esguince de tobillo que han finalizado su proceso de rehabilitación - Pacientes en cita de revisión por ortopedista y que no requieran manejo posterior. - Pacientes que solicitan traslado a otra institución. - Pacientes que rechazan el tratamiento ofrecido. - Pacientes con patologías asociadas (ej. Fractura de tobillo, luxación de tobillo, etc.) 13. ACCIONES DE ENFERMERIA En el servicio de urgencias: - Coloque al paciente en una posición cómoda. - Invítelo a elevar la extremidad - Aplique hielo. 15 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO - Versión: 2 Inicie los analgésicos ordenados por el médico Traslade al paciente al servicio de radiología si es necesario. Aplique el vendaje o ayude al médico a hacer la inmovilización si esta está indicada. Traslade al paciente en silla de ruedas o camilla para evitar el apoyo según ordenes 14. ACCIONES DE FISIOTERAPIA En el transcurso de la guía se definen algunas actividades del fisioterapeuta. (ver tablas 4 y 5) - Valore el estado del paciente. - Establezca un plan de trabajo con el paciente. - Anímelo a continuar los ejercicios en casa. - Si detecta alguna anormalidad en el desarrollo normal de la rehabilitación informe al médico tratante. 15. CONTRAINDICACIONES Y RIESGOS POTENCIALES AL IMPLEMENTAR LA GUÍA Estos son algunos riesgos que se corren al implementar la guía. - Estudios Radiológicos: Los estudios radiológicos (radiografías simples o contrastadas, tomografías) producen lesiones por radiación ionizante. Debe evitarse este tipo de estudios en pacientes en embarazo o con sospecha de éste. - La aplicación de hielo local puede producir lesiones locales. Toda aplicación de hielo debe ser a través de una barrera mecánica (toalla, etc.) - La inmovilización con vendajes o férulas de yeso, pueden producir una compresión exagerada de estructuras vasculares o nerviosas. Se debe estar atento a cualquier signo de compresión extrema. - Algunas personas pueden ser alérgicas a los antiinflamatorios o tener contraindicación para su uso (pacientes con asma, ulcera péptica activa, sangrado digestivo etc.). - La deambulación en muletas puede ser factor de riesgo para la ocurrencia de accidentes. 16. ANEXOS Formato de información a pacientes - DA 0400-069 v1. Cuidados de paciente con yeso. 17. TABLAS Tabla 1. Sistema de clasificación de la evidencia (SORT) GRADO DE LA EVIDENCIA A Evidencia consistente de buena calidad B La evidencia es limitada o poco consistente C Recomendaciones basadas en consenso, experiencias en práctica clínica, Opinión de expertos o series de casos. 16 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 Evidencia basada en el sistema de calificación SORT. Tabla No. 2. clínica. Clasificación de los esguinces de tobillo de acuerdo a la manifestación Clasificación del esguince de tobillo Signos/síntomas Grado I Grado II Lesión ligamentaria No Parcial Disfunción Mínima Poca Dolor Mínimo Moderado Hinchazón Mínima Moderada Equimosis Infrecuente Frecuente Dificultad para el apoyo No Usual Grado III Completa Alta Severo Severa Siempre siempre Tala No. 3. Retorno al trabajo (actividad diaria) Esguince grado I Actividad mínima sedentaria 1 día Esguince grado II –III Actividad mínima sedentaria Esguince grado II-III Actividad física moderada o , trabajo de pie Actividad sedentaria 4-5 días Muletas por 10 días 21 días Esguince grado III. Lesión tendinosa Esguince grado III. Lesión tendinosa Actividad manual o trabaja de pie 10 días 7-9 semanas Tabla. No. 4 Componentes de la rehabilitación temprana del esguince de tobillo. Componente Procedimiento Rango de movimiento Estiramiento del Use una toalla para tendón de Aquiles halar el pie hacia sin peso arriba Estiramiento del tendón de Aquiles contra resistencia Parase con el talón en el piso y doble las rodillas. Duración y frecuencia Traccione el pie (sin dolor) por 15-30 segundos. 5 repeticiones Repita 3-5 veces al día. Traccione el pie (sin dolor) por 15-30 segundos. 5 repeticiones Repita 3-5 veces al comentarios Mantener la extremidad en una posición sin gravedad con compresión. 17 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Componente Procedimiento Ejercicios de letras Mueva el tobillo en múltiples direcciones tratando de dibujar las letras del alfabeto Fortalecimiento de músculos Ejercicios La resistencia isométricos puede ser conseguida con • Flexión objetos inmóviles plantar (piso o pared) o con • Dorsiflexión el pie contralateral • Inversión • Eversión Duración y frecuencia Versión: 2 comentarios día. Repita 4-5 veces al día. Pueden ser hechos con terapia con hielo. Por cada ejercicio, descanse 5 segundos hasta 10 repeticiones. Haga 3 ciclos al día Los ejercicios de fortalecimiento debes ser únicamente en posiciones que no causen dolor. Ejercicios isotónicos • Flexión plantar • Dorsiflexión • Inversión • Eversión Resistencia provista por el pie contralateral, tubos de caucho o pesas. Por cada ejercicio descanse 1-4 segundos, hasta tres bloques de 10 repeticiones. Haga 3 ciclos al día. Crispar los dedos y recoger canicas Ponga el pie en una toalla. Cuando los dedos contraigan, mueva la toalla hacia el cuerpo. Use los dedos para recoger canicas u objetos pequeños Elevar el cuerpo parado en las puntas de los pies. Caminar hacia adelante y atrás en talones y en puntas de pie Dos grupos de 10 repeticiones. Repita dos veces al día. Los ejercicios con los dedos pueden hacerse durante todo el día (en casa o en el trabajo) Tres bloques de 10 repeticiones. Tres veces al día. Progresar según tolerancia el fortalecimiento puede ocurrir usando el cuerpo como resistencia Caminar en puntas y en talones Tabla No.5 Componentes de la rehabilitación avanzada en el esguince de tobillo. Componente Propiocepción Tabla bamboleante Procedimiento Tratar de mantener el equilibrio en uno y Duración y frecuencia 5-10 repeticiones dos veces al día. comentarios El ejercicio se puede hacer con ojos abiertos o 18 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO dos pies. Hacer ejercicios de rotación manteniendo el equilibrio en la tabla (1 y 2 pies) Marcha en Paso normal, en Aproximadamente diferentes talones o en puntas 50 pasos dos veces superficies sobre diferentes al día superficies, planos inclinados, superficies irregulares Entrenamiento para reincorporación a la actividad normal. Caminar , trotar Caminar o trotar Incrementar la hacia delante y distancia desde uno hacia atrás hasta 10 kilómetros Progresar en intensidad y velocidad. Cambiar el patrón de marcha (círculos, figuras en ocho. Versión: 2 cerrados. Con y sin resistencia. Requieren de supervisión especializada. El ejercicio se puede hacer con ojos abiertos o cerrados. Con y sin resistencia Requieren de supervisión especializada. El entrenamiento debe ser teniendo en cuenta las condiciones específicas de cada individuo. 19 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 18. ALGORITMOS Trauma en tobillo (torcedura) Impresión diagnóstica Esguince de tobillo. Inicie Manejo estándar •Analgésicos •Aines •Miembro inferior elevado •Hielo local Signos clínicos De fractura ? (reglas de Ottawa) Criterio medico/lega/laboral Estudio radiológico No Fractura Dx de esguince Determine el grado Fractura o lesión asociada? Fin de la guía Manejo específico Grado I Vendaje o tobillera (opcional) Reposo <1 sem Continúe manejo estándar. Control opcional • Dolor crónico. • Dificultades para reintegro laboral Grado II Inmovilización (tobillera vs férula)) Manejo por especialista (opcional) Reposo 1 sem-2 sem Muletas (opcional) Continuar manejo estándar en casa Enseñar ejercicios. Control opcional por especialista y/o fisioterapia • Dolor crónico. • Dificultades para reintegro laboral Grado III Inmovilización (férula) Manejo por especialista (inmediato o diferido) Reposo > 2 sem muletas Continuar manejo estándar en casa Control por ortopedia Fisioterapia, en 1-2 semanas Ejercicios supervisados Enseñar ejercicios para casa 19. MONITORIZACIÓN DE LA ADHERENCIA. Serán criterios para la evaluación de la adherencia a la presente guía. 1) Pertinencia médica. a) Todo paciente con esguince de tobillo que acude al servicio de urgencias debe ser evaluado por medico de planta. b) Todo paciente con esguince grado III de tobillo debe ser evaluado por ortopedia o en su defecto, debe tener orden de revisión por especialista. 20 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO Versión: 2 c) Todo caso de fractura o lesiones asociadas deben ser evaluadas en forma inmediata o diferida por especialista. d) Todo esguince grado III en fase aguda debe ser inmovilizado en el servicio de urgencias 2) Pertinencia de laboratorio. a) No se pedirá de rutina ningún examen de laboratorio clínico. Cualquier examen solicitado debe estar debidamente justificado 3) Pertinencia de medicamentos. a) En el servicio de urgencias se utilizarán medicamentos analgésicos o antiinflamatorios si hay dolor. 4) Pertinencia de medidas de apoyo. a) Los estudios radiológicos se solicitarán de acuerdo a los siguientes criterios: i) Reglas de Ottawa: (1) Radiografía de tobillo: (a) Paciente con dolor en el tobillo y uno de los siguiente hallazgos: (i) el paciente no puede mantener la bipedestración (ii) dolor a la palpación en maleolos. (2) Radiografía de pie (a) Paciente con dolor en el mediopie y uno de los siguiente hallazgos: (i) el paciente no puede mantener la bipedestración. (ii) dolor a la palpación del escafoides o en la base del quinto metatarsiano. ii) Criterio administrativo: paciente con lesiones con implicaciones médico legales/laborales. b) Todo paciente con más de dos semanas sin poder reintegrarse a sus actividades cotidianas debe tener evaluación por ortopedia y/o fisioterapia. c) Todo esguince grado III de tobillo debe ser derivado a fisioterapia. 20. DECLARACION DE CONFLICTO DE INTERESES En la elaboración y adaptación de esta guía no se presentaron conflicto de intereses. Se recomienda revisar los documentos relacionados en la bibliografía para conocer los pormenores de quienes participaron en la elaboración de las diferentes guías y artículos. 21. BIBLIOGRAFÍA Y LECTURAS RECOMENDADAS. − − − − − Ivins D. Acute ankle sprain: an update. Am Fam Physician. 2006 Nov 15;74(10):1714-20. Review. Hubbard TJ, Hicks-Little CA. Ankle ligament healing after an acute ankle sprain: an evidence-based approach. J Athl Train. 2008 Sep-Oct;43(5):523-9.. van Dijk CN. Management of the sprained ankle. Br J Sports Med. 2002 Apr; 36(2):83-4. Beynnon et al. A prospective, randomized clinical investigation of the treatment of first-time ankle sprains. Am J Sports Med 2006;34:1401-12 Wolfe MW, Uhl TL, Mattacola CG, McCluskey LC. Management of ankle sprains. 21 de 22 Código: DA0400-015 DOCUMENTO DE APOYO GUIA DE PRACTICA CLINICA ESGUINCE TOBILLO − − − − − − − − − − − − Versión: 2 Am Fam Physician. 2001 Jan 1;63(1):93-104. Bleakley CM, McDonough SM, MacAuley DC. Some conservative strategies are effective when added to controlled mobilisation with external support after acute ankle sprain: a systematic review. Aust J Physiother. 2008;54(1):7-20. Review. Van der Wees PJ, Lenssen AF, Hendriks EJ, Stomp DJ, Dekker J, de Bie RA. Effectiveness of exercise therapy and manual mobilisation in ankle sprain and functional instability: a systematic review. Aust J Physiother. 2006;52(1):27-37. Review. Zöch C, Fialka-Moser V, Quittan M. Rehabilitation of ligamentous ankle injuries: a review of recent studies. Br J Sports Med. 2003 Aug;37(4):291-5. Review. Wexler RK. The injured ankle. Am Fam Physician. 1998 Feb 1;57(3):474-80. Review. Paige NM, Nouvong A. The top 10 things foot and ankle specialists wish every primary care physician knew. Mayo Clin Proc. 2006 Jun;81(6):818-22. Review. Work Loss Data Institute. Ankle & foot (acute & chronic). Corpus Christi (TX): Work Loss Data Institute; 2008. 152 p. (ncg). http://www.worklossdata.com/ Hazañas Ruiz a, L Gálvez Alcaraz a, JA Cepas Soler. Estabilización funcional frente a inmovilización ortopédica en el esguince de tobillo grado I-II (leve) Atención Primaria Vol.23 Núm. 7 1999 , pags. 425-428 Harry Nner.- Diagnóstico y tratamiento en ortopedia.- editorial el manual moderno.colombia.- 2 edic. 1998.- pág 164-167 Miller & Seyika: Anke inestability. In: Core Knowledge in Orthopaedics: Sports Medicine, 1st ed. Chapter 26. Mosby 2006. (versión digital disponible en www.MDConsult.com) Porter & Schon: Principles of rehabilitation for foot and ankles. In: Baxter's The Foot and Ankle in Sport, 2nd ed. Chapter 28. Mosby 2007. (versión digital disponible en www.MDConsult.com) Aronow, M, Sullivan, R. Ankle Sprains and Ligament Injuries. In DiGiovanni & Greisberg: Core Knowledge in Orthopaedics - Foot and Ankle, 1st ed. (versión digital.) Chapter 18. 2007, Elsevier 22 de 22