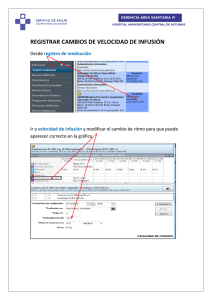
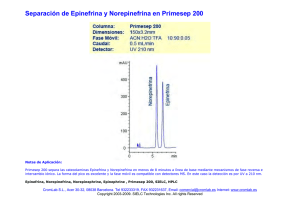
original CORREGIDO x cap.qxd
Anuncio

C A P I T U L O V I Terapéutica farmacológica Dr. Javier Ruiz Weisser / Dr. Héctor Canale / Dr. Daniel Corsiglia Drogas usadas con mayor frecuencia durante el - Metoprolol PCR - Atenolol - Esmolol DROGAS ADRENERGICAS-CATECOLAMINAS: - Epinefrina En general las drogas en el PCR se utilizan para: - Norepinefrina (levarterenol) - Prevenir la FV - Dopamina - Revertir la FV, asistolia,DEM - Dobutamina - Mantener el ritmo deseado - Coadyuvantes de otras medidas AGENTES QUE ACTUAN SOBRE EL SISTEMA PARASIMPÁ- - Brindar soporte circulatorio TICO: - Atropina Durante la parada cardíaca las drogas ocupan un segundo AGENTES ANTIARRITMICOS: lugar respecto a otras intervenciones. Las medidas mecáni- - Amiodarona cas (ABC), la desfibrilación cuando está indicada y el ma- - Lidocaina nejo apropiado de la vía aérea ocupan el primer lugar. - Sulfato de magnesio Una vez que estas hayan comenzado se deben comenzar - Bicarbonato de sodio con la infusión EV y a administrar medicamentos. Una vena periférica (antecubital o yugular externa) debe ser la OTRAS DROGAS USADAS EN EL PCR: primera elección, ya que para efectuar una vía central por - Cloruro de calcio punción se debe interrumpir las maniobras de RCP. - Adenosina Desafortunadamente los niveles pico de las drogas y el - Procainamida. tiempo lento de circulación son mayores cuando se uti- - Bretilio lizan las vías periféricas, requiriendo de 1 a 2 minutos para - Isoproterenol. alcanzar la circulación central. Las drogas, en estos casos, - Morfina deben ser administradas rápidamente, seguida de 20 ml - Naxolona de solución fisiológica y la elevación de la extremidad. En - Amrinona los casos de necesidad de expansión rápida (trauma), los - Vasopresina catéteres cortos y gruesos son los indicados. Mientras que la ventaja de las vías centrales es la mayor GLUCOSIDOS DIGITALICOS rapidez en el arribo a los sitios de acción, la vía venosa periférica es fácil de enseñar, tiene pocas complicaciones y DROGAS ANTICALCICAS no requiere la interrupción de la RCP. - Verapamilo y diltiazem. Si la circulación espontánea no retorna luego de la administración inicial por la vía periférica, debe colocarse DROGAS VASODILATADORAS una vía central que se efectuará a través de la vena yugu- - Nitropropusiato de sodio. lar interna o subclavia con un catéter largo que ingrese en - Nitroglicerina NTG la cavidad torácica pues los catéteres cortos pueden pro- DROGAS BETA-BLOQUEANTES. ducir un pequeño reflujo retrógrado durante la RCP. - Propanolol Las drogas pueden administrarse por vía endo-traqueal Terapéutica Farmacológica VI-1 entre 2 a 2.5 veces las dosis recomendadas y diluidas en Precauciones 10 ml de solución fisiológica. Se coloca un cateter a través del tubo endotraqueal, se suspenden momentáneamente La mayor precaución es estar seguro que un alto flujo de las compresiones torácicas y se ventilará enérgicamente oxígeno está siendo suministrado adecuadamente. La to- para favorecer la absorción. Las compresiones torácicas xicidad del oxígeno, por altas concentraciones, puede ocu- deben retomarse inmediatamente. rrir luego de un soporte ventilatorio prolongado (más de 3 La administración intraósea es una excelente alternativa - 5 días). Sin embargo, aún una concentración de oxígeno cuando no puede accederse a la vía venosa, particular al 100% no es peligrosa durante los minutos requeridos mente en la población pediátrica. para una reanimación. Nunca debe suspenderse o diluirse a concentraciones menores durante la reanimación con la Los objetivos generales en el uso de drogas en el paro car- incorrecta creencia de que puede ser peligroso. Durante el diorrespiratorio y periparo son, entre otros: tratamiento de pacientes con enfermedad pulmonar crónica (por ej. enfisema pulmonar) puede ser necesaria la - Corregir la hipoxemia ventilación asistida durante la administración de oxígeno si - Establecer circulación espontánea con una adecuada la corrección de la hipoxemia reduce el estímulo respirato- presión sanguínea. rio en pacientes que retienen CO2. El estímulo respiratorio - Promover una función cardíaca óptima rara vez es deprimido lo suficiente como para requerir - Prevenir o suprimir arritmias significativas soporte ventilatorio. - Calmar el dolor - Corregir la acidosis Los capnógrafos que valoran la CO2 al final de la - Tratar la insuficiencia cardíaca congestiva. espiración y los oxímetros de pulso han sido incorporados junto a dispositivos automáticos de medición de la presión arterial y otros parámetros. La adecuada ventila- Drogas usadas con mayor frecuencia durante el ción y oxigenación deber ser monitoreada por la valora- PCR ción de CO2 al final de la espiración y por el oxímetro de pulso más que por el análisis de gases en sangre. OXIGENO CATECOLAMINAS Se debe administrar la mayor concentración de oxígeno de ser posible (100%) en todos los pacientes con PCR y en - Epinefrina otros con hipoxemia sospechada. (Clase I) . En los pacien- - Norepinefrina (levarterenol) tes hipoxémicos el oxígeno aumenta la PO2 y la satura- - Dopamina ción de la Hb, mejorando la oxigenación tisular cuando la - Dobutamina circulación se mantiene. La oxigenoterapia es un componente esencial en el mane- Receptores Adrenérgicos Cardiovasculares jo de las emergencias médicas, en general y en el PCR en Los receptores adrenérgicos regulan el tono muscular liso particular. del corazón, vasos, bronquios y del gastrointestinal. Hay tres tipo de receptores adrenérgicos: α (α1-α2), β (β1 y Indicaciones β2) y las dopaminérgicas. Las catecolaminas difieren unas de otras por su afinidad a El oxígeno debe administrarse a todos los pacientes con los receptores adrenérgicos. dolor torácico agudo que pueda deberse a isquemia mio- VI-2 cardica, hipoxemia sospechada de cualquier causa y paro Los alfa 1(α1) postsinápticos del músculo liso al ser esti- cardiorespiratorio. No debe ser negado a pacientes con mulados producen vasoconstricción. EPOC y por temor a que retengan CO2. Estos pacientes Los receptores α1 miocárdicos al estimularse generan necesitan oxígeno y una observación cuidadosa. El tra- efectos cronotrópicos. positivos, incrementan la frecuencia tamiento rápido de la hipoxemia puede prevenir el paro cardíaca y la contractilidad miocárdica. cardíaco. La norepinefrina tiene una potencia relativa mayor con Terapéutica Farmacológica respecto a la epinefrina sobre los agonistas adrenérgicos. sistema nervioso parasimpático, el cual tiene efectos en la Los receptores α2 presinápticos modulan el tono vascular función electrofisiológica y sobre la motilidad vascular en los grandes vasos y proveen un mecanismo de contra- coronaria. Otros mecanismos que han sido postulados regulación a la gran cantidad de receptores α1. como modificadores de la motilidad vascular coronaria, Cuando los α2 son estimulados, la liberación de nore- distintos a los autonómicos son: pinefrina es inhibida, decreciendo la actividad adrenérgica, 1. Disbalance entre los productos vasoactivos mediados limitando así la acumulación de norepinefrina y produ- por las plaquetas como el tromboxano A2 y la prostaci- ciendo vasodilatción. clina. En el sistema nervioso central la estimulación de los receptores α2 inhibe en forma refleja el locus ceruleus, con duciendo a la vasodilatación periférica. La estimulación de los receptores β2 causa vasodilata- 2. Disfunciones endoteliales que conducen a respuestas paradójicas al estímulo vasodilatador normal. 3. Disminución o pérdida de sustancias vasodilatadoras como el factor relajador del endotelio. ción y relajación del músculo liso gastrointestinal, uterino y bronquial. Favorece la glucogenolisis e ingresa al potasio dentro de la célula, induciendo hipokalemia. ADRENALINA o EPINEFRINA Bajas dosis de dopamina estimulan los receptores dopa- Mecanismo de acción minérgicos, generando vasodilatación renal y mesentérica, pero el tono venoso es incrementado por la estimulación La epinefrina es una catecolamina natural con actividad α adrenérgica. Las arterias coronarias poseen ambos agonista tanto α como ß adrenérgica. La epinefrina juega receptores adrenérgicos. un rol crítico en el paro cardíaco. Las acciones farmacoló- Arterias coronarias y agentes adrenérgicos: gicas de la epinefrina son complejas debido a que están Los receptores α adrenérgicos predominan en las gran- moduladas en parte por ajustes circulatorios reflejos. des arterias coronarias epicárdicas y los β adrenérgicos La epinefrina puede producir las siguientes respuestas car- predominan en las pequeñas arterias. diovasculares: La estimulación de los receptores α, por agentes como · Aumento de la resistencia vascular sistémica la norepinefrina o dopamina o por estimulación del sis- · Aumento de las presiones sistólica y diastólica tema nervioso simpático produce vasoconstricción coro- · Aumento del la actividad eléctrica en el miocardio naria. · Aumento del flujo sanguíneo coronario ycerebral. · Aumento de la fuerza de contracción del miocardio. La vasoconstricción coronaria es rápidamente antagoniza · Aumento de los requerimientos miocardicos de oxígeno. da por factores metabólicos locales como adenosina, · Aumento de la automaticidad que es elaborada en respuesta al trabajo cardíaco. En pacientes con enfermedad de arterias coronarias, la vaso- El efecto beneficioso primario de la epinefrina en el paro constricción coronaria a un estímulo dado puede ser cardíaco es la vasoconstricción periférica, que conduce a mayor pero no es raro que existan respuestas paradójicas mejorar la presión de perfusión cerebral y coronaria. secundarias a la lesión endotelial. Las catecolaminas con La epinefrina es un potente agonista adrenérgico post- propiedades α agonistas deben ser usadas con precau sináptico α1y α2. ción en pacientes con enfermedad isquémica aguda. Aún cuando los efectos β adrenérgicos de la epinefrina pueden aumentar la producción miocárdica de lactato, Los receptores postsinápticos α2 pueden ser impor- estos efectos parecen también mejorar el flujo sanguíneo tantes en la mediación del espasmo coronario. Los blo- del sistema nervioso central. queantes de los canales de calcio amortiguan la vasocons- La epinefrina produce una redistribución favorable del tricción mediada por los receptores α2 explicando así flujo sanguíneo desde la circulación periférica a la circu- su eficacia en antagonizar la vasoconstricción coronaria. lación central durante la RCP. La elevación de la presión de La estimulación de los receptores β adrenérgicos, habi- perfusión coronaria que sigue a la administración de tualmente generan vasodilatación coronaria. epinefrina es beneficiosa. El tono adrenérgico está balanceado y modulado por el La adrenalina es un agente vasoactivo útil, en pacientes Terapéutica Farmacológica VI-3 con shock circulatorio refractario, por ejemplo después de Precauciones by-pass cardiopulmonar. La autooxidación de las catecolominas y compuestos simIndicaciones paticomimeticos relacionados es pH dependiente. El con tacto de la epinefrina con otras drogas que tengan un pH La epinefrina es Clase Indeterminada en el PCR, tanto a alcalino (tales como el bicarbonato de sodio) pueden dosis altas (0.2 mg/kg) como a dosis de 1 mg EV cada 3 causar auto-oxidación pero el grado de reacción es muy a 5 minutos (fibrilación ventricular o taquicardia ventri- lento para ser clínicamente importante cuando la epine- cular sin pulso que no responde a los choques eléctricos frina se administra en bolo o en goteo rápido. iniciales, la asistolia o la actividad eléctrica sin pulso). La La epinefrina no debería ser agregada a frascos que con- infusión de epinefrina también puede ser usada para tratar tengan soluciones alcalinas. pacientes con bradicardia gravemente sintomática. Aún a bajas dosis, los efectos inotrópicos y cronotrópicos Dosificación de la epinefrina pueden precipitar o exacerbar la isquemia miocárdica. Dosis mayores de 0.3 mg/kg/min. producen La dosis "estándar" de la epinefrina es de 1 mg cada 5 hipertensión en pacientes que no se encuentran en paro minutos. Las dosis de 1, 2 y 3 mg c/ 5 minutos o dosis altas cardíaco. Puede inducir o exacerbar arritmias ventriculares. (0.2 mg./kg.) no demostraron ser superiores y pueden incrementar la isquemia subendocárdica. NOREPINEFRINA (NE) Hay algunas consideraciones que es importante remarcar: Mecanismo de acción 1- La tasa de sobrevida en el PCR es baja mas allá de la dosis de epinefrina. La norepinefrina es una catecolamina natural que difiere 2- La mayor sobrevida depende de la desfibrilación tem- químicamente de la epinefrina solo por la ausencia del prana. grupo metilo en la amina terminal. La epinefrina, como otras intervenciones tardías, represen- La epinefrina y la norepinefrina son aproximadamente tan un último y desesperado esfuerzo para reanimar per- iguales en su capacidad para estimular los receptores β1 sonas con una muy pobre posibilidad de sobrevida. adrenérgicos (cardíacos), pero sus efectos estimulatorios De acuerdo al metabolismo de la epinefrina debería ser sobre los receptores α1 y β2 adrenérgicos son diferentes. administrada a intervalos que no excedan los 3 a 5 minu- La NE es un potente agonista α con un mínimo efecto β2. tos y la dosis dada por inyección periférica, debería ser La NE aumenta la contractilidad miocárdica por sus efec- seguida por un bolo de 20 ml. de líquido IV a fin de ase- tos β1, mientras que sus efectos α producen una vaso- gurar la llegada de la droga en el compartimiento central. constricción arterial y venosa. La epinefrina tiene una buena biodisponibilidad luego de El efecto inotrópico positivo y vasopresor de la NE ha sido una adecuada administración endotraqueal. A pesar de usado en el tratamiento del shock refractario. Sin embar que la dosis óptima de epinefrina para la administración go, el incremento de la resistencia vascular inducida por endotraqueal es desconocida, una dosis por lo menos 2 a la NE puede contrarrestar su efecto inotrópico. 2,5 veces la dosis IV periférica puede ser necesaria. La NE aumenta la presión sanguínea por elevación de la Durante el paro cardíaco y la bradicardia sintomática con resistencia vascular sistémica y puede no mejorar y si dis- hipotensión severa, la epinefrina puede ser administrada minuir el gasto cardíaco. Dado que la NE incrementa la en infusión continua. demanda cardíaca de oxígeno puede exacerbar la isquemia miocárdica, especialmente si la vasoconstricción coro- La epinefrina puede ser también usada como agente pre- naria es inducida por la estimulación de los receptores sor y cronotrópico (para aumentar la presión arterial y la α coronarios. frecuencia cardíaca ) en pacientes que no están en paro La NE debe ser utilizado como agente de último recurso en cardíaco (shock séptico, bradicardia sintomática). los tratamientos médicos en pacientes con enfermedad arterial coronaria. VI-4 Terapéutica Farmacológica Indicaciones La NE incrementa el requerimiento de oxigeno miocárdico sin producir un incremento compensatorio en el flujo coro- La NE es usada para el tratamiento de la hipotensión con nario. Esto puede ser detectado en pacientes con isquemia traducción hemodinámica refractaria a otras aminas sim- o infarto de miocardio. paticomiméticas. Es más útil cuando la resistencia periféri- La NE puede precipitar arritmias, especialmente en pacien- ca sistémica es baja. La hipotensión y la baja resistencia tes con deplección de volumen y en aquellos que tienen vascular sistémica es rara en los pacientes con infarto una reserva miocardica limitada. La NE está contraindica- agudo de miocardio, pero son mas comunes en pacien- da cuando la hipotensión es debida a hipovolemia, excep- tes con shock séptico y neurogénico. El uso de NE debe ser to se requiera temporariamente para mantener la presión considerado como una medida temporaria. El éxito en el de perfusión coronaria o cerebral hasta que se reponga el manejo requiere no solo mantener la presión arterial sino volumen. también corregir las anormalidades subyacentes. La extravasación de NE produce necrosis isquemica y Dosis daños en tejidos superficiales. En estos casos la fentolamina (5 a 10 mg. diluidos en 10-15 ml. de sal salina) debe El bitartrato de norepinefrina puede encontrarse en am- ser infiltrada en el área para antagonizar la vasoconstric- pollas de 4 ml conteniendo 2 mg de NE por mililitro. Debe ción inducida por la NE y minimizar la reacción y el daño. ser agregado a 250 ml de dextrosa al 5% o solución fi- Presentación: 1 ampolla =1mg )1ml) siológica para obtener una concentración de 16 µg /ml (microgramos o gammas por mililitro). Debe infundirse por DOPAMINA un cateter venoso central para minimizar el riesgo de extravasación. Deben comenzarse con infusiones de 0.5 a Mecanismo de acción 1.0 µg/min como dosis de comienzo. La frecuencia de infusión es titulada hasta lograr el efecto deseado, el cual La dopamina es un precursor químico de la norepinefrina es lograr una adecuada presión sistólica (criterio razonable que estimula los receptores dopaminérgicos β1 y α adre- es una sistólica no menor de 90 mm de Hg) con la menor nérgicas dependiendo de la dosis. dosis. La dosis promedio para el adulto es de 2 a 12 La dopamina también estimula la liberación de norepine- µg/min., los pacientes con shock refractario pueden re- frina. querir dosis mayores, arriba de 30 µg/min de para man- Bajas dosis de dopamina (1-2 µg/Kg./m.) estimula los tener una adecuada presión sanguínea. receptores dopaminérgicos produciendo una vasodilatación mesentérica, cerebral y renal pero el tono venoso es Precauciones incrementado por estimulación α adrenérgica. El volumen minuto urinario puede incrementar, pero la fre Debido a que la medición de la presión arterial periférica cuencia cardiaca y la presión arterial usualmente no son es a menudo inexacta cuando hay vasoconstricción, puede modificados. ser necesario realizar un monitoreo completo de la presión Entre 2-10 µg /kg/m la dopamina estimula los receptores arterial a través de un cateter intrarterial. β1 y α adrenérgicos. La estimulación β1 incrementa el Si la medida de la presión arterial central es similar a la que gasto cardiaco y antagoniza parcialmente la vasoconstric- se obtiene por "manguito" el cateter debe ser suspendi- ción mediada por los receptores α. Esto lleva a un gasto do. Cuando el monitoreo invasivo no es usado, la medi- cardíaco elevado con un modesto incremento de la resis- ción con el manguito debe ser realizado cada 5 minutos o tencia vascular sistémica. a intervalos frecuentes basado en la titulación y/o el estado hemodinámico del paciente. Los pacientes que requie- A dosis mayores de 2.5 µg /kg/m la dopamina incrementa ran un soporte vasopresor con norepinefrina deben tener el tono venoso y la presión venosa central. monitoreo hemodinámico a fin de tener presente los cam- A dosis mayores de 10 µg /kg/m los efectos a adrenérgicos bios en el gasto cardiaco, la presión de oclusión pulmonar predominan. Esto produce vasoconstricción arterial renal y y la resistencia arterial periférica. periférica y una vasoconstricción con marcado incremento de la resistencia muscular sistémica, la resistencia vascular Terapéutica Farmacológica VI-5 pulmonar y un incremento de la precarga. una concentración de 1600 a 3200 µg/ml. La frecuencia Dosis mayores a 20 µg /kg/m: producen efectos hemodi- inicial de infusión es de 1-5 µg/kg/m. námicos similares a la norepinefrina. La droga debe ser titulada en relación a los efectos hemo- Para minimizar los efectos secundarios, la frecuencia de dinámicos. La dopamina incrementa el trabajo miocárdico infusión debe ser lo más baja posible que permita una sa- sin incremento compensatorio en el flujo arterial corona- tisfactoria respuesta hemodinámica. Debe ser administra rio. da con bomba de infusión para tener un flujo mas preciso. El disbalance entre oferta y demanda de oxigeno puede En monitoreo hemodinámico es imprescindible para un provocar isquemia miocárdica. correcto uso de la DOPA en pacientes que tienen infarto de miocardio o insuficiencia cardiaca congestiva. Indicaciones La dopamina debe ser descontinuada gradualmente para prevenir una respuesta hipotensiva aguda. La dopamina está indicado para el manejo hemodinámico de la hipotensión arterial en ausencia de hipovolemia. Precauciones Debe ser usada a la menor dosis posible que permita una adecuada perfusión a los órganos vitales. La presencia de Aumenta la frecuencia cardiaca y puede inducir al exacer- resistencia vascular incrementada, congestión pulmonar o bar arritmias supraventriculares y ventriculares. aumento de la precarga es una contraindicación relativa Aun en dosis bajas el efecto vasoconstrictor arterial y renal para el uso de la dopamina. En estos casos debe ser usada pueden exacerbar los componentes pulmonares y en dosis baja (1-2 µg/kg/m) para aumentar el flujo san- gasto cardíaco. del guíneo renal. El tratamiento con dopamina usualmente es reservado A pesar de una mejora en la hemodinámia, el consumo de para hipotensión con bradicardia sintomática o luego del oxigeno y el lactato miocardico pueden aumentar en retorno a la circulación espontánea. respuesta a altas dosis de DOPA, indicando que el aporte de sangre al miocardio no es suficiente en relación al tra- Inmediatamente después de la RCP altas dosis de dopa- bajo cardiaco. mina pueden ser requeridas para inducir una hipertensión Este disbalance entre oferta y demanda podía ser la causa arterial transitoria recomendada para mejorar la perfusión de isquemia del miocardio. Son frecuentes las náuseas y cerebral. Es importante recordar que los efectos a adrenér- vómitos a dosis altas. gicos de la dopamina, aun a bajos niveles de infusión, Los inhibidores de la monoamino oxidasa (IMAO) pueden eleva la presión oclusiva de la arteria pulmonar y puede potenciar los efectos de la dopamina. Los pacientes que inducir o exacerbar la congestión pulmonar a pesar de reciben estos agentes deben ser tratados con 1/10 de la aumentar el gasto cardiaco. Los vasosdilatadores (como dosis usual de DOPA. nitroglicerina o nitroprusiato NPS) pueden ser usados para Los pacientes que reciben fenitoína pueden experimentar reducir la precarga y mejorar el gasto cardiaco, por anta- hipotensión durante la administración concomitante de gonizar el efecto de la dopamina sobre la resistencia mus- dopamina. Puede precipitar una crisis hipertensiva en pa- cular. cientes con feocromocitoma, por lo cual está contraindi- La combinación de DOPA y NPS es similar al uso de la cado. dobutamina. La dopamina sola como único vasoconstrictor (> 10 µg No debe ser adicionado a soluciones alcalinas o al bicarbo- /kg) sin epinefrina en el post-paro es considerada Clase III nato de sodio dado que la DOPA es inactivada lentamente por los efectos adversos en la perfusión. por el pH alcalino. La cinética de la relación es suficientemente lenta, así que otras soluciones alcalinas pueden ser Dosis suministradas en un corto período por el mismo catéter. La dopamina sólo es utilizado en forma IV. El contenido de DOBUTAMINA una a dos ampollas (200 a 400 mg por ampolla) debe ser mezclado con 250 ml de solución de D/5%. Esto produce VI-6 Terapéutica Farmacológica Es una amina simpáticomimetica sintética que ejerce sus efectos inotrópicos potentes estimulando los receptores tras otras intervenciones (Ej. revascularización miocárdica) α1 y α2 adrenérgicos en el miocardio. que puedan salvar al miocardio se realicen. En dosis convencionales (2 a 20 µg /kg/m) la dobutamina es menos propensa a inducir una taquicardia que el iso Indicaciones proterenol o la dopamina. Sin embargo altas dosis de dobutamina producen una respuesta taquicárdica. La dobutamina es muy útil en los tratamientos de los pacientes con congestión pulmonar y gasto cardiaco bajo La dobutamina incrementa el flujo sanguíneo mesentéri- o en aquellos que tienen hipotensión arterial con conges- co y renal por el incremento del gasto cardiaco. No tión pulmonar y disfunción ventricular izquierda y que produce vasodilatación directa renal y mesentérica vía no toleran los vasodilatadores. receptores. Sin embargo el flujo y volumen urinario se Dobutamina y un moderado volumen de líquido son los incrementan en partes iguales con dopamina y dobutami- tratamientos de elección en los pacientes con infarto de na, sugiriendo que el aumento de perfusión renal secun- ventrículo derecho y deterioro hemodinámico significativo. daria es un aumento del gasto cardiaco como el determi- La dobutamina puede ser usada para mejorar el trabajo nante más importante de la función renal. ventricular izquierdo en pacientes con shock séptico. Los efectos hemodinámicos de la dobutamina son simi lares a aquellos obtenidos de la combinación de DOPA Dosis más NPS. La dobutamina aumenta el gasto cardiaco y reduce la presión acuñada de la arteria pulmonar y la Puede ser efectivo a dosis baja (0,5 µg/kg/m). El rango de resistencia vascular periférica. la dosis usual es de 2-20 µg/kg/m. Debe ser usada la menor dosis efectiva determinada por el monitoreo hemo- Los efectos hemodinámicos de la dobutamina y la poca dinámico. inducción de liberación de norepinefrina, minimiza sus El incremento de la frecuencia cardiaca, mediada por la efectos en la demanda de oxigeno miocárdico, producien- dobutamina de más del 10 % del valor inicial debe ser evi- do un balance con demanda más favorable en la oferta tada en pacientes con enfermedad arterial coronaria. Dos de oxigeno en relación a la norepinefrina y dopamina. a cuatro ampollas de 250 mg de dobutamina debe ser El efecto inotrópico positivo de la dobutamina está tam- diluida en 250 ml de solución fisiológica, o dextrosa al 5 bién‚ balanceado por el incremento del flujo sanguíneo % o en solución salina normal. Debe ser administra coronario. Por esta razón la dobutamina no incrementa el da con bomba de infusión de volumen para precisar la fre- tamaño del infarto o la producción de arritmias. La fre- cuencia de goteo. cuencia cardíaca puede disminuir cuando hay mejora hemodinámica. Precauciones Las medidas directas de la performance hemodinámica, La dobutamina a dosis alta puede causar taquicardia, arrit- incluyendo el gasto cardiaco se utilizan para evaluar la mias, fluctuación de la presión sanguínea. Puede provocar respuesta clínica a la dobutamina. isquemia miocárdica, inducida por la taquicardia. Otros Dopamina y dobutamina han sido utilizados juntas. La efectos colaterales incluyen dolor de cabeza, náuseas, combinación de dosis moduladas de ambas drogas (7,5 temblores e hipokalemia. µg /kg./m) mantiene la presión arterial con una menor presión de oclusión de la arteria pulmonar, generando menor Agentes que actúan sobre el sistema parasim- congestión pulmonar. pático. Una terapia combinada de dopamina y dobutamina produce mejoras hemodinámicas significativas pero no modi- ATROPINA fica la sobrevida en pacientes con shock cardiogénico. Mecanismo de acción Aunque los agentes inotrópicos y vasoactivos no alteren la mortalidad en los pacientes con shock severo, pueden ser El sulfato de atropina es una droga parasimpaticolítica que usados para mejorar la perfusión de órganos vitales; mien aumenta tanto la automaticidad del nodo sinusal como la Terapéutica Farmacológica VI-7 conducción auriculoventricular (AV) por su acción vagolíti- tia isquemica. En pacientes con episodios recurrentes de ca directa. bradicardia, especialmente en aquellos con cardiopatia Algunas situaciones de asistolia y de bradicardia con com- isquemica aguda, la frecuencia cardíaca puede ser man- promiso de la perfusión pueden asociarse con un tono tenida por un marcapasos transitorio transvenoso. vagal muy incrementado. Cuando el uso recurrente de atropina es esencial en pacientes con enfermedad de las arterias coronarias, la Indicaciones dosis total debería ser restringida a valores comprendidos entre 2 y 3 mgr. (0,03 - 0,04 mgr/kgr máximo) si es posi- En el miocardio enfermo, el elevado tono parasimpático ble, para evitar los efectos perjudiciales de la taquicardia puede precipitar transtornos de conducción o asistolia. inducida por la atropina sobre la demanda miocárdica de La atropina es indicada como terapia inicial en pacientes oxígeno. con bradicardia sintomática, incluyendo aquellas con frecuencias cardíacas en rango "fisiológico" pero en quienes En los pacientes con paro cardíaco por bradiasistolia, dosis una taquicardia sinusal sería más apropiada. Esta condi- de 1 mgr. de atropina se administran por vía IV y se repite ción se conoce como bradicardia relativa. En ausencia de cada 3 - 5 min. si la asistolia persiste. Tres miligramos (0,04 signos o síntomas de compromiso hemodinámico, isque- mgr/kgr.) administrados en forma IV es una dosis vagolíti- mia o extrasístoles ventriculares frecuentes, la atropina no ca completa en la mayoría de los pacientes. es necesaria y puede producir consecuencias adversas. La administración de atropina en dosis menores de 0,5 Es Clase I en bradicardia sinusal mgr. puede producir bradicardia debido a los efectos parasimpaticomiméticos central o periférico. La atropina puede restaurar la conducción AV normal y la La administración endotraqueal de atropina puede ser actividad eléctrica en pacientes con bloqueo AV de primer usada en pacientes sin accesos IV. Tiene un rápido comien- grado o de segundo grado tipo MOBITZ I y en algunos zo de acción similar al observado con la inyección IV. La pacientes con ritmos de bradiasistolia durante el paro car- dosis recomendada para un adulto por vía endotraqueal es díaco. La atropina puede resultar peligrosa en algunos de 1 - 2 mgr. diluidos en un total que no supere los 10 ml. pacientes con bloqueo AV a nivel del HIS-PURKINJE (blo- de solución fisiológica o agua destilada estéril. queo AV tipo II y bloqueo AV de tercer grado con com- Es una droga de uso simple, corta acción, barata y segura. plejos anchos) pues al aumentar la frecuencia auricular puede producir una respuesta paradojal. Precauciones El tratamiento con atropina puede mejorar el pronóstico en pacientes con paro cardíaco por bradiasistolias debidas La atropina puede inducir taquicardia que puede ser per- a estimulación vagal excesiva. judicial en pacientes con enfermedad de las arterias coro- Es menos efectiva cuando la asistolia o la actividad eléctri- narias o que estén cursando un infarto o isquemia mio- ca sin pulso son el resultado de isquemia prolongada o de cárdica, llevando a la Fibrilación y/o taquicardia ventricu- lesión mecánica en el miocardio. Generalmente el paro lares. cardíaco por asistolia es casi siempre fatal a pesar de la te- Dosis excesivas de atropina pueden causar un síndrome rapéutica. anticolinérgico con delirio, taquicardia, coma, piel roja y caliente, ataxia y visión borrosa. Dosificación Presentación:1 ampolla =1mg (1ml). En los pacientes sin paro cardíaco, la atropina se adminis- AGENTES ANTIARRITMICOS tra en dosis de 0,5 - 1 mgr. IV. La dosis puede ser repetida a intervalos de 5 minutos hasta que la respuesta deseada - Amiodarona sea alcanzada. (aumento de la frecuencia cardíaca de 60 - Lidocaina latidos por minuto o mas o la disminución de signos y sín- - Sulfato de magnesio tomas). VI-8 Las dosis repetidas de atropina deberían ser evitadas cuan- Antiarrítmicos y FV/TV do sea posible, especialmente en pacientes con cardiopa- (Adaptado de la conferencia delProf. Douglas Chamber- Terapéutica Farmacológica lain. Resucitación´96. Córdoba. Argentina) un incremento significativo del número de los pacientes que han sufrido un paro cardíaco extrahospitalario que En general el uso de antiarrítmicos se hace sobre la base ingresan vivos en el hospital, aunque la supervivencia final de: no parece incrementarse. - Profilaxis de arritmias severas - Coadyuvante de medidas eléctricas AMIODARONA - Para mantener el ritmo deseado, y... - Evitar la recurrencia. La amiodarona es una droga antiarrítmica Clase III de la Con referencia a la profilaxis no esta comprobada su utili- clasificación de Vaughan Williams. dad e incluso hay drogas que estan contraindicadas por Comparte con el sotalol: su efecto nocivo. Tampoco esta comprobado su beneficio - la capacidad de prolongar la duración del potencial de como coadyuvante de medidas eléctricas, para mantener acción y la refractariedad de las fibras de Purkinje y el mús- el ritmo deseado y/o para evitar la recurrencia. culo ventricular. En ciertas oportunidades las drogas "parecen funcionar" - actúa en los canales del Sodio, Potasio y Calcio. luego del 2º o 3º choques. - disminuye sustancialmente el automatismo del nódulo Esta "apariencia" puede ser explicada por el aumento de sinusal y del sistema His-Purkinje y puede tener acciones energía que se administra según los protocolos y por la alfa bloqueantes, anticálcicas y betabloqueadoras no com- caída progresiva de la impedancia torácica y NO por efec- petitivas. to de las drogas. - incrementa además significativamente el umbral de la fibrilación ventricular y disminuye el umbral para la desfibri- Es razonable pensar que si los antirrítmicos pueden abolir lación por lo cual estan consideradas drogas antifibrilato- las arritmias ventriculares y la FV es una arritmia ventricu- rias a diferentes de otras como la lidocaína considerada lar, los antiarrítmicos abolirán la FV. A pesar de este razo- antiectópica. namiento no se ha podido demostrar claramente su utili- - disminuye la frecuencia cardíaca (bradicardia sinusal), dad en dos grandes meta-análisis dado que los resultados incrementa el PR, el QT, el intervalo HV y la duración del son contradictorios. Los resultados, entonces no permiten QRS. ser categóricos en sus indicaciones. Habitualmente la ma- - disminuye el consumo de oxígeno por el miocardio, yoría son clase II b (posiblemente útiles). mejorando la función cardíaca por relajamiento del mús- Teniendo en cuenta que podría haber : culo liso vascular con disminución de la resistencia vascu- - un importante beneficio para escasos pacientes de alto lar sistémica y coronaria. riesgo. - un bajo beneficio para muchos pacientes de bajo riesgo. Comparte con el estanol: Y teniendo en cuenta la ecuación: - la capacidad de prolongar el potencial de acción. - EFICACIA NETA = BENEFICIO/RIESGO... - actúa sobre los canales de ... Sepuede pensar en la utilidad del fármaco cuando el be- - disminuye sustancialmente neficio es mayor que el riesgo. Si el beneficio es menor - incrementa además... que el riesgo no sería razonable su uso. - disminuye la frecuencia cardíaca Por lo tanto no hay, en general evidencia contundente, - disminuye el consumo de oxígeno. aunque tampoco esta descartado su uso. Podemos concluir que el uso de "determinados" antiarrít Por ello, puede estar indicada en todo tipo de taquiarrit- micos en "determinados" pacientes, en "determinadas mias paroxísticas supraventriculares y ventriculares, inclui- condiciones" y en "determinadas arritmias" pueden y da la fibrilación ventricular. deben ser utilizados Indicaciones IIa: La amiodarona en el estudio ARREST Out- of -hospital - En la TV estable (monomorfa) Resuscitation of Refractory Sustained Ventricular Tachya- - Junto a la propafenona y al sotalol para el manejo de la rrhythmias (ARREST) parece demostrar que, si se emplea TPSV adjuntada a la cardioversión. amiodarona i.v. en el algoritmo de actuación del SVA, hay - Como cardioversión farmacológica de la fibrilación Terapéutica Farmacológica VI-9 auricular o el AA cuando lleva menos de 48 hs. de evolu- Segunda fase de infusión para mantenimiento inicial de 1 ción y la función ventricular izquierda es normal. mg/minuto en 6 hs; Tercera fase de infusión para mantenimiento tardío de 0.5 Indicaciones IIb: mg/minuto hasta completar las 24 hs, lo que completa - Como cardioversión farmacológica de la fibrilación alrededor de 1.000 mg contabilizando la dosis de 3 a 5 auricular o el AA cuando lleva menos de 48 hs. de evolu- mg/kg inicial. ción y la función ventricular izquierda es anormal o esta acompañado de un Wolf Parkinson White. La amiodarona es metabolizada en el hígado y su farma- - En las arritmias auriculares rápidas y disfunción VI. cocinética no es afectada en la insuficiencia renal. - En FV/VT luego de desfibrilación y epinefrina. - TV polimórfica y taquicardia con complejas anchos (clase LIDOCAINA IIb). - En arritmias de conducción por vías accesorias (clase IIb) Mecanismo de acción Si evaluamos el cuadro siguiente en referencia al trata- La lidocaina disminuye el automatismo al reducir la pen- miento de la Fibrilación auricular o el aleteo auricular, diente de fase 4 de la despolarización. Además reduce la veremos que la amiodarona es uno de los antiarrítmicos pendiente de fase 0 del potencial de acción. que no esta en Clase III en ninguna de las tres condicones La lidocaina puede terminar con las arritmias ventriculares (FE baja, normal o con WPW). por reentrada afectando la velocidad de conducción en las vías de reentrada. Esto impide la aparición de frentes de >FE <FE WPW onda desde zonas de miocardio isquémico. La lidocaina ha Clase I Clase IIb Clase IIb demostrado también reducir las diferencias en la duración Beta-bloqueantes Amiodarona Amiodarona del potencial de acción entre la zona isquémica y normal y Bloq. cálcicos Digoxina Propafenona prolongar la conducción y refractariedad en el tejido is- Diltiazem Sotalol quémico . Clase IIa Clase III Amiodarona Adenosina La lidocaína presenta una paradoja pues al mismo tiempo Propafenona Beta bloqueantes que eleva el umbral de fibrilación (menor posibilidad del Bloq. Cálcicos miocardio para fibrilarse), se eleva el umbral de desfibrila- Digoxina ción (requiere mas energía para desfibrilar), y a altas dosis disminuye el umbral de FV (mayor posibilidad de fibrilarse). La dosis que se utiliza, por supuesto por vía parenteral, Los estudios clínicos han fallado en probar un importante oscila entre 3 a 5 mg/kg de peso (aproximadamente 450 efecto antifibrilatorio para la lidocaina en la FV prehospi- mg IV en infusión rápida.Por esta vía puede tener efectos talaria refractaria al choque eléctrico . de bloqueo beta y bloqueo de los canales de calcio. La lidocaina usualmente no afecta la contractilidad mioEl efecto secundario más frecuente es la hipotensión cárdica, presión arterial, arritmogénesis auricular o la con- arterial, ocurre aproximadamente en 20 a 30% de los ducción intraventricular y puede facilitar la conducción AV. casos y frecuentemente no está relacionado con la dosis. Sin embargo en algunos pacientes puede Si el paciente respondiera a la dosis en bolo o en infusión conducción miocárdica y/o la contractibilidad en pacientes rápida se sugiere seguir con un goteo de aproximadamen- que reciben conjuntamente terapia antiarritmica y en te 1 gr. en 24 hs.Mayores dosis no han demostrado ser aquellos con síndrome del seno enfermo o disfunción más eficaces. ventricular izquierda. Otra forma de administrar es aquélla que se realiza en tres Indicaciones deprimir la fases: VI-10 Primera fase de infusión rápida de 150 mg en 10 minutos La lidocaína esta siendo reconsiderada en el PCR. hasta completar la dosis de 3 a 5 mg/kg; En algunas situaciones especiales, por ejemplo en el infar- Terapéutica Farmacológica to agudo de miocardio esta contraindicada como profila- En pacientes con falla renal, no es necesario ajustar la xis de arritmias ventriculares. (Clase III) dosis de lidocaina debido a que su clearence y su volumen Es Clase Indeterminada en la FV/TV sin pulso luego de la de distribución permanecen invariables. Sin embargo la desfibrilación y administración de adrenalina. insuficiencia renal conduce a la acumulación de metaboli- - Control de extrasístoles que comprometen hemodinámi- tos que tienen pequeña actividad farmacológica pero camente (clase indeterminada). pueden producir neurotoxicidad importante. - TV estable (Clase IIb) Actualmente en una línea atrás de la amiodarona. Precauciones Dosificación Dosis excesivas de lidocaina pueden producir cambios neurológicos, depresión miocárdica y circulatoria. Los indi- La dosis inicial de la lidocaina es 1.5 mg/kg en bolo. En el cadores clínicos de la toxicidad neurológica inducida por tratamiento de situaciones desesperadas un adicional de lidocaina incluyen somnolencia, desorientación, disminu- 1.5 mg/kg a los 3 a 5 minutos del primero. Luego que esta ción en la capacidad auditiva, parestesias y espasmos mus- dosis total de carga fue administrada puede darse una adi- culares. Algunos pacientes pueden volverse muy agitados. cional de 0.5 mg/kg no mas allá de 8 a 10 minutos. Efectos tóxicos más serios incluyen convulsiones focales y En el PCR puede llegar a niveles tóxicos. generalizadas. El tratamiento consiste en suspender la lidocaina y si es necesario, administrar anticonvulsivos Las concentraciones plasmáticas de lidocaina deberían (benzodiazepinas, barbituricos o fenitoina) para controlar persistir dentro de rangos terapéuticos por un período las convulsiones. prolongado debido al reducido clearance de la droga dado por el pobre flujo sanguíneo durante la RCP. Los pacientes con concentraciones séricas elevadas de Debido al pobre flujo sanguíneo y al tiempo circulatorio lidocaina y disfunción ventricular izquierda pueden experi- prolongado observado durante el PCR y la RCP, sólo debe- mentar depresión miocárdica importante. Estos pacientes ría administrarse en bolo. son propensos a tener , proporcionalmente, mayores con- Luego de la restauración de la circulación espontanea, la centraciones séricas de lidocaina que las persona sanas. lidocaina debería ser administrada por una infusión IV con- Si bien las dosis terapéuticas de lidocaina pueden ser usa- tinua a un goteo de 2 - 4 mg/min. das en pacientes con trastornos de conducción, grandes dosis de lidocaína pueden inducir al bloqueo cardíaco, En el paro cardíaco la lidocaina puede ser administrada vía depresión de la despolarización espontánea del nodo tubo endotraqueal. Se usa 2 a 2,5 veces la dosis IV para sinusal o alterar la conducción AV. La lidocaína no debería obtener niveles en sangre equivalentes a los logrados cambiar los intervalos AH y AV medidos por un registro del con la administración IV. Has de His, pero debe usarse con cuidado en pacientes con alteraciones documentados del sistema de conduc- La lidocaina es sometida a un metabolismo hepático, ción. dependiente del flujo sanguíneo. A pesar de que la dosis de carga de la lidocaina no tiene necesidad de ser reduci- SULFATO DE MAGNESIO da, la dosis de mantenimiento debería ser reducida en un 50% en presencia de deterioro del flujo sanguíneo hepá - Mecanismo de acción tico (infarto agudo de miocardio, falla cardíaca congestiva o shock circulatorio) debido a que el clearance corpo- El magnesio es un cofactor en numerosas reacciones en- ral total de lidocaina está disminuido. La dosis de mante- zimaticas. Es esencial para el funcionamiento de la bomba nimiento debería ser reducida también un 50% en pacien- de sodio-potasio ATPasa dependiente. Actúa como un blo- tes mayores de 70 años debido a que estos pacientes queante fisiológico del canal de calcio y bloquea la trans- tienen un volumen de distribución disminuido. Dado que misión neuromuscular. El efecto de la hipomagnesemia en la vida media de la lidocaina se incrementa luego de 24 - la enfermedad cardiaca es bien conocida. La deficiencia de 48 hs. de terapia por infusión continua, la dosis de man- magnesio es asociada con una alta incidencia de arrit- tenimiento debería ser reducida 50% luego de 24 hs. mias cardiacas, síntomas de insuficiencia cardiaca y muerte Terapéutica Farmacológica VI-11 súbita de origen cardiaco. La hipomagnesemia no induci- produccion local de CO2, la disociacion del bicarbonato da por perdida renal de magnesio ha sido observada en endogeno (amortiguando los iones hidrogeno generados pacientes con infarto agudo de miocardio. Debido a que anaerobicamente) y la reducción del clearence de CO2 la hipomagnesemia puede precipitar FV refractaria y debido al bajo flujo sanguíneo. puede impedir el reingreso de potasio intracelular, debería ser corregida si se halla presente. La continua liberación de CO2 desde los tejidos isquémicos con metabolismo anaerobico, dismuye el transporte Indicaciones de CO2 desde los tejidos mal perfundidos hacia los pulmones y reduce el flujo sanguíneo pulmonar con la resul- Es Clase IIb para tratamiento de la FV/TV refractaria y Tor- tante restricción en la eliminación alveolar de CO2. Esto sión de Puntas, sobretodo si se piensa en una hipomagne- produce la rápida acumulación de CO2 en las venas pul- semia o hipokalemia. monares y en los tejidos. La disminución de la PECO2 Las evidencias acerca de que el magnesio disminuye las (CO2 al final de la espiración / endtidal CO2) y la acide- complicaciones asociadas con el infarto agudo de miocar- mia hipercarbica venosa (reflejando la acidosis tisular), a dio se continúan acumulando. menudo con alcalemia arterial hipocarbica, que se pro- Los efectos colaterales del magnesio incluyen enrojeci- duce durante la RCP. Es expresión de bajo gasto y mal miento transitorio y aumento en la incidencia de bradi- pronóstico.La acidemia venosa frente a la alcalemia arte- cardia sinusal. rial ha sido denominada "la paradoja Venoarterial". Dosificación Los cambios ácido-base observados durante el paro cardiorespiratorio depende de el adecuado flujo de sangre Para la administración aguda durante la TV, 1 o 2 gr. de y de la duración de la isquémia previa al PCR. En las alte- sulfato de magnesio ( 2 a 4 ml. de una solución al 50% ). raciones Ac-bases asociados con PCR prolongados (ej.: la Se diluyen en 10 ml de Dextosa 5% y se administran en 1 mayoría de los paros cardiacos extra-hospitalarios), se ha- a 2 minutos. En la FV, el magnesio debería ser dado en llan habitualmente una combinación de acidemia metabó- bolo EV. Una infusión de 24 horas de magnesio (0,5 lica e hipercarbónica. 1 gr. - 4 a 8 mEq- por hora ) puede ser considerada en La reducción del CO2 tisular elevado y de la acidemia aso- aquellos pacientes con deficiencia de magnesio documen- ciada fueron encontradas en la perfusión de órganos ais- tada al momento de la admision en la unidad coronaria. lados, esto es importante. Sin embargo los datos clínicos y Para la torsión de puntas, dosis aun mas altas, de hasta 5 de laboratorio no demuestran una disminución en la posi- a 10 gr., han sido usadas con éxito. bilidad de desfibrilación en la acidemia; para la restaura- Presentación: 1 ampolla = 5ml (2.5 g) ción de la circulación espontánea y la sobrevida a corto plazo. Precauciones La respuesta a los agonistas adrenérgicos puede no afec- VI-12 La toxicidad del magnesio es rara, pero los efectos cola- tarse por la acidosis tisular. terales resultantes de una administración demasiado rápi- Mas aun, los tres tipos de anormalidades acido-base halla- da incluyen enrojecimiento, transpiracion, bradicardia das durante la baja perfusión -acidemia venosa hipercar- leve, e hipotension. La hipermagnesemia puede producir bica, alcalemia arterial hipocarbica y acidemia metabó- disminucion de los reflejos, paralisis flaccida, colapso cir- lica (láctica)- hace dificultosa y controversial la elección de culatorio, paralisis respiratoria y diarrea. un agente amortiguador (buffer) óptimo. BICARBONATO DE SODIO Mecanismo de acción La RCP estandar genera solo un 25 - 30 % del gasto car- El bicarbonato de sodio (CO3HNa) es, clínicamente, el diaco normal dando por resultado la limitacion en la per- agente buffer mas ampliamente utilizado. El CO3HNa se fusion tisular y del aporte de oxigeno a los tejidos. A nivel disocia en iones de sodio y bicarbonato. En presencia de tisular, la acumulacion de CO2 refleja el balance entre la iones de hidrogeno, estos son convertidos en ácido car- Terapéutica Farmacológica bónico y de aquí, en CO2 que es transportado y excreta- En ciertas circunstancias, tales como una acidosis metabó- do por los pulmones. La formación del fácilmente excre- lica pre-existente, hiperpotasemia, o una sobredosis de table CO2 permite al bicarbonato de sodio (CO3HNa) fenobarbital o de antidepresivos triciclicos, el bicarbonato funcionar como un buffer eficiente, así: es beneficioso. Durante la RCP la terapia con CO3HNa H+ HCO3 = H2 CO3 = H2O + CO2 debería ser considerada solo luego de que las intervenciones reconocidas -tales como la desfibrilación, compre- Bajo condiciones normales de ventilación y perfusión, el sión cardiaca, intubación, ventilación y más de un intento CO2 generado por el HCO3 Na es ilimitado por los pul- con epinefrina- han sido utilizados. Si la terapia con buffer mones y el exceso de iones hidrogeno son efectivamente es considerada necesaria, debe ser rápidamente llevada a neutralizados. Sin embargo, como el transporte de CO2 cabo. Luego de una RCP exitosa, la administración de desde los tejidos hacia los pulmones y la remoción del CO3HNa puede ayudar a amortiguar el desplazamiento CO2 por los pulmones están determinados durante la RCP, ácido que se observa cuando se restablece la circulación el CO2 que genera la acción buffer del CO3HNa puede no espontánea. ser adecuadamente removido. Dado su libre capacidad de difusión a través de las mem- Indicaciones branas celulares, el CO2 remanente a nivel tisular puede inducir acidosis hipercarbica paradójica, tisular e intracelu- Clase o Recomendación lar. Esto resultaría en una disminución de la contractilidad I : Hiperkalemia miocardica y en la posibilidad de resucitación. IIa: Acidosis metabólica previa La alcalemia, la hiperosmolaridad plasmática y la hiperna- IIb: PCR prolongado en paciente intubado y ventilado y/o Sobredosis por tricíclicos y AAS (Ac. acetilsalicílico) tremia, así como una posible hemorragia intracerebral, retorno a circulación espotánea. especialmente en pacientes pediatricos, son efectos cola- III: Acidosis respiratoria. Acidosis láctica. terales potencialmente deletéreos. También induce una desviación hacia la izquierda en la curva de disociación de Dosificación la oxihemoglobina, con una disminución en la liberación de oxigeno por la hemoglobina. La deficiencia más impor- La dosis inicial de CO3HNa es de 1 mEq/kg. EV en bolo. La tante del CO3HNa cuando se lo usa durante la RCP es su mitad de esta dosis (0,5 mEq/kg) se administra cada 10-20 aparente falla en mejorar las posibilidades de desfibrila- minutos. Si los análisis de gases en sangre se hallan ción satisfactoria o en incrementar la sobrevida luego de disponibles lo suficientemente rápido como para que los un paro cardiaco breve. Esto puede estar relacionado con resultados reflejen el estado acido-base en ese momento, la disminución en la presión de perfusión coronaria obser- la terapia con bicarbonato podría ser guiada por el cálcu- vada cuando el CO3HNa se utiliza como único agente en lo de déficit de bases o por la concentración de CO3HNa. la resucitación. Sin embargo, la administración conjunta A fin de minimizar el riesgo de la alcalosis inducida iatro de CO3HNa y adrenalina mejoran tanto la presión de per- genicamente, debería ser evitada la corrección completa fusión coronaria como el estado neurológico posterior en del déficit de bases. modelos experimentales de paro cardiaco. El CO3HNa puede ser administrado en una infusión conEn los paros cardíacos de breve duración, la adecuada tinua cuando la meta terapéutica es la corrección gradual ventilación y las compresiones torácicas efectivas limitan la de la acidosis o la alcalinización de la sangre (por ej.: acumulación de CO2 durante el paro. La restauración de en la sobredosis de antidepresivos tricíclicos), o de la orina un flujo sanguíneo suficiente provee oxigeno a los órganos (por ej.: en la sobredosis de barbitúricos). vitales y contrabalancea la acidemia hipercápnica y metabólica por la eliminación del CO2 y la metabolización del Precauciones lactato. Así, en la fase temprana de la RCP, los agentes buffer son generalmente innecesarios. En general, la real En el pasado se hacia mucho énfasis en la administración ización de una correcta RCP Y UNA BUENA VENTILACIÓN de CO3HNa durante el paro cardiaco. Sin embargo es el es la mejor "terapia buffer". rol crucial de la PCO2 que debe enfatizarce. In vitro, aun Terapéutica Farmacológica VI-13 una compensación respiratoria parcial de la acidosis meta- en la presión arterial sistémica. bólica puede impedir la acidosis intracelular. La administración de CO3HNa da como resultado una rápida gene- Indicaciones ración de CO2, un potente inotropico negativo. La performance del corazón isquemico esta íntimamente relaciona- A pesar de que los iones de calcio juegan un rol critico en da con la PCO2 arterial, presumiblemente debido a la aci- el rendimiento contractil miocardico y en la formación del dosis intracelular paradójica que esto induce. Iones de hi- impulso, estudios restrospectivos y prospectivos en situa- drógeno liberados durante la acidosis metabólica también ciones de paro cardiaco no han demostrado beneficio con ejercen una acción inotropica negativa, pero este efecto es el uso de calcio, además hay una considerable razón teóri- mucho más lento en su inicio y puede no manifestarse ca para creer que otros niveles de calcio inducidos por su plenamente hasta pasados 30 minutos del inicio de una administración pueden ser perjudiciales. acidosis de una magnitud equivalente a aquella inducida, más rápidamente, por el CO2. No es aconsejado su uso en forma rutinaria aunque puede evaluarse su indicación en : El rápido inicio de la acidosis intracelular inducida por el CO2 esta directamente relacionada con la rapidez con la cual el CO2 difunde intracelularmente. La PCO2 intracelular durante una isquemia miocardica experimental induci- - Presencia de hiperpotasemia o la hipocalcemia (por ej.: luego de múltiples transfusiones de sangre). - Toxicidad o efectos secundarios por la administración de anticálcicos. (Verapamilo y Diltazem EV) da se ha demostrado que asciende a más de 300 mm. Hg. y corresponde a una caída del pH intracelular al menos de Dosificación 6,1. Luego de la administración de CO3HNa, la liberación de CO2 y su rápida difusión intracelular puede producir - Hiperpotasemia y sobredosis de bloqueantes calcicos. acidosis del LCR y acidosis venosa central durante la RCP. Administre 8 a 16 mg/kgr de una solución al 10%. Repítalo si es necesario. Otros efectos adversos del CO3HNa incluyen hipernatre- - Profilaxis de los bloqueantes calcicos. 10 ml de una mia y la hiperosmolaridad. El estado hiperosmolar severo jeringa prellenada o una ampolla al 10% de sal de cloruro durante la resucitación puede comprometer la sobrevida. de calcio (1 ml = 100 mgr ) contienen 13,6 mlEq de calcio. El desplazamiento en la curva de disociación de la oxihe- El cloruro de calcio puede ser dado EV en una dosis de 2 moglobina causada por el CO3HNa puede inhibir la entre- a 4 mg/kgr de solución al 10 % (1,36 mlEq de calcio por ga de oxigeno hacia los tejidos. cada 100 mgr de sal por ml ), y puede repetirse, si es necesario, cada 10 minutos. Otras dos sales de calcio están Otras drogas que se usan en el PCR disponibles, el gluconato de calcio y el gluceptato de cal- CLORURO DE CALCIO cio. La dosis del gluconato de calcio es de 5 a 8 ml y la de glucepato de 5 a 7 ml. El cloruro de calcio es preferible Mecanismo de acción debido a que produce mayores y mas predecibles niveles de calcio ionizado en plasma. Los iones de calcio aumentan la fuerza de contracción miocárdica. En respuesta a la estimulación eléctrica del Precauciones músculo, los iones de calcio ingresan al sarcoplasma desde VI-14 el espacio extracelular. Los iones de calcio contenidos en el Si el corazón esta latiendo, la administración rápida de cal- retículo sarcoplasmico son rápidamente transferidos a los cio produce una disminución en la frecuencia cardiaca. El sitios de interacción entre los filamentos de actina y miosi- calcio debe ser usado con cuidado en pacientes que na del sarcomero para iniciar el acortamiento de la miofi- reciben digital, debido a que el calcio incrementa la irri- brilla. Así el calcio incrementa la contractibilidad cardíaca. tabilidad ventricular y puede precipitar la toxicidad de la Los efectos inotropicos positivos del calcio son modulados digital. En presencia de CO3HNa las sales de calcio preci- por su acción sobre la resistencia vascular sistémica. En pitaran como carbonatos. Así, estas drogas no pueden ser corazones normales los efectos vasoconstrictores e inotro- conjuntamente administradas. El calcio puede producir picos positivos del calcio producen un aumento predecible vasoespasmo en las arterias coronarias y cerebrales. Terapéutica Farmacológica ADENOSINA colaterales generalmente se resuelven en forma espontanea en 1 - 2 minutos. Periodos transitorios de bradicardia Mecanismo de acción sinusal y ectopía ventricular son comunes luego de la terminación de la taquicardia supraventricular con adenosi- La adenosina es un nucleótido (purina) endógeno que na. Se aconseja precaución en los pacientes con predis- retarda la conducción a través del nodo AV, interrumpe las posición conocida a las bradicardias o a los defectos de vías de reentrada nodal y restaura el ritmo sinusal normal conducción sinusal prolongada o bloqueo AV. La adeno- en pacientes con TPSV. La adenosina produce una respues- sina debería también ser usada con cuidado en pacientes ta farmacológica breve debido a que es rápidamente con corazones transplantados (desnervados). secuestrada por las células rojas de la sangre. La vida media de la adenosina libre es de menos de 5 segundos. Dada su breve duración de acción, la adenosina produce pocos efectos hemodinámicos si es que produce y es Indicaciones menos probable que precipite hipotensión si la arritmia no es revertida. Sin embargo, el uso de adenosina debería Recomendaciones: Clase I en la Taquicardia Paroxística reservarse para situaciones donde una supresión transito- Supraventricular (TPSV) o en Fibrilación auricular (FA)/Ale- ria de la conducción nodal AV sea de valor diagnóstico o teo auricular (AA). terapéutico. Recomendaciones Clase III en FA/AA con Wolf Parkinson White (WPW). La adenosina tiene varias interacciones importantes con otras drogas. Las concentraciones terapéuticas de teofilina Si las arritmias no son debidas a reentradas que involucran o metilxantinas (cafeína o teobromina), bloquean al re- el nodo AV (flutter auricular, fibrilación auricular, taqui- ceptor responsable de los efectos electrofisiologicos y cardias auriculares o ventriculares), la adenosina no ter- hemodinamicos de la adenosina. El dipiridamol bloquea la minará la arritmia pero puede producir un bloqueo AV captación de adenosina y potencia sus efectos. Una tera- o VA transitorio, el cual puede servir para aclarar el diag- pia alternativa debería ser seleccionada en pacientes que nóstico. Por esto, la adenosina es la droga inicial de elec- reciben estas drogas. ción para el diagnóstico de arritmias supraventriculares. PROCAINAMIDA Dosificación Mecanismo de acción La dosis inicial recomendada es de un bolo de 6 mgr. en 1-3 segundos. La dosis debería ser seguida por 20 ml de sol. La procainamida es un antiarrítmico que en el músculo salina pasados rápidamente por la vía EV. Un corto perío- ventricular normal y en las fibras de Purkinje, suprime la do de asistolia (hasta 15 segundos) es común luego de la fase 4 de despolarización diastólica, reduciendo el auto- administración rápida. Si no se observa respuesta dentro matismo de todos los marcapasos. La procainamida tam- de 1- 2 minutos, debería repetirse una dosis de 12 mgr, bién retarda la conducción intraventricular. Si la conduc administrada de igual forma que la anterior. La experien- ción ya está retardada, ejemplo: en tejido isquémico, cia con dosis mayores es limitada. Los pacientes que un posterior retardo puede producir bloqueo bidireccional toman teofilina son menos sensibles a la adenosina y pue- y puede terminar con las arritmias de reentrada. den requerir dosis mayores. Inversamente, los pacientes receptores de un transplante cardiaco son mas sensibles a Indicaciones la adenosina y requieren solo una dosis pequeña. Es una recomendación Clase II b en: Precauciones - FV/TV sin pulso recurrente; en la FA/AA con WPW. - Taquicardia de QRS Ancho. Los efectos colaterales con la adenosina son comunes - TV (Monomorfa) Estable. pero transitorios. Enrojecimiento, disnea y dolor torácico son los mas frecuentemente observados. Estos efectos Dosificación Terapéutica Farmacológica VI-15 La dosis IV de procainamida necesaria para suprimir las El bretilio es un compuesto de amonio cuaternario con extrasistoles ventriculares y TV es de 20-30 mg./min. efectos adrenérgicos y miocárdicos directos. Los efectos hasta que la arritmia es suprimida, o que sobrevenga, adrenérgicos son bifásicos. Inicialmente libera norepinefri- hipotensión, se ensanche el QRS en un 50% de su ampli- na desde las terminales nerviosas adrenérgicas. Si el pa- tud original o se hayan administrado 17 mg. / Kg. de la ciente no está en PCR, estos efectos simpaticomimétricos droga. El régimen de carga es seguido de una infusión de (hipertensión pasajera, taquicardia y eventualmente au- mantenimiento de 1 a 4 mg./ min. mento del gasto cardíaco) duran aproximadamente 20 Es una droga que no se encuentra disponible en nuestro minutos. Posteriormente inhibe la liberación de norepine- país. frina desde las terminales adrénergicas periféricas, resultando en un bloqueo adrenérgico que generalmente Precauciones comienza entre los 15 a 20 minutos después de la inyección, con un pico a la hora. La procainamida es un bloqueante ganglionar con un potente efecto vasodilatador y un modesto efecto inotró- En este momento puede desarrollarse una hipotensión pico negativo, especialmente en pacientes con disfunción clínicamente importante, especialmente con los cambios ventricular izquierda. La hipotensión arterial inducida por de posición. Además, como el bretilio bloquea la recap- la procainamida es más pronunciada si la administración tación de norefineprina dentro de las terminales nervio- es IV. sas adrenergicas, potenciará la acción de catecolaminas exógenas. El ECG puede mostrar ensanchamiento del QRS y prolon- El bretilio también aumenta la duración del potencial de gación del PR y QT. También puede observarse alteración acción y el período refractario efectivo en el músculo ven- de la conducción AV incluyendo bloqueos o asistolia. El tricular normal y en las fibras de Purkinge, sin alargamien- incremento del 50% de la duración del QRS, PR o QT en to del período refractario efectivo relativo a la duración del un 50% o más indica la necesidad de detener su adminis- potencial de acción. tración. La procainamida IV puede inducir a arritmias ventriculares El bretilio mejora transitoriamente la velocidad de conduc- malignas, sobre todo si hay hipopotasemia e hipomagne- ción de las fibras de Purkinge en las zonas infartadas. Este semia o en los casos con infarto agudo de miocardio. efecto se relaciona con la liberación inicial de catecolaminas. Ya que la FV puede resultar de frentes de onda que BRETILIO compiten, una mejoría en la conducción, como bien podría concebirse, impediría esa competencia y así reduciría El tosilato de bretilio es un bloqueante neuronal adrener- la predisposición a desarrollarse la FV. Algunos investiga- gica introducida en 1950 como agente antihipertensivo. dores creen que es solo durante la fase de liberación de ca- La tolerancia para su acción antihipertensivas y sus efec- tecolaminas que el bretilio es beneficioso, y que luego de tos colaterales limitaron su uso oral en el tratamiento de la esto, los efectos adrenérgicos negativos resultan en efec- hipertensión. tos electrofisiológicos y hemodinámicos adversos. El interés en el bretilio reapareció en la década del 70´ Indicaciones cuando se descubrió que poseía actividad antifibrilatoria. Los resultados de los estudios difieren en cuanto a los Es una Recomendación Clase II b para la FV/TV sin pulso resultados sobre la modificación del umbral de la FV. refractaria. Tanto el bretilio como la lidocaina aumentan el umbral de Clase Indeterminada para: FV, la lidocaina a su vez aumenta el umbral de desfibrila- Taquicardias de complejos anchos ción. El bretilio debiera ser considerado en las arritmias TV estable. ventriculares refractarias. Actualmente debido al agota- VI-16 miento de las fuentes naturales se encuentra en desuso. Dosificación Mecanismo de acción En pacientes con FV, 5 mgr./Kgr. de bretilio se administran Terapéutica Farmacológica en forma EV rápida sin diluir. Las dosis deberían ser segui- propensas a inducir isquemia miocardica o arritmias. da por un bolo de 20ml. EV de liquido si es administrado en una vena periférica. Luego de 30 a 60 segundos debe Indicaciones intentarse la desfibrilación. Si la FV persiste, la dosis puede incrementarse a 10 mgr./Kgr. y administrarse 5 minutos El isoproterenol puede ser usado para el control tempo más tarde. Luego de esto, 10 mgr/Kgr. de bretilio pueden rario de la bradicardia hemodinamicamente significativa, ser repetidos dos veces más, en intervalos que van de 5 a en pacientes con pulso y sin hipotensión. 30 minutos, hasta una dosis máxima de 35 mgr./Kgr. La principal indicación es para la bradicardia en corazón Alternativamente, el bretilio puede ser administrado como denervado del transplante cardíaco. una infusión continua a una frecuencia de 2 mg/min. El La atropina, dopamina y epinefrina deben ser usados comienzo de acción del bretilio en la FV se hace evidente antes del isoproterenol en la bradicardia sintomática. en contados minutos, en la TV puede retrasarse 20 minutos más. Esta droga no esta disponible en nuestro país. El marcapaso eléctrico provee un mejor control que el isoproterenol sin incrementar el consumo de oxigeno por el Precauciones miocardio y sin riesgo de arritmias. El marcapaso debe ser usado en lugar del isoproterenol o lo más rápido posible La hipotensión postural es la reacción adversa más común luego de que el isoproterenol ha sido suministrado como en aquellos pacientes que no se encuentran en paro car- medida temporaria. díaco. En algunos casos puede ser requerido un vasopresor como El isoproterenol puede exacerbar la isquemia o la hipoten- la norepinefrina. La hipotension puede ser refractaria a la sión cuando es usado como sostén cronotrópico. epinefrina. Los efectos vasodilatadores del isoproterenol: reducen la presión de perfusión coronaria durante el infarto e incre- Pueden ocurrir también hipertensión y taquicardia, pero menta la mortalidad en los modelos animales. estos efectos son transitorios, debido a la estimulación ini- Puede ser usado (Clase IIb) en la taquicardia ventricular por cial de la liberación de norepinefrina de las terminales torsión de punta. nerviosas adrenergicas. Náuseas y vómitos pueden también ocurrir luego de una inyección rápida en los pacientes Dosis conscientes. El bretilio debería usarse con cuidado en el tratamiento de las arritmias que acompañan a la intoxi- La dosis de isoproterenol necesaria para el sostén crono- cación con digital, debido a que la liberación de cateco- trópico es usualmente pequeña; no más de 10 µgr/min. laminas mediado por el bretilio puede exacerbar la toxici- La dosis inicial al comienzo es de 2 µgr/min. con una titu- dad de la digital. lación gradual de la dosis hasta alcanzar una frecuencia cardiaca aproximada de 60 latidos por minuto. ISOPROTERENOL Se diluye un miligramo de isoproterenol en 250 ml. de D / Mecanismo de acción 5 para producir una concentración de 4 µgr/ml. El isoproterenol debe ser suministrado por una bomba de Es una amina simpaticomimética sintética con una acción infusión para asegurar una precisa frecuencia de goteo. estimulante, pura de los receptores β adrenérgicos. Sus potentes propiedades inotrópicas y cronotrópicas resultan Precauciones de un aumento del gasto cardíaco a pesar de la reducción de la presión arterial media debido a una vasodilatación El isoproterenol debe ser evitado en pacientes con enfer- arterial periférica y del lecho venoso. Sin embargo el iso- medades cardiacas isquemicas ya que éste incrementa el proterenol produce un marcado incremento del requeri- requerimiento de oxigeno miocardíaco. Las potentes pro- miento de oxigeno miocárdico pudiendo inducir o exacer- piedades cronotrópicas del isoproterenol pueden inducir a bar la isquemia. Nuevos agentes inotrópicos como la arritmias severas, incluyendo la taquicardias ventricular dobutamina, aminona la han reemplazado por ser menos (TV) y fibrilación ventricular (FV). Terapéutica Farmacológica VI-17 MORFINA por dichas sustancias, empleándose en la RCP del paro provocado por opiáceos. Mecanismo de acción Posología La morfina es un tratamiento efectivo para el dolor de pecho de origen isquemico y para el edema pulmonar Se administran 0,01 mg/kg i.v., pudiendo repetirse la dosis agudo. Presentar ambos efectos, hemodinámico y analgé- cada 5 min. hasta un máximo de 3 veces. su vida media es sico. Incrementa la capacitancia venosa y reduce la resis- más corta que la mayoría de los opiáceos, por lo que debe tencia vascular sistémica, aliviando la congestión pulmo- mantenerse una vigilancia del paciente una vez revertida la nar. Haciendo esto reduce la tensión de la pared miocár- situación de emergencia. dica, lo cual disminuye los requerimientos miocardicos de Presentación: 1 ampolla=1ml (0,4 mg). oxigeno. Los efectos simpaticolíticos a nivel del SNC son más pronunciados en pacientes con actividad simpática AMRINONA aumentada. Mecanismo de acción Indicaciones La amrinona es un agente inotrópico de rápida acción La morfina es la tradicional droga de elección para el disponible para uso parenteral. La amrinona es un inhibi- tratamiento de ansiedad y el dolor asociados al infarto dor de fosfodiesterasa. agudo de miocardio. Es también útil para el tratamiento Sus efectos inotrópicos y vasodilatadores no son revertidos de pacientes con edema agudo de pulmón de origen car- por las drogas bloqueantes adrenergicas o por depleción díaco. de norepinefrina. La amrinona ha sido estudiada extensa mente en pacientes con cardiomiopatía congestiva, no en Dosificación pacientes isquémicos. Los efectos hemodinamicos es similar a los de la dobuta- La morfina debería ser administrada en pequeñas dosis mina. ascendentes de 1 a 3 mgr EV lentas (en 1 a 5 minutos) hasta conseguir el efecto deseado. Con dosis entre 2.0 y 15 mg (kg. por minuto), el gasto cardiaco se incremente la resistencia periférica y la sobrecar- Precauciones ga disminuye. A dosis mayores se produce una taquicardia similar a la que se observa con la dobutamina. Puede exa- Al igual que otros analgésicos narcóticos, la morfina es cerbar la isquemia y debe ser usada con precaución, espe- un depresor respiratorio. Las dosis pequeñas y con incre- cialmente en pacientes con enfermedades cardiacas isqué- mentos leves a intervalos frecuentes producen, probable- micas. mente, menos depresión respiratoria que un único bolo El monitoreo hemodinámico es esencial para el uso de la con dosis mayores. Una narcosis excesiva puede ser rever- correcta dosis durante la iniciación de la terapia con amri- tida con Naloxona EV (0,4 a 0,8 mgr). La hipotensión es nona. más común y mas severa en pacientes depleccionados de volumen y en aquellos que dependen de una elevada Indicaciones resistencia vascular sistémica cardíaca inapropiada como respuesta que parece ser mediada vagalmente. La amrinona debe ser considerada para usar en pacientes con insuficiencia cardíaca congestivas severa, refractaria a NAXOLONA diuréticos, vasodilatadores y agentes inotópicos conven cionales. Mecanismo de acción e indicaciones Dosis Es un fármaco antagonista de los opiáceos sin efecto agonista. Está indicado en el tratamiento de la intoxicación VI-18 Terapéutica Farmacológica Ya que la amrinona tiene una vida media larga (4 a 6 horas) una dosis de 0.75 Mg/Kg. es recomendada para Debido a que la amrinona contiene metabisulfato, su uso alcanzar rápidamente los niveles terapéuticos. está contraindicado en pacientes alérgicos a los agentes Ya que sus efectos reductores de la postcarga son directa sulfaticos. mente proporcionales a la dosis y frecuencia de administración, la cantidad de dosis, usualmente no debe exceder VASOPRESINA 1 µg./Kg. Si bien la cantidad de dosis deben ser dadas durante 2 a 5 Mecanismo de acción minutos, es mejor administrarla en 10 a 15 minutos para minimizar el riesgo de hipotensión en pacientes con una Es la hormona antidiurética que actúa como un vasocons- disfunción ventricular izquierda significativa y una presión trictor periférico no adrenérgico. La vasopresina actúa por sanguínea marginal. La dosis en bolo es seguida por una estimulación directa de los receptores V1 del músculo liso; infusión de mantenimiento que oscila entre 2 a 5 mg./Kg. produciendo distintos efectos como palidez cutánea, nau- por minuto titulando de acuerdo a la respuesta hemodiná- seas, calambres intestinales, sensación de tenesmo rectal, mica. broncoconstricción y contracciones uterinas. Por su incompatibilidad química, la amrinona no debe ser La interacción de la vasopresina con los receptores V1 diluida directamente en soluciones que contengan dex- durante RCP causan vasoconstricción periférica de la piel, trosa. Pero si puede administrase en una vía de acceso músculos esqueléticos, intestino, con mucho menor cons- venosa, con soluciones IV que contengan dextrosa. Para tricción de los lechos coronario y renal, y vasodilatación de continuar la infusión IV, la inyección de amrinona debe ser la vasculatura cerebral. diluída en una concentración final de 1 a 3 mg./ml. en No produce vasodilatación del músculo esquelético ni solución fisiológica. incremento del consumo de oxígeno durante RCP ya que Debe ser administrada por medio de una bomba de infu- carece de actividad adrenérgica. sión. Indicaciones Precauciones La vasopresina en un bolo EV de 40 Unidades) en FV/TV La amrinona puede inducir o empeorar la isquemia mio- sin pulso, refractaria es una Recomendaciones Clase II b. cardíaca. Es Clase Indeterminada en el PCR con ritmo No FV/TV. El monitoreo hemodinámico es esencial ya que pueden En paros reanimados se encuentran niveles elevados de ocurrir cambios en la presión sanguínea o la frecuencia vasopresina. En modelos animales mejoran la perfusión cardíaca. cerebral y orgánica. Para minimizar los efectos colaterales de la amrinona se Mejoran el FSC (Flujo sanguíneo cerebral) durante RCP. debe usar la dosis más baja que produzca el efecto hemo- En el shock, 40 U vía E.V., mejoran la evolución. dinámico deseado. Nuevas evidencias demuestran que puede ser beneficioso. La amrinona puede causar trombocitopenia en un promedio de 2 a 3% de los pacientes. Este efecto adverso se Vasopresina Epinefrina observa dentro de las 48 a 72 horas después de iniciada la 80% 50% en paro terapia. La caída de las plaquetas es raramente asociada 60% 20% sobrevida con un sangrado significativo y usualmente resuelto cuan- 40% 15% alta do la droga se suspende. Puede ser útil para el soporte hemodinámico en el shock La reducción de las plaquetas es dependiente de la dosis y séptico y la sepsis. probablemente debido a un decrecimiento en el tiempo Las dosis repetidas de vasopresina fueron mas efectivas de sobrevida de las plaquetas, inducido por el amrinona. que la epínefrina en mantener la presión de perfusión Otros efectos colaterales son trastornos gastrointestinales, coronaria por encima del umbral crítico que se correlacio- mialgias, fiebre, disfunción hepática e irratibilidad ventri- na con una resucitación exitosa. cular. Terapéutica Farmacológica VI-19 Precauciones Indicaciones Combinando vasopresina y epinefrina versus vasopresina Los digitálicos ayudan al control de la respuesta ventricu- sola observaron un flujo miocárdico ventricular compara- lar en la fibrilación auricular o al aleteo auricular y puede ble pero con una disminución significativa de la perfusión convertir la taquicardia paroxística supraventricular en un cerebral. ritmo sinusal normal. Precaución: edema cerebral o hemorragias post reanima- En pacientes con disfunción ventricular izquierda, los GD ción. pueden transformar el aleteo auricular en fibrilación auri- Recomendación: Clase Indeterminada en ritmos No FV/TV cular. Clase II b en FV/TV refractaria. Si el paciente está hemodinámicamente estable y no re- 2 da dosis es Clase Indeterminada. quiere una cardioversión eléctrica emergente, la digoxina puede ser usada para los disturbios en el ritmo supraven- GLUCOSIDOS DIGITALICOS tricular. Los efectos inotrópicos de la digoxina son menos potentes que la de los inotropicos parenterales, y pueden Mecanismo de acción causar una toxicidad significativa e interacción de drogas adversas en pacientes críticamente enfermos. (amiodaro- Los glucósidos digitálicos (GD) han sido usados durante na). mucho tiempo para tratar los trastornos cardiacos. Es Recomendación Clase II b en la FA/AA < 48 hs. con Por estos días, en la práctica clínica se usa casi con exclusi- Función Cardíaca alterada y en la TPSV. vidad la digoxina para incrementar la contractilidad mio- Es clase III en la FA/AA con Wolf-Parkinson-White cárdica y controlar la respuesta ventricular a la fibrilación y el aleteo auricular. Dosis El efecto inotrópico positivo de los digitálicos se debe a la inhibición de ATPasa de la membrana (bomba sodio-pota- Las GD pueden ser administradas oralmente o por IV. sio). La digoxina administrada por vía IV evita el problema de la Este efecto altera el flujo de calcio e incrementa la con- absorción gastrointestinal y produce un comienzo de centración de este ion en el retículo sarcoplásmico, por lo acción más rápida y tiene mayor efecto que la administra- cual por incrementa la contractibilidad. ción oral. Los efectos inotrópicos de los digitalicos no dependen de Siguiendo la administración IV los efectos cronotrópicos y la liberación catecolaminas y no les afecta los bloqueantes dromotrópicos negativos de la digoxina se observan den- β adrenérgicos receptores. tro de los 5 a 30 minutos siendo efectivos en una hora y Provocan la vasoconstricción en las capas vasculares coro- media a tres horas. narias y meséntricas. Los efectos inotrópicos de la digoxina se retrasan ligera- Ejercen efectos directos e indirectos sobre los nodos sino- mente a su respuesta electrofisiológica. Si no se trata de auriculares y atrioventriculares (AV). Deprimen la conduc- una emergencia, el tratamiento puede iniciarse por vía ción a través del modo AV en forma directa e indirecta oral. (aumento del tono vagal) pero aumentan la conducción La dosis de mantenimiento se ve afectada por la masa cor- auricular. La dosis correcta depende de la ruta de adminis- poral y la función renal. tración y del efecto deseado. Con frecuencia son requeridas dosis mayores para controlar la respuesta ventricular Precauciones de la fibrilación auricular más que de sostén inotrópico. VI-20 La toxicidad digitalica es más común cuando sus niveles La toxicidad por digital es un problema común e importan- sericos son elevados. Sin embargo, la toxicidad puede pre- te, ocurre con una incidencia que varia entre el 7 al 20 %. sentarse con niveles sericos bajos y puede no presentarse Virtualmente todas las arritmias fueron descriptas como a pesar de existir niveles elevados; esto ocurre porque es la secundarias a la toxicidad digital. Los más frecuentes son cantidad de glicósidos digitales en el miocardio y no el axtrasistoles auriculares y ventriculares, bigeminismo ven- nivel de circulación sanguínea, el que determina la toxici- tricular y TV. dad. Los ritmos de la unión aceleradas, taquicardia de la unión Terapéutica Farmacológica no paroxistica, taquicardia auricular paroxisistica con blo- concurrente con estos agentes, usualmente requieren una queo AV 2:1 y altos niveles de bloqueo AV son menos reducción del 50 % en la dosis mantenimiento de digoxi- comunes pero también observaciones características, en la na, para evitar una interacción de drogas potencialmente intoxicación digitálica. tóxicas. Manifestaciones no cardíacas de la toxicidad digital incluyen anorexia, náuseas, vómitos, diarrea, disturbios visua- DROGAS ANTICALCICAS les y cambios en el estado mental incluyendo psicosis, laxitud y agitación. VERAPAMILO Y DILTIAZEM La toxicidad es más frecuente en pacientes con hipokale- La actividad de los canales lentos en el músculo liso vascu- mia, hipomagnesemia o hipercalcemina. lar y el miocardio puede ser inhibida por los bloqueadores Cuando se sospecha una toxicidad digitalica, se debe sus de los canales de calcio. pender la droga y se debe medir su concentración en el El verapamilo ejerce potentes efectos cronotopicos e ino- suero. tropicos negativos directos. El diltiazem produce potentes Los niveles sanguíneos normales no excluyen la toxicidad, efectos cronotopicos negativos directos con solo leves los pacientes con una concentración de suero por encima acciones inotropicas negativas. de 2.5 ng/ml. tienen tendencia a grandes riesgos de toxicidad digitalica. El verapamilo es altamente efectivo tanto para el trata- Es importante la corrección de la coexistente hipokalemia. miento en agudo como para el tratamiento preventivo de El nivel del potasio debe ser incrementado hasta que sea las taquicardias supraventriculares, (Clase I). El Diltiazem normal, a menos que un bloqueo cardiaco se presente. ha sido estudiado menos exahustivamente para el trata- Es necesario tener precaución en los pacientes con bloque miento y la prevención de las taquicardias supraventricu- cardiaco, ya que pueden empeorar con la administración lares, pero podría ser tan efectivo como el Verapamilo. El de potasio. Diltiazem EV es altamente efectivo para controlar la res- Para tratar un bloqueo AV de alto grado, se puede requerir puesta ventricular en pacientes con fibrilación auricular, un marcapasos temporario. (Clase I). La cardioversión eléctrica puede resultar peligrosa en el Mecanismo de acción marco de la toxicidad digitalica clínica con arritmias, pudiendo precipitar una arritmia ventricular fatal. La cardio- El valor terapéutico del verapamilo y diltiazem es debido a versión puede ser reservada para tratamiento con riesgo sus propiedades bloqueantes de los canales lentos, espe- de vida o arritmias hemodinámicamente inestables. Si la cialmente en el músculo cardíaco y en el músculo liso vas- cardioversión es necesaria en paciente intoxicados con cular. Estos agentes bloquean tanto la corriente lenta de digital, inicialmente se debe probar con el nivel de energía calcio hacia el interior de la célula como la corriente de lo más bajo posible (10 a 20 jouls). Sin embargo, la car- sodio. Las propiedades crono-inotropicas negativas del dioversión es usualmente segura de realizar en pacientes verapamilo reducen el consumo de oxígeno por el mio- con una concentración de suero por debajo de 2 ng/ml. cardio, haciendo de él, un efectivo agente antisquemico. Anticuerpos antidigital son los tratamientos para una Sus efectos inotropicos negativos son contrabalanceados sobredosis masiva de digoxina a una toxicidad digitalica por una reducción en la resistencia vascular sistémica cau- refractaria. sada por la vasodilatación del músculo vascular liso. El diltiazem produce menos efectos hemodinamicos negativos Una sobredosis masiva de digoxina puede inducir a la que el verapamilo, y ambos causan vasodilatación coro- hiperkalemia. Ya que induce a la vasoconstricción mesen- naria. térica y coronaria la digital puede inducir a la isquemia o el infarto mesentérico .Una interacción de múltiples dro- El verapamilo y el diltiazem retardan la conducción y pro- gas con digital han sido descriptas , ya que la quinidina, el longan la refractariedad en el nodo AV, haciéndolos verapamilo y la amiodarona reducen la eliminación de útiles para la terminación de aquellas taquicardias digoxina del cuerpo, los pacientes que reciben terapia supraventriculares que utilizan al nodo AV como parte de Terapéutica Farmacológica VI-21 su vía de reentrada. Estas drogas retardan la respuesta puede sobrevenir FV. Por lo tanto, el verapamilo y el dil- ventricular a la fibrilación auricular y al flutter. El vera- tiazem deberían ser usados con precaución, si es que se pamilo y el diltazem disminuyen la amplitud de los poten- sospecha un Sindrome de W-P-W y fibrilación auricular o ciales de acción de las zonas altas y medias del nodo AV. flutter ( Clase III ). El intervalo AH y los periodos refractarios funcionales efec- Dado que la taquicardia reciprocante puede degenerar en tivos del nodo AV se prolongan luego de la administración una fibrilación auricular, los pacientes con Sindrome W-P- de estos bloqueantes calcicos. En los pacientes con la W que estén siendo tratados con estos agentes por una forma típica de taquicardias nodales, el Verapamilo termi- TPSV deberían ser monitoreados continuamente y un des- na con la arritmia bloqueando la conducción en la rama fibrilador debería estar inmediatamente disponible. anterograda del circuito de reentrada. Debido a que blo- El verapamilo no es efectivo en el tratamiento de la quea los potenciales de acción de respuesta lenta, es mayoría de los tipos de TV ( Clase III ), ya que pueden indu- beneficioso en el tratamiento de arritmias asociadas a cir hipotension severa y predisponer al paciente a desa- isquemia. rrollar una FV. Evite el uso de verapamilo y diltiazem en pacientes con taquicardia con QRS anchos a no ser que tenga la certeza de su origen supraventricular. Indicaciones I en taquicardia paroxística La experiencia clínica con el diltazem EV es más limitada, supraventricular (TPSV) y en la Fibrilación auricular (FA)/ sin embargo, tal como es verapamilo, parece ser efectivo Aleteo auricular (AA) con buen ventrículo. en la terminación y prevención de la TPSV. El Diltazem EV El diltiazem es Clase IIb en FA/AA < 48 hs. y Función está indicado para el control de la frecuencia ventricular en Cardíaca alterada Recomendación Clase III en FA/AA con pacientes con flutter o fibrilación auricular. En esta situa- Wolf Parkinson White (WPW). ción un régimen de dosis de carga seguida por una infu- El verapamilo era la droga de primera elección en el trata- sión de mantenimiento controla efectivamente la frecuen- miento de pacientes con TPSV, hasta que la adenosina cia ventricular en el 90% de los pacientes. El diltiazem estuvo disponible para su uso clínico. ofrece la ventaja de producir menor depresión miocárdica El verapamilo termina con las TPSV, por efectos directos que el verapamilo en pacientes con disfusión ventricular sobre el nodo AV. La forma mas común de TPSV es debido izquierda. Recomendaciones Clase a una reentrada sostenida dentro del nodo AV. La otra forma más frecuente utiliza al nodo AV para al menos una Dosificación de sus ramas del circuito de reentrada. Cuando es utiliza da con las indicaciones correctas, el verapamilo termina Dosis única de verapamilo: Como dosis única se adminis- con más del 90% de los episodios de TPSV en adultos y tran 2,5 a 5,0 mg. EV en bolo en 1 -2 minutos. El pico de niños. También es útil para retardar la respuesta ventricu- los efectos terapéuticos ocurre dentro de los 3 a 5 minu- lar en el flutter auricular y la fibrilación auricular. tos de la inyección en bolo. Dosis repetidas: Si la respuesta inicial es inadecuada, la VI-22 El verapamilo y el diltiazem tienen mínimos efectos direc- dosis a repetir es de 5 a 10 mg., 15 a 30 minutos después tos sobre las vías accesorias en los pacientes con sindrome de la primera dosis. Alternativamente, una inyección en de Wolff - Parkinson - White. Sin embargo, debido a la bolo de 5 mgr. puede ser dado cada 15 minutos hasta conducción AV reducida, el periodo refractario de la vía conseguir la respuesta deseada o hasta llegar a una dosis accesoria durante la conducción autograda, puede ser de 30 mgr. acortado indirectamente por estos agentes debido a la - Pacientes ancianos: conducción oculta retrograda reducida dentro de la vía. En pacientes mayores o ancianos la dosis EV debería ser Estos agentes pueden también acortar el periodo refracta- administrada en, por los menos, 3 minutos. rio de la vía accesoria indirectamente como resultado del - Entre los 8 y 15 años de edad: aumento del tono adrenergico inducido por la vasodilata- Para pacientes entre 8 y 15 años de edad, 0.,1 - 0,3 ción periférica. De este modo, la respuesta ventricular a la mgr/kgr. de peso corporal (rango de la dosis única total: 2 fibrilación auricular en pacientes con Sindrome de W-P-W, a 5 mgr.) se administra como un bolo EV en 1 minuto. La puede ser acelerada en respuesta al derapamilo y dosis a repetir es de 0,1 a 0,2 mg/kg. (rango de la dosis Terapéutica Farmacológica única total: 2 a 5 mgr.), 15 a 30 minutos después de la una conducción AV deteriorada, el tratamiento previo con primera dosis si la respuesta inicial fue inadecuada. digital no es una contraindicación en relación al uso de Diltiazem: verapamilo EV o el diltazem. Un efecto sinérgico entre la Una dosis inicial en bolo de 0,25 mg/kgr. (20 mgr. para digital y el verapamilo o diltiazem es frecuentemente ob- el paciente promedio), se administra EV en 2 minutos. Para servado en pacientes con taquiarritmias auriculares. el control de la frecuencia ventricular en pacientes con El uso de agentes β bloqueantes EV combinados con flutter o fibrilación auricular, la dosis en bolo es seguida bloqueantes de los canales del calcio está contraindicado, por una infusión de mantenimiento a una frecuencia de 5 debido a que los efectos hemodinamicos y electrofisioló- - 15 mgr/hora titulada con la frecuencia cardiaca. Debido gicos de estos agentes serán sinérgicos. Se recomienda a que el Diltiazem muestra una forma farmacocinetica no tener precaución cuando se suministran bloqueantes de lineal, dependiente de la dosis, la duración de la infusión los canales de calcio por vía EV a un paciente que esta reci- más allá de las 24 horas o a una frecuencia mayor de 15 biendo β bloqueantes en forma oral. mg/ hora no se recomienda. Si no se alcanza un control satisfactorio de la frecuencia ventricular, un bolo de 0,35 El verapamilo y el diltazem deberían ser evitados o debe- mg/kgr. (25 mgr. para un paciente promedio) en 2 a 5 rían ser usados con precaución, en pacientes con sindrome minutos puede ser dado 15 minutos luego del bolo inicial. del seno enfermo o bloqueo AV en ausencia de un mar- En pacientes con TPSV, un bolo de 0,25 mg/kgr. se admi- capasos funcionante. Debido a su corta duración de nistra EV en 2 minutos. La conversión del ritmo debería acción, la adenosina es la elección en las TPSV. La falla car- ocurrir en aproximadamente 90% de los pacientes. Sin díaca severa es una contraindicación para el uso de embargo, un segundo bolo de 0,3 mgr/kgr. puede ser verapamilo y una contraindicación relativa para el uso de administrado, dentro de los 15 minutos del bolo inicial, si diltazem. Puede ocurrir bradicardia si la cardioversión es la TPSV no revierte a ritmo sinusal con el primer bolo. realizada inmediatamente después de la administración de verapamilo o diltazem. La administración inyectable de Precauciones diltazem es incompatible con la administración simultánea inyectable de furosemida. Un descenso transitorio en la presión arterial debido a la vasodilatación periférica debiera esperarse en respuesta al VASODILATADORES verapamilo o al diltiazem. Una inyección EV de calcio restaurara la presión arterial. Utilizado de este modo, el NITROPROPUSIATO DE SODIO (NPS) calcio no afecta las propiedades electrofisiológicas del verapamilo. Mecanismo de acción El gasto cardíaco, por lo general, permanece invariable, reflejando el equilibrio entre los efectos inotropicos nega- El NPS es un potente vasodilatador periférico con efectos tivos intrínsecos de la droga, su respuesta simpática refle- en los músculos lisos arteriales y venosos. ja, y la vasodilatación. Esto realmente ocurre en pacientes Sus efectos se ven casi inmediatamente y cesan dentro de que tienen disfunsión ventricular izquierda leve a modera- pocos minutos luego de suspendida la infusión. da. Es metabolizado a tiocianato por el hígado y es excretado Sin embargo, en pacientes con función ventricular izquier- por los riñones. Las disfunciones hepáticas o renales pue- da severamente reducida, el verapamilo EV puede desen- den afectar la cantidad de la droga y sus metabolitos po- cadenar un compromiso hemodinámico. Aunque es tencialmente tóxicos (cianato, tiocianato). menos probable que el diltazem produzca este efecto, se El NPS es usado en tratamientos de emergencias hiperten- debería tener cuidado en pacientes con severo deterioro sivas e insuficiencias cardíacas. Reduce la presión sanguí- de la función del ventrículo izquierdo. nea por reducción de la resistencia arterial periférica, incrementando la capacitancia venosa. El verapamilo y el diltazem pueden ser usados sin proble- En ausencia de insuficiencia cardíaca, el gasto cardíaco mas y en forma efectiva en aquellos pacientes que reciben puede caer o quedar sin variaciones. digital, aunque el verapamilo incrementara las concentra- En presencia de insuficiencia cardiaca, el nitroprusiato in- ciones sericas de digital. A no ser que exista evidencia de crementa el gasto cardíaco por la disminución de la impe- Terapéutica Farmacológica VI-23 dancia vascular, incrementando el volumen intravascular. ductos fotosensibles. Si esto ocurre la infusión debe ser El incremento de este volumen es generalmente suficiente reemplazada. Una vez preparada, la solución debe ser para mantener la presión sanguínea sistémica igual o li- usada en forma inmediata. geramente por debajo del nivel de pre-tratamiento. El tratamiento debe comenzar con una frecuencia de infu- En pacientes con insuficiencia ventricular izquierda, el ni- sión de 0.1 µgr./Kg. hasta 5 µgr./Kg. por minuto titulan troprusiato induce taquicardia sugiriendo una inadecuada do al punto final deseado. (relativa o absoluta) presión de llenado ventricular izquierdo. Cuando se trata de insuficiencias cardíacas congestivas, el Numerosos estudios han reportado el mejoramiento en la monitoreo hemodinámico es esencial para una correcta función ventricular izquierda, la perfusión de los tejidos, el titulación. El rango de la dosis terapéutica promedio de gasto cardíaco y el estado clínico en pacientes con bajo nitroprusiato va de 0.5 a 0.8 µgr./kg por minuto. El nitro- volumen minuto, y alta resistencia sistémica vascular. prusiato se debe administrar por un sistema de infusión El nitroprusiato, más que la dobutamina, tiende a reducir que asegure una precisa frecuencia de goteo. la presión de oclusión pulmonar de una manera muy im- Se puede usar hasta 10 µgr./Kg. por minuto en situacio- portante por sus potentes efectos vasodilatadores. nes especiales y por corto tiempo. Indicaciones Precauciones El nitroprusiato de sodio es el tratamiento parenteral elegi- La hipotensión inducida por nitroprusiato puede precipitar do para emergencias hipertensivas cuando es necesaria isquemia miocardica, infarto o ACV. Puede ocurrir hipoxe- una inmediata reducción de la resistencia periférica, ya mia y deterioro de la relación ventilación - perfusión. Los que‚éste reduce rápidamente la presión sanguínea, es pacientes de mucha edad o los pacientes con contracción fácilmente titulada, es generalmente bien tolerado y su de volumen pueden ser más sensibles a la droga y deben acción puede ser rápidamente revertida, si fuera necesa- ser tratados con dosis más bajas. Hay controversias acerca rio, interrumpiendo la infusión. El nitroprusiato es tam- de la posibilidad de que el nitroprusiato puede reducir el bién muy útil en el tratamiento de pacientes con insufi- flujo sanguíneo coronario y exacerbar la isquemia a pesar ciencia ventricular izquierda aguda. Una terapia combina de la baja carga de trabajo miocardíaco. da con dopamina y nitroprusiato, frecuentemente es más efectiva que el uso de uno de los agentes solo. Los efec- En presencia de insuficiencia cardíaca congestiva, la nitro- tos sobre la hemodinamia de esta combinación son simi- glicerina endovenosa tiene un perfil hemodinámico similar lares a los de la dobutamina y posiblemente menos cos- pero mejora la isquemia y en pacientes con enfermedades toso. Ya que el nitroprusiato tiene la potencia de inducir arterial coronaria se la prefiere. isquemia miocardíaca, la nitroglicerina intravenosa con o El nitroprusiato es metabolizado a tiocianato por el híga- sin dobutamina es preferida si los diuréticos no controlan do. Esta intoxicación no es común, a menos que se sumi- adecuadamente los pacientes con edema pulmonar y nistren grandes dosis de nitroprusiato (mayores a 3 µgr./Kg. enfermedad arterial coronaria. por minuto) o se use una infusión prolongada (mayor a 2 o 3 días) o el paciente tenga insuficiencia renal. Dosis Los signos de toxicidad son: tinnitus, visión borrosa, cambios en el estado mental, nauseas, dolor abdominal, hiper- La infusión continua de nitroprusiato es preparada adicio- reflexia. nando 50 a 100 mg. de nitroprusiato (después de reconstituir el polvo seco en 2 a 3 ml. dextrosa en agua) a 250 NITROGLICERINA (NTG) mg. de dextrosa en agua o cloruro de sodio al 0.9%. La solución debe ser envuelta rápidamente en una hoja de Mecanismo de acción aluminio u otro material opaco para protegerla del dete- VI-24 rioro sobre su exposición a la luz. La solución reciente- La nitroglicerina relaja el músculo vascular liso, actuando mente preparada puede tener un muy débil matiz ama- sobre los receptores específicos vasculares y causando la rronado sin cambiar la potencia de la droga. En solución formación de disulfitos. La acción de los nitratos difiere acuosa reacciona con varias sustancias para formar pro- principalmente en su comienzo, duración de acción, po- Terapéutica Farmacológica tencia y vía de administración. sitio de la ruptura plaquetaria y ejerce, junto con las aspiri- La NTG es efectiva para aliviar la angina de pecho. El ali- nas, un efecto sinergístico antiplaquetario. vio usualmente ocurre en 1 a 2 minutos pero puede llevar La nitroglicerina debe ser usada cautelosamente en pa- más de 10 minutos. En el pasado, esta respuesta era con- cientes con IAM porque puede inducir a hipotensión la siderada útil como test de diagnóstico clínico para la angi- cual puede comprometer la perfusión arterial coronaria y na, pero con frecuencia lleva a conclusiones erróneas y no agravar la isquemia miocárdica. debe ser confiable ya que otras condiciones pueden res- El uso de nitratos en intoxicación con cocaína, junto con ponder a los nitratos. benzodiacepinas es una recomendación Clase II a. Los nitratos alivian la angina de pecho en parte porque Es una de las drogas recomendadas en el tratamiento del dilatan el músculo liso del sistema venoso, el cual inhibe el síndrome coronario agudo en el ámbito prehospitalario: retorno venoso y decrece la tensión de la pared intramio- MONA: Morfina, Oxígeno, Nitroglicerina y Aspirina. cárdica. La disminución en el trabajo ventricular izquierdo y la tensión de la pared, usualmente mejoran la perfusión Dosis subendocárdica. La nitroglicerina también dilata las arterias coronarias grandes de conductancia antagoniza los Sublingual: la dosis para comenzar es de 0,3 a 0,4 mg de vasoespasmos e incrementa el flujo sanguíneo coronario nitroglicerina. La droga es menos efectiva suministrada en colateral al miocardio isquémico. forma oral por la desactivación del hígado. Esta dosis pue- En pacientes con insuficiencia cardíaca congestiva, la nitro- de ser repetida con intervalos de 5 minutos en un total glicerina intravenosa reduce la presión de relleno ventricu- de 3 pastillas, si el malestar no se alivia. lar izquierdo y la resistencia vascular sistémica. La disminución del volumen ventricular y la tensión de la pared sis- Endovenosa: puede ser administrada en bolo o por infu- tólica disminuyen el requerimiento de oxigeno miocardía- sión continua. Un bolo de 12,5 a 25 mg de nitroglicerina co y generalmente reducen la isquemia del miocardio. puede darse administrado antes de la iniciación de una El efecto neto es un incremento en el gasto cardíaco. infusión continua. La infusión continua consisite en diluir La nitroglicerina intravenosa produce una gran reducción 50 a 100 mg en 250 ml. de sol. dextrosa al 5 % o fisio- de precarga y una menor de impedancia, que la del nitro- lógica al 0,9 %. Se consigue así una dilución de 200 a 400 prusiato. µgr./ml. Se comienza con 20 µgr./ml. por minuto, aumentando 10 µgr./ml. cada 5 a 10 minutos hasta lograr el efec- Indicaciones to deseado. Bajas dosis: 30-40µgr./min. Producen predominantemente Para episodios de angina el tratamiento es nitroglicerina venodilatación. sublingual. Es efectivo para la angina de esfuerzo tanto Altas dosis: 150-500 µgr./min. Producen dilatación arterial. como para la angina de reposo. Para las anginas de pecho La nitroglicerina debe ser administrada por un sistema de se debe suministrar en forma sublingual una pastilla (0.3 a infusión que asegure una precisa frecuencia de goteo para 0.4 mg.). La dosis puede repetirse dos veces con intervalo minimizar el riesgo de hipotensión. de 5 minutos si es necesario. Si el dolor no cede después Datos recientes sugieren que el mantenimiento de la con- de 3 pastillas sublinguales, el paciente debe solicitar aten- centración sostenida de plasma de nitroglicerina inducirá ción médica inmediatamente. Para el alivio agudo de la rápidamente la tolerancia a los efectos hemodinámicos de angina, la nitroglicerina puede ser rociada sobre la mucosa la nitroglicerina (mas 24 horas de infusión). Incrementan- oral usando un aerosol, que entregue 0,4 mg de nitrogli- do la dosis de nitroglicerina, se superará temporariamente cerina por cada aplicación. la tolerancia que desarrolla y restablezca la respuesta en La nitroglicerina parenteral, es el agente elegido para tra- algunos pero no en todos los pacientes (llamados pseudo- tamientos de emergencia en insuficiencias cardíacas con- tolerantes). gestivas, particularmente en pacientes con enfermedad cardiaca isquémica. Precauciones La nitroglicerina es con frecuencia usada en conjunto con la terapia trombolítica y aspirinas, en pacientes con infar- Una consecuencia común de la terapia con nitroglicerina to del miocardio agudo. Disminuye el vasoespasmo en el son los dolores de cabeza. Puede también caer la presión Terapéutica Farmacológica VI-25 sanguínea dando como resultado náuseas, vértigo, debili- refractaria a otros antiarrítmicos, especialmente si son cau- dad o síncope. Tales síntomas son con frecuencia agrava- sados por isquemía de miocardio. dos por la posición erguida. Los pacientes deben ser ins- Los β bloqueantes son útiles en la disminución de la fre- truídos para sentarse o acostarse cuando toman nitrogli- cuencia ventricular y previene la fibrilación, aleteo y TPS ya cerina y para usar la dosis más pequeña que alivie la angi- que reducen la conducción del nódulo AV. na. La hipotensión muchas veces responde a la elevación Algunos β bloqueantes por ejemplo el propanolol tienen de las piernas. En los pacientes de tratamiento crónico un efecto similar a la quinidina sobre la membrana mio- habitualmente las cefalea e hipotensión mejoran con el cárdica. tiempo. Pueden reducir el tamaño del infarto de miocardio con El efecto colateral más serio de la NTG es la hipotensión onda Q y disminución de la CPK y puede prevenir el infar- con hipoperfusión particularmente en los territorios con to cuando se administra con agentes trombolíticos. obstrucción arterial. Lo mejor para la hipotensión es la disminución o suspen- Indicaciones sión de la droga y la expansión de volumen. Si la hipotensión es acompañada por bradicardia (por ej.: Son recomendación Clase I en: arco reflejo vasovagal la atropina con discontinuación de La taquicardia paroxística supraventricular (TPSV). la NTG y el reemplazo de volumen son los tratamientos de En la fibrilación auricular (FA)/ aleteo auricular (AA). elección. La rápida titulación de la NTG IV en pacientes Con la sspirina y beta bloqueantes en el IAM, en ausencia con insuficiencia cardiaca congestivas requiere monitoreo de contraindicaciones. hemodinámico para reforzar la eficacia y la seguridad. Es una Recomendación Clase III en FA/AA con Wolf. La NTG puede causar metahemoglobinemia y alteraciones Parkinson White (WPW) y en la intoxicación por cocaína. de la ventilación / perfusión del que puede resultar hipo- La indicación primaria para los xemia. cuidados de emergencia cardíacos, es el control de TV y FV β bloqueantes en los recurrentes, arritmias supraventriculares refractarias a otras BETA BLOQUEANTES terapias. Los β bloqueantes son más efectivos cuando esas arritmias se atribuyen al exceso de estimulación adrenérgi- Mecanism de acción ca o si son precipitadas por isquemia miocardíca. Los β bloqueantes son útiles en pacientes con hipertensión y VI-26 Los agentes β bloqueantes atenúan los efectos de las taquicardia si la función ventricular izquierda no está seve- catecolaminas circulantes bloqueando del receptores β ramente deprimida. adrenérgicos están disponibles para usar en forma EV. El El uso de β bloqueantes en el marco de un infarto de mio- propanolol es un Beta bloqueante no cardioselectivo (tiene cardio agudo es polémico. Algunos estudios sugieren una efectos sobre los receptores β1 y β2) sin actividad simpati- reducción en el tamaño del infarto, la mortalidad o am- comimética. Por ser no cardioselectivo tiene efectos en el bas; cuando los β bloqueantes son administrados en for- sistema cardiovascular y pulmonar (inotropico, cronotrópi- ma temprana después del comienzo de infarto agudo. co negativo y broncoconstricción). El metoprolol, atenolol El atenolol, metaprolol y propanolol reducen significativa y esmolol son cardioselectivos. En dosis bajas tienden a mente la incidencia de la FV en pacientes con infarto de inhibir mayormente los receptores β1. Dosis mayores se miocardio agudo que no fueron tratados con agentes acompañan e la pérdida de selectividad. trombolíticos. Los β bloqueantes también pueden producir Los β bloqueantes disminuyen la frecuencia cardíaca, la beneficios potenciales en pacientes que reciben agentes presión arterial, la contractilidad miocárdica y el consumo trombolíticos. de oxígeno miocárdico. Estas acciones explican su efec- Cuando se usan dentro de las 4 horas después de la tera- tividad en el tratamiento de la angina de pecho y la hiper- pia trombolítica, los β bloqueantes pueden reducir la fre- tensión arterial. Puede además ayudar en el control de cuencia de infarto no fatal y la isquemia recurrente. En arritmias que dependen de la estimulación de catecolami- pacientes tratados trombolíticamente, los b bloqueantes nas. este efecto es en parte dado por el antagonismo de pueden reducir la mortalidad y el infarto recurrente si se los β2 mediado por la hipokalemia. El propanolol ha sido administran dentro de las 2 hs. del comienzo de los sínto- usado como efectivo en episodios recurrentes de TV o FV mas. Sin embargo, estos efectos se observan sólo en pa- Terapéutica Farmacológica cientes con bajo riesgo y no con una magnitud suficiente Precauciones para ordenar una recomendación rutinaria en el uso de los β bloqueantes en pacientes que reciben agentes trom- Los principales efectos adversos de los β bloqueantes son: bolíticos. hipotensión, insuficiencia cardiaca congestiva y broncoes- Hay evidencias decisivas de que la terapia crónica con β pasmo. Hay que tener precaución en pacientes crítica- bloqueantes reducen la mortalidad después del infarto. El mente enfermos, quienes pueden depender del soporte uso de los β bloqueantes es recomendado como profilaxis de los receptores β adrenergicos. La terapia puede ser peli- para la prevención de muerte súbita luego del infarto, si grosa cuando la función cardíaca está deprimida, como en no hay contraindicaciones en su uso. el de la insuficiencia cardíaca. Las insuficiencias cardíacas congestivas inducidas por los b bloqueantes pueden ser Dosis manejadas con diuréticos y vasodilatadores, pero generalmente requieren soporte inotrópico. En pacientes con Los β bloqueantes EV deben ser administrados lenta- enfermedad reactiva a la vía del aire, los bloqueantes β mente con un frecuente y cuidadoso monitoreo de la pre- adrenergicos probablemente producen broncoconstriccio- sión arterial, electrocardiograma y la respuesta clínica. La nes serias y hasta fatales. Si ocurre el broncoespasmo, se dosis recomendada es de 5 mg.IV en 5 minutos. esperar puede manejar por la administración de simpaticomimé- 10 minutos y luego dar una segunda dosis de 5 mg. lenta ticos. El tratamiento con β bloqueantes está contraindica- IV (en 5 minutos). A los 10 minutos, si el paciente tolera do en pacientes que exhiben un significativo bloqueo AV bien la dosis, se puede comenzar una dosis oral de 50 mg. o bradicardia. La atropina puede probablemente restable Luego se suministra una dosis oral de 50 mg. dos veces al cer la frecuencia cardíaca adecuada cuando la bradicardia día. es inducida por los β bloqueantes. Si la bradicardia per- El metaprolol se da en dosis de 5 mg. durante 2 a 5 mi- manece resistente a la atropina, se puede considerar el nutos y se repite a intervalos de 5 minutos a un total de 15 marcapasos transcutáneo o infusiones de dopamina o mg. Un régimen oral se inicia a una dosis de 50 mg. 2 epinefrina. El isoproterenol puede ser considerado como el veces al día por lo menos durante 24 hs. e incrementando último recurso. a 100 mg. 2 veces al día. El propanolol puede ser admi- Los efectos adversos de los β bloqueantes pueden ser in- nistrado en dosis EV de 1 a 3 mg. dado durante 5 minu crementados cuando estos se combinan con otros agentes tos (no exceder 1 mg/min). Esta dosis puede ser repetida de acción similar (por ejemplo: bloqueantes del canal de luego de 2 minutos con una dosis total de 0.1 mg/kg. El calcio, agentes antihipertensivos o agentes antiarrítmicos). régimen de mantenimiento oral es 180 a 320 mg./d. dado La interacción farmacocinética y farmacodinámica son en dosis divididas. también comunes. El esmolol tiene un comienzo rápido y una corta duración y es usado por un corto periodo y para control inicial de la frecuencia ventricular. El agente alcanza el nivel de estabilización sanguínea en 30 minutos. El control de la frecuencia ha sido generalmente alcanzado para ese tiempo y la infusión puede ser titulada y finalizada. El hidroclorhidrato de esmolol está disponible en ampollas de 10 ml. que contienen 2.5 g.. Debe ser diluido a una concentración máxima final de 10 mg/ml antes de su aplicación. En general esto se realiza en el rango de 2.5 g. de en 250 ml. de solución. La infusión de esmolol se comienza con una dosis de 250 a 500 mg./kg. por 1 minuto, seguido por una dosis de mantenimiento de 25 a 50 mg/kg. por minuto durante 4 minutos. La infusión de mantenimiento es titulada en forma ascendente en 25/50 mg. por minuto a intervalos de 5 a 10 minutos, con un máximo de 300 mg./kg. por minuto. Terapéutica Farmacológica VI-27