•122-correccion quirurgica menezo.qxd
Anuncio
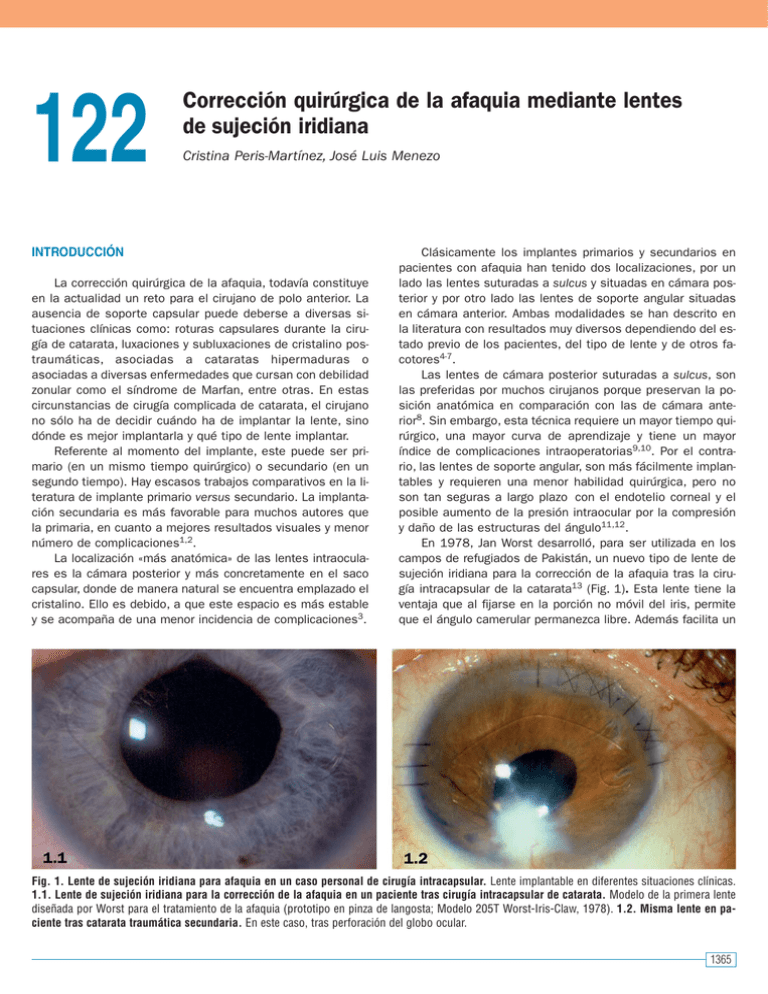
122 Corrección quirúrgica de la afaquia mediante lentes de sujeción iridiana Cristina Peris-Martínez, José Luis Menezo INTRODUCCIÓN La corrección quirúrgica de la afaquia, todavía constituye en la actualidad un reto para el cirujano de polo anterior. La ausencia de soporte capsular puede deberse a diversas situaciones clínicas como: roturas capsulares durante la cirugía de catarata, luxaciones y subluxaciones de cristalino postraumáticas, asociadas a cataratas hipermaduras o asociadas a diversas enfermedades que cursan con debilidad zonular como el síndrome de Marfan, entre otras. En estas circunstancias de cirugía complicada de catarata, el cirujano no sólo ha de decidir cuándo ha de implantar la lente, sino dónde es mejor implantarla y qué tipo de lente implantar. Referente al momento del implante, este puede ser primario (en un mismo tiempo quirúrgico) o secundario (en un segundo tiempo). Hay escasos trabajos comparativos en la literatura de implante primario versus secundario. La implantación secundaria es más favorable para muchos autores que la primaria, en cuanto a mejores resultados visuales y menor número de complicaciones1,2. La localización «más anatómica» de las lentes intraoculares es la cámara posterior y más concretamente en el saco capsular, donde de manera natural se encuentra emplazado el cristalino. Ello es debido, a que este espacio es más estable y se acompaña de una menor incidencia de complicaciones3. Clásicamente los implantes primarios y secundarios en pacientes con afaquia han tenido dos localizaciones, por un lado las lentes suturadas a sulcus y situadas en cámara posterior y por otro lado las lentes de soporte angular situadas en cámara anterior. Ambas modalidades se han descrito en la literatura con resultados muy diversos dependiendo del estado previo de los pacientes, del tipo de lente y de otros facotores4-7. Las lentes de cámara posterior suturadas a sulcus, son las preferidas por muchos cirujanos porque preservan la posición anatómica en comparación con las de cámara anterior8. Sin embargo, esta técnica requiere un mayor tiempo quirúrgico, una mayor curva de aprendizaje y tiene un mayor índice de complicaciones intraoperatorias9,10. Por el contrario, las lentes de soporte angular, son más fácilmente implantables y requieren una menor habilidad quirúrgica, pero no son tan seguras a largo plazo con el endotelio corneal y el posible aumento de la presión intraocular por la compresión y daño de las estructuras del ángulo11,12. En 1978, Jan Worst desarrolló, para ser utilizada en los campos de refugiados de Pakistán, un nuevo tipo de lente de sujeción iridiana para la corrección de la afaquia tras la cirugía intracapsular de la catarata13 (Fig. 1). Esta lente tiene la ventaja que al fijarse en la porción no móvil del iris, permite que el ángulo camerular permanezca libre. Además facilita un Fig. 1. Lente de sujeción iridiana para afaquia en un caso personal de cirugía intracapsular. Lente implantable en diferentes situaciones clínicas. 1.1. Lente de sujeción iridiana para la corrección de la afaquia en un paciente tras cirugía intracapsular de catarata. Modelo de la primera lente diseñada por Worst para el tratamiento de la afaquia (prototipo en pinza de langosta; Modelo 205T Worst-Iris-Claw, 1978). 1.2. Misma lente en paciente tras catarata traumática secundaria. En este caso, tras perforación del globo ocular. 1365 V. CONTROVERSIAS mejor centrado de la lente en el área pupilar, que es mucho más predecible que con otras lentes de cámara anterior de soporte angular y con las lentes suturadas a sulcus14,15. Esta lente, denominada en la actualidad Artisan® afaquia, e inicialmente conocida como «lobster-claw lens», la hemos implantado en situaciones clínicas de ausencia de soporte capsular desde hace 25 años. En la actualidad sigue siendo nuestra lente de elección para la corrección de la afáquia. Las lentes de soporte angular, las empleamos en escasas situaciones (falta de disponibilidad de la lente de sujeción iridiana, por aniridia traumática por ejemplo, o escaso contaje endotelial preoperatorio menor de 2000 células/mm2) dado que es una lente que nos parece poco segura a largo plazo por los problemas de hipertensión ocular, ovalización pupilar, y mayor pérdida de células endoteliales. Las lentes suturadas a sulcus las empleamos en situaciones de ausencia de tejido iridiano o insuficiente que no nos permita un anclaje seguro, contaje endotelial escaso u otras situaciones. En estos casos empleamos lente suturadas a sulcus con iris artificial (Fig. 2). Recientemente se ha descrito una técnica simple que combina la inserción de una lente plegable de cámara posterior a través de una pequeña incisión con la técnica de sutura de McCannel modificada16-18. En ella se suturan, al iris periférico, los hápticos de una lente de cámara posterior implantada retropupilarmente16. En la literatura no hay muchas referencias al implante de lentes de sujeción iridiana para afaquia13,15,19 y menos estudios comparativos14. Baykara20 encuentran segura y eficaz la lente de sujeción iridiana enganchada en la cara posterior del iris. La mayoría de ellos hacen referencia al implante de lentes suturadas a sulcus8,10,21, lentes de cámara anterior de soporte angular12, lentes en cámara posterior suturadas a iris16 o establecen comparaciones entre ambos grupos5,7,21,23,24. Hay muchas razones para preferir un tipo de lente u otro. En las Tablas I, II y III se revisan las ventajas y desventajas de los distintos tipos. La elección de un tipo u otro para el trata- Tabla I. Lente de sujección iridiana: ventajas-desventajas Ventajas 1. 2. 3. 4. Desventajas Menor tiempo quirúrgico 1. Localización en cámara anterior Sin compromiso camerular 2. Desinserción Difícil contacto con cuerpo ciliar 3. Peudoiridodonesis Menor riesgo de endoftalmitis Tabla II. Lente suturada a sulcus: ventajas-desventajas Ventajas 1. Menor daño endotelial 2. Localización más anatómica (CP) 3. Aniseiconia reducida 4. Mejor para aniridia total o parcial 5. Mejor para ojos con sinequias Desventajas 1. Mayor tiempo quirúrgico 2. Mayor riesgo hemo supracoroidea y desprendimiento retina 3. Posible luxación a vítreo 4. Mayor habilidad quirúrgica 5. Inclinación de la óptica 6. Mayor dificultad en centrado 7. Mayor manipulación quirúrgica 8. Mayor posibilidad de EMQ CP (cámara posterior). Tabla III. Lente de soporte angular en cámara anterior: ventajasdesventajas Ventajas Desventajas 1. Las más fáciles de implantar 1. Mayor daño endotelial 2. La de menor tiempo quirúrgico 2. Hipertensión ocular 3. Dificultad centrado, ovalización 4. Posibilidad de síndrome UGH Fig. 2. Caso clínico. Diferentes imágenes del seguimiento clínico, mismo tipo de lentes tras catarata secundaria. 2.1. Imagen preoperatoria. Paciente con 33 años, con traumatismo ocular perforante con leucomas corneales en toda la córnea, afaquia y aniridia completa. 2.2. Imagen postoperatoria. Aspecto tras queratoplastia penetrante e implante de lente suturada a sulcus con iris artificial de casa Morcher. 1366 122. CORRECCIÓN QUIRÚRGICA DE LA AFAQUIA MEDIANTE LENTES DE SUJECIÓN IRIDIANA miento de la afaquia va a depender del estado del ojo previamente a la cirugía, de los conocimientos técnicos del cirujano que va a intervenir al paciente y de la disponibilidad de los diferentes modelos. MODELOS DE LENTES DE SUJECIÓN IRIDIANA PARA LA AFAQUIA La lente de Artisan® afaquia es muy versátil, y puede emplearse en situaciones muy diversas como: • Extracción intracapsular para cataratas hipermaduras y subluxadas (situaciones poco comunes en nuestro medio, pero todavía frecuentes en países en desarrollo). • Extracción extracapsular complicada, como implante primario en la misma cirugía o como implante secundario. • Triple procedimiento sin soporte capsular posible (Fig. 3). En los tres casos anteriores puede emplearse los modelos de Artisan aphakia 5/8.5 (Opthec BV, modelo 205). Lente de polimetilmetacrilato (PMMA) con 8,5 mm de longitud y 5 mm de zona óptica (Fig. 4). • Oclusión pupilar para remediar diplopías intratables. Modelo 201 Artisan pupil occluder (Ophthec) (Fig. 5). • Reconstrucción del segmento anterior con daño iridiano asimétrico (lente de sujeción iridiana coloreada para reemplazar el defecto iridiano-modelo personalizado, hecho a medida para cada caso con hápticos coloreados disponible en 4 colores)(Artisan® iris reconstruction IOL (Ophthec) (Fig. 6). • Catarata congénita e implante secundario en niños (pueden fabricarse de menor tamaño)25. La lente de sujeción iridiana ha sido empleada más frecuentemente en Europa que en EEUU ya que originalmente fue introducida y diseñada por Worst como una lente para el tratamiento de la afaquia en pacientes pediátricos. Debido a ello, encontramos en la literatura más trabajos publicados a largo plazo para la corrección en niños que en adultos. Ahora Fig. 3. Caso clínico. Paciente con queratoplastia penetrante e implante de lente de sujeción iridiana para afaquia. Fig. 4. Caso clínico. Lente de sujeción iridiana afáquica (Modelo 205) tras cirugía complicada de catarata, en ausencia de soporte capular. Fig. 5. Casos clínicos. Se presentan diferentes situaciones de nuestra práctica. 5.1. Paciente con diplopía. Imagen biomicroscópica de una lente de sujeción iridiana de PMMA azul, con la finalidad de ocluir la pupila del ojo izquierdo (Artisan pupil occluder, Opthec, modelo 201). Paciente de 30 años con traumatismo craneoencefálico que no toleraba la doble imagen (dipolopia monoculat severa). 5.2. Fenómenos disfotópsicos nocturnos. Otro paciente con un dispositivo similar para disminuir el tamaño de la dilatación pupilar nocturna de color negro. Imágenes cedidas amablemente por JGF Worst (Ophtec). Fig. 6. Lente artifical de anirida. Lente con iris artificial marrón para suturar a sulcus (Modelo 311, Ophtec). 1367 V. CONTROVERSIAS también está aprobada por la FDA como AMO-Verisyse para el tratamiento de miopía en pacientes fáquicos26-28. Para ver los diferentes modelos puede consultarse la página web29. SELECCIÓN DE PACIENTES Hemos realizado un análisis retrospectivo de los pacientes a los que se ha implantado una lente de Artisan® afaquia desde 1989 hasta 2007, tanto los implantes de lentes primarios como secundarios. Se ha intervenido en total 125 ojos de 122 pacientes (3 de ellos bilateralmente). Presentamos los resultados de dos grupos de pacientes: 1) 80 ojos con implante primario; y 2) 45 ojos con implante secundario. De ellos, 87 eran hombres y 38 mujeres. Los implantes primarios se realizaron en pacientes con ruptura amplia de la cápsula posterior o desinserción amplia de la zónula durante la cirugía extracapsular de la catarata (53 ojos), bien mediante facoemulsificación o mediante extracción extracapsular y a pacientes con extracción intracapsular en ojos con el cristalino subluxado (15 casos). Los implantes secundarios se realizaron en pacientes afáquicos que se habían intervenido previamente sin lente intraocular. La distribución demográfica de los pacientes intervenidos se encuentra en la Tabla IV. Los criterios de exclusión para implantar este tipo de lente fueron un recuento endotelial menor de 2000 células/mm2, presencia de uveítis de repetición e hipertensión ocular y cámara anterior menor de 3 mm. Tabla IV. Datos demográficos Tipo de lente Fijación iridiana Suturada a sulcus n= 125 n= 31 TECNICA QUIRÚRGICA Los implantes secundarios de lentes de sujeción iridiana se realizaron de forma reglada de la siguiente manera. Expondremos la técnica que hemos empleado en los últimos años. Bajo anestesia peribulbar (4 cc de mepivacaína 2% y bupivacaína al 0.75%) y tras el llenado de la cámara anterior con material viscoelástico, practicamos 2 paracentesis verticales y paralelas entre si, a las 2 y 10 horas, inyectando previamente en la cámara anterior acetilcolina 1% para la contracción de la pupila. Posteriormente realizamos una incisión córneolimbar, ligeramente inversa, de 5,5 mm de longitud. En los casos donde existía vítreo en cámara anterior se procedió a la realización de vitrectomía anterior antes de la inserción de la lente. A continuación rellenamos de nuevo la cámara anterior con material viscoelástico previamente a la introducción de la lente de Artisan en cámara anterior. Con la ayuda de un gancho tipo Sinskey, se rotaba la lente hasta colocar ambos hápticos en posición horizontal (en caso de tener una pupila redonda y centrada). Hay que tener en cuenta que muchos implantes se han llevado a cabo en pacientes tras traumatismos, con iris atróficos, desflecados, incluso con pupilas muy ovalizadas e incompletas (Fig. 7). A continuación, mediante unas pinzas de fijación, diseñadas especialmente para esta función (JLM), y una aguja de 30 G, a modo de cistitomo, introducida a través de una de las paracentesis, se procedía al enganche de la pinza en una porción medioperiférica de iris. Esta maniobra se repetía en el lado opuesto hasta dejar la óptica de la lente lo más centrada en torno a la pupila. Se realizaba una iridectomía periférica a las 12 horas. Tras la extracción del material viscoelástico se suturaba la incisión con nylon monofilamento de 10/0 mediante puntos sueltos, en número de 3 a 5 y que se van retirando a lo largo de los 6 meses siguientes para modular el astigmatismo. El tratamiento postoperatorio consistía en colirio antiinflamatorio a razón de 3 veces al día durante 1 mes y colirio an- Primario Secundario Primario Secundario 80 45 13 18 Sexo Hombres 58 29 9 9 Mujeres 22 16 4 9 Edad Media ± DE (58 ± 21,7) (61 ± 18,9) (63 ± 12,2) (66 ± 7,1) Rango (13-82) (10-93) (43-80) (37-81) Tipo-cirugía EECC-Faco 71 10 2 EICC 9 35 11 9 Explante lente 1 6 2 0 Cirugía-asociada Queratoplastia0 1 0 1 penetrante Trabeculectomía 2 1 0 0 DE (desviación stándar); EECC (extracción extracapsular); EICC (extracción intracapsular). 1368 Fig. 7. Lente de Artisan, modelo 205. Paciente afáqico, con iris desgarrado y desflecado tras cirugía complicada de catarata y a quien se implantó una lente Artisan. 122. CORRECCIÓN QUIRÚRGICA DE LA AFAQUIA MEDIANTE LENTES DE SUJECIÓN IRIDIANA tibiótico y corticoideo en pauta descendente, para evitar la uveítis post-suspensión del fármaco. RESULTADOS CLÍNICOS Discutiremos los resultados clínicos en términos de agudeza visual conseguida, complicaciones intra y post-operatorias y contaje endotelial. Para ello mostraremos nuestros resultados y los compararemos con otros encontrados en la literatura. A pesar de tener con esta lente más de 25 años de experiencia clínica favorable, muy pocos estudios se han publicado respecto al empleo de Artisan® para el tratamiento de la afaquia14,15,30-33 y muy pocos de ellos son estudios comparativos. En 1996, Menezo y co-autores14 publicaron los resultados clínicos de un estudio retrospectivo donde se comparaba la lente de Worst de sujeción iridiana, con las lentes suturadas a sulcus en la corrección quirúrgica de la afaquia. En él se concluía que las lentes de sujeción iridiana podían considerarse una alternativa a las lentes suturadas a sulcus, dado que la técnica quirúrgica es mucho más sencilla que los implantes de lentes suturadas a sulcus. Esto reducía enormemente las complicaciones intraoperatorias. Resultados visuales Con la mayoría de las lentes disponibles en el mercado para la corrección de la afaquia se obtiene una mejora de la agudeza visual, salvo que se trate de ojos con patología previa. Por ello, los factores determinantes en la elección de un tipo u otro vienen dados por el menor número de complicaciones y su seguridad a largo plazo, así como una técnica quirúrgica sencilla. Capítulo aparte merecería el tratamiento de la afaquia en niños (Fig. 8). En una revisión realizada por la Academia Americana de Oftalmología se concluyó que no había evidencia suficiente que demostrar la superioridad de una lente u otra para la corrección quirúrgica de la afaquia9. En términos generales, en ojos sin patología previa pre-existente (Tabla V), obtuvimos resultados similares con ambos tipos de lentes (sujeción iridiana versus suturada sulcus). El 90,5% (86 Tabla V: Patología previas al implante de la lente para tratar la afaquia Patología pre-existente • Retinopatía diabética • Glaucoma de ángulo abierto • Miopía alta • DMAE • Distrofia corneal Lente fijación iridiana Suturada a sulcus (30 de 125) (6 de 31) 21 3 1 1 3 2 1 0 0 2 ojos de 95) de los ojos con lente de sujeción oridiana y el 88% de los ojos con lente suturada a sulcus (22 ojos de 25) mantuvieron o mejoraron su mejor agudeza visual corregida previa a la cirugía. Estos resultados son similares a otros estudios que emplean otro tipo de lentes para el tratamiento de la afaquia. Por ejemplo, Condon16 con el empleo de lentes plegables suturadas a iris encuentran que el 95,7% de los ojos intervenidos mantienen o ganan visión con respecto a la preoperatoria corregida. Kwong23, comparan los resultados visuales de implantes primarios suturados a sulcus (Fig. 9) versus lentes de soporte angular de cámara anterior obteniendo valores inferiores con las lentes suturadas a sulcus que con las lentes de cámara anterior. Ello lo atribuye a que el implante de lentes suturadas a sulcus conlleva un mayor tiempo quirúrgico y por tanto una mayor fototoxicidad retiniana34 y por otro lado a una mayor incidencia de edema macular quístico pseudofáquico35, entre 6,7% y 42,9%35-36. Complicaciones Revisaremos tanto las complicaciones intraoperatorias como postoperatorias. 1. Intraoperatorias Güell15 no encuentra complicaciones intraoperatorias durante el implante secundario de lentes de sujeción iridiana Fig. 8. Paciente de 28 operado de cataratas congénitas, con implante bilateral secundario a los 13 años, de lente Artisan. Diferentes imágenes de su evolución clínica. 8.1. Biomicroscopía del OD. La lente se encuentra adecuadamente centrada. 8.2. Lente subluxada tras traumatismo. La lente de OI se subluxó tras traumatismo contuso sufrido 4 meses antes. 8.3. Microscopía endotelial OD. Imagen obtenida a los 15 años. 8.4. Microscopía endotelial OI. Imagen del endotelio de OI a los 15 años y tras la segunda cirugía para reenganchar el háptico. La agudeza visual actual de este paciente es de 0,7 (-0,5 sph -0,75 x 125°) en el OD y 0,6 (-0,5 sph -2,75 x 110°) en el OI. 1369 V. CONTROVERSIAS Fig. 9. Catarata complicada y lente desplazada. Se presenta el aspecto en lámpara de hendidura así como el estado endotelial. 9.1. Imagen en lámpara de hendidura. Lente suturada a sulcus con desplazamiento superior, en mujer de 72 años con catarata complicada y ausencia de saco capsular. 9.2. Microscopía endotelial. Aspecto preoperatorio del endotelio de la paciente anterior (1052 células/mm2), por lo que no se realizó un implante secundario de cámara anterior. para pacientes con afaquia, salvo la existencia de presión vítrea positiva en un 25% de los casos. Menezo14 encuentra también prolapso vítreo especialmente en los implantes primarios. En los implantes secundarios este diminuye considerablemente, igualándose al grupo de pacientes con lente suturada a sulcus. Tras varios años de experiencia con esta lente y con el perfeccionamiento de la técnica, la presión vítrea positiva es algo excepcional. Por el contrario, especialmente en casos de implante secundario tras cirugía catarata complicada con ruptura de cápsula posterior, al realizar en la mayoría de los casos una vitrectomía anterior, previa al implante de la lente de sujeción iridiana, no sólo no hay presión positiva, sino que el ojo esta demasiado hipotónico y ello puede dificultar las maniobras de enclavamiento iridiano. En algunas ocasiones, donde no existe ovali- zación de la pupila, ni excesivo vítreo en cámara anterior es recomendable enganchar el iris primero y posteriormente realizar la vitrectomía anterior (Fig. 10). Otros autores no han encontrado complicaciones intraoperatorias con este tipo de lentes al realizar cirugía combinada de vitrectomia vía pars plana, facofragmentación e implante de lente Artisan19. Sin embargo, si que han encontrado complicaciones con las lentes suturadas a sulcus, tanto en implantes primarios (1 caso de desprendimiento coroideo) como en implantes secundarios (2 casos de rotación de la lente y 1 de ruptura de uno de los colgajos esclerales)14. En nuestra experiencia, y en la de otros autores, las lentes de sujeción iridiana se muestran superiores a otros implantes como las lentes suturadas a sulcus por la escasa incidencia de complicaciones intraoperatorias. Fig. 10. Subluxación de lente intraocular de cámara posterior e implantación secundaria de lente Artisan. Aspecto preoperatorio y postoperatorio. 10.1. Imagen biomicroscópica. Se observa la subluxación del conjunto saco capsular, anillo intrasacular y lente intraocular. 10.2. Postoperatorio. Aspecto del mismo paciente tras vitrectomía anterior e implante de lente Artisan afaquia. La agudeavisual actual de este paciente es de 0,9 con + 0,5 sph -1 x 180° en su OD. 1370 122. CORRECCIÓN QUIRÚRGICA DE LA AFAQUIA MEDIANTE LENTES DE SUJECIÓN IRIDIANA 2. Postoperatorias La complicación postoperatoria más frecuente tras el implante de lentes de Artisan afaquia, fueron los picos hipertensivos post-cirugía (presión intraocular > 22 mmHg), más frecuentes tras el implante primario (17,68%, 14/80) que tras el implante secundario (8,8%, 4/45). Probablemente inducida por el tratamiento corticoideo postoperatorio, ya que una vez se retiró el tratamiento, la presión intraoperatoria volvió a la normalidad. Con menos frecuencia se encuentra la presencia de uveítis, también más frecuente con los implantes primarios (15%, 12/80) que con los secundarios (4,4%, 2/45). Estas complicaciones se muestran en la Tabla VI y son similares a los pacientes con lentes suturadas a sulcus de nuestra serie. Entre otras complicaciones encontradas se encuentra la malposición de la lente, edema corneal transitorio, edema macular quístico (Fig. 11), etc. Contaje endotelial La densidad corneal normal en el adulto joven está en torno a 3.000 células/mm2. Este número disminuye hasta en Fig. 11. Implantación secundaria y edema macular. A pesar de la correcta implantación de la lente el paciente desarrolló un edema macular quístico. 11.1. Biomicroscopía. Aspecto de ojo de paciente intervenido de catarata traumática tras implante de lente de sujeción iridiana. 11.2. OCT. Edema macular de ese mismo paciente, puesto en evidencia con OCT. dos tercios en el anciano. Según un estudio a largo plazo realizado por Bourne37, se pierden alrededor del 0,6% de células endoteliales al año. Las células endoteliales humanas no tienen capacidad mitótica tras el nacimiento, por ello cuando ocurre una pérdida endotelial por cualquier motivo, la respuesta de la monocapa de células endoteliales es aumentar el tamaño celular y deslizarse para cubrir el defecto ocasionado por la pérdida. Toda cirugía intraocular va a suponer un trauma para el endotelio. Se requiere una densidad corneal mínima de 2.000-2.500 células/mm2 para indicar la cirugía de implante de lente en cámara anterior. Al valorar el daño endotelial postcirugía debemos diferenciar dos aspectos38: 1. Daño debido al momento quirúrgico, es el que se obtiene hasta los 6-12 meses, ya que entonces ya se han redistribuido las células para compensar la pérdida por la cirugía. 2. Daño ocasionado por la lente. Tras este periodo, las pérdidas que superen la disminución fisiológica del 0,6% anual debida al envejecimiento se consideran debidas a la lente. La pérdida media de células endoteliales tras implante de lente de sujeción iridiana para el tratamiento de la afaquia durante los 3 primeros años en nuestros pacientes ha sido de 11,2% (en un grupo de 35 ojos contabilizados), el cual es similar a otros estudios encontrados en pacientes afáquicos (10,9% a los 3 años)15. Sin embargo, con las lentes de soporte iridiano para el tratamiento de la alta miopía en pacientes fáquicos, encontramos resultados dispares. Así en un estudio que realizamos39,40 tanto con el antiguo modelo bicóncavo como con el biconvexo encontramos pérdidas endoteliales a los 2 años del 11,8% y a los 5 años del 17,9%. Por otro lado, Pérez-Santonja41 encuentra pérdidas del 17,6% a los dos años, según su grupo, no atribuibles al trauma quirúrgico, ya que compara un grupo de lentes de Worst-Fechner con un grupo de lentes de ZB5M, y al año las diferencias no son significativas. Lass42 no encuentra diferencias en cuanto a pérdida endotelial entre el implante de lente en cámara anterior y el implante de una lente de cámara posterior suturada a sulcus. Otros autores como Budo43 comunican que la pérdida endotelial con la lente de Artisan fáquica (Modelo 206, 5 mm de óptica) se estabiliza a los 2 años, en torno al 8% y posteriormente no sobrepasa la pérdida de 0,7% anual, considerada como fisiológica. Aunque mostremos resultados de pérdida endotelial en lentes de sujeción iridiana para pacientes afáquicos y fáquicos, la realidad es que los criterios de implante son diferentes. Durante el implante de una lente de cámara anterior en pacientes fáquicos el factor de riesgo más alto durante la cirugía es el contacto entre el endotelio y la lente o con los intrumentos quirúrgicos. Por ello la profundidad de cámara en estos pacientes es muy importante que sea mayor de 3 mm como medida de seguridad. Sin embargo en pacientes afáquicos la profundidad de cámara es importante, pero otros factores como el colapso de la cámara anterior durante la intervención y las turbulencias inducidas por la vitrectomía anterior parecen ser mas importantes en la inducción de daño endotelial. 1371 V. CONTROVERSIAS Tabla VI. Lente de sujeción iridiana versus lentes suturadas a sulcus en nuestra serie: complicaciones postoperatorias en implantes primarios y secundarios Lente fijación iridiana n=125 I primario I Secundario n=80 n=45 Complicación Elevación transitoria de la PIO Malposición de la lente Edema corneal transitorio Uveitis Desprendimiento retina Edema macular quístico Hifema Hemorragia vítrea 14/80 (17,68%) 5/80 (6,25%) 8/80 (10%) 12/80 (15%) 2/80 (2,5%) 6/80 0 1 Dos hipótesis15 describen cómo una lente de sujeción iridiana puede inducir pérdida de células endoteliales postoperatorias: la mecánica y la inflamatoria. La mecánica tiene diferentes matices en pacientes fáquicos y afáquicos como hemos explicado anteriormente. La inflamatoria atribuye la pérdida crónica de células endoteliales, a mediadores inflamatorios también implicados en el desarrollo de edema macular quístico en estos pacientes. CONCLUSIONES El manejo quirúrgico de la afaquia es todavía, en la actualidad, controvertido. Es infrecuente encontrar en estos tiempos y en países desarrollados, pacientes mayores afáquicos, ya que la implantación primaria de lente tras la cirugía moderna de catarata es una norma. Los recientes avances en los diseños de las lentes, los nuevos materiales viscoelásticos y el perfeccionamiento de las maniobras quirúrgicas han hecho que la catarata complicada con ausencia de soporte capsular 4/45 (8,8%) 1/45 (2,2%) 5/45 (11,11%) 2/45 (4,4%) 0 2/45 (4,4%) 0 0 Suturada a sulcus n=31 I primario I Secundario n=13 n=18 2/13 (15%) 3/13 (23%) 3/13 (23%) 0 0 1 (7,69%) 2 (15,38%) 1 (7,69%) 4/18 (22%) 2/18 (11,1%) 1/18 (5,5%) 2/18 (11,1%) 0 1 (5,5%) 1 (5,55%) 3 (16,6%) generalmente se asocie a buenos resultados visuales. Siendo las complicaciones y seguridad a largo plazo de cada lente los verdaderos factores determinantes en la elección de un tipo u otro (Tabla VII). La elección en una lente u otra dependerá, en gran medida, del estado original de cada ojo y de los conocimientos técnicos de cada cirujano en ese momento. En términos generales, las lentes de cámara anterior serían las más adecuadas en pacientes mayores, sin patología corneal, especialmente en aquellos con patología sistémica asociada que contraindiquen las cirugías prolongadas o incremente el riesgo de sangrado (Tabla VIII)6. También son técnicamente las más sencillas de implantar, especialmente las de soporte angular, aunque nos parece mucha mejor opción las de sujeción iridiana. En nuestra experiencia, de más de 25 años, encontramos buenos resultados con el implante de lentes de sujeción iridiana, incluso que con las lentes suturadas a sulcus o con lentes de cámara anterior de soporte angular. En pacientes jóvenes (si tienen un buen contaje endotelial previo, mayor de 2.000-2.500 células), las lentes Tabla VII. Frecuencia relativa de complicaciones asociadas con lentes para tratamiento de la afaquia Lentes de cámara anterior Fijación angular Fijación a iris Descompensación endotelial Ovalización de pupila Uveítis Descentramiento Sangrado intraoperatorio DR DC Sinequias Glaucoma EMQ +++ + ++ + + + + ++ ++ + (+) 0 (+) 0 + + + (+) + DR (desprendimiento de retina); DC (desprendimiento coroideo); EMQ (edema macular quístio). 1372 Lentes de cámara posterior Suturada a sulcus Suturada a iris (+) 0 + ++ +++ ++ ++ 0 (+) + (+) (+) ++ (+) ++ ++ + + + + + 122. CORRECCIÓN QUIRÚRGICA DE LA AFAQUIA MEDIANTE LENTES DE SUJECIÓN IRIDIANA Tabla VIII. Indicaciones para la corrección de la afaquia Lentes de cámara anterior Lentes de cámara posterior • Ojos con tendencia al sangrado • Traumatismos oculares con extensa afectación escleroconjuntival • Cara anterior vítrea no afecta • • • • • • Distrofias corneales (córnea guttata) Queratopatia bullosa tras explante LIO CA Cámara anterior estrecha (<3 mm), sinequias periféricas Defectos de iris parcial, aniridia Glaucoma asociado Pacientes muy jóvenes con gran esperanza de vida > 10 años LIO (lente intraocular); CA (cámara anterior). de sujeción iridiana nos parecen una mejor opción a las lentes suturadas sulcus, ya que parecen asociarse a un menor número de complicaciones, aunque las lentes de cámara posterior sean más seguras para el endotelio (Tablas VII y VIII). Podemos concluir que la lente de Artisan no parece causar excesiva pérdida endotelial ni en nuestras manos38-40 ni en las de otros autores13,15,43 tanto en pacientes con ausencia de soporte capsular debido a cirugía de catarata complicada, catarata traumática como pacientes jóvenes con cataratas congénitas con periodos de seguimiento relativamente largos37. La existencia de una futura lente de sujeción iridiana plegable para afaquia, similar a la actual para pacientes fáquicos podría resultar muy prometedora ya que acortaría aún más los tiempos quirúrgicos y reduciría enormemente el astigmatismo postoperatorio en estos ojos a veces muy dañados. Debemos preguntarnos antes de empezar la intervención, el tiempo que probablemente habrá de permanecer la lente dentro del ojo de paciente. Aunque la distancia lente-endotelio de los pacientes portadores de lentes de sujeción iridiana afáquicos es superior a los fáquicos, es importante advertirles que han de evitar el frotamiento ocular ya que podría causarles daño a su endotelio. Concienciarles de lo importante que es el seguimiento postoperatorio a lo largo de su vida, especialmente para valorar la reserva endotelial a largo plazo. Las lentes suturadas a sulcus son las preferibles para la corrección de la afaquia en casos donde el soporte iridiano es mínimo o ausente. Especialmente en pacientes jóvenes con no muy buena reserva endotelial, pacientes con glaucoma, cámara anterior poco profunda, con sinequias periféricas, etc. Para finalizar, decir que en este tipo de pacientes es donde más hay que planificar la cirugía, cada caso es muy especial. Tener en cuenta de dónde partimos para ver con qué opción podemos obtener un mayor número de ventajas para cada paciente en concreto. Precisamente la enorme variedad de técnicas quirúrgicas, permite al cirujano combinar varias técnicas y obtener en máximo beneficio a largo plazo. Dado que las indicaciones, técnicas, tipo de lente, incidencia de complicaciones varía entre los diferentes autores y está en función de la experiencia personal de cada uno, sería necesario intentar unificar criterios con estudios prospectivos y randomizados a largo plazo. BIBLIOGRAFÍA 1. Bayramlar H, Hepsen IF, Cekic O, Gündüz A. Comparison of the results of primary and secondary implantation of flexible open-loop anterior chamber intraocular lens. Eye 1998; 12: 826-828. 2. Lee VY, Yuen HK, Kwok AK. Comparison outcomes of primary and secondary implantation of scleral fixation posterior chamber intraocular lenses. Br J Ophthalmol 2003; 87: 1459-1462. 3. Duffey RJ, Holland EJ, Agapitos PJ, Lindstrom RL. Anatomic study of transsclerally sutured intraocular lens implantation. Am J Ophthalmol 1989; 103: 300-309. 4. Rao SK, Padmanabhan P. Scleral posterior chamber intraocular lens fixation in children. J Cataract Refract Surg 2002; 28: 389-391. 5. Dadeya S, Kamlesh, Kumari Sodhi P. Secondary intraocular lens (IOL) implantation: anterior chamber versus scleral fixation long-term comparative evaluation. Eur J Ophthalmol 2003; 13: 627-633. 6. Dick HB, Augustin AJ. Lens implant selection with absence of capsular support. Curr Opin Ophthalmol 2001; 12: 47-57. 7. Bellucci R, Pucci V, Morselli S, Bonomi L. Secondary implantation of angle-supported anterior chamber and scleral-fixated posterior chamber intraocular lenses. J Cataract Refract Surg 1996; 22: 247-252. 8. Uthoff D, Teichmann KD. Secondary implantation of scleral-fixated intraocular lenses. J Cataract Refract Surg 1998; 24: 945-950 9. Wagoner MD, Cox TA, Ariyasu RG, Jacobs DS, Karp CL; American Academy of Ophthalmology. Intraocular lens implantation in the absence of capsular support: a report by the American Academy of Ophthalmology. Ophthalmology 2003; 110: 840-859. 10. Zetterström C, Lundvall A, Weeber H Jr, Jeeves M. Sulcus fixation without capsular support in children. J Cataract Refract Surg 1999; 25:776-781 11. Biro Z. Results and complications of secondary intraocular lens implantation. J Cataract Refract Surg 1993 ; 19: 64-67. 12. Ellerton CR, Rattigan SM, Chapman FM, Chitkara DK, Smerdon DL. Secondary implantation of open-loop, flexible, anterior chamber intraocular lenses. J Cataract Refract Surg 1996; 22: 951-954. 13. Worst JGF. Iris claw lens. Am Intraocular Impant Soc 1980; 6: 166167. 14. Menezo JL, Martínez MC, Cisneros AL. Iris-fixated worst claw versus sulcus-fixated posterior chamber lenses in the absence of capsular support. J Cataract Refract Surg 1996; 22: 1476-1484. 15. Güell JL, Velasco F, Malecaze F, Vázquez M, Gris O, Manero F. Secondary Artisan-Verysise aphakic lens implantation. J Cataract Refract Surg 2005; 31: 2266-2271. 16. Condon GP, Masket S, Kranemann C, Crandall AS, Ahmed II. Small-incision iris fixation of foldable intraocular lenses in the absence of capsule support. Ophthalmology 2007; 114: 1311-1318. 17. McCannel MA. A retrievable suture idea for anterior uveal problems. Ophthalmic Surg 1976; 7: 98-103. 18. Stutzman RD, Stark WJ. Surgical technique for suture fixation of an acrylic intraocular lens in the absence of capsule support. J Cataract Refract Surg 2003; 29: 1658-1662. 19. Kodjikian L, Beby F, Spire M, Gambrelle J, Hubert I, Burillon C, Grange JD, Garweg JG. Combined pars plana phacofragmentation, vitrectomy, and Artisan lens implantation for traumatic subluxated cataracts. Retina 2006; 26: 909-916 1373 V. CONTROVERSIAS 20. Baykara M, Ozcetin H, Yilmaz S, Timuçin OB. Posterior iris fixation of the iris-claw intraocular lens implantation through a scleral tunnel incision. Am J Ophthalmol 2007; 144: 586-591. 21. De Silva DJ, Nischal KK, Packard RB. Preoperative assessment of secondary intraocular lens implantation for aphakia: a comparison of 2 techniques. J Cataract Refract Surg 2005; 31: 1351-1356. 22. Lyle WA, Jin JC. Secondary intraocular lens implantation: anterior chamber vs posterior chamber lenses. Ophthalmic Surg 1993; 24: 375-381. 23. Kwong YY, Yuen HK, Lam RF, Lee VY, Rao SK, Lam DS. Comparison of outcomes of primary scleral-fixated versus primary anterior chamber intraocular lens implantation in complicated cataract surgeries. Ophthalmology 2007; 114: 80-85. 24. Donaldson KE, Gorscak JJ, Budenz DL, Feuer WJ, Benz MS, Forster RK. Anterior chamber and sutured posterior chamber intraocular lenses in eyes with poor capsular support. J Cataract Refract Surg 2005; 31: 903-909 25. Bosc JM. Phakic IOL pediatric patients shows encouraging results. Ocular Surgery News. 2001. December. 26. Sminia ML, Odenthal MT, Wenniger-Prick LJ, Gortzak-Moorstein N, Völker-Dieben HJ. Traumatic pediatric cataract: a decade of follow-up after Artisan aphakia intraocular lens implantation. J AAPOS 2007; 11: 555-558. 27. Singh DV, Sharma YR, Sharma R. Primary versus secondary intraocular lens placement after pars plana lensectomy in pediatric Marfan syndrome. J AAPOS. 2007; 11: 317-318. 28. Odenthal MT, Sminia ML, Prick LJ, Gortzak-Moorstein N, Volker-Dieben HJ. Long-term follow-up of the corneal endothelium after artisan lens implantation for unilateral traumatic and unilateral congenital cataract in children: two case series. Cornea 2006; 25:1173-1177. 29. www.opthec.com 30. Rijneveld WJ, Beekhuis WH, Hassman EF, Dellaert MM, Geerards AJ. Iris claw lens: anterior and posterior iris surface fixation in the absence of capsular support during penetrating keratoplasty. J Refract Corneal Surg 1994; 10: 14-19. 31. Gabor R. Artisan IOL after phacoemulsification in subluxated lenses. J Cataract Refract Surg 2002; 28: 2064. 1374 32. Kanellopoulos A. Penetrating Keratoplasty and Artisan iris-fixated intraocular lens implantation in the management of aphakic bullous keratopathy. Cornea 2004; 23: 220-224. 33. Kamburo lu G, Bahadir M, Ertan A. Vertical placement of aphakic Artisan intraocular lens in a patient with traumatic localized aniridia. J Cataract Refract Surg 2006; 32: 1567-1569. 34. Lanzetta P, Menchini U, Virgili G, Crovato S, Rapizzi E. Scleral fixated intraocular lenses: an angiographic study. Retina 1998; 18: 515-520. 35. Lee VY, Yuen HK, Kwok AK. Comparison outcomes of primary and secondary implantation of scleral fixation posterior chamber intraocular lenses. Br J Ophthalmol 2003; 87: 1459-1462. 36. Lanzetta P, Bandello FM, Virgili G, Crovato S, Menchini U. Is Scleral fixation a safe procedure for intraocular lens implantation? Doc Ophthalmol 1999; 97: 317-324. 37. Bourne WM, Kauffman HE. Specular microscopy of human corneal endothelium. Am J Ophtahlmol 1976; 81: 319. 38. España E, Cisneros AL, Martínez-Costa R. El endotelio corneal en la cirugía refractiva intraocular. In: Cisneros AL, Martínez-Costa R. Complicaciones de la cirugía refractiva intraocular. Madrid: MacLine; 2003: 117-126. 39. Menezo JL, Aviñó JA, Cisneros A, Rodríguez-Salazar V, Martínez-Costa R. Iris claw phakic intraocular lens for high myopia. J Refract Surg 1997; 13: 545-555. 40. Menezo JL, Peris-Martínez C, Cisneros A, Martínez-Costa . Phakic intraocular lenses to correct high myopia: three models; Adatomed, Staar and Artisan. J Cataract Refract Surg 2004; 30: 33-44. 41. Pérez-Santonja JJ, Iradier MT, Sanz-Iglesias L, Serrano JM, Zato MA. Endothelial changes in phakic eyes with anterior chamber intraocular lenses to correct myopia. J Cataract Refract Surg 1996; 22: 1017-1022. 42. Lass JH, DeSantis DM, Reinhart WJ, Hossain TS, Hom DL. Clinical and morphometric results of penetrating keratoplasty with one piece anterior chamber or suture-fixated posterior chamber lenses in the absence of lens capsule. Arch Ophthamol 1990; 108: 1427-1431. 43. Budo C, Hessloehl JC, Izak M, Menezo JL, Sener BA, Tassignon MJ, Termote H, Worst JG. Multicenter study of the Artisan intraocular lens. J Cataract Refract Surg 2000, 26: 1163-1171.