ONICOMICOSIS (Infección fúngica de las uñas) Concepto Consiste
Anuncio

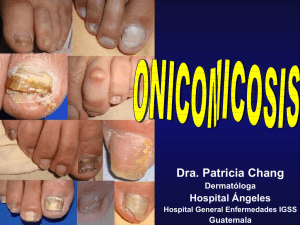
ONICOMICOSIS (Infección fúngica de las uñas) Concepto Consiste en una infección fúngica de la uña que afecta con muchísima mayor frecuencia a las uñas de los pies que a las de las manos. Las onicomicosis son las micosis superficiales más refractarias a tratamiento, nunca ceden espontáneamente y cuando la infección avanza, dificulta las actividades normales del enfermo. Frecuentemente, se distingue entre la tiña ungueal, que se define clínicamente como una infección dermatofítica de la placa ungueal, mientras que las onicomicosis incluyen cualquier infección de la uña causada por cualquier hongo, incluyendo levaduras y hongos no dermatofíticos. Existen distintos tipos de onicomicosis: - Onicomicosis subungueal lateral o distal. Es la forma más común de onicomicosis. Se caracteriza por una invasión, que comienza en el hiponiquio o en los pliegues laterales, del lecho subungueal y de la porción de la lámina ungueal que está superpuesta a él. La infección va progresando de forma proximal infectando el hongo desde la capa ventral hacia la capa dorsal de la uña, lo que explica el porqué de la dificultad del tratamiento tópico. - Onicomicosis subungueal proximal. También conocida como onicomicosis subungueal proximal blanca. En este caso el hongo invade la uña desde la región proximal, en concreto desde el eponiquio, y emigra distalmente. Se produce hiperqueratosis subungueal y onicolisis proximal. Aunque en la población general es la forma más infrecuente, sin embargo, es la forma más habitual en los enfermos de VIH, y en ellos se considera un marcador de la enfermedad. - Onicomicosis superficial blanca. Representa menos del 10% de las onicomicosis, produciéndose cuando los hongos invaden las capas superficiales de la lámina ungueal. Si la infección progresa se puede afectar la capa cornificada del lecho ungueal y el hiponiquio. Se inicia con manchas blancas aisladas que crecen y coalescen. Cuando los hongos invaden totalmente la uña se habla de leuconiquia micótica. - Candidosis. Por lo general aparecen en enfermos con candidiasis mucocutánea. Lo más frecuente son infecciones que se inician en la paroniquia, de tal forma que la levadura sólo penetra la lámina ungueal después de afectar todo el tejido circundante alcanzando también la matriz. Esto provoca alteraciones de la uña importantes que permiten la colonización de la lámina por parte de Candida en forma miceliar. Es mucho más frecuente en los dedos de las manos - que en los pies, fundamentalmente en profesionales que pasan mucho tiempo con las manos mojadas (carniceros, peluqueros, amas de casa, personal de limpieza). Onicomicosis endótricas. Son onicomicosis en las que el hongo crece dentro de la lámina ungueal. Este tipo de infección la causan dermatofitos que producen infecciones endótricas del cabello como T. soudanense y T. violaceum. Epidemiología Históricamente, y al igual que la tinea pedis, era una enfermedad muy poco común en América del Norte y Europa hasta que, al inicio de este siglo, se introdujo, procedente del oeste africano y del sudeste asiático, la especie de dermatofito Trichophyton rubrum. Tienen una prevalencia relativamente alta, afectando al 3-8% de la población adulta. Su incidencia aumenta con la edad avanzada, en los pacientes inmunodeprimidos, en zonas de clima cálido y con la utilización de zapatos que produzcan oclusión. Las onicomicosis son frecuentes e incluyen el 20 % de las enfermedades ungueales. La prevalencia alcanza un 15-20% en los sujetos de 40-60 años y más del 25% en el grupo de más de 65 años. La mayor prevalencia de la onicomicosis con la edad no es ninguna sorpresa, ya que frecuentemente se asocia a: - Insuficiencia vascular periférica. - Diabetes. - Trauma ungueal repetido (calzado estrecho y con mucho tacón). - Falta de actividad física (sedentarismo). - Incapacidad para cortarse la uñas o mantener una buena higiene. - Dermatomicosis del pie. - Otros factores que pueden favorecer su aparición son la utilización de gimnasios, piscinas y saunas comunitarias o calzar diariamente calzado deportivo. Existen subgrupos de población con una predisposición genética a padecer onicomicosis. Se trata de sujetos que tienen variedades genéticas de queratina más sensibles a la acción del hongo. Mención aparte merecen dos factores que en los últimos 15 años han aumentado mucho la incidencia de las onicomicosis. El primero es el aumento del número de pacientes inmunocomprometidos, el segundo el uso masivo de antibióticos de muy amplio espectro que rompen el equilibrio existente entre las floras saprofitas bacterianas y fúngicas. Etiología Al igual que en la tinea pedis, las onicomicosis suelen ser producidas por hongos dermatofíticos (en un 90% de los casos) siendo T. rubrum el responsable del 50% de las infecciones. El 10% restante de las onicomicosis son producidas por hongos no dermatofíticos y por levaduras. Por último, y en raras ocasiones en los sujetos inmunocompetentes, las onicomicosis pueden ser producidas por levaduras, generalmente generalmente especies del género Candida afectando principalmente a las uñas de las manos candidosis). Tratamiento Aunque el tratamiento de las onicomicosis con fármacos antifúngicos se realiza desde hace años, sólo en la última década se ha conseguido que sean eficaces. Hasta hace pocos años, cuando había más de una uña afectada, o cuando la infección ocupaba gran parte de la superficie de una uña, las posibilidades de curación eran prácticamente nulas. Para que un tratamiento tópico sea efectivo se necesita que una cantidad suficiente de fármaco atraviese la lámina ungueal alcanzando en el lecho subungueal concentraciones superiores a la concentración mínima inhibitoria. Los tratamientos tópicos sólo están indicados cuando se trata de una infección levemoderada (menos del 50% de la lámina), de una única uña y no involucra la matriz ungueal. Este tipo de terapéutica se debe acompañar de la limpieza del material infectado antes de aplicar el producto. La limpieza mecánica no es fácil (puede ocasionar reinfecciones) y debe hacerse con instrumental de manicura específico. Los estudios clínicos indican que los fármacos más eficaces en el tratamiento tópico son la amorolfina y el ciclopirox seguidos de tioconazol y bifonazol cuando se aplican tras la avulsión indolora de la lámina ungueal con urea al 40%. Cuando hay más de una uña infectada, la superficie infectada es mayor del 50% o está involucrada la matriz ungueal, se debe recurrir a la administración, por vía oral, de terbinafina, itraconazol o fluconazol. Dada la prolongada permanencia de estos fármacos en la lámina ungueal se administran en pautas posológicas denominadas «en pulsos», para disminuir la incidencia de reacciones adversas. La inclusión de nuevos agentes antifungicos sistémicos como la terbinafina (250 mg día/3 meses en uñas de pie), itraconazol (200 mg/día/3 meses en uñas de pie) o fluconazol (450 mg en dosis única semanal durante 6 meses) parecen disminuir la duración del tratamiento con resultados terapéuticos mejores, que oscilan en curaciones micológicas de entre el 76% (terbinafina) y del 38% (itraconazol), sin embargo las curaciones clínicas completas se limitan a valores de alrededor de 3040%. En los casos en que no se obtiene la curación tras la administración de antimicóticos orales pueden combinarse con la asociación de tratamientos tópicos y limpieza quirúrgica de la uña infectada. Valoración por el farmacéutico Cuando se sospecha una infección fúngica ungueal debe remitirse el paciente al dermatólogo, para que éste establezca el correspondiente diagnostico médico antes de iniciar el tratamiento. Esto es especialmente importante en los cuadros de onicomicosis, ya que solo un 50% de las distrofias ungueales son debidas a infecciones fúngicas, pudiendo confundirse con otras patologías ungueales, tales como infecciones bacterianas ungueales, psoriasis, onicogrifosis, liquen plano, etc. El diagnóstico médico de la onicomicosis no es fácil, ya que los cultivos pueden ser positivos solo en un 30-50% de los casos. De ahí que frecuentemente se requiera una biopsia ungueal. Por otra parte el tratamiento es largo, de coste elevado y no está exento de efectos adversos. Esto implica una labor importante de seguimiento farmacoterapéutico por el farmacéutico, con el fin de optimizar el cumplimiento del tratamiento por el paciente, algo esencial en una terapia de estas características. La información detallada al paciente resulta esencial, en especial en lo referente a la necesidad de mantener el tratamiento aunque el paciente no experimente, aparentemente, ninguna mejoría.