¨EPOC¨ Manejo de las exacerbaciones agudas y graves
Anuncio

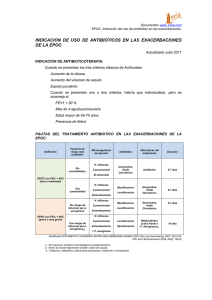
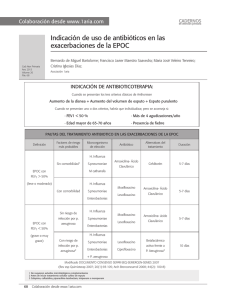
¨EPOC¨ Manejo de las exacerbaciones agudas y graves Dra. Miriam Barrales López. Introducción. • EPOC: enfermedad caracterizada por limitación al flujo aéreo que no es reversible en su totalidad. Esta limitación es progresiva y se asocia a una respuesta anómala inflamatoria de los pulmones a gases o partículas nocivas. • Enfisema y Bronquitis crónica. • Vía aérea pequeña y destrucción del parénquima pulmonar. GOLD 2007 III Consenso Mexicano para el Tratamiento De la EPOC. Introducción • 13ª. Causa de mortalidad. • México 6 – 18%. • 30% por exposición a humo y biomateriales. • 35% por tabaquismo. • Mortalidad del 20% en UCI. III Consenso Mexicano para el Tratamiento de la EPOC Diagnostico clínico • Respuesta inadecuada al tratamiento ambulatorio. • Incapacidad para deambular. • Agravamiento de las comorbilidades. • Empeoramiento de los síntomas. • Alteración del estado mental. • Cor pulmonale descompensado. • Cirugía o procedimientos que requieran uso de analgésicos o sedantes. • Edema de extremidades, fatiga, confusión. ALAT 2007 Causas mas frecuentes • Primarias. 9 Infecciones del árbol traqueobronquial. 9 Bacterianas (75 – 80%) 9 Virales. 9 Contaminación ambiental. • Secundarias. 9 Neumonías. 9 Insuf. Cardiaca (derecha o izquierda) 9 Arritmias. 9 Embolismo pulmonar. 9 Fármacos: sedantes, B bloq. 9 Neumotórax, derrame pleural. 9 Miopatias, fatiga muscular. Criterios diagnósticos de infección. • Anthonisen et al. 9Aumento de la disnea. 9Aumento en la cantidad de la expectoración. 9Aumento en la purulencia. ATS 2006;3:713-717 Causas de disnea. • Infecciones bronquiales o parenquimatosas. • Inhalación de irritantes. • Neumotórax. • Embolia pulmonar. • Disminución de la potencia muscular. • Insuficiencia cardiaca. • Cardiopatía isquemica. • Colapso vertebral. • ERGE. • Ansiedad. ATS 2006;3:713-717 Valoración inicial. • • • • • • • • • ABC. Historia clínica completa. Pulso oximetría. GSA, BC, QS, ES. ECG. RX de tórax. Comorbilidades. Espirometría. Cultivo de expectoración y tinción de Gram. Arc Neumol 2006;37:349-57 Manejo en Urgencias de exacerbaciones graves. • GSA y Rx de tórax. • Adm. O2 y GSA de control. • Broncodilatadores: B 2 agonistas de corta duración y anticolinergicos. • Glucocorticoides: oral o IV. • Considerar antibióticos. • Considerar necesidad de VNI o VMI. • Monitorear líquidos, HBPM profiláctica • Identificar causas asociadas: arritmias, ICCV. • Monitorización continua. ALAT 2007 Tratamiento antibiótico empírico Grupo Tx oral Tx IV Nivel Evidencia EPOC leve 65 a. sin comorbilidad Amoxicilinaac.clavulanico Moxifloxacino Levofloxacino EPOC moderada o grave sin riesgo para P.aeruginosa Levofloxacino Moxifloxacino Azitromicina. Levofloxacino Cefalosporina 3ª. 4ª. Generacion Amoxicilina- ac. clavulanico A-1 EPOC moderada o grave con riesgo para P. aeruginosa Ciprofloxacino Levofloxacino Ciprofloxacino A1 B-1 Factores de mal pronostico • • • • • • • • • Edad 65 años. Disnea grave. Comorbilidad significativa. Mas de 4 exacerbaciones en 1 año. Ingreso hospitalario por exacerbación en el ultimo año. Uso de esteroide sistémico en los últimos 3 meses. Uso de antibiótico en los últimos 15 días. Desnutrición. AM J Respir Crit Care Med;2006:163-174 Tabaquismo activo. Criterios de ingreso a UCI • Disnea severa que responde inadecuadamente al tratamiento en Urgencias. • Confusión, letárgica y coma. • Fracaso en VNI. • Hipoxemia persistente Pa02 40 • Hipercapnia persistente PaCO2 60 • pH menor a 7.25 AM J Respir Crit Care Med;2006:163-174 Criterios de VMNI • Selección: 9 Disnea grave, utilización de músculos accesorios. 9 Acidosis respiratoria e hipercapnia. 9 FR mayor a 25 por minuto. • Exclusión: 9 Parada respiratoria. 9 Inestabilidad hemodinámica, arritmias. 9 Alteración del nivel de conciencia. 9 Riesgo de bronco aspiración. 9 TCE, trauma facial. 9 Cirugía ocular o facial menor a 3 meses. Criterios de VI inmediatas • • • • • • • • • Disnea severa, respiración paradójica. FR mayor a 35 min. Poca tolerancia a VNI. Hipoxemia severa. Acidosis respiratoria persistente. Paro respiratorio. Alteraciones del estado mental. Estado de choque, falla cardiaca. Otras complicaciones: sepsis, barotrauma, derrame pleural, embolismo pulmonar, neumonía grave. Med Clin Barc 2006;119:304-14 Criterios de VI mediatas • Sustituir temporalmente la función respiratoria. • Disminuir el consumo de oxigeno miocárdico. • Prevenir atelectasias. • Higiene bronquial: drenaje linfático. • Controlar la concentración de oxigeno exacta. Med Clin Barc 2006;119:304-14 Monitorización en VM. • Rx post intubación. • Gases arteriales al pre y post intubación y con cada cambio. • Oximetría de pulso. • Signos vitales. • Curvas del respirador. Guías Clínicas EPOC VAL;2006:313-30 Complicaciones. • Hiperinflación. • Auto PEEP: presión en vía aérea. • Hipotensión: presión intratoracica positiva. • VT 8-10 ml/kg. • Razón I:E 1-2.0 • Volotrauma. • Neumonía nosocomial. • Toxicidad por oxigeno. • Neumotórax a tensión. ALAT 2007 Rehabilitación respiratoria • • • • • • • • Disminución de las agudizaciones. Disminución del ingreso hospitalario. No existe consenso en las indicaciones. Control del tratamiento. Educación al paciente. Deshabilitacion tabaquica. Fisioterapia respiratoria. Entrenamiento de músculos respiratorios y periféricos. Guías Clínicas EPOC VAL;2006:313-30 Técnicas de la respiración • Retención de la respiración. • Respiración diafragmática. • Evitar la compresión dinámica de la vía respiratoria. • Mantener presión positiva de la vía aérea. • Higiene bronquial. Cirugía de Reducción.