Ortésica en los trastornos de la motoneurona superior.
Anuncio

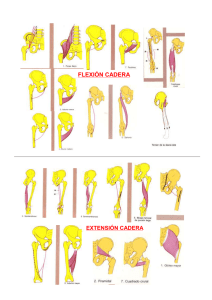
-287- CAPITULO 14 ORTESICA EN LOS TRASTORNOS DE LA NEURONA MOTORA SUPERIOR Hasta hace bastante poco el proceso de prescripción de aparatos ortésicos para pacientes con disfunción motora neurológica en las piernas ha sido un proceso relativamente fortuito. El estado ideal a este respecto no se ha alcanzado todavía pero hemos comenzado a avanzar en la dirección correcta. Teóricamente, afrontar los problemas de la prescripción ortésica desde el punto de vista de los trastornos de las neuronas motoras superior 0 inferior es algo artificial. entre estos dos estados, Existen ciertamente diferencias clínicas pero esta separación refleja la tendencia tradi- cional a prescribir los aparatos ortésicos del miembro inferior sobre la base de las entidades patológicas. Por ejemplo, en el pasado se oían términos tales como ortesis de polio, ortesis de hemiplejía y ortesis de paraplejía. Al aumentar la experiencia se ha aclarado que estas entidades patoló- gicas no pueden seguir constituyendo la base de las prescripciones ortésicas. En su lugar, debido a la gran variedad de las manifestaciones clínicas que existen en los diversos grupos específicos, se ha reconocido que prescribir una sola ortesis para cada entidad absoluto. Además, patológica no es científico en está el reconocimiento de que son las características del trastorno motor y no la etiología de la enfermedad que lo causa, lo que debe ser tenido en consideración para conseguir una correcta prescripción ortésica. Por ejemplo, el grado de debilidad, espasticidad, pérdida sensorial e incluso de ansiedad, son los factores que indican qué prescripción ortésica está indicada y no el hecho de que el paciente haya sufrido una apoplejía. Teniendo esto presente, vamos a considerar el papel convencional de un aparato ortésico del miembro inferior. una articulación inestable, Se puede usar para estabilizar ya con el propósito de mantenerla en lo que se considera que es su colocación normal, ya para prevenir el colapso total de la articulación en ausencia de una musculatura adecuado. Aunque es menos común, un aparato ortésico puede complementar la actividad de un músculo paralizado, como por ejemplo al usar un muelle para ayudar a la dorsi- flexión del tobillo. Es posible que en el futuro asistamos a una expansión de este principio ortésico a través del uso de estimuladores electrónicos -288- y otros instrumentos. Las ortesis del miembro inferior pueden usarse tam- bién para estimular las sensaciones propioceptivas en pacientes con disminución de la sensibilidad propioceptiva en la pierna@ NEUROPATOLOGIA EN LOS TRASTORNOS DE LA NEURONA MOTORA SUPERIOR Estos trastornos incluyen apoplejias hemisféricas y troncoencefálicas, tumores del cerebro, infecciones cerebrales, lesiones traumáticas del cerebro, tumores y traumatismos de la médula espinal, enfermedad degenerativa del disco, y las diversas enfermedades de la médula espinal deetiologza desconocida, tales como esclerosis múltiple. Los déficits para ser antici- pados son: Trastornos motores Parálisis o debilidad La evaluación cuidadosa es importante. do manual y funcionalmente. El paciente deberá ser explora- La deformidad o las limitaciones en el grado de movimiento deberán ser anotadas cuidadosamente. Espasticidad Es el que primero aparece y el más importante de los fenómenos motores involuntarios asociados a lesiones de la neurona motora superior. Pueden consistir por lo menos en tres factores: 1. Espasticidad gamma? el sistema gamma es estimulado por los es%- mulos dolorosos y viscerales, por la ansiedad, tensión, etc. 2. Primitivas respuestas, como el reflejo tónico del cuello; reflejos medulares segmentarios complejos: extensión cruzada, reflejo tácti1 extensor, reflejo presor extensor. 3. Sinergias anormales del miembro Ataxia Frecuentemente es un resultado de apoplejía del tronco del encéfalo, cerebelosa o zonas asociadas. Atetosis y distonía Son raras en la apoplejía: se ven habitualmente en los síndromes paré- -289- ticos secundarios a lesión traumática del cerebro. Trastornos sensitivos Sentido de la posición (propiocepción, sentido cinestésico). Dolor y temperatura: importancia en los trastornos de la médula espi- nal. Trastornos visuales Defecto de los campos homónimos Diplopia Nistagmus Trastornos cognoscitivos y de percepción Memoria: juicio, pensamientos abstractos, habilidad para cambiar de tareas. Relaciones espaciales: balance, confusión de antecedentes. Factores emocionales Ansiedad Irritación Depresión Aunque los diversos trastornos que pueden originar lesiones de las neurona motora superior tienen características en común, existen las suficientes diferencias para poder justificar la explicación por separado de estos grupos de trastornos. Tener presentes estas diferencias es útil al hacer el análisis del caso para realizar el emparejamiento biotécnico, y también para evaluar la función de la ortesis después de haber sido entregada al paciente. Siendo conscientes de esto, el texto siguiente se presentará bajo dos encabezamientos: a. Síndrome apopléjico b. Síndrome medular -290- SINDROME APOPLEJICO Y TRASTORNOS RELACIONADOS El síndrome apopléjico es característico y bastante uniforme de un paciente a otro en sus principales manifestaciones. Sin embargo, pequeñas diferencias son las las que nos proporcionan la oportunidad de prescribir los aparatos ortésicos que mejor se ajusten a las necesidades del paciente. Otros trastornos cerebrales producen una gran variedad de síntomas. Cuando se considera la posibilidad de aplicar un aparato ortésico a un paciente apopléjico surgen una serie de cuestiones. sita una ortesis? ¿Qué pacientes nece- ¿En qué momento deberá ser aplicada ésta? ¿Qué necesida- des ha de cubrir la ortesis? La extensión y la severidad de la parálisis y el grado de espasticidad en las extremidades afectadas son los principales factores para determinar las respuestas a estas cuestiones. Otros factores deben ser considerados, aunque ocurren con menos frecuencia: ataxia severa, cambios mentales orgánicos acentudados, profundo defecto hemisensorial y trastornos severos de la visión. Finalmente, para estar en condiciones de contestar a estas preguntas, se debe entender la patología motora vista en el síndrome apopléjico y la evolución del proceso de recuperación. PatologZa motora En un infarto del cerebro o del troncoencéfalo, la vía nerviosa del movimiento voluntario queda divorciada del control cerebral. El resultado inmediato es un estado de flaccidez de los músculos afectados que dura unas 48 horas en la mayor parte de los casos. Esto se sigue de un estado de ac- tividad motora anormal que refleja directamente la pérdida de control cortical. Las células del asta anterior están sujetas a influencias facilitadoras e inhibidoras de otros elementos funcionales del sistema nervioso. Estos elementos están presentes y activos en estado normal, pero su efecto sobre la actividad celular del asta anterior se halla limitado por el control final de la corteza cerebral. Cuando este control resulta eliminado como resultado de enfermedad o lesión, se produce una actividad motora anor mal de carácter más o menos anárquico. Esta actividad se describe a menudo como refleja y su manifestación principal en la hemiplejía es la espastici- dad. El estado espástico de un músculo se caracteriza por su resistencia al movimiento pasivo y su tendencia a contraerse con violencia exagerada -29L cuando es estirado bruscamente: clonus, es el reflejo profundo osteotendinoso. El esto es, las contracciones y relajaciones alternantes del tríceps sural cuando es bruscamente estirado, es también una manifestación de es- pasticidad. Aunque la fisiopatologia exacta de la espasticidad está sometida todavía a debate, parece claro que uno de los elementos de la misma es la influencia sin modificar de los estímulos sensitivos propioceptivos sobre las células del asta anterior. Algunos investigadores opinan que el sistema gamma, o de pequeñas fibras nerviosas, juega un papel en la espas- ticidad, mientras que otros creen que no es necesario implicar este sistema y que la acción directa de los estímulos sobre las células alfa del asta anterior puede producir espasticidad. Esta cuestión no tiene tan solo un interés académico. Según vaya aumentando el conocimiento exacto de la naturaleza de la espasticidad seremos capaces de elaborar medios más efectivos para tratarla. Proceso de recuperación En el proceso de recuperación de la función volitiva, el primer éxito en los intentos de mover el miembro parético acontecen en los grupos musculares proximales. En las extremidades inferiores, la flexión de la cadera es normalmente el primer movimiento que se consigue. Se acompaña de flexión refleja de los segmentos más distales, esto es, flexión de la rodilla y dorsiflexión del tobillo. En un estadio algo posterior del proceso de recuperación, pero a menudo superponiéndose con el desarrollo de esta flexora*', el paciente consigue "sinergia extender la cadera voluntariamente. Esto se acompaña de extensión refleja de la rodilla y flexión plantar del tobillo. Esta "sinergia extensora" predomina a veces, un hecho probablemente relacionado con los mecanismos reflejos de estar de pie y andando. Si la recuperación llega a ser completa, mover cada segmento el paciente desarrolla la capacidad de del miembro voluntariamente e independientemente, y la espasticidad disminuye gradualmente. El proceso de recuperación que se acaba de describir se completa en un mes 0 menos, en el paciente que se llega a recuperar totalmente. Esto no es así de un modo uniforme, pero es lo suficientemente exacto para nuestros propósitos. Si un mes después del ataque el paciente tiene todavía una reducción sustancial de la capacidad motora de su extremidad inferior, -292- es probable que no llegue a recuperarse totalmente. Puede haber alguna recuperación funcional más en los siete u ocho meses siguientes, pero raramente después. La conducta motora más caracterktica en un paciente hemipléjico no destinado a recuperarse totalmente es una capacidad motora de la musculatura de la cadera suficiente para soportar el peso y llevarla hacia adelante, suficiente capacidad de la rodilla9 ya sea voluntaria o reflejamente, y poca o ninguna capacidad motora voluntaria en el tobillo. La extensión de la rodilla será casi siempre más fuerte que la flexión de la misma y la tendencia al recurvatum de la rodilla es casi universal en este grupo. La inadecuada capacidad de flexión plantar del tobillo puede contribuir también al recurvatum. A pesar de un entrenamiento prolongado, la mayor parte de los pacientes no desarrollan la habilidad de doblar la rodilla lo bastante para acercarse a una marcha normal. El grado de flexión de la cadera y la rodilla que ocurre es responsable de la dorsiflexión refleja del tobillo, que de otra forma sería parético. Existe a menudo cierta capacidad para la flexión plantar activa del tobillo en ausencia de dorsiflexión. La consecuencia de este modelo motor es una marcha lenta, vacilante, con la pierna tiesa, normalmente con pasos cortos del lado parético y ten- dencia a colocar el pie paralelo al suelo en la fase de apoyo en vez de apoyar primero el talón y después la punta del pie. Es también característico que mientras la actitud del pie durante la fase de equino y equinovaro, oscilación es en el tobillo, inestable en dirección lateral, a menudo presenta actitud en valgo durante el apoyo. También se puede ver posición persistente en varo durante el apoyo. En el paciente apopléjico la frecuente ausencia del apoyo previo del talón y después de la punta del pie, la tendencia del paciente a plantar el pie paralelo al suelo durante el apoyo, y el predominio de la sinergia extensora y del reflejo extensor medular influyen poderosamente sobre el modo de marcha y el tipo de ortesis a prescribir. Paradójicamente, el paralítico fláccido con una paresia generalizada puede aproximarse más a la marcha normal con una ortesis apropiada. En este paciente, la actitud del pie y la presencia o ausencia de topes de flexión plantar y dorsiflexión pueden influir muy favorablemente sobre la estabilidad de la rodilla; unos fuertes extensores de la cadera pueden compensar uncuádriceps débil; los aductores de la cadera pueden sustituir los flexores paréticos de la cadera, etc. Esta dinámica es verdad sólo en los hemipléjicos cuya espasticidad y debilidad son moderadas. En ausencia de una marcha con apoyo previo deltalón, muchas de las características de la marcha normal se pierden. El peso del cuerpo no se halla por detrás del pie en el momento en que éste toca el suelo. Lo que ocurre más fácilmente es que oscile sobre el pie, un proceso que ocurre totalmente automático y que no se halla bajo el control del paciente. Del mismo modo, el movimiento lateral del tronco en la fase de apoyo, cuando los abductores están debilitados, es automático y no depende de la capaci- dad del paciente de producir este movimiento. Tanto la conducta normal del sistema nervioso sano como las anormalidades que se producen cuando existe lesión neurológica son totalmente automáticas y es erróneo hablar de compensaciones como si estuvieran bajo el control voluntario del paciente. Otra influencia sobre la marcha del paciente, que se ha descrito raras veces, es el factor de lateralidad. El hemipléjico izquierdo, con daño del hemisferio derecho, suele estar más afectado en sus funciones cognitivas y perceptivas. Mostrará más rasgos del llamado síndrome mental orgánico y podrá estar más impedido que el individuo con daño del hemisferio izquier do, en la percepción correcta del espacio y de su posición en éste. Estos factores originan una menor atención a su marcha y una mayor inestabilidad, incluso aunque el grado de debilidad y espasticidad sea igual al del otro paciente con lesión del cerebro izquierdo. En consecuencia, la ortésica puede tener que ser más conservadora, prescripción al ser este paciente menos capaz de controlar voluntariamente lo que hace al andar. Existen diversos grados de severidad en la debilidad y la espasticidad y además existe normalmente una relación entre estos dos fenómenos; cuanto mayor sea la debilidad, más severa será la espasticidad. A causa de es- to, y de las sinergias reflejas descritas más arriba, la exploración muscular convencional en la extremidad hemipléjica es difícil y poco segura. Es mucho más práctico diferenciar los pacientes sobre una base funcional, insistiendo sobre todo en el modelo de marcha. El paciente con una apoplejía reciente severa puede estar listo para levantarse e iniciar la deambulación dos 0 cuatro semanas después a CVA. En -294- este período, la mayoría de los pacientes necesitarán una AFO o ninguna ortesis. Un pequeño número con fuerza insuficiente en el tobillo y rodilla para permitir la carga del peso del cuerpo requerirán una ortesis rodillatobillo-pie (KAFO). Esto se puede probar sencillamente colocando al paciente entre dos barras paralelas, sujetándole por el lado hemipléjico y haciéndole dar unos pocos pasos. Si resulta evidente que la pierna hemipléjica no soportara el peso, una tablilla provisional puede ser aplicada a la pierna, pidiendo al enfermo que intente dar unos pasos más. Si es capaz de andar en estas circunstancias, esto es, si tiene la suficiente fuerza y con- trol volitivo en la cadera como para permitir el soporte de peso y el movimiento hacia delante de la pierna, se puede prescribir una ortesis. Sobre la base del emparejamiento biotécnico, una prescripción adecuada puede ser una ortesis consistente en dos barras de acero o aluminio, bandas dista1 y proximal del muslo, banda de la pantorrilla, cierre de anilla en la articulación de la rodilla (en el lado medial), una rodillera de anilla o un cuero pretibial, un tope de flexión plantar a 90' en el tobillo y un zapato sin modificar con un estribo fijo o dividido. En estas circunstancias no se debe esperar más que una marcha sumamente torpe. Más aún, si el paciente anda con flexión constante del tronco, se queda en las barras paralelas sin avanzar y tiene dificultades incluso para guardar el equilibrio. Los hemipléjicos izquierdos, a menudo tienen dificultades para percibir su verticalida, lo que aumentará los problemas de su marcha. Durante el intervalo entre la prescripción ortésica y la entrega del aparato, el paciente (empleando una tablilla provisional) puede practicar el equilibrio de pie, el desplazamiento de peso y el acto de sentarse. Las contracturas de la rodilla y del tobillo se pueden prevenir mediante el estiramiento diario y cuidadoso hecho por una enfermera, una fisioterapeuta 0 un familiar. En nuestra experiencia, por la noche en no es necesario el entablillamiento estos pacientes si reciben una atención adecuada durante el día. En cierto sentido, proporcionar al hemipléjico severo y reciente una ortesis es un ejercicio para mantener una postura erecta. La mayoría de los pacientes que tienen que depender de una KAFO no conseguirán llegar a andar. El uso de una ortesis de este tipo se considera en la mayor parte -295- de los casos algo provisional que acostumbra al paciente a la posición vertical, le ayuda a hacer ejercicio y es de gran valor psicológico. En una evolución normal el paciente podrá abandonar esta ortesis entre la cuarta y la décima semana después del ataque y comenzar a usar otra más corta. La prescripción de la AFO no será discutida aquí, ya que se presentará en el Capítulo 17, historia, que incluye la descripción de la forma de tomar la el examen y el agrupamiento de los pacientes que requieran una AFOs, en tres principales categorías, así como una lista de aparatos orto- pédicos convencionales y de plástico, recomendados para cada grupo. Los intentos de "entrenar" a andar a un hemipléjico con o sin ortesis han sido singularmente infructuosos. Aunque el paciente desarrolle confianza y aumente su agilidad con la práctica supervisada, es un proceso de pérdida de tiempo y los modelos básicos impuestos por la debilidad y espasticidad no se alteran grandemente. Por ejemplo, un paciente cuyo pie está en rotación externa acentuada y que circunduce la pierna afectada durante la fase de oscilación, normalmente continúa haciéndolo al llevar la ortesis. La prevención de la caída del pie permite andar más fácilmente, pero cambia muy poco el tipo de marcha. Es necesaria la frecuente re-evaluación, ya que la recuperación de la capacidad motora puede impedir la caída de los dedos y suministrar posteriormente estabilidad al tobillo, permitiendo al paciente abandonar la ortesis. SINDROMES MEDULAFES Objeto de las ortesís Ayuda para traslados. Estar de pie para ejercicios y beneficios fisiológicos. Para andar: ejercicios, trabajos de casa o de la comunidad. Consideraciones generales Nivel de la lesión motora, bien completa o incompleta. -296- Motivación. Grado de espasticidad. Peso del cuerpo. Fuerza del brazo y atletismo en general. Edad y estado general. Prescripción ortésica La denominación de la lesión indica la lesión con mantenimiento de la función al nivel que se indica. Por tanto, un parapléjico Tl describe a un individuo con una función completa de la médula espinal a nivelTl y una completa falta de función TZ a todos los niveles inferiores. Cuando se da el nivel de la lesión, la extensión de la función de la musculatura será a ese nivel exactamente. T5 Músculos en funcionamiento: Músculos de miembro superior, dorsal an- cho, intercostales superiores, erectores superiores de columna. Ortesis: TLSO + HKAFOs para traslados, estar de pie, ejercicios de deambulación, tobillos sólidos, cierres de rodilla y cadera. Silla de ruedas para trabajos caseros y locomoción en la comunidad* T6-ll Músculos en funcionamiento: Intercostales inferiores, erectores de columna superiores y medios, parte de los abdominales. Ortesis: LS0 puede ser necesitada inicialmente. HKAFOs para traslados, estar de pie, ambulación limitada en la casa. Silla de ruedas para la locomoción en la comunidad. Tl2 Músculos en funcionamiento: Erectores de columna, medios y bajos, abdominales. -297- Ortesis: Se puede necesitar una banda pélvica inicialmente. KAFOs, tales como la Craig Scott, para ambulación dentro de la casa y limitada la subida de escaleras. Tobillos sólidos y cierres de rodilla. Ll Músculos en funcionamiento: Flexores de cadera parciales. Deformidades posibles: Contractura en flexión de la cadera. Ortesis: Si el paciente tiene contracturas, HKAFOs, tobillos sólidos, cierres de cadera y tobillo* Si el paciente no tiene contracturas, KAFOs, tales como la Craig Scott, tobillos sólidos y cierres de rodilla. L2 Músculos en funcionamiento: Flexores de cadera, aductores parciales, cuádriceps parciales. Deformidades posibles: Contracturas de cadera en flexión, aducción. Ortesis: Si el paciente tiene contracturas, HKAFOs, tobillos sólidos, cierres de cadera y rodilla. Si el paciente no tiene contracturas, KAFOs, tales como la Craig Scott. L3 Músculos en funcionamiento: Aductores, cuádriceps. Deformidades posibles: Contracturas en aducción y flexión de cadera. Ortesis: Haya o no contractura, KAFOs puede ser necesitada inicialmente; tobillos sólidos y cierres de rodilla. AFOs, tobillos sólidos lógicamente. L4 Músculos en funcionamiento: Extensores de cadera parcialmente. Abductores parciales, isquio-tibiales parciales y dorsiflexores parcia- les. Deformidades posibles: Recurvatum de rodilla; pie calcáneo valgo o calcáneo varo. Ortesis: AFOs, tobillos sólidos. L5 Músculos en funcionamiento: Dorsi-flexores, extensores de columna parciales, abductores parciales, isquio-tibiales parciales. Deformidades posibles: Pie calcáneo valgo 0 calcáneo varo. Ortesis: AFOs, tobillos sólidos o topes anteriores. Sl Músculos en funcionamiento: Extensores de cadera, abductores, isquiotibiales parciales, flexores plantares parciales. Deformidades posibles: Pie calcáneo. Ortesis: AFOs, tobillos sólidos o topes anteriores.