Concentrados Plaquetarios Dr.Basualdo
Anuncio

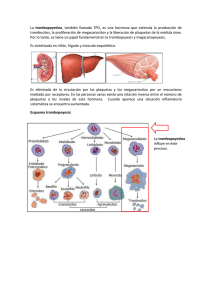
Dr. Javier Basualdo A. Historia ! El uso de la Fibrina ha sido Registrado desde 1915 por el Dr. Grey. ! Knighton y col. En 1986 reportaron los primeros resultados clínicos de concentrados plaquetarios para cicatrización. ! Marx en 1986, utilizó el PRP en cirugía máxilo facial. ! Así como Anitua en 1999 lo hizo con el PRGF. ! Dr. Choukrun desarrolló el protocolo de PRF para odontología en 2001. Las PLaquetas ! Las plaquetas o trombocitos son fragmentos citoplasmáticos pequeños, irregulares y carentes de núcleo, de 2-3 µm de diámetro. ! Derivados de la fragmentación de sus células precursoras, los megacariocitos. ! La vida media de una plaqueta oscila entre 7 y 10 días. ! Las plaquetas desempeñan un papel fundamental en la hemostasia y son una fuente natural de factores de crecimiento. ! Estas circulan en la sangre y están involucradas en la hemostasia, iniciando la formación de coágulos o trombos. Las Plaquetas - Cinética ! El rango fisiológico de las plaquetas es de 150.000-400.000 x µ/ litro. ! La producción de megacariocitos y plaquetas está regulada por la trombopoyetina, una hormona producida habitualmente por el hígado y los riñones. ! Las plaquetas son destruidas por fagocitosis en el bazo y por las células de Kupffer en el hígado. Las Plaquetas - Funciones Las Plaquetas - Las Plaquetas - Gránulos ! Gránulos densos (contienen ADP o ATP, calcio, y serotonina) ! Granulos-α (contienen factor 4 plaquetario, factor de crecimiento transformante beta 1 (TGF beta 1), factor de crecimiento derivado de plaquetas, fibronectina, Btromboglobulina, FvW, fibrinógeno, y factores de coagulación factor V y XIII). Factores de Crecimiento (GF) Los factores de crecimiento son una familia de señales peptídicas moleculares capaces de modificar las respuestas biológicas celulares. Regulan: ! Migración Celular ! Proliferación celular ! Diferenciación celular ! Metabolismo celular Principales Factores de Crecimientos involucrados en la reparación tisular ! PDGF ! TGF-B ! FGF ! EGF ! IGF ! VGF Factor de crecimiento derivado de plaquetas PDGF ! Induce la mitogénesis ! Estimula la Angiogénesis ! Quimiotaxis de fibroblastos, monocitos y macrófagos ! Estimula la fagocitosis en los neutrófilos y monocitos. ! Estimula la producción de fibronectina ! Facilita la formación de colágeno tipo I Factor de crecimiento transformante TGF-B ! Aumentan la proliferación y la migración de las células epiteliales ! Proliferación y diferenciación de células mesenquimales ! Síntesis de colágeno por los osteoblastos ! Pro-angiogénesis Factor de crecimiento Fibroblástico FGF ! Estimulación de la angiogénesis por un mecanismo directo ! Estimulación y coordinación de la mitogénesis de múltiples tipos celulares como células de origen mesinquematoso, como los fibroblastos, los osteoblastos, condrocitos, células musculares lisas. Factor de crecimiento Epidérmico EGF ! Efectos mitogénicos y quimiotácticos en fibroblastos y células epiteliales. ! Estimula la formación de tejido de granulación. Factor de crecimiento asociado a la insulina IGF ! Proliferación y diferenciación de células mesenquimales y de revestimiento. ! Síntesis de osteocalcina, fosfatasa alcalina y colágeno I por los osteoblastos. ! Es un agente quimiotáctico potente para las células vasculares endoteliales, originando un aumento de neovascularización de la herida. ! Capacidad de estimular la síntesis matriz ósea por: ! Efecto directo en la función diferenciadora de los osteoblastos ! aumento en la replicación de las células osteoprogenitoras Factor de crecimiento Vascular endotelial VEGF ! Quimiotaxis y proliferación de células endoteliales. ! Hiperpermeabilidad de los vasos sanguÍneos. Plasma Rico en Plaquetas PRP ! Es un producto sanguíneo autólogo que contiene una concentración de plaquetas más alta que el nivel normal que el que encuentra en la sangre. Técnica de Obtención PRP ! Toma de sangre venosa con anticoagulante ! Primera centrifugación: Separación de la sangre en tres partes. Superior: Capa plasma acelular con moléculas plasmáticas (fibrinógeno) y bajo en plaquetas. Corresponde al PPP. 40% tot. vol. Media: Capa intermedia, rica en plaquetas. 5% tot. vol. Compondrá la mayor parte del PRP. Fondo: glóbulos rojos 55% tot. vol 1ª Centrifugación Técnica de Obtención PRP ! Con jeringa estéril, aspirar PPP, PRP y algunos glóbulos rojos. Transferir a otro tubo sin anticoagulante. ! Segunda centrifugación (mayor potencia): concentra plaquetas al fondo del tubo. Obtención de nuevas 3 capas: Superior: Plasma acelular (PPP) Media: PRP Fondo: Glóbulos rojos residuales 2ª Centrifugación Mecanismo de acción PRP Coágulo Normal Coágulo rico en plaquetas ! 95% hematíes ! 4% de hematíes ! 5% plaquetas ! 95% plaquetas ! Menos 1% de leucocitos ! Menos 1% leucocitos Utilización del PRP ! Reconstrucción de rebordes alveolares atróficos. ! Elevación de seno maxilar. ! ! ! ! En exodoncias múltiples para conservar la altura del reborde alveolar. ! En defectos óseos periapicales, luego de una apicectomía. ! Regeneración ósea alrededor de implantes. ! Reconstrucción de grandes defectos óseos post cirugía oncológica Relleno de cavidades quísticas post quistectomía. Defectos periodontales y periimplantares. Procedimientos de tejidos blandos ( injertos epiteliales, subepiteliales) Plasma rico en Fibrina PRF ! Desarrollado en Francia por Choukroun y cols. Para su uso específico en cirugía oral y maxilofacial. ! Matriz de fibrina autóloga que contiene plaquetas y leucocitos obtenida de sangre fresca ! No requiere ni anticoagulante ni trombina bovina (ni ningún otro agente gelificante). ! Centrifugado sanguíneo sin otros aditivos y sin manipulación manual. ! Esta tecnología requiere una centrifuga PC-02 y un kit de colección del proceso. ! liberación lenta de factores bioactivos entre 7 y 28 días. ! Bajo costo Protocolo del PRF ! Una muestra de sangre es tomada sin anticoagulante en un tubo de 10 ml que es inmediatamente centrifugado a 3000 rpm por 10 minutos. ! La ausencia de anticoagulante implica la activación en unos pocos minutos de las plaquetas y la activación de la cascada de coagulación. ! El fibrinógeno es concentrado inicialmente en la parte alta del tubo, antes que la trombina circulante lo transforme en fibrina. ! Un coagulo de fibrina es obtenido en la parte media del tubo, justo entre los glóbulos rojos que se ubican abajo y el plasma acelular que se ubica arriba. ! Kit y tubo de recolección de PRF. ! Centrífuga ! Plasma acelular. ! Coágulo PRF. ! Glóbulos rojos. ! Con pinza se retira el coágulo. ! Se eliminan Glóbulos rojos. ! PRF Box. ! Coágulos se presionan. Presentaciones de PRF ! MEMBRANA ! GEL ! LÍQUIDO Membrana - PRF Gel - PRF Líquido - PRF Utilización del PRF ! Todo tipo de reparaciones superficiales cutáneas y mucosas. ! Cirugía plástica. ! Prevención de cicatrices queloides. ! Procedimientos de regeneración alveolar. ! Injertos sinusales. ! Cirugías reconstructivas maxilofaciales. Utilización del PRF en Cirugía Oral ! Reconstrucción de rebordes alveolares atróficos ! Elevación de seno maxilar ! Relleno de cavidades quísticas post quistectomía ! Exodoncias múltiples para conservar altura del reborde alveolar ! Defectos óseos generados por la desinclusión de caninos o terceros molares. PRP v/s PRF ! Uso de trombina bovina y cloruro de calcio ! Rápida polimerización de la fibrina. ! Organización 3D de la red de fibrina condensada con uniones bilaterales con altas concentraciones de trombina, esto conduce a una red rígida , no muy favorable a las citoquinas y la migración celular. ! La estructura 3D provee resistencia de dicho gel, apropiada para el firme sellado de los tejidos biológicos. Dohan. DM (Oral Surg Oral Med Oral Pathol Oral RadiolEndod 2006;101:E37-44) PRP v/s PRF ! No utiliza anticoagulante. ! Lenta y natural polimerización en contacto con las partículas de vidrio del tubo. ! La red 3D conectada por uniones trimoleculares o equilaterales permite el establecimiento de una fina y flexible red de fibrina capaz de ser soporte para citoquinas y la migración celular. ! La estructura 3D le da elasticidad y flexibilidad a la membrana de PRF Dohan. DM (Oral Surg Oral Med Oral Pathol Oral RadiolEndod 2006;101:E37-44) Conclusiones ! El PRF pareciera mostrar importantes beneficios en los procesos de regeneración ósea, siendo un método simple sin una extremada manipulación sanguínea y con un bajo costo, lo que ha aumentado en interés clínico. ! Su potencial terapéutico se basa en la capacidad que tiene la red de fibrina para sustentar los principales fenómenos en la reparación tisular. Conclusiones ! El PRF en comparación con el PRP no requiere ningún otro anticoagulante y tiene un protocolo de producción estándar y simple. ! La lenta polimerización de la fibrina en el PRF permite que adquiera una estructura 3D, elástica y flexible, conteniendo elementos moleculares y celulares necesarios para la óptima reparación de los tejidos.