DOLOR TORÁCICO DE ORIGEN CARDIACO EN URGENCIAS
Anuncio

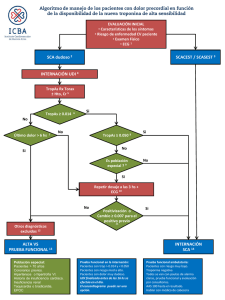
DOLOR TORÁCICO DE ORIGEN CARDIACO EN URGENCIAS OBJETIVOS • • Cuando un paciente consulta de urgencias por dolor torácico es necesario seguir una sistemática precisa que nos permita: – – – – – Diagnosticar inmediatamente (plazo máximo 10 minutos) el SCACEST, el antiguo IAM transmural, y poner en marcha el protocolo de revascularización si está indicado. Diagnosticar el SCASEST, antigua angina de pecho e IAM no Q, y ser capaz de distinguir aquellos casos que sean de alto riesgo. Estratificar a los pacientes con SCASEST de bajo riesgo e ingresarlos para su tratamiento. Sospechar patologías alternativas capaces de provocar dolor torácico, como el TEP, la disección aórtica, la pericarditis, etc. Y realizar las pruebas diagnósticas pertinentes para diagnosticarlas e ingresar a los pacientes en el servicio correspondiente. Discriminar con el mayor grado de certeza posible los pacientes con dolor torácico de origen no coronario y sin patología relevante que pueden ser dados de alta a su domicilio sin riesgo. SCACEST DEFINICIÓN • Síndrome Coronario Agudo Elevación del segmento ST. • Dolor torácico de características anginosas de más de 30 minutos de duración. • Elevación persistente* del segmento ST en el ECG de más de 0,2 mV (dos cuadritos) en dos derivaciones precordiales contiguas o más de 0,1 mV (un cuadrito) en dos derivaciones de miembros contiguas. • Bloqueo de rama izquierda (BRIHH) de nueva aparición**. • * Elevación persistente quiere decir que en un segundo ECG realizado 30 minutos después del primero, con el paciente estabilizado (en la medida de lo posible) la elevación del ST persiste. ** Si no se disponen de ECG previos (o descripciones) se deberá asumir que el BRIHH es de nueva aparición. APROXIMACIÓN INICIAL • Todo paciente que llegue a Urgencias quejándose de dolor torácico debe ser atendido de forma prioritaria, y antes de 10 minutos se habrán obtenido: – Constantes vitales – Historia clínica dirigida – ECG Estos datos van a permitir seleccionar rápidamente al subgrupo de enfermos con Síndrome coronario Agudo con Elevación del ST (SCACEST) que requieren una valoración inmediata de las posibilidades de reperfusión y tienen un riesgo elevado de sufrir complicaciones graves. • Con MANEJO • El paciente con SCACEST debe pasar inmediatamente a un box donde pueda 1 ser monitorizado con un monitordesfibrilador. • Y se procederá a las siguientes actuaciones. – Monitorización. – Extracción de analítica completa: hemograma, coagulación, glucosa, urea, creatinina, sodio, potasio y marcadores cardíacos (mioglobina, troponina I, CPK y CPKMB). – Administración de 500 mg de AAS (si el paciente no lo ha tomado previamente) – Control del dolor. • Administración de nitroglicerina en spray sublingual • Administración de morfina endovenosa – Control de las complicaciones – Aviso a UCI TRATAMIENTO DE LAS COMPLICACIONES DEL SCACEST • • • • Hipertensión arterial – Nitroglicerina en perfusión – Betabloqueantes endovenosos Fibrilación ventricular – Desfibrilación eléctrica – Amiodarona Bradicardia extrema – Atropina Bloqueo aurícula-ventricular tercer grado – Marcapaso transcutáneo de SOSPECHA DE SCA • Una vez descartado el SCACEST tenemos aún un grupo de pacientes con dolor torácico de posible origen coronario que debemos examinar con atención. • ESTUDIO INICIAL – Historia clínica pormenorizada Haciendo hincapié en las características del dolor Extracción de analítica completa • Añadiendo cualquier determinación que a juicio del médico responsable contribuya a aclarar el origen del dolor (p.e. Dímero D.) Radiografía de tórax • – – SCASEST DEFINICIÓN • Síndrome Coronario Agudo Elevación del segmento ST. sin • Se trata de un cuadro de dolor torácico típico en el que las alteraciones electrocardiográficas, o no están presentes, o, en todo caso, no cumplen los criterios que hemos señalado anteriormente para definir un SCACEST. • Por tanto la base fundamental, y a veces la única, para llegar al diagnóstico de SCASEST es la historia clínica, especialmente las características del dolor. DOLOR TORÁCICO TÍPICO • Cumple las siguientes características: 1º. Opresivo 2º. Precordial 3º. Irradiado - Al miembro superior izquierdo - A la mandíbula - A la región interescapular - Al epigastrio 4º. Se acompaña de cortejo vegetativo - Náuseas y vómitos - Sudoración profusa 6º. No se modifica con la presión, la respiración o la postura 2 7º. A menudo es desencadenado por el esfuerzo o el estrés emocional y cede con el reposo o con nitroglicerina sublingual. 8º. Es recortado en el tiempo. Es raro que un dolor continuo y prolongado (>3h) sea un SCASEST. “SCORE” DEL DOLOR TORÁCICO CARACTERÍSTICAS DEL DOLOR OPRESIVO RETROESTERNAL IRRADIACIÓN TÍPICA - Brazo izquierdo - Mandíbula - Región interescapular - Epigastrio CORTEJO VEGETATIVO Desencadenado por el esfuerzo y aliviado por el reposo o con NTG sublingual – • • P 2 2 2 2 2 ALTERACIONES ELECTROCARDIOGRÁFICAS Alguna de las siguientes pueden ser propias del SCASEST, pero no hay que olvidar que lo más característico es que la alteración aparezca durante el episodio y desaparezca al aliviar el dolor. • – – – – Elevación transitoria del segmento ST. Depresión del segmento ST. Cambios en la polaridad de la onda T. Bloqueo aurículo-ventricular de nueva aparición. ventriculares no CRITERIOS DE ALTO RIESGO Intensidad continua y prolongada > 3 -1 horas Se modifica con la respiración, la presión o -1 la postura La máxima puntuación del score son 10 puntos, pero a partir de 6 puntos vamos a considerar el dolor como “típico”, es decir angina de pecho, es decir, SCASEST • Arritmias sostenidas. Para diagnosticar un SCASEST es suficiente con que el paciente presente dolor anginoso típico. Sin embargo, existen una serie de signos y síntomas que permiten diferenciar a aquellos pacientes cuyo riesgo coronario es mayor – Antecedentes • Cirugía de revascularización (CRC) previa • Angioplastia percutánea (ACTP) en los seis meses previos – Historia clínica • Angina de esfuerzo que ha aumentado de intensidad o ha disminuido de umbral. • Angina prolongada (>20 minutos) • Angina de reposo – Exploración • Signos clínicos o radiológicos de fallo cardíaco • Soplo de insuficiencia mitral no conocido • Hipotensión no atribuible a la medicación administrada (p.e. nitroglicerina) – ECG • Elevación transitoria del ST • Depresión del ST – Marcadores cardiacos • TnI > 0,1 ng/ml – Pruebas no invasivas • Ergometría positiva Basta con que uno de estos marcadores esté presente para sentar el diagnóstico de SCASEST de alto riesgo DISTRIBUCIÓN DE LOS PACIENTES 3 • • Los pacientes con SCASEST de alto riesgo deben ser ingresados en UCI para realizar un tratamiento anticoagulante, antiagregante, antianginoso y una coronariografía precoz (24-48 horas) Los pacientes con SCASEST de bajo riesgo y aquellos con dolor atípico en los que no se haya podido determinar una causa alternativa con claridad deben seguir siendo estudiados. PROTOCOLO DE ESTUDIO • • • • Los pacientes en estudio por dolor torácico quedarán en un box de urgencias. En este tiempo se realizarán las siguientes pruebas: – ECG seriados: • 1º ECG. Ha sido realizado al ingreso • 2º ECG. En el momento de ser asignado al protocolo de estudio. • Otro ECG. En cualquier momento en que el paciente manifieste dolor. – Curva de TnI: • 1ª determinación. Ha sido realizada al ingreso. • 2ª determinación. Pasadas 3 horas. Una vez completado el periodo de observación en urgencias, es posible que el paciente haya manifestado algún criterio de SCASEST de alto riesgo, con lo que deberá ser ingresado en UCI, si no, pasará a planta de hospitalización a cargo del servicio de Cardiología. En planta se deberá prever la realización de: – 3º ECG – 3ª Determinación de TnI De modo que pueda ser valorado por el cardiólogo a primera hora de la mañana quien decidirá si está indicada la realización de una ergometría. ERGOMETRÍA • Si después de haber sometido al paciente a estudio aún no se ha conseguido establecer un diagnóstico o persiste el de SCASEST de bajo riesgo se indicará una ergometría. • Si la ergometría es positiva queda diagnosticado un SCASEST de alto riesgo, y el paciente ingresará en la UCI. Si la ergometría es negativa podrá irse de alta con cita para consultas externas de cardiología a juicio del médico que lo atienda en planta de hospitalización. Si la ergometría no se puede realizar por las características del enfermo, o no es concluyente, quedará ingresado en planta a cargo de cardiología para completar el estudio con otras pruebas. • • RENDIMIENTO DE LA ERGOMETRÍA • El porcentaje de ergometrías positivas esperadas ronda el 20%, con un índice de eventos adversos durante la prueba muy bajo si los pacientes han sido bien seleccionados. • De éstos, es probable que algo más de un tercio tengan las coronarias sanas en la angiografía (valor predictivo positivo 44%) • Sin embargo, entre los pacientes que tengan una ergometría negativa la probabilidad de enfermedad coronaria es prácticamente nula. (valor predictivo negativo 98,7%) 4 • Se considera que la ergometría es "no concluyente" cuando no se logra alcanzar el 85% de la FC máxima teórica por edad o bien existe desnivel del ST entre 0,5 y 1 mm. Este tipo de resultado puede esperarse entre el 23% y el 39% de los casos. ALGORLITMO GENERAL DE MANEJO DEL DOLOR TORÁCICO EN URGENCIAS DOLOR TORÁCICO Constantes vitales. Historia clínica digida. ECG 10 minutos SOSPECHA DE SCA SCACEST Historia clínica completa. Análisis de sangre. Rx de tórax INGRESO EN UCI USI INGRESO EN UCI SCASEST DIAGNÓSTICO DUDOSO Dolor torácico Factores de riesgo atípico SCASEST de BAJO RIESGO SCASEST de ALTO RIESGO Observación en Urgencias ECG TnI DIAGNÓSTICO DUDOSO Observación en planta SCASEST de BAJO RIESGO SCASEST de ALTO RIESGO ERGOMETRÍA ERGOMETRÍA NEGATIVA NO CONCLUYENTE ALTA ESTUDIO por CARDIOLOGÍA SCASEST de ALTO RIESGO 5