ANTIEPILÉPTICOS 2011
Anuncio

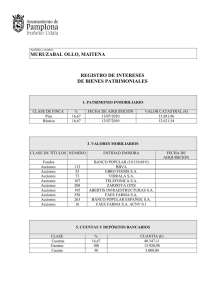
FÁRMACOS ANTIEPILÉPTICOS (ANTICONVULSIVANTES) CRISIS EPILÉPTICA Manifestación clínica o EEG de una descarga excesiva y desordenada de un grupo de neuronas corticales EPILEPSIA Afección crónica caracterizada por crisis epilépticas recurrentes Crisis epilépticas recurrentes Se produce una segunda crisis en 1/3 niños y 50% adultos Prevalencia: 0,5-1% Incidencia: Países desarrollados Países en vías de desarrollo 25-70 100 /100.000 hab/ año /100.000 hab/ año Mas frecuente en infancia y ancianos. 1 ETIOLOGÍA FACTORES DESENCADENANTES CRISIS CAUSAS Factores genéticos (EMJ) Traumatismos craneales Sueño, Despertar Privación del sueño (accidentes tráfico) Ciclo menstrual (e. catamenial) Enfermedad cerebrovascular (ictus) Causas tóxicas y metabólicas Tumores (6% nuevos casos) Alcohol Cirugía (tejido cicatricial) Fármacos (ADT, BZD,…) Malformaciones congénitas (angiomas) Enfermedades degenerativas Drogas (anfetaminas, cocaína,…) Hipoglucemia Infecciones (meningitis, abcesos) Estímulos sensoriales (luz, sonidos, …) Tóxicos y causas metabólicas (plomo) Influencias emocionales (estrés,…) CLASIFICACIÓN CRISIS EPILÉPTICAS (Liga Internacional Contra la Epilepsia, 1981) CRISIS PARCIALES (focales o localizadas) SIMPLES: sin disminución de conciencia COMPLEJAS: con disminución de conciencia SECUNDARIAMENTE GENERALIZADAS CRISIS GENERALIZADAS Tónico-clónicas Tónicas Ausencias Mioclónicas Atónicas 2 CRISIS GENERALIZADAS Tónico-clónicas: Pérdida súbita de conciencia Fase Tónica: Contracción generalizada de los músculos y pérdida del control postural Fase clónica: Contracciones rítmicas de los cuatro miembros Retorno gradual de la conciencia Tónicas: De forma súbita postura rígida de los miembros (st superiores) o del torso Duración más breve que las crisis tónico-clónicas Ausencias: Interrupción súbita de la actividad consciente, sin actividad muscular convulsiva ni pérdida del control postural Duración breve, con automatismos (parpadeo, masticación) y preferencia infantil No existe periodo de confusión postictal y responden bien al tratamiento Ausencias atípicas: Mayor duración, adultos, Inicio y final menos abruptos, Confusión postcrítica. Reflejan una disfunción neurológica subyacente Mioclónicas: Contracciones musculares súbitas, breves, aisladas y repetitivas que afectan a una parte del cuerpo o a todo él. Sacudida brusca con elevación y extensión de extremidades. A menudo coexisten con otras formas de crisis Atónicas: Pérdidas breves de conciencia y del tono postural de forma brusca. No se asocian con contracciones musculares tónicas. Posibilidad de lesiones por caída violenta MECANISMOS FISIOPATOLÓGICOS DE LAS CRISIS INICIO PROPAGACIÓN Descarga hipersincrónica de un grupo de neuronas de la descarga a otras regiones cerebrales DESCARGA PATOLÓGICA DE UN FOCO ES LA CONSECUENCIA DE UN DESEQUILIBRIO ENTRE: MECANISMOS EXCITADORES MECANISMOS INHIBIDORES GLUTAMATO GABA 3 MECANISMOS FISIOPATOLÓGICOS IMPLICADOS EN EL INICIO DE LAS DESCARGAS SE TRADUCEN A NIVEL CELULAR POR: Descargas de alta frecuencia de potenciales de acción Ca++ Na+ Na+ Na+ Cl- Na+ Na+ Na+ K+ Na+ K+ ------------ CAMBIOS PAROXÍSTICOS DESPOLARIZACIÓN Reposo Repolarización NEUROTRANSMISIÓN EXCITADORA E INHIBIDORA Neurotransmisión inhibidora Neurotransmisión excitadora Estímulo Estímulo ELEMENTO PRESINÁPTICO GAD GLUTAMATO GABA HENDIDURA SINÁPTICA GLUTAMATO ELEMENTO POSTSINÁPTICO milivoltios PPSE PPSE -60 PPSI -70 PPSI Tiempo 4 CLASIFICACIÓN y MECANISMO DE ACCIÓN DE LOS FÁRMACOS ANTIEPILÉPTICOS CLÁSICOS NUEVOS Vigabatrina (1989) Lamotrigina (1993) Gabapentina (1995) Tiagabina (1998) Topiramato (1998) Oxcarbazepina (2000) Levetiracetam (2001) Pregabalina (2005) Zonisamida (2006) Fenitoína (1938) Barbitúricos Fenobarbital Primidona Carbamazepina (1963) Valproato (1970) Etosuximida Piracetam Eterobato Remacemida Rufinamida Estiripentol Lacosamide Benzodiazepinas (Clonazepam; Clobazam) Mecanismo de acción: Potenciación funcionalismo inhibitorio GABÉRGICO Disminución del funcionalismo excitatorio GLUTAMATÉRGICO Accion a nivel de canales iónicos Calcio Sodio MECANISMO DE ACCIÓN DE LOS FAEs Canales SODIO Fenitoína Carbamazepina Valproato Vigabatrina Lamotrigina Gabapentina Tiagabina Topiramato Oxcarbazepina Levetiracetam Pregabalina Zonisamida +++ +++ ++ Canales Otros canales CALCIO tipo T CALCIO + + GABA GLUTAMATO + + + +++ +++ + + ++ +++ + + + +++ +++ + ++ ++ +++ ++ + 5 FAEs: Mecanismos de Acción Valproato Zonisamida Lamotrigina Neurotransmisión inhibidora Neurotransmisión excitadora Canal Ca++ tipo T Estímulo Canal Na+ voltaje-dependiente Estímulo ELEMENTO PRESINÁPTICO GAD GLUTAMATO FAEs clásicos Lamotrigina Topiramato Zonisamida Gabapentina GABA-T Vigabatrina Tiagabina HENDIDURA SINÁPTICA GABA Canal Na+ AMPA/KA Canal ClGABAA Canal Ca++ NMDA Topiramato Topiramato Pregabalina Felbamato ELEMENTO POSTSINÁPTICO Neurotransmisión excitadora Valproato Zonisamida Lamotrigina Canal Ca++ tipo T Estímulo Canal Na+ voltaje-dependiente ELEMENTO PRESINÁPTICO FAEs clásicos Lamotrigina Topiramato Zonisamida GLUTAMATO HENDIDURA SINÁPTICA Topiramato Canal Na+ Canal Ca++ AMPA/KA NMDA Canal Na+ AMPA/KA Canal Ca++ NMDA Felbamato ELEMENTO POSTSINÁPTICO 6 Neurotransmisión inhibidora Estímulo ELEMENTO PRESINÁPTICO Gabapentina GAD Vigabatrina GLUTAMATO GABA-T Tiagabina HENDIDURA SINÁPTICA Topiramato Pregabalina GABA Canal ClGABAA ELEMENTO POSTSINÁPTICO Fenitoína Derivado de las hidantoínas, usado desde 1938. Inhibidor canales de sodio voltaje dependiente Eficacia: tratamiento de primera elección para todo tipo de epilepsia, excepto en las crisis de ausencia. Limitado su empleo por: Efectos secundarios (ataxia, vértigo, hirsutismo, hiperplasia gingival, facies leonina), interacciones medicamentosas (gran inductor enzimático) Necesidad de monitorizaciones plasmáticas Fármaco muy teratógeno: (fisura palatina “síndrome fetal de la hidantoína” (deformidades dedos de los pies y manos, etc.) En Europa ha sido desbancada por la carbamazepina y el valproato. 7 Carbamazepina Bloqueo, no selectivo de los canales de Na+ y de Ca++ voltaje-dependientes Farmacocinética: Vida media: Adultos: 10-30 horas; Niños: 8-20 horas Metabolismo hepático (un metabolito activo) Inductor u autoinductor enzimático (+++): numerosas interacciones farmacológicas (fenitoína, fenobarbital, valproato, anticonceptivos hormonales, eritromicina, cimetidina, litio, antagonistas del calcio, etc.) Indicaciones: Crisis tónico-clónicas; Crisis parciales; Manía y tratamiento profiláctico de la enfermedad maníaco depresiva Neuralgia del trigémino Efectos Adversos: SNC: Somnolencia pronunciada, ataxia, diplopia, disfunción cognoscitiva Dermatológicos: Rash cutáneo (5-10%) Otros: discrasias sanguíneas (poco frecuentes, pero fatales) Valproato Inhibición canales Na+: bloqueo de las descargas repetitivas de alta frecuencia Aumento de los niveles endógenos de GABA, por estímulo de la GAD. Farmacocinética: Vida media: 8 - 20 horas; Metabolización hepática potente inhibidor enzimático: interacciones farmacológicas (fenobarbital, fenitoína, carbamazepina, anticoagulantes, salicilatos, anticonceptivos orales, etc) INDICACIONES Epilepsia generalizada y parcial; Crisis de ausencia Convulsiones febriles en la infancia Síndrome de West; Síndrome de Lennox-Gastaut EFECTOS ADVERSOS: FAE más teratógeno (espina bífida), junto con fenitoína (fisura palatina) SNC (menos frecuentes que con otros FAEs): sedación, temblor, trastornos cognoscitivos Gastrointestinales: Náuseas, vómitos, anorexia, etc. Otros: Aumento de peso, alopecia 8 PROBLEMAS DE LOS FAEs CLÁSICOS Dificultad de uso: Vida media corta (varias administraciones diarias) Alto potencial de interacciones farmacológicas por inducción (fenitoína, carbamazepina) o inhibición (valproato) enzimática Escaso margen de tolerabilidad (efectos secundarios SNC importantes y peligrosas reacciones idiosincrásicas) Ineficacia en el 20-30% pacientes Vigabatrina Mecanismo de acción: Inhibe la gaba-transaminasa: aumenta los niveles de Gaba. Indicaciones: Crisis epilépticas parciales simples o complejas que no son satisfactoriamente controladas con otros FAEs (es decir, únicamente en terapia combinada). Síndrome de Lennox-Gastaut y Síndrome de West (espasmos infantiles). Efectos adversos: Pérdidas de visión: reducción irreversible periférica y bilateral del campo visual (33%) Somnolencia, fatiga, vértigo, nerviosismo, irritabilidad, depresión, reacciones psicóticas, aumento de peso 9 Tiagabina Mecanismo de acción Aumento de la concentración de GABA en el espacio sináptico, al impedir su recaptación neuronal Indicaciones Crisis parciales asociada a otros fármacos, Efectos adversos Más frecuentes al comienzo del tratamiento y durante ajuste de la dosis. Suelen afectar casi exclusivamente al SNC. Neurológicos/psicológicos: mareos, cansancio, somnolencia, temblor, depresión, inestabilidad emocional, alteración de la memoria, reacción psicótica Gastrointestinales: dolor abdominal Sanguíneos: petequias Interacciones con Inductores enzimáticos (Carbamazepina, fenobarbital, fenitoína) y con inhibidores (antihistamínicos, antifúngicos, etc). Gabapentina Mecanismo de acción: Precursor de la síntesis de GABA, al potenciar la actividad GAD Potenciación de la enzima metabolizadora de glutamato Inhibición receptor NMDA Inhibición canales de Na+ voltaje-dependientes) Absorción oral errática; Vida media: 5 - 7 horas No se metaboliza en el hígado, ni se une a proteínas plasmáticas: mínimo riesgo de interacciones. Dosis de 300 a 3.600 mg/d Indicaciones Crisis parciales y parciales secundariamente generalizadas, en asociación o en monoterapia. No es eficaz en ausencias Dolor neuropático: efecto analgésico Ansiolítico Efectos adversos Somnolencia, vértigo, ataxia, fatiga, nistagmus, dolor de cabeza 10 Lamotrigina Mecanismo de acción bloqueando los canales de Na+ voltaje-dependientes, disminuye la liberación excesiva de neurotransmisores excitadores (glutamato). Bloquea selectivamente canales Ca++ tipo T (AUSENCIAS) Bajo potencial de interacciones farmacológicas: No afectación isoenzimas CYP: ni inducción, ni inhibición Baja unión a proteínas plasmáticas (55%) Indicaciones Crisis generalizadas tónico-clónicas; Crisis parciales Síndrome de Lennox-Gastaut Efectos adversos más frecuentes: somnolencia, irritabilidad, mareos, cefaleas y exantemas cutáneos (esta es la primera causa de abandonos de tratamiento). Escalado de dosis impresicindible Topiramato Mecanismo de acción Bloqueo del canal de Na+ voltaje-dependiente. Potencia GABA sobre receptores (aumenta entrada de Cloro) Bloquear el receptor del kainato, disminuye acción del glutamato Indicaciones Monoterapia y Terapia asociada en epilepsia de nuevo diagnóstico (crisis parciales, tónico-clónicas y síndrome de Lennox-Gastaut) Tratamiento profiláctico de la migraña en adultos Efectos adversos Somnolencia, mareo, confusión, falta agilidad mental, cambio de humor o ataxia. Disminución del peso Litiasis renal (165/10000; 1,5% de los pacientes), 10 veces superior a la población normal Interacciones: Otros FAES; digoxina y anticonceptivos orales 11 Oxcarbazepina Mecanismo de acción Bloqueo canales de iones Na+ (oxcarbazepina) y Ca++ voltaje-dependientes. Indicaciones Crisis parciales Farmacocinética Menor incidencia interacciones carbamazepina Efectos adversos: MEJOR tolerancia que carbamazepina Somnolencia, astenia, náuseas, cefaleas, vértigos Efectos adversos graves: Rash (7-10%), reacciones psicóticas, ataxia. HIPONATREMIA aguda. Levetiracetam Mecanismo de acción DESCONOCIDO Hipótesis: Cambios en el metabolismo y turnover del GABA Efecto sobre canales iónicos Activación dopaminérgica Indicaciones Crisis primarias parciales Farmacocinética Vida media : 6-8 horas (Administración 2 tomas) No se metaboliza en hígado Baja unión proteínas plasmáticas (10%) Escasa incidencia INTERACCIONES Buena tolerancia. Ausencia de reacciones idiosincráticas Efectos adversos comunes: Somnolencia, astenia, cefaleas, vértigos Teratogenia en el animal de experimentación 12 Pregabalina Mecanismo de acción HIPÓTESIS: Unión a la subunidad proteica α2δ de canales de calcio voltaje-dependientes, reduciendo la liberación de neurotransmisores excitatorios. Indicaciones Dolor neuropático periférico en adultos Tratamiento de combinación en crisis parciales, Farmacocinetica: Vida media: 6 h (administración 2-3 tomas) Interacciona con alimentos (disminuye Cmax y Tmax) Metabolismo insignificante; excreción renal inalterada (98%) Escasa unión a proteínas plasmáticas (10%) Incidencia INTERACCIONES insignificante Efectos adversos SNC: Somnolencia (25-30%), mareos (40-45%), Mioclonus. Abandonos por efectos adversos a 300 mg (14,4%) y a 600 mg (23,6%) Zonisamida Mecanismo de acción Bloqueo de los canales de iones de Na+ y de Ca++ tipo T, voltaje-dependientes, Indicaciones Terapia concomitante en el tratamiento de pacientes adultos con convulsiones parciales, con o sin generalización secundaria Farmacocinetica Vida media eliminación: 60 h (en monoterapia) Interacciona con alimentos (disminuye Cmax y Tmax) Metabolismo hepático (CYP3A4) INTERACCIONES con inductores/inhibidores CYP3A4 Efectos adversos SNC: mareos, anorexia, cefaleas, diplopia, insomnio, ataxia, confusión, alteración memoria, temblor, bradipsiquia, etc. Incremento de peso: 5% pacientes Cálculos renales: 6/1000 pacientes Exantema cutáneo: 5% pacientes 13 EFICACIA CLÍNICA DE LOS NUEVOS FAEs, SEGÚN EL TIPO DE CRISIS GBP TGB TPM VGB OXC C. Parciales +/- + + + + C. Tónico-clónicas Gen. +/- + + + Ausencias típicas - - + Ausencias atípicas - - C. Atónicas - C. Mioclónicas Espasmos infantiles LVT LMT PGB ZON + + + + + +/- + +/- +/- - - - + - - + - - - + - - - + +/- - - + - - - - +/- +/- - - +/- - - - - - - - - +/- - - TRATAMIENTO FARMACOLÓGICO DE LA EPILEPSIA Importancia de la INTERACCIONES FARMACOLÓGICAS - 30-40% DE LAS EPILEPSIAS ACABAN SIENDO TRATADAS CON AL MENOS 2 FAEs - LAS INTERACCIONES FARMACOLÓGICAS SON RESPONSABLES DEL 6% DE LAS INTOXICACIONES POR FAEs - CADA VEZ ES MAYOR LA PROPORCIÓN DE MUJERES EPILÉPTICAS EN FASE FERTIL QUE EMPLEAN A.H.O. - LOS PACIENTES EPILEPTICOS DE MAYOR EDAD SUELEN TOMAR FÁRMACOS NO FAEs PARA EL TRATAMIENTO DE DIFERENTES TRASTORNOS PATOLÓGICOS 14 ANTIEPILÉPTICOS E ISOENZIMAS CYP-450 FAEs CLÁSICOS CYP1A2 CYP2A6 CYP2B CYP2C8 CYP2C9 CYP2C19 CYP2E1 CYP3A4 FENOBARBITAL CLOBAZAM CLONAZEPAM DIAZEPAM ETOSUXIMIDA FENITOÍNA CARBAMAZEPINA VALPROATO SUBSTRATO INDUCTOR INHIBIDOR ANTIEPILÉPTICOS E ISOENZIMAS CYP-450 FAEs NUEVOS CYP1A2 CYP2A6 CYP2B CYP2C8 CYP2C9 CYP2C19 CYP2E1 CYP3A4 VIGABATRINA LAMOTRIGINA GABAPENTINA TIAGABINA TOPIRAMATO OXCARBAZEPINA LEVETIRACETAM PREGABALINA ZONISAMIDA SUBSTRATO INDUCTOR INHIBIDOR 15 Perfil del FAE ideal Amplio espectro de actividad, que cubra la mayoría de los tipos de crisis Eficacia en monoterapia y en terapia asociada Carecer de efectos adversos No ser teratógeno Curva dosis-respuesta previsible, sin ajustes de dosis Carecer de interacciones con otros FAE Sin interacciones con otros fármacos (AHO) Administración en una o dos veces al día CUANDO RETIRAR LOS FAES: Tras tres años sin crisis Niños: > 2 años sin crisis Adultos: > 2 años sin crisis 75% remisión 60% remisión 16