PARICALCITOL
Anuncio

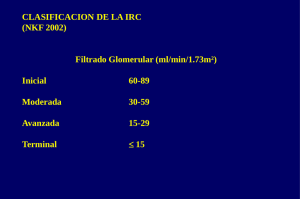
PARICALCITOL ZEMPLAR (Abbott) GRUPO TERAPÉUTICO - Grupo anatómico: (A) APARATO DIGESTIVO Y METABOLISMO. - Grupo específico: A11CC. VITAMINAS. Vitaminas D y análogos INDICACIÓN AUTORIZADA Prevención y tratamiento del hiperparatiroidismo secundario y la osteodistrofia renal asociados con fallo renal crónico. HIPERPARATIROIDISMO E INSUFICIENCIA RENAL CRÓNICA La insuficiencia renal crónica implica la pérdida gradual y progresiva de la capacidad de los riñones para excretar los productos solubles del metabolismo, evitar una pérdida excesiva de agua y de electrolitos. Esta condición avanza lenta y progresivamente y frecuentemente es el resultado de diversas enfermedades que se caracterizan por producir una destrucción gradual de los riñones. La progresión puede ser tan gradual que los síntomas pueden presentarse sólo cuando la función renal es ya inferior a la décima parte de la función normal. La enfermedad afecta a 2 de cada 10.000 personas aproximadamente, estando asociada más frecuentemente a glomerulonefritis, enfermedad poliquística del riñón, hipertensión, nefropatía por reflujo, uropatía obstructiva, infección o cálculos en el riñón y nefropatía analgésica. Igualmente, la diabetes mellitus es una causa frecuente de la insuficiencia renal crónica. Es muy frecuente en los pacientes con insuficiencia renal crónica la existencia de hiperparatiroidismo secundario, debido a la retención de fosfatos y al déficit en la síntesis de calcitriol (la forma hormonalmente activa de la vitamina D), como consecuencia de la disminución de la actividad renal. La principal consecuencia es un cuadro de hipocalcemia. Como consecuencia del descenso de los niveles de calcio, se produce una respuesta de las glándulas paratiroides, que provocan un aumento de la síntesis y de la secreción de hormona paratiroidea o parathormona (PTH). Por otro lado, el calcitriol actúa como supresor de la transcripción génica de PTH, por lo que el déficit producido en los pacientes con insuficiencia renal crónica pueden conducir a la sobreexpresión del gen de la PTH y, consecuentemente, exacerbar el hiperparatiroidismo. El grupo de vitaminas D está formado por el ergocalciferol (vitamina D2) y el colecalciferol (vitamina D3). El colecalciferol es formado en la piel, mediante una reacción química catalizada por la luz solar, a partir de 7-deshidrocolesterol, formado en el intestino humano en el intestino. Por su parte, el ergocalciferol es una forma de vitamina D proveniente de las plantas. La vitamina D es transformada en el hígado en un primer metabolito, el 25hidroxicolecalciferol, que a su vez sufre un proceso de biotransformación a nivel renal en el derivado 1,25-dihidroxicolecalciferol (calcitriol), que es la forma activa de la vitamina. Su acción fundamental consiste en estimular el transporte activo del calcio a nivel de la pared intestinal, y en regular el metabolismo óseo de dicho elemento. La producción renal de 1,25-dihidroxicolecalciferol está regulada por la hormona paratiroidea, que estimula en enzima que efectúa la hidroxilación en 1, junto con las concentraciones de calcio, fosfato y del propio calcitriol. Atendiendo a este proceso metabólico, se puede dividir los derivados con actividad vitamínica D en tres grupos: - Vitaminas naturales (Colecalciferol, Ergocalciferol): El ergocalciferol (de origen vegetal) y el colecalciferol (de origen animal) tiene mínimas diferencias químicas y la potencia vitamínica es la misma. Son productos muy liposolubles con duración de acción muy larga, ya que permanecen en depósito en el tejido adiposo y se van liberando muy lentamente. Para ejercer acción necesitan de hígado y riñón funcionales. Debido a las grandes diferencias individuales en la capacidad de hidroxilación hepática y renal, existe considerable variabilidad en la respuesta hipercalcémica a una dosis fija de vitamina D natural. - Derivados hidroxilados en posición 1 (Calcitriol, Alfacalcidol): El calcitriol (1,25-dihidroxicolecalciferol) es la forma hormonalmente activa de la vitamina D. La semivida plasmática es de sólo tres horas. La rapidez de acción es la principal ventaja del calcitriol, pero también su principal inconveniente. Al ser tan activo, y puesto que al usarlo se rebasan todos los mecanismos de regulación orgánica de la vitamina D, la dosificación debe ser muy cuidadosa, porque es muy fácil sobredosificar y producir el cuadro característico de hipervitaminosis D. El alfacalcidol (1-hidroxicolecalciferol) precisa biotransformación hepática para convertirse en el calcitriol, pero puede funcionar exactamente igual que aquél en caso de insuficiencia renal. - Derivados hidroxilados en posición 25 (Calcifediol): El calcifediol (25hidroxicolecalciferol) es un producto del metabolismo hepático de la vitamina D natural. En pura teoría sólo debería tener utilidad en los raros casos de deficiencia de vitamina D por disfunción hepática, por ejemplo la osteomalacia por anticonvulsivantes que aparece tras terapias prolongadas con fenitoína y fenobarbital. Sin embargo, la práctica clínica ha demostrado que es un medicamento eficaz en osteodistrofia renal y en hipoparatiroidismo. Es más, en ciertos casos se obtienen mejores resultados que con los derivados hidroxilados en 1. Teniendo en cuenta que el calcifediol necesita de hidroxilación renal para activarse, su eficacia en casos de insuficiencia renal no deja de ser sorprendente. Se piensa que en el metabolismo óseo intervienen otros derivados hidroxilados distintos del calcitriol. El calcifediol podría sufrir procesos extrarrenales de hidroxilación que dieran lugar a un conjunto de derivados dihidroxilados con una acción más armónica que el calcitriol solo. El descubrimiento de un receptor de la vitamina D (VDR, Vitamin D Receptor), de alta afinidad, en la mucosa intestinal ha permitido conocer con más profundidad el efecto de las formas hormonales de vitamina D. La función primaria del calcitriol es regular la homeostasis de calcio y del fósforo (fosfatos), lo que se consigue por un lado regulando directamente la captación intestinal de estos iones, y actuando conjuntamente con la parathormona para potenciar la reabsorción renal de calcio y movilizar el calcio y el fósforo de los huesos. Las funciones atribuidas al estímulo del VDR son mucho más amplias de las que se pensaba hace tan solo unos años, controlando un gran abanico de funciones fisiológicas, que pasan por la regulación de la síntesis y secreción de PTH, la diferenciación de los queratinocitos, la respuesta inmune, la secreción de insulina o el desarrollo de los órganos sexuales, entre otras. Una de las consecuencias de que el proceso de activación hormonal de la vitamina D se lleve a cabo en el riñón, es que el deterioro de este último se traduce en una reducción de la síntesis de calcitriol en los sujetos que padecen insuficiencia renal crónica. A medida que el deterioro de la función renal progresa, la caída en los niveles de calcitriol provoca la aparición de hipocalcemia e hiperparatiroidismo. El descenso de los niveles de calcio que activa la elevación de los de parathormona (PTH) es debido tanto a la retención de fosfatos, que reduce la cantidad de calcio libre y la actividad del enzima que cataliza la hidroxilación renal necesaria para la síntesis de calcitriol, como al propio descenso de los niveles de calcitriol (todo ello forma un círculo vicioso de difícil tratamiento). A ello hay que añadir que este descenso del calcitriol incrementa la síntesis de PTH debido a la pérdida del control inhibitorio delo calcitriol sobre las células de las glándulas paratiroides. La eficacia del tratamiento con los derivados hormonalmente activos de la vitamina D en los pacientes con insuficiencia renal se ha visto limitada por el riesgo de hipercalcemia e hiperfosfatemia que conllevan, habiéndose sugerido también, que el tratamiento con altas dosis constituye un factor de riesgo para el desarrollo de enfermedad ósea adinámica. Uno de los objetivos terapéuticos más perseguidos en el tratamiento de las complicaciones de la insuficiencia renal crónica es conseguir un balance calcio-fósforo similar al de un sujeto sano. Para el fósforo este es neutro o ligeramente negativo en edades comprendidas entre 20 y 53 años y el balance de calcio tiende a ser negativo por encima de los 35 años. Sin embargo, la pérdida de nefronas funcionales altera muy precozmente este equilibrio. El balance de fósforo es positivo desde etapas muy iniciales de insuficiencia renal y se incrementa cuando se inicia el tratamiento con diálisis. Tanto la hemodiálisis como la diálisis peritoneal son insuficientes para eliminar el exceso de fósforo ingerido, si el paciente recibe una dieta adecuada. Además, el tratamiento con calcitriol incremento notablemente la absorción de fosfato. En definitiva, con los esquemas terapéuticos empleados en las últimas décadas solo parece frenar la función paratiroidea a expensas de un balance positivo de calcio y fósforo. Por estos motivos, se han estado investigando otros derivados capaces de inhibir la secreción o la síntesis de PTH, pero sin estimular la absorción intestinal de calcio y fósforo, y con menores efectos sobre el hueso. El paricalcitol es uno de los fármacos desarrollados en esta línea. ACCIÓN Y MECANISMO El paricalcitol es un análogo hormonal de la vitamina D, estructuralmente relacionado con el calcitriol, y presenta un perfil de efectos bioquímicos similar al de este último . En modelos animales es tan potente como el calcitriol en la supresión de la secreción de PTH e incluso inhibir la hiperplasia de las glándulas paratiroides con apenas elevaciones en concentraciones séricas de calcio y fósforo. En estudios sobre animales de experimentación paricalcitol parece inhibir la expresión de VDR en el intestino, contrariamente al efecto del calcitriol que aumenta la expresión de VDR a nivel intestinal. Se cree que este efecto diferencial es uno de los mecanismos responsables de la baja actividad hipercalcémica del paracalcitol. También se ha demostrado que su efecto directo sobre el hueso es distinto, al menos “in vitro”, ya que el paracalcitol posee un efecto menor tanto sobre la actividad osteoclástica como osteoblástica. ASPECTOS MOLECULARES DEL NUEVO FÁRMACO Paricalcitol es un análogo del calcitriol, la principal forma hormonalmente activa de la vitamina D en el ser humano. Ambas sustancias presentan una grana analogía estructural, con las únicas diferencias relativas a la presencia de un metilo en C-23 y, especialmente, la ausencia de un resto metilideno (=CH2), en C-19. Esto determina una diferente afinidad hacia las diversas estructuras biológicas sobre las que actúan las formas hormonas de vitamina D, como el receptor nuclear de alta afinidad (VDR), la proteína transportadora de vitamina D (VDBP), la 24-hidroxilasa (implicada en la síntesis endógena de calcitriol) y el receptor de membrana. EFICACIA CLÍNICA La eficacia clínica y la seguridad clínicas del paricalcitol han sido adecuadamente contrastadas mediante ensayos clínicos controlados, tanto con placebo como con comparadores activos. En general, los criterios primarios de eficacia han consistido en la reducción de los niveles de parathormona (30-50%, según los estudios), así como la aparición de casos de hipercalcemia o de hiperfosfatemia. Los estudios doblemente ciegos (o incluso con doble simulación) fueron realizados durante periodos de hasta 12 semanas. Hay estudios abiertos de hasta 13 meses de duración. En general, el tratamiento con paricalcitol es capaz de alcanzar los objetivos terapéuticos de forma satisfactoria en la mayor parte de los pacientes, tras un periodo más o menos prolongado de ajuste de la dosis (generalmente en función de los niveles iniciales de PTH). Los estudios comparativos con calcitriol (administrado éste en forma IV, como el paricalcitol) indican resultados similares, aunque el paricalcitol parece producir un descenso más rápido de la PTH. No parece que existan diferencias significativas en la incidencia de hipercalcemia, pero sí que parece haberlas en la incidencia de hiperfosfatemia, algo más frecuente con calcitriol. ASPECTOS INNOVADORES El paricalcitol es un análogo hormonal de la vitamina D, estrechamente relacionado con el calcitriol. Es capaz de reducir los niveles de PTH en pacientes con hiperparatiroidismo secundario y osteodistrofia renal asociados con insuficiencia renal crónica. La eficacia es comparable a la obtenida con calcitriol, aunque parece que la acción sobre PTH es algo más rápida y los efectos hiperfosfatémicos son inferiores. No se han observado diferencias apreciables en cuanto al riesgo de hipercalcemia. El desarrollo de los nuevos análogos de la vitamina D en pacientes hiperparatiroidismo secundario a una insuficiencia renal crónica, probablemente va a ir mejorando control de la hipersecreción de PTH, sin efectar de forma sustancial al hueso. Los efectos diferencias que se puedan obtener a partir del calcitriol, en especial en los que se refiere al mantenimiento de los niveles de calcio y de fosfato dentro de la normalidad fisiológica es, probablemente el principal objetivo terapéutico a corto plazo. En este sentido, el paricalcitol parece aportar un pequeño avance sobre el calcitriol, pero la biología molecular de la vitamina D todavía tiene mucho que decir y de ello dependerá la cantidad de innovación que pueda esperarse de los nuevos fármacos de esta familia. En cualquier caso, paricalcitol supone un pequeño, pero esperanzador avance en este terreno. OTROS FÁRMACOS SIMILARES REGISTRADOS ANTERIORMENTE EN ESPAÑA Fármaco Calcifediol Calcitriol Especialidad Hidroferol Rocaltrol Laboratorio Faes Roche Año 1977 1983 VALORACIÓN PARICALCITOL ZEMPLAR (Abbott) Grupo Terapéutico (ATC): A11CC. VITAMINAS. Vitaminas D y análogos Indicaciones autorizadas: Prevención y tratamiento del hiperparatiroidismo secundario y la osteodistrofia renal asociados con fallo renal crónico. VALORACIÓN GLOBAL: INNOVACIÓN MODERADA. Aporta algunas mejoras, pero no implica cambios sustanciales en la terapéutica estándar. Reduce la incidencia o la frecuencia de efectos adversos de la terapia farma cológica estándar. BIBLIOGRAFÍA - - - - Brancaccio D, Cozzolino M, Gorio A, et al. Bone disease in uremic patients: advances in PTH suppression. J Nephrol 2002; 15 Suppl 6: S86-93. Llach F, Keshav G, Goldblat MV, et al. Suppression of parathyroid hormone secretion in hemodialysis patients by a novel vitamin D analogue: 19-nor-1,25-dihydroxyvitamin D2. Am J Kidney Dis 1998 ; 32(2 Suppl 2):S48-54. Lindberg J, Martin KJ, Gonzalez EA, et al. A long-term, multicenter study of the efficacy and safety of paricalcitol in end-stage renal disease. Clin Nephrol 2001; 56(4): 315-23. Martin KJ, Gonzalez E, Lindberg JS, et al. Paricalcitol dosing according to body weight or severity of hyperparathyroidism: a double-blind, multicenter, randomized study. Am J Kidney Dis 2001; 38(5 Suppl 5): S57-63. Martin KJ, Gonzalez EA, Gellens ME, et al. Therapy of secondary hyperparathyroidism with 19-nor-1alpha,25-dihydroxyvitamin D2. Am J Kidney Dis 1998; 32(2 Suppl 2): S61-6. Martin KJ, Gonzalez EA, Gellens M, et al. 19-Nor-1-alpha-25-dihydroxyvitamin D2 (Paricalcitol) safely and effectively reduces the levels of intact parathyroid hormone in patients on hemodialysis. J Am Soc Nephrol 1998 ; 9(8): 1427-32. Sprague SM, Lerma E, McCormmick D, et al. Suppression of parathyroid hormone secretion in hemodialysis patients: comparison of paricalcitol with calcitriol. Am J Kidney Dis 2001 ; 38(5 Suppl 5): S51-6.