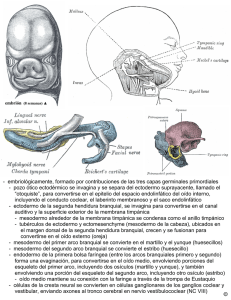
Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 EMBRIOLOGÍA MÉDICA MAV MEDICINA ACADÉMICA EN VIDEOS Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 EMBRIOLOGÍA Estudia el período de vida intrauterino, es decir, desde la fecundación hasta el parto. A ese período se lo divide en tres para así poder estudiarla de la manera más completa. Estos períodos son: 1) Período pre-embrionario o Disco pro-embrionario. - Va desde la primera semana a la segunda semana. - A este período se lo denomina Cisto-Histo-Génesis. Es cuando comienza a generarse las primeras células y estas se organizan para formar los primeros tejidos. 2) Período Embrionario. - Esta se extiende de la tercera a la octava semana inclusive. - A este período se lo denomina Órgano Génesis, es decir cuando comienza a formularse los órganos y estos se organizan para formar aparatos y sistemas. 3) Período Fetal. - Se extiende desde la novena semana hasta el parto. - A este período se lo denomina Fisio-Génesis, es decir, los órganos comienzan a cumplir con sus funciones. PERÍODO DURACIÓN NOMBRE DEL PERÍODO (concepto) PROCESO SENSIBILIDAD A LOS AGENTES TERATOGÉNICOS Pre- Embrionario Primera a tercer semana Disco Embrionario Cisto-HistoGénesis Alta Embrionario Cuarta a octava semana (inclusive) Embrionario Órgano-Génesis Muy alta Fetal Novena semana al parto Feto Fisio-Génesis alta De los tres períodos el embrionario es el que presenta la mayor sensibilidad o susceptibilidad a los agentes teratógenos (deformaciones). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Pasos previos a la fecundación Hombre ➢ ➢ ➢ ➢ ➢ Espermatogénesis Maduración Almacenamiento Eyaculación Capacitación Mujer ➢ Ovogénesis ➢ Desarrollo folicular ➢ Ovulación ESPERMATOGÉNESIS Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Es el proceso para la formación de los espermatozoides. Ocurre su comienzo en el testículo en la pubertad y se extiende hasta la andropausia. A partir de la pubertad los cordones seminíferos se canalizan dando origen a los túbulos seminíferos. El proceso es estimulado principalmente por la FSH y la testosterona. Comprende 2 etapas: ESPERMATOCITOGÉNESIS: Es un proceso divisional, que comprende mitosis y meiosis (2) sucesivas. Comienza con las células madres (espermatogonias B y A) diploides y culminan con células hijas haploides (espermatide). ESPERMIOGÉNESIS Es el proceso transformacional que convierte a la espermatide en espermatozoide. En el proceso ocurre lo siguiente: • Núcleo: condensa su cromatina por eso el núcleo del espermatozoide muestra una fase de poca actividad. • Aparato De Golgi: fusiona todos sus sáculos y forma el “Acrosoma” (que es una vesícula ubicada por delante del núcleo en la cabeza del espermatozoide) y está rodeada por una membrana denominada externa o anterior y una membrana acrosómica interna o posterior. La membrana ubicada por detrás del acrosoma se denomina membrana post-acrosómica. El acrosoma contiene enzimas digestivas como la “Hialuronidasa” segregada por el RER del espermatozoide. • Centríolo: se encuentra ubicado en la cola (base) y genera los microtúbulos del “axonema” el cual está formado por 9 pares de microtúbulos periféricos y un par central no adosado. • Mitocondrias: las mismas se fusionan formando una vaina en espiral que rodea al acronema en la cola. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • Exceso de citoplasma: es eliminado en forma cuerpos residuales que serán fagocitados en los folículos de Sértoli del testículo. Maduración: Ocurre en la región proximal (cabeza) o media (cuerpo) del epidídimo, consiste en la adquisición del espermatozoide de receptores proteicos para reconocer el ovocito. Dichos receptores están ubicados en la región Post-acrosómica. Almacenamiento: Los espermatozoides pueden almacenarse en el 1/3 distal o cola del epidídimo. Eyaculación: Para que una eyaculación sea fecundante debe reunir las siguientes características: - Debe ocurrir en el fondo del saco posterior de la vagina o lago seminal. - Debe poseer un volumen de 3 a 5 ml o cc. - Debe poseer una cantidad de espermatozoides de 100 millones de cc. (la OMS dice mayor a 20.000.000 y menor a 250.000.000) - Debe poseer un porcentaje de espermatozoides móviles de aproximadamente el 70% 3 horas después de haber eyaculado - La consistencia no puede ser muy fluido o demasiado viscoso ya que puede indicar patologías - Color perláceo - pH ácido Anormalidades: ➢ ➢ ➢ ➢ ➢ ➢ oligoespermia: concentración espermática menor a 20.000.000 astenospermia: alteración en la movilidad de los espermatozoides teratozoospermia: espermatozoides normales menor al 30 % azoospermia: ausencia de espermatozoides en el eyaculado aspermia: ausencia de eyaculado necrospermia: espermatozoides muertos en el eyaculado Capacitación: Es un acontecimiento de los espermatozoides previo a la fecundación, consta de dos fases: una útero tubaria llamada activación y otra exclusivamente tubaria llamada reacción acrosómica. Activación: ocurre en el útero en el 1/3 interno de la trompa uterina, consiste en la adquisición por parte del espermatozoide de la capacidad de liberar sus enzimas, además su cola se hace más móvil y su membrana más resistente. Reacción acrosómica: se produce en el 1/3 externo de la trompa uterina y consiste en la liberación de enzimas acrosómicas como la hialuronidasa. Para que esto ocurra el espermatozoide pierde su membrana acrosómica externa o anterior, así entre muchos Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 espermatozoides que liberan las enzimas se van a ir destruyendo de las membranas los medios de unión (desmosomas) que vinculan a las células (fenómeno conocido como “denudación”; dependiendo del desprendimiento o dehiscencia de la corona radiada). OVOGÉNESIS. Se llama así a la formación de los gametos femeninos dentro del ovario. - Durante la segunda mitad de vida intrauterina, se encarga de generar ovocitos primarios a partir de cada célula madre (ovogonia u oogonia) - Cada folículo primario comienza con su primera meiosis pero no la termina quedando determinado en su período de reposo en su profase I llamado “Dictioteno o diploteno. - Las mujeres por cada ovario contienen folículos primordiales en cuyo interior se verán ovocitos primarios en dictioteno. - Al llegar a la edad de la pubertad se producirá la menarca o primera menstruación. Luego de la misma todos los meses comenzará a ovular. - Solo el ovocito que sea ovulado completará la 1º meiosis formando un ovocito secundario y un primer cuerpo polar o polocito. - El ovocito secundario comenzará su segunda meiosis pero no lo terminará quedando detenido en metafase II de la misma. - Finalmente si la mujer queda embarazada, si se produce la fecundación el ovocito secundario completa la segunda meiosis y se forma el segundo cuerpo polar. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Se diferencia de la espermatogénesis por lo siguiente: Comienza antes: ya que se da sobre la segunda mitad de vida intrauterina. Termina después: solo termina si la mujer queda embarazada. Producción: produce menos gametos ya que además de los ovocitos genera los polocitos o células polares que son células con glucógeno que actúan como bolsas de nutrientes para el ovocito. Como solo se completa si hay fecundación, el gameto femenino no ha completado aun la meiosis II y por consiguiente se trata de una célula 1n 2c PROCESO Espermatogénesis Ovogénesis COMIENZO FINAL Tardío, en la pubertad Temprano, en vida intrauterina Haya o no fecundación Solo si hay fecundación Producción de Células Polares Nº de Cromosomas de Gametos No 1n 1c Si 1n 2c Desarrollo Folicular: La maduración de los ovocitos se hace dentro de estructuras ubicadas en el ovario que se llaman Folículos. Estos se desarrollan y pasan 5 estadios: 1- Folículo primordial: se localizan en la parte periférica de la corteza por debajo de la túnica pseudoalbungínea. Cada folículo contiene un ovocito (célula voluminosa de 35 um, con núcleo grande y en su citoplasma tiene al cuerpo de Balbiani o vitelino, que está formado por un acúmulo de organoides) rodeado de una capa de células epiteliales planas. Estas células se denominan células granulosas. A su vez está rodeado por una lámina basal que separa al folículo del tejido conectivo circundante 2- Folículo primario: cuando la niña llega a la pubertad sus ovarios contienen alrededor de 300.000 folículos primordiales, parte de los cuales se convierten en primarios. A partir del día 5 de cada ciclo menstrual comienzan a crecer los folículos primarios a partir de sus células granulosas que se multiplican y aumentan de altura. Así el ovocito se rodea de varias capas de células granulosas cúbicas. Entre la membrana plasmática del ovocito y las células granulosas aparece la membrana pelúcida; es PAS+ por poseer glucoproteínas y glucosaminoglicanos 3- Folículo secundario: entre las capas de células granulosas aparecen espacios llenos de un líquido claro llamadas lágrimas de Call Exner que luego confluyen y dan lugar a una cavidad llamada cavidad folicular o antro folicular. El líquido folicular contiene, factores de crecimiento, gonadotrofinas, hormonas sexuales, etc. Aparece otra capa denominada que rodea al folículo ovario y que provienen del estroma (TC). Esta capa a su vez se divide en dos capas denominadas: Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 ➢ Teca Interna: formada por células cúbicas que poseen las características de las células que secretan esteroides (con crestas tubulares, REL y abundantes gotas lipídicas) ➢ Teca Externa: constituida por tejido conectivo con células alargadas, muy apretadas, mezcladas con escasas células musculares lisas. De los 40 folículos primarios que se desarrollan en cada ciclo, 30-35 involucionan, de modo que sobreviven como folículos secundarios entre 5 y 10. Más tarde, folículos secundarios tardíos o ya casi folículos terciarios) el ovocito se rodea de una única capa de células granulosas y forma la corona radiada. También es desplazada hacia uno de los polos del folículo (por el líquido) y queda unida a él por una masa de células granulosas. Así se forma el cúmulo ooforo. 4- Folículo maduro de De Graff: una parte de los 5 a 10 folículos secundarios evolucionan y los restantes continúan creciendo. Cuando alcanzan los 10mm de diámetro pasan a llamarse folículos terciarios o de De Graff. A veces hacen prominencia en la superficie ovárica. A esto se lo denomina mácula pelúcida. En un momento dado, estos folículos dejan de crecer y evolucionan a excepción de 1 o 2 que siguen creciendo, alcanza los 20mm de diámetro y el día 14 expulsa el ovocito junto con la corona radiada y membrana pelúcida (a esto se lo llama ovulación). Se rompe la pared del folículo terciario. Así se expulsa el líquido folicular y el ovocito con membrana pelúcida y corona radiada. La rotura folicular también depende de las contracciones de las células musculares lisas de la teca externa que en el momento de la ovulación son maduradas por estrógenos y LH que secretan las células granulosas. 5- Folículo atrésico: Se produce en cualquier folículo y es un proceso de necrosis y degeneración. El folículo secundario y maduro segrega estrógenos (hormonas que sirven para estimular los movimientos de los cilios, trompa de útero). El desarrollo de folículos y la secreción de estrógenos son estimuladas por la hormona Folículo estimulante (FSH) de la hipófisis. Ovulación: Hacia el día 14 del ciclo menstrual el folículo maduro de De Graff se acerca a la superficie del ovario y comienza a perder líquido a nivel de un área denominada cribosa. Finalmente el folículo estallará produciéndose la ovulación, proceso que es estimulada la hormona (LH) luteinizante de la hipófisis. La mujer ovula una estructura (cúmulo oóforo o prolígero) formado por la asociación del ovocito rodeado por la membrana pelúcida (glucoproteica) rica en glucosaminoglicanos que la rodea y la corona radiada (de células foliculares unidas por desmosomas) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Fecundación Se trata de la unión de un espermatozoide y un ovocito que ocurre habitualmente en el tercio externo de la trompa uterina (ampolla). Los espermatozoides pueden mantenerse viables varios días. Los espermatozoides deben experimentar: ✓ Capacitación: es el periodo de acondicionamiento que dura 7 hs. La membrana plasmática que recubre la región acrosómica de los espermatozoides elimina una capa glucoproteica y proteínas del plasma seminal. Únicamente los espermatozoides capacitados pueden pasar a través de la corona radiada y experimentar reacción acrosómica. ✓ Reacción acrosómica: se produce después de la unión a la zona pelúcida, es inducida por proteínas de la zona. Esta reacción culmina con la liberación de enzimas necesarias para penetrar la zona pelúcida, que incluye la acrosina y sustancias proteicas (tripsina) Las fases de la fecundación son: 1- Penetración de la corona radiada: solo los espermatozoides capacitados pasan libremente a través de las células de la corona radiada 2- Penetración de la zona pelúcida: la zona pelúcida rodea al ovocito y facilita y mantiene la unión del espermatozoide, e induce la reacción acrosómica. La unión es mediada por ligando (ZP3) y receptores ubicados sobre la membrana plasmática del espermatozoide. Se liberan enzimas (acrosina) que permiten la penetración del espermatozoide y entre en contacto con la membrana plasmática del ovocito. La permeabilidad se modifica cuando la cabeza del espermatozoide entra en contacto con la superficie del ovocito. A su vez, estas enzimas provocan una alteración de las propiedades de la zona pelúcida (reacción de zona), que impide la penetración de más espermatozoides e inactiva receptores. 3- Fusión de las membranas celulares del ovocito y el espermatozoide: la adhesión es mediada en parte por la interacción de integrinas sobre el ovocito y sus ligandos, desintegrinas, sobre el espermatozoide. Luego de la adhesión, se fusionan las membranas plasmáticas del espermatozoide y el ovocito. La Ruptura de la membrana vitelina por acción mecánica (empuje espermatozoidal) provoca el vaciamiento del contenido del espermatozoide dentro del ovocito, juntándose los núcleos materno y paterno (amfimixis). El vaciamiento del espermatozoide provocará dos hechos: uno interno y otro externo. El hecho interno o profundo que se desencadena es que el ovocito completa su segunda meiótica y elimina el segundo cuerpo polar (o polocito II). Se forman los pronúcleos masculino y femenino cuyo material genético se encuentra separado por una tenue membrana. Cada pronúcleo 1n 1c y por consiguiente el huevo cigota 2n 2c. El hecho externo o superficial que se desencadena es que se ponen en marcha las reacciones contra la poli esperma que evitan el ingreso de más de un espermatozoide a ovocito, hecho que resultaría fatal o letal para el mismo Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Reacciones contra la poliespermia son 3: a) Secreción cortical: consiste en la liberación por exocitosis del contenido de gránulos corticales del ovocito. Estos gránulos son lisosomas primarios que contienen a las enzimas Zonalisina y Tripsina. Estas enzimas se vierten al espacio perivitelino que es el espacio existente entre la membrana pelúcida y la membrana vitelina o plasmática del ovocito. b) Reacción de zona: consiste en la distribución de los receptores de la membrana pelúcida ocasionada por la zonalicina. c) Reacción vitelina: consiste en la destrucción de los receptores de la membrana vitelina ocasionada por la tripsina. Resultados de la fecundación. Tiene 4 efectos: ➢ Determina el sexo cromosómico: esto se debe a que se une 1 ovocito que siempre trae un cromosoma sexual “X” con un espermatozoide que puede traer un cromosoma sexual “X” o “Y”. Entonces puede generarse con huevo o cigota “XX” femenino o “XY” masculino. ➢ Restablece el número diploide: de cromosomas al producirse la unión entre dos gametos haploides 1n 1c la que originaría un huevo o cigoto 2n 2c. ➢ Produce variabilidad genética: al mezclarse los genes maternos y paternos lo que da lugar a la formación de nutrientes que nunca serán iguales a sus progenitores. ➢ Estimula a la división de segmentación que son divisiones celulares, de la primera semana de vida durante las cuales no se produce crecimiento por el embrión, finalmente, luego de la fecundación el huevo o cigota que está formado por una célula, se activará metabólicamente en el período “S” de interfase y se duplicará su ADN, luego de la duplicación comenzará a dividirse para originar los millones de células de un organismo eucariota (es decir pluri o multicelular). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 PRIMERA SEMANA DE DESARROLLO. Durante ella el embrión pasa por tres estadios que son: huevo o cigota, mórula y blastocito. Huevo o cigota: Es un estadio macizo que se considera el resultado inmediato de la fecundación. Esta consiste en una sola célula rodeada por la membrana pelúcida y se la encuentra en el 1/3 de la trompa uterina desde el primer día de vida, es decir, cuando pasaron 15 días desde la FUM. Mórula: Es un estadio macizo de 14 a 16 células, rodeadas por la membrana pelúcida y del mismo tamaño que el huevo o cigota, las células externas forman el macizo celular externo mientras que las internas forman el macizo celular interno. La morula se encuentra en el 1/3 inicial de la trompa uterina o ya en la cavidad uterina cuando pasaron 17 días desde la FUM y el embrión tiene tres días de vida. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Blastocisto: Es un estadio cavitado de 50 a 60 células del mismo tamaño que el huevo o cigota y rodeado por la membrana pelúcida al principio aunque luego la perderá, sus células son de dos tipos: 1- Trofoblasto: derivan del macizo células externo de la mórula y se ubican en la superficie externa de la misma, de él se originará la placenta. 2- Embrioblasto: deriva del macizo celular interno de la mórula y se ubica formando una sola lámina a nivel de uno de los polos opuestos del embrión llamado “polo embrionario” o “polo animal”. El polo opuesto que solo contiene al trofoblasto se llama “abembrionario” o “vegetativo”. Del embrioblasto se originará el embrión. Entre el embrioblasto y el trofoblasto se encuentra la cavidad del blastocito llamado blastocele cuyo techo es el embrioblasto y el piso el trofoblasto. Por su parte el blastocisto presenta 3 estadios: ➢ Blastocisto libre: está rodeado totalmente por la membrana pelúcida flota en la cavidad uterina, hacia el quinto día de vida cuando pasaron 19 días desde la FUM. ➢ Blastocito adherido: ha perdido la membrana pelúcida solo a nivel del polo embrionario el cual comienza a fijarse al endometrio de la pared uterina, la encuentra al sexto día de vida es decir cuando pasaron 20 días desde la FUM. ➢ Blastocito en implantación: ha perdido completamente su membrana pelúcida y comienza a introducirse en la pared uterina. Proceso denominado “implantación” y se lo encuentra hacia el séptimo día de vida cuando pasaron 21 días desde la FUM. Proceso de la primera semana de desarrollo Migración: Es el traslado del embrión desde el lugar de fecundación (ampolla de la trompa) hasta el lugar de implantación (cuerpo del útero). Este traslado dura tres días por lo cual el embrión parte como huevo o cigota para llegar como mórula. El traslado se produce por dos mecanismos: ✓ Barrido ciliar: por parte de las células de la trompa Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 ✓ Contracciones lentas y sostenidas de tipo peristáltico de la musculatura lisa de la trompa. Segmentación: Son las divisiones celulares que ocurren sin previo aumento del volumen celular lo que ocasiona que durante la primera semana de desarrollo no exista crecimiento del embrión. Esto ocurre por que las divisiones son de tipo mitóticas, carecen del periodo G1 de la interfase. Se necesitan 4 divisiones para pasar de cigoto a mórula y 2 de mórula a blastocisto Implantación: Es la anidación del embrión a nivel de la mucosa del útero llamado endometrio. Sus características son: • comienza a fines de la primera semana cuando se pierde la membrana pelúcida, a nivel del polo embrionario (polo que tiene una capa de células adheridas). La membrana pelúcida tiene una sobrevida de 6 o7 días, tras los cuales será degradada por encimas segregadas por el trofoblasto. • La implantación se realiza a nivel de la porción postero-superior (más frecuente) o anterosuperior o fondo de saco uterino. • La liberación se produce por la liberación de enzimas proteolíticas por parte del trofoblasto más aun cuando ha alcanzado la capa maciza endometrial. Nutrición: Es de tipo embriotrófica, es decir que se hace a partir de nutrientes propios del embrión, sin embargo estos nutrientes son escasos, por ello para nutrirse necesita de aportes secretorios derivados de las células de la trompa y las glándulas del útero por difusión (glucógeno, lípidos, glucosaminoglicanos, etc.). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 SEGUNDA SEMANA DE DESARROLLO A la segunda semana de desarrollo se la llama del disco germinativo bilaminar, ya que durante ella el embrioblasto se divide en dos: 1) epiblasto: es una capa de células cilíndricas de ubicación dorsal en el disco embrionario cuyas células se dividen mucho de tal forma que originan: amnioblastos (segunda semana) mesodermo extraembrionario (segunda semana) ectodermo (tercer semana) mesodermo intraembrionario (tercer semana) endodermo (tercer semana) 2) hipoblasto: dichas células se dividen menos que las del epiblasto y sólo originarán a la membrana exocelómica de Heuser. Por sus partes anexas en el embrión se encuentran 2 cavidades que son: 1- saco vitelino primario o primitivo o cavidad exocelómica de Heuser: es una cavidad de ubicación ventral al disco embrionario cuyo techo está formado por el hipoblasto y su piso por una capa de células planas derivadas de él, llamada membrana exocelómica de Heuser 2- cavidad amniótica o amnios: es una cavidad de ubicación dorsal al disco embrionario que evolutivamente se divide en dos: a) amnios inicial o primitivo: presenta un piso formado por el epiblasto y un techo formado por el CTB Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 b) amnios definitivo: su piso es el epiblasto y su techo está formado por células planas derivadas de él llamadas amnioblastos Finalmente el trofoblasto de la segunda semana también se divide en 2: 1- citotrofoblastos o trofoblasto celular (CTB): es una capa de células cúbicas, uninucleadas y de límites intercelulares netos, ubicada contra el embrión y sus cavidades. Sus células se dividen y se fusionan hacia el exterior celular originando al STB 2- sinciciotrofoblasto (STB): es una masa multinucleada de límites intercelulares indefinidos ubicada contra el endometrio materno y originada por la fusión de las células del CTB. Sus células no se dividen (Go). El STB al MET presenta: muchos núcleos, Golgi, lisosomas, RER, REL y mitocondrias con ambas crestas. Sin embargo el STB cumple numerosas funciones: sintetiza enzimas para la implantación (tripsina, hialuronidasa) sintetiza hormonas lipídicas (estrógenos y progesterona) y proteicas (GCH: gonadotrofina coriónica humana) Formación del mesodermo extraembrionario: Se forma por la proliferación de células del epiblasto, que originan células estrelladas que ocupan el espacio entre el trofoblasto que está por fuera y el embrión por dentro. Apenas se Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 forman, aparecerán lagunas de líquido que al confluir formarán una gran cavidad llamada celoma extraembrionario o cavidad coriónica. Así el embrión y sus cavidades quedarán flotando en esta tercera gran cavidad pero no totalmente libre ya que está unido al trofoblasto por el pedículo de fijación que durante esta semana se inserta a nivel del amnios. Mesodermo embrionario Queda reducido a dos hojas que son: 1- hoja visceral o esplacnopleural: reviste por fuera al saco vitelino 2- hoja parietal o somatopleural: reviste por dentro al CTB y al amnios Se denomina corion o saco coriónico a las estructuras de sostén y protección para el embrión. Está formado por una cavidad que es la cavidad coriónica y por una pared trofomesodérmica formada de adentro hacia fuera por 3 capas que son: hoja parietal del mesodermo extraembrionario CTB STB Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Regulación hormonal del embarazo: Hacia el día 11 el STB sintetiza la GCH, esta tiene efectos similares a los de la hormona luteinizante (LH). Así vertido hacia la sangre materna llegará hasta el ovario donde estimulará el desarrollo del cuerpo lúteo o amarillo. Este segregará progesterona (evitará la menstruación). Así es que la GCH sirve para mantener el embarazo. Esta hormona además sirve para diagnosticar embarazo si se la mide en: ➢ sangre: a la segunda semana del embrión, es decir, cuando pasaron 4 desde la FUM ➢ orina: 2 semanas después de la primera falta menstrual, es decir, cuando pasaron 6 desde la FUM y 4 semana de vida del embrión Nutrición durante la segunda semana Es de tipo histo-hemotrofa a) a principio de la segunda semana es histotrofa, esto se debe a que el embrión entra hacia el día 8 en reacción decidual, esto consiste en un acúmulo de glucógeno en las células (células deciduales) y un acúmulo de líquido en el estroma intercelular. Así el endometrio se hace muy nutritivo y la destrucción de sus células deciduales proveen los nutrientes necesarios para el embrión b) a fines de la segunda semana (día 13) la nutrición es hemotrofa, ya que en el STB aparecen las lagunas de sangre materna, que formarán una red sinuosa detectable. Por la aparición de las lagunas en la segunda semana se la llama periodo lacunar del embarazo y es allí cuando se establece la circulación materno embriofetal primitiva. Recordar que las vellosidades primarias (epiteliales) aparecen el día 13. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 TERCER SEMANA DE DESARROLLO Se llama semana del disco germinativo trilaminar ya que durante ella aparecerán las tres hojas embrionarias típicas que son: ectodermo mesodermo intraembrionario endodermo Formación del mesodermo intraembrionario: Durante la segunda semana el embrión visto de perfil era plano y bilaminar pero visto de arriba (vista dorsal) era circular. Sin embargo durante la tercera semana de perfil sigue siendo plano pero se hace trilaminar y desde arriba adquiere forma de pera (periforme), esto ocurre por dos mecanismos: inicialmente crece en sentido longitudinal o cefalocaudal haciéndose ovalado posteriormente en su extremo cefálico se ensancha adquiriendo forma de pera. Una vez que se hizo periforme, aparecerá en su extremo caudal la línea primitiva que aparece en el epiblasto (es dorsal y caudal) y progresa en sentido caudocefálico hasta detenerse en una elevación llamada nódulo de Hensen en cuyo centro aparece una depresión llamada fosita primitiva. Todas estas estructuras son esenciales para el desarrollo durante la tercera semana. El epiblasto en la tercera semana se invaginará por la fosa primitiva y por la línea primitiva. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Si lo hace por la fosa originará a la notocorda, mientras que si lo hace por la línea originará al mesodermo intraembrionario. A esta formación del mesodermo intraembrionario se la llama gastrulación y este proceso puede ser definido de tres maneras: formación del mesodermo intraembrionario pasaje del disco bilaminar a trilaminar invaginación de células epiblásticas en la línea primitiva Así, el mesodermo intraembrionario formado en la línea primitiva migra e invade a todo el embrión haciéndolo trilaminar menos en dos sectores: lamina procordal: es una zona de íntima unión ectoendodérmica cefálica que se origina a fines de la segunda semana, se desarrolla durante la tercera y en la cuarta formará la membrana bucofaríngea lámina cloacal: es un área de íntima unión ectoendodérmica caudal que se forma durante la tercera semana y en la cuarta originará a la membrana cloacal Luego de migrar el mesodermo intraembrionario se diferenciará de una manera diferente según el área en que se considere, así: A- a nivel cefálico: el mesodermo se diferenciara en 2: área cardiogénica: es un área de localización periférica que originará a las estructuras del aparato cardiocirculatorio mesodermo branquial: es un área circular de localización central que originará los arcos branquiales que son estructuras muy importantes en el desarrollo de las estructuras osteomusculares de cabeza y cuello B- a nivel notocordal: el mesodermo se diferencia en 3: mesodermo paraxil o paracordal: está a cada lado de la notocorda. Este se fragmenta en bloques denominados somitas que rodeando a la notocorda formarán las vértebras, luego la dermis dorsal y finalmente las estructuras osteomusculares del cuello para abajo mesodermo intermedio: no se fragmenta ni se cavita. Forma un cordón longitudinal llamado gononefrótomo porque origina a las estructuras del aparato génito-urinario Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 mesodermo lateral: se cavita formando al celoma intraembrionario, cavidad conectada con el celoma extraembrionario a nivel de los bordes laterales del embrión. Está revestido por una hoja parietal y otra visceral, que originará a las membranas serosas de las cavidades corporales (pleura, pericardio, peritoneo). Por su parte la hoja visceral presentará nidos de células llamados angioblastos que originarán a los primeros vasos sanguíneos intraembrionarios. Finalmente la hoja parietal formará parte de las paredes laterales y ventrales del cuerpo C- a nivel caudal: el mesodermo permanece indiferenciado Formación de la notocorda: Se originará por la migración de células epiblásticas a nivel de la fosa primitiva. Estas células migran en sentido caudocefálico desde el nódulo de Hensen hasta la lámina procordal formando un cordón macizo extendido entre ambos. Los límites de la notocorda son: 1- a nivel cefálico: lámina procordal mesodermo branquial área cardiogénica 2- a nivel caudal nódulo de Hensen fosa primitiva línea primitiva lámina cloacal 3- a nivel lateral mesodermo paraxil mesodermo intermedio mesodermo lateral celoma extraembrionario 4- a nivel dorsal: ectodermo cavidad amniótica 5- a nivelo ventral: endodermo saco vitelino Evolución de la notocorda: Durante la formación pasa por 3 estadíos que son: notocorda primitiva: se llama proceso cefálico o proceso notocordal, la cual es hueca conducto neuroentérico: se forma al desprenderse la porción ventral del nódulo de Hensen y el endodermo subyacente. Es un conducto que comunicará transitoriamente al amnios con el saco vitelino permitiendo el pasaje de nutrientes y de sustancias Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 notocorda definitiva: se forma a partir de la porción dorsal del conducto notocordal o proceso cefálico que es una estructura maciza de consistencia cartilaginosa que funcionará como un esqueleto axial primario para el embrión. Además, la función es inducir al desarrollo del sistema nervioso central. Finalmente la notocorda involucionará aunque pueden quedar vestigios embrionarios de la columna lumbar donde formará el núcleo pulposo del disco intervertebral Sistemas que se desarrollan en la tercera semana: sistema nervioso: en esta semana la notocorda induce a las células epiblásticas que la cubren dorsalmente a que aumenten de tamaño formando un engrosamiento llamado placa neural. Luego en las células de la placa se afinarán en la punta (forma de cuña). Entonces la placa se incurvará y se formará el surco neural y los pliegues neurales. Aparato cardiovascular: los primeros vasos sanguíneos se formarán a partir de la hoja visceral o esplácnica del celoma intraembrionario (mesodermo lateral). Estos vasos formarán un plexo en herradura a nivel del área cardiogénica ubicada en el extremo cefálico del embrión. Cavidades anexas al embrión amnios: es más grande que en la segunda semana y sigue revestido por amnioblastos en su techo, sin embargo en su piso ahora lo reviste el ectodermo saco vitelino: durante la tercera semana el saco vitelino primario de la segunda semana se estrangula haciéndose más pequeño y origina el saco vitelino secundario o definitivo, el cual está revestido inicialmente por hipoblasto en forma total. Sin embargo luego quedará revestido totalmente por endodermo (tanto en su piso como en su techo). Durante el pasaje de saco vitelino primitivo a definitivo a veces quedan quistes que se llaman quistes exocelómicos. Estos están revestidos por la membrana de Heuser. El saco vitelino secundario presentará un divertículo o evaginación dorsocaudal llamado Alantoides. Esta se meterá dentro del pedículo de fijación que en la tercera semana se inserta entre el amnios y el saco vitelino. Dentro de este pedículo la alantoides servirá de eje para la formación de los vasos sanguíneos umbilicales o alantoideos. Luego la alantoides se cerrara (se oblitera) y formará el uraco o ligamento umbilical. Trofoblasto: Durante la tercera semana se forman en él, la coraza citotrofoblástica externa y las vellosidades secundarias y terciarias. a) coraza citotrofoblástica externa: es una envoltura de CTB que rodea periféricamente al STB frenando así definitivamente la implantación. b) Vellosidades trofoblásticas: Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 1- primarias o epiteliales: se las llama también trofoblásticas ya que presentan un eje o núcleo central de CTB y una cubierta periférica de STB. Aparecen en la segunda semana (día 13). 2- secundarias o epiteliales conectivas: aparecen en la tercera semana y se las llama trofomesodérmicas porque presentan un núcleo central de mesodermo extraembrionario (originado a partir de la hoja parietal) rodeado por CTB y STB 3- terciarias o epiteliales conectivas vascularizadas: aparecen en la tercera semana y se las llama trofomesodérmicas vascularizadas porque por dentro del mesodermo extraembrionario, aparecerán vasos sanguíneos. Estos vasos se originan de nidos de angioblastos y se los llama lagunas de Wolf y Pander Nutrición durante la tercera semana: Es de tipo hemotrofa ya que en ella se establece la circulación uteroplacentaria definitiva. inicialmente crecen primeros los vasos sanguíneos extraembrionarios (mesodermo lateral, hoja parietal. Vellosidades terciarias) luego nacerán los primeros vasos sanguíneos intraembrionarios (mesodermo intraembrionario, hoja visceral. Celoma intraembrionario) finalmente hacia el día 21 los vasos intra y extraembrionario se pondrán en contacto. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 DERIVADOS DE LAS HOJAS EMBRIONARIAS Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 CUARTA SEMSANA DE DESARROLLO Durante ella: el embrión crece en sentido transversal y longitudinal cambia su forma haciéndose cilíndrico las 3 hojas germinativas dan origen a tejidos y órganos específicos prosigue el desarrollo de los aparatos cardiovascular y nervioso comienza el desarrollo de los demás órganos 1) crecimiento del embrión: se produce de 2 maneras: a) crecimiento cefalocaudal o longitudinal: es ocasionado por el desarrollo del sistema nervioso central b) crecimiento lateral o transversal: se debe a la expansión de los somitas. Los somitas Son bloques de mesodermo paraxil que: aparecen el día 20 los primeros son los somitas cefálicas occipitales a partir de ahí aparecerán 3 pares por día en sentido cefalocaudal, lo que me permite calcular la edad del embrión - el embrión tiene 3 pares de somitas (6) en el día 20 - el día 21 tiene 12 somitas (6 pares) - el día 22 tiene 18 somitas (9 pares) - el día 23 tiene 24 somitas (12 pares). Etc. Se diferencian en 3 partes: dermatoma: originará la dermis dorsal miotoma: originará a los tejidos musculares estriados esqueléticos del cuello para abajo esclerotoma: originará las vértebras 2) cilindrización o delimitación del embrión: Durante la cuarta semana los plegamientos cefalocaudal o longitudinal y transversal o lateral ocasionarán un crecimiento diferencial entre la periferia y el centro del embrión. Así se producirá la cilindrización del mismo, hecho que provocará 2 efectos: a) el embrión quedará totalmente rodeado por el amnios, menos a nivel ventral que es donde saldrá el cordón umbilical. Así el amnios al rodear el embrión podrá cumplir para el mismo funciones de protección, amortiguación de golpes, etc b) quedará atrapado parcialmente en el saco vitelino definitivo el cual constituirá el intestino primitivo, cuyo sector central (el intestino medio) quedará unido a restos Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 del saco vitelino por un conducto llamado conducto ónfalo-mesentérico o vitelino (conecta intestino medio con saco vitelino residual) 3) derivados de las hojas primitivas: Durante la cuarta semana el ectodermo generado en la tercera semana se divide en 2: ectodermo neural ectodermo superficial Estos 2, junto con el mesodermo intraembrionario y el endodermo darán lugar a tejidos y órganos específicos: Ectodermo neural: tejido nervioso, SNC y SNP, mucosa pituitaria, corpúsculos gustativos, ojo (retina y músculo ciliar), oído (parte sensorial), neurohipófisis, glándula pineal, médula suprarrenal, tiroides (células C), aparato digestivo (células gastroenteroendocrinas) Ectodermo superficial: tejido epitelial, ojo (cristalino, córnea-epitelio anterior), oído (interno y CAE), adenohipófisis, epitelio de aparato digestivo (esmalte dentario, glándula parótida, labios, encías, paladar, conducto anal), epitelio de (vestíbulo nasal, meato urinario, introito vaginal, glándula mamaria, fosa navicular y penéana), epidermis, pelos, uñas Mesodermo intraembrionario: tejido conectivo, muscular, linfático, óseo, cartilaginoso, sanguíneo, adiposo. Ojo (músculos extrínsecos, iris, córnea, esclerótica), oído (martillo, yunque, estribo, pabellón auricular), corteza suprarrenal, aparato digestivo (cemento y dentina dentaria, tejido conectivos y musculares, peritoneo), aparato respiratorio (cartílagos nasales y laríngeos, tejidos conectivo y muscular) aparato urinario (riñones, uréteres y tejido conectivo y muscular de vejiga y uretra), aparato genital (gónadas, trompas uterinas, útero, vagina, vías espermáticas), sistema hematopoyético (bazo, ganglios linfáticos, sangre, médula ósea). Además de huesos, cartílagos, músculos estriados del esqueleto, dermis, corazón y vasos sanguíneos Endodermo: tejido epitelial, oído (medio, trompa de Eustaquio y revestimiento interno de la membrana del tímpano), tiroides (células foliculares), paratiroides, islotes de Langerhans, epitelio de (glándulas submaxilar, sublingual, hígado, páncreas, esófago, estómago, intestino delgado, grueso y conducto anal), aparato respiratorio (rinofaringe, laringe, tráquea, pulmón), vagina (epitelio de los 2/3 inferiores), timo. 4) desarrollo de órganos, aparatos y sistemas a) sistema nervioso: durante la cuarta semana los pliegues neurales se acercan y se fusionan dorsalmente, formando el tubo neural. Inicialmente este tubo estará abierto y comunicado con el amnios mediante los neuroporos anterior y posterior. Estos se cierran durante la cuarta semana (el anterior el día 25 y el posterior el día Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 27) quedando un tubo cerrado que su extremo cefálico se dilatará, formando 3 vesículas: prosencéfalo: es la más cefálica y se lo llama encéfalo anterior mesencéfalo: se lo llama encéfalo medio romboencéfalo: es el más caudal y se lo llama encéfalo posterior El extremo caudal del tubo neural queda sin dilatar y constituye el esbozo medular. b) aparato cardiovascular: durante la cuarta semana, las 2 ramas laterales del plexo en herradura, a causa de la cilindrización, se acercan y se fusionan dorsalmente, formando un tubo cardíaco único que durante la cuarta semana tendrá sus cavidades aún indivisas (unidas). Este tubo tiene 4 sectores que desde el extremo cefálico o arterial al caudal o venoso son: tronco arterioso del bulbo cardiaco ventrículo primitivo aurícula común seno venoso c) aparato digestivo: a causa de la cilindrización, el techo del saco vitelino secundario quedará atrapado parcialmente y constituirá el intestino primitivo que tiene 4 segmentos, los cuales en sentido cefalocaudal son: intestino faríngeo intestino anterior intestino medio intestino posterior d) aparato genital: durante la cuarta semana está en un período indiferenciado. Así, no es posible saber el sexo del embrión y las gónadas se verán como crestas indiferenciadas relacionadas con el mesodermo intermedio (gononefrótomo) y los genitales externos se verán como eminencias indiferenciadas a nivel del ectodermo superficial e) aparato urinario: a principios de la cuarta semana aparece el primer sistema renal llamado pronefros, ya que a fines de esta semana involuciona. Mientras esto ocurre comienza a aparecer el segundo sistema renal llamado mesonefros f) aparato respiratorio: aparecerá como un brote laringe-traqueal en la unión entre el intestino faríngeo y anterior. El diafragma se origina del septum transverso g) ojo: aparece la placoda óptica a nivel del ectodermo superficial (prosencéfalo) h) oído: aparece la placoda ótica o auditiva a nivel del ectodermo superficial (romboencéfalo) i) el hígado y el páncreas aparecen como brotes hepatopancreáticos en el límite entre el intestino anterior y medio j) la boca primitiva (ectomodeo) nace del ectodermo superficial. En el fondo del ectomodeo está la membrana bucofaríngea, que es una estructura ectoendodérmica derivada de la lámina procordal. Separa al ectomodeo del intestino faríngeo y se rompe durante la cuarta semana k) el ano primitivo (proctodeo) nace del ectodermo superficial. En el fondo del proctodeo está la membrana cloacal, que deriva de la lámina cloacal, es ecto- Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 endodérmica y separa al proctodeo del intestino posterior. Durante la cuarta semana un tabique llamado urorrectal se divide en una membrana anal situada por detrás (se rompe en la octava semana) y otra membrana urogenital situada por delante (se romperá en la décima) 5) nutrición: es hemotrofa hasta el parto Placenta Es un órgano de constitución mixta (materno embriofetal) programado para subsistir 9 meses durante los cuales cumple para el embrión funciones de hígado, riñón, intestino, glándulas, etc. La placenta humana es hemocoreal (formada por sangre materna que baña las vellosidades del corion del embrión). La sangre materna está separada de la fetal por la membrana placentaria. Constitución de la placenta definitiva Está formada por un componente fetal, otro materno y uno intermedio entre ambos. 1) componente fetal: se lo denomina placa coriónica y está formada por: • amnios • corion (mesodermo extraembrionario, CTB, STB) El amnios y el corion forman la membrana amniocoriónica al desaparecer entre ellos el espacio amniocoriónico. 2) componente materno: se lo llama placa basal y está formado por la asociación de: • decidua basal: es la porción de endometrio vecina al corion frondoso del polo embrionario del embrión • vellosidades de anclaje: está formado por CTB y STB 3) componente intermedio: es el espacio intervelloso formado por el agrandamiento de las lagunas de STB, es decir que si se establece una secuencia cronológica del desarrollo de estas estructuras la misma sería: • lagunas de STB • sangre materna • espacios intervellosos Funciones de la placenta • • a) b) c) • metabólicas: eliminación de sustancias tóxicas endocrinas: secreta hormonas (por STB): gonadotrofina coriónica: a partir del día 11 somatotrofina coriónica: a partir de la séptima semana estrógenos y progesterona: a partir de la séptima semana intercambio de nutrientes: a través de la membrana placentaria. Capas: Placenta inmadura o inicial (de madre a feto): STB, CTB, mesodermo extraembrionario, membrana basal, endotelio capilar continuo Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Placenta madura o a término: desaparece el CTB y el mesodermo extraembrionario. Formada por: STB (en contacto con la sangre materna, la cual circula por espacios revestidos por STB) y endotelio capilar (en contacto con la sangre fetal, la cual circula por los vasos sanguíneos de la vellosidad terciaria) • pasaje de nutrientes y sustancias: Placenta a término Es discoide, de 15-25 cm de diámetro, 3 cm de espesor y pesa 500/600 gramos. Secuencia de sucesos al final del embarazo: • ruptura de membranas: es la ruptura del amnios y la salida del líquido amniótico • parto: salida del feto por contracciones de la musculatura lisa uterina estimulada por la hormona oxitocina • alumbramiento: salida de la placenta, que ocurre después del parto cuando la misma se desprende a nivel de su porción esponjosa. Presenta del lado materno de 15-20 cotiledones • loquios: son los días posteriores al parto y al alumbramiento durante los cuales la mujer elimina restos placentarios, etc. CORDON UMBILICAL Al nacimiento tiene 2 cm de diámetro y 50/60 cm de longitud. Es de aspecto tortuoso. En condiciones normales se encuentran 2 arterias y una vena umbilical Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 PIEL La epidermis proviene del ectodermo superficial (epitelio estratificado plano queratinizado) La dermis proviene del mesodermo subyacente (tejido conectivo fibroso), descansa sobre un tejido conectivo laxo denominado tejido subcutáneo. EPIDERMIS La dermis deriva del ectodermo superficial, constituido al principio por un epitelio simple cúbico. A fines de la quinta semana se agrega sobre su superficie externa una segunda capa de células aplanadas, conocida con el nombre de peridermo o epitriquio. La capa de células cúbicas pronto inicia una activa proliferación y se convierte en un epitelio plano estratificado, con los distintos estratos. El peridermo, igual que el estrato córneo se queratinizan, degeneran y se desprenden de la epidermis alrededor del quinto mes. Ello ocurre debido a que los pelos comienzan a salir a la superficie y al no poder atravesarlos, lo empujan y despegan. El peridermo + secreciones de las glándulas sebáceas + células del estrato córneo forman la vermis caseosa o unto sebáceo (protege del líquido amniótico). De la cresta neural provienen los melanoblastos (ubicados entre la epidermis y la dermis), los cuales emiten prolongaciones citoplasmáticas. Los melanoblastos adquieren el nombre de melanocitos cuando comienzan a elaborar melanina. En los individuos de raza blanca la melanina inicia su síntesis luego del nacimiento, no así en los de raza negra en quienes el pigmento aparece en la vida prenatal. DERMIS Se forma a partir del mesodermo subyacente al ectodermo superficial, según el sector del cuerpo deriva de los arcos branquiales, de los dermatomas de los somitas o de la hoja parietal de los mesodermos laterales. Cuando este mesodermo desarrolla fibroblastos y fibras intersticiales (primero colágenas y luego elásticas) se convierte en el tejido conectivo fibroso que caracteriza a la dermis. A partir del cuarto mes, células pertenecientes al estrato germinativo proliferan en dirección de la dermis y generan los denominados rebordes epidérmicos, con lo cual quedan constituidas las papilas dérmicas. El tejido conectivo de estas últimas desarrolla abundantes capilares sanguíneos y es invadido por terminaciones nerviosas sensitivas (receptores de tacto, presión, temperatura) las cuales quedan encapsuladas. Por su parte los receptores de dolor no se encapsulan. PELOS Comienzan a desarrollarse a partir del tercer mes, bajo la forma de cordones macizos que nacen en la capa germinativa de la epidermis y crecen en el espesor de la dermis. Aparecen primero en los sectores correspondientes a las cejas, pestañas, labios y cuero cabelludo, extendiéndose luego al resto de la superficie corporal. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Los extremos terminales (bulbos pilosos) tienen forma de copa invertida y presentan la papila pilosa. Las células ubicadas en la parte central de los cordones macizos se queratinizan. Quedan convertidas en los tallos de los pelos, los cuales emergen a la superficie cutánea (quinto mes). Las células que circundan a los tallos se estratifican hasta componer las paredes de los folículos pilosos (vaina radicular interna y externa). Al principio los pelos forman un bello delicado que se conoce con el nombre de lanugo, el cual se desprende a partir del octavo mes y se incorpora a la vermis caseosa. El músculo erector del pelo (diferenciado del mesodermo) se extiende desde la pared folicular hasta una de las papilas dérmicas vecinas. Lanuzo: bello delicado que se desprende a partir del octavo mes y se incorpora al vermis caseosa. Estos son reemplazados por otros más gruesos GLÁNDULAS SEBACEAS Se desarrollan a partir del ectodermo en el cuello de los folículos. Los primeros esbozos aparecen en el transcurso del cuarto mes. Su secreción (sebo) forma parte de la vermis caseosa. GLÁNDULAS SUDORÍPARAS Comienzan a desarrollarse en el tercer mes a partir de la epidermis como esbozos macizos que crecen hacia la dermis. La parte distal forma la porción secretora de la glándula, la parte proximal el conducto excretor. La luz glandular aparece como consecuencia de la muerte de las células ubicadas en el eje del cordón. Las células de la periferia se convierten en células secretoras y en células mioepiteliales contráctiles. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 UÑAS Los esbozos de las uñas comienzan a desarrollarse a fines del tercer mes como engrosamiento epidérmicos en la punta de los dedos. Posteriormente, estos esbozos se desplazan hacia el lado dorsal. Tales engrosamientos (campos ungueales) quedan rodeados por proliferaciones que se conocen con el nombre de pliegues ungueales. La placa ungueal o uña propiamente dicha se generan a partir de las células ubicadas en el fondo del pliegue ungueal proximal. Inicialmente las uñas se cubren con una capa de peridermo, que aquí se denomina eponiquio, excepto en el reborde del pliegue ungueal proximal, donde se convierte en la cutícula, el resto degenera. GLÁNDULAS MAMARIAS Los primeros esbozos aparecen en la quinta semana, están formados por engrosamientos epiteliales ectodérmicos llamados rebordes mamarios, en la pared anterior del tronco (desde la axila hasta las futuras regiones inguinales). Luego estos rebordes desaparecen excepto en algunas partes de la región pectoral. Allí el epitelio ectodérmico engrosado continúa proliferando y desarrolla unos 15 a 25 cordones macizos, los cuales crecen hacia el mesodermo subyacente y se ramifican. Cada cordón ramificado forma el esbozo del conducto galactóforo. El mesodermo que queda entre los cordones genera el tejido conectivo y luego la grasa de la glándula. A nivel del primitivo engrosamiento se forma la desembocadura independiente de los conductos galactóforos. En la época cercana al nacimiento el mesodermo prolifera para generar el pezón y la areola (a este nivel la piel es más pigmentada) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Sistema nervioso Comienza su desarrollo a partir de la 3 semana bajo inducción notocordal a partir del ectodermo dorsal de la notocorda. 3 Semana: se observa la placa neural, luego al surco y los pliegues neurales. 4 Semana: en ella se ve el tubo neural (revestido por epitelio pseudo estratificado) de allí migran células para el desarrollo de los ciclos celulares. Los neuroporos anterior y posterior (que se cierran el 25 y 27) y crestas neurales (que son engrosamientos dorsales del tubo neural). Así, queda un tubo cerrado, por dentro del cual circula líquido amniótico, que luego será reemplazado por LCR. Al cerrarse los neuroporos el extremo cefálico del tubo neural se dilata y forma tres vesículas que son: Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • Prosencéfalo o encéfalo anterior • Mesencéfalo o encéfalo medio • Romboencéfalo o encéfalo posterior El extremo caudal del tubo neural queda sin dilatar y constituye el esbozo medular, además durante la 4º semana aparecen dos pliegues. • Cefálico: se encuentra entre el mesencéfalo romboencéfalo. • Cervical: se encuentra entre el rombo encéfalo y el esbozo medular. Ambos son de vértice dorsal. Quinta semana (estadío de 5 vesículas) Prosencéfalo da origen a: • Telencéfalo • Diencéfalo El romboencéfalo se divide en dos vesículas • Metencéfalo • Mielencéfalo En cambio en mesencéfalo no se divide, así se constituyen las 5 vesículas, además aparece un nuevo pliegue de vértice ventral que es el póntico. Entonces durante la 5ª semana aparecen tres pliegues donde todos están ubicados vesículas cuyos nombres comienzan con la letra M ➢ Entre mesencéfalo y metencéfalo (pliegue cefálico) ➢ Entre el metencéfalo y mielencéfalo (pliegue póntico) ➢ Entre el mielencéfalo y esbozo medular (pliegue cervical) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Crestas neurales Son estructuras neuro-ectodérmicas originadas a cada lado del tubo neural. Estas daran origen a: • ganglios nerviosos, sus células neuronales y neurogliales, es decir, simpatocitos y feocromocitos • nervios periféricos, su célula de Schawnm • células de la glándula suprarrenal, simpatocitos y feocromocitos • células C o parafoliculares de la glándula tiroides • células neumoendócrinas del aparato respiratorio • células enteroendócrinas del aparato digestivo • leptomeninges o meninges delgadas (piamadre y aracnoides) Ciclos celulares Son ciclos de crecimiento y diferenciación que originan a las futuras células nerviosas. Comienzan a darse durante la cuarta semana y cronológicamente son: 1) Ciclos de los Neuroblastos: originan a las futuras células nerviosas o sea a las neuronas. Son la primer oleada 2) Ciclos de los Glioblastos: originan a las futuras neuroglias. Son la segunda oleada 3) Ciclos del glioepitelio: originan al glioepitelio ependimario. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Estos ciclos forman tres capas concéntricas que se ven mejor en un corte transversal del esbozo medular, estas capas son: - Capa germinal: en ella se dan los tres ciclos (más interna) - Capa del manto: futura sustancia gris - Capa marginal: futura sustancia blanca Luego de formarse en la capa germinal: - Las neuronas migran a las del manto - Las neuroglias migran tanto a la del manto como a la marginal - El glioepitelio no migra quedándose en la capa germinal para revestir como epitelio ependimario. Al principio los neuroblastos son apolares, luego se convierten en bipolares, más tarde en unipolares y finalmente en neuronas multipolares características del SNC del adulto. También los glioblastos se diferencian en astroblastos y oligodendroblastos, antecesores de los astrocitos (protoplasmáticos y fibrosos) y oligodendrocitos (perineuronal e interfasciculares). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Al migrar las neuronas y neuroglias modifican a la capa del manto formando las placas que son: - Basales o ventriculares: formarán las astas anteriores o motoras. - Alares o dorsales: formarán las astas posteriores o sensitivas - Laterales: formarán las astas laterovegetativas (estas astas están formadas por las placas basales que dan origen a las astas, sus paredes dorsal y ventral adquieren nombre de “placa de techo” y “placa de piso”. - placas de techo intervienen en la formación de los plexos coroideos (estructuras encargadas de producir líquido céfalo raquídeo) y la placa de techo y la placa de piso no formará ninguna célula nerviosa. Derivados de las vesículas cerebrales. TELENCÉFALO: origina: 1) Hemisferios cerebrales: comienzan a desarrollarse a partir de la semana 5. Hacia la mitad del segundo mes la porción basal de los hemisferios comienza a crecer y sobresalir hacia el interior del ventrículo lateral y también en el piso del agujero de Monro. Está región de crecimiento rápido tiene un aspecto estriado (cuerpo estriado) 2) Ventrículos laterales (1 y 2 que se comunican con el tercer ventrículo a través de los agujeros de Monro Tan pronto como se constituye la sustancia gris que recubre la superficie de los hemisferios adquieren el nombre de corteza cerebral (palio) en la que se distinguen los sectores: - Arquipacio o paleopalio: 1ª corteza en aparecer - Neopalio: 2ª corteza en aparecer y última. DIENCÉFALO: origina: 1) Tálamo e hipotálamo: deriva de las placas alares 2) Epitálamo: la glándula pineal deriva de la placa del techo 3) Subtálamo 4) Retina 5) Hipófisis: se desarrolla en 2 partes: ➢ Evaginación ectodérmica del ectomodeo, inmediatamente por delante de la membrana bucofaríngea (bolsa de Rathke: origina la adenohipófisis) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 ➢ Una prolongación del diencéfalo hacia abajo, el infundíbulo (origina la neurohipófisis) 6) 3º ventrículo MESENCÉFALO: origina: 1) Pedúnculos cerebrales, Tubérculos cuadrigéminos 2) acueducto de Silvio (cavidad que queda reducida o un conducto que comunica al tercer ventrículo con el cuarto) METENCÉFALO: origina: 1) Protuberancia 2) Cerebelo: actúa como centro de coordinación para la postura y el movimiento 3) Techo del cuarto ventrículo Está constituido por: placas basales: contiene 3 grupos de neuronas motoras: ➢ grupo eferente somático medial (VI) ➢ grupo eferente visceral especial (V, VII) ➢ grupo eferente visceral general (VII) La capa marginal origina los núcleos del puente placas alares: poseen 3 grupos de núcleos sensitivos ➢ grupo aferente somático lateral (V, VIII) ➢ grupo aferente visceral especial ➢ grupo aferente visceral general Cerebelo: las porciones dorsolaterales de las placas alares se curvan en sentido medial y forman los labios rómbicos. Como consecuencia de la profundización del pliegue protuberencial, los Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 labios rómbicos quedan comprimidos en dirección cefalocaudal y forman la placa cerebelosa (la porción medial forma el vermis y las laterales los hemisferios a partir de la semana 12). MIELENCÉFALO: origina: 1) bulbo raquídeo 2) Piso del cuarto ventrículo Se distingue con claridad las placas alares y basales separadas por un surco limitante. La placa basal (semejante a la medula espinal, contiene los núcleos motores. Estos se dividen en 3 grupos: ➢ Grupo medial o eferente somático ➢ Grupo intermedio o eferente visceral especial ➢ Grupo lateral o eferente visceral general ESBOZO MEDULAR: origina: 1) Médula espinal Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Al inicio la médula preserva la misma longitud que el canal raquídeo, pero luego la columna vertebral crece más rápidamente que la médula y ésta queda corta dentro del canal raquídeo que la contiene, los nervios emergentes (cola de caballo) forman la porción más caudal. Los engrosamientos cervical y lumbar de la médula se producen porque la muerte celular es menor en ese nivel. MENINGES Las paquimeninges (duramadre) dentro del ectodermo y mesodermo, en cambio las leptomeninges (aracnoides o piamadre) derivan del ectodermo (y de las células de la cuesta neural, como así también las células del mesodermo vecino al tubo que originaron a la duramadre) 1) Nervios: derivan del tubo o de la cresta neural 2) Terminaciones efectoras: derivan del tubo o de la neural (placa motora) 3) Ganglios; derivan de la cresta neural 4) Terminaciones receptoras: algunas derivan del tubo neural y otras de las placodas que son engrosamientos del ectodermo superficial. 5) Mielinización: comienza en el cuarto mes de vida intrauterina (algunas fibras motoras que descienden del encéfalo a la médula no comienzan hasta el primer año de vida), pero se completa recién después del nacimiento hasta los 2 años. 6) Células de Schwann: derivan del tubo y cresta neural. 7) Telocito: deriva del tubo y la cresta neural 8) Anficito: deriva del tubo y la cresta neural Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 9) Microglia: es una falsa glía que en realidad es un macrófago del tejido conectivo de origen mesodérmico que invade al sistema nervioso donde cumplirá funciones de defensa. Derivados de las crestas neurales (cromafines, melanocitos, odontoblastos, esqueleto cartilaginoso de los arcos branquiales, parafoliculares, piamadre y aracnoides). DESARROLLO DEL GLOBO OCULAR El ojo se desarrolla a partir de la 4ª semana como un engrosamiento del ectodermo neural a nivel del prosencéfalo ( a nivel del futuro diencéfalo), formando la placoda óptica. Esta crece y forma una evaginación llamada vesícula óptica, que en la 5ª semana se encuentra a nivel del diencéfalo. La vesícula óptica crece, se invagina y forma la Cúpula Óptica, la cual se acerca y se contacta con el ectodermo superficial e induce la formación del cristalino, ya que estimula a éste a que forme la placoda cristaliniana, la cual, luego se invaginará y formará la vesícula cristaliniana. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Origen de las distintas estructuras del ojo: A) Túnica externa: - Córnea: Deriva del ectodermo y del mesodermo, ya que su epitelio anterior deriva del ectodermo superficial y el resto de sus capas (lámina propia, estroma, membrana de Bowman), lo hacen del mesodermo. - Limbo Esclero-corneal: deriva del mesodermo - Esclerótica: deriva del mesodermo - Conjuntiva: su epitelio deriva del ectodermo superficial B) Túnica Media: - Iris: deriva del mesodermo Cuerpo ciliar: deriva del mesodermo Músculo ciliar: deriva del ectodermo neural Coroides: deriva del mesodermo C) Túnica Interna: - Nervio óptico: deriva del ectodermo neural - Retina sensible: deriva del ectodermo neural (las 10 capas) y de la cúpula óptica. Pero el epitelio pigmentario (1ª capa) lo hace de la hoja externa de la cúpula óptica. - Resto de las capas: (conos, bastones, células bipolares y ganglionares) derivan la hoja interna de la cúpula óptica. - En la unión entre la hoja interna y la hoja externa, hay una zona débil, a nivel de la cual se producen los desprendimientos de la retina. D) Otras estructuras: - Cristalino: deriva del ectodermo superficial - Músculos extrínsecos del ojo: derivan del mesodermo. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 DESARROLLO DEL OÍDO El desarrollo del oído está íntimamente relacionado al desarrollo de cabeza y cuello. Comienza durante la 4ª semana a partir de un engrosamiento del ectodermo superficial, denominado placoda ótica o auditiva. Esta se invaginará a nivel del romboencéfalo y formará la llamada vesícula auditiva. A partir de estas estructuras comienza así el desarrollo del oído. Origen de las estructuras del oído. Oído interno: se origina a partir del ectodermo superficial a partir de la vesícula auditiva al contactarse con el ectodermo neural del romboencéfalo. Así: El utrículo, el sáculo y la cóclea, derivan del ectodermo superficial. las células sensoriales del órgano de Corti y de los canales semicirculares derivan del ectodermo neural. Oído medio: el revestimiento epitelial de la caja del tímpano y de la trompa de Eustaquio deriva del endodermo de la 1ª bolsa faríngea. La cadena osicular (los huesecillos), se originan del mesodermo de los arcos branquiales. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Martillo y Yunque…………1º arco Estribo……………………..2º arco Oído Externo: El revestimiento epitelial del CAE (conducto auditivo externo) deriva del ectodermo superficial de la 1ª hendidura branquial (faríngea). los cartílagos del pabellón auricular derivan del mesodermo del 2º arco branquial la membrana del tímpano es ecto-endodérmica, ya que su revestimiento externo deriva del ectodermo superficial de la 1º hendidura branquial, mientras que su revestimiento interno deriva del endodermo de la 1º bolsa faríngea. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Embriología cardiovascular Comienza su desarrollo en la tercera semana a partir del mesodermo intraembrionario de la región cefálica (área cardiogénica). Tercera semana: el área cardiogénica forma un plexo en herradura en el extremo cefálico del embrión, además la hoja esplácnica (visceral) del mesodermo intraembrionario lateral, que rodea el celoma, origina los primeros vasos sanguíneos intraembrionarios a partir de nidos de angioblastos. En esta semana es caudal al septum transversum, ventral al celoma intraembrionario y cefálico a la lamina procordal. Cuarta semana: Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 A causa de la cilindrización que sufre el embrión las ramas laterales del plexo en herradura se fusionan y se forma el tubo cardiaco único el cual presenta las cavidades aun unidas (indivisas). Además del tubo cardiaco se genera dorsalmente las aortas dorsales, que en un periodo ulterior se conectan con el plexo en herradura, que formara el tubo cardiaco único, y entre ambas estructuras se establecen 6 pares de arcos aórticos. Componentes del tubo cardiaco Desde el extremo cefálico o arterial hasta el caudal o venoso presenta: • bulbo cardiaco • ventrículo primitivo • aurícula primitiva • seno venoso Bulbo cardiaco: se divide en tres porciones: • 1/3 distal o tronco arterioso: origina las porciones iniciales de las arterias aorta y pulmonar • 1/3 medio: origina las porciones lisas o infundibulares de ambos ventrículos • 1/3 proximal: origina la porción traveculada o carnosa o muscular del ventrículo derecho Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Ventrículo primitivo: origina la porción carnosa del ventrículo primitivo izquierdo. Entre el bulbo y el ventrículo primitivo se encuentra un surco que los separa y que dará origen al tabique interventricular muscular. Aurícula primitiva: se divide en: • derecha: porción lisa (deriva de la prolongación sinusal derecha, seno venoso) y porción traveculada (deriva de la orejuela derecha) • izquierda: porción lisa (deriva de las venas pulmonares primitivas) y porción traveculada (deriva de la orejuela izquierda de la aurícula común) Seno venoso: presenta una rama transversal y unas prolongaciones laterales derecha e izquierda siendo su comunicación con la aurícula común, a nivel medial cada prolongación lateral recibe sangre de tres venas: • vena umbilical: integra el cordón umbilical que trae la sangre de la placenta • vena vitelina: recibe sangre del saco vitelino y origina los sinusoides hepáticos • vena cardinal común: recibe sangre de la vena cardinal anterior y posterior que a la vez traen sangre de los extremos: cefálico (la anterior) y caudal (la posterior) A su vez se forman: * venas subcardinales: drenan a los riñones * venas cardinales: drenan los miembros inferiores * venas supracardinales: drenan a la pared del cuerpo, a través de las venas intercostales Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 a) Finalmente las anastomosis entre las cardinales anteriores forman la vena braquiocefálica izquierda. La vena cardinal común derecha y la porción proximal de la vena cardinal anterior derecha origina la vena cava superior b) La vena subcardinal derecha origina el segmento renal de la vena cava inferior c) Las vena subcardinal derecha origina junto con la cardinal posterior las venas ácigos d) La aorta torácica, deriva de la aorta dorsal izquierda e) La aorta abdominal, deriva de la fusión de las derechas e izquierdas Modificaciones del seno venoso A causa de que todavía los pulmones en el embrión están cerrados el circuito izquierdo va a trabajar con menos presión que el derecho y esto modificada al seno venoso de la siguiente manera: ➢ La prolongación lateral izquierda se hipertrofia, involucionando y quedará reducida a: vena oblicua de la aurícula izquierda y seno coronario ➢ En cambio la prolongación derecha hipertrofiara y originara a la vena cava inferior Estos cambios desplazaran la comunicación entre el seno venoso y la aurícula común hacia la derecha Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Formación del asa cardiaca Durante la cuarta semana son sólo intrapericárdicas. El bulbo cardiaco y el ventrículo primitivo quedando fuera de la cavidad el seno venoso y la aurícula primitiva. Sin embargo, durante la quinta semana la aurícula y el seno descienden por detrás, mientras los ventrículos descienden por delante. Así se forma el asa cardiaca que tiene forma de S, encontrándose todos sus componentes en la cavidad pericárdica. Tabicamientos del corazón Se producen durante el periodo embrionario y se consideran: • a) b) c) d) e) f) tabicamiento auricular: sigue la siguiente secuencia cronológica: septum primun (en dirección aurículo-ventricular) septum primun (orificio) almohadillas endocárdicas (superior e inferior) ostium secundum (son perforaciones del septum primun) septum secundum (se forma a la derecha del septum primun, no llega a cerrarse) agujero oval El ostium primun se cierra durante el periodo embrionario por la proliferación de las almohadillas endocárdicas. El ostium secundum se cierra durante el periodo embrionario por la proliferación del septum secundum. El agujero oval se cierra después del nacimiento. Antes de que se cierre la sangre fluye de derecha a izquierda, esto se denomina shunt, si persiste puede ocurrir por la acción de agentes teratógenos (el aparato cardiovascular es más susceptible en el periodo embrionario) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • tabicamiento del tronco arterioso Se produce porque durante la quinta semana en la porción cefálica del tronco aparecen dos rebordes, los rebordes troncales superior e inferior. Estos se fusionan y forman el tabique tronco conal, que tiene forma helicoidal (divide al tronco arterioso en el canal arterioso y un canal pulmonar) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • tabicamiento ventricular Se forma el tabique interventricular primario o muscular que nace de la pared del ventrículo primitivo y crece en dirección de las almohadillas endocárdicas Queda formado el agujero interventricular. Este se cierra por la proliferación del tabique tronco conal • Tabicamiento del canal auriculo-ventricular Se da por la proliferación de las almohadillas endocárdicas superior e inferior que crecen y se fusionan, dividiendo al canal en: derecho e izquierdo. Luego las almohadillas endocárdicas laterales originan: a) válvula tricúspide b) válvula mitral Recordar: Cavidades y grandes vasos Las venas cardinales (sistema venoso) Los arcos aórticos (sistema arterial) Arcos aórticos Son 6 pares de arcos mesodérmicos que constituyen el componente arterial de los arcos branquiales (cabeza y cuello). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • primer par: arteria maxilar interna • segundo par: arterias infrahioideas y del músculo del estribo (oido) • tercer par: origina la carótida primitiva, carótida externa y tercio proximal de la carótida interna (el tercio distal lo origina la aorta dorsal) • cuarto par: es diferente a la izquierda y a la derecha a) derecha: origina tercio proximal de la subclavia derecha, tercio distal lo origina la aorta dorsal) b) izquierda: origina el cayado de la aorta • quinto par: desaparece • sexto par: se llama arco pulmonar ya que origina la arteria pulmonar DESARROLLO DEL SISTEMA ARTERIAL. Las dos grandes arterias que salen del corazón se originan a partir del tronco arterioso (que corresponde al segmento intermedio del bulbo cardíaco). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 ARCOS AORTICOS. - Sexto par: se denomina ARCO PULMONAR porque se conectan con el tronco de la arteria pulmonar y se convierten en las arterias pulmonares derecha e izquierda. - Cuarto par: El izquierdo (más de la aorta izquierda) se convierte en el cayado de la aorta. El derecho se convierte en la arteria braquiocefálica y en la parte proximal de la arteria subclavia derecha (la que resta de la aorta dorsal). - Tercer par: dan origen a las arterias CARÓTIDAS PRIMITIVAS y a las porciones proximales de las arterias parótidas internas. - Primer y Segundo par: el primero origina la arteria maxilar; en tanto el segundo origina la ARTERIA DEL MÚSCULO DEL ESTRIBO y la arteria HIOIDEA. ARTERIAS SEGMENTARIAS DORSALES. Originan las arterias ESPINALES, INTERCOSTALES y SEGMENTARIAS LUMBARES. - Séptimo par cervical: se convierte en la porción distal de la arteria subclavia derecha. La segunda origina a toda la arteria subclavia izquierda. - Quinto par lumbar: se convierten en las arterias ILIACAS PRIMITIVAS, la ILIACA e ILIACA INTERNA o HIPOGÁSTRICA (a la que después queda unida la arteria con el nombre de vesical posterior) ARTERIAS SEGMENTARIAS LATERALES. Derivadas casi todas a los derivados de los crestas urogenitales. Se dividen en: - Renales - Gonadales - Adrenales y frénicas inferiores ARTERIAS SEGMENTALES VENTRALES. Pierden su condición de vaso cuando las dos aortas primitivas se unen entre sí. Constituyen los segmentos arteriales que arriban al intestino luego de transitar por el meso dorsal. - Arteria celíaca - Arteria mesentérica inferior. ARTERIAS VITELINAS. Al principio irrigan el conducto y al saco vitelino. Cuando estos evolucionan se convierten en la arteria MESENTÉRICA SUPERIOR. ARTERIAS UMBILICARES Quedan como raíces de la hipogástrica la vesical posterior. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 DESARROLLO DEL SISTEMA VENOSO. Venas pulmonares: Se forman 4 venas pulmonares que son tributarias de otras dos mayores, que confluyen en un tronco común que desemboca en la pared dorsal de la aurícula izquierda. Luego la pared de la aurícula sufre un crecimiento porque se le incorporan las paredes de las 4 venas pulmonares. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Venas cardinales: (pertenecen a la cabeza, el cuello y los miembros superiores) Las venas cardinales anteriores desarrollan una anastomosis desde la cardinal anterior derecha hacia la izquierda. La vena cardinal común derecha (o conducto de derecho) y la porción proximal de la vena cardinal anterior derecha (entre el conducto y la desembocadura de la anastomosis intercardinal) forman la vena cava superior. El segmento distal de la cardinal anterior derecha se transforma en vena braquiocefálica derecha primero, y luego en vena yugular interna derecha. Por su parte, la anastomosis intercardinal se convierte en la vena braquiocefálica izquierda y la que queda de la cardinal anterior izquierda origina la yugular interna izquierda (pertenecientes al tramo y a los miembros inferiores). Vena cava inferior: se forma por las venas cardinales posteriores, subcardinales, supracardinales y vitelinas, las cuales establecen múltiples y complejas anastomosis. El segmento caudal de la vena cava inferior deriva de una anastomosis que aparece entre las últimas porciones de las venas cardinales posteriores. Más hacia abajo ésta anastomosis se convierte en la vena iliaca primitiva izquierda. La derecha, en cambio, se forma a partir del segmento terminal de la vena cardinal posterior de ese lado. Los segmento subsiguientes de la vena cava inferior a partir de la anastomosis son: - Vena subcardinal derecha - Anastomosis intersubcardinal - Vena subcardinal derecha - La porción más cefálica de la vena vitelina derecha (que es la que desemboca en la aurícula). Venas Renales, Gonadales y adrenales: derivan de las subcardinales. Venas acigos y hemiacigos: de la porción cefálica de las supracardinales y de la porción proximal de la cardinal posterior derecha. Sistema porta: las venas vitelinas se convierten en las venas esplénicas, mesentérica superior y porta (esta forma los sinusales hepáticos) Vena umbilical: la derecha de oblitera. La izquierda aumenta de calibre, se introduce en el hígado y se conecta con la vena porta y las sinusoides hepáticos. Dentro del hígado la sangre que transporta abre un canal (el conducto venoso de Arancio) que desemboca en la vena suprahepática. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 CIRCULACIÓN GENERAL PRENATAL SISTEMA LINFÁTICO. Los primeros esbozos de estos sistemas son los llamados sacos linfáticos, que comienzan a aparecer a fines de la quinta semana de desarrollo, cerca de las venas primitivas. Se forman en el mesodermo, tras la aparición de islotes macizos que luego se ahuecan. Se desarrollan dos sacos linfáticos yugulares, ubicados en la vecindad de las venas cardinales anteriores; un saco retroperitoneal, situado en el seno del meso dorsal, a la altura de las glándulas adrenales; la Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 cisterna magna de Pecquet, dorsal anterior y dos sacos iliacos, cercanos a las venas cardinales posteriores, en el extremo caudal del tronco. VASOS LINFÁTICOS. Los vasos linfáticos se forman en el seno del mesodermo a partir de cordones macizos que se ahuecan, crecen por sus extremos, se fusionen entre sí y se ramifican en la intimidad de los tejidos. Entre los sacos yugulares y la cisterna de Pecquet aparecen los denominados conductos torácicos primitivos, los cuales, después de unirse entre sí después de una anastomosis oblicua – y tras desaparecer algunos de sus tramos- se convierten en el conducto torácico definitivo y en el conducto linfático derecho, o sea en los vasos linfáticos más importantes del organismo. Luego, a partir de los propios sacos linfáticos, nacen los vasos correspondientes a las distintas partes del cuerpo. Así desde los sacos yugulares surgen los vasos linfáticos que se internan en el cuello, la cabeza y los miembros superiores. Desde la cisterna de Pecquet y el saco retroperitoneal, los que se dirigen a l intestino. Desde los sacos iliacos, finalmente, los vasos destinados a la parte inferior del tronco y a los miembros inferiores. GANGLIOS LINFÁTICOS. Los ganglios linfáticos comienzan a formarse a partir del tercer mes, tanto a nivel de los primitivos sacos linfáticos como en el trayecto de los vasos linfáticos desarrollados secundariamente. Las células mesodérmicas invaden sus paredes y generan la cápsula del ganglio y un armazón reticular entre las trabéculas. En las redes de la citada armazón se sostienen los nódulos linfáticos, poblados por linfocitos. AMÍGDALAS Amígdalas palatinas. En el desarrollo de las amígdalas palatinas participan: el endodermo perteneciente a la parte dorsal del segundo par de bolsas faríngeas, el mesodermo circundante – perteneciente a los arcos braquiales segundo y tercero- y linfocitos provenientes de la médula ósea y del timo. Las criptas, el endodermo provee el epitelio que tapiza la superficie amigdalina relacionada con la cavidad de la faringe. En el lado opuesto, el mesodermo, después de aportar la armazón reticular, genera la cápsula del órgano. Amígdala nasofaríngea (adenoides) No interviene el endodermo, se genera a partir del mesodermo ubicado en el techo de la nasofaringe. Amígdala lingual Se desarrolla en el mesodermo correspondiente a la raíz de la lengua. Amígdalas tubáricas De origen exclusivamente mesodérmico, se desarrollan alrededor del primer par de bolsas faríngeas. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 NÓDULOS LINFÁTICOS SOLITARIOS. Existen formaciones linfáticas – localizadas en las paredes de los tractos digestivo, respiratorio y urinario- que se presentan unas veces como nódulos solitarios y otras como tejidos linfáticos difusos. En las paredes del intestino y del apéndice cecal los nódulos constituyen conglomerados que llevan el nombre de placas de Peyer. BAZO El primer esbozo del bazo aparece en el transcurso de la quinta semana, a nivel del mesogastrio dorsal. Se presenta como una condensación mesodérmica asociada a los vasos sanguíneos del meso, que evoluciona de modo semejante a como lo hacen los esbozos ganglionares a partir de los vasos linfáticos. El mesodermo genera la cápsula, la las trabéculas y la red conectiva en la que sostienen los tejidos hemoplástico (pulpa roja) y linfoide (pulpa blanca) en formación. Este último es poblado por linfocitos provenientes del timo, los cuales, tras diferenciarse y proliferar en la pulpa blanca, vuelven a diferenciarse en linfocitos. Ocurre algo similar, pero después del nacimiento, con linfocitos provenientes de la médula ósea. Esta función linfocitopoyética del vaso se prolonga durante toda la vida posnatal. El bazo genera en su pulpa roja una buena parte de los eritrocitos, leucocitos y megacariocitos presentes en la sangre del feto. Esta función es ejercida durante un corto período de la vida prenatal, entre el tercero y sexto mes del desarrollo. TIMO Se desarrolla a partir del endodermo correspondiente a la parte ventral del tercer par de bolsas faríngeas. Sus esbozos al principio huecos, pronto se convierten en órganos macizos, los cuales se independizan del epitelio que les ha dado origen, debido a que desaparecen sus porciones proximales. Las partes sobrevivientes crecen y se desplazan hacia la base del cuello. Luego de fusionarse entre sí en la línea media, componen un órgano impar rodeado por mesodermo, que finalmente se ubica en el sector superior de la cavidad torácica, sobre las paredes ventrales de la tráquea y del pericardio. Los esbozos del timo, al descender, arrastran consigo a los esbozos de las glándulas paratiroides inferiores originados también en el tercer par de bolsas faríngeas. El endodermo faríngeo da origen al citorretículo y a los corpúsculos de Hassall del timo. Por su lado, el mesodermo adyacente compone la cápsula del órgano y forma – luego de invadir al endodermo- las trabéculas conectivas en las que se sostienen las redes del citorretículo. A partir del tercer mes de la vida prenatal, el citorretículo comienza a ser invadido por linfocitos provenientes del hígado. HEMOPOYESIS PRENATAL. Durante la vida prenatal las células sanguíneas se generan en varios órganos los cuales asumen esa función en tres etapas sucesiva, en gran parte superpuestas. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 La primera etapa esta representada por el mesodermo que cubre al saco vitelino, lugar de origen de los primeros glóbulos rojos del embrión. La segunda etapa, por el hígado y la pulpa roja del bazo, que producen casi todos los tipos celulares sanguíneos; también por el timo, en el que solo se forman linfocitos. La tercera etapa es asumida por la médula ósea – que genera todos los tipos de celulares de la sangre-, y por los ganglios linfáticos y la pulpa blanca del bazo, productores solo de linfocitos. En el timo, solo hasta la adolescencia. En el hígado y en la pulpa roja del bazo la producción de células sanguíneas en cantidades significativas, es bastante más corta, ya que cesa a los cinco y a los seis meses de la vida prenatal respectivamente. Más breve aún es en saco vitelino, donde apenas hasta la quinta semana de desarrollo. SACO VITELINO Las primeras células sanguíneas del embrión comienzan a formarse – el día 18- a partir de los islotes de Wolf y Pander, en el mesodermo que envuelve al saco vitelino. HÍGADO En su seno se desarrollan no solo glóbulos rojos, sino además granulocitos, linfocitos y megacariocitos, los cuales derivarían de células pluripotenciales, capaces de generar todos los tipos celulares presentes en la sangre. Esta actividad tiene lugar en el espacio comprendido entre el endotelio de los sinusoides y las células que integran los cordones de los lobulillos hepáticos. La hemopoyesis hepática comienza a declinar en el transcurso del quinto mes del desarrollo. Desaparece por completo en la época del nacimiento, aunque mucho antes – en el sexto mes- su valor relativo se considera insignificante. BAZO Entre el tercero y el sexto mes de la vida prenatal –casi simultáneamente con el hígado- la pulpa roja del bazo genera importantes cantidades de eritrocitos , Granulocitos y megacariocitos. Estas células se forman a partir de células hematopoyéticas pluripotenciales, aportadas posiblemente por el hígado. Después del sexto mes la producción sanguínea en la pulpa roja decae abruptamente, persistiendo en cantidades mínimas hasta la época del nacimiento. La pulpa blanca, por su parte, desarrolla una regular actividad linfocitopoyética. Antes del nacimiento lo hace a partir de linfocitos T provenientes del timo; después, partiendo de linfocitos B llegados desde la médula ósea, actividad que continúa durante toda la vida posnatal. MÉDULA ÓSEA A partir del tercer mes de desarrollo, la médula se encarga de generar eritrocitos, Granulocitos, linfocitos monocitos y megacariocitos, actividad que prosigue durante toda la vida posnatal. Estas células derivan de células hemopoyéticas pluripotenciales -tal vez provenientes del hígado- las cuales anidan en la médula ósea al finalizar el segundo mes de desarrollo. 1)eritrocitos 2)Granulocitos 3)linfocitos B inmaduros, linfocitos T inmaduros 4)monocitos 5)plaquetas. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 TIMO Desde el tercer mes de la vida prenatal primero a partir de linfocitos oriundos del hígado y, luego de linfocitos T inmaduros procedentes de la médula ósea –el timo ejerce una intensa actividad linfocitopoyética, actividad que persiste hasta el comienzo de la adolescencia. Factores humorales tímicos denominados timosina y timopoyetina. GANGLIOS LINFÁTICOS Los nódulos de los ganglios linfáticos, poblados con linfocitos procedentes de la médula ósea (linfocitos B) y del timo (linfocitos T) se convierten en activos centros linfocitopoyéticos a partir del cuarto mes de la vida prenatal; esa actividad continúa hasta la muerte. EMBRIOLOGÍA DEL SISTEMA ENDÓCRINO 1) Hipófisis: a) La adenohipófisis (pars distalis, tuberalis e intermedias) y todas sus células (somatróficas, tirotróficas, melanotróficas, gonadotróficas, etc.) derivan del ectodermo superficial de la bolsa de Rathke, que es una evaginación del techo del estomodeo. b) La neurohipófisis (cuerpo de Hering, pituicitos, pars nervosa y tallo infudibular) derivará del ectodermo neural del piso del diencéfalo. 2) Pineal: sus pinealocitos (células secretoras de melatonina) derivarán del ectodermo neural del diencéfalo. 3) Tiroides: a) sus células foliculares (secretoras de T3 y T4) derivan del endodermo del intestino faríngeo, ya que se originan de una invaginación desde el foramen Caecum (agujero ciego) en el vértice de la lengua. Luego la tiroides primitiva descenderá de la tráquea, hasta situarse en la base del cuello. Por eso, puede persistir un conducto llamado conducto tirogloso (revestido de endodermo) que vincule la tiroides con la base de la lengua. Normalmente este conducto se oblitera generando un ligamento tirogloso, pero si esto no ocurre, pueden quedar quistes en el trayecto del conducto. b) Sus células parafoliculares (claras o C) derivan del ectodermo neural de la cresta neural, desde donde invaden a la glándula tiroides, previa estación por el cuerpo últimobranquial, estructura derivada de la 5ª bolsa faríngea. 4) Paratiroides: a) las células adiposas y oxínticas son de origen mesodérmicos. b) Las células principales (claras y oscuras) que son las verdaderas células parenquimatosas (secretoras de PTH) deriva del endodermo de las bolsas faríngeas (las paratiroides superiores de la 4ª y las inferiores de la 3º bolsa) Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 5) Suprarrenal: a) Las células (espongiocitos) de las capas de la corteza (glomerular, fascicular y reticular) que segregan hormonas esteroideas (mineralocorticoides como la aldosterona y glucocorticoides como el cortisol o sexocorticoides como los andrógenos) derivan del mesodermo lateral celómico. Al nacer están desarrolladas solo las capas glomerular y fascicular. La capa reticular se desarrolla recién en la pubertad. b) Las células (simpatocitos y feocromocitos) de la médula, que segregan catecolaminas (como la adrenalina y noradrenalina) derivan del ectodermo de la cresta neural. 6) Páncreas: Los islotes de Langerhans (secretores de insulina y glucagón) se originan del endodermo del intestino anterior y la secreción de insulina comienza durante el período fetal (a partir de la segunda mitad de vida intrauterina) ESTRUCTURAS DE CABEZA Y CUELLO BOLSAS FARÍNGEAS Son pares de evaginaciones endodérmicas del intestino faríngeo y son: • primera bolsa: forma el esbozo tubo-timpánico (caja del tímpano, trompa de Eustaquio y revestimiento interno de la membrana del tímpano). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • segunda bolsa: el revestimiento epitelial de esta bolsa prolifera y forma brotes que se introducen en el mesénquima adyacente. estos brotes son invadidos por tejido mesodérmico y forma: amígdalas palatinas y faríngeas. • Tercera bolsa: origina el timo y paratiroides inferiores • Cuarta bolsa: origina las paratiroides superiores • Quinta bolsa: da origen al último cuerpo branquial que da origen a células parafoliculares o C de la glándula tiroides (secretan calcitonina). Estas células provienen de la cresta neural. HENDIDURAS FARÍNGEAS Son cuatro pares de invaginaciones del ectodermo superficial • primera hendidura: origina el conducto auditivo externo y el revestimiento externo de la membrana del tímpano. • Segunda, tercera y cuarta hendidura: desaparecen. CABEZA Y CUELLO La característica más típica del desarrollo de cabeza y cuello es la formación de los arcos branquiales o faríngeos. Estos arcos aparecen en la cuarta o quinta semana de desarrollo. En un principio están constituidos por bandas de tejido mesodérmico separado por unos surcos denominados hendiduras branquiales. Simultáneamente con el desarrollo de los arcos y las hendiduras aparecen evaginaciones, las bolsas faríngeas a lo largo del intestino faríngeo, en la porción más cefálica del intestino anterior. Los arcos branquiales no solo contribuyen a la del cuello sino que también desempeñan un importante papel en la formación de la cabeza hacia el final de la cuarta semana. El centro de la cara está formada por el ectomodeo, rodeado por el primer par de arcos branquiales. ARCOS BRANQUIALES Cada uno está formado por un núcleo central de tejido mesodérmico, cubierto por fuera (lado externo) por ectodermo superficial y revestido en su interior por epitelio de origen endodérmico. Posee: • componente esquelético • componente muscular • componente nervioso • componente arterial Primer arco o cartílago de Meckel • componente esquelético: origina martillo, yunque, hueso temporal, maxilar superior, maxilar inferior y hueso cigomático • componente muscular: músculos masticadores, vientre anterior del digástrico, milohiodeo, músculo del martillo y periestafilino externo Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 • componente nervioso: quinto par (trigémino, maxilar inferior) • componente arterial: arteria maxilar interna Segundo arco o cartílago de Reichert o hiodeo • componente esquelético: estribo, apófisis estiloides del temporal, asta menor del hioides y porción superior del hioides • componente muscular: músculos auriculares (expresión facial), músculo del estribo, estilohioideo y vientre posterior del digástrico • componente nervioso: séptimo par o nervio facial • componente arterial: arterias infrahioideas del músculo del estribo Tercer arco branquial • componente esquelético: porción inferior y asta mayor del hioides • componente muscular: estilofaríngeo, constrictores superiores de la faringe • componente nervioso: noveno par o glosofaríngeo • componente arterial: tercio proximal de la carótida interna (tercio distal de la aorta dorsal) Quinto arco branquial: desaparece Cuarto y sexto arco se fusionan • componente esquelético: cartílagos laríngeos (cartílago tiroides, cricoides y aritenoides) • componente muscular: músculos laríngeos (cricotiroides, periestafilino interno y constrictores de la faringe • componente nervioso: décimo par o neumogástrico o vago • componente arterial: a) cuarto arco: izquierda cayado de la aorta, derecha arteria subclavia derecha b) sexto arco: arterias pulmonares Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 CARA, NARIZ Y BOCA El primer arco branquial se subdivide en dos procesos: • maxilar superior, porción dorsal (se extiende hasta debajo del ojo) • maxilar inferior o mandibular, porción ventral (o cartílago de Meckel) Además rodeando al ectomodeo se encuentra el proceso frontonasal, el cual se divide en: • proceso frontal • procesos nasales internos o medios • procesos nasales laterales o externos El proceso maxilar superior se fusiona con los procesos nasales medios y originan: • labio superior • porción superior de la mejilla • porción inferior del pómulo Los procesos nasales externos o laterales originan: • ala de la nariz • porción superior del pómulo El proceso mandibular o maxilar inferior originan; • labio inferior • porción inferior de la mejilla • mentón Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 El paladar primitivo o primario se origina de los procesos nasales internos, mientras que el paladar secundario o definitivo se origina a partir de los procesos nasales internos más el proceso maxilar superior. Proceso intermaxilar: como resultado del crecimiento medial de los procesos maxilares, los dos procesos laterales internos se fusionan y reciben en conjunto el nombre de segmento intermaxilar que comprende lo siguiente: • un componente labial que forma el surco subnasal en la línea media del labio superior • un componente maxilar superior que lleva a los cuatro incisivos • un componente palatino que forma el paladar primario triangular Paladar secundario: mientras el paladar primitivo deriva del segmento intermaxilar la porción principal del paladar definitivo es formada por evaginaciones laminares de los procesos maxilares; estas evaginaciones reciben el nombre de crestas palatinas que aparecen en la sexta semana y descienden a ambos lados de la lengua. En la séptima semana las crestas palatinas ascienden por arriba de la lengua y se fusionan entre sí formando el paladar secundario. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 SISTEMA RESPIRATORIO El esbozo laringotraqueal se origina en el endodermo de la pared ventral de la faringe primitiva, en el extremo caudal de esta última. Dicho esbozo constituye una evaginación hueca que crece en sentido caudal y se ubica por delante del esófago, con quien mantiene una amplia comunicación. No obstante esa comunicación se reduce a una pequeña hendidura sagital – el orificio laríngeodebido a la formación del tabique traqueoesofágico el cual se genera al unirse entre sí los bordes de dos crestas que surgen de las paredes laterales del intestino primitivo. Más tarde en la extremidad caudal del esbozo aparecen dos evaginaciones – los brotes broncopulmonares- precursoras de los bronquios y de las demás estructuras que integran los pulmones. La porción indivisa extendida desde la faringe hasta el nacimiento de los brotes a de dar origen a la laringe y a la tráquea. El endodermo del esbozo laringotraqueal y de los brotes broncopulmonares aporta solamente el epitelio que reviste la luz de los conductos respiratorios. Los tejidos conectivo, cartilaginoso y muscular que forman las restantes paredes de esos conductos, derivan del mesodermo ubicado en torno al endodermo. LARINGE La laringe deriva de la parte más cefálica del esbozo laringotraqueal, a cuyo nivelo del endodermo es rodeado por el mesodermo correspondiente a los arcos braquiales cuartos, quintos y sextos (a partir de esos arcos se generan los músculos y los cartílagos laríngeos). El esbozo laringotraqueal presenta las siguientes características: el orificio laríngeo aparece por detrás de la cópula de la lengua bajo la forma de una hendidura sagital, flaqueada por dos elevaciones mesodérmicas, las tumefacciones aritenoides. Además entre la hendidura y la cópula lingual se visualiza otro relieve mesodérmico -la protuberancia epiglótica- que deriva de la parte caudal de los cuartos arcos branquiales. Las tumefacciones aritenoideas crecen en dirección cefálica –esto es hacia la protuberacia epiglótica- y convierten a la citada hendidura en la glotis primitiva cuya forma semeja una “T”. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 La glotis definitiva con la epiglotis –originada a partir de la protuberancia epiglotica- detrás de la raíz de la lengua. Los primeros esbozos de las cuerdas vocales aparecen en el curso de la décima semana, como pliegues de las paredes laterales de la laringe proyectados hacia la luz del órgano. TRÁQUEA Deriva de la parte restante del esbozo laringotraqueal, aquella que se halla comprendida entre la laringe y el nacimiento de los brotes broncopulmonares. BRONQUIOS Y PULMONES Apenas se originan, los brotes broncopulmonares crecen en dirección lateroventrocaudal y establecen contacto con la pleura visceral de sus respectivas cavidades pleurales. Las ramas de los brotes que habrán de componer el futuro árbol respiratorio, a medida que se forman son tapizadas por la mencionada pleura visceral. Las pleuras viscerales y apriétales, derivadas de los mesodermos laterales. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 De los brotes broncopulmonares emergen nuevas evaginaciones, dos del brote derecho y una del izquierdo; se convertirán en los bronquios primarios correspondientes a cada uno de los lóbulos en que se dividen los pulmones del adulto, tres bronquios primarios en el pulmón derecho y dos en el izquierdo. En la etapa subsiguiente, el extremo distal de cada uno de estos bronquios dan origen a otras dos evaginaciones de menor calibre, proceso de ramificación dicotómica que se repite en la extremidad de cada una de las sucesivas ramas hijas hasta 27 veces, apareciendo las últimas ramas después del nacimiento. Los conductos que surgen de las primeras 9 a 12 divisiones se conocen con el nombre de bronquios. Los surgidos a continuación corresponden a bronquiolos, primero a los propiamente dichos, luego a los terminales y finalmente a los respiratorios. Estos últimos se ramifican en 3 a 6 conductos alveolares, de los cuales brotan los sacos alveolares conformados por los alvéolos. A medida que se ramifica el endodermo generador del árbol respiratorio, el mesodermo circundante además de músculo y cartílago, aporta el tejido conectivo en cuyo seno se forman los vasos sanguíneos que habrán de conectarse con las arterias y las venas pulmonares (arterias derivan de los sextos arcos aórticos, mientras que las venas se generan en el mesodermo situado entre los esbozos de los pulmones y la aurícula izquierda del corazón). Desde el punto de vista histogenético el desarrollo pulmonar se divide en las siguientes 3 etapas: • Pseudoglandular: entre la quinta semana y el cuarto mes de la vida prenatal, se genera el sistema de conducción del aire, integrado por los bronquios, los bronquíolos propiamente dichos y los bronquíolos terminales. • Canalicular: entre el cuarto y sexto mes, aparecen los primeros componentes que intervienen en la ventilación pulmonar, o sea los bronquíolos respiratorios y los conductos alveolares. Además aumentan de calibre los conductos formados en el periodo anterior y se intensifica la vascularización del órgano. • Alveolar: sexto mes de desarrollo intrauterino hasta los 8 años de edad, los pulmones aumentan la vascularización y desarrollan los sacos alveolares. Las paredes de los alvéolos quedan revestidas por células muy delgadas (neumocitos I) en intimo contacto con el endotelio de los capilares sanguíneos que transitan por el tejido conectivo circundante. También aparecen los neumocitos II que secretan un agente tensioactivo (surfactante o surfactina) que tiene la propiedad de reducir la tensión superficial en las paredes de los alvéolos. Cambios que ocurren al nacer Durante la vida prenatal la luz del árbol broncoalveolar se halla ocupada por una mezcla de líquido amniótico y secreciones elaboradas por las células glandulares de su misma mucosa. El líquido amniótico ingresa normalmente a los pulmones como consecuencia de movimientos respiratorios episódicos que realiza el feto a partir de la 12ª. Semana. El aire que penetra en los pulmones durante las primeras respiraciones postnatales no ingresa a un órgano colapsado, sino relleno por el líquido citado, el cual es gradualmente reemplazado Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 por el elemento gaseoso. Así, a partir del momento en que el recién nacido comienza a respirar, el líquido se elimina absorbido por los capilares linfáticos y sanguíneos que rodean los alvéolos. La presencia del surfactante facilita dicho intercambio y protege al epitelio alveolar. SISTEMA DIGESTIVO Comienza su desarrollo a partir de la cuarta semana. La mayor parte del sistema digestivo se desarrolla a partir del endodermo del intestino primitivo (se forma a partir del saco vitelino secundario o definitivo cuando a causa de la cilindrización queda atrapado el tubo), que se extiende desde la membrana bucofaríngea hasta la membrana cloacal. Las partes restantes, limitadas a los sectores cefálicos y caudal del sistema, se forman a partir del ectodermo correspondiente al ectomodeo y al proctodeo. Debe advertirse que ambos epitelios (endodermo y ectodermo) generan sólo la mucosa del tubo digestivo y el parénquima de las glándulas anexas. Las capas conectivas y musculares, tanto del estroma glandular, derivan del mesodermo circulante. Revestidos por la hoja visceral del peritoneo, varios sectores del tubo digestivo crecen aprovechando el espacio que les ofrece la cavidad peritoneal. Además, se hallan sostenidos en el interior de esta última merced a la presencia del mesos, que, componiendo láminas sagitales, se extienden desde las paredes del tubo hasta las paredes del embrión. La membrana bucofaríngea se rompe en el transcurso de la cuarta semana. La cloacal desaparece a principios de la séptima semana. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 La formación del tubo intestinal primitivo es consecuencia de los plegamientos que se operan en los ejes longitudinal y transversal del disco embrionario trilaminar en la cuarta semana. Dicho tubo al principio se divide en 5 sectores: • Faringe primitiva: los derivados son la faringe primitiva junto con el ectomodeo forman la boca definitiva, en cuyo interior se desarrollan la lengua, las glándulas salivales y los dientes. Se extiende entre la membrana bucofaríngea y el brote laringotraqueal. • Intestino anterior: da origen al esófago, una porción del duodeno (hasta la desembocadura del colédoco), el páncreas y el hígado. Se extiende entre el brote laringotraqueal y el esbozo hepatopancreático. De la cara ventral emite el brote laringotraqueal y el esbozo hepatopancreático y de la cara dorsal el brote pancreático dorsal. • Intestino medio: corresponde a la parte del tubo que inicialmente guarda relación con el conducto vitelino (por el conducto onfalomesenterico). Genera la porción restante del duodeno, el yeyunoileón, el ciego (con el apéndice) y la mayor parte del intestino grueso (colon ascendente, y los dos tercios proximales del colon transverso). Se extiende entre el brote hepatopacreático hasta los 2/3 proximales del colon transverso. • Intestino posterior: da origen al resto del colon. • Cloaca: en la pared ventral de la cloaca se encuentra la membrana cloacal y externamente el proctodeo, a nivel cefálico la alantoides y en las paredes laterales la desembocadura de los conductos de Wolf. La evolución primitiva de la cloaca depende de la presencia de un tabique mesodérmico (el tabique urorrectal). Este tabique divide a la cloaca en una parte ventral (seno urogenital) y dorsal (seno anorrectal). El seno anorrectal, que queda comunicado con el intestino posterior, da origen al recto y a la parte cefálica del conducto anal. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 En el sitio donde el tabique urorrectal se fusiona con la membrana cloacal aparece un engrosamiento mesodérmico (el peritoneo primitivo) que divide a la membrana en dos partes: membrana urogenital y membrana anal. Cuando está última se rompe (en la séptima semana) el endodermo del intestino primitivo se continúa con el ectodermo del proctodeo, cuyo epitelio da origen a la parte restante del conducto anal y al ano. El ectomodeo y el proctodeo son estructuras derivadas del ectodermo superficial. La membrana bucofaríngea deriva de la lámina procordal. La membrana cloacal deriva de la lámina cloacal y son estructuras ectoendodérmicas. El intestino faríngeo, anterior, medio y posterior son estructuras endodérmicas. Esófago Deriva de la porción del intestino anterior ubicado entre el nacimiento del esbozo laringotraqueal y la dilatación del estómago. Al principio el esófago es relativamente corto. Luego, conforme el corazón y los pulmones descienden, se elonga hasta alcanzar, en la séptima semana, el largo relativo que presenta en el adulto. Además a consecuencia de la proliferación de las células pertenecientes a su mucosa, la luz del conducto se oblitera en forma temporaria; su reapertura, resultado de la muerte de las células centrales, tiene lugar antes de la duodécima semana. La parte muscular de la porción cefálica deriva del mesodermo de los últimos arcos branquiales. El músculo liso de la porción caudal es aportado por la hoja visceral del mesodermo de la zona. Estómago El primer esbozo del estómago corresponde a una dilatación que aparece a nivel del intestino anterior. El esbozo del estómago rota unos 90º alrededor de su eje longitudinal. Como consecuencia su cara izquierda se vuelve ventral, su cara derecha pasa hacia el lado dorsal, su borde dorsal Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 (curvatura mayor) se orienta hacia la izquierda y su borde ventral (curvatura menor) se coloca en el lado derecho. El extremo cefálico del estómago se desplaza hacia la izquierda y el extremo caudal –en cuya pared se forma el píloro- se corre hacia la derecha. Duodeno Una parte del duodeno deriva de la porción más caudal del intestino anterior, y otra de la porción más cefálica del intestino medio. El límite entre ambos sectores se encuentra señalado por la desembocadura de los conductos excretorios del hígado y del páncreas. Al tiempo que rota el estómago, el duodeno, que gira en el mismo sentido, crece y se desplaza. Hígado Y Vías Biliares. El primer esbozo del hígado y las vías biliares se presenta como una evaginación hueca nacida en el endodermo del la pared ventral del duodeno. Luego de un corto trayecto en el espesor del mesoduodeno ventral, del extremo de la evaginación hueca surgen dos brotes, precursores respectivamente del parénquima hepático y de la vesícula biliar (aparece además un tercer brote, el del esbozo ventral del páncreas). El tramo comprendido entre el intestino y los brotes representa el esbozo del conducto colédoco. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 El brote de mayor tamaño da origen a las vías biliares intrahepáticas y a las porciones secretorias de las glándulas, es decir los lobulillos hepáticos compuestos por hepatocitos. Estos se asocian a los capilares sinusoides del sistema porta, generados al ramificarse las venas vitelinas en el espesor del septum. En resumen el hígado tiene un triple origen: 1) su estroma conectivo es aportado por el mesodermo del septum transverso, que también provee la cápsula del órgano; 2) los capilares sinusoides se originan a partir de las venas vitelinas; 3) el parénquima – es decir los hepatocitos de los lobulillos hepáticos y del epitelio de las vías biliares intrahepáticas- deriva del endodermo del esbozo hepático, más precisamente de uno de sus brotes el de mayor tamaño. El tramo inicial de este brote que no penetra en el septum, recibe el nombre de conducto hepático, conecta las vías biliares intrahepáticas con el conducto colédoco. El brote de menor tamaño forma el conducto cístico y la vesícula biliar. Conforme avanza el desarrollo, el hígado crece a un ritmo acelerado, ocupando un espacio importante de la cavidad abdominal. A partir de la sexta semana del desarrollo, el hígado inicia la producción de importantes cantidades de células sanguíneas, en el cuarto mes de la vida prenatal, los hepatocitos comienzan a elaborar pigmentos biliares. La elaboración y almacenamiento de glucógeno por parte del hígado se inicia también a partir del cuarto mes. La función antitóxica del órgano, en cambio, comienza a ser ejercida en los últimos meses del desarrollo. Páncreas Se forma con el concurso de dos esbozos endodérmicos, nacido uno en la pared dorsal del duodeno y el otro en la pared del colédoco, es decir en el lado ventral del intestino. El primero en aparecer es el esbozo dorsal, que se desarrolla como una evaginación hueca que crece en el espesor del mesoduodeno dorsal. El esbozo ventral, hueco también, crece en el seno del mesoduodeno ventral, como lo hace el colédoco. Al mismo tiempo que rota sobre su eje longitudinal, el duodeno experimenta, a nivel de sus paredes, un crecimiento diferencial. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Luego de establecer contacto, ambos esbozos pancreáticos se fusionan. El originalmente ventral genera casi toda la cabeza de la glándula, mientras que el dorsal conforma el resto de la cabeza, el cuerpo y la cola del órgano. También los conductos de excreción primitivos se fusionan. Así el del páncreas ventral más la porción distal del correspondiente al páncreas dorsal conforman el conducto principal o de Wirsung. La porción restante del conducto pancreático dorsal se convierte en el conducto accesorio de Santorini. Páncreas endocrino. Las células alfa, beta y delta características de los islotes definitivos no tardan en diferenciarse, comenzando las segundas a segregar insulina en el transcurso del tercer mes de la vida intrauterina. Intestino. Yeyuno, y el íleon y el intestino grueso y el colon, debido a que estos órganos derivan tanto del intestino medio como del posterior. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Debido a la elongación experimentada por el intestino medio en el curso de la quinta semana, se genera un asa intestinal, cuyo aspecto semeja una V. A fines de la quinta semana aparece una abultamiento –el esbozo del ciego- en la rama caudal del asa. El asa es forzada a ingresar al celoma umbilical, fenómeno que recibe el nombre de hernia umbilical fisiológica. Ya en el interior del celoma, el asa intestinal rota unos 90º alrededor del eje que le forma la arteria mesentérica superior. Esta primera rotación – más tarde se producirá otra- traslada la rama cefálica del asa hacia el lado derecho del cuerpo, y la rama caudal hacia el lado izquierdo. En el curso del tercer mes reducido el tamaño relativo del hígado y de los riñones, el intestino comienza a regresar al abdomen. Durante el retorno, el asa intestinal experimenta una segunda rotación la cual se realiza en el mismo sentido que la primera pero con un giro de 180º. La rama cefálica del asa queda ubicada en el lado izquierdo del cuerpo y la rama caudal en el derecho. La rama cefálica tras alargarse se convierte en el yeyuno y en una parte del íleon, cuya porción restante deriva de la rama caudal. El último sector del intestino que se reintegra a la cavidad es el correspondiente al esbozo del ciego; al retornar se sitúa en el cuadrante superior derecho del abdomen cerca del hígado. Debido al ulterior alargamiento que experimenta este segmento intestinal, el ciego desciende hacia la fosa iliaca derecha – su lugar definitivo- dejando conformado el colon ascendente. Más allá quedan constituidos el colon transverso, el colon descendente y el colon sigmoideo. El antiguo límite entre el intestino medio y posterior queda situado en el punto en que se unen los 2/3 proximales con el 1/3 distal del colon transverso. Debido a que el ciego crece más lentamente a nivel de las paredes correspondientes a su polo caudal, desarrolla una especie de divertículo (el apéndice cecal). Las vellosidades intestinales comienzan a aparecer a fines del tercer mes. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Recto – Conducto Anal – Ano El recto deriva de la parte dorsal de la cloaca – es decir del seno anorrectal- luego de que la misma fuera dividida por el tabique urorrectal. El conducto anal, en cambio, tiene dos orígenes: sus dos tercios proximales derivan del seno anorrectal, igual que el recto. La parte restante, incluido el ano, se desarrolla a partir del ectodermo del proctodeo. El límite entre ambas partes –la endodérmica y la ectodérmica- corresponde al sitio de inserción de la desaparecida membrana anal. Fisiología del sistema digestivo durante la vida prenatal. El líquido amniótico comienza a ser deglutido por el feto a partir del cuarto mes de desarrollo, época en que aparecen los primeros movimientos peristálticos. Con el líquido amniótico ingresan al tubo intestinal células epidérmicas descamadas, pelos y vernix caseosa. Estos elementos junto con otros segregados por las glándulas digestivas (mucus, bilis, etc.) generan el meconio, materia fecal, que tras acumularse en el intestino grueso, se expulsa después del nacimiento. Las enzimas comienzan a ser segregadas por las glándulas digestivas hacia fines del tercer mes de la gestación. EMBRIOLOGÍA URINARIO. Desarrollo temprano El epitelio que reviste la vejiga (por dentro) y la luz de la uretra deriva del endodermo del seno urogenital menos la última parte de la uretra masculina, que es de origen ectodérmico. Por su lado, riñones, cálices, pelvis y uréteres descienden del mesodermo de los gononefrótomos. Estos, en la cuarta semana forman un par de cordones, que son las crestas Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 urogenitales, luego cada una de estas crestas se dividen en dos, una cresta genital, cercana al meso y otra la cresta urinaria por fuera de la arteria. Las crestas urinarias son relativamente largas y se dividen en tres subsegmentos: pronefros, mesonefros y metanefros. Los sectores pronefro y mesonefro son recorridos por un tubo longitudinal denominado CONDUCTO MESONÉFRICO DE WOLFF. Pronefros (primer sistema renal) Se desarrollan en los sectores más cefálicos de las crestas urinarias. En él aparecen los tubos transversales que desembocan en los conductos de Wolff y se denominan conductos pronéfricos. Esos tubos evolucionan en el mismo orden en el que se forman y al finalizar la cuarta semana todos han desparecido. Dado que duran poco, no alcanzan a desarrollar las CÉLULAS DE BOWMAN. Mesonefros Constituyen los sectores intermedios de las crestas. Comienzan a generar sus propios túbulos mesonéfricos antes de que los túbulos pronéfricos involucionen. Estos túbulos se alargan y adoptan la forma de una S. el extremos lateral desemboca en el conducto de Wolff, mientras que el extremo medial desarrolla una capsula de Bowman. Los sectores ubicados entre los extremos de los tubulos en forma de S dan origen a los tubos contorneados proximal y distal (NO DESARROLLA EL ASA DE HENLE) Mientras los tubulos mesonefricos caudales se forman, los cefálicos, involucionan (a fines de la 8 semana). Esta involución ocurre solo en embriones femeninos ya que los masculinos, la parte intermedia no involuciona Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Riñones definitivos, metanefros Se forman en las partes más caudales de la cresta urinaria que se desarrollan por detrás del epitelio celómico (por esto la ubicación retroperitoneal). Hacia cada uno de los metanefros crece el brote ureteral, que es una evaginación hueca en la pared del conducto de Wolff, cerca de la desembocadura de la cloaca. Este brote ureteral es el precursor del uréter y luego de que el tabique anorrectal divida a la cloaca, (en el seno urogenital y un seno anal), el brote termina desembocando en la pared dorsal del seno urogenital (extremo posterior) El extremo distal se ramifica dicotómicamente y forma la pelvis renal, los cálices mayores y menores y los túbulos colectores. Nefronas Se desarrollan a partir de una masa celular (que más tarde se transforma en una vesícula) que se forma junto al extremo ciego de cada tubo colector. Luego esta vesícula se alarga y se convierte en un tubo con forma de S. Uno de sus extremos desarrolla la cápsula de Bowman, el otro extremo se conecta con el extremo ciego del tubo colector y el sector intermedio forma tubo contorneado proximal, asa de Henle y tubo contorneado distal. Los capilares del glomérulo laterales de sectores caudales primero y luego por la arteria renal (que se forma por los segmentos). Esto ocurre porque el embrión se endereza y el riñón asciende. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Vejiga y uretra. Los brotes uretrales terminan desembocando por orificios propios en la pared dorsal del seno urogenital a un nivel cefálico con respecto a los orificios de desembocadura de los conductos mesonéfricos de Wolff. Entre los orificios de los brotes y los de los conductos queda delimitado un espacio en la pared dorsal del seno conocido como “trígono vesical”. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 El seno urogenital se divide en tres porciones: vesicouretral, pélvica y fálica. ➢ Porción vésicouretral: ✓ superior: alantoides ✓ Inferior: desembocadura conducto de Wolff Se subdivide en dos partes: ✓ Cefálica: constituye el esbozo de la vejiga. ✓ Caudal: varía según el sexo. En la mujer genera toda la uretra, en el varón solo la mitad superior de la uretra prostática. ➢ Porción pélvica: constituye el segmento intermedio. ✓ En la mujer: no forma ningún órgano urinario ✓ En el hombre: da origen a la mitad inferior de la uretra prostática y a toda la uretra membranosa. ➢ Porción fálica: corresponde a la parte más caudal del seno que termina en la membrana urogenital. ✓ En la mujer: no origina órganos urinarios ✓ En el hombre: forma la uretra penéana (con excepción de su segmento distal que es de origen ectodérmico). FUNCIONES DEL SISTEMA URINARIO DURANTE LA VIDA PRENATAL Los pronefros son incapaces de producir orina, igual que los mesonefros. Los riñones definitivos (metanefros) comienzan a formar orina a partir del tercer mes de la vida prenatal (semana 12). La orina elaborada por los riñones fetales no contiene desechos metabólicos (los que son eliminados a través de la placenta). Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 APARATO GENITAL La diferenciación sexual es un proceso complejo en el que intervienen muchos genes. La clave del dimorfismo sexual es el cromosoma Y, que contiene el gen SRY sobre su brazo corto. La proteína SRY es el factor determinante testicular (su presencia induce el desarrollo en sentido masculino y su ausencia determina el desarrollo en sentido femenino). Gónadas: Comienzan a formarse a partir de la cuarta semana en el seno de las crestas genitales, ubicadas a los lados de los mesos dorsal. En su formación interviene no solo el mesodermo de los gononefrótomos, sino además el epitelio celómico y las células germinativas primitivas. Las células precursoras de los espermatozoides y de los óvulos, para llegar a las crestas debieron avanzar mediante movimientos ameboideos, primero por el peritoneo visceral que recubre al intestino y luego por el meso dorsal. Ya en las gónadas, las células germinativas se mezclan con las del epitelio celómico y ambas comienzan a proliferarse activamente hasta formar cordones epiteliales que invaden el mesodermo. Estos cordones (formados por células germinativas pertenecientes al epitelio celómico) se denominan “cordones sexuales primarios”. Es imposible distinguir en esta etapa las gónadas del varón y de la mujer por lo que se llama gónada indiferente. Testículo: en el embrión masculino las células germinativas primordiales tienen cromosomas “xy”, el cromosoma “y” codifica el factor determinante de los testículos. Los cordones sexuales primitivos siguen proliferando y se introducen profundamente en la médula gonadal para formar los testículos –cordones medulares. Hacia el hilio de las glándulas los cordones se disgregan en una red de diminutos filamentos celulares que ulteriormente darán origen a los túbulos de la red de Haller o “Rete Testis” Al continuar el desarrollo los cordones testiculares pierden su contacto con el epitelio superficial y se separan de él por medio de una capa compacta de tejido conectivo fibroso, la túnica albugínea. Al cuarto mes los cordones testiculares tienen forma de herradura y sus Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 extremos se comunican con la red de Haller. Los cordones testiculares están formados en este momento por células germinativas primitivas y células de Sértoli derivadas del epitelio superficial de la glándula. Las células intersticiales de Leydig se desarrollan a partir del mesénquima original de la cresta gonadal. Se encuentra entre los cordones espermáticos. En la octava semana del desarrollo las células de Leydig empiezan a producir testosterona. Los cordones se mantienen macizos hasta la pubertad cuando se canalizan y dan origen a los túbulos seminíferos. Ovario: XX y ausencia de cromosomas Y los cordones sexuales primitivos se disgregan en acúmulos sexuales irregulares. Estos acúmulos contienen grupos de células germinativas primitivas, están situados principalmente en la porción medular del ovario, más tarde desaparecen y son situados por un estroma vascularizado que forma la médula ovárica. El epitelio superficial de la gónada femenina, continúa diferenciado (a diferencia de la masculina). En la séptima semana da origen a una segunda generación de cordones corticales, las cuales penetran en el mesénquima subyacente. En el cuarto mes estos cordones también son disgregados en acúmulos aislados cada uno de ellos alrededor de una o más células germinativas primitivas. Las células germinativas se convierten en ovogonias en tanto que las Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 células epiteliales circundantes que provienen del epitelio superficial forman las células foliculares. Conductos genitales Periodo indiferente: tienen inicialmente dos pares de conductos genitales: • conductos mesonéfrico • conducto paramesonéfrico (gonadal) Los conductos paramesonéfricos aparecen como una evaginación longitudinal del epitelio celómico en la cara anterolateral del pliegue urogenital. Diferenciación de los conductos El desarrollo del sistema de los conductos genitales y genitales externos depende de la influencia de hormonas que circulan en el feto durante la vida intrauterina. Las células de Sértoli de los testículos fetales producen hormona anti-müleriana que produce la regresión de los conductos paramesonéfricos, también los testículos producen testosterona. En el embrión femenino el sistema de conductos paramesonéfricos se transforma en las trompas uterinas y el útero. El sistema de conductos mesonéfricos sufren regresión. Conducto genital masculino Al producirse la regresión de los mesonefros, algunos túbulos excretores establecen contacto con los cordones de la red de haller formando los conductos eferentes de los testículos. Los túbulos situados en la región caudal del mismo no se unen a la red y forman el papadidimo. El conducto mesonéfrico persiste y forma el conducto genital principal, inmediatamente por debajo de la desembocadura de los conductos eferentes se enrollan sobre si mismo y forman el epidídimo. Desde la cola del epidídimo hasta las evaginaciones de la vesícula seminal, tiene una gruesa túnica muscular y se llama conducto deferente. Más allá de la vesícula seminal se llama conducto eyaculador. El conducto paramesonéfrico se degenera completamente excepto en el apéndice testicular Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Conducto genital femenino El conducto paramesonéfrico se convierte en el conducto genital principal. Al producirse el descenso del ovario las dos primeras porciones se convierten en la trompa uterina y las partes caudales fusionadas forman el conducto uterino. Vagina: el tercio superior deriva del conducto uterino y los 2/3 inferiores del seno urogenital. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 Genitales externos Periodo indiferente: en la tercera semana las células mesenquimáticas originadas en la región de la línea primitiva, emigran alrededor de la membrana cloacal y forman un par de ligeras eminencias, los pliegues cloacales, se unen y forman el tubo genital. En el curso de la sexta semana cuando la membrana cloacal se subdivide en la membrana urogenital y anal. Los pliegues cloacales también se dividen en pliegues uretrales hacia delante y pliegues anales hacia atrás. Mientras tanto se advierten a cada uno de los pliegues uretrales, las eminencias genitales que en el varón formará por adelante los pliegues escrotales y en la mujer los labios mayores, sin embargo al final de la sexta semana no se puede diferenciar el sexo. Genitales externos masculinos El desarrollo de los genitales externos masculinos se halla bajo la influencia de los andrógenos segregados por los testículos fetales y se caracterizan por el alargamiento rápido del tubérculo genital que en esta etapa se llama fosa, al alargarse el falo tira hacia delante los pliegues uretrales de manera que forman las paredes laterales del surco uretral. Este tercer surco se extiende a lo largo de la porción caudal del falo alargado, pero no llega a la porción más distal llamado glande. El revestimiento más interno es endodérmico y forma la Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 lámina uretral. Hacia el final del tercer mes los dos pliegues uretrales se cierran sobre la lámina uretral la cual origina la uretra penéana, la porción más distal de la uretra se forma durante el cuarto mes, cuando las células ectodérmicas de la punta del glande se introducen y forman un cordón epitelial corto. Este cordón ulteriormente forma el meato urinario definitivo. Las eminencias genitales que en el varón se llaman pliegues o eminencias escrotales, están situadas en un principio en la región inguinal. Al producirse el desarrollo ulterior se desplazan en sentido caudal y cada una de ellas forma la pared del escroto, están separados entre sí por el tabique o rafe escrotal. Genitales femeninos externos Es muy probable que se deba a los estrógenos. El tubérculo genital se alarga apenas un poco y forma el clítoris. Los pliegues uretrales no se fusionan como ocurre con el varón sino que se transforman en pliegues menores. Las eminencias genitales se alargan considerablemente y forman los labios mayores, el surco urogenital queda abierto y forma el vestíbulo. Descenso testicular El testículo desciende por el anillo inguinal y sobre el borde del pubis hasta llegar al pliegue escrotal (bolsa testicular) en el momento del nacimiento. La falta de descenso se llama criptorquidia. Licensed to Djhuliene Rosa Bollis - [email protected] - HP17516203309206 BIBLIOGRAFÍA • Langman embriología médica con orientación clínica octava edición • Netter atlas de embriología médica • Ross-Pawlina histología quinta edición