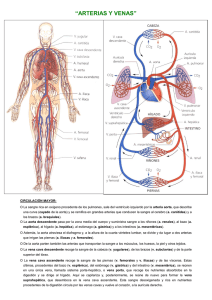
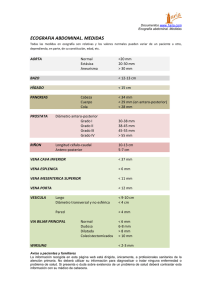
RESUMENES DE EMBRIOLOGIA MEDICA PATRICIO GONZALEZ DE LEON UNIVERSIDAD DE MONTERREY 275520 5 0 Capitulo 2: Gametogenesis • • • • Fecundación: gameto masculino (espermatozoide) y el gameto femenino (ovocito) se unen para dar origen al cigoto (célula huevo). Los gametos derivan de las células germinales primordiales que se forman en el epiblasto (2 semana) y desplazan a la pared del saco vitelino. 4 semana: migran hacia las gónadas. o Se incrementan por divisiones mitóticas Como preparación para la fecundación, las células germinales experimentan el proceso denominado gametogénesis: se produce la meiosis para reducir el numero de cromosomas y la citodiferenciación para completar su maduración Teratomas: tumores. Las células germinales primordiales se han apartado de su patrón migratorio normal. Teoría cromosómica de la herencia • • • • • • 35,000 genes en los 46 cromosomas. Genes ligados: heredados juntos En las célulassomáticas los cromosomas se presentan como 23 pares de homólogos para formar el numero diploide de 46 Hay 22 pares de cromosomas (autosomas) y un par de cromosomas sexuales. o XX: mujer o XY: hombre Un cromosoma de cada par proviene del gameto femenino (ovocito) y el otro del hombre (espermatozoide) Cada gameto contiene un numero haploide de 23 cromosomas y la unión de los gametos en la fecundación es el numero diploide de 46 MITOSIS • • • • • • • • Proceso por el cual una célula se divide y da origen a dos células hijas genéticamenteidénticas a la célula madre. o Cada célula hija recibe 46 cromosomas. Se replica el DNA antes de la mitosis. Profase: se enrollan, contraen y condensan o Cromátidas: dos subunidades paralelas que se encuentran unidas en una región llamada centrómero Prometafase: se distinguen las cromátidas Metafase: se alinean y es visible su estructura doble Cada cromosoma está unido por microtúbulos que se extienden desde el centrómero hasta el centríolo y forma el huso mitótico El centrómero se divide y comienza la Anafase Telofase: los cromosomas se desenrollan y alargan y el citoplasma se divide Cada célula hija recibe la mitad del material cromosómico duplicado y se conserva el mismo numero de cromosomas que el de la célula madre MEIOSIS • • • • • • • • División que tiene lugar en las células germinales para generar los gametos masculinos y femeninos (ovocitos y espermatozoides) Meiosis I y II que reducen los cromosomas a un numero haploide de 23 Las células germinales replican su DNA al comienzo de la primera división. A diferencia de la mitosis, los cromosomas homólogos se aparean alineados en un proceso denominado sinapsis Los homólogos apareados se separan y quedan uno para cada una de las dos células hijas La meiosis II separa las cromátidas hermanas Cada gameto contiene 23 cromosomas Entrecruzamiento (cross-overs): durante la meiosis I y consisten en un intercambio de segmentos de cromátidas entre cromosomas homólogosapareados 5 0 • • • • • • Quiasma: letra X En cada meiosis I se producen 30 a 40 entrecruzamientos (1 o 2 por cromosoma) Variabilidad genética por el entrecruzamiento y redistribución del material genético Cada célula germinal contiene un numero haploide de cromosomas: 23. En la fecundación se restaura el numero diploide 46 El ovocito da origen a cuatro células hijas, cada una con 22 cromosomas y un X. o Sólo una célula se convertirá en un gameto maduro y las otras tres son cuerpos polares, que reciben escaso citoplasma y se degeneran El espermatocito da origen a cuatro células hijas, dos con 22 cromosomas y X, y dos con 22 cromosomas y Y. o Las cuatro células se transforman en gametos maduros Defectos congénitos abortos espontáneos: factores cromosómicos y genéticos • Las anomalíascromosómicas pueden ser numéricas o estructurales: causa de anomalías del desarrollo y de abortos espontáneos o anomalíascromosómicas 7% de los defectos congénitos o Mutaciones genéticas el 8% Anomalías numéricas • • • • • célula somática: 46 cromosomas (diploides, 2n). Gameto normal: 23 (haploides, n). Pueden originarse en las divisiones meioticas y mitóticas No disyunción (la separación no ocurre en la meiosis) y los dos miembros de un par se dirigen hacia una célula. o Una célula recibe 24 y la otra 22. o En la fecundación un gameto de 23 se une con una de 22 formando 45 (monosomía) o con una de 24 formando 47(trisomía) No disyunción mitótica: mosaicismo, algunas células tienen un numero anormal de cromosomas A veces roturas de cromosomas y partes de un cromosoma se unen a otro. Estastraslocaciones pueden ser balanceadas (sin pérdida de info genética esencial) o no balanceadas (entre los brazos largos y durante las divisiones meioticas originan gametos con una copia extra del cromosoma 21). Síndrome de Down (trisomía 21) • • • • • Presencia de una copia extra del cromosoma 21 (se debe a la no disyunción meiótica el 95% de los casos) El 4% a una translocación no balanceada entre el cromosoma 21 y los cromosomas 13, 14 o 15. Tiene 47 cromosomas en vez de 46 Retardo del crecimiento, retardo mental, anomalías craneofaciales, cara aplanada y orejas pequeñas, defectos cardíacos e hipotonía Incidencia alta de leucemia, infecciones, disfunción tiroidea y envejecimiento prematuro. Alzheimer después de los 35 años. Trisomía 18 (síndrome de Edwards) • • Trastorno genético asociado con la presencia de material extra del cromosoma 18 85% mueren en el embarazo, y los que nacen mueren a los dos meses. Trisomía 13 (síndrome de Patau) • • Material adicional en el cromosoma 13 90% mueren en los primeros meses Síndrome de Klinefelter (47 cromosomas, un X extra) 5 0 • • • • • Hombres, se descubre en la pubertad: esterilidad, atrofia testicular 47 cromosomas con un cromosoma extra X sexual: XXY cuerpo de cromatina sexual (cuerpo de Barr: formado por la condensación de un cromosoma sexual inactivado) La no disyunción de los homólogos XX es el fenómeno causal más frecuente A veces: 48 cromosomas, 44 autosomas y 4 sexuales (XXXY) Síndrome de Turner (45, sólo un X): • • • • • • Un solo cromosoma sexual X (monosomía X) La única monosomía compatible con la vida, aunque el 98% son abortados espontáneamente Trastorno genético que se presenta en las niñas: son más bajas y no maduran sexualmente (falta de ovarios – disgenesia gonadal) Problemas en el corazón o aparato renal Los problemas de salud pueden controlarse con tratamiento médico No disyunción del gameto masculino Síndrome del triple X • • 47 cromosomas: XXX El cromosoma X se obtuvo en la formación del óvulo o esperma que después se unieron para formar el feto Anomalías estructurales • • • • • • • • Consecuencia de fracturas de los cromosomas, causadas por factores ambientales como virus, radiaciones y medicamentos El segmento roto de un cromosoma se pierde: deleción parcial Síndrome del maullido de gato (deleción parcial en el cromosoma 5) Las microdeleciones dan lugar al síndrome de microdelecion o de los genes contiguos. Los sitios donde se producen las deleciones: complejos genéticos contiguos Microdeleción (pérdida de una parte) en el cromosoma 15 o Heredado del cromosoma materno: síndrome de Angelman o Paterno: síndrome de Prader-Willi Impronta genómica: características que se expresan de manera diferente según que el material genético sea heredado de la madre o del padre Sitios frágiles: regiones de los cromosomas que muestran propensión a separarse o romperse Mutaciones de genes • • • Mutación de un solo gen: anomalía a un cambio en la estructura o función de un gen Si un gen mutado en una sola dosis produce una anomalía, a pesar de un alelo normal: mutación dominante Ambos alelos anormales o la mutación está relacionada con el cromosoma X en el varón: mutación recesiva Técnicas de diagnóstico para identificar anomalías genéticas • • Análisis citogenético: utilizado para valorar el numero e integridad de los cromosomas FISH y SKY OVOGENESIS • • células germinales alcanzan la gónada: ovogonios Los ovogonios son rodeados por células epiteliales planas, conocidas como células foliculares, se originan a partir del epitelio superficial que reviste al ovario. 5 0 • • • • • • • • • • • • • • • • • • Muchos ovogonios continúan dividiéndose por mitosis, pero algunos se detienen en la profase de Meiosis I y forman los ovocitos primarios 5 mes de desarrollo prenatal hay 7 millones de ovogonios. Para el 7 mes muchos ovogonios han degenerado. Todos los ovocitos primarios que sobreviven entran en la profase de Meiosis I y quedan rodeados por una capa de células epiteliales planas El ovocito primario, con las células epiteliales planas que lo rodean,¡: folículo primordial En el nacimiento los ovocitos primarios han comenzado la profase de la Meiosis I y entran en periodo de diploteno, etapa de reposo durante la profase. o Los ovocitos primarios se mantienen detenidos en profase y no terminan su primera división meiotica hasta la pubertad o Este estado de latencia es producido por una sustancia inhibidora de la maduración del ovocito (OMI). Ovocitos primarios en el nacimiento: entre 600,000 y 800,000. Pubertad: 400,000 y 500 serán ovulados Cada mes, 15 a 20 folículos primordiales comienzan a madurar: o 1. Primario o preantral o 2. Secundario o astral (vesicular o De Graaf) o 3. Preovulatorio Ovocito primario crece, las células foliculares que lo rodean cambian de forma (plana a cúbica) y forman células de la granulosa. o Se denomina folículo primario Las células de la granulosa están separadas de las células de la estroma circundante que constituyen la teca folicular. Las células de granulosa y el ovocito secretan una capa de glucoproteinas que se deposita en la superficie del ovocito formando una zona pelucida. Teca folicular o Teca interna: células secretoras o Teca externa: cápsula fibrosa Aparecen espacios entre las células de granulosa. La coalescencia de estos espacios origina el antro y se denomina folículo secundario (vesicular o de Graaf) Las células de granulosa que rodean el ovocito permanecen intactas y dan lugar al cúmulo oóforo (cúmulo prolígero) El folículo secundario se encuentra rodeado por la teca interna. En cada ciclo ovárico se desarrollan varios folículos, pero sólo uno alcanza la madurez completa. Cuando el folículo secundario está maduro, un pico de la hormona luteinizante (LH) induce la fase de crecimiento preovulatorio. Se completa la meiosis I formando dos células hijas: o Ovocito secundario (recibe citoplasma) o Primer cuerpo polar (después experimenta una segunda división) Meiosis II pero se detiene en la metafase, y llega a su término sólo si el ovocito es fecundado, sino se degenera. ESPERMATOGÉNESIS • • • • • • Comienza en la pubertad: los espermatogonios se transforman en espermatozoides Nacimiento: las células germinales están en los cordones sexuales de los testículos y están rodeadas por células de sostén o de Sertoli Poco antes de la pubertad los cordones sexuales se ahuecan y se convierten en los túbulos seminíferos. Las células germinales dan origen a las células madre de los espermatogonios Espermatogonios de tipo A: su producción marca el comienzo de la espermatogénesis La ultima división ulular produce espermatogonios de tipo B, que luego se dividen y constituyen los espermatocitos primarios. 5 0 • • • • • Los espermatocitos primarios profase, meiosis I y formación de espermatocitos secundarios Durante la segunda división meiotica estas células comienzan a producir espermatides haploides. células de Sertoli proporcionan sostén y protección a las células germinales, participan en su nutrición y ayudan a la liberación de los espermatozoides maduros. La espermatogenesis es regulada por la hormona luteinizante de a hipófisis (LH) que las células de Leydig y estimula la producción de testosterona y luego se une a las células de Sertoli para promover la espermatogenesis. La hormona foliculoestimulante (FSH) se una a las células de Sertoli y estimula la producción de fluido testicular Espermiogénesis • • • Serie de cambios que experimentan las espermátides para su transformación en espermatozoides (74 días) o 1. Formación del acrosoma: contiene enzimas que facilitan la penetración del ovocito o 2. Condensación del núcleo o 3. Formación del cuello, la pieza intermedia y la cola o 4. Eliminación de la mayor parte del citoplasma Se forman 300 millones de espermatozoides diarios Los espermatozoides salen de los túbulos seminíferos y son llevados a epidídimo, donde alcanzan completa movilidad 5 0 Cap.3 Primera semana del desarrollo: de la ovulación a la implantación CICLO OVÁRICO • • • • • • • Ciclos sexuales: controlados por el hipotálamo Hormona liberadora de gonadotrofina (GnRH): producida por el hipotálamo, actúa sobre las células del lóbulo de la hipófisis, las cuales secretan las gonadotrofinas La hormona foliculoestimulante (FSH) y luteinizante (LH) estimulan y regulan los cambios cíclicos en el ovario. 15 a 20 folículos crecen bajo la influencia de la FSH (no es necesaria para promover el desarrollo, sin embargo su ausencia hacen que se mueran) o sólo uno alcanza su madurez total y un ovocito es expulsado o Los demás se degeneran y son sustituidos por tejido conectivo que da lugar al cuerpo atrésico. La FSH estimula la maduración de las células foliculares (granulosas) que rodean al ovocito. o La producción de estas células está mediada por el factor 9 de crecimiento y diferenciación Las células granulosas y tecales elaboran estrógenos que: o Hacen que el endometrio uterino entre en la fase proliferativa o folicular o Fluidez del moco cervical para permitir paso a los espermatozoides o Estimulan a la hipófisis para que secrete LH En la mitad del ciclo hay un pico de LH: o Ayuda a la maduración del ovocito: completar la meiosis I e iniciar la meiosis II o Producción de progesterona por las células de la estroma folicular (luteinización) o Provoca la ruptura folicular y la ovulación Ovulación • • • • • • Antes de la ovulación, el folículo secundario crece por las hormonas FSH y LH LH: lleva al ovocito primario a completar la meiosis I e ingresar en el estadio preovulatorio, inicio a meiosis II, se detiene en metafase Abultamiento en la superficie del ovario, aparece una mancha avasular: estigma Niveles de prostaglandinas se elevan y causan contracciones musculares expulsando al ovocito que, junto con las células de la granulosa que lo rodean, se desprenden (ovulación) y flotan fuera del ovario. Algunas células del cúmulo oóforo se organizan alrededor de la zona pelúcida y forman la corona radiada Puede acompañarse por una elevación de la temperatura basal Cuerpo lúteo • • Después de la ovulación, las células de la granulosa que se quedan en la pared del folículo roto, junto con la teca interna, por influencia de LH, adquieren pigmento amarillo y se convierten en células luteínicas, las cuales forman el cuerpo lúteo o amarillo y secretan progesterona. La progesterona y el estrógeno hacen que la mucosa uterina alcance la fase progestacional, luteínica o estado secretor como preparación para la implantación del embrión. Transporte del ovocito • • • El ovocito es llevado a la trompa por los movimientos de las fimbrias Al llegar, las células del cúmulo oóforo pierden contacto con el ovocito El ovocito fecundado llega a la luz del útero en 3 o 4 días Corpus albicans 5 0 • • No fecundación: el cuerpo lúteo alcanza su desarrollo máximo 9 días después de la ovulación. o Disminuye de volumen y forma un tejido cicatrizal fibroso: corpus albicans (cuerpo blanco) o Disminuye la progesterona, lo cual desencadena la hemorragia menstrual Si fecundación: la gonadotrofina coriónica humana (hCG), impide la degeneración del cuerpo lúteo. o Sigue creciendo y forma el cuerpo lúteo del embarazo (gravídico) o Continúan secretando progesterona hasta el final del cuarto mes o La extirpación del cuerpo lúteo del embarazo antes del cuarto mes suele llevar al aborto FECUNDACIÓN Fecundación: se fusionan los gametos masculino y femenino o Tiene lugar en la región de la ampolla de la trompa uterina • El movimiento de los espermatozoides desde el cuello uterino hacia las trompas depende de la propia propulsión y de los fluidos generados por los cilios uterinos. • Traslado del cuello uterino hasta las trompas: 2 a 7 horas y después de alcanzar el istmo finaliza su migración • En la ovulación los espermatozoides se vuelven otra vez móviles y van a la ampolla • Los espermatozoides experimentan: o Capacitación: periodo de acondicionamiento del aparato genital femenino, aprox. 7 horas. Interacciones epiteliales entre el espermatozoide y la mucosa superficial de la trompa Proteínas del plasma seminal cubriendo el acromosoma son eliminadas o Reacción acrosómica: tiene lugar después de la unión a la zona pelúcida, es inducida por proteínas de ésta. Finaliza con la liberación de las enzimas, como la acrosina y tripsina, para atravesar la zona pelúcida • Fases de la fecundación: 1. Penetración de la corona radiada • Entre 300 y 500 espermatozoides llegan al sitio de fecundación • Los demás ayudan al espermatozoide fecundante a atravesar las barreras que protegen al gameto femenino 2. Penetración de la zona pelúcida • La zona pelúcida facilita y mantiene la unión del espermatozoide, e induce la reacción acromosómica (desaparece la membrana plasmática que cubre el acromosoma) • La reacción acromosómica y la unión del espermatozoide son mediadas por el ligando ZP3, una proteína de la zona pelúcida. • La liberación de enzimas acromosómicas (acrosina) permite que el espermatozoide atraviese la zona pelúcida • Las enzimas lisosómicas de los gránulos corticales llevan a una alteración de las propiedades de la zona pelúcida (reacción de la zona), que impide la penetración de más espermatozoides e inactiva los sitios receptores 3. Fusión de las membranas celulares del ovocito y el espermatozoide • La adhesión es mediada por la interacción de integrinas del ovocito y sus gigantes, desintegrinas, con el espermatozoide • Se fusionan las membranas plasmáticas de la cabeza del espermatozoide y el ovocito • La cabeza y la cola del espermatozoide penetran en el citoplasma del ovocito • El espermatozoide penetra en el ovocito y responde: o Reacciones corticales y de zona: La membrana del ovocito es impenetrable para otros espermatozoides Se codicia la estructura y la composición de la zona pelúcida para impedir la unión y penetración de espermatozoides • 5 0 Impiden la polisermia (penetración de más espermatozoides) Reanudación de la segunda división meiótica Ovocito definitivo: sus cromosomas (22 más X) se disponen en un núcleo vesicular: pronúcleo femenino o Activación metabólica de la célula huevo o cigoto El factor activador es transportado por el espermatozoide Pronúcleo masculino, la cola del espermatozoide se desprende y degenera El pronúcleo masculino y femenino establecen contacto y pierden sus envolturas nucleares (cada pronúcleo debe replicar su DNA) División mitótica: los 23 maternos y 23 paternos Mientras las cromáticas hermanas se desplazan hacia los polos opuestos, aparece un curco que divide al citoplasma en dos partes. Resultados de la fecundación: o Restablecimiento del numero diploide de cromosomas (mitad del padre y mitad de la madre) o Determinación del sexo (XX-mujer, XY-hombre) Quedadeterminado en la fecundación o Comienzo de la segmentación: si no hay fecundación, el ovocito se degenera o • • • • • Métodos anticonceptivos: • • • • • • • Técnicas anticonceptivas de barrera: o Hombre: hecho de látex Píldora anticonceptiva: estrógenos y análogos de la progesterona inhiben la ovulación e impiden la liberación de FSH y LH de la hipófisis Progestágeno: puede ser implantado para impedir la ovulación durante 5 años como max. “Píldora masculina”: impide la secreción de LH y FSH y detiene la producción de esperma dispositivos intrauterinos (DIU) RU-486 (mifepristona) causa aborto en las primeras 8 semanas Vasectomía o ligadura de trompas Infertilidad: • • • • • • • 30-50% de las parejas Hombres: numero insuficiente de espermatozoides o escasa movilidad Mujeres: obstrucción de las trompas uterinas, moco cervical hostil, inmunidad a los espermatozoides y falta de ovulación Tecnología de reproducción asistida: aumento de prematurez, bajo peso al nacer Fecundación in Vitro: se estimula primero el crecimiento folicular en el ovario mediante las gonadotrofinas. Los ovocitos son recogidos justo antes de la ovulación, se colocan en un medio de cultivo simple y se añaden los espermatozoides. Control de ovocitos fecundados hasta que llegan al periodo de 8 células y luego se deposita en el útero o 20% de los ovocitos fecundados se implantan y llegan a término o no Transferencia intratubaria de cigoto: se colocan los ovocitos fecundados en la región ampollar de la trompa (requieren permeabilidad de las trompas) Pocos espermatozoides (oligoazoospermia) o ningún espermatozoide vivo (azoospermia), pueden ser superados aplicando una inyección intracitoplasmática de espermatozoides (ICSI) o Un solo espermatozoide es inyectado dentro del citoplasma del ovocito para logar la fecundación SEGMENTACIÓN • • Células que se tornan más pequeñas con cada división de segmentación: blastómeros y hasta la etapa de 8 células están agrupados de una manera laxa Después de la tercera segmentación, el contacto de los blastómeros entre sí es máximo y se mantienen juntas: compactación, separa las células internas 5 0 • 3 días después de la fecundación vuelven a dividirse para forman una mórula (mora) de 16 células o Elementos centrales: masa celular interna (origina los tejidos del embrión) y masa celular externa (trofoblasto, que después contribuirá a formar la placenta) FORMACIÓN DEL BLASTOCISTO • • • • • • • • Cuando la mórula entra en la cavidad uterina y se forma una cavidad denominada blastocele En esta etapa el embrión recibe el nombre de blastocisto Las células de la masa celular interna, en esta fase llamada embrioblasto, y las de la masa celular externa, trofoblasto, que forman la pared epitelial del blastocisto La zona pelúcida ha desaparecido y permite que comience la implantación La L-selectina en las células del trofoblasto y sus receptores de hidratos de carbono en el epitelio uterino actúan de mediadores en la adhesión inicial del bastocisto al útero Los receptores de integrina para laminina promueven la adhesión, mientras que los de fibronectina estimulan la migración La implantación es el resultado de la acción conjunta trofoblástica y endometrial Al terminar la primera semana de desarrollo el cigoto ha pasado por las etapas de mórula y blastocisto y ha comenzado su implantación en la mucosa uterina Células madre embrionarias • • • • Las células madre embrionarias derivan de la masa celular interna del embrión Pluripotentes, pueden dar origen a cualquier tipo de células o tejidos podrían ser utilizadas en el tratamiento de una gran variedad de enfermedades como la diabetes, Alzheimer y de Parkinson Pueden ser obtenidas de embriones después de la fecundación in Vitro, proceso denominado clonación reproductiva Clonado terapéutico o transferencia nuclear somática: tomar núcleos de células adultas e introducirlos en ovocitos enucleados Células madre adultas • Multipotentes: restringidas en su capacidad para formar diferentes tipos celulares Cigotos anormales: • • • Se pierden dentro de las 2 o 3 semanas Hasta el 50% de los embarazos terminan en aborto espontáneo Fecundación in Vitro y la reacción en cadena de la polimerasa se efectúa el estudio molecular de los embriones para detectar anomalías del desarrollo EL ÚTERO EN LA ETAPA DE IMPLANTACIÓN • • • La pared del útero esta formada por: endometrio o mucosa (interior), miometrio (músculo), perimetrio (exterior) Desde la pubertad hasta la menopausia el endometrio experimenta cambios en un ciclo de 28 días: o Fase folicular o proliferativa: bajo la influencia de los estrógenos y es paralela al crecimiento de los folículos ováricos o Fase secretora, progestacional o luteínica: inicia 2 o 3 días después de la ovulación en respuesta a la progesterona. Si no hay fecundación, inicia el desprendimiento del endometrio, lo cual señala el inicio de la fase menstrual. Si hay fecundación: el endometrio colabora con la implantación del embrión y contribuye a la formación de la placenta o Fase menstrual En la implantación, la mucosa del útero se encuentra en la fase secretora 5 0 • • • Capas del endometrio: capa compacta superficial, capa esponjosa intermedia y capa basal delgada. El blastocisto humano se implanta en el endometrio y se fija entre los orificios de las glándulas Fase menstrual: la sangre se escapa y se desprenden fragmentos de estroma y de glándulas. Las capas compacta y esponjosa son expulsas del útero y sólo se mantiene la capa basal del endometrio. o La capa basal funciona como capa regenerativa para la reconstrucción de las glándulas y las arterias en la fase proliferativa Fenómenos durante la primera semana del desarrollo humano 1) 2) 3) 4) 5) 6) 7) 8) 9) Ovocito después de la ovulación Fecundación 12-24 horas después de la ovulación Estado de pronúcleos masculino y femenino Primera división mitótica Estado bicelular (30 horas de edad) Mórula que contiene de 12 a 16 blastómeros (3 días de edad) Estado de mórula avanzada al llegar a la cavidad uterina (4 días) Estadio de blastocisto temprano (4½ días) Fase temprana de implantación (blastocisto de 6 días). En el ovario se aprecian las etapas de transformación del folículo primario en folículo preovulatorio y la formación del cuerpo lúteo. El endometrio uterino corresponde a la fase progestacional RESUMEN • • • • • • • • • En cada ciclo ovárico madura un folículo y un solo ovocito es expulsado durante la ovulación o El ovocito se encuentra en la metafase de meiosis II y está rodeado por la zona pelúcida y algunas células de la granulosa Por las fimbrias, el ovocito es conducido hacia el interior de la trompa uterina Los espermatozoides, antes de fecundar un ovocito, experimentan: o Capacitación: se eliminan de la cabeza del espermatozoide proteínas del plasma seminal o Reacción acrosómica: se liberan acrosina y tripsina para atravesar la zona pelúcida Durante la fecundación el espermatozoide debe atravesar: o La corona radiada o La zona pelúcida o La membrana celular del ovocito El espermatozoide ha penetrado en el ovocito o El ovocito completa meiosis II y forma el pronúcleo femenino o La zona pelúcida se torna impenetrable para otros espermatozoides o La cabeza del espermatozoide se separa de la cola, se hincha y forma el pronúcleo masculino Se replica su DNA, experimentan una división mitótica que da origen a la etapa bicelular Resultados de la fecundación: o Restablecimiento del numero diploide de cromosomas o Determinación del sexo cromosómico o Comienzo de la segmentación: serie de divisiones mitóticas que causa un aumento en el numero de células, denominadas blastómeros, que se tornan más pequeñas con cada división Después de tres divisiones los blastómeros entran en compactación y forman un grupo apretado de células, con una capa interna y una externa Los blastómeros compactados se dividen para formar la mórula de 16 células. 5 0 • • • • • • La mórula ingresa en la cavidad uterina, 3 o 4 días después de la fecundación comienza a formarse una cavidad: blastocisto La masa celular interna se convertirá en el embrión La masa celular externa que rodea a las células internas y a la cavidad del blastocisto da lugar al trofoblasto El útero en la implantación se encuentra en la fase secretoria y el bastocisto se implanta en el endometrio Si no se produce la fecundación, dará comienzo a la fase menstrual y se eliminan las capas esponjosa y compacta. La capa basal se mantiene para regenerar las otras capas durante el próximo ciclo Cap.4 Segunda semana de desarrollo: disco germinativo bilaminar DIA 8 • El blastocisto está parcialmente incluido en la estroma endometrial • Trofoblasto (masa externa) se ha diferenciado en dos capas o Células mononucleares: citotrofoblasto o Células multinucleares sin límites celulares: sincitiotrofoblasto • Embrioblasto (masa interna) dos capas: o Hipoblasto (cerca de la cavidad del blastocisto) o Epiblasto (en el interior: cavidad amniótica). Las células adyacentes al citotrofoblasto: amnioblastos o Las dos capas forman el disco bilaminar DÍA 9 • El blastocisto se ha introducido más profundamente en el endometrio y un coágulo de fibrina cierra la solución de continuidad en el epitelio superficial • El sincitiotrofoblasto forma lagunas: perido lacunar • Células planas forman la membrana exocelómica (de Heuser) que reviste la superficie interna del citotrofoblasto. o Esta membrana junto con el hipoblasto constituyen el revestimiento de la cavidad exocelomica o saco vitelino primitivo. 5 0 DÍAS 11 Y 12 • El blastocisto está incluido por completo en la estroma endometrial, y forma una protrusión en la luz del útero • Las células del sincitiotrofoblasto erosionan el revestimiento endotelial de los capilares maternos, sinusoides. • Las lagunas se tornan continuas con los sinusoides y la sangre materna penetra en el sistema lacunar: circulación uteroplacentaria. • El mesodermo extraembrionario ocupa todo el espacio entre el trofoblasto por fuera y el amnios y la membrana exocelómica por dentro. o Se forman cavidades: celoma extramebrionario o cavidad coriónica, rodeando el saco vitelino primitivo y la cavidad amniótica o El mesodermo que reviste al citotrofoblasto y al amnios: hoja somatopleural del mesodermo extraembrionario o El que cubre el saco vitelino: hoja esplacnopleural del mesodermo extraembrionario • Reacción decidual: las células del endometrio contienen lípidos y glucógeno; los espacios intercelulares están ocupados por líquido DÍA 13 • A veces hay hemorragia como consecuencia del aumento del flujo sanguíneo hacia los espacios lacunares: se puede confundir con el sangrado menstrual normal y causar errores en la determinación de la fecha de parto. • Las células del citotrofoblasto proliferan, se introducen en el sincitiotrofoblasto y forman columnas celulares rodeadas de sincitio: vellosidades primarias • El hipoblasto produce células que forman una nueva cavidad dentro de la cavidad exocelómica: saco vitelino secundario o saco vitelino definitivo • El celoma extramebrionario se expande y forma la cavidad coriónica • El mesodermo extraembrionario que reviste el interior del citotrofoblasto: placa o lámina coriónica • El sitio donde el mesodermo extraembrionario atraviesa la cavidad coriónica: pedículo de fijación (con el desarrollo de los vasos sanguíneos se convertirá en el cordón umbilical). Implantación anormal:Implantación fuera del útero: embarazo extrauterino o ectópico • • • • Cavidad abdominal: cavidad rectouterina Implantación tubárica o en la ampolla Implantación intersticial Implantación ovárica 5 0 Cap.4 Segunda semana de desarrollo: disco germinativo bilaminar RESUMEN: • • • • • • • • • • • 8 día: blastocisto parcialmente incluido en la estroma endometrial Trofoblasto (masa celular externa) se diferencía en: o Capa interna de proliferación activa: citotrofoblasto o Capa externa: sincitiotrofoblasto, que ocasiona la erosión de los tejidos maternos 9 día: se desarrollan lagunas en el sincitiotrofoblasto – erosiona las sinusoides de la madre, la sangre materna pasa a la red lacunar y se inica la circulación uteroplacentaria (dia 11 y 12) El citotrofoblasto forma columnas celulares, vellosidades primarias, que penetran en el sincitio y son rodeadas por éste. El blastocisto está incluido por completo en el estroma endometrial (día 11 y 12) Embriblasto (masa celular interna) se diferencia en: o Epiblasto: da origen a los amnioblastos que revisten la cavidad amniótica o Hipoblasto o Forman el disco bilaminar Células endodérmicas se continúan con la membrana exocelómica y rodean al saco vitelino primitivo El mesodermo extraembrionario llena el espacio entre el trofoblasto y el amnios y la membrana exocelómica por dentro o Se forma el celoma extraembrionario o la cavidad coriónica El mesodermo extramebrionario que recubre al citotrofoblasto y al amnios: hoja somatopleural del mesodermo extraembrionario; y la que cubre el saco vitelino es la hoja esplacnopleural del mesodermo extraembrionario. “Semana del dos” o Trofoblasto se diferencia en dos capas: citotrofoblasto y sincitiotrofoblasto o Embrioblasto forma dos capas: epiblasto y el hipoblasto o Mesodermo extraembrionario se separa en dos capas: somatopleura y la esplacnopleura o Se forman dos cavidades: la amniótica y la del saco vitalino. La implantación tiene lugar al térimno de la primera semana. o Las células trofoblásticas invaden entonces el epitelio y la estroma endometrial. Implantación anormal • El sincitiotrofoblasto es responsable de la producción de hormas: de la gonadotrofina coriónica humana (hCG) • El blastocisto se implanta en la pared posterior o anterior del cuerpo uterino • Implantaciónn fuera del útero: embarazo extrauterino o ectópico o Cavidad abdominal: cavidad rectouterina (fondo de saco) o Ampolla de la trompa uterina o Implantación tubárica o En la porción estrecha de la trompa uterina: implantación intersticial o Implantación ovárica • El 95% de los embarazos ectópicos se producen en la trompa uterina y terminan con muerte alrededor del segundo mes, ocasionando una hemorragia grave y dolor abdominal • Blastocisto anormal a veces desarrolla el trofoblasto y membranas placentarias: mola hidatidiformes o Secretan grandes cantidades de hCG y producen tumores • Sólo el 42% de los ovocitos expuestos a espermatozoides sobrevivirán 5 0 CAPÍTULO 5 Tercera semana del desarrollo: disco germinativo trilaminar Gastrulación: formación del endodermo y el mesodermo embrionarios • • • • • • • • Gastrulación: proceso mediante el cual se establecen las tres capas germinativas (ectodermo, mesodermo y endodermo) Comienza con la formación de la línea primitiva en la superficie del epiblasto En el extremo cefálico (arriba) de la línea está el nódulo primitivo Las células del epiblasto migran hacia la línea primitiva, se desprenden y se deslizan debajo de éste y hacia adentro: invaginación La migración y especificación celulares son controladas por el factor de crecimiento fibroblástico 8 (FGF8). o Controla el movimiento celular mediante la regulación negativa de cadherina E, proteína que une a las células epiblásticas o Controla la especificación celular hacia mesodermo por la regulación de la expresión de Brachyury (T). Algunas desplazan al hipoblasto y dan lugar al endodermo, otras se sitúan entre el epiblasto y el endodermo y constituyen el mesodermo, las que quedan en el epiblasto forman el ectodermo. El epiblasto es el origen de todas las capas germinativas del embrión y las células de estas capas dan origen a todos los tejidos y órganos del embrión La placa precordal (inducción del cerebro anterior) se forma entre el extremo de la notocorda y la membrana bucofaríngea (futuro orificio de la cavidad bucal). Formación de la notocorda • • • • Las células prenotocordales emigran hasta la placa precordal y se intercalan en el hipoblasto y se forma la placa notocordal. Luego se desprenden del endodermo para formar la notocorda definitiva (sirve de base para el esqueleto axial). o Primero se forma el extremo cefálico y luego las regiones caudales El conducto neurentérico conecta temporalmente el saco vitelino con la cavidad amniótica La membrana cloacal se forma en el extremo caudal del disco embrionario. El saco vitelino da origen al divertículo alantoentérico o alantoides (día 16) Establecimiento de los ejes corporales • • • • • • • • • El establecimiento de los ejes corporales, anteroposterior, dorsoventral e izquierda-derecha, tiene lugar antes y durante el periodo de gastrulación Eje anteroposterior: por células en la parte anterior (craneal del disco embrionario). Área: el endodermo visceral anterior (AVE) expresa genes esenciales para la formación de la cabeza: OTX2, LIM1, HESX1 y el factor secretado cerberus La línea primitiva es iniciada y mantenida por Nodal, miembro de la familia de genes del factor de crecimiento transformador B (TGF-B). Otro miembro de la familia TGF-B, la proteínamorfogénica del hueso 4 (BMP4) es secretada en todo el disco embrionario. Junto con el factor de crecimiento gibroblástico (FGF), el mesodermo es centralizado y contribuye a formar los riñones (mesodermo intermedio), la sangre y el mesodermo de la pared corporal. El nódulo es el organizador. Cordina (activada por el factor de transcripción Goosecoid), nogina y folistatina antagonizan la actividad de BMP4. El mesodermo craneal es dorsalizado en notocorda, somitas y somitómeros: importantes para la inducción neural en la región craneal. HNF-3B mantiene al nódulo e induce la especificación regional en áreas del cerebro anterior y medio. Si está ausente, los embriones no logran gastrular bien y las estructuras del cerebro anterior y medio no se forman. Goosecoid activa a los inhibidores de BMP4 y contribuye a la regulación del desarrollo de la cabeza. o La sobreexpresión o la expresión insuficiente de este gen da origen a malformaciones en la cabeza: siameses. La formación del mesodermo dorsal en las regiones media y caudal del embrión es controlada por el gen Brachyury (T), expresado en el nódulo. 5 0 • • • • o El dominio de unión al DNA se denomina caja T Lados izquierdo-derecho. El FGF8 es secretado por células en el nódulo y en la línea primitiva e induce la expresión de Nodal y Lefty-2 y ambos regulan a PITX2 (lado izquierdo del corazón, estómago e intestino), responsable del establecimiento del lado izquierdo. Lefty-1 del lado izquierdo del tubo neural y podría actuar como una barrera para evitar que pasen las señales desde el lado izquierdo, también Sonic hedge-hog (SHH): represor de genes del lado izquierdo en el lado derecho. Brachyury (t) es esencial para la expresión de Nodal, Lefty-1 y Lefty-2 Lado derecho:Snail en el mesodermo derecho Mapas de destino establecidos durante la gastrulación • • • • • Las células de la región craneal del nódulo – notocorda Bordes laterales del nódulo y del extremo craneal – mesodermo paraxial Región media de la línea – mesodermo intermedio Parte caudal de la línea – lámina del mesodermo lateral Parte más caudal de la línea primitiva – mesodermo extraembrionario (también saco vitelino primitivo o hipoblasto) Crecimiento del disco embrionario • • • • • • Extremo cefálico ancho y extremo caudal angosto La expansión del disco embrionario ocurre en la región cefálica El crecimiento del disco depende de la migración de células desde la zona de la línea primitiva en dirección cefálica. La invaginación de las células en la línea primitiva y su desplazamiento continúan hasta el final de la cuarta semana, luego la línea primitiva desaparece En la porción cefálica: las capas germinativas comienzan a presentar diferenciación específica en la mitad de la tercera semana, mientras que en la porción caudal ocurre al término de la cuarta semana. La gastrulación, o la formación de las capas germinativas prosigue en los segmentos caudales al tiempo que las estructuras craneales están en proceso de diferenciación, esto hace que el embrión se desarrollo en sentido cefalocaudal. Desarrollo ulterior del trofoblasto • • • • • • • • • Al comienzo de la tercera semana, el trofoblasto se caracteriza por las vellosidades primarias, formadas por un núcleocitotrofoblástico. Las células mesodérmicas penetran en el núcleo de las vellosidades primarias y crecen para formar una vellosidad secundaria. Al final de la tercera semana las célulasmesodérmicas del centro de la vellosidad comienzan a diferenciarse en célulassanguíneas y en vasos sanguíneos y se forma el sistema capilar velloso (esta etapa: vellosidad terciaria o vellosidad placentaria definitiva) Estos vasos establecen contacto con el sistema circulatorio intraembrionario y conectan la placenta y el embrión. El corazón comienza a latir en la cuarta semana. El sistema velloso da elementos nutritivos y oxígeno Las célulascitotrofoblásticas de las vellosidades se introducen en el sincitio hasta llegar al endometrio materno, donde se ponen en contacto con troncos vellosos y forman la envoltura citotrofoblástica externa. o Rodea al trofoblasto y une al saco coriónico y al tejido endometrial materno. Vellosidades troncales o de fijación: van de la placa coriónica a la decidua basal (placa decidual: parte del endometrio donde se formará la placenta) Las que se ramifican: vellosidades libres (terminales), donde tiene lugar el intercambio de nutrientes. Día 20: el embrión está unido a su envoltura trofoblástica por el pedículo de fijación (forma parte del cordón umbilical que permite la comunicación entre la placenta y el embrión. Teratogénesis y tumores asociada con la gastrulación 5 0 • • • • • Alcohol: destruye las células de la línea media anterior del disco germinativo y se producen deficientes de la línea media de estructuras craneofaciales con el resultado de holoprosencefalia (ojos muy cerca). La gastrulación puede ser interrumpida por anomalías genéticas o agresiones tóxicas. La disgenesia caudal (sirenomelia – se asocia con diabetes materno): la formación de mesodermo es insuficiente en la región más caudal del embrión (fusión de las extremidades inferiores, anomalías vertebrales y de los órganos genitales) Situsinversus:: transposición de las vísceras en el tórax o abdomen. Tumores: En ocasiones persisten restos de la línea primitiva, éstas células proliferan y forman tumores: teratomas sacrococcígeos, que contienen tejidos de las tres capas germinativas. Podrían originarse también a partir de las células germinales primordiales que no migran hacia las gónadas. RESUMEN del libro • • • • • • • • • • • • • • Gastrulación: comienza en la línea primitiva (en su extremo cefálico está el nódulo primitivo), las células epiblásticas se desplazan hacia el interior (se invaginan) para formar nuevas capas celulares: el endodermo y mesodermo. Las que se mantienen en el epiblasto forman el ectodermo. El epiblasto da origen a las tres capas germinativas del embrión: ectodermo, mesodermo y endodermo, a partir de las cuales se forman todos los tejidos y órganos. Las células prenotocordales se desplazan y llegan a la placa precordal (mesodermo precordal).se intercalan entre las células del endodermo y forman la placa notocordal. o Esta placa se desprende y forma la notocorda (base del esqueleto axial) Las células del hipoblasto (endodermo) en el margen cefálico del disco forman el endodermo visceral anterior (AVE) que expresa genes formadores de la cabeza: OTX2, LIM1, HESX1 y el factor secretado cerberus. Nodal, miembro de la familia de genes TGF-B, indica y mantiene la integridad de l nódulo y de la línea primitiva. BMP4, en presencia de FGF, centraliza al mesodermo y forma las láminas intermedia y lateral del mesodermo. La cordina, nogina y la folistatina antagonizan la actividad de BMP4 y dorsalizan al mesodermo para formar la notocorda y somitómeros en la región cefálica. La formación de estas estructuras en regiones más caudales es regulada por el gen Brachyury (T). La asimetría izquierda-derecha es regulada por FGF8, secretado por células en el nódulo y en la línea primitiva, luego induce Nodal y Lefty-2 en el lado izquierdo. Estos genes regulan PITX2, un factor de transcripción responsable de la formación del lado izquierdo. Las células epiblásticas que se mueven a través del nódulo y de la línea primitiva están predeterminadas por su posición a convertirse en un tipo específico de mesodermo y endodermo (es posible construir un mapa de destino de las célulasepiblásticas) Al término de la tercera semana, las tres capas germinativas: el ectodermo, mesodermo y endodermo, se establecen en la región cefálica y el proceso continúa en las áreas mas caudales. La diferenciación de órganos y tejidos ha comenzado y tiene lugar en dirección cefalocaudal. El trofoblasto progresa. Las vellosidades primarias adquieren un núcleo en el cual se originan pequeños capilares. Cuando estos capilares vellosos se ponen en contacto con los capilares de la lamina coriónica y del pedículo de fijación, el sistema velloso suministra elementos nutritivos y oxígeno al embrión. Cap.7 Tercer mes al nacimiento: el feto y la placenta MEMBRANAS FETALES EN GEMELOS Gemelos dicigóticos • • • • • 7 a 11 por cada 1000 nacimientos provienen de la expulsión de dos ovocitos y de la fecundación por espermatozoides diferentes. Tienen una constitución genética distinta (los productos guardan la misma semejanza entre sí que los hermanos de diferente edad) Pueden ser del mismo sexo o diferente. Ambos cigotos se implantan de forma individual en el útero y cada uno de ellos desarrolla su placenta, su amnios y su saco coriónico propios. 5 0 • A veces las dos placentas y los sacos coriónicos se fusionan. o Mosaicismoeritrocítico (cada uno posee eritrocitos de dos tipos diferentes), lo cual indica que la fusión de las dos placentas fue tan íntima que se produjo intercambio de eritrocitos. Gemelos monocigóticos (idénticos) • • • • • • • Un solo ovocito fecundado. 3 a 4 por cada 1000 nacimientos Surgen a partir de la separación del cigoto en diferentes etapas del desarrollo La primera separación ocurre en el periodo biceular, donde se desarrollan dos cigotos por separado. o Ambos blastocistos se implantan independientemente y cada embrión tiene una placenta, un saco coriónico propios y una cavidad amniótica propia Los monocigóticos pueden identificarse por la gran semejanza de sus grupos sanguíneos, impresiones digitales y aspecto externo, además de ser el mismo sexo. En la mayor parte de los casos, la separación del cigoto tiene lugar en etapa temprana del periodo del blastocisto, cuando la masa celular interna se separa en dos grupos de células dentro de la misma cavidad del blastocisto. o Los dos embriones tienen en común la placenta y la cavidad coriónica, pero cavidades amnióticas diferentes. Rara vez la separación se produce en el periodo de disco germinativo bilaminar, antes de la aparición de la línea primitiva. o Se forman dos productos que comparten la placenta, y tienen un saco amniótico y un saco coriónico en común. Defectos en la formación de gemelos • • • • • • 12% de los prematuros son gemelos El bajo peso y la prematurez hacen que tengan un alto riesgo de mortalidad (10 a 20%), comparado con el 2% del parto simple. Sólo el 29% de las madres con embarazos gemelares dan a luz a dos niños Gemelo evanescente: muerte de uno de los dos fetos, cuya desaparición se produce en el primer trimestre o a principios del segundo y podría ser el resultado de la formación de un feto papiráceo Síndrome de transfusión general (5-15% de los embarazos monocigóticos): un gemelo recibe la mayor parte del flujo sanguíneo. o Un gemelo tiene mayor tamaño que el otro o 60-100% ocurre la muerte de ambos La escisión del nódulo primitivo y de la línea primitiva puede llevar a la formación de gemelos unidos (siameses). La expresión ectópica de Goosecoid puede provocar gemelos unidos. o Toracópagos (págos: una cosa unida a la otra) o Pigópagos y Craneópagos 5 0 Cap. 6 Tercera a octava semana: el periodo embrionario • Periodo embrionario o periodo de organogénesis: tercera a octava semana, donde las tres hojas germinativas (ectodermo, mesodermo y endodermo) dan origen a tejidos y órganos DERIVADOS DEL ECTODERMO • Principios de la tercera semana: notocorda y mesodermo precordal (placa precordal) y forman la placa neural (sus células componen el neuroectodermo, y su inducción representa el inicio del proceso de neurulación) Regulación molecular de la inducción neural • • • • Inducción de la placa neural. Ectodermo se convierte en epidermis y el mesodermo forma el mesodermo intermedio y el mesodermo lateral. El mesodermo se transforma en notocorda y en mesodermo paraxial Ácido retinoico organiza el eje craneocaudal Neurulación • • • • • • • • Ya pasó la inducción, la placa neural se extiende hacia la línea primitiva. Al final de la tercera semana: los bordes laterales de la placa neural dan lugar a los pliegues neurales y la porción media es el surco neural. o Día 19: se ha eliminado el amnios o Día 20: aparición de somitas o Los pliegues neurales se fusionan (comienza en la región cervical), resultado: tubo neural (quinto somita). El tubo queda en comunicación con la cavidad amniótica por medio de los neuroporos craneal(se cierra dia 25 – 18 a 20 somitas) y caudal (día 27 se cierra – 25 somitas). El proceso de neurulación está completado y el sistema nervioso central está representado por la médula espinal con una porcióncefálica ancha caracterizada por dilataciones, las vesículas cerebrales. Las células de la cresta neural se forman en los extremos de los pliegues neurales y no emigran hasta no haberse completado el cierre del tubo neural. Migran y experimentan a su salida del neuroectodermo una transición de epitelial a mesenquimatosa para penetrar en el mesodermo (células derivadas del epiblasto y de los tejidos extraembrionarios; mesénquima es el tejido conectivo embrionario laxo). o Las células de la cresta neural siguen: Un trayecto dorsal a través de la dermis donde pueden entrar al ectodermo y forman melanocitos en la piel Recorrido ventral a través de la mitad anterior de cada somita para dar origen a neuronas de ganglios sensoriales, simpáticos y entéricos, células de Schwann y células de la médula suprarrenal. o También contribuyen al esqueleto craneofacial y aportan neuronas para ganglios craneales, celulasgliales y melanocitos. La inducción de las células de la cresta neural requiere de una interacción entre el ectodermo neural y el ectodermo general que lo recubre. Proteínas morfogénicas del hueso (BMP) y FGF inician el proceso de inducción o El destino de la totalidad del ectodermo depende de BMP: Niveles elevados: formación de la epidermis Niveles bajos: inducen la cresta neural Inhibición: inducción de la placa neural Cuando el tubo neural se ha cerrado: o Engrosamientos ectodérmicos bilaterales, las placas óticas o auditivas y las placodas del cristalino o Las placas óticas o auditivas se invaginan y forman las vesiculasoticas o auditivas que dan origen a las estructuras para la audición y el equilibrio o Aparece la placoda del cristalino, se invagina y durante la quinta semana forma el cristalino del ojo Del ectodermo se derivan los órganos y estructuras que mantienen el contacto con el mundo exterior o Sistema nervioso central o Sistema nervioso periférico o Epitelio sensorial del oído, la nariz y el ojo o Epidermis, incluidos el pelo y las uñas o Glándulas subcutáneas, las glándulas mamarias, la glándulahipófisis y el esmalte dental 5 0 DERIVADOS DEL MESODERMO • • • Las célulaspróximas a la línea media proliferan y forman el mesodermo paraxial Más lateralmente: lámina lateral (mesodermo lateral) o Capa continua con el mesodermo que recubre al amnios: hoja somática o parietal del mesodermo o Capa continua con el mesodermo que reviste al saco vitelino: hoja espácnica o visceral del mesodermo o Estas dos capas revisten la cavidad intraembrionaria El mesodermo intermedio conecta al mesodermo paraxial y el mesodermo lateral Mesodermo paraxial • Somitómeros: segmentos del mesodermo paraxial en la tercera semana que se forman en sentido cefalocaudal o Consiste en célulasmesodérmicas alrededor del centro de la unidad o En la regióncefálica, los somitómeros se forman en neurómeras y contribuyen al mesénquima cefálico o Región occipital: se organizan caudalmente en somitas • El primer par de somitas aparece en la región cervical del embrión cerca del dia 20, formándose en direccióncefalocaudal (tres pares por día) hasta que al final de la quinta semana hay de 42 a 44 pares. o 4 occipitales, 8 cervicales, 12 torácicos, 5 lumbares, 5 sacros y de 8 a 10 coccígeos. o Luego desaparecen el primer par occipital y los últimos cocígeos, mientras que el resto constituye el esqueleto axial o Es posible determinar la edad del embrión durante esta etapa temprana del desarrollo contando el numero de somitas • La formación de los somitas segmentados a partir del mesodermo presomítico sin segmentar (paraxial) depende de un reloj de segmentación establecido por “genes cíclicos”. • Al comienzo de la 4ta semana, las células que forman las paredes ventral y media del somita cambian de posición para rodear la notocorda. o Estas células, denominadasesclerotoma, forman un tejido laxo: mesénquima. o Algunas dan origen a tendones, mientras que otras rodean a la medula espinal y a la notocorda para formar la columna vertebral • Las células de la porcióndorsolateral del somita migran y las células de la porciondorsomedial del somita proliferan y forman una nueva capa: el miotoma (origina los músculos del dorso, musculatura epiaxial) • El epitelio dorsal restante constituye el dermatoma (forma la dermis y el tejido subcutáneo de la piel), y estas capas en conjunto dan lugar al dermatomiotoma. • Cada somita forma su propio esclerotoma (componente de tendón, cartílago y hueso), su propio miotoma (proporciona el componente muscular segmentario) y su propio dermatoma (componente segmentario de la piel). Regulación molecular de la diferenciación del somita • Las señales para la diferenciación del somita se originan en las estructuras que lo rodean, como la notocorda, el tubo neural, la epidermis y la lámina del mesodermo lateral. Mesodermo intermedio • Conecta temporalmente el mesodermo paraxial con la lamina del mesodermo lateral. • Regiones cervical y torácica superior forman los futuros nefrotomas (cúmulos celulares), mientras que en lo caudal produce el cordónnefrógeno • Unidades excretorias del sistema urinario y de la gónada se desarrollan Lámina del mesodermo lateral • Se separa en las hojas parietal y visceral, que revisten la cavidad intraembrionaria y rodean a los órganos • El mesodermo visceral y el endodermo embrionario constituirán la pared del intestino • Las célulasmesodermicas de la hoja parietal que se encuentran rodeando la cavidad intraembrionaria formaran las membranas mesoteliales o membranas serosas, que tapizarán las cavidades peritoneal, pleural y pericárdica y secretarán un liquido seroso Sangre y vasos sanguíneos, se forman de dos maneras: • Vasculogénesis: a partir de islotes sanguíneos o El primer islote sanguíneo aparece en el mesodermo que rodea a la pared del saco vitelino en la tercera semana y luego en el mesodermo lateral y otras regiones o Los islotes se originan de células del mesodermo que son inducidas a formar hemangioblastos 5 0 Los hemangioblastos en el centro del islote sanguíneo forman células madre hematopoyeticas, precursoras de todas las célulassanguíneas Hemangioblastos periféricos se diferencían en angioblastos, precursores de los vasos sanguíneos y son inducidos a formar célulasendoteliales y se forman vasos sanguíneos o Una vez que el proceso de vasculogénesis establece un lecho vascular primario, que incluye la aorta dorsal y a las venas cardinales: Angiogénesis: generación de brotes a partir de vasos preexistentes La especificación de las arterias, las venas y del sistema linfático se produce poco después de la inducción de los angioblastos Las primeras célulassanguíneas se originan en los islotes del saco vitelino (población transitoria) Las células madre hematopoyéticas definitivas provienen del mesodermo que rodea a la aorta en la regiónaorta-gónada-mesonefros (AGM). o Colonizarán el hígado que se transformará en el órgano hematopoyético fetal más importante Las células madre del hígado colonizarán la medula ósea, el tejido definitivo formador de sangre • • • • Orientación Clínica • Los hemangiomas capilares son agrupaciones anormales de vasos sanguineos capilares que forman los tumores más comunes de la infancia (10% de los nacimientos) • Asociados con estructuras craneofaciales o Focales o difusas – las que causan más complicaciones secundarias como ulceras, cicatrices y obstrucción de la via aérea. • El factor de crecimiento similar a la insulina 2 promueve el crecimiento de vasos anormales DERIVADOS DEL ENDODERMO • • • • • • • • • • • El tracto grastointestinal es el principal sistema orgánico derivado del endodermo Esta hoja cubre la superficie ventral del embrión y constituye el techo del saco vitelino. Con el desarrollo de las vesículas cerebrales, el disco embrionario se pliega en sentido cefalocaudal. o Se forman el pliegue cefálico y el pliegue caudal. Parte anterior: forma el intestino anterior, limitado en su extremo cefálico por la membrana bucofaríngea que se rompe en la 4ª semana y se establece la comunicación entre la cavidad amniótica y el intestino primitivo. Región de la cola: forma el intestino posterior, termina en una membrana ectodérmica y endodérmica, la membrana cloacal que se rompe en la 7ª semana y crea la abertura anal. Sector entre ambos intestinos: intestino medio, que se comunica con el saco vitelino a través del conducto onfalomesentérico o vitelino. Después el conducto vitelino queda obliterado (cerrado en un círculo), se pierde la conexión con el intestino medio y el intestino adopta una posición libre dentro de la cavidad abdominal Con el crecimiento de los somitas, el disco embrionario de ser aplanado se torna redondeado (plegamiento cefalocaudal) o Incorporación parcial de la alantoides en el cuerpo del embrión, donde forma la cloaca (la vejiga urinaria deriva de la cloaca y en esta etapa se comunica con la alantoides) 5ª semana: el conducto vitelino, la alantoides y los vasos umbilicales están restringidos a la región del anillo umbilical. El saco vitelino tiene carácter vestigial, desempeña una función de nutrición en las primeras etapas del desarrollo. En el segundo mes está localizado en la cavidad coriónica. El endodermo en un comienzo forma el revestimiento epitelial del intestino primitivo y de las porciones intraembrionarias de la alantoides y el conducto vitelino. El endodermo da origen a: o Revestimiento epitelial del aparato respiratorio o Parénquima de la glándula tiroides, las paratiroides, el hígado y el páncreas o Estroma reticular de las amígdalas y el timo o Revestimiento epitelial de la vejiga y de la uretra o Revestimiento epitelial de la cavidad timpánica y de la trompa auditiva ESTABLECIMIENTO DE PATRONES DEL EJE ANTEROPOSTERIOR: REGULACIÓN POR GENES DE CAJA HOMEÓTICA: Los genes de caja homeótica regulan la formación de los ejes y la segmentación. Cada grupo de genes se localiza en un cromosoma separado, y los genes de cada grupo se numeran del 1 al 13. ASPECTO EXTERNO DEL EMBRIÓN DURANTE EL SEGUNDO MES DE DESARROLLO • Final de la 4ª semana tiene 28 somitas, los caracteres externos principales son los somitas y los arcos faríngeos. La edad del embrión se expresa en somitas 5 0 • • • • En el segundo mes la edad del embrión está indicada por la longitud desde el vértex hasta la nalga (V-N) y se expresa en milímetros. 5ª semana: aparecen las extremidades superiores (situadas a la altura del cuarto somita cervical al primero torácico) y están inervadas por el plexo braquial, e inferiores (aparecen caudalmente al sitio de fijación del pedicuro umbilical, a nivel de los somitas lumbares y los sacros superiores) en forma de palas de remo. Luego aparecen cuatro surcos radiales, denominados rayos, que separan cinco áreas y forman los dedos (primero manos y luego pies). Un segundo estrechamiento divide la porción proximal de las extremidades se identifican las tres partes características de las extremidades del adulo. Orientación clínica: defectos congénitos • • • • La mayor parte de los órganos y sistemas principales se forma entre la 3ª y 8ª semana: organogénesis y es crítico para el desarrollo normal Las células madre están formando los esbozos de los órganos, y estas interacciones son susceptibles a los efectos de influencias genéticas y ambientales. Es el periodo durante el cual son inducidos los principales defectos estructurales del nacimiento. Conocer a fondo los elementos principales de la organogénesis será muy útil para identificar la fecha en la cual se produjo una anomalía en particular y para determinar las causas posibles de la malformación. RESUMEN • El periodo embrionario: 3ª a 8ª semana, es la etapa en done las tres hojas germinativas, ectodermo, mesodermo y endodermo, dan origen a sus propios tejidos y sistemas orgánicos. o Como consecuencia de la formación de órganos, se establecen las principales características del cuerpo • Ectodermo da origen a los órganos y estructuras que mantienen el contacto con el mundo externo o Sistema nervioso central o Sistema nervioso periférico o Epitelio sensorial del oído, nariz y ojo o Piel, pelo y uñas o Glándulas de la hipófisis, mamaria y sudoríparas y el esmalte de los dientes • La inducción de la placa neural es regulada por el factor de crecimiento BMP4. • En la región craneal, la inactivación es causada por nogina, cordina y folistatina secretadas por el nódulo, la notocorda y el mesodermo precordal. • En la región del cerebro y la medula espinal, es efectuada por Wnt3 y FGF. • La ausencia de inactiviación de BMP4 hace que el ectodermo se convierta en epidermis y centraliza al mesodermo para formar el mesodermo intermedio y la lámina del mesodermo lateral. • Mesodermo: mesodermo paraxial, intermedio y lateral • El mesodermo paraxial forma somitómeras, que dan origen al mesénquima de la cabeza y se organizan en somitas. • Los somitas dan origen al miotoma (tejido muscular), esclerotoma (cartílago y hueso) y dermatoma (tejido subcutáneo de la piel), los cuales son tejidos de sostén del cuerpo. • Las señales para la diferenciación del somita provienen de las estructuras que lo rodean, como la notocorda, el tubo neural y la epidermis • La región media dorsal del somita se convierte en epidermis • El mesodermo da origen: o Sistema vascular, compuesto por el corazón, las arterias, las venas, los vasos linfáticos y las célulassanguíneas y linfáticas. o Sistema urogenital: riñones, gónadas y sus conductos (no la vejiga) o Bazo y la corteza y de las glándulas suprarrenales • El endodermo proporciona: o Revestimiento epitelial del tracto gastrointestinal, del aparato respiratorio y de la vejiga. o Forma el parénquima de la tiroides, la paratiroides, el hígado y el páncreas. o El tejido epitelial que reviste la cavidad del tímpano y de la trompa auditiva • El establecimiento del eje embrionario craneocaudal es controlado por los genes de caja homeótica o Organizados en cuatro grupos: HOXA, HOXB, HOXC, HOXD, situados en cuatro cromosomas diferentes • Como resultado de la formación de los sistemas orgánicos y el rápido crecimiento del sistema nervioso central, el disco embrionario, aplanado en un comienzo, comienza a plegarse cefalocaudalmente y se forman los pliegues cefálico y caudal. • El disco se pliega transversalmente (pliegues laterales), dando lugar a la forma redondeada del cuerpo. 5 0 CAP 7: TERCER MES AL NACIMIENTO, EL FETO Y LA PLACENTA DESARROLLO DEL FETO • • • • • Periodo fetal: novelan semana hasta el final de la vida intrauterina Se caracteriza por la maduración de los tejidos y órganos y el rápido crecimiento del cuerpo. Longitud vertex-nalga (VN) (talla en posición de sentado), o longitud vertex-talón (VT), medida desde el cráneo hasta el talón (talla en posición de pie). o Expresadas en centímetros, se relacionan con la edad del feto expresada en semanas o meses 4º y 5º mes el crecimiento de longitud es mucho y el de peso es durante los últimos dos meses. La duraciónde lagestación es de 280 días o 40 semanas después del comienzo de la ultima menstruación o 266 días o 38 semanas después de la fecundación Cambios según los meses • • • • • • • • • • • • • • • • • • • Desarrollo de la cabeza e vuelve más lento en comparación con el resto del cuerpo o 3er mes la cabeza mide la mitad de la longitud VN o 5º mes, una tercera parte o nacimiento, una cuarta parte de la longitud VT Tercer mes: la cara adquiere un aspecto más parecido al humano Los ojos se desplazan hacia la superficie ventral de la cara y las orejas se sitúan 12 semanas: centros de osificación primaria en los huesos largos y los del cráneo o los genitales externos se han desarrollado y puede determinarse el sexo mediante una ecografía 6 semana: las asas intestinales producen una tumefacción voluminosa en el cordón umbilical (herniacion), a las 12 semanas se retraen hacia la cavidad abdominal. Final del 3er mes: actividad refleja en fetos abortados, lo cual indica actividad muscular Cuarto y quinto mes: el feto aumenta de longitud rápidamente, y al término de la primera mitad de la vida intrauterina su longitud VN es de 15 cm (aprox. la mitad de la longitud del recién nacido) Al final del 5to mes todavía no supera los 500 gramos El feto está cubierto de un vello muy fino llamado lanugo Son visibles las cejas y el cabello Durante el quinto mes los movimientos del feto pueden ser percibidos por la madre Durante la segunda mitad de la vida intrauterina, el peso fetal aumenta, sobre todo en los últimos dos meses y medio, cuando adquiere el 50% del peso del término (3200 g) Sexto mes: la piel del feto es rojiza y arrugada por falta de tejido conectivo Un feto nacido prematuro en el sexto mes tiene dificultades porque el aparato respiratorio y el sistema nervioso central no han madurado lo suficiente y no se ha establecido la coordinación entre ambos. A los 6.5 y 7 meses, el feto mide 25 cm y pesa 1100 g. (90% probabilidades de sobrevivir) En los dos últimos meses se redondea el contorno corporal como consecuencia del deposito de grasa subcutánea. Al final de la vida intrauterina la piel esta cubierta por una sustancia oleosa blanquecina (vernix caseosa), constituida por los productos de secreción de las glándulas sebáceas Al finalizar el noveno mes, el cráneo tiene mayor circunferencia, hecho para su paso por el canal del parto. En la fecha de nacimiento, el peso de 3000 a 34000 g y su longitud VN es de 36cm y VT de 50 cm Momento del nacimiento • • • • • • • • El ovocito es fecundado dentro de las 12 horas después de la ovulación. Los espermatozoides hasta 6 días antes de la ovulación pueden sobrevivir para fecundar al ovocito. La mayor parte de los embarazos es dentro del periodo de 6 días que finaliza en el dia de la ovulación. La mujer visita al medico cuando no se han presentado dos periodos menstruales Complicación: cuando la mujer presenta una hemorragia de corta duración 14 días después de la fecundación como consecuencia de la actividad erosiva durante la implantación del blastocisto. La mayoría de los fetos nacen en el termino de 10 a 14 días de la fecha calculada del parto. Si el nacimiento se produce antes, prematuros, y si es después, posmaduros Un parámetroútil para proporcionar una medida exacta de la longitud VN durante la 7ª a la 14ª semana es la ecografía Semana 16 a 30, la medición es el diámetro biparietal (DBP), la circunferencia de la cabeza y del abdomen y la longitud del fémur. 5 0 Orientaciónclínica: Bajo peso al nacer • • • • • • • • • • • Los factores que influyen sobre la longitud y el peso son determinados genéticamente, pero los ambientales también influyen. Retardo del crecimiento intrauterino (RCI) los que se encuentran por debajo del 10º percentil del peso de nacimiento. Pequeños para su edad o pequeños para la edad gestacional (PEG), fetalmente desnutridos o dismaduros 1 de cada 10 niños ha sufrido RCI y tienen un mayor riesgo de presentar deficiencias neurológicas, malformaciones congénitas, aspiración de meconio, hipoglucemia, hipocalcemia y síndrome de dificultad respiratoria (SDR). Factores causales: anomalíascromosomitas (10%), agentes teratogénicos, infecciones congénitas, problemas de salud de la madre (hipertensión, enfermedades cardiacas y renales), el estado de nutrición de la madre y su nivel socioeconómico, habito de fumar, ingestión de alcohol y otras drogas, insuficiencia placentaria y nacimiento múltiples. Los que pesan entre 500 y 1000 g pueden vivir con cuidados adecuados; el 50% podrían presentar deficiencias neurológicas. Los niños pueden ser pequeños porque nacieron prematuros o porque tuvieron RCI Principal factor que promueve el crecimiento antes y después del nacimiento es el factor de crecimiento similar a la insulina 1 (IGF-1), que tiene efectos mitogenicos y anabólicos. Las mutaciones en el gen IFG-1 causan RCI, que se prolonga después del nacimiento. El crecimiento posnatal es dependiente de la hormona de crecimiento (GH) Las mutaciones en GHR producen enanismo de Laron, caracterizado por retardo del crecimiento, hipoplasia facial media, esclerótica azul y extensión limitada del codo. MEMBRANAS FETALES Y PLACENTA • • Incremento de la superficie entre los componentes maternos y fetales para facilitar el intercambio. La disposición de las membranas fetales también se modifica y la producción de liquido amniótico aumenta. Cambios en el trofoblasto • • • • • • • • • 2 mes: el trofoblasto tiene vellosidades secundarias y terciarias. Las vellosidades troncales (de fijación) se extienden desde el mesodermo de la lamina o placa coriónica hasta la envoltura citotrofoblástica. La superficie de las vellosidades está formada por el sincitio, que descansa sobre una capa de células citotrofoblásticas (cubren la parte dentral del mesodermo vascularizado) El sistema capilar que se desarrolla en el centro de las vellosidades se contacta con los capilares de la lamina coriónica y del pedicuro de fijación y dan origen al sistema vascular extraembrionario La sangre materna va a la placenta por las arterias espirales La erosión de los vasos maternos para liberar la sangre en los espacios intervellosos es llevada acabo por invasión endovascular de las células citotrofoblasticas o Estas células invaden las arterias espirales y reemplazan a las células endoteliales maternas y crean vasos (de pequeños y resistentes, a grandes y menos resistentes, proporcionan más cantidad de sangre materna al espacio intervelloso) que contienen células fetales y maternas o células citotrofoblásticas: transición epitelial a endotelial Desde las vellosidades de fijación salen las vellosidades libres hacia los espacios intervellosos o lacunares circundantes. 4º mes: células citotrofoblásticas desaparecen (desde las vellosidades menores hasta las mayores). No participan en el intercambio entre las dos circulaciones o capas que separan las circulaciones materna y fetal son el sincitio y la pared endotelial de los vasos sanguíneos El sincitio se adelgaza y segmentos (nudos sincitiales) que contienen varios núcleos pueden desprenderse y llegar a los lagos sanguíneos intervellosos, entran en la circulación materna y se degeneran. Orientación clínica • Preeclampsia: hipertensión materna, proteinuria y edema. Comienza a partir de las 20 semanas hasta el nacimiento y resulta un retardo del crecimiento fetal, muerte del feto o materna. o Alteración relacionada con el trofoblasto en la que la diferenciación de las células del citotrofoblasto fracasa o es incompleta y muchas no experimentan su transformación de epitelial a endotelial. 5 0 o Causas: mosaicismo placentario, en el cual las células trofoblasticas tienen defectos genéticos, y las enfermedades maternas que causan anormalidades vasculares como la diabetes. También la mujer fumadora. Corion frondoso y decidua basal • • • • • • • • Primeras semanas: las vellosidades cubren la superficie del corion. Las vellosidades del polo embrionario crecen y dan origen al corion frondoso (corion velloso); las del polo abembrionario degeneran (corion leve) La diferencia entre el polo embrionario y el polo abembrionario del corion es en la estructura de la decidua, la capa funcional del endometrio que se desprende durante el parto. La decidua que cubre al corion frondoso: decidua basal (capa con células deciduales con lípidos y glucogeno). La lamina decidual está unida al corion. La decidua sobre el polo abembrionario: decidua capsular que se expande y degenera con el crecimiento de la vesículacoriónica El corion leve se pone en contacto con la pared uterina (decidua parietal) y las dos capas se fusionan (etapa antes) La que participa en los procesos de intercambio es el corion frondoso que, junto con la decidua basal forman la placenta. La fusión del amnios y el corion para formar la membrana amniocorionica oblitera la cavidad coriónica. o Membrana que se rompe en el parto (rotura de la bolsa de las aguas) Estructura de la placenta • • • • • • • • 4º mes: dos componentes o porción fetal – corion frondoso rodeada por la lamina coriónica o porción materna – decidua basal lamina decidual Zona de unión: se mezclan células del trofoblasto (sincitio) y deciduales La mayor parte de las células citotrofoblásticas han degenerado. Entre las laminas coriónica y decidual hay espacios ocupados por sangre materna; provienen de las lagunas del sincitio y revestidos por sincitio fetal 4º y 5º mes: la decidua forma varios tabiques deciduales, que sobresalen en los espacios intervellosos pero no llegan a la lamina coriónica. Hay una capa sincitial separando la sangre materna que se encuentra en los lagos intervellosos del tejido fetal de las vellosidades. Por los tabiques, la placenta queda dividida en cotiledones. Cubre del 15-30% de la superficie interna del útero. El aumento del grosor de la placenta se debe a la arborización de las vellosidades y no a la penetración ulterior en los tejidos maternos Placenta de termino • • • • • Es discoidal, tiene un diámetro de 15 a 25 cm y 3cm de espesor y pesa entre 500 y 600 g En el nacimiento se desprende de la pared uterina y 30 min después del parto es expulsada de la cavidad del útero Lado materno: 15 a 20 cotiledones, cubiertos por una delgada capa de decidua basal. o Los surcos que separan a los cotiledones son formados por los tabiques deciduales Superficie fetal de la placenta: cubierta por la lamina coriónica o Arterias y venas, los vasos coriónicos que convergen hacia el cordón umbilical. o El corion está cubierto por el amnios Inserción velamentosa: se inserta en la membrana coriónica por fuera de la placenta Circulación placentaria • • • Los cotiledones reciben sangre a través de las arterias espirales (80-100) atraviesan la lamina decidual y entran en los espacios intervellosos. La presión en estas arterias impulsa la sangre hacia los espacios intervellosos y baña las vellosidades pequeñas con sangre oxigenada. Al disminuir la presión, la sangre retorna desde la lamina coriónica hacia la decidua, donde entra en las venas endometriales 5 0 • • • • • • • • La sangre de los lagos intervellosos retorna drenada hacia la circulación materna a través de las venas endometriales. Los espacios intervellosos de la placenta contienen 150ml de sangre, que se cambia tres a cuatro veces por minuto. La sangre se desplaza en las vellosidades coriónicas (superficie 4 a 14 m2) El intercambio placentario ocurre sólo en las vellosidades en las cuales los vasos fetales están en intimo contacto con la membrana sincitial de revestimiento. La membrana placentaria separa la sangre materna de la fetal. Cuatro capas: o Revestimiento endotelial de los vasos fetales o Tejido conectivo del núcleo de las vellosidades o Capa citotrofoblástica o Sincitio 4º mes: membrana placentaria se adelgaza ya que el revestimiento endotelial de los vasos se pone en contacto con la membrana sincitial aumentando el índice de intercambio. Barrera placentaria (no porque muchas sustancias pasan por ahí) La placenta es de tipo hemocorial porque la sangre materna que se encuentra en los espacios intervellosos está separada de la sangre fetal por un derivado corionico Funciones de la placenta • • Intercambio de productos metabólicos y gaseosos entre la circulación materna y la fetal Producción de hormonas Intercambio de gases • • • Oxigeno, dióxido de carbono y el monóxido de carbono por difusión simple El feto de termino extrae de 20 a 30ml de oxigeno por minuto de la circulación materna (si no recibe aunque sea por poco tiempo es letal) El flujo de sangre placentario es decisivo para el aporte de oxigeno Intercambio de elementos nutritivos y de electrólitos • Aminoácidos, ácidos grasos libres, hidratos de carbono y vitaminas Transmisión de anticuerpos maternos • • • • La competencia inmunológica se desarrolla en el primer trimestre, el feto puede producir todos los componentes del complemento. Inmunoglobulinas G maternas (IgG) son transportadas desde la madre al feto a partir de la 14ª semana El feto obtiene inmunidad pasiva contra enfermedades infecciosas. Los recién nacidos forman su propia IgG pero alcanza como el adulto a los 3 años Orientación clínica: Eritroblastosis e hidropesía fetales • • • • • • • • 400 antigenos en los eritrocitos, algunos pueden estimular una respuesta de anticuerpos maternos contra los eritrocitos fetales o Isoinmunización, si la respuesta materna es adecuada los anticuerpos podrían atacar los eritrocitos fetales originando la enfermedad hemolítica del recién nacido (eritroblastosis fetal) porque la hemólisis de gran numero de elementos sanguíneos estimula células inmaduras denominadas eritroblastos Se puede producir hidropesía fetal y causar la muerte del feto Ocasionados por antigenos del sistema de grupos sanguíneosCDE. El antígeno D o Rh es el más peligroso porque la inmunización puede ocurrir a partir de una única exposición. La respuesta de anticuerpos tiene lugar cuando el feto es D (Rh) positivo y la madre es negativa, y se suscita cuando los eritrocitos fetales ingresan en el organismo materno desde pequeñas áreas de sangrado sobre la superficie de las vellosidades placentarias o durante el nacimiento. Tratamiento del feto: transfusiones intrauterinas o posnatales. La enfermedad es prevenida mediante la identificación de las mujeres en riesgo utilizando un anticuerpo de detección Los antígenos del grupo sanguíneo ABO pueden generar anticuerpos. 20% de los recién nacidos tiene una incompatibilidad materna ABO, pero sólo el 5% es clínicamente manifiesto 5 0 Producción de hormonas • • • • • • 4º mes, la placenta produce progesterona para mantener la gestación en casa de eliminación o falta de función adecuada del cuerpo luteo Todas las hormonas son sintetizadas en el trofoblasto sincitial. La placenta elabora hormonas estrogénicas, como estradiol hasta antes de completarse la gestación, momento en el cual se alcanza el nivel máximo Estrógeno: crecimiento del útero y al desarrollo de la glándula mamaria Primeros dos meses: sincitiotrofoblasto produce gonadotrofina coriónica humana (hCG) que mantiene al cuerpo luteo o Excretada por la madre en la orina, se utiliza su presencia como indicador de embarazo Hormona elaborada por la placenta: somatomamotrofina (lactógeno placentario), le confiere al feto prioridad sobre la glucosa sanguínea materna y es diabetógena para la madre. o Estimula el desarrollo de las glándulas mamarias para la producción de leche Orientación clínica: la barrera placentaria • • • • La mayoría de las hormonas maternas no atraviesan la placenta Algunos progestágenos atraviesan la placenta y ocasionan la masculinización de fetos femeninos. Estrógeno sintético: dietilestilbesterol, causa carcinoma de la vagina y anomalías testiculares La placenta actúa como un mecanismo de protección contra factores nocivos, muchos virus como la rubéola, viruela, varicela, sarampión atraviesan la placenta. AMNIOS Y CORDÓN UMBILICAL • • • • • • • • • La línea entre el amnios y el ectodermo embrionario (unión amnioectodérmica) es el anillo umbilical primitivo. 5ª semana: pasan a través de este anillo: o pedículo de fijación (alantoides, y vasos umbilicales representados por dos arterias y una vena) o pedículo vitelino (vasos vitelinos) o conducto que comunica las cavidades intraembrionaria y extraembrionaria. El saco vitelino ocupa un espacio en la cavidad coriónica entre el amnios y la lamina coriónica. La cavidad amniótica crece por la cavidad coriónica y el amnios envuelve a los pedicuros de fijación y del saco vitelino para formar el cordón umbilical primitivo. o Sentido distal: pedicuro del saco vitelino y vasos umbilicales o Sentido proximal: asas intestinales y el resto de la alantoides. El saco vitelino esta en la cavidad coriónica unido al cordón umbilical por su pedicuro. Final del 3er mes: amnios se ha expandido y se pone en contacto con el corion y oblitera la cavidad coriónica. Las asas intestinales forman la hernia umbilical fisiológica. Después retoman el cuerpo del embrión y la cavidad en el cordón umbilical desaparece. Los vasos umbilicales están rodeados por la gelatina de Wharton: funciona como capa protectora para los vasos sanguíneos Las paredes de las arterias son musculares y elásticas y contribuyen a la contracción de los vasos umbilicales después de ligar el cordón Orientación clínica: Anormalidades del cordón umbilical • • • • • cordón umbilical mide 2cm diámetro y entre 50 y 60 cm de longitud. Tiene nudos falsos. cordón largo: rodear al cuello del feto. cordón corto: dificultades durante el parto ya que tracciona a la placenta desde su sitio de inserción en el útero. Dos arterias y una vena en el cordón umbilical. 1 de cada 200 sólo hay una arteria, 20% de probabilidad de presentar anomalías cardiacas y vasculares. La arteria que falta no se ha formado (agenesia) o ha degenerado. Los desgarros del amnios llevan a la formación de bandas amnióticas que pueden rodear parte del feto y generar amputaciones, constricciones anulares y malformaciones craneofaciales. o Origen: infecciones o efectos tóxicos en el feto CAMBIOS PLACENTARIOS AL FINAL DEL EMBARAZO • Cambios en la placenta que pueden reducir el intercambio entre las dos circulaciones: 5 0 o o o o Aumento del tejido fibroso en el centro de las vellosidades Engrosamiento de las membranas basales de los capilares fetales Obliteración de los capilares pequeños de las vellosidades Depósito de sustancia fibrinoide en la superficie de las vellosidades de la zona de unión y de la lamina coriónica LIQUIDO AMNIÓTICO • • • • • • • Está en la cavidad amniótica, está formado por células amnióticas originadas por la sangre materna. 10 semanas – 30 ml; 20 semanas – 450ml; 37 semanas – 800 a 1000 ml En los primeros meses del embarazo, el embrión sujeto al cordón umbilical, flota en este liquido que le sirve de protección El liquido o Amortigua las sacudidas o Impide que se adhiera el embrión al amnios o Permite los movimientos fetales El volumen del liquido es reemplazado cada 3 horas 5º mes: el embrión traga el liquido amniótico e ingiere 400ml por dia, cerca del 50% del volumen total. Se añade orina (agua) Durante el parto, la membrana amniocoriónica forma una cuña hidrostática que ayuda a dilatar el canal cervical Orientación clínica: líquido amniótico • • • • Hidramnios o polihidrmanios: exceso de liquido amniótico (1500 a 2000ml), oligohidramnios: reducción de volumen (menos de 400ml) Causas: idiopáticas, diabetes materna y anomalías del desarrollo como defectos del sistema nervioso central y gastrointestinales. 10% rotura prematura del amnios (causa más común de parto de pretermino) El pie zambo y la hipoplasia pulmunar pueden ser causados por oligohidramnios consecutivo a la rotura del amnios. GEMELOS (cap.5) PARTO (NACIMIENTO) • • • • • • 34-38 semanas,, el miometrio uterino no ha respondido a las señales para el parto Durante las últimas 2 a 4 semanas, este tejido presenta una fase transicional como preparación para el comienzo del parto. Esa fase termina con el engrosamiento del miometrio en la región superior del útero y adelgazamiento de la región inferior y del cuello uterino Trabajo de parto: o Borramiento (adelgazamiento y acortamiento) y dilatación del cuello uterino Producido por las contracciones uterinas que empujan al saco amniótico contra el canal cervical o Expulsión del feto (parto) Producido por contracciones uterinas , incremento de la presión intraabdominal a partir de la contracción de los músculos abdominales o Expulsión de la placenta y de las membranas fetales (alumbramiento) Contracciones uterinas e incremento de la presión intraabdominal A medida que el útero se contrae, la parte superior se retrae, la parte inferior se expande. Contracciones comienzan con un intervalo de 10 minutos, luego (2 estadio) con menos de 1 minuto de diferencia Orientación clínica: nacimiento prematuro • • • • Los factores que dan comienzo al parto son desconocidos, “retirada del mantenimiento de la gestación” en la que desaparecen los factores que la sostienen, o inducción activa provocada por factores estimuladores Nacimiento pretérmino (antes de las 34 semanas) es la segunda causa de mortalidad infantil Se debe a rotura prematura de las membranas, comienzo anticipado del parto o a complicaciones del embarazo Hipertensión materna, diabetes, y desprendimiento prematuro de la placenta son factores de riesgo. Además de infecciones maternas. 5 0 RESUMEN • • • • • • • • • • • • • • • • • • • • Periodo fetal: 9ª semana al nacimiento. Rápido crecimiento del cuerpo y maduración de los sistemas orgánicos. Crecimiento longitud (3,4,5 mes, 5cm por mes), aumento de peso en los últimos dos meses (700g por mes) Crecimiento lento de la cabeza. 3er mes: mitad de la longitud VN, 5º mes: un tercio de la longitud VT, nacimiento: un cuarto. 5º mes: movimientos fetales son percibidos por la madre y el feto está cubierto por un vello fino: lanugo. Feto nacido en el 6º mes, dificultad para sobrevivir porque el aparato respiratorio y el sistema nervioso central no han madurado. La duración de la gestación: 280 días o 40 semanas después del primer dia de la ultima menstruación, o 266 días o 38 semanas después de la fecundación Componentes de la placenta: o Parte fetal que deriva del corion frondoso o corion velloso o Parte materna proveniente de la decidua basal. Espacio entre las laminas coriónica y decidual está ocupado por lagos intervellosos llenos de sangre materna. Las vellosidades arborizadas (tejido fetal) (su superficie 4-14 m2 facilita el intercambio materno fetal) crecen dentro de los lagos sanguíneos maternos (150 ml de sangre materna y se renueva de tres a cuatro veces por minuto). La circulación fetal se halla separada de la circulación materna por: o Membrana sincitial (derivada del corion) o células endoteliales de los capilares fetales. La placenta es de tipo hemocorial Funciones de la placenta: o Intercambio de gases o Intercambio de elementos nutritivos y de electrólitos o Transporte de anticuerpos maternos, lo cual confiere inmunidad pasiva al feto o Producción de hormonas como la progesterona, el estradiol y el estrógeno (además de gonadotrofina coriónica humana y somatomamotrofina) o Detoxificacion de algunas drogas El amnios contiene liquido amniótico, en el cual el feto está suspendido por el cordón umbilical. Funciones: o Amortigua las sacudidas o Permite los movimientos fetales o Impide que el embrión se adhiera a los tejidos circundantes El feto come liquido amniótico, que es absorbido a través del intestino y eliminado por la placenta. El feto agrega orina (agua) Aumento excesivo de liquido amniótico (hidramnios) se asocia con anencefalia y atresia esofágica, mientras que la cantidad insuficiente (oligohidramnios) está relacionada con la agenesia renal. El cordón umbilical esta rodeado por el amnios y contiene o Dos arterias umbilicales o Vena umbilical o Gelatina de Wharton, que actúa de protección para los vasos 2/3 de los gemelos son dicigóticos o fraternos, tienen su propio amnios, corion y placenta los gemelosmonocigóticos tienen su propio amnios pero comporten el corion y la placenta. Gemelos unidos: un amnios, un corion y una placenta Señales que dan comienzo al parto no son claras pero la preparación para el trabajo de parto comienza entre las 34 y 38 semanas. o Borramiento y dilatación del cuello uterino o Expulsión del feto o Expulsión de la placenta y de las membranas fetales (alumbramiento) 5 0 CAP 9: SISTEMA ESQUELÉTICO • • • • Se desarrolla a partir del o Mesodermo paraxial: somitómeras (regióncefálica) y somitas (región occipital) Ventromedial: esclerotoma • Al final la 4a semana se tornan en mesénquima o tejido conectivo embrionario. Estas células se diferencian en fibroblastos, condroblastos u osteoblastos (células formadoras de hueso) Dorsolateral: dermomiotoma(musculatura) o Lamina del mesodermo lateral (hoja somática) Cinturas escapular y pelviana, y los huesos largos de las extremidades. o Cresta neural Se diferencia en mesenquima y forman los huesos de la cara y cráneo Somitas y somitomeras occipitales contribuyen a la formación de la bóveda craneana y de la base del cráneo. Hueso planos del cráneo: mesenquima de la dermis se diferencia en hueso (osificación intramembranosa) célulasmesenquimatosas dan origen primero a moldes de cartílago hialino, se osifican por el proceso de osificaciónendocondral. CRANEO: dividido en neurocráneo y viscerocráneo (cara) Neurocráneo: forma una cubierta protectora para el encéfalo • • Porción membranosa: huesos planos que rodean al cerebro como una bóveda Porción cartilaginosa o condrocráneo: huesos de la base del cráneo Neurocraneo membranoso: formado por los huesos planos que rodean al cerebro como una bóveda • • Deriva de las células de la cresta neural y del mesodermo paraxial o Su mesenquima revista al cerebro y pasa por osificación membranosa Huesos membranosos planos con espículas óseas Durante el crecimiento en la vida fetal y el periodo posnatal los huesos membranosos aumentan de volumen por nuevas capas (exterior) y por resorción oseoclástica (interior) Cráneo del recién nacido • • • • • • Los huesos planos del cráneo están separados por suturas que tienen dos orígenes: o Cresta neural (sutura sagital) o Mesodermo paraxial (sutura coronal) Dos o más huesos, suturas anchas: fontanelas o Fontanela anterior o frontal: se unen los parietales y frontales Las suturas y las fontanelas permiten que los huesos del cráneo se superpongan entre si durante el parto: modelado El crecimiento de los huesos de la bóveda craneana continúa después del nacimiento Entre los 5 y 7 años el niño tiene casi la totalidad de su capacidad craneana, algunas suturas permanecen abiertas hasta la edad adulta La palpación de la fontela anterior proporciona datos acerca de la normalidad del proceso de osificación del cráneo y de la presión intracraneala Neurocráneo cartilaginoso o condrocráneo • • • • Está formado por varios cartílagos separados Delante de la notocorda y derivan de la cresta neural: condrocráneo precordal Detrás de la notocorda provienen de los esclerotomas occipitales en el mesodermo paraxial: condrocráneo cordal. Cuando estos cartílagos se fusionan y se osifican por medio de osificaciónendocondral se forma la base del cráneo 5 0 VISCEROCRÁNEO • • • • • • Formado por los huesos de la cara, se origina en los cartílagos de los dos primeros arcos faríngeos. Primer arco: da origen a o Porción dorsal: la apófisis maxilar y forma el maxilar, el hueso cigomático y parte del hueso temporal o Porción ventral: proceso mandibular, cartílago de Meckel El mesénquima que rodea el cartílago de Meckel se osifica por el proceso de osificación membranosa y da origen al maxilar inferior Desaparece el cartílago excepto en el ligamento esfenomandibular El extremo dorsal del proceso mandibular y el segundo arco dan origen al yunque, al martillo y al estribo. o Su osificación comienza en el 4º mes y son los primeros huesos que experimentan osificación completa Los huesos de la cara derivan de la cresta neural que forman también los huesos nasal y lagrimal Al comienzo la cara es pequeña en comparación con el neurocráneo: o Ausencia virtual de senos aéreos paranasales o Pequeño tamaño de los huesos Con la aparición de los dientes y el desarrollo de los senos aéreos paranasales, la cara pierde sus características infantiles Orientación clínica: Defectos craneofaciales y displasias esqueléticas Células de la cresta neural • Las células de la cresta neural que se originan en el neuroectodermo forman el esqueleto facial y la mayor parte del cráneo o Cuando migran pueden ser atacadas por agentes teratógenos Craneosquisis • • • Craneosquisis: cuando no se forma la bóveda craneana, el tejido encefálico que permanece expuesto al liquido amniótico degenera: anencefalia Se debe a la falta de cierre del neuroporo craneal Se hernia el tejido cerebral, las meninges o ambas estructuras (meningocele craneal y meningoencefalocele) Craneosinostosis y enanismo • • • • • • • • • Anomalías craneales es causada por el cierre prematuro de una o varias suturas: craneosinostosis o Característico de 100 síndromes genéticos Cierre temprano de la sutura sagital (57%) causa expansión frontal y occipital y el cráneo se torna largo y angosto (escafocefalia) Cierre prematuro de la sutura coronal causa cráneo corto y alto: acrocefalia o cráneo en torre. Si las suturas coronal y lambdoidea se cierran prematuramente se origina un cráneo corto: braquicefalia Acondroplasia (ACH) la forma más común de enanismo afecta a los huesos largos. o cráneo grande con hipoplasiacentrofacial, dedos cortos y curvatura lumbar acentuada. o Se hereda en forma autosómica dominante Displasia tanatofórica es el tipo más común de enanismo neonatal letal o Tipo I: fémures cortos, incursados, con cráneo en forma de trébol (trilobado) o Tipo II: fémures son rectos y largos y cráneo en forma de trébol Hipocondroplasia: forma de enanismo autosómico dominante Todas las formas de displasias esqueléticas tienen en común una formación anormal del hueso endocondral Acromegalia: causada por el hiperpituitarismocongénito y la producción excesiva de la hormona de crecimiento. o Agrandamiento de la cara, las manos y los pies o Crecimiento excesivo simétrico y gigantismo 5 0 • Microcefalia: el cerebro no se desarrolla y como consecuencia el cráneo no se expande. Retardo mental grave. MIEMBROS Desarrollo y crecimiento de los miembros • • • • • • • • • • • • • • • • • Los esbozos de las extremidades son visibles al finalizar la 4ª semana Mesenquima derivado de la hoja somática de la lamina del mesodermo lateral que formará los huesos y tejidos conectivos de la extremidad, cubierto por ectodermo. Borde distal de los esbozos: el ectodermo forma la cresta apical ectodérmica (CAE) o Hace que el mesénquima se mantenga en proceso de proliferación rápida: zona de progreso y no se diferencie Las células que se encuentran alejadas de la influencia de esta cresta comienzan a diferenciarse en cartílago y músculo: la extremidad se produce en dirección proximodistal 6 semanas: placas de la mano y del pie Los dedos se forman cuando la muerte celular en la CAE separa a esta cresta en cinco partes. La formación de los dedos depende de su continua envaginación para formar rayos digitales cartilaginosos y la muerte del tejido intercalado entre los rayos. El desarrollo del miembro inferior se produce uno o dos días después que la del superior. 7ª semana: los miembros efectúan un movimiento de rotación en direcciones contrarias. o Superior gira 90º lateralmente, músculos extensores se encuentran sobre la superficie posterolateral y los pulgares lateralmente o Inferior: rotación medial de 90º, músculos extensores sobre la superficie anterior y el dedo gordo del pie en posición medial El mesenquima de los esbozos se diferencia en condrocitos 6ª semana: moldes de cartílago hialino, que anuncian la formación de los huesos de las extremidades, constituidos por estos condrocitos. Las articulaciones se forman en las condensaciones cartilaginosas cuando se detiene la condrogénesis y es inducida una interzona articular La osificación de los huesos de los miembros, osificación endocondral, comienza al final del periodo embrionario (12ª semana) o En todos los huesos largos de las extremidades hay centros de osificación o Centro primario que se halla en el cuerpo o diáfisis del hueso, la osificaciónendocondral avanza hacia los extremos del molde cartilaginoso Nacimiento: la diáfisis del hueso está osificada pero ambos extremos, las epífisis son todavía cartilaginosas. Entre los centros de osificacióndiafisario y epifisario se mantiene temporariamente una lamina cartilaginosa, la placa epifisaria: crecimiento longitudinal del hueso Cuando el hueso ha alcanzado su longitud completa, las placas epifisarias desaparecen y las epífisis se unen con la diáfisis del hueso. En los huesos largos hay una placa epifisaria en ambos extremos; en los pequeños sólo en un extremo y en los regulares (vértebras) hay uno o más centros primarios de osificación y varios secundarios. Regulación molecular del desarrollo de las extremidades • • • • • Eje craneocaudal: células de la lamina del mesodermo lateral Zona de progreso: población de células mesenquimatosas proliferantes adyacentes a la cresta. Gracias a esto sucede el crecimiento distal de la extremidad. Células mesenquimatosas del extremo proximal de la zona de progreso quedan más alejadas de la cresta y de su influencia, y disminuye el ritmo de su división y comienzan a diferenciarse El eje anteroposterior de la extremidad es regulado por la zona de actividad polarizante (ZAP), células del borde posterior del miembro cerca de la parte lateral. o Los miembros crecen, la ZAP se desplaza distalmente para mantenerse cerca de la CAE El eje dorsoventral: ectodermo ventral Orientación clínica: edad ósea 5 0 • • Para evaluar si el niño ha alcanzado su edad adecuada de maduración: a partir de estudios de osificación en las manos y en las muñecas se obtiene información de la edad ósea El estudio prenatal de los huesos del feto mediante ecografía proporciona datos acerca del crecimiento fetal y la edad gestacional Orientación clínica: anomalías de los miembros • • • • • • • • • • • • • • • Malformación de los miembros: 6 de cada 10,000 nacidos Falta parcial (meromelia) o completa (amelia) de una o más extremidades. Falta de huesos largos y las manos y pies están unidos al tronco por huesos pequeños de forma irregular (focomelia, una forma de meromelia) A veces los segmentos de las extremidades están presentes, pero son anormalmente cortos (micromelia) Carácter hereditario, o por el fármaco talidomida (cáncer y SIDA) que causa un síndrome de malformaciones que consiste en la ausencia de los huesos largos o en deformidades. El periodo más vulnerable para que se produzcan malformaciones de los miembros inducidas por teratógenos abarca la 4ª y 5ª semana de desarrollo. Dedos acortados: braquidactilia Si dos o más dedos están funcionados: sindactilia Un numero mayor de dedos: polidactilia (bilaterales) o Los dedos que están de más carecen con frecuencia de conexiones musculares adecuadas Ausencia de un dedo: ectrodactilia (unilateral) Mano y pie hendidos (deformidad en pinza de langosta) se forma una hendidura anormal entre el segundo y cuarto metacarpiano (metatarsiano) Pie zambo o equinovaro: anomalía acompaña a la sindactilia. La planta del pie está dirigida hacia adentro, en varones recién nacidos, es hereditaria o Posición anormal de las piernas en el útero puede causarlo Ausencia congénita o deficiencia del radio: anomalíagenética o Síndrome de craneosinostosis y aplasia radial o Ausencia del pulgar Bandas amnióticas pueden causar constricciones anulares y amputaciones de los miembros o de los dedos Luxacióncongénita de la cadera: falta de desarrollo del acetábulo y de la cabeza del fémur. o Suele ocurrir después del nacimiento, la anomalíaósea se desarrolla en el periodo prenatal VÉRTEBRAS Y COLUMNA VERTEBRAL • • • • • • • • • Las vértebras se forman por el esclerotoma de los somitas del mesodermo paraxial. Vértebratípica consta de un arco vertebral y un foramen o agujero (pasa la medula espinal), un cuerpo, apófisis transversas y apófisis espinosa Los esclerotomas migran alrededor de la medula espinal, la notocorda y el tubo neural El esclerotoma de cada somita experimenta resegmentación: cuando la mitad caudal de cada esclerotoma se fusiona con la mitad cefálica del esclerotoma subyacente Cada vértebra se forma a partir de la combinación de la mitad caudal de un somita y de la mitad craneal de su vecino Célulasmesenquimatosas entre las porciones cefálica y caudal del esclerotoma original no proliferan y ocupan el espacio entre dos cuerpos vertebrales precartilaginosos: contribuyen a la formación del disco intervertebral La notocorda forma el núcleopulposo, que es rodeado por las fibras circulares del anillo fibroso Estas dos estructuras unidas constituyen el disco intervertebral La resegmentación de los esclerotomas en las vértebras hace que los miotomas se dispongan a manera de puente sobre los discos intervertebrales y por lo tanto pueden mover la columna vertebral Orientación clínica: Defectos vertebrales • Fusiónasimétrica o que falte la mitad de una vértebra: escoliosis (desviación lateral de la columna vertebral) 5 0 • • o El numero de vértebras es mayor o menor que lo normal Secuencia de Klippel-Feil: reducción del numero de vértebras cervicales y otras vértebras están fusionadas Fusión incompleta o nula de los arcos vertebrales óseos: espina bífida, afecta solamente a los arcos vertebrales óseos. o El defecto está cubierto por piel y no hay déficit neurológico (espina bifida oculta) o Espina bifida quística: no se cierra el tubo neural, no se forman los arcos vertebrales y el tejido nervioso queda expuesto. o Puede ser prevenida con la administración de acido fólico a la mujer antes de la concepción COSTILLAS Y ESTERNÓN • • • Costillas se forman a partir de las prolongaciones costales de las vértebrastorácicas y derivan del esclerotoma del mesodermo paraxial El esternón se desarrolla en el mesodermo somático de la pared corporal ventral. A cada lado de la línea media aparecen dos bandas esternales que se fusionan y forman los moldes cartilaginosos del manubrio, las esternebras y el apéndice xifoides. RESUMEN • • • • • • • • • • • • • Sistema esquelético se desarrolla a partir del mesenquima del mesodermo y la cresta neural Huesos planos del cráneo experimentan osificación membranosa: las célulasmesenquimáticas se transforman en osteoblastos Huesos largos de las extremidades, el mesenquima se condensa y forma un molde de cartílago hialino o En estos moldes aparecen centros de osificación y el hueso pasa por osificaciónendocondral El cráneo está constituido por: o Neurocraneo porción membranosa que forma la bóveda craneana y porción cartilaginosa (condrocraneo) que constituye la base del cráneo o Viscerocráneo (cara) Las células de la cresta neural forman la cara, la mayor parte de la bóveda craneana y la porciónprecordal del condrocráneo (por delante de la notocorda) El mesodermo paraxial da origen al resto del cráneo Las extremidades aparecen como esbozos en la cuarta semana La lamina del mesodermo lateral forma los huesos y el tejido conectivo, mientras que las células musculares migran desde los somitas a las extremidades La CAE regula la evaginacion del miembro, y la ZAP controla el establecimiento del patrónanteroposterior La columna vertebral y las costillas se desarrollar a partir de los compartimientos de los esclerotomas de los somitas y el esternón deriva del mesodermo de la pared corporal ventral La formación de una vértebrarequiere la condensación de la mitad caudal de un esclerotoma y su fusión con la mitad craneal del esclerotoma subyacente Malformación vertebrales (espina bifida), craneanas (craneosquisis y craneosinostosis) y faciales (paladar hendido) Los defectos del radio y de los dedos a menudo se asocian con otras anomalías (síndromes) CAP. 10: Sistema Muscular • Músculos se desarrollan del mesodermo: o Músculo esquelético deriva del mesodermo paraxial (que forma somitas desde la región occipital hasta la región sacra y somitómeras en la cabeza) 5 0 o o Músculo liso deriva de la hoja esplácnica del mesodermo lateral y del ectodermo (músculo del iris, glándula mamaria y glándula sudorípara) Músculo cardíaco proviene del mesodermo esplácnico que circunda el tubo cardíaco MÚSCULO ESTRIADO ESQUELÉTICO • • • • • Los somitas y somtómeras forman los músculos del esqueleto axial, la pared corporal, los miembros y la cabeza Desde la región occipital y en dirección caudal se forman los somitas que se diferencian en esclerotoma, dermatoma y en dos regiones formadoras de músculo o Una región aparece en el borde o labio ventrolateral (VLL) del dermomiotoma Sus células forman el miotoma y proporcionan células para la musculatura de la pared corporal (hipomérica, hipoaxial) o La otra región se encuentra en el borde o labio dorsomedial (DML) del dermomiotoma y sus células migran centralmente al dermatoma y contribuyen a la formación de miotoma Formarán los músculos de la espalda (epimérica, musculatura epiaxial) Durante la diferenciación, las células precursoras o mioblastos se fusionan y forman fibras musculares. o Aparecen miofibrillas en el citoplasma y al final del 3er mes las estrías típicas del músculo esquelético Los somitómeras nunca se segregan en segmentos de esclerotomas y dermomiotomas Los tendones para la unión de los músculos a los huesos derivan de células del esclerotoma próximos los miotomas en los bordes anterior y posterior de los somitas Desarrollo de un somita • • • • célulasmesodérmicas alrededor de una cavidad células de las paredes ventral y medial del somita pierden lo epitelial y emigran hacia la notocorda (esclerotoma) células de la porcióndorsolateral del somita emigran como precursoras de la musculatura del miembro y de la pared corporal célulasdorsomediales emigran y forman el miotoma. Se extienden cerca del epitelio dorsal (en dirección ventral), después las células del dermatoma pierden su aspecto epitelial y se sitúan por debajo del ectodermo para formar la dermis. ESTABLECIMIENTO DE LOS PATRONES DEL MÚSCULO • • • • Controlados por tejidos conectivos hacia los cuales han emigrado los mioblastos región cefálica: tejidos derivan de la cresta neural Región cervical y occipital: tejidos derivan del mesodermo somítico Pared corporal y extremidades: se originan en el mesodermo somático DERIVADOS DE LOS PRECURSORES DE LAS CELULAS MUSCULARES • • • • Final de la 5ª semana las células musculares están agrupadas en: o Porción dorsal: el epímero, formada por célulasdorsomediales del somita o porción ventral: hipómero, formado por la emigración de células dorsolaterales del somita Los nervios que se dirigen a los músculos segmentarios están divididos en o Ramo primario dorsal para el epímero o Ramo primario ventral para el hipómero Los mioblastos de los efímeros forman los músculos extensores de la columna vertebral Los de los hipómeros forman los músculos de las extremidades y de la pared corporal o Hipómeros cervicales originan los músculos escalenos, geniohiodeo y prevertebrales o Hipómeros torácicos se dividen en tres capas: En el tórax: músculos intercostal externo, intercostal interno y triangular del esternón (más profundo) o transverso del tórax. • Las costillas hacen que conserven su carácter segmentario En la pared abdominal: músculos oblicuo externo (mayor), oblicuo interno (menor) y transverso del abdomen. • Se fusionan y forman capas de tejido muscular 5 0 o o o Hipómeros lumbares forman el músculo cuadrado lumbar Hipómeros de las regiones sacra y coccígea forman el diafragma pelviano y los músculos estriados del ano En el extremo ventral de los hipómeros aparece una columna longitudinal ventral: En la región del abdomen esta representada por el músculo recto del abdomen (recto mayor del abdomen) En la región cervical por los músculos infrahioideos En el tórax desaparecen, aunque a veces existe un músculo esternal (preesternal) MÚSCULOS DE LA CABEZA • • Todos los músculos voluntarios de la cabeza derivan del mesodermo paraxial, incluidos los músculos de la lengua, del ojo (con excepción de los músculos del iris que derivan del ectodermo), y los asociados con los arcos faríngeos (viscerales) Los patrones para la formación de los músculos están dirigidos por tejido conectivo que proviene de la cresta neural MÚSCULOS DE LOS MIEMBROS • • • • • • • • • • • • Primeros indicios su formación: 7ª semana como una condensación del mesénquima próximo a la base de los esbozos y que deriva de las células dorsolaterales de los somitas que emigran hacia el primordio de la extremidad El tejido conectivo gobierna el patrón de formación del músculo y deriva del mesodermo somático y da origen a los huesos de la extremidad Al alargarse los esbozos, el tejido muscular se desdobla en sus componentes flexor y extensor Al comienzo los músculos de las extremidades tienen un carácter segmentario, luego se fusionan y se componen de tejido Esbozos de los miembros superiores se encuentran frente a los cinco segmentos cervicales inferiores y a los dos torácicos superiores Los miembros inferiores, frente a los cuatro lumbares inferiores y a los dos sacros superiores Los ramos primarios ventrales se introducen en el mesénquima. o Entran al principio con ramas dorsales y ventrales separadas, pero después se unen para formar los nervios dorsales y ventrales El nervio radial que inerva a los músculos extensores está formado por la combinación de las ramas segmentarias dorsales Mientras que los nervios cubital y mediano, que inervan a los músculos flexores, se forman por la combinación de las ramas ventrales. Los nervios se ponen en contacto con las células musculares (condensaciones mesodérmicas en diferenciación), y esto es el requisito para la completa diferenciación funcional Los nervios raquídeos son importantes para la diferenciación e inervación motora de los músculos de las extremidades y suministran innervación sensitiva a los dermatomas El patrón original de los dermatomas se modifica con el crecimiento de los miembros, pero se puede reconocer en el adulto una secuencia ordenada Orientación clínica • • • Falta parcial o total del músculo pectoral mayor (anomalía de Poland) Puede haber falta parcial o completa de los músculos palmar largo, serrato anterior y cuadrado crural La ausencia parcial o completa de los músculos abdominales causa el síndrome del abdomen en ciruela pasa, en el cual la pared abdominal es delgada y los órganos pueden verse y sentirse con facilidad o Malformación de las vías urinarias y de la vejiga, como obstrucción uretral, anomalías que determinan la acumulación de líquido y la distensión del abdomen ocasionando la atrofia de los músculos abdominales MÚSCULO CARDIACO • • Se desarrolla de la hoja esplácnica del mesodermo que rodea al tubo cardiaco endotelial Los mioblastos se adhieren entre si por uniones especiales que se desarrollan para formar discos intercalares. 5 0 • • Las miofibrillas se desarrollan pero los mioblastos no se fusionan Se tornan visibles algunos fascículos de células musculares especiales. que constituyen las fibras de Purkinje y dan lugar al sistema de conducción del corazón MÚSCULO LISO • • • • • El de la aorta dorsal y las grandes arterias deriva del mesodermo lateral y de la cresta neural Arterias coronarias se originan de las célulasproepicardiales y de la cresta neural El de la pared del intestino provienen del mesodermo esplácnico Los músculos constrictor y dilatador de la pupila, y los tejidos musculares de la glándula mamaria y de las glándulas sudoríparas tienen un origen ectodérmico El factor de respuesta del suero (SRF) es responsable de la diferenciación del músculo liso RESUMEN • • • • • • • • • • La mayor parte de los músculos tiene un origen mesodérmico Músculosesqueléticos derivan del mesodermo paraxial: o Somitas, que dan origen a los músculos del esqueleto axial, la pared corporal y los miembros o Somtiómeras: originan los músculos de la cabeza Las células progenitoras de los tejidos musculares estriados derivan de los bordes (labios) ventrolateral y dorsomedial del dermomiotoma Las células de ambas regiones contribuyen a la formación del miotomo Las células del borde dorsomedial forman los músculos de la espalda (epiaxiales) Las células del borde ventrolateral originan los músculos de los miembros y de la pared corporal (músculoshipoaxiales) Al final de la 5ª semana, las células precursoras del músculo están divididas en o Epímero (porción dorsal) inervado por un ramo primario dorsal Sus mioblastos forman los músculos extensores de la columna vertebral o Hipómero (porción ventral) inervado por un ramo primario ventral Sus mioblastos dan lugar a los músculos de las extremidades y de la pared corporal El tejido conectivo derivado de las somitas, del mesodermo somático y de la cresta neural (región cefálica) proporciona un molde para el establecimiento del patrón de formación de los músculos La mayor parte de los músculos lisos y las fibras del músculo cardiaco derivan del mesodermo esplácnico Los músculos lisos del iris, la glándula mamaria y las glándulas sudoríparas derivan del ectodermo. 5 0 Capitulo 11: Cavidades Corporales Formacion de la cavidad intraembronaria • • • Al final de la tercera semana, el mesodermo intraembrionario a cada lado de la línea media se diferencia en una porción paraxial, intermedia y lateral. El mesodermo lateral se divide en dos capas: la hoja somática y la hoja esplacnica. El espacio limitado por esas hojas forma la cavidad intraembrionaria o cavidad corporal Membranas serosas • • • • • Las células de la hoja somática se transforman en mesoteliales y constituyen la capa parietal de las membranas serosas, que cubre la parte externa de las cavidades peritoneal, pleural y pericardica. Las células de la hoja esplacnica del mesodermo formaran la capa visceral de las membranas serosas, que cubre los órganos abdominales, pulmones y el corazón. Las capas visceral y parietal se reúnen a nivel de la raíz del mesenterio dorsal que mantiene suspendido al tubo intestinal de la cavidad peritoneal. El mesenterio ventral solamente se extiende desde el intestino anterior caudal hasta la porción superior del duodeno y es el resultado del adelgazamiento del mesodermo del septum transversum Estos mesenterios representan capas dobles de peritoneo por donde transcurren los vasos sanguíneos, los linfáticos y los nervios hasta los diferentes órganos. Diafragma y cavidad torácica • • • • • • • El septum transversum es una lámina gruesa de tejido mesodérmico que ocupa el espacio entre la cavidad torácica y el pedículo del saco vitelino. El septum transversum no separa por completo la cavidad torácica y abdominal, sino que deja una comunicación amplia, los canales pericardioperitoneales. Con la expansión pulmonar el mesodermo de la pared del cuerpo se divide en dos componentes: o La pared definitiva del tórax o Las membranas pleuropericardicas Las membranas pleuropericardicas son prolongaciones de los pliegues pleuropericardicos que contienen las venas cardinales comunes y los nervios frénicos. Como consecuencia del descenso del corazón, las venas cardinales comunes se desplazan hacia la línea media y las membranas pleuropericardicas se extienden a la manera de un mesenterio. Por ultimo se fusionan entre si y con la raíz de los pulmones y la cavidad torácica queda dividida entonces en la cavidad pericardica y las dos cavidades pleurales En el adulto las membranas pleuropericardicas forman el pericardio fibroso. Formación del diafragma • • • Durante el desarrollo ulterior, la abertura entre las futuras cavidades pleural y peritoneal es cerrada por pliegues en forma de medialuna, los pliegues pleuroperitoneales. En la séptima semana, los pliegues se fusionan con el mesenterio del esófago y con el septum transversum La conexión entre las porciones pleural y peritoneal de la cavidad corporal es cerrada por las membranas pleuroperitoneales. 5 0 • El diafragma deriva de las siguientes estructuras: o El septum transversum, que forma su centro tendinoso o Las dos membranas pleuroperitoneales o Los componentes musculares de las paredes corporales lateral y dorsal o El mesenterio del esófago, en el cual se desarrollan los pilares del diafragma • En el septum transversum se desarrollan los componentes nerviosos, del tercero, cuarto y quinto segmento cervical de la medula espinal. Durante la 4ta semana el septum transversum se enfrenta a los segmentos cervicales A la 6ta semana el diafragma que se esta desarrollando ya esta localizado a nivel de los somitas torácicos. Al comienzo del 3er mes, algunas de las bandas dorsales del diafragma se originan a nivel de la primera vertebra lumbar. Los nervios frénicos se distribuyen en el diafragma y le suministran inervación motora y sensitiva. • • • • Resumen • • • • • • • • • • Al final de la tercera semana de desarrollo aparecen hendiduras intercelulares en el mesodermo a cada lado de la línea media. Con la fusión de estos espacios se forma la cavidad intraembrionaria limitada por la hoja somática y la hoja esplacnica del mesodermo. El hoja somática formara la hoja parietal de las membranas serosas, que reviste por fuera las cavidades peritoneal, pleural y pericardica. La hoja esplacnica da lugar a la capa visceral de las membranas serosas que cubre los pulmones, el corazón y los órganos abdominales. En el abdomen, las membranas serosas reciben el nombre de peritoneo. El diafragma divide a la cavidad corporal en una cavidad torácica y una cavidad peritoneal y se desarrolla a partir de 4 componentes: o El septum tranversum (centro tendinoso) o Las membranas pleuroperitoneales o El mesenterio dorsal del esófago o Los componentes musculares de la pared del cuerpo La cavidad torácica queda dividida por las membranas pleuropericardicas y las 2 cavidades pleurales que alojan los pulmones. Las capas dobles del peritoneo forman los mesenterios, que mantienen suspendido el tubo intestinal y proporcionan una vía para el paso de los vasos sanguíneos, los linfáticos y los nervios que dirigen hacia los diferentes órganos. Todo el tubo intestinal esta suspendido de la pared dorsal del cuerpo por el mesenterio dorsal. Solo existe un mesenterio ventral derivado del septum transversum en la región de la parte del esófago, estomago y la porción superior del duodeno. 5 0 Cap. 12: Sistema Cardiovascular ESTABLECIMIENTO DEL CAMPO CARDIOGÉNICO • • • • • • • El sistema vascular aparece en la mitad de la tercera semana. Las células cardíacas progenitoras están en el epiblasto, luego migran a la línea primitiva. Las primeras forman los segmentos craneales del corazón y el tracto de salido, luego otras forman las porciones más caudales, el ventrículo derecho, el ventrículo izquierdo y el seno venoso. Avanzan en dirección craneal y se sitúan en la hoja esplácnica de la lámina del mesodermo lateral. El endodermo faríngeo las índice a formar mioblastos cardíacos. Los islotes sanguíneos dan origen a células y vasos sanguíneos por el proceso de vasculogénesis. Los islotes se unen y constituyen un tubo revestido de endotelio rodeado por mioblastos: campo cardiogénico; la cavidad intraembrionaria situada arriba formará la cavidad pericárdica. Los islotes laterales forman las aortas dorsales. FORMACIÓN Y POSICIÓN DEL TUBO CARDÍACO • • • • • • • • • • • La porción central del área cardiogénica está situada por delante de la membrana bucofaríngea y de la placa neural. Con el cierre del tubo neural, el sistema nervioso central crece en dirección cefálica y se extiende sobre la regióncardiogénica central y la futura cavidad pericárdica. Por el crecimiento del cerebro y el plegamiento cefálico del embrión, la membrana bucofaríngea es llevada hacia delante, y el corazón y la cavidad pericárdica se sitúan en la región cervical y luego en el tórax. Las regiones caudales de los dos tubos endoteliales se fusionan, excepto en su extremo caudal. El campo cardiogénico se expande para constituir las futuras regiones del tracto de salida y ventricular. El corazón se convierte en un tubo con revestimiento endotelial interno y una capa miocárdica externa. Recibe el flujo venoso desde su polo caudal y comienza a bombear sangre del primer arco aórtico desde su polo craneal hacia la aorta dorsal. El tubo cardíaco al comienzo está en el lado dorsal de la cavidad pericárdica por el mesocardio dorsal. Luego desaparece el mesocardio dorsal y se forma un seno pericárdico transverso que comunica ambos lados de la cavidad pericárdica. El corazón está suspendido en la cavidad por los vasos sanguíneos. Célulasmesoteliales de la superficie del septumtransversum forman el proepicardio y migran sobre el corazón para formar la mayor parte del epicardio. o El resto deriva de la región del tracto de salida. El tubo cardíaco está formado por tres capas: o Endocardio (revestimiento endotelial interno del corazon) o Miocardio (pared muscular) o Epicardio o pericardio visceral (cubre el exterior del tubo y es necesaria para la formación de las arterias coronarias). FORMACIÓN DEL ASA CARDÍACA • • • • • • • • Dia 23: la porción cefálica se pliega en dirección ventral y caudal y hacia la derecha, mientras que la porción auricular (caudal) lo hace en dirección dorsocraneal y hacia la izquierda. o Da lugar al asa cardíaca y se completa a los 28 días. La porción auricular (al principio situada por fuera de la cavidad pericárdica), forma una aurícula común. La unionauriculoventricular constituye el canal auriculoventricular, que comunica la aurícula común con el ventrículo embrionario primitivo. La parte proximal del bulbo cardíaco formará la porción trabeculada del ventrículo derecho. La parte media, denominada cono arterial, formará los infundíbulos (tractos de salida) ventriculares. La parte distal del bulbo, el tronco arterioso, originará las raíces y la porción proximal de la aorta y la arteria pulmonar. La unión entre el ventrículo y el bulbo cardíaco, señalada por el surco bulboventricular, se denomina foramen interventricular primario. Al terminar la formación del asa, el tubo cardiaco de paredes lisas comienza a originar trabéculas primitivas en las zonas proximal y distal al agujero interventricular primario. 5 0 • El ventrículo primitivo es ahora el ventrículo izquierdo primitivo y el ventrículo derecho primitivo. Orientación clínica: anomalías de la formación del asa cardíaca • • Dextrocardia: el corazón se halla en el lado derecho del tórax en vez del izquierdo, es causada porque el asa cardíaca está a la izquierda en lugar de la derecha. o Puede coincidir con el situsinversus (inversión completa de todos los órganos) Heterotaxia: algunos órganos están invertidos y otros no DESARROLLO DEL SENO VENOSO • • • • • • • • • • • Mitad de la 4ª semana: el seno venoso recibe sangre venosa de las prolongacionessinusalesderecha e izquierda. Cada una recibe sangre de: o Venavitelina u onfalomesentérica o Venaumbilical o Venacardinalcomún Al principio, la comunicación entre el seno y la aurícula es amplia, pero poco después la entrada del seno se desplaza hacia la derecha. Con la obliteración de la vena umbilical derecha y la vena onfalomesentérica (vitelina) izquierda durante la 5ª semana del desarrollo, la prolongación sinusal izquierda pierde importancia. Cuando queda obliterada (cerrada) la vena cardinal común izquierda a las 10 semanas, queda la venaoblicuadelaaurículaizquierda y el senocoronario. Derivaciones sanguíneas de izquierda a derecha. La prolongación sinusal derecha, la única comunicación entre el seno venoso y la aurícula originales, se incorpora a la aurícula derecha. Su desembocadura es el orificiosinoauricular y alrededor: válvulasvenosasderecha e izquierda. Estas válvulas se fusionan en dirección dorsocraneal y forman el septumspurium. La válvula venosa izquierda y el septumspurium se fusionan con el tabique interauricular en desarrollo. La porción superior de la válvula venosa derecha desaparece, la porción inferior se desarrolla en: o Válvula de la vena cava inferior o Válvula del seno coronario La crestaterminal forma la línea divisora entre la porciontrabeculada original de la aurícula derecha y la porcion de pared lisa (sinusvenarum) que tiene origen en la prolongación sinusal derecha. FORMACION DE LOS TABIQUES CARDÍACOS • • Se forman entre el día 27 y 37 cuando aumenta de 5mm a 16mm. Se puede formar un tabique: o Dos masas de tejido de crecimiento que se aproximan hasta fusionarse. El interior queda dividido en dos canales separados. o Crecimiento activo de una masa única de tejido que continúa su expansión hasta alcanzar el lado opuesto de la cavidad. Las masas se denominan almohadillasendocárdicas y se forman en las regiones auriculoventricular y troncoconal. En estos sitios contribuyen a la formación de los tabiques interauricular e interventricular (porción membranosa), los canales y válvulas auriculoventriculares, y los canales aórtico y pulmonar. o No involucra almohadillas endocárdicas. Cuando deja de crecer una banda de tejido de la pared de la aurícula o del ventrículo, al tiempo que las regiones de ambos lados se expanden, se forma una cresta entre las dos porciones en crecimiento. Las dos paredes se aproximan y se fusionan para formar un tabique. El tabique deja un conducto de comunicación. Divide en forma parcial las aurículas y los ventrículos. Orientación clínica: almohadillas endocárdicas y defectos cardíacos. 5 0 • • Las anomalías en la formación de las almohadillas endocardicas constituyen la base de muchas malformaciones cardíacas, como las comunicaciones interauriculares e interventriculares, y las de los grandes vasos, como la transposición de los grandes vasos y la tetralogía de Fallot. Las células de las almohadillas troncoconales comprenden células de la cresta neural, suelen producir defectos cardíacos y craneofaciales. Tabicamiento de la aurícula común • • • • • • • • • • Al final de la 4ª semana, desde el techo de la aurícula común crece una cresta: septumprimum. Orificio entre el borde inferior del septumprimum y las almohadillas endocárdicas: ostiumprimum. Luego apracen prolongaciones de almohadillas endocárdicas superior e inferior que siguen el borde del septumprimum y ocluyen al ostiumprimum. La muertecelular produce perforaciones en la porcion superior del septumprimum. Su coalescencia da lugar al ostiumsecundum, y se asegura el paso del flujo sanguíneo desde la aurícula primitiva derecha hacia la izquierda. Cuando la cavidad de la aurícula derecha se expande: septumsecundum (jamás establece una separacion completa de la cavidad auricular). o Su segmento anterior se extiende hacia abajo hasta el tabique del canal auriculoventricual. Cuando la válvula venosa izquierda y el septumspurium se fusionan con el lado derecho del septumsecundum, el borde de éste comienza a superponerse con el ostiumsecundum. El orificio que deja el septumsecundum es el agujero oval (foramen ovale). La parte superior del septumprimum desaparece y la parte inferior se transforma en la válvula del agujero oval. Hay una comunicación entre las dos cavidad auriculares donde pasa la sangre. Después del nacimiento, cuando se inicia la circulación pulmonar y aumenta la presión en la aurícula izquierda, la válvula del agujero oval queda comprimida contra el septumsecundum, oblitera este orificio y la aurícula derecha queda separada de la izquierda. o 20% de los casos, la fusion del septumprimum y el septumsecundum es incompleta (permeabilidad del agujero oval y no permite la derivación intracardíaca de la sangre). Diferenciación ulterior de las aurículas • • • • Mientras que la aurícula derecha primitiva aumenta de tamaño con la incorporación de la prolongación sinusal derecha, la aurícula izquierda también. Al principio se desarrolla una vena pulmonar embrionaria hacia la izquierda del septumprimum en la pared posterior de la aurícula izquierda. o Establece conexión con las venas de los esbozos pulmonares. o Luego se incorpora a la aurícula izquierda, lo cual origina la porción extensa de la pared lisa de la aurícula. o Al comienzo en la aurícula izquierda penetra una sola vena, al final entran cuatro venas pulmonares. En el corazón desarrollado, la aurícula izquierda embrionaria corresponde a un poco más que la orejuela auricular trabeculada, la parte lisa de la pared se origina de las venas pulmonares. Del lado derecho, la aurícula embrionaria original se convierte en la orejuela auricular derechatrabeculada que contiene los músculos pectíneos, mientras que el sinusvenarum de pared lisa tiene origen en la prolongación derecha del seno venoso. 5 0 Tabicamiento del canal auriculoventricular • • • • • Final de la 4ª semana: aparecen en los bordes superior e inferior del canal auriculoventricular las almohadillas endocárdicasauriculoventriculares. El canal auriculoventricual se comunica sólo con el ventrículo izquierdo primitivo y está separado del bulbo cardiaco por la orejuela bulboventricular o conoventricular. Final de la 5ª semana: la sangre que pasa por el orificio auriculoventricular puede llegar a los ventrículos primitivos izquierdo y derecho. Almohadillas auriculoventriculares laterales, superior e inferior. Las almohadillas auriculoventriculares superior e inferior al final de la 5ª semana se fusionan, división completa del canal en orificios auriculoventriculares derecho e izquierdo. Válvulas auriculoventriculares • • • Después de la fusión de las almohadillas endocárdicas, cada orificio auriculoventricular está rodeado por tejido mesenquimático. Cuando el tejido se adelgaza, se forman las válvulas que quedan unidas a la pared ventricular por medio de cordones musculares. Las válvulas consisten en tejido conectivo cubierto de endocardio y están unidas a los músculos papilares por medio de cuerdas tendinosas. Se forman en el canal auriculoventricular izquierdo dos valvas: o Válvula mitral o bicúspide o Tres del lado derecho: válvula tricúspide Orientación clínica: Defectos cardíacos • • • • • • • • • • • • Anomalías cardiacas y vasculares: 1% de los recién nacidos Talidomida y el virus de la rubéola, isotretinoína (vitamina A), alcohol, diabetes e hipertensión en la madre. Las malformaciones cardiacas forman parte de diversos síndromes genéticos que incluyen anomalías craneofaciales como los de Di George, Goldenhar y Down. El síndrome de Holt-Oram es uno del grupo de los síndromes corazón-mano. La comunicación interauricular (CIA) es una anomalíacongénita del corazón Defecto del ostiumsecundum: caracterizado por un orificio de gran tamaño entre las aurículas izquierda y derecha a causa de la muerte celular y la resorción del septumprimum o por el desarrollo insuficiente del septumsecundum. La anomalía mas grave es la falta completa de tabique interauricular: corazón trilocular biventricular El agujero oval se cierra durante el periodo prenatal: cierre prematuro del agujero oval Las almohadillas endocárdicas del canal auriculoventricular lo dividen en los orificios derecho e izquierdo, y participan en la formación de la porción membranosa del tabique interventricular y del cierre del ostiumprimum. Cuando las almohadillas no se fusionan, el resultado es un canal auriculoventricular persistente combinado con un defecto del tabique cardiaco. Las almohadillas endocardicas del canal auriculoventricular pueden fusionarse sólo en parte, defecto en el tabique interauricular, pero el tabique interventricular se cierra: defecto del ostiumprimum, acompañado de una hendidura en la valva anterior de la válvula tricúspide. La atresia tricuspídeacomprende la obliteración del orificio auriculoventricular derecho y se caracteriza por la ausencia de las válvulas tricúspides o su fusión. o Persistencia del agujero oval o Comunicación interventricular o Hipoplasia del ventrículo derecho o Hipertrofia del ventrículo izquierdo Tabicamiento del tronco arterioso y del cono arterial • • 5ª semana: rebordes troncales o almohadillas, situados en la pared superior derecha (reborde troncal superior derecho) y en la pared inferior izquierda (reborde troncal inferior izquierdo). Crecen en dirección del saco aórtico, se enrollan una con la otra y tienen una forma en espiral del futuro tabique. 5 0 • • • • Después de la fusión completa, los bordes forman el tabique aorticopulmonar que divide al tronco en un canal aórtico y otro pulmonar. Ya que se fusionan los rebordes del cono arterial, el tabique divide a éste en una porción anterolateral, el infundíbulo del ventrículo derecho, y una porciónposteromedial, el infundíbulo del ventrículo izquierdo. Las células de la cresta neural contribuyen a la formación de las almohadillas endocárdicas en el cono arterial y en el tronco arterial. La proliferación anormal de estas células da origen a malformaciones congénitas como la tetralogía de Fallot, la estenosis pulmonar, el tronco arterial persistente y la transposición de los grandes vasos. Tabicamiento de los ventrículos • • • • Al final de la 4ª semana, los dos ventrículos primitivos se expanden, se fusionan y dan lugar al tabique interventricular muscular. El espacio que queda entre el borde libre del tabique interventricular muscular y las almohadilllasendocárdicas fusionadas permite la comunicación entre ambos ventrículos El agujero interventricular disminuye de tamaño al llegar a termino la formación del tabique el cono. Después se cierra el agujero por el crecimiento de tejido de la almohadilla endocárdica inferior. (la proliferación de las almohadillas conales derecha e izquierda, sumada a la proliferación de la almohadilla endocárdica inferior, cierra el agujero interventricular y forma la porción membranosa del tabique interventricular). o Este tejido se fusiona con el tabique del cono. Después del cierre completo, el agujero se transforma en la porción membranosa del tabique interventricular. Válvulas semilunares • • • Cuando el tabicamiento del tronco casi ha completado se forman las válvulas semilunares en los rebordes del tronco. Uno de cada par a los canales pulmonar y aórtico. La cresta neural contribuye a formar las válvulas semilunares Orientación clínica: defectos cardiacos • • • • • • • • La comunicación interventricular (CIV), que afecta la porción membranosa del tabique es la malformación cardiaca congénita mas común. El caudal sanguíneo que lleva la arteria pulmonar puede ser mas abundante que el de la aorta. La tetralogía de Fallot es la anomalía mas frecuente de la región troncoconal, y se debe a la división desigual del cono, causada por desplazamiento anterior del tabique troncoconal. El tronco arterioso persistente es el resultado de los rebordes troncoconales que no se fusionan ni descienden hacia los ventrículos. La transposición de los grandes vasos se produce cuando el tabique troncoconal no sigue su curso normal en espiral sino que desciende en línea recta. La ahora nace del ventrículo derecho y la arteria pulmonar del izquierdo. La secuencia de DiGeorge son malformaciones que tienen su origen en el desarrollo anormal de la cresta neural. La estenosis valvular se produce cuando las válvulas semilunares están fusionadas en una distancia variable. o Estenosis valvular de la arteria pulmonar: el tronco de esta arteria es estrecho o Estenosis valvular aórtica: fusión completa, agujero de alfiler Cuando la fusión de las válvulas semilunares aorticas es completa: atresia valvular aórtica. La aorta, el ventrículo izquierdo y la aurícula izquierda presentan un desarrollo insuficiente. La ectopia cardíaca: el corazón se encuentra situado en la superficie del tórax. Ocurre por la falta de cierre de la pared ventral del cuerpo embrionario. FORMACIÓN DEL SISTEMA DE CONDUCCION DEL CORAZON • • El marcapaso del corazón se encuentra al comienzo en la porción caudal del tubo cardiaco izquierdo. Luego esta función es asumida por el seno venoso, y al incorporarse a la aurícula derecha, el tejido marcapaso se halla próximo a la desembocadura de la vena cava superior, se forma el nódulo sinoauricular. El nóduloauriculoventricular y su haz (haz de His) tiene dos orígenes o Células de la pared izquierda del seno venoso o Células del canal auriculoventricular 5 0 DESARROLLO VASCULAR • Depende de dos mecanismos: o Vasculogenesisis: vasos se forman por coalescencia de angioblastos (vasos de mayor tamaño como la aorta dorsal y las venas cardinales) o Angiogénesis: consiste en la aparición de esbozos vasculares a partir de vasos existentes. Sistema Arterial Arcos aórticos • • • • • • • • • Cuando se forman los arcos faríngeos durante la 4ª y 5ª semana, cada arco recibe su propio nervio craneal y su propia arteria. Estas arterias: arcos aórticos y se originan en el saco aórtico, la porción más distal del tronco arterial. Los arcos aórticos se hallan en el mesénquima de los arcos faríngeos y terminan en las aortas dorsales derecha e izquierda (en la región de los arcos las aortas dorsales son pares, pero en la región caudal se fusionan para formar un solo vaso). El saco aórtico envía una rama a cada nuevo arco y da origen a un total de cinco pares de arterias (el quinto arco no se forma, experimenta regresión; los cinco arcos se numeran I, II, III, IV, VI. La división del tronco arterial por el tabique aorticopulmonar separa el conducto de salida del corazón en la aorta ventral y la arteria pulmonar. El saco aórtico forma prolongaciones derecha e izquierda que darán origen a la arteria braquiocefálica y al segmento proximal del cayado aórtico. 27 días: o primer arco aórtico ha desaparecido - arteria maxilar o segundo arco aórtico desaparece – arterias hioidea y músculo del estribo o tercer arco de gran tamaño o cuarto y sexto en proceso de formación o ya está presente la arteria pulmonar primitiva como una rama principal 29 días: o los dos primeros arcos aórticos han desaparecido o regióntroncoconal se ha dividido, los sextos arcos se continúan con el tronco pulmonar o tercer arco aórtico – arteria carótida común y primera parte de la arteria carótida interna (el resto está compuesto por la porción craneal de la aorta dorsal), brote de arteria carótida externa o cuarto arco aórtico lado izquierdo: cayado de la aorta desde la arteria carótida común izquierda hasta la subclavia izquierda lado derecho: arteria subclavia derecha (parte proximal), su porción distal está constituida por una parte de la aorta dorsal derecha y por la 7ª arteria intersegmentaria o quinto arco aórtico: no se forma, proceso regresivo si se forma o sexto arco aórtico (arco pulmonar): lado izquierdo: arteria pulmonar izquierda y conducto arterioso (después formará el ligamento arterioso) lado derecho: arteria pulmonar derecha Cambios: o Aorta dorsal, situada entre la desembocadura del tercero y cuarto arco, llamada conducto carotídeo, se oblitera o La aorta dorsal derecha desaparece o El plegamiento cefálico, el desarrollo del cerebro anterior y el alargamiento del cuello hacen que el corazón descienda hacia la cavidad torácica. Las arterias carótida y braquiocefálica se alargan. o Como resultado del desplazamiento caudal del corazón y la desaparición de diversas porciones de los arcos aórticos, el curso de los nervios laríngeos recurrentes es distinto en el lado derecho y el izquierdo. Se disponen alrededor de los sextos arcos aórticos y vuelven a ascender hacia la laringe Cuando desaparecen el 5 y 6 arco aórtico, el nervio laríngeo se desplaza hacia arriba y rodea a la arteria subclavia derecha. Arterias onfalomesentéricas y umbilicales 5 0 • • • • • • Las arterias onfalomesentéricas o vitelinas se distribuyen en el saco vitelino, se fusionan y forman las arterias del mesenterio dorsal del intestino. Están representadas por el tronco celíaco, la arteria mesentérica superior y la artera mesentérica inferior. Se distribuyen en los derivados del intestino anterior, medio y posterior. Las arterias umbilicales, un par de ramas ventrales de la aorta dorsal, se dirigen hacia la placenta en íntima relacion con la alantoides. 4ª semana cada arteria adquiere una conexión secundaria con la rama dorsal de la aorta, la arteria ilíaca común (primitiva). Después del nacimiento los segmentos proximales persisten en forma de arterias ilíaca interna y vesical superior, las porciones distales se obliteran y forman los ligamentos umbilicales medios Arterias coronarias • • • • Derivan de: o Angioblastos formados en otro sitio y distribuidos sobre la superficie del corazón por migración de las célulasproepicárdicas o Del mismo epicardio Algunas célulasepicardicas transición epitelial a mesenquimatosa. Contribuyen con célulasendoteliales y musculares de las arterias coronarias. Células de la cresta neural aportan células musculares lisas Las conexiones de las arterias coronarias con la aorta se producen mediante el crecimiento de célulasendoteliales arteriales desde las arterias hacia este vaso. Las coronarias “invaden” la aorta Orientación clínica: defectos del sistema arterial • • • • • • • Condiciones normales: el conducto arterioso queda cerrado para formar el ligamentoarterioso El conducto arterioso persistente es una anomalía de los grandes vasos. Hay un aumento del flujo sanguíneo por el conducto, lo cual impide su cierre normal. La coartación de la aorta: estrechamiento de la luz del vaso por debajo del origen de la arteria subclavia izquierda. o Preductal persiste el conducto arterioso o Posductal, el conducto esta obliterado El origen anormal de la arteria subclavia derecha sucede cuando la arteria subclavia derecha es formada por la porción distal de la aorta dorsal derecha y por la 7ª arteria intersegmentaria. Acortamiento de la aorta. En la duplicación del cayado de la aorta persiste la aorta dorsal derecha entre el origen de la 7ª arteria intersegmentaria y la unión con la aorta dorsal izquierda. Se forma un anillo vascular que rodea a la tráquea y al esófago y a menudo los comprime, causando dificultades respiratorias y deglutorias. En el arco aórtico derecho , el cuarto arco izquierdo y la aorta dorsal izquierda están obliterados por completo El cayado aórtico interrumpido: cuando el cuarto arco aórtico del lado izquierdo se halla obliterado. La aorta descendente y la subclavia reciben sangre poco oxigenada. Sistema venoso • 5ª semana: o venas onfalomesentéricas o vitelinas, que llevan sangre del saco vitelino al seno venoso o venas umbilicales, que se originan en las vellosidades coriónicas y transportan sangre oxigenada al embrión o venascardinales, que reciben sangre del cuerpo del embrión Venas onfalomesentéricas o vitelinas • • • • • Pasan por el septumtransversum. Los cordones hepáticos que se forman en el tabique interrumpen el recorrido de las venas y se constituye una red vascular, la de los sinusoides hepáticos. Al producirse la reducción de la prolongación sinusal izquierda, la sangre que proviene del lado izquierdo del hígado es recanalizada hacia la derecha y causa el agrandamiento el a vena onfalomesenterica derecho (conducto hepatocardiaco derecho). El conducto hepatocardiaco derecho forma la porciónhepatocardiaca de la vena cava inferior. La red anastomóticaperiduodenal se transforma en la vena porta. La vena mesentérica superior, que drena el asa intestinal primitiva, deriva de la vena onfalomesentérica derecha. 5 0 Venas umbilicales • • • • Pasan a cada lado del hígado y luego se comunican con los sinusoides hepáticos. La vena umbilical izquierda es la única que transporta sangre de la placenta al hígado Comunicación entre la vena umbilical izquierda y el conducto hepatocardíaco derecho, el conducto venoso. Este vaso permite que la sangre no pase por el plexo sinusoidal del hígado. Después del nacimiento se obliteran la vena umbilical izquierda y el conducto venoso y forman el ligamento redondo del hígado y el ligamento venoso Venas cardinales • • • • • • • • • • • • • Al comienzo las venas cardinales forman el principal sistema de drenaje venoso del embrión. Está compuesto por las venas cardinales anteriores, que reciben sangre de la porcióncefálica del embrión, y las venas cardinales posteriores, que drenan el resto del cuerpo. Las venas anteriores y posteriores se unen y forman las venas cardinales comunes. 4ª semana: sistema simétrico 5-7ª semana se forman: o las venas subcardinales, que drenan sangre a los riñones o venas sacrocardinales: a las extremidades inferiores o las venas supracardinales: de la pared del cuerpo por medio de las venas intercostales y asumen la función de las venas cardinales posteriores. Característica de la formación del sistema de la vena cava es la aparición de anastomosis entre la izquierda y la derecha: la sangre de la izquierda es canalizada hacia el lado derecho. La anastomosis entre las venas cardinales anteriores forma la vena braquiocefálica izquierda. La porción terminal de la vena cardinal posterior izquierda – vena intercostal superior izquierda. Recibe sangre del segundo y tercer espacio intercostal La vena cava superior está formada por la vena cardinal común derecha y la porción proximal de la vena cardinal anterior derecha. La anastomosis entre las venas subcardinales da lugar a la vena renal izquierda. Luego desaparece y queda su porción distal: vena gonadal izquierda. o La vena subcardinal derecha se convierte en el principal conducto de drenaje y se transforma en el segmento renal de la vena cava inferior. La anastomosis entre las venas sacrocardinales forma la vena ilíaca común izquierda. Cuando el segmento renal de la vena cava inferior se comunica con el segmento hepático queda completada la vena cava inferior, constituida por un segmento hepático, uno renal y otro sacrocardinal. Con la obliteración de las venas cardinales posteriores, las venas supracardinales se tornan más importantes. Las venas intercostales derechas cuarta a undécima desembocan en la vena supracardinal derecha, junco con la porción de la vena cardinal posterior forma la vena ácigos. Del lado izquierdo, la 4ª a 7ª vena intercostal desaguan en la vena supracardinal izquierda y es conocida como vena hemiácigos, drena en la vena ácigos. Orientación clínica: defectos del sistema venoso • • • • Duplicación de la vena cava inferior: la vena sacrocardinal izquierda no pierde su conexión con la subcardinal derecha Ausencia de la vena cava inferior: la vena subcardinal derecha no ha establecido conexión con el hígado y desvía sangre hacia la vena supracardinal derecha. La sangre que proviene de la porción caudal del cuerpo llega al corazón por la vena ácigos y la vena cava superior. Vena cava superior izquierda: persistencia de la vena cardinal anterior izquierda y la obliteración de la vena cardinal común y de la porción proximal de las venas cardinales anteriores del lado derecho. La sangre del lado derecho pasa al izquierdo por la vena braquiocefálica. Duplicación de la vena cava superior: persistencia de la vena cardinal anterior izquierda y la falta de formación de la vena braquiocefálica izquierda. La vena cardinal anterior izquierda persistente, vena cava superior izquierda, desemboca en la aurícula derecha a través del seno coronario. CIRCULACION PRENATAL Y POSNATAL Circulación fetal 5 0 • • • • • • • • • Sangre de la placenta 80% oxigeno, vuelve al feto por la vena umbilical. Fluye por el conducto venoso hacia la vena cava inferior, sin pasar por el hígado. Una parte entra en los sinusoides hepáticos y se mezcla con la sangre de la circulación portal. Un mecanismo de esfínter en el conducto venoso, regula el flujo de sangre umbilical por los sinusoides hepáticos. En la vena cava inferior, donde la sangre placentaria se mezcla con la sangre desoxigenada que retorna de las extremidades inferiores, desemboca en la aurícula derecha. Es guiada hacia el agujero oval por la válvula de la vena cava inferior y la mayor parte de la sangre pasa a la aurícula izquierda. Una pequeña porción no puede pasar porque se lo impide el borde inferior del septumsecundum, la crista dividens, y permanece en la aurícula derecha, donde se mezcla con la sangre desoxigenada que vuelve de la cabeza y los brazos por la vena cava superior. Desde la aurícula izquierda, donde se mezcla con sangre desoxigenada que llega de los pulmones, la corriente sanguínea desemboca en el ventrículo izquierdo y la aorta ascendente. Como las arterias coronarias y carótidas son las primeras ramas de la aorta ascendente, el miocardio y el cerebro reciben sangre oxigenada. La sangre desoxigenada que proviene de la vena vaca superior fluye por el ventrículo derecho hacia el tronco pulmonar La resistencia de los vasos pulmonares durante la vida intrauterina es alta, esta sangre pasa por el conducto arterioso hacia la aorta descendente, donde se mezcla con la sangre de la aorta proximal. o De aquí la sangre se dirige a la placenta por las dos arterias umbilicales En el trayecto desde la placenta hasta los órganos fetales, la alta concentración de oxigeno en la sangre en la vena umbilical disminuye al mezclarse con sangre desoxigenada. o En el hígado – sangre que vuelve del sistema porta o En la vena cava inferior – sangre que retorna de las extremidades inferiores, la pelvis y los riñones o En la aurícula derecha – sangre que proviene de la cabeza y miembros o En la aurícula izquierda – sangre que regresa de los pulmones o En la desembocadura del conducto arterioso en la aorta descendente Cambios circulatorios en el nacimiento Ocasionados por la interrupción caudal sanguíneo placentario y el comienzo de la respiración pulmonar. El conducto arterioso se cierra por la contracción muscular de su pared, el volumen de sangre que fluye por los vasos pulmonares aumenta. o Aumento de la presión en la aurícula izquierda, disminución en la aurícula derecha • El septumprimum se fusiona al septumsecundum, y se cierra el agujero oval. Los cambios en el sistema vascular después del nacimiento son: • Se cierran las arterias umbilicales, contracción de los músculos lisos de sus paredes. o Porción distal de las arterias umbilicales – ligamentos umbilicales medios o Porción proximal – arterias vesicales superiores • Obliteración de la vena umbilical y del conducto venoso. El recién nacido puede recibir sangre placentaria algún tiempo después del nacimiento. o Vena umbilical cerrada – ligamento redondo del hígado o Conducto venoso (del ligamento redondo a la vena cava inferior) se cierra – ligamento venoso • Obliteración del conducto arterioso: mediado por la bradicinina, sustancia que liberan los pulmones durante el periodo de insuflación inicial. o Conducto arterioso cerrado – ligamento arterioso • Cierre del agujero oval: por el aumento de la presión en la aurícula izquierda y disminución de la derecha. Con la primera respiración profunda, el septumprimum es presionado contra el septumsecundum. o Es reversible: el llanto del niño crea una derivación de derecha a izquierda, que explica los periodos de cianosis en el neonato. o 20% no ocurre el cierre completo (agujero oval permeable a una sonda) • • Sistema linfático (5ª semana) • Se forman 6 sacos primarios: dos yugulares en la unión de las venas subclavia y cardinal anterior; dos ilíacos en la unión de las venas ilíaca y cardinal posterior; uno retroperitoneal próximo al mesenterio, y la cisterna del quilo dorsal al saco retroperinatal. 5 0 • • • El conducto torácico se desarrolla a partir de la porción distal del conducto torácico derecho, la anastomosis y la porción craneal del conducto torácico izquierdo. El conducto linfático derecho deriva de la porción craneal del conducto torácico derecho. Ambos conductos mantienen sus conexiones originales con el sistema venoso y desembocan en la unión de la vena yugular interna con la subclavia. RESUMEN • • • • • • • • • • • • • • • • • • Sistema cardiovascular (corazón, vasos, célulassanguíneas) tienen origen mesodérmico. Dia 22: los dos tubos forma un único tubo cardiaco, constituido por un tubo endocárdico interno y una hoja miocárdica que lo rodea. 4-7ª semana el corazón se divide en una estructura con cuatro cavidades El tabicamiento del corazón se debe al desarrollo del tejido de las almohadillas endocárdicas en el canal auriculoventricular (almohadillasauriculoventriculares) y en la regióntroncoconal (rebordes troncoconales) Tabicamento de la aurícula: el septumprimum, que desciende del techo de la aurícula y deja un espacio, el ostiumprimum, para la comunicación entre ambos lados. Se oblitera el ostiumprimum por fusión del septumprimum con las almohadillas endocárdicas, se forma el ostiumsecundum por muerte celular. Se desarrolla el septumsecundum, se mantiene un orificio interauricular, el agujero oval. En el momento del nacimiento, aumenta la presión en la aurícula izquierda, los dos tabiques se aplican entre si y desaparece la comunicación entre ambos. Anomalías: falta total del tabique o presencia de un pequeño orificio (agujero oval permeable a una sonda) Tabicamiento del canal auriculoventricular: cuatro almohadillas endocárdicas rodean al canal auriculoventricular. La fusión de las almohadillas superior e inferior divide el orificio en los canales auriculoventricular derecho e izquierdo. El tejido de las almohadillas forma la válvula mitral (bicúspide) a la izquierda y la válvula tricúspide a la derecha. Defectos: persistencia del canal auriculoventricular común o su división anormal. Tabicamiento de los ventrículos: el tabique interventricular está formado por una porción muscular y una porciónmembranosa constituida por almohadilla endocárdicaauriculoventricular inferior, el reborde del cono derecho y del izquierdo. Tabicamiento del bulbo: el bulbo está dividido en: tronco (aorta y tronco pulmonar); cono (infundíbulo de la aorta y tronco pulmonar); porcióntrabeculada del ventrículo derecho. La región del tronco se divide por el tabique aorticopulmonar en forma de espiral en dos arterias principales Anomalías vasculares: transposición de los grandes vasos y la atresiavalvularpulmonar, son consecuencia de la división anormal en la regióntroncoconal, y pueden intervenir las células de la cresta neural que contribuyen a la formación del tabique en la regióntroncoconal. Cada uno de los cinco arcos faríngeos tiene su propio arco aórtico. Estructuras derivadas del sistema original de arcos aórticos o Arterias carótidas (tercer arco) o Cayado de la aorta (cuarto arco aórtico izquierdo) o Arteria pulmonar (sexto arco aórtico), la cual durante la vida intrauterina está conectada con la aorta por medio del conducto arterioso o Arteria subclavia derecha (cuarto aórtico derecho), la porción distal de la aorta dorsal derecha y la séptima arteria intersegmentaria. Anomalías del arco aórtico vascular: conducto arterial persistente y la coartación de la aorta, cayado aórtico derecho persistente y la arteria subclavia derecha anómala, ambos causantes de dificultades de la respiración y la deglución. Las arterias onfalomesentéricas o vitelinas riegan inicialmente al saco vitelino, después forman el tronco celíaco y las arterias mesentéricas superior e inferior, que irrigan las regiones del intestino anterior, medio y posterior. El par de arterias umbilicales se origina en las arterias ilíacas comunes. Después del nacimiento se cierran sus porciones distales y forman los ligamentos umbilicales medios; porciones proximales las arterias ilíacas interna y vesical. Sistema venoso: o Sistema onfalomesentérico o vitelino que se transforma en el sistema porta o Sistema cardinal, que forma el sistema de la vena cava o Sistema umbilical, que desaparece después del nacimiento Cambios posnatales. Durante la vida prenatal la circulación placentaria proporciona oxigeno al feto, pero después del nacimiento los pulmones se hacen cargo del intercambio de gases. En el momento del nacimiento se hacen modificaciones en el sistema circulatorio o Obliteración del conducto arterial o Cierra del agujero oval o Obliteración de la vena umbilical (ligamento redondo del hígado) y del conducto venoso (ligamento venoso) o Cierre de las arterias umbilicales que se transforman en los ligamentos umbilicales medios Sistema linfático: 5ª semana, forma de cinco sacos: dos yugulares, dos ilíacos, uno retroperitoneal y la cisterna del quilo. Aparece el conducto torácico por anastomosis de los conductos torácicos derecho e izquierdo, la porción 5 0 distal del conducto torácico derecho y la porción craneal del conducto torácico izquierdo. El conducto linfático derecho surge a partir de la porción craneal del conducto torácico derecho. 5 0 Capitulo 13: Aparato respiratorio Formación de los esbozos pulmonares • • • • • • En la cuarta semana, aparece el divertículo respiratorio (esbozo pulmonar) como una evaginación de la pared ventral del intestino anterior. El epitelio de revestimiento interno de la laringe, la tráquea, los bronquios y los pulmones tienen un origen endodérmico. Los componentes, cartilaginoso, muscular y conectivo de la tráquea y los pulmones derivan del mesodermo esplácnico que circunda al intestino anterior. El esbozo pulmonar se comunica ampliamente con el intestino anterior, pero cuando el divertículo se extiende en dirección caudal queda separado de este por la aparición de dos rebordes longitudinales, los rebordes traqueosofagicos La fusión ulterior de estos rebordes da lugar al tabique traqueosofagico, y el intestino anterior queda dividido en una porción dorsal (esófago), una ventral (la tráquea y los esbozos pulmonares) El primordio respiratorio se mantiene en comunicación con la faringe a través del orificio laríngeo Orientación clínica • • Las anormalidades de la separación del esófago y la tráquea por el tabique traqueosofagico dan como resultado la atresia esofágica VACTERL: anomalías vertebrales, atresia anal, defectos cardiacos, fistula traqueosofagica, atresia esofágica, anomalías renales y de las extremidades. Laringe • • • • • • El revestimiento interno de la laringe es de origen endodérmico Los cartílagos y los músculos provienen del mesenquima de los arcos faríngeos 4 y 6 Cuando el mesenquima de los dos arcos se transforma en los cartílagos tiroides, cricoides, y aritenoides, puede identificarse la forma característica del orificio laríngeo en el adulto. Gracias a la vacuolizacion y la recanalizacion, se forma un par de cavidades laterales, los ventrículos laríngeos. o Se convierten por diferenciación en las cuerdas vocales falsas y verdaderas Los músculos laríngeos están inervados por el nervio vago El nervio laríngeo superior inerva a los derivados del cuarto arco faríngeo y el nervio laríngeo recurrente a los del sexto arco faríngeo. Tráquea, bronquios y pulmones • • • El esbozo pulmonar forma la tráquea y los esbozos bronquiales Al comienzo de la 5ta semana, cada uno de estos esbozos se agranda y forma los bronquios principales derecho e izquierdo o El derecho se divide en 3 bronquios secundarios o El izquierdo se divide en 2 bronquios secundarios Al producirse el crecimiento en dirección caudal y lateral, los esbozos pulmonares se introducen en la cavidad corporal 5 0 • • • • • • • Estos espacios para los pulmones, los canales pericardioperitoneales son bastante estrechos y se encuentran a cada lado del intestino anterior y son ocupados por los esbozos pulmonares en crecimiento. Los pliegues pleuroperitoneal y pleuropericardico separan a los canales pericardioperitoneales de las cavidades peritoneal y pericardica y los espacios que quedan forman las cavidades pleurales definitivas. El mesodermo que reviste la parte externa del pulmon, se desarrolla hasta convertirse en la pleura visceral La hoja somática del mesodermo, que cubre la pared del cuerpo desde el exterior, se transforma en la pleura parietal. El espacio que queda entre la pleura parietal y la visceral es la cavidad pleural Los bronquios secundarios se dividen y forman 10 bronquios terciarios(segmentarios) en el pulmón derecho y 8 en el izquierdo con lo cual se crean los segmentos broncopulmonares Al final del 6to mes se han originado 17 generaciones de subdivisiones, sin embargo se forman 6 divisiones adicionales en el periodo posnatal Maduración de los pulmones • • • • • • • • • • En el 7mo mes del desarrollo intrauterino, los bronquiolos se dividen continuamente en conductos cada vez mas pequeños y su vascularización aumenta de forma constante. Cuando las células de los bronquiolos respiratorios cúbicos se transforman en células delgadas y planas es posible la respiración o Estas células se hallan en estrecha relación con numerosos capilares sanguíneos y linfáticos, y los espacios que rodean son los sacos terminales y alveolos primitivos. En el séptimo mes hay suficientes capilares como para que tenga lugar el intercambio normal de gases y para permitir la supervivencia del recién nacido prematuro Las células de revestimiento de los sacos denominadas células alveolares de tipo I, se adelgazan de manera que los capilares circundantes sobresalen hacia los sacos alveolares. El contacto estrecho que se establece entre las células epiteliales y las endoteliales representa la barrera hematogaseosa Antes del nacimiento no se observan alveolos maduros En el final del 6to mes aparecen las células epiteliales alveolares de tipo II encargadas de la producción de surfactante o agente tensioactivo que es el líquido que tiene la propiedad de disminuir la tensión superficial en el interfase aire-sangre alveolar. Antes del nacimiento, los pulmones están ocupados por: o Liquido de alta concentración de cloro o Escasas proteínas o Moco de las glándulas bronquiales o Sustancia formada por las células epiteliales alveolares Los movimientos respiratorios del feto comienzan antes del nacimiento y ocasionan la aspiración de liquido amniótico o Estos movimientos son importantes porque estimulan el desarrollo de los pulmones y producen el condicionamiento de los músculos de la respiración Cuando se inicia la respiración en el momento del nacimiento, la mayor parte del liquido que ocupaba los pulmones es reabsorbido rápidamente por los capilares sanguíneos y linfáticos, y una pequeña parte es expulsada por la tráquea y los bronquios durante el parto. 5 0 Resumen • • • • • • • • • • • • • • El aparato respiratorio es una evaginación de la pared ventral del intestino anterior El epitelio de la laringe, la tráquea, los bronquios y los alveolos tiene un origen endodérmico Los componentes cartilaginoso, muscular y conectivo provienen del mesodermo Durante la 4 semana del desarrollo intrauterino, el tabique traqueosofagico separa a la tráquea del intestino anterior y este queda dividido en el divertículo respiratorio por delante y el esófago por detrás Se mantiene el contacto por esas dos estructuras por medio de la laringe que esta formada por tejido del 4 y 6 arco faríngeo El esbozo pulmonar se desarrolla en dos bronquios principales: o el de la derecha forma 3 bronquios secundarios y 3 lóbulos o el de la izquierda forma 2 bronquios secundarios y 2 lóbulos El tabicamiento insuficiente del intestino anterior por el tabique traqueosofagico ocasiona atresias esofágicas y la formación de fistulas traqueosofagicas fase seudoglandular (5 a 16 semanas) y otra canalicular (16 a 26 semanas) las células cubicas que revisten a los bronquiolos se transforman en células planas y delgadas, las células epiteliales alveolares de tipo I En el 7mo mes ya es posible el intercambio de gases entre la sangre y el aire en los alveolos primitivos El surfactante es producido por las células epiteliales alveolares de tipo II y forma una capa de fosfolipidos sobre las membranas alveolares La falta de surfactante o su escaso volumen en el recién nacido prematuro ocasiona el síndrome de dificultad respiratoria (SDR) y por colapso de los alveolos primitivos (enfermedad de la membrana hialina) El crecimiento de los pulmones en periodo posnatal se debe al aumento del numero de bronquiolos y alveolos respiratorios Durante los primeros 10 anos de la vida posnatal se forman nuevos alveolos. 5 0 Capitulo 14: Aparato digestivo DIVISIONES DEL TUBO DIGESTIVO • • • • • • • • Una parte de la cavidad del saco vitelino revestida por endodermo queda incorporada al embrión para formar el intestino primitivo Las otras dos porciones, el saco vitelino y la alantoides, permanecen fuera del embrión. El intestino primitivo forma un tubo ciego, el intestino anterior y el intestino posterior El intestino medio conserva por un tiempo su comunicación con el saco vitelino a través del conducto onfalomesenterico o pedículo vitelino El desarrollo del intestino primitivo se describe en 4 secciones: o El intestino faríngeo, o faringe o El intestino anterior o El intestino medio o El intestino posterior El endodermo forma el revestimiento epitelial del aparato digestivo, y da origen a: o perenquima de las glándulas o los hepatocitos o las células endocrinas y exocrinas del páncreas El estroma (tejido conectivo) de estas glándulas deriva del mesodermo esplacnico Los componentes muscular, del tejido conectivo y peritoneal de la pared del intestino derivan de la hoja esplacnica del mesodermo PRESENTERIOS • • • • • • • • • • Los segmentos del tubo intestinal y sus derivados se hallan suspendidos de las paredes dorsal y ventral del cuerpo por mesenterios Los mesenterios son capas dobles de peritoneo que envuelven a un órgano y lo fijan en la pared del cuerpo Los ligamentos peritoneales están constituidos por 2 capas de peritoneo (mesenterios) A través de los mesenterios y los ligamentos transcurren los vasos sanguíneos y linfáticos y los nervios que van hacia las vísceras abdominales o salen de estas. En la 5ta semana, la porción caudal del intestino anterior, el intestino medio y una parte importante del intestino posterior están suspendidos de la pared abdominal por el mesenterio dorsal En la región del estomago forma el mesogastrio dorsal o epiplón mayor En la región del duodeno forma el mesocolon dorsal El mesenterio dorsal de las asas yeyunales e ileales constituye el mesenterio propiamente dicho El mesenterio ventral existe solamente en la región del segmento terminal del esófago, el estomago y la porción superior del duodeno y deriva del septum transversum El crecimiento del hígado en el mesenquima del septum tranversum divide al mesenterio ventral en: o El epiplón menor o El ligamento falciforme 5 0 INTESTINO ANTERIOR Esófago • • • Cuando el embrión tiene alrededor de 4 semanas, aparece el divertículo respiratorio (esbozo pulmonar), que esta dividido de la porción dorsal del intestino anterior por el tabique traqueosofagico El intestino anterior queda dividido en: o un sector ventral, el primordio respiratorio o un sector dorsal el esófago La capa muscular, formada por el mesenquima esplacnico circundante, es estriada en sus dos tercios superiores y esta inervada por el vago: en el tercio inferior el musculo es liso y se halla inervado por el plexo esplacnico Orientación clínica • • La atresia esofágica y la fistula traqueosofagica, son consecuencia de la desviación espontanea del tabique traqueosofagico. La atresia esofágica impide el paso normal del liquido hacia el tubo digestivo, lo cual lleva a polihidramnios Estomago • • • • • • • • • • • El estomago aparece como una dilatación fusiforme del intestino anterior en la 4ta semana de desarrollo Los cambios posicionales del estomago se explican fácilmente suponiendo que efectúa una rotación en dos ejes: o Uno longitudinal o Otro anteroposterior La pared posterior original del estomago crece con mas rapidez que la anterior, de lo cual resulta la formación de las curvaturas mayor y menor La región pilórica o caudal se desplaza hacia la derecha y hacia arriba La región cardiaca o cefálica se mueve hacia la izquierda y algo hacia abajo El estomago esta unido a la pared dorsal del cuerpo por el mesogastrio dorsal y a la pared ventral por el mesogastrio ventral El espacio formado por detrás del estomago se le denomina trascavidad de los epiplones (bolsa omental) Durante la 5ª semana de desarrollo, aparece el primordio del bazo en forma de una proliferación mesodérmica entre las dos hojas del mesogastrio dorsal La hoja posterior del mesogastrio dorsal y el peritoneo degeneran El bazo se halla conectado con la pared corporal en la región del riñón izquierdo por medio del ligamento esplenorrenal y al estomago por el ligamento gastroesplenico El alargamiento y la fusión del mesogastrio dorsal con la pared posterior del cuerpo determinan la posición definitiva del páncreas 5 0 • • • • • • Los órganos que en un principio están cubiertos por peritoneo pero que después se fusionan con la pared posterior del cuerpo para adoptar una posición retroperitoneal se le denominan secundariamente retroperitoneales El epiplón mayor es un saco de dos capas formado por el mesogastrio dorsal que se extiende sobre el colon transverso y las asas del instestino delgado La capa posterior del epiplón mayor también se fusiona con el mesenterio del colon transverso El epiplón menor y el ligamento falciforme se forman a partir del mesogastrio ventral, el cual a su vez deriva del mesodermo del septum transversum Cuando crecen los cordones hepáticos en el septum, este se adelgaza para formar: o EL PERITONEO HEPATICO o EL LIGAMENTO FALCIFORME Aloja a la vena umbilical, la cual despues del nacimiento forma el ligamento redondo del hígado( ligamentum teres hepatis) o EL EPIPLON MENOR Conecta al duodeno con el hígado (ligamento hepatoduodenal) Celodoco Vena porta Arteria hepática (triada portal) Forma el techo del agujero epiploico (de winslow) El agujero epiploico es el orificio que comunica la trascavidad de los epiplones (bolsa omental) con el resto de la cavidad peritoneal Orientación clínica • La estenosis pilórica se produce cuando la capa muscular circular, y en menor medida, la capa muscular longitudinal del estomago experimentan una hipertrofia en la región del piloro. Es una de las anomalías gástricas mas frecuentes en neonatos Duodeno • • • • • • La parte terminal del intestino anterior y la parte cefálica del intestino medio forman el duodeno Con la rotación del estomago, el duodeno adopta una forma en un asa en C y gira hacia la derecha El duodeno y la cabeza del páncreas quedan comprimidos contra la pared corporal dorsal del cuerpo, y la superficie derecha del mesoduodeno dorsal se fusiona con el peritoneo adyacente Desaparecen ambas capas, mientras que el duodeno y la cabeza del páncreas quedan fijos en posición retroperitoneal Una porción del duodeno (bulbo duodenal) retiene su mesenterio y mantiene una posición intraperitoneal Como el intestino anterior es irrigado por la arteria celiaca y el intestino medio por la arteria mesentérica superior, el duodeno recibe ramas de las dos arterias Hígado y vesícula biliar • A mediados de la 4ta semana, aparece el promordio hepático como una evaginación del epitelo endodérmico en el extremo distal del intestino anterior 5 0 • • • • • • • • • • • • • • Esta evaginación denominada divertículo hepático o esbozo hepático, consiste en cordones celulares de proliferación rápida que se introducen en el septum transversum y se forma de tal manera el conducto biliar común, o celedoco Una pequeña evaginación ventral de este dará origen a la vesícula biliar y al conducto cístico Los cordones hepáticos epiteliales se entremezclan con las venas onfalomesentericas y umbilicales para formar los sinusoides hepáticos Los cordones hepáticos se diferencian en el parénquima (células del hígado) y forman el revestimiento de los conductos biliares Las células hematopoyéticas, las células de Kupffer y las células conectivas derivan del mesodermo del septum transversum El septum transversum se torna membranoso y forman el epiplón menor y el ligamento falciforme Estas estructuras constituyen la conexión peritoneal entre el intestino anterior y la pared ventral del abdomen y se denominan mesogastrio o mesenterio ventral Una porción de mesodermo compacto del septum transversum forma la porción tendinosa del diafragma A la superficie del hígado que nunca esta revestida de peritoneo, se le denomina área desnuda del hígado En la 10ma semana de desarrollo, el peso el hígado representa 10% del peso corporal total Entre las células hepáticas y las paredes de los vasos se encuentran nidos voluminosos de células en proliferación que darán origen a los eritrocitos y leucocitos En los dos últimos meses de vida intrauterina el hígado corresponde al 5% del peso corporal total Alrededor de la 12ª semana de desarrollo, las células hepáticas empiezan a formar bilis Se han desarrollado la vesícula biliar y el conducto cístico, y este se ha unido al conducto hepático para formar el conducto colédoco, de modo que la bilis puede pasar al tubo digestivo Orientación clínica • • • Son comunes los conductos hepáticos accesorios y la duplicación de la vesicula biliar, que no producen síntomas. Los conductos que durante su desarrollo pasan por una fase de estado macizo, no vuelven a canalizarse a lo que se le llama atresia biliar extrahepatica, la mayoría de los niños muere si no se realiza el transplante hepático La atresia y la hipoplasia de los conductos biliares intrahepaticos es rara, y puede deberse a infecciones fetales PANCREAS • • • • • El páncreas es formado por dos esbozos, dorsal y ventral, que se originan en el revestimiento endodérmico del duodeno El esbozo pancreático dorsal esta situado en el mesenterio dorsal, y el esbozo pancreático ventral esta en intima relación con el celedoco El esbozo ventral forma el páncreas menor o apófisis unciforme y la parte interior de la cabeza pancreática El resto de la glándula deriva del esbozo dorsal La porción distal del conducto pancreático dorsal y la totalidad del conducto pancreático ventral constituyen el conducto pancreático principal (de Wirsung) 5 0 • • • • • • • La porción distal del conducto pancreático se oblitera o persiste como un canal pequeño de calibre, el conducto pancreático accesorio (se Santorini) El conducto pancreático principal, junto con el colédoco, se introduce en el duodeno en el sitio correspondiente a la papila (carúncula) duodenal mayor La desembocadura del conducto accesorio se halla en el sitio correspondiente a la papila (carúncula) duodenal menor Los islotes pancreáticos (de Langerhans) se desarrollan a partie del tejido pancreático parenquimatoso en el tercer mes de la vida intrauterina La secreción de insulina comienza en el 5to mes A partir de las células parenquimatosas se desarrollan las células que secretan glucagon y somatostatina La hoja esplacnica del mesodermo que rodea a los esbozos pancreáticos forma el tejido conectivo de la glándula INTESTINO MEDIO • • • En el embrión de 5 semanas, el intestino medio esta fijado a la pared abdominal dorsal por un mesenterio corto y se comunica con el saco vitelino por el conducto onfalomesenterico o pedículo del saco vitelino En toda su extensión el intestino medio esta irrigado por la arteria mesentérica superior El desarrollo del intestino medio se caracteriza por el alargamiento rápido del intestino y su mesenterio, lo cual forma el asa intestinal primitiva o El asa mantiene comunicación con el saco vitelino por medio del conducto onfalomesenterico o La rama cefálica del asa se convierte en la porción distal del duodeno, el yeyuno y parte del ileon o La rama caudal del asa se convierte en la parte inferior del ileon, el ciego y el apéndice, el colon ascendente y los 2/3 proximales del colon transverso Hernia fisiológica • • El desarrollo del asa intestinal primitiva se caracteriza por su alargamiento rápido, en particular de la rama cefálica La cavidad abdominal se vuelve temporalmente demasiado pequeña para contener las asas intestinales, las cuales se introducen en el celoma extraembrionario del cordón umbilical durante la 6ta semana del desarrollo (hernia umbilical fisiológica) Rotación del intestino medio • • • • El asa intestinal primitiva experimenta rotación sobre un eje formado por la arteria mesentérica superior Este movimiento de rotación tiene lugar en dirección antihoraria, y cuando se completa, abarca aproximadamente 270 grados Durante el movimiento de rotación continua el alargamiento del intestino delgado, y el yeyuno y el íleon forman asas enrolladas El intestino grueso de alarga considerablemente , pero NO participa en el fenómeno del enrollamiento 5 0 • La rotación tiene lugar durante la formación de la hernia (90 grados) así como durante el retorno de la cavidad abdominal de las asas intestinales (180 grados restantes) Retracción de las asas herniadas • • • • • • Durante la 10ª semana, las asas intestinales herniadas comienzan a volver a la cavidad abdominal y desempeñan un papel importante: o La regresión del riñón mesonefrico o La disminución del crecimiento del hígado o Aumento de volumen de la cavidad abdominal El segmento principal del yeyuno es la primera en volver a la cavidad abdominal y se sitúa del lado izquierdo El esbozo del ciego que aparece alrededor de la 6ª semana es la ultima parte del intestino que vuelve a la cavidad abdominal El esbozo del ciego desciende a la fosa iliaca derecha y forma el colon ascendente y el Angulo hepático en el lado derecho de la cavidad abdominal Durante ese proceso, el extremo distal del esbozo del ciego da origen al apéndice. Debido a que el apéndice se desarrolla en el curso del descenso del colon, la posición del apéndice se denomina retrocecal y retrocólica Mesenterios de las asas intestinales • • • • • • • El mesenterio del asa intestinal primitiva, el mesenterio propiamente dicho, experimenta profundos cambios por la rotación y el enrollamiento del intestino. Cuando el extremo caudal del asa se dirige hacia el lado derecho de la cavidad abdominal, el mesenterio dorsal se enrolla en torno del sitio de origen de la arteria mesentérica superior Cuando la porción ascendente y descendente del colon adoptan la posición definitiva, sus mesenterios quedan comprimidos contra el peritoneo de la pared abdominal posterior Con la fusión de estas capas, el colon ascendente y descendente quedan permanentemente fijados El apéndice, el extremo inferior del ciego y el colon sigmoide conservan su mesenterio libre El mesocolon transverso se fusiona con la pared posterior del epiplón mayor, pero mantiene su movilidad, su línea de inserción de extiende desde el ángulo hepático del colon ascendente hasta el ángulo esplecnico del colon descendente Cuando el mesenterio del mesocolon ascendente se fusiona con la pared abdominal posterior, el mesenterio de las asas yeyunoileales se inserta en una nueva línea que va desde la región en la que el duodeno se vuelve intraperitoneal hasta la unión ileocecal Orientación clínica • • • • La persistencia de una porción del mesocolon da origen al ciego móvil La hernia retrocolica representa el atrapamiento de porciones del intestino delgado por detrás del mesocolon El onfalocele consiste en la hernia de las vísceras abdominales a través de un anillo umbilical agrandado La gastrosquisis es la hernia del contenido abdominal directamente en la cavidad amniótica a través de la pared del cuerpo. 5 0 • • • A veces los extremos del conducto vitelino se transforman en cordones fibrosos y la porción media origina un quiste voluminoso, el enterocistoma o quiste vitelino. La rotación anormal del asa intestinal puede hacer que el intestino se enrolle y quede comprometida su irrigación sanguínea La rotación invertida del asa intestinal se produce cuando el asa primitiva experimenta una rotación de 90 grados en el sentido de las agujas del reloj INTESTINO POSTERIOR • • • • • • • • • • • • Da origen a: o Tercio distal del colon tranverso o Colon descendente o Sigmoide o Recto o Parte superior del conducto anal El endodermo del intestino posterior forma asimismo el revestimiento interno de la vejiga y de la uretra El sector terminal del intestino posterior forma el primitivo conducto anorrectal y la alantoides entra en la parte anterior del seno urogenital primitivo La cloaca es una cavidad tapizada de endodermo y revestida en su limite ventral por ectodermo superficial En la zona limítrofe entre el endodermo y el ectodermo se forma la membrana cloacal El tabique urorrectal, separa la región entre la alantoides y el intestino posterior Al final de la 7ª semana, la membrana cloacal se rompe y aparece la abertura anal para el intestino posterior y un orificio ventral para el seno urogenital El extremo del tabique urorrectal forma el cuerpo perineal La proliferación del ectodermo cierra la región mas caudal del conducto anal y en la 9ª semana se recanaliza La porción caudal del conducto anal es de origen ectodérmico, y esta irrigada por las arterias rectales inferiores, ramas de las pudendas internas La parte creaneal del conducto anal es de origen endodérmico y esta vascularizada por la arteria rectal superior, una continuación de la mesentérica inferior La unión entre las porciones endodérmica y ectodérmica del conducto anal esta representada por la línea pectínea Orientación clínica • • • • Las fistulas rectouretrales y rectovaginales pueden ser ocasionadas por anomalías en la formación de la cloaca o del tabique urorrectal Las atresias rectoanales varian de grado y pueden dejar un resto fibroso, o la perdida de un segmento del recto y el ano El ano imperforado se produce cuando la membrana anal no se rompe El megacolon congénito se debe a la ausencia de ganglios parasimpáticos en la pared intestinal (megacolon aganglionar o enfermedad de Hirschsprung) RESUMEN 5 0 MÚSCULOS DE LOS MIEMBROS • • • • • • • • • • • • Primeros indicios su formación: 7ª semana como una condensación del mesénquima próximo a la base d los esbozos y que deriva de las células dorsolaterales de los somitas que emigran hacia el primordio de extremidad El tejido conectivo gobierna el patrón de formación del músculo y deriva del mesodermo somático y da origen a los huesos de la extremidad Al alargarse los esbozos, el tejido muscular se desdobla en sus componentes flexor y extensor Al comienzo los músculos de las extremidades tienen un carácter segmentario, luego se fusionan y se componen de tejido Esbozos de los miembros superiores se encuentran frente a los cinco segmentos cervicales inferiores y a los dos torácicos superiores Los miembros inferiores, frente a los cuatro lumbares inferiores y a los dos sacros superiores Los ramos primarios ventrales se introducen en el mesénquima. o Entran al principio con ramas dorsales y ventrales separadas, pero después se unen para formar los nervios dorsales y ventrales El nervio radial que inerva a los músculos extensores está formado por la combinación de las ramas segmentarias dorsales Mientras que los nervios cubital y mediano, que inervan a los músculos flexores, se forman por la combinación de las ramas ventrales. Los nervios se ponen en contacto con las células musculares (condensaciones mesodérmicas en diferenciación), y esto es el requisito para la completa diferenciación funcional Los nervios raquídeos son importantes para la diferenciación e inervación motora de los músculos de las extremidades y suministran innervación sensitiva a los dermatomas El patrón original de los dermatomas se modifica con el crecimiento de los miembros, pero se puede reconocer en el adulto una secuencia ordenada Orientación clínica • • • Falta parcial o total del músculo pectoral mayor (anomalía de Poland) Puede haber falta parcial o completa de los músculos palmar largo, serrato anterior y cuadrado crural La ausencia parcial o completa de los músculos abdominales causa el síndrome del abdomen en ciruela pasa, en el cual la pared abdominal es delgada y los órganos pueden verse y sentirse con facilidad o Malformación de las vías urinarias y de la vejiga, como obstrucción uretral, anomalías que determinan la acumulación de líquido y la distensión del abdomen ocasionando la atrofia de los músculos abdominales MÚSCULO CARDIACO • • Se desarrolla de la hoja esplácnica del mesodermo que rodea al tubo cardiaco endotelial Los mioblastos se adhieren entre si por uniones especiales que se desarrollan para formar discos intercalares. 5 0 • • Las miofibrillas se desarrollan pero los mioblastos no se fusionan Se tornan visibles algunos fascículos de células musculares especiales. que constituyen las fibras de Purkinje y dan lugar al sistema de conducción del corazón MÚSCULO LISO • • • • • El de la aorta dorsal y las grandes arterias deriva del mesodermo lateral y de la cresta neural Arterias coronarias se originan de las célulasproepicardiales y de la cresta neural El de la pared del intestino provienen del mesodermo esplácnico Los músculos constrictor y dilatador de la pupila, y los tejidos musculares de la glándula mamaria y de la glándulas sudoríparas tienen un origen ectodérmico El factor de respuesta del suero (SRF) es responsable de la diferenciación del músculo liso RESUMEN • • • • • • • • • • La mayor parte de los músculos tiene un origen mesodérmico Músculosesqueléticos derivan del mesodermo paraxial: o Somitas, que dan origen a los músculos del esqueleto axial, la pared corporal y los miembros o Somtiómeras: originan los músculos de la cabeza Las células progenitoras de los tejidos musculares estriados derivan de los bordes (labios) ventrolateral y dorsomedial del dermomiotoma Las células de ambas regiones contribuyen a la formación del miotomo Las células del borde dorsomedial forman los músculos de la espalda (epiaxiales) Las células del borde ventrolateral originan los músculos de los miembros y de la pared corporal (músculoshipoaxiales) Al final de la 5ª semana, las células precursoras del músculo están divididas en o Epímero (porción dorsal) inervado por un ramo primario dorsal Sus mioblastos forman los músculos extensores de la columna vertebral o Hipómero (porción ventral) inervado por un ramo primario ventral Sus mioblastos dan lugar a los músculos de las extremidades y de la pared corporal El tejido conectivo derivado de las somitas, del mesodermo somático y de la cresta neural (región cefálica) proporciona un molde para el establecimiento del patrón de formación de los músculos 5 0 La mayor parte de los músculos lisos y las fibras del músculo cardiaco derivan del mesodermo esplácnico Los músculos lisos del iris, la glándula mamaria y las glándulas sudoríparas derivan del ectodermo. 5 0 Capitulo 11: Cavidades Corporales Formacion de la cavidad intraembronaria • • • Al final de la tercera semana, el mesodermo intraembrionario a cada lado de la línea media se diferencia en una porción paraxial, intermedia y lateral. El mesodermo lateral se divide en dos capas: la hoja somática y la hoja esplacnica. El espacio limitado por esas hojas forma la cavidad intraembrionaria o cavidad corporal Membranas serosas • • • • • Las células de la hoja somática se transforman en mesoteliales y constituyen la capa parietal d las membranas serosas, que cubre la parte externa de las cavidades peritoneal, pleural y pericardica. Las células de la hoja esplacnica del mesodermo formaran la capa visceral de las membranas serosas, que cubre los órganos abdominales, pulmones y el corazón. Las capas visceral y parietal se reúnen a nivel de la raíz del mesenterio dorsal que mantiene suspendido al tubo intestinal de la cavidad peritoneal. El mesenterio ventral solamente se extiende desde el intestino anterior caudal hasta la porción superior del duodeno y es el resultado del adelgazamiento del mesodermo del septum transversum Estos mesenterios representan capas dobles de peritoneo por donde transcurren los vasos sanguíneos, los linfáticos y los nervios hasta los diferentes órganos. Diafragma y cavidad torácica • • • • • • • El septum transversum es una lámina gruesa de tejido mesodérmico que ocupa el espacio entr la cavidad torácica y el pedículo del saco vitelino. El septum transversum no separa por completo la cavidad torácica y abdominal, sino que deja una comunicación amplia, los canales pericardioperitoneales. Con la expansión pulmonar el mesodermo de la pared del cuerpo se divide en dos componentes: o La pared definitiva del tórax o Las membranas pleuropericardicas Las membranas pleuropericardicas son prolongaciones de los pliegues pleuropericardicos que contienen las venas cardinales comunes y los nervios frénicos. Como consecuencia del descenso del corazón, las venas cardinales comunes se desplazan hacia la línea media y las membranas pleuropericardicas se extienden a la manera de un mesenterio. Por ultimo se fusionan entre si y con la raíz de los pulmones y la cavidad torácica queda dividida entonces en la cavidad pericardica y las dos cavidades pleurales En el adulto las membranas pleuropericardicas forman el pericardio fibroso. Formación del diafragma • • Durante el desarrollo ulterior, la abertura entre las futuras cavidades pleural y peritoneal es 5 0 cerrada por pliegues en forma de medialuna, los pliegues pleuroperitoneales. En la séptima semana, los pliegues se fusionan con el mesenterio del esófago y con el septum • • transversum La conexión entre las porciones pleural y peritoneal de la cavidad corporal es cerrada por las membranas pleuroperitoneales. El diafragma deriva de las siguientes estructuras: 5 0 o El septum transversum, que forma su centro tendinoso o Las dos membranas pleuroperitoneales o Los componentes musculares de las paredes corporales lateral y dorsal o El mesenterio del esófago, en el cual se desarrollan los pilares del diafragma • • • • • En el septum transversum se desarrollan los componentes nerviosos, del tercero, cuarto y quinto segmento cervical de la medula espinal. Durante la 4ta semana el septum transversum se enfrenta a los segmentos cervicales A la 6ta semana el diafragma que se esta desarrollando ya esta localizado a nivel de los somitas torácicos. Al comienzo del 3er mes, algunas de las bandas dorsales del diafragma se originan a nivel de la primera vertebra lumbar. Los nervios frénicos se distribuyen en el diafragma y le suministran inervación motora y sensitiva. Resumen • • • • • • • • • • Al final de la tercera semana de desarrollo aparecen hendiduras intercelulares en el mesodermo cada lado de la línea media. Con la fusión de estos espacios se forma la cavidad intraembrionaria limitada por la hoja somática y la hoja esplacnica del mesodermo. El hoja somática formara la hoja parietal de las membranas serosas, que reviste por fuera las cavidades peritoneal, pleural y pericardica. La hoja esplacnica da lugar a la capa visceral de las membranas serosas que cubre los pulmones, el corazón y los órganos abdominales. En el abdomen, las membranas serosas reciben el nombre de peritoneo. El diafragma divide a la cavidad corporal en una cavidad torácica y una cavidad peritoneal y se desarrolla a partir de 4 componentes: o El septum tranversum (centro tendinoso) o Las membranas pleuroperitoneales o El mesenterio dorsal del esófago o Los componentes musculares de la pared del cuerpo La cavidad torácica queda dividida por las membranas pleuropericardicas y las 2 cavidades pleurales que alojan los pulmones. Las capas dobles del peritoneo forman los mesenterios, que mantienen suspendido el tubo intestinal y proporcionan una vía para el paso de los vasos sanguíneos, los linfáticos y los nervio que dirigen hacia los diferentes órganos. Todo el tubo intestinal esta suspendido de la pared dorsal del cuerpo por el mesenterio dorsal. Solo existe un mesenterio ventral derivado del septum transversum en la región de la parte del esófago, estomago y la porción superior del duodeno. 5 0 Cap. 12: Sistema Cardiovascular ESTABLECIMIENTO DEL CAMPO CARDIOGÉNICO • • • • • • • El sistema vascular aparece en la mitad de la tercera semana. Las células cardíacas progenitoras están en el epiblasto, luego migran a la línea primitiva. Las primeras forman los segmentos craneales del corazón y el tracto de salido, luego otras forman las porciones más caudales, el ventrículo derecho, el ventrículo izquierdo y el seno venoso. Avanzan en dirección craneal y se sitúan en la hoja esplácnica de la lámina del mesodermo lateral. El endodermo faríngeo las índice a formar mioblastos cardíacos. Los islotes sanguíneos dan origen a células y vasos sanguíneos por el proceso de vasculogénesis. Los islotes se unen y constituyen un tubo revestido de endotelio rodeado por mioblastos: campo cardiogénico; la cavidad intraembrionaria situada arriba formará la cavidad pericárdica. Los islotes laterales forman las aortas dorsales. FORMACIÓN Y POSICIÓN DEL TUBO CARDÍACO • • • • • • La porción central del área cardiogénica está situada por delante de la membrana bucofaríngea y de la placa neural. Con el cierre del tubo neural, el sistema nervioso central crece en dirección cefálica y se extiende sobre l regióncardiogénica central y la futura cavidad pericárdica. Por el crecimiento del cerebro y el plegamiento cefálico del embrión, la membrana bucofaríngea es llevada hacia delante, y el corazón y la cavidad pericárdica se sitúan en la región cervical y luego en el tórax. 5 0 Las regiones caudales de los dos tubos endoteliales se fusionan, excepto en su extremo caudal. El campo cardiogénico se expande para constituir las futuras regiones del tracto de salida y ventricular. El corazón se convierte en un tubo con revestimiento endotelial interno y una capa miocárdica externa. • • • • • Recibe el flujo venoso desde su polo caudal y comienza a bombear sangre del primer arco aórtico desde su polo craneal hacia la aorta dorsal. El tubo cardíaco al comienzo está en el lado dorsal de la cavidad pericárdica por el mesocardio dorsal. Luego desaparece el mesocardio dorsal y se forma un seno pericárdico transverso que comunica amb lados de la cavidad pericárdica. El corazón está suspendido en la cavidad por los vasos sanguíneos. Célulasmesoteliales de la superficie del septumtransversum forman el proepicardio y migran sobre el corazón para formar la mayor parte del epicardio. o El resto deriva de la región del tracto de salida. El tubo cardíaco está formado por tres capas: o Endocardio (revestimiento endotelial interno del corazon) o Miocardio (pared muscular) o Epicardio o pericardio visceral (cubre el exterior del tubo y es necesaria para la formación de la arterias coronarias). FORMACIÓN DEL ASA CARDÍACA • • • • • • • • Dia 23: la porción cefálica se pliega en dirección ventral y caudal y hacia la derecha, mientras que la porción auricular (caudal) lo hace en dirección dorsocraneal y hacia la izquierda. o Da lugar al asa cardíaca y se completa a los 28 días. La porción auricular (al principio situada por fuera de la cavidad pericárdica), forma una aurícula común La unionauriculoventricular constituye el canal auriculoventricular, que comunica la aurícula común con el ventrículo embrionario primitivo. La parte proximal del bulbo cardíaco formará la porción trabeculada del ventrículo derecho. La parte media, denominada cono arterial, formará los infundíbulos (tractos de salida) ventriculares. La parte distal del bulbo, el tronco arterioso, originará las raíces y la porción proximal de la aorta y la arteria pulmonar. La unión entre el ventrículo y el bulbo cardíaco, señalada por el surco bulboventricular, se denomina foramen interventricular primario. Al terminar la formación del asa, el tubo cardiaco de paredes lisas comienza a originar trabéculas primitivas en las zonas proximal y distal al agujero interventricular primario. 5 0 • El ventrículo primitivo es ahora el ventrículo izquierdo primitivo y el ventrículo derecho primitivo. Orientación clínica: anomalías de la formación del asa cardíaca • • Dextrocardia: el corazón se halla en el lado derecho del tórax en vez del izquierdo, es causada porque e asa cardíaca está a la izquierda en lugar de la derecha. o Puede coincidir con el situsinversus (inversión completa de todos los órganos) Heterotaxia: algunos órganos están invertidos y otros no DESARROLLO DEL SENO VENOSO • • • • • • • • • • • Mitad de la 4ª semana: el seno venoso recibe sangre venosa de las prolongacionessinusalesderecha izquierda. Cada una recibe sangre de: o Venavitelina u onfalomesentérica o Venaumbilical o Venacardinalcomún Al principio, la comunicación entre el seno y la aurícula es amplia, pero poco después la entrada del seno se desplaza hacia la derecha. Con la obliteración de la vena umbilical derecha y la vena onfalomesentérica (vitelina) izquierda durante 5ª semana del desarrollo, la prolongación sinusal izquierda pierde importancia. Cuando queda obliterada (cerrada) la vena cardinal común izquierda a las 10 semanas, queda la venaoblicuadelaaurículaizquierda y el senocoronario. Derivaciones sanguíneas de izquierda a derecha. La prolongación sinusal derecha, la única comunicación entre el seno venoso y la aurícula originales, se incorpora a la aurícula derecha. Su desembocadura es el orificiosinoauricular y alrededor: válvulasvenosasderecha e izquierda. Estas válvulas se fusionan en dirección dorsocraneal y forman el septumspurium. La válvula venosa izquierda y el septumspurium se fusionan con el tabique interauricular en desarrollo. La porción superior de la válvula venosa derecha desaparece, la porción inferior se desarrolla en: o Válvula de la vena cava inferior o Válvula del seno coronario La crestaterminal forma la línea divisora entre la porciontrabeculada original de la aurícula derecha y la porcion de pared lisa (sinusvenarum) que tiene origen en la prolongación sinusal derecha. FORMACION DE LOS TABIQUES CARDÍACOS • • Se forman entre el día 27 y 37 cuando aumenta de 5mm a 16mm. Se puede formar un tabique: o Dos masas de tejido de crecimiento que se aproximan hasta fusionarse. El interior queda dividido en dos canales separados. o Crecimiento activo de una masa única de tejido que continúa su expansión hasta alcanzar el lado opuesto de la cavidad. Las masas se denominan almohadillasendocárdicas y se forman en las regiones 5 0 auriculoventricular y troncoconal. En estos sitios contribuyen a la formación de los tabiques interauricular e interventricul (porción membranosa), los canales y válvulas auriculoventriculares, y los canales o aórtico y pulmonar. No involucra almohadillas endocárdicas. Cuando deja de crecer una banda de tejido de la pared d la aurícula o del ventrículo, al tiempo que las regiones de ambos lados se expanden, se forma un cresta entre las dos porciones en crecimiento. Las dos paredes se aproximan y se fusionan para formar un tabique. El tabique deja un conducto de comunicación. Divide en forma parcial las aurículas y los ventrículos. Orientación clínica: almohadillas endocárdicas y defectos cardíacos. 5 0 • • Las anomalías en la formación de las almohadillas endocardicas constituyen la base de muchas malformaciones cardíacas, como las comunicaciones interauriculares e interventriculares, y las de lo grandes vasos, como la transposición de los grandes vasos y la tetralogía de Fallot. Las células de las almohadillas troncoconales comprenden células de la cresta neural, suelen producir defectos cardíacos y craneofaciales. Tabicamiento de la aurícula común • • • • • • • • • • Al final de la 4ª semana, desde el techo de la aurícula común crece una cresta: septumprimum. Orificio entre el borde inferior del septumprimum y las almohadillas endocárdicas: ostiumprimum. Luego apracen prolongaciones de almohadillas endocárdicas superior e inferior que siguen el borde del septumprimum y ocluyen al ostiumprimum. La muertecelular produce perforaciones en la porcion superior del septumprimum. Su coalescencia da lugar al ostiumsecundum, y se asegura el paso del flujo sanguíneo desde la aurícula primitiva derecha hacia la izquierda. Cuando la cavidad de la aurícula derecha se expande: septumsecundum (jamás establece una separacion completa de la cavidad auricular). o Su segmento anterior se extiende hacia abajo hasta el tabique del canal auriculoventricual. Cuando la válvula venosa izquierda y el septumspurium se fusionan con el lado derecho del septumsecundum, el borde de éste comienza a superponerse con el ostiumsecundum. El orificio que deja el septumsecundum es el agujero oval (foramen ovale). La parte superior del septumprimum desaparece y la parte inferior se transforma en la válvula del aguje oval. Hay una comunicación entre las dos cavidad auriculares donde pasa la sangre. Después del nacimiento, cuando se inicia la circulación pulmonar y aumenta la presión en la aurícula izquierda, la válvula del agujero oval queda comprimida contra el septumsecundum, oblitera este orificio la aurícula derecha queda separada de la izquierda. o 20% de los casos, la fusion del septumprimum y el septumsecundum es incompleta (permeabilida del agujero oval y no permite la derivación intracardíaca de la sangre). Diferenciación ulterior de las aurículas • • • • Mientras que la aurícula derecha primitiva aumenta de tamaño con la incorporación de la prolongación sinusal derecha, la aurícula izquierda también. Al principio se desarrolla una vena pulmonar embrionaria hacia la izquierda del septumprimum en la pared posterior de la aurícula izquierda. o Establece conexión con las venas de los esbozos pulmonares. o Luego se incorpora a la aurícula izquierda, lo cual origina la porción extensa de la pared lisa de l aurícula. o Al comienzo en la aurícula izquierda penetra una sola vena, al final entran cuatro venas pulmonares. En el corazón desarrollado, la aurícula izquierda embrionaria corresponde a un poco más que la orejuela auricular trabeculada, la parte lisa de la pared se origina de las venas pulmonares. Del lado derecho, la aurícula embrionaria original se convierte en la orejuela auricular derechatrabeculada que contiene los músculos pectíneos, mientras que el sinusvenarum de pared lisa tiene origen en la prolongación derecha del seno venoso. 5 0 Tabicamiento del canal auriculoventricular • • • • • Final de la 4ª semana: aparecen en los bordes superior e inferior del canal auriculoventricular las almohadillas endocárdicasauriculoventriculares. El canal auriculoventricual se comunica sólo con el ventrículo izquierdo primitivo y está separado del bulb cardiaco por la orejuela bulboventricular o conoventricular. Final de la 5ª semana: la sangre que pasa por el orificio auriculoventricular puede llegar a los ventrículos primitivos izquierdo y derecho. Almohadillas auriculoventriculares laterales, superior e inferior. Las almohadillas auriculoventriculares superior e inferior al final de la 5ª semana se fusionan, división completa del canal en orificios auriculoventriculares derecho e izquierdo. Válvulas auriculoventriculares • • Después de la fusión de las almohadillas endocárdicas, cada orificio auriculoventricular está rodeado por tejido mesenquimático. Cuando el tejido se adelgaza, se forman las válvulas que quedan unidas a la par ventricular por medio de cordones musculares. 5 0 Las válvulas consisten en tejido conectivo cubierto de endocardio y están unidas a los músculos papilares por medio de cuerdas tendinosas. • Se forman en el canal auriculoventricular izquierdo dos valvas: o Válvula mitral o bicúspide o Tres del lado derecho: válvula tricúspide Orientación clínica: Defectos cardíacos • • • • • • • • • • • • Anomalías cardiacas y vasculares: 1% de los recién nacidos Talidomida y el virus de la rubéola, isotretinoína (vitamina A), alcohol, diabetes e hipertensión en la madre. Las malformaciones cardiacas forman parte de diversos síndromes genéticos que incluyen anomalías craneofaciales como los de Di George, Goldenhar y Down. El síndrome de Holt-Oram es uno del grupo de los síndromes corazón-mano. La comunicación interauricular (CIA) es una anomalíacongénita del corazón Defecto del ostiumsecundum: caracterizado por un orificio de gran tamaño entre las aurículas izquierda derecha a causa de la muerte celular y la resorción del septumprimum o por el desarrollo insuficiente del septumsecundum. La anomalía mas grave es la falta completa de tabique interauricular: corazón trilocular biventricular El agujero oval se cierra durante el periodo prenatal: cierre prematuro del agujero oval Las almohadillas endocárdicas del canal auriculoventricular lo dividen en los orificios derecho e izquierdo, y participan en la formación de la porción membranosa del tabique interventricular y del cierre del ostiumprimum. Cuando las almohadillas no se fusionan, el resultado es un canal auriculoventricular persistente combinado con un defecto del tabique cardiaco. Las almohadillas endocardicas del canal auriculoventricular pueden fusionarse sólo en parte, defecto en tabique interauricular, pero el tabique interventricular se cierra: defecto del ostiumprimum, acompañado de una hendidura en la valva anterior de la válvula tricúspide. La atresia tricuspídeacomprende la obliteración del orificio auriculoventricular derecho y se caracteriza por la ausencia de las válvulas tricúspides o su fusión. o Persistencia del agujero oval o Comunicación interventricular o Hipoplasia del ventrículo derecho o Hipertrofia del ventrículo izquierdo Tabicamiento del tronco arterioso y del cono arterial • • 5ª semana: rebordes troncales o almohadillas, situados en la pared superior derecha (reborde tronca superior derecho) y en la pared inferior izquierda (reborde troncal inferior izquierdo). Crecen en dirección del saco aórtico, se enrollan una con la otra y tienen una forma en espiral del futuro tabique. 5 0 • • • • Después de la fusión completa, los bordes forman el tabique aorticopulmonar que divide al tronco en u canal aórtico y otro pulmonar. Ya que se fusionan los rebordes del cono arterial, el tabique divide a éste en una porción anterolateral, infundíbulo del ventrículo derecho, y una porciónposteromedial, el infundíbulo del ventrículo izquierdo. Las células de la cresta neural contribuyen a la formación de las almohadillas endocárdicas en el cono arterial y en el tronco arterial. La proliferación anormal de estas células da origen a malformaciones congénitas como la tetralogía de Fallot, la estenosis pulmonar, el tronco arterial persistente y la transposición de los grandes vasos. Tabicamiento de los ventrículos • • • • Al final de la 4ª semana, los dos ventrículos primitivos se expanden, se fusionan y dan lugar al tabique interventricular muscular. El espacio que queda entre el borde libre del tabique interventricular muscular y las almohadilllasendocárdicas fusionadas permite la comunicación entre ambos ventrículos El agujero interventricular disminuye de tamaño al llegar a termino la formación del tabique el cono. Después se cierra el agujero por el crecimiento de tejido de la almohadilla endocárdica inferior. (la proliferación de las almohadillas conales derecha e izquierda, sumada a la proliferación de la almohadilla endocárdica inferior, cierra el agujero interventricular y forma la porción membranosa del tabique interventricular). o Este tejido se fusiona con el tabique del cono. Después del cierre completo, el agujero se transforma en la porción membranosa del tabique interventricular. Válvulas semilunares • • • Cuando el tabicamiento del tronco casi ha completado se forman las válvulas semilunares en los rebordes del tronco. Uno de cada par a los canales pulmonar y aórtico. La cresta neural contribuye a formar las válvulas semilunares Orientación clínica: defectos cardiacos • • • La comunicación interventricular (CIV), que afecta la porción membranosa del tabique es la malformación cardiac congénita mas común. El caudal sanguíneo que lleva la arteria pulmonar puede ser mas abundante que el de la aorta. La tetralogía de Fallot es la anomalía mas frecuente 5 0 de la región troncoconal, y se debe a la división desigual del cono, causada por desplazamiento anterior del tabique troncoconal. El tronco arterioso persistente es el resultado de los rebordes troncoconales que no se fusionan ni descienden hacia los ventrículos. • • • • • La transposición de los grandes vasos se produce cuando el tabique troncoconal no sigue su curso normal en espiral sino que desciende en línea recta. La ahora nace del ventrículo derecho y la arteria pulmonar del izquierdo. La secuencia de DiGeorge son malformaciones que tienen su origen en el desarrollo anormal de la cresta neural. La estenosis valvular se produce cuando las válvulas semilunares están fusionadas en una distancia variable. o Estenosis valvular de la arteria pulmonar: el tronco de esta arteria es estrecho o Estenosis valvular aórtica: fusión completa, agujero de alfiler Cuando la fusión de las válvulas semilunares aorticas es completa: atresia valvular aórtica. La aorta, el ventrículo izquierdo y la aurícula izquierda presentan un desarrollo insuficiente. La ectopia cardíaca: el corazón se encuentra situado en la superficie del tórax. Ocurre por la falta de cierre de la pared ventral del cuerpo embrionario. FORMACIÓN DEL SISTEMA DE CONDUCCION DEL CORAZON • • El marcapaso del corazón se encuentra al comienzo en la porción caudal del tubo cardiaco izquierdo. Luego esta función es asumida por el seno venoso, y al incorporarse a la aurícula derecha, el tejido marcapaso se halla próximo a la desembocadura de la vena cava superior, se forma el nódulo sinoauricular. El nóduloauriculoventricular y su haz (haz de His) tiene dos orígenes o Células de la pared izquierda del seno venoso o Células del canal auriculoventricular 5 0 DESARROLLO VASCULAR • Depende de dos mecanismos: o Vasculogenesisis: vasos se forman por coalescencia de angioblastos (vasos de mayor tamaño como la aorta dorsal y las venas cardinales) o Angiogénesis: consiste en la aparición de esbozos vasculares a partir de vasos existentes. Sistema Arterial Arcos aórticos • • • • • • • • • Cuando se forman los arcos faríngeos durante la 4ª y 5ª semana, cada arco recibe su propio nervio crane y su propia arteria. Estas arterias: arcos aórticos y se originan en el saco aórtico, la porción más distal del tronco arterial. Los arcos aórticos se hallan en el mesénquima de los arcos faríngeos y terminan en las aortas dorsales derecha e izquierda (en la región de los arcos las aortas dorsales son pares, pero en la región caudal se fusionan para formar un solo vaso). El saco aórtico envía una rama a cada nuevo arco y da origen a un total de cinco pares de arterias (el quinto arco no se forma, experimenta regresión; los cinco arcos se numeran I, II, III, IV, VI. La división del tronco arterial por el tabique aorticopulmonar separa el conducto de salida del corazón en aorta ventral y la arteria pulmonar. El saco aórtico forma prolongaciones derecha e izquierda que darán origen a la arteria braquiocefálica al segmento proximal del cayado aórtico. 27 días: o primer arco aórtico ha desaparecido - arteria maxilar o segundo arco aórtico desaparece – arterias hioidea y músculo del estribo o tercer arco de gran tamaño o cuarto y sexto en proceso de formación o ya está presente la arteria pulmonar primitiva como una rama principal 29 días: o los dos primeros arcos aórticos han desaparecido o regióntroncoconal se ha dividido, los sextos arcos se continúan con el tronco pulmonar o tercer arco aórtico – arteria carótida común y primera parte de la arteria carótida interna (el resto está compuesto por la porción craneal de la aorta dorsal), brote de arteria carótida externa o cuarto arco aórtico lado izquierdo: cayado de la aorta desde la arteria carótida común izquierda hasta la subclavia izquierda lado derecho: arteria subclavia derecha (parte proximal), su porción distal está constituida por una parte de la aorta dorsal derecha y por la 7ª arteria intersegmentaria o quinto arco aórtico: no se forma, proceso regresivo si se forma o sexto arco aórtico (arco pulmonar): lado izquierdo: arteria pulmonar izquierda y conducto arterioso (después formará el ligamento arterioso) lado derecho: arteria pulmonar derecha Cambios: o Aorta dorsal, situada entre la desembocadura del tercero y cuarto arco, llamada conducto carotídeo, se oblitera o La aorta dorsal derecha desaparece o El plegamiento cefálico, el desarrollo del cerebro anterior y el alargamiento del cuello hacen que e corazón descienda hacia la cavidad torácica. Las arterias carótida y braquiocefálica se alargan. o Como resultado del desplazamiento caudal del corazón y la desaparición de diversas porciones d los arcos aórticos, el curso de los nervios laríngeos recurrentes es distinto en el lado derecho y izquierdo. Se disponen alrededor de los sextos arcos aórticos y vuelven a ascender hacia la laringe Cuando desaparecen el 5 y 6 arco aórtico, el nervio laríngeo se desplaza hacia arriba y 0 rodea a la arteria subclavia5 derecha. Arterias onfalomesentéricas y umbilicales • • • • • • Las arterias onfalomesentéricas o vitelinas se distribuyen en el saco vitelino, se fusionan y forman las arterias del mesenterio dorsal del intestino. Están representadas por el tronco celíaco, la arteria mesentérica superior y la artera mesentérica inferior. Se distribuyen en los derivados del intestino anterior, medio y posterior. Las arterias umbilicales, un par de ramas ventrales de la aorta dorsal, se dirigen hacia la placenta en íntima relacion con la alantoides. 4ª semana cada arteria adquiere una conexión secundaria con la rama dorsal de la aorta, la arteria ilíaca 5 0 común (primitiva). Después del nacimiento los segmentos proximales persisten en forma de arterias ilíaca interna y vesic superior, las porciones distales se obliteran y forman los ligamentos umbilicales medios Arterias coronarias • • • • Derivan de: o Angioblastos formados en otro sitio y distribuidos sobre la superficie del corazón por migración de las célulasproepicárdicas o Del mismo epicardio Algunas célulasepicardicas transición epitelial a mesenquimatosa. Contribuyen con célulasendoteliales y musculares de las arterias coronarias. Células de la cresta neural aportan células musculares lisas Las conexiones de las arterias coronarias con la aorta se producen mediante el crecimiento de célulasendoteliales arteriales desde las arterias hacia este vaso. Las coronarias “invaden” la aorta Orientación clínica: defectos del sistema arterial • • • • • • • Condiciones normales: el conducto arterioso queda cerrado para formar el ligamentoarterioso El conducto arterioso persistente es una anomalía de los grandes vasos. Hay un aumento del flujo sanguíneo po el conducto, lo cual impide su cierre normal. La coartación de la aorta: estrechamiento de la luz del vaso por debajo del origen de la arteria subclavia izquierda o Preductal persiste el conducto arterioso o Posductal, el conducto esta obliterado El origen anormal de la arteria subclavia derecha sucede cuando la arteria subclavia derecha es formada por la porción distal de la aorta dorsal derecha y por la 7ª arteria intersegmentaria. Acortamiento de la aorta. En la duplicación del cayado de la aorta persiste la aorta dorsal derecha entre el origen de la 7ª arteria intersegmentaria y la unión con la aorta dorsal izquierda. Se forma un anillo vascular que rodea a la tráquea y al esófago y a menudo los comprime, causando dificultades respiratorias y deglutorias. En el arco aórtico derecho, el cuarto arco izquierdo y la aorta dorsal izquierda están obliterados por completo El cayado aórtico interrumpido: cuando el cuarto arco aórtico del lado izquierdo se halla obliterado. La aorta descendente y la subclavia reciben sangre poco oxigenada. Sistema venoso • 5ª semana: o venas onfalomesentéricas o vitelinas, que llevan sangre del saco vitelino al seno venoso o venas umbilicales, que se originan en las vellosidades coriónicas y transportan sangre oxigenad al embrión o venascardinales, que reciben sangre del cuerpo del embrión Venas onfalomesentéricas o vitelinas • • • • • Pasan por el septumtransversum. Los cordones hepáticos que se forman en el tabique interrumpen el recorrido de las venas y se constituye una red vascular, la de los sinusoides hepáticos. Al producirse la reducción de la prolongación sinusal izquierda, la sangre que proviene del lado izquierdo del hígado es recanalizada hacia la derecha y causa el agrandamiento el a vena onfalomesenterica derecho (conducto hepatocardiaco derecho). El conducto hepatocardiaco derecho forma la porciónhepatocardiaca de la vena cava inferior. La red anastomóticaperiduodenal se transforma en la vena porta. La vena mesentérica superior, que drena el asa intestinal primitiva, deriva de la vena onfalomesentéric derecha. 5 0 Venas umbilicales • • • • Pasan a cada lado del hígado y luego se comunican con los sinusoides hepáticos. La vena umbilical izquierda es la única que transporta sangre de la placenta al hígado Comunicación entre la vena umbilical izquierda y el conducto hepatocardíaco derecho, el conducto venoso. Este vaso permite que la sangre no pase por el plexo sinusoidal del hígado. Después del nacimiento se obliteran la vena umbilical izquierda y el conducto venoso y forman el ligamento redondo del hígado y el ligamento venoso Venas cardinales • • • • • • • • Al comienzo las venas cardinales forman el principal sistema de drenaje venoso del embrión. Está compuesto por las venas cardinales anteriores, que reciben sangre de la porcióncefálica del embrión, y las venas cardinales posteriores, que drenan el resto del cuerpo. Las venas anteriores y posteriores se unen y forman las venas cardinales comunes. 4ª semana: sistem simétrico 5-7ª semana se forman: o las venas subcardinales, que drenan sangre a los riñones o venas sacrocardinales: a las extremidades inferiores o las venas supracardinales: de la pared del cuerpo por medio de las venas intercostales y asume la función de las venas cardinales posteriores. Característica de la formación del sistema de la vena cava es la aparición de anastomosis entre la izquierda y la derecha: la sangre de la izquierda es canalizada hacia el lado derecho. La anastomosis entre las venas cardinales anteriores forma la vena braquiocefálica izquierda. La porción terminal de la vena cardinal posterior izquierda – vena intercostal superior izquierda. Recib sangre del segundo y tercer espacio intercostal La vena cava superior está formada por la vena cardinal común derecha y la porción proximal de la ven cardinal anterior derecha. 5 0 La anastomosis entre las venas subcardinales da lugar a la vena renal izquierda. Luego desaparece y queda su porción distal: vena gonadal izquierda. La vena subcardinal derecha se convierte en el principal conducto de drenaje y se transforma en e segmento renal de la vena cava inferior. La anastomosis entre las venas sacrocardinales forma la vena ilíaca común izquierda. Cuando el segmento renal de la vena cava inferior se comunica con el segmento hepático queda completada la vena cava inferior, constituida por un segmento hepático, uno renal y otro sacrocardinal. Con la obliteración de las venas cardinales posteriores, las venas supracardinales se tornan más importantes. Las venas intercostales derechas cuarta a undécima desembocan en la vena supracardinal derecha, junc con la porción de la vena cardinal posterior forma la vena ácigos. Del lado izquierdo, la 4ª a 7ª vena intercostal desaguan en la vena supracardinal izquierda y es conocida como vena hemiácigos, drena en la vena ácigos. o • • • • • Orientación clínica: defectos del sistema venoso • • • • Duplicación de la vena cava inferior: la vena sacrocardinal izquierda no pierde su conexión con la subcardinal derecha Ausencia de la vena cava inferior: la vena subcardinal derecha no ha establecido conexión con el hígado y desvía sangre hacia la vena supracardinal derecha. La sangre que proviene de la porción caudal del cuerpo llega al corazó por la vena ácigos y la vena cava superior. Vena cava superior izquierda: persistencia de la vena cardinal anterior izquierda y la obliteración de la vena cardi común y de la porción proximal de las venas cardinales anteriores del lado derecho. La sangre del lado derecho pa al izquierdo por la vena braquiocefálica. Duplicación de la vena cava superior: persistencia de la vena cardinal anterior izquierda y la falta de formación d la vena braquiocefálica izquierda. La vena cardinal anterior izquierda persistente, vena cava superior izquierda, desemboca en la aurícula derecha a través del seno coronario. CIRCULACION PRENATAL Y POSNATAL Circulación fetal 5 0 • • • • • • • • • Sangre de la placenta 80% oxigeno, vuelve al feto por la vena umbilical. Fluye por el conducto venoso hacia la vena cava inferior, sin pasar por el hígado. Una parte entra en los sinusoides hepáticos y se mezcla con la sangre de la circulación portal. Un mecanismo de esfínter en el conducto venoso, regula el flujo de sangre umbilical por los sinusoide hepáticos. En la vena cava inferior, donde la sangre placentaria se mezcla con la sangre desoxigenada que retorna de las extremidades inferiores, desemboca en la aurícula derecha. Es guiada hacia el agujero oval por la válvula de la vena cava inferior y la mayor parte de la sangre pasa la aurícula izquierda. Una pequeña porción no puede pasar porque se lo impide el borde inferior del septumsecundum, la crist dividens, y permanece en la aurícula derecha, donde se mezcla con la sangre desoxigenada que vuelve de la cabeza y los brazos por la vena cava superior. Desde la aurícula izquierda, donde se mezcla con sangre desoxigenada que llega de los pulmones, la corriente sanguínea desemboca en el ventrículo izquierdo y la aorta ascendente. Como las arterias coronarias y carótidas son las primeras ramas de la aorta ascendente, el miocardio y el cerebro reciben sangre oxigenada. La sangre desoxigenada que proviene de la vena vaca superior fluye por el ventrículo derecho hacia el tronco pulmonar La resistencia de los vasos pulmonares durante la vida intrauterina es alta, esta sangre pasa por el conducto arterioso hacia la aorta descendente, donde se mezcla con la sangre de la aorta proximal. o De aquí la sangre se dirige a la placenta por las dos arterias umbilicales En el trayecto desde la placenta hasta los órganos fetales, la alta concentración de oxigeno en la sangre en la vena umbilical disminuye al mezclarse con sangre desoxigenada. o En el hígado – sangre que vuelve del sistema porta o En la vena cava inferior – sangre que retorna de las extremidades inferiores, la pelvis y los riñone o En la aurícula derecha – sangre que proviene de la cabeza y miembros o En la aurícula izquierda – sangre que regresa de los pulmones o En la desembocadura del conducto arterioso en la aorta descendente Cambios circulatorios en el nacimiento Ocasionados por la interrupción caudal sanguíneo placentario y el comienzo de la respiración pulmonar. El conducto arterioso se cierra por la contracción muscular de su pared, el volumen de sangre que fluye por los vasos pulmonares aumenta. o Aumento de la presión en la aurícula izquierda, disminución en la aurícula derecha • El septumprimum se fusiona al septumsecundum, y se cierra el agujero oval. Los cambios en el sistema vascular después del nacimiento son: • Se cierran las arterias umbilicales, contracción de los músculos lisos de sus paredes. o Porción distal de las arterias umbilicales – ligamentos umbilicales medios o Porción proximal – arterias vesicales superiores • Obliteración de la vena umbilical y del conducto venoso. El recién nacido puede recibir sangre placentaria algún tiempo después del nacimiento. o Vena umbilical cerrada – ligamento redondo del hígado o Conducto venoso (del ligamento redondo a la vena cava inferior) se cierra – ligamento venoso • Obliteración del conducto arterioso: mediado por la bradicinina, sustancia que liberan los pulmones durante el periodo de insuflación inicial. o Conducto arterioso cerrado – ligamento 5 0arterioso • Cierre del agujero oval: por el aumento de la presión en la aurícula izquierda y disminución de la derec Con la primera respiración profunda, el septumprimum es presionado contra el septumsecundum. • • o o Es reversible: el llanto del niño crea una derivación de derecha a izquierda, que explica los period de cianosis en el neonato. 20% no ocurre el cierre completo (agujero oval permeable a una sonda) Sistema linfático (5ª semana) • • • Se forman 6 sacos primarios: dos yugulares en la unión de las venas subclavia y cardinal anterior; dos ilíacos en la unión de las venas ilíaca y cardinal posterior; uno retroperitoneal próximo al mesenterio, y cisterna del quilo dorsal al saco retroperinatal. 5 de la 0 porción distal del conducto torácico derecho, la El conducto torácico se desarrolla a partir anastomosis y la porción craneal del conducto torácico izquierdo. El conducto linfático derecho deriva de la porción craneal del conducto torácico derecho. • Ambos conductos mantienen sus conexiones originales con el sistema venoso y desembocan en la unión de la vena yugular interna con la subclavia. RESUMEN • • • • • • • • • • • • • • • • • • Sistema cardiovascular (corazón, vasos, célulassanguíneas) tienen origen mesodérmico. Dia 22: los dos tubos forma un único tubo cardiaco, constituido por un tubo endocárdico interno y una hoja miocárd que lo rodea. 4-7ª semana el corazón se divide en una estructura con cuatro cavidades El tabicamiento del corazón se debe al desarrollo del tejido de las almohadillas endocárdicas en el canal auriculoventricular (almohadillasauriculoventriculares) y en la regióntroncoconal (rebordes troncoconales) Tabicamento de la aurícula: el septumprimum, que desciende del techo de la aurícula y deja un espacio, el ostiumprimum, para la comunicación entre ambos lados. Se oblitera el ostiumprimum por fusión del septumprimum con las almohadillas endocárdicas, se forma el ostiumsecundum por muerte celular. Se desarrolla el septumsecundum, se mantiene un orificio interauricular, el agujero oval. En el momento del nacimiento, aumen la presión en la aurícula izquierda, los dos tabiques se aplican entre si y desaparece la comunicación entre ambos. Anomalías: falta total del tabique o presencia de un pequeño orificio (agujero oval permeable a una sonda) Tabicamiento del canal auriculoventricular: cuatro almohadillas endocárdicas rodean al canal auriculoventricular. La fusión de las almohadillas superior e inferior divide el orificio en los canales auriculoventricu derecho e izquierdo. El tejido de las almohadillas forma la válvula mitral (bicúspide) a la izquierda y la válvula tricúspide a la derecha. Defectos: persistencia del canal auriculoventricular común o su división anormal. Tabicamiento de los ventrículos: el tabique interventricular está formado por una porción muscular y una porciónmembranosa constituida por almohadilla endocárdicaauriculoventricular inferior, el reborde del cono derec y del izquierdo. Tabicamiento del bulbo: el bulbo está dividido en: tronco (aorta y tronco pulmonar); cono (infundíbulo de la aorta y tronco pulmonar); porcióntrabeculada del ventrículo derecho. La región del tronco se divide por el tabique aorticopulmonar en forma de espiral en dos arterias principales Anomalías vasculares: transposición de los grandes vasos y la atresiavalvularpulmonar, son consecuencia de división anormal en la regióntroncoconal, y pueden intervenir las células de la cresta neural que contribuyen a la formación del tabique en la regióntroncoconal. Cada uno de los cinco arcos faríngeos tiene su propio arco aórtico. Estructuras derivadas del sistema original de arcos aórticos o Arterias carótidas (tercer arco) o Cayado de la aorta (cuarto arco aórtico izquierdo) o Arteria pulmonar (sexto arco aórtico), la cual durante la vida intrauterina está conectada con la aorta por medio del conducto arterioso o Arteria subclavia derecha (cuarto aórtico derecho), la porción distal de la aorta dorsal derecha y la séptima arteria intersegmentaria. Anomalías del arco aórtico vascular: conducto arterial persistente y la coartación de la aorta, cayado aórtico derech persistente y la arteria subclavia derecha anómala, ambos causantes de dificultades de la respiración y la deglució Las arterias onfalomesentéricas o vitelinas riegan inicialmente al saco vitelino, después forman el tronco celíaco y las arterias mesentéricas superior e inferior, que irrigan las regiones del intestino anterior, medio y posterior El par de arterias umbilicales se origina en las arterias ilíacas comunes. Después del nacimiento se cierran sus porciones distales y forman los ligamentos umbilicales medios; porciones proximales las arterias ilíacas interna vesical. Sistema venoso: o Sistema onfalomesentérico o vitelino que se transforma en el sistema porta o Sistema cardinal, que forma el sistema de la vena cava o Sistema umbilical, que desaparece después del nacimiento Cambios posnatales. Durante la vida prenatal la circulación placentaria proporciona oxigeno al feto, pero después del nacimiento los pulmones se hacen cargo del intercambio de gases. En el momento del nacimiento se hacen modificaciones en el sistema circulatorio o Obliteración del conducto arterial o Cierra del agujero oval o Obliteración de la vena umbilical (ligamento redondo del hígado) y del conducto venoso (ligamento venoso) o Cierre de las arterias umbilicales que se transforman en los ligamentos umbilicales medios Sistema linfático: 5ª semana, forma de cinco sacos: dos yugulares, dos ilíacos, uno retroperitoneal y la cisterna de quilo. Aparece el conducto torácico por anastomosis de los conductos torácicos derecho e izquierdo, la porción 5 0 distal del conducto torácico derecho y la porción craneal del conducto torácico izquierdo. El conducto linfático derecho surge a partir de la porción craneal del conducto torácico derecho. 5 0 5 0 Capitulo 13: Aparato respiratorio Formación de los esbozos pulmonares • • • • • • En la cuarta semana, aparece el divertículo respiratorio (esbozo pulmonar) como una evaginación de la pared ventral del intestino anterior. El epitelio de revestimiento interno de la laringe, la tráquea, los bronquios y los pulmones tienen un origen endodérmico. Los componentes, cartilaginoso, muscular y conectivo de la tráquea y los pulmones derivan del mesodermo esplácnico que circunda al intestino anterior. El esbozo pulmonar se comunica ampliamente con el intestino anterior, pero cuando el divertículo se extiende en dirección caudal queda separado de este por la aparición de dos rebordes longitudinales, los rebordes traqueosofagicos La fusión ulterior de estos rebordes da lugar al tabique traqueosofagico, y el intestino anterior queda dividido en una porción dorsal (esófago), una ventral (la tráquea y los esbozos pulmonares) El primordio respiratorio se mantiene en comunicación con la faringe a través del orificio larínge Orientación clínica • • Las anormalidades de la separación del esófago y la tráquea por el tabique traqueosofagico dan como resultado la atresia esofágica VACTERL: anomalías vertebrales, atresia anal, defectos cardiacos, fistula traqueosofagica, atresia esofágica, anomalías renales y de las extremidades. Laringe • • • • • • El revestimiento interno de la laringe es de origen endodérmico Los cartílagos y los músculos provienen del mesenquima de los arcos faríngeos 4 y 6 Cuando el mesenquima de los dos arcos se transforma en los cartílagos tiroides, cricoides, y aritenoides, puede identificarse la forma característica del orificio laríngeo en el adulto. Gracias a la vacuolizacion y la recanalizacion, se forma un par de cavidades laterales, los ventrículos laríngeos. 5 en las 0 cuerdas vocales falsas y verdaderas o Se convierten por diferenciación Los músculos laríngeos están inervados por el nervio vago El nervio laríngeo superior inerva a los derivados del cuarto arco faríngeo y el nervio laríngeo El nervio laríngeo superior inerva a los derivados del cuarto arco faríngeo y el nervio laríngeo recurrente a los del sexto arco faríngeo. Tráquea, bronquios y pulmones • • • El esbozo pulmonar forma la tráquea y los esbozos bronquiales Al comienzo de la 5ta semana, cada uno de estos esbozos se agranda y forma los bronquios principales derecho e izquierdo o El derecho se divide en 3 bronquios secundarios o El izquierdo se divide en 2 bronquios secundarios Al producirse el crecimiento en dirección caudal y lateral, los esbozos pulmonares se introducen en la cavidad corporal 5 0 • • • • • • • Estos espacios para los pulmones, los canales pericardioperitoneales son bastante estrecho y se encuentran a cada lado del intestino anterior y son ocupados por los esbozos pulmonares en crecimiento. Los pliegues pleuroperitoneal y pleuropericardico separan a los canales pericardioperitoneales de las cavidades peritoneal y pericardica y los espacios que quedan forman las cavidades pleurale definitivas. El mesodermo que reviste la parte externa del pulmon, se desarrolla hasta convertirse en la pleura visceral La hoja somática del mesodermo, que cubre la pared del cuerpo desde el exterior, se transforma en la pleura parietal. El espacio que queda entre la pleura parietal y la visceral es la cavidad pleural Los bronquios secundarios se dividen y forman 10 bronquios terciarios(segmentarios) en el pulmón derecho y 8 en el izquierdo con lo cual se crean los segmentos broncopulmonares Al final del 6to mes se han originado 17 generaciones de subdivisiones, sin embargo se forman 6 divisiones adicionales en el periodo posnatal Maduración de los pulmones • • • • • • • • • • En el 7mo mes del desarrollo intrauterino, los bronquiolos se dividen continuamente en conductos cada vez mas pequeños y su vascularización aumenta de forma constante. Cuando las células de los bronquiolos respiratorios cúbicos se transforman en células delgada y planas es posible la respiración o Estas células se hallan en estrecha relación con numerosos capilares sanguíneos y linfáticos, y los espacios que rodean son los sacos terminales y alveolos primitivos. En el séptimo mes hay suficientes capilares como para que tenga lugar el intercambio normal de gases y para permitir la supervivencia del recién nacido prematuro Las células de revestimiento de los sacos denominadas células alveolares de tipo I, se adelgazan de manera que los capilares circundantes sobresalen hacia los sacos alveolares. El contacto estrecho que se establece entre las células epiteliales y las endoteliales representa la barrera hematogaseosa Antes del nacimiento no se observan alveolos maduros En el final del 6to mes aparecen las células epiteliales alveolares de tipo II encargadas de la producción de surfactante o agente tensioactivo que es el líquido que tiene la propiedad de disminuir la tensión superficial en el interfase aire-sangre alveolar. Antes del nacimiento, los pulmones están ocupados por: o Liquido de alta concentración de cloro o Escasas proteínas o Moco de las glándulas bronquiales o Sustancia formada por las células epiteliales alveolares Los movimientos respiratorios del feto comienzan antes del nacimiento y ocasionan la aspiración de liquido amniótico o Estos movimientos son importantes porque estimulan el desarrollo de los pulmones y producen el condicionamiento de los músculos de la respiración Cuando se inicia la respiración en el momento del nacimiento, la mayor parte del liquido que ocupaba los pulmones es reabsorbido rápidamente por los capilares sanguíneos y linfáticos, y una pequeña parte es expulsada por la tráquea y los bronquios durante el parto. 5 0 Resumen • • • • • • El aparato respiratorio es una evaginación de la pared ventral del intestino anterior El epitelio de la laringe, la tráquea, los bronquios y los alveolos tiene un origen endodérmico Los componentes cartilaginoso, muscular y conectivo provienen del mesodermo Durante la 4 semana del desarrollo intrauterino, el tabique traqueosofagico separa a la tráquea del intestino anterior y este queda dividido en el divertículo respiratorio por delante y el esófago por detrás Se mantiene el contacto por esas dos estructuras por medio de la laringe que esta formada por tejido del 4 y 6 arco faríngeo 5 0 El esbozo pulmonar se desarrolla en dos bronquios principales: o el de la derecha forma 3 bronquios secundarios y 3 lóbulos