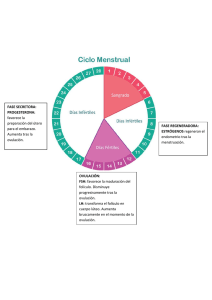
ASBEMAAN FISIOLOGÍA 2 “FISIOLOGÍA DE LOS APARATOS REPRODUCTORES 4.6 – 4.11 ” Integrantes : Gabriela Contreras García Blanca Esther de la cruz Aquino Leydi Laura collado Alcudia 17/11/2022 En cada ciclo menstrual, un grupo de folículos ováricos inicia el desarrollo pero solo uno de ellos llegará al estadio final: la ovulación. A medida que avanza el crecimiento y los folículos pasan por los diferentes estadios, algunos de ellos van degenerando. 4.6. Evolución del folículo Las etapas fundamentales del desarrollo folicular son: folículos primordial, primario, secundario, antral y preovulatorio. Este último es el que, finalmente, expulsara un óvulo maduro de su interior el día de la ovulación. El folículo antral se caracteriza por la acumulación de líquido en su interior (el antro), lo cual permite su visualización y recuento por ecografía. ¿Cuáles son las etapas de la foliculogénesis? Los folículos se encuentran en la corteza ovárica, es decir, de manera periférica en el ovario y son las estructuras que contienen a los ovocitos. Según va avanzando el proceso de desarrollo folicular, los folículos se denominan de manera diferente, lo que va determinando las diferentes fases de la foliculogénesis. El folículo primordial constituye el primer estadio de desarrollo folicular. Se trata de un folículo formado por un ovocito que se rodea de una única capa de células pre-granulosas aplanadas. 1- Folículo primordial Estos folículos primordiales se constituyen en el periodo fetal de la mujer, comenzando a formarse aproximadamente en el tercer mes de gestación. Pese a que se llegan a formar unos 5 millones de folículos primordiales, a partir del quinto mes de gestación muchos de ellos mueren por atresia. De esta manera, una mujer nace con un número determinado y finito de ovocitos, que se encuentran en estos folículos primordiales. Los folículos primordiales constituyen la "reserva" a partir de la cual algunos de ellos serán estimulados para avanzar en su desarrollo a folículo primario. 2- Folículo primario En el estadio de folículo primario, las células planas que rodeaban al ovocito en el folículo primordial se convierten ahora en células cúbicas (con forma de dado) de la granulosa. Además, el propio ovocito aumenta su tamaño En el estadio de folículo secundario, las capas de células de la granulosa que rodean al ovocito son varias, entre 6 y 7. Folículo secundario Por otro lado, en el folículo secundario también se comienza a formar la zona pelúcida que rodeará al ovocito, la cual está compuesta de glucoproteínas. En este estadio de folículo preantral las células de la granulosa continúan aumentando. Además, el ovocito va a rodearse también de las células de la teca, que van a constituir la teca interna y la teca externa. Folículo preantral Sin embargo, lo más característico de este estadio preantral es que las células de la granulosa van a adquirir receptores para la hormona FSH (hormona folículoestimulante). De esta manera, el desarrollo folicular a partir del estadio antral temprano se vuelve dependiente de las gonadotropinas. El folículo antral (o terciario) se caracteriza por la presencia de una cavidad rellena de líquido folicular, conocida como antro. Folículo antral Como hemos mencionado, el desarrollo de estos folículos ahora es dependiente de las gonadotropinas (FSH y LH). Con el inicio de la pubertad, comienzan los ciclos menstruales. Esto significa que en la fase folicular de cada ciclo menstrual, por el aumento de FSH, se producirá un reclutamiento de varios de estos folículos que continuarán su desarrollo. No obstante, muchos de ellos no podrán seguir su maduración por la posterior bajada de los niveles de FSH. De esta manera, se establece un proceso de selección y dominancia folicular. Esto supone que muchos folículos entrarán en atresia y solo uno de ellos, el más capaz, podrá completar su desarrollo en cada ciclo menstrual. A este folículo se le denomina folículo dominante. El folículo de Graaf o preovulatorio es el folículo totalmente desarrollado, el cual dará lugar a la ovulación del ovocito que contiene en su interior. Por el crecimiento del antro, el ovocito queda localizado en uno de los laterales del folículo. No obstante, el ovocito queda rodeado de células de la granulosa, formando el cumulus oophorus o cúmulo. Folículo antral a folículo de Graaf Folículo de Graaf Cuando ocurre el pico de gonadotropinas a mitad del ciclo menstrual, las células del cúmulo del folículo de Graaf van a producir ácido hialurónico. Como consecuencia, el cúmulo va a aumentar su tamaño y va a adquirir una consistencia de "moco". A este proceso se le conoce como mucificación del cumulus y es fundamental para que se produzca la ovulación. Por otra parte, una vez ha tenido lugar la ovulación, las células foliculares restantes que han quedado en el ovario darán lugar al cuerpo lúteo. Esta estructura producirá estrógenos y, en mayor cantidad, progesterona que preparará el endometrio para una posible implantación embrionaria. En el caso de producirse una gestación, el cuerpo lúteo permanecerá hasta el cuarto mes de embarazo aproximadamente. Por el contrario, si no hay gestación en ese ciclo menstrual, el cuerpo lúteo degenera. 4.7. Tipos celulares. Esteroidogénesis ovárica. Las células esteroidogénicas del ovario son las células de la granulosa, las cuales forman parte del compartimento vascular que rodea a los ovocitos y las células de la teca que están ubicadas en el estroma ovárico. Ambos compartimentos están separados por la lámina basal. 4.8. Secreción y transporte de estrógenos. Transporte: Señalización estrogénica. Los efectos de los estrógenos requieren de la activación de los RE y la consecuente estimulación de la transcripción de genes blanco por interacción directa con el ERE. Los RE también pueden provocar que otros factores de transcripción se unan a sus propios elementos de respuesta. El cuerpo lúteo es una glándula endocrina temporal originada por las células foliculares y de la teca interna remanentes de un folículo post ovulación. 4.9. Fisiología del cuerpo lúteo. Esta glándula secreta principalmente progesterona. Luego, la progesterona actuará sobre la mucosa uterina, transformándola en un tejido secretor que luego albergará el huevo fecundado o embrión. En la organización del cuerpo lúteo, el coágulo intrafolicular se retrae (cuerpo hemorrágico) y la pared interna del folículo reacciona emitiendo pliegues hacia el interior. Asociada externamente por el seguimiento de las células de la teca interna . Ambas poblaciones celulares formarán las células luteínicas del cuerpo lúteo DESPUES DE LA OVULACIÓN LAS CELULAS DE LA GRANULOSA Y TECAS ROTASSETRANSFORMAN EN CÉLULAS LUTEINISANTES CONSTITUYE UN ORGANO ENDÓCRINO DE CORTA VIDA TAMBIEN SE LE CONOCE COMO CUERPO AMARILLO Cápsula Células luteinicas de la granulosa Núcleo de tejido conectivo Tabique de tejido conectivo Células luteinicas del teca SE LLAMA LUTEINIZACION LAS CELULAS DE LA TECA Y DE LA GRANULOZA SETRANSF ORMAN EN CELULAS LUTEINICAS SON CELULAS POLIDRICAS, POSEEN RETI CULOENDOPLASMATICO LISO DESAROLLADO Y MITOCONDRIASTUBULARE S Tabiques HAY DOS TIPOS DE CELULAS LUTEINICAS: 1.LAS CELULAS LUTEINICAS DE LA GRANULOSA 2.LAS CELULAS LUTEINICAS DE LA TECA QUE APARECE A LOLARGO DEL TEJIDO CONECTIVO DE LOS TABIQUES Luteinicas de la granulosa Luteinicas del teca 4.1 O. Regulación del ciclo sexual femenino. ¿Por qué se llama la menopausia? 4.11. Repercusiones hormonales de la menopausia. El término "menopausia" fue acuñado en 1816 por el médico francés Charles de Gardanne en su publicación "Avis aux femmes qui entrent dans l’âge critique" ("Consejos para mujeres que ingresan en la edad crítica"). Derivado de la menopausia médica latina, del meno griego que significa "mes" o "luna" y "pausis", lo que significa una pausa, la menopausia se considera una condición médica. La mayoría de las mujeres experimentan algunos síntomas a medida que la atraviesan. se estima que 8 de cada 10 mujeres tendrán síntomas distintos a los períodos irregulares antes y después de la menopausia. Fin…