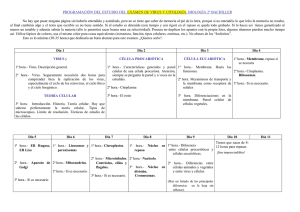
CORONAVIRUS INTRODUCCIÓN Vamos a estudiar las cosas más relevantes relacionadas con el coronavirus que produce el Covid-19. Es un virus que se descubrió en China en Diciembre del 2019 en la región de Wuham. Concretamente el virus se llama SARS-COV-2 y no Covid-19. Explicación de esto: SARS significa síndrome agudo respiratorio severo. COV-2 hace referencia a que el virus es de la familia de los coronavirus y concretamente 2 porque es diferente del que había hasta ahora. Luego el nombre del virus es SARS COV-2 y no Covid-19. Entonces ¿Qué es el Covid-19? Es el nombre de la enfermedad (originada por el SARS COV-2) En el pasado ya hemos tenido otros coronavirus que han producido síndrome respiratorio agudo (SARS) o MERS-COV (síndrome respiratorio de oriente medio) Los síntomas de esta enfermedad son tos seca, fiebre, cansancio y pérdida de olfato. En casos graves origina neumonía (inflamación de los alvéolos) y destrucción de los mismos. Existe un elevado porcentaje de personas asintomáticas pero susceptibles de transmitir la enfermedad. En otras sin embargo se producen un cuadro de sintomatología muy grave que puede conducir a una neumonía muy grave que requiere de respiración asistida y que puede llegar a producir la muerte del paciente. EL VIRUS SARS-COV-2 Pertenece a la familia de los coronavirus. Se denominan así por tener aspecto de corona (más concretamente corona solar). Ese aspecto viene determinado por unas proteínas en forma de espícula que el virus presenta en su superficie.(color rojo en la foto) El material genético del virus es una única molécula de ARN + (positivo) de cadena simple. Positivo significa que se puede leer directamente en los ribosomas de la célula que infecta. Además este ARN+ presenta caperuza de 7 metilguanosina y cola de poli A igual que nuestros ARNm. La nucleocápsida tiene simetría helicoidal y está formada por proteína N que se unen al ARN siguiéndolo en su desarrollo y adoptando en su conjunto una forma helicoidal. (parece una Z en la imagen de abajo) En la imagen inferior la proteína N en rojo, unida al ARN (molécula espiral) La proteína morada (spike) es la proteína S que le da el aspecto de corona. Además el virus presenta una envoltura de naturaleza lipoproteica y de forma esférica que obtiene de las células hospedadoras que ha abandonado previamente. Recordad que es un virus helicoidal (no esférico) por lo que a la cápsida se refiere. (la forma del virus si que es esférica). Aunque tiene un ciclo lítico no entra en la célula por perforación sino por fusión de membrana. Habitualmente estudiamos que los virus líticos entran por perforación, pero eso es porque nos centramos en los bacteriófagos para su estudio y el virus del Covid-19 no es un fago sino un virus animal. CICLO DEL VIRUS Es un virus animal de ciclo lítico. La fase de fijación se produce por en anclaje de la proteína S a los receptores ECA-2 de los neumocitos de los alvéolos. Los neumocitos son células presentes en los alvéolos. Fase en de entrada: Una vez el virus se ha fijado al neumocito la entrada se produce por fusión de la envoltura del virus con la membrana plasmática del neumocito. Por lo tanto, la parte del virus que ingresa en la célula es la nucleocápside (conjunto de ARN+ y proteína N). Fase de eclipse: De corta duración ya que es un ciclo de tipo LÍTICO. Simplemente la proteína N se desensambla y el ARN queda libre para ser traducido por los ribosomas de la célula hospedadora. El ARN es de tipo policistrónico, es decir, lleva la información para producir varias proteínas diferente. Destacamos las proteínas N y las S aunque también se encuentran algunas otras como las necesarias para duplicar el ARN. A continuación el ARN y todas las proteínas se ensamblan entre sí y el virus abandona la célula por gemación llevándose consigo una parte de la membrana plasmática de la célula infectada. En este punto cabe destacar que la membrana de la célula hospedadora presenta en su superficie proteínas típicas del Virus (como la ya famosa proteína S). Esto es así, porque algunas de las proteínas que se sintetizan a partir del ARN del virus (como la proteina S) lo hacen en ribosomas unidos al RER con lo cual después de pasar por el Aparato de Golgi son transportadas hacia la membrana de la célula hospedadora y son arrastradas cuando el virus abandona la célula por gemación. En la fase de virión, el virus busca otras células que infectar. ● ● ● ● La infección natural de los humanos con coronavirus respiratorios humanos ocurre a través de la exposición a las secreciones respiratorias. Los coronavirus se unen a sus receptores de glucoproteína en las células huésped a través de sus proteínas S. La entrada viral está mediada por la fusión de la envoltura viral con la membrana de la célula huésped o por la endocitosis mediada por el receptor. Una vez que el ARN viral se libera en el citoplasma, la traduccióndel ARN genómico de cadena positiva da lugar a una granpoliproteína que se somete a un procesamiento proteolítico paragenerar una ARN polimerasa dependiente de ARN. ● ● ● ● ● ● ● Una ARN polimerasa dependiente de ARN traducida del ARN genómico viral de cadena positiva forma una cadena negativa que sirve como plantilla para un conjunto anidado de cinco a siete ARNm subgenómicos. La traducción de ARNm subgenómicos da lugar a proteínas virales estructurales. La proteína N y el ARN genómico recién sintetizado se ensamblan para formar nucleocápsides helicoidales. La glicoproteína M de membrana se inserta en el retículo endo plásmico (ER) y se ancla en el aparato de Golgi. La nucleocápside (N más ARN genómico) se une a la proteína M en el compartimento incipiente (ERGIC). Las proteínas E y M interactúan para desencadenar la gemación de viriones, encerrando la nucleocápside. Estos viriones recién formados son transportados a través del aparato de Golgi a la membrana plasmática, donde son liberados por exocitosis TRANSMISIÓN El SARS-COV-2 es un virus de origen zoonótico al igual que otros coronavirus. Concretamente se ha encontrado un virus muy similar desde el punto de vista genético en murciélagos. Aún no se sabe cómo el virus pudo pasar desde el murciélago hasta el humano pero se sospecha de otros animales que actúan de intermediarios. En el caso del MERS-COV el animal reservorio (donde se encuentra el virus) era el camello. En cualquier caso la transmisión se produce a través de gotículas que son expulsadas por pacientes contagiados y que pueden alcanzar a pacientes sanos. Dichas gotículas se producen especialmente al toser y al estornudar aunque también al hablar. Se está investigando la posibilidad de una transmision oral (en alimentos) aunque de ser cierto no parece que sea muy representativa en el total de los casos. VIRULENCIA Aunque el virus no es especialmente agresivo en comparación con el SARS-COV ni con el MERS (mortalidad superior al 30%), si que es altamente contagioso. En este punto los epidemiólogos creen que una sola persona contagia a otras 3 de media (es lo que se llama R0 =3, siendo R0 la cantidad de personas que, como media, contagia una persona infectada) Hay que recordar que el virus de la gripe tiene una R0 de 1,3, por lo tanto muy inferior al SARS-COV-2. Esta contagiosidad tan elevada hace que se produzca una curva de nuevos casos muy acentuada lo cuál satura al sistema nacional de salud e impide que los casos más graves puedan ser atendidos en las mejores condiciones bien sea por falta de recursos humanos o de infraestructuras. TRATAMIENTO Y VACUNA A día de hoy 14 de Abril, no hay un tratamiento que haya probado su eficacia y seguridad para tratar el Covid-19. Lo único que se hace es tratar los síntomas con antipiréticos o con respiradores en caso de insuficiencia respiratoria, pero esto no cura la enfermedad que debe ser superada por las propias defensas del paciente. En cuanto a las investigaciones, hay varios frentes abiertos. Por un lado se trata de encontrar antivirales, moléculas que impidan algunas de las fases del virus (por ejemplo la unión de la proteína S con la ECA-2 de los neumocitos). Por otro lado, sabiendo que la mortalidad de este virus es consecuencia de la elevada reacción inflamatoria que se origina en los pulmones del paciente, se está investigando cómo reducir esta respuesta exagerada que acaba destruyendo los propios pulmones del paciente. Se ha descubierto que las personas que reaccionan así (principalmente ancianos y personas inmunodeprimidas o con patologías previas) producen una elevada cantidad de Interleucina 6, una sustancia habitual en el sistema inmune de cualquier persona y que permite que los glóbulos blancos se comuniquen entre sí aumentando la respuesta inflamatoria. Elevadas cantidades de interleucina 6 producen una inflamación muy exagerada. Fármacos que bloqueen esta interleucina 6 pueden suponer una avance muy significativo en el tratamiento porque, aunque no combaten directamente al virus, si que eliminarían la neumonía que produce en algunos pacientes (los más graves). Se está investigando a la Cloroquina, una medicamento contra la malaria, como posible candidato para el tratamiento del Covid 19. De alguna manera, tanto el protozoo causante de la malaria como el virus comparten algunas similitudes a la hora de la entrada en la célula hospedadora. En este sentido los EEUU están comprando grandes cantidades de cloroquina para tratar a sus pacientes. En cuanto a la vacuna, no existe a día de hoy una vacuna. Diferentes países están buscando diferentes estrategias para encontrar una vacuna lo antes posible. En algunos casos con el virus completo, atenuado para que pierda su patogenicidad y en otros casos a partir de fragmentos del virus que despierten la respuesta inmune (como la proteína S). Los virus mutan con mucha facilidad. De hecho el virus que tenemos en España es diferente del virus original de China. Para buscar una vacuna eficaz debemos encontrar una molécula del virus que sea estable en el tiempo. Para ello los científicos buscan entre diferentes coronavirus para encontrar estas moléculas altamente conservadas en diferentes cepas e incluso espécies. En cualquier caso y debido al propio proceso de testeo, la vacuna no estará en el mercado antes de 1 año (personalmente creo que tardará mucho más en estar disponible para toda la población) DIAGNÓSTICO Hay dos tipos de test para detectar el coronavirus. La PCR y las pruebas serológicas de anticuerpos. En los PCR buscamos la presencia de material genètico del virus en muestras tomadas de las vías respiratorias del paciente. Como el virus tiene ARN primero es necesario pasarlo a ADN. Esto se hace con una transcriptasa inversa. Una vez tenemos el ADN después se le añaden unos cebadores específicos para el virus, se le añade además la polimerasa termorresistente, nucleótidos trifosfato y me mete en un termociclador de PCR. Después de 4 horas hay cantidad suficiente de material genético para ser detectado. Para ello se le añade una sustancia fluorescente que se une al ADN. Si se observa un incremento de fluorescencia en la muestra ciclada significa que el cebador específico para ARN encontró la secuencia en el ARN del virus y este se pudo multiplicar aumentando de esa forma la cantidad de fluorescencia emitida por la muestra. Si por el contrario no había ARN vírico, el cebador no se unirá a nada, la pol no podrá hacer copias, no aumentará la cantidad de material genético y no aumentará la fluorescencia. Recordad que la PCR sólo aumenta la cantidad de material genético. Por si solo no sirve de nada. Después hay que detectarlo. Para eso utilizamos la sustancia fluorescente que se une al ADN. Este método es muy fiable y dá muy pocos falsos positivos y negativos aunque tiene el inconveniente de que no te informa si una persona ha pasado ya la enfermedad y la ha superado en el momento de la prueba. Otro inconveniente es que es un proceso lento, necesita de personal cualificado y las muestras se procesan en un laboratorio. Cuesta unos 50 € PRUEBAS SEROLÓGICAS. ANTICUERPOS Los anticuerpos son sustancias que se producen por los linfocitos B en respuesta a un agente infeccioso com un virus. Comienzan a producirse a los pocos días de la infección y con los test rápidos actuales se pueden detectar en sangre a partir del 7 dia. Antes del septimo dia el nivel de anticuerpos es tan bajo que no se detectan. Esta prueba tiene la ventaja de ser rápida (unos 15 minutos). Se realiza por personal no cualificado. mediante un pinchazo en el dedo se obtiene una gota de sangre que se coloca sobre el kit. Un cambio de color indica la presencia de anticuerpos. Tiene otra ventaja y es que informa sobre si el paciente ha pasado la enfermedad. En caso de ser positivo se realiza una PCR para saber si la infección es reciente (positivo para PCR) o si ya ha sido superada (PCR negativa). Tiene el inconveniente de que antes del septimo dia te da falsos negativos. Cuesta unos 10€. MEDIDAS HIGIÉNICAS DE PREVENCIÓN. Lavado de manos con jabón (disuelve la envoltura lipídica), toser en el interior del brazo y no en la mano, aumentar la distancia social a metro y medio. Se baraja la posibilidad de llevar mascarilla para evitar contagios. FASES DESESCALADA. Recordad que aunque puedan celebrarse reuniones de 10 personas en la fase 1, estas deben respetar las medidas de higiene y de distancia social. Así mismo los horarios de salida para niños, deportistas y personas mayores siguen realizándose en franjas horarias separadas.