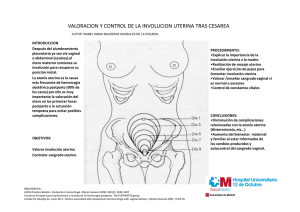
UNIDAD AMIGA DE LOS ADOLESCENTES Y JOVENES BOLETÍN DE VALIDACIÓN DEL CÓDIGO ROJO NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT OBJETIVO CODIGO ROJO Prevención de la morbilidad y la mortalidad por hemorragia obstétrica Son las maniobras establecidas para disminuir la morbilidad y mortalidad por hemorragia obstétrica. CARACTERISTICAS CLINICAS DE UNA HEMORRAGIA OBSTETRICA Realizar un manejo sistemático, en equipo, rápido y oportuno de la hemorragia obstétrica de tal forma que se logre disminuir la morbilidad y mortalidad asociada. Ante hemorragia severa la pérdida de todo el volumen sanguíneo en un período de 24 horas o el sangrado que ocurre a una velocidad superior a 150 ml/min (que en 20 minutos causaría la pérdida del 50% del volumen). En posparto y teniendo en cuenta las pérdidas que pueden ocurrir habitualmente, se define como hemorragia posparto una pérdida estimada de 1000 o más ml, o una pérdida menor asociada con signos de choque. CLASIFICACIÓN DEL CHOQUE HIPOVOLEMICO CLASIFICACIÓN DEL CHOQUE HIPOVOLEMICO EN LA MUJER GESTANTE Perdida de volumen Presión arterial Grado del Cristaloides a (%) y ml para una sistólica choque infundir en la mujer entre 50-70 kg (mm/Hg) 10-15% Sensorio Normal Perfusión Normal 500-1000 ml Pulso 60 - primera hora >90 Compensado 80-90 Leve 3000-4500 ml 70-79 Moderado 4500-6000 ml <70 Severo >6000 ml 90 16-25 % Normal y/o 1000-1500 ml agitada 26-35% 1500-2000 ml Agitada Palidez, frialdad 91100 Palidez, frialdad, más 101- sudoración. 120 >120 >35% Letárgica o Palidez, frialdad, mas >2000ml inconsciente sudoración y llenado capilar >3 segundos. 1 de abril de 2013 [Edición 1, volumen 1] NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT PRINCIPIOS FUNDAMENTALES DEL MANEJO DEL CHOQUE HIPOVOLEMICO EN LA GESTANTE CARACTERÍSTICAS En el minuto cero, la activación del código debe implicar varias CAUSAS FACTORES DE RIESGO CLÍNICAS ATONÍA UTERINA “TONO” Sobre distensión Gestación múltiple, polihidramnios, macrosomia uterino acciones en forma automática: Corioamnionitis RPM prolongada, fiebre Alerta al servicio de laboratorio Agotamiento Parto prolongado, parto precipitado, multipariedad. y/o banco de sangre. Empezar a calentar los líquidos a 39°C. Debe estar claramente definido el funcionario que empezará a calentar los líquidos: se colocan por dos minutos en el microondas. El camillero definido se debe desplazar al servicio dónde se activó el código Muscular RETENCIÓN DE Placenta TEJIDOS “TEJIDO” Coágulos LESIONES CANAL DEL PARTO “TRAUMA” Desgarro del Acretismo, cirugía uterina previa Parto intervenido, parto precipitado canal del parto Ruptura uterina Parto intervenido, cirugía uterina previa, hiperdinamia, distocia de presentación. Inversión uterina Acretismo, maniobra de Crede, alumbramiento manual. ALTERACIÓN DE Adquiridas COAGULACIÓN “TROMBINA” Preeclampsia, HELLP, embolia de liquido amniótico, sepsis, abruptio placenta, CID. Congénitas Enfermedad vonwillebrand, hemofilia A SECUENCIA TEMPORAL DEL “CÓDIGO ROJO” TIEMPO CERO: ACTIVACIÓN DEL CÓDIGO ROJO Realizado por la primera persona del equipo asistencial que establece contacto con la paciente Determina en su orden: estado del sensorio, perfusión, pulso y por último la presión arterial. Ante signos de choque se debe activar el código rojo. En el minuto cero, la activación del código debe implicar varias acciones en forma automática: TIEMPO 1 A 20 MINUTOS: REANIMACIÓN Y DIAGNÓSTICO Colocación de 2 catéteres Alerta al servicio de laboratorio. Empezar a calentar los líquidos a 39°C. El camillero definido se debe desplazar al servicio dónde se activó el código. JUAN PABLO LÓPEZ gruesos (#14) Rápida infusión de soluciones cristaloides Suministre oxígeno Toma de muestras en tres tubos: de tapa roja, morada y gris Inicie la administración en bolo de 2000 mL cristaloides Clasifique el grado de choque y complemente el volumen de líquidos Identifique la causa de sangrado y establezca los diagnósticos diferenciales en el posparto utilice la nemotecnia de las 4 “T (Tono, Trauma, tejido y Trombina). Evacue la vejiga y deje una sonda vesical Mantener temperatura corporal estable En choque severo inicie la transfusión de 2 unidades de glóbulos rojos (GR) O negativo. Si no hay disponible, inicie O Rh positivo Informar a la familia TIEMPO 20 A 60 MINUTOS: ESTABILIZACIÓN En choque grave inicie transfusión sin pruebas cruzadas Conserve el volumen útil circulante Al cese la hemorragia y control del choque, se debe mantener sostenimiento de 300 ml/hora de cristaloides Si el diagnóstico es una atonía, se deben mantener las maniobras de hemostasia. Vigilancia de los signos de perfusión Si después de la reposición adecuada de volumen la paciente continúa hipotensa utilice medicamentos inotrópicos y vasoactivos. Definir la necesidad de realizar procedimientos en su orden, desde el menos agresivo hasta el mayor, como son: la prueba de taponamiento uterino, las suturas de B-Lynch, la ligadura selectiva de las arterias uterinas y por último la histerectomía NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT TIEMPO 60 MINUTOS MANEJO AVANZADO Antes de realizar cualquier procedimiento quirúrgico, se debe garantizar la recuperación de la coagulación. Se debe proceder así: Controlar la CID con la reevaluación de las pruebas de coagulación como el TPT, TP, el fibrinógeno y el dímero D. Si el sangrado continúa, se debe definir la posibilidad de intervenciones avanzadas como la embolización selectiva, o la realización de los procedimientos quirúrgicos, solicite asesoría al hematólogo para el manejo adecuado de la CID Corrija siempre la CID antes de la cirugía: Garantice que las plaquetas sean superiores a 50.000/mL. Cada unidad de plaquetas de 50 mL aporta 5.000 - 8.000 plaquetas por mL. Utilice el plasma fresco congelado si el TP y/o el TPT son mayores de 1.5 veces el control. Dosis: 12-15 mL/kg. Cada unidad de 250 mL aporta 150 mg de fibrinógeno y otros factores de la coagulación. El crioprecipitado se debe utilizar si el fibrinógeno es inferior a 100 mg/dL y/o el TPT y el TP no se corrigen con la administración del plasma fresco. Una unidad de 10 a 15 mL aporta 200 mg de fibrinógeno, 100 unidades de factor VIII, 80-100 U de factor de Von Willebrand, 50-100 U de factor XIII y fibronectina. Dosis: 2 mL/kg de peso. Evalúe el estado ácido-básico, los gases, el ionograma y la oxigenación. Mantenga las actividades de hemostasia y la vigilancia estricta del sangrado mientras la paciente es llevada a cirugía. Mantenga informada a la familia. JUAN PABLO LÓPEZ MANIOBRAS PARA CONTROLAR EL SANGRADO NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT RESPONSABLES DEL CÓDIGO ROJO COORDINADOR (MÉDICO) Posicionado en el útero Busque la causa de choque hemorrágico. Trimestre 1: aborto y sus complicaciones, ectópico, mola Trimestre 2 y 3: placenta previa, abrupción de placenta, ruptura uterina. En hemorragia posparto: causas basadas en el protocolo de las “cuatro T’s”: tono, trauma, tejido y trombina. Evacúe vejiga y deje sonda Foley Verifique continuamente que los asistentes cumplan sus funciones y defina los cambios necesarios. Ordene la aplicación de los medicamentos necesarios. ASISTENTE 1 Cabecera del paciente Coloque oxigeno suplementario: máscara o venturi 35 – 50 % o cánula nasal a 4 litros / minuto. Sí la paciente está embarazada, con más de 20 semanas, verifique que esté en posición con desviación uterina a la izquierda. Anote los eventos (Registro con tiempo) Tome la presión arterial y el pulso. Monitorice con oximetría de pulso. Registre la temperatura y cubra a la paciente con cobijas. Reevalúe el estado de choque luego de la infusión de los líquidos e informe al coordinador Colabore con el coordinador en la realización de procedimientos si así se requiere. ASISTENTE 2 Al lado del paciente Garantice acceso y funcionamiento de 2 vías venosas con catéter # 14 ó 16: tome muestras sanguíneas (tres tubos) y coloque 2 litros de cristaloides calientes. Realice las órdenes de laboratorio: tres tubos: Hb, hto, plaquetas, TP, TPT, fibrinógeno, pruebas cruzadas y clasificación sanguínea. En choque severo: solicite 2 U de glóbulos rojos O idealmente Rh negativo Aplique los líquidos y medicamentos ordenados por el coordinador. CIRCULANTE JUAN PABLO LÓPEZ Marcar los tubos de muestras sanguíneas, garantizar que las muestras sean recogidas por el camillero y lleguen al laboratorio y se inicie su proceso. Calentar los líquidos Llamar a más gente de acuerdo al requerimiento del coordinador Puede ser requerido por el coordinador para asistir en algún procedimiento (revisión de canal) Establecer contacto con la familia y mantenerla informada: la información la define el coordinador NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT RESPONSABLES DEL CÓDIGO ROJO CAMILLERO Suspende todas las actividades al llamado del código rojo. Disponibilidad inmediata en la puerta de la sala de partos. Llevar las muestras debidamente marcadas al laboratorio. Esperar los hemo derivados y entregar los en sala de partos. Solo se retira de partos cuando el médico jefe levante el código rojo. ANESTESIÓLOGO Dirige la reanimación. Suministro de oxigeno suplementario. Monitorización continúa de signos vitales, incluyendo oximetría. Anestesia general. Revalúa estado de choque post administración de líquidos. Recibir y procesar las muestras debidamente marcadas Suspende todas las actividades mientras esta activo el código rojo Enviar hemoderivados solicitados a obstetricia. UBICACIÓN: lado izquierdo de la paciente LABORATORIO CLÍNICO TABLA DE ADMINISTRACION DE MEDICAMENTOS Medicamento Líquidos de sostenimiento Meperidina Diazepan Dosis 150 a 300 ml/hora de acuerdo a los parámetros clínicos 0.5 – 1 mg/kg 0.05 – 0.1 mg / kg Oxitocina 40-120 mU/min, puede aumentarse hasta 200 mU/min: 20 u /500 pasar desde 60 a 300 ml/hora Metilergonovina Methergina 0,2 mg IM, repetir en 20 minutos. Puede continuarse cada 4-6 horas Misoprostol (Prostaglandina sintética) Dopamina 800-1000 ug/vía rectal 200 mg en 500 ml de SS 0,9%. Iniciar mínimo 6 mg//k/min No iniciar con dosis menores. Sólo cuando se haya garantizado un adecuado reemplazo de volumen Glóbulos rojos En choque grave, iniciar inmediatamente 2 unidades de O negativo (1 U : 250 ml) 12-15 ml/k 1 U : aumenta 8000 a 10000 plaquetas (1 U : 50-60 ml) 1-2 ml/kg La administración debe estar guiada por la clínica Plasma fresco Plaquetas Crioprecipitado JUAN PABLO LÓPEZ Comentario Solamente cuando se controle la hemorragia Usar solo si es absolutamente necesario para realizar los procedimientos. Tenga en cuenta que son depresores del sistema nervioso central y vigile estrechamente la función respiratoria. Dosis máxima: 6 ampollas en 24 h (60 U) Máximo 5 ampollas (1 mg) en 24 horas Contraindicado en hipertensión, migrañosas, coronariopatías. Utilizarlo como medicamento de segunda línea luego de la oxitocina Utilizar si PT o TPT son superiores a 1,5 Mantener por encima de 50000 plaquetas /ml Utilizar si el fibrinógeno NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT CUESTIONARIO Marque con una x la respuesta correcta 1. 2. 3. 4. Se define como hemorragia postparto a la perdida de: A. 500 mL de sangre B. 800 mL de sangre C. 1.000 mL de sangre D. 2.000 mL de sangre Cuáles son las características clínicas en el diagnóstico de CÓDIGO ROJO a) Atonía uterina “tono”, retención de tejido “tejido”, lesión del canal del parto “trauma”, alteración de la coagulación “trombina”. b) Hipotensión, pérdida de sangre de 1.000 mL, taquicardia, letargia. c) Trauma, taquicardia, tono, trombina. d) Hipertensión, atonía uterina, retención de tejido, alteración de la coagulación. Cuáles son las dos maniobras principales para controlar el sangrado en el postparto. a) Colocación de líquidos cristaloides 2.000 mL y calentar los líquidos. b) Compresión externa de la aorta y compresión uterina bimanual. c) Toma de signos vitales cada 15 minutos por las siguientes dos horas y colocación de unidades de glóbulos rojos. d) Masaje uterino y administración de líquidos cristaloides. Mencione la dosis indicada de Metilergonovina (Methergina) en la activación de un código rojo. a) 40-120 mU/min, puede aumentarse hasta 200 mU/min: 20 u /500 pasar desde 60 a 300 ml/hora. b) 800-1000 ug/vía rectal. c) 0,2 mg IM, repetir en 20 minutos. Puede continuarse cada 4-6 horas. Administrar 5 ampollas máximas. d) 0,2 mg IM, repetir en 20 minutos. Puede continuarse cada 4-6 horas. Administrar 10 ampollas máximas 5. Mencione dos cuidados principales de: Asistente 1 ________________________________________________________________________________________ ________________________________________________________________________________________ Asistente 2 ________________________________________________________________________________________ ________________________________________________________________________________________ Circulante ________________________________________________________________________________________ ________________________________________________________________________________________ BIBLIOGRAFÍA Guías de Atención materna, secretaria distrital de salud de Bogotá, 2009. Vélez AG, Gómez DJ, Zuleta TJ. Et al, Codigo rojo: Guia para el manejo de la hemorragia obstétrica. Revista Colombiana de Ginecología y Obstetricia volumen 60 número 1, 2009, 34-48. Guía Manejo de la hemorragia obstétrica “Código Rojo”, Dirección seccional de salud de Antioquia. JUAN PABLO LÓPEZ NUEVA CLÍNICA SAN SEBASTIÁN DE GIRARDOT CUESTIONARIO Nombre: Cargo: Servicio: Marque con una x la respuesta correcta 1. 2. 3. 4. Se define como hemorragia postparto a la perdida de: A. 500 mL de sangre B. 800 mL de sangre C. 1.000 mL de sangre D. 2.000 mL de sangre Cuáles son las características clínicas en el diagnóstico diferencial del choque hipovolémico en el posparto e) Atonía uterina “tono”, retención de tejido “tejido”, lesión del canal del parto “trauma”, alteración de la coagulación “trombina”. f) Hipotensión, pérdida de sangre de 1.000 mL, taquicardia, letargia. g) Trauma, taquicardia, tono, trombina. h) Hipertensión, atonía uterina, retención de tejido, alteración de la coagulación. Cuáles son las dos maniobras principales para controlar el sangrado en el postparto. e) Colocación de líquidos cristaloides 2.000 mL y calentar los líquidos. f) Compresión externa de la aorta y compresión uterina bimanual. g) Toma de signos vitales cada 15 minutos por las siguientes dos horas y colocación de unidades de glóbulos rojos. h) Masaje uterino y administración de líquidos cristaloides. Mencione la dosis indicada de Metilergonovina (Methergina) en la activación de un código rojo. e) 40-120 mU/min, puede aumentarse hasta 200 mU/min: 20 u /500 pasar desde 60 a 300 ml/hora. f) 800-1000 ug/vía rectal. g) 0,2 mg IM, repetir en 20 minutos. Puede continuarse cada 4-6 horas. Administrar 5 ampollas máximas. h) 0,2 mg IM, repetir en 20 minutos. Puede continuarse cada 4-6 horas. Administrar 10 ampollas máximas 5. Mencione dos cuidados principales de: Asistente 1 ________________________________________________________________________________________ ________________________________________________________________________________________ Asistente 2 ________________________________________________________________________________________ ________________________________________________________________________________________ Circulante ________________________________________________________________________________________ ________________________________________________________________________________________ JUAN PABLO LÓPEZ