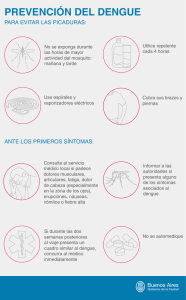
UNIVERSIDAD TECNOLOGICA DE SANTIAGO (UTESA) Ciencia de la Salud Carrera de Medicina Asignatura: Medicina tropical Tema: Dengue Presentado por: Berenice Rodríguez Galván 2-17-1880 Presentado a: Dra. Gabriela Canahuate Santiago de los Caballeros República Dominicana 12/03/2022 Historia de la enfermedad El origen del término dengue viene de la frase de la lengua swahili "Kadinga pepo", que describe esa enfermedad como provocada por un antasma; la palabra swahili "dinga", del castellano "dengue", trata de describir las molestias del paciente por las artralgias. El primer informe de dengue aparece en una enciclopedia médica china de la Dinastía Jin (265420) en la que se asocia el vuelo de insectos con “agua venenosa”; Benjamín Rush describe el dengue como "fiebre rompehuesos” en 1978. Según una relación histórica incluida en el sitio de la Organización Panamericana de la Salud sobre la presencia del dengue en las Américas esta enfermedad podría haberse manifestado, por primera vez, en 1635, en Martinica y Guadalupe; las primeras epidemias se produjeron casi simultáneamente en Asia, África y América del Norte, en 1781. La enfermedad fue identificada y nombrada como tal en 1779 Otra denominación de dengue, no relacionada con la Medicina y de principios de los años 60 del siglo XX, pertenece al famoso músico y compositor cubano Dámaso Pérez Prado, uno de los padres del mambo, que creó un ritmo que sigue esa línea, con raíces de la guaracha-son y elementos de la música de los pueblos del Congo y Angola, al que identificó como "dengue"; el baile lo realizaban como una tembladera. En la santería cubana existe el vocablo dengué, bebida elaborada a base de maíz seco, azúcar y unas gotas de miel de abejas que se ofrece a las deidades antes de dar inicio al rito; a este brebaje se le llama también ñanguerí. En un inicio se pensó que el origen del virus del dengue era África y que con el comercio de esclavos se había expandido por el mundo. El Aedes aegypti, de origen africano, vivía en un ambiente peridoméstico, en aguas estancadas en las aldeas africanas; hoy es una especie del nuevo mundo, es el principal vector de los virus del dengue9 que se adaptó a los humanos. La trata de esclavos que tuvo lugar durante los siglos XVII, XVIII y XIX contribuyó a la diseminación del mosquito en todo el mundo, fundamentalmente en las Américas, donde se adaptó al ambiente urbano; el virus del dengue, así transportado, tanto en los esclavos como en su vector, se asentó del otro lado del Atlántico. Durante los siglos XVIII y XIX fueron informadas pandemias de dengue en períodos de 20 a 30 años, principalmente en el Caribe y en el sur de los Estados Unidos; durante la primera mitad del siglo XX las epidemias se produjeron en intervalos más cortos y, a partir de los años 60, el dengue sustituyó a la fiebre amarilla como problema de salud en la región. Ciclo de vida del patógeno El mosquito puede completar su ciclo de vida, desde el huevo hasta el adulto, en 7-10 días; los mosquitos adultos generalmente viven de 4 a 6 semanas. La hembra Aedes Egipto es responsable de la transmisión de enfermedades porque necesita sangre humana para el desarrollo de sus óvulos y para su metabolismo El huevo: Los huevos de A. Egipto miden aproximadamente 1 mm de longitud; tienen forma de cigarro y son tersos. Son depositados por encima del nivel del agua de las paredes del recipiente. Al momento de la postura son blancos, pero rápidamente cambian a negro brillante. Si el ambiente es húmedo y cálido son fecundados en 48 h, pero puede prolongarse a cinco días si bajan las temperaturas; resisten largos períodos de desecación, hasta por un año, o que es uno de los principales obstáculos para su control. Algunos hacen eclosión en los primeros 15m in de contacto con el agua y otros hasta que son mojados varias veces. La larva: Las larvas son exclusivamente acuáticas. La fase larval es el período de alimentación y crecimiento. Las larvas Aedes se distinguen a simple vista de las de otros géneros: en la superficie del agua se mantienen casi verticales y nadan con un característico movimiento serpentino. Se identifican por dos prominentes espinas laterales del tórax y una hilera recta de siete a doce escamas del peine en el octavo segmento abdominal. La duración del desarrollo larval depende de la temperatura, la disponibilidad de alimento y la densidad de larvas en el recipiente. En condiciones óptimas, el período larval desde la eclosión hasta la fase de pupa, puede ser de cinco días, pero comúnmente es de 7 a 14 días. La pupa: Las pupas también son acuáticas, no se alimentan; su función es la metamorfosis del estadio larval al adulto. Se mantienen en la superficie del agua debido a que tienen la propiedad de flotar, lo que facilita la emergencia del insecto adulto. El estadio de pupa dura dos a tres días, si antes no intervienen los factores ambientales. Adulto: Es la fase reproductora de A. aegypti. Es un mosquito oscuro con bandas blancas en las bases de los segmentos torsal es y un característico diseño en forma de lira en el mesonoto (sección del tórax del mosquito). Los adultos permanecen vivos en laboratorio durante meses, pero en su ambiente natural sólo pueden vivir pocas semanas. Fisiopatología Cuando el virus es introducido en la piel, la primera célula diana es la célula dendrítica presente en la epidermis principalmente las células de Langerhans, que se activan y presentan el virus al linfocito T. De igual manera, los virus que invadieron la sangre son identificados por los monocitos y células endoteliales, que también cumplen la función presentadora. Los primeros linfocitos en activarse son los CD4 y posteriormente los CD8, con liberación de citoquinas. La respuesta inmunológica del huésped puede ser protectora (y conducir a la curación) o patogénica expresada por una "desregulación" que se caracteriza por una producción excesiva de citoquinas, así como cambio de la respuesta tipo TH1 a TH2 e inversión del índice CD4 / CD8. El derrame excesivo de citoquinas produce un aumento de la permeabilidad vascular que se traduce en una extravasación de plasma, que es la alteración fisiopatológica fundamental del dengue, mediante la cual se escapa agua y proteínas hacia el espacio extravascular y se produce la hemoconcentración y a veces choque hipovolémico. La infección viral induce apoptosis de linfocitos T en los primeros días de la infección que de acuerdo a su intensidad puede influir favorablemente en la desaparición del virus o puede provocar la lisis de grandes cantidades de esas células y disminuir transitoriamente la competencia inmunológica del paciente, así como provocar daños en otras células y tejidos del huésped, tales como los endotelios, hepatocitos, miocardiocitos, neuronas, células tubulares renales, y otras, lo cual podría explicar la afectación de muchos órganos durante esta infección. La trombocitopenia se produce por destrucción de plaquetas en sangre periférica por un mecanismo inmunomediado. Los sangramientos durante el dengue no están en relación directa con la intensidad de la trombocitopenia, pues se producen por un conjunto de factores. Las causas de los sangramientos en el dengue son múltiples incluidos los vasculares y algunas alteraciones de la coagulación por acción cruzada de algunos anticuerpos antivirales contra el plasminógeno y otras proteínas, así como un desbalance entre los mecanismos de la coagulación y los de la fibrinolisis. Fases del dengue Fase febril La fiebre generalmente dura de 2 a 7 días y puede tener dos fases. Otros signos y síntomas podrían incluir dolor fuerte de cabeza; dolor retroorbitario en los ojos; dolor muscular, en las articulaciones y en los huesos; erupción macular o maculopapular; y manifestaciones hemorrágicas menores como petequia, equimosis (hematoma), púrpura, epistaxis, sangrado en las encías, hematuria, o un resultado positivo de la prueba del torniquete. Algunos pacientes tienen eritema orofaríngeo y facial enrojecido en las primeras 24 a 48 horas después del inicio de la enfermedad. Signos de advertencia: Los signos de advertencia de la evolución hacia el dengue grave ocurren en la última parte de la fase febril alrededor del momento de defervescencia, e incluyen vómitos persistentes, dolor abdominal intenso, acumulación de líquido, hemorragia mucosa, dificultad para respirar, letargo, inquietud, hipotensión postural, agrandamiento del hígado y un aumento progresivo de hematocrito. Fase critica La fase crítica de dengue comienza en la defervescencia y generalmente dura de 24 a 48 horas. La mayoría de los pacientes mejora en términos médicos durante esta fase; sin embargo, los que tienen una extravasación grave del plasma, en unas horas presentan dengue grave como consecuencia de un aumento marcado en la permeabilidad vascular. Al comienzo, los mecanismos fisiológicos compensatorios mantienen una circulación adecuada, lo que reduce la presión diferencial al mismo tiempo que aumenta la presión arterial diastólica. Los pacientes con extravasación grave del plasma podrían tener derrames pleurales, ascitis, hipoproteinemia, o hemoconcentración. Los pacientes podrían parecer estar bien a pesar de los signos tempranos de shock. Sin embargo, una vez que se presenta hipotensión, la presión arterial sistólica desciende rápidamente, y podrían seguir el shock y la muerte a pesar de la reanimación. Los pacientes también pueden presentar manifestaciones hemorrágicas severas como hematemesis, heces con sangre, o menorragia, especialmente si han estado en shock prolongado. Las manifestaciones poco frecuentes incluyen hepatitis, miocarditis, pancreatitis y encefalitis. Fase de covalencia Cuando la extravasación del plasma baja, el paciente entra en la fase de convalecencia y comienza a reabsorber los líquidos intravenosos extravasados y los derrames pleurales y abdominales. A medida que mejora el bienestar de un paciente, se estabiliza el estado hemodinámico (aunque podría presentar bradicardia) y ocurre la diuresis. El hematocrito del paciente se estabiliza, o podría bajar debido al efecto de dilución del líquido reabsorbido, y el recuento de glóbulos blancos generalmente comienza a aumentar, seguido de una recuperación del recuento de plaquetas. El sarpullido de la fase de convalecencia podría descamarse y ser pruritos. Los hallazgos de laboratorio comúnmente incluyen leucopenia, trombocitopenia, hiponatremia, aspartato-aminotransferasa y alanina aminotransferasa elevadas, y una tasa de sedimentación eritrocítica normal. Diagnóstico Es probable que el médico que atiende un paciente con dengue indique un recuento leucocitario en busca de la frecuente leucopenia, la cual puede ser intensa hasta mostrar menos de 1.000 leucocitos x mm cúbico. La fórmula diferencial hará evidente la neutropenia propia de la fase inicial de la enfermedad, algunas células en banda y linfocitos atípicos. El hematocrito y el recuento plaquetario serán los exámenes de laboratorio clínico indispensables en el paciente que se sospeche pueda evolucionar hacia el dengue grave, con extravasación de líquidos, choque y hemorragias, aunque su realización no es estrictamente necesaria durante el seguimiento del caso febril sospechoso de dengue si no hay sangrados espontáneos o al menos tenga una prueba del lazo positiva. Los enfermos que requieren hematocritos y recuentos plaquetarios, generalmente los necesitan seriados durante varios días. El estudio del paciente debe completarse según el cuadro clínico, las posibilidades del lugar y el tipo de atención que esté recibiendo: ambulatoria o con hospitalización, en este segundo caso puede incluir la realización de coagulograma completo, eritrosedimentación, proteínas totales, ionograma, gasometría, urea, creatinina, transaminasas u otras enzimas en sangre que expresen citólisis hepática, así como medulograma, si fuera necesario. El estudio radiológico de tórax (vistas anteroposterior y lateral) permite conocer la presencia de derrame pleural, así como cardiomegalia u otra alteración torácica. En la última década, la utilización de estudios sonográficos ha permitido la identificación temprana de ascitis, derrame pleural y pericárdico, así como el engrosamiento de la pared de la vesícula biliar por edema de la pared, todos los cuales son signos de extravasación de líquidos, así como el diagnóstico de acúmulos de líquido en las áreas perirrenales que han sido asociadas al choque por dengue y que no tienen otra explicación que la propia fuga capilar, en esta ocasión hacia el espacio retroperitonea. Tratamiento Es incorrecto decir que el dengue y dengue severo no tienen tratamiento. La carencia de una droga antiviral u otro medicamento específico puede ser sustituida exitosamente por la aplicación de conocimientos un que conjunto de permite la clasificación de los pacientes según sus síntomas enfermedad, y así etapa de como la el reconocimiento precoz de los signos de alarma que anuncian la inminencia del choque y permite al médico "ir por delante" de las complicaciones y decidir las conductas terapéuticas más adecuadas. Para el tratamiento se clasifica al paciente en tres grupos (A, B y C): ❖ Enviarlo a casa con orientaciones y tratamiento ambulatorio (grupo A). ❖ Hospitalización para una estrecha observación y tratamiento médico (grupo B). ❖ Tratamiento intensivo urgente (grupo C). Grupo A: pacientes que pueden ser enviados a su hogar: Son pacientes que pueden tolerar volúmenes adecuados de líquido por la boca, mantienen buena diuresis, no tienen signos de alarma, particularmente durante la defervescencia. A los pacientes ambulatorios se les debe ver todos los días en busca de signos de alarma hasta que se encuentren fuera del período crítico (al menos dos días después de la caída de la fiebre). Debe orientárseles guardar reposo en cama, ingerir líquidos en abundante cantidad (más de cinco vasos de tamaño promedio para adultos o lo correspondiente a niños) de leche, jugos de frutas. El agua sola no es suficiente para reponer las pérdidas de electrolitos asociadas a la sudoración, vómitos u otras pérdidas. Para aliviar los dolores del cuerpo y bajar la fiebre, puede indicarse paracetamol (nunca más de 4 g por día para los adultos y a la dosis de 10-15 mg x Kg de peso x día en niños), así como aplicar agua en la piel con esponjas hasta hacer descender la temperatura. No dar aspirina ni antiinflamatorios no esteroideos. Debe educarse al paciente y a su familia respecto a los signos de alarma que deben ser vigilados para acudir prontamente al médico, particularmente al momento de la caída de la fiebre, tales como dolor abdominal, vómitos frecuentes y somnolencia, así como el sangrado de mucosas, incluido el sangramiento excesivo durante la menstruación. Grupo B: pacientes que deben ser internados en un hospital para mejor observación y tratamiento Son los pacientes con cualquiera de las siguientes manifestaciones: Signos de alarma Condiciones médicas co-existentes, condiciones que pueden hacer más complicado el dengue o su manejo, tales como: estado de gestación, edades extremas de la vida (menores de un año y ancianos, obesidad, diabetes mellitus, enfermedades hemolíticas crónicas y cualquier enfermedad crónica. o pacientes que reciben tratamiento mantenido con anticoagulantes o corticoides, así como circunstancias sociales tales como vivir sólo, o vivir muy distante de la unidad de salud sin medio de transportación confiable. Plan de acción para los pacientes sin signos de alarma Estimularlos a ingerir abundante cantidad de líquidos por la boca, mantener reposo en cama y vigilar la evolución de los síntomas de dengue y de los signos propios de cualquier otra enfermedad que padezca (comorbilidad). Si no puede ingerir líquidos, iniciar tratamiento de reposición de líquido por vía IV utilizando solución salina al 0.9%, con o sin dextrosa, a una dosis de mantenimiento. Debe monitorearse la temperatura, el balance de ingresos y perdidas de líquidos, la diuresis y la aparición de cualquier signo de alarma, así como la elevación progresiva del hematocrito asociada a la disminución progresiva del recuento plaquetario en tiempo relativamente corto. Grupo C: Pacientes que requieren tratamiento de emergencia y cuidados intensivos porque tienen dengue severo El plan de acción consiste en el tratamiento del choque mediante resucitación con aporte por vía IV de soluciones cristaloides a 10-20 ml x kg x hora en la primera hora y reevaluar la condición del paciente (signos vitales, tiempo de llenado capilar, hematocrito, diuresis) y decidir en dependencia de la situación reducir progresivamente la cantidad de líquidos, si es que el paciente evidencia mejoría, o repetir un segundo bolo de cristaloides si los signos vitales son aún inestables y si el hematocrito se ha elevado, lo cual sugiere que el choque persiste La cantidad de solución cristaloide ahora transfundida puede ser de 20 ml x kg x hora. Si se obtiene mejoría en el estado del paciente, reducir la cantidad de líquidos progresivamente. De lo contrario, considerar la posibilidad de utilizar una dosis de coloide. Si el hematocrito desciende y el paciente mantiene el estado de choque, pensar en que se ha producido una hemorragia, casi siempre digestiva, e indicar transfusión de glóbulos rojos. Los pacientes con choque por dengue deben ser monitoreadas frecuentemente hasta que el periodo de peligro haya pasado. Debe mantenerse un cuidadoso balance de todos los líquidos que recibe y pierde. Los pacientes con dengue severo deben ser atendidos en un lugar donde reciban cuidados intensivos. Prevención: Se requiere de educación sanitaria a la población y reordenamiento ambiental, con participación comunitaria y multisectorial. Las medidas de prevención están relacionadas con el control del vector: evitar los criaderos destruyendo los recipientes de agua inservibles (neumáticos usados, latas, botellas), así como cubriendo y protegiendo los recipientes de agua para el consumo (tanques y otras vasijas), modificar el cultivo de plantas en recipientes con agua a los cuales puede echárseles arena o tierra, y evitar aguas estancadas peridomiciliares. Pueden utilizarse larvicidas químicos o biológicos en tanques y demás recipientes con agua. Los insecticidas contra mosquitos adultos solamente tienen justificación durante epidemias o para interrumpir la transmisión cuando existen altos niveles de infestación, pero siempre asociadas a las medidas educacionales anteriormente referidas. Bibliografía Dengue (slideshare.net) Microsoft Word - revisión. S.doc (medigraphic.com) SciELO - Brasil - Dengue Dengue