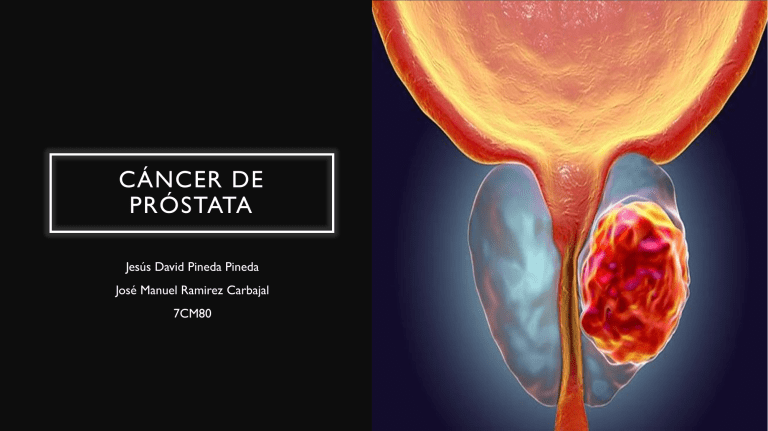
CÁNCER DE PRÓSTATA Jesús David Pineda Pineda José Manuel Ramirez Carbajal 7CM80 ANATOMÍA La próstata es un órgano fibromuscular y glandular localizada en la cavidad pélvica del hombre, detrás del pubis, delante del recto y debajo de la vejiga. Su peso en la edad adulta es de 20 gramos. Zona Central Contiene alrededor del 25% de tejido glandular (tiene menos predisposición a generar carcinoma) Zona Transicional • Contiene alrededor del 5% de tejido glandular • Es la zona mas propensa de generar hiperplasia prostática benigna Zona Periférica • Contiene alrededor del 75% de tejido glandular • Los carcinomas prostáticos se originan en esta zona • Es palpable en el tacto rectal EPIDEMIOLOGÍA El cáncer de próstata (CaP) es el cuarto cáncer más común en ambos sexos y el segundo cáncer más común en los hombres. Se presenta con más frecuencia en mayores de 60 años. La incidencia de CaP varía más de 25 veces en todo el mundo: la tasa más alta se encuentra en Australia, Nueva Zelanda, Norte América, Europa Occidental y del Norte, la más baja en Asia y relativamente elevada en Africa y Sudamérica. El cáncer de próstata es la causa más frecuente de mortalidad por tumores malignos con un 16% de incidencia en México. En cuanto a mortalidad una tasa de 13 por 100 000 habitantes. La posibilidad de un hombre de desarrollar cáncer de próstata es de 1 en 7; y uno de cada 30 morirán por esta causa. Las tasas de mortalidad son más altas en la población africana y bajas en Asia. En EUA el CaP es la neoplasia más frecuente en el hombre maduro y la segunda causa de muerte por cáncer. ETIOLOGÍA Y PATOGENIA Historia familiar Edad Raza Alimentación Adenocarcinoma prostático HISTOPATOLOGÍA CUADRO CLÍNICO En general, los pacientes con cáncer de próstata están asintomáticos. Se suele realizar el diagnóstico de sospecha al detectar alguna anormalidad en la palpación de la glándula prostática mediante tacto rectal, o al encontrar niveles sanguíneos elevados de APE. Es posible encontrar síntomas de prostatismo como: • Disuria, • Polaquiuria, • Sensación incompleta de vaciado o urgencia miccional En tumores localmente avanzados puede aparecer • Hematuria • Hematospermia En tumores diseminados • Linfedema • Anemia • Dolor por invasión ósea. DIAGNÓSTICO TEMPRANO • Se recomienda APE y tacto rectal a pacientes masculinos mayores de 40 años con antecedentes familiares de línea directa de cáncer de próstata. Diagnóstico Clínico • Historia clínica dirigida los síntomas pueden manifestarse varios años después de su inicio y no son específicos (son secundarios a la obstrucción del flujo urinario o por invasión de neoplasia a otros sitios) • La sospecha inicial de cáncer de próstata se basa en tacto rectal con hallazgos anormales (presencia de nódulos) y/ o con elevación en los niveles de APE igual o mayor de 4 ng/mL ( Valor normal es de 0-4 ng/mL) ANTÍGENO PROSTÁTICO ESPECÍFICO (APE) En pacientes con diagnóstico confirmado de cáncer de próstata los niveles de APE, pueden ser indicativos de la extensión de la enfermedad: • < 4 ng/mL en el 80% de los casos la enfermedad está localizada en la glándula. • > 10 ng/mL solamente está localizada en el 50% de los casos. • > 20 ng/mL en el 36% de los pacientes habrá afectación de los ganglios linfáticos pélvicos. Velocidad de APE • Es el incremento absoluto del valor del APE en un año y se expresa en ng/mL/año. Se sospecha si la velocidad de APE es > 0.75 ng/mL/año APE libre • En niveles de APE entre 4 y 10 ng/mL, una relación APE Libre/APE Total inferior al 15% se correlaciona con la presencia de cáncer. La Asociación Europea de Urología propone realizar una biopsia de próstata en hombres con niveles de APE libre/ APE total < 20% y velocidad del APE > 0.75 ng/ mL/año. BIOPSIA TRANSRECTAL DE PRÓSTATA DIRIGIDA POR ULTRASONIDO Es el estudio que se utiliza para confirmar el diagnóstico, se debe realizar guiándose por ultrasonido y en los siguientes casos: A. Pacientes con sospecha clínica al tacto rectal (TR) y elevación de APE sérico B. Pacientes sin sospecha al TR, pero con alteración en los niveles de APE 4-10 ng/mL, Disminución de la fracción libre del 20% y velocidad mayor de 0.75 ng/mL/año y tiempo de duplicación menor a 3 meses C. Pacientes sin sospecha al TR y elevación sérica por arriba de 10 ng/mL D. A todo paciente con hallazgos anormales en TR, aun sin alteración en los niveles de APE. Debido a que los cánceres de próstata a menudo tienen áreas con diferentes grados, se asigna un grado a las dos áreas que forman la mayor parte del cáncer. Estos dos grados se suman para obtener una puntuación de Gleason (también llamada “escala de Gleason”). TOMOGRAFÍA AXIAL COMPUTARIZADA Se recomienda realizar en pacientes con alto riesgo de tener actividad metastásica linfática, en donde la especificidad de una TAC es de 93 a 96%. Los pacientes con lesiones T2b, APE >10ng/ml o Gleason ≥7 ya presentan cierto riesgo de metástasis, lo que justificaría el estudio de diseminación PET/TC • (Prostate Specific Membrane Antigen) GAMMAGRAFÍA ÓSEA • La gammagrafía ósea con Tc 99m es la técnica de imagen más sensible para evaluar la metástasis en los huesos. • Puede ser utilizada para la estadificación primaria en pacientes considerados de alto riesgo de metástasis óseas • Guías de la NCCN recomiendan gammagrafía ósea de cualquier tumor de alto riesgo, como el PSA >20 ng/ mL, Gleason ≥ 8, o T≥ 3, así como en pacientes con cáncer de próstata avanzado y dolores óseos clínicamente en relación a las metástasis óseas • Se puede emplear para evaluar respuesta a tratamiento Tacto rectal Puede detectar alteraciones en el tamaño, consistencia o uniformidad de la próstata en la zona periférica (60% de las localizaciones). Procedimiento: • Preséntese con el paciente • Explique el procedimiento y obtenga su consentimiento • Lave sus manos y prepare su material, colóquese los guantes Posición de litotomía o ginecológica Decúbito lateral o posición de Sims DIAGNÓSTICO DIFERENCIAL La prostatitis y la hiperplasia prostática pueden producir elevación del antígeno prostático y dar manifestaciones clínicas similares al cáncer de próstata. TRATAMIENTO FARMACOLÓGICO Estrógenos Antiandrógenos Agonistas LHRH Antagonistas LHRH • Ejercen un efecto supresor sobre la liberación de LHRH por el hipotálamo, gonadotropinas por la hipófisis (LH y FSH) y testosterona por los testículos por medio de una retroalimentación negativa • Antagonismo competitivo con los andrógenos, impidiendo la secreción de gonadotrofinas por retroalimentación negativa para disminuir los niveles de testosterona plasmática (bicalutamida) • Regulación negativa sobre la cantidad de receptores para LHRH después de un periodo de administración continua, suprimiendo la secreción de LH, testosterona, estrógenos y fosfatasa alcalina plasmática, a través de un proceso de desensibilización (leuprolide) • Ocasionan una disminución de los niveles séricos de LH, FSH y testosterona, mediante su unión directa con los receptores LHRH en la hipófisis, compitiendo con la LHRH endógena TRATAMIENTO Prostatectomía radical (PR) Radioterapia (RT) Es una opción en pacientes con enfermedad confinada a la próstata (estadios T1-T2) y en pacientes seleccionados con estadio T3. Indicado en pacientes con enfermedad localizada y localmente avanzada, así como terapia complementaria o de rescate en pacientes que han sido tratados con prostatectomía radical. Braquiterapia Son candidatos los pacientes con bajo riesgo: estadio clínico ≤ T2a, Gleason ≤ 6 y un nivel de APE < 10 ng/dL. TRATAMIENTO Riesgo bajo • Categoría T1- T2a, APE ≤ 10 ng/mL y puntaje de Gleason ≤ 7 Vigilancia Activa. Riesgo intermedio • T2b o puntaje de Gleason de 7 o nivel de APE >10 y ≤ 20 ng/mL Riesgo alto • T2c, APE > 20 ng/mL o puntaje de Gleason > 7 Cáncer avanzado • Tb3-Tb4 Pacientes con bajo volumen tumoral, Gleason 6, con <2 a 3 muestras en la biopsia con < 50% de tumor, con T1 o T2a clínico, APE z 10 ng/mL y densidad del APE < 0.15 ng/mL/cc, podrían ser candidatos ideales por la vigilancia activa. CÁNCER DE PRÓSTATA CLÍNICAMENTE LOCALIZADO Riesgo bajo • Expectativa de vida <10 años: cirugía vs vigilancia activa • Expectativa de vida >10 años: prostatectomía radical sin linfadenectomía pélvica (porque la probabilidad que los ganglios sean positivos es < 5%.) Riesgo intermedio • Expectativa de vida >10 años: prostatectomía radical con linfadenectomía pélvica. • Radioterapia externa, sobre todo la IMRT (radioterapia de intensidad modulada) con braquiterapia de alta tasa. • El riesgo de ganglios positvos es de 3.7 a 20.1%. Riesgo alto • Pacientes con APE > 20ng/mL, sometidos a cirugía y tratamiento multimodal (RT+ bloqueo hormonal), ENFERMEDAD LOC ALMENTE AVANZADA Tratamiento quirúrgico Adyuvancia con RT Bloqueo androgénico farmacológico (castración química) Agonistas de la hormona liberadora de la hormona luteinizante LHRH • Leuprolide • Goserelina Bloqueo hormonal ENFERMEDAD METASTÁSIC A El bloqueo hormonal completo e inmediato es el tratamiento estándar Se recomienda iniciar con un antiandrógeno puro de acción periférica por dos semanas y luego adicionar el análogo, para evitar complicaciones Bloqueo androgénico farmacológico (castración química) Adición de un antiandrógeno Agonistas de la hormona liberadora de la hormona luteinizante LHRH • Leuprolide • Goserelina • Flutamida • Bicalutamida Adyuvancia con RT REFERENCIAS • McAninch. Smith y Tanagho. Urología general. 18th ed. Ciudad de México: LANGE; 2014. • Alfredo Robles Rodrígueza TRGH. La próstata: generalidades y patológias más frecuentes. Revista de la facultad de medicina. 2014 Julio-Agosto; 62(4°). • Granados García M. Tratamiento del cáncer. Oncología médica, quirúrgica y radioterapia. 1st ed. Ciudad de México: Manual Moderno; 2016. • http://www.cenetec.salud.gob.mx/descargas/gpc/CatalogoMaestro/140_GPC_CA_PROSTATA/Gpc_ ca_prostata.pdf