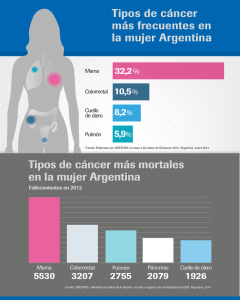
CARTILLA CURSO: CUIDADO EN EL DESARROLLO PRENATAL, NACIMIENTO, RECIEN NACIDO Y FAMILIA. Marcela Rosas Martinez CODIGO: 130004031 DOCENTES: Luisa Fernanda Fierro y Ana Rincón Niño. Universidad De Los Llanos Enfermería IV SEMESTRE – IPA.2020 TEMA: CANCER DE CUELLO UTERINO Objetivo: Fortalecer los conocimientos del estudiante en relación a la detección temprana, diagnóstico, seguimiento del cáncer de cérvix en la población objeto. Nivel continental -Situación actual del cáncer de cérvix a nivel mundial, continental, nacional y departamental. Nivel mundial Para el año de 2008 fue estimada la ocurrencia de 529.828 casos nuevos y 275.128 muertes en el mundo de los cuales 85 % y 88 % respectivamente en los países en desarrollo, en los cuales la tasa de incidencia por CCU es de 17,8 por 100.000 mujeres y la tasa de mortalidad es de 9,8 por 100.000 mujeres. El riesgo de una mujer sufrir esa neoplasia antes de los 75 años es de 1,87 %, y el de morir es de 1,10 %. En las regiones en desarrollo el CCU representa 13 % de todos los casos nuevos de cáncer de causa ginecológica, aproximadamente 17,54 % de todos los casos nuevos de cáncer en mujeres y en torno de 11,4 % de muertes de mujeres asociadas al cáncer. La Unión Internacional Contra el Cáncer, nos afirma que cada año se diagnostican en el mundo doce millones de personas y 7,6 millones mueren por esta enfermedad. Se calcula que en el 2030 habrá 26 millones de nuevos casos de cáncer y 17 millones de muertes, y el aumento será más rápido en los países con rentas bajas y medias Cada año mueren 2.000 mujeres por esta causa (Instituto Nacional de Cancerología). En 2018, más de 72.000 mujeres fueron diagnosticadas de cáncer cervicouterino y casi 34.000 fallecieron por esta enfermedad. Nivel departamental La vacunación contra el virus del papiloma humano (VPH) puede reducir significativamente el riesgo de cáncer cervicouterino. La OPS recomienda vacunar a las niñas de 9 a 14 años. Nivel nacional El cáncer de cérvix persiste en Colombia como la primera causa de mortalidad por cáncer en las mujeres, a pesar de la existencia de programa de tamización durante las últimas tres décadas. Bucaramanga, Manizales y Cali reportan tasas de incidencia alrededor de 20 por 100.000 y Pasto, 27 por 100.000. El Registro poblacional de cáncer de Cali ha reportado un descenso progresivo en las tasas de incidencia y mortalidad por cáncer de cérvix durante los últimos 40 años. En el Meta, el año pasado se registraron 612 casos de cáncer de diferente tipo en mujeres; y 590 casos en hombres, por cada 100.000 habitantes. Los municipios con mayor proporción de casos de cáncer de diferente tipo durante el primer trimestre de 2018, fueron Villavicencio, que registró 20 casos, lo que se traduce en un 64.5 %. Y Granada, donde se presentaron cuatro casos, que representan el 12,9%. Mientras que los municipios con mayor proporción de casos de cáncer de cuello uterino durante el primer semestre de 2018, fueron Villavicencio (61%), Granada (15.6 %) y Acacías (5.2 %). La Liga contra el Cáncer en Villavicencio, informó que las cifras de cáncer cervical está en segundo puesto con: 12.618 casos. Órganos genitales femeninos con cada una de sus partes. Órganos internos: Las trompas de Falopio: Son 2 conductos ubicados a izquierda y derecha del cuerpo del útero, que lo unen con los ovarios, se encuentran en la cavidad abdominal. Tienen unos 10 cm de largo y se encargan de: -Transportar el óvulo -Transportar los espermatozoides Están recubiertas en su interior por unos cilios, que al contraerse transportan a los espermatozoides hacia el óvulo y al óvulo no fecundado o al embrión hacia el útero. Los ovarios: son los órganos productores de los óvulos o células sexuales femeninas y son también glándulas endocrinas productoras de estrógenos y progesterona -Tienen consistencia dura, con un diámetro mayor de unos 3,5 cm y 1,5 cm de espesor y su superficie es lisa. El útero: También llamado matriz, es el órgano ginecológico interno de mayor tamaño. Se trata de un órgano muscular, hueco, de unos 8 cm de longitud y 5 cm de ancho, con una forma que recuerda a una pera. Su principal función es la de albergar al feto y la placenta durante todo el embarazo. Consta de 2 partes diferenciadas, el cuerpo del útero y el cérvix (cuello cervical) Cuerpo de útero: está constituido por 2 capas: ORGANOS EXTERNOS -Endometrio: es la parte más interna, una mucosa que modifica su grosor a lo largo del ciclo menstrual para recibir al posible óvulo fecundado. Si no se produce la implantación, el endometrio se descama y se produce el sangrado o menstruación. El monte de Venus: es una prominencia redondeada de tejido graso que cubre el hueso púbico. Durante la pubertad se recubre de vello. Contiene glándulas secretoras de tipo sebáceo que liberan unas sustancias (feromonas) que participan en la atracción sexual. -Miometrio: es la capa muscular más gruesa del cuerpo uterino. Su función es expandirse durante el embarazo para permitir contraerse durante el parto. Cuello de útero. Ocupa la parte más inferior y es la que está en contacto con la vagina. Tiene forma cilíndrica y paredes gruesas. Su función es recibir el esperma tras la eyaculación y proyectarlo hacia la cavidad del cuerpo del útero para lograr la fecundación. Durante el embarazo se cierra mediante un tapón mucoso y aísla el saco amniótico del exterior para protegerlo de posibles infecciones. La vagina: es un conducto que se extiende desde el cuello del útero hasta la vulva. -Recibe al pene y recoge el esperma de la eyaculación que se desplazará hasta el cuello del útero, está formada por diferentes glándulas vaginales que segregan el flujo vaginal. Y es el canal por el que se expulsa al bebé en el momento del parto (siempre que sea vaginal). Los labios mayores son pliegues de tejido relativamente voluminosos y carnosos, que encierran y protegen el resto de los órganos genitales externos, contienen glándulas sudoríparas y sebáceas, productoras de secreciones lubricantes. Los labios menores pueden medir hasta 5 cm de anchura. Se encuentran dentro de los labios mayores y rodean las aberturas de la vagina y la uretra. Su gran cantidad de vasos sanguíneos les confiere un color rosado. Perineo: La zona localizada entre la abertura de la vagina y el ano, por debajo de los labios mayores, se denomina perineo. Su extensión varía de 2 a 5 cm. La abertura de la vagina El orificio vaginal es el lugar por donde penetra el pene durante el coito, y por donde sale la sangre durante la menstruación y el feto durante el parto. El meato uretral (orificio que comunica la uretra con el exterior y a través del cual sale la orina desde la vejiga) está localizado encima y delante del introito vaginal. El clítoris, que se encuentra en la unión superior de los labios menores, es una pequeña protuberancia que equivale al pene en el varón. Al igual que este, el clítoris es muy sensible a la estimulación sexual y puede experimentar una erección. Cuando se estimula el clítoris, se suele llegar al orgasmo. Descripción de las posiciones anatómicas en las cuales se encuentra el útero, con sus respectivos dibujos. -Posición del útero anteflexion: es el ángulo de anteflexion, se forma entre el eje del cuello uterino y el eje del cuerpo uterino. Es un ángulo abierto hacia abajo. -Anteversión: es el ángulo de anteversión, es el que se forma entre el eje de la vagina y el del cuello uterino. Es abierto hacia delante. -Normal retroversión posiciones del útero: Nótese que el diagrama de retroversión representa una posición extrema. Las malas posiciones del útero varían en el grado de acuerdo a varios factores. Estratos en los cuales se divide el Epitelio Exocervical Capa basal Una capa cilíndrica. Sobre la membrana basal o Estrato espinoso profundo Se denomina capa basal o estrato cilíndrico. Está formada por una sola hilera de pequeñas células elípticas de unos 10 μm de diámetro, que forman una empalizad a a lo largo de la membrana basal. Capa basal para Intermedia o Estrato espinoso superficial 3-4 hileras. Consta de Mayor 5-6 hileras tamaño, de grandes mitosis células ocasional poliédricas Parabasal unidas Son más entre sí por grandes que puentes las basales intercelular por un ligero es. Las aumento en células de su esta capa citoplasma. poseen un pequeño núcleo con abundante citoplasma claro, que contiene gran cantidad de glucógeno. Capa superficial Revestimientos de Endocérvix y exocérvix. Difícil. Células poliédricas. Concentrad as. Gránulos queratohiali nos La capa superficial contiene la población celular más madura, con células de citoplasma claro y abundante, y núcleos picnóticos, redondos y regulares Exocérvix: La mucosa consta de un estroma fibromuscular de superficie lisa, y de un revestimiento de epitelio pavimentoso estratificado no cornificado. Endocérvix: La mucosa tiene un estroma conjuntivo revestido por epitelio cilíndrico simple, mucoide. La superficie es muy irregular, con pliegues y repliegues que en un corte histológico aparecen como glándulas. Zona de transición, zona escamocolumnar o zona de trasformación. Se denomina zona de transformación (ZT) a la parte de la superficie del cérvix ocupada originariamente por el epitelio cilíndrico que se ha transformado en epitelio escamoso, es la traducción colposcópica de la metaplasia escamosa. En las mujeres premenopáusicas, la zona de transformación está plenamente ubicada en el exocérvix. A partir de la menopausia, el cuello uterino se reduce de tamaño, conforme descienden los niveles de estrógeno. En consecuencia, la zona de transformación puede desplazarse, primero parcialmente y luego plenamente, al conducto cervical. Tipos de cérvix: -Cérvix de una nulípara -Tabaquismo: Se han detectado subproductos del tabaco en la mucosidad cervical de mujeres fumadoras. -sistema inmunitario débil: El sistema inmunitario es importante para destruir las células cancerosas y retardar su crecimiento y extensión. -Embarazos a término: Las mujeres que han tenido tres o más embarazos a término (completos) tienen un mayor riesgo de padecer cáncer de cuello uterino. -Situación económica: no tienen acceso fácil a servicios de atención a la salud. -Alimentación: una alimentación inadecuada. El cuello uterino tiene una superficie lisa y brillante con un orificio cervical pequeño y redondeado en las nulíparas Ectropión cervical Cuando la zona de transformación y el revestimiento del canal cervical se extienden hacia la parte vaginal del cuello uterino, esto se denomina ectropión cervical y se ve más rosado que el resto del cuello uterino. La posición de la zona de transformación del cuello uterino está controlada principalmente por la cantidad de hormona femenina (estrógeno). El embarazo y la píldora combinada son dos situaciones en las que una mujer tiene más estrógeno de lo habitual y estos son los dos momentos más comunes en los que se encontrará un ectropión cervical. Metaplasia escamosa: Es el reemplazo fisiológico del epitelio cilíndrico evertido por un epitelio escamoso neoformado se denomina metaplasia escamosa. El medio vaginal es ácido en los años fecundos y durante el embarazo. Cuando la acidez vaginal destruye reiteradamente las células del epitelio cilíndrico en una zona del ectropión, con el tiempo las células son reemplazadas por un epitelio metaplásico neoformado. La irritación, por el medio vaginal ácido, del epitelio cilíndrico expuesto produce la aparición de las células de reserva subyacentes, que proliferan, se hiperplasian y acaban formando el epitelio escamoso metaplásico. Inflamación del cuello del útero Quiste de Naboth La cervicitis: es una inflamación del cuello uterino, el extremo inferior y estrecho del útero que se comunica con la vagina. Los posibles síntomas de la cervicitis comprenden sangrado entre períodos menstruales, dolor durante un examen de cuello uterino o durante el acto sexual, y secreción vaginal anormal. A menudo, la cervicitis es el resultado de una infección de transmisión sexual, como la clamidiosis o la gonorrea. La cervicitis también puede manifestarse a partir de causas no infecciosas. El quiste de Naboth es un pequeño nódulo benigno que se forma en la superficie del cuello del útero debido a la acumulación de moco liberado por las glándulas de Naboth, las cuales se encuentran en esta región. Estos quistes se originan cuando las glándulas productoras de moco están cubiertas por un tipo de célula, semejante a la de la piel, que obstruyen el paso del moco. Pólipos endocervicales Cérvix congestivo Se puede dar durante el embarazo ya que el cuello uterino aparece modificado por completo en sus dimensiones y color; la hipertrofia es progresiva, sigue la evolución del embarazo, pudiendo llegar a duplicar o casi triplicar sus dimensiones al término. El color se modifica con acentuaciones progresivas, congestión o cambios (aspecto rojoazulado). Son prolongaciones sesiles o pediculadas, muy vascularizadas, que se originan en el epitelio cilíndrico. Pólipos endocervicales: La mayoría son lisos, de color rojo púrpura a rojo cereza. Sangran con facilidad al tocarlos. Pueden ser únicos y múltiples Consistencia blanda. Esta es la Neoplasia benigna más frecuente del cuello uterino. Incidencia del 4% del total de pacientes ginecológicas. Más común en multíparas entre 40 y 60 años de edad. Cérvix con condilomas Los condilomas, también conocidos como verrugas genitales o condilomas acuminados, son lesiones benignas causadas por la infección del virus del papiloma humano (VPH). Actualmente, se considera una de las infecciones de transmisión sexual más frecuente. Los tipos de VPH causantes de estas lesiones se denominan de “bajo riesgo oncogénico”, es decir que no están relacionados con el cáncer. Sin embargo, hasta un tercio de las pacientes con condilomas tienen una infección por otros tipos de VPH de “alto riesgo oncogénico”. Los VPH responsables del 95% de los condilomas son los VPH. Estrategia ver y tratar La estrategia VER y TRATAR constituye una manera de identificar les lesiones precancerosas del cuello del útero Para realizar la tamización y el tratamiento con crioterapia en una o máximo en dos visitas, consistente en administrar crioterapia a las mujeres positivas con lesiones elegibles en la misma sesión en la que se realiza el tamizaje. El procedimiento de VER consiste en la visualización a simple vista del cuello del útero el cual se lava con una solución de ácido acético al 5% durante 1 minuto. Con una fuente de luz externa equiparable a 100-150 watt, se inspecciona todo el exocérvix para identificar posibles lesiones precancerosas que se manifiestan por áreas blancas densas. Va dirigido a: (mujeres con dificultades económicas, geográficas o familiares para Acceder a evaluación con colposcopia TEMA: DETECCIÓN TEMPRANA, TRATAMIENTO INTEGRAL, SEGUIMIENTO Y REHABILITACIÓN DEL CANCER DE MAMA. Objetivo: Fortalecer los conocimientos del estudiante en relación a la detección temprana, diagnóstico, tratamiento, seguimiento y rehabilitación del cáncer de mama en la población objeto. Situación actual del cáncer de mama a nivel mundial, continental, nacional y departamental. EL CANCER DE MAMA El cáncer de mama es un proceso oncológico en el que células sanas de la glándula mamaria se degeneran y se transforman en tumorales, proliferando y multiplicándose posteriormente hasta constituir el tumor. La mitad de los cánceres de mama diagnosticados los padecen mujeres cuya edad se sitúa entre 35 y 54 años. A NIVEL MUNDIAL Según datos de la Organización Mundial de la Salud (OMS), cada año aparecen alrededor de 1,38 millones de casos nuevos y 458.000 muertes debido al cáncer de mama. Se estima que en 2004 fallecieron 519.000 mujeres por cáncer de mama. Aunque se la considera una enfermedad del mundo desarrollado, la mayoría de las defunciones por esa causa, el 69%, se registran en los países en desarrollo. A NIVEL CONTINENTAL A NIVEL NACIONAL: Según el instituto nacional de vigilancia en Colombia el cáncer de mama es el más frecuente, ya que solo durante el 2018 se vieron 13 376 casos (tasa de incidencia de 63,9 casos por cada 100 000 mujeres mayores de 15 años) también es la causa principal de muertes en mujeres con una tasa de 17,2 muertes por cada 100 000 habitantes. También el cáncer de cérvix representa la quinta causa de muerte por cáncer en el país y una incidencia de 18,4 casos nuevos por cada 100 000 mujeres. En américa latina el cáncer de mama es el del cual se registran más casos, en 2019 se diagnosticaron 199.734 casos nuevos de cáncer. El cáncer de mama fue el tipo de cáncer más frecuente en América Latina en 2018, representando el 14,1% de todos los casos de cáncer. Lo cual representa un 27,4% de todos los nuevos casos, en cuanto a la prevalencia fue de: 31,1%. DATOS En las américas anualmente mueren casi 100,000 mujeres, por causa del cáncer de seno. Se estima que si las tendencias continúan como va, para el año 2030 el número de mujeres aumentara en un 34 % en el continente americano. A NIVEL DEPARTAMENTAL La según información suministrada por la Secretaría de Salud de Villavicencio un total de 18 nuevos casos de cáncer de seno han sido registrados en la capital del Meta, en lo corrido del 2020, de acuerdo con La epidemióloga de la dependencia, Libia Sánchez, indicó que, para este año en el mismo lapso, se ha presentado una disminución en el número de casos notificados, con respecto al año anterior, en el que se registraron 36 casos. ANATOMIA DE LA MAMA Conductos lactíferos: transportan la leche materna dirigiéndose a la aréola (el círculo de piel coloreada que rodea el pezón) y finalizan su recorrido en la piel del pezón por donde sale la leche a través de pequeños poros, su diámetro es de 2 mm y se dilatan cada Conductos galactóforos: Miden 2mm de diámetro. Existe una membrana basal que separa estas estructuras del estroma. Dichos conductos se dilatan en la base del pezón formando los senos galactóforos. Funcionan como depósitos temporales de leche durante la lactancia pero en reposo contienen solamente restos epiteliales. La aréola: contiene unas glándulas sebáceas que se denominan glándulas de Montgomery y toman la apariencia de pequeños tubérculos. Son las encargadas de lubricar y proteger a los pezones y a la propia areola durante la lactancia. La mama está formada principalmente por tejido adiposo (grasa) y la glándula mamaria. Tejido adiposo: Los lóbulos mamarios: son las estructuras funcionales de la glándula (productoras de la leche materna a través de unas células especiales en su interior: las células mioepiteliales y las células estromales). La glándula: en su interior tiene otros canales, las arterias y las venas, que llevan la sangre y que mantienen oxigenados a los tejidos que la forman, terminaciones nerviosas que le dan la sensibilidad. Alvéolos: son pequeños saquitos donde la leche se secreta, su número varía dentro de los alvéolos, hay muchas células epiteliales específicas de tipo secretor que recubren este pequeño sacó por el interior, absorbiendo nutrientes de la sangre inmunoglobulinas y otras hormonas para producir la leche materna. ETAPAS DEL DESARROLLO SEGÚN TANNER MAMARIO Las mamas son infantiles y no hay tejido mamario palpable sólo el pezón protruye, la areola no está pigmentada y se da antes de los 10 años, y aquí el pezón sólo está ligeramente elevado. Se palpa tejido mamario bajo la areola sin sobrepasar el pezón, hay un aumento del diámetro de la areola, es la etapa de la aparición del botón mamario se da en la edad de 10 años. Se caracteriza por un crecimiento de la mamá con pigmentación de la areola, y se visualiza que la mamá y la areola tienen un solo contorno es decir, hay una elevación de mama y areola en un mismo Existe mayor aumento de la mamá con la areola más pigmentada, por lo que se observa un doble contorno areola y mamá, se da en la edad de 12 años, si no hay menarquía. Existe mayor aumento de la mamá con la areola más pigmentada, por lo que se observa un doble contorno areola y mamá, se da en la edad de 12 años, si no hay menarquía. CRITERIOS DE CLASIFICACIÓN PARA DEFINIR POBLACIÓN DE ALTO RIESGO EN CÁNCER DE MAMA EXISTEN CRITERIOS CLÍNICOS PARA DEFINIR CÁNCER DE MAMA HEREDITARIO La edad recomendada es sobre 25 años. Estos criterios son: 1) Tres familiares de 1° grado con cáncer de mama. 2) Dos familiares con cáncer de mama, uno con diagnóstico antes de los 41 años. 3) Dos familiares con cáncer, uno de mama y otro de ovario. 4) Dos familiares con cáncer de mama, uno de ellos en un hombre. AUTOEXAMEN DE MAMA -Edad: En la mayoría de los casos, la enfermedad se desarrolla en mujeres de más de 50 años. - Período fértil: hay consenso de que el riesgo de contraer cáncer de mama, es mayor cuando la edad de la menarquía ocurre antes de los 12 años, -Antecedentes familiares de cáncer de mama -Tabaquismo. -Estrés Un autoexamen es una técnica que se utiliza para conocer el estado de las mamas, donde la mujer se realiza una inspección, usando los ojos, manos y así de esta manera determinar si encuentra algún cambio. ¿COMO SE REALIZA? -Comenzar con una inspección visual sobre los senos: ubicarse de frente al espejo, con los brazos a los lados e inspeccionar, forma tamaño, color, simetría, hoyuelos, o alguna otra alteración. - Luego, usa las manos para examinarte las mamas. -Recostada. -En la ducha. Enjabonar los dedos y las mamas para que los dedos se deslicen más suavemente sobre la piel. TIPOS DE CÁNCER MAMARIO Consejos generales: -Utilizar las yemas de los dedos -Utilizar diferentes niveles de presión. -Sigue un patrón: Utilizar una Técnica metódica para garantizar Que ha examinado la mama Completa . CONSULTAR CUANDO: En su mayoría los canceres de ceno son carcinomas, los cuales son tumores que se originan en las células epiteliales que revisten los órganos y los tejidos que se encuentran en todo el cuerpo. -Bulto o nódulo. -Cambios en la forma en que se ven o se sienten las mamas. Hoyuelos, arrugas. -Un cambio reciente en el pezón: se retrae (invierte). -Enrojecimiento, sensación de calor, hinchazón o dolor. -Carcinoma ductal in situ (DCIS): también conocido como carcinoma intraductal) es un cáncer de seno no invasivo o pre invasivo. -Cáncer de seno invasivo (ILC o IDC): se ha extendido al tejido mamario circundante. Los tipos más comunes son el carcinoma ductal invasivo El carcinoma ductal invasivo: representa aproximadamente de 70% a 80% de todos los cánceres de seno. SISTEMA DE CLASIFICACIÓN BIRADS, TGM Y ESTADIFICACION NUMERICA EN CÁNCER DE MAMA. Cáncer de seno triple negativo: es un tipo agresivo de cáncer de invasivo que representa alrededor del 15% de todos los cánceres de seno. Este cáncer es difícil de tratar. -Cáncer de seno inflamatorio: es un tipo infrecuente de cáncer de seno invasivo. Es el responsable de aproximadamente 1% a 5% de todos los casos de cáncer del seno. -Enfermedad de Paget del pezón: se origina en los conductos del seno y se propaga hacia la piel del pezón y después hacia la areola. Es un tipo poco común y representa sólo alrededor de 1% a 3% de todos los casos del cáncer de seno. -Tumores filodes: son infrecuentes, y se originan en el tejido conectivo (estroma) del seno, a diferencia de los carcinomas, que se forman en los conductos o en los lobulillos. El sistema BI-RADS es una herramienta de garantía de calidad diseñada para estandarizar el informe mamográfico, reducir la confusión en la interpretación de la imagen mamaria y facilitar la monitorización de los resultados. De acuerdo con los estándares del BIRADS, el informe de una mamografía debe contemplar lo siguiente: -Datos de identificación de la paciente. SISTEMA DE ESTADIFICACIÓN TGM El TGM (tumor, ganglios, metástasis) es un sistema alternativo para determinar la estatificación del cáncer. -Indicación de la mamografía. El sistema TGM se basa en tres factores: -Descripción: distribución, simetría y composición. -La categoría T (tamaño) describe el tumor original (primario) -Descripción del hallazgo significativo: nódulo, calcificaciones, distorsión de la arquitectura y casos especiales. TX: significa que no es posible medir o hallar el tumor. -Comparación con estudios previos. T0: significa que no hay indicio alguno del tumor primario. -Categorización BIRADS. Tis: significa que el cáncer se encuentra "in situ" (el tumor no ha empezado a crecer en el tejido mamario sano). Recomendación. El informe del mamograma también incluirá una evaluación de la densidad Entre más densos sean sus senos, más difícil puede ser ver las áreas anormales en los mamogramas. (Tener senos densos también aumenta su riesgo de padecer cáncer de seno) T1, T2, T3, T4: estos números se basan en el tamaño del tumor y en qué medida ha tomado tejidos mamarios circundantes. Cuanto más alto es el número T, más grande es el tumor o más tejidos mamarios pudieron haber tomado. La categoría G (afectación de los ganglios linfáticos) indica si el cáncer ha llegado a los ganglios linfáticos cercanos. GX: significa que no es posible medir o hallar los ganglios linfáticos cercanos. G0: significa que los ganglios linfáticos cercanos no presentan cáncer. G1, G2, G3: estos números se basan en la cantidad de ganglios linfáticos afectados y qué nivel de cáncer presentan. ESTADIO I La categoría M (metástasis) indica si hay o no indicios de que el cáncer se ha propagado hacia otras partes del cuerpo. MX: significa que no es posible medir o hallar metástasis. M0: significa que no hay metástasis distante. M1: significa que se ha detectado metástasis distante. ESTADIFICACION NUMERICA EN CÁNCER DE MAMA. Las células cancerígenas toman o invaden el tejido mamario normal que las rodea -El estadio IA: el tumor mide hasta 2 cm y el cáncer no se ha extendido más allá de la mama El estadio suele expresarse con un número entre 0 y IV. El estadio 0 corresponde al cáncer no invasivo que permanece en su ubicación original y el estadio IV al cáncer invasivo que se propaga fuera de la mama hacia otras partes del cuerpo. ESTADIO 0 Se utiliza para describir los casos de cáncer de mama no invasivos, como el CDIS (carcinoma ductal in situ). En el estadio 0, no hay indicios de células cancerígenas o células anómalas no cancerosas que salen de la zona de la mama en la que se originaron o que toman o invaden tejidos normales circundantes. -El estadio IB: no hay tumor en la mama; en cambio, se observan en los ganglios linfáticos pequeños grupos de células cancerígenas superiores a 0,2 mm, pero inferiores a 2 mm O. ESTADIO II: -El estadio IIA: no hay ningún tumor en la mama, pero se detectan células cancerígenas (que superan los 2 mm) en 1-3 ganglios linfáticos axilares (debajo del brazo) ESTADIO IV -El estadio IIB: el tumor mide entre 2 y 5 cm, y se observan en los ganglios linfáticos pequeños grupos de células cancerígenas superiores a 0,2 mm. ESTADIO III: SE DIVIDE EN LAS SUBCATEGORÍAS IIIA, IIIB Y IIIC. Describe el cáncer de mama invasivo que se ha propagado más allá de la mama y los ganglios linfáticos circundantes hacia otros órganos del cuerpo, como los pulmones, ganglios linfáticos distantes, la piel, los huesos, el hígado y el cerebro. -El estadio IIIA: no hay tumor en la mama o el tumor puede tener cualquier tamaño, y se detectó la presencia de cáncer en 4-9 ganglios linfáticos axilares o en los ganglios linfáticos cercanos al esternón. -El estadio IIIB: el tumor tiene un tamaño indefinido y se ha propagado hacia la pared torácica o la piel de la mama, y ha provocado inflamación o una úlcera Y pudo haberse propagado hacia 9 ganglios linfáticos axilares. -El estadio IIIC: puede que no haya indicios de la enfermedad en la mama o, si hay un tumor, puede tener cualquier tamaño y haberse propagado hacia la pared torácica o a la piel de la mama Y el cáncer se ha propagado en 10 o más ganglios linfáticos axilares. FOLLETO SOBRE CANCER DE MAMA TEMAS DE PROFUNDIZACIÓN Anatomía del órgano Reproductor Femenino Los ovarios son los órganos productores de los óvulos o células sexuales femeninas Tienen consistencia dura y forma de almendra, con un diámetro mayor de unos 3,5 cm y 1,5 cm de espesor -Su superficie es lisa antes de la pubertad, pero, a partir de la maduración de los óvulos y su salida cíclica del ovario Al romperse el folículo de Graaf, el óvulo entra a la cavidad peritoneal, y las fimbrias del pabellón arrastran el óvulo hasta el orificio abdominal Los pliegues de la mucosa retrasan el avance del óvulo hacia el útero. Los espermatozoides depositados en la vagina, recorren el útero y entran en las trompas por el orificio uterino El útero está situado entre la vejiga y el recto, debajo de las asas intestinales y por encima de la vagina. Tiene forma de cono, un poco aplanado y con el vértice hacia abajo. Mide unos 7 cm de altura y, en su parte más abultada unos 5 cm de anchura -El útero es el órgano encargado de la gestación. -Mantener el embrión durante el embarazo -Expulsar el feto cuando llega a término La vagina es un conducto que se extiende desde el cuello del útero hasta la vulva. Está situada entre la vejiga y el recto, de los que la separan sendos tabiques conjuntivos. Mide de 7 a 10 cm y sus paredes son muy elásticas y plegadas En su extremidad superior forma un fondo de saco alrededor del hocico de tenca o porción intravaginal del cérvix Durante el coito se observan diversos cambios fisiológicos: Excitación Resolución Orgasmo - Desemboca en el vestíbulo vulvar. -Es un conducto de unos 3 cm que se extiende desde el cuello de la vejiga hasta la vulva, por delante de la vagina, y desemboca en el vestíbulo. -La vagina y la uretra está separadas por un tabique fibroso uretrovaginal Es el conjunto de órganos genitales externos de la mujer -Está limitada por dos pliegues mucosos o labios mayores, que confluyen por detrás en la comisura posterior y por delante en el monte de Venus. Labios Mayores Son dos grandes pliegues de piel que contienen en su interior tejido adiposo subcutáneo y que se dirigen hacia abajo y hacia atrás desde el monte del pubis. Labios Menores Son dos delicados pliegues de piel que no contienen tejido adiposo subcutáneo ni están cubiertos por vello pero que poseen glándulas sebáceas y sudoríparas Glándula de Bartholin -Se encuentran a los costados de la abertura vaginal. -Con frecuencia no son visibles. -Secretan una pequeña cantidad de líquido que ayuda a lubricar los labios vaginales durante la función sexual Glándula de Skene -Son dos glándulas ramificadas, a ambos lados de la vagina, que desembocan en el vestíbulo -Se localizan alrededor de la uretra. Pueden estar implicadas en la estimulación sexual y en la lubricación durante las relaciones sexuales Pequeño órgano cilíndrico compuesto por tejido eréctil que se agranda al rellenarse con sangre durante la excitación sexual. Consiste en: dos pilares, dos cuerpos cavernosos y un glande y se mantiene en su lugar por la acción de varios ligamentos. Tiene 2 - 3 cm. De longitud y está localizado entre los extremos anteriores de los labios menores Anatomía de la mama La mama está formada principalmente por tejido adiposo (grasa) y la glándula mamaria. Con los ciclos hormonales y el embarazo, el tejido predominante es el glandular, mientras que, tras la menopausia, la glándula se atrofia y el volumen de la mama depende básicamente del tejido adiposo. (10 a 100 alvéolos) pequeños saquitos donde la leche se secreta. También pueden llamarse acinos mamarios, hay muchas células epiteliales específicas de tipo secretor que recubren este pequeño sacó por el interior, absorbiendo nutrientes de la sangre inmunoglobulinas y otras hormonas para producir la leche materna. ARTICULO Sedentarismo y Sobrepeso/Obesidad asociados a la prevalencia de infección por Virus de Papiloma Humano de alto riesgo en mujeres de la zona norte de Bucaramanga METODOLOGÍA • Estudio analítico de corte transversal. • A las mujeres clasificadas como moderado/alto riesgo para cáncer de cuello uterino en una encuesta estandarizada • Seguida de una muestra cervical. • Se realizó análisis múltiple de regresión log-binomial. OBJETIVOS • Determinar factores asociados a la prevalencia de infección por virus de Papiloma Humano de alto riesgo en mujeres entre 35-65 años con riesgo moderado o alto de cáncer de cuello uterino de la zona norte de Bucaramanga. RESULTADOS • 810 mujeres, de éstas 435 tuvieron un riesgo moderado/alto para cáncer • La prevalencia de infección por VPH de alto riesgo fue de 5,1% • El sedentarismo y el sobrepeso/obesidad se asociaron a una mayor prevalencia CONCLUSIONES • Factores modificables como sedentarismo y sobrepeso/obesidad, se asociaron independientemente a mayor prevalencia de infección por VPH en la población estudiada. CASO CLÍNICO 2 EDAD: 17 Años MOTIVO DE CONSULTA: DESEO DE CAMBIO DE MÉTODO DE PLANIFICACIÓN ENFERMEDAD ACTUAL: PACIENTE FEMENINA DE 17 AÑOS DE EDAD, MENARQUIA A LOS 11 AÑOS, IRS A LOS 14 AÑOS, G0P0, PF CON IMPLANTE SUBDÉRMICO (IMPLANON) HACE 8 MESES. LA PACIENTE REFIERE QUE DESEA RETIRARSE EL IMPLANTE PERO NO LE HAN DADO LA ORDEN. CICLOS MENSTRUALES IRREGULARES DESDE INSERCIÓN DE IMPLANTE, METRORRAGIAS, HIPERMENORREAS SANGRADO TODO EL MES, MANEJADA CON ACO CON CONTROL DE LOS SANGRADOS AL INICIO Y PERSISTENCIA DEL SANGRADO CON LOS CICLOS POSTERIORES. ADICIONALMENTE REFIERE GANANCIA DE PESO DESDE ENTONCES (8 KG APROXIMADAMENTE). ANTECEDENTES PATOLÓGICOS: NINGUNO EXAMEN FÍSICO TALLA: 1.57 PESO ACTUAL: 59 KG (PESO PREVIO: 51 KG) IMC: 23.9 (PREVIO: 20.7) PA: 100/70 MMHG FC: 80 PPM FR: 16 RPM EXAMEN FÍSICO GENERAL: NORMAL - AMBULATORIA EF PIEL Y FANERAS: ACNÉ LEVE, IMPLANTE SUBDÉRMICO # 1 EN BRAZO IZQUIERDO. EXAMEN GINECOLÓGICO: GENITALES EXTERNOS NORMALES, VAGINA NORMAL, ÚTERO EN RV NORMAL, NO DOLOR A PALPACIÓN DEL ÚTERO NI ANEXOS, NO MASAS, NO DOLOR A MOVILIZACIÓN DEL CÉRVIX, NO LEUCORREA, NO SANGRADO. ¿CUÁLES HAN SIDO LOS POSIBLES EFECTOS SECUNDARIOS AL USO DE LOS ANTICONCEPTIVOS EN ÉSTA PACIENTE? -Cambios en el patrón menstrual: menor sangrado, sangrado infrecuente o Irregular, amenorrea o sangrado prolongado. Metrorragia, hipermenorreas. -Acné. - Ganancia de peso 8 kg en 8 meses. - Cambios en el estado de ánimo. ¿CUALES SON LOS MECANISMOS FISIOPATOLÓGICOS QUE HAN GENERADO ESTOS CAMBIOS? -Metrorragia: Hemorragia uterina de etiología orgánica local por fármacos (anticonceptivos) La etiología del sangrado impredecible asociado a LARCs no está del todo establecida. El mismo puede clasificarse en: sangrado desde el comienzo del método; o con el uso prolongado del mismo. El sangrado desde el inicio asociado al implante subdérmico con etonogestrel (ENG) se debe principalmente a cambios en el endometrio, que se afina por la exposición al progestágeno. En cambio, la causa principal del sangrado debido a la exposición prolongada de dichos métodos, es desconocida. Sin embargo, se cree que los progestágenos generan dilatación superficial y ¿CUALES LOS MECANISMOS FISIOPATOLÓGICOS QUEOtras HANinfluencias GENERADO ESTOSson CAMBIOS? profunda deSON venas y capilares, y su fragilidad produce sangrado. posibles, cambios estructurales del endometrio, alteración de la actividad de las metal proteasas y alteraciones tanto en la perfusión como en la -Metrorragia: hemostasia delHemorragia endometrio.uterina de etiología orgánica local por fármacos (anticonceptivos) La etiología del sangrado impredecible asociado a LARCs no está del todo establecida. El mismo puede clasificarse en: sangrado método; o conalelimplante uso prolongado del mismo. El sangrado desde el inicio asociado -Aumento dedesde peso:elElcomienzo aumento del de peso se debe subcutáneo Implanon, un anticonceptivo, que libera una al implante subdérmico con etonogestrel (ENG) se debe principalmente a cambios en el endometrio, que se afina por pequeña cantidad de etonogestrel (hormona femenina que previene la ovulación) continuamente en la sangre, dentro la progestágeno. En cambio, la causaElprincipal del sangradodedebido a la exposición prolongada deydichos deexposición las causasaldel aumento de peso encontramos: efecto androgénico la progestina, retención de líquidos métodos, embargo, se cree que los progestágenos generan dilatación superficial y profunda de cambio eneseldesconocida. metabolismo Sin basal. venas y capilares, y su fragilidad produce sangrado. Otras influencias posibles, son cambios estructurales del endometrio, de la actividad de las y alteraciones endisminuyen la perfusiónlacomo en lafijadora de -Acné: Es unalteración efecto secundario de todos losmetaloproteasas tipos de anticonceptivos, ya quetanto éstos globulina hemostasia del endometrio. la hormona sexual, haciendo que aumenten los andrógenos libres, que mediante la activación y secreción de aceites en la piel, se pueden tapar los folículos y causar su irritación e inflamación. -Aumento de peso: El aumento de peso se debe al implante subcutáneo Implanon, un anticonceptivo, que libera una pequeña cantidad de etonogestrel (hormona femenina que previene la ovulación) continuamente en la sangre, dentro de las causas del aumento de peso encontramos: El efecto androgénico de la progestina, retención de líquidos y cambio en el metabolismo basal. -Acné: Es un efecto secundario de todos los tipos de anticonceptivos, ya que éstos disminuyen la globulina fijadora de la hormona sexual, haciendo que aumenten los andrógenos libres, que mediante la activación y secreción de aceites en la piel, se pueden tapar los folículos y causar su irritación e inflamación. CON BASE EN LO ANTERIOR, ¿CUÁL SERÍA EL MÉTODO ANTICONCEPTIVO INDICADO EN ESTA PACIENTE? -ANTICONCEPTIVOS ORALES COMBINADOS: Son pastillas que contienen estrógeno y progestina en diferentes dosis -MECANISMO DE ACCIÓN: Principalmente inhiben la ovulación y en forma secundaria espesan el moco cervical dificultando el paso de los espermatozoides. No actúan interrumpiendo la gestación. -DURACIÓN DEL EFECTO ANTICONCEPTIVO: La protección anticonceptiva está limitada a cada uno de los ciclos en los cuales se ingieren las pastillas o píldoras en forma correcta y sistemática. -EFECTIVIDAD: Es un método muy efectivo cuando se usa correcta y sistemáticamente teniendo una tasa de embarazo accidental al primer año de uso de menos del 1%. PREVIENE: - Riesgo de embarazo - Cáncer endometrial - Cáncer de ovario - Enfermedad pélvica inflamatoria sintomática. Puede ayudar a proteger contra: Quistes ováricos, Anemia por deficiencia de hierro Reduce: Dismenorrea, Sangrado menstrual irregular, Acné. -PARCHES COMBINADOS Es un plástico pequeño, delgado, cuadrado, flexible, que se usa contra el cuerpo. Libera Continuamente 2 hormonas- una progestina y un estrógeno, como las hormonas naturales, progesterona y estrógeno en el cuerpo de la mujer- directamente a través de la piel al torrente sanguíneo. DESCRIPCIÓN El parche libera norelgestromina (progestina) 150 mcg. Diarios y 20 mcg. De etinilestradiol diarios. MECANISMO DE ACCIÓN: Actúa fundamentalmente inhibiendo la ovulación. Las hormonas se absorben por vía transdérmica. DURACIÓN DEL EFECTO ANTICONCEPTIVO La protección anticonceptiva está limitada a cada uno de los ciclos en los cuales se coloca el parche en forma correcta y sistemática. EFECTIVIDAD: El riesgo del embarazo con el uso correcto es de 0.03% y de 8% con el uso típico. CUIDADOS DE ENFERMERÍA Orientar a la usuaria y/o a la pareja sobre: - Mecanismo de acción - Eficacia y duración de la protección anticonceptiva -Beneficios de método - Efectos colaterales son más comunes durante los primeros meses, disminuyen o cesan después del inicio del método. -Uso correcto del método - Consultar inmediatamente cuando existe una razón para suspender el método de Inmediato - No protege contra Infecciones de Transmisión Sexual (ITS) - Disipar los mitos relativos al método - Signos de alarma -Una visita cada año a partir del inicio del método o cuando se estime necesario por la usuaria. En cada visita se reforzará la consejería del método. Diapositivas para enseñar sobre métodos Anticonceptivos Enlace del video: https://drive.google.com/file/d/18iWPje6z tpV9dtWZ0i3StGLrBxvUv_C5/view BIBLIOGRAFIA: Bohorquez-Pérez R, Rincón-Orozco B, MartínezVega R. Sedentarismo y Sobrepeso/Obesidad asociados a la prevalencia de infección por Virus de Papiloma Humano de alto riesgo en mujeres de la zona norte de Bucaramanga. Rev Univ Ind Santander Salud. 2019; 51(1): 59-68. doi: http://dx.doi.org/10.18273/revsal.v51nl2019007 Patología especial de cuello uterino: URL: http://publicacionesmedicina.uc.cl/AnatomiaPatolo gica/06Genital_fem/6cuello.html https://www.paho.org/gut/index.php?option=com_ docman&view=download&alias=225-manual-dela-clinica-de-deteccion-tempranacolposcopia&category_slug=temas-desalud&Itemid=518 https://www.cancer.gov/espanol/tipos/cuellouterino/significado-cambios-en-cuello-uterino#4 Muñoz, Nubia, & Bravo, Luis Eduardo. (2012). Epidemiology of cervical cancer in Colombia. Colombia Médica, 43(4), 298-304. Retrieved September 29, 2020, from http://www.scielo.org.co/scielo.php?script=sci_artt ext&pid=S165795342012000400008&lng=en&tlng=. Arzuaga-Salazar, Maria Angélica, de Souza, Maria de Lourdes, & de Azevedo Lima, Vera Lucia. (2012). El cáncer de cuello de útero: un problema social mundial. Revista Cubana de Enfermería, 28(1), 63-73. Recuperado en 29 de septiembre de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pi d=S0864-03192012000100007&lng=es&tlng=es. Pardo, Constanza, de Vries, Esther, Duarte, José María, & Piñeros, Marion. (2015). Cáncer en la Unidad de Cáncer del Hospital Departamental de Villavicencio, Colombia, 2006-2008. Revista Colombiana de Cancerología, 19(3), 125132. https://dx.doi.org/10.1016/j.rccan.2015.06.00 5 Ministerio de salud y protección social, Resolución 3280 de 2018, detección temprana de cáncer de cervix. González Méndez, Iraida, & Pileta Romero, Berenies. (2002). Lactancia materna. Revista Cubana de Enfermería, 18(1), 15-22. Recuperado en 28 de septiembre de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pi d=S0864-03192002000100003&lng=es&tlng=es. Sánchez Portela, Joel R, & Verga Tirado, Belkis. (2011). Cáncer de mama: ¿Es posible prevenirlo?. Revista de Ciencias Médicas de Pinar del Río, 15(1), 14-28. Recuperado en 28 de septiembre de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pi d=S1561-31942011000100003&lng=es&tlng=es. Bohorquez-Perez, Raitza, Rincón-Orozco, Bladimiro, & Martinez-Vega, Ruth. (2019). Sedentarismo y Sobrepeso/Obesidad asociados a la prevalencia de infección por Virus de Papiloma Humano de alto riesgo en mujeres de la zona norte de Bucaramanga. Revista de la Universidad Industrial de Santander. Salud, 51(1), 5968. https://dx.doi.org/10.18273/revsal.v51n12019007.