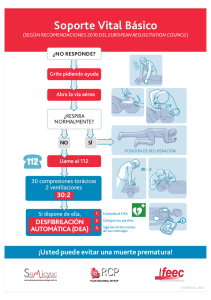
UNIVERSIDAD “JOSÉ CARLOS MARIÁTEGUI” FACULTAD: Ciencias de la Salud CARRERA: Odontología ASIGNATURA:Anestesiología y Reanimación TÍTULO: Desfibrilación en RCP. ALUMNOS: Brayan Fernando Ordoño Mahily Meléndez Aragón Patricia Coaguila Caso Grecia Zuñiga Gómez Jean Marco Barrenechea Briget Nina Aguilar Kyra Esquiche Ponce DOCENTE: Mgr.Méd. María del Pilar Urday H. FECHA DE ENTREGA: 27 de Junio del 2018 MOQUEGUA – 2018 – I 1 INTRODUCCIÓN El objetivo fundamental que nos ha llevado a realizar este trabajo es el escaso, o ningún conocimiento que tenemos sobre tema tan vital como es la desfibrilacibn cardiaca. En nuestros años de estudio y aún en nuestra experiencia médica pocos hemos tenido la oportunidad de conocer un desfibrilador y mucho menos haberlo utilizado. Ignoramos los principios básicos y lo que es más importante el lugar que ocupa en la secuencia de maniobras de Reanimación Cardiopulmonar (RCP). Que es Desfibri lacibn cardiaca?, Cuándo esta indicado?, Cómo se aplica? Y cuales son los principios básicos de la Desfibrilacibn?, Con estas interrogantes planteamos el desarrollo de este tema. El avance tecnológico es tal que, ha llegado a desfibriladores externos asi como en dispositivos implantables. En nuestro medio su aplicación es muy ocasional, condicionado por limitantes educativas y económicas. Lo cual seguramente tiene implicaciones en el manejo de los pacientes.(7) La Asociación Americana del Corazón (AHA), normatizb el abordaje de los pacientes mediante una estrategia que involucra la siguiente secuencia: A. Via Aérea, B. Respiración, C. Circulación, y la última revisión (1995) se introdujo en este algoritmo la letra D. Desfibrilacibn, estableciendo la importancia de que practicar desfibrilacibn temprana es un factor indispensable para el éxito de RCP, sobre todo, por que es la arritmia mas frecuente como causa de muerte post- infarto del miocardio. La desfibrilación consiste en el paso de corriente eléctrica de una magnitud suficiente a través del miocardio, a fin de despolarizar una masa crítica de éste y así restablecer la actividad eléctrica coordinada. El término desfibrilación se define como la ausencia de fibrilación o taquicardia ventricular durante los 5 segundos que siguen a la administración del choque; sin embargo, el objetivo final de esta terapia es restablecer la circulación espontánea 2 DESFIBRILACIÓN EN REANIMACIÓN CARDIOPULMONAR 1. DEFINICIÓN DE DESFIBRILACIÓN Es el paso a través del miocardio de corriente eléctrica con el fin de conseguir la despolarización de una masa critica del miocardio. Consisten en una descarga eléctrica de alto brusca. Siempre se debe realizar voltaje, en forma de forma urgente, ya que nos encontramos en una situación de RCP. 2-4 J/Kg de peso en los niños menores de ocho años. dosis de 200-400 J / Kg. de peso. En adultos TRATAMIENTO ELÉCTRICO • Consiste en el empleo de impulsos eléctricos las Arritmias corriente, cuyo objetivo es generar que al actuar sobre el corazón pueden revertir graves o críticas que ponen en peligro la vida del Paciente • Se conocen dos modalidades de terapia eléctrica que son: • Desfibrilación, esto es la terminación de la fibrilacibn ventricular mediante un estimulo eléctrico de alta energía y asincrono. Cuando la desfibrilación es exitosa el corazón toma su marcapaso normal (nodo SA) para terminar con los marcapasos ectópicos que están causando FV (2A4), y Cardioversión la terminación de una taquiaríitmia por medio de un estimulo sincronizado con los complejos QRS. • Esta energía, moderada en su cantidad, restaurará el ritmo sinusal (5,6,7)_ Esta revisión tiene como objetivo llamar la atención sobre estas medidas terapéuticas para que las áreas de emergencia de hospitales públicos y privados se preocupen por que su personal aprenda a reconocer y tratar la FV. 3 • La importancia de la desfibrilación es tal que publicaciones serias recomiendan que el orden establecido por AHA podría alterarse de tal forma que la desfibri-lación pueda realizarse al principio de las maniobras de RCP. • Fisiología de la Fibrilación Ventricular • Cuando el miocardio empieza a fibrilar, las células ventriculares no logran contraerse simultáneamente. El músculo sufre algunas contracciones toscas las cuales podrían bombear algunos milímetros de sangre á la circulación, sin embargo, los impulsos rápidamente empiezan a espaciarse y el gasto cardiaco disminuye; los ventrículos se dilatan, hay falla de bomba y acumulo de sangre, así, en 60-90 segundos el músculo se vuelve débil para contraerse. Tal como se observa en la caricatura de nuestra portada el hombre tembloroso representa el corazón fibrilante, la cachetada representa la descarga que finaliza el temblor de FV. • CONDUCCIÓN CARDIACA • El músculo cardíaco tiene células generar impulsos eléctricos que especializadas capaces de estimulan la actividad mecánica, cuyo origen es el Nodo Sinusal (SA) llamado marcapaso fisiológico. • Importancia de la Desfibrilación • La desfibrilación cardiaca es fundamental en soporte cardiaco vital avanzado. Su aplicación se ha diseminado practicándose aún en la calle, y la tendencia es ponerlo en manos de personal entrenado que enfrente el problema donde este se presenta. Conviene recordar que fibrilación ventricular es la arritmia inicial mas frecuente a un paro cardiaco súbito y que la inefectividad de la contracción condiciona fallo de bomba, hipoxemia y muerte. La Asociación Americana del Corazón exige en la terapia eléctrica tomar medidas de protección del personal. Su aplicación en nuestro país es escasa por razones 4 económicas, de formación y falta de monitorización cardiaca continua. La instrucción de Reanimación Cardiopulmonar del RCP básico y "El Apoyo Vital Cardiaco Avanzado" en la escuela de medicina y en la práctica privada es muy importante, por tal razón es necesario enseñar RCP. 2.- Importancia de la Desfibrilación Precoz Debe disponerse de una estrategia que posibilite su realización precoz porque: • La FV es la responsable del 85% de las PCR de origen cardíaco. • La FV sin tratamiento degenera en pocos minutos en asistolia,la cual conlleva peor pronóstico. • La desfibrilación precoz aumenta las probabilidades de éxito tras una parada por fibrilación ventricular, es decir, cuanto antes desfibrilemos mejor pronóstico. • Las FV reanimadas con éxito, mediante una desfibrilación precoz, presentan una baja tasa de secuelas neurológicas. • Uno de los factores mas importantes que tiene relación directa con el éxito de la desfibrilación es el tiempo. 5 Principios Básicos Es necesario conocer algunos términos de electricidad básica para entender la desfibrilación. Una descarga eléctrica que pasa a través de los electrodos al corazón en un periodo de tiempo se llama corriente, la cuál se mide en amperios. La presión que impulsa este flujo de electrones es llamado potencial eléctrico y es medido en voltios. La resistencia que se opone a este flujo de electrones se llama impedancia, se mide en Ohms. En resumen, los electrones pasan con cierta presión en un periodo de tiempo, usualmente milisegundos, a través de una materia que tiene resistencia. Estas relaciones se definen por las siguientes fórmulas: 1. Potencia (watts) X tiempo (segundos) = Energía (Joules). 2. PofenciaZ(voltios) X corriente (Amperios) = Energía (Joules) En el desfibrilador el médico controlador selecciona la descarga (joules) y esta es la corriente (amperios) que desfibrila. Con una cantidad constante de energía guardada en el capacitor, la corriente enviada dependerá de la impedancia (resistencia) presente entre el desfibrilador y los electrodos. La resistencia (impedancia) bloquea o reduce el flujo de electrones de forma marcada. Potencial (v 3.- DESFIBRILADOR: El desfibrilador externo semiautomático (DESA) o desfibrilador externo automatizado (DEA) es un aparato electrónico portátil (producto sanitario) que diagnostica y trata la parada cardiorrespiratoria cuando es debida a la fibrilación ventricular (en que el corazón tiene actividad eléctrica pero sin efectividad mecánica) o a una taquicardia ventricular sin pulso (en que hay actividad eléctrica y en este caso el bombeo sanguíneo es ineficaz), restableciendo un ritmo cardíaco efectivo eléctrica y mecánicamente. La desfibrilación consiste en emitir un impulso de corriente continua al corazón, despolarizando simultáneamente todas las células miocárdicas, pudiendo retomar su ritmo eléctrico normal u otro eficaz. La fibrilación ventricular es la causa más frecuente de muerte súbita. El DESA es muy eficaz para la mayor parte de los llamados paros cardíacos, que en su mayor parte son debidos a que el corazón fibrila y su ritmo no es el adecuado, estos equipos básicamente devuelven el ritmo adecuado al corazón, pero es totalmente ineficaz en la parada cardíaca 6 con asistolia pues el corazón, en este caso, además de no bombear la sangre, no tiene actividad eléctrica; y en la actividad eléctrica sin pulso (AESP), antes denominada disociación electromecánica, donde hay actividad eléctrica, que puede ser incluso normal, pero sin eficacia mecánica. En estos dos últimos casos únicamente se debe realizar compresión torácica mientras se establecen otras medidas avanzadas. SECUENCIA DE USO: Asegurarse de que el reanimador, la víctima y cualquier testigo están seguros. Seguir la secuencia del SVB de un adulto: Si la víctima no responde y no respira con normalidad, enviar a alguien a buscar ayuda y, si encuentra, buscar y traer un DEA. Poner en funcionamiento el DEA, retirar la ropa del pecho del paciente y aplicar los parches en el pecho. Si hay más de un reanimador, las maniobras de RCP tienen que hacerse mientras se colocan los parches. Seguir las instrucciones del DEA inmediatamente. Asegurarse de que nadie se acerca o toca a la víctima mientras el DEA lleva a cabo el análisis del ritmo. Si la descarga está indicada: asegurarse de que nadie toca a la víctima. Pulsar el botón de descarga. Reiniciar inmediatamente RCP 30:2. Si la descarga no está indicada: reiniciar la RCP inmediatamente, realizando 30 compresiones torácicas y 2 insuflaciones. Continuar como se indica en las instrucciones visuales/sonoras. Seguir las instrucciones del DEA hasta que: llegue algún otro reanimador que tome el relevo. La víctima se despierte: se mueva, abra los ojos y respire con normalidad. El reanimador esté cansado y haya otra persona que le pueda sustituir inmediatamente. Los desfibriladores son totalmente seguros de usar, si la descarga no está aconsejada, no descargará por mucho apretemos el botón de descarga. Los mantenimientos son anuales o siempre después de una intervención. Requerimientos de energía para la desfibrilación y la cardioversión en adultos Si la energía y la corriente son bajas, la descarga puede no terminar con la arritmia: si la corriente y la energía son muy altas puede haber daño morfológico y funcional. La recomendación para el primer nivel de energía en arritmias letales es de 200 J. El nivel apropiado de energía para la segunda descarga puede ser de 200 a 300 J. La impedancia transtorácica disminuye con las descargas repetidas. Por lo tanto, elevados flujos de corriente pueden ocurrir con descargas subsecuentes, siempre con el mismo nivel de energía. Estos 7 argumentos pesan a favor de repetir la segunda descarga con el mismo nivel que la primera si la primer descarga fallo en revertir la FV. De otra forma sólo pequeñas reducciones en la impedancia transtorácica ocurren en humanos luego de descargas repetidas. Un mayor y predecible incremento en la corriente puede ocurrir si la energía de descarga es aumentada, y favorece dando el nivel de energía de la segunda mayor a la primer descarga. Para reconciliar estas posiciones, los rangos de energía de 200 a 300 son aceptables para la segunda descarga. Si las primeras dos descargas fallan en la desfibrilación, una tercer descarga de 360 J debe ser administrada inmediatamente. Si la FV es inicialmente terminada por el choque pero recurre durante la secuencia del paro, las descargas deben ser reiniciadas al nivel de energía previo con el que se desfibriló. Las descargas de energía deben ser aumentadas sólo si la descarga falla en terminar la FV. El encargado de realizar la desfibrilación debe avisar al resto del grupo, en voz alta antes de cada choque: "voy a disparar en tres. Uno estoy libre". El operador se asegura que no está en contacto con el paciente, "dos, están libres" observando al personal que efectúa ventilación y masaje que no tenga contacto con el paciente. "tres están todos libres", efectúa un recorrido visual asegurándose que nadie toque a la víctima o algún elemento en contacto con ella y efectúa el disparo. Si las tres descargas rápidas fallan en la desfibrilación, debe continuarse con RCP, acompañado de un vía EV, la administración de epinefrina, la ventilación establecida o continuada y las descargas repetidas. Interponer RCP entre las descargas primera segunda y tercera provee menos beneficio que las descargas rápidas. Desfibrilación pediátrica Una masa crítica ventricular es necesaria para mantener una FV. La FV no es muy común en niños y es rara en lactantes. El paro cardíaco del grupo pediátrico es más bien secundario al paro respiratorio. Cuando un niño o lactante es encontrado sin pulso, la primera parte de la terapia debe ser efectuada adecuando la ventilación y la oxigenación y dando compresiones torácicas externas. La bradicardia es secundaria al paro respiratorio y responde más fácilmente con estas maniobras. Si la FV está presente, una dosis de energía relacionada con el peso de 2 J/kg es recomendada. Si la desfibrilación no es exitosa la dosis de energía debe ser doblada y las descargas repetidas. Aunque el hueso es un pobre conductor, la colocación de las paletas/parches debe hacerse lejos de las estructuras óseas mayores como la columna y las clavículas. Debe haber menos de 2,5 a 5 cms de distancia entre las paletas o parches. 8 Es posible desfibrilar recién nacidos utilizando la técnica anteroposterior para la colocación de los parches/paletas oltios) / impedancia (Ohms) = corriente (amperios) W7.i8,i9.2o)i Impedancia Torácica: Es la resistencia que opone el tórax al paso de la comente al corazón, que en el adulto es de 15-150 Ohms, promedio 70-80 Ohms. Los elementos de esta resistencia son la pared torácica y algunas condiciones clínicas que aumentan el diámetro anteroposterior como un derrame pleural, deformidades congénitas o adquiridas del tórax (14' 19). Tamaño de los electrodos El tamaño de los electrodos, influye en el manejo de la impedancia. Un tamaño demasiado grande puede llevar a un contacto inadecuado con el tórax y una gran porción de la corriente atraviesa vías extracardíacas y evita el corazón. Para adultos el rango del tamaño de las paletas es de 8.5 a 12 cm de diámetro, y son los más efectivos. Los niños y lactantes requieren electrodos más pequeños. Sin embargo la elevada impedancia en los niños se encuentra cuando se utiliza paletas demasiado pequeñas. Posición de los electrodos La colocación de los electrodos para la desfibrilación y la cardioversión es importante. Los electrodos deben ser colocados en una posición que maximice el flujo de corriente por el miocardio. La colocación recomendada es anterior (ápex esternal). El electrodo anterior debe ser colocado a la derecha de la porción superior del esternón debajo de la VIII-4 Desfibrilación clavícula y el electrodo de la punta a la izquierda de la línea del pezón con el centro de la paleta en la línea axilar media. Una alternativa aceptable es colocar una paleta sobre el precordio anterior izquierdo y otra posterior, detrás del corazón, en localización infraescapular izquierda. Si se utilizan las paletas manuales estas deben ser aplicadas de manera firme a la pared torácica. De otra forma, el flujo de corriente puede saltear al corazón o efectuar un arco en el aire entre los electrodos causando riesgo en los espectadores o al operador. Las paletas autoadhesivas para el monitor/desfibrilador son tan efectivas como las paletas 9 metálicas, probablemente mas seguras y mas convenientes y pueden ser usadas en cualquier de las localizaciones comentadas. Factores que Modifican el Éxito de la Desfibrilación Los factores pueden ser relacionados al paciente o bien, operativos. 1. Factores Relacionados al Paciente: • Duración de la FV antes de RCP y descarga. • Estado funcional del miocardio Equilibrio ácidobase • Drogas antiarntmicas (Digital, Adrenalina) 2. Factores Operativos: Tiempo (véase gráfico 2) • Posición (anterolateral izquierda y antero posterior. • Nivel de energía ade cuado (200;300 y 360 joules) 4- DESFIBRILACIÓN Y CARDIOVERSIÓN ELÉCTRICA La desfibrilación y la cardioversión eléctrica (chokus electron) son dos tipos de terapia que mediante la aplicación de un choque eléctrico de corriente continua consigue revertir distintos trastornos del ritmo cardíaco. Su alta eficacia, facilidad de aplicación y seguridad han contribuido a su gran difusión, estando disponibles en casi todos los ámbitos de la asistencia sanitaria, e incluso los automáticos en lugares públicos, sin personal sanitario. La desfibrilación se utiliza en los casos de parada cardiorrespiratoria, con el paciente inconsciente, que presenta fibrilación ventricular o taquicardia ventricular sin pulso. Son mortales sin tratamiento. La cardioversión eléctrica. se emplea para revertir todo tipo de arritmias reentrantes, salvo la fibrilación ventricular. El choque eléctrico es sincronizado con la actividad eléctrica del corazón. Puede ser administrado de forma electiva o urgente, si la situación compromete la vida del paciente.. Desfibrilación pediátrica Una masa crítica ventricular es necesaria para mantener una FV. La FV no es muy común en niños y es rara en lactantes. El paro cardíaco del grupo pediátrico es más bien secundario al paro respiratorio. Cuando un niño o lactante es encontrado sin pulso, la primera parte de la terapia debe ser efectuada adecuando la ventilación y la oxigenación y dando compresiones torácicas externas. La bradicardia es secundaria al paro respiratorio y 10 responde más fácilmente con estas maniobras. Si la FV está presente, una dosis de energía relacionada con el peso de 2 J/kg es recomendada. Si la desfibrilación no es exitosa la dosis de energía debe ser doblada y las descargas repetidas. Aunque el hueso es un pobre conductor, la colocación de las paletas/parches debe hacerse lejos de las estructuras óseas mayores como la columna y las clavículas. Debe haber menos de 2,5 a 5 cms de distancia entre las paletas o parches. Es posible desfibrilar recién nacidos utilizando la técnica anteroposterior para la colocación de los parches/paletas. Procedimientos de desfibrilación Una vez que la decisión sea desfibrilar, deben seguirse los siguientes pasos: a. Ponga al paciente en un medio ambiente seguro, asegúrese de que no haya charcos de agua o superficies de metal debajo de la víctima o de alguno de los rescatadores. b. Aplique materiales conductivos apropiados para las paletas, electrodos o parches de monitoreo y desfibrilación. c. Prenda el desfibrilador. d. Seleccione el nivel de energía en 200 J esta es recomendada para la descarga inicial en la FV. e. Cargue el capacitor. f. Asegure la localización apropiada de los electrodos en el tórax: la posición para esternal alta derecha y el ápex es estándar. Si se utiliza paletas manuales, aplique con presión firme sobre ellas. No incline las paletas pues estas pueden deslizarse. Asegúrese que no haya material conductor entre las paletas, o la corriente seguirá esta vía de menor resistencia a través de la pared costal "salteando" al corazón. Remover cualquier medicación con parches transdérmicos. g. Asegúrese que ninguna persona esté en contacto directa como indirectamente. Si se está ventilando vía bolsa máscara o tiene un tubo endotraqueal puesto, el rescatador momentáneamente debe desconectar la bolsa del tubo endotraqueal si el tubo está bien asegurado. h. Disparar la descarga eléctrica por la compresión de ambos botones simultáneamente. 11 5- TIPOS DE DESFIBRILADORES 5.1 EXTERNOS POR DESCARGA MONOFASICA: Cuenta con una corriente que se efectúa en una sola dirección, lo que supone una alta dosis de descarga en tres choques de 200, 300 y 360 julios. 12 BIFASICA: Se trata de desfibriladores más avanzados, lo que hace que necesiten hasta un 40 % menos de energía y en consecuencia producen un daño miocárdico menor. Es una corriente doble, pues cambia de polaridad durante el choque, con una administración de tres choques de 150. Son desfibriladores más eficaces y además tienen un menor gasto de energía que aquellos que utilizan onda monofásica. POR TIPO DE USUARIO En función de si el usuario es especialista sanitario o de emergencia o si se trata de personas ajenas a este ámbito, existen tres modelos de desfibriladores. Los manuales son los utilizados por personal médico autorizado y su imagen es la más popularizada gracias a la ficción. Los automáticos o semiautomáticos tienen un uso no sanitario y son habituales en espacios públicos. MANUAL Debe ser usado por personal cualificado debido a sus funciones complejas, solo está autorizado su uso en Europa a personal sanitario entrenado. 13 AUTOMATICO Estos tipos de desfibriladores aplican la descarga sin aviso previo, lo que resulta muy peligroso para la persona que asiste a la víctima, por ello están en desuso. Sin embargo, su terminología DEA se sigue utilizando, pues eran los únicos desfibriladores externos utilizados antiguamente. SEMIAUTOMATICO Se trata de tipos de desfibriladores de uso público que advierten en el momento de la descarga e indican que hay que separarse del paciente y pulsar el botón que activará la desfibrilación. Se trata de dispositivos que requieren poca capacitación por parte del usuario, ya que el aparato va indicando los pasos a seguir, y en algunos desfibriladores de este tipo tenemos también la ayuda de un especialista en emergencias a través de un dispositivo adaptado en el propio equipo. Actualmente podemos encontrar estos tipos de desfibriladores en empresas, aeropuertos, colegios, museos o lugares de gran aforo. Su nomenclatura es DESA, aunque muchas veces se utiliza la antigua de DEA. La solución más avanzada en cardioprotección es el Desfibrilador Operacional Conectado (DOC), patentado por B+Safe, cuyo módulo de comunicación incorporado facilita y reduce los tiempos de actuación ante una parada cardíaca. Estos tipos de desfibriladores cuentan con geolocalización, a través de la cual se envían las coordenadas del lugar de accionado a los servicios de emergencias para que acudan lo antes posible; y tele-asistencia, gracias a la cual un especialista de Allianz Assistance indica al usuario el procedimiento que debe seguir y lo tranquiliza. Por tanto, es un desfibrilador inteligente y preparado para que cualquier persona pueda salvar una vida con él. 14 Los desfibriladores de uso público son ya obligatorios en algunas Comunidades Autónomas, mientras que otras CCAA están preparando normativas que hagan obligatoria su incorporación a espacios en los que se reúnan altas cantidades de personas. A su vez, muchos espacios que por ley no estarían obligados a disponer de uno de estos dispositivos ya se van sumando a la cardioprotección y muestran un compromiso creciente hacia el corazón de miles de personas. 5.2 INTERNOS: Desfibrilador interno o DAI (desfibrilador automático implantable), también conocido como DCI (Cardiodesfibrilador o desfibrilador cardioversor implantable), es aquel que se implanta en la persona de la misma forma que un marcapasos. Este dispositivo de pequeñas dimensiones puede detectar y tratar arritmias graves del corazón (aquellas culpables de causar la muerte súbita) mediante una descarga eléctrica de forma que se restablezca el ritmo normal del corazón. Además de poder evitar la muerte súbita, también actúa en caso de bradicardia, si el corazón late muy despacio y no llega a las 60 pulsaciones por minuto; de taquicardia, cuando late demasiado rápido y rebasa las 100 15 palpitaciones cada 60 segundos; y, en caso de los latidos descontrolados, producirá un tipo de descarga diferente para volver a un ritmo normalizado. Existen varios tipos de DAI: DAI monocameral: actúa sólo en una cámara cardíaca con un generador de impulsos y un electrodo en el ventrículo derecho. DAI bicameral: actúa en dos cámaras del corazón con un generador de impulsos y dos electrodos, uno el ventrículo derecho y otro en la aurícula derecha. DAI tricametal: actúa en tres cámaras para tratar las arritmias ventriculares y la insuficiencia cardíaca 6.- INDICACIONES El uso del desfibrilador externo semiautomático (DEA) DDU-2000 Series está indicado para víctimas que hayan sufrido un paro cardíaco repentino (del inglés Sudden Cardiac Arrest, SCA) cuando estén: o Inconscientes y sin mostrar respuesta a los estímulos 16 o Sin respiración o Taquicardia ventricular o Taquicardia ventricular sin pulso o Taquicardia ventricular sostenida con pulso, si el paciente está inconsciente o o La FV fina la cual asemeja a la asistolia en el monitor Para pacientes menores de 8 años de edad o de menos de 25 kg (55 libras) de peso, utilice los electrodos para bebés/niños. No retrase el tratamiento para determinar con exactitud la edad o el peso del paciente. 7.-CONTRAINDICACIONES No utilice el dispositivo DEA cuando el paciente muestre alguno de los síntomas siguientes: o Esté consciente y responda a los estímulos o Respire o Tenga pulso detectable o Hipotermia 17 o Oposición del paciente a ser desfibrilado, o que exista un documento legal que lo impida. o Cuando exista una condición que indique un potencial de los rescatadores. • Taquicardia ventricular • Taquicardia ventricular sin pulso • Taquicardia ventricular sostenida con pulso, si el paciente está inconsciente o • La FV fina la cual asemeja a la asistolia en el monitor 8.- PRECAUCIONES Pulso /Paletas La desfibrilación no debe realizarse sobre cualquier persona que tenga un pulso o es de alerta. Esto podría resultar en un trastorno del ritmo cardíaco fatal o paro cardíaco. Paletas de desfibrilación no deben colocarse directamente sobre el pecho de la víctima o sobre un marcapasos interno. La colocación adecuada debe estar en los lados, derecho inferior izquierda y superior del paciente o los lados, izquierdo inferior derecha y superior del pecho. Agua Como la humedad puede hacer que ciertas partes del pecho menos elástica y la desfibrilación no es tan eficaz, el tórax del paciente debe estar completamente seco. Si en una zona de la piscina o en el exterior en caso de lluvia, el paciente debe ser llevado a un refugio seguro y el pecho se seca antes de proceder a la desfibrilación. El alcohol no debe ser utilizado para secar el pecho debido a su alta inflamabilidad. Visual Comprobar El pecho del paciente debe estar libre de los parches de nitroglicerina o cualquier otro parche médico o material que pueden causar explosión cuando entra en contacto con el desfibrilador. La víctima no debe estar acostado sobre una superficie conductora, como gradas de metal o 18 chapa que pueden transmitir una descarga a los individuos en las proximidades. Desfibrilación nunca debe tenido lugar si cerca de los suministros inflamables como gasolina u oxígeno libre. Tocar al paciente Nadie debe tocar al paciente durante la desfibrilación ya que esto podría dar lugar a en una persona que recibe una descarga eléctrica. Además, entrar en contacto con el individuo, mientras que el desfibrilador realiza su análisis dará lugar a lecturas inexactas y le indica a la máquina. Teléfonos Celulares /Radios Portátiles Toda célula teléfonos y radios portátiles deben mantenerse por lo menos seis pies de la paciente y el desfibrilador. Estos dispositivos también pueden influir en el análisis de la máquina, ocasionando resultados inexactos y avisos. Se debe realizar en forma rápida para aumentar posibilidades de supervivencia. Si es posible obtenga una gráfica en papel del ritmo cardiaco anterior a la desfibrilación. La colocación de los electrodos o palas a una distancia de+- 5cm fuera del generador de marcapasos. Verificar que no existan rastros de gel en las paletas. Realizar la descarga cuando el desfibrilador indique que la carga está completa. 19 9. COMPLICACIONES. Quemaduras Dolor por contracción de músculo esquelético. Daño permanente al marcapaso implantado (cuando existiese). 10. Contraindicaciones: 1. Hipotermia 2. Oposición del paciente a ser desfibrilado, o que exista un documento legal que lo impida. 3. Cuando exista una condición que indique un potencial de los rescatadores 20 11.- CONCLUSIONES 1. El uso del desfibrilador no es frecuente en nues tro medio por falta de conocimiento o bien por carencia del mismo. 2. Es pertinente que en el estudio de pre y postgrado en nuestro país se incluya como parte del plan académico el estudio del soporte básico y soporte avanzado cardiaco. 3. La desfibrilación junto con el RCP aplicados en un tiempo óptimo aseguran las posibilidades de éxito en un 20% a un 30% de los pacientes que han sufrido paro cardiaco, sin riesgo de daño neurológico. 21 12.- RECOMENDACIONES 1. Impartir cursos de RCP y ACLS para estudio de pre y post grado en la carrera. 2. Que en cada centro asistencial haya una persona responsable del mantenimiento que incluye la descarga y carga del desfibrilador. 22 13.- ANEXOS: SITUACIONES ESPECIALES Desfibrilación de pacientes con cardio desfibriladores automáticos implantables (CDI) : Cuando se atienda a estos pacientes que experimentaron un paro cardiaco el rescatador debe tener en cuenta lo siguiente: 1- Si los CDI descargan mientras el rescatador está tocando a la víctima, puede recibir la descarga, pero esta no es peligrosa. 2- Los CDI están protegidos contra daño por desfibrilación transtorácica, sin embargo luego de una descarga necesitan una evaluación. 3- Si FV o TV se presentan a pesar el CDI, una descarga externa debe ser efectuada inmediatamente ya que puede ser posible que el CDI falle en su intento desfibrilatorio. Luego de una serie inicial de descargas, puede quedar operativo sólo si luego de un periodo de ritmo no fibrilatorio se resetea la unidad. 4- Las unidades CDI pueden usar electrodos que cubren una porción de la superficie epicárdica, y esto puede reducir la corriente transcardíaca de las descargas transtorácicas. Así si las descargas transtorácicas arriba de 360 J desfibrilan a un paciente con CDI, la posición de los electrodos torácicos debe ser inmediatamente cambiada y repetir las descargas transtorácicas. 5- Las distintas posiciones de los electrodos pueden incrementar el flujo de corriente transtorácico y facilitar la desfibrilación. Desfibrilación de pacientes con hipotermia La hipotermia incrementa el tiempo de tolerancia del paro cardíaco y reduce el flujo sanguíneo durante la reanimación, probablemente debido a una reducción del metabolismo y a la inhibición del efecto deletéreo de la hipoxia como las reacciones de radicales libres, la excitotoxicidad y los cambios en la permeabilidad de membrana. 23 Desfibrilación de pacientes con hipotermia : La hipotermia incrementa el tiempo de tolerancia del paro cardíaco y reduce el flujo sanguíneo durante la reanimación, probablemente debido a una reducción del metabolismo y a la inhibición del efecto deletéreo de la hipoxia como las reacciones de radicales libres, la excitotoxicidad y los cambios en la permeabilidad de membrana. Desfibrilación a "ciegas" :La desfibrilación en ausencia de un ritmo ECG raramente es necesario por la posibilidad del monitoreo por las mismas paletas de los desfibriladores modernos. 24 BIBLIOGRAFIA 1. Misna, Shibber; Chandra, MD; Mary Franhazinskim, MSN; RN, Basic Life Support. 1994; 1- 100. 2. Cummins Ro. Ornato JP, Thies MH, Pepe PE. Im- proving Survival, From Sudden Cardiac Arrest: "The Chain of Survival" Concept Circulation. 1991; 83;1983-1847. 3. White RD, FDA Recommendations for Maintaining desfibrillator readiness; desfibrillator daily check list. J Emerg Med. 1992; 4:70-82. 4. White RD. Maintenace of Defibrillator a state of Readiness. Ann Emerg Med. 1993; 22:302- 306. 5. Cummins Ro, Eisenberg MS, Iitwin PE Et Al. Auto matic External Desfibrillators used by emergency medical Technicians a Controled Clinical Trial. JAMA. 1987;257: 1605-1610. 6. Kerber RE. Electrical Treatment of Cardiac Arrythmias: Defibrillation and Cardioversion. Ann Emerg Med. 1993; 22:296- 301. 25