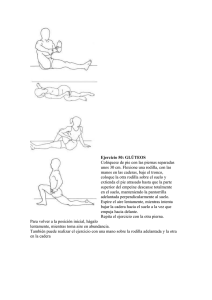
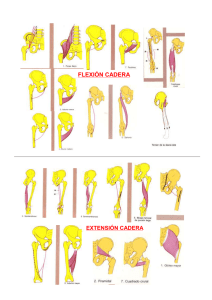
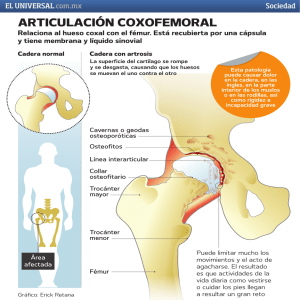
PROGRAMA DE FORTALECIMIENTO DE CUADRICEPS VS UN PROGRAMA DE FORTALECIMIENTO DE MUSCULATURA DE CADERA Y CUADRICEPS EN BASQUETBOLISTAS UDLA CON SINDROME DOLOR PATELO FEMORAL
Anuncio

UNIVERSIDAD DE LAS AMERICAS FACULTAD DE CIENCIAS DE LA SALUD ESCUELA DE KINESIOLOGÍA “PROGRAMA DE FORTALECIMIENTO DE CUADRICEPS V/S UN PROGRAMA DE FORTALECIMIENTO DE MUSCULATURA DE CADERA Y CUADRICEPS EN BASQUETBOLISTAS UDLA CON SINDROME DOLOR PATELO FEMORAL” JORGE ESQUIVEL ACEVEDO JESSICA LOAYZA CASANOVA CRISTOBAL RAMIREZ CUCURELLA 2015 UNIVERSIDAD DE LAS AMERICAS FACULTAD DE CIENCIAS DE LA SALUD ESCUELA DE KINESIOLOGÍA “PROGRAMA DE FORTALECIMIENTO DE CUADRICEPS V/S UN PROGRAMA DE FORTALECIMIENTO DE MUSCULATURA DE CADERA Y CUADRICEPS EN BASQUETBOLISTAS UDLA CON SINDROME DOLOR PATELO FEMORAL” Seminario de título presentado en conformidad a los requisitos para optar al grado de Licenciado en Kinesiología. Profesor Guía: Gustavo Torres. JORGE ESQUIVEL ACEVEDO JESSICA LOAYZA CASANOVA CRISTOBAL RAMIREZ CUCURELLA 2015 AGRADECIMIENTOS Agradecemos a nuestras familias, padres y hermanos que siempre nos brindaron su apoyo incondicional en este largo y difícil camino, quienes no solo fueron fuente interminable de motivación, si no también pilares fundamentales para llevar a cabo esta laboriosa y ardua tarea. Agradecer a quienes no están en este mundo, pero siguen fielmente en nuestros corazones y nos entregaron ese segundo aire, el temple, la tolerancia, para poder concluir de la mejor forma posible nuestro proyecto. Al kinesiólogo y profesor guía Gustavo Torres por brindarnos parte de su tiempo y guiarnos con consejos concisos para la realización de nuestra tesis. Al kinesiólogo Christian Dajbura por resolver nuestras inquietudes y dudas en los momentos que se necesitaban siempre con buena disposición y entrega. Agradecer a la selección de basquetbol masculina de la Universidad de las Américas por su gran disposición y entusiasmo al proyecto, por asistir a cada una de las sesiones de tratamiento y sobre todo su preocupación para el estudio. Por último, agradecer a todos quienes de alguna u otra forma aportaron al estudio y nos brindaron su tiempo, conocimiento y experiencia. 2 RESUMEN El síndrome patelofemoral es el trastorno musculo esquelético que se presenta con mayor frecuencia en las extremidades inferiores. La etiología no es única, por lo que diversos autores concluyen que es de origen multifactorial, es decir, cambios estructurales y/o biomecánicos que desencadenarían desequilibrios musculares afectando las distintas fuerzas que actúan sobre la patela. En la actualidad no existe un tratamiento estándar definido para pacientes que estén cursando con SDPF, por lo tanto diferentes autores han tratado de investigar distintos tipos de tratamientos y enfoques terapéuticos en determinados subgrupos de población, siendo estos principalmente mujeres. El presente trabajo descriptivo, retrospectivo de tipo serie de casos muestra determinar la efectividad de una pauta de ejercicios de fortalecimiento muscular de cuádriceps, complementado por ejercicios de fortalecimiento de musculatura de rotadores externos y abductores de cadera (grupo A), frente a una pauta de ejercicios de fortalecimiento de cuádriceps (grupo B), aplicado a 4 y 3 sujetos deportistas respectivamente con síndrome dolor patelofemoral pertenecientes a la selección masculina de basquetbol de la Universidad de las Américas. Materiales y Métodos: De una población de 21 deportistas de la selección de basquetbol de la Universidad de las Américas, se obtuvo una muestra de 15 deportistas con dolor en la rodilla, 7 fueron excluidos por presentar patologías asociadas o no estar dentro de los criterios de inclusión y 1 por mala evolución al tratamiento. Obteniendo un total de 7 sujetos entre 23 a 33 años de edad. Los 7 sujetos presentaban una evaluación completa que se realizó al inicio, durante y al término del tratamiento kinésico; conformado por 6 semanas de tratamiento, distribuidas en 3 a 4 veces por semana con una duración aproximada de 30 minutos. 3 Resultados: Ambos grupos investigados obtuvieron una disminución del dolor según la Escala Visual Análoga y aumento de la funcionalidad según escala LEFS, siendo el grupo A más significativo. Conclusión: A pesar de que no se puede garantizar la disminución completa del dolor o evitar su reaparición posterior, la integración del fortalecimiento de abductores y rotadores externos de cadera a un programa de fortalecimiento de cuádriceps en basquetbolistas con SDPF muestra una considerable mejoría en cuanto al dolor y funcionalidad del miembro inferior afectado. 4 SUMMARY Patellofemoral syndrome is a condition affecting muscles and bones that occurs more frequently in the lower limbs. Many authors agree in considering its etiology as a multifactorial one, meaning that structural and/or biomechanical changes may cause muscular imbalances affecting the different forces acting on the patella. There is currently no defined standard treatment for patients suffering from (Patellofemoral pain) syndrome PFPS, therefore many authors have tried to carry out researches involving different kinds of treatment and therapeutical approaches among determined population’s subgroups, being these primarily women. This paper aims to determine the efficacy of an exercise guideline to strengthen quadriceps muscle complemented by exercises to reinforce external rotators and hip’s abductors (group A) in comparison to a quadriceps-only exercise guideline (group B) applied to 4 and 3 athletes respectively, showing patellofemoral malfunctions belonging to the Universidad de las Americas’ male basketball team. Materials and Methods: Out of a population of 21 basketball team players of Universidad de las Americas, a sample of 15 athletes with pain knee was obtained, 7 were excluded as they presented associated pathologies or did not meet the inclusion criteria and 1 for the bad evolution of the treatment. A total of 7 individuals between 23 and 33 years old was obtained. All of them presented a complete evaluation that was carried out at the beginning, during and at the end of the kinesiology treatment; composed by 6 weeks of treatment, distributed in 3 to 4 times per week with a duration of roughly 30 minutes. Results: Both groups experienced a pain decrease according to the Analog Visual Scale and a functionality increase according to the LEFS Scale, being group A the most significant one. 5 Conclusions: Despite the impossibility to guarantee a complete pain reduction or the avoidance of a posterior onset, the implementation of a program to strengthen abductors and hip’s extern rotators or quadriceps for basketball players affected by PFPS shows a considerable improvement as far as pain and functionality of the affected lower limb regards. 6 ÍNDICE Nº pág.: AGRADECIMIENTOS…………………………………………………………2 RESUMEN………………………………………………………………………3 SUMMARY……………………………………………………………………..5 1. INTRODUCCIÓN................................................................................ .......11 2. ANTECEDENTES GENERALES..............................................................13 Identificación del estudio………………………………………..13 2.1. 2. 2. Planteamiento del problema…………………………………….13 3. 2.3. Justificación del problema………………………………...........15 2.4. Objetivos del Estudio................................................................17 2.4.1. Objetivos Generales...........................................................17 2.4.2. Objetivos Específicos........................................................17 2.5. Pregunta de Investigación.....................................................18 2.6. Alcances y Limitaciones……………………………………..18 2.6.1. Alcances……………………………………………………18 2.6.2. Limitaciones…………………………………………….....18 MARCO TEORICO………………………………………………………20 3.1. Anatomía y Biomecánica de Rodilla………………………….20 7 3.1.4. 3.1.1. Movimientos Articulares de Rodilla………………………22 3.1.2. End Fell en la Articulación de Rodilla…………………….24 3.1.3. Distribución de Cargas…………………….......................25 Fuerzas Musculares Involucradas en la Articulación de Rodilla………………………………………….………………………………..26 3.1.5. Función de la Rotula……………………………………….27 3.1.6. Relevancia del Angulo Q…………………………………..28 Anatomía y biomecánica de Cadera………..…………………..28 3.2. 3.2.1. 3.2.2. Estructuras Pasivas en la Articulación de Cadera………..30 Movimientos Articulares de Cadera……...………………..31 3.3. Influencia del SDPF en la Biomecánica Articular……………35 3.4. Desbalance Muscular en SDPF……………………………….43 3.5. Definición SDPF……………………………………………...45 3.6. Patogenia………………………………………………………45 3.7. Factores de Riesgo…………………………………………….47 3.8. Tratamiento……………………………………………………47 3.8.1. Pauta de Fortalecimiento para Grupo A………………49 3.8.1.1. Primera Semana……………………………….49 3.8.1.2. Segunda Semana…………………………….52 3.8.1.3. Tercera Semana……………………………..52 3.8.1.4 Cuarta Semana……………………………….53 8 3.8.1.5. Quinta Semana………………………………53 3.8.1.6. Sexta Semana………………………………..53 3.8.2. Pauta de Fortalecimiento para Grupo B………………53 3.8.2.1. Primera Semana……………………………..54 3.8.2.2. Segunda Semana…………………...............55 3.8.2.3. Tercera Semana……………………………..55 3.8.2.4 Cuarta Semana……………………………….55 3.8.2.5. Quinta Semana………………………………56 3.8.2.6. Sexta Semana………………………………..56 4. PROTOCOLO DE REHABILITACIÓN…………………………………..57 5. DESCRIPCIÓN METODOLÓGICA………………………………………59 5.1. Tipo de Investigación…………………………………...……….59 5.2. Universo, Población y Muestra…………………………............59 5.3. Criterios de Inclusión y Exclusión………………………………60 5.3.1. Criterios de Inclusión……………………………………….60 5.3.2. Criterios de Exclusión………………………………………60 5.4. Hipótesis…………………………………………………………61 5.5. Variables del Estudio…………………………………………….61 5.5.1. Variable Independiente……………………………………...61 5.5.2. Variable Dependiente……………………………………….61 9 5.6. 6. Materiales y Métodos……………………………………………62 5.6.1. Evaluación…………………………………………………..62 5.6.2. Procedimiento……………………………………………….62 5.6.3. Viabilidad del Estudio……………………………………….64 RESULTADOS Y ANALISIS DEL ESTUDIO……………………………66 6.1. Procedimiento estadístico……………………………….............66 6.2. Dolor EVA en ambos grupos…………………………………….72 6.3. Funcionalidad LEFS en ambos grupos…………………………..74 6.4. Dolor EVA grupo A……………………………………………...76 6.5. Funcionalidad LEFS grupo A…………………………………….77. 6.6. Dolor EVA grupo B………………………………………………79 6.7. Funcionalidad LEFS grupo B…………………………………….80 6.8. Comparación de resultados de grupo A con grupo B……………82 7. CONCLUSIONES…………………………………………………………..84 8. DISCUSION…………………………………………………………………85 9. REFERENCIAS……………………………………………………………..88 10. ANEXOS………………………………………………………………........95 10 1. Introducción. El síndrome de dolor femoropatelar (SDFP) se presenta como una de las más frecuentes patologías que genera la articulación de la rodilla, suponiendo por lo tanto, una de las más habituales consultas médicas tanto de los servicios de traumatología y ortopedia como de los de rehabilitación desde la década de los años 80. (1,2) El primer gran objetivo que se ha marcado con el SDFP ha sido fijar o establecer una definición consensuada que permita su interpretación como entidad patológica propia después de haber sido confundido y asociado hasta finales de la década de los años 70 con la condromalacia rotuliana. El SDFP también suele denominarse “dolor de la rodilla anterior” o “rodilla del corredor” por ser el diagnóstico más común en los corredores, se trata con éxito en más de 2/ 3 de los pacientes a través de un tratamiento conservador. (3,4) Los pacientes con SDPF describen el dolor local por “delante”, “por debajo” o “alrededor de la rodilla” con síntomas de comienzo gradual, aunque algunos casos pueden tener su origen en un traumatismo y ser bilaterales. El tratamiento quirúrgico y conservador trae beneficios a este tipo de pacientes, siendo el segundo el más utilizado debido a que un alto porcentaje de los pacientes presenta una disminución significativa ante el dolor. (1,3,4) Actualmente en el tratamiento conservador se hace un mayor énfasis en el trabajo muscular del cuádriceps, debido a que sus diversos músculos ejercen una acción directa en la articulación patelofemoral, por lo cual el desequilibrio muscular de este provocaría alteraciones en la cinemática de la rodilla. (1, 2, 4) Además de esto existe variada evidencia en que la alteración en la biomecánica de cadera es decir su cinemática, traería por consecuencia alteración en la biomecánica de rodilla y consecuentemente dolor Patelofemoral. (1,2,3) Por lo cual diversos autores han realizado diferentes estudios en pacientes con dolor patelofemoral, donde se incluyen el trabajo no solo del cuádriceps sino además el trabajo de la musculatura de cadera, esta última seria incluir los abductores de cadera y los rotadores externos, ya que para determinar su alteración algunos estudios, antes de realizar cualquier tratamiento han realizado una evaluación de la musculatura de cadera. Lo cual ha dado como resultado que los pacientes con dolor patelofemoral 11 presentan un aumento en la fuerza muscular de los aductores y rotadores internos de cadera y una disminución en la fuerza muscular de los abductores y rotadores externos de cadera. (1,2,3,4) Por lo cual se ha decidido realizar un estudio que contemple la comparación y efectividad de ambos tratamientos, es decir el tratamiento conservador clásico (fortalecimiento de cuádriceps) v/s el tratamiento aún en estudio (que contempla la utilización del tratamiento clásico sumado al fortalecimiento de la musculatura de cadera) en un sub grupo específico dentro de la población, disminuyendo el dolor y mejorando la funcionalidad del sujeto en cuestión. 12 2. Antecedentes Generales. 2.1. Identificación del estudio. Manifestar en un grupo de siete pacientes basquetbolistas de género masculino de la Universidad de las Américas con Síndrome doloroso patelofemoral, cambios significativos en la funcionalidad y disminución del dolor a través de un programa de tratamiento en el cual se adhiere el fortalecimiento de abductores y rotadores externos de cadera al tratamiento clásico en esta población. 2.2. Planteamiento del problema. El SDPF es un problema muy frecuente en patología del aparato locomotor. Se trata de una patología en la que se emplea una terminología sin una definición universalmente aceptada y en la que se usan de forma intercambiable gran número de términos como síndrome de dolor femoropatelar, disfunción fémororrotuliana, dolor anterior de rodilla, desalineación o mal alineación rotuliana, síndrome de hiperpresión rotuliana externa, condropatía o condromalacia de rótula, etc. (1,2) El síndrome dolor patelofemoral (SDFP) se ve a menudo en los individuos físicamente activos y puede dar cuenta de un 25-40% de todos los problemas de rodilla atendidos en una clínica de lesiones deportivas. (3,4) El SDPF es uno de los diagnósticos más frecuentes de dolor en la rodilla y se ha reportado que representan casi el 10% de todas las visitas a las clínicas de lesiones deportivas. (3) El tratamiento no quirúrgico clásico ha sido elegido como la forma inicial de la intervención, aunque no hay una opción clara para el tipo más eficaz de intervención, haciendo el tratamiento difícil. (3) 13 Según varios autores como Servi (2002), Potter & Sequeira (2002) y Malanga & Lee (2003), en la población general, el síndrome patelofemoral afecta más a las mujeres que a los hombres, en una proporción de 2:1. (5, 6,7) Sin embargo, Malanga & Lee (2003) afirman que entre los atletas, el número de hombres afectados es mayor, contradiciendo a los demás autores. (5, 6, 7) Para Potter & Sequeira (2002), el síndrome patelofemoral ocurre usualmente en atletas adolescentes y adultos jóvenes. (5, 6, 7) La mayoría de los investigadores están de acuerdo en que el SDPF es relacionado, en parte, a fallas mecánicas de las extremidades inferiores. (5,6) En particular, existe un creciente apoyo científico para la relación entre la mecánica de la cadera y la mecánica de la articulación patelofemoral. (5,6) En un estudio cadavérico temprano, Huberti y cols, informaron que el aumento del ángulo Q (que se asocia con un aumento de la aducción de la cadera) dio lugar a una mayor presión de contacto en la cara lateral de la rótula. (5,6,7) En un estudio más reciente de cadáver, demostraron que el aumento de la rotación interna femoral generaba una mayor presión de contacto lateral de la rótula. (5,6,7) Según la evidencia recopilada, la relación de los trastornos originados por la disfunción mecánica de cadera en el SDPF, es proporcional al aumento de dolor y perdida de la funcionalidad del miembro inferior en cuestión. (5, 6,7) Dicho esto, diversos autores invitan a seguir investigando sobre esta patología traumática frecuente en la población deportiva y proponer intervenciones eficaces en el manejo del síndrome. (5,6,7) Este estudio nos lleva a plantear un nuevo enfoque de tratamiento como complemento al protocolo clásico de fortalecimiento ya existentes, sumando un protocolo de fortalecimiento de rotadores externos y abductores de cadera, de esa forma poder conseguir resultados favorable en las actividades deportivas o recreacionales del paciente y no solo para solucionar un problema de salud recurrente dentro de las actividades deportivas. (5, 6,7) 14 2.3. Justificación del problema. Actualmente el protocolo clásico en el manejo Kinésico del SDPF consiste en diversos ejercicios de rehabilitación, encaminados a la potenciación o fortalecimiento de cuádriceps, con especial énfasis en el fortalecimiento del vasto interno del mismo y el estiramiento de los isquiotibiales. (1, 2, 8, 9, 10, 11) McConnell obtuvo resultados de buenos a excelentes con su conocido régimen de reentrenamiento del vasto interno del cuádriceps mediante actividades en carga. (12) Este ejercicio, combinado con vendaje funcional, movilización de la rótula y estiramientos, consiguió reducir el dolor y mejorar la activación del vasto interno del cuádriceps. (12) Hasta la fecha, 3 ECA han evaluado la influencia de fortalecimiento de los músculos de la cadera en los síntomas de la SDFP. (33) En los estudios realizados por Fukuda y Nakagawa el fortalecimiento del cuádriceps se comparó con un programa que consiste en el fortalecimiento tanto de la cadera y cuádriceps. (33) Los resultados demostraron que la combinación del fortalecimiento de la cadera y cuádriceps era mejor que el fortalecimiento del cuádriceps solo en la reducción de SDFP y mejorando el estado funcional. (33) Sin embargo los estudios ya realizados no se basan en la identificación de los diferentes subgrupos de personas con SDPF.(33) Estos subgrupos podrían basarse en diferentes características estructurales o biomecánicas dependiendo del sexo o actividad que realizan, por lo tanto esta investigación ayudara además a identificar la influencia de las variaciones individuales en un grupo determinado con respecto a los estudios ya realizados. Históricamente, el SDPF se ha relacionado con alteraciones de la musculatura del cuádriceps. (14) Innumerables estudios han citado déficit de la fuerza de cuádriceps, desequilibrios y errores en el tiempo de activación, como fuente de SDPF. Pero la investigación más reciente en relación con SDPF se ha centrado en el déficit de fuerza de la musculatura de la cadera proximal como factor contribuyente a este trastorno. (14) Varios autores han informado que los sujetos con SDPF demuestran 15 debilidades de los rotadores externos de la cadera y abductores de cadera. (14) Durante las actividades funcionales, en especial las actividades de una sola pierna, los músculos de la cadera impiden la aducción de la cadera y la rotación interna, que puede resultar en la extremidad inferior en una disfunción en la alineación articular lo cual puede conducir al desarrollo de SDPF. (14) Debido a la etiología multifactorial de SDPF, no existe consenso de una clara intervención conservadora o protocolo estándar sobre el tratamiento dirigido a pacientes deportistas con SDPF, sin embargo, este estudio propone realizar un tipo de tratamiento consistente en el fortalecimiento de cuádriceps y orientado con la evidencia propuesta al respecto de las alteraciones mecánicas de la cadera, añadir el fortalecimiento de los abductores y rotadores externos de cadera mediante 4 diferentes ejercicios con bandas elásticas de diferente tensión por un periodo de tiempo de 6 semanas comparando la eficacia antes, durante y después de la intervención, objetivando las variables dolor y funcionalidad en los deportistas UDLA con SDPF.(14) En Chile no existen registros de estudios que realicen una intervención de tratamiento de estas características en sujetos de un subgrupo específico de la población, por lo cual este estudio pretende proponer un tratamiento para hombres deportistas con SDPF. (14) 16 2.4. Objetivos del estudio. 2.4.1. Objetivo General. Determinar si existen cambios significativos en relación en la funcionalidad y disminución del dolor comparando un programa de fortalecimiento de cuádriceps más musculatura de cadera y un programa de fortalecimiento de solo cuádriceps, en hombres basquetbolistas de la Universidad de las Américas con SDPF 2.4.2. Objetivos específicos. El estudio pretende demostrar cuán efectivo es el protocolo de fortalecimiento de cuádriceps sumado al fortalecimiento de abductores y rotadores externos de cadera a la hora de decidir un plan de tratamiento para deportistas que estén cursando SDPF. Se intenta observar en qué medida nuestras variables independientes, según tratamiento aplicado, influyen o no sobre el desarrollo normal de las actividades deportivas y recreativas de los sujetos. La investigación intenta verificar empíricamente si se trata de un programa efectivo, aplicando un cuestionario de funcionalidad de miembro inferior y una escala visual análoga antes, durante y después frente a un protocolo de fortalecimiento muscular de cuádriceps, abductores y rotadores externos de cadera. De igual forma se va a comparar con un protocolo estándar de fortalecimiento de cuádriceps en deportistas de la Universidad de las Américas con SDPF. Así se pretende establecer con qué tipo de tratamiento sería más efectiva la disminución del dolor y el aumento en la funcionalidad del miembro inferior en los deportistas de la Universidad de las Américas con Síndrome doloroso patelofemoral. 17 2.5. Pregunta de Investigación. ¿Un programa de fortalecimiento de cuádriceps y fortalecimiento de musculatura de cadera generaría cambios significativos tanto en la disminución del dolor y mayor funcionalidad comparado con un programa de fortalecimiento de cuádriceps en hombres basquetbolistas de la Universidad de las Américas con SDPF? 2.6. Alcances y Limitaciones. 2.6.1. Alcances. En la presente investigación se desea realizar una descripción de los fenómenos y eventos que se producen tras la realización de dos tipos de tratamiento, basados en el fortalecimiento muscular, en basquetbolistas seleccionados de la Universidad de las Américas que estén cursando con SDPF. Se pretende estudiar y medir las variables propuestas en este estudio, funcionalidad y dolor, dentro del tiempo de tratamiento de manera conjunta en ambos tipos de tratamiento. Debido al perfil y características en común que presentan los sujetos en estudio, se pretende además correlacionar el tratamiento de fortalecimiento en sujetos que estén cursando con SDPF que pertenezcan a otra rama deportiva. 2.6.2. Limitaciones. Las futuras limitaciones de la investigación pueden ser protagonizadas por falta de compromiso de los pacientes, declinar la propuesta al tratamiento, abandono de tratamiento durante se esté efectuando dicho tratamiento, falta de motivación o apego al tratamiento propuesto. 18 Falta de tiempo de los pacientes y acontecimientos fuera de los alcances por parte de los investigadores. Además una obtención de tamaño de muestra baja, podría dar resultados no tan significativos, ya que el presente estudio se realizará sólo en deportistas de la selección de basquetbol de la Universidad de las Américas. 19 3. Marco Teórico. 3.1. Anatomía y biomecánica de rodilla. La rodilla es la articulación más compleja del cuerpo humano. (19) Une el fémur con la tibia y debido a las diferentes direcciones que poseen ambos huesos, dicha unión, forma un ángulo obtuso de entre 170° y 175°.(19) Desde un punto de vista funcional conjuga dos objetivos casi excluyentes entre sí, la gran estabilidad y resistencia al peso que debe soportar y la movilidad suficiente para ser trasladado.(19) Desde un punto de vista estructural, la rodilla está constituida por dos articulaciones reunidas por una cápsula común: la articulación femorotibial la cual está dividida, a su vez, en un compartimiento interno y otro externo y la articulación femororrotuliana, situada en la parte anterior del complejo articular. (19) Los cóndilos femorales, poseen una formación convexa en dirección anteroposterior y transversal, estos se encuentran recubiertos por un cartílago articular que se interrumpe bruscamente en los límites con la fosa intercondílea que los separa y en las regiones epicondíleas orientadas hacia los lados.(19) Las carillas glenoideas de la tibia son ligeramente cóncavas en dirección transversal, pero así como la glenoide interna también es cóncava en dirección anteroposterior, la glenoide externa es plana o, incluso, ligeramente convexa.(19) Estas características se acentúan con el revestimiento cartilaginoso, anteriormente descritos.(19) Por anterior, ambos cóndilos femorales se unen mediante otra carilla articular, llamada tróclea femoral, los cuales, en conjunto integran la articulación femororrotuliana.(19) La rótula se articula con el fémur por su cara posterior. Esta cara presenta una cresta sagital y dos vertientes que se oponen a sus correspondientes superficies trocleares del fémur. La vertiente externa es más extensa y la interna, está separada por una 20 cresta menos marcada, en comparación a la otra carilla, la cual es más pequeña. (Los cartílagos que recubren las superficies femorales y rotulianas son gruesos). (19) Los meniscos son fibrocartílagos interpuestos entre los cóndilos femorales y las glenoides tibiales, que dividen incompletamente cada compartimiento femorotibial, esto se debe a su forma arqueada en proyección vertical y triangular al corte, lo cual permite que se conviertan en elementos de congruencia entre las superficies femorales y las tibiales. (19) Los meniscos están unidos por su borde periférico a la cápsula articular y, por medio de ella, el menisco interno se fija al ligamento colateral interno. Por sus cuernos, ambos meniscos se insertan, mediante ligamentos, en las superficies óseas pre y retroespinal de la tibia. Por anterior, cada menisco está unido a la rótula mediante un ligamento meniscorrotuliano y, con gran frecuencia, ambos meniscos se unen entre sí a través del ligamento transverso. A pesar de todas estas uniones, los meniscos se deslizan sobre los platillos tíbiales con cierta holgura, acompañando a los cóndilos femorales en sus desplazamientos. La parte periférica de los meniscos, está recubierta de líquido sinovial, además, los cuernos poseen una mejor vascularización que el cuerpo. Esta misma distribución se observa con relación a la presencia de fibras nerviosas, encontrándose tanto receptores encapsulados como terminaciones nerviosas libres. Esto indica o deja de manifiesto que los meniscos tienen una importante función sensorial. (19) La cápsula articular es estructuralmente delgada, en relación al tendón del cuádriceps, en la zona distal, la cápsula presenta un gran “espacio” que se ajusta a la forma “circunferencial” de la rótula. (19) La inserción femoral de la cápsula pasa entre el borde periférico del cartílago articular y la superficie, áspera y rugosa, de los epicóndilos, y en la tibia se fija periféricamente al borde del cartílago de las carillas glenoideas. (19) 21 Los ligamentos cruzados, anterior (LCA) y posterior (LCP), ocupan gran parte de la fosa intercondílea, donde se cruzan en su trayecto de forma oblicua entre sus inserciones tíbiales y femorales.(19,20) El LCA asciende desde la superficie preespinosa hacia posterior y lateral, hasta la cara axial del cóndilo externo, mientras que el LCP lo hace desde la superficie retro-espinosa, hacia anterior y medial, hasta la cara axial del cóndilo interno.(19,36) Ambos se encuentran en el centro de la articulación, rodeados por anterior y por lateral, por un pliegue de la membrana sinovial que se invagina desde la pared posterior de la cápsula. (19,36) La rótula está fija a la cápsula articular por su forma estructural y, tanto el tendón del cuádriceps como el ligamento rotuliano, fijan por proximal y distal, lo cual es considerado como las dos partes de un sistema ligamentoso en cuyo seno se ha desarrollado la rótula como un hueso sesamoideo. (19,36) La membrana sinovial recubre la cara profunda de la cápsula, la zona vecina de los meniscos y los elementos que se encuentran incluidos dentro de la articulación. (14,17) Desde un punto de vista mecánico, existen masas adiposas ubicadas por posterior y anterior que rodea la zona infrarrotuliana como la grasa de Hoffa, estas masas adiposas se comportan como estructuras de relleno que se adaptan al aumento o disminución de los espacios que se crean, en las distintas posiciones articulares, su estructura es absorbidas hacia el interior de la articulación durante la extensión y expulsadas durante la flexión. (14, 17,19) 3.1.1. Movimientos articulares de rodilla. La articulación de la rodilla puede realizar movimientos en dos planos, los cuales son denominados como flexo-extensión los cuales se desarrollan en el plano sagital y los movimientos de rotación tienen lugar en el plano frontal.(14,17,19) Éstos son los movimientos principales, pero debido a la plasticidad articular y sólo de forma 22 pasiva, la rodilla puede permitir movimientos de muy escasa amplitud en el plano frontal.(14,17,19) Los movimientos más aparentes de la rodilla son los de flexoextensión y durante, los mismos los cóndilos femorales ruedan y se deslizan a la vez sobre las glenoides tibiales, de tal manera, el eje en torno al cual se realizan, se encuentran dispuestos transversalmente entre ambos epicóndilos, variando constantemente de posición y de dirección.(14,17,19) Durante la flexión los cóndilos femorales tienden a desplazarse hacia posterior, pero esto lo realiza de forma más notoria el cóndilo externo, provocando que el eje mecánico rote lateralmente (en el sentido de las agujas del reloj en la rodilla derecha). (17,19) Durante la extensión sucede lo contrario; los cóndilos ruedan hacia anterior y rueda de forma más notoria el cóndilo externo que el interno, por lo que el eje bicondíleo se (17,19) desplaza hacia anterior y rota medialmente. Éste es el motivo por el que actualmente existe la tendencia a hablar de centros instantáneos de rotación. (17,19) Partiendo de la posición anatómica de la rodilla en extensión, la amplitud de la flexión es de unos 120º, que aumenta hasta 140º con la cadera flexionada y llega a 160º forzando pasivamente el movimiento.(17,19) Durante los primeros grados de flexión o los últimos de extensión se añade un movimiento alrededor de un eje vertical, llamado rotación asociada, cuyo valor es de 10-15º. (17,19) Se trata de una rotación externa del fémur al principio de la flexión o una rotación interna al final de la extensión. (17,19) Esta rotación interna del fémur ayuda a bloquear la rodilla en extensión, de modo que el miembro inferior se transforma en una columna rígida que sostiene el peso del cuerpo.(19) Esto sucede, por ejemplo, al ponernos de pie desde una posición sedente.(19) Si, por el contrario, es la tibia la que se mueve bajo el fémur, se asocia a una rotación interna iniciada al principio de la flexión, o de una rotación externa, al final de la extensión.(17) Así 23 ocurre durante la marcha, cuando el miembro oscilante contacta con el suelo, además de rigidez del miembro, por lo que se consigue una base de sustentación más amplia.(19,20) La amplitud de la rotación interna es de unos 30º (30- 35º de forma pasiva) mientras que la rotación externa alcanza los 40º (45-50º pasivamente).(17) En la bipedestación la rótula no se encuentra encajada en la tróclea femoral, incluso puede no estar en contacto con ella.(19,22) Este contacto se inicia entre los 0 y los 20º de flexión y se centra a medida que ésta progresa.(19,22) Durante este movimiento, las superficies femorales y rotulianas que entran en contacto, van cambiando, de tal manera que, en el fémur, los segmentos son cada vez más distales de la tróclea, incluso, hasta la parte anterior de la escotadura intercondílea, los que se enfrentan a segmentos cada vez más proximales de las carillas rotulianas.(22) Además, a medida que aumenta la flexión, también aumenta el área de contacto entre ambos huesos, siendo máxima alrededor de los 90º y disminuye de ahí en adelante debido a que la rótula, al enfrentarse a la parte anterior de la escotadura intercondílea, esta actúa como un puente que sólo permite apoyo por las zonas laterales y zonas “vecinas” de los cóndilos femorales.(19,22) Es en esta posición cuando entran en contacto las carillas semilunares descritas y presentes en ambos huesos. (19,22) 3.1.2. End Feel en la articulación de rodilla. Los movimientos de la articulación de la rodilla están controlados por una serie de factores limitantes de distinta naturaleza. (20,36) La flexión está limitada, por un lado, por la distensión del cuádriceps; y por otro lado, por el contacto y mutua compresión de las partes blandas situadas en la región posterior del muslo y de la pierna; por otro lado tenemos la captación de las partes posteriores de los meniscos entre los cóndilos femorales y los platillos tibiales.(36) La disposición espacial de las fibras que integran los ligamentos cruzados hace que el LCP se halle en tensión tanto en máxima flexión como en posiciones intermedias. (36) 24 El movimiento de extensión está limitado por la distensión de los músculos flexores, la captación de las partes anteriores de los meniscos entre los cóndilos femorales y los platillos tibiales, la tensión progresiva a la que se ven sometidas las estructuras fibrosas de la pared posterior de la cápsula y la tracción ejercida sobre los ligamentos colaterales, ya que se encuentran por detrás del eje de flexo-extensión.(36) Ambos ligamentos cruzados tienen un papel importante en el desarrollo de los movimientos de flexo-extensión, puesto que el LCA es el responsable del deslizamiento hacia anterior de los cóndilos, limitando su traslación posterior a causa del rodamiento, mientras que el LCP es el responsable del deslizamiento de aquéllos hacia posterior y limita su traslación anterior.(36) La rotación de la rodilla no puede realizarse con la articulación extendida.(36) Ello se debe a la tensión a la que están sometidos tanto los ligamentos cruzados como los ligamentos colaterales.(36) Sólo cuando la rodilla se flexiona la distensión de las estructuras citadas permite realizar los movimientos de rotación.(36) Los principales factores limitantes de la rotación externa son los ligamentos colaterales.(36) Éstos se tensan simultáneamente, pero en sentido contrario, ya que, debido a la distinta oblicuidad de sus fascículos (hacia inferior y anterior para el colateral interno y hacia inferior y posterior para el colateral externo), al rotar externamente la tibia bajo el fémur, la inserción tibial del colateral interno se desplaza aún más hacia anterior, mientras que la inserción del colateral externo, se desplaza aún más hacia posterior, lo cual produce que ambos ligamentos se tensen.(19,36) También se opone a la rotación externa, ante la distensión de los músculos rotadores internos (semitendinoso y semimembranoso), pero sobre todo el músculo poplíteo, debido a la disposición más transversal de sus fibras.(19) La rotación interna está limitada fundamentalmente por los ligamentos cruzados, debido a su grado de tensión. (19) 3.1.3. Distribución de cargas. La articulación de la rodilla trabaja en compresión, siendo estas fuerzas las que actúan principalmente sobre la parte proximal del fémur concentradas, enfáticamente 25 en su diáfisis, pero al llegar a la epífisis distal se difunden en el tejido óseo esponjoso de los cóndilos femorales, ofreciendo una amplia superficie de transmisión a través de los meniscos y hacia la superficie receptora de las glenoides tibiales. (18,19) Entre cada cóndilo femoral y el platillo tibial se interponen tres cartílagos: los cartílagos articulares del fémur y de la tibia (cartílago hialino) y el menisco (fibrocartílago); estructuras que desempeñan un papel importantísimo no sólo en la transmisión, sino en la amortiguación de parte de las fuerzas que actúan sobre ellos.(18,19) La adaptación de los meniscos a la forma de los cartílagos articulares aumenta considerablemente el área de contacto en la zona de transmisión, con lo que disminuye la magnitud de la compresión por unidad de superficie que actúa sobre el cartílago articular.(18) El menisco lateral cubre, aproximadamente, el 80% del platillo tibial y el medial, alrededor del 60% de su platillo, lo que representa que, en una rodilla en carga, el 70 y el 50% de las fuerzas de los lados respectivos se transmiten a través de sus correspondientes fibrocartílagos. (18,19) 3.1.4. Fuerzas musculares involucradas en la articulación de rodilla. Las fuerzas musculares cumplen un rol fundamental, tanto en movimiento como en reposo, estas actúan sobre las rodillas para mantener la posición, acción que pasa prácticamente desapercibida. (34) Durante el apoyo unipodal la rodilla que carga peso mantiene el 93% del peso corporal, pero estas fuerzas están incrementadas por la acción de la musculatura lateral del muslo (VL), que tiene que neutralizar la tendencia del cuerpo a caer hacia el lado sin apoyo.(18,34) Si, en cualquier caso, consideramos el apoyo unipodal durante la marcha, carrera o salto, o cualquier actividad habitual como subir o bajar escaleras, se deben contemplar las fuerzas de inercia resultantes de las aceleraciones positivas y negativas, con lo cual las solicitaciones mecánicas que gravitan sobre la rodilla pueden representar hasta seis veces el peso del individuo. (18, 34) 26 3.1.5. Función de la rótula. La rótula, situada entre el tendón del cuádriceps y el ligamento rotuliano, se halla sometida a fuerzas de tracción y de compresión en su cara posterior. La principal función de la rótula consiste en aumentar el brazo de palanca de la fuerza del músculo cuádriceps.(19) También centraliza las fuerzas divergentes de los cuatro componentes de dicho músculo y las transmite al ligamento rotuliano, que está sometido a las fuerzas de tracción entre la rótula y la tuberosidad anterior de la tibia. (19) Debido al bajo coeficiente de fricción del cartílago articular, se ha asumido que la rótula actúa como una polea sin fricción y, por tanto, la fuerza del cuádriceps (FQ) sería igual a la del ligamento rotuliano (FL).(19) La aplicación de la mecánica vectorial demuestra que la magnitud de los vectores FQ y FL puede variar según el grado de flexión de la rodilla; ello sugiere que la rótula se comporta como una palanca, cuyos brazos del tendón del cuádriceps y ligamento rotuliano, ajustan su longitud, dirección y tensión a los diferentes grados de flexión de la articulación.(19,20) La rótula es comprimida contra el fémur con una fuerza que es la resultante de las tensiones que soportan ambos brazos de la palanca, cuya magnitud es igual y opuesta a la fuerza de reacción femororrotuliana (FRFR). (19) Esta fuerza aumenta a medida que se flexiona la rodilla, siendo máxima alrededor de los 80º, y a partir de los 90º disminuye, debido a que el tendón del cuádriceps entra en contacto con la tróclea femoral.(19,20) Las altas presiones que soporta la rótula en relación con la superficie de sus carillas articulares justifica que el cartílago articular que las recubre sea el de mayor espesor del cuerpo. (19) La carilla lateral es la que soporta mayor presión. (19) 27 3.1.6. Relevancia del ángulo Q. Se denomina “ángulo Q” al ángulo adyacente al que forman, entre los ejes longitudinales del tendón del cuádriceps y del ligamento rotuliano. (22) Este último, como el valgo fisiológico, es un ángulo obtuso abierto lateralmente y su valor oscila entre 160 y 172º, siendo mayor en hombres que en mujeres.(19,22) El ángulo Q, que mide por tanto entre 8 y 20º, es mayor en el sexo femenino.(19,22) Disminuye con la flexión de la rodilla, desapareciendo cuando ésta alcanza los 90º y aumenta con la extensión, sobre todo al final de la misma, cuando la tibia rota automáticamente hacia fuera.(22) Cuanto mayor es el ángulo Q, mayor es la tendencia de la rótula a ser desplazada lateralmente.(19) A este efecto se oponen la amplitud y orientación de la vertiente externa de la rótula y la contracción de las fibras más distales del vasto medial del cuádriceps, cuyas fuerzas actúan en sentido medial. (19, 22) 3.2. Anatomía y biomecánica de cadera. La cadera tiene movilidad en los tres ejes del espacio, y tres grados de libertad, es la articulación más estable del cuerpo humano.(18) Posee dos superficies óseas, la cavidad cotiloidea y la cabeza del fémur que tiene forma de dos tercios de esfera orientada oblicuamente hacia superior, hacia medial y un poco hacia anterior, se encuentran cubiertas por cartílago hialino que se adelgaza hacia la periferia, excepto en la fosita, donde se va a insertar el ligamento redondo, una cápsula y una membrana sinovial. (13) La articulación de la cadera está constituida fundamentalmente por: el cótilo, acetábulo o coxa y la cabeza del fémur. (13) El cótilo se encuentra en la unión del ilíaco en las zonas ilio e isquio pubiana, forma una cavidad circular, que está en anteversión entre 15° y 30° y una inclinación caudal de 45°; revestida por el cartílago articular, presenta una herradura en su fondo donde se inserta el ligamento redondo, que en su extremo opuesto está insertado en la 28 cabeza del fémur, seguido por la zona cervical y trocantérica, donde se inserta la sinovial y la cápsula.(18) Sobre estas estructuras están los ligamentos. (18) La cabeza del fémur está irrigada por la arteria del ligamento redondo, los vasos reticulares postero-superiores, los vasos reticulares postero-inferiores y en menor escala por los vasos del cuello femoral. (18,21) La cadera es una estructura articular que por sus características anatómicas tiene escasas patologías y las cuales son generalmente degenerativas por la gran carga que deben soportar.(21) La disposición de las trabéculas óseas del coxal obedece a su función de transmisión de fuerzas hacia el miembro inferior.(18,21) Dichas trabéculas, que se orientan según la dirección de las cargas a la que se ve sometido el coxal, estas confluyen a nivel de la cavidad cotiloidea por medio de los sistemas trabeculares superior e inferior, reforzados a su vez por un sistema circunferencial.(18) Esta orientación trabecular a nivel del coxal, se continúa en la cabeza femoral, que a su vez las trasmitirá a la diáfisis. (18,21) El cinturón pélvico está compuesto por tres articulaciones: la articulación de la cadera (articulación coxofemoral), articulación sacroiliaca y la sínfisis púbica; todas trabajan al unísono para dar movilidad y estabilidad al cuerpo. (18,20) La articulación sacroiliaca y la sínfisis del pubis, son prácticamente articulaciones inmovibles y, aunque pueden verse afectadas desde el punto de vista patológico, rara vez restringen la función o producen dolor. (18,20) Por otro lado, la articulación de la cadera es móvil, y la patología que la afecta se percibe de inmediato durante la marcha como dolor o limitación de movimientos. (18, 20) 29 3.2.1. Estructuras pasivas en la articulación de cadera. La cápsula articular de la cadera es la más gruesa y robusta del cuerpo humano la cual se dispone en forma de manguito cilíndrico y sirviendo de mecanismo de unión entre las superficies articulares del coxal y del fémur. (18) La inserción de la cápsula en el lado femoral llega más lejos en la cara anterior que en la cara posterior del cuello femoral. (20) Esto condiciona que toda la cara anterior del cuello del fémur sea intraarticular, mientras que el tercio distal de la cara posterior es extra-articular. (18,20) Por otro lado, la inserción de la cápsula es mucho más adherente al cuello femoral por anterior que por posterior. (18) La cápsula de la articulación coxofemoral está reforzada por potentes ligamentos en sus caras anterior y posterior. (18,20) En cuanto a el complejo ligamentoso, el ligamento iliofemoral, es un abanico fibroso cuyo vértice se inserta en el borde anterior del hueso ilíaco por debajo de la espina ilíaca antero-inferior (donde se inserta el recto anterior). (20) Este abanico es más delgado en su porción medial, mientras que sus bordes están engrosados por el haz superior o iliopretrocantéreo, el más fuerte de los ligamentos de la articulación. (20) Se encuentra reforzada, por arriba, por el ligamento iliotendinotrocantéreo, formado por la unión del tendón recurrente del recto anterior y de una lámina fibrosa que surge de la cotiloidea. (18,20) La cara profunda del glúteo menor desprende una expansión aponeurótica que se fusiona con la parte externa del ligamento iliopretocantéreo. (18,20) El haz inferior o iliopretroncantiniano, se inserta más abajo, en la parte inferior de la línea intertrocantérea anterior. (18,20) El ligamento pubofemoral se inserta arriba, en la parte anterior de la eminencia iliopectínea y el labio anterior de la corredera infra-púbica, donde sus fibras se entrecruzan con la inserción del músculo pectíneo. parte anterior de la fosa pretocantinina. (18,20) (18,20) Por inferior, se fija en la En la cara posterior existe un único ligamento, el ligamento isquio-femoral: donde su inserción interna ocupa la parte 30 posterior del rodete cotiloideo, y tiene forma espiroidea además este se fija en el borde anterior de la fosa del trocánter mayor. (18, 20) El ligamento redondo es una cintilla aplanada fibrosa, de 30- 35 mm de largo, que se extiende desde la escotadura a la cabeza femoral y se aloja en el trasfondo de la cotila. (20) Su inserción en la cabeza femoral se sitúa en la parte superior de una pequeña fosa apenas localizada por debajo y por posterior del centro de la superficie cartilaginosa; en la parte inferior de la fosa, el ligamento se deslizarse sobre ella. (18,20) La cintilla se divide en tres haces: un haz posterior isquiático, un haz anterior púbico y un haz medio. (20,22) El ligamento redondo no desempeña una función mecánica importante, a pesar de ser extremadamente resistente; sin embargo, contribuye a la vascularización de la cabeza femoral. (18,20) Sirve como puente para el paso de nervios y vasos sanguíneos a la cabeza femoral. (18,20) 3.2.2. Movimientos articulares de cadera. Los movimientos de la cadera son: flexión (120°), extensión (0°), abducción (45°), aducción combinada (30°), rotación interna (30°), rotación externa (60°) y de circundicción. (18,20,22) El cuello femoral tiene un eje oblicuo hacia superior, hacia dentro y hacia anterior, lo cual forma un ángulo con el eje diafisario llamado ángulo de inclinación, el cual es de unos 125° en el adulto, con unas variaciones de 120° a 125°. (18,22) Esto debido a la orientación hacia anterior del eje del cuello femoral, éste y el eje transverso intercondíleo no están en un mismo plano, sino que forman entre sí un ángulo llamado de declinación o anteversión, abierto hacia adentro y hacia anterior, con unos valores normales que oscilan entre los 10° y 30°. (18,20) Si el ángulo cérvico-diafisario es superior a los valores de referencia, se denomina coxa valga y, si es inferior, se denomina coxa vara. (18,22) 31 En la flexión de cadera, la amplitud del movimiento depende de la posición de la pierna sobre el muslo. (18, 20,22) Cuando la rodilla está en extensión, la flexión activa de cadera llega sólo a los 90°, mientras que cuando se flexiona la rodilla puede sobrepasar los 130°. (22) Cuando esta flexión se realiza de una manera pasiva forzada esta amplitud sobrepasa los 130°, pudiendo llegar a contactar la cara anterior del muslo con la cara anterior del tronco. (20,22) El factor que limita la flexión de la cadera con la rodilla en extensión, es la distensión de los músculos de la cara posterior al flexionar la rodilla provocando que aumente la amplitud de la flexión de cadera. (18,22) Los ligamentos de articulación coxofemoral se distienden en la flexión, favoreciendo al máximo la amplitud del recorrido. (18,22) La amplitud de la extensión de la cadera es mucho mayor que la de flexión, la cual estando limitada por la tensión del ligamento iliofemoral. (18) La extensión activa también varía con la posición de la pierna, cuando la rodilla está extendida, el rango articular máximo es de 20°, pero si flexionamos la pierna sobre el muslo, este rango se reduce a 10°. (22) Esto se debe a dos causas; por un lado, se produce una relajación de los músculos de la cara posterior del muslo perdiendo su eficacia como extensores de cadera (esta acción se produce porque al ser bi-articulares, producen flexión de la rodilla y extensión de la cadera). (22) La extensión pasiva no es más de 20° cuando se realiza el paso en la marcha; alcanza los 30° cuando el miembro inferior se sitúa muy hacia posterior. (18,22) La extensión de la cadera aumenta notablemente debido a la anteversión pélvica producida por una hiper-lordosis lumbar. (18) En el plano frontal se producen los movimientos de abducción y aducción. (22) La abducción dirige el miembro inferior hacia fuera y lo aleja del plano de simetría del cuerpo. (18) En la práctica la abducción de una cadera se acompaña de una abducción idéntica de la otra cadera. (22) Esto ocurre a partir de los 30°, por una basculación de la pelvis mediante la inclinación de la línea que une las dos fosas laterales e inferiores. (22) 32 Cuando medimos el movimiento de abducción máxima, el ángulo entre ambas piernas es de 90°, lo que nos indica que el movimiento máximo es la mitad, es decir, 45°. (22) La abducción está limitada por el impacto óseo del cuello del fémur con la cotiloidea aunque antes de que esto ocurra intervienen los músculos aductores y los ligamentos ilio y pubofemorales. (22) El ligamento pubo-femoral experimenta un aumento considerable en la tensión de sus fibras, mientras que se distienden ambos fascículos del iliofemoral. (22) La aducción lleva el miembro inferior hacia medial y lo aproxima al plano de simetría del cuerpo. (18,22) Si consideramos la postura de referencia con las dos piernas juntas, el movimiento de aproximación va a ser prácticamente nulo, puesto que en la postura de reposo, éstas se hallan en contacto, no existe movimiento de aducción pura. (22) Existen movimientos de aducción relativa cuando, a partir de una posición de abducción, el miembro inferior se dirige hacia dentro, provocando una amplitud máxima de 30°. (22) También existen movimientos de aducción combinados con extensión de cadera y movimientos de aducción combinados con flexión de cadera.(20) Así también existen movimientos de aducción de cadera combinados con una abducción de la otra cadera, acompañados de una inclinación de la pelvis y de una inclinación del raquis, necesitando nuevamente la participación de la columna, en el movimiento. (20,21) Hay una posición combinada bastante frecuente: La cual es la sedestación con las piernas cruzadas. (21) En este caso, la aducción se asocia a la flexión y rotación externa de cadera y siendo esta posición más inestable para la cadera. (20, 21) La rotación externa es el movimiento que dirige la punta del pie hacia fuera, este es producido cuando la rodilla está totalmente extendida y no existe ningún movimiento 33 de rotación en la misma, siendo la cadera, en este caso, la única responsable de los movimientos de rotación. (20,21) En decúbito prono, se obtiene rotación interna cuando la rodilla es flexionada en ángulo recto la cual se encuentra en una posición vertical. (20,21) A partir de esta posición, cuando la pierna se dirige hacia fuera, se mide la rotación interna cuya amplitud máxima es de 30° a 40°, el ligamento isquiofemoral es el principal responsable de la limitación del recorrido debido a la tensión de sus fibras. (21) La pierna se dirige hacia dentro, midiendo la rotación externa, cuya amplitud máxima es de 60°, donde se produce un aumento de la tensión de los fascículos cuyas fibras tiene una dirección más horizontal, como son el fascículo superior-externo del ligamento iliofemoral y del ligamento pubofemoral, distendiéndose el ligamento isquiofemoral. (20,21) En sedestación al borde de la camilla, con cadera y rodilla flexionadas en ángulo recto, se logra medir la rotación externa igual que en el caso anterior, cuando la pierna se dirige hacia dentro, con el muslo girando en el sitio, y la rotación interna cuando la pierna se dirige hacia fuera. (20) En esta posición, la amplitud máxima de la rotación externa puede ser mayor que en la posición de decúbito prono, ya que la flexión de la cadera distiende los ligamentos ilio y pubofemorales, que son los principales factores limitantes de la rotación externa. (20,21) En sedestación con las piernas cruzadas. (20) La rotación externa se combina con una flexión que sobrepasa los 90° y con una abducción.(20) En el caso del movimiento de circunducción de la cadera se define como la combinación simultánea de movimientos elementales efectuados alrededor de tres ejes de movimiento. (20) Cuando la circundicción alcanza su máxima amplitud, el eje del miembro inferior que se describe en el espacio un cono cuyo vértice resulta ser en centro de la articulación coxofemoral: es el cono de circundicción. (22) Este cono dista mucho de 34 ser regular, puesto que las amplitudes máximas no son iguales en todas las direcciones del espacio; por lo tanto, la trayectoria descrita por la porción distal del miembro inferior no es un círculo, sino una curva sinuosa que recorre distintos sectores del espacio determinados por la intersección de los tres planos de referencia: plano sagital, en el que se realizan los movimientos de flexo –extensión, plano frontal, en el que se ejecutan los movimientos de abducción – aducción, plano horizontal donde se ejecutan los movimientos axiales. (21, 22) 3.3. Influencia del SDPF en la biomecánica articular. Al hablar sobre la alteración biomecánica de la rodilla, se centraliza principalmente en una alteración de las fuerzas musculares conjuntas que actúan sobre la articulación de rodilla. (21) Siendo el principal protagonista, el cuádriceps, ya que este al estar débil o inactivo produce un aumento de la tensión elástica y un aumento de la flexión de la articulación de la rodilla, en el caso contrario si el músculo se encuentra sobre activado provocaría una disminución de la tensión elástica y contribuiría a que el ángulo de la flexión de rodilla aumente provocando compresión articular. (21) Dicha compresión crea fuerzas de reacciones conjuntas a través de la articulación femoropatelar. (21) La fuerza de reacción total de la articulación se ve influenciada tanto por la magnitud de tracción activa y pasiva de la musculatura del cuádriceps y el ángulo de flexión de la rodilla, por lo cual, un desequilibrio de las fuerzas de los diferentes componentes musculares del cuádriceps provocarían serias alteraciones tanto en la biomecánica y cinemática de la articulación de rodilla e inestabilidad y dolor articular. (21) Dado esto principalmente por una alteración en la tracción de la patela de forma disfuncional por sus diferentes vientres musculares, ya que se sabe que el musculo vasto medial oblicuo tiende a ser mucho más débil que el vasto lateral, este último provocaría una desviación lateral de la patela, imposibilitando la oportunidad de tracción medial y de estabilización por el vasto medial oblicuo, generando diferentes desplazamientos de la patela. (21) (figura 1) Otra alteración posible es la alteración del taming de activación muscular, donde este retraso de activación por 35 parte del vasto medial oblicuo y a eso sumado su debilidad, provocaría alteraciones en la estabilización articular de rodilla. (21) El deterioro muscular de cadera puede hacer que dicha articulación sea susceptible a la disfunción en todos los planos. (21) El movimiento anormal del fémur puede tener un efecto directo sobre la cinemática de la articulación fémoro-tibial y sobre las restricciones de tejidos blandos que se unen a la tibia hasta el extremo distal del fémur. (21) También se ha reportado que la aducción excesiva de la cadera y la rotación interna durante la carga de peso tiene la capacidad de afectar la cinemática de toda la extremidad inferior. (21) Más específicamente, este exceso puede causar que el centro de la articulación de la rodilla se mueva en sentido medial en relación con el pie. (21) Debido a que el pie está fijado al suelo, este movimiento de la articulación de la rodilla hace que la tibia rote y el pie vaya hacia la pronación, dando como resultado finalmente un valgo dinámico de la rodilla. 21) (Figura 2) El valgo de rodilla excesiva ha demostrado estar relacionada con la disminución de la fuerza de los músculos de la cadera y se ha implicado en la contribución de numerosas lesiones de rodilla, incluyendo alteraciones del ligamento cruzado anterior (ACL). (21) Figura 1: Pacientes con SDPF pueden presentar desplazamientos de patela lateral a), giro lateral b) y una tendencia a una mayor inclinación lateral c). 36 El movimiento en el plano transversal, implica que la rotación interna de la cadera juegue un papel menos importante en el colapso medial, el cual es observado en la extremidad inferior. (21) Sin embargo, la rotación interna del fémur sobre la tibia relativamente fija, podría forzar las estructuras que limitan este movimiento (es decir, el ligamento colateral medial, ligamento lateral externo y poplíteo). (21) Alteraciones anormales en la cinemática de la articulación tibio-femoral juegan un papel importante con respecto a las lesiones. (21) En términos generales, la orientación de la fuerza de reacción del suelo, con respecto al centro de la articulación, dicta la dirección y magnitud de los momentos que actúan sobre la rodilla. (21) A su vez, la localización del centro de masa del cuerpo, en relación con el centro de presión puede tener una influencia en la orientación de la fuerza de reacción como un vector resultante. (21) Los movimientos aberrantes de la pelvis y el tronco pueden afectar a la orientación de la fuerza de reacción del suelo como vector resultante y, por lo tanto, los momentos que actúan sobre la rodilla. (21) Figura 2: Valgo dinámico de rodilla producto de la rotación interna de fémur y/o rotación interna de la tibia y/o pronación del pie. 37 El varo es resistido principalmente por las restricciones de los tejidos blandos de la rodilla, es decir, el ligamento colateral lateral y la banda iliotibial. (21) Aparte de aumentar la tensión de tracción en el momento, en varo, esta crea mayores fuerzas de compresión dentro del compartimento medial de la rodilla en comparación con el compartimiento lateral y los movimientos medio-laterales del tronco pueden influir directamente en el momento en el plano frontal rodilla. sentido es la estabilidad de la pelvis. (21) (21) Un factor clave en este En presencia de debilidad abductor de la cadera, la pelvis contralaterales pueden caer durante el soporte de miembro inferior provocando un signo de Trendelenbur. (21) (figura 3) Figura 3: Signo de Trendelenburg positivo. Una compensación común para la debilidad abductor de la cadera es elevar la pelvis contralateral e inclinar el tronco hacia el lado ipsilateral. (21) Esta maniobra, conocida como "compensación del signo de Trendelenburg," mueve el vector de fuerza de reacción del suelo resultante más cerca del centro de la articulación de la cadera, reduciendo así la demanda de los abductores de cadera, Sin embargo, la compensación empleada para retribuir la debilidad del abductor de la cadera puede 38 tener una consecuencia negativa para la rodilla. (21) Por ejemplo, el movimiento excesivo del centro de masa sobre la extremidad durante una actividad como la de correr o de aterrizaje de un salto en un pie podría cambiar el vector resultante de la reacción del suelo provocando mayor fuerza lateral en la articulación de la rodilla, creando así un momento en valgo la rodilla. (21) En contraste con el momento varo típico, un momento en valgo, da lugar a una tensión inducida por la tracción en las restricciones mediales de los tejidos blandos de la rodilla, en particular provocando alteraciones al LCA y ligamento colateral medial. (36) Un patrón de movimiento que consiste en un cambio en el centro de la masa sobre la postura de la extremidad, combinada con el movimiento medial del centro de articulación de la rodilla (como resultado de una excesiva aducción y rotación interna de la cadera), tendría una mayor potencia para causar un momento en valgo de rodilla. (36) Al igual que con los ángulos de valgo de la rodilla, se ha demostrado que un mayor valgo está asociado a la disminución de la fuerza muscular de la cadera en el plano sagital, durante la fase de respuesta de carga en la marcha, además podemos encontrar influencia de la fuerza de reacción del suelo, vector que cae por delante de la cadera y posterior a la rodilla, creando momentos de flexión en ambas articulaciones. (36) Como se requieren tales acciones para contrarrestar lo anteriormente mencionado, los extensores de cadera y rodilla realizan contracciones musculares excéntricas para contrarrestar estos momentos, además la orientación del tronco en el plano sagital puede influir en las demandas musculares de la extremidad inferior. (36) Como por ejemplo, si el tronco posee una inclinación hacia anterior, este cambiaría el vector de la fuerza de reacción del suelo hacia anterior, lo que aumenta la demanda de los músculos extensores de cadera, mientras que simultáneamente disminuye la demanda de los extensores de la rodilla. (36) También el aterrizaje con el tronco vertical tendría el efecto contrario, aumentando la demanda de los extensores de la rodilla y la disminución de la demanda en los extensores de la cadera. (21,36) Blackburn y Padua, informaron que el aterrizaje de un salto con el tronco flexionado hubo menos activación del cuádriceps en un 28%, en comparación con el aterrizaje del tronco más vertical. (36) Aunque la actividad de los extensores de la cadera no se cuantificó en este estudio, sería lógico 39 suponer que el patrón de reclutamiento neuromuscular habría sido opuesta a la observada con los extensores de la rodilla (es decir, aumento de la actividad de los extensores de cadera durante el aterrizaje en comparación con el aterrizaje del tronco más flexionado). (36) El movimiento del tronco en el estado de compensación podría tener varias implicaciones en las lesiones de rodilla, incluyendo la distención muscular del cuádriceps, tendinitis de la rótula, la compresión de la articulación patelofemoral, y la tensión del LCA (como resultado en la alteración del cuádriceps inducida por fuerzas de cizallamiento que actúan sobre la articulación tibio-femoral). (36) Existe un creciente reconocimiento de que las lesiones en las articulaciones de la rodilla puede ser resultado de una disfunción proximal. (36) En este sentido, se debe considerar la alteración de la banda iliotibial y lesiones del LCA. (36) La lesión del ligamento cruzado anterior es una de las lesiones de rodilla más comunes sufridas por las personas que participan en deportes y actividades recreativas. (36) La lesión del LCA se produce cuando las cargas externas que afectan la rodilla exceden la resistencia a la tracción ejercida por el ligamento. (36) Estudios en esta área, reportan que las mujeres muestran un perfil biomecánico que implica un mayor riesgo de lesión del LCA. (36) En particular, se ha demostrado que las mujeres al realizar maniobras en su diferentes disciplinas deportivas logran una alteración en la movilidad de rodilla y en la flexión de la cadera, provocado por un aumento en la activación del cuádriceps, y mayor ángulo de valgo de rodilla en comparación con los hombres. (36) Algunos autores han informado que las mujeres que exhiben mayor ángulo valgo de rodilla, han tenido menor activación de los extensores de la cadera y menos absorción de energía en la cadera durante la fase de desaceleración del salto. (36) Por el contrario, las mujeres que confiaron más en los extensores de la cadera para absorber las fuerzas de impacto tuvieron ángulos valgo de rodilla más bajos y una reducción del 53% del valgo de rodilla. (36) 40 Los autores proponen que si los extensores de la cadera fueron incapaces de contribuir adecuadamente a la desaceleración del centro de masa del cuerpo durante el aterrizaje, los individuos pueden compensar al confiar más en los cuádriceps y los sistemas de retención pasiva en el plano frontal (es decir, ligamentos) para absorber las fuerzas de impacto. (36) Por otro lado el Síndrome de la banda ilotibial es una causa común de dolor de rodilla lateral y es la segunda alteración más común en los atletas. (36) Debido a que la banda iliotibial cruza desde lateral a la cadera y la rodilla, esto podría implicar excesivos movimientos en el plano frontal y transversal de la extremidad inferior el cual puede afectar a la tensión de los tejidos. (36) Dado que la banda iliotibial está insertada en el fémur hacia distal y se inserta en la zona proximal de la tibia, la rotación interna del fémur respecto a la tibia podría aumentar su alteración en este sitio de unión distal. (36) La rotación interna de la tibia con respecto al fémur podría tener el mismo efecto. (36) Se puede esperar que la combinación de los movimientos en el plano frontal y trasversal de la cadera pudieran agravar la carga de la banda iliotibial. (36) Aparte de la magnitud de movimientos, en el plano frontal y transversal de la cadera, la velocidad angular de la articulación puede jugar un papel importante en las lesiones de rodilla. (36) El síndrome doloroso patelofemoral, es la condición de la extremidad inferior más frecuente observado en la práctica clínica y ha sido citado como la lesión más común en personas que son físicamente activas, la tasa de incidencia del SDPF en las mujeres se ha notificado a ser 2,2 veces mayor que en hombres. (21,22) Históricamente, la etiología del SDPF se ha atribuido al movimiento anormal de la rótula, lo que ha llevado a la adopción de intervenciones conservadoras dirigida a influir en el movimiento de la rótula (es decir, taping / refuerzos, fortalecimiento de cuadriceps, la movilización de rótula, etc). (21,22) Dado que la rótula se articula con el fémur distalmente, ha habido un interés reciente en la comprensión de cómo los movimientos de cadera anormales pueden ser contributivos al SDPF. (21) La 41 suposición de que el movimiento anormal de la rótula, es el resultado de un movimiento anormal de la rótula con respecto al fémur se basa en estudios cinemáticos. (21,22) Sin embargo, la evidencia reciente sugiere que la cinemática de la articulación patelofemoral puede ser diferente durante las tareas de levantamiento de pesas. (21,22) Se indica que el principal contribuyente a la inclinación lateral de la rótula y el desplazamiento de esta durante la condición de carga de peso es la rotación interna del fémur por debajo de una rótula estable. (21,22) La observación de que el fémur se mueve con relación a la rótula, durante el levantamiento de peso que se puede explicar por el hecho de que la rótula se une a la tibia a través del tendón del cuádriceps. (21,22) Como tal, la contracción del cuádriceps durante la carga de peso, ancla la rótula a la tibia, permitiendo que el fémur se mueva por debajo del mecanismo extensor. (21,22) De forma inversa, el movimiento de la tibia durante la extensión de la rodilla sin soporte de peso, permite a la rótula que se mueva con relación al fémur fijo. (21,22) Diferentes autores sugieren que el control de la rotación del fémur puede ser importante en la restauración de la cinemática de la articulación patelofemoral normal. (21,22) La tendencia natural de la rótula a experimentar fuerzas dirigidas lateralmente es un resultado de la orientación en valgo de las extremidades inferiores como el músculo cuádriceps sigue el eje longitudinal del fémur, se forma el ángulo del cuádriceps (ángulo Q), predisponiendo así la rótula a fuerzas laterales con la tensión del musculo cuádriceps. (21,22) Existen hipótesis sobre la influencia del “ángulo Q” en el SDPF el cual indica que un aumento de 10°, de este, produce un aumento, de un 45% en la presión lateral en la articulación. (21,22) Como tal, los pequeños cambios en la alineación de la extremidad inferior durante las tareas dinámicas pueden tener una gran influencia en la carga de la articulación patelofemoral. (21,22) Aunque hay una creciente evidencia de que la alteración en la mecánica de cadera puede influir en la articulación patelo-femoral. (21,22) Sin embargo, no se debe asumir una relación de causa y efecto, debido a que se desconoce si la disminución de la fuerza muscular de cadera es una consecuencia del síndrome o si la disminución de la fuerza muscular de la cadera es un factor detonante 42 en la aparición del SDPF. (20, 21,22) Aun así los resultados obtenidos mediante el fortalecimiento de la musculatura de cadera ha reportado resultados favorables ante la disminución del dolor. (20, 21, 22) 3.4. Desbalance muscular en SDPF. Los músculos tienen una función esencial en la estabilidad de la cadera.(32,33,34) Los músculos flexores de la cadera son aquellos situados por delante del plano frontal que pasa por el centro de la articulación, todos ellos pasan por delante del eje de flexo extensión incluida en el plano frontal. (33,34) Los más importantes son: el psoas, el ilíaco y el sartorio este último es importante en la, flexión de cadera y actúa como accesorio en la abducción y rotación externa. (33,34) El recto anterior es un potente flexor, interviene, sobretodo, en los movimientos que asocian la extensión de rodilla con la flexión de cadera. (33,34) El tensor de la fascia lata, además de su acción estabilizadora de la pelvis y su potente acción de abducción, posee un gran componente de flexión. (33,34) Otros como: el pectíneo, aductor medio, recto interno, los haces más anteriores de los glúteos menor y mediano, actúan como componentes en la flexión. (32,33) Los músculos extensores de la cadera están situados por detrás del plano frontal que pasa por el centro de la articulación. (32,33,34) El glúteo mayor es el músculo más potente del cuerpo, también es el de mayor tamaño y, por supuesto, el más fuerte. (32, 33,34) Su acción la complementan los haces más posteriores de los glúteos mediano y menor. (32,33,34) Estos músculos son, además, rotadores externos.(32,33,34) El principal músculo abductor de la cadera es el glúteo mediano, también se puede constatar que desempeña una función esencial junto al glúteo menor, en la estabilidad transversal de la pelvis.(32,33,34) El glúteo menor es principalmente abductor y actúa en conjunto con el tensor de la fascia lata el cual también es un potente abductor. (32,33,34) El glúteo mayor sólo es abductor a través de sus haces más superiores y en su porción más superficial, que forma parte del deltoides glúteo. (32,33,34,) El piramidal de la pelvis 43 posee una acción abductora innegable aunque difícil de apreciar experimentalmente debido a su profunda localización. (32, 33, 34, 35) El glúteo constituye un amplio abanico muscular en la cara externa de la pierna, a la altura de la cadera. (33) Su denominación se debe a su forma triangular con una punta inferior y a su analogía tanto anatómica como funcional con el deltoides braquial. (33) Está formado por una capa muscular continua, sino por dos cuerpos musculares que ocupan los bordes anterior y posterior del triángulo, por delante, el tensor de la fascia lata, por detrás, la porción superficial del glúteo mayor. (33) Las dos porciones musculares del glúteo se pueden contraer de forma aislada, pero cuando actúan de manera equilibrada la tracción sobre el tendón se efectúa en el eje longitudinal y del glúteo realiza una abducción pura. (33,35) Los músculos aductores de la cadera se localizan generalmente por dentro del plano sagital que pasa por el centro de la articulación. particularmente numerosos y potentes. potente. (33,35) (33,35) (33,35) Los músculos aductores son El músculo aductor mayor es el más El recto interno, el semimembranoso, semitendinoso, la porción larga del bíceps femoral, el glúteo mayor, el cuadrado crural, pectíneo, obturador interno y obturador externo. (33,35) El aductor mediano, aductor menor y recto interno. Junto a su acción principal, los aductores poseen componentes de flexo-extensión y de rotación axial. (33,35) Los rotadores externos de la cadera son numerosos, potentes y su trayecto cruza por detrás del eje vertical de la cadera, tales como el piramidal de la pelvis, obturador interno, obturador externo. (32, 33,35) Algunos músculos aductores son también rotadores externos: el cuadrado crural, el pectíneo, los haces más posteriores del aductor mayor, los glúteos. (32,33,35) Los rotadores internos son menos numerosos que los externos y su potencia es tres veces menor como lo son el tensor de la fascia lata, el glúteo menor y el glúteo medio. (32, 33,35) 44 3.5. Definición SDPF. El síndrome de dolor Patelofemoral (SDPF) es un conjunto de síntomas y signos que revelan anormalidad en el funcionamiento articular femoropatelar. (24) Se caracteriza por el dolor anterior o retropatelar asociado a las actividades donde existe una carga en la articulación patelofemoral como ascender o descender escaleras, posición de cuclillas, sentarse con las rodillas flexionadas durante periodos prolongados de tiempo o en actividades deportivas. (24) El SDPF es la queja más común que afecta la rodilla, causado principalmente por factores como debilidad y desequilibrio muscular del cuádriceps, mala alineación de las extremidades inferiores, rigidez de los tejidos blandos de rodilla, aumento en el ángulo Q del cuádriceps muscular, y el uso excesivo y el movimiento anormal de la articulación de la cadera. (24) 3.6. Patogenia. El síndrome doloroso patelofemoral es considerado como una inflamación en la porción frontal de la articulación de rodilla, causada principalmente por el deslizamiento anormal de la patela en la sección distal del fémur.(9) La rótula normalmente se ajusta en la escotadura femoral, otorgando un punto de apoyo y torque a los grandes músculos ubicados en la porción frontal del musculo, llamados en conjunto como cuádriceps, ya que este se encuentra constituido por cuatro músculos. (9) En el síndrome doloroso patelo femoral, se produce un desequilibrio de estos músculos, lo cual puede causar molestias en la rodilla, aunque estas pueden no representar una inestabilidad patelar verdadera, sino una inhibición transitoria del cuádriceps, por dolor o falta de entrenamiento. (9) Sin embargo, autores indican la importancia de descartar la subluxación o dislocación rotuliana ya que la inestabilidad podría estar asociada al SDPF. (9) 45 El desequilibrio anteriormente mencionado tiene relación principalmente con el músculo vasto lateral, el cual predomina en relación a fuerza sobre el músculo vasto medial interno, provocando que el musculo vasto lateral traccione la rótula fuera de la escotadura femoral. Cuando la rótula no encaja correctamente, causa dolor debajo de la rótula. (9) El SDPF puede tener múltiples causas, que pueden incluir, pronación del pie, la debilidad de los músculos de la cadera, genu valgo (de rodilla), y un aumento del angulo Q, siendo estos factores que pueden causar una alteración biomecánica en la articulación patelofemoral. (9) Los pacientes con SDPF describen el dolor local por “delante”, “por debajo” o “alrededor de la rodilla”. Los síntomas generalmente presentan un comienzo gradual y ser bilaterales. (12) El dolor puede ser difícil de localizar para el paciente. Al solicitar que señale el punto doloroso, es posible que coloque sus manos sobre la cara anterior de la rodilla o dibuje un círculo con sus dedos alrededor de la rótula (“signo del círculo”). (12) La tumefacción de la rodilla es característica del SDPF, aunque los pacientes pueden relatar una sensación de envaramiento, en especial al flexionar la rodilla. Puede haber sensación de “resalto” o “clic”. (15) El bloqueo de la articulación no es un síntoma de SDPF e indica la rotura del menisco o la presencia de cuerpos libres. (15) Además, la exploración física agrupa resultados de predicción diagnostica con dolor a la contracción del cuádriceps o con la palpación de los bordes posteriores de la rótula con informe del paciente de dolor en la actividad funcional al realizar la posición cuclillas, que produce una probabilidad post-test de SDPF de 89,1 %. (15) Los estudios futuros deben utilizar este enfoque de diagnóstico esbozado, y examinar el efecto sobre el diagnóstico con exactitud en combinación con actividades funcionales tales como la posición cuclillas y bajar escaleras, que son las mejores pruebas funcionales actuales de la literatura. (15) 46 3.7. Factores de riesgo. Debido a que el SDPF suele estar relacionado con el sobreuso de la rodilla, en la actualidad se han modificado la frecuencia, la duración y la intensidad del entrenamiento físico. (2,3) Los síntomas comunes incluyen rigidez o dolor, o ambos, al permanecer sentado mucho tiempo con las rodillas flexionadas (a veces denominado “signo del teatro”) y, dolor con las actividades que cargan la APF, como estar en cuclillas, descender escaleras o estar agachado o corriendo. (2,3) Diversos estudios concuerdan en gran medida sobre los factores predisponentes; Factores distales a la articulación como la desalineación angular en la cadera; anomalías anatómica (hipoplasia de la faceta media de la rótula, rotula alta); mal alineación y biomecánica alterada de la extremidad inferior (estática o dinámica); disfunción muscular musculo cuádriceps, abductora y rotadora externa de cadera; hipermovilidad patelar; cuádriceps, tendones isquiotibiales pobres o flexibilidad de la banda iliotibial; cirugía previa; estructuras laterales poco flexibles o ajustadas; errores en el entrenamiento o sobre uso; trauma. (2,3) 3.8. Tratamiento. El tratamiento kinésico de fortalecimiento que se aplicó en cada uno de los siete sujetos consistió en seis semanas de tratamiento, distribuidas en 4 sesiones por semanas, siendo la primera sesión semanal donde se realiza los cambios de pesos y Thera-band® según corresponda, por parte de los investigadores. Las herramientas terapéuticas que se utilizaron para el tratamiento en pacientes con Disfunción Patelofemoral, fueron principalmente: Calentamiento en bicicleta cicloergonometrica, Elongaciones (músculos con aumento de tensión como isquiotibiales, cuádriceps y tríceps sural), Ejercicios de fortalecimiento muscular 47 según corresponda a cada grupo (Cuádriceps en sus cuatro porciones, obturador externo, obturador interno, piramidal, cuadrado femoral, géminos, glúteo medio, glúteo menor y tensor de la fascia lata) y Educación. (23) Para la realización del fortalecimiento muscular se utilizaron discos con diferentes pesos y bandas elásticas Thera-band®, los cuales aumentan su magnitud de peso y tensión respectivamente según progresión de sesiones del tratamiento. Las bandas elásticas Thera-band® son fabricadas de látex, cuyas formas de uso y beneficios son prácticamente ilimitados. (23) El empleo de ejercicios científicamente desarrollados permite rehabilitar lesiones, mejorar la habilidad funcional en los adultos mayores, mejorar el rendimiento deportivo y ayudar en el tratamiento de muchas enfermedades crónicas. (23) La resistencia de la banda elástica depende del porcentaje de elongación a partir de la longitud original, color de la banda y la dirección de estiramiento entre la banda y el brazo de fuerza (segmento corporal).Si bien la resistencia elástica puede aumentar de forma exponencial en términos de fuerza al estirar la banda más del 500% de la elongación, las elongaciones clínicas pocas veces superan el 250%, lo que genera una curva de fuerza relativamente lineal. (23) 3. Tabla1. ECUACIONES DE REGRESION DE LAS BANDAS ELASTICAS THERA-BAND®. Color Banda Amarillo Rojo Verde Azul Negro Plomo Dorado Ecuación de Regresión R = 0.788 + .0202(E) R = 1.367 + .0229(E) R = 1.525 + .0325(E) R = 2.323 + .0443(E) R = 3.223 + .0587(E) R = 4.053 + .0856(E) R = 6.882 + .1350(E) R = resistencia en libras; E = porcentaje de elongación de la longitud inicial. 48 La pauta de fortalecimiento se aplicó a los sujetos según al grupo que pertenecían, en donde 4 sujetos pertenecían al grupo A y 3 sujetos pertenecían al grupo B, siendo un total de 7 sujetos investigados, siguiendo una progresión fija tanto en volumen como en dificultad, siendo excluidos de este estudio los sujetos que no siguieron con el tratamiento hasta completar las 6 semanas de tratamiento. 3.8.1. Pauta de Fortalecimiento para grupo A. Al inicio de cada sesión de kinesiterapia, los sujetos realizarán un calentamiento de 5 minutos en bicicleta cicloergonométrica (Figura 1) y luego la realización de flexibilización en ambas extremidades inferiores (Figura 2) para la musculatura de cuádriceps, isquiotibiales, tríceps sural y glúteos, manteniendo la elongación por 30 segundos manteniendo la posición. (30) A continuación la pauta ya mencionada se muestra de forma detallada, reiterando que esta se aplicó de igual forma para los sujetos del grupo A que clasificaron luego de ser fijados los criterios de selección. 3.8.1.1. Primera Semana Primer Ejercicio: Paciente en bípedo - Sentadilla semi Profunda con disco de 10 kilogramos entre los brazos. Sujetos en bípedo con sus pies separados y punta de pie haca anterior, cada pie a la altura de la cadera. Entrelazar con brazos disco de 10 kilogramos. Se solicitó una flexión de rodillas sin llegar al máximo, manteniendo una buena postura de tronco con la vista a anterior, seguido de una extensión de rodilla, manteniendo la misma postura de tronco. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. 49 Segundo Ejercicio: Paciente en sedente – Flexo-extensión de rodilla. Sujetos en sedente en banco, ambas rodillas flectadas y pies apoyados sobre la superficie, con una banda elástica Thera-band® de color rojo se crea un lazo de longitud corto entre el pie y pilar de banco y se solicita realizar una extensión de rodilla a velocidad moderada hasta rango completo, seguido de una flexión de rodilla de forma controlada hasta llegar a posición inicial. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Tercer Ejercicio: Paciente en sedente – Presión rollo de toalla bajo rodilla. Sujetos en sedente en banco, la pierna a tratar sobre el banco en extensión completa de rodilla. Se ubica el rollo de toalla bajo la rodilla y se solicita hacer una presión sobre el rollo de toalla, realizando una extensión de rodilla, manteniendo esta posición por 10 segundos y luego relajar. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Cuarto Ejercicio: Paciente decúbito supino – Flexo-extensión de rodilla y cadera. Sujetos de cubito supino sobre banca, la pierna a tratar sobre banco en extensión de rodilla y la pierna contraria flectada y pie apoyado sobre la superficie del banco. Se crea un lazo de banda elástica Thera-band® de color rojo entre la rodilla a tratar y la base de la banca y se solicita realizar una flexión de rodilla y cadera simultáneamente hasta lograr los 90° de ambas articulaciones, seguido de una extensión de cadera y rodilla de forma simultánea y controlada hasta llegar a posición inicial. Se repitió esta 50 secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Quinto Ejercicio: Paciente decúbito supino – Ejercicio Almeja Sujetos de cubito supino sobre banca, ambas piernas con rodillas flectadas y pies apoyados sobre la superficie de la banca. Se crea un lazo de banda elástica Theraband® de color rojo entre las rodillas y se solicita realizar una abducción de ambas caderas de manera controlada hasta llegar a los 45° respectivamente y mantener esta posición por 5 segundos para luego volver a la posición inicial de manera controlada. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Sexto Ejercicio: Paciente decúbito supino – Abducción de cadera más variación. Sujetos de cubito supino sobre banca, pierna independiente con rodilla en flexión apoyando el pie en el suelo y pierna a tratar sobre la banca con rodilla en extensión completa. Se crea un lazo de banda elástica Theraband® de color rojo entre la punta del pie a tratar y la base de la banca y se solicita realizar una abducción, junto a una flexión de cadera siguiendo una línea imaginaria en un ángulo de 45°, siendo la punta del pie el que guía el movimiento. Se solicita llegar a punto máximo dependiendo del sujeto y luego volver de manera controlada a la posición inicial. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Séptimo Ejercicio: Paciente en sedente – Rotación externa de cadera. 51 Sujetos en sedente sobre banca, ambas piernas apoyadas sobre el piso con rodillas flectadas en ángulo de 90°. Se crea un lazo de banda elástica Thera-band® de color rojo entre el tobillo de la pierna a tratar del sujeto y paralelamente a esta, al poste vertical de la banca y se le solicita realizar una rotación externa de cadera, manteniendo la misma posición de rodilla hasta alcanzar el rango máximo del sujeto, manteniendo esta posición durante cinco segundos y luego volver de manera controlada a la posición inicial. Se repitió esta secuencia en 3 series de 10 repeticiones con descanso entre series de 30 segundos aproximadamente. Octavo Ejercicio: Paciente en bípedo – Abducción de cadera. Sujetos en bípedo en posición anatómica estándar. Se crea un lazo de banda elástica Thera-band® de color rojo entre el tobillo ipsilateral al miembro inferior afectado y el otro extremo de la banda se fija a una base o pilar sólido y se le solicita realizar una abducción de cadera tratando de seguir una línea imaginaria en el plano coronal sin compensar con el tronco o cadera contralateral hasta llegar al punto máximo del sujeto y luego volver a la posición inicial de manera controlada. Se repitió esta secuencia en 3 series de 10 repeticiones con descanso entre series de 30 segundos aproximadamente. 3.8.1.2. Segunda semana: Se repitieron los 8 ejercicios anteriormente detallados, sin aumento de peso del disco y cambio de banda elástica Thera-band®. 3.8.1.3. Tercera semana: 52 Se repitieron los 8 ejercicios anteriormente detallados, aumentando el peso del disco a 15 kilogramos para el ejercicio 1 y cambiando el color de banda elástica Theraband® a color verde para los ejercicios 2, 4, 5, 6, 7 y 8. 3.8.1.4. Cuarta semana: Se repitieron los 8 ejercicios anteriormente detallados, manteniendo el mismo peso de disco y color de banda elástica Thera-band® de la tercera semana. 3.8.1.5. Quinta semana: Se repitieron los 8 ejercicios anteriormente detallados, aumentando el peso del disco a 20 kilogramos para el ejercicio 1 y cambiando el color de banda elástica Theraband® a color azul para los ejercicios 2, 4, 5, 6, 7 y 8. 3.8.1.6. Sexta semana: Se repitieron los 8 ejercicios anteriormente detallados, manteniendo el mismo peso de disco y color de banda elástica Thera-band® de la quinta semana. 3.8.2. Pauta de Fortalecimiento para grupo B. Al inicio de cada sesión de kinesiterapia, los sujetos realizaran un calentamiento de 5 minutos en bicicleta cicloergonométrica y luego la realización de flexibilización en ambas extremidades inferiores para la musculatura de cuádriceps, isquiotibiales, tríceps sural y glúteos, manteniendo la posición de elongación por 30 segundos. (30) A continuación la pauta ya mencionada se muestra de forma detallada, reiterando que se aplicó de igual forma para los sujetos del grupo B que clasificaron luego de ser fijados los criterios de selección. 53 3.8.2.1. Primera Semana. Primer Ejercicio: Paciente en bípedo - Sentadilla semi Profunda con disco de 10 kilogramos entre los brazos. Sujetos en bípedo con sus pies separados y punta de pie haca anterior, cada pie a la altura de la cadera. Entrelazar con brazos disco de 10 kilogramos. Se solicitó una flexión de rodillas sin llegar al máximo, manteniendo una buena postura de tronco con la vista a anterior, seguido de una extensión de rodilla, manteniendo la misma postura de tronco. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Segundo Ejercicio: Paciente en sedente – Flexo-extensión de rodilla. Sujetos en sedente en banco, ambas rodillas flectadas y pies apoyados sobre la superficie, con una banda elástica Thera-band® de color rojo se crea un lazo de longitud corto entre el pie y pilar de banco y se solicita realizar una extensión de rodilla a velocidad moderada hasta rango completo, seguido de una flexión de rodilla de forma controlada hasta llegar a posición inicial. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Tercer Ejercicio: Paciente en sedente – Presión rollo de toalla bajo rodilla. Sujetos en sedente en banco, la pierna a tratar sobre el banco en extensión completa de rodilla. Se ubica el rollo de toalla bajo la rodilla y se solicita hacer una presión sobre el rollo de toalla, realizando una extensión de rodilla, manteniendo esta 54 posición por 10 segundos y luego relajar. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. Cuarto Ejercicio: Paciente decúbito supino – Flexo-extensión de rodilla y cadera. Sujetos de cubito supino sobre banca, la pierna a tratar sobre banco en extensión de rodilla y la pierna contraria flectada y pie apoyado sobre la superficie del banco. Se crea un lazo de banda elástica Thera-band® de color rojo entre la rodilla a tratar y la base de la banca y se solicita realizar una flexión de rodilla y cadera simultáneamente hasta lograr los 90° de ambas articulaciones, seguido de una extensión de cadera y rodilla de forma simultánea y controlada hasta llegar a posición inicial. Se repitió esta secuencia en 3 series de 10 repeticiones con descansos entre series de 30 segundos aproximadamente. 3.8.2.2. Segunda semana: Se repitieron los 4 ejercicios anteriormente detallados, sin aumento de peso del disco y cambio de banda elástica Thera-band®. 3.8.2.3. Tercera semana: Se repitieron los 4 ejercicios anteriormente detallados, aumentando el peso del disco a 15 kilogramos para el ejercicio 1 y cambiando el color de banda elástica Theraband® a color verde para los ejercicios 2 y 4. 3.8.2.4. Cuarta semana: Se repitieron los 4 ejercicios anteriormente detallados, manteniendo el mismo peso de disco y color de banda elástica Thera-band® de la tercera semana. 55 3.8.2.5. Quinta semana: Se repitieron los 4 ejercicios anteriormente detallados, aumentando el peso del disco a 20 kilogramos para el ejercicio 1 y cambiando el color de banda elástica Theraband® a color azul para los ejercicios 2 y 4. 3.8.2.6. Sexta semana: Se repitieron los 4 ejercicios anteriormente detallados, manteniendo el mismo peso de disco y color de banda elástica Thera-band® de la quinta semana. 56 4. Protocolo de Rehabilitación. Seman a1 Seman a2 Ejercicio Sentadilla semi Grupo A Sesiones: 3 Repet: Profunda 10 Disco: 10kg. Sesiones: Flexo-Ext de 3 Repet: Rodilla 10 Banda: rojo Sesiones: Presión rollo 3 Repet: de toalla 10 Flexo-Ext cadera Sesiones: 3 Repet: y rodilla 10 Banda: rojo Sesiones: Almeja 3 Repet: 10 Banda: rojo Sesiones: Variación de 3 abducción Repet: de 10 Banda: Cadera rojo Rotación Sesiones: ext. 3 Repet: de cadera 10 Banda: rojo Seman Grupo B a 3 Sesiones: Seman 3 a4 Repet: 10 Disco: 10kg. Sesiones: 3 Repet: 10 Banda: rojo Sesiones: 3 Repet: 10 Sesiones: 3 Repet: 10 Banda: rojo Ejercicio Sentadilla semi Grupo A Sesiones: 3 Grupo B Sesiones: 3 Profunda Repet: 10 Disco: 15kg. Sesiones: Flexo-Ext de 3 Repet: 10 Disco: 15kg. Sesiones: 3 Rodilla Repet: 10 Banda: verde Sesiones: 3 Repet: 10 Banda: verde Sesiones: Presión rollo 3 de toalla Repet: 10 Repet: 10 Flexo-Ext cadera Sesiones: 3 y rodilla Repet: 10 Repet: 10 Banda: Banda: verde verde Sesiones: 3 Almeja Sesiones: 3 Repet: 10 Banda: verde Sesiones: Variación de 3 abducción de Repet: 10 Banda: Cadera verde Rotación Sesiones: ext. 3 de cadera Repet: 10 Banda: verde 57 Abducción de Cadera Sesiones: 3 Repet: 10 Banda: rojo Semana 5 Ejercicio Semana 6 Sentadilla semi Profunda Flexo-Ext de Rodilla Presión rollo de toalla Flexo-Ext cadera y rodilla Almeja Variación de abducción de Cadera Rotación ext. de cadera Abducción de Cadera Grupo A Sesiones: 3 Repet: 10 Disco: 20kg. Sesiones: 3 Repet: 10 Banda: azul Sesiones: 3 Repet: 10 Abducción de Sesiones: 3 Cadera Repet: 10 Banda: verde Grupo B Sesiones: 3 Repet: 10 Disco: 20kg. Sesiones: 3 Repet: 10 Banda: azul Sesiones: 3 Repet: 10 Sesiones: 3 Sesiones: 3 Repet: 10 Repet: 10 Banda: azul Banda: azul Sesiones: 3 Repet: 10 Banda: azul Sesiones: 3 Repet: 10 Banda: azul Sesiones: 3 Repet: 10 Banda: azul Sesiones: 3 Repet: 10 Banda: azul 58 5. Descripción Metodológica. 5.1. Tipo de Investigación. El tipo de investigación realizado es un estudio epidemiológico observacional de tipo descriptivo longitudinal retrospectivo y su diseño es una serie de casos. (31) 5.2. Universo, Población y Muestra. . Universidad de las Américas, a través del Instituto del Deporte, ofrece diferentes actividades deportivas y de entrenamiento físico a nivel competitivo, formativo y recreativo. Cuenta con 30 selecciones y 58 talleres las cuales integran más de 200 alumnos deportistas. Para determinar el tamaño muestral final de la investigación, se realizó una visita por parte de los investigadores a un entrenamiento de determinadas selecciones deportivas. Antes de realizar la interacción directa con los deportistas, se consulta y se pide autorización a cada entrenador, quien debe firmar una carta elaborada por los investigadores dando conciencia de la existencia de la investigación a realizar. (ANEXO 1) Al realizar el tamizaje en la selección de Futbol, Basquetbol, Voleibol, Rugby y Judo, preguntándoles a los deportistas si presentan dolor a nivel de la rodilla de origen no traumático o a causa de una lesión reciente, la selección que presento más deportistas con esta sintomatología fue la selección de basquetbol. - Universo: Las selecciones masculinas de futbol, basquetbol, voleibol, rugby y judo de la Universidad de las Américas están compuestas por 38, 21, 19, 41 y 10 deportistas respectivamente, en donde la selección de basquetbol presentaba 15 deportistas con dolor en la rodilla de origen no traumático o a causa de lesión reciente. 59 - Población: De los 15 deportistas de la selección masculina de basquetbol de la Universidad de las Américas que estaban cursando con dolor en la rodilla, 7 deportistas cumplen con los criterios de inclusión tras haber realizado la evaluación por parte de los investigadores. - Determinación del tamaño muestral y técnicas de muestreo: Población completa de basquetbolistas masculinos seleccionados de la Universidad de las Américas que estén cursando SDPF. Aleatorización no probabilística (Aleatorio simple). Investigador 1 llevara a cabo la selección de los grupos en sobres iguales divididos en el grupo A y el grupo B. Investigador 2 y 3 realizarán una reunión con todos los participantes del estudio los cuales deberán escoger un sobre y determinar su asignación al grupo A y B. Investigador 2 reunirá a los participantes del grupo A dando a conocer la intervención y pedirá explícitamente la confidencialidad de lo descrito. A su vez el investigador 3 realizara lo antes señalado con el grupo B. (ANEXO 2) 5.3. Criterios de Inclusión y Exclusión. 5.3.1. Criterios de inclusión. Dolor anterior o retro rotuliana en la rodilla durante al menos 2 de las actividades (subir escaleras, trepar, saltar, correr, agacharse, y estar mucho tiempo sentado) (25) . Inicio insidioso de los síntomas que no están relacionados a un trauma. Dolor a la compresión de la rótula. Dolor a la palpación de las facetas de la rótula (25) . Hombres estudiantes de Universidad de las Américas con rango etario de 23 a 33 años (26). 5.3.2. Criterios de Exclusión. Presentación de los síntomas por menos de 1 mes. Percepción subjetiva a otra patología de rodilla, tales como la lesión de cartílago o desgarro de ligamentos. 60 Historia de cirugía de la rodilla en el último año. Cualquier otra lesión significativa concurrente que afecte la extremidad inferior. (25) 5.4. Hipótesis. El programa de fortalecimiento de cuádriceps sumado al fortalecimiento de musculatura de cadera generaría cambios significativos tanto en la disminución del dolor y mayor funcionalidad comparado con un programa de fortalecimiento de cuádriceps en hombres basquetbolistas de la Universidad de las Américas con SDPF? 5.5. Variables del Estudio. 5.5.1. Variable Independiente. -Fortalecimiento de rotadores externos de cadera, abductores de cadera y cuádriceps. -Fortalecimiento de cuádriceps. 5.5.2. Variable Dependiente. -Dolor. -Funcionalidad miembro inferior. 61 5.6. Materiales y métodos. 5.6.1. Evaluación. Para la evaluación de los participantes se realizó una pauta de evaluación (ANEXO 3), la cual tendrán como objetivo identificar a los sujetos finales para la intervención de síndrome de dolor patelofemoral (SDPF) (16). Se valoró el dolor mediante la escala visual análoga (EVA) y diagrama corporal señalando la localización del dolor, dolor en reposo y actividad de mayor dolor durante la última semana. La escala visual análoga es de costumbre fiable, válida y sensible, por lo tanto se recomienda para la práctica clínica en la evaluación de los resultados del tratamiento en las personas con dolor patelofemoral. (16) Se valoró la funcionalidad de la extremidad inferior con la Escala Funcional Extremidad Inferior (LEFS), cuestionario ampliamente utilizado para evaluar el deterioro funcional de un paciente con trastorno de una o ambas extremidades inferiores. También puede ser usado para monitorear al paciente en el tiempo y para evaluar la efectividad de una intervención. El deportista debe referir dolor e incapacidad para realizar diferentes actividades: 0 dificultad extrema; 1 mucha dificultad; 2 dificultad moderada; 3 un poco de dificultad; 4 ninguna dificultad. La versión española del LEFS ha demostrado que es una válida y fiable herramienta transcultural inferior. para evaluar la disfunción musculo esquelético en la extremidad (17, 27, 28,29) 5.6.2. Procedimiento. La extremidad inferior afectada de cada participante se utilizara para la recolección de datos. Para los participantes con síntomas bilaterales, cuál de las extremidades informó ser la más dolorosa durante las pruebas iniciales, se utilizara a lo largo de todas las sesiones de prueba. (30) 62 Se agenda horarios alternados a cada grupo para la asistencia de los participantes respectivos en el gimnasio del edificio I de la Universidad de las Américas, sede providencia. (30) Al iniciar cada sesión los participantes calentaran en una bicicleta estática de cicloergómetro a una velocidad sub máxima durante al menos 5 minutos en un intervalo libre de dolor de movimiento. (30) Los participantes recibirán los mismos ejercicios de flexibilidad, que consistirá en un estiramiento de isquiotibiales, estiramiento de cuádriceps de pie y estiramiento en la pared de pie para el tríceps sural. Los ejercicios de flexibilidad se realizaran 3 veces durante 30 segundos cada uno, previo a los ejercicios de fortalecimiento. Luego de haber descrito por parte de los investigadores la pauta de ejercicios a los deportistas, se ocupara un espacio determinado del gimnasio, reuniendo los discos, bancos y bandas elásticas a utilizar. (Figura 4) Figura 4: Bandas elásticas Thera-Band® color rojo, verde y azul. 63 Para la realización de cada sesión de fortalecimiento y cambios de ejercicios, los investigadores estarán corrigiendo y realizando el seguimiento individual a cada deportista. Los deportistas serán citados por parte de los investigadores, dos días a la semana para realizar la pauta de ejercicios que le corresponda a cada sujeto, previo a su hora de entrenamiento y deberán seguir la instrucción de realizar de forma individual 2 veces a la semana para contar con un total de 4 sesiones de fortalecimiento a la semana. Para que los sujetos puedan realizar sus ejercicios de manera correcta, se les pasará un folleto con fotos describiendo los diferentes ejercicios y además se regalara a cada uno una banda elástica del color correspondiente según semana que estén cursando. Al comenzar la tercera semana de tratamiento junto a los investigadores, los sujetos deberán realizar el cuestionario LEFS y cuantificar el dolor que sienten en ese momento en la rodilla por medio de la escala EVA. Terminada la sexta semana, se cita a los sujetos para ser reevaluados mediante la pauta de evaluación realizada por los investigadores donde está incluido el cuestionario LEFS y cuantificación del dolor mediante EVA. 5.6.3. Viabilidad del estudio. - Sala de musculación, Universidad de las Américas, sede providencia, edificio I. -Plantillas de escala Visual Análoga. -Escala funcional de la extremidad inferior (LEFS) -Pauta de evaluación implementada por investigadores. -Bandas elásticas Theraband® (3 colores) 8 bandas color Rojo: $2550 c/u. Total $20400 64 8 bandas color Verde: $2800 c/u. Total $22400 8 bandas color Azul: $3200 c/u. Total $25600 -Toalla de mano. -Investigadores. -Pacientes. Los costos y gastos extras del proyecto serán asumidos por los investigadores. 65 6. Resultados y análisis del estudio. 6.1. Procedimiento estadístico: Para realizar éste análisis, se utilizó el programa Microsoft Excel para recoger los datos obtenidos durante toda la intervención. Para el análisis de datos, se utilizó el software Statistica. Los datos “EVA para dolor” y “Score LEFS para funcionalidad” son muestras pareadas, ya que se comparan previamente y posteriormente a la intervención. Se utilizó el test para muestras pequeñas (< 30) de Shapiro-Wilk para contrastar la normalidad de un conjunto de datos (ANEXO 3). Además se utilizó la prueba t Student para comparar las medias de grupo, ya que las observaciones clínicas indican un efecto unidireccional de la intervención sobre las variables dependientes. Se fijó el nivel de significancia en p ≤ 0.05. Se describirán los resultados de las mediciones, “Dolor” y “Funcionalidad” en ambos grupos (N total). Resultados de las mediciones “Dolor y Funcionalidad” para “Grupo A Ejercicios de fortalecimiento de musculatura de cadera y cuádriceps”, “Grupo B Ejercicios de fortalecimiento de cuádriceps” (detallados en el ANEXO 5 y 6) y “comparación de los resultados del Grupo A con el Grupo B”. 66 Gráfico 1: Gráfico de Probabilidad Normal para variable “Dolor” medido con EVA en “ambos grupos” previo a la intervención, siendo el valor resultante del test Shapiro- Wilk mayor que p (ANEXO 6), lo cual nos hace concluir que los datos siguen una distribución normal. 67 Gráfico 2: Gráfico de Probabilidad Normal para variable funcionalidad por puntaje Score LEFS en “ambos grupos” previo a la intervención, siendo el valor resultante del test Shapiro - Wilk mayor que p (ANEXO 6), lo cual nos hace concluir que los datos siguen una distribución normal. 68 Gráfico 3: Gráfico de Probabilidad Normal para variable “Dolor” medido con EVA en el “Grupo A Fortalecimiento de musculatura de cadera y cuádriceps” previo a la intervención, siendo el valor resultante del test Shapiro - Wilk mayor que p (ANEXO 6), lo cual nos hace concluir que los datos siguen una distribución normal. 69 Grafico 4: Gráfico de Probabilidad Normal para variable funcionalidad por puntaje Score LEFS en el “Grupo A fortalecimiento musculatura de cadera y cuádriceps” previo a la intervención, siendo el valor resultante del test Shapiro - Wilk mayor que p (ANEXO 6), lo cual nos hace concluir que los datos siguen una distribución normal. 70 Gráfico 5: Gráfico de Probabilidad Normal para variable “Dolor” medido con EVA en el “Grupo B Fortalecimiento de musculatura de cuádriceps” previo a la intervención, siendo el valor resultante del test Shapiro - Wilk mayor que p (ANEXO 6), lo cual nos hace concluir que los datos siguen una distribución normal. 71 Grafico 6: Gráfico de Probabilidad Normal para variable funcionalidad por puntaje Score LEFS en el “Grupo B fortalecimiento musculatura de cuádriceps” previo a la intervención, siendo el valor resultante del test Shapiro - Wilk mayor que p (ANEXO 3), lo cual nos hace concluir que los datos siguen una distribución normal. 6.2. Dolor por Escala Visual Análoga (EVA) en ambos grupos Número de sujetos medidos (N) 7 total de participantes, los cuales presentan un coeficiente de correlación positivo (0 < r < 1), con un valor de 0,03 (ver detalle en ANEXO 5), lo que indica que existe relación entre la medición pre y post intervención. La media pre-intervención es de 5,50 cm, con un intervalo de confianza de (4,2 cm – 6,9 cm) y una desviación estándar (D.E) de ±1,73 cm. Los datos post 72 intervención revelan un cambio positivo en cuanto al dolor, disminuyendo la media a 0,67 cm, con un intervalo de confianza (0 cm – 1,4 cm) y una desviación estándar (D.E) de ± 0,93 cm. La significancia apunta a un valor de p = 0,000673 (TABLA 1), de lo cual se infiere que hubo cambios estadísticos significativos, disminuyendo el dolor en la extremidad afectada posterior a los tratamientos realizados por ambos grupos. Variable EVA previo a intervención EVA posterior a intervención m Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df 5,50 1,73 0,67 0,93 7 4,83 1,99 6,42 p 6 0,000673 Tabla 1.Comparación pre y post intervención y significancia estadística. 73 Grafico 3: Diagrama de Caja para Dolor medido por EVA pre-post a la intervención. 6.3 Funcionalidad por puntaje Score LEFS en ambos grupos Número de sujetos medidos (N) 7 total de participantes, los cuales presentan un coeficiente de correlación positivo (0 < r < 1), con un valor de 0,13 (ver detalle en ANEXO 5), lo que indica que existe relación entre la medición pre y post intervención. La media pre-intervención es de 59,30 pts, con un intervalo de confianza de (53,6 pts – 65,8 pts) y una desviación estándar (D.E) de ±9,25 pts. Los datos post intervención revelan un cambio positivo en cuanto a la funcionalidad, aumentado la media a 78,86 pts, con un intervalo de confianza (75,3 pts – 80 pts) y una desviación estándar (D.E) de ± 1,86 pts. La significancia apunta a un valor de p = 74 0,001742 (TABLA 2), de lo cual se infiere que hubo cambios estadísticos significativos, mejorando la funcionalidad en la extremidad inferior afectada posterior a los tratamientos realizados por ambos grupos. Variable Score LEFS previo a intervención Score LEFS posterior a intervención M Promedio, DE y Significancia de la EVA, p ≤ 0,05 Diff D.E N Diff T df D.E 59,29 9,25 78,86 1,86 7 19,57 9,68 5,35 6 P 0,001742 Tabla 2. Comparación pre y post intervención y significancia estadística. Grafico 4: Diagrama de Caja para Funcionalidad por puntaje Score LEFS pre-post a la intervención. 75 6.4. Dolor por Escala Visual Análoga (EVA) Grupo A Fortalecimiento de musculatura de cadera y cuádriceps Número de sujetos medidos (N) 4, participantes del grupo A fortalecimiento de musculatura de cadera y cuádriceps, los cuales presentan un coeficiente de correlación positivo (0 < r < 1), con un valor de 0,19 (ver detalle en ANEXO 5), lo que indica que existe relación entre la medición pre y post intervención. La media pre-intervención es de 6,13 cm, con un intervalo de confianza de (4,2 cm – 8,1 cm) y una desviación estándar (D.E) de ±1,93 cm. Los datos post intervención revelan un cambio positivo en cuanto al dolor, disminuyendo la media a 0,18 cm, con un intervalo de confianza (0 cm – 0,6 cm) y una desviación estándar (D.E) de ± 0,24 cm. La significancia apunta a un valor de p =0,008215 (TABLA 3), de lo cual se infiere que hubo cambios estadísticos significativos, disminuyendo el dolor en la extremidad afectada posterior al tratamiento realizado por el Grupo A de fortalecimiento de la musculatura de cadera y cuádriceps. Variable EVA Grupo A previo a intervención EVA Grupo A post. a intervención m Promedio, DE y Significancia de la EVA, p ≤ 0,05 Diff D.E N Diff t df D.E 6,13 1,93 0,18 0,24 4 5,95 1,90 6,26 3 P 0,008215 Tabla 3: Comparación pre y post intervención y significancia estadística. 76 Grafico 5: Diagrama de Caja Grupo A para Dolor por EVA pre-post a la intervención. 6.5. Funcionalidad por puntaje Score LEFS Grupo A Fortalecimiento de musculatura de cadera y cuádriceps Número de sujetos medidos (N) 4 total participantes del grupo A fortalecimiento de musculatura de cadera y cuádriceps, los cuales presentan un coeficiente de correlación positivo (0 < r < 1), con un valor de 0 (ver detalle en ANEXO 5), lo que indica que existe relación entre la medición pre y post intervención. La media preintervención es de 58 pts, con un intervalo de confianza de (46,6 pts – 70,8 pts) y una desviación estándar (D.E) de ± 12,54 pts. Los datos post intervención revelan un cambio positivo en cuanto a la funcionalidad, aumentado la media a 80 pts, con un intervalo de confianza (80 pts) y una desviación estándar (D.E) de ± 0 pts. La significancia apunta a un valor de p = 0,039258 (TABLA 4), de lo cual se infiere que hubo cambios estadísticos significativos, mejorando la funcionalidad en la 77 extremidad inferior afectada posterior al tratamientos realiza por el grupo A de fortalecimiento de la musculatura de cadera y cuádriceps. Variable Score LEFS Grupo A pre. a intervención Score LEFS Grupo A post. a intervención m 58 80 Promedio, DE y Significancia de la EVA, p ≤ 0,05 Diff D.E N Diff t df D.E P 12,54 0 4 22,00 12,54 3,51 3 0,03925 8 Tabla 4: Comparación pre y post intervención y significancia estadística. Grafico 6: Diagrama de Caja Grupo A para Funcionalidad por puntaje LEFS pre- post a la intervención. 78 6.6. Dolor por Escala Visual Análoga (EVA) Grupo B Fortalecimiento de cuádriceps Número de sujetos medidos (N) 3, participantes del Grupo B fortalecimiento de musculatura de cuádriceps, los cuales presentan un coeficiente de correlación positivo (0 < r < 1), con un valor de 0,8 (ver detalle en ANEXO 5), lo que indica que existe relación entre la medición pre y post intervención. La media pre-intervención es de 4,67 cm, con un intervalo de confianza de (3,2 cm – 6,1 cm) y una desviación estándar (D.E) de ±1,26 cm. Los datos post intervención revelan un cambio positivo en cuanto al dolor, disminuyendo la media a 1,33 cm, con un intervalo de confianza (0 cm – 2,7 cm) y una desviación estándar (D.E) de ± 1,15 cm. La significancia apunta a un valor de p = 0,017054 (TABLA 5), de lo cual se infiere que hubo cambios estadísticos significativos, disminuyendo el dolor en la extremidad afectada posterior al tratamiento realizado por el Grupo B de fortalecimiento de la musculatura de cuádriceps. Variable m EVA Grupo B previo a intervención EVA Grupo B post. a intervención Promedio, DE y Significancia de la EVA, p ≤ 0,05 Diff D.E N Diff t df D.E 4,67 1,26 1,33 1,15 3 3,33 0,76 7,56 2 P 0,017054 Tabla 5: Comparación pre y post intervención y significancia estadística. 79 Grafico 7: Diagrama de Caja Grupo B para Dolor por EVA pre-post a la intervención. 6.7. Funcionalidad por puntaje Score LEFS Grupo B Fortalecimiento de musculatura de cuádriceps Número de sujetos medidos (N) 3 total participantes del grupo B fortalecimiento de musculatura de cuádriceps, los cuales presentan un coeficiente de correlación positivo (0 < r < 1), con un valor de 0 (ver detalle en ANEXO 5), lo que indica que existe relación entre la medición pre y post intervención. La media pre-intervención es de 61 pts, con un intervalo de confianza de (57,3 pts – 65,6 pts) y una desviación estándar (D.E) de ± 3,61 pts. Los datos post intervención revelan un cambio positivo en cuanto a la funcionalidad, aumentado la media a 77,33 pts, con un intervalo de 80 confianza (75,3 pts - 80 pts) y una desviación estándar (D.E) de ± 2,08 pts. La significancia apunta a un valor de p = 0,020979 (TABLA 6), de lo cual se infiere que hubo cambios estadísticos significativos, mejorando la funcionalidad en la extremidad inferior afectada posterior al tratamientos realiza por el Grupo B de fortalecimiento de la musculatura de cuádriceps. Variable Score LEFS Grupo B pre. a intervención Score LEFS Grupo B post. a intervención Promedio, DE y Significancia de la EVA, p ≤ 0,05 Diff m D.E N Diff t df P D.E 61 3,61 77,33 2,08 3 16,33 4,16 6,80 2 0,020979 Tabla 6: Comparación pre y post intervención y significancia estadística. 81 Grafico 8: Diagrama de Caja Grupo B para Funcionalidad por puntaje LEFS post a la intervención. pre- 6.8. Comparación de los resultados del Grupo A con el Grupo B Ambos grupos investigados (Grupo A N= 4 y Grupo B N= 3) con un total N= 7 participantes obtuvieron una disminución en el dolor según la Escala Visual Análoga y aumento de la funcionalidad según escala LEFS. El Grupo A muestra cambios significativos con respecto al dolor medido por EVA pre y post evaluación (P= 0,008215), y cambios significativos en la funcionalidad medida por la escala LEFS pre y post evaluación (P= 0,039258). Grupo B, también demostró cambios significativos con respecto al dolor medido por EVA pre y post evaluación (P= 0,017054), y cambios significativos en la funcionalidad medida por la escala LEFS pre y post evaluación (P= 0,020979). 82 Sin embargo, al comparar los resultados del Grupo A con los resultados del Grupo B, el Grupo A (fortalecimiento de la musculatura de cadera y cuádriceps) muestra cambios significativos (P= 0,042521) tanto en la disminución del dolor y aumento de la funcionalidad con respecto al grupo B (fortalecimiento de musculatura de cuádriceps) (P=0,066672) sin desmerecer la importancia de los resultados obtenidos en esta intervención. 83 7. Conclusiones. Tras 6 semanas de tratamiento Kinésico, donde se aplicó un plan de tratamiento de fortalecimiento para cuádriceps, en combinación a ejercicios de fortalecimiento de abductores y rotadores externos de cadera, los resultados obtenidos indicaron una mejoría significativa en comparación con los parámetros evaluados inicialmente, tanto en dolor, el cual fue evaluado con la escala visual análoga (EVA) y funcionalidad de la extremidad inferior evaluado con la Escala Funcional Extremidad Inferior (LEFS). Todos los basquetbolistas que pertenecían al grupo A, indicaron una disminución significativa del dolor al realizar sus actividades deportivas, las cuales antes de recibir nuestro tratamiento, causaba dolores importantes, lo cual afectaba directamente en su rendimiento deportivo. Ambos grupos, A y B, ´presentaron una disminución importante a la hora de evaluar dolor y funcionalidad al realizar sus actividades deportivas. Sin embargo el grupo A obtuvo cambios más significativos que el grupo B. Aunque este estudio no puede garantizar la disminución completa del dolor o evitar su reaparición posterior, es importante considerar los valores obtenidos como plan de tratamiento, para considerar en un futuro la inclusión certera de un plan de tratamiento que contenga una combinación de ejercicios tanto para cadera y rodilla, si bien, es cierto que el tratamiento aislado de cuádriceps es efectivo en la disminución del dolor, la inclusión del fortalecimiento de musculatura de cadera disminuye aún más esta cifra. Además hemos podido cerciorarnos que este plan de tratamiento surge efectividad no solo en mujeres, sino también ejerce una mejoría significativa en hombres deportistas. Es importante realizar más investigaciones al respecto, no hay dudas de que la implementación de un programa de fortalecimiento de musculatura de cadera genera beneficios y que puede ser una herramienta útil dentro de un programa de ejercicios que vaya enfocado a la rehabilitación y prevención de SDPF. 84 8. Discusión. La alta incidencia y la diversidad de factores atribuidos a la etiología del SDFP hacen que su diagnóstico sea complejo y susceptible a errores de interpretación. Actualmente, no hay un conjunto definido de procedimientos considerados como ideal para diagnosticar SDPF. Sin embargo existen pruebas las cuales pueden representar y dar un resultado de precisión más alto para el diagnóstico y utilizados en diversos estudios.(44) Debido a que los participantes de nuestro estudio no presentaban como diagnóstico clínico SDPF, fueron los investigadores quienes a través de los criterios de inclusión y realización de una evaluación, determinaron la presencia de dicho síndrome pudiendo existir un factor equivoco de diagnóstico y presencia de sujetos que no presenten SDPF en el estudio. Se ha demostrado mediante diversos estudios que el tratamiento conservador es eficaz en comparación a los tratamientos quirúrgicos, sin embargo puede existir una variabilidad en los resultados debido al hecho que no siempre se abordan los factores subyacentes que pueden contribuir al desarrollo de SDPF, o no son los mismos para todos los pacientes.(45) En nuestro estudio solo se realizó una evaluación representando dolor en actividad y a la compresión de la patela, dejando de lado otros aspectos que podrían estar provocando el dolor. A pesar de esto, generalmente el SDPF se atribuye a una disfunción muscular, demostrando que un programa de fortalecimiento centrado en la función de los músculos que controlan la articulación patelofemoral y femorotibial es una intervención efectiva en personas con SDPF.(14,46) Tradicionalmente los protocolos de tratamiento se han centrado en ejercicios de fortalecimiento de cuádriceps, demostrando ser efectivos para personas con SDPF. Sin embargo, pocos de estos estudios evaluaron la eficacia del fortalecimiento aislado del musculo, siendo ejercicios funcionales en una posición de soporte de peso, lo que requiere un aporte de musculatura de cadera y cuádriceps.(14) En nuestra investigación, dentro del protocolo de ejercicios para ambos grupos, se incluyó un ejercicio de sentadilla en bípedo, por lo tanto al momento de la realización de la 85 investigación no se pudo aislar completamente un fortalecimiento solo de musculatura de cuádriceps en dicho grupo. En la actualidad existe moderada a fuerte evidencia de que la actividad muscular de cadera se retrasa y su duración es más corta durante el ascenso y descenso de un escalera en individuos con SDPF pudiendo proporcionar una explicación para la existencia de una mayor aducción y rotación interna de cadera por debilidad en muscularen pacientes con SDPF.(45,47,48) Además está comprobado según diferentes estudios que las intervenciones a nivel de cadera proporcionan alivio del dolor y mejoría de la función en el corto y largo plazo (45,48), presentando una duración de tratamiento por un periodo de por lo menos de 6 semanas para lograr buenos resultados.(49) A la hora de elegir el protocolo de ejercicios, diferentes autores concluyen que tanto los ejercicios de cadena cinética abierta y programas de cadena cinética cerrada conducen a un buen resultado a largo plazo.(50) Conjuntamente, la integración de ejercicios de resistencias elásticas se ha demostrado que son tan eficaces como los ejercicios de resistencia isotónica para la activación muscular y mejorar fuerza, así reducir el dolor y mejorar la función en pacientes con SDPF.(51) En dos estudios de ensayos aleatorizados se trató determinar si la realización de un fortalecimiento de cadera demuestra una mayor mejoría en relación a solo un fortalecimiento de cuádriceps en mujeres con SDPF. Los dos estudios establecen que ambos tratamientos mejoran la función y reducen el dolor, pero los sujetos que realizaban el tratamiento con fortalecimiento de cadera y sumado a fortalecimiento de cuádriceps, permitían una disipación anterior del dolor evaluado a la cuarta semana de tratamiento mostrando diferencia significativa mayor para la valoración del dolor mientras descienden las escaleras.(14,39) Existe por lo tanto una relación directa con estos estudios y nuestra investigación, donde se demuestra que a la tercera semana de tratamiento con los deportistas, el grupo que presento mayores cambios en relación al dolor y funcionalidad fue el de fortalecimiento de musculatura cadera y cuádriceps. 86 Cabe destacar que una de las limitaciones de nuestro estudio fue el bajo número de participantes (n=7), generando una baja representatividad de sujetos deportistas que presentan SDPF, por lo cual no se puede realizar una comparación para determinar “efectividad” a la hora de seleccionar y elegir un tratamiento de fortalecimiento por sobre otro. Sin embargo en este estudio se da muestra de una intervención para determinar si existen cambios significativos en la disminución del dolor y mejora de la funcionalidad en un grupo específico de población deportiva, en donde la patología / etiología de los basquetbolistas incorporados al estudio presentan factores comunes, como por ejemplo la frecuencia de entrenamiento, lugar físico de entrenamiento ( referencia continua de basquetbolistas a que “el piso de la cancha de la universidad era muy dura”), tipo de entrenamiento y movimientos corporales dentro de la actividad deportiva. El significado de este estudio está destinado a representar la importancia de realizar y mantener un adecuado plan de tratamiento frente a deportistas que cursen con SDPF. Además de demostrar a los entrenadores, preparadores físicos, profesores de educación física y a toda persona involucrada en el plan de entrenamiento de deportistas, la importancia de una integración de ejercicios en base a la prevención de futuras lesiones en extremidades inferiores. Se sugiere seguir estudiando la efectividad de las modalidades terapéuticas frente a la presencia de SDPF, analizar los diferentes factores predisponentes en relación al SDPF como también realizar un seguimiento a largo plazo (<1 año) de tratamientos enfocados a reducir el dolor y mejorar la funcionalidad en diferentes poblaciones deportivas. Actualmente no se registran estudios epidemiológicos a nivel regional o nacional, siendo una causa limitante a la hora de realizar futuros estudios en poblaciones específicas en Chile que cursen con SDPF. 87 9. Referencias. 1. Arroll B, Ellis-Pegler E, Edwards A, Sutcliffe G. “Patellofemoral pain syndrome. A critical review of the clinical trials on nonoperative therapy”. Am J Sports Med. 1997;25: 207-12. 2. Shelbourne KD, Adsit WS. “Conservative care of patellofemoral pain”. In: Scuderi GR, editor. The Patella. New York: Springer-Verlag; 1995. p. 127-41. 3. M. Boling1, D. Padua, S. Marshall, K. Guskiewicz, S. Pyne, and A. Beutler Department of Athletic Training and Physical Therapy, University of North Florida, Jacksonville, Florida, USA; “Gender differences in the incidence and prevalence of patellofemoral pain syndrome”: Scand J Med Sci Sports. 2010 October; 20(5): 725–730. 4. Kannus P, Aho H, Jarvinen M, et al. “Computerized recording of visits to an outpatient sports clinic”. Am J Sports Med 1987; 15:79–85. 5. Servi, Janet T. “Patellofemoral Joint Syndromes”; Miami, Mai 2002. 18 jun.2003, 16: 20: 20. 6. Potter, Patrick J. Sequeira, Keith AJ. “PatellofemoralSyndrome”; Abril 2002. Disponívelem: http://www.emedicine.com/articles. Acessoem: 20 jul.2003, 22:28:10. 7. Malanga, Gerald A. LeeWah Sang; “Patellar Injury and Dislocation”, New Jersey, Jan 2003. Disponívelem: http://www.emedicine.com/articles. Acessoem: 18 jun.2003, 15:28:15. 8. Cosgarea AJ, Browne JA, Kim TK, McFarland EG. “Evaluation and management of the unstable patella”. PhysSportsmed. 2002;30:1-11. 9. LaBotz M. “Patellofemoral syndrome: Diagnostic pointers and individualized treatment”. PhysSportsmed. 2004;32: 22-9. 10. Maurer SS, Carlin G, Butters R, Scuderi GR. “Rehabilitation of the patellofemoral joint”. In: Scuderi GR, editor. The patella. New York: Springer-Verlag; 1995. p. 143-67. 11. Shelbourne KD, Rask BP. “The Knee”: In Athletic Training and Sports Medicine, Third Edition, American Academy of Orthopedic Surgeons. 1999, pp 435-487 88 12. McConnell J. “The management of chondromalacia patellae: A long term solution”. Aust J Physiother. 1986; 32: 215-23. 13. Jamie L. Frye, PhD, ATC, Lindsay N. Ramey, BS, Joseph M. Hart, PhD, ATC. “The Effects of Exercise on Decreasing Pain and Increasing Function in Patients with Patellofemoral Pain Syndrome”: A Systematic Review. 2010 14. Kimberly L. Dolak, MS, Carrie Silkman, Ms, Jennifer Medina Mckeon, PhD, Robert G. Hosey, Christian Latterman, Timothy L.; “Hip Strengthening Prior to Functional Exercises Reduces Pain Sooner Than Quadriceps Strengthening in Females With Patellofemoral Pain Syndrome: A Randomized Clinical Trial”. Journal of orthopedic& sports physical therapy: august 2011. 15. Chad Cook, Eric Hegedus, Richard Hawkins, Field Scovell, Doug Wyland; “Diagnostic Accuracy and Association to Disability of Clinical Test Findings Associated with Patellofemoral Pain Syndrome”; Physiother Can. 2010;62:17–24 16. Crossley KM, Bennell KL, Cowan SM, Green S. “Analysis of outcome measures for persons with patellofemoral pain: which are reliable valid?”ArchPhysMedRehabil. 2004;85:815-822.(16)1 17. David Cruz-Díaz, Rafael Lomas-Vega, María Catalina Osuna-Pérez, Fidel Hita-Contreras, Ángeles Díaz Fernández, and Antonio Martínez-Amat. “The Spanish lower extremity functional scale: A reliable, valid and responsive questionnaire to assess musculoskeletal disorders in the lower extremity. Department of Health Sciences”, Faculty of Health Sciences, University of Jaén, Jaén, Spain and 2Dept Anatomía y Embriología, Facultad de Medicina, Institute of Biopathology and Regenerative Medicine (IBIMER),University of Granada, Granada, Spain: March 2014. 18. Dra. L. E. Ruiz garcia; Dr. R. Navarro Navarro; Dr. J. A. Ruiz Caballero; DR. J. R. Jiménez Díaz; Dra. E. Brito Ojeda. Biomecánica de la cadera: Departamento Hospital Universitario Insular. U.L.P.G.C. Servicio de Cirugía Ortopédica y Traumatología: 17ª Jornadas; 99-101,2003. 19. G. DoménechRattoa, M. Moreno Cascalesa, M.A. FernándezVillacañasMarína, A. Capel Alemánb y P. DoménechAsensi. “Anatomía y biomecánica de la articulación de la rodilla”. Departamento de Ciencias Morfológicas. Facultad de Medicina. Universidad de Murcia.Servicio de Radiología. Hospital Universitario Virgen de la Arrixaca. Murcia: 2011. 89 20. Reed Ferber, PhD, ATC, CAT©; Karen D. Kendall, MKin, CAT©; Lindsay Farr Faculty of Kinesiology, Running Injury Clinic, and 4Faculty of Nursing, University of Calgary, AB, Canada; “Changes in Knee Biomechanics After a Hip-Abductor Strengthening Protocol for Runners With Patellofemoral Pain Syndrome”: Journal of Athletic Training 2011;46(2):142–149.Damien P. Byrne, Kevin J. Mulhall and Joseph F. Baker. Anatomy & Biomechanics of the Hip; Orthopaedic Research and Innovation Foundation, Sports Surgery Clinic, Santry, Dublin, Ireland; The Open Sports Medicine Journal, 2010, 4, 51-7. 21. ChristopherM. Powers, PT, PhD1. “The Influence of Abnormal Hip Mechanics on Knee Injury: A Biomechanical Perspective”; journal of orthopedic& sports physical therapy; february 2010. 22. Page, P, Labbe, A, Topp RV:“Clinical force production of thera-band® elastic bands”. HealthSouth, Metairie, LA. Supported by the Hygenic Corporation. Journal of Orthopedic & Sports Physical Therapy. 2000. 30(1):A-47-8 23. Sung-Eun Lee and Sung-Hyoun Cho. “The effect of McConnell taping on vastusmedialis and lateralis activity during squatting in adults with patellofemoral pain syndrome”. Journal of Exercise Rehabilitation 2013; 9(2): 326 24. Boling MC, Bolgla LA, Mattacola CG, Uhl TL, Hosey RG. “Outcomes of a weight-bearing rehabilitation program for patients diagnosed with patellofemoral pain syndrome”. Arch Phys Med Rehabil. 2006; 87:14281435. http://dx.doi. org/10.1016/j.apmr.2006.07.264 (7) 25. Dr. Héctor David Ramírez Castillo, Dr. Juan Agustín Isunza Alonso, Dr. Fernando Quezada López, Dr. Daniel López Torres, Dr. Raúl Sierra Campuzano. “Correlación clínico-artroscópica de pacientes con síndrome de dolor anterior de la rodilla”. RevMexOrtopTraum 2000; 14(2): 137-152 26. Binkley JM, Stratford PW, Lott SA, Riddle DL. “The Lower Extremity Functional Scale (LEFS): scale development, measurement properties, and clinical application”. North American OrthopaedicRehabilitationResearch Network. PhysTher. 1999; 79: 371-383.(2)1 27. Crossley KM, Bennell KL, Cowan SM, Green S: “Analysis of outcome measures for persons with patellofemoral pain: which are reliable and valid? Arch Phys Med Rehabil”. 2004;85:815-822. 90 28. Watson CJ, Propps M, Ratner J, Zeigler DL, Horton P, Smith SS. Reliability and responsiveness of the lower extremity functional scale and the anterior knee pain scale in patients with anterior knee pain. J OrthopSportsPhysTher. 2005;35:136-146.(43)1 29. Khalil Khayambashi, Zeynab Mohammadkhani, Kourosh Ghaznavi, Mark a. Lyle, pt, Christopher M. Powers. “The Effects of Isolated Hip Abductor and External Rotator Muscle Strengthening on Pain, Health Status, and Hip Strength in Females With Patellofemoral Pain”. Journal of orthopedicand sports physical therapy. 2012; 42; 22-29. 30. David A Grimes, Kenneth F Schulz; “An overview of clinical research: the lay of the land”. TheLancet ; Vol 359 ; January 5, 2002; www.thelancet.com 31. B Noehren,1 J Scholz, 2 I Davis 2; “The effect of real-time gait retraining on hip kinematics, pain and function in subjects with patellofemoral pain syndrome: The effect of real-time gait retraining on hip kinematics, pain and function in subjects with patellofemoral pain syndrome”; November 13, 2014. 32. Theresa Helissa Nakagawa, Thiago Batista Muniz, Rodrigo de Marche Baldon Physiotherapy Department, Universidade Federal de Sao Carlos, Carlos Dias Maciel Electrical Engineering Department, School of Engineering, Universidade Sao Paulo, Rodrigo Bezerra de MenezesReiff and Fabio Viadanna Serrao Physiotherapy Department, Universidade Federal de SaoCarlos, Sao Carlos, Brazil; “The effect of additional strengthening of hip abductor and lateral rotator muscles in patellofemoral pain syndrome: a randomized controlled pilot study”; Clinical Rehabilitation 2008; 22: 1051– 1060. 33. Santos EP, Bessa SNF, Lins CAA, Marinho AMF, Silva KMP, Brasileiro JS; “Electromyographic activity of vastusmedialisobliquus and vastuslateralis muscles during functional activities in subjects with patellofemoral pain syndrome”: Department of Physical Therapy, Health Sciences Center, Universidade Federal do Rio Grande do Norte (UFRN): 2008;12(4):304-10. 34. Richard B. Souza, PT, PhD, ATC; “Differences in Hip Kinematics, Muscle Strength, and Muscle Activation Between Subjects With and Without Patellofemoral Pain”: January 2009; volume 39; number 1 ;journal of orthopedic& sports physical therapy. 91 35. Simon F.T. Tang, MD, Chih-Kuang Chen, MD, Robert Hsu, MD, Shih-Wei Chou, MD, PhD, Wei-Hsien Hong, MS, Henry L. Lew, MD, PhD; “VastusMedialis Obliquus and VastusLateralis Activity in Open and Closed Kinetic Chain Exercises in Patients With Patellofemoral Pain Syndrome: An Electromyographic Study”: Arch Phys Med RehabilVol 82, October 2001. 36. Michelle C. Boling, PhD, ATC1,2, Darin A Padua, PhD, ATC1, Stephen W. Marshall, PhD1, Kevin Guskiewicz, PhD, ATC1, Scott Pyne, MD3, and Anthony Beutler, MD4; “A prospective investigation of biomechanical risk factors for patellofemoral pain syndrome. The joint undertaking to monitor and prevent ACL injury (JUMP-ACL) cohort”: Am J Sports Med. 2009 November. 37. Michelle C. Boling, PhD, ATC; Darin A. Padua, PhD, ATC; R. Alexander Creighton, MD; “Concentric and Eccentric Torque of the Hip Musculature in Individuals With and Without Patellofemoral Pain”: Journal of Athletic Training 2009;44(1):7–13. 38. David A. Lake, PT, PhD, and Nancy H. Wofford, PT, DPT, OCS, Cert MDT; “Effect of Therapeutic Modalities on Patients withPatellofemoral Pain Syndrome: A Systematic Review”: 2011. 39. Thiago Yukio Fukuda, PT; FlavioMarcondes Rossetto, PT2; Eduardo Magalhães, PT3; FlavioFernandes Bryk, PT4; Paulo Roberto Garcia Lucareli, PT, PhD5; NilzaAparecida de Almeida Carvalho, PT, MSc4; “Short-Term Effects of Hip Abductors and Lateral Rotators Strengthening in Females With Patellofemoral Pain Syndrome: A Randomized Controlled Clinical Trial”: journal of orthopedic& sports physical therapy: november 2010 ; volume 40; number 11 40. Jamie L. Frye, PhD, ATC; Lindsay N. Ramey, BS; Joseph M. Hart, PhD, ATC; “Pain and Increasing Function in Patients with Patellofemoral Pain Syndrome: A Systematic Review”: jun 2012. 41. Sameer Dixit, M.D., and John P. Difiori, M.D., University of California, Los Angeles, California; Monique Burton, M.D., University of Washington, Seattle, Washington; Brandon Mines, M.D., Emory University, Atlanta, 92 Georgia; “Management of Patellofemoral Pain Syndrome”: January 15, 2007 ; Volume 75, Number 2. 42. Nunes G., Stapait E.: “ Clinical test for diagnosis of patellofemoral pain syndrome: systematic review with meta-analysis”. Santa Catarina State university, department of physiotherapy, Rua Pascoal Simone, 358, Florianopolis, Brazil; Physical Terapy in sport 14 (2013) 54-59 43. David A. Lake y Nancy H. Wofford: “Effect of Therapeutic Modalities on Patients With Patellofemoral Pain Syndrome: A Systematic Review”. From the Department of Physical Therapy, Armstrong Atlantic State University, Savannah, Georgia; Abril 2011. SPORTS HEALTH; vol 3; number 2 44. Nunes G. Stapait E. Kirsten M.: “Clinical test for diagnosis of patellofemoral pain syndrome: Systematic review with meta-analysis”; Santa Catarina State University, Department of Physiotherapy, Florianópolis, Brazil; Physical Therapy in Sport 14 (2013) 54-59. 45. M. Callaghan, J. McConnell, C. Powers: “Patellofemoral pain: consensus statement from the 3rd International Patellofemoral Pain Research Retreat held in Vancouver, September 2013”; http://bjsm.bmj.com/ on December 25, 2014. 46. Frye J. Ramey L. Hart J.: “The Effects of Exercise on Decreasing Pain and Increasing Function in Patients With Patellofemoral Pain Syndrome: A Systematic Review”; James Madison University, Harrisonburg, Virginia; Sports Health vol. 4 ; 2012 47. Meira E. Brumitt J.: “Influence of the Hip on Patients With Patellofemoral Pain Syndrome: A Systematic Review”; Black Diamond Physical Therapy, Portland, Oregon; 5 SPORTS HEALTH; vol. 3 no. 5; 2011. 48. Peters J. Tyson N.: “Proximal Exercise are Effective in Treating Patellofemoral Pain Syndrome: A Systematic Review”; Medicort Sports & Orthopedic Care, Utrecht, The Netherlands; The International Journal of Sports Physical Therapy, Volume 8, Number 5, October 2013, Page 689. 49. Harvie D. O’Leary T. Kumar S.:”A systematic review of randomized controlled trials on exercise parameters in the treatment of patellofemoral pain: what works?”; International Centre for Allied Health Evidence (iCAHE), City East Campus, University of South Australia, Adelaide, 93 Australia; Journal of Multidisciplinary Healthcare 2011:4 383–392. 50. Witvrouw E. Danneels L. Van Tiggelen D.: “Open Versus Closed Kinetic Chain Exercises in Patellofemoral Pain. A 5-Year Prospective Randomized Study”;Ghent University, Ghent, Belgium; The American Journal of Sports Medicine, Vol. 32, No. 5, 2004. 51. Page P.: “Effectiveness of Elastic Resistance in Rehabilitation of Patients With Patellofemoral Pain Syndrome: What Is the Evidence?” ;the Department of Kinesiology, Louisiana State University, Baton Rouge, Louisiana; Apr 2011. 94 10. Anexos. Anexo1: Carta dirigida a entrenador a cargo de selección deportiva. Santiago de Chile, __ de Agosto 2014 Señor Entrenador Presente Junto con saludar, le informamos a usted que un grupo de alumnos de la carrera de kinesiología de esta universidad del generación de egreso 2014 está llevando a cabo la tesis denominada ”Efectividad de un programa de fortalecimiento de cuádriceps v/s un programa de fortalecimiento de abductores y rotadores externos de cadera sumado a un fortalecimiento de cuádriceps en deportistas UDLA con Síndrome Dolor Patelo Femoral”, junto a el profesor guía Sr. Gustavo Torres. Para desarrollar esta tesis es necesario realizar un tratamiento a deportistas de género masculino de todas las disciplinas de nuestra universidad, que estén padeciendo el Síndrome Dolor Patelo Femoral. Para ello requerimos que usted en su calidad de entrenador, pueda autorizar en primera instancia, hacer una evaluación y posterior diagnóstico a cada deportista dentro del horario de entrenamiento y luego desarrollar el tratamiento para el deportista seleccionado en las dependencias de la universidad, fuera del horario de entrenamiento. Esta actividad debe iniciarse en el mes de agosto y posteriormente se darán las fechas más precisas. Para lo cual le solicitamos poder llenar los espacios siguientes: Nombre: Disciplina: Confirmación Firma: de autorización: ___SI ___NO 95 Anexo 2: Identificación de investigadores. - Investigador Nº 1 Nombre: Jorge Martin Esquivel Acevedo. - Investigador Nº 2 Nombre: Jessica Lorena Loayza Casanova. - Investigador Nº 3 Nombre: Cristóbal Ramírez Cucurella. 96 Anexo3: Pauta de Evaluación para Basquetbolistas. ANTECEDENTES PERSONALES: Nombre: Selección: Edad: ANTECEDENTES MÓRBIDOS: Médicos y/o quirúrgicos: _______________________________________________________________________ _____________________ _______________________________________________________________________ _________________ Peso: ______ Talla: _____ IMC: _____ Criterios de inclusión: 1) Dolor anterior o retro rotuliana durante al menos 2 de las siguientes actividades: Subir escaleras: SI NO Agacharse: SI NO Saltar: SI NO Correr: SI NO Estar sentado: SI NO ___/5 2) Inicio insidioso de los síntomas sin relación a un trauma: SI NO 3) Dolor a la compresión de la rótula: SI NO 4) 4) Dolor a la palpación de las facetas rotulianas: SI NO ___/4 Evaluación del dolor: EVA: En reposo: ___/10 Actividad más dolorosa: ___/10 ROM Flex-Ext: ___/10 97 98 Anexo 4: Tabla de datos, medias de mediciones previas y posteriores a la intervención. Tabla Grupo A (Ejercicios fortalecimiento musculatura de cadera y cuádriceps) Grupo A Nombre Edad EVA Actividad Score LEFS Grupo A Nombre Edad EVA Actividad LEFS Grupo A Nombre Edad EVA Actividad Score LEFS EVALUACIÓN 1 Patricio Quintanilla Dante Valladares Braulio Muñoz Felipe Gonzales 33 27 25 24 5 9 5.5 5 72 42 62 56 EVALUACIÓN2 Patricio Quintanilla Dante Valladares Braulio Muñoz Felipe Gonzales 33 27 25 24 3.5 3.5 3.5 3.5 74 78 72 75 EVALUACIÓN3 Patricio Quintanilla Dante Valladares Braulio Muñoz Felipe Gonzales 33 27 25 24 0 0.2 0.5 0 80 80 80 80 Tabla Grupo B (Ejercicios de fortalecimiento de cuádriceps) Grupo B Nombre Edad EVA Actividad Score LEFS Grupo B Nombre Edad EVA Actividad LEFS Grupo B Nombre Edad EVA Actividad Score LEFS EVALUACIÓN2 Fabián Aguilera Iván Pacheco Valentín Cabello 23 26 28 6 4.5 3.5 60 65 58 EVALUACIÓN2 Fabián Aguilera Iván Pacheco Valentín Cabello 23 26 28 4 3 2 65 67 75 EVALUACIÓN2 Fabián Aguilera Iván Pacheco Valentín Cabello 23 26 28 2 2 0 75 78 79 99 Anexo 4 Indica Grupo (Grupo A Ejercicios de cadera + cuádriceps y Grupo B Ejercicios de cuádriceps), nombre, edad y evaluación de los sujetos antes, durante y después del tratamiento. Evaluación del dolor realizada con la escala visual análoga (EVA) considerando la puntuación “0” como “nada de dolor” y la puntuación “10” el “máximo dolor nunca antes percibido”. Evaluación de la funcionalidad del miembro inferior con el Score LEFS donde la puntuación “0” es “incapacidad extrema de realizar actividades” y la puntuación total de “80” es “ninguna dificultad para realizar actividades”. 100 Anexo 5: Tabla de resultados estadísticos Variable EVA Ambos grupos previo a intervención EVA Ambos grupos posterior a intervención Variable Score LEFS previo a intervención Score LEFS posterior a intervención m Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df 5,50 1,73 0,67 0,93 m 7 4,83 1,99 6,42 Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df 59,29 9,25 78,86 1,86 7 - 19,57 9,68 - 5,35 6 P 0,000673 P 6 0,001742 101 Variable EVA Grupo A previo a intervención EVA Grupo A posterior a intervención Variable Score LEFS Grupo A previo a intervención Score LEFS Grupo A posterior a intervención Variable EVA Grupo B previo a intervención EVA Grupo B posterior a intervención Variable Score LEFS Grupo B previo a intervención Score LEFS Grupo B posterior a intervención m Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df 6,13 1,93 0,18 0,24 m 58 80 m 5,95 1,90 6,26 3 0,008215 Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df p 12,54 0 4 - 22,00 12,54 - 3,51 3 Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df 4,67 1,26 1,33 1,15 m 4 p 3 3,33 0,76 7,56 Promedio, DE y Significancia de la EVA, p ≤ 0,05 D.E N Diff Diff D.E t df 61 3,61 77,33 2,08 3 - 16,33 4,16 - 6,80 0,039258 p 2 0,017054 p 2 0,020979 102 Coef Correlación EVA Ambos grupos Coef Correlación LEFS Ambos grupos Coef Correlación EVA Grupo A Coef Correlación LEFS Grupo A Coef Correlación EVA Grupo B Coef Correlación LEFS Grupo B 0,03 0,13 0,1917 0 0,8029 0 103 Anexo 6: Test de Normalidad, Shapiro-Wilk. Se considera uno de los test más potentes para el contraste de normalidad, sobre todo para muestras pequeñas (n<30). Siendo la hipótesis nula que la población está distribuida normalmente, si el valor es menor a alfa (nivel de confianza) entonces la hipótesis nula es rechazada (se concluye que los datos no vienen de una distribución normal). Si el valor es mayor a alfa, no se rechaza la hipótesis y se concluye que los datos siguen una distribución normal. Variable N EVA Ambos grupos 7 Variable N Score LEFS 7 Ambos Grupos Variable EVA Grupo A Variable Score LEFS Grupo A Variable EVA Grupo B N 4 N 4 N 3 Test de Normalidad, Shapiro-Wilk Max D W p 0,243558 0,867762 0,177423 Test de Normalidad, Shapiro-Wilk Max D W p 0,218365 0,941387 0,651243 Test de Normalidad, Shapiro-Wilk Max D W p 0,376898 0,717006 0,018004 Test de Normalidad, Shapiro-Wilk Max D W p 0,186658 0,989935 0,957133 Test de Normalidad, Shapiro-Wilk Max D W p 0,219354 0,986842 0,780440 104 Variable Score LEFS Grupo B N 3 Test de Normalidad, Shapiro-Wilk Max D W p 0,275911 0,942308 0,536736 105