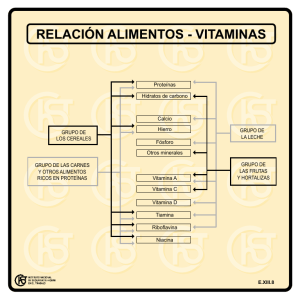
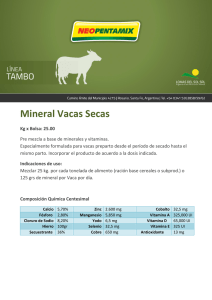
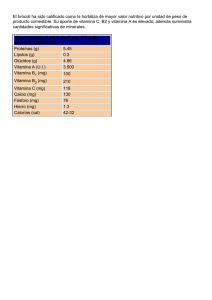
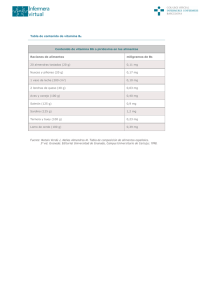
EVMS CRITICAL CARE COVID-19 PROTOCOLO DE GESTIÓN Desarrollado y actualizado por Paul Marik, MD Jefe de Medicina Pulmonar y de Cuidados Críticos Eastern Virginia Medical School, Norfolk, VA 3 de abril de 2020 ¡URGENTE! Por favor circule lo más ampliamente posible. Es crucial que cada neumólogo, cada médico y enfermero de cuidados críticos, cada administrador del hospital, cada funcionario de salud pública reciba esta información de inmediato. Este es nuestro enfoque recomendado para COVID-19 basado en la mejor (y más reciente) literatura disponible, incluida la Guía de gestión de Shanghai para COVID. No debemos reinventar la rueda, sino aprender de la experiencia de otros en todo el mundo. Es importante reconocer que COVID-19 no causa su "SDRA típico" ... esta enfermedad debe tratarse de manera diferente y es probable que estemos exacerbando esta situación al causar una lesión pulmonar inducida por el ventilador. Esta es una situación muy fluida; por lo tanto, actualizaremos la directriz a medida que surja nueva información. Consulte el sitio web de EVMS para obtener versiones actualizadas de este protocolo. EVMS Algunas reflexiones generales: 1. Nos enfrentamos a una crisis de salud global de magnitud inimaginable. Estamos todos juntos en esto. Necesitamos derribar las barreras para resolver esta crisis. Necesitamos actuar de manera decisiva e inmediata; No hay tiempo que perder. Los pacientes mueren innecesariamente. 2. El curso de la enfermedad es bastante predecible. La insuficiencia respiratoria aguda ocurre en los días 6-8 concomitante con la tormenta de citoquinas y el estado hipercoagulable. En aquellos pacientes que requieren oxígeno suplementario, debemos ser muy agresivos para prevenir la progresión de la enfermedad y la ventilación mecánica. Una vez intubado, la mortalidad es alta. 3. Este no es su SDRA "típico" ... sino algo más (extraño). La TC de tórax muestra infiltrados bilaterales, discretos, irregulares, multilobulares y no la típica consolidación dependiente del espacio aéreo ("pulmón esponjoso") característica del SDRA "típico". Fisiológicamente, el "COVID-19 ARDS" es diferente; nuestros datos preliminares sugieren que el agua pulmonar (EVLWI) es normal o solo aumenta marginalmente (por lo tanto, por definición esto NO ES ARDS) Además, la distensibilidad pulmonar es bastante buena, pero hay hipoxia severa (debido a la derivación). Esto sugiere una enfermedad microvascular y / o macrovascular ... o alguna otra explicación alternativa. Además, la embolia pulmonar parece ser muy común en estos pacientes y puede ser la causa de muerte súbita. El SDRA típico que se desarrolla con el tiempo se debe a una lesión pulmonar inducida por un ventilador mecánico. 4. Los pacientes con COVID-19 desarrollaron un estado hipercoagulable severo; Esto no puede ser ignorado. 5. Es importante enfatizar que no existe un medicamento / tratamiento conocido que haya sido probado inequívocamente para mejorar el resultado de COVID-19. Sin embargo, esto no significa que debamos adoptar un enfoque nihilista y limitar el tratamiento a la "atención de apoyo". Además, es probable que no haya una sola "bala mágica" para curar COVID-19. Más bien, deberíamos estar usando múltiples medicamentos / intervenciones que tengan efectos biológicos sinérgicos y superpuestos que sean seguros, baratos y "fácilmente" disponibles. El impacto de COVID-19 en los países de ingresos medios y bajos será enorme; estos países no podrán permitirse las costosas moléculas de diseño. 6. Los datos preliminares sugieren que la cloroquina y la hidroxicloroquina disminuyen la duración de la eliminación del virus. Además, la cloroquina tiene propiedades inmunomoduladoras favorables, incluida la inhibición de la expresión de PAI-1. Estos agentes ahora están aprobados por la FDA para el tratamiento de COVID19. Estos agentes (si están disponibles) podrían usarse para mitigar / reducir la propagación de este virus y podrían usarse en pacientes de edad avanzada con comorbilidades en riesgo de progresión y muerte. El zinc (Zn ++) inhibe la ARN polimerasa dependiente de ARN viral (replicasa). La cloroquina y la hidroxicloroquina son potentes ionóforos de Zn que aumentan las concentraciones intracelulares de Zn. 8. El ácido ascórbico tiene numerosas propiedades biológicas comprobadas (antiinflamatorias, antioxidantes, inmunoestimulantes, antivirales) que probablemente sean beneficiosas en pacientes con enfermedad de COVID19. Además, es importante destacar que el ácido ascórbico tiene efectos sinérgicos probados cuando se combina con corticosteroides. Por lo tanto, se recomiendan los esteroides en pacientes con COVID-19 e insuficiencia respiratoria. El beneficio del ácido ascórbico (sin corticosteroides) en pacientes con insuficiencia respiratoria grave parece ser limitado. Si bien se desconoce la dosis óptima de ácido ascórbico, sugerimos 3 g IV cada 6 horas. Cabe señalar que en presencia de hierro libre (liberado de la ferritina), el ácido ascórbico puede tener efectos prooxidantes. Por lo tanto, las tendencias en PCR y ferritina necesitan ser monitoreadas de cerca; en aquellos pacientes que aumentan la ferritina y la PCR, se debe considerar reducir la dosis a 1.5 g cada 6 horas. 9. Datos muy recientes sugieren que, además de ser un potente antioxidante, la melatonina puede tener efectos antivirales directos contra COVID-19. En personas sanas, los niveles de melatonina se desploman después de los 40 años. Esto puede explicar en parte el mayor riesgo de muerte en pacientes con COVID-19 mayores de 40 años. Por lo tanto, la melatonina puede desempeñar un papel en la prevención y el tratamiento de COVID-19. 10. La vitamina D tiene importantes efectos inmunoestimulantes. Gran parte de la población, especialmente los ancianos, tiene niveles de vitamina D subóptimos, particularmente durante los meses de invierno. Se ha demostrado que los niveles bajos de vitamina D aumentan el riesgo de desarrollar infecciones virales del tracto respiratorio superior. Por lo tanto, la vitamina D profiláctica debe considerarse especialmente en los ancianos. 11. La quercetina es una planta fitoquímica. Los datos clínicos experimentales y tempranos sugieren que este compuesto tiene amplias propiedades antivirales (incluso contra el coronavirus) y actúa en varios pasos en el ciclo de vida viral. La quercetina es un potente inhibidor de las proteínas de choque térmico (HSP 40 y 70) que se requieren para el ensamblaje viral. Este compuesto derivado de plantas barato y fácilmente disponible puede desempeñar un papel en la profilaxis de COVID-19 en poblaciones de alto riesgo. Profilaxis.- Si bien hay datos muy limitados (y ninguno específico para COVID-19), el siguiente "cóctel" puede tener un papel en la prevención / mitigación de la enfermedad de COVID-19, especialmente entre los ciudadanos más vulnerables de nuestra comunidad; es decir, aquellos mayores de 60 años y aquellos con comorbilidades médicas. Si bien no hay evidencia de alto nivel de que este cóctel sea efectivo; Es barato, seguro y debe estar fácilmente disponible. Entonces, ¿qué hay para perder? • Vitamina C 500 mg BID y Quercetina 250-500 mg BID • Zinc 75-100 mg / día (acetato, gluconato o picolinato). Se prefieren las pastillas de zinc. No lo use por más de 1-2 meses. • Melatonina (liberación lenta): comience con 0.3 mg y aumente según lo tolerado a 1-2 mg por la noche • Vitamina D3 1000-4000 u / día (dosis óptima desconocida). Probablemente, aquellos con niveles basales bajos de vitamina D 25OH y aquellos que viven a 40 ° de latitud serán los más beneficiados. Pacientes con síntomas leves (en el piso): • Vitamina C 500mg BID y Quercetina 250-500 mg BID (si está disponible) • Zinc 75-100 mg / día • Melatonina 6-12 mg por la noche (se desconoce la dosis óptima) • Vitamina D3 1000-4000 u / día • Enoxaparina 40-60mg día (si no está contraindicado; ajuste la dosis con CrCl <30 ml / min) •Observe de cerca. N / C 2L / min si es necesario (máx. 6L / min; considere t / f temprano a la UCI para escalar la atención). • Evite la nebulización y los tratamientos respiratorios. Utilice "Spinhaler" o MDI si es necesario. • Evite la ventilación no invasiva • T / f TEMPRANO a la UCI para aumentar los signos / síntomas respiratorios. Síntomas respiratorios (SOB; hipoxia: ingreso a la UCI): 1. - 1.Cloroquina 500 mg PO BID durante 5 días o hidroxicloroquina 400 mg BID día 1 seguido de 200 mg BID durante 4 días. - 2. Ácido ascórbico (vitamina C) 3 g IV cada 6 horas hasta que se extuba y / o durante al menos 7 días. La terminación temprana puede resultar en un efecto de rebote (ver el ajuste de dosis arriba y precaución con la prueba de glucosa POC). - 3. Anticoagulación. COVID-19 produce un estado hipercoagulable con enfermedad pulmonar micro y macrovascular que juega un papel en la hipoxia / derivación pulmonar. A menos que esté contraindicado, sugerimos anticoagulación COMPLETA (al ingreso a la UCI) con enoxaparina, es decir, 1 mg kg s / c cada 12 horas (ajuste de dosis con Cr Cl <30 ml / min). También se ha sugerido el uso de rTPA a media dosis: 25 mg de tPA durante 2 horas, seguido de una infusión de 25 mg de tPA administrada durante las 22 horas posteriores, con una dosis que no exceda de 0,9 mg / kg, seguida de anticoagulación completa. - 4. Tiamina 200 mg q 12 (PO o IV). - 5. Azitromicina 500 mg día 1, luego 250 mg durante 4 días (tiene propiedades inmunomoduladoras, incluida la regulación negativa de IL-6; además Rx de neumonía bacteriana concomitante). - 6. Melatonina 6-12 mg por la noche (se desconoce la dosis óptima). - 7. Zinc 75-100 mg al día. - 8. Magnesio: 2 g stat IV. Mantenga Mg entre 2.0 y 2.4 mmol / l. Prevenir la hipomagnesemia (que aumenta la tormenta de citoquinas y prolonga el Qtc). - 9. Antibióticos de amplio espectro si se sospecha una neumonía bacteriana superada con base en los niveles de procalcitonina y resultados de cultivo (sin broncoscopia). La coinfección con otros virus parece ser poco común, sin embargo, todavía se recomienda un panel viral respiratorio completo. Se informa que la infección bacteriana superada es poco común (sin embargo, esto puede no ser correcto). - 10. Mantenga EUVOLEMIA (este no es un edema pulmonar no cardiogénico). - - - - - - - - 11. Norepinefrina temprana para la hipotensión. Si bien el agonista de angiotenina II Giapreza ™ tiene un papel limitado en el shock séptico, este medicamento puede ser especialmente beneficioso en pacientes con COVID-19 (regula a la baja ACE-2). 12. Opcional: Atorvastatina 40-80 mg / día. De beneficio teórico pero no comprobado. Se ha demostrado que las estatinas reducen la mortalidad en el fenotipo ARDS hiperinflamatorio. Las estatinas tienen efectos antiinflamatorios, inmunomoduladores, antibacterianos y antivirales pleotrópicos. Además, las estatinas disminuyen la expresión de PAI-1. 13. Opcional: Tocilizumab (si está disponible) puede desempeñar un papel en la tormenta de citoquinas (inhibidor específico de IL-6). 14. Esteroides: a. Esto es controvertido. Sin embargo, el único estudio sobre el uso de corticosteroides y COVID (de Wuhan) demuestra una marcada reducción de la mortalidad con metilprednisolona (60 mg al día). Los esteroides junto con la vitamina C pueden ser necesarios para regular a la baja la tormenta de citoquinas. si. Durante la etapa de replicación viral temprana, es mejor evitarla. C. Durante la fase hiperinmune / hipercoagulable (días 6-8 en adelante) en pacientes con hipoxia: se recomienda hidrocortisona 50 mg IV q 6 durante 4 días (junto con ácido ascórbico) Los pacientes pueden evolucionar a una fase de vórtice HLH / citocina, marcada por el aumento de ferrina, PCR, IL-6 y empeoramiento de la oxigenación. Estos pacientes pueden beneficiarse de dosis altas de metilprednisolona. (dosis ?? 200-500 mg q 12). 15. Considere el intercambio de plasma para la imagen de tormenta de citoquinas / HLH (vea los esteroides a continuación). También se debe considerar el uso de filtros CVVH que eliminan las citocinas. 16. Escalamiento del soporte respiratorio (pasos); Intente evitar la intubación si es posible • Acepte la "hipoxemia permisiva" (mantenga la saturación de O2> 86%) • N / C 1-6 L / min • Cánula nasal de alto flujo (HFNC) hasta 60-80 L / min • Prueba de Flolan inhalado (epoprostenol) • Intento de deshilachado (deshuesado cooperativo) • Intubación ... por Intubador experto; Secuencia rápida Sin embolsado; PPE completo. Se deben evitar las intubaciones de choque / emergencia. • Ventilación protectora de volumen; La presión de conducción más baja y la PEEP más baja posible. Mantenga las presiones de conducción <15 cmH2O. • Sedación moderada para evitar la autoextubación • Prueba de Flolan inhalado (epoprostenol) • Posicionamiento propenso • ?? ECMO <60 años. y sin productos graves / falla orgánica. Existe una preocupación generalizada de que el uso de HFNC podría aumentar el riesgo de transmisión viral. Sin embargo, no hay evidencia sólida para apoyar este miedo. Un grupo de pacientes con COVID-19 se deteriora muy rápidamente (ver gráfico a continuación). La intubación y la ventilación mecánica pueden ser necesarias en estos pacientes. CPAP / BiPAP se puede usar en pacientes seleccionados, especialmente aquellos con exacerbación de EPOC o insuficiencia cardíaca. 17. Monitoreo • Diariamente: PCT, CRP, IL-6, BNP, troponinas, ferritina, relación de neutrófilos y linfocitos, dímero D, Mg, PCR y ferritina son buenos biomarcadores y rastrean la gravedad de la enfermedad. TEG al ingreso y repetido como se indica. • En pacientes que reciben vitamina C IV, el monitor de glucosa Accu-Chek ™ POC dará como resultado valores de glucosa en sangre espuriamente altos. Por lo tanto, se recomienda un laboratorio de glucosa para confirmar los niveles de glucosa en sangre. Monitorear el intervalo QTc si se usa cloroquina / hidrocloroquina y azitromicina y monitorear Mg ++ (torsades es poco común en pacientes monitoreados en UCI) • No hay tomografías computarizadas de rutina, siga CXR y ultrasonido de tórax. • Seguir de cerca a ECHO; Los pacientes desarrollan una miocardiopatía severa. EVMS CRITICAL CARE COVID-19 PROTOCOLO DE GESTIÓN Desarrollado y actualizado por Paul Marik, MD Jefe de Medicina Pulmonar y de Cuidados Críticos Eastern Virginia Medical School, Norfolk, VA 14 de mayo de 2020 ¡URGENTE! Por favor circule lo más ampliamente posible. Es crucial que cada neumólogo, cada médico y enfermero de cuidados críticos, cada administrador del hospital, cada funcionario de salud pública reciba esta información de inmediato. Este es nuestro enfoque recomendado para COVID-19 basado en la mejor (y más reciente) literatura. No debemos reinventar la rueda, sino aprender de la experiencia de los demás. Esta es una situación muy dinámica; por lo tanto, actualizaremos la directriz a medida que surja nueva información. Consulte el sitio web de EVMS para obtener versiones actualizadas de este protocolo. Dr. AB (Nueva York). “Tenemos cero éxito para los pacientes intubados. Nuestro pensamiento está cambiando para posponer la intubación el mayor tiempo posible, para evitar lesiones mecánicas del ventilador. Estos pacientes toleran la hipoxia arterial sorprendentemente bien. El curso natural parece ser el mejor ". Profilaxis.- Si bien hay datos muy limitados (y ninguno específico para COVID-19), el siguiente "cóctel" puede tener un papel en la prevención / mitigación de la enfermedad de COVID-19. Si bien no hay evidencia de alto nivel de que este cóctel sea efectivo; Es barato, seguro y ampliamente disponible. • Vitamina C 500 mg BID y Quercetina 250-500 mg BID • Zinc 75-100 mg / día (acetato, gluconato o picolinato). Se prefieren las pastillas de zinc. Después de 1 mes, reduzca la dosis a 30-50 mg / día. ] • Melatonina (liberación lenta): comience con 0.3 mg y aumente según lo tolerado a 2 mg por la noche • Vitamina D3 1000-4000 u / día • Opcional: Famotidina 20-40mg / día Pacientes sintomáticos (en el hogar): • Vitamina C 500 mg BID y Quercetina 250-500 mg BID • Zinc 75-100 mg / día • Melatonina 6-12 mg por la noche (se desconoce la dosis óptima) • Vitamina D3 2000-4000 u / día • Opcional: ASA 81-325 mg / día • Opcional: Famotidina 20-40mg / día • Opcional: Hidroxicloroquina 400mg BID día 1 seguido de 200mg BID durante 4 días • Opcional: Ivermectina 150-200 ug / kg ( dosis única) • En pacientes sintomáticos, se recomienda la monitorización con oximetría de pulso domiciliaria. La desaturación ambulatoria <94% debe provocar el ingreso hospitalario Pacientes con síntomas leves (en el piso): • Vitamina C 500 mg cada 6 horas y Quercetina 250-500 mg BID (si está disponible) • Zinc 75-100 mg / día • Melatonina 6-12 mg por la noche (se desconoce la dosis óptima) • Vitamina D3 2000-4000 u / día • Enoxaparina 60 mg diarios • Metilprednisolona 40 mg cada 12 horas; aumente a 80 mg cada 12 horas en pacientes con síntomas progresivos y aumento de la PCR. [30-34] • Famotidina 40 mg diarios (20 mg en insuficiencia renal) • Opcional: hidroxicloroquina 400 mg BID día 1 seguido de 200 mg BID durante 4 días • Opcional: Ivermectina 150-200 ug / kg (dosis única) • Opcional: Remdesivir, si está disponible. [35] • N / C 2L / min si es necesario (máx. 4 L / min; considere la t / f temprana a la UCI para escalar la atención). • Evite la nebulización y los tratamientos respiratorios. Utilice "Spinhaler" o MDI y espaciador si es necesario. • Evite CPAP o BiPAP • T / f TEMPRANO a la UCI para aumentar los signos / síntomas respiratorios y la desaturación arterial. Síntomas respiratorios (SOB; hipoxia que requiere N / C ≥ 4 L min: ingresa a la UCI): Tratamiento esencial (amortiguación de la TORMENTA) 1. Dosis de carga de 80 mg de metilprednisolona, luego 40 mg cada 12 horas por al menos 7 días y hasta que se transfiera UCI En pacientes con un aumento de la PCR o un empeoramiento del estado clínico, aumente la dosis a 80 mg cada 12 horas, luego ajuste la dosis según corresponda. 2. Ácido ascórbico (vitamina C) 3 g IV cada 6 horas por al menos 7 días y / o hasta que se transfiera fuera de la UCI. Tenga cuidado con las pruebas de glucosa POC (ver más abajo). 3. Anticoagulación completa: a menos que esté contraindicado, sugerimos anticoagulación COMPLETA (al ingreso a la UCI) con enoxaparina, es decir, 1 mg kg s / c cada 12 horas (ajuste de dosis con Cr Cl <30 ml / min). Se sugiere heparina con CrCl <15 ml / min. Enfoque alternativo: Media dosis de rTPA: 25 mg de tPA durante 2 horas seguido de una infusión de 25 mg de tPA administrada durante las siguientes 22 horas, con una dosis que no exceda de 0,9 mg / kg seguida de anticoagulación completa. Nota: Una caída de SaO2 a pesar de los síntomas respiratorios debería ser un desencadenante para comenzar el tratamiento antiinflamatorio Nota: La terminación temprana del ácido ascórbico y los corticosteroides probablemente dará como resultado un efecto de rebote con deterioro clínico. Componentes de tratamiento adicionales (el Monty completo) 4. Melatonina 6-12 mg por la noche (se desconoce la dosis óptima). 5. Famotidina 40 mg al día (20 mg en insuficiencia renal) 6. Vitamina D 2000-4000 u PO al día 7. Tiamina 200 mg IV cada 12 horas 8. Magnesio: 2 g stat IV. Mantenga Mg entre 2.0 y 2.4 mmol / l. Prevenir la hipomagnesemia (que aumenta la tormenta de citoquinas y prolonga el Qtc). 9. Opcional: Azitromicina 500 mg día 1 y luego 250 mg durante 4 días (tiene propiedades inmunomoduladoras, incluida la regulación negativa de IL-6; además, Rx de neumonía bacteriana concomitante). 10. Opcional: simvastatina 80 mg / día. De beneficio teórico pero no comprobado. Se ha demostrado que la simvastatina reduce la mortalidad en el fenotipo ARDS hiperinflamatorio. Las estatinas tienen efectos pleotrópicos antiinflamatorios, inmunomoduladores, antibacterianos y antivirales. Además, las estatinas disminuyen la expresión de PAI-1 11. Antibióticos de amplio espectro si se sospecha una neumonía bacteriana superada con base en los niveles de procalcitonina y resp. cultivo (sin broncoscopia). Debido a la paradoja de la hiperinflamación y la supresión inmune (una disminución importante de HLA-DR en monocitos CD14), la infección bacteriana secundaria no es infrecuente. 12. Mantenga EUVOLEMIA (esto no es un edema pulmonar no cardiogénico). Debido a la prolongada "fase sintomática" con síntomas similares a los de la gripe (6-8 días), los pacientes pueden tener un volumen reducido. La rehidratación prudente con bolos de 500 ml de timbres de lactato puede estar justificada, idealmente guiada por un monitoreo hemodinámico no invasivo. Se deben evitar los diuréticos a menos que el paciente tenga una sobrecarga obvia de volumen intravascular. Evita la hipovolemia. 13. Norepinefrina temprana para la hipotensión. 14. Escalamiento del soporte respiratorio (pasos); Intente evitar la intubación si es posible • Acepte la "hipoxemia permisiva" (mantenga la saturación de O2> 84%); siga las saturaciones de lactato venoso y O2 venoso central (ScvO2) en patentes con bajas saturaciones de O2 arterial • N / C 1-6 L / min • Cánula nasal de alto flujo (HFNC) hasta 60-80 L / min • Prueba de Flolan inhalado ( epoprostenol) • Intento de pronación (cooperativo reposicionamiento-pronación) • Intubación ... por Intubador experto; Secuencia rápida Sin embolsado; PPE completo. Se deben evitar las intubaciones de choque / emergencia. • Ventilación protectora de volumen; La presión de conducción más baja y la PEEP más baja posible. Mantenga las presiones de conducción <15 cmH2O. • Sedación moderada para evitar la autoextubación • Prueba de Flolan inhalado (epoprostenol) • Posicionamiento propenso. Existe una preocupación generalizada de que el uso de HFNC podría aumentar el riesgo de transmisión viral. Sin embargo, no hay evidencia para apoyar este miedo. HFNC es una mejor opción para el paciente y el sistema de atención médica que la intubación y la ventilación mecánica. CPAP / BiPAP se puede usar en pacientes seleccionados, especialmente aquellos con exacerbación de EPOC o insuficiencia cardíaca. Un subgrupo de pacientes con COVID-19 se deteriora muy rápidamente. La intubación y la ventilación mecánica pueden ser necesarias en estos pacientes. 15. Tratamientos de salvamento • Intercambio de plasma. • Dosis altas de corticosteroides; 120 mg de metilprednisolona cada 6-8 horas • Siltuximab y tocilizumab (inhibidores de IL-6) [51] • ?? CVVH con filtros de absorción / filtración de citoquinas [52] • ?? ECMO <60 años. y sin productos graves / falla orgánica. 16. Tratamiento del síndrome de activación de macrófagos (MAS). • Un subgrupo de pacientes desarrollará MAS. Esto parece ser impulsado por la activación del inflamasoma inducida por el SARS-CoV-2 y el aumento de la producción de IL-1 β (ver Figura 5). [54,55] • Una ferritina> 4400 ng / ml se considera diagnóstico de MAS. Otras características de diagnóstico incluyen aumentar AST / ALT y aumentar la PCR. [56] • "Dosis altas de corticosteroides". Metilprednisolona 120 mg cada 6 a 8 horas por al menos 3 días, luego destete según Ferritin, CRP, AST / ALT. La ferritina debería disminuir al menos un 15% antes del destete de los corticosteroides. • Considere el intercambio de plasma. • Anakinra (inhibe competitivamente la unión de IL-1 al receptor de interleucina-1 tipo I) puede considerarse en los fracasos del tratamiento. 17. Monitoreo • Diariamente: PCT, CRP, IL-6, BNP, troponinas, ferritina, relación neutrófilos-linfocitos, dímero D y Mg. La PCR, la IL-6 y la ferritina siguen de cerca la gravedad de la enfermedad (aunque la ferritina tiende a quedarse atrás de la PCR). Tromboelastograma (TEG) al ingreso y repetido según lo indicado. • En pacientes que reciben vitamina C IV, el monitor de glucosa Accu-Chek ™ POC dará como resultado valores de glucosa en sangre espuriamente altos. Por lo tanto, se recomienda un laboratorio de glucosa para confirmar los niveles de glucosa en sangre. • Monitorear el intervalo QTc si se usa cloroquina / hidrocloroquina y azitromicina y monitorear Mg ++ (torsades es poco común en pacientes monitoreados en UCI) • No hay tomografías computarizadas de rutina, siga CXR y ultrasonido de tórax. • Seguir de cerca a ECHO; Los pacientes desarrollan una miocardiopatía severa. 18. Gestión posterior a la UCI a. Enoxaparina 40-60 mg s / c diariamente b. Metilprednisolona 40 mg al día, luego destetar lentamente c. Vitamina C 500 mg PO BID d. Melatonina 3-6 mg por la noche Interrupción prematura de corticosteroides y vitamina C IV (después de 4 días) y el efecto de la reiniciación de esta combinación en el perfil de PCR. Científico racional para el protocolo de tratamiento MATH + Tres procesos patológicos centrales conducen a falla multiorgánica y muerte en COVID-19: 1) Hiperinflamación ("tormenta de citoquinas"): un sistema inmunitario desregulado cuyas células se infiltran y dañan múltiples órganos, a saber, los pulmones, los riñones y el corazón. Ahora se acepta ampliamente que el SARS-CoV-2 causa la activación aberrante de linfocitos T y macrófagos, lo que resulta en una "tormenta de citoquinas". 2) Hipercoagulabilidad (aumento de la coagulación): el sistema inmunitario desregulado daña el endotelio y activa la coagulación sanguínea, causando la formación de coágulos sanguíneos micro y macro. Estos coágulos sanguíneos deterioran el flujo sanguíneo. 3) Hipoxemia severa (niveles bajos de oxígeno en la sangre): inflamación pulmonar causada por la tormenta de citocinas, junto con microtrombosis en la circulación pulmonar, que afecta severamente la absorción de oxígeno, lo que resulta en una falla de oxigenación. Las patologías anteriores no son nuevas, aunque la gravedad combinada en la enfermedad COVID-19 es considerable. Nuestras experiencias de larga data y más recientes muestran un tratamiento consistentemente exitoso si se logran los principios terapéuticos tradicionales de intervención temprana y agresiva, antes del inicio de la insuficiencia orgánica avanzada. Es nuestra opinión colectiva que los niveles históricamente altos de morbilidad y mortalidad por COVID-19 se deben a un solo factor: la renuencia generalizada e inapropiada entre los intensivistas a emplear tratamientos antiinflamatorios y anticoagulantes, incluida la terapia con corticosteroides al inicio de un tratamiento. hospitalización del paciente Es esencial reconocer que no es el virus lo que está matando al paciente, sino el sistema inmunitario hiperactivo del paciente. Las llamas del "fuego de citoquinas" están fuera de control y deben extinguirse. Brindar atención de apoyo (con ventiladores que avivan el fuego) y esperar a que el fuego de las citocinas se apague simplemente no funciona ... este enfoque FALLÓ y ha provocado la muerte de decenas de miles de pacientes. El fracaso sistemático de los sistemas de cuidados críticos para adoptar la terapia con corticosteroides fue el resultado de las recomendaciones publicadas contra el uso de corticosteroides por parte de la Organización Mundial de la Salud (OMS), los Centros para el Control y la Prevención de Enfermedades (CDC) y la American Thoracic Society (ATS), entre otros. Una publicación muy reciente de la Society of Critical Care Medicine y autor de uno de los miembros del grupo de Front Line COVID-19 Critical Care (FLCCC), identificó los errores cometidos por estas organizaciones en sus análisis de estudios de corticosteroides basados en el hallazgos de las pandemias de SARS y H1N1. Su recomendación errónea de evitar los corticosteroides en el tratamiento de COVID19 ha llevado al desarrollo de innumerables fallas de órganos que han abrumado los sistemas de cuidados críticos en todo el mundo. Nuestro protocolo de tratamiento dirigido a estas patologías clave ha logrado un éxito casi uniforme, si se inicia dentro de las 6 horas posteriores a la presentación de un paciente con COVID19 con dificultad para respirar o que necesita ≥ 4L / min de oxígeno. Si tal inicio temprano del tratamiento pudiera lograrse sistemáticamente, la necesidad de ventiladores mecánicos y camas de UCI disminuirá dramáticamente. Es importante reconocer que la "neumonía COVID-19" no causa SDRA. La fase inicial de "falla de oxigenación" se caracteriza por un cumplimiento pulmonar normal, con una capacidad de reclutamiento deficiente y agua pulmonar casi normal (medida por termodilución transpulmonar). Este es el "fenotipo L" según lo informado por Gattonini y colegas. [57-60] El tratamiento de estos pacientes con intubación temprana y el protocolo de tratamiento ARDNSnet causará la enfermedad que está tratando de prevenir, es decir, SDRA. Estos pacientes toleran la hipoxia notablemente bien, sin un aumento en la concentración de lactato en sangre ni una caída en el centro saturación venosa de oxígeno. Por lo tanto, sugerimos el uso liberal de HFNC, con reposicionamiento frecuente del paciente (pronación) y la aceptación de "hipoxemia permisiva". Sin embargo, este enfoque implica una estrecha observación del paciente. Los pacientes en los que la tormenta de citoquinas no está "amortiguada" progresarán hacia el "fenotipo H" caracterizado por un mal cumplimiento pulmonar, falla severa de oxigenación y reclutamiento de PEEP (ver Figura 7). La progresión a esta fase se ve exacerbada por la lesión pulmonar inducida por el ventilador (VILI). El patrón histológico del "Fenotipo H" se caracteriza por una neumonía aguda fibrinosa y organizadora (AFOP), con una extensa deposición de fibrina intraalveolar llamada "bolas" de fibrina con membranas hialinas ausentes. Los corticosteroides parecen ser de poco beneficio en la AFOP establecida. Se debe intentar una dosis alta de metilprednisolona en la "fase temprana" de AFOP, sin embargo, muchos pacientes progresarán a fibrosis pulmonar irreversible con dependencia prolongada del ventilador y finalmente la muerte. Es importante reconocer que los pacientes con COVID-19 presentan una variedad de fenotipos, probablemente dependientes de la heterogeneidad genética, la edad, la carga viral, el estado inmunológico y nutricional y las comorbilidades (ver Figura 5). Los pacientes con COVID-19 pueden desarrollar un "fenotipo trombofílico" que se presenta con enfermedad tromboembólica severa con poca evidencia de compromiso del parénquima pulmonar. Esto sugiere que los pacientes con síntomas leves pueden beneficiarse de la anticoagulación. Además, la insuficiencia de vitamina D exacerba la tormenta de citoquinas y probablemente aumenta el riesgo de muerte. Finalmente, es importante reconocer que no existe una intervención terapéutica conocida que haya sido probada inequívocamente para mejorar el resultado de COVID-19. Sin embargo, esto no significa que debamos adoptar un enfoque nihilista y limitar el tratamiento a la "atención de apoyo". Además, es probable que no haya una sola "bala mágica" para curar COVID-19. Más bien, deberíamos estar usando múltiples medicamentos / intervenciones que tengan efectos biológicos sinérgicos y superpuestos que sean seguros, baratos y "fácilmente" disponibles. El impacto de COVID-19 en los países de ingresos medios y bajos será enorme; estos países no podrán permitirse las costosas moléculas de diseño.