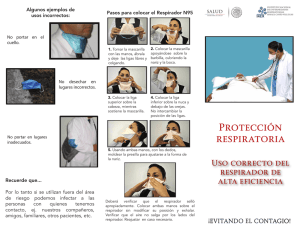
Enfermedad por coronavirus 2019 (COVID-19) Preguntas frecuentes sobre equipos de protección personal Este documento está destinado a abordar las preguntas frecuentes sobre el equipo de protección personal (EPP). Vestidos ¿Qué pruebas y estándares debo considerar al buscar ropa protectora recomendada por los CDC? La guía de los CDC para las Consideraciones para la selección de ropa protectora utilizada en la atención médica para la protección contra microorganismos en la sangre y los uidos corporales describe la evidencia cientí ca y la información sobre estándares nacionales e internacionales, métodos de prueba y especi caciones para batas y overoles impermeables e impermeables utilizados en la atención médica. Muchas organizaciones han publicado pautas para el uso de equipos de protección personal (EPP) en entornos médicos. El American National Standards Institute (ANSI) y la Asociación para el Avance de la Instrumentación Médica (AAMI): ANSI / AAMI PB70: 2012 describe el rendimiento de la barrera líquida y una clasi cación de batas quirúrgicas y de aislamiento para su uso en instalaciones de atención médica. Al igual que con cualquier tipo de EPP, la clave para la selección y el uso adecuados de la ropa protectora es comprender los peligros y el riesgo de exposición. Algunos de los factores importantes para evaluar el riesgo de exposición en los establecimientos de salud incluyen la fuente, los modos de transmisión, las presiones y los tipos de contacto, y la duración y el tipo de tareas que debe realizar el usuario del EPP. ( Informe de información técnica (TIR) 11 [ AAMI 2005 ]). Para las batas, es importante tener una superposición su ciente de la tela para que se enrolle alrededor del cuerpo para cubrir la espalda (asegurando que si el usuario se pone en cuclillas o se sienta, la bata aún protege el área de la espalda del cuerpo). ¿Qué tipo de bata se recomienda para pacientes con sospecha o con rmación de COVID-19? Las batas de aislamiento de pacientes desechables y no estériles, que se utilizan para la atención de rutina del paciente en entornos de atención médica, son apropiadas para pacientes con sospecha o con rmación de COVID19. ¿Qué tipos de batas están disponibles para que el personal de salud las proteja de COVID-19? Si bien la transmisibilidad de COVID-19 no se comprende completamente, hay batas disponibles que protegen contra los microorganismos. La elección de la bata debe hacerse en función del nivel de riesgo de contaminación. Ciertas áreas de batas quirúrgicas y de aislamiento se de nen como "zonas críticas" donde es más probable que ocurra el contacto directo con sangre, uidos corporales y / u otros materiales potencialmente infecciosos. ( ANSI / AAMI PB70 ) Si existe un riesgo de contaminación medio a alto y se necesita una zona crítica grande, batas de aislamiento que reclaman una protección de barrera de moderada a alta ( ANSI / AAMI PB70 Nivel 3 o 4 ) puede ser usado. Para actividades de atención médica con riesgo de contaminación bajo, medio o alto, batas quirúrgicas ( ANSI / AAMI PB70 niveles 1-4 ), puede ser usado. Estas batas están destinadas a ser usadas por el personal de atención médica durante los procedimientos quirúrgicos. Si el riesgo de exposición a uidos corporales es bajo o mínimo, batas que reclaman niveles mínimos o bajos de protección de barrera ( ANSI / AAMI PB70 Nivel 1 o 2 ) puede ser usado. Estas batas no deben usarse durante procedimientos quirúrgicos o invasivos, o para actividades de atención de pacientes con contaminación de riesgo medio a alto. ¿Cuál es la diferencia entre batas y overoles? La guía de los CDC sobre Consideraciones para la selección de ropa protectora utilizada en la atención médica para la protección contra microorganismos en la sangre y los uidos corporales proporciona comparaciones adicionales entre batas y overoles. Las batas son más fáciles de ponerse y, en particular, de quitarse. Generalmente son más familiares para los trabajadores de la salud y, por lo tanto, es más probable que se usen y eliminen correctamente. Estos factores también facilitan la capacitación en su uso correcto. Los overoles generalmente brindan protección de 360 grados porque están diseñados para cubrir todo el cuerpo, incluidas la parte posterior y la parte inferior de las piernas, y a veces también la cabeza y los pies. Las batas quirúrgicas / de aislamiento no brindan protección continua para todo el cuerpo (por ejemplo, tienen posibles aberturas en la espalda y, por lo general, solo cubren la pantorrilla). También se espera que el nivel de estrés por calor generado debido a la capa adicional de ropa sea menor para las batas en comparación con los overoles debido a varios factores, como las aberturas en el diseño de las batas y el área total cubierta por la tela. ¿Cómo me pongo (me pongo) y me quito (me quito) el vestido? Veri que si su instalación tiene orientación sobre cómo ponerse y quitarse el EPP. El procedimiento para ponerse y quitarse debe adaptarse al tipo especí co de PPE que tenga disponible en su instalación. Si su instalación no tiene orientación especí ca, los CDC han recomendado secuencias para ponerse y quitarse el EPP. Es importante que los proveedores de atención médica (HCP) realicen la higiene de manos antes y después de quitarse el EPP. La higiene de las manos se debe realizar utilizando un desinfectante para manos a base de alcohol que contenga 60-95% de alcohol o lavándose las manos con agua y jabón durante al menos 20 segundos. Si las manos están visiblemente sucias, se debe usar agua y jabón antes de regresar al desinfectante para manos a base de alcohol. ¿Es aceptable que los servicios médicos de emergencia usen overoles como alternativa a las batas cuando se sospecha de COVID-19 en un paciente que necesita transporte de emergencia? A diferencia de la atención al paciente en el entorno controlado de un centro de salud, la atención y el transporte por EMS presentan desafíos únicos debido a la naturaleza del entorno. Los overoles son una alternativa aceptable a las batas para el cuidado y transporte de pacientes sospechosos de COVID-19. Si bien no se han realizado estudios clínicos para comparar batas y overoles, ambos han sido utilizados de manera efectiva por los trabajadores de la salud en entornos clínicos durante la atención al paciente. Consideraciones de los CDC para seleccionar la ropa protectora utilizada en la atención médica para la protección contra microorganismos en la sangre y los uidos corporalesLa guía proporciona una comparación entre batas y overoles, incluidos los métodos de prueba y los requisitos de rendimiento. Los overoles generalmente brindan protección de 360 grados porque están diseñados para cubrir todo el cuerpo, incluidas la parte posterior y la parte inferior de las piernas, y a veces también la cabeza y los pies. Esta cobertura adicional puede ser necesaria para algunas tareas laborales relacionadas con el transporte médico. Sin embargo, los overoles pueden aumentar el estrés por calor en comparación con las batas debido al área total cubierta por la tela. La capacitación sobre cómo quitar (quitarse) adecuadamente un overol es importante para evitar la autocontaminación. Comparativamente, las batas son más fáciles de ponerse y, en particular, de quitarse. Guantes ¿Qué tipo de guante se recomienda para atender a pacientes con sospecha o con rmación de COVID-19 en entornos de atención médica? Los guantes de examen de paciente desechables no estériles, que se utilizan para la atención de rutina del paciente en entornos de atención médica, son apropiados para la atención de pacientes con sospecha o con rmación de COVID-19. ¿Qué estándares se deben considerar al elegir guantes? La Sociedad Americana para Pruebas y Materiales (ASTM) ha desarrollado estándares para guantes de examen de pacientes. Las especi caciones estándar para guantes de nitrilo, guantes de goma natural y guantes de policloropreno indican requisitos mínimos de resistencia a la tracción y alargamiento más altos en comparación con los guantes de vinilo. 1,2,3,4 La ASTM ha desarrollado estándares para guantes de examen de pacientes. Los requisitos de longitud para los guantes de examen del paciente deben ser de un mínimo de 220 mm a 230 mm, según el tamaño del guante y el tipo de material. 1,2,3,4 ¿Es necesario el doble enguantado cuando se atiende a pacientes con CoVID-19 sospechosos o con rmados en entornos de atención médica? La Guía de los CDC no recomienda guantes dobles al brindar atención a pacientes sospechosos o con rmados de 2019-COVID. ¿Son necesarios guantes de longitud extendida cuando se atiende a pacientes con COVID-19 sospechosos o con rmados en entornos de atención médica? De acuerdo con la guía de los CDC , los guantes de longitud extendida no son necesarios cuando se brinda atención a pacientes con COVID-19 sospechosos o con rmados. Se pueden usar guantes de longitud extendida, pero los CDC no los recomiendan especí camente en este momento. ¿Cómo me pongo (me pongo) y me quito (me quito) los guantes? Veri que si su instalación tiene orientación sobre cómo ponerse y quitarse el EPP. El procedimiento para ponerse y quitarse debe adaptarse al tipo especí co de PPE que tenga disponible en su instalación. Si su instalación no cuenta con una guía especí ca, los CDC han recomendado secuencias para ponerse y quitarse el EPP . Es importante que HCP realice la higiene de manos después de quitarse el EPP. La higiene de las manos debe realizarse utilizando un desinfectante para manos a base de alcohol que contenga 60-95% de alcohol o lavándose las manos con agua y jabón durante al menos 20 segundos. Si las manos están visiblemente sucias, se debe usar agua y jabón antes de regresar al desinfectante para manos a base de alcohol. Notas al pie 1 ASTM D6319-Especi cación estándar para guantes de examen de nitrilo para aplicaciones médicas 2 ASTM D3578 Especi cación estándar para guantes de examen de goma 3 Especi cación estándar ASTM D5250 para guantes de poli (cloruro de vinilo) para aplicaciones médicas 4 ASTMD 6977 Especi cación estándar para guantes de examen de policloropreno para aplicaciones médicas Respiradores ¿Debo usar un respirador en público? Los CDC no recomiendan el uso rutinario de respiradores fuera del entorno laboral (en la comunidad). Muy a menudo, la propagación de virus respiratorios de persona a persona ocurre entre contactos cercanos (a menos de 6 pies). Los CDC recomiendan acciones preventivas cotidianas para prevenir la propagación de virus respiratorios, como evitar a las personas enfermas, evitar tocarse los ojos o la nariz y cubrirse la tos o estornudar con un pañuelo. Las personas enfermas deben quedarse en casa y no ir a lugares públicos llenos de gente o visitar a personas en hospitales. Los trabajadores que están enfermos deben seguir las pautas de los CDC y quedarse en casa cuando estén enfermos . ¿Qué es un respirador? Un respirador es un dispositivo de protección personal que se usa en la cara o la cabeza y cubre al menos la nariz y la boca. Se utiliza un respirador para reducir el riesgo del usuario de inhalar partículas peligrosas en el aire (incluidos agentes infecciosos), gases o vapores. Los respiradores, incluidos los destinados a ser utilizados en entornos de atención médica, están certi cados por los CDC / NIOSH. ¿Qué es un respirador con máscara ltrante N95 (FFR)? Un N95 FFR es un tipo de respirador que elimina partículas del aire que se respira a través de él. Estos respiradores ltran al menos el 95% de las partículas muy pequeñas (0.3 micras). Los FFR N95 son capaces de ltrar todo tipo de partículas, incluidas bacterias y virus. ¿Qué diferencia a los respiradores N95 de las mascarillas (a veces llamadas mascarillas quirúrgicas)? Infografía: Comprensión de la diferencia entre máscaras quirúrgicas y respiradores N95 Los respiradores N95 reducen la exposición del usuario a partículas en el aire, desde aerosoles de partículas pequeñas hasta gotas grandes. Los respiradores N95 son respiradores ajustados que ltran al menos el 95% de las partículas en el aire, incluidas las partículas grandes y pequeñas. No todos pueden usar un respirador debido a afecciones médicas que pueden empeorar al respirar a través de un respirador. Antes de usar un respirador o hacerse una prueba de ajuste, los trabajadores deben someterse a una evaluación médica para asegurarse de que puedan usar un respirador de manera segura. Lograr un sellado adecuado de la cara es esencial. Las regulaciones de los Estados Unidos requieren que los trabajadores se sometan a una prueba de ajuste anual y realicen una veri cación del sello del usuario cada vez que trabajadores se sometan a una prueba de ajuste anual y realicen una veri cación del sello del usuario cada vez que se use el respirador. Los trabajadores deben pasar una prueba de ajuste para con rmar un sellado adecuado antes de usar un respirador en el lugar de trabajo. Cuando se ajusta y desgasta adecuadamente, se produce una fuga mínima alrededor de los bordes del respirador cuando el usuario inhala. Esto signi ca que casi todo el aire se dirige a través de los medios de ltro. A diferencia de los N95 aprobados por NIOSH, las mascarillas son holgadas y solo brindan protección de barrera contra las gotas, incluidas las partículas respiratorias grandes. No es necesario realizar pruebas de ajuste ni comprobar el sellado con las mascarillas. La mayoría de las máscaras faciales no ltran e cazmente las partículas pequeñas del aire y no evitan las fugas alrededor del borde de la máscara cuando el usuario inhala. El papel de las máscaras faciales es el control de la fuente del paciente, para evitar la contaminación del área circundante cuando una persona tose o estornuda. Los pacientes con COVID-19 con rmado o sospechado deben usar una máscara facial hasta que estén aislados en un hospital o en su hogar. El paciente no necesita usar una mascarilla mientras está aislado. ¿Qué es un respirador quirúrgico N95 y quién debe usarlo? Se recomienda un N95 quirúrgico (también denominado respirador médico) solo para uso del personal de atención médica (HCP) que necesita protección contra riesgos tanto en el aire como en los líquidos (por ejemplo, salpicaduras, aerosoles). Estos respiradores no se usan ni se necesitan fuera de los entornos de atención médica. En tiempos de escasez, solo los profesionales de la salud que trabajan en un campo estéril o que pueden estar expuestos a salpicaduras de alta velocidad, aerosoles o salpicaduras de sangre o uidos corporales deben usar estos respiradores, como en entornos operativos o de procedimiento. La mayoría de los profesionales de la salud que atienden a pacientes con COVID-19 con rmados o sospechosos no deberían necesitar usar respiradores quirúrgicos N95 y pueden usar respiradores estándar N95. Si un N95 quirúrgico no está disponible para su uso en entornos operativos o de procedimiento, entonces se puede usar un respirador N95 sin válvula con un protector facial para ayudar a bloquear las corrientes de sangre y uidos corporales a alta velocidad. Mis empleados se quejan de que los respiradores quirúrgicos N95 están calientes e incómodos. ¿Qué puedo hacer? Los requisitos para los respiradores quirúrgicos N95 que los hacen resistentes a las corrientes de uidos corporales a alta velocidad y ayudan a proteger el campo estéril pueden dar como resultado un diseño que tiene una mayor resistencia respiratoria (hace que sea más difícil respirar) que un respirador N95 típico. Además, los respiradores quirúrgicos N95 están diseñados sin válvulas de exhalación, que a veces se perciben como más calientes dentro de la máscara que los respiradores típicos N95. Si recibe quejas, puede considerar que los empleados que no se someten a cirugía, que no trabajen en un campo estéril o que no estén expuestos a corrientes de uidos corporales a alta velocidad usen un N95 estándar con una válvula de exhalación. Mi respirador N95 tiene una válvula de exhalación, ¿está bien? Un respirador N95 con una válvula de exhalación proporciona el mismo nivel de protección al usuario que uno que no tiene una válvula. La presencia de una válvula de exhalación reduce la resistencia a la exhalación, lo que facilita la respiración (exhalación). Algunos usuarios sienten que un respirador con una válvula de exhalación mantiene la cara más fresca y reduce la acumulación de humedad dentro de la pieza facial. Sin embargo, los respiradores con válvulas de exhalación no deben usarse en situaciones donde se debe mantener un campo estéril (p. Ej., Durante un procedimiento invasivo en una sala de operaciones o procedimientos) porque la válvula de exhalación permite que el aire exhalado sin ltrar escape al campo estéril. ¿Cómo puedo saber si un respirador está aprobado por NIOSH? El número de aprobación de NIOSH y la etiqueta de aprobación son clave para identi car los respiradores aprobados por NIOSH. La etiqueta de aprobación de NIOSH se puede encontrar en o dentro del embalaje del respirador o, a veces, en el propio respirador. El etiquetado requerido de los respiradores de careta ltrante N95 aprobados por NIOSH incluye el nombre de NIOSH, el número de aprobación, las designaciones de ltro, el número de lote y el número de modelo que se imprimirá en el respirador. Puede veri car que las aprobaciones de su respirador sean válidas consultando la Lista de equipos certi cados (CEL) de NIOSH . ¿Cómo sé si un respirador está anunciando falsamente la aprobación de NIOSH? Cuando NIOSH se da cuenta de los respiradores falsi cados o de los que falsi can la aprobación de NIOSH en el mercado, estos respiradores se publican en la página web de Respiradores falsi cados / Tergiversación de la aprobación de NIOSH para alertar a los usuarios, compradores y fabricantes. ¿Cómo sé si mi respirador está vencido? NIOSH no requiere que los respiradores aprobados de careta ltrante N95 (FFR) estén marcados con una fecha de vencimiento. Si un FFR no tiene una fecha de vencimiento asignada, debe consultar las instrucciones del usuario o buscar orientación del fabricante especí co sobre si se espera que el tiempo y las condiciones de almacenamiento (como la temperatura o la humedad) tengan un efecto en el rendimiento del respirador y si Los respiradores están llegando al nal de su vida útil. ¿Qué hago con un respirador caducado? En tiempos de mayor demanda y menor oferta, se puede considerar el uso de respiradores N95 más allá de su vida útil prevista. Sin embargo, existe la posibilidad de que el respirador no cumpla con los requisitos para los cuales fue certi cado. Con el tiempo, los componentes como la correa y el puente nasal pueden degradarse, lo que puede afectar la calidad del ajuste y el sello. Antes de usar los respiradores N95, el profesional sanitario debe inspeccionar el respirador y realizar una veri cación del sello. Además, los respiradores vencidos posiblemente ya no cumplan con los requisitos de certi cación establecidos por NIOSH. Para obtener más orientación, visite Liberación de respiradores de careta ltrante N95 almacenados más allá de la vida útil designada por el fabricante: Consideraciones para la respuesta COVID-19 . ¿Qué métodos deben considerar los centros de salud para evitar la pérdida involuntaria de EPP durante COVID-19? Monitorear el inventario de suministros de PPE y mantener el control sobre los suministros de PPE puede ayudar a prevenir pérdidas involuntarias de productos que pueden ocurrir debido a robo, daño o pérdida accidental. Los sistemas de inventario deben emplearse para rastrear el uso diario e identi car áreas de uso más alto de lo esperado. Esta información se puede utilizar para implementar estrategias de conservación adicionales adaptadas a áreas especí cas de atención al paciente, como unidades hospitalarias o instalaciones para pacientes ambulatorios. El seguimiento del inventario dentro de un sistema de salud también puede ayudar a con rmar las entregas de EPP y optimizar la distribución de suministros de EPP a instalaciones especí cas. Última revisión de la página: 14 de marzo de 2020