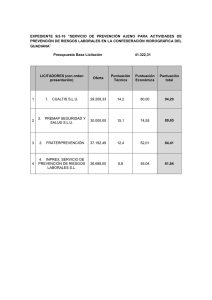
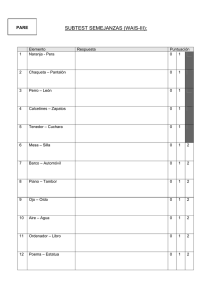
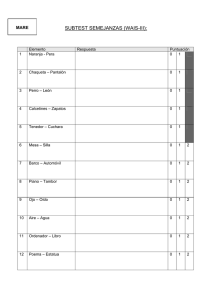
VALORACIÓN GERIÁTRICA INTEGRAL MÉDICO RESIDENTE DE GERIATRÍA DRA. LILIANA E. RÍOS MONTERREY HOSPITAL III SUÁREZ ANGAMOS CONCEPTO Evaluación múltiple y global del anciano teniendo en cuenta su estado funcional, cognitivo y afectivo, su situación socioeconómica y el apoyo familiar con el que cuenta. Plan diagnóstico y terapéutico personalizado al paciente con el objetivo final de mejorar su CALIDAD DE VIDA CONCEPTO Cuantificación de todas las capacidades y déficit importantes, clínicos, funcionales, y psicosociales del anciano; con el fin de conseguir un plan racional de tratamiento y de utilización de recursos (Rubinstein y Abrass 1986) ES UN METODO DE TRABAJO CARACTERISTICO DE LA GERIATRIA MARJORIE WARREN (1897-1960) West Middlessex Hospital. Reino Unido (1930) Demostró que una “correcta valoración” y unas terapéuticas rehabilitadoras activas conseguían recuperaciones impensables. OBJETIVOS DE LA VGI - Mejorar la exactitud diagnóstica en base a un diagnóstico cuádruple (clínico, funcional, mental y social). - Descubrir problemas tratables no diagnosticados previamente. - Establecer un tratamiento cuádruple adecuado y racional a las necesidades del anciano. - Mejorar el estado funcional y cognitivo. - Mejorar la calidad de vida. - Conocer los recursos del paciente y su entorno sociofamiliar. - Disminuir la mortalidad. ¿QUÉ ELEMENTOS COMPONEN LA VGI? 1-VALORACIÓN CLÍNICA (Hª C) 2-VALORACIÓN FUNCIONAL 3-VALORACIÓN MENTAL 4-VALORACIÓN SOCIAL 1º-VALORACIÓN CLÍNICA Hª C • Parte fundamental de la VGI, debido a que el resto de los componentes de la VGI están en función de lo que puedan ayudar a ésta • La Hª C Geriátrica es la herramienta básica de la valoración GI y es ALGO diferente a la Hª habitual • De una buena Hª C depende la correcta orientación diagnóstica y terapéutica Hª C G Apartados importantes: • • • • • • I- Antecedentes Personales II- Antecedentes Familiares III- Anamnesis por aparatos IV- Enfermedad Actual V- Exploración Clínica VI- Plan de actuación I- Antecedentes Personales • No olvidar preguntar: HTA, DM, TBC, Estancias hospitalarias y tiempo (fechas, informes,sitio...), Intervenciones quirúrgicas, Caídas de repetición en el último año, Estreñimiento, Incontinencia, Dolor crónico, Trastornos del sueño, Alergias (fármacos, alimentos, etc), Hábitos tóxicos (fumador activo, etilismo crónico...),Vacunaciones (tétanos, gripe, neumococo), Transfusiones (fecha), Deterioro cognitivo y trastornos del ánimo, Deterioro sensorial: déficits auditivos y visuales, Pobreza y aislamiento. La polifarmacia es el principal factor de riesgo de reacción adversa a medicamentos y esto se incrementa de manera exponencial (del 5% si se toma 1 fármaco hasta el 100% si se toman 10 o más). - El manejo terapéutico del anciano requiere un amplio conocimiento de los fármacos, de sus interacciones y de sus efectos. ANTECEDENTES FARMACOLÓGICOS - Por un lado, se van a producir una serie de cambios farmacocinéticos y farmacodinámicos que condicionarán variaciones en los niveles plasmáticos de los fármacos y, por otro lado, existirá una alta prevalencia de patologías crónicas o agudas intercurrentes, como la insuficiencia renal o hepática, o la malnutrición, que van a determinar ajustes en las dosificaciones. El riesgo de iatrogenia en los ancianos es de 3 a 5 veces mayor que en el adulto. Los fármacos con mayor potencial iatrógeno son: diuréticos, antihipertensivos, digital, antidepresivos, neurolépticos y sedantes << No olvidar ningún aparato o sistema y ninguna pregunta: es una información subjetiva que luego se podrá constatar en la exploración clínica...>> III- Anamnesis por aparatos Nos encaminará a la detección de los grandes síndromes geriátricos. ¿Qué le pasa? ¿Desde cuándo? IV- Enfermedad Actual ¿A qué lo atribuye? Motivo de Consulta V- Exploración Física: CABEZA Evaluar arterias temporales, boca (estado dentario, prótesis dentales, presencia de micosis oral, tumoraciones), pares craneales, Ojos (ectropion/entropio n, cataratas). CUELLO Es importante explorar la existencia de bocio, adenopatías, ingurgitación yugular, latidos y soplos carotídeos, rigidez cervical. TÓRAX La exploración incluye la auscultación cardiaca y pulmonar, la existencia de deformidades torácicas y escoliosis, y la palpación de mamas. ABDOMEN Seguir los pasos clásicos: inspección, palpación, percusión y auscultación. TACTO RECTAL para descartar la presencia de impactación fecal, hemorroides o tumoraciones. EXTREMIDADES Valorar la situación vascular y muscular, presencia o ausencia de pulsos periféricos, existencia de edemas y limitaciones/deformi dades articulares. NEUROLÓGICO Estudiar la marcha, el equilibrio, el tono muscular, la fuerza y sensibilidad. No hay que olvidar valorar la presencia de trastornos del habla, temblor, rigidez, acinesia y reflejos de liberación frontal. PIEL Buscar lesiones tróficas, úlceras por presión o vasculares, signos de isquemia. • Listado de problemas priorizados: enfermedades, SGs entre otros. VI- Plan de actuación • Pruebas complementarias (Hemograma y VSG, Proteínas totales y albúmina, TSH, vitamina B y Fólico, Examen de orina, Rx torax y EKG) • Plan de cuidados individualizado: Diagnóstico, Terapéutico y Rehabilitador. 2º- VALORACIÓN FUNCIONAL «La salud en el anciano se mide en términos de función» (ONU, 1959) Consiste en el estudio de las capacidades físicas del anciano en todo su espectro, desde las tareas motoras más simples y su capacidad de autocuidado hasta el ejercicio y la independencia en el medio ambiente Detectar problemas para instaurar medidas preventivas y terapéuticas Clasificación de AVD Se basa en la medición de la discapacidad para realizar las actividades de la vida diaria (AVD), subdivididas en actividades básicas (ABVD) e instrumentales (AIVD) – según niveles de complejidad ¿ CUÁLES SON LOS INSTRUMENTOS DE MEDICIÓN DE ABVD? ÍNDICE de KATZ • Elaborado en 1958 por Sidney Katz. • Publicado en 1963. • Contenido: • 1. Baño 4. Movilidad 2. Vestirse y Desvestirse 5. Continencia 3. Uso del retrete 6. Alimentación Puntuación: • Puntuación dicotómica de cada ítem (0 / 1), con resultado global de 0 a 6 puntos Si lo realiza de forma independiente o con poca asistencia: 1 punto. Si requiere de gran ayuda o directamente no lo realiza: 0 puntos . En 7 grupos con letras de A a G (A máxima independencia G máxima dependencia ÍNDICE de BARTHEL • Elaborado en 1955 por Mahoney y Barthel y publicado en 1965. • Recomendado por la Sociedad Británica de Geriatría • • Contenido: 1. Alimentación 2. Bañarse o Ducharse 3. Vestirse y Desvestirse 4. Asearse o Arreglarse 5. Continencia de heces Puntuación: puntúa 6. Continencia de orina 7. Ir al servicio 8. Acostarse y Levantarse 9. Andar 10. Subir y Bajar escaleras • Cada ítem (0-5-10-15). de forma ponderada • Se puntúa de 0 a 100, lo que le confiere mayor facilidad para el uso estadístico de los datos. Para una mejor interpretación, sus resultados se han agrupado en cuatro categorías: • — Dependencia total, puntuación menor de 20. • — Dependencia grave, puntuación de 20 a 35. • — Dependencia moderada, puntuación de 40 a 55. • — Dependencia leve, puntuación igual o mayor de 60 INDICE DE BARTHEL INDICE DE KATZ Fácil aprendizaje y aplicación Difícil aprendizaje y aplicación Se interpreta en 5 minutos Requiere mayor tiempo para su interpretación Evalúa mejor la necesidad de asistencia - ayuda Evalúa tangencialmente la necesidad de ayuda. Da más importancia a las puntuaciones de los ítems relacionados con el control de esfínteres y la movilidad. Uso en rehabilitación y/o residencias Gran valor predictivo sobre: mortalidad, ingreso hospitalario, duración de estancia en unidades de rehabilitación y ubicación al alta de pacientes con accidente cerebrovascular. INSTRUMENTOS DE MEDICIÓN DE AIVD ESCALAS de LAWTON y BRODY • • • • Diseñadas por Lawton y Brody. Publicadas en 1969. Es el instrumento más empleado a escala mundial Contenido: 1. 2. 3. 4. • Uso del teléfono Ir de compras Hacer la comida Cuidar la casa 5. Lavar la ropa 6. Uso de transportes 7. Controlar la medicación 8. Manejar el dinero Puntuación: • Guttman • Puntuación por ítem dicotómica con respuesta (0 / 1). • Puntuación global de 0 a 8 puntos. 3- VALORACIÓN MENTAL: La fragilidad cognitiva depende de: 1) variables orgánicas; 2) factores psicosociales, y 3) entidades clínicas, como HTA , DM, ACV, enfermedades tiroideas, insuficiencia renal, EPOC , POLIFARMACIA Incluye las áreas: cognitiva y afectiva. • Las principales escalas para su detección y estadificación son: • El Minimental State Examination de Folstein (MMSE) • Cuestionario de Pfeiffer • Minixamen Cognoscitivo de Lobo (MEC), el test del reloj. COGNITIVA • Los pacientes mayores presentan sintomatología depresiva larvada, atípica y con síntomas somáticos. • Cuestionarios útiles en su detección como: Escala de depresión geriátrica de Yesavage (GDS), Inventario de depresión de Hamilton, Inventario de depresión de Beck, Escala de Zung. AFECTIVA En cuanto a la fragilidad afectiva, hay que recordar que un 25% de los ancianos padecen algún trastorno psíquico y que los trastornos por ansiedad y depresión son los más frecuentes en este grupo de edad. Es útil en el screening de deterioro cognitivo moderado, seguimiento en el tiempo y como factor pronóstico de mortalidad y morbilidad. No es capaz de detectar deterioros muy incipientes. Explora la orientación temporo-espacial, memoria reciente. fijación, atención, cálculo, capacidad de abstracción, lenguaje y praxis. Tiene un valor máximo de 30 puntos y puntuaciones inferiores a 24 indican deterioro cognitivo. Para su interpretación hay que tener en cuenta el nivel cultural y la escolaridad de la persona mayo: < 18 puntos en analfabetos. < 21 puntos en escolaridad baja (no estudios primarios). < 24 puntos en escolaridad alta (estudios primarios o más). 4- VALORACIÓN SOCIAL: En los pacientes mayores es de gran importancia el conocimiento de su situación social para conseguir un manejo clínico adecuado. Entre los datos que se deben recoger destacan el estado civil, las relaciones familiares, las condiciones de la vivienda (incluyendo el piso y si cuenta con ascensor), las ayudas públicas y privadas que recibe y la carga que impone el cuidado del mayor sobre el núcleo familiar. Una de las escalas más utilizadas hoy en día es la escala de valoración de recursos sociales de Gijón que evalúa la situación familiar, la situación económica, las condiciones de la vivienda, las relaciones sociales y los apoyos de la red social La valoración geriátrica integral no debe ser solo un listado de problemas, riesgos y déficits; necesariamente debe incluir y promover los aspectos positivos de la salud de la persona mayor, no solo en el ámbito físico sino también los aspectos mentales y anímicos, que son fortalezas que pueden ayudar decisivamente a la prevención o a la recuperación del daño. Se debe resaltar que cuando se dispone de buenas condiciones familiares y de actividad, de ocio o tiempo libre, de ayuda a la familia o voluntariado e incluso laborales, estas van a permitir que la persona mayor disfrute de su tiempo y experimente un envejecimiento activo, saludable; incluso, exitoso. BIBLIOGRAFÍA 1- Velásquez A, Cachay C, Munayco C, Poquioma E, Espinoza R, Seclén Y. La carga de enfermedad y lesiones en el Perú. Lima: MINSA; 2009. 2- Abizanda S. Rodriguex M.Tratado de Medicina Geriátrica: Fundamentos de la atención sanitaria a los mayores. España: Elsevier;2015. 3-Sanjoaquín R, Fernández A. Valoración geriátrica integral. Barcelona:Ediciones Mason; 2013. 4- Peña-Casanova J, Gramunt Fombuena N, Vich Fullá J. Test neuropsicológicos, fundamentos para una neuropsicología clínica basada en evidencias. Barcelona: Masson; 2014. 5- Gálvez C, Chávez J. Utilidad de la valoración geriátrica integral en la evaluación de salud del adulto mayor. Lima: REVISTA PERUANA DE MEDICINA EXPERIMENTALY SALUD PÚBLICA; 2016. GRACIAS…