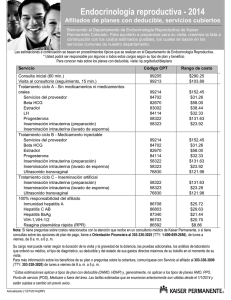
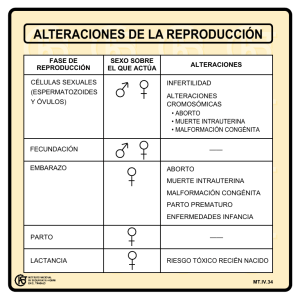
CAPÍTULO I EL PROBLEMA 1. PLANTEAMIENTO DEL PROBLEMA En la actualidad se ha observado como la infertilidad en mujeres se ha incrementado de manera alarmante. La fertilidad está relacionada con la capacidad que se tiene de concebir un hijo. Esto se produce cuando los espermatozoides del hombre ascienden por la vagina a través del cuello uterino hasta el útero y llega a una de las trompas de Falopio. En la mayoría de los casos la fertilidad se da en casi todos los hombres y mujeres, pero existen casos en los que estos son infértiles, es decir, no pueden concebir hijos siguiendo los métodos tradicionales. De acuerdo con la Organización Mundial de la Salud (OMS, 1992), se estima que entre 50 y 80 millones de parejas en edad reproductiva (15-45 años de edad) son infértiles, es decir, entre el 7 y 15% de todas las parejas. Estas cifras han alertado a los organismos internacionales y gubernamentales. En las últimas décadas, la infertilidad ha sido considerada como un problema de salud pública dado su enorme impacto, particularmente en términos de calidad de vida. El término infertilidad se refiere a las parejas que no son capaces de concebir hijos luego de por lo menos un año de coito regular no protegido. Si bien la frecuencia y el origen de las diferentes formas de infertilidad varían, de 40 a 60% de los casos de las muchas poblaciones estudiadas corresponde a causas femeninas. Se ha corroborado en una muestra de 615 parejas en las que el 46,7% de las causas de infertilidad son exclusivamente de origen femenino y el 29,1% corresponde a causas compartidas con sus parejas. Dependiendo de dónde se produce la inseminación de los espermatozoides en el útero de la mujer, se puede hablar de la existencia de varios métodos para afrontar esta situación, tales como: Inseminación artificial intratubárica, Inseminación artificial intracervical, Inseminación artificial intravaginal, Inseminación artificial intrafolicular y la Inseminación Intrauterina. Hitschfeld, Mackenna (2010) en este sentido, la Inseminación Intrauterina es el procedimiento utilizado para el tratamiento de la infertilidad, se plantea como tratamiento el depositar directamente una selección de los mejores espermatozoides dentro de la cavidad uterina, atravesando el cuello, acercándolos así al sitio donde ocurre la fecundación. La Inseminación Intrauterina presenta los siguientes factores: edad de la paciente, tipo de infertilidad, protocolo aplicado para la inducción, número de folículos y el semen utilizado. Asimismo, la Inseminación Intrauterina presentan varios ciclos tales como: estimulados con Clomifeno, estimulados con Gonadotropinas, estimulados con FSH (hormona estimulante del folículo) y Naturales. En este sentido, para la aplicación de la Inseminación Intrauterina se procede de la siguiente manera, el cual adquiere los siguientes pasos: Estimulación de la ovulación, Suplemento de la fase lútea, Monitorización del ciclo, Preparación de la muestra esperma, Número de inseminaciones por ciclo. Por otro lado, se observa que la efectividad de la Inseminación Intrauterina posee dos tipos: Teórica y Real. La Organización Mundial de la Salud (OMS, 1992) y la Sociedad Europea de Reproducción y Embriología Humana (ESHRE, 1996) mencionan, en su recomendación, un plazo mínimo de dos años para desarrollar el embarazo, dicho que el concepto de “tiempo razonable” es discutible. Si el embarazo no ocurre después de ese tiempo, la pareja es considerada infértil. Desde un punto de vista práctico, la mayoría de los médicos inician los estudios de una pareja infértil luego de un año de haber fracasado en los intentos de embarazo. Además, debido al impacto de la edad sobre la fertilidad, cuando una mujer es mayor de 39 años, podría ser aconsejable comenzar el estudio aunque sólo hayan transcurrido seis meses de intentos fracasados. Por lo tanto, no debería haber límites estrictos para comenzar un estudio de una pareja infértil, dado que el tiempo de espera debería estar relacionado con la edad de la mujer, los antecedentes de alteraciones que afectan la fertilidad, los deseos de la pareja, etc. El estudio de la pareja infértil siempre ha sido enfocado considerando diferentes factores: el factor ovulatorio (presente en alrededor del 20% de las parejas), el factor útero-tubario-peritoneal (30% de las parejas), el factor de migración del semen (10% de los casos) y el factor masculino (30% de las parejas). Alrededor del 40% de todas las parejas infértiles presenta una combinación de factores y alrededor del 15% de las parejas puede no presentar ninguna alteración objetiva que lleve a un diagnóstico definido. En el área de la salud reproductiva, los problemas tienden a ser diferentes en cada país. América latina no escapa a esta situación, en Venezuela la inseminación artificial es más frecuente, el doctor Juan Aller señala que los últimos 40 años se han caracterizado por un avance increíble en el ámbito de la fertilidad, hoy en día es posible ayudar a muchas mujeres a tener un bebé con distintos tratamientos y también a preservar la fertilidad. De similar manera, los estudios de poblaciones sobre este tema varían de acuerdo con el área estudiada. Por lo tanto, resulta de considerable interés conocer la prevalencia de la infertilidad para establecer las necesidades potenciales de la población, y es de crucial importancia adaptar la atención sanitaria a cada población en particular. Asimismo, se puede decir que la clínica Paraíso, ubicada en Maracaibo estado Zulia, en el área de fertilidad, trata de solucionar dicho problema de parejas mediante la Inseminación Intrauterina, aplicando métodos de baja complejidad tales como: reproducción asistida, complemento de hormonas de segregación natural y engaño al cuerpo induciéndolo a producir hormonas. Para alguno de los métodos de baja complejidad se utilizan medicamentos los cuales son: tamoxifeno, clomifeno e inhibidor de estradiol. Por lo tanto se trata a pacientes que consultan a la sala de fertilidad por dificultad de tener un embarazo. 2. FORMULACIÓN DEL PROBLEMA Considerando lo anteriormente dicho, es así como se plantean las siguientes preguntas: ¿Cómo se manifiesta la inseminación intrauterina en las mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso para que puedan dar a luz a un recién nacido vivo? ¿Cuáles son los tipos de ciclos de inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso? ¿Cuál es el proceso de la inseminación intrauterina utilizado en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso? ¿Cómo se presenta la efectividad de los ciclos de inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso? 3. OBJETIVOS DE LA INVESTIGACIÓN 3.1 OBJETIVO GENERAL Analizar la inseminación intrauterina implementada en pacientes que asisten a la clínica Paraíso. 3.2 OBJETIVOS ESPECÍFICOS Determinar los factores de la inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Identificar los tipos de ciclos de la inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Describir el proceso de la inseminación intrauterina utilizado en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Establecer la efectividad de la inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. 4. JUSTIFICACIÓN DE LA INVESTIGACIÓN Esta investigación tendrá como objetivo el analizar la búsqueda bibliohemerográfica documental con lenguaje sencillo, que permita a cualquier persona interesada en el tema entender la información más relevante con respecto a la inseminación intrauterina. Asi mismo desde el punto de vista práctico, dará a conocer los aspectos más relevantes sobre este tema tan importante y poder decidir con esta información cual es el método más utilizado y que tanta efectividad se obtiene con él para lograr así un embarazo en pareja. Este estudio también permitirá sistematizar toda aquella información de una manera científica y productiva, aplicando los aspectos de metodología de la investigación, redundará en un tema de estudio relevante, pertinente y con una necesaria consulta para investigaciones que traten este tema a futuro. 5. DELIMITACIÓN DE LA INVESTIGACIÓN La presente investigación se realizó en las instalaciones de la Clínica Paraíso, específicamente en los laboratorios de fertilidad, ubicado en Maracaibo, estado Zulia, en la av. Universidad calle 61, Edificio Centro Médico Paraíso, en un lapso de tiempo comprendido desde octubre del 2016 a junio del 2017, la misma está ubicada en el área de la medicina y se refiere al análisis de los ciclos de inseminación intrauterina. Fundamentado por las teorías de McKenna y Hitschfeld (2010). CAPÍTULO II MARCO TEÓRICO 1. ANTECEDENTES DE LA INVESTIGACIÓN Con la finalidad de apoyar la fundamentación teórica de este estudio, se realizó exhaustiva búsqueda y revisión de diversos trabajos de investigación, los cuales se han implantado en las temáticas correspondientes a la variable a desarrollarse. González (2010), realizó un trabajo de investigación llamado “Factores Asociados al Embarazo con Inseminación Intrauterina Homóloga” fundamentado en las teorías de Ramírez y otros (1989), el cual tuvo como objetivo identificar los factores asociados al embarazo con inseminación intrauterina homóloga. Fue un estudio observacional y retrospectivo de 822 ciclos de inseminación intrauterina homóloga practicados en 549 parejas. Se analizaron: edad de la pareja, duración de la infertilidad, tipo de infertilidad, factores alterados, número de ciclos, número de espermatozoides móviles y morfología de espermatozoides inseminados. Se hizo una comparación para grupos independientes entre los grupos con o sin embarazo considerando un valor de p>0.05. En los resultados se observaron 111 embarazos lo que equivale a un 13.5% por ciclo. Los factores asociados al embarazo que resultaron infertilidad menor de 6 años, factor idiopático como causa de infertilidad y espermatozoides móviles inseminados mayores a 3 millones. El tipo de infertilidad ni la morfología de espermatozoides inseminados fueron significativos. Se obtuvo un 42.34% de productos de término, 26.12% de productos de pretérmino, 3.6% de productos inmaduros, 21.6% de abortos y 6.33% de embarazos ectópicos. Con esto se concluyó que es mayor la probabilidad de éxito de inseminaciones en el grupo de edad de la mujer de 20 a 24 años, con menor tiempo de infertilidad, diagnostico de infertilidad inexplicada. Se debe ofrecer máximo tres ciclos de inseminaciones, e inseminar más de tres millones de espermatozoides móviles. Dicho de este modo la presente investigación aporta desde el punto de vista teórico y metodológico información la cual permitieron suplementar las dimensiones: factores de la inseminación intrauterina y así como también a sus respectivos indicadores. Por otra parte, Baptista (2002), expuso un trabajo de investigación titulado “Eficacia del Tratamiento Combinado de la Perfusión Tubárica con la Inseminación Intrauterina en Pacientes con Infertilidad”. Fundamentado por la teoría de Berek y otros (1998). El propósito fue determinar la eficacia de la combinación de dos técnicas de reproducción asistida como lo son la perfusión tubárica y la inseminación intrauterina con semen homologo con la finalidad de aumentar la tasa de gestación por ciclo. El presente estudio es de tipo experimental terapéutico. La muestra estuvo constituida por 27 parejas con infertilidad con edad menor o igual a los 40 años. Todas las mujeres recibieron terapia combinada para la inducción de la ovulación máxima por 6 ciclos. Se realizaron 112 ciclos, se obtuvieron 12 gestaciones. La tasa de gestación por ciclo fue de 10.71% y la tasa de gestación por pacientes fue de 44.44%. Hubo 03 abortos y 01 embarazo ectópico. El 83.33% de los embarazos logrados en esta investigación tuvieron lugar en los 4 primeros ciclos de tratamiento, resultado similar al obtenido por Remohi y colaboradores en 1997, el cual fue del 92%. El trabajo antes mencionado aporta significativamente a la presente investigación desde el punto de vista teórico, puesto que sustenta información que define y complementa a la variable, de igual manera, aporta a las dimensiones: efectividad de la Inseminación Intrauterina a través de datos numéricos. 2. BASES TEÓRICAS A continuación se presentan diversos fundamentos teóricos que complementarán la investigación. Estos serán en relación a la variable, objeto de estudio, las dimensiones e indicadores. 2.1. INSEMINACIÓN INTRAUTERINA. Para Ramos (2012), la inseminación intrauterina se define como el depósito de espermatozoides previamente preparados dentro de la cavidad uterina, sin efectuar un contacto sexual, con el fin de lograr un embarazo. Asimismo, Rodrigo (2014), indica que es una técnica sumamente sencilla que se define como el depósito de espermatozoides en forma no natural en el tracto reproductivo de la mujer, en el momento próximo a la ovulación, con la finalidad de conseguir un embarazo. Cabe destacar que Ramos (2012) y Rodrigo (2014) muestran similitud en la definición de la Inseminación Intrauterina, estando todos de acuerdo en que es un método sencillo que consiste en introducir espermatozoides en el útero, de manera asistida, acotando que el semen es previamente preparado con la finalidad de aumentar las probabilidades de un embarazo. 2.1.1 FACTORES DE LA INSEMINACIÓN INTRAUTERINA 2.1.1.1 EDAD DE LA PACIENTE Buxaderas (2011), manifiesta que el éxito reproductivo está fuertemente relacionado con la edad materna puesto que la fecundidad o habilidad por producir ovocitos viables disminuye con el tiempo. Este fenómeno está basado en estudios de poblaciones femeninas donde se han utilizado métodos anticonceptivos. Usualmente, el primer signo de envejecimiento o inicio de la transición hacia la menopausia es la reducción de la duración de los ciclos menstruales debida a un incremento progresivo de la FSH que da lugar a un desarrollo folicular precoz y rápido sin tiempo a que cualquier folículo alcance el desarrollo necesario. Por lo tanto Schorsch (2013), demuestra la caída de la tasa de embarazo por ciclo entre diferentes grupos de edad desde el 19.6% en menores de 24 años y hasta el 9.01% en mujeres de 40 y 41 años. A partir de los 42 años las tasas de embarazo son mucho más bajas. 2.1.1.2 TIPOS DE INFERTILIDAD Para Medline (2016), la infertilidad es un término que se utiliza para las parejas que tienen problemas para tener hijos de forma natural, aunque sí lo logran por medio de fertilización. Sin embargo, existen hasta dos tipos de infertilidad las cuales son: primarias y secundarias. La infertilidad primaria se refiere a las parejas que no han podido quedar en embarazo después de al menos un año de relaciones sexuales sin usar métodos anticonceptivos. La infertilidad secundaria se refiere a las parejas que han podido quedar embarazadas al menos una vez pero que ahora no pueden. Según Huidobro (2010), la infertilidad se clasifica en cuatro tipos, los cuales son: Infertilidad primaria femenina; propia de la mujer que nunca ha concebido un hijo y que presenta alteraciones funcionales y/o del aparato reproductivo. Infertilidad secundaria femenina; es la que manifiesta en la mujer que ha tenido un hijo, pero que actualmente presenta alteraciones funcionales y/o del aparato reproductivo. Infertilidad no explicada es aquélla que no se ha podido detectar con todos los métodos actuales, y en la que la persona no presenta ninguna alteración, y la infertilidad idiopática que es la que se produce una alteración a cualquier nivel, pero se desconoce su etiología. 2.1.1.3 PROTOCOLO APLICADO PARA LA INDUCCIÓN De acuerdo con Herrero (2012), en uno de los tres primeros días de regla se suele realizar una ecografía para descartar patología ovárica y endometrial, si todo esta correcto la paciente se inyecta la hormona FSH de forma subcutánea, esta hormona estimula el crecimiento de los folículos en el ovario, la dosis aplicada es baja puesto que el objetivo es que crezca 1 o 2 folículos. De acuerdo con Heineman (2011), se proporcionan fármacos (hormonas) para hiperestimular los ovarios, lo que da lugar casi siempre a la liberación de más huevos que se pueden fertilizar, lo que a su vez provoca tasas mayores de embarazo, pero también un número mayor de embarazos múltiples. Se mostró que si se utiliza la estimulación se pudieran utilizar inyecciones con dosis baja, ya que las tasas de embarazo múltiple aumentaron con las inyecciones de dosis altas, sin que se produjeran más embarazos. 2.1.1.4 NÚMERO DE FOLÍCULOS. De acuerdo con Abbad (2017), cuando se utilizan dos folículos en una inseminación las probabilidades de embarazo son mayores. En el resto de días que queda de estimulación hormonal se espera que alcancen el tamaño adecuado, unos 18-20mm. De esta forma podrán liberar dos óvulos maduros susceptibles. Al haber solamente un folículo el pronóstico será menor. Por otro lado Nieves (2015) afirma que dos folículos en un tratamiento de inseminación artificial intrauterina es una respuesta adecuada, ya que habiendo dos folículos hay más posibilidades de liberar dos óvulos maduros y que alguno pueda ser fecundado. Por el contrario, si hubiera más folículos el riesgo de embarazo múltiple aumentaría. 2.1.1.5 SEMEN UTILIZADO Según Parra (2009), el semen utilizado en un proceso de inseminación se consigue a través de la masturbación, bien sea de la pareja de la paciente, lo que se le llama semen homólogo, o de un donante, el cual sería semen heterólogo. Posteriormente se analiza y se adecúa para que pueda adentrarse en el útero. La probabilidad de embarazo tras una inseminación artificial es cinco veces superior si el esperma presenta un adecuado porcentaje de espermatozoides “normales”. Sin embargo, Devroey (2010), plantea que existen numerosos estudios prospectivos y observacionales, además de estudios retrospectivos bien planteados, en los que se concluye que inseminar con más de cinco millones de espermatozoides móviles obtenidos tras la adecuada preparación, ofrece una posibilidad aceptable de tratamiento previo a una fecundación. 2.1.2 CICLOS DE LA INSEMINACIÓN INTRAUTERINA Cordeiro (2008), plantea que los ciclos de la Inseminación Intrauterina son el puente para poder realizar dicha inseminación, y clasifica los ciclos en: ciclos estimulados, donde la mujer toma medicamentos inductores de la ovulación, y ciclos naturales sin estimulación, donde la Inseminación Intrauterina se realiza entre el 12º o 15º día del ciclo menstrual. En el mismo orden de ideas, El Centro de Salud Dexeus (2011), expone que los Ciclos son el lapso de tiempo fértil, o el momento de la ovulación, de la mujer donde se realiza la inseminación. Para esto es imprescindible llevar unos controles de ovulación, y análisis de orina o sangre que permitan determinar el día de la ovulación con la máxima exactitud. Sin embargo, podemos decir que Cordeiro (2008) y El Centro de Salud Dexeus (2011), exponen que los Ciclos de la Inseminación Intrauterina son el período de tiempo donde se puede implementar este método conceptivo donde es necesario una previa estimulación ovárica en la que se abre las posibilidades de una concepción por parte del espermatozoide. 2.1.2.1 ESTIMULADO CON CLOMIFENO Artikel (2010), Muestra este ciclo como el más sencillo, donde se emplea el principio activo citrato de clomifeno, donde suelen ingerirse durante 5 días, del día 5 al día 9 del ciclo, para aumentar la producción de folitropina. La revista PregnancyInfo (2011), especifica que el Clomifeno es utilizado para ayudar a regular la ovulación o para inducir la ovulación en aquellas mujeres que no estuvieran ovulando en lo absoluto. Esta medicación para la fertilidad actúa estimulando la glándula pituitaria; la misma provoca que la glándula libere mayores niveles de FSH y de HL las cuales a su debido tiempo ayudarán a estimular los folículos de los óvulos, mejorando de esta manera tanto la producción de óvulos como la ovulación. 2.1.2.2 ESTIMULADO CON GANODATROPINA De acuerdo con Torgal (2013), En las situaciones en los que el tratamiento con citrato de clomifeno no funcione, puede ser necesario recurrir a medicamentos que contienen gonadotropinas, que son hormonas que actúan estimulando directamente los ovarios, promoviendo el desarrollo folicular y la producción de óvulos. El Centro de Reproducción Fecunmed (2012), publicó en un artículo que el tratamiento con gonadotropinas se inicia habitualmente sobre el segundo o tercer día del ciclo y se mantiene durante diversos días hasta alcanzar una maduración folicular adecuada, momento en el que se indicará la inyección de una dosis de HCG, hormona que facilitará los últimos cambios madurativos del folículo y el desprendimiento del ovocito hacia la trompa. 2.1.2.3 ESTIMULADO CON FSH (HORMONA ESTIMULANTE DEL FOLÍCULO) Artikel (2010), Informa que si no se ha alcanzado éxito con las anteriores estimulaciones se puede inyectar folitropina (FSH: hormona estimulante del folículo) por vía subcutánea, normalmente entre el día 3 y el día 11-12 del ciclo. El aporte directo de FSH suele dar buenos resultados; sin embargo, hay más posibilidades de que madure más de un folículo que con la estimulación con clomifeno. Por eso la terapia de estimulación con FSH debe aplicarla un especialista. Blanco (2006), define que esta hormona se encargará de afectar directamente la producción y la maduración de los folículos ovulatorios. Las mujeres que sufrieran problemas ovulatorios o que debieran someterse a tratamientos que utilizaran tecnologías de reproducción asistida (TRA) recibirán inyecciones de FSH, las cuales contribuirán a estimular el buen funcionamiento de sus ovarios a fin de que los mismos puedan ser capaces de producir óvulos maduros. 2.1.2.4 NATURALES Artikel (2010), Explica que cuando el ciclo de la mujer es regular, lo habitual es que crezca un folículo en el que madura el óvulo. Las alteraciones típicas de la mucosa uterina y de los niveles hormonales son indicativas del estado de este desarrollo. En la mayoría de los casos, se puede predecir con exactitud el día y el momento de la ovulación, mediante una o dos ecografías y un control hormonal estricto. A continuación, se puede realizar la inseminación en esa fecha. Pero esto requiere una gran flexibilidad por ambas partes, ya que el propio ritmo del cuerpo marca el calendario. Es mejor “programar” la ovulación. El centro de fertilidad de Brasil (2015), define que en los ciclos sin estimulación, la Inseminación Intrauterina se realiza entre 12° o 15° día del ciclo menstrual. Puede ser necesaria la realización de análisis de sangre y/o ecografías para ayudar a determinar el momento en que ocurre la ovulación. Cuando el óvulo llega al nivel de desarrollo adecuado, es cuando se administra una inyección que ayuda a su liberación del ovario. 2.1.3 PROCESO DE LA INSEMINACIÓN INTRAUTERINA Según Matarranz (2006), el proceso de la Inseminación Intrauterina se define como: estos espermatozoides se colocan por medio de una delgada cánula en la cavidad uterina. Este es un procedimiento indoloro que dura unos pocos minutos y la paciente retoma inmediatamente su vida de manera normal. Vega (2004), define este proceso como la introducción de una cantidad determinada de espermatozoides a la cavidad uterina mediante determinados procesos. La inseminación intrauterina es un procedimiento que se practica en el consultorio, es sencillo y se lleva entre 15 y 30 min. Es ambulatorio, es decir, no se requiere hospitalización ni períodos de incapacidad o reposo. Las complicaciones prácticamente no existen y van relacionadas a la estimulación de la ovulación. Se puede notar que los autores comparten puntos de vista similares señalando que en el Proceso de Inseminación Intrauterina se introducen espermatozoides en la cavidad uterina, los autores además coinciden en que es un procedimiento sencillo que dura pocos minutos y la paciente no requiere hospitalización o período de incapacidad. 2.1.3.1 ESTIMULACIÓN DE LA OVULACIÓN Herrero (2014), plantea que con la llegada de la menstruación se debe realizar una ecografía. Si la ecografía es correcta, se empieza la estimulación ovárica con medicamentos que contienen la hormona folículo estimulante (FSH). Esta hormona puede aplicarse subcutáneamente y la dosis la indica el médico. Después se realizarán controles cada 2-3 días, según cada caso, para ajustar las dosis. Este proceso dura aproximadamente 10-13 días. De acuerdo con Matarranz (2010), se utilizan esquemas de estimulación moderados con el objetivo de evitar el desarrollo de más folículos de los deseados y así disminuir el riesgo de embarazo múltiple. Para estimular la ovulación se utiliza medicación a bajas dosis desde el día 2 ó 3 del ciclo. 2.1.3.2 SUPLEMENTO DE LA FASE LÚTEA McKenna (2010), explica que otro elemento a tener presente en el procedimiento es el suplemento con progesterona de la fase lútea en los ciclos estimulados para realizar una Inseminación Intrauterina. Esto se justifica porque existen evidencias de que en estos ciclos hay mayor incidencia de insuficiencia de la fase lútea. Asimismo Hitschfeld (2010), plantea que otro elemento a tener presente en el procedimiento es el suplemento con progesterona de la fase lútea en los ciclos estimulados para realizar una Inseminación Intrauterina. El objetivo es estimular el desarrollo de múltiples folículos, pero esto conlleva la anulación de los mecanismos de retroalimentación necesarios para asegurar que solamente uno o dos folículos alcancen la ovulación. Al haber múltiples folículos y cuerpos lúteos, grandes cantidades de estradiol y progesterona son secretadas y la fase lútea de estos ciclos se caracterizan por altos niveles de una o ambas hormonas. 2.1.3.3 MONITORIZACIÓN DEL CICLO Matarranz (2006), para estimular la ovulación se utiliza medicación a bajas dosis desde el día 2 ó 3 del ciclo y se efectúan controles ecográficos periódicos que tienen la doble finalidad de programar el momento de la inseminación y a su vez permitir conocer el número de folículos que presenta la mujer. De acuerdo con McKenna (2010), diagnosticar la ovulación y el consiguiente momento adecuado para practicar la IIU, es parte importante del éxito de esta terapia, de manera que, es fundamental realizar un seguimiento ecográfico del crecimiento folicular en cada ciclo de tratamiento. Como la recomendación es realizar la Inseminación Intrauterina en ciclos estimulados, lo más apropiado es gatillar la ovulación con la administración de HCG, remedando el peak de LH, y planificar el procedimiento según ello. Lo habitual es que si se realiza una IIU, ésta se haga 36 horas después de la inyección de HCG y si se realizan dos se haga una a las 12 horas y otra a las 36 horas después de la administración de HCG. Sin embargo, el alza de LH puede ser prematura, especialmente en ciclos en que se estimula la ovulación y hay más de un folículo. Una alternativa es realizar mediciones diarias de LH en orina desde que el folículo de mayor tamaño tiene 14 mm y así detectar si ocurre un alza prematura de LH. Otra alternativa para obviar un posible peak prematuro de LH es utilizar antagonistas de Hormona Liberadora de Gonadotropinas (GnRH). 2.1.3.4 PREPARACIÓN DE LA MUESTRA DE ESPERMA Matarranz (2006), el esposo debe entregar una muestra de semen, la cual se procesa para separar los espermatozoides de buena calidad por técnicas denominadas swim up, gradientes de Percoll, etc. Según McKenna (2010), el procedimiento utilizado en la preparación del semen para una IIU consiste en obtener los mejores espermatozoides para ser utilizados. Es decir, separar los espermatozoides vivos, móviles y morfológicamente normales de los espermatozoides muertos o inmóviles, leucocitos y bacterias. 2.1.3.5 NÚMERO DE INSEMINACIONES POR CICLOS De acuerdo con McKenna (2010), en el metanálisis de Cantineau se encontraron resultados concordantes a los de Ragni. Así mismo los autores afirman que el beneficio de realizar dos inseminaciones por cada ciclo de tratamiento podría deberse al momento de la inseminación respecto a la ovulación. Es decir, al incrementar el rango de tiempo de disponibilidad de los espermatozoides para fecundar el ovocito mejorarían los resultados. Osuna (2004), existe controversia sobre la ventaja de realizar dos inseminaciones sobre una. En dos revisiones sistemáticas realizadas en 2003 y 2004, y tras asumir sus autores la limitación que supone la heterogeneidad metodológica de los estudios analizados, se concluye que la doble inseminación no ofrece en el momento actual un beneficio significativo sobre las tasas de embarazo, pero sí un incremento en el consumo de los recursos. En el caso de programarse una sola inseminación, la mayoría de los autores recomiendan como momento más adecuado reutilizar entre las 33-40 horas de la administración de la HCG, mientras que si se programan dos inseminaciones, se aconseja realizar la primera entre las 12-24 horas y la segunda entre las 34-40 horas de la administración de la HCG. 2.1.4 EFECTIVIDAD DE LA INSEMINACIÓN INTRAUTERINA Según Páez (2010), no hay suficientes estudios comparativos para determinar si, en el caso de aplicar la Inseminación Intrauterina, es más adecuado, desde el punto de vista médico, mantener la vida sexual de la pareja de modo natural, en la que espontáneamente se busca el punto óptimo más cercano a la ovulación, o recomendar un plan programado, pensado en función de los factores que indican la proximidad de la misma. Asimismo, de acuerdo con Parra (2009), según muchos estudios publicados de la Inseminación Intrauterina con esperma de la pareja en relación con la estimulación ovárica se obtiene un mayor porcentaje de éxito de embarazo en la inseminación natural de los ciclos menstruales (sin estimulación ovárica). Los estudios han comparado la eficacia de estos dos tratamientos para la infertilidad inexplicada. Las tasas de embarazo se mejoran sustancialmente con cualquiera de los métodos de tratamiento en comparación con ningún tratamiento. 2.1.4.1 TEÓRICA Bhattachary AS. (2005), sostiene que aunque la Inseminación intrauterina en ciclos espontáneos es más segura y económica que una fertilización in-vitro, teniendo ambas una tasa acumulada de embarazos similar Según McKenna (2010), una buena forma de conocer la efectividad teórica del procedimiento es comparar la tasa de embarazos en mujeres sanas sometidas a Inseminaciones Intrauterinas en un ciclo espontáneo y con espermatozoides normales (Grupo 1: semen no congelado de donantes fértiles) con la tasa de embarazos en un grupo similar de parejas sanas que tienen relaciones sexuales dirigidas en el período fértil (Grupo 2: que suspenden anticoncepción para embarazarse). En efecto, un 28,6% de las mujeres del grupo 1 se embarazan y un 23,1% de las parejas del grupo 2 lograron embarazarse. Bajo esta perspectiva, la Inseminación Intrauterina en parejas sanas es tan eficiente como las relaciones sexuales en el período fértil, pero no más efectiva. De estos resultados también se puede concluir que la efectividad teórica del procedimiento es de 28,6% y que las tasas de embarazo que estén por debajo de esta cifras son atribuibles atribuibles a la patología subyacente, es decir, aquella patología causante de la infertilidad. 2.1.4.2 REAL Asimismo Mckenna (2010), plantea que otra forma de evaluar la efectividad del procedimiento es comparar los resultados obtenidos con Inseminación Intrauterina y con relaciones sexuales dirigidas al período fértil en un mismo grupo de pacientes. Esto es la efectividad real del procedimiento en parejas infértiles, que es lo que más interesa a médicos y pacientes. Según la revista médica clínica Los Condes (2010), otra forma de evaluar la efectividad del procedimiento es comparar los resultados obtenidos con la Inseminación Intrauterina y con relaciones sexuales dirigidas al período fértil en un mismo grupo de pacientes. 3. SISTEMA DE VARIABLES 3.1. DEFINICIÓN NOMINAL DE LA VARIABLE Inseminación Intrauterina 3.2. CONCEPTUALIZACIÓN DE LA VARIABLE Según Hitschfeld y Mackenna (2010), Se denomina como Inseminación Intrauterina al procedimiento utilizado para el tratamiento de la infertilidad, se plantea como tratamiento el depositar directamente una selección de los mejores espermatozoides dentro de la cavidad uterina, atravesando el cuello, acercándolos así al sitio donde ocurre la fecundación. 3.3. DEFINICIÓN OPERACIONAL DE LA VARIABLE Operacionalmente la variable “Inseminación Intrauterina” se define a través de sus dimensiones tales como: factores, ciclos, procesos y efectividad, todo lo antes mencionado de la Inseminación Intrauterina. Sus respectivos indicadores se presentan con: la edad de la paciente, el tipo de infertilidad, protocolo de estimulación, número de folículos, calidad del esperma; los ciclos estimulados con clomifeno, estimulados con ganadotropinas, estimulados con FSH y los naturales; estimulación de la ovulación, suplemento de la fase lútea, monitorización del ciclo, preparación de la muestra de esperma, número de inseminaciones por ciclo; efectividad real y teórica. 3.3.1. DEFINICIÓN DE TÉRMINOS BÁSICOS Swim-Up De acuerdo con Cohlen (2007), se denomina Swim-up a la técnica utilizada para capacitar los espermatozoides Inseminación Intrauterina Homóloga. Según ESHRE (2010), la inseminación intrauterina homóloga es aquella que se realiza con el semen directo del marido, o pareja directa de la mujer a realizarse la inseminación. Embarazo Ectópico. Saunders (2014), el embarazo ectópico es un embarazo que se desarrolla fuera de la matriz (útero). Es potencialmente mortal para la madre. Cánula. Porto (2016), Se llama cánula a un conducto pequeño que se utiliza para introducir fácilmente el semen preparado en la cavidad uterina, en los procedimientos de Inseminaciones. Objetivo General: Analizar la Inseminación Intrauterina utilizados en la Clínica Paraíso. Objetivos Específicos Objetivos Específicos Objetivos Específicos Determinar los factores de la Inseminación Intrauterina en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Describir el proceso de la inseminación intrauterina utilizado en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Intrauterina. Factores de la Inseminación Intrauterina Inseminación Identificar los tipos de ciclos de inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Objetivos Específicos Ciclos de Inseminación Intrauterina Edad de la paciente. Tipo de infertilidad. Protocolo de estimulación. Número de folículos. Calidad del esperma. Estimulado Clomifeno. Estimulado con Gonadotropinas. Estimulados con FSH (hormona estimulante del folículo) Naturales. Proceso de la Inseminación Intrauterina con Estimulación de la ovulación. Suplemento de la fase lútea. Monitorización del ciclo. Preparación de la muestra esperma. Número de inseminaciones por ciclo. Establecer la efectividad de inseminación intrauterina utilizados en mujeres con edades comprendidas entre 25 y 35 años en la clínica Paraíso. Efectividad de Inseminación Intrauterina Teórica. Real. 4. Tabla de Operacionalización de la Variable Fuente: Barrios, Delgado, García, González, Moreno, Nava (2017). CAPÍTULO III MARCO METODOLÓGICO En el capítulo que a continuación se describe, muestra de manera detallada como se realizó el presente trabajo de investigación, comprendiendo los siguientes aspectos: tipo y diseño de investigación, población, muestra, técnica e instrumentos para la recolección de información, validez de los instrumentos, procedimiento para el análisis de los datos y tratamiento estadístico. 1. TIPO DE INVESTIGACIÓN La presente investigación se llevó a cabo bajo el paradigma positivista cuantitativo que expone y cuantifica la variable “Inseminación Intrauterina”. En este sentido, Coss Saldana (2013) define el enfoque positivista como el que trata de imitar el modelo de que siguen las ciencias naturales, busca las leyes universales intercambiables, exige que la persona que lo estudie sea objetivo y neutral para poder dar a conocer la realidad. Este método no cuestiona la desigualdad de la difusión gde la información por los medios, sólo se enfoca en estudiarlos. De igual forma el estudio de la investigación es de tipo descriptiva puesto que se realizó una descripción detallada de la variable, “Inseminación Intrauterina” así como de sus factores y procesos. Arias (2006) afirma que la investigación descriptiva consiste en la caracterización de un hecho fenómeno, individuo o grupo, con el fin de establecer su estructura o comportamiento. 2. DISEÑO DE INVESTIGACIÓN La presente investigación tiene un diseño de tipo no experimental transaccional, ya que se realizó sin manipular la variable Inseminación Intrauterina, solo se observó el fenómeno tal y como se vio en su contexto natural y después se evaluó. Asimismo, para Hernández, Fernández y Baptista (2010) los diseños de investigación transaccional o transversal recolectan datos en un solo momento en un tiempo único. Su propósito es describir variables y analizar su incidencia o interrelación en un momento dado. 3. POBLACIÓN La población considerada en esta investigación está constituida por 20 sujetos, mujeres entre 25 y 35 años que asisten a la Clínica Paraíso en el consultorio de Fertilidad ubicado en Maracaibo. Según Arias (2006) se entiende por población el conjunto finito o infinito de elementos con características comunes, para los cuáles serán extensivas las conclusiones de investigación. En este caso de este trabajo de investigación la población tiene como característica común el ser mujeres y pacientes todas con edades comprendidas entre 25 y 35 años así como también todas asisten a la Clínica Paraíso en el consultorio de Fertilidad el cual está ubicado en Maracaibo estado Zulia Venezuela. Asimismo, la población del presente estudio es simplemente medible y accesible, por lo tanto no amerita muestreo utilizándose la definición de censo poblacional la cuál según Sabino (2007), el censo poblacional se define como el análisis del total de la población. 4. TÉCNICAS E INSTRUMENTOS DE RECOLECCIÓN DE DATOS En la presente investigación se utilizó como técnica de recolección de datos, la observación directa; debido a que los mismos fueron obtenidos directamente de la realidad del objeto de estudio. Al respecto, Arias (2006) define la observación directa como una técnica que permite al investigador percibir las características de una variable y su respuesta y su respuesta frente a los estímulos. Arias (2006) manifiesta que el instrumento de recolección de datos como un recurso, dispositivo o formato en papel o digital, que se utiliza para obtener, registrar o almacenar información. En la presente investigación se utilizó el instrumento de cuestionario. Para recolectar los datos de la presente investigación se utilizó una (1) lista de chequeo constituida por 13 ítems. Así mismo se entiende por lista de chequeo (check-list) un listado de preguntas, en forma de cuestionario que sirve para verificar el grado de cumplimientos de determinadas reglas o actividades establecidas con un fin determinado (Oliva, 2009). 5. VALIDEZ DEL INSTRUMENTO La validez del instrumento fue realizada por 2 expertos, uno en el área de la metodología y uno en el área de la medicina los cuáles han emitido juicios acerca de la pertenencia existente entre el instrumento y los objetivos propuestos, contexto teórico e investigaciones, proporcionando así su conocimiento acerca del tema que fueron tomadas en cuenta para la aplicación del mismo. Según Hidalgo (2005), la validez son: “constructos” inherentes a la investigación, desde la perspectiva positivista, con el fin de otorgarle a los instrumentos y a la información recabada, exactitud y consistencia necesarias para efectuar las generalizaciones de los hallazgos, derivadas del análisis de las variables en estudio. 6. ANÁLISIS DE DATOS Como señala Bavaresco (2001), el análisis de los datos se corresponde a la explicación cualitativa y/o cuantitativa de los resultados obtenidos por el investigador, siendo esta favorable o no, a la teoría expuesta que requiere su discusión a fin de desarrollar una exposición de motivo referido a los resultados. Para la síntesis de los datos de la presente investigación se efectuó una serie de representaciones gráficas desarrolladas a través de la técnica estadística descriptiva, que permite presentar los datos de una manera sistemática, discutir los resultados y formular conclusiones, puesto que de acuerdo con Hevia (2003), después de haber obtenido los datos producto de la aplicación de los instrumentos de investigación, se procederá a codificarlos, tabularlos, y utilizar la informática a los efectos de su interpretación que permite la elaboración y presentación de tablas y gráficas estadísticas que reflejan los resultados. Según Córdoba (2006), los registros u observaciones efectuados proporcionan una serie de datos que necesariamente deberán ser ordenados y presentados de una manera inteligible. La Estadística Descriptiva desarrolla un conjunto de técnicas cuya finalidad es presentar y reducir los diferentes datos observados. La presentación de los datos se realiza mediante su ordenación en tablas, proceso denominado tabulación, y su posterior representación gráfica. 7. PROCEDIMIENTOS PARA LA INVESTIGACIÓN Los pasos que se llevaron a cabo en la presente investigación son los siguientes: Selección del tema a estudiar. Crear el título de la investigación. Revisar las conceptualizaciones y estudios previos de la variable para analizar los enfoques teóricos y hacer un resumen de los antecedentes útiles para los fines de la investigación. Selección del objeto de estudio: mujeres con edades comprendidas entre 25 y 35 años que asisten al consultorio de fertilidad del a Clínica Paraíso. Identificación y Formulación de los objetivos. Solicitud y obtención de las autoridades respectivas por parte del laboratorio de fertilidad, ubicado en la Clínica Paraíso, para efectuar el presente estudio. Análisis de estudios previos de áreas similares. Elaboración del cuadro operacional de la variable con sus dimensiones, indicadores e ítems. Construcción de los instrumentos de recolección de datos, considerando los indicadores y dimensiones inmersos en el contexto teórico de la variable. Validación de los instrumentos por parte de los expertos en el área de la medicina y metodología. Aplicación del instrumento a la población objeto de estudio, obteniendo los datos requeridos en la investigación. Tabulación de la información y tratamiento estadístico de los datos recopilados. Análisis y discusión de los resultados obtenidos de la confrontación con los planteamientos teóricos de los autores en el área. CAPÍTULO IV ANÁLISIS DE LOS RESULTADOS 1. ANÁLISIS DE LOS RESULTADOS Según Hurtado (2010) el análisis de los resultados son las técnicas que se ocupan de relacionar, interpretar y buscar significado a la información expresada en códigos verbales e icónicos. El propósito del análisis es establecer los fundamentos para desarrollar opciones de solución al factor que se estudia. A continuación se presentan los resultados obtenidos mediante la aplicación del instrumento utilizado para esta investigación dirigido a las mujeres que se les aplica Inseminación Intrauterina con edades comprendidas entre 25 y 35 años que asisten a la Clínica Paraíso, Maracaibo estado Zulia. El instrumento fue diseñado tomando en cuenta los indicadores relacionados con las dimensiones y los objetivos específicos, el cuál fue validado por los expertos para tal fin. Se utilizó una lista de chequeo y se expresan los resultados en gráficos circulares, con tablas que expresan la frecuencia absoluta y tasa de la población. Dimensión: Factores Indicador: Edad de la Paciente TABLA 1 Alternativa 25 26 27 28 29 30 31 32 33 34 35 Total Frecuencia 0 0 1 1 1 1 1 2 2 7 4 20 Porcentaje 0% 0% 5% 5% 5% 5% 5% 10% 10% 35% 20% 100% GRÁFICO 1 0 0% 20% 35% 25 26 27 28 29 5%5% 5% 5% 5% 10% 10% 30 31 32 33 34 35 Análisis En el gráfico 1 se observa que es más frecuente la Inseminación Intrauterina en mujeres mayores de 30 años, cabe concluir que el 35% de la población tiene 34 años. Dimensión: Factores Indicador: Tipo de Infertilidad TABLA 2 Alternativa Primaria Secundaria Total Frecuencia 14 6 20 Porcentaje 70% 30% 100% GRÁFICO 2 30% 70% Primaria Secundaria Análisis El gráfico 2refleja que el 30% de la población presenta infertilidad secundaria, de manera que en el 70%, representando la mayoría, la infertilidad es primaria. Dimensión: Factores Indicador: Protocolo de Inducción TABLA 3 Alternativa Frecuencia Porcentaje 16 80% 1 5% 3 20 15% 100% Baja Dosis (50x6) Baja Dosis (75x5) Clomifeno Total GRÁFICO 3 15% 5% 80% Análisis En el presente gráfico se puede observar que el mayor porcentaje en el protocolo aplicado para la inducción es la baja dosis que presenta 50 unidades por 6 días (50x6), por lo tanto, al 80% de la población se le aplicó baja dosis continua (50x6). Dimensión: Factores Indicador: Número de Folículos TABLA 4 Alternativa Frecuencia Porcentaje 1 Folículo 6 30% 2 Folículos 13 65% 3 Folículos 1 5% Total 20 100% GRÁFICO 4 5% 30% 65% 1 Folículo 2 Folículos 3 Folículos Análisis Se extrae del gráfico 4 que en la mayoría de la población evaluada, presente en un 65%, se utilizan 2 folículos para la inseminación. Dimensión: Factores Indicador: Semen utilizado TABLA 5 Alternativa Homológo Heterológo Total Frecuencia 13 7 20 Porcentaje 65% 35% 100% GRÁFICO 5 35% 65% Homológo Heterológo Análisis Se refleja en el gráfico 5 que el 65% de las pacientes utilizaron semen de su pareja, mientras que el 35% fue semen de donantes. Dimensión: Ciclos Indicador: Estimulado con Clomifeno, Estimulado con Ganodotropina, Estimulado con FSH (Hormona Estimulante del Folículo), Naturales. TABLA 6 Alternativa Frecuencia Porcentaje Gonadotropina 15 75% Clomifeno FSH Naturales Total 3 2 0 20 15% 10% 0% 100% GRÁFICO 6 10% 0% 15% 75% Ganodotropina Clomifeno FSH Naturales Análisis En la gráfica número 6 se observa como la mayoría de las mujeres evaluadas, representando un 75%, fueron estimuladas con ganadotropina. Dimensión: Proceso Indicador: Estimulación de la Ovulación TABLA 7 Alternativa Si aplica No aplica Total Frecuencia 20 0 20% Porcentaje 100% 0% 100% GRÁFICO 7 0% 100% Si aplica No aplica Análisis La gráfica número 7 señala que al 100% de la población se le aplicó la estimulación de la ovulación. Dimensión: Proceso Indicador: Suplemento de la fase lútea TABLA 8 Alternativa Si aplica No aplica Total Frecuencia 20 0 20% Porcentaje 100% 0% 100% GRÁFICO 8 0% 100% Si aplica No aplica Análisis Se observa de la gráfica número 8 que en toda población se aplicó el suplemento de la fase lútea. Dimensión: Proceso Indicador: Monitorización del Ciclo TABLA 9 Alternativa Si aplica No aplica Total Frecuencia 20 0 20% Porcentaje 100% 0% 100% GRÁFICO 9 0% 100% Si aplica No aplica Análisis Del gráfico 9 se extrae que al 100% de la población evaluada se les aplica monotorización del ciclo. Dimensión: Proceso Indicador: Preparación de la muestra de esperma TABLA 10 Alternativa Si aplica No aplica Total Frecuencia 20 0 20% Porcentaje 100% 0% 100% GRÁFICO 10 0% 100% Si aplica No aplica Análisis La población evaluada obtuvo en el gráfico número 10 que al 100% se le aplicó la preparación de la muestra de esperma. Dimensión: Proceso Indicador: Número de Inseminaciones por Ciclo TABLA 11 Alternativa Frecuencia Una 20 Inseminación Porcentaje 100% Más de una Inseminación Total 0 0% 20 100% GRÁFICO 11 0% 100% Una Inseminación Más de una Inseminación Análisis El gráfico 11 refleja que el número de inseminaciones por ciclo fue de una inseminación en el 100% de la población. Dimensión: Efectividad Indicador: Efectividad Teórica TABLA 12 Alternativa Frecuencia 20% 20 Más de 20% 0 Total 20 Porcentaje 100% 0% 100% GRÁFICO 12 0% 100% 20% Más de 20% Análisis Se extrae del gráfico 12 que en el 100% de la población la efectividad de tener un embarazo es del 20%. Dimensión: Efectividad Indicador: Efectividad Real TABLA 13 Alternativa Frecuencia Porcentaje Hubo 4 20% embarazo No hubo 16 80% embarazo 20 100% Total GRÁFICO 13 20% 80% Hubo embarazo No hubo embarazo Análisis La población analizada obtuvo un 80% de efectividad negativa, mientras que en el 20% de la población si hubo embarazo. 2. Discusión de los resultados Una vez realizado el análisis de los resultados se procede a la discusión de los mismos, a través de su confrontación con las bases teóricas anteriormente mencionadas, y los antecedentes de la presente investigación. Con relación a la primera dimensión denominada Factores de la Inseminación Intrauterina, se observó que la característica presentada por la población de mayor relevancia fue la edad de la paciente. El resultado anterior, concuerda con lo establecido por Buxaderas (2011), quien manifiesta que el éxito reproductivo está fuertemente relacionado con la edad materna puesto que para realizar la inseminación la paciente debe ser menor de 40 años. Por otro lado, en el análisis de la dimensión Ciclos de la Inseminación Intrauterina, se observa que frecuentemente fue utilizada la estimulación con Ganodotropina. Al respecto, dicho indicador se define por Torgal (2013), el cual es el medicamento con hormonas más utilizado. Asimismo, en el análisis de la dimensión Proceso de la Inseminación Intrauterina, se observó que la propiedad presentada por los sujetos de mayor importancia fue la estimulación de la ovulación, en el gráfico 7 se observa que al 100% de la población se le aplico estimulación de la ovulación. Por consiguiente, dicho indicador se define por Matarranz (2010) quien indica que se utilizan esquemas de estimulación moderados con el objetivo de evitar el desarrollo de más folículos de los deseados y así disminuir el riesgo de embarazo múltiple. Con respecto a la última dimensión Efectividad de la Inseminación Intrauterina, se observa que la característica más relevante presentada por los sujetos fue la efectividad real. Lo cual no concuerda con McKenna (2010), puesto que establece que la forma de evaluar la efectividad del procedimiento es comparar los resultados obtenidos con la Inseminación Intrauterina y con relaciones sexuales dirigidas al período fértil en un mismo grupo de pacientes. CONCLUSIONES 1. Al determinar los factores de la Inseminación Intrauterina en mujeres con edades comprendidas entre 25 y 35 años que asisten a la Clínica Paraíso en Maracaibo estado Zulia, se observa que en el factor tipos de infertilidad, la primaria es la infertilidad más presentada. 2. Al identificar los tipos de ciclos de la Inseminación Intrauterina en mujeres con edades comprendidas entre 25 y 35 años que asisten a la Clínica Paraíso en Maracaibo estado Zulia, se aprecia que el ciclo estimulado con Ganadotropina fue el más aplicado. 3. Al describir el proceso de la Inseminación Intrauterina en mujeres con edades comprendidas entre 25 y 35 años que asisten a la Clínica Paraíso en Maracaibo estado Zulia, se observa que el número de inseminaciones por ciclo en todas las pacientes fue de una inseminación. 4. Al establecer la efectividad de la Inseminación Intrauterina en mujeres con edades comprendidas entre 25 y 35 años que asisten a la Clínica Paraíso en Maracaibo estado Zulia se aprecia teóricamente un 20% de efectividad, y se comprueba realmente que de 20 pacientes 4 lograron un embarazo. 5. Finalmente se realizó en análisis de la Inseminación Intrauterina el cuál se aprecia como las mujeres con edades comprendidas entre 25 y 35 años que asisten a la Clínica Paraíso en Maracaibo estado Zulia, utilizan con más frecuencia los ciclos Estimulación con Gonadotropina. RECOMENDACIONES A continuación, se presentan las recomendaciones planteadas a las mujeres que asisten a consultas para tratar su problema de infertilidad. Dar a conocer la Inseminación Intrauterina debido a que hay desconocimiento en la población venezolana y eso afecta a las mujeres que presentan problemas para embarazarse. Promover el aumento de realización de talleres acerca del tema. Estar atento a los factores de la Inseminación Intrauterina Asistir a consulta a donde puedan realizar los procesos diagnósticos, cuando observamos alguno de los factores de la Inseminación Intrauterina. Aplicar el proceso necesario como la estimulación de la ovulación, ya que mediante este indicador se busca el embarazo en las pacientes. Educar a la población cuyos familiares presentan dificultades para concebir un hijo, para así, obtengan las herramientas necesarias para saber tratar a la paciente. ANEXO 1 ANEXO 2 ANEXO 3 ANEXO 4 ANEXO 5 ANEXO 6 REFERENCIAS BIBLIOGRÁFICAS Textos Edwards y Rísquez (2010), “Reproducción Asistida Moderna.” Hughes y Cohlen (2016), “La Inseminación Intrauterina para la Subfertilidad de Causas Desconocidas.” Trabajos de Investigación Dr. Antonio McKenna y Dra. Catalina Hitschfeld (2010), “Inseminación Intrauterina.” Julio Baptista (2002), “Eficacia del Tratamiento Combinado de la Perfusión Tubárica con la Inseminación Intrauterina en Pacientes con Infertilidad”. González (2010), “Factores Asociados al Embarazo con Inseminación Intrauterina Homóloga” Dr. Julio Herrera (2008), ”Atlas Interactivo de Reproducción Asistida” Dra. Viviana Ventura (2015), “Fertilización Asistida de Complejidad, Inseminación Artificial, Indicadores y Resultados. Buxaderas (2011), “Ciclos de Inseminación Artificial Conyugal” Visitas Electrónicas Baja http://www.pubmed.com http://www.fertilab.com http://www.inseminacion.intrauterina.com http://www.cochrane.org http://www.doctorairenematarranz/f-uterino.htm