Evaluación Nutricional en Pacientes Hospitalizados: Consenso Latinoamericano
Anuncio

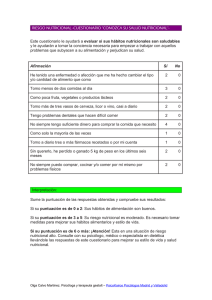
EVALUACIÓN DEL ESTADO NUTRICIONAL EN PACIENTE HOSPITALIZADO CONSENSO PARA LATINOAMERICA Participantes: Argentina Brasil Chile Colombia El salvador México Paraguay Venezuela MAYO, 2008 Elaborado por: Coordinación General: Nutricionista, Claudia Angarita G. Secretaria Ejecutiva Asociación Colombiana de Nutrición Clínica. Argentina: Coordinación: Nutricionista, Graciela Visconti. Asesores: Nutricionistas: Inés Bertero. Natalia Cargnelutti. Carolina Duarte. Adriana Horrisberger. Gabriela Pérez. Marisa Canicoba. Brasil: Coordinación: Dense Van Aanholt Chile: Coordinación: Nutricionista, Karen Riedemann S. Asesores: Nutricionistas: Sandra Lara. Emma Díaz G. Paula Huanta A. Colombia: Coordinación: Nutricionista, Claudia Angarita G. Asesores: Nutricionistas: Claudia María Carvajal V. Yolanda Rodríguez V. Olga Patricia Mansilla. Claudia Contreras. Yadyra Cortés. Adriana Amaya. Clara Rojas. El Salvador: Coordinación: Nutricionista, Johanna de Samayoa Asesores: Nutricionistas: Rocío Rivera Claros. Carmen Elisa Portillo. Elia Martínez de Escamilla. Carolina Del Carmen Zúñiga. Ana Lizeth Olmedo. Alicia Guevara. México: Coordinación: Nutricionista, Dolores Flores. Nutricionista: Hilda Irene Novelo Huerta. Paraguay: Coordinación: Nutricionista, Laura Joy Ramirez. Asesores: Nutricionistas: Alicia Báez de Ayala. Rocío Arguello Ayala. Doctor: Rafael Figueredo Grijalba. Venezuela: Coordinación: Nutricionista, Gertrudis Adrianza de Baptista. Nutricionistas; Carmen Cecilia Bustamante. Cristina Guzmán H. Maria luisa Villahermosa. Sandra C Rangel. Doctoras: Francesca Mattioli. Adela Colmenares. Geraldine Sanguino MARCO HISTORICO El consenso de “Evaluación nutricional de paciente hospitalizado” nace como una idea del comité del curso precrongreso para nutricionistas a realizarse en el mes de mayo de 2008 en Cancún, en el marco del XI congreso de la Federación Latino Americana de Terapia Nutricional, Nutrición Clínica y Metabolismo, FELANPE. Este comité, nombra a un coordinador del consenso, donde este se encarga de contactar a un coordinador en cada país para la realización del documento. Se logra la participación activa de las nutricionistas de Argentina, Brasil, Chile, Colombia, El Salvador, México, Paraguay y Venezuela. Cada país envía a la coordinación general un documento nacional con el siguiente contenido: Autores. Introducción. Tamizaje y screening nutricional. Componentes de la evaluación nutricional. Antecedentes de salud y exploración física. Índices pronósticos. Valoración nutricional del adulto mayor. Valoración Nutricional en pediatría. Una vez revisados todos los documentos se elabora el documento final del consenso, es enviado a la coordinación de cada país para su aprobación. Una vez aprobado este documento es presentado en el curso precongreso, aprobado y posteriormente publicado por las diferentes asociaciones que conforman la FELANPE. INTRODUCCIÓN En los últimos años, diferentes estudios han demostrado una alta prevalencia de desnutrición hospitalaria en América Latina, encontrándose que cerca del 50% de la población hospitalizada ingresa con algún grado de desnutrición. El estudio ELAN (Estudio Latinoamericano de nutrición), realizado en 12 países (Argentina, Brasil, Chile, Costa Rica, México, Panamá, Perú, Paraguay, República Dominicana, Venezuela y Uruguay) demostró que aproximadamente 50.2% de la población hospitalizada (9233 estudiados) presentan algún tipo de desnutrición (12.6% desnutridos graves y 37.6% desnutridos moderados). La desnutrición grave varió entre 4.6% en Chile hasta 18% en Costa Rica. La desnutrición moderada y sospecha de desnutrición leve entre 28,9% en Cuba hasta 57% en la República Dominicana. Los pacientes desnutridos, hospitalizados pueden presentar cambios clínicos entre 2 y 20 veces más que los pacientes nutridos. La incidencia de complicaciones es 9% en pacientes con desnutrición moderada, mientras que en pacientes con desnutrición severa ésta alcanza el 42%. En otro estudio, de 711 pacientes, se comprobó que los pacientes con mayor probabilidad de desnutrición presentaron 2.6 veces más complicaciones menores y 3,4 veces más complicaciones graves que los pacientes bien nutridos. El deterioro del estado nutricional es multifactorial: disminución de la ingesta alimentaria, un gasto energético aumentado por la enfermedad de base, semi ayunos o ayunos prolongados y un aporte calórico inadecuado de la dieta formulada durante su estancia, puede ser la causa del estado de malnutrición de los pacientes hospitalizados. La desnutrición proteico – calórica, altera la evolución clínica del paciente durante la hospitalización, ocasionado un riesgo aumentado de morbi-mortalidad, alteración del sistema inmune, mayor riego a sufrir de infecciones, cicatrización más lenta y mayor número de complicaciones. Esto se traduce en un aumento del tiempo de estancia hospitalaria y por lo tanto en los costos de hospitalización. Diversos trabajos han explorado la posibilidad de combinar parámetros de evaluación nutricional, que poseen un valor predictivo de riesgo a complicaciones. Otros autores han desarrollado instrumentos de tamizaje nutricional aplicados al ingreso de la hospitalización con puntajes establecidos para un rápido diagnostico. La evaluación global subjetiva (EGS), muy utilizada en la practica actual, continua siendo el método de tamizaje nutricional más antiguo, simple y utilizado que mejor predice el riesgo de complicaciones post quirúrgicas. Existe consenso que la evaluación nutricional se debe realizar desde la admisión del paciente y que puede facilitar la detección de pacientes mal nutridos y/o con riesgo de comprometerse durante la hospitalización, por lo que se hace necesario contar con un sistema de evaluación y vigilancia nutricional efectivo y de fácil aplicación, que identifique precozmente a los pacientes con riesgo nutricional y pueda predecir posteriores complicaciones de la patología de base. Esta evaluación rápida determina el mejor momento de iniciar el manejo nutricional y que vía de administración es la más adecuada. El proceso de valoración nutricional implica dos fases: Detección y Valoración. Las definiciones de detección y valoración nutricionales varían un poco de una circunstancia a otra. Sin embargo, su principal propósito es detectar riesgos nutricionales y aplicar técnicas de valoración específicas para determinar un plan de acción. TAMIZAJE NUTRICIONAL Tamizaje nutricional es el proceso de identificar las características que están asociadas con problemas alimentarios o nutricionales en la población general. Su propósito es diferenciar los individuos que se encuentran en alto riesgo de problemas nutricionales o que presentan estado nutricional deficiente de los que se encuentran en buen estado nutricional. En los que presentan estado nutricional deficiente, el tamizaje revela la necesidad de continuar con el paso siguiente: una evaluación nutricional detallada que puede requerir diagnóstico e intervención nutricional. Una herramienta eficiente de tamizaje nutricional debe tener las siguientes características: 1. Sencilla, rápida y de bajo costo. 2. Confiable y válida, sensible y específica. 3. Fácil de administrar, con mínima experiencia nutricional; por ejemplo, por personal no profesional, por familiares o por los mismos pacientes. 4. Aplicable a la mayoría de los pacientes. 5. Diseñada para incorporar solamente pruebas de rutina y datos disponibles a la admisión. TAMIZAJE DE RIESGO NUTRICIONAL (NRS 2002): Primera Etapa: Tamizaje Inicial. Evalúe en la admisión del paciente las siguientes preguntas: Cuadro No. 1 Tamizaje inicial (NRS 2002) SI NO I.M.C < 20.5 ¿El paciente ha perdido peso en los últimos 3 meses? ¿El paciente ha reducido su ingesta en la dieta en la última semana? ¿Es un paciente grave? SI: Cualquier respuesta positiva lleva al tamizaje final NO: Todas las respuestas son negativas, el paciente debe ser evaluado semanalmente Si el paciente es programado para una cirugía mayor se establece un plan preventivo. Segunda Etapa: Valoración del Riesgo Nutricional A+B+C= Riesgo Nutricional; en donde: A = Daño estado Nutricional B = Severidad de la Enfermedad C = Edad Valoración del Riesgo Nutricional: ESTADO NUTRICIONAL Normal Estado Nutricional Normal 0 puntos SEVERIDAD DE LA ENFERMEDAD Normal Requerimientos nutricionales 0 normales. puntos Leve Pacientes con fractura de cadera, 1 punto pacientes crónicos con complicaciones agudas, pacientes en hemodiálisis, pacientes oncológicos, diabéticos, etc. Modera Cirugía mayor abdominal, pacientes do con Neumonía severa, Neoplasias 2 Hematológicas. puntos Leve 1 punto Pérdida de peso mayor al 5% en 3 meses, ò una ingesta energética del 50 – 75% en la última semana. Moderad o 2 puntos Pérdida de peso mayor al 5% en 2 meses, ò IMC entre 18.5-20.5, más deterioro del estado general, ò una ingesta energética del 25 – 60% en la última semana. Pérdida de peso mayor al 5% en 1 Severo Pacientes con trauma de cabeza, mes (más del 15% en 3 meses), o 3 pacientes críticos en UCI, pacientes IMC menor de 18.5, más deterioro del puntos trasplantados, etc. estado general, ò una ingesta energética del 0 – 25% en la última semana. + SCORE = SCORE Severo 3 puntos SCORE TOTAL EDAD: Si el paciente es mayor de 70 años de edad, debe agregarse 1 punto al store total. SCORE: Mayor o igual a 3: Paciente se encuentra bajo riesgo nutricional, por lo que la terapia nutricional debe de ser iniciada lo antes posible. SCORE: Menor de 3: Paciente debe de ser evaluado semanalmente. Si se sabe que el paciente será sometido a una situación de riesgo, la terapia nutricional de tipo preventiva debe de ser considerada para evitar que el paciente entre en riesgo nutricional. De acuerdo a la severidad de la enfermedad, que tipo de pacientes pertenecen a cada categoría: Score 1: Pacientes con enfermedades crónicas, quienes han sido ingresados por complicaciones secundarias a su enfermedad. Pacientes que por lo general deambulan. Requerimientos de proteínas pueden estar incrementados pero pueden ser cubiertos a través de una dieta convencional ò a través de suplementos nutricionales como sucede en la mayoría de los casos. Score 2: Pacientes encamados como consecuencia de su enfermedad. Requerimientos de proteínas se encuentran levemente incrementados, pero pueden ser cubiertos; aunque la Nutrición Artificial es requerida en la mayoría de los casos. Score 3: Pacientes en cuidados intensivos, con ventilación mecánica. Los requerimientos se encuentran incrementados, demandas que en algunos casos son difíciles de cubrir a pesar de manejarse con nutrición artificial. VALORACIÓN GLOBAL SUBJETIVO (VGS): Es un método que con la interpretación de un interrogatorio simple y un examen físico permite emitir un diagnóstico del estado nutricional del paciente y tomar las respectivas medidas de manejo. Es ideal realizar VGS cuando el paciente ingrese al hospital y puede ser desarrollado por cualquier profesional de la salud que haya tenido algún tipo de entrenamiento. Con el interrogatorio simple se evalúan factores que afectan el estado nutricional de los individuos tales como cambios en el peso, en la ingesta, alteraciones gastrointestinales y en la actividad física así como las posibles causas de estos cambios. El examen físico debe ser rápido pero minucioso para detectar signos clínicos de deterioro y/o exceso nutricional y cambios en la composición corporal. ENTREVISTA CLINICA: La entrevista clínica debe obtener información subjetiva en cinco campos diferentes: 1. Peso corporal: La pérdida de peso corporal es un indicador significativo de problemas en el estado nutricional. Es importante saber si las pérdidas han ocurrido en los seis meses anteriores a la entrevista o en las dos últimas semanas. La perdida gradual de peso puede indicar una enfermedad cónica o un cambio en la dieta. Pérdidas importantes en las dos últimas semanas, en cambio suelen señalar un riego mayor de desnutrición. 2. Cambios en los hábitos alimentarios: Los cambios en los hábitos alimentarios contribuyen al estado nutricional. Las personas cuyos hábitos alimentarios han cambiado como consecuencia de la enfermedad están en riego de desnutrición. 3. Síntomas gastrointestinales: Los signos y síntomas gastrointestinales que persisten por más de quince días pueden colocar a la persona en riego de desnutrición. La diarrea o vómito de corta duración pueden ser un problema menor, pero si se prolongan se les debe prestar atención. 4. Capacidad funcional o nivel de energía: Las personas enfermas pueden estar débiles y carecer de la motivación para mantener su actividad física. Pueden cansarse con facilidad. Por ello, se les debe interrogar acerca de su actividad física de rutina. 5. Impacto de la enfermedad: Muchas enfermedades cambian las exigencias metabólicas del organismo. En la mayoría de las situaciones, la persona enferma tiene aumentado su requerimiento de calorías y de proteínas, pero algunas enfermedades pueden disminuir la actividad metabólica y por ello la persona necesitará menos nutrientes. EXAMEN FISICO Para completar la VGS, se realiza un examen físico básico. Basta el simple examen de la grasa corporal y la masa muscular, junto con la presencia de edemas, para sospechar si hay o no riego de desnutrición en ese paciente. Los signos físicos buscados son: Pérdida de la grasa subcutánea Edema de los tobillos Pérdida de la masa muscular Edema de la región sacra Ascitis Los parámetros valorados del examen físico se clasifican en normal, déficit modera o déficit severo. La perdida de grasa subcutánea se evalúa en la región del tríceps y en la línea axilar media al nivel de las costillas inferiores, no se trata de una evaluación precisa sino de una impresión subjetiva del grado de perdida de tejido celular subcutáneo. La atrofia muscular se busca en la región temporal, deltoidea y en el muslo (cuadriceps) evaluando perdida de masa y tono muscular mediante palpación, la presencia del déficit neurológico puede alterar esta valoración. Se debe anotar la presencia de edemas sacro, maleolar, y ascitis, teniendo en cuenta que enfermedades renales o cardiacas pueden producir las mismas alteraciones. Finalmente se examina las mucosas de la boca y la lengua así como piel y cabello anotando anormalidades. Todos los datos anotados permites categorizar a cada paciente como: A = Bien nutrido, B = Sospecha de desnutrición o desnutrición moderada, C = Desnutrición severa. Esta clasificación se basa en un juicio subjetivo. Información dudosa o errónea tiene menos valor que los datos precisos. La valoración del peso de debe hacer considerando las desviaciones de los compartimentos hídricos por enfermedad o por tratamiento. En general, un paciente que ha presentado perdida de peso y de masa muscular pero recibe una ingesta adecuada y se encuentra recuperando su peso, sé clasifica como A = Bien nutrido. Un paciente con perdida moderada de peso de patrón continuo, disminución persistente de su ingesta, incapacidad funcional progresiva y con una enfermedad de estrés moderado, debe ser clasificado como B = Desnutrición moderada. Un paciente con perdida severa de peso, ingesta disminuida, incapacidad funcional progresiva y perdida de masa muscular, se clasifica como C = Desnutrición severa independientemente de su proceso patológico. La información obtenida a partir de la VGS se debe resumir en un formato de valoración nutricional y colocar en la historia del paciente. Esta información se puede revisar y modificar a medida que se controla continuamente el impacto de la terapia nutricional. Cuadro No. 2 Valoración subjetiva global del estado nutricional. Nombre: _______________________________ Historia No.:________________ A. HISTORIA 1. Cambio de peso y talla: Talla actual__________cm. Peso actual__________Kg. Pérdida en últimos 6 meses: _________ Kg. ________ % Cambio en últimas 2 semanas (+ ó -): __________ Kg. __________% 2. Cambio en ingesta (relacionado Sin cambio_____ Cambio _____ con ingesta usual): Duración: __________ días Tipo de cambio: Sólidos incompletos _____ Líquidos hipocalóricos _____ Ayuno _____ Suplementos: Ninguno _____ Vitaminas_____ Minerales:_____ 3. Síntomas gastrointestinales Ninguno _____ Náusea_____ durante 2 semanas ó más: Vómito _____ Diarrea_____ Dolor _____ Espontáneo_____ Posprandial_____ 4. Capacidad funcional: Sin disfunción_____ Disfunción_____ duración__________ días Tipo de disfunción: 5. Enfermedad requerimientos: y relación Trabajo incompleto_____ Ambulatorio sin trabajar_____ En cama_____ con Diagnostico: Demanda metabólica: Sin estrés_____ Estrés moderado_____ Estrés severo(quemaduras, sepsis, trauma) _____ B. EXAMEN FISICO: 1. Pérdida de grasa subcutánea_____ 0 = normal 2. Pérdida de masa muscular _____ 1 = déficit moderado 3. Edema_____ 2 = déficit establecido 4. Ascitis_____ 5. Lesiones mucosas_____ 6. Piel y cabello_____ C. DIAGNOSTICO: A = Bien nutrido_____ B = Sospecha o desnutrición moderada_____ C = Desnutrición severa_____ EVALUACIÓN NUTRICIONAL OBJETIVA: La evaluación nutricional objetiva, es un método complejo, costoso y que requiere de entrenamiento profesional. Es realizado por el nutricionista dietista posterior a la VGS y cuando se inicia una intervención nutricional. La evaluación nutricional objetiva tiene los siguientes componentes: Historia Clínica. Evaluación antropométrica. Evaluación bioquímica. Signos y síntomas clínicos. A. Historia Clínica: 1. Antecedentes Dietarios: La evaluación de los hábitos alimentarios permite identificar las restricciones en la alimentación, aversión, alergia a determinados alimentos. Se debe examinar la ingesta de suplementos nutricionales comerciales y no convencionales, las soluciones de rehidratación enteral y parenteral o los esquemas de líquidos endovenosos. Mediante un cuestionario con preguntas precisas se debe evaluar: Alergias a alimentos o grupos de alimentos Aversión o rechazos. Intolerancias. Restricciones alimentarías por tratamientos específicos. La herramienta mas utilizada para cuantificar la ingesta del paciente es el control de ingesta. El Control de ingesta es un registro cuantitativo de los alimentos y suplementos nutricionales consumidos por el paciente en el día anterior al monitoreo de la ingesta. Constituye una herramienta importante en la toma de desiciones sobre el manejo nutricional del paciente bien sea para definir el inicio del soporte nutricional artificial y/o su suspensión, así como las modificaciones nutricionales necesarias para garantizar el cubrimiento de requerimientos nutricionales. Si el paciente consume el 70 % del requerimiento nutricional para su condición actual, no requiere iniciar soporte nutricional pero se debe hacer modificaciones a la dieta hospitalaria, si el paciente esta con soporte nutricional se puede suspender dicho soporte enteral y/o parenteral. Si la ingesta es menor al 70% del requerimiento nutricional se debe implementar algún tipo de soporte. El control de ingesta se debe realizar las veces que el nutricionista considere necesario, según el progreso de la ingesta y hasta obtener el objetivo propuesto. Cuadro No. 3 Control de Ingesta. Nombre: No. De Cama: Fecha: ALIMENTO PREPARACIÓN CANTIDAD CONSUMIDA* Desayuno Nueves Almuerzo Onces Comida Refrigerio * Equivalencias o tamaño de porciones: Depende de la minuta patrón de cada institución. Elaborado Por: 2. Antecedentes Sicosociales: En el cuestionario de evaluación nutricional se deben registrar los factores sicosociales, socioeconómicos y funcionales que repercutan en el acceso, selección y preparación de los alimentos. Algunas deficiencias nutricionales pueden estar relacionadas con prácticas religiosas o alteraciones del estado mental como depresión, ansiedad, confusión, adicción a las drogas y el alcohol. Por otra parte el estado nutricional puede verse afectado por el nivel educativo y de ingresos del paciente. 3. Antecedente de uso de medicamentos: Se deben registrar los medicamentos prescritos y no prescritos, como también el consumo de suplementos de vitaminas y minerales y preparaciones alternativas (hiervas, infusiones, etc.) preparaciones de hierbas. Uso de estimulante e inhibidores del apetito. Estos factores pueden influir directamente en la función gastrointestinal del paciente y también o por la interacción fármaco nutriente, especialmente en individuos poli medicados. 4. Antecedentes médicos familiares y personales: Se debe incluir toda información sobre la historia del paciente en cuanto a antecedentes médicos como: dislipidemias, diabetes, hipertensión, obesidad, síndrome metabólico, entidades mal abortivas, cirugías gástricas e intestinales, insuficiencia cardiaca, renal y hepática etc. y cualquier otra patología que se relacione con el consumo alimentario y utilización de los nutrientes. B. Medidas Antropométricas: La antropometría es una técnica ampliamente utilizada en la evaluación nutricional, tanto para la vigilancia del crecimiento y desarrollo como en la determinación de la composición corporal (masa grasa y libre de grasa), aspectos fundamentales en la evaluación nutricional en individuos y comunidades. La medición de los diferentes parámetros antropométricos permite al profesional conocer las reservas proteicas y calóricas y definir las consecuencias de los desequilibrios ya sea por exceso o por déficit. Las medidas antropométricas mas empleadas para la valoración del paciente hospitalizado son: Talla: La talla junto con el peso es una de las dimensiones corporales mas usadas, debido a la sencillez y facilidad de su registro. La talla se expresa en centímetros y es el registro entre el vértex y el plano de apoyo del paciente. Para realizar esta medida en pacientes mayores de 2 años se tendrá en cuenta la siguiente técnica: Se mide el paciente sin zapatos. Sujeto erecto, con los pies juntos; talones, glúteos, espalda y región occipital en contacto con el plano vertical del tallímetro La medición se toma con la persona mirando al frente con la cabeza en el plano de Frankfurt (parte superior de la oreja y el ángulo externo del ojo en una línea paralela con el piso) Debe bajarse una barra horizontal, un bloque rectangular de madera, en la parte superior de la cabeza. La estatura se lee hasta el centímetro más cercano. En los casos de no ser posible la medición de la talla de paciente se determinará por alguno de los siguientes métodos: Talla por altura de la Pierna: La técnica para tomar la altura de la pierna es: a. El sujeto sentado, o alternativamente, acostado, cruza su pierna derecha sobre la rodilla opuesta. b. Se toma la longitud comprendida entre una línea que une el extremo proximal del borde medial (interno) de la tibia con la parte más inferior del manolo tibial. c. El que mide, se sienta frente al sujeto (si el sujeto esta sentado) y aplica los extremos del antropómetro, fijándolos en los sitios estipulados. d. Es fundamental que el eje mayor del antropómetro quede en una posición paralela con respecto al eje longitudinal de la tibia. e. Se efectúa la lectura. A continuación, se describe la fórmula para conocer la talla: Hombre = (2.02 x altura pierna en centímetros) + (64.19 –(0.04 x edad en años)) Mujer = (1.83 x altura pierna en centímetros) + (84.8- (0.24 x edad en años)) Talla por la Brazada: El doble de la medición de la longitud entre la Horquilla esternal y el extremo del dedo corazón. Circunferencia del carpo (c.c.): Medición en centímetros de la muñeca de mano derecha del paciente sin presencia de edemas. Se mide con una cinta métrica flexible en la parte distal de la apófisis estiloides del cubito y el radio. Estructura Ósea: Es una medida que se refiere al esqueleto del individuo y por ello esta basada en una medida ósea. Se clasificará el paciente en estructura pequeña, mediana o grande según la siguiente formula: Estructura = Talla en centímetros c.c. en centímetros. *c.c: Circunferencia del carpo. Cuadro No. 4 Valores de referencia para Estructura Ósea Hombre Mujer R= Mayor de 10.4: pequeña R= Mayor de 11.0 Pequeña R= 9. 6 a 10.4: mediana R= 10.1 a 11.0 Mediana R= menor de 9.6: grande R= Menor de 10.0 Grande Peso: Peso Corporal: Es la resultante entre el consumo calórico y el gasto energético. Existe una relación normal entre peso y talla, de acuerdo con las tablas de valores normales; sin embargo, esta relación puede estar distorsionada por la presencia de edema o por la expansión del líquido extracelular. Existen tres clases de pesos: Peso usual: es el peso que manifiesta el paciente “haber tenido siempre”. Este es el peso que el paciente normalmente mantuvo antes de tener reciente pérdida o aumento por su enfermedad, por esto, el peso usual es un dato muy importante en el momento de una evaluación nutricional. Peso Actual: Reporta la sumatoria de todos los compartimentos corporales, pero no brinda información sobre cambios relativos a los compartimentos. Para tomar esta medida, la persona se debe ubicar en el centro de la báscula, en lo posible utilizar una báscula de brazo. La persona debe estar sin calzado, en ropa interior o con la mínima cantidad de ropa posible, después de haber evacuado la vejiga y en ayunas preferiblemente. Es importante calibrar periódicamente la báscula utilizando pesos conocidos para que sea precisa. Debe ser calibrada en kilogramos y décimas de kilogramos. En pacientes críticos y si es posible mediante una balanza metabólica se debe pesar todos los días el paciente. En el paciente hospitalizado se debe pesar al inicio de la evaluación y posteriormente control según necesidad. Peso ideal: se determinará teniendo en cuenta la estructura y la talla. No se debe olvidar que el peso ideal es una medida teórica; su gran utilidad radica en que sirve de marco de referencia para la formulación terapéutica en ausencia de información de peso actual y presencia de edema. Para determinar el peso ideal del paciente se puede obtener por el siguiente método: Formula rápida para determinar el peso ideal según estructura: Estructura pequeña = Talla (mts)2 x 20 Estructura mediana = Talla (mts)2 x 22.5 Estructura grande = Talla (mts)2 x 25 En caso de amputación, el peso ideal se ajustara teniendo en cuenta el peso segmentario con los valores descritos a continuación: Miembro amputado * Mano Antebrazo Brazo hasta el hombro Pie Pierna debajo de la rodilla Pierna por encima de la rodilla Pierna Entera % 0.7 2.3 6.6 1.7 7.0 11.0 18.6 * Si la amputación es bilateral se duplican los porcentajes Fuente: Adaptado de Winkler & Lysen 1993; Pronsky 1997 por Martins & Pierosan 2000 Porcentaje de cambio de peso: Indica cualquier cambio de peso en forma involuntaria dentro de un periodo corto de tiempo. Esta dado por la relación entre el peso actual y el peso usual y sé halla a través de la siguiente fórmula: % de cambio de peso = P.U - P.A X 100 P.U. P.U. = Peso usual en Kilogramos P.A. = Peso actual en Kilogramos Cualquier pérdida mayor de 10 % en un periodo corto de tiempo es clínicamente significativa. Cuadro No.5 Valores de referencia para la interpretación del % de perdida de peso usual Tiempo Perdida Significativa Perdida grave de peso de peso 1 semana 1% al 2% > 2% 1 mes 5% > 5% 3 meses 7.5% >7.5 % 6 meses 10% >10% Índice masa Corporal: La OPS/OMS recomienda que para la valoración nutricional de adultos, se emplee el índice de masa corporal o índice de Quetelet. Se obtiene dividiendo el peso actual en kilos sobre la estatura al cuadrado en metros. IMC = Peso (Kg) Talla (mts)2 Cuadro No. 6 Valores de referencia para el índice de Masa Corporal (IMC) IMC Clasificación Riesgo (Kg./Talla2) Menor o igual a Deficiencia Energética grado 3 Muy Severo 16 16 - 16.9 Deficiencia Energética grado 2 Severo 17 – 18.4 Deficiencia Energética grado 1 Moderado 18.5 -24.9 Normal 25 -29.9 Sobrepeso Incrementado 30 -34.9 Obesidad Grado I Moderado 35 -39.9 Obesidad Grado II Severo Igual o Mayor a Obesidad Grado III Muy Severo 40 Fuente: WHO Expert Comité. 1995. El índice de masa corporal se debe calcular al inicio y cuando se mida el peso actual del paciente. Un Peso Saludable para un individuo es aquel cuyo peso se encuentra en un rango correspondiente al IMC para la talla entre 18.5 y 24.9Kg. / Talla2. Mediciones de la composición corporal: Para determinar con mayor precisión el contenido de grasa corporal y reserva proteica, se utiliza la medida de pliegues cutáneos, circunferencias y perímetros. Pliegues cutáneos: Son medidas del tejido graso de la región subcutánea, ya que en esta zona esta localizada uno de los mayores depósitos de grasa en humanos. Es una estimación de la masa energética. No es valida en pacientes con anasarca o con edema. Existen diferencias en la distribución de grasa acorde a género, edad, raza y por esto resulta más representativo tomar los pliegues en varios sitos. Los más usados en antropometría son: Pliegue tricipital o del tríceps (PT): Primero se debe obtener el punto medio entre el borde inferior del acromion y el olécranon, en la cara posterior del brazo, lo cual se hace con el brazo flexionado en 90°. Una vez determinado este punto, se toma el pliegue en forma vertical con el brazo relajado. Es la medición más empleada a nivel hospitalario por el hecho de que en malnutrición proteica calórica no suele aparecer edema. En el punto medio, pellizcar suavemente con el índice y el pulgar, la piel y el tejido subcutáneo, y aplicar las pinzas del adipómetro con la otra mano (inmediatamente por debajo, sin soltar la que está sosteniendo el pliegue. Se aplica durante tres segundos antes de efectuar la lectura (cuando la aguja deja de oscilar). Retirar el adipómetro y repetir la determinación otra dos veces. Promediar los tres valores obtenidos. Genero Hombres Mujeres Cuadro No. 7 Estándares de referencia para el espesor pliegue del tríceps Estándar 90% del 80% del 70% del 60% del estándar estándar estándar estándar 12.5 mm 11.3 mm 10.0 mm 8.8 mm 7.5 mm 16.5 mm 14.9 mm 13.2 mm 11.6 mm 9.9 mm Pliegue bicipital (PB): se mide en el punto medio acromio-radial, en la parte anterior del brazo (frente a la medición del pliegue del tríceps). Pliegue suprailíaco (PI): Este pliegue se debe medir en la línea axilar media inmediatamente superior a la cresta iliaca. Oblicuo, posterior a la línea axilar media, siguiendo el clivaje natural de la piel. El brazo derecho debe ser ubicado sobre el pecho para mantenerlo fuera del área de medición. Pliegue subescapular (PS): Este pliegue se debe tomar en el ángulo inferior de la escápala con el sujeto erecto, hombros relajados y brazos a los lados del cuerpo. El pliegue debe ser vertical y ligeramente oblicuo (45° con respecto a la horizontal), inclinado siguiendo el clivaje natural de la piel. La medición de los pliegues se debe hacer preferiblemente con un calibrador de alta precisión, manteniendo el pliegue con los dedos y aplicando el calibrador 1 cm. por debajo de ellos. Se puede estimar la masa grasa mediante la sumatoria de cutáneos: 4 pliegues Estimación de la densidad corporal: Densidad corporal hombres: 1.1765 – (0.0744 x Log.SPC*) Densidad corporal mujeres: 1.1567 – (0.0717 x Log.SPC*) SPC: Sumatoria de pliegues cutáneos. Log.SPC: logaritmo base 10 de la suma en mm de los pliegues tricipital, bicipital, subescapular y suprailiaco. Estimación del porcentaje de grasa corporal (Ecuación de Sirí): *Porcentaje de grasa corporal: (4.95/Densidad corporal – 4.50)x100 Circunferencia muscular del brazo (CMB): Es un estimador de masa libre de grasas. Se calcula midiendo el perímetro del brazo (PB) en su punto medio y el pliegue del tríceps (PT). CMB ═ PB (cm) – (0.31 x PT (cm)) Cuadro No. 8 Estándares de referencia para la circunferencia muscular del brazo Genero Estándar 90% del 80% del 70% del 60% del estándar estándar estándar estándar Hombres 25.3 22.8 20.2 17.7 15.2 Mujeres 23.2 20.9 18.6 16.2 13.9 Este parámetro no tiene validez en estados de anasarca o edema de los brazos. Circunferencia de la cintura: La circunferencia de la cintura puede indicar el riesgo de que se desarrolle enfermedad cardiovascular o diabetes. Es una medida sencilla y cómoda para determinar obesidad abdominal y es un indicador de grasa escondida presente en el abdomen. Esta medida se obtiene: El paciente debe tener el torso descubierto o usar ropas livianas. El paciente debe permanecer de pie, el abdomen relajado, los brazos a los costados y los pies juntos. Quien mide, se para frente a la persona y pasa a través de su cintura natural, en un plano horizontal, una cinta métrica. En ocasiones puede necesitarse que un asistente corrobore la posición horizontal de la cinta en la parte posterior. El 0 de la cinta debe quedar por debajo del valor correspondiente al total del perímetro La cinta no debe comprimirse, ni dejarse suelta. Puede ser difícil identificar la cintura en pacientes obesos, en este caso debe considerarse la parte más angosta comprendida entre el borde inferior de la última costilla y el borde superior de la cresta ilíaca. La medición debe hacerse luego de una espiración. Interpretación: Riesgo de enfermedad según la circunferencia de la cintura Diabetes mellitus Hipertensión arterial Igual o mayor a 89 Hombres 40% Mujeres 34.4% Hombres 49.3% Mujeres 42.2% Igual o mayor a 90 - 101 Hombres 64% Mujeres 40.7% Hombres 52.8% Mujeres 44.7% Igual o mayor a 102 Hombres 78% Mujeres 64.9% Hombres 77.2% Mujeres 67.4% C. Medidas Bioquímicas: las mediciones bioquímicas pretender estimar a nivel plasmático y celular las concentraciones o cantidades de nutrientes y/o la situación de funciones metabólicas o corporales que están directamente implicados. Las más utilizadas son: Índice Creatinina /Talla: es un método para medir la proteína muscular ya que la creatinina es un metabolito de la creatina. Una reducción en la masa muscular disminuiría la creatinina producida y excretada. El índice de creatinina talla es de valor en la evaluación del compartimiento proteico por su correlación con la masa muscular. % Índice de creatinina talla = mg. Creatinina en orina 24 horas____ X100 mg. de creatinina ideal /talla/24 horas Las situaciones en las cuales se altera este índice son, además de la mal nutrición proteica; daño renal, ejercicio severo, exceso en la ingesta de carnes y algunas drogas como la cortisona y la metadona. Este índice no es útil en casos de Diabetes Mellitus tipo 1 por interferencia del acetoacetato con la creatinina durante el desarrollo de la técnica, ó para medir cambios agudos por deficiencia o repleción nutricional. El índice de creatina talla se debe calcular al inicio cuando se realice la evaluación nutricional. Proteína visceral: Para la valoración del estado proteico visceral se acude a la medida de las distintas proteínas plasmáticas sintetizadas en el hígado. Las más utilizadas son: Albúmina Sérica: al tener una vida media de 14-20 días es más bien un indicador de malnutrición o repleción nutricional a largo plazo y nunca en situaciones agudas. Transferrina Sérica: Es una proteína de la fase aguda con vida media de 4 8 días. Al igual que la albúmina, sus concentraciones se disminuyen por problemas gastrointestinales, enfermedad renal, enfermedad hepática, insuficiencia cardiaca congestiva (ICC) e inflamación. Por el contrario, la deficiencia de hierro, el embarazo, la terapia con estrógenos y la hepatitis aguda, producen un aumento en la absorción de hierro, lo cual aumenta la síntesis de transferían. Prealbumina transportadora de tiroxina: Mucho más sensible que la albúmina y transferrina para medir cambios es el estado de la proteína debido a que posee una vida media muy corta (2 – 3 días) y un pool muy pequeño (10 mg/Kg). Se encuentra disminuida en casos de enfermedad hepática, stress, inflamación y cirugía, entre otros y elevada en enfermedad renal. Proteína Fijadora de Retinol: Circula en el plasma en un complejo trimolecular (RBP + retinol + prealbúmina). Muy sensible a cambios por su vida media (12 horas) y su pool (2 mg/Kg). Sus valores se disminuyen en casos de enfermedad hepática, deficiencia de vitamina A, post-cirugía e hipertiroidismo. Por el contrario, en casos de enfermedad renal, debido a que se cataboliza en los túbulos renales, sus valores se elevan La prealbumina y la proteína fijadora del retinol se afectan en enfermedades hepáticas, hipertiroidismo y fibrosis quística. La prealbumina se aumenta con administración de corticoides. Se recomienda medir una de las dos en forma rutinaria al inicio y durante el curso del soporte nutricional. Recuento de linfocitos en sangre periférica: la malnutrición protéico calórica es generalmente reconocida como la causa más común de inmunodeficiencia. En la depleción proteica el recuento de linfocitos esta reducido y esta linfopenia ha sido repetidamente relacionado con morbimortalidad aumentada en pacientes hospitalizados. Recuento total de linfocitos= · leucocitos % de linfocitos Valores de referencia para recuento de linfocitos por mm3 Estándar ≥ 2000 Desnutrición leve 1999 - 1500 Desnutrición moderada 1499 -1200 Desnutrición severa ≤ 1999 Cuadro No. 9 Valores de Referencia para Medición de Malnutrición según Proteínas Viscerales Proteínas Viscerales Valores DNT leve DNT DNT Severa normales Moderada Albúmina 3.5 a 5 g. /dL. 3 a 3.4 g. /dL. 2.9 a 2.1 g. >2 g. /dL. /dL. Transferrina 175 a 300 100 175 mg. 100 a 150 mg. >100 mg. mg/dL. /dL. /dL. /dL. Prealbumina 28 mg. /dL. 25.2 a 28 mg. 23 a 25.2 mg. >23 mg. /dL. /dL. /dL. Proteína Fijadora de 3 a 6 mg. /dL. 2.7 a 3 mg. 2.4 a 2.7 mg. >2.4 mg. Retinol /dL. /dL. /dL. Balance de Nitrógeno (BN): No es una medición para realizar un diagnostico nutricional, pero es útil en la evaluación de los pacientes que inician soporte nutricional para medir el equilibrio entre la degradación proteica y la reposición exógena. Para calcularlo se debe medir el aporte exógeno en 24 horas de proteínas en gramos para calcular gramos de nitrógeno administrado (NA). NA en gramos = Gramos de Proteína Administrada/6.25 BN = NA (g/24 horas) – Nitrógeno ureico Urinario (g/24 h) + 4 * * = perdidas insensibles: perdidas de nitrógeno por materia fecal, piel sudor. Balance 0 Mayor de 0 Menor de 0 Fuente: Mirtallo 1983. Interpretación Equilibrio Positivo Anabolismo Negativo catabolismo D. Signos y síntomas clínicos: Cuadro No. 10 Signos clínicos con anomalías nutricionales. CARACTERISTICA DESCRIPCION NUTRIENTE DEFICIENTE CABELLO Opaco Falto de brillo y quebradizo. Proteína Considerar causas Energía medioambientales o uso de químicos Fino y escaso Delgado y con espacio incrementado entre raíz y raíz. Liso Liso en grupos culturales con cabello normalmente crespo. Generalmente se presenta acompañado de otros cambios Despigmentación Falto de color o más claro de lo normal. Característica generalmente detectada desde la distancia. Rara en adultos. No confundir con cabello decolorado o aclarado Fácilmente Desprendimiento (caída) fácil al desprendible halarlo sin producción de dolor. Generalmente ocurre a los lados de la cabeza. Signo de bandera Bandas alternantes de color oscuro y claro a lo largo de todo el cabello. Las bandas claras son de diferente textura. Generalmente se presenta en niños y no en adultos. CARA Despigmentación Aclaramiento del color de la piel, Riboflavina difusa generalmente se presenta en el Niacina centro de la cara. Piridoxina Seborrea Descamación de la piel alrededor de Riboflavina nasolabial las fosas nasales con material Niacina reseco, grasoso y de color gris- Piridoxina amarilloso. También se puede presentar alrededor del puente nasal, cejas y atrás de las orejas. Cara de luna llena OJOS Conjuntiva pálida Los ductos de las glándulas sebáceas se ven taponados. Descartar problemas de higiene Cara redonda con mejillas Proteína prominentes haciendo que la boca luzca fruncida Membrana interior de los párpados y parte blanca de los ojos pálidos. Generalmente se acompaña con palidez de la mucosa interior de las mejillas. Manchas de Bitot Manchas esponjosas de color grisáceo, amarillo o blancuzco en la parte blanca de los ojos. Se presentan en el costado lateral de los ojos, generalmente de forma bilateral. No confundir con pterigio Xerosis de la Parte interna de los parpados y conjuntiva parte blanca de los ojos opacas, secas, ásperas y pigmentadas. Aumento de la vascularización del ojo. No confundir con irritación por el medio ambiente o químicos, pterigio o pinguécula. Xerosis de la Cornea opaca, lechosa, nebulosa. cornea Se presenta generalmente en el área central de la cornea. Queratomalacia Ablandamiento bilateral de parte de la cornea. Los ojos se vuelven una masa gelatinosa de color amarillo o blanco. No se presenta dolor ni producción de pus. Palpebritis angular Ángulos de los ojos rojos y con heridas. Parpados inflamados. Generalmente se presenta acompañada de estomatitis angular LABIOS Estomatitis angular Comisuras de los labios rojas, cuarteadas y descamadas, Importante si se presenta bilateral Queilosis Hierro Ácido fólico Vitamina B12 Vitamina A Vitamina A Vitamina A Vitamina A Riboflavina Niacina Riboflavina Niacina Piridoxina Hierro Labios rojos, hinchados y con Riboflavina presencia de la mucosa interna Niacina extendiéndose hacia el exterior. Presencia de heridas verticales en los labios, generalmente localizadas en el centro del labio inferior. Posibles ulceraciones. Descartar causas medioambientales LENGUA Edema Lengua magenta Atrofia papilar Glositis DIENTES Esmalte moteado ENCIAS Esponjosas sangrantes GLANDULAS Agrandamiento la tiroides Agrandamiento la paratiroides PIEL Xerosis Lengua roja, inflamada con marcas de presión de los dientes principalmente en los lados. Lengua color rojo-púrpura. Pueden coexistir otros cambios Papilas gustativas atrofiadas. La lengua presenta apariencia pálida y lisa. Lengua color “rojo carne”, con papilas gustativas atrofiadas. Se presenta dolor, hipersensibilidad, sensación de quemadura y cambios gustativos. Mucosa oral se puede estar roja e inflamada Proteína Riboflavina Riboflavina Niacina Ácido fólico Vitamina B12 Hierro Riboflavina Niacina Ácido fólico Vitamina B12 Hierro Triptófano Manchas blancas cremosa en los Exceso de fluor dientes. Más común en los dientes delanteros superiores y Encías rojas-púrpuras, esponjosas e Vitamina C inflamadas. Generalmente sangran Proteína fácilmente con la presión. de Según el grado de agrandamiento Yodo se puede ver o solamente palpar. Descartar hipertiroidismo o presencia de tumores de Importante solo si bilateral Proteína Piel seca con presencia de Vitamina A descamación. Ácidos grasos Descartar problemas de higiene, esenciales factores medioambientales, envejecimiento, hipotiroidismo y Hiperqueratosis folicular uremia Tipo 1: Placas circulares alrededor del folículo piloso especialmente en los glúteos, caderas, codos y rodillas. La piel presenta la sensación de papel lija y luce como “carne de gallina” Tipo 2: también llamada perifoliculitis. Similar al tipo 1, con la excepción que en los folículos se presenta sangre. Generalmente se presenta en abdomen y caderas. Petequias Manchas hemorrágicas pequeñas de color rojo, púrpura o negras en piel o mucosas. Descartar desordenes hematológicos, trauma, enfermedad hepática ó sobredosis de anticoagulantes. Dermatosis Hiperpigmentación bilateral de áreas pelagrosa del cuerpo que están expuestas al sol (mejillas, antebrazos, cuello, etc.) Dermatosis vulvar o Lesiones descamativas que se escrotal acompañan de sensación de rasquiña/comezón en escroto y vulva. Descartar infección por hongos UÑAS Coiloniquia Uñas delgadas, cóncavas y con apariencia esponjosa. Descartar síndrome de PlummerVinson (coiloniquia, disfagia, glositis y anemia). Vitamina A Ácidos grasos esenciales Vitamina C Vitamina C Vitamina K Niacina Triptófano Riboflavina Hierro INDICES PRONÓSTICOS: Se han desarrollado ecuaciones mediante el uso de mediciones objetivas el estado nutricional, con el propósito de mejorar los parámetros individuales de sensibilidad y especificad. El índice pronostico (IP) se refiere al riesgo de morbilidad quirúrgica relativo al estado nutricional. Generalmente los IP son utilizados a nivel hospitalario, son ecuaciones matemáticas que relacionan diferentes parámetros nutricionales, bioquímicos o funcionales, que establecen niveles de riesgo o pronóstico de malnutrición. Índice pronóstico nutricional (IPN) IPN % = 158 – 16,6 (albúmina g/dl) – 0,78 (pliegue cutáneo del tríceps, mm) – 0,20 (transferrina, mg/dl) – 5,8 (pruebas cutáneas de hipersensibilidad retardada, mm de reactividad) IPN = > 50% IPN = 40 – 49% IPN = < 40% Alto riesgo Riesgo intermedio Bajo riesgo Fuentes:(Mullen et al, 1979; Buzby et al., 1980) Índice Pronóstico Nutricional: IP = 150 -16.6 (albúmina, g/dl) – 0.78 (Pliegue cutáneo del tríceps, mm) – 0.2 (transferrína, g/dl) Fuente: (Daley BJ, Bistrian BR. Nutritional assessment. EN: Zaloga GP (ed) . Nutrition in Critical Care. Mosby. St Louis1994: 9-33) Índice de riesgo nutricional IRN de Naber. Válido también para tercera edad Se basa en la concentración de albúmina sérica y en la magnitud de pérdida de peso. Relaciona el peso actual, el peso habitual y la albúmina sérica. IRN = (1,519 x albúmina g/dl + 0,417) x [(peso actual/peso habitual) x 100] IRN = IRN = IRN = 100 – 97.5 Desnutrición leve 97.5 – 83.5 Desnutrición moderada < 83.5 desnutrición grave Fuente: (Prendergast et al., 1989) Índice de riesgo nutricional IRN de Maastricht. Válido para menores de 70 años IRN = 20,68 – (0,24 x albúmina g/dl) – (19,21 x prealbúmina g/dl)- (1,86 x linfocitos 10 / l)- (0,04 x porcentaje de peso ideal) IRN = >0 Se consideran mal nutridos Fuente: (Naber TH, de Bree A, Schermer TR, et al. Specifity of indexes of malnutrition when applied to apparently health people: the effect of age. Am J Clin Nutr 1997;65: 1721 – 1725) VALORACION NUTRICONAL DEL PACIENTE ANCIANO: Detección de riesgo: Al momento de realizar la valoración nutricional de los ancianos es muy importante tener en cuenta los cambios en la composición corporal propios del envejecimiento, el comportamiento metabólico pues de lo contrario es posible que se sobre valore el estado nutricional, se omita el riesgo o se detecte la desnutrición en estados muy avanzados. Es por esto que los cuestionarios de evaluación de riesgo en población anciana contemplan no solo aspectos nutricionales per se, sino también datos sociales y económicos que en este grupo poblacional son de vital importancia. Nutrition Screening Initiative (NSI): Es un cuestionario con 10 preguntas generales sobre alimentación llamado DETERMINE que establece mediante una puntuación el riesgo nutricional. Esta diseñada para que pueda ser aplicado por cualquier profesional o cuidador y se pueda así, hacer la detección de riesgo de forma temprana. El alto riesgo nutricional está determinado a partir de 3 puntos, los cuales son indicador de riesgo moderado y mayor a 6 puntos alto riesgo, que implica intervención nutricional especializada. Cuadro No. 11 Cuestionario Determine PREGUNTA ¿Ha cambiado su dieta por enfermedad? ¿Come menos de dos veces al día? ¿Come poca fruta, vegetales o lácteos? ¿Bebe 3 o más dosis de alcohol al día? ¿Tiene problemas dentales que le hagan difícil comer? ¿Le falta alguna vez dinero para comprar la comida? ¿Come solo la mayoría de las veces? ¿Toma tres o más medicamentos al día? ¿Ha ganado o perdido peso, sin quererlo, 5Kg en últimos 5 meses? ¿Tiene dificultad física para comprar, cocinar o comer? Sistema de puntuación: 0 – 2 Bueno 3 – 5 Riesgo moderado 6 o más riesgo alto Evaluación nutricional objetiva: Valoración antropométrica: PUNTOS 2 3 2 2 2 4 1 1 2 2 La valoración antropométrica de un anciano debe estar basada en el conocimiento de los cambios en la composición corporal propios del envejecimiento. Talla: Es un parámetro en ocasiones difícil de valorar, debido a la dificultad de algunos ancianos para lograr una adecuada posición erecta para la obtención de la medida. Por esta razón y en los casos en que no sea posible obtener la medida con el paciente de pie, se recomienda estimar la talla utilizando la formula propuesta por Chumlea, que estima la talla a partir de la altura de rodilla. Hombre: T= (2,02 x altura talón-rodilla) - (0,04 x edad) + 64.19 Mujer: T= (1,83 x altura talón-rodilla) - (0,24 x edad) + 84,88 Existe también la fórmula de Arango – Zamora para predecir la talla a partir de la estimación de la distancia rodilla-maléolo externo. Hombre: T (cm) = (LRM x 1,121) – (0,117 x edad años) + 119,6 Mujer: T (cm) = (LRM x 1,263) – (0,159 x edad años) + 107,7 Peso: Es un parámetro altamente confiable en población geriátrica. Siempre se debe evaluar en función de su variación y causas de la misma. Es importante tener en cuenta que la pérdida involuntaria de peso, aunque puede ser algo fisiológico, esta realmente no es significativa y está establecida en alrededor del 1% por año. Una perdida mayor al 5% del peso en cualquier periodo de tiempo esta altamente relacionada con aumento en la morbi mortalidad. Índice de Masa Corporal: Dados los cambios en la composición corporal, se ha establecido un rango mayor de normalidad para anciano. Es así como un IMC de 22 a 27 es considerado normal. Algunos estudios han demostrado que IMC inferiores a 24 incrementan la morbi mortalidad de este grupo poblacional. Circunferencia de Pantorrilla: Diversos estudios han demostrado que la medida de la circunferencia de pantorrilla, es un parámetro muy sensible a la pérdida de masa muscular, aun en pacientes con baja actividad física o encamados, por lo tanto se recomienda su utilización de rutina. Se establece como punto de corte 31 cm. Pliegue cutáneo del tríceps: Los cambios en la distribución de grasa del anciano, disminuyendo en las extremidades y aumentando a nivel abdominal, sumado a la laxitud en el tejido adiposo a nivel braquial hacen que la medida del pliegue del tríceps no sea realmente indicador de estado nutricional. Se recomienda el uso de las rejillas diseñadas por la Helpage International and London School of Higiene and Tropical Medicine. Circunferencia del Brazo: La medida de la circunferencia del brazo es un indicador de la disminución de la reserva proteico calórica tisular. En los ancianos esta medida esta altamente relacionada con el peso corporal. Se recomienda utilizar los valores propuestos por NHANESIII, aunque este tiene en cuenta personas mayores de 80 años, falta realizar estudios en nonagenarios y centenarios Parámetros bioquímicas: La interpretación de los parámetros bioquímicos del anciano es igual a la del adulto joven. Sin embargo es importante aclarar que en cuanto a perfil lipidico, valores inferiores a < 3,36 mmol/l, son indicadores de desnutrición en población geriátrica. Índice de Riesgo Nutricional Geriátrico: Dada la dificultad para obtener el dato exacto de peso usual en esta población, se recomienda aplicar la formula con el peso ideal obtenido por Lorenz: IRNG = (1,489 x Albúmina (g/L)) + (41,7 x (Peso actual / Peso ideal)) Interpretación: Riesgo mayor (IRNG: < 82) Riesgo moderado (IRNG: 82 a < 92) Riesgo bajo (IRNG: 92 a ≤ 98) Sin riesgo (IRNG > 98). Formula de Lorenz para obtención del peso ideal Peso ideal (hombres) = Altura (cm) – 100 – ((Altura – 150)/4) Peso ideal (mujeres) = Altura (cm) – 100 – ((Altura – 150)/2,5) Pruebas funcionales: Dinamometría: la medición de la fuerza de agarre de la mano, con un dinamómetro, mide la funcionalidad del músculo esquelético permitiendo detectar depleción proteica, estudios han demostrado una buena correlación con el valor de masa muscular en ancianos. Función Inspiratoria y Expiratoria: Es un indicador de fuerza de los músculos respiratorios, es una medida que tiene buena correlación con medidas antropométricas de masa muscular. Se solicita al paciente que sople o inspire contra un manómetro medidor de presiones tanto positivas como negativas. VALORACIÓN NUTRICIONAL EN PEDIATRÍA: Detección del riesgo nutricional: La valoración nutricional es una herramienta útil para la detección temprana y tratamiento de deficiencias ó excesos nutricionales, permitiendo diagnosticar desviaciones tanto en la salud como en la enfermedad. Existen algunos factores de riesgo para desnutrición hospitalaria entre los cuales encontramos: Ingesta inadecuada de nutrientes. Alteración en la absorción y/o utilización de los nutrientes. Hipermetabolismo o catabolismo. Fármacos que interfieren en el proceso de la nutrición. Demora en la indicación de la terapia nutricional. Condición clínica del paciente. Signos de desnutrición: Perdida involuntaria de peso igual o mayor al 10% del peso usual en seis meses. Perdida involuntaria de peso > o = de 5% peso usual en seis meses. Alteración de patrones de ingesta alimentaría. Ingesta calórico- proteica inadecuada por mas de 7 días. El impacto de la enfermedad en el niño desnutrido puede llevar a: Mayor hiper metabolismo. Aumento perdida urinaria de nitrógeno. Hipo o hiperglicemia. Alteraciones graves de energía y acidosis. Disfunción falla de órganos o sistemas Componentes de la valoración nutricional en pediatría: Historia Clínico Nutricional: la cual incluye: Examen físico: El estado nutricional puede evaluarse en primera instancia por medio del examen clínico, el cual incluye la historia clínica y el examen físico completo. En la historia se hace énfasis en la búsqueda de signos y síntomas que puedan influir sobre el estado nutricional, cambios en los hábitos alimentarios y hallazgos de signos que indiquen carencias nutricionales, aunque éstos sólo se detectan cuando existen déficit nutricional avanzado. Historia alimentaría: La historia alimentaria aunque no nos permite hacer un diagnóstico nutricional, nos da información de utilidad sobre hábitos alimentarios, cantidad y calidad de nutrientes consumidos y conductas alimentarias. La encuesta alimentaría debe ser siempre acuciosa, en especial si la impresión general orienta a un trastorno nutricional ya sea por deficiencia o por exceso. En los niños menores, deberá incluir datos sobre duración de lactancia, edad de introducción de alimentación láctea artificial, preparación de biberones (volumen y composición detallada con respecto a tipo y cantidad de ingredientes), total de fórmula recibida en el día, introducción de alimentos no lácteos (tipo, cantidad, preparación), suplementos vitamínicos y minerales e impresión de la madre acerca del apetito del niño. En el lactante, la menor variabilidad de la dieta facilita la obtención de datos que reflejen la ingesta habitual, pero la información proporcionada por la madre no siempre es precisa, ya que los datos obtenidos pueden corresponder a lo que ella cree que debe recibir el niño y no a lo que efectivamente está recibiendo, o bien, puede no ser la madre quien prepare la alimentación, o expresar erróneamente en el tipo de instrumentos de medición usados (cucharitas en vez de medidas o viceversa). En niños mayores, es importante consignar el número de comidas, su distribución y el tipo, cantidad y variabilidad de alimentos consumidos, incluyendo jugos, bebidas, golosinas y extras ingeridos entre comidas, tanto dentro como fuera de la casa. En adolescentes, es importante estar alerta de la presencia de hábitos alimentarios anárquicos y de detectar conductas que orienten a trastornos del apetito. En el niño hospitalizado puede obtenerse información más precisa a través del balance de ingesta, el cual no está sujeto a las imprecisiones de la encuesta alimentaría y es de gran ayuda para el apoyo nutricional. Los resultados de la encuesta nutricional o del balance de ingesta deben compararse con los requerimientos estimados del niño para establecer su adecuación. La anamnesis nutricional proporciona antecedentes de gran ayuda en la evaluación del estado nutricional, pero por sí sola no permite formular un diagnóstico. Recordatorio de 24 horas: El método más comúnmente utilizado para evaluar la alimentación es el recordatorio de 24 horas y aunque quizá no represente la ingesta habitual, permite establecer una aproximación cercana a ésta. Los datos obtenidos en el recordatorio nos permiten hacer una evaluación cuantitativa de la ingesta y así, al correlacionarla con las recomendaciones nutricionales específicas, determinar el porcentaje de adecuación de cada nutriente y aunque quizá no represente la ingesta habitual, permite establecer una aproximación cercana a ésta. Hay que recordar que las recomendaciones varían según edad, sexo, situaciones patológicas específicas. Consumo % de adecuación= -------------------------------- x 100 Recomendación Encuesta de frecuencia de consumo: Puede evaluarse la frecuencia diaria, semanal, mensual, proporciona información descriptiva de la alimentación de un niño en su pasado reciente. La información debe ser analizada a través de listas de intercambios o tabla de composición de alimentos, con el fin de dar una aproximación lo más precisa posible del consumo de alimentos. Es importante consignar antecedentes socioeconómicos y culturales, por su relación con la disponibilidad de alimentos o con patrones dietéticos específicos. Medidas Antropométricas: Longitud o Estatura: Longitud: En niños menores de 24 meses de edad y en niños entre 24 y 36 meses que no pueden permanecer de pie sin ayuda se mide la longitud del cuerpo en posición supina. La medición de la longitud se lleva a cabo con un infantómetro. Se requieren dos personas para medir la longitud de un bebe, el primer observador sostiene la cabeza del bebe de tal manera que el niño quede mirando verticalmente hacia arriba, con la rodilla adosada firmemente a la tabla del lado de la cabeza. Esta persona debe verificar que el tronco y la pelvis estén en alineación adecuada con el dispositivo de medición. La segunda persona se encarga de que las piernas queden derechas, sostiene los pies con los artejos apuntando directamente hacia arriba y lee el resultado de la medición, indicado por la posición de la tabla del lado de los pies. La longitud es medida hasta el milímetro más próximo (0,1 cm.). Debe ser registrada en una unidad consistente de medida, Cuando el niño no coopera y es imposible conocer la medida exacta, se anotara un estimativo numérico en la tabla de crecimiento, con una nota aclaratoria de las circunstancias de la medición. Estatura: Técnica: Los niños entre dos y tres años de edad pueden ser medidos en posición supina (acostados boca arriba) o en posición erecta (de pies, dependiendo de su capacidad `para cooperar durante el procedimiento. Debe hacerse la anotación si se tomo la longitud o la estatura. Luego de los tres años de edad los niños deben ser medidos de pies. Para medir la estatura requiere una regleta o una cinta métrica no distensible, adherida a una superficie vertical plana, como a una pared. Se requiere de una guía para el tope en ángulo recto que indica la estatura. Debe pararse con los talones juntos, las piernas rectas los brazos a los lados y los hombros relajados. La cabeza, los omoplatos y los glúteos deben estar en contacto con la pared. La persona que realiza el procedimiento le pide al niño que se mantenga erguido, que tome una respiración profunda y que mire al frente, luego se baja el tope superior hasta hacer contacto con la corona de la cabeza del niño. Con el tope en su sitio, se lee la estatura hasta el milímetro más próximo (0,1 cm.) y se registra el valor numérico en la tabla de crecimiento del niño. Peso: Los lactantes y niños menores de dos años se pesan en una báscula pediátrica, con precisión aproximada de 10g. Para niños mas grandes y preescolares se utiliza una escala similar pero de plataforma, con precisión aproximada de 100gramos. La precisión de las escalas debe estar revisada, por una serie de pesas estándar, por un distribuidor local o por inspector de pesas y medidas durante tres veces al año. Técnica: El bebe debe ser desvestido totalmente antes de pesarlo, Luego se coloca desnudo en el centro del platón y se pesa hasta los 10 g más próximos. El peso debe ser escrito numéricamente en la tabla de crecimiento del niño, debe ser repetido en tres oportunidades, las mediciones son promediadas. Perímetro cefálico: Permite detectar anormalidades del crecimiento de la cabeza, las cuales se deben por lo general a factores no nutricionales. Su medición debe hacerse habitualmente hasta los 36 meses de edad. El equipo requerido es una cinta métrica flexible no distensible. Técnica: En el lactante debe medirse con el niño sentado en el regazo de la madre o de un auxiliar. En los niños de 2 a 3 años puede medirse en posición de pies. Colocar el borde inferior de la cinta inmediatamente por encima de las cejas, las orejas y alrededor de la prominencia occipital en la parte posterior: La cinta debe ajustarse comprimiendo el cabello. El objetivo es medir la circunferencia cefálica máxima. El resultado se mide hasta el milímetro mas próximo (0.1 cm.) y se registra el valor numérico en la tabla de crecimiento del niño, para su posterior graficación. Mediciones de composición corporal: Circunferencia media del brazo: Técnica: se mide en la parte media del brazo izquierdo, a la mitad de la distancia que va del acromion al olécranon, se utiliza la misma cinta métrica descrita anteriormente. Esta determinación es fácil, barata y fácilmente reproducible. Su mayor utilidad esta en el cálculo del área transversal del brazo ya sea grasa o muscular. Luego se ubican en las tablas percentilares de circunferencia del brazo de Frisancho para niños o niñas de acuerdo a la edad. Espesor del pliegue cutáneo del tríceps: La cantidad de grasa del cuerpo es un indicador importante del estado nutricional. No puede hacerse un estimativo exacto y confiable de la grasa corporal con base en el peso del cuerpo, pero si puede medirse indirectamente con el pliegue del tríceps. Con la medición de este pliegue se obtiene la medida de una capa doble de la piel más la grasa subcutánea en el dorso del brazo. Es un indicador confiable de la grasa corporal. Técnica: Se requiere de un calibrador de pliegue cutáneo, como el de Lange, Harpenden. Este pliegue se mide en el dorso del brazo, a media distancia entre el acromion al olécranon., marcando un punto medio como guía para colocar las pinzas del calibrado, a un nivel aproximado de 1 cm. por encima del punto medio, el examinador toma entre los dedos índice y pulgar un pliegue de piel y tejido subcutáneo y mantiene el eje mayor del pliegue paralelo al eje mayor del brazo, el examinador hala suavemente el pliegue cutáneo, apartándolo del músculo y lo sostiene así mientras coloca sobre el las pinzas del calibrador a nivel del punto medio previamente marcado. Debe realizarse la toma tres veces para lograr una correcta medición y registrar hasta el milímetro más próximo. Luego se compara con los percentiles de medida del pliegue del tríceps (mm) Frisancho (1981).para niños o niñas de acuerdo a la edad. Índice de masa corporal: IMC, siglas en inglés: BMI -Body Mass Index-), también conocido como índice de Quetelet (Lambert Adolphe Jacques Quételet), es un número que pretende determinar, a partir de la estatura y el peso la masa corporal, Se utiliza como indicador nutricional desde principios de 1980. El IMC resulta de la división del peso en kilogramos entre la estatura al cuadrado expresada en metros. El índice de masa corporal es un indicador del peso de una persona en relación con su altura. A pesar de que no hace distinción entre los componentes grasos y no grasos de la masa corporal total, éste es el método más práctico para evaluar el grado de riesgo asociado con la obesidad. Desviaciones estándar o puntuación Z: Los índices de crecimiento pueden expresarse en sus valores percentilares, como un porcentaje de la mediana, o pueden utilizarse las unidades de desvíos estándar o puntuación Z. Puntuación Z: la cual señala las unidades de desviación estándar de la mediana. Es calculada entre dos puntos en tiempo, durante los cuales, el crecimiento debería ser normal o antes y después de un corto período de intervención nutricional. Puntuación Z: Dato antropométrico actual – Valor de referencia de la Mediana/ Desviación estándar del valor promedio Graficas de crecimiento: En los niños los valores estándar de referencia son expresados en tablas o graficas de crecimiento y son obtenidos de mediciones en población normal; emplean el sistema de distribución percentilar, según el cual se ubica el dato que se quiere evaluar hacia arriba o hacia abajo de la mediana, representada por el percentil 50. Datos internacionales de referencia: Actualmente se recomienda la utilización de los Nuevos Patrones de Crecimiento de la OMS. Para la elaboración de los nuevos patrones de crecimiento se realizó el Estudio Multicéntrico Sobre el Patrón de Crecimiento, el cual se llevo a cabo entre 1997 y 2003, dando como resultado el Nuevo Patrón de Crecimiento en niños de diferentes orígenes étnicos y diferentes entornos culturales. Los nuevos patrones de crecimiento de la OMS, muestran cómo debería crecer el niño o niña (desde el nacimiento a los 5 años de edad), en cualquier parte del mundo pues todos los niños y niñas tienen el potencial de crecer y desarrollarse, de la manera que se describe en los nuevos patrones, cuando sus necesidades básicas son satisfechas. Por vez primera se dispone de una herramienta sólida, desde el punto de vista técnico, para medir, monitorizar y evaluar el crecimiento de todos/as los niños/as del mundo, Independientemente de su origen étnico, clase social u otras características particulares. Los nuevos patrones consideran a los niños que reciben lactancia materna como la norma para el modelo de crecimiento. Los nuevos patrones serán una herramienta efectiva para la detección de la obesidad CLASIFICACION NUTRICIONAL Una vez tomadas las mediciones, ubicamos en la grafica los datos obtenidos y con los indicadores de edad, peso, estatura o longitud podemos obtener tres relaciones: peso/edad, talla/edad y peso/talla y hacemos su interpretación, teniendo en cuenta que dentro de los percentiles 3 y 97 o en +/- 2 DS se encuentra un rango llamado de “normalidad”. Cuadro No. 12 Clasificación nutricional antropométrica según peso/edad y talla/edad: ESTADO NUTRICIONAL Normal En riesgo Bajo peso Talla Baja Sobrepeso Obesidad PARAMETROS OBSERVADOS Peso/talla para la edad entre percentiles 10 -90 Peso y /o talla entre percentiles 3 y 10 Peso menor del percentil 3 con curva descendente o plana. Talla menor del percentil 3 con curva descendente o plana Peso entre percentiles 90 y 97 Peso mayor del percentil 97 Peso/edad por debajo de -2Ds indica bajo peso y por debajo de-3 Ds se observa bajo peso severo y pueden observarse signos de desnutrición severa como marasmo y kwashiorkor. Cuadro No. 13 Clasificación nutricional antropométrica según peso/talla ESTADO NUTRICIONAL Normal Emaciado Emaciado severo En riesgo de sobrepeso Sobrepeso Obesidad PARAMETROS OBSERVADOS PESO/TALLA Mayor P*10 y menor p90 o entre +/1DS** < 2DS < 3 DS Requiere atención inmediata >1 DS >2DS >3DS *p: percentil **DS: desviación estándar O.M.S (Nuevos estándares de referencia). Ver graficas para percentiles y Z-core en: http://www.who.int/childgrowth/ Clasificación patrón de referencia O.M.S.: obesa Riesgo de sobrepeso sobrepeso . emaciada Emaciación severa Atención especializada urgente Evaluación bioquímica En recientes estudios se encontró que en adolescentes en etapa puberal El objetivo de la evaluación bioquímica es confirmar deficiencias nutricionales específicas sugeridas por la evaluación clínica, antropométrica, o dietaria. La depleción de reservas orgánicas precede a la manifestación de signos clínicos de las deficiencias nutricionales. Teóricamente la evaluación bioquímica detectaría estados de deficiencias subclínicas por medición de los niveles del nutriente, su metabolito o la proteína o enzima dependiente. En la práctica las técnicas ideales para el laboratorio no están rutinariamente disponibles y los valores en estado de enfermedad difíciles de interpretar. Además los niveles plasmáticos pueden afectarse por multitud de factores biológicos y técnicos que pueden confundir su interpretación. Dentro de las mediciones bioquímicas más importantes utilizadas en la evaluación nutricional se encuentran: Albúmina sérica: Es un indicador sensible al estado de la proteína orgánica, pero tiene una vida media larga de 15 a 20 días y se modifica lentamente en alteraciones agudas del estado nutricional. Su disminución indica generalmente alteración en la síntesis hepática por disminución en el aporte de sustratos. Hay patologías específicas donde se disminuye su concentración plasmática como en la enfermedad hepática crónica, síndrome nefrótico, trastornos inmunológicos o bien situaciones de catabolismo severo como quemaduras, sepsis, cirugías mayores, etc. También hay factores que las aumentan como deshidratación, ínsulino-terapia, uso de corticoides, transfusiones, etc. En conclusión la albúmina sérica se utiliza para detectar depleción proteica de leve a grave. Transferrina: Es una proteína sintetizada en el hígado y transportadora de hierro en el plasma (B-globulina), con una vida media relativamente corta de 8-10 días y una variación amplia de sus niveles plasmáticos (200-400 mg/100 mL). Su síntesis es inducida por la deficiencia de hierro y por lo tanto el déficit orgánico de hierro aumenta su valor, al igual que la hepatitis aguda. También actúa en la fase reactante aguda. En general su concentración está alterada por las mismas causas especificadas para la albúmina. Aunque es un indicador del estado de proteínas viscerales y más sensible a depleción nutricional que la albúmina sérica, hay muchos factores que intervienen en su variación para permitir que sea un consistente indicador del estado nutricional. Puede medirse directamente por técnicas de inmunodifusión radial o indirectamente, midiendo la Capacidad Total de Fijación de hierro (TIBC) así: Transferrina = 0,8 (TIBC) – 43 En estudios realizados en adolescentes encontraron la transferrina elevada, por aumento en la eritropoyesis simultánea a la disminución de la ferritina, por movilización de los depósitos de hierro a la masa celular roja, sin que esto indicara deficiencia de hierro a esta edad, dato que debe tenerse en cuenta para no incurrir en errores de interpretación. Cuadro No.14 INTERPRETACION DE ALGUNAS MEDICIONES BIOQUIMICAS DEL ESTADO NUTRICIONAL Indicador Normal Albúmina (g/100mL)3,6-5,0 Transferrina 200-400 (mg/100mL) Prealbúmina lig. 20-36 Desnutrición DesnutriciónDesnutrición Leve Moderada Severa 2,8-3,5 150-200 2,1- 2,7 100-150 <2,1 <100 10-15 5-10 <5 de Tiroxina (mg/100mL) Linfocitos (mm3) >2.000 1.200-2.000 800-1.200 <800 Fuente: Modificado de Lifshitz F, Moses-Finch N, Lifshitz JS. How to measure children‘s nutrition. En: Lifshitz F, Moses-Finch N, Lifshitz JS., The Children‘s Nutrition. Boston: Jones and Barlett Publishers, 1991:111. BIBLIOGRAFIA 1. Blackburn GL, Bistrian BR, Maini BS, et al: Nutritional and metabolical assessment of the hospitalized patient. JPEN 1977;1:11-22 (III.3) 2. Blackburn GL, Bistrian BR, Maini BS, et al: Nutritional and Metabolical Assessment of the hospitalized patient. JPEN 1977;1:11-22 (III.3) 3. Czajaka, Dance M, Naririns, Ph D. Valoración del Estado Nutricional. Krause. Nutricion y Dietoterapia. 8 Ed. Nueva Editorial interamericana. Mexico: 1995: 309-310. 4. Mora R, et al: Soporte Nutricional Especial. 3 Ed. Editorial Médica Panamericana. Bogota.2002: 81-94. 5. Patiño J F, Metabolismo Nutrición y Shock. 4 Ed. Editorial medica Panamericana. Bogotá. 2006: 161-166. 6. Valdés P, Savino P, Pimiento S, et al: Evaluación nutricional en pacientes con soporte metabólico y nutricional. Lect Nut 1997, 4, 28. 7. W.K.and Hoeger,S. Principles and Labs for Physical fitness and wellness, Morton Publishing Company. 1994. 8. Mataix J. Nutrición y Alimentación Humana. Editorial Océano. Barcelona. 2002. 757- 759, 776, 786. 9. Lohman,T.G., Roche, A.F., Martorell, R. Anthropometric standarization reference manual. 1988. 10. Chernoff R. Normal aging, nutrition assessment and clinical practice. NCP 2003;18:12-20. 11. Chumlea WC, Roche AF, Steinbaugh ML. Estimating stature from knee height for persons 60 to 90 years of age. J Am Geriatr Soc. 1985; 33: 116-20. 12. Arango-Angel LA, Zamora JJE. Predicción de la talla a partir de la distancia rodilla-maléolo externo. Nutr Hosp. 1995; 10 (4): 200205. 13. De Groot CP, Perdigao AL, Deurenberg P. Longitudinal changes in anthropometric characteristics of elderly europeans. SENECA Investigators. Eur J Clin Nutr 1996; 50 (Supp 2): S9-S15. 14. Alibhai SMH, Greenwood C, Payette H. An approach to the management of unintentional weight loss in elderly people. CMAJ 2005 15. Alaustré A, Esquius M, Eelonch J, et al. Población geriátrica y valoración nutricional. Normas y criterios antropométricos. Rev Esp Geriatr Gerontol. 1993. 16. Cornoni-Huntley JC, Harris TB, Everett DF. An overview of body weight of older persons, including the impact on mortality. J Clin Epidemiol 1991; 44:743-753. 17. Beck AM, Ovesen L. At which body mass index and degree of weight loss should hospitalizad elderly patients be considered at nutritional risk?. Clin Nutr 1998; 17:175-198. 18. Herrera H. Evaluación del estado nutricional en un colectivo de ancianos venezolanos institucionalizados. Estudio Bioantropológico. [Tesis doctoral] Bilbao: Universidad del País Vasco; 2003. 19. Bayona, Becerra, Gómez Y Ramírez, D. Medición de la circunferencia de la pantorrilla como parámetro de valoración del estado nutricional de adultos mayores hospitalizados en la Clínica Misael Pastrana. Bogotá, Colombia. Mayo-Julio. Universidad Nacional de Colombia. 2004 20. American Academy of Pediatrics. Comité de Nutrición. Valoración del estado nutricional. En: Barness LA, ed. Manual de nutrición pediátrica. 3ª Edición. Elk Grove Village, Illinois. American Academy of Pediatrics, 1993, 221-228. 21. Anttila R, Siimes M. Serum transferrin and ferritin in pubertal boys: relations to body growth, pubertal stage, erythropoiesis, and iron deficiency. Am J Clin Nutr 1996, 63:179-83. 22. Butte N. Energy requirements from Infancy to adulthood. Am J Clin Nutr 1995; 62:104S52S. 23. Forslund A, Johansson A, Sjödin A, Bryding G, Ljunghall S, Hambraeus L. Evaluation of modified multicompartment models to calculate body composition in healthy males. Am J Clin Nutr 1996; 63:856-62. 24. Frisancho A. New norms of upper limb fat and muscle areas for assessment of nutritional status. Am J Clin Nutr 1981; 34:2540-45. 25. Frisancho AR. Anthropometric Standards for the Assessment of Growth and Nutritional status. Ann Arbor: The University of Michigan Press, 1990. 26. Goran M, Nagy T, Treuth M, Trowbridge C, Dezenberg C, McGloin A, Gower B. Visceral fat in white and African American prepuberal children. Am J Clin Nutr 1997; 65:1703-08. 27. Hamill PV, Drizd TA, Johnson CL. NCHS Growth curves for children birth-18 years. NCHS National Center for Health Statistics. Washington DC. Serie No. 11.74, 1977. 28. Hubbard VS, Hubbard LR. Clinical assessment of nutritional status. In: Walker WA, Watkins JB, eds. Nutrition in Pediatrics. Boston: Little, Brown, 1985, 121. 29. Lemieux S, Prud’homme D, Bouchard C, Tremblay A, Després J. A single threshold value of waist girth identifies normal-weight and overweight subjects with excess visceral adipose tissue. Am J Clin Nutr 1996; 64:685-93. 30. López M, Hernández Y, Landaeta M, Henríquez G. Evaluación del crecimiento Infantil. En: O’Donnell A, Bengoa JM, Torun B, Caballero B, Lara Pantin E, Peña M. eds. En: Nutrición y alimentación del niño en los primeros años de vida. Washington, DC., OPS: 1997, 163226. 31. Morlesse J, Forrester T, Badaloo A, Del Rosario M, Frazer M, Jahoor F. Albumin kinetics in edematous and nonedematous protein-energy malnourished children. Am J Clin Nutr 1996; 64:952-59. 32. Nelson JK, Moxness KE, Jensen MD, Gastineau CF, eds. Dietética y Nutrición. Manual de la Clínica Mayo. 7a. ed.; Madrid: Mosby/Doyma Libros, 1996, 415-422. 33. Peterson K. Defining Undernutrition for Public health purposes in the United States. J Nutr 1990; 120: 933-42. 34. Rolland M, Brambilla P, Manzoni P, Akrout M, Sironi S, Del Maschio A, Chiumello G. Body composition assessed on the basis of arm circumference and triceps skinfold: A new index validated in children by magnetic resonance imaging. Am J Clin Nutr 1997; 65:1709-13. 35. Solomons N. Evaluación del estado nutricional en pediatría: indicadores nutricionales de la nutrición en pediatría. Clin Pediatr Nort 1988; 2:335-51. 36. Vásquez EM. Evaluacion nutricia en pediatría. En: Asociación Mexicana de Pediatría. Temas de Pediatría: Nutrición. México: Interamericana Mc. Graw Hill, 1996, 67-90.