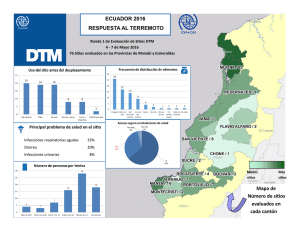
393222291-Normanacional-Iaas9julio2014-Rev-h-Espinoza
Anuncio

ESTADO PLURINACIONAL DE BOLIVIA MINISTERIO DE SALUD NORMA NACIONAL DE INFECCIONES ASOCIADAS A LA ATENCIÓN EN SALUD IAAS Serie: Documentos Técnico - Normativos 350 La Paz - Bolivia Diciembre 2013 ESTADO PLURINACIONAL DE BOLIVIA MINISTERIO DE SALUD NORMA NACIONAL DE INFECCIONES ASOCIADAS A LA ATENCIÓN EN SALUD IAAS 350 BO WC209 M665n No.350 2014 Bolivia. Ministerio de Salud. Dirección General de Servicios de Salud. Unidad de Redes de Servicios de Salud y Calidad. Norma Nacional de Infecciones Asociadas a la Atención en Salud (IAAS)./Ministerio de Salud; Antonio Flores; Patricia P. Ticona; Marisol Colque Tali; Martha Hilary; Gladys Crespo; Esther Damiani; Miriam Zubieta; Dra. Rosmery Carvallo Miranda; Dra. Roxana Rodríguez Gutierrez; Dra. Tania Mollo. coaut. La Paz : Promotora Publicitaria Internacional Prisa, 2013 146p.: tab. graf. (Serie: Documentos Técnico – Normativos No. 350) Depósito legal: 4-1-191-14 P.O I. CENTROS DE SALUD^snormas II. ASEPSIA III. ESTERILIZACIÓN IV. CONTROL DE INFECCIONES V. INFECCIONES INTRAHOSPITALARIAS VI. VIGILANCIA EPIDEMIOLÓGICA VII. INFECCIONES URINARIAS^sprev VIII. NEUMONÍA^sprev IX. BOLIVIA 1. t. 2. Flores, Antonio; Ticona, Patricia P.; Colque Tali, Marisol; Hilary, Martha; Crespo, Gladys; Damiani, Esther; Zubieta, Miriam . coaut. 3. Serie. Ministerio de Salud Depósito Legal: 4-1-191-14 P.O. © Ministerio de Salud calle Capitán Ravelo nº 2199 Telf.- 2441479 Dirección General de Servicios de Salud – MS Unidad de Redes de Servicios de Salud y Calidad La Paz – Bolivia Elaboración: Dr. Antonio Flores Lic. Marisol Colque Tali Dra. Rosmery Carvallo Dra. Rosario Quiroga Dra. Esther Damiani Lic. Martha Hilary Dra. Roxana Rodriguez Dra. Jakeline Reyes Supervisión Dr. Antonio Flores Dra. Esther Damiani Edición Dra. Rosario Quiroga Dra. Jakeline Reyes Lic. Patricia P. Ticona Dra. Miriam Zubieta. Dra. Tania Mollo Lic. Gladys Crespo Lic. Gladys Crespo Validación Anexo 6 La Paz, Unidad de Servicios de Salud y Calidad - Dirección General de Servicios Comité de Identidad Institucional - Ministerio de Salud y Deportes . 2013 © Ministerio de Salud y Deportes - 2013 Esta publicación es propiedad del Ministerio de Salud y Deportes de Bolivia. Se autoriza su reproducción, total o parcial, a condición de citar la fuente y la propiedad. Impreso en: PRISA (591 2) 222 85 00 La Paz - Bolivia MINISTERIO DE SALUD Dr. Juan Carlos Calvimontes Camargo MINISTRO DE SALUD Dra. Ariana Campero Nava VICEMINISTRO DE SALUD Y PROMOCIÓN Dn. Alberto Camaqui Mendoza VICEMINISTRO DE MEDICINA TRADICIONAL E INTERCULTURALIDAD Dr. Rubén Colque Mollo DIRECTOR GENERAL DE SERVICIOS DE SALUD Dra. Carla Andrea Parada Barba JEFE UNIDAD DE REDES DE SERVICIOS DE SALUD Y CALIDAD Presentación Estructura del documento La norma está dividida en veinte capítulos: El capítulo uno incluye INTRODUCCIÓN, OBJETIVOS Y ÁMBITO DE APLICACIÓN permite a los servicios de salud disponer de información para poder implementar y desarrollar actividades acorde con el nivel de complejidad y resolver problemas de salud. El capítulo dos muestra aspectos del MARCO LEGAL con la finalidad de tener el respaldo jurídico que asegure la aplicación de las normas establecidas. El capítulo tres proporciona las DEFINICIONES de las más frecuentes formas de infección que se adquieren en centros de salud y permitirá manejar un solo lenguaje en todo el ámbito nacional en todo lo relacionado con las IASS. El capítulo cuatro se incluyen INDICADORES DE CALIDAD, posibilitará al nivel nacional, departamental y local el monitoreo estandarizado y la evaluación. El capítulo cinco enfoca aspectos sobre la ESTRUCTURA Y ORGANIZACIÓN FUNCIONAL del comité de vigilancia y control. Adicionalmente, comprende los vínculos con otros comités hospitalarios y sistemas de control institucional. El capítulo seis, proporciona los lineamientos para poder ejecutar ACTIVIDADES PROGRAMÁTICAS. El capítulo siete, VIGILANCIA DE LAS INFECCIONES ASOCIADAS A LA ATENCIÓN SALUD. El CAPÍTULO ocho, incluyen los lineamientos para la prevención y control de las infecciones asociadas a la atención salud. El capítulo nueve desarrolla las medidas en caso de brote. El capítulo diez desarrolla el papel que debe jugar el laboratorio en la vigilancia de las IAAS. El CAPÍTULO once, desarrolla las medidas de AISLAMIENTO y precauciones estándar. El CAPÍTULO doce, desarrolla la aplicación de la Limpieza, Desinfección y ESTERILIZACIÓN. El CAPÍTULO trece, desarrolla las 16 reglas de ASEPSIA. El CAPÍTULO catorce, desarrolla el cumplimiento de la HIGIENE DE MANOS. El CAPÍTULO quince, desarrolla los procedimientos para la prevención de ENDOMETRITIS puerperal asociada a parto y cesárea. El CAPÍTULO diez y seis, los procedimientos para la prevención de SITIO OPERATORIO asociado a cirugía limpia y potencialmente contaminada. El CAPÍTULO diez y siete, procedimientos para la prevención de infecciones URINARIAS asociadas a catéter urinario. El CAPÍTULO diez y ocho, prevención de infecciones en TORRENTE SANGUÍNEO (ITS) asociado a dispositivos intravasculares. El CAPÍTULO diez y nueve, procedimientos para la prevención de NEUMONÍA asociada a ventiladores mecánicos. Se incluye un glosario que permitirá a los usuarios un lenguaje común y comprensible en lo concerniente a las IASS. Los Anexos incluyen: Formularios de supervisión y evaluación R. M., otras disposiciones legales. Toma de muestras Formularios de laboratorio Formularios de vigilancia Nómina de Validación de la norma Índice CAPÍTULO I .........................................................................................................................11 1.1 Introducción .........................................................................................................................................11 1.2 Objetivo de la norma ............................................................................................................................12 1.3 Objetivos del sistema de vigilancia y control de infecciones asociadas a los servicios de salud: ............12 1.4 Alcances de la norma ...........................................................................................................................12 1.5 Ámbito de aplicación e implementación .............................................................................................12 2.1 Marco legal (Resumen) ........................................................................................................................13 2.2 Relativo a normas específicas ...............................................................................................................13 CAPÍTULO II .........................................................................................................................13 Definiciones ..................................................................................................................................................15 CAPÍTULO III .........................................................................................................................15 Indicadores de calidad .......................................................................................................................................19 CAPÍTULO IV .........................................................................................................................19 CAPÍTULO V .........................................................................................................................20 Estructura y organización funcional ..........................................................................................................20 Responsabilidades .....................................................................................................................................21 Actividades programáticas ........................................................................................................................23 CAPÍTULO VI .........................................................................................................................23 Vigilancia de las infecciones asociadas a la atención en salud ...................................................................25 CAPÍTULO VII .........................................................................................................................25 Definiciones ...............................................................................................................................................26 Neumonía ..................................................................................................................................................26 Infección urinaria .......................................................................................................................................27 Bacteremia.................................................................................................................................................28 Vigilancia materna .....................................................................................................................................29 Endometritis puerperal ..............................................................................................................................29 Infecciones de sitio operatorio cesarea. ......................................................................................................29 Infección de episiotomía ............................................................................................................................30 Vigilancia del recién nacido ........................................................................................................................30 Sepsis neonatal clínica ...............................................................................................................................30 Enterocolitis necrotizante (ent) .................................................................................................................31 Meningitis neonatal ...................................................................................................................................31 Onfalitis ..................................................................................................................................................31 Conjuntivitis ...............................................................................................................................................31 Indicadores obligatorios.............................................................................................................................34 Endometritis puerperal (ep) .......................................................................................................................35 Infecciones del torrente sanguíneo ............................................................................................................35 Infección de sitio operatorio (iso) ...............................................................................................................36 Infección en el recién nacido ......................................................................................................................36 Indicadores condicionales .........................................................................................................................36 Flujo de notificación de iaas .......................................................................................................................36 Consolidación y análisis de datos ...............................................................................................................37 CAPÍTULO VIII Lineamientos para la prevención y control de infecciones en los establecimientos de salud ........38 Control ambiental ..............................................................................................................................................40 Consideraciones generales .........................................................................................................................43 Definiciones ...............................................................................................................................................43 CAPÍTULO IX SITUACIÓN DE BROTE EPIDÉMICO EN IAAS ................................................................................43 Estrategia en la investigación de un brote ..................................................................................................44 CAPÍTULO X ROL DEL LABORATORIO DE BACTERIOLOGÍA CLÍNICA .................................................................46 Fundamentación ........................................................................................................................................46 Funciones del Laboratorio Nacional de Referencia: ....................................................................................46 Funciones del Laboratorio de Bacteriología Clínica Hospitalario: ...............................................................47 Vigilancia de mecanismos de resistencia a antimicrobianos:......................................................................47 A. Responsabilidad .............................................................................................................................48 B. Componentes .................................................................................................................................48 Disposiciones finales ..................................................................................................................................51 CAPÍTULO XI MEDIDAS DE AISLAMIENTO Y PRECAUCIONES ESTÁNDAR ...........................................................55 Introducción...............................................................................................................................................55 Aislamiento................................................................................................................................................55 Cadena de transmisión de infecciones........................................................................................................56 Medidas de aislamiento .............................................................................................................................57 Tipos de aislamiento ..................................................................................................................................57 Aislamiento en Establecimiento de Salud ..................................................................................................57 Aislamiento basado en los mecanismos de transmisión componente específico ........................................58 Aislamiento en cohorte .............................................................................................................................60 CAPÍTULO XII LIMPIEZA, DESINFECCIÓN Y ESTERILIZACIÓN ............................................................................67 Lavado y limpieza del material ..................................................................................................................67 Secado del material ...................................................................................................................................68 Desinfección del material ..........................................................................................................................68 Desinfectantes de alto nivel ......................................................................................................................69 Planta física para dan ................................................................................................................................69 Desinfectantes nivel intermedio ................................................................................................................70 Desinfectantes bajo nivel ..........................................................................................................................70 Procesamiento de artículos críticos ...........................................................................................................70 Etapas del proceso de esterilización ..........................................................................................................71 Certificación de los métodos de esterilización ...........................................................................................72 Centrales de procesamiento o centrales de esterilización ..........................................................................73 Jefe central de procesamiento/ esterilización ............................................................................................73 CAPÍTULO XIII REGLAS DE ASEPSIA EN PROCEDIMIENTOS INVASIVOS ...............................................................74 CAPÍTULO XIV HIGIENE DE MANOS.................................................................................................................77 Procedimiento lavado quirúrgico de manos ..............................................................................................80 CAPÍTULO XV ENDOMETRITIS PUERPERAL ASOCIADA PARTO Y CESAREA .........................................................81 Factores de riesgo de endometritis puerperal ............................................................................................81 Atención clínica .........................................................................................................................................81 Medidas de prevención de endometritis. ...................................................................................................82 CAPÍTULO XVI INFECCIÓN DE SITIO OPERATORIO ASOCIADO A CIRUGÍA LIMPIA Y POTENCIALMENTE CONTAMINADO .........................................................................................83 Factores de riesgo ......................................................................................................................................83 Medidas de prevención de infección de sitio quirúrgico. ............................................................................83 CAPÍTULO XVII INFECCIONES URINARIAS INTRAHOSPITALARIAS ASOCIADAS A CATÉTER URINARIO ....................86 Factores de riesgo ......................................................................................................................................86 Medidas para la prevención de infecciones urinarias intrahospitalarias .....................................................87 CAPÍTULO XVIII INFECCIÓN EN TORRENTE SANGUÍNEO (ITS) ASOCIADO A DISPOSITIVOS INTRAVASCULARES ........90 Factores de riesgo ......................................................................................................................................90 Medidas de prevención .............................................................................................................................91 CAPÍTULO XIX NEUMONÍA HOSPITALARIA ......................................................................................................94 Factores de riesgo ......................................................................................................................................94 Recomendaciones para prevenir la NAV ....................................................................................................94 Medidas de prevención general. ................................................................................................................98 GLOSARIO .........................................................................................................................99 BIBLIOGRAFÍA ...................................................................................................................... 100 ANEXOS ....................................................................................................................... 103 ANEXO 1 FORMULARIOS DE SUPERVISIÓN - EVALUACIÓN ............................................................... 105 ANEXO 2 R. M. y DISPOSICIONES GENERALES ................................................................................... 115 ANEXO 3 TOMA DE MUESTRAS, TRANSPORTE Y CONSERVACIÓN ....................................................... 118 I. Objetivo .....................................................................................................................................118 II. Consideraciones generales........................................................................................................118 III. Criterios de rechazo de solicitudes y/o muestras .....................................................................119 IV. Infecciones del tracto urinario: urocultivo ................................................................................120 V. Infecciones del tracto gastrointestinal ......................................................................................123 VI. Infecciones del tracto respiratorio............................................................................................124 VII. Infecciones sistémicas ............................................................................................................125 VIII. Infecciones del sistema nervioso central ...............................................................................128 IX. Infecciones post quirúrgicas y post curación ............................................................................129 X. Infecciones del tracto genital femenino post parto ...................................................................130 ANEXO 4 FORMULARIO DE SUPERVISIÓN DE LABORATORIO ............................................................ 131 ANEXO 5 FORMULARIOS DE VIGILANCIA IAAS ................................................................................ 140 ANEXO 6 NÓMINA DE PROFESIONALES QUE VALIDAN EL DOCUMENTO TÉCNICO NORMATIVO ............. 146 CAPÍTULO I 1.1 Introducción 11 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Las infecciones Asociadas a la Atención en Salud (IAAS), que en el ayer se denominaban infecciones intrahospitalarias o nosocomiales; se constituyen en complicaciones que presentan los pacientes, cuya frecuencia es variable dependiendo de la complejidad del servicio de salud, siendo más frecuente durante la hospitalización. En razón de su magnitud y efectos sobre el sistema de salud de un país, se han constituido en un problema de salud pública, que debe ser encarado con decisión. La vigilancia epidemiológica relacionada a las Infecciones Asociadas a la Atención en Salud IAAS, debe ser considerada como un proceso de construcción colectiva, que involucra varios elementos: cognitivos, métodos y técnicas multidisciplinarias; por ello un sistema de vigilancia resulta esencial para la práctica de prevención y tiene dos propósitos: • Monitorización de los cambios en el comportamiento de situaciones de las IAAS en determinadas áreas hospitalarias o centros de atención. • Evaluación del impacto de las intervenciones realizadas en situación de brotes o lo que es más frecuente en la prevención. Existe adicionalmente un otro problema, que es ignorado frecuentemente, se relaciona con la falta de empleo de la misma terminología y acepciones sobre las IAAS, provocando falta de entendimiento entre los actores y comprensión de disposiciones de tipo normativo; por tanto, el presente documento dispone de un glosario que permitirá a todos los involucrados estandarizar los conceptos. Los establecimientos de salud deben de implementar dos tipos de medidas: programas de prevención y acciones de control. Las medidas de prevención abarcan las actividades de programación y protocolización, es decir, la definición previa de las acciones a realizar, su implementación y evaluación. Los programas de prevención incluyen la elaboración, aplicación, desarrollo y evaluación de normas, programas, protocolos, guías y recomendaciones encaminadas a prevenir la aparición de enfermedades infecciosas en el establecimiento; todo ello basado en la máxima evidencia científica disponible y las disposiciones emanadas del Ministerio de Salud. Las acciones de control consisten en la ejecución y mantenimiento de los programas preventivos. A partir de la información facilitada por la Vigilancia, los establecimientos deben mantener una línea continuada de acción contra las infecciones, que se basa en la aplicación de un amplio conjunto de medidas cuyo objetivo es el mantenimiento y mejora de la higiene en el centro, y la adecuada calidad técnica y seguridad en todos los actos asistenciales. Esta Norma se constituye en una referencia para todos aquellos establecimientos de salud que desarrollan acciones de Vigilancia Epidemiológica en los tres niveles de atención del Estado Plurinacional de Bolivia. 1.2 Objetivo de la norma Proporcionar al sistema de salud del Estado Plurinacional de Bolivia, un instrumento estandarizado que contemple los elementos de un sistema de vigilancia, prevención y control para las infecciones que pudieran contraerse o asociarse a los servicios de salud 1.3 Objetivos del sistema de vigilancia y control de infecciones asociadas a los servicios de salud: 1.3.1 Objetivo general • Prevenir las Infecciones Asociadas a la Atención en Salud (IAAS) en pacientes, personal de salud y visitas que interactúan en los establecimientos de salud del país. 1.3.2 Objetivos específicos • 12 • • • • • • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 1.4 • • • Implementar la Vigilancia Epidemiológica, prevención y control de infecciones asociadas a la atención en la red de servicios de salud. Implementar estrategias e instrumentos de prevención y control de infecciones que minimicen el riesgo de contraer una enfermedad infecciosa en un servicio de salud. Lograr la sistematización de la información de morbilidad, mortalidad, riesgo y respuesta de las IAAS de los servicios. Mejorar la calidad de los servicios de salud, a través del cumplimiento de las normas y procedimientos establecidos. Lograr el funcionamiento de los Sub-comités de Prevención y Control de IAAS, el flujo de la información desde los centros de atención hasta los SEDES Y EL MS. Mejorar la capacidad de identificar la presencia de brotes, situaciones de importancia epidemiológica y grupos de riesgo que requieran de atención inmediata y medidas especiales de prevención y protección de la salud. Contribuir en el uso racional de los antimicrobianos, previniendo la resistencia bacteriana. Alcances de la norma Aplicada en los tres niveles de atención de la red de establecimientos de salud Proporciona la reglamentación para una mejora continua Contiene los requisitos que pudieran ser auditados para fines de acreditación interna como externa 1.5 Ámbito de aplicación e implementación Esta norma es de cumplimiento obligatorio para todo el Sistema Nacional de Salud y su implementación será progresiva de acuerdo a prioridades establecidas en el Comité Nacional, Departamental y local de IAAS. CAPÍTULO II 2.1 Marco legal (Resumen) • • • • La Constitución Política del Estado en sus Art. 18, 35, 36, 37, 39, 46, 298 y 299. La ley Nº 031, Ley de 19 de Julio de 2010, Ley Marco de Autonomías y Descentralización “ANDRÉS IBÁÑEZ” En su Art. 81, referente a salud. Ley Nº 3729 de 08 de agosto de 2007, Ley para la prevención del VIH-SIDA, protección de los Derechos Humanos y Asistencia Integral Multidisciplinaria para las personas que viven con el VIH-SIDA en sus Art. 21. de control sanitario, 24 de Vigilancia Epidemiológica y Estudios Serológicos, Art. 25 del cumplimiento de las Normas de Bioseguridad, Art. 26. de medidas de protección hospitalaria, Art. 27. Equipamiento e Instrumental, Art. 28. de muestras infectadas, Art. 29. (Desechos Hospitalarios) y Art. 30. (Accidente Laboral y Riesgo Profesional). Decreto supremo no 0451 del 17 marzo 2010, reglamenta las disposiciones contenidas en la ley nº 3729, de 8 de agosto de 2007, para la prevención del VIH - SIDA, protección de los derechos humanos y asistencia integral multidisciplinaria para las personas que viven con el VIH – SIDA, en sus art.30.- (control sanitario y bioseguridad), art. 35.- (medidas de bioseguridad) y art. 36.- (material desechable). R.M. Nº 0025 de 14 de enero de 2005, reglamento general de hospitales en sus art. 3.- (concepto de hospital), art. 9.- (funciones), art. 10.- (habilitación), art. 11.- (organización), art. 13.- (funciones del directorio), art. 16.- (funciones del director), art. 19.- (funciones del sub director médico), art. 20.- (sub director – administrativo financiero), art. 23.- (comités de asesoramiento), art. 24.- (personal), art. 32.-. (manuales normativos), art. 36.- (sistema de información) y art. 42.- (derechos y obligaciones de los pacientes) 2.2 Relativo a normas específicas • • • • • Manual de Bioseguridad para el personal de salud que maneja enfermos e infectados con el VIH. (Ministerio de Previsión Social y Salud Pública. 1989) Reglamento para la gestión de residuos sólidos generados en establecimientos de salud (Ministerio de Salud y Previsión Social. 2001) 1. Residuos sólidos generados en establecimientos de salud – Terminología; 2. Residuos sólidos generados en establecimientos de salud – Caracterización; 3. Residuos sólidos generados en establecimientos de salud – Almacenamiento; 4. Residuos sólidos generados en establecimientos de salud – Recolección; 5. Residuos sólidos generados en establecimientos de salud – Tratamiento; 6. Residuos sólidos generados en establecimientos de salud - Disposición Final y 7. Residuos sólidos generados en establecimientos de salud - Manejo de residuos Clase B. Manual de Procedimientos Técnicos para Prevención y Control de Infecciones en Servicios de salud (Ministerio de Salud y Previsión Social. 2001) Normas de Bioseguridad para el personal de salud (Ministerio de Salud y Previsión Social. 2002) Manual de procedimientos para la detección de infecciones Intrahospitalarias (Ministerio de Salud y Deportes. 2003) 13 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S • • • • • • • • • • 14 • • • • • • • • • • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • • • • • Bioseguridad en Medicina Transfusional (Ministerio de Salud y Deportes. 2004) Medidas de contención de riesgo de infección intrahospitalaria en neonatología (Ministerio de Salud y Deportes. 2005) Manual de Bioseguridad para toma y transporte de muestras (Ministerio de Salud y Deportes. 2005) Manual para el manejo de Residuos Sólidos generados en los establecimientos de salud (Ministerio de Salud y Deportes – INASES. 2006) Cartilla para el manejo de los Residuos Sólidos generados en los Establecimientos de Salud (Ministerio de Salud y Deportes – INASES. 2006) R.M. Nº 0434 de 18 de julio de 2006 que aprueba el “Manual de limpieza para establecimientos de salud”. R.M. Nº 1144 de 13 de noviembre de 2009 que aprueba el “Reglamento Nacional de residuos sólidos generados en establecimientos de salud”. R.M. Nº 1203 de 30 de noviembre de 2009 que aprueba el “Reglamento para la aplicación de Norma Boliviana de Bioseguridad en establecimientos de salud” NB 63001. Bioseguridad – Orientaciones Generales para Establecimientos de Salud; NB 63003. Establecimientos de Salud – Requisitos para Bioseguridad; NB 63004. Laboratorios clínicos, de alimentos, investigación, enseñanza y producción – Requisitos para Bioseguridad; NB 63005. Odontología - Requisitos para Bioseguridad y NB 63006. Establecimientos veterinarios - Requisitos para Bioseguridad. R.A. de INASES Nº 260 – 2008 de 19 de agosto de 2008 que aprueba el Reglamento del Comité de Vigilancia Epidemiológica. R.A. de INASES Nº 401 – 2008 de 20 de noviembre de 2008 que aprueba el Reglamento del Subcomité de Infecciones Intrahospitalarias. Manual de Normas de Prevención de Infecciones Intrahospitalarias y Manejo de Residuos Sólidos (SEDES Chuquisaca) Manual de Bioseguridad y Gestión de Residuos del Centro Piloto y CDVIR La Paz (SEDES La Paz. 2006) Norma Boliviana. Residuos sólidos generados en establecimientos de salud. (IBNORCA. 2008) Comité de Bioseguridad y manejo de residuos hospitalarios (Instituto de Gastroenterología Boliviano-Japonés. 2005) Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas. 2010 Resolución Ministerial RM 854 del 18 de Noviembre del 2005: asignar funciones a un profesional de salud para que cumpla funciones de la epidemiología hospitalaria. RM. 855 del 18 de Noviembre: del 2005: creación del comité de vigilancia hospitalaria de| 2do y 3er. Nivel de atención RM 172 del 25 de febrero del 2014: Manual de funciones de enfermería en vigilancia y prevención de IAAS. El MSD, mediante el Instituto Nacional de Laboratorios de Salud, INLASA, ha designado al Laboratorio de Bacteriología Clínica del INLASA como Laboratorio de Referencia Nacional en Infecciones Intrahospitalarias - R.M 0936 de 16 de Diciembre de 2005 y con tuición de administrar el Programa de Evaluación Externa a la Calidad (PEEC) – R.M. 0017 de 20 de Enero de 2006 con cobertura sobre todos los Laboratorio Públicos, de la seguridad social, ONGs, Iglesia y Privados. CAPÍTULO III Definiciones 1 2 3 4 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA. Makro producciones graficas. 2010 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA. Makro producciones graficas. 2010 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0) OMS/OPS Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque. 1994 15 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Asepsia: Conjunto de procedimientos y técnica utilizada para prevenir la entrada de microorganismos a un individuo donde podría causar una infección. Libre de gérmenes o microorganismos Antisepsia: Uso de un agente químico (antiséptico) sobre la piel u otros tejidos para evitar la infección inhibiendo el crecimiento de los microorganismos.1 Bioseguridad: Es el conjunto de medidas preventivas que tienen como objetivo proteger la salud y la seguridad del personal de salud, los pacientes y la comunidad, frente a los riesgos producidos por agentes químicos, biológicos, físicos y mecánicos. Brote: Es el aumento significativo de una enfermedad por sobre los niveles esperados. Presencia de un número inusitado de casos infecciosos al interior de un hospital, que semánticamente correspondería a una epidemia. Contaminación: Presencia de un agente infeccioso en superficies inanimadas, tales como la ropa, mesas, estetoscopios, puertas, camas o sustancias como el agua, medicamentos, equipamiento, instrumental, material, paredes y pisos.2 Contaminante: Toda materia, elemento, compuesto, sustancias, derivados químicos o biológicos, energía, radiación, vibración, ruido o una combinación de ellos en cualquiera de sus estados físicos, que al incorporarse o actuar en la atmósfera, agua, suelo, flora, fauna o cualquier otro elemento del medio ambiente, altere o modifique su composición natural y degrade su calidad, poniendo en riesgo la salud de las personas y la preservación del medio ambiente y la vida silvestre. Cortopunzantes: Son los instrumentos o accesorios que por sus características punzantes o cortantes pueden dar origen a un accidente percutáneo infeccioso. Desinfección: Procedimiento destinado a eliminar los agentes patógenos de artículos y otros equipos de atención de pacientes a fin de disminuir el riesgo de infecciones. No eliminan esporas microbianas. Se distinguen tres niveles, según la clasificación de Spaulding, interesando aquí principalmente la desinfección de alto nivel.3 Descontaminación: Operación cuyo objetivo es proporcionar un margen de seguridad para el tratamiento de equipos e instrumental antes de su limpieza. Protege al personal que realiza el procedimiento y constituye el primer paso al proceso de preparación de material.4 Equipo de protección personal: Cualquier equipo destinado para ser llevado o sujetado S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 16 por el trabajador y que le brinda protección de uno o varios riesgos que pueden amenazar su seguridad y su salud.5 Estándar: que sirve como tipo, modelo, norma, patrón o referencia. Esterilización: Procedimiento destinado a eliminar toda forma de vida microbiana objetos inanimados incluyendo las esporas Puede conseguirse a través de métodos físicos, químicos o gaseosos de artículos médicos, de atención de pacientes a fin de disminuir el riesgo de infecciones.6 Factores de riesgo: Son condiciones o comportamientos que aumentan la posibilidad de que una persona contraiga una infección Fluidos Biológico: Es toda sustancia (sangre, hemoderivados y excreciones)con capacidad de producir un daño.7,8 Infecciones asociadas a la atención de salud (IAAS)/ infección intrahospitalaria/ Infecciones nosocomiales: Infección que se presenta durante la hospitalización o como consecuencia de ella y que no se encontraba presente o en incubación al ingreso de un paciente. Esta definición no distingue infecciones graves de las leves ni las prevenibles de las no prevenibles.9 Infección de distinta magnitud, localizada o generalizada, de origen endógeno o exógeno, asociadas a la permanencia o concurrencia de un paciente a un hospital o centro de salud. Investigación: conjunto de actividades destinadas a la generación de evidencias en materia de infecciones IAAS nosocomiales mediante la aplicación rigurosa del método científico. Limpieza: Es el proceso físico y/o remoción de materia orgánica de una superficie u objeto .Es anterior a los procedimientos de desinfección y esterilización.10 Es la remoción mecánica de toda materia extraña en el ambiente, en superficies y objetos. Su propósito es disminuir el número de microorganismos a través de arrastre mecánico, sin asegurar la destrucción de estos. Manual de procedimientos y prevención en IAAS: Documento de consulta que organiza y resume la regulación, instrucciones, procedimientos o cualquier otro tipo de información, generalmente operativa en materia de prevención y control de infecciones asociadas a servicios de salud.11 Programa de Prevención y Control de Infecciones: Conjunto organizado de recursos y actividades para reducir el riesgo un fin conocido. Contiene además objetivos, metas y responsables.12 5 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA. Makro producciones graficas. 2010 6 Guía de evaluación rápida de programas hospitalarios en prevención y control del as infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0) OMS/OPS 7 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud- INLASA. Makro producciones graficas. 2010 8 Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque. 1994 9 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0)OMS/OPS 10 Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque. 1994 11 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud (Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0)OMS/OPS 12 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0(OPS-OMS) 13 Gestión de Residuos Sólidos Generados en Establecimientos de Salud. Swisscontact. Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque. 1994 14 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA. Makro producciones graficas. 2010 15 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010. ISBN 978-92-75-33147-7)OMS/OPS 16 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0) OMS/OPS 17 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010. ISBN 978-92-75-33147-7)OMS/OPS 18 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0) OMS/OPS 17 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Residuo Infeccioso: Es todo residuo generado en un establecimiento de salud. Residuos con probable contenido de microorganismos patógenos.13 Los residuos infecciosos son aquellos que se encuentran contaminados con agentes infecciosos y que contienen altas concentraciones de microorganismos considerados potencialmente de alto riesgo Riesgo: Es la probabilidad de un peligro de manifestarse y que ocurra un daño.14 Vigilancia Epidemiológica: La vigilancia consiste en recoger, procesar, analizar, interpretar, presentar y difundir de manera sistemática y continua los datos sanitarios, incluidos los estudios epidemiológicos relativos a las categorías de enfermedades transmisibles, en particular los relativos a la forma de propagación temporal y espacial de estas enfermedades y el análisis de los factores de riesgo de contraerlas, con objeto de poder tomar las medidas de prevención y lucha pertinentes.15 Servicio de hospitalización: servicio que cuenta con camas censables para atender pacientes internos, proporcionar atención médica con el fin de realizar diagnósticos, aplicar tratamientos y cuidados continuos del equipo de salud. Sustancia infecciosa: es una sustancia o materia que contiene, se cree que contiene microorganismos patógenos que ponen en riesgo la salud humana. Estructuras responsables del programa: Unidad o servicio específico estable que incluye a los responsables de la seguridad de las actividades clínicas (jefes de departamentos o servicios). Además de las personas incluye; las formas en que se comunican y el orden jerárquico de la organización.16 Indicador: Un indicador es un dato con el que se espera reflejar el estado de una situación o de algún aspecto particular, en un momento y espacio determinados. Habitualmente se trata de un dato estadístico (porcentaje, tasa, razón) que sintetiza la información que proporcionan los diversos parámetros o variables que afectan la situación que se quiere analizar.17 Indicadores básicos de IAAS: Información mínima permanente que debe existir en un establecimiento a fin de conocer el estado de las infecciones. Se considera que los siguientes son los mínimos: bacteriemias asociadas a catéter venoso central, infecciones urinarias asociadas a catéter urinario, neumonías asociadas a ventilación mecánica, infecciones de sitio quirúrgico por tipo de operación y endometritis puerperal por tipo de parto. Estos pueden ser distintos si un establecimiento tiene otros procedimientos frecuentes de alto riesgo.18 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 18 Bacteriemias asociadas a catéter venoso central: Es la infección de torrente sanguíneo primaria (no guarda relación con otro sitio de infección) en paciente portador de una vía o catéter central en el momento de la detección o durante las 48hrs. anteriores a la aparición de la infección. Infección urinaria asociada a catéter urinario: El caso corresponde al paciente con catéter urinario instalado en el momento de la aparición o en los siete días anteriores a ella. Neumonía asociada a ventilación mecánica: Es aquel paciente que es intubado y ventilado en el momento de la aparición de los síntomas o estuvo ventilado en un plazo de 48 hrs. antes de la aparición de la infección.19 Endometritis: Es la contaminación de microorganismos patógenos a los genitales externos e internos antes durante y después del parto, cesárea o aborto; que se ve favorecida por los cambios locales producidos por la gestación. Es la infección de la mucosa uterina que aparece por lo general después de las 24 horas después del parto, cesárea y /o aborto . Manual de toma, envío y procesamiento de muestras: Documento con lineamientos de acción sobre las muestras microbiológicas, organiza, resume la regulación, instrucción y procedimientos. Diagnóstico microbiológico: Es la capacidad del laboratorio quien tiene el acceso a identificación de los agentes microbianos más relevantes en control de IAAS. Diagnóstico Antimicrobiano: Es la capacidad del laboratorio de microbiología quien cuenta con procedimientos y técnicas para identificar rutinariamente la susceptibilidad a antimicrobianos de los agentes aislados de IAAS.20 Infecciones asociadas a la atención de la salud materna: se considera una infección asociada a la atención de la salud aquella que se presenta en los 30 días siguientes al parto (vaginal o por operación cesárea). Infecciones asociadas a la atención sanitaria precoces en Neonatología: Se considera una infección asociada a la atención de salud precoz aquella que se desarrolla dentro de las primeras 48 horas de vida del recién nacido, incluso las que puedan tener un probable origen materno. Infecciones asociadas a la atención sanitaria tardías: Es la infección que ocurre por lo mínimo 48 horas después del nacimiento y no está relacionada con transmisión vertical (madre-hijo). La infección se puede detectar hasta después de 7 días del alta de la unidad en caso de IAAS otras que no sean infecciones del sitio quirúrgico (ISQ) y 30 días en caso de las ISQ. Infecciones asociadas a dispositivos: Se considera una infección asociada a dispositivo aquella que se desarrolla en la presencia de los dispositivos o en las 48 horas después de su retirada (ejemplo, bacteriemia asociada a catéter venoso central o neumonía asociada a ventilación mecánica). 19 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010. ISBN 978-92-75-33147-7)OMS/OPS 20 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0) OMS/OPS CAPÍTULO IV Indicadores de calidad 19 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S La calidad es la “Condición de la organización sanitaria que de acuerdo a caracterización y normativa bien definidas dentro de un sistema permite cumplir funciones bien realizadas que cubren satisfactoriamente las expectativas, requerimientos y necesidades de los usuarios, con recursos optimizados y equitativamente distribuidos”. La calidad debe ser comprendida como gestión y resultado, siendo esta también evaluada por el/la usuario/a. Para que la calidad se cumpla como gestión y resultado es necesario establecer guías que orienten y normas que regulen el proceso a ser adaptados uniformemente por todos los gestores y actores involucrados. El cumplimiento de las disposiciones de estas normas se basa en los principios y artículos del PRONACS, para la vigilancia de su cumplimiento se utilizaran los siguientes indicadores 1. Prevalencia e Incidencia de infecciones hospitalarias 2. Porcentaje de establecimientos de atención de salud que tienen implementado un programa de prevención y control de infecciones asociadas a la atención 3. Porcentaje de los establecimientos y servicios de atención de salud que tienen capacidades de bioseguridad instalada y cumplen normas. 4. Porcentaje de hospitales con más de 50 camas que tienen implementada la vigilancia de infecciones hospitalarias 5. Porcentaje de hospitales con sub-comités de IAAS funcionando 6. Porcentaje de hospitales con sub-comités de manejo de residuos sólidos y bioseguridad. CAPÍTULO V Estructura y organización funcional S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 20 En cada nivel del sistema de salud se contará con un responsable y con un comité técnico, asesor y de coordinación; lineamientos y procedimientos para la vigilancia, prevención y control de las infecciones asociadas a la atención de salud. Facilitarán la coordinación de la gestión de calidad en los niveles nacional, en SEDES y localmente en cada Coordinación de red. En el nivel central, existirá un Comité Nacional de Prevención y Control de IAAS, adscrito a la Dirección General de Servicios de Salud conformado por un representante de: 1. Comité externo Técnico Asesor IAAS. 2. Unidad de Servicios y Redes de salud 3. Área de calidad de la Unidad de Servicios de salud 4. El Sistema Nacional de Información en Salud 5. Unidad de Epidemiología 6. Coordinación Nacional de Laboratorios 7. Red nacional de laboratorios : INLASA y CENETROP 8. Programa Nacional de Banco de Sangre 9. Salud Bucal/oral 10. UNIMED/Fármaco - Vigilancia 11. Asociación Boliviana de Infecciones asociadas a la atención en salud 12. Asociación Boliviana de Enfermeras en Vigilancia Prevención y Control de las IAAS. 13. Sociedad Boliviana de Infectología. 14. Colegio médico de Bolivia 15. Colegio Nacional de enfermeras 16. Representación de la Universidad Estatal : Facultad de Medicina, Enfermería y Ciencias Farmacéuticas y Bioquímicas El Comité Nacional es coordinado técnicamente por la Dirección General de Servicios de Salud y contará con la asistencia técnica permanente de especialistas de la Cooperación Externa. A nivel departamental el comité estará liderado por el SEDES y estará conformado por un representante de la instituciones descritas en el inciso anterior y que existan a nivel local. Se incluirá a los coordinadores de red seleccionados por las características de su red (existencia de hospitales, peso poblacional por ejemplo). El nivel local está constituido por los establecimientos de atención en salud, de acuerdo a la complejidad del hospital, el subcomité estará constituido, como mínimo, por los siguientes funcionarios: 1. El epidemiólogo del hospital (que actuará como coordinador, según corresponda). 2. La Enfermera de vigilancia prevención y control de IAAS 3. El microbiólogo del laboratorio del hospital. Otros miembros podrán integrar el subcomité, según las características del hospital y las necesidades de la institución. De acuerdo con el Reglamento General de Hospitales el Subcomité de Control de Infecciones Intrahospitalarias (o nosocomiales), es uno de los comités de asesoramiento y apoyo a la dirección del hospital (artículo 23). Este subcomité cuenta con su reglamento, manual de funciones y plan de actividades. (Guía para organizar el subsistema de vigilancia epidemiológica en los hospitales, cap IV). Estos comités funcionaran de acuerdo a la resolución ministerial 854 de 2005. Las coordinaciones de red podrán organizar un comité intermedio sin detrimento del que debe establecerse en los establecimientos de salud ya mencionados. Responsabilidades Del responsable nacional de infecciones asociadas a la atención en salud Del Comité Nacional de Prevención y Control de Infecciones 1. Asesora la actualización de las políticas, normas y recomendaciones sobre prevención y Control de infecciones asociadas a la atención. 2. Asesora la elaboración de los planes estratégicos y operativos de actividades de vigilancia y prevención de IAAS 3. Asesora y desarrolla en coordinación con las entidades educativas, los programas nacionales de capacitación en materias relacionadas con la prevención y control de IAAS 4. Participa en la supervisión del cumplimiento de las políticas, normas, procedimientos sobre prevención y control de infecciones en el Sistema Nacional de Salud. 5. Analiza trimestralmente los indicadores de monitoreo y evaluación del desempeño de las actividades programáticas a nivel nacional. 6. Evalúa cada año el impacto de las infecciones asociadas a la atención de salud y su relación con el cumplimiento de las responsabilidades y procedimientos para su prevención y control, basado en los indicadores que se derivan de esta norma. 21 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 1. Elabora y propone el Plan Estratégico quinquenal y programación operativa anual de vigilancia y prevención de las IASS 2. Diseña y evalúa el sistema de vigilancia de IAAS y sus factores de riesgo en el marco del Sistema Nacional de Vigilancia Epidemiológica 3. Realiza revisiones sistemáticas de evidencias científicas sobre las IAAS 4. Elabora y difunde informes sobre la situación y tendencias de las IAAS a nivel nacional utilizando diversos medios (correos electrónicos, páginas web e impresos) 5. Coordina el diseño y desarrollo de investigaciones de carácter nacional sobre IAAS 6. Establece los mecanismos de intercambio de información con otros sistemas de vigilancia a nivel internacional 7. Proporciona asistencia técnica en la ejecución de las tareas de vigilancia e investigación de brotes de IAAS 8. Elaborar herramientas de gestión y control: supervisión, monitoreo y evaluación. 9. Lidera el comité nacional de coordinación. 10. Organizar supervisiones y evaluaciones anuales de los hospitales 11. Gestiona recursos del tesoro general de la nación y de la cooperación externa en la mesa de donantes para financiar actividades nacionales y locales 12. Gestionará recursos del tesoro general de la nación y de la cooperación externa en la mesa de donantes para apoyar al laboratorio de referencia nacional y la red de laboratorios con insumos, financiamiento de actividades de capacitación y actualización, evaluación y supervisión periódica Del Comité Departamental de Prevención y Control de Infecciones 1. Elabora el Plan estratégico departamental y planes operativos anuales de vigilancia y prevención de las IASS 2. Gestiona recursos de las Gobernaciones Departamentales y municipales y los complementa con recursos provenientes de cooperación externa y de ONGs existentes. 3. Ejecuta las acciones de enlace y coordinación entre el nivel central y local 4. Apoya técnicamente y supervisa a los establecimientos de su jurisdicción en las actividades efectuadas en el marco del Programa de Prevención y Control de IAAS 5. Desarrolla las tareas de vigilancia epidemiológica de IASS en el departamento 6. Elabora informes mensuales, trimestrales y anual 7. Presenta análisis de los indicadores de las IAAS en los CAI departamentales 8. Evalúa anualmente el impacto de las intervenciones realizadas para la prevención y control de las IAAS del departamento. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 22 Del Comité Local de Prevención y Control de Infecciones Asociadas a la Atención en establecimientos de salud 1. Elabora y aprueba un programa anual de actividades de prevención y control de IAAS 2. Gestiona y canaliza los esfuerzos y recursos técnicos y financieros para la prevención y control de las Infecciones Asociadas a la atención 3. Cumple y hace cumplir políticas, planes, normas y procedimientos para la prevención y control de las infecciones asociadas a la atención en salud en su establecimiento de salud acorde a los lineamientos nacionales, en los que especifica cómo y quién asumirá el liderazgo en cada una de las actividades y atribuciones asignadas 4. Cumple y hacer cumplir las normas y procedimientos relacionados con la vigilancia de las infecciones y accidentes hospitalarios 5. Programa, dirige, coordina y evalúa las actividades de vigilancia de las infecciones y accidentes en todo el ámbito hospitalario 6. Difunde la normativa a todos los trabajadores del establecimiento de salud 7. Capacita al personal en vigilancia y control de las IAAS 8. Monitorea el cumplimiento de la política de uso de antimicrobianos. 9. Impulsa y promueve los distintos tipos de vigilancia (regular, centinela e investigación) 10. Analiza mensual y trimestralmente los indicadores de monitoreo y evaluación del desempeño de las actividades de vigilancia de las IAAS en el establecimiento de salud. 11. Prepara informes mensuales, trimestrales y anuales para su análisis en los Comités de Análisis de la Información en todos los niveles, CAI y para las autoridades superiores. 12. Evalúa anualmente el impacto de las intervenciones realizadas para la prevención y control de las IAAS en el establecimiento de salud. 13. Desarrolla reuniones extraordinaria las veces que amerite para tratar asuntos relacionados. Instrumentos para la gestión de los comités de prevención y control de las IAAS 1. Los instrumentos para la gestión de los comités de prevención y control IAAS en cada nivel del Sistema Nacional de Salud son los siguientes: 2. Planes estratégicos y anuales de acción de prevención y control de las IAAS (actividades, cronograma, instancia, responsable y financiamiento) 3. Manual de procedimientos de prevención y control de IAAS 4. Manual de procedimientos para el manejo de residuos biológicos potencialmente infecciosos 5. Informes epidemiológicos de las infecciones hospitalaria 6. Actas de reuniones del Comité de Prevención y Control de Infecciones CAPÍTULO VI Actividades programáticas En cada nivel de organización funcional, central, Departamental y local, deben ejecutarse las siguientes actividades programáticas: Organización y coordinación Capacitación • • • • Este componente debe garantizar que todo el personal conozca las normas y procedimientos, además debe tener la previsión de programar actividades adicionales para el personal nuevo. Como existen representantes de la Universidad en el comité se gestionará la revisión curricular del pre y post grado en ciencias de la salud La educación será realizada periódicamente y cuando el análisis de los datos de vigilancia e investigaciones indique nuevas necesidades Sesiones periódicas de actualización El personal de salud previamente capacitado desarrollará las actividades de información, educación y comunicación dirigidas a los usuarios y sus familiares sobre las medidas de prevención de infecciones en los establecimientos de salud Información, Educación y Comunicación • • Sin vulnerar las normas de acreditación de los hospitales se elaboraran cartelones técnicos que recuerden sobre el cumplimiento de las normas de prevención y control de la IAAS Se dará reconocimiento a los establecimientos, equipos, personas que cumplan con excelencia las normas Vigilancia epidemiológica de las infecciones asociadas a la atención • • • Las IAAS es un evento de notificación obligatoria, por tanto se rige por la normativa y procedimientos establecidos por el Sistema Nacional de Vigilancia Epidemiológica del SNIS Promover prácticas costo-efectivas basadas en los resultados de la vigilancia epidemiológica y/o investigaciones especiales desarrolladas. Se editaran boletines con retroalimentación de la información 23 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S A nivel nacional el MS designará a un responsable de las IAAS en la Unidad de Servicios y Redes de Salud, constituirá formalmente al comité técnico asesor, se procederá de la misma manera a nivel departamental, quienes se encargaran de impulsar la constitución de los comités de establecimiento. Esta estructura orgánica estará a cargo de la elaboración de los instrumentos de gestión: planificación, supervisión, monitoreo y evaluación. Una vez realizado el costeo del plan se buscará el financiamiento en el Comité Inter-agencial de Salud. Supervisión, Monitoreo y evaluación Se dotará de un set de indicadores que permitirán medir mensualmente los progresos, para ello se consensuará la metodología, las herramientas a ser utilizadas por todos los establecimientos y comités Línea de base • • El comité nacional proveerá de la metodología y de protocolos estándares para que los comités departamentales apoyen a los comités de establecimientos de salud a elaborar la línea de base de todos los componentes del plan de prevención y control de las IAAS Se sistematizará a nivel departamental para el monitoreo correspondiente Monitoreo de estándares de calidad • 24 • • En relación a la línea de base se identificaran los problemas más relevantes en IAAS , los paquetes de cambio para su resolución y el monitoreo mensual de los indicadores de acuerdo al Manual de Ciclos de Mejora Continua de la Calidad Elaboración de nuevos estándares de calidad Sesiones de aprendizaje regionales y nacional( conjunto) Supervisión Se hará una supervisión sistemática por niveles, la misma será capacitante, los resultados serán presentados en consejos técnicos, en CAI y en otros espacios de análisis y de toma de decisiones. Evaluación En cada uno de los niveles se hará una evaluación semestral y otra anual basado en los indicadores trazadores de calidad. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Formularios de supervisión (ver anexos 1) CAPÍTULO VII Vigilancia de las infecciones asociadas a la atención en salud Conformación del Sub-Comité de Vigilancia Epidemiológica IAAS Objetivos de la vigilancia epidemiológica IAAS a) Detectar oportunamente casos y brotes, las IAAS y los mecanismos de transmisión para el control inmediato b) Identificar la frecuencia de IAAS y los factores de riesgo relacionados c) Monitorear cambios en los patrones de sensibilidad a los antimicrobianos d) Facilitar la adopción de medidas de prevención y control de IAAS Eventos bajo vigilancia epidemiológica Los eventos prioritarios en materia de prevención y control de IAAS de acuerdo a los niveles de atención son los siguientes: EVENTO A VIGILAR 1ER. NIVEL 2DO. NIVEL 3ER. NIVEL X X X Infección de torrente sanguíneo asociados a dispositivos intravasculares X X Neumonía asociada a ventilación mecánica X X X X Bacteria s multirresistentes Infecciones de sitio quirúrgico asociadas a cirugía X Endometritis relacionadas a parto, cesárea, LUI y AMEU, Episiotomía, X X X Infección de tracto urinario asociado a catéter vesical X X Sépsis neonatal, enterocolitis necrosante, meningitis, onfalitis, conjuntivitis. X X Factores de riesgo Deben tomarse en cuenta los siguientes factores de riesgo en cada uno de estos servicios: 25 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S En los establecimientos de salud con internación, existe el Sub-Comité de Vigilancia Epidemiológica Hospitalaria (RM. 0855) la cual cumple las funciones de recolección, procesamiento, análisis, interpretación y difusión de informaciones, promueve y supervisa la ejecución de acciones de prevención y control de infecciones asociadas a la atención en salud. Por tanto esta instancia coordina las actividades programáticas: vigilancia, educación y prevención y control.(Ver Anexo 2). El sub-comité de IAAS está incorporado dentro del comité de vigilancia epidemiológico hospitalario. Se adecuara de acuerdo a las funciones que cumple el personal de salud, por lo que se irá ampliado conforme al avance en la implementación de esta norma, y de las necesidades específicas que surjan en situaciones de emergencias hospitalarias. FACTORES DE RIESGO SERVICIO CLÍNICO Medicina Catéter Urinario Cirugía UCI adultos UCI adultos Ventilación mecánica UCI Pediatría UCI Neonatología Parto vaginal 26 Obstetricia Catéter Venoso Central y periférico UCI Adultos y Pediatría Cesárea Obstetricia Cirugía Limpia y Potencialmente contaminada Cirugía General Cirugía Pediátrica Sepsis Neonatal UTI – neonatal y Neonatología Tareas de vigilancia epidemiológica S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Las tareas de vigilancia epidemiológica a desarrollar por el establecimiento son: 1. Búsqueda activa de infecciones 2. Notificación de casos y brotes 3. Confirmación de casos por laboratorio 4. Vigilancia de riesgos ambientales 5. Vigilancia de exposiciones laborales 6. Monitoreo de sensibilidad de antimicrobianos 7. Gestión de bases de datos 8. Elaboración y difusión de informes epidemiológicos 9. Generación de recomendaciones al comité de prevención y control 10. Gestión de documentación de medidas y acciones implementadas Definiciones Neumonía Criterio 1: a. Datos radiológicos: dos o más radiografías de tórax seriadas con al menos uno de los siguientes signos (1, 2): • Infiltrado nuevo o progresivo y persistente • Consolidación • Cavitación, más (NOTA: para los pacientes sin enfermedades pulmonares o cardíacas subyacentes [por ejemplo, síndrome de dificultad respiratoria, displasia broncopulmonar, edema pulmonar o enfermedad pulmonar obstructiva crónica], basta con una radiografía de tórax definitiva.) b. Al menos uno del signos o síntomas siguientes: • • • Fiebre (> 38 °C) sin otra causa conocida Leucopenia (recuento de leucocitos < 4000/mm3) o leucocitosis (recuento de leucocitos > 12.000 /mm3) Para adultos mayores de 70 años de edad, estado mental alterado sin otra causa conocida, más: c. Al menos dos de los siguientes: • • • • Nueva aparición de esputo purulento o cambio de las características del esputo o aumento de secreciones respiratorias o mayor requerimiento de aspiración Nueva aparición o empeoramiento de tos, disnea o taquipnea Estertores o respiración bronquial ruidosa Empeoramiento del intercambio de gases (por ejemplo, desaturación de O2 [CAIDA PaO2//FiO2 < 240] mayor necesidad de oxígeno o mayor exigencia del ventilador mecánico) Criterio 2: a. Datos radiológicos: dos o más radiografías de tórax seriadas con al menos uno de los siguientes . • • • Infiltrado nuevo o progresivo y persistente Consolidación Cavitación (NOTA: En los pacientes sin enfermedades pulmonares o cardíacas subyacentes (por ejemplo, síndrome de dificultad respiratoria, displasia broncopulmonar, edema pulmonar o enfermedad pulmonar obstructiva crónica), basta con una radiografía del tórax definitiva más 27 • • • Fiebre (> 38 °C) sin otra causa conocida Leucopenia (recuento de leucocitos < 4000/mm3) o leucocitosis (recuento de leucocitos > 12.000/mm3) Para adultos mayores de 70 años de edad, estado mental alterado sin otra causa conocida, más c. Al menos uno de los siguientes: • • • • Nueva aparición de esputo purulento o cambio de las características del esputo o aumento de secreciones respiratorias o mayor requerimiento de aspiración Nueva aparición o empeoramiento de la tos, disnea o taquipnea Estertores o respiración bronquial ruidosa Empeoramiento del intercambio de gases (por ejemplo, de saturación de O2 [CAIDA PaO2//FiO2 < 240] mayor necesidad de oxígeno o mayor exigencia del ventilador mecánico), más d. Al menos uno de los siguientes datos de laboratorio: • • • • • • • • Crecimiento positivo en hemocultivo no relacionados con otra fuente de infección Crecimiento positivo en cultivo de líquido pleural Cultivo cuantitativo positivo de muestra mínimamente contaminada de tracto respiratorio inferior (por ejemplo, lavado broncoalveolar, muestra protegida de cepillado y mini-lavado broncoalveolar). ≥ 5% de las células obtenidas por lavado broncoalveolar contienen bacterias intracelulares en el examen microscópico directo (por ejemplo, tinción de Gram) Examen histopatológico tiene al menos uno de los siguientes datos probatorios de neumonía: Formación de abscesos o focos de consolidación con acumulación intensa de polimorfonucleares en bronquiolos y alvéolos Cultivo cuantitativo positivo del parénquima del pulmón Datos probatorios de invasión de parénquima del pulmón por hifas fúngicas o seudohifas Infección urinaria Definición de caso para la vigilancia de infección de tracto urinario Una infección de tracto urinario sintomática debe reunir al menos uno de los siguientes criterios: N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S b. Al menos uno de los signos o síntomas siguientes: Criterio 1: a. Datos clínicos: al menos uno de los siguientes signos o síntomas sin otra causa conocida: • • • • fiebre (> 38 °C) urgencia urinaria aumento de la frecuencia urinaria disuria o sensibilidad suprapúbica, más b. El siguiente criterio de laboratorio: • urocultivo positivo (> 105 microorganismos/cm3 de orina con ≤ 2 especies de microorganismos). Criterio 2 a. Al menos dos de los siguientes signos o síntomas sin otra causa conocida: • • • • 28 fiebre (> 38 °C) urgencia urinaria aumento de la frecuencia urinaria disuria o sensibilidad suprapúbica, más b. Al menos uno de lo siguientes: • • • • • • tira reactiva positiva para estearasa leucocitaria o nitratos piuria (muestra de orina con recuento de leucocitos > 10/mm3 o > 3 leucocitos/campo de alta potencia en la orina sin centrifugar) se ven microorganismos en la tinción de Gram de orina sin centrifugar ≤ 105 colonias/ml de un agente uropatógeno único (bacterias gramnegativas o Staphylococcus saprophyticus) en paciente en tratamiento antimicrobiano eficaz para infección de las vías urinarias. diagnóstico médico de infección de tracto urinario tratamiento para infección de tracto urinario indicado por un médico Bacteremia S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Definición de caso para la vigilancia de bacteremia Una bacteriemia confirmada por laboratorio debe reunir al menos uno de los siguientes criterios: Criterio 1: • • En uno o más hemocultivos del paciente se aisló un agente patógeno, excepto para microorganismos contaminantes comunes de la piel (véase el criterio 2, más adelante), y El microorganismo cultivado de la sangre no guarda relación con infecciones de otro(s) sitio(s). Criterio 2: • Datos clínicos: al menos uno de los siguientes signos o síntomas sin otra causa conocida: • fiebre (> 38 °C) • escalofríos • hipotensión y Resultados de laboratorio positivos que no se relacionan con infección en otra localización, y Criterio de laboratorio: microorganismos contaminantes comunes de la piel (es decir, difteroides Corynebacterium spp., Bacillus [no B. anthracis] spp., Propionibacterium spp., estafilococos coagulasa negativos [incluido S. epidermidis], Streptococcus del grupo viridans, Aerococcus spp., Micrococcus spp.) cultivados de la sangre extraída en dos o más ocasiones distintas. Vigilancia materna Programa de Vigilancia, prevención de infecciones asociadas a la atención de la salud: los hospitales deben contar con un programa de vigilancia prevención y control de estas infecciones que tenga a su cargo el establecimiento de políticas, objetivos, estrategias y bases legales y científicas para la prevención y control de las infecciones hospitalarias. El hospital debe tener personal dedicado y cualificado, con responsabilidades y funciones definidas, y contar con recursos financieros para levar a cabo las actividades previstas en los planes de trabajo. Endometritis puerperal Infecciones de sitio operatorio cesarea. Criterios de infección superficial de sitio quirúrgico Una infección superficial de sitio quirúrgico debe cumplir con los siguientes criterios: • La infección se produce dentro de los 30 días siguientes al procedimiento quirúrgico y abarca solo la piel y el tejido subcutáneo de la incisión y al menos uno de los siguientes: • Drenaje purulento de la incisión superficial, • Microorganismos aislados a partir de un cultivo de líquido o tejido de la incisión superficial obtenido asépticamente y por lo menos uno de los siguientes signos o síntomas de infección: • Dolor o sensibilidad, • Hinchazón localizada, • Enrojecimiento o calor y • La incisión superficial es abierta deliberadamente por el cirujano y el cultivo es positivo o no hay cultivo (un hallazgo con cultivo negativo no cumple con este criterio), • Diagnóstico de infección superficial de sitio quirúrgico realizada por un cirujano o médico tratante. Criterios de infección profunda de sitio quirúrgico Una infección profunda de sitio quirúrgico debe cumplir con los siguientes criterios: • La infección se produce dentro de los 30 días siguientes a la intervención quirúrgica y • afecta tejidos blandos profundos de la incisión (por ejemplo, la fascia y las capas musculares) y al menos uno de los siguientes: • Supuración de la incisión profunda, pero no del componente órgano / espacio del sitio quirúrgico (útero; véase la definición de endometritis), 29 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Es obligatoria la vigilancia de la endometritis puerperal después del alta de la paciente. La endometritis puerperal se diagnostica por medio de una combinación de criterios clínicos y de laboratorio. En los párrafos siguientes se describen los criterios que pueden aplicarse para satisfacer la definición de vigilancia de endometritis puerperal. No se considerarán casos de endometritis puerperal hospitalaria aquellos en los cuales el líquido amniótico haya estado infectado al ingreso de la paciente al hospital, ni aquellos en los que la ruptura de membrana haya ocurrido más de 48 horas antes de la hospitalización. La endometritis puerperal debe cumplir al menos uno de los siguientes criterios: 1. la paciente tiene microorganismos cultivados a partir de líquido o tejido endometrial obtenidos durante el procedimiento quirúrgico mediante aspiración con aguja o biopsia con cepillo o 2. la paciente tiene dos de los siguientes signos o síntomas sin otra causa conocida: • Fiebre (> 38 °C) • Dolor abdominal • Sensibilidad uterina • Supuración del útero • • • • Dehiscencia espontánea de los planos profundos o apertura deliberada de la incisión por un cirujano; se obtiene cultivo positivo o no hay cultivo (un hallazgo con cultivo negativo no cumple con este criterio) y al menos uno de los siguientes signos o síntomas: Fiebre (> 38 °C), dolor localizado o sensibilidad, Absceso u otra prueba de infección que abarca la parte profunda de la incisión, que se detecta en examen directo, durante la re intervención o por examen histopatológico o radiológico, Diagnóstico de infección profunda de una incisión por un cirujano o médico de cabecera. Infección de episiotomía La infección de episiotomía se diagnostica según criterios clínicos. 30 Se considerarán infecciones de episiotomía aquellas diagnosticadas en pacientes que hayan tenido parto vaginal con episiotomía en el hospital donde se realiza la vigilancia. Las infecciones de episiotomía de puérperas cuyos partos tuvieron lugar en otros establecimientos de salud no se incluyen en el numerador. Tampoco se incluyen los partos con episiotomía realizada en otros hospitales en el denominador. La vigilancia de infecciones de episiotomía es muy compleja, especialmente por la dificultad de obtener los datos que constituyen el denominador, ya que este consiste, exclusivamente, en los partos vaginales con episiotomía. Por lo tanto, se recomienda realizar vigilancia de esta infección solamente en hospitales donde hay indicios de que las tasas son altas. Las infecciones de episiotomía deben cumplir al menos uno de los siguientes criterios: • Supuración de la episiotomía después del parto vaginal • Absceso de la episiotomía después del parto vagina S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Vigilancia del recién nacido Todo establecimiento de salud que hospitalice neonatos debe realizar vigilancia de las IAAS. Infecciones asociadas a la atención sanitaria precoces: Se considera una infección asociada a la atención de salud precoz aquella que se desarrolla dentro de las primeras 48 horas de vida del recién nacido, incluso las que puedan tener un probable origen materno. Infecciones asociadas a la atención sanitaria tardías: Es la infección que ocurre por lo mínimo 48 horas después del nacimiento y no está relacionada con transmisión vertical (madre-hijo). La infección se puede detectar hasta después de 7 días del alta de la unidad en caso de IAAS otras que no sean infecciones del sitio quirúrgico (ISQ) y 30 días en caso de las ISQ. Infecciones asociadas a dispositivos: Se considera una infección asociada a dispositivo aquella que se desarrolla en la presencia de los dispositivos o en las 48 horas después de su retirada (ejemplo, bacteriemia asociada a catéter venoso central o neumonía asociada a ventilación mecánica). Sepsis neonatal clínica Criterios de definición de Sepsis Clínica Una sepsis clínica debe cumplir al menos uno de los siguientes criterios: Criterio 1 Paciente < 1 año de edad que tiene por lo menos uno de los siguientes signos o síntomas clínicos sin otra causa reconocida: • fiebre (>38 °C) • hipotermia • apnea • bradicardia Enterocolitis necrotizante (ent) La enterocolitis necrotizante se clasifica según los criterios clínicos y patológicos, para la vigilancia se tomara en cuenta las infecciones que se manifiesten después de 48 horas de vida del recién nacido Criterios de definición de Enterocolitis Necrotizante Una enterocolitis necrotizante debe cumplir al menos uno de los siguientes criterios: Criterio 1 Presencia de uno o, más signos o síntomas sin otra causa reconocida: • Vómitos • Distensión abdominal • Aspirado de bilis Sangre (microscópica o macroscópica) persistente en las materias fecales Y al menos una de las siguientes anormalidades radiológicas abdomina¬les: • Neumoperitoneo • Neumatosis intestinal • Gas en la vena porta 31 • • • Enterocolitis necrotizante de diagnóstico quirúrgico Evidencia quirúrgica de la necrosis intestinal extensa (más de 2 cm. de intestino afectados) Evidencia quirúrgica de la neumatosis intestinal con o sin perforación intestinal. Meningitis neonatal Criterios de definición de Meningitis Una meningitis debe cumplir al menos uno de los siguientes criterios para niños menores que 1 año: Criterio 1: Presencia de uno o más signos o síntomas sin otra causa reconocida • Fiebre >38ºC (rectal) • Hipotermia <37ºC (rectal) • Apnea • Bradicardia • Rigidez de nuca • Signos meníngeos • Signos de afectación de pares craneal Onfalitis Criterios de definición de Onfalitis Una onfalitis debe cumplir al menos uno de los siguientes criterios para niños menores que 28 días: Criterio 1: • • Presencia de uno o más signos o síntomas El paciente tiene eritema o drenaje seroso desde el ombligo y al menos uno de los siguientes: En el cultivo de drenaje o de aspirado con aguja de la secreción del ombligo se aíslan microorganismos • Hemocultivo positivo Conjuntivitis Criterios de definición de Conjuntivitis. Una conjuntivitis debe cumplir al menos uno de los siguientes criterios para niños menores de 28 días: N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Criterio 2 1. Se realiza un cultivo partir de los tejidos conjuntiva o contiguos, como el párpado, la córnea, las glándulas de Meibomio, o de las glándulas lagrimales del paciente. 2. El paciente tiene dolor o enrojecimiento de la conjuntiva o alrededor de los ojos y observa al menos uno de los siguientes parámetros: • Se identifican glóbulos blancos o microorganismos en la tinción de Gram del exudado • Exudado ocular purulento • Prueba de antígeno positivo (por ejemplo, ELISA para Chlamydia trachomatis, virus del herpes simple, adenovirus) en exudado o raspado conjuntival • Células gigantes multinucleadas identificadas en el examen microscópico de exudado conjuntival o raspado Recolección de datos y análisis de la información tratamiento de las informaciones 32 Los productos de la vigilancia epidemiológica constituyen herramientas de gestión para todos los niveles del Sistema Nacional de Salud. La información epidemiológica generada tendrá uso clínico, epidemiológico, estadístico. Su manejo observará los principios de confidencialidad y normas establecidas por el Sistema de Información General de Salud. El equipo Técnico de Vigilancia y Prevención de las IAAS debe trabajar en forma coordinar con todo el equipo de salud, recibe y notifica las informaciones requeridas por el Sistema Nacional de Vigilancia Epidemiológica, en los formatos y plazos establecidos para cada modalidad (notificación individual o consolidada). El equipo Técnico de Vigilancia y Prevención debe disponer de un archivo cronológico de la documentación de las irregularidades identificadas y acciones implementadas en el marco del programa (actas de reuniones, memorándum y memorias graficas y fotográficas). El Equipo de Vigilancia y Prevención debe revisar la calidad de los datos y mantener actualizada la base de datos en la cual estos almacenan. El Equipo técnico de Vigilancia, Prevención y control de IAAS: Estará conformado: a. Epidemiólogo b. Enfermera en vigilancia IAAS. c. Microbiólogo S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Función epidemiólogo: a. b. c. d. e. f. Revisa la calidad de los datos recolectados para la vigilancia, Notifica al comité los casos y brotes detectados Desarrolla investigaciones de casos y brotes Analiza, elabora y difunde las informaciones generadas por la vigilancia Realiza revisiones sistemáticas de evidencias científicas sobre la materia Identifica necesidades de capacitación en la materia Función enfermera: a. El personal de enfermería del establecimiento notifica la sospecha de IAAS b. La Enfermera asignada, realiza vigilancia activa diaria para la detección oportuna de casos sospechosos de IAAS y eventos que puedan contribuir al desarrollo de las mismas. c. Verificara la implementación de medidas de prevención y control de IAAS. d. Participación activa en casos de Brotes. e. Participara en la sistematización de la información epidemiológica de las IAAS. Funciones del microbiólogo a. Realiza la identificación de los microorganismos responsables de las IAAS y determina patrones de sensibilidad y la resistencia a los distintos antimicrobianos. b. Realiza pruebas de sensibilidad y resistencia a los antimicrobianos de conformidad con métodos estandarizados. c. Informa los resultados de cultivos y otros estudios positivos que permitan investigar o confirmar un caso de infección asociada a la atención. Metodología propuesta para la vigilancia de IAAS asociadas al uso de dispositivos Fuente: OPS /OMS Vigilancia Epidemiológica de las infecciones asociadas a la atención en salud. Módulo I. Washington DC, 2010. Paso V: Calcular y analizar las tasas obtenidas mediante la vigilancia Las tasas de infección relacionadas con la atención en salud deben ajustarse a la estancia hospitalaria, es decir, el número de infecciones por día paciente, también llamadas tasas de densidad de incidencia, que proporcionan un cálculo más exacto del riesgo. Práctica recomendada 3: Para ajustar las tasas de infección relacionadas con la atención sanitaria durante la estancia hospitalaria, se recomienda usar el número de días pacientes como denominador en lugar del número de ingresos o número de camas. Paso VI: Aplicar métodos de estratificación del riesgo Los factores de riesgo tanto extrínsecos (relacionados con los tratamientos y procedimientos) como intrínsecos (relacionados con el paciente, como enfermedades subyacentes o edad avanzada) de las infecciones que se encuentran en ámbitos diferentes de atención, pueden ser distintos. Si estos factores no se ajustan, las comparaciones dentro del mismo hospital o con otros hospitales pueden ser inválidas o engañosas. La estratificación del riesgo es un proceso para controlar las diferencias entre factores de riesgo individuales y se aplica, en general, a las infecciones de herida quirúrgica y, ocasionalmente, a otros tipos de infección, por ejemplo, las infecciones neonatales estratificadas por peso al nacer. Paso VII: Interpretar las tasas de infección asociadas a la atención en salud 33 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 1. Metodología: Se propone realizar la vigilancia de infecciones asociadas a dispositivos invasivos, en unidades de cuidados intensivos, que sea activa, selectiva y prospectiva, centrada en el paciente. 2. Búsqueda de casos: El profesional de Enfermería prevención y control de infecciones debidamente capacitado identificará a los pacientes sospechosos de tener una infección asociada a dispositivo y recogerá los datos correspondientes al denominador. 3. Numerador: El profesional de Enfermería prevención y control de infecciones usará distintas fuentes para detectar las infecciones sufridas por un paciente durante su estadía, entre ellas: registros de temperatura, uso de antibióticos, cultivos y evolución del paciente; indicaciones médicas y de enfermería y registro de la sospecha de infección por el personal clínico a cargo de la atención del paciente. No existe la obligación de vigilar las infecciones después de que el paciente es dado de alta de la UCI. 4. Confirmación del caso: En aquellos pacientes con sospecha de infección asociada a dispositivo, el profesional de Enfermería prevención y control de infecciones confirmará dicha infección con base en los criterios de la definición de caso, mediante la revisión de registros del laboratorio, farmacia, admisión, egreso y transferencia del paciente y radiología (imágenes); bases de datos de anatomía patológica y expedientes clínicos, que incluyan el interrogatorio, las notas de exploración física y las notas del personal médico y de enfermería. Los datos de la Vigilancia del laboratorio no deben usarse solos, a menos que todos los criterios potenciales de diagnóstico de una infección sean determinados exclusivamente por datos de laboratorio. 5. Denominador: El profesional de Enfermería prevención y control de infecciones registrará el número de pacientes con dispositivo por día, para lo cual contará el número de pacientes en ventilación mecánica, catéter urinario permanente y catéter venoso central. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 34 1. La interpretación de los datos debe realizarla el equipo de control de infecciones 2. ¿Se observan desviaciones importantes en relación con datos anteriores? ¿Tienen sentido las tasas? 3. Comparación de tasas Para interpretar el significado de una tasa de infección se requiere conocer en la práctica y de manera cercana el funcionamiento del sistema de vigilancia y los riesgos cambiantes de la infección en el hospital. Si una tasa se desvía sustancialmente de la informada en períodos anteriores, debe fundamentarse estadísticamente la diferencia por medio del cálculo de la desviación estándar. 4. Práctica recomendada (4): Explorar la posibilidad de que la evolución de las tasas de infección en el hospital sea consecuencia de prácticas institucionales o de prácticas de vigilancia. Paso VIII: Comunicar y usar información del sistema de vigilancia para mejorar las prácticas Si los datos que aporta el sistema de vigilancia no se usan para lograr cambios en las prácticas de prevención y control de la infección, el sistema de vigilancia servirá solo para despilfarrar recursos. Paso IX: Evaluar el sistema de vigilancia Los sistemas de vigilancia incluyen un método para evaluar la calidad de los datos desde su diseño. El propósito principal de la evaluación y el monitoreo es dar continuamente información sobre la marcha del programa y ayudar a señalar problemas potenciales y a resolverlos. La evaluación consiste en una caracterización periódica de la eficiencia con que funciona el sistema de vigilancia. Sirve para explicar qué componentes del sistema trabajan bien y cuáles deben fortalecerse para que pueda mejorar la calidad de la información. La evaluación tiene por objeto determinar si el sistema de vigilancia está logrando su propósito, e incluye un análisis a fondo del sistema de información utilizado. La frecuencia y amplitud de la evaluación dependerá de factores tales como el grado de satisfacción, el desempeño del sistema y los recursos disponibles. Por lo general, las evaluaciones son periódicas y pueden ser internos o externos cada dos o tres años. Algunos aspectos de la evaluación, como son como la sensibilidad, la especificidad y los valores predictivos de algunos resultados, pueden requerir la utilización de estándares, como los del CDC o bien utilizar revisiones bibliográficas específicas de determinados indicadores. Sin embargo, desde el punto de vista práctico, tal vez sea más importante realizar un análisis funcional del sistema, que contemple los atributos cualitativos considerados fundamentales, como la sencillez, la flexibilidad, la aceptabilidad, el costo-beneficio o los problemas de difusión de la información, que dejan entrever muchas de las imperfecciones de los sistemas de vigilancia. Indicadores obligatorios Infección a) Unidad de Terapia Intensiva a) Unidad de Terapia Intensiva N° de infecciones en pacientes con catéter urinario permanente (24Hrs o más) en Unidad de Terapia Intensiva pediátrica ------------------------------------------------------------------------------------ X 1000 N° de días de catéter urinario en Unidad de Terapia Intensiva pediátrica b) Unidad de Terapia Intensiva N° de infecciones en pacientes con catéter urinario permanente (24Hrs o más) en Unidad de Terapia Intensiva adultos ------------------------------------------------------------------------------------ X 1000 N° de días de catéter urinario en Unidad de Terapia Intensiva adultos Infección a) NEU N° de Neumonías en pacientes con ventilación mecánica (24Hrs o más) en la Unidad de Cuidados Intensivos de Adultos ------------------------------------------------------------------------------------ X 1000 N° de días de ventilación mecánica en la Unidad de Cuidados Intensivos de Adultos. b) NEU N° de Neumonías en pacientes con ventilación mecánica (24Hrs o más) en la Unidad de Cuidados Intensivos de Pediátrica ------------------------------------------------------------------------------------ X 1000 N° de días de ventilación mecánica en la Unidad de Cuidados Intensivos de Pediátrica. N° de Neumonías en pacientes con ventilación mecánica (24Hrs o más) en la Unidad de Cuidados Intensivos neonatales ------------------------------------------------------------------------------------ X 1000 N° de días de ventilación mecánica en la Unidad de Cuidados Intensivos neonatales Endometritis puerperal (ep) Infección a) Endometritis Puerperal por Parto N° de Endometritis Puerperal con parto vaginal ------------------------------------------------------------------------------------ X 100 N° de partos vaginales atendidos b) Endometritis Puerperal por Cesárea N° de Endometritis en pacientes por cesárea ------------------------------------------------------------------------------------ X 100 N° de mujeres atendidos con cesárea c) Endometritis Puerperal por LUI N° de Endometritis en pacientes sometidas a LUI ------------------------------------------------------------------------------------ X 100 N° de mujeres sometidas a LUI Infecciones del torrente sanguíneo Infección a) Infección del Torrente Sanguíneo en UTI N° de Infecciones del Torrente Sanguíneo en pacientes con Catéter venoso central permanente (24Hrs o mas) en la UTI adultos ------------------------------------------------------------------------------------ X 1000 N° de días con catéter central en la UCI de adultos b) Infección del Torrente Sanguíneo en UTIN N° de Infecciones del Torrente Sanguíneo en pacientes con Catéter venoso central permanente (24Hrs o mas) en Pcte.s pediátricos ------------------------------------------------------------------------------------ X 1000 N° de días con catéter central en pacientes pediátricos. 35 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S c) NEU b) Infección del Torrente Sanguíneo en UTIN N° de Infecciones del Torrente Sanguíneo en pacientes con Catéter venoso central permanente (24Hrs o mas) en Pcte.s neonatales ------------------------------------------------------------------------------------ X 1000 N° de días con catéter central en pacientes neonatales Infección de sitio operatorio (iso) a) ISO relacionado a cirugía limpia N° de infecciones de sitio operatorio en cirugías limpias ------------------------------------------------------------------------------------ X100 N° de cirugías limpias b) ISO relacionado a cirugía potencialmente contaminadas 36 N° de infecciones de sitio operatorio en cirugías potencialmente contaminadas ------------------------------------------------------------------------------------ X100 N° de cirugías potencialmente contaminadas c) IHO en Cesarea N° de infecciones de herida operatoria en cesárea ------------------------------------------------------------------------------------ X100 N° de cesáreas Infección en el recién nacido a) IRN N° de recién nacido con infección intrahospitalarias En neonatolgía ------------------------------------------------------------------------------------ X 100 N° de recién nacidos hospitalizados en neonatología S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Indicadores condicionales Como indicadores condicionales se consideran aquellos que según la realidad local sean importantes de desarrollar (al tener por lo menos un número mínimo de pacientes expuestos al año), a pesar de no ser considerados dentro de la vigilancia. Así por ejemplo, en hospitales especializados desarrollaran indicadores en base a otros factores de riesgo como por ejemplo: Intervenciones neuroquirúrgicas, intervenciones cardiovasculares y protésicas, hemodiálisis, cataratas, etc. Las definiciones de casos de estos eventos son establecidas en el Manual de Procedimientos de Vigilancia Epidemiológica de IAAS. El Sub-Comité de IAAS debe disponer de un archivo cronológico de la documentación y acciones implementadas en el marco del programa (actas de reuniones, memorándum y memorias gráficas y fotográficas). El Sub-Comité de IAAS, debe revisar la calidad de los datos y mantener actualizada la base de datos en la cual estos almacenan. Flujo de notificación de iaas CONSOLIDACIÓN Y ANÁLISIS DE DATOS INDICADORES. El número, proporción, porcentaje o tasa que mide el alcance de los logros de un programa Teniendo como objetivo estandarizar los datos del Sistema, las tasas de IAAS que utilizará el sistema de vigilancia para cada tipo de infección, se propone lo siguiente a) Pacientes infectados ----------------------------Pacientes expuestos • Este indicador se utiliza cuando la exposición es única y solo se espera un episodio de IAAS por paciente. Ejemplo: Infección de herida operatoria, endometritis puerperal, etc. b) Episodios de IAAS ----------------------------Días exposición • Este indicador se utiliza cuando la exposición es prolongada en el tiempo y se pueden presentar varios episodios de IIH durante este período. Ejemplo: neumonías asociadas a ventilación mecánica, infecciones del torrente sanguíneo asociadas a catéter venoso central, infecciones del tracto urinario asociado a sonda vesical, etc. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 37 CAPÍTULO VIII Lineamientos para la prevención y control de infecciones en los establecimientos de salud 38 Los establecimientos de salud deben implementar dos tipos de medidas: programas de prevención y acciones de control. Las medidas de prevención definen previamente las acciones a realizar, su implementación y evaluación. Los programas de prevención incluyen la elaboración, aplicación, desarrollo y evaluación de normas, programas, protocolos, guías y recomendaciones encaminadas a prevenir la aparición de enfermedades infecciosas en el establecimiento; todo ello basado en la máxima evidencia científica disponible y las disposiciones emanadas del MS. Las acciones de control consisten en la ejecución y mantenimiento de los programas preventivos. A partir de la información facilitada por la vigilancia, los establecimientos deben mantener una línea continuada de acción contra las infecciones, que se basa en la aplicación de un amplio conjunto de medidas cuyo objetivo es el mantenimiento y mejora de la higiene en el centro, y la adecuada calidad técnica y seguridad en todos los actos asistenciales, para mejorar la higiene y calidad en la asistencia. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Condiciones de infraestructura y servicios básicos del establecimiento El establecimiento de salud debe cumplir con los siguientes requisitos: 1. Sistema de suministro de agua segura las 24 horas y los 7 días de la semana. 2. Disponer de alcohol gel al 70% en lugares visibles. 3. Lavamanos amplios, con caño tipo cuello de ganso, y llave para abrir y cerrar que se accione con el codo, rodilla o pie, en las zonas de alto y mediano riesgo. 4. Asegurar el suministro de jabón líquido y papel toallas en las zonas de alto y mediano riesgo las 24 horas y 7 días de las semanas. 5. Baños diferenciados para público general, pacientes hospitalizados y trabajadores de salud. 6. Techos, paredes y suelos deben ser lisos y fáciles de lavar, impermeables y resistentes a las sustancias de desinfección utilizadas de ordinario. 7. Iluminación y ventilación adecuada basada en los estándares establecidos por las normas de bioseguridad. 8. Mobiliarios de trabajo deben ser de material sólido, con superficies lisas impermeables y resistentes a sustancias de limpieza y descontaminación 9. Las áreas de acceso restringido deben estar señalizadas. 10. Cada sala de hospitalización debe tener baños con agua segura las 24 horas y 7 días de la semana de acuerdo al número de camas según estándares establecidos. 11. Un plan anual de mantenimiento del establecimiento, en el orden preventivo y correctivo. 12. En todo proceso de construcción o remodelación total o parcial de la infraestructura del establecimiento se debe tener asesoría de un personal con experticia en prevención y control de infecciones con el objetivo de reducir los riesgos de infecciones al mínimo. Salud de los trabajadores 39 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S La protección del/la trabajador/a de salud debe comenzar antes del primer contacto con pacientes. La gerencia del establecimiento de salud debe garantizar que todo trabajador de salud sea evaluado antes de su ingreso a la tarea asistencial y por lo menos una vez al año con un adecuado examen clínico y de laboratorio, previo consentimiento informado. Se incluyen evaluaciones complementarias según riesgos específicos del área de trabajo, esquemas completos de vacunación con Hepatitis B, Influenza, Rubeola, dT y otras. En cada trabajador/a de salud se revisará la historia de enfermedades previas; estado de inmunización, susceptibilidad a enfermedades transmisibles y déficit inmune (VIH; cáncer; diabetes, o consumo de corticoides, citostáticos y otras sustancias inmunosupresoras). El/a trabajador/a de salud debe tener el calendario de vacunaciones completo, según normas y esquema recomendado por el Programa Ampliado de Inmunizaciones. El personal que este en periodo de gestación no podrá manejar pacientes infectados con citomegalovirus, rubéola, hepatitis o varicela, hasta recibir el alta por escrito del médico encargado. El/la trabajador/a de salud cuando tenga un accidente laboral con un objeto cortopunzante, o cuando curse con embarazo, enfermedades transmisibles o algún estado de déficit inmune debe dar aviso de esta situación cuando se presente al Sub-Comité de IAAS a fin de adoptar oportunamente las precauciones pertinentes. Detectada alguna anormalidad sobre la salud o inmunización del/la trabajador/a de salud, se le debe informar confidencialmente de tal situación, sugerir e implementar las medidas preventivas y archivar la información en sitios solo accesible a las personas autorizadas. Estas evaluaciones, tienen como finalidad proteger la salud de los trabajadores en el establecimiento de salud y por tanto de ser necesario, deben garantizarse los mecanismos adecuados para la asistencia médica, sin reemplazar el médico de confianza, con el cual debe establecerse una comunicación bajo secreto profesional. La gerencia del establecimiento de salud debe establecer los mecanismos de vigilancia y control de exposición laboral para disminuir el riesgo de infecciones en sus trabajadores de salud mediante el desarrollo de un programa de prevención de enfermedades infecciosas transmisibles y debe estar en el POA del establecimiento. Los expedientes de cada Trabajador de Salud manejados por el departamento o área de gestión de recursos humanos deben contener las recomendaciones de las evaluaciones médica, tarjeta de vacunación actualizada y una evidencia documental de la inducción en cuanto a los riesgos ocupacionales. El sub-Comité de IAAS, dispondrá de un archivo las evaluaciones médicas de los Trabajadores de Salud. Control ambiental: En el establecimiento de salud se deben desarrollar los procedimientos para el cuidado rutinario, limpieza y desinfección del mobiliario del paciente y medio ambiente. Higiene de ropa de cama y textiles: La ropa sucia deben ser manejadas adecuadamente para prevenir la exposición de piel y mucosas; contaminación de la vestimenta y trasferencia de microorganismos a otros pacientes y al medio ambiente, incluye la ropa de cama de descanso de los médicos. 40 Manejo seguro de elementos punzo cortantes: Evitar re encapsulamiento o remoción de agujas de jeringas con las manos; evitar doblar; romper o manipular con las manos agujas usadas; y usar dispensadores para la colocación de objetos corto punzantes resistentes a la perforación. Maniobra segura de reanimación: Disponer de elementos de reanimación intermediarios; bolsas de resucitación y otros elementos de ventilación (que evite las maniobras boca a boca). Movilización de pacientes infectados o colonizados: Estos pacientes únicamente dejarán su cuarto por razones específicas (necesidad de traslado para estudios especiales) y deberán ser trasladados usando bata y mascarilla, si se trata de una patología respiratoria. Manejo de expedientes: No introducir los expedientes a las habitaciones y áreas de procedimientos o sobre la cama de los pacientes. La nota clínica se escribirá en la estación de enfermería. Habitaciones: Separar los pacientes infectados de otros pacientes. Si se hospitalizan más de un paciente por sala debe mantenerse una distancia no menor a 1 metro. Gestión de visitas: Se debe controlar el número de visitantes a las diversas salas y servicios para disminuir las infecciones. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Uso racional de antimicrobianos Los centros con servicios de hospitalización deben contar con programas específicos para el empleo racional de antibióticos que deben incluir diversos aspectos del proceso 1. La decisión de prescribir o no antibióticos a un paciente 2. La selección inicial de los mismos, basada en datos clínicos, microbiológicos y epidemiológicos 3. El control de la respuesta clínica del paciente, y los posibles efectos adversos del antibiótico. 4. El soporte microbiológico adecuado a la decisión terapéutica, 5. La respuesta del médico a la información posterior respecto a los resultados de los cultivos y/o el patrón de susceptibilidad antibiótica 6. La decisión de finalizar el tratamiento 7. Patrones evolutivos de resistencias 8. Establecer medidas de aislamiento en casos que se realicen estrategias para disminuir las cepas resistentes. La vigilancia microbiológica debe detectar los cambios en el patrón de sensibilidad a los antimicrobianos de los principales gérmenes responsables de las IIH mediante las tareas de recolección y análisis sistemático llevado a cabo por el personal del Sub-Comité de IAAS. Control ambiental Manejo de agua y alimentos El establecimiento de servicios de atención debe contar con un programa de monitoreo y control de la calidad del agua e inocuidad de alimentos, desde su abastecimiento hasta su distribución. En situaciones especiales, como son las emergencias y desastres, entre otros, se debe reforzar la vigilancia de la calidad del agua al menos dos controles diarios. El agua tomada de una red pública que emplea para ciertas formas de uso médico debe tratarse por medio físico o químico según sea el tipo de uso. Los centros de internación deben tener programas para asegurar la inocuidad de alimentos servidos desde su adquisición, almacenamiento, preparación y distribución acorde a las normas y estándares establecidos. El trabajador del área de cocina, antes de iniciar los procesos de manipulación de agua y alimentos debe cumplir con las recomendaciones y procedimientos, establecidos. Manejo de cama, ropas y otros textiles Limpieza y descontaminación del establecimiento Cada establecimiento debe ceñirse a los procedimientos de limpieza y desinfección de materiales y superficies por zonas de riesgo. 1. Zonas de muy alto riesgo: Quirófanos y antesala a los quirófanos, 2. Zonas de alto riesgo: Unidades de aislamiento, cuidados intensivos, oncología, neonatología y de atención de quemaduras 3. Zonas de mediano riesgo: Unidades regulares de atención de paciente, vestuarios, duchas, y salas de descanso del personal. 4. Zonas de bajo riesgo: Secciones administrativas, pasillos, escaleras, ascensores, entre otras Los desinfectantes a utilizar deberán ser usados de acuerdo a lo recomendado por el fabricante, en cuanto a su tiempo de aplicación, recambio y preparación. Cada área de servicio asistencial o de apoyo debe disponer de listados con la indicación del procedimiento a realizar según el objeto de que se trate. La administración del establecimiento debe gestionar un programa educativo del personal, para que dispongan de criterios en la toma de decisiones pertinentes. La realización de este programa, así como la resolución de todas las dudas o problemas 41 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Los colchones deben ser protegidos con una cubierta de plástico para poder realizar y garantizar la desinfección de acuerdo al procedimiento específico. La ropa sucia debe manejarse tratando de minimizar la diseminación microbiana al medio ambiente, por lo que debe ser manipulada lo menos posible y con un mínimo de agitación para prevenir la contaminación del aire y de la persona que la está manejando. El centro de salud debe establecer un procedimiento que garantice y controle la total restitución de los textiles. La manipulación, clasificación y separación de la ropa hospitalaria en bolsas debe efectuarse en el mismo lugar en el que es retirada, de forma tal que se minimicen las posibilidades de contaminación ambiental. La ropa de cama y otros textiles deben ser lavados según origen de procedencia: hospitalización, pacientes, quirófanos, radiodiagnóstico y del personal. El personal de lavandería, durante el proceso de lavado debe utilizar equipo de protección personal, tales como delantal, botas de hule, guantes de hule. La ropa de protección personal de lavandería debe ser lavada en el establecimiento de salud, nunca debe llevarse a la casa del personal. El personal que presente infecciones cutáneas no debe ejecutar tareas de clasificación, separación y lavado de ropa sucia y/o contaminada. que surgen en la actividad de asistencia cotidiana, constituye una de las actividades básicas del Sub-Comité de IAAS. Los equipos y materiales que son reutilizables deben ser lavados de acuerdo a los procedimientos específicos. El equipo autoclave o gas debe estar bajo vigilancia estricta y mantenimiento permanente para evitar fallas que pueden ocasionar que el material no sea esterilizado con muy graves consecuencias para los pacientes. Debe realizarse inspección y mantenimiento de los filtros, humidificadores y rejillas del sistema de ventilación a intervalos regulares y documentarse debidamente. Las torres de enfriamiento y los humidificadores se deben inspeccionar y limpiar regularmente para prevenir la formación de aerosoles de Legionella spp. La limpieza de los pisos, debe ser por lo menos una vez al día, y de las otras superficies cuando se encuentren visiblemente sucias. 42 Manejo de residuos y desechos Los residuos y desechos generados por el establecimiento deben ser clasificados, separados, almacenados, transportados y eliminados conforme al Reglamento de Residuos Sólidos y normas complementarias. Se debe informar periódicamente y con asistencia obligatoria al personal de atención de salud y a otros trabajadores sobre los peligros relacionados con los desechos de los centros de atención de salud y capacitarlo en prácticas apropiadas de manejo de desechos. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Manejo de cadáveres y otros restos humanos Los trabajadores de salud que manipulan los cadáveres humanos y animales deben utilizar guantes, respiradores, botas de hule/goma y la práctica de medidas básicas de higiene. Todo cadáver debe manejarse de acuerdo a las medidas de bioseguridad establecidas. Los trabajadores de salud que presentan dermatitis, lesiones exudativas activas u otra patología que represente riesgo para su salud, deben abstenerse de manipular los cadáveres. El establecimiento de salud debe cumplir los procedimientos establecidos para manejo de cadáveres, según el tipo de riesgo definido en cada caso. Los desechos anatomopatológicos no deben permanecer más de 72 horas en el centro de acopio del establecimiento de salud que lo almacena temporalmente antes de ser enviados al cementerio para su inhumación. CAPÍTULO IX SITUACIÓN DE BROTE EPIDÉMICO EN IAAS Consideraciones generales Los brotes de IAAS suceden, cuando el delicado e inestable equilibrio ecológico en el ámbito hospitalario conformado por el hospedero (paciente o personal de salud) los microorganismos (saprófitos o patógenos) y el medio ambiente (sala o unidad hospitalaria) son alterados como consecuencia de la violación de un procedimiento estandarizado durante la atención en salud. Hospedero Microorganismo 43 Ambiente hospitalario La presencia de un brote en un centro hospitalario no es frecuente, sin embargo provoca mucha preocupación tanto en autoridades como en el equipo de salud, por ello se considera un evento que requiere de atención pronta, precisa y efectiva, con la finalidad de ser controlado con prontitud, identificando la fuente, su neutralización y la aplicación de vigilancia sobre los hospederos susceptibles para evitar su diseminación. Cualquiera de las infecciones intrahospitalarias puede originar un brote, sin embargo son más frecuentes las situaciones relacionadas con procesos invasivos de soporte vital, como el empleo de ventilación mecánica asistida, uso de catéteres centrales, catéter urinario, intervenciones quirúrgica (herida operatoria o de sitio quirúrgico), nutrición parenteral. Un brote epidémico tiene características como: 1. Responden a una causa única 2. Con un mismo agente patógeno 3. Son de presentación en un corto periodo de tiempo Definiciones Caso primario: Se denomina así al primer caso identificado en situación de brote Caso índice: denominación aplicable al caso que hace sospechar la presencia de brote. Expuestos o susceptibles: Son pacientes o el mismo personal de salud sometidos al factor de riesgo. Reservorio: Implica al lugar donde residen y se desarrollan los microorganismos, pudiendo ser un paciente, las manos del personal de salud, algún material o sitio del entorno hospitalario. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Equilibrio ecológico Clasificación del brote en función de la fuente: 1. Brote de fuente común: la exposición es corta, pudiendo ser alimentos, medicamentos o antisépticos contaminados. 2. Brote de fuente mantenida: en esta situación están involucrados material, equipos o la presencia de algún portador. 3. Brote de fuente propagadora: situación referida a situación de infección cruzada pro mano portadora de gérmenes. Estrategia en la investigación de un brote S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 44 Una vez recibida la notificación de sospecha de brote, por parte del sistema de vigilancia, o del laboratorio de microbiología e incluso se debe considerar comentarios del personal de salud sobre situaciones anómalas; se debe recurrir a una “estrategia de investigación de brote” con la finalidad de realizar una intervención, que didácticamente se la explica, debe cumplir un ciclo de ocho pasos posterior a la notificación, los que son: 1) Definición del brote epidémico: que comprende las siguientes sub etapas a. Definición de caso: Considera tres parámetros: clínicos (signo-sintomatología), epidemiológicos (factores de riesgo, espacio, tiempo y persona) y de laboratorio (microbiológica o serológicamente). b. Comprobar la presencia de brote: Sobre la base de datos previos de la vigilancia activa y detección del aumento de número de casos observados en un área determinada. c. Estimar la tasa de ataque: El numerador es resultados de los casos identificados y el denominador corresponde a las personas en riesgo (pacientes y/o personal de salud) 2) Descripción del brote: Implica describir la distribución de los casos en el contexto, donde sucede el problema que debe incluir: tiempo, el área o lugar y las personas. 3) Elaborar una hipótesis causal del brote: con dos sub etapas: a. Realizar reflexiones y análisis a partir de los datos obtenidos, con inclusión de factores de riesgo, susceptibilidad y vulnerabilidad de los hospederos y otras variables que se puedan considerar, en busca de combinaciones o interacciones de las variables relevantes. b. Plantear la hipótesis basada en: i. Sobre conocimientos existentes de estudios previos sobre la infección sospechada, ii. O proceder a realizar analogía con infecciones de agentes conocidos. 4) Implementar medidas de intervención inmediatas (de control) con la finalidad de evitar la diseminación del proceso infeccioso (romper la cadena epidemiológica), iniciar con las medidas de bioseguridad universales y otras vinculadas al proceso infeccioso sospechado. 5) Estudio epidemiológico para confirmar la hipótesis: Proceso que puede demandar más tiempo que la duración del brote, pero se debe iniciar durante el brote. Proceder con: a. Análisis de los datos existentes, y debe escogerse un diseño de estudio apropiado a la situación (estudio de casos y controles). b. Recoger datos adicionales necesarios o proseguir con un posible estudio de Cohorte o de tipo caso - control. 6) Implementar medidas de control definitivas: Sobre la información obtenida, la hipóte- sis y su confirmación se debe proceder a actualizar las medidas de control, proceder a educación continua y supervisión y evaluación de cumplimiento de normas, para: a. Consolidar el control del brote. b. Para prevenir de futuros brotes similares. 7) Documentar la intervención del brote: elaborar un registro pormenorizado desde la sospecha hasta la conclusión del brote, cuyo indicador son los niveles de endemia previos. 8) Proceder a la información a las instancias correspondientes tanto locales, institucionales como departamentales. Conceptos básicos y sus posibles mensuraciones para situación de brote: CONCEPTOS EPIDEMIOLÓGICOS ELEMENTOS A CONSIDERAR MEDICIÓN INTERPRETACIÓN PERSONA (caso infectado / enfermo / susceptibles / expuestos) Caso primario o índice Caso secundario Contactos Patrón de contactos, Probabilidad de transmisión, Tasa de ataque Contagiosidad, patogenicidad TIEMPO (curva epidémica) Punto de exposición Periodo de incubación Periodo de contagio Periodo diseminación Diseño de curva epidémica Mapa de contactos Patrón de exposición: única y de corta duración o mantenida en el tiempo, o exposiciones múltiples y continuadas Patrón de transmisión: De persona a persona Por medio de fómites o vectores ESPACIO (servicio, sala o unidad) Distribución de los casos, de las fuentes de infección, de los vectores y otros vehículos de infección Tasa de incidencia Patrones de distribución Difusión de los casos Mapa microbiológico Fuente de infección y distribución de los vectores, y de reservorios 45 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S PARÁMETROS CAPÍTULO X ROL DEL LABORATORIO DE BACTERIOLOGÍA CLÍNICA Fundamentación S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 46 El laboratorio de microbiología clínica tiene un papel muy importante en el Programa de Vigilancia, Control y Prevención de las IAAS de todas las instituciones hospitalarias. Las actividades de apoyo al programa son: Estandarización de procedimientos y validación de los procedimientos técnicos que se realizan dentro del laboratorio con fines clínicos y epidemiológicos. Asegurar la calidad o fiabilidad de los resultados, la identificación correcta de microorganismos (bacterias, levaduras), pruebas de sensibilidad antimicrobiana de los patógenos nosocomiales y educación continua al personal del hospital. Los procedimientos técnicos que se requieren por parte del laboratorio para realizar la vigilancia epidemiológica y el apoyo adicional al programa de control de infecciones, deben estandarizarse y recibir apoyo gubernamental para asegurar la fiabilidad de los resultados y los requerimientos de investigación en resistencia antimicrobiana y vigilancia epidemiológica en los laboratorios de microbiología clínica ubicados en hospitales, laboratorios de referencia de la red local y nacional en los países. Es muy importante promover la comunicación entre el comité de control de infecciones y el laboratorio clínico, porque de esta relación se obtendrán frutos importantes como: reducción en los costos de la institución, disminución de la morbilidad hospitalaria y mejoría en la calidad de la atención. La disponibilidad de estudios elementales de microbiología es fundamental para la detección y el tratamiento de las infecciones nosocomiales. Pero sus servicios no deben saturarse de estudios que proporcionen poca información, como cultivos ambientales de rutina, cultivos de escrutinio de diversos sitios corporales de pacientes graves: loquios, secreciones genitales, coprocultivos en pacientes con internación de tres días (excepto en pediatría que exista relación con un brote de ETAS) o cultivos del personal. El Ministerio de Salud, mediante el Instituto Nacional de Laboratorios de Salud, INLASA, ha designado al Laboratorio de Bacteriología Clínica del INLASA como Laboratorio de Referencia Nacional en Infecciones Intrahospitalararias y con tuición de administrar el Programa de Evaluación Externa a la Calidad (PEEC) con cobertura sobre todos los laboratorio Públicos, de la seguridad social, ONGs, Iglesia y Privados. Funciones del Laboratorio Nacional de Referencia: La Función de Referencia se puede definir de la siguiente manera: • Disponer de las competencias reconocidas por los organismos nacionales y/o internacionales, centros colaboradores de la OMS, laboratorios regionales de referencia. • Disponer de la infraestructura, equipos y tecnologías acorde con los estándares nacionales e internacionales de calidad y seguridad (Hospitales Seguros, normas internacionales de bioseguridad, gestión de calidad, ISO 15189, regulaciones internacionales sobre transporte de substancias infecciosas, etc.) • • • • • • • • • • • Participar en programas internacionales reconocidos de evaluación externa del desempeño Colaborar en la elaboración de normativas nacionales, promover su uso y aplicación en la Red Desarrollar procesos y procedimientos normados para la Red de Laboratorios Elaborar los flujogramas que agilicen los procesos y procedimientos Elaborar algoritmos que faciliten el diagnóstico diferencial Concentrar las pruebas de alta complejidad que no pueden realizarse en los laboratorios especializados o que requieren de medidas o estructuras de contención especificas Resolver en caso de discrepancias en los resultados de los exámenes realizados en la Red Distribuir en la Red los patrones de referencia para el control de calidad y la calibración de los equipos Estandarizar la metodología con el fin de garantizar la reproducibilidad y comparabilidad de los resultados, así como facilitar la compra a economía de escala de los reactivos, el mantenimiento preventivo y correctivo de los equipos. Desarrollar programas de evaluación externa del desempeño para los laboratorios de la Red. Promover la aplicación de un sistema de gestión de la calidad y gestión de los riesgos biológicos en la Red Validar y evaluar la idoneidad, factibilidad y el costo/beneficio de la implementación de nuevas tecnologías en la Red Funciones del Laboratorio de Bacteriología Clínica Hospitalario: Generalidades: 1. Confirmar, descartar un proceso infeccioso 2. Determinar la etiología de la infección 3. Pautas de tratamiento determinadas en laboratorio con pruebas de susceptibilidad antimicrobiana 4. Formar parte del Comité de Vigilancia, Control y Prevención de IAAS 5. Participar en los programas de capacitación continua del Comité 6. Elaborar guías para la toma de muestra 7. Retroalimentación continua al Comité de infecciones y personal de salud clave en vigilancia epidemiológica 8. Estudios de intervención en caso de brotes relacionados con factores de riesgo 9. Monitoreo de factores riesgo: fuentes, alimentos, agua, pacientes, personal colonizado o portador de bacterias multirresistentes 10. Control microbiológico de la efectividad de la desinfección y la esterilización 11. Difundir los resultados de prevalencia de patógenos y perfiles de resistencia Vigilancia de mecanismos de resistencia a antimicrobianos: • • Detección de Staphylococcus aureus y Staphylococcus coagulasa negativo meticilino resistentes SARM Detección de Staphylococcus aureus y Staphylococcus coagulasa negativo portadores de resistencia MLS (Macrolidos, lincosaminas y estreptograminas) 47 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S • • • • Detección de Enterococos Vancomicina resistentes Enterobacterias productoras de betalactamasas y carbapenemasas Pseudomonas aeruginosa y otros bacilos gram negativos no fermentadores portadores de carbapenemasas A. RESPONSABILIDAD 48 La responsabilidad del laboratorio de microbiología en el Control de las IAAS son las que se describen a continuación: 1. Tener conocimiento de los procedimientos de toma, recolección y transporte de la muestras, así como emplear las conductas adecuadas en las normas establecidas para este fin. 2. Realizar la identificación de los microorganismos responsables de las IAAS y determinar patrones de resistencia a los distintos antimicrobianos 3. Realizar pruebas de sensibilidad a los antimicrobianos de conformidad con métodos estandarizados y presentar informes resumidos de prevalencia de resistencia. 4. Estudios de intervención en caso de brotes 5. Presentar plan de trabajo o intervención al programa o comité de IAAS para la educación continua del personal de salud. 6. Informe inmediato para acciones oportunas B. COMPONENTES S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 1. 2. 3. 4. 5. 6. 7. Capacidad de diagnostico Control de Calidad Toma de Muestra, Transporte y Conservación Participación en el Sub-comité de Prevención y Control de IAAS Información Bacteriológica Mapa Bacteriológico del Hospital Estudios bacteriológicos ambientales y en portadores 1. CAPACIDAD DE DIAGNOSTICO Características • • El establecimiento cuenta con un ambiente para realizar exámenes microbiológicos para la identificación de los agentes microbianos más relevantes en control de IAAS El laboratorio cuenta con procedimientos y capacidad para identificar rutinariamente la susceptibilidad a antimicrobianos de los agentes aislados de IAAS Indicador • • Identificación de bacterias aeróbicas y microaerofílicas aislados a partir de diferentes muestras hasta nivel de especie, Staphylococcus; Enterococcus; Enterobacterias y Bacilos no Fermentadores (Pseudomona aeruginosa y otros) Determina patrones de sensibilidad a los agentes más frecuentes o de importancia epidemiológica de IAAS; Staphylococcus aureus y Staphylococcus coagulasa negativo resistente a meticilina, Enterococcus resistente a vancomicina; Enterobacterias y bacilos no fermentadores productores de carbapenemasas y beta-lactamasas de espectro expandido (BLEE) 2. CONTROL DE CALIDAD Características • • • • Las actividades de microbiología son evaluadas periódicamente con controles de calidad internos y externos Los controles internos son procesos que permiten monitorear de manera simultánea la precisión, exactitud de los procedimientos; la calidad de los equiposreactivos y el desempeño del personal que realiza la prueba antes de emitirse un resultado Los controles externos permiten al microbiólogo tener conocimiento de la identificación precisa de los diferentes agentes microbianos y valorar sus pruebas de sensibilidad a los antimicrobianos frente a los principales agentes causales en las IAAS Envío de cepas resistentes/multiresistentes o cepas de identificación dudosa y cepas de brotes al Laboratorio de Referencia Nacional para su estudio fenotípico, perfil de resistencia y estudios moleculares. 49 • • Mantiene registros de control de calidad interno e identificación de agentes y estudios de susceptibilidad antimicrobiana siguiendo estándares de CLSI (Clinical and Laboratory Standars Instituto) anualmente actualizados. Se somete a un programa de evaluación externa del desempeño al menos anual. Existe manual de los procedimientos de control interno de la calidad actualizados 3. TOMA DE MUESTRA,TRANSPORTE Y CONSERVACIÓN(VER ANEXO NO. 3) Características • • • Documento con recomendaciones para la obtención de muestras de sitios normalmente estériles y sitios no estériles. Aplicación de técnicas y procedimientos se encuentran estandarizados. Recomendaciones, criterios de aceptación y rechazo de muestras Para la decisión de las muestras que se deben tomar durante un brote epidémico, es muy importante tener en cuenta el tipo de infección, el número de pacientes involucrados, su relación epidemiológica, el personal a su cuidado y los posibles mecanismos de transmisión incluyendo las: manos del personal, los instrumentos, medicamentos, catéteres, procedimientos o intervenciones comunes a todos ellos. Brotes o epidemias pueden ser identificados gracias al aislamiento de una cepa única, de un grupo de pacientes infectados con un microorganismo adquirido en el hospital, por lo cual se requiere: Información de base: datos demográficos del paciente, fecha de internación; motivo de internación, diagnóstico presuntivo Indicadores • • • • • Existe una guía de toma y envío de muestras actualizado Registro de no conformidades Recepción y envío de cepas Registros de controles de calidad interno y externo Existe un manual de procesamiento de muestras actualizado N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Indicadores • 4. PARTICIPACIÓN EN EL COMITÉ DE VIGILANCIA, CONTROL Y PREVENCIÓN DE IAAS Características • • • • Participación de la microbiología con el comité de IAAS Frecuencia de agentes identificados con género y especie Frecuencia de antibiogramas por difusión y los que requieren CIM (concentración mínima inhibitoria) Concordancia entre controles de calidad interno y externo Indicadores • • • 50 Un miembro del laboratorio de microbiología es parte del comité de control de IAAS Participación del laboratorio en la elaboración de manuales y pautas del comité de IAAS Participación del laboratorio en capacitaciones 5. INFORMACIÓN BACTERIOLÓGICA Características • • Análisis de la información bacteriológica Determina patrones de sensibilidad a los agentes más frecuentes o de importancia epidemiológica de IAAS. Indicadores • • • Informe periódico de los agentes responsables de IAAS de acuerdo al tipo de muestra y servicios de donde provienen. Informe periódico de los patrones de susceptibilidad a los antimicrobianos de agentes etiológicos de importancia. Cuenta con mecanismo de alerta ante hallazgos bacteriológicos inusuales S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 6. MAPA BACTERIOLÓGICO DEL HOSPITAL Con los resultados que obtiene el laboratorio del procesamiento de las muestras de las diferentes procedencias hospitalarias, se confecciona el mapa bacteriano del hospital que está dado por los siguientes elementos: 1. Microorganismo: se definen tipos y patrones de resistencia a los antimicrobianos 2. Áreas: se individualizan los diferentes servicio o especialidades 3. Fechas: se determinan tendencias en el tiempo Estos elementos permitirán el conocimiento dinámico de la circulación de microorganismos en los diferentes servicio, así como sus patrones de resistencia antimicrobiana y apoyan las medidas efectivas que se deben tomar, si fuera necesario. Una recolección metódica de estos resultados puede conducir a los análisis de frecuencia y tipos de infección que están ocurriendo bajo condiciones diferentes y en varios momentos lo cual resulta muy valioso para el conocimiento de las situaciones medicas particulares, así como la epidemiología hospitalaria. 7. ESTUDIOS BACTERIOLÓGICOS AMBIENTALES Y EN PORTADORES: Fundamentación: Los estudios ambientales y en portadores se aplicaran únicamente en caso de brote de IAAS para determinar la o las fuentes; en caso de evaluación de protocolos de limpieza y desinfección o para fines educativos. El laboratorio de bacteriología realizara estos estudios sobre protocolos definidos en concordancia con el Comité de Vigilancia, Control y Prevención de Infección del Hospital en los siguientes casos Cultivos Ambientales Estudio de Portadores: Se podrá realizar estudios de portadores tanto en el personal del hospital como en pacientes en el caso necesitar confirmar fuente de infección de cepas bacteriana resistentes/ multiresistentes (Pseudomonas aeruginosa, Acinetobacter spp, Staphylococcus aureus meticilino resistente, Enterococo vancomicina resistente). Determinar necesidad con el comité de vigilancia; bajo definición de caso sospechoso Disposiciones finales • • La Dirección General de Servicios de Salud supervisará y vigilará, a través de sus mecanismos de control, el cumplimiento de la presente norma. La Dirección General de Servicios de Salud gestionará e implementará los mecanismos de coordinación necesarios con las instancias correspondientes para dar seguimiento al cumplimiento de la legislación vigente. 51 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S El laboratorio de microbiología procederá a la realización de estudios ambientales en consenso con el comité de vigilancia y gestión de calidad de su institución, previo análisis situacional. 1. Para respaldar estudios de brotes, se estudiaran los elementos relacionados con procedimientos invasivos o factores de riesgo asociados al agente etiológico 2. Cuando se cambian protocolo de prevención de infecciones. 3. Monitoreo del proceso de esterilización con el uso de esporas bacterianas 4. Monitoreo del agua y líquidos utilizados en hemodiálisis. Determinar necesidad con el comité de vigilancia 5. Monitoreo de procedimientos tales como los bancos de recolección de leche humana, órganos de trasplante y campanas de flujo laminar para la preparación de medicamentos. Se determinará la necesidad de aplicar alguno o todos estos estudios con el comité de vigilancia LINEAMIENTOS TÉCNICOS/ PROTOCOLOS DE ATENCIÓN EN IAAS CAPÍTULO XI MEDIDAS DE AISLAMIENTO Y PRECAUCIONES ESTÁNDAR Todos los establecimientos de salud deben contar y aplicar las medidas de aislamiento hospitalario. Introducción Aislamiento Es el conjunto de procedimientos que permite la separación de pacientes infectados de los huéspedes susceptibles, durante el período de transmisibilidad de la enfermedad, en lugares y condiciones tales que permitan cortar la cadena de transmisión de infecciones de acuerdo a la vía de transmisión de los patógenos involucrados. Objetivo Interrumpir la cadena de transmisión de una enfermedad infecciosa, a fin de prevenir el contagio entre pacientes y entre pacientes y personal hospitalario. Relación entre huésped susceptible y agente infeccioso • Colonización Es la presencia y multiplicación de microorganismos potencialmente patógenos, en sitios del cuerpo, sin respuesta clínica (síntomas y signos) ni inmunológica. • Infección Es la presencia y multiplicación de microorganismos en sitios del cuerpo, con respuesta clínica, es decir, síntomas y signos de una enfermedad infecciosa y respuesta inmunológica. • Portación Es un estado de colonización de un microorganismo patógeno en un individuo sano, resultante de una enfermedad infecciosa clínica o subclínica. Los sitios que se colonizan son los que están en contacto con el medio ambiente y que albergan flora comensal o endógena: - Piel especialmente en áreas húmedas. - Vía aérea nariz, orofaringe. - Aparato digestivo boca, intestino grueso. - Vía urinaria uretra anterior. - Aparato genital vagina. 55 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Las IAAS y/o infecciones intrahospitalarias (IIH.) son un problema frecuente, asociado a la atención clínica de los pacientes y a los progresos de la tecnología. En estas últimas décadas se ha observado que las IAAS . Aumentan a medida que los pacientes son expuestos a procedimientos invasivos y se prolonga la supervivencia de los pacientes con alteraciones en sus mecanismos naturales. Incluso se ha observado, con cierta frecuencia, que algunas IAAS. Afectan al personal hospitalario que trabaja en estrecho contacto con personas infectadas. Cadena de transmisión de infecciones S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 56 La producción de una infección o colonización de un paciente requiere de la existencia de la cadena de transmisión de infección. 1. RESERVORIO: es el lugar donde los microorganismos se mantienen, crecen y se multiplican. • Animado - Humano: pacientes hospitalizados, personal de la salud, visitas - Animales • Inanimado - Materiales, muebles El reservorio puede ser: • Específico: el microorganismo es capaz de sobrevivir solamente en un determinado reservorio. • Inespecífico: el microorganismo es capaz de sobrevivir en distintos reservorios. 2. AGENTE INFECCIOSO: es el microorganismo responsable que se produzca una enfermedad infecciosa, cada uno de ellos tiene ambientes o reservorios en los que pueden permanecer y sobrevivir. Estos agentes infecciosos pueden ser: • Bacterias • Virus • Hongos • Parásitos. 3. PUERTA DE SALIDA: es el sitio por donde el agente infeccioso abandona al huésped. Las principales puertas de salida de los agentes son : • Respiratoria • Genitourinaria • Digestiva • Piel • Placentaria 4. VÍAS DE TRANSMISIÓN: los microorganismos pueden transmitirse por distintas vías y algunos por más de una. Las 5 principales vías de transmisión se pueden agrupar en: • CONTACTO: es la más frecuente en los hospitales, puede ser por: - Contacto directo, si la superficie corporal infectada o colonizada se pone en contacto con la superficie del huésped susceptible. - Contacto indirecto, si la transferencia de microorganismo ocurre cuando el huésped susceptible entra en contacto con un objeto, generalmente inanimado, contaminado. • POR GOTITAS: los microorganismos pueden ser expelidos en gotitas mayores de 5 um. durante la tos, estornudo o al hablar, o durante procedimientos tales como la aspiración de secreciones. Estas gotitas pueden desplazarse hasta un metro desde la fuente antes de caer y no permanecen en suspención, lo que las diferencia de la transmisión aérea. • AÉREA: los microorganismos permanecen suspendidos en el aire en el núcleo de las gotitas, producto de su secado y que son de diámetro menor de 5 micrones o en el polvo y pueden desplazarse a grandes distancias. • VEHÍCULO COMÚN: se observa cuando los microorganismos se trasmiten por la comida, agua, medicamentos, artículos, equipos. • VECTORES: se observa cuando los microorganismos son trasmitidos por mosquitos, ratas y otros animales. Esta vía es de menos importancia en la transmisión hospitalaria. 5. PUERTA DE ENTRADA: es el sitio por donde el agente infeccioso entra en el huésped. Son las mismas de la puerta de salida. 6. HUÉSPED SUSCEPTIBLE: es un ser vivo que no tiene inmunidad específica suficiente para un agente infeccioso determinado y que al entrar en contacto con él, puede desarrollar una enfermedad producida por el agente. Hay factores del huésped que afectan la susceptibilidad al desarrollo de enfermedades aumentándola o disminuyéndola: los principales son: • Estado nutricional. • Enfermedades crónicas. • Uso de drogas inmunosupresoras. • Inmunidad natural y artificial • Factores generales de resistencia • Factores genéticos alterados, pérdida de continuidad de la piel y mucosas. Medidas de aislamiento Tipos de aislamiento Se ha propuesto diferentes tipos de aislamiento como: 1. Aislamiento por categorías. 2. Aislamiento por enfermedades específicas. 3. Precauciones universales. 4. Precauciones por sustancias corporales. 5. Precauciones estándar. 6. Aislamiento basadas en los mecanismos de transmisión. Aislamiento en Establecimiento de Salud El Establecimiento de Salud se adoptará el sistema de aislamiento, precauciones estándar y aislamiento basadas en los mecanismos de transmisión. Este sistema tiene dos componentes: I. Componente general : las precauciones estándar II. Componente específico :precauciones basadas en los mecanismos de transmisión que son: • Aislamiento por vía aérea. • Aislamiento por gotitas. • Aislamiento o precauciones por contacto. 57 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S En la utilización de aislamiento, existen diferentes medidas las cuales pueden ser utilizadas solas o combinadas y éstas son: • Lavado clínico de manos con jabón antiséptico y secado con toalla desechable. • Uso de guantes de látex. • Lugar de aislamiento, si se realizará en sala común o habitación individual y características del flujo del aire de la habitación. • Transporte de pacientes, medidas especiales que se deberá tomar en caso que el paciente sea trasladado intra o interinstitucional. • Mascarillas, protección respiratoria y ocular, lentes protectores. • Delantal y otros elementos de protección. • Equipos e insumos. • Ropa del paciente. • Artículos para alimentación. • Limpieza concurrente (durante la hospitalización) y terminal (al alta del paciente). I. PRECAUCIONES ESTÁNDAR componente general Sintetiza los conceptos principales de las precauciones universales (riesgo de agentes transmitidos por sangre) y precauciones con secreciones (agentes transmitidos por secreciones). • Se aplican a todos los pacientes hospitalizados, independientemente de su diagnóstico o de la presunción de infección. • Se aplica a sangre, fluidos corporales, secreciones, excreciones, piel no intacta y mucosas. Indicaciones de precauciones estándar: Precauciones estándar deben aplicarse a todos los pacientes. Aislamiento basado en los mecanismos de transmisión componente específico 1. Aislamiento por vía aérea S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 58 Estas precauciones están orientadas a reducir riesgo de infecciones transmitidas por vía aérea. • Se aplica a aquellas patología que se transmiten a partir de partículas de 5 micrones o menos, generadas por gotitas eliminadas por vía aérea y que pueden permanecer en el aire en suspención por largos períodos de tiempo. • Los microorganismos pueden ser dispersados por corrientes de aire, incluso más allá de la habitación donde son generados. Medidas de control de aislamiento por vía aérea: • Precauciones estándar: componente general. • Habitación individual con presión de aire negativa, si la habitación no posee recambio de aire controlado, debe haber a lo menos extracción forzada de aire y se debe mantener la puerta de la habitación y de su antesala cerrada. • Pueden hospitalizarse simultáneamente en la misma habitación dos pacientes con la misma infección. • De ser posible evitar la entrada de personal susceptible a la habitación, en caso de sarampión y varicela, si esto no es posible, el personal susceptible debe usar mascarilla de alta eficiencia. • Uso de mascarillas de alta eficiencia especial, por el personal en caso de tuberculosis. • Uso de equipos no críticos individuales (fonendoscopios, equipos de presión, termómetros, chatas, patos, etc.). • En caso de traslado, el paciente debe usar mascarilla durante el traslado. • Traslado interservicio, el paciente debe acompañarse con tarjeta de aislamiento vía aérea (ROJO). Indicaciones de aislamiento por vía aérea: enfermedad o síndromes clínicos en que se sospecha: • tuberculosis. • sarampión • varicela • herpes zoster diseminado • INFLUENZA AVIAR 2. Aislamiento o precauciones por gotitas Orientadas a reducir riesgo de infecciones transmitidas por gotitas gruesas, definidas como partículas de diámetro de 5 micrones o más. • Disminuir el riesgo de adquirir infecciones producto de la exposición de la conjuntiva o mucosa nasal u oral a partir de partículas de 5 micrones y más, generadas por pacientes o portadores de agentes, a partir de tos, estornudos, al hablar o procedimientos. • 3. Aislamiento o precauciones por contacto Orientadas a reducir riesgo de infecciones transmitidas por contacto directo o indirecto entre un paciente y otro y entre el paciente y el personal. • Transferencia de piel a piel de agentes desde una persona infectada o colonizada a un paciente susceptible. • Transferencia a través de un objeto contaminado o por las manos no lavadas del personal. Medidas de control de aislamiento por contacto: • Precauciones estándar, componente general. • Habitación: sala común. • Habitación individual está indicada en pacientes con heridas extensas, quemados u otras secreciones que no puedan ser manejadas o contenidas con apósitos, pueden colocarse simultáneamente dos o más pacientes con la misma infección. • Uso de guantes y delantal individual limpios al atender al paciente. • Remoción de los guantes (eliminarlo en basura) y delantal (colgador) al abandonar el ambiente del paciente. • Uso de equipos no críticos individuales (fonendoscopios, equipos de presión, termómetros, chatas, patos, etc.). • Mantener precauciones en caso de traslado, debe consignarse claramente el diagnóstico y el aislamiento al ser traslado interinstitucional. 59 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Requiere contacto estrecho entre la fuente y el paciente susceptible, ya que las gotas permanecen poco tiempo en suspensión, puesto que por su peso, estas gotitas decantan dentro del radio de 1 metro alrededor del paciente. Medidas de control de aislamiento por gotitas: • Precauciones estándar, componente general. • Habitación individual. Si no es posible habitación individual separación de por lo menos un metro entre un paciente y otro, asegurándose además que no se compartan elementos de la atención. • Pueden colocarse simultáneamente dos o más pacientes en la misma habitación con la misma infección, si se prevé que existirá separación de más de un metro entre pacientes y se puede asegurar que no se compartirán objetos de la atención. • Uso de mascarillas en el radio de un metro o al entrar a la habitación. • Uso de equipos no críticos individuales (fonendoscopios, equipos de presión, termómetros, chatas, patos, etc.). • En caso de traslado, el paciente debe usar mascarilla. • Traslado interservicio, el paciente debe acompañarse con tarjeta de aislamiento por gotitas (AMARILLO). Indicación de aislamiento por gotitas: • Infección respiratoria aguda paciente pediátrico sin agente etiológico identificado. • Infecciones invasivas por H. influenzae y N. meningitidis. • Difteria e infecciones estreptocócicas del aparato respiratorio. • Coqueluche . • Infección respiratoria por MICOPLASMA, NEUMONÍA atípica. • Adenovirus y parvovirus B19. • influenza, Parotiditis • Infecciones por virus hanta. • Traslado interservicio el paciente debe acompañarse con tarjeta de aislamiento vía contacto (VERDE). Indicación de aislamiento por contacto: • Infección o colonización por bacterias multirresistentes de importancia epidemiológica, en este grupo se debe incluir a: staphylococcus aureus, acinetobacter baumannii, klebsiella, pseudomonas, enterococcus, enterobacter. • Infecciones entéricas por C. difficile, ESCHERICHIA coli enterohemorrágico, shigella, virus hepatitis, rotavirus. • Virus respiratorio sincicial, parainfluenza. • Lesiones de piel altamente contagiosas: herpes simple, impétigo, celulitis. En la aplicación del sistema de aislamiento, se deben definir otros conceptos como: - Precauciones empíricas - Aislamiento en cohorte - Inmunosuprimidos 60 Aislamiento en cohorte Se refiere a la posibilidad de efectuar las medidas de aislamiento a varios pacientes que tienen la infección producida por el mismo agente etiológico. Se usa de preferencia en brotes epidémicos o ante la endemia de determinados microorganismos. Las medidas de control corresponden a la categoría de aislamiento de acuerdo al tipo de agente etiológico causante de la infección. Por este motivo puede existir: • aislamiento de vía aérea en cohorte, • aislamiento por gotitas en cohorte, • aislamiento por contacto en cohorte. Aislamiento por enfermedades específicas: Deben ser adaptadas según el área de trabajo, estableciendo el cumplimiento obligatorio de los siguientes aspectos prioritarios: S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Aislamiento entérico Se aplica este tipo de aislamiento en los casos en los que se requiere evitar la diseminación a través de las heces fecales y de objetos contaminados con algunos microorganismos, se incluye en esta categoría: 1. Gastroenteritis bacterianas o empíricas 2. Fiebre tifoidea 3. Cólera 4. Giardiasis 5. Hepatitis a y e 6. Entorecolitis pseudomembranosa 7. Amebiasis 8. Poliomielitis 9. Meningitis viral Las medidas de aislamiento entérico son: • Habitación: Separar el paciente si la higiene es deficiente. Los pacientes pueden compartir la habitación con otros enfermos que presenten el mismo patógeno. • Equipo de protección personal: Se usaran batas y guantes para la manipulación de objetos o sustancias contaminadas. • Lavado de manos: debe ser realizado con un agente antiséptico evitando la recontaminación según las instrucciones específicas. • Objetos contaminados: Se desechan por el método de la doble bolsa. Aislamiento vectorial Aislamiento protector o inverso Se aplica en pacientes severamente neutropénicos, con el fin de protegerlos de adquirir infecciones. Características (además de la precaución estándar): • Pacientes con trasplante de médula ósea. • Pacientes neutropénicos con menos de 1000 neutrófilos. Habitación individual en lo posible (debe contar con lavamanos) o aislamiento espacial de 1 metro. No compartir habitación con pacientes con infección respiratoria. • Lavado de Manos: Obligatorio. Se debe usar jabón antiséptico. • Mascarilla: Si se acerca a menos de un metro del paciente. • Guantes de procedimiento: Siempre ante contacto con el paciente. • Lentes. • Otros: Manguito individual del aparato de presión; desinfección del fonendoscopio antes y después de su uso (con alcohol 70°C) • Mantener la puerta siempre cerrada. • Depositar las ropas utilizadas en un contenedor preparado al efecto cuando se salga de la habitación. Nota: La indicación y duración de estos aislamientos serán responsabilidad del médico en coordinación con el Sub-comité de IAAS. Quemados de más de un 25 %, Transplantados, Inmunodeprimidos. 61 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Se aplica este tipo de aislamiento en los casos en los que se requiere disminuir la diseminación de infecciones a través vectores. Se incluyen en esta categoría: 1. Dengue y fiebre amarilla hasta el 6to día del inicio de la fiebre 2. Filariosis: mientras presente microfilarias en sangre 3. Malaria: hasta iniciado la administración del antipalúdico Medidas de aislamiento vectorial Los pacientes que cursan con estas enfermedades durante el periodo de aislamiento deben estar en habitaciones con mallas protectoras de mosquitos y/o usar mosquiteros. Aislamiento empírico: En los casos donde los pacientes son internados sin un diagnóstico definitivo se debe aplicar precauciones empíricas basadas en los signos clínicos presentados por el paciente: Aérea: rash vesicular; rash maculopapular con coriza y fiebre; tos, fiebre e infiltrado en el lóbulo superior pulmonar; tos, fiebre e infiltrado pulmonar de cualquier localización en paciente HIV reactivo (o en riesgo de HIV). Microgotas: Meningitis; rash petequial o equimótico con fiebre; tos severa o paroxística, persistente durante periodos de brote de pertussis. Contacto: Diarrea aguda con etiología infecciosa, paciente con pañal o incontinente; diarrea en un adulto que ha recibido recientemente antibióticos; rash vesicular; infección respiratoria, Control de Infecciones–Aislamiento: particularmente bronquiolitis y crup en niños; antecedente de infección o colonización por organismos multiresistentes (excepto TBC multiresistente); infección urinaria, de herida o piel en un paciente que ha estado recientemente en un hospital o lugar de cuidado donde las bacterias multiresistentes son prevalentes; abscesos o heridas secretantes que no pueden ser contenidas por las curaciones. Aislamiento domiciliario 62 Podrá llevarse a cabo siempre que se disponga de una habitación que reúna condiciones higiénicas suficientes, como las siguientes: 1. Se deben de sacar todos los objetos inútiles, como algunos muebles, cuadros, alfombras. 2. El personal sanitario que se encarga del enfermo dejará su bata al salir de la habitación. 3. Este personal deberá lavarse las manos con agua y jabón tras el contacto con el enfermo u objetos contaminados. 4. El enfermo tendrá termómetro propio que estará sumergido en una solución desinfectante. 5. También debe tener vajilla y cubierto individual. 6. Las ropas, para su limpieza, se transportan en bolsas de papel y luego se hierven o se sumergen en soluciones antisépticas. 7. Las eliminaciones del enfermo (vómitos, esputos, orina o heces) se recogen en recipientes que tengan lejía; aquí se mantienen dos horas y luego se pueden arrojar por el retrete. 8. El suelo debe ser humedecido dos veces al día con paños que contengan sustancias antisépticas. 9. El cubo de basura debe llevar en su interior una bolsa de plástico donde se arrojan los desechos. 10. Dentro de esta habitación está prohibido que otras personas coman, beban o fumen. 11. Cuando ya no es necesario mantener el aislamiento del enfermo, se procederá a realizar una desinfección terminal de la habitación. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Precauciones del personal en servicios específicas Las precauciones específicas deben ser adaptadas según el área de trabajo, estableciendo el cumplimiento obligatorio de los siguientes aspectos para servicios prioritarios: Unidades de Cuidados Intensivos e Intermedios En los servicios de terapia intensiva en adición del cumplimiento en el control ambiental pertinente, las precauciones estándares y de aislamiento basado en mecanismos de transmisión, se deben aplicar las siguientes medidas: Equipo de protección personal: Se debe usar un equipo de protección personal por cada paciente y en los procedimientos invasivos. (EPP adecuado según la patología del paciente) Lavado de manos: debe realizarse antes y después de entrar a la sala y antes y después del contacto un con paciente siguiendo las instrucciones especificas. Uso de equipos y dispositivos: Se deben utilizar de manera exclusiva por cada paciente y desechar, esterilizar o desinfectar según su naturaleza; apegándose a las instrucciones específicas establecidas en el Manual de procedimientos de prevención y control de Infecciones Asociadas a Servicios de Salud. Los dispositivos invasivos como sondas vesicales, catéteres periféricos, catéteres centrales y circuito ventilatorio, deben ser rotulados con fecha de colocación. Cada unidad de cuidados intensivos debe tener en cada habitación e incluir sitios adecuados para la disposición de excretas, así como recipientes resistentes para el material punzocortante de desecho. La limpieza del área debe ser periódica, sistemática y por personal exclusivo entrenado para estos fines. Cualquier visitante o trabajador del establecimiento que presente alguna enfermedad infecciosa aunque leve (lesiones cutáneas, infección de vías respiratorias superiores, enfermedades exantemáticas, hepatitis o diarrea) no podrá tener acceso a la Unidad de Cuidados Intensivos e Intermedio. Los métodos invasivos que se realicen serán los estrictamente necesarios. No debe aplicarse antibióticos como medida profiláctica. La visita se limitará exclusivamente a los padres, los cuales deberán seguir el procedimiento indicado por el personal. Se instalará aislamiento de protección separando la madre del hijo cuando ésta presente cualquiera de las siguientes situaciones: infección de herida o de la piel, exantemas o diarrea que pueda deberse a enfermedad transmisible. Servicios de cirugía Servicios de diálisis (si el hospital cuenta con este servicio) En adición del cumplimiento en el control ambiental pertinente y las precauciones estándares se deben cumplir las siguientes medidas: En todos los pacientes antes iniciar un programa de diálisis debe ser evaluado su estado vacunación y tamizados para detección de infección de VIH, Hepatitis B y Hepatitis C. Todos los pacientes susceptibles al virus de la Hepatitis B deben estar vacunados antes iniciar el programa de diálisis. Cada sillón de diálisis con todo su equipamiento y entorno físico deben funcionar como pequeñas unidades de aislamiento. Entre turnos de diálisis se debe descontaminar la unidad incluyendo los monitores de diálisis, sillones pisos, mesas, entre otras, aunque no se observe sangre, apegándose a las instrucciones específicas establecidas. Las concentraciones de microorganismos en el material dializado deben vigilarse una vez al mes. Servicios de laboratorios Los laboratorios clínicos o de salud pública, en adición del cumplimiento de las medidas pertinentes establecidas en estas normas, deben ejecutar los procedimientos según niveles de bioseguridad. Es deber del jefe de laboratorio garantizar la elaboración y la ejecución de un plan de gestión de la bioseguridad y de un manual de bioseguridad. Extracción de muestras: el personal deberá garantizar la seguridad del paciente y de si mismo, aplicando las normas de bioseguridad según el reglamento para evitar la diseminación de infecciones. Manipulación y transporte de muestra El proceso de manipulación y transporte de muestra debe ser seguro y apegado a las normas nacionales e internacionales. 63 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S El personal de salud, antes de iniciar una intervención quirúrgica debe aplicar las prácticas de asepsia y antisepsia siguiendo las instrucciones especificas de lavado de mano quirúrgico, uso de barreras de protección primaria y secundaria. El quirófano debe ser descontaminado regularmente antes de la jornada, cada dos intervenciones y al final del día siguiendo las instrucciones especificas. Una vez por semana o cuando se haya intervenido un paciente altamente contaminado debe realizarse una limpieza más profunda y minuciosa. El uso de profilaxis antibiótica preoperatoria se deberá considera en función del riesgo de infección, y no prescribirse cuando existe un nivel bajo de contaminación de la herida. En cada intervención quirúrgica, se debe limpiar, descontaminar-desinfectar y esterilizar antes de cada uso los equipos, dispositivos y materiales quirúrgicos según su naturaleza. Bancos de sangre y servicios de transfusión Todos los bancos de sangre en adición al cumplimiento de las medidas pertinentes establecidas en estas normas, y las normas de bioseguridad, deben ejecutar los procedimientos para el suministro seguro de sangre y sus componentes. Toda sangre o sus componentes suministradas a los pacientes, debe ser tamizada previamente para detección de VIH, hepatitis B y C, HTLV1-2 y sífilis. Guía de aislamiento según patología CUADRO CLÍNICO S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 64 TIPO DE AISLAMIENTO DURACIÓN INFECCIÓN O COLONIZACIÓN POR MULTIRESISTENTES EN CUALQUIER LOCALIZACIÓN O MAGNITUD CONTACTO Toda la hospitalización ABSCESO: CONTACTO Hasta que se pueda contener secreciones en apósitos, LUEGO ESTÁNDAR • Abundante secreción • Escasa secreción ESTÁNDAR Toda la hospitalización. ADENOVIRUS RESPIRATORIO GOTITAS Toda la hospitalización ÁNTRAX • Respiratorio • Cutáneo GOTITAS ESTÁNDAR Toda la hospitalización Toda la hospitalización BRONQUEOLITIS DE ORIGEN DESCONOCIDA GOTITAS Toda la hospitalización CELULITIS CONTACTO Toda la hospitalización DE CÚBITO ULCERAS • Supuración abundante • Escasa supuración • Lesión limitada CONTACTO ESTÁNDAR Hasta que se pueda contener secreciones en apósitos. Toda la hospitalización ESTÁNDAR Toda la hospitalización DIFTERIA GOTITA Hasta tener 3 cultivos negativos consecutivos negativos a intervalos de 24 horas posterior al tratamiento. • Faríngea • Cutánea CONTACTO ENTEROCOLITIS • Clostridium difficile • Staphylococcus aureus • Necrotizante CONTACTO ESTÁNDAR ESTÁNDAR Toda la hospitalización FACEITIS NECROTIZANTE CONTACTO 24 Horas después del inicio de terapia efectiva. FURUNCULOSIS STAPHYLOCOCCICA • Recién nacidos • Adultos CONTACTO ESTÁNDAR Toda la hospitalización Toda la hospitalización HEPATITIS A CONTACTO 7 Días después de la aparición de la ictericia. Toda la hospitalización Toda la hospitalización TIPO DE AISLAMIENTO DURACIÓN HERPES ZOSTER VÍA AÉREA Y CONTACTO • Hasta que todas las lesiones se encuentren en etapa de costra. • Contactos alta por 21 días • Contactos hospitalizados aislamiento en cohorte. INFECCIÓN POR VIRUS HANTA • Respiratorios GOTITAS Hasta la mejoría clínica del paciente o sea la desaparición de síntomas respiratorios. INFLUENZA PARAINFLUENZA GOTITAS GOTITAS 7 Días 7 Días INFECCIÓN DE HERIDAS • Con secreción abundante • Con escasa secreción CONTACTO ESTÁNDAR Hasta que se pueda contener secreciones en apósitos. Toda la hospitalización IMPÉTIGO CONTACTO 24 Horas de iniciada la terapia efectiva MENINGITIS • Meningocócica • Haemophylus influenzae • Viral • Herpes Zoster GOTITAS GOTITAS GOTITAS GOTITAS 24 Horas de iniciada la terapia efectiva 24 Horas de iniciada la terapia efectiva Toda la hospitalización Hasta que todas las lesiones se encuentren en etapa de costra. • Neumocócica • Tuberculosa • Hongos • Listeria monocitogen ESTÁNDAR ESTÁNDAR ESTÁNDAR ESTÁNDAR Toda la hospitalización Toda la hospitalización Toda la hospitalización Toda la hospitalización NEUMONÍA • Meningocócica • Neumocóccica. • M. O. Multiresistente GOTITAS GOTITAS 24 Horas de iniciada la terapia efectiva. 24 Horas de iniciada la terapia efectiva. CONTACTO Toda la hospitalización PAROTIDITIS GOTITAS Por 9 días después del inicio de la enfermedad. TUBERCULOSIS VÍA AÉREA 7 días de instalado tratamiento efectivo.??? 48 Horas después de la aparición del exantema. SARAMPIÓN VÍA AÉREA VARICELA VÍA AÉREA y CONTACTO • Hasta que todas las lesiones se encuentren en etapa de costra. • Contactos alta por 21 días. • Contactos hospitalizados aislamiento en cohorte por 21 días. RUBÉOLA VÍA AÉREA 15 Días después de aparición del exantema. ROTAVIRUS CONTACTO 7 Días. 65 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S CUADRO CLÍNICO Otros cuadros infecciosos CUADRO CLÍNICO S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 66 TIPO DE AISLAMIENTO NUMERO DÍAS AMEBIASIS DISENTÉRICA ESTÁNDAR Toda la hospitalización CANDIDIASIS ESTÁNDAR Toda la hospitalización CAVIDADES CERRADAS ESTÁNDAR Toda la hospitalización CITOMEGALOVIRUS ESTÁNDAR Toda la hospitalización CLAMIDIA TRACHOMATIS ESTÁNDAR Toda la hospitalización CLOSTRIDIUM PERFRINGES ESTÁNDAR Toda la hospitalización CÓLERA ESTÁNDAR Toda la hospitalización CONJUNTIVITIS ESTÁNDAR Toda la hospitalización DIARREA AGUDA ESTÁNDAR Toda la hospitalización ENDOMETRITIS ESTÁNDAR Toda la hospitalización ENTEROVIRUS ESTÁNDAR Toda la hospitalización GUILLIEN BARRE ESTÁNDAR Toda la hospitalización GASTROENTERITIS ESTÁNDAR Toda la hospitalización HEPATITIS B, C ESTÁNDAR Toda la hospitalización HERPES SIMPLE ESTÁNDAR Toda la hospitalización INFECCIÓN EN CAVIDADES CERRADAS ESTÁNDAR Toda la hospitalización INFECCIÓN URINARIA ESTÁNDAR Toda la hospitalización INFECCIÓN OVULAR ESTÁNDAR Toda la hospitalización JACOB CRAUTZFELD ESTÁNDAR Toda la hospitalización PNEUMOCITIS CARINII ESTÁNDAR Toda la hospitalización PARATIFOIDEA ESTÁNDAR Toda la hospitalización POLIOMIELITIS ESTÁNDAR Toda la hospitalización SIDA ESTÁNDAR Toda la hospitalización TIFOIDEA ESTÁNDAR Toda la hospitalización CAPÍTULO XII LIMPIEZA, DESINFECCIÓN Y ESTERILIZACIÓN Todos los establecimientos de salud que manejen elementos críticos, semicríticos y no críticos deben aplicar procesos de limpieza, desinfección y esterilización. Introducción Artículos no críticos. Son aquellos artículos que tomarán contacto sólo con piel indemne o simplemente no entraran en contacto con ningún tejido del huésped. En general para prevenir IAAS a través de estos artículos es suficiente la remoción mecánica de la materia orgánica y suciedad visible con agua y detergente. Artículos semicríticos. Son aquellos artículos que tomarán contacto con mucosas o piel no indemne. En estos casos además del lavado del material, se requiere someterlos a un proceso más agresivo, que puede ser esterilización o al menos algún nivel de desinfección Artículos críticos. Son aquellos que entrarán en contacto con tejidos estériles, torrente vascular o cavidades normalmente estériles. Estos artículos siempre requerirán de la exposición a algún agente esterilizante, más aún, el material crítico debe ser sometido a un proceso que garantice cada una de las etapas de: Lavado, preparación, exposición al agente esterilizante y posterior manipulación. De acuerdo a esta clasificación todos los artículos de atención requieren de algún tipo de procesamiento. En todo caso cualquiera fuere el procedimiento, este debe reunir ciertas características que garanticen un resultado acorde al uso hospitalario. Lavado y limpieza del material Los artículos utilizados en la atención de pacientes deben ser realizados con métodos de limpieza estandarizados. Este procedimiento tiene como objetivo, por una parte, bajar la carga microbiana y, por otra, eliminar a través del arrastre mecánico la suciedad visible de 67 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Es indiscutible la importancia que tiene el procesamiento de los artículos de atención de pacientes al momento de prevenir IAAS. Existen tres procedimientos que nos permiten eliminar microorganismos de las superficies de los artículos, ellos son: Lavado, limpieza, Desinfección y Esterilización. El procedimiento a aplicar dependerá del riesgo de IAAS que presenten los artículos al momento de ponerse en contacto con los tejidos del huésped. En este contexto, especial importancia la alcanzan los artículos que se utilizan en procedimientos invasivos A fin de contar con una guía de acción se ha tenido en cuenta la Clasificación de Spaulding, que divide los artículos de atención clínica en tres categorías: No críticos, semicríticos y críticos. las superficies de los artículos de atención de pacientes. Cabe hacer notar que la suciedad incluye materia orgánica e inorgánica las que pueden ser insolubles en agua. De quedar restos de ella, el material no se puede considerar limpio y, en el mejor de los casos, estos remanentes van a producir a la larga picaduras y corrosión de algunos artículos disminuyendo su vida útil. El riesgo que tiene la presencia de materia orgánica que por las características de biofilm sus implicancias de causas infecciones hospitalarias es mayor. Para evitar estas situaciones es importante tener en consideración las características del agua y detergente de uso hospitalario. Con el fin que se cumpla con la estandarización de esta etapa, todo artículo de tipo clínico debe procesarse en la Central de Esterilización. Calidad del agua 68 • • • • El material debe ser lavado bajo agua corriente El agua utilizada debe ser potabilizada En caso del instrumental utilizar agua desmineralizada. El hospital debe proveer de agua fría y caliente. Calidad del detergente Enzimático • • • • • • • El detergente debe asegurar la eliminación de materia orgánica e inorgánica pH neutro Debe estar compuesto mínimamente por cuatro proteínas (lipasa, amilasa,proteasa y celulasa) No debe dañar los artículos No debe ser tóxico para el personal El detergente usado en instrumental, además debe tener propiedades lubricantes asegurando su funcionalidad. No debe producir mucha espuma. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Secado del material Este procedimiento tan obvio como parte del lavado, habitualmente no se destaca en los manuales de procesamiento, sin embargo cabe recordar que la presencia de humedad favorece el crecimiento de los microorganismos y en el mejor de los casos altera los procesos de desinfección o esterilización, por cuanto es importante asegurar esta condición en todo artículo de atención clínica, haciendo uso de aire comprimido mediante pistolas de aire. En este contexto, cuando un artículo estéril listo para su uso se encuentra húmedo o con agua residual, éste no debe usarse, debe ser reprocesado. Desinfección del material Algunos artículos, además de haber sufrido el proceso de lavado requieren de la utilización de algunos productos químicos a fin de garantizar la eliminación de microorganismos de las superficies a este proceso llamamos desinfección destinado a eliminar las formas vegetativas de los microorganismos y no las formas esporuladas, por cuanto este procedimiento es válido para artículos que entran en contacto con mucosas, ya que estos tegumentos se defienden muy bien de los microorganismos esporulados. Cuando se realiza este procedimiento se pueden dar tres niveles de desinfección y que se relacionan con el nivel de acción del desinfectante: Alto, Medio y Bajo, en todo caso cualquier nivel de desinfección, actualmente, se encuentra restringido a indicaciones de uso muy específicas en la práctica clínica Cabe recordar que los desinfectantes son sustancias químicas altamente tóxicas para los tejidos, por cuanto sólo están indicados para superficies inertes. Desinfectantes de alto nivel Se denominan a los productos capaces de eliminar todas las bacterias vegetativas, virus lipídicos y no lipídicos y hongos, además en condiciones especiales destruyen el Mycobacterium tuberculosis. En Bolivia para Desinfección de Alto Nivel (DAN), se encuentran vigentes el Glutaraldehído al 2% y el Orthophtaldeido al 0,55%. Ambos desinfectantes actúan por inmersión del artículo teniendo igual efecto de acción, sin embargo existen diferencias a considerar al momento de utilizarlos. Los productos normados son el Glutaraldehído 2% y Orthophtaldeído 0,55% y las condiciones son las siguientes: 69 Debe ser activado antes de su uso • Duración efectiva luego de activado es de 14 días • Por su inestabilidad, su concentración debe testarse periódicamente • Tiempo de inmersión del artículo es de 20 minutos • Los artículos deben encontrarse limpios y secos antes de sumergirlos • El producto debe mantenerse siempre tapado tanto, durante la desinfección, como cuando este no se encuentra en uso. • Protegido de luz y temperaturas extremas • Los operadores deben usar barreras de seguridad durante su manipulación • La desinfección con glutaraldehído debe realizarse en ambientes ventilados Orthopthaldeído 0,55% (OPA) • • • • • • • • • No requiere de activación Los artículos deben encontrarse limpios y secos antes de sumergirlos Tiempo de inmersión del artículo es de 10 minutos Duración efectiva desde que producto del envase original, es vaciado al contenedor, es de 14 días Es más estable que el glutaraldehído Debe testarse su concentración Es menos tóxico para piel y mucosas que el glutaraldehído No requiere de ambientes especiales durante su uso Tiñe transitoriamente la piel, ropa y superficies Planta física para DAN El recinto destinado para realizar la DAN, debe encontrarse en la central de esterilización alejado del área de pacientes y físicamente separado. Debe contar con suficiente ventilación y extracción de gases al exterior. Personal • • Personal profesional Capacitado y entrenado en montaje y desmontaje de endoscopios N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Glutaraldehido 2% • • Capacitado y entrenado en DAN Utilizar barreras de seguridad: como mascarilla, gafas protectoras, guantes y bata impermeable Desinfectantes nivel intermedio 70 Los productos de este nivel de desinfección son capaces de eliminar bacterias en sus formas vegetativas, virus incluido hepatitis B y hongos, sin embargo, la diferencia con los desinfectantes de alto nivel es que éstos no elimina el Mycobacterium tuberculosis. Para uso clínico se encuentra vigente el Alcohol etílico o isopropílico (70% - 90%), ampliamente recomendado para la desinfección de ampolletas, tapas de medicamentos y termómetros, entre otros. El alcohol actúa por frotación de las superficies de los artículos. Otro de los desinfectantes de nivel intermedio que fue ampliamente difundido en los hospitales a principios de la década de los 90, fue el Cloro 0,1%, pero en la actualidad existe evidencia suficiente de sus limitantes para retirarlo del arsenal como desinfectante hospitalario. Es un producto tóxico y su inactivación es casi inmediata en presencia de materia orgánica. Consideraciones para Alcohol • • • • • • Alcohol no requiere de dilución ni activación previa Actúa por frotación de los artículos Es un producto volátil e inflamable La efectividad depende de su manejo y mantención El alcohol debe mantenerse en envases tapados y alejados del calor Se inactiva con materia orgánica S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Desinfectantes bajo nivel Estos productos denominados Amonios Cuaternarios, ampliamente utilizados hasta la década de los 70 para la desinfección de elementos de atención de pacientes, actualmente debido a los cambios en la epidemiología de las IAAS, perdieron toda su vigencia como desinfectantes de uso clínico. En la actualidad la mayoría de las formulaciones son como detergentes/desinfectantes y su uso se limita al saneamiento ambiental común de superficies. Las condiciones que tiene que tener los productos son: • No reduzcan la efectividad de pisos conductores. • No dañe las superficies lavables pintadas o con recubrimientos. • No sea tóxico para el personal. Procesamiento de artículos críticos Capítulo especial merece el procesamiento de artículos clasificados como críticos, los cuales deben garantizar la eliminación de toda forma de vida microbiana incluyendo las formas esporuladas. Esta condición se logra a través de la esterilización. Sin embargo la exposición al agente esterilizante por sí solo no garantiza que los artículos queden estériles, ya que existen factores relacionados con la estructura de los microorganismos que los hacen más o menos resistentes a los agentes esterilizantes. Por otra parte existen factores ambientales adicionales, asociados a la resistencia microbiana como es la carga microbiana, la presencia de materia orgánica o sales minerales, ph y temperatura. Por lo anteriormente descrito, la garantía de esterilización de un artículo, es el resultado de un proceso y no sólo la exposición al agente esterilizante. Para ello se deben realizar una serie de procedimientos independientes y que constituyen las etapas del proceso de esterilización. Cada uno de estos procedimientos tiene importancia en el resultado final, por cuanto si existen fallas en cualquiera de ellos, el material no se puede considerar estéril, aún cuando se hayan sometido a los métodos vigentes. Etapas del proceso de esterilización Limpieza/descontaminación: Inspección del material Si bien la automatización brinda mayor seguridad a la etapa del lavado que cuando ésta se realiza manualmente, ello no invalida la prolija inspección del material por medio de algún elemento que permita detectar restos de suciedad o desperfectos en el material antes de proceder a la etapa siguiente. Esta inspección requiere de una lente de aumento bajo una buena fuente de luz. Preparación del material/empaque Este procedimiento debe brindar las condiciones que permitan la penetración del agente esterilizante en toda la superficie de los artículos, faciliten su uso clínico, eviten deterioro del material y los empaques permanezcan indemnes e impermeables al ambiente durante su almacenamiento posterior a la esterilización. Para cumplir con estas condiciones se deben tener en cuenta las siguientes consideraciones: Selección del empaque de acuerdo al método de esterilización indicado para cada artículo, garantizar la hermeticidad de los sellos, utilización de empaques especialmente diseñados para esterilización (grado médico), disponer los elementos de manera tal que el agente esterilizante alcance todos los puntos de la superficie del artículo y por último asegurar empaques libres de substancias tóxicas para los artículos que puedan dañar al paciente o personal que los manipula. Exposición del material al agente esterilizante. Previa exposición al agente esterilizante, debe seleccionarse el método según correspondan las características estructurales del artículo. Los métodos de esterilización validados en la actualidad para uso en hospitales se pueden clasificar en métodos a altas tempe- 71 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S La limpieza consiste en la remoción mecánica de toda materia extraña de las superficies de objetos inanimados con agua y detergente y su posterior secado. Es necesario recordar que la humedad remanente dificulta la esterilización y en el caso del Óxido de Etileno, la unión de éste con agua produce compuestos altamente tóxicos para el sistema nerviosos central, renal y fórmula sanguínea por cuanto los artículos deben asegurar que se encuentran libres de humedad. Por otra parte, el concepto descontaminación implica disminuir la carga microbiana de los artículos dejándolos seguros para su manipulación por medio del arrastre de la materia orgánica presente en ellos. Por tanto, cuando se realiza el lavado de material igualmente se está aplicando el concepto de descontaminación. A fin de estandarizar el proceso y disminuir los márgenes de error, la tendencia actual es utilizar métodos automatizados que realizan la descontaminación, lavado y secado en una sola maniobra. raturas (calor húmedo o seco) y bajas temperaturas que utilizan agentes químicos (líquido, gaseoso o plasma). El Autoclave a Vapor es el método de elección al momento de priorizar la esterilización. Ello se fundamenta en dos razones relevantes. La primera, es que hoy en día la mayoría de los materiales y artículos de uso clínico que requieren ser estériles (instrumental quirúrgico, textiles, vidrio y gomas) pueden ser procesados en autoclave de vapor y, la segunda razón, no menos importante, es que este método, además de ser efectivo, es económico, rápido y libre de toxicidad. En todo caso cualquiera de los métodos que se utilicen, los equipos deben contar con un riguroso programa de mantención y el personal que los opera, observar las medidas de seguridad correspondientes. Almacenamiento, manipulación, entrega y manejo del material estéril. 72 Esta etapa del proceso debe reunir las condiciones de almacenamiento que aseguren la esterilidad de los artículos hasta el momento de su uso. Para ello las estanterías y anaqueles destinadas para esta etapa deben contar con algunas características que aseguren su fácil limpieza, protegidas del polvo, humedad y lejos de la luz solar o fuentes de calor artificial. Una de las precauciones para el almacenamiento y que tiene relación con la vigencia de esterilidad, es almacenar los artículos más pronto a vencer delante a los recientemente esterilizados. Los servicios usuarios sólo deben almacenar material esterilizado en forma transitoria, de acuerdo a los requerimientos de uso diario. La distribución del material estéril a los diferentes servicios y unidades debe realizarse de acuerdo a los requerimientos de los usuarios y en condiciones que los artículos procesados mantengan su esterilidad e indemnidad durante el transporte y manejo del material estéril. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Certificación de los métodos de esterilización Para certificar los métodos de esterilización, se encuentran disponibles diferentes indicadores. Los indicadores incorporados a los equipos de esterilización que permiten certificar el proceso del equipo. Los indicadores químicos permiten evaluar que los artículos se expusieron a algunas variables de acuerdo al método y que pueden ser: tiempo, temperatura, humedad, presión o concentración de gases y los indicadores biológicos que certifican la muerte de microorganismos. Todos los indicadores descritos tienen como objetivo certificar que el proceso de exposición al agente esterilizante se efectuó en forma adecuada, lo que no significa que el producto final, por el sólo hecho de utilizar indicadores sea garante de esterilidad. La garantía final la brinda el conjunto de cada una de las etapas del proceso de esterilización realizadas de acuerdo al cumplimiento de los estándares prestablecidos. Por todo lo anterior, la responsabilidad del procesamiento de los materiales y artículos de atención clínica en las instituciones sanitarias, como es el lavado, desinfección y la esterilización, recae en las actualmente denominadas Centrales de Procesamiento de material estéril. La denominación Centrales de Procesamiento, aún no es lo suficientemente asimilada por las diferentes instituciones del país y por tanto se acepta la denominación de Centrales de Esterilización. Ello significa que al menos todas las etapas del proceso de esterilización, se encuentran en un mismo recinto físico y bajo la supervisión uniforme de un profesional capacitado y calificado en procesamiento de artículos clínicos. Centrales de procesamiento o centrales de esterilización Estos recintos deben tener características estructurales que faciliten las funciones dentro de los hospitales como son: localización accesible a usuarios, tamaño y espacio compatible con las actividades que allí se realizan, equipamiento acorde al desarrollo tecnológico, revestimientos lavables, temperatura compatible con los materiales que se procesan, iluminación y ventilación apropiada y facilidades para el lavado de manos en todas las áreas que se requieren. Por otra parte las Centrales deben contar con las siguientes separaciones físicas: Recepción, Descontaminación/Lavado, Preparación/Inspección, Proceso, Almacenamiento, Despacho y Administración. Jefe central de procesamiento/ esterilización Funciones • • • • • • • • • • • • • • • • Proveer material estéril y Desinfectado en Alto Nivel con garantía de calidad de los procesos a todo el establecimiento. Coordinación continua con la enfermera de vigilancia de las IAAS Estandarizar los procesos de eliminación de microorganismos de los artículos de atención hospitalaria. Normar los procedimientos de esterilización y manejo de material estéril en todo el establecimiento. Asegurar que el material sea procesado de acuerdo a normas vigentes. Gestionar recursos humanos y materiales del servicio en forma eficiente. Normar y asesorar al equipo de salud en materias de procesamiento de material. Participar en el Comité de Adquisición en lo que se relaciona a artículos clínicos e insumos Cautelar que se cumplan los programas de mantención preventiva de maquinarias y equipos de la central. Controlar el uso apropiado de instrumental y equipos que se procesan. Supervisar el manejo del material estéril o DAN en todo el hospital. Asesora y participa en la selección de insumos y equipos clínicos. Diseñar, programar y realizar actividades de capacitación al personal de la Central. Implementar programas de salud ocupacional para el personal de la Central. Implementar sistemas de registros y control. Miembro del comité de IAAS. 73 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S El profesional que dirige la Central de Procesamiento/Esterilización, debe ser un Licenciada en Enfermería que cuente con la experiencia del trabajo clínico, capacitado y entrenado en el proceso de esterilización, prevención y control de IAAS, supervisión programada y manejo de personal con coordinación con la enfermera de vigilancia de las IAAS. Por otra parte, por las actividades eminentemente administrativas y de operación de maquinarias que se desarrollan al interior de la Central, este profesional requiere además contar con capacitación en administración, presupuesto y manejo de maquinarias. Por lo anteriormente descrito las Jefaturas de las Centrales de Procesamiento/Esterilización son asumidas por Licenciadas en enfermería. CAPÍTULO XIII REGLAS DE ASEPSIA EN PROCEDIMIENTOS INVASIVOS S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 74 Todos los establecimientos de salud que realicen procedimientos invasivos deben aplicar en forma obligatoria las 15 reglas de asepsia. 1. Superficies estériles contactan solo con superficies estériles; superficies no estériles contactan sólo con superficies no estériles. La contaminación ocurre cuando una superficie no estéril contacta con una estéril (p.ej., cuando la mano desnuda del circulante toca accidentalmente al instrumentista abre los artículos estériles y se los entrega). 2. Un artículo se considera estéril sólo después de que ha sido procesado usando métodos de eficacia probada y que muestran resultados mensurables. Antes de entregar cualquier artículo estéril en el campo quirúrgico, verifique la integridad del envoltorio y lea los indicadores químicos. Los indicadores biológicos se usan para confirmar el funcionamiento correcto del sistema de esterilización. Aunque un artículo se haya procesado, puede no estar estéril. Muchas situaciones y hechos inesperados pueden alterar la esterilidad del artículo, incluidos orificios puntiformes o desgarros en el envoltorio, humedad o fallas en el sistema de esterilización. 3. Ciertas áreas del cuerpo pueden no descontaminarse adecuadamente con los antisépticos y antibióticos. La técnica aséptica ayuda a evitar la transmisión de microorganismos potencialmente patógeno (flora residente) desde áreas en que estos gérmenes normalmente no provocan enfermedad a otras en que si podrían hacerlo. La piel, la vía respiratoria superior y el tubo digestivo albergan microorganismos que se consideran beneficiosos para la supervivencia o la función de estas estructuras. Estos microorganismos se conocen flora residente. Se debe tener mucho cuidado de evitar la introducción de flora normal (residente) de un área del cuerpo a otra. 4. Campos estériles, batas (camisolines), guantes y funciones de mesas son barreras entre superficies no estériles y superficies estériles. Los materiales usados como barreras para la contaminación se eligen por su densidad, resistencia, capacidad para rechazar la humedad y facilidad de uso. Los que no reúnen estándares mínimos para la seguridad del paciente no deben utilizarse. 5. Los bordes de campos estériles, envoltorios o paquetes se consideran no estériles. Cuando se abre material estéril, el borde del envoltorio no debe tocar el artículo. Mantener un margen amplio entre el artículo estéril y los bordes del envoltorio evita la posible contaminación. El borde y hasta un margen de 2,5 cm desde el perímetro del envoltorio se considera no estériles. Cuando se abre y se entrega material estéril, la mano no estéril debe quedar protegida bajo el envoltorio. Se usa una técnica específica para abrir, la mano no estéril debe quedar protegida bajo el envoltorio. Se usa una técnica especifica abrir y entregar artículos estériles. Los líquidos en botellas o frascos con un borde (labio) protegido por una tapa estéril y sellada pueden verterse directamente en una cubeta estéril en el campo. Los frascos de medicación en general están sellados con tapas de aluminio. Cuando introduzca una 75 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S solución estéril es un recipiente, no deje de verter el liquido hasta que el frasco este vacío. Retire el frasco del campo estéril para que no gotee líquido desde la parte no estéril hacia el recipiente. 6. Si hay dudas sobre la esterilidad de un artículo, considérelo contaminado. Antes de abrir el envoltorio de cualquier artículo estéril inspecciónelo en busca de signos de una esterilidad dudosa. Si tiene dudas, no use el artículo. Si un artículo envuelto se cae al suelo, existe riesgo de contaminación, por lo tanto, no debe usarse. Ningún articulo de esterilidad cuestionable debe entregarse al campo quirúrgico. Debe desenvolverse y dejarse a un lado para que nadie lo lleve al campo “Si hay dudas, descártelo”. 7. Una vez colocados los campos, al paciente es el centro del campo estéril. El resto de los equipamientos cubiertos con campos y el personal estéril forman la periferia del campo. No deben colocarse artículos no estériles dentro de esta área. Los campos estériles crean una barra entre la superficie no estéril y el área de trabajo del campo quirúrgico estéril. Por ejemplo, el microscopio quirúrgico, las cubetas con soporte y las mesas auxiliares se enfundan con campos especiales. El equipamiento que no está cubierto debe quedar afuera del campo quirúrgico, con una distancia de al menos 30 cn entre las superficies estériles y no estériles. 8. Las batas se consideran estériles solo en la parte anterior desde la línea de las axilas y hasta la cintura. El personal estéril no debe dejar caer los antebrazos o las manos por debajo del nivel de la cintura ni levantarlos por encima del de las axilas. Estas se consideran no estériles aunque estén protegidas por la bata, debido a la gran población bacteriana de la región axilar. Una persona estéril debe pasar a otra espalda contra espalda o frente a frente. Aunque en la mayoría de los quirófanos se usan batas que cubren también la espalda, la esterilidad de la región posterior no puede garantizarse porque la persona que las usa no puede ver esa parte. 9. Las mesas se consideran estériles solo en su parte superior. La parte superior de la mesa es la única superficie considerada estéril. Los extremos de las suturas no deben colgar por los bordes de la mesa. Las fundas de las mesas no deben reubicarse una vez instaladas por que esto cambia el nivel de las áreas estériles. Después de fijar las tabuladoras, los cables y las mangueras al campo del paciente, no deben tironearse para darle más vuelo. Esto trae partes no estériles dentro del campo quirúrgico. Es deber del instrumentista dar el espacio necesario, a las extensiones antes de fijarlas al campo al principio, cuando recién se colocan en el campo operatorio. 10. El personal estéril debe permanecer en el área inmediata al campo quirúrgico. El personal lavado no debe alejarse del campo operatorio. Si lo hace aumenta el riesgo de contaminación. A veces debe salir del campo para completar alguna tarea. Sin embargo, moverse fuera del área estéril compromete la técnica aséptica. El personal estéril no debe abandonar la sala de operaciones para buscar material, ni siquiera en otra área restringida (como el núcleo estéril cuando se está realizando una esterilización rápida) . Los miembros no estériles del equipo son los responsables de entregar el material. Esto debe realizarse de una manera prescrita para evitar riesgos de contaminación. 11. Los miembros no estériles nunca deben recostarse sobre la superficie estéril para entregar materiales en el campo. No pase entre dos superficies estériles. Cuando abra paquetes estériles, entréguelos a la persona que los recibirá o bien depo- S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 76 sítelos sobre superficie estériles de modo que no tenga que inclinarse sobre materiales ya abiertos. Muchos de los artículos estériles comercialmente preparados se empaquetan de manera que puedan depositarse en el campo operatorio desde una distancia segura. Si el envoltorio no permite esta técnica, la persona no estéril debe entregar el artículo directamente al instrumentista. 12. Los movimientos se mantienen al mínimo durante la cirugía El equipo quirúrgico deben moverse lo menos posible por la sala de operaciones. Esto se aplica tanto al personal limpio como al sucio. Las personas que se mueven dentro de la sala de operaciones y las que salen con frecuencia de ella crean corrientes de aire que atraen partículas contaminadas, las cuales se asientan sobre el sitio quirúrgico y las superficies estériles (proceso conocidos como contaminación o transmisión aérea) Las puertas de la sala de operaciones deben permanecer cerradas una vez abiertos los equipos estériles y al comenzar la cirugía. Los campos y las ropas deben manipularse lo menos posible y con muy pocos movimientos. Esto evita desprender hilachas y partículas de polvo, que son vehículos para la transmisión aérea de las bacterias. 13. Durante la cirugía debe hablarse lo menos posible. La boca es el mayor reservorio de bacterias. Al hablar se dispersan bacterias en el aire y en el entorno inmediato. Las mascaras que se usan para evitar la liberación de humedad cargada de bacterias no son 100% eficaces y si se usan mal la protección contra la diseminación de gotita de aerosol con microorganismos es mínima. 14. La humedad transporta bacterias desde las superficies no estériles hacia las estériles. Cuando el agua entra en contacto con un campo estéril o la bata, puede causar la contaminación por permeación. Esto ocurre cuando la humedad de cualquiera de los dos lados del campo sirven de vehículo para que las bacterias infiltren el campo desde la superficie no estéril. La mayoría de los campos descartable tiene tramas muy cerradas que impiden la permeación. Con un contacto continuo, la sangre y los loquios pueden penetrar los campos y las ropas. Los campos de tela (reutilizados). Se tratan con sustancias químicas que resisten la humedad, pero no son totalmente impermeables 15. El campo estéril se establece lo más cerca posible del inicio de la cirugía y debe controlarse duran te todo el procedimiento. Una vez abierto, los materiales estériles son susceptibles de contaminación. Cuando más tiempo este expuesto el material, mayor será el riego de contaminación. Los materiales estériles deben abrirse lo más cerca posible del comienzo de la cirugía. Sin embargo, a menudo las operaciones se postergan o hasta se cancelan. No es recomendable que el material permanezca abierto con más de dos horas, después de este tiempo se lo debe considerar contaminado y la sala debe desarmarse 16. Todo Material Estéril tiene un tiempo de vida de 2 horas posterior a la apertura del sobre CAPÍTULO XIV HIGIENE DE MANOS Todos los establecimientos de salud que atiendan a pacientes deben cumplir de forma obligatoria el procedimiento de higiene de manos. Introducción Según OMS se sugiere este tipo de higiene de manos: 77 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Esta práctica debe ser habitualmente utilizada como medida de higiene básica antes de consumir alimentos, después de usar el tocador, después de toser o estornudar y cada vez que se manipule las secreciones o fluidos de los pacientes durante su atención. Cuando el objetivo que se persigue es eliminar la suciedad visible, gratitud, flora transitoria adquirida en el hospital, la cuál es generalmente, el procedimiento debe obedecer a una práctica más elaborada denominada Lavado Clínico de Manos. Esta práctica incluye jabón de uso hospitalario con o sin antiséptico (jabón líquido en dispensadores especialmente diseñados) y secado de manos con toalla de un solo uso. Este tipo de lavado de manos es de rigor como parte de la Técnica Aséptica y se debe aplicar previo a procedimientos con cierto grado de invasividad practicados en los pacientes y/o cuando se hayan manipulado materiales o artículos altamente contaminados. La higiene de manos se puede realizar de dos formas: 1. Con agua y jabón liquido 2. Con alcohol gel En áreas donde no se cuenta con lavamanos o agua corriente, o donde la adhesión del lavado de manos social es deficiente, se puede utilizar como medida transitoria un lavado manual con productos que no requieren enjuague ni secado hasta que se pueda realizar un lavado de manos adecuadamente. El producto disponible en el mercado para uso hospitalario es el Alcohol Gel. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 78 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 79 Si a lo anterior se le agrega como objetivo inhibir la flora residente y mantener una baja población microbiana por un tiempo más o menos prolongado sobre la superficie de las manos, la práctica requerida es el Lavado Quirúrgico que incluye fricción con un jabón antiséptico de efecto residual por tiempo no menor a tres minutos, limpieza de uñas y secado con toalla estéril. Tal lavado de manos debe realizarse siempre previo a las cirugías, instalación de Catéteres Vasculares Centrales (CVC) y otros procedimientos invasivos de alto riesgo. Procedimiento lavado quirúrgico de manos 80 • • • • • • • • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • • Manos, muñecas y antebrazos libre de accesorios Mojar manos, muñecas y antebrazos con agua corriente Accionar el dispensador de jabón sin las manos Aplicar jabón antiséptico de efecto residual (Povidona o Clorhexidina) Friccionar, manos (palmas y dorso), espacios interdigitales y antebrazos Tiempo de fricción entre 3 – 5 minutos Limpiar lecho unguial, nunca escobillar la piel Enjuagar con abundante agua corriente desde la punta de los dedos hacia el codo eliminando el jabón residual Terminado el proceso mantener las manos alzadas por sobre el codo Secar con compresa estéril manos y antebrazos CAPÍTULO XV ENDOMETRITIS PUERPERAL ASOCIADA PARTO Y CESAREA Todos los establecimientos de salud que realicen procedimientos para la atención de parto eutócico y quirúrgico deben aplicar medidas de prevención para las endometritis. Definición Factores de riesgo de endometritis puerperal Para endometritis como para cualquier otra IIH, existen condiciones adversas que contribuyen a que el riesgo aumente y/o el evento se produzca. Los factores de riesgo pueden estar relacionados con la susceptibilidad del huésped y la calidad de la atención clínica brindada por el Equipo de Salud. Huésped Existen factores de riesgo de la propia embarazada que aumentan el riesgo de endometritis post-parto, que si bien son muy importantes, pero poco modificables al momento del parto, estos deben ser compensados o controlados durante el control de embarazo. Diabetes • • • Mesenquimopatias Ruptura prematura de membranas Leucorrea y/o vaginosis bacteriana Atención clínica El énfasis sobre los factores de riesgo que rodean el periodo de trabajo de parto, son gravitantes en prevención de endometritis, por cuanto estos son modificables durante la 81 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S La endometritis es la infección que se desencadena como producto de la invasión de microorganismos al endometrio, capaces de reproducirse provocando reacciones adversas en el huésped con manifestaciones clínicas. Para efectos de la vigilancia epidemiológica, la notificación debe estar basada en los siguientes criterios establecidos por consenso de expertos en el área de obstetricia. Se notifica como endometritis, si la paciente tiene al menos dos de los siguientes signos/síntomas: • Fiebre > 38ºC • Sensibilidad Uterina • Secreción Uterina purulenta o de mal olor Otro criterio para notificar endometritis, es si la mujer presenta un cultivo positivo de fluidos o tejidos endometriales, obtenidos intraoperatoriamente, por punción uterina o por aspirado uterino realizado con técnica séptica. No se notifican como endometritis puerperal, aquellos casos en que él liquido amniótico se encontraba purulento al ingreso o existen antecedentes de ruptura prematura de membranas más de 48 horas antes del ingreso asistencia brindada por el equipo de salud, Para ello las practicas correctas que deben estar basadas en el conocimiento científico alcanzado a la fecha y deben encontrarse debidamente documentados. Los factores de riesgo descritos en la bibliografía especializada dicen relación con: Nº de Tactos Vaginales, Instrumentación Uterina, Ausencia de Profilaxis Antibiótica en parto cesárea y Quiebres en la Técnica aséptica en procedimientos invasivos obstétricos Los factores de riesgo del ambiente físico hospitalario, que para algunas localizaciones de IIH, tienen relativa importancia, para endometritis no constituyen ningún riesgo por cuanto esta patología es endógena y se relaciona con el ascenso de microorganismos del canal vaginal y el posterior desarrollo en el endometrio Medidas de prevención de endometritis. • 82 • • • • • • Disminución al mínimo indispensable el Nº de tactos vaginales cómo monitorización del parto. Administración de la profilaxis antibiótica en partos cesáreas Evitar instrumentación uterina Mantención de la Técnica Aséptica durante todos los procedimientos invasivos relacionados con la conducción y asistencia del parto Desinfección de superficies ambientales Rasurado perineal o pubiano Enema evacuante como preparación del parto S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S BUNDLE PAQUETE DE PROCEDIMIENTOS PARA LA PREVENCIÓN DE ENDOMETRITIS PUERPERAL ASOCIADA PARTO Y CESÁREA N° BUNDLE ENDOMETRITIS. 1 HIGIENE DE MANOS 2 LIMITAR LA FRECUENCIA DE LOS TACTOS VAGINALES 3 ANOTOMÍA CON MATERIAL ESTÉRIL 4 EQUIPO Y MATERIAL PARA LA ATENCIÓN DEL PARTO ESTÉRIL 5 REVISIÓN DE CAVIDAD CON INSTRUMENTAL ESTÉRIL 6 PROFILAXIS ANTIMICROBIANA EN CASO DE CESÁREA 7 MOVILIZACIÓN TEMPRANA 8 ASEO PERINEAL 9 ORIENTACIÓN SOBRE LOS SIGNOS DE PELIGROS SI NO CAPÍTULO XVI INFECCIÓN DE SITIO OPERATORIO ASOCIADO A CIRUGÍA LIMPIA Y POTENCIALMENTE CONTAMINADO Todos los establecimientos de salud que realicen procedimientos quirúrgicos deben aplicar medidas de prevención para las infecciones de sitio quirúrgico. DEFINICIÓN. De acuerdo a la CDC, National Nosocomial Infections Surveillance System NNIS Y LA Society for Hospital Epidemiology of America establecieron como infección de sitio quirúrgico en base a dos criterios. Presencia de pus en la incisión quirúrgica, incluido el sitio de salida de drenaje por contrabertura, con o sin cultivos positivos dentro de los primeros 30 días de la intervención quirúrgica. En caso de implantes se considera IIH hasta un año relacionado con la operación. 83 Factores de riesgo Factores muy importantes pero poco modificables al momento de la intervención como son: diabetes, nicotinemia, uso de esteroides, desnutrición, preoperatorio prolongado o colonización con Staphylococcus aureus. Atención clínica Factores muy importantes y modificables al momento de la intervención como son: la preparación de la piel y campo quirúrgico, lavado quirúrgico de manos del Equipo Quirúrgico, profilaxis antibiótica, cumplimiento de las reglas de Técnica Aséptica, esterilización del instrumental y Técnica del Cirujano Ambiente Factores de relativa importancia para la generalidad de las infecciones Intrahospitalarias endémicas, sin embargo importante para las infecciones de sitio operatorio como son: ventilación y limpieza del quirófano, vestimenta del personal quirúrgico y número de personas circulantes. Otros factores, pero menos gravitantes son los cuidados postoperatorios (cuidado de la herida quirúrgica, tanto en régimen de hospitalización como ambulatorio). Medidas de prevención de infección de sitio quirúrgico. Preparación preoperatorio del paciente 1. Identificar y tratar antes de la intervención todas las infecciones distantes al territorio quirúrgico, posponiendo la intervención, si es posible, hasta la curación de las mismas. 2. No afeitar el campo quirúrgico antes de la operación excepto si interfiere con la misma. SI hay que eliminar el vello, hacerlo justo antes de la intervención usando máquinas eléctricas para corte de vello no invasivo en vez de cuchillas o cremas depiladoras. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Huésped S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 84 3. Controlar la glucemia en todos los diabéticos antes de una intervención electiva y mantenerla por debajo de 200 mg/dl durante la intervención y en las primeras 48 horas del postoperatorio. 4. Recomendar la supresión del consumo de tabaco, al menos 30 días antes de toda intervención electiva. 5. Limpiar detenidamente la piel del campo quirúrgico antes de aplicar el antiséptico en quirófano. 6. Preparar la piel del campo quirúrgico con un antiséptico adecuado (povidona yodada o clorhexidina). 7. La preparación del campo quirúrgico se hará en círculos concéntricos y centrífugos, cubriendo un área suficiente para incluir posibles ampliaciones de la incisión o colocación de drenajes. 8. Reducir en lo posible la estancia hospitalaria preoperatoria. 9. Preparación antiséptica preoperatoria de las manos y antebrazos del equipo quirúrgico 10. Llevar las uñas cortas y no usar uñas artificiales. 11. Realizar un correcto lavado de manos y antebrazos antes de tocar los campos o instrumental quirúrgico y durante 2-3 minutos. Mantener las manos alejadas del cuerpo después del lavado y con los codos flexionados para que el agua fluya de las puntas de los dedos hacia los codos. Secarlas con una toalla estéril y colocar la bata y guantes quirúrgicos también estériles. 12. No utilizar joyas en manos o antebrazos. 13. Limpiar cuidadosamente las uñas antes de realizar el primer lavado del día 14. Medidas no comprobadas (Asunto no resuelto) 15. No hay recomendaciones sobre la utilización de barniz de uñas. 16. Actuación sobre el personal quirúrgico infectado o colonizado 17. Educar y estimular al personal quirúrgico que tenga signos o síntomas de enfermedad infecto-contagiosa, para que lo informe a sus superiores o al equipo de salud laboral. 18. Desarrollar políticas bien definidas con respecto a las responsabilidades y restricciones laborales del personal sanitario que padezca alguna enfermedad infecciosa potencialmente transmisible, e identificar a las personas con autoridad para separar del trabajo al personal afectado. 19. Personal con lesiones cutáneas supuradas, apartarlos del servicio hasta que esté curada. 20. No separar del servicio de forma rutinaria al personal colonizado por Staphylococcus aureus o Streptococcus tipo A, excepto si se puede demostrar epidemiológicamente (brote) que es causa de la diseminación de los microorganismos en el ámbito sanitario. Profilaxis antimicrobiana 1. Administrar profilaxis antibiótica únicamente en los casos indicados y seleccionar un agente antimicrobiano eficaz contra los gérmenes que con mayor frecuencia provocan las IHO en la intervención que se va a realizar. 2. Administrarlos por vía intravenosa con la dosis y el tiempo necesarios para que al- cance una concentración bactericida en los tejidos cuando se vaya a realizar la incisión, y mantener dicho nivel hasta pasadas unas pocas horas después de finalizada la intervención. 3. En las operaciones colorrectales electivas hay que añadir la preparación mecánica del colon con enemas y laxantes y la administración de antibióticos no absorbibles la víspera de la intervención, de forma fraccionada y por vía oral. 4. Administrar los antibióticos en la media hora anterior a la intervención, excepto en las cesáreas de alto riesgo en las que se administrará inmediatamente después de ligar el cordón umbilical. BUNDLE PAQUETE DE PROCEDIMIENTOS PARA LA PREVENCIÓN DE INFECCIÓN DE SITIO OPERATORIO ASOCIADO A CIRUGÍA LIMPIA 85 BUNDLE INFECCIÓN DE SITIO QUIRÚRGICO 1 Higiene de manos 2 Disposición de equipo y material completo 3 Preparación de la piel 4 Remoción del vello solo en caso que interfiera con el procedimiento quirúrgico 5 Profilaxis antimicrobiano 6 Material estéril con indicador biológico negativo 7 Uso correcto de la vestimenta quirúrgica 8 Técnica de frotado quirúrgico de las manos 9 Delimitación del área aséptica 10 Asepsia del sitio quirúrgico clorexhidina acuosa al 2% 11 Tiempo quirúrgico 12 Mantener la normotermia del paciente 13 Protección del sitio operatorio con material estéril 14 Curación de sitio operatorio de acuerdo al tipo de herida 15 Evaluación de los signos de infección del sitio operatorio SI NO N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S N° CAPÍTULO XVII INFECCIONES URINARIAS INTRAHOSPITALARIAS ASOCIADAS A CATÉTER URINARIO Todos los establecimientos de salud que realicen procedimientos invasivos con catéter urinario deben aplicar medidas de prevención para las infecciones urinarias. Definición 86 Se define a la infección urinaria intrahospitalaria que se desarrolla después de 48 horas de ser instalada la sonda vesical y no estaba presente ni en periodo de incubación en el momento de ingreso, o que es diagnosticado en las 72 horas siguientes al retiro de la sonda vesical. Cerca de 10-15% de todos los pacientes hospitalizados, reciben cateterización urinaria y al menos 5% y desarrollan bacteriuria. El propósito de la norma es prevenir el desarrollo de bacteriemias o septicemias por la introducción del catéter urinario. Factores de riesgo S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Factores de riesgo del huésped Existen factores propios del paciente que al encontrase presentes aumentan el riesgo de ITU y estos son: Edad avanzada, las mujeres en general, embarazadas y pacientes gravemente enfermos. Este riesgo también aumenta en pacientes con obstrucciones urinarias, anomalías congénitas y traumatismos con compromiso del sistema urinario, daño neurológico tales como mielomeningocele y espina bífida son también factores de riesgo para ITU. Si bien la mayoría de las ITU se pueden considerar más bien benignas, existen posibles complicaciones como el absceso uretral, orquitis, epididimitis, prostatitis, pielonefritis y bacteriemias por Gram. negativos. Factores de riesgo de la atención clínica Un importante porcentaje de las ITU hospitalarias se relacionan con el uso de catéteres urinarios, existiendo una relación directa entre el tiempo de exposición al factor de riesgo e incidencia de ITU, por cuanto la indicación de estos dispositivos debe ajustarse a las normas médicas de indicación y retiro. Los quiebres en la Técnica Aséptica durante la instalación, la contaminación de soluciones para instilaciones, irrigaciones vesicales o para lubricar el catéter son factores de riesgo de la atención clínica. También aumentan el riesgo, las instalaciones traumáticas, el reflujo y estáis de orina provocadas por acodaduras del sistema y las desconecciones continuas del circuito cerrado. Los factores de riesgo asociada a catéter urinario son: • Duración de cateterismo • Cuidado inadecuado en la colocación y mantenimiento del catéter. • Sistema abierto de drenaje. • Contaminación exógena • • Uso no racional de antimicrobianos. Traumatismos uretrales. Medidas para la prevención de infecciones urinarias intrahospitalarias Indicación del catéter urinario Una de las medidas de control de infecciones más importantes consiste en limitar el uso de catéteres urinarios permanentes a pacientes cuidadosamente seleccionados, reduciendo así de esa manera el tamaño de la población en riesgo. Las indicaciones son las siguientes: • Obstrucción del tracto urinario • Pacientes críticos que requieren de monitoreo hemodinámico estricto • Existen otras situaciones en que se requiere la instalación de un catéter urinario sin ser permanente: • Para permitir el drenaje de orina en pacientes con vejiga neurogénica o retención urinaria • Algunos casos de intervenciones urológica o cirugía sobre estructuras contiguas 87 Uso restringido y retirada precoz y oportuna de los catéteres vesicales. Su indicación debe haber sido cuidadosamente evaluada y se debe reconsiderar diariamente la posibilidad de prescindir de la sonda. No deben ser utilizados solo por la conveniencia del personal a cargo del cuidado del paciente. Para algunos pacientes pueden existir otros métodos de vaciamiento vesical como el estuche peneano, la cateterización suprapúbica y la cateterización uretral intermitente como alternativas al catéter urinario a permanencia. Categoría III Personal El catéter solo debe ser manipulado por personas capacitadas en la técnica aséptica correcta, tanto para su inserción como su mantención. Las personas que manipulan catéteres deben recibir capacitación periódica que enfatice una técnica correcta y eduque sobre las potenciales complicaciones de la caterización urinaria. Lavado de Manos Se debe efectuar lavado de manos inmediatamente antes y después de cualquier manipulación del catéter. Inserción del Catéter Los catéteres deben ser colocados utilizando técnica aséptica y equipo estéril. Previo a la inserción del catéter se debe realizar una adecuada limpieza periuretral y lubricar el catéter con un líquido lubricante estéril. Emplear el calibre mas pequeño consistente con la situación urológica (estrechez uretral, presencia de coágulos) Los catéteres urinarios deben ser asegurados firmemente después de su inserción para evitar desplazamientos y tracción uretral. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Indicación del catéter Sistemas de drenajes estériles y cerrados Se debe mantener un sistema de drenaje cerrado y estéril. No se debe separar la unión catéter-tubo de drenaje salvo indicación de irrigación vesical. En caso de infringir la reglas de asepsia , desconexión o fuga de orina, el sistema de recolección debe ser reemplazado utilizando técnica aséptica después de desinfectar la unión catéter-tubo. Las bolsas de recolección deben cambiarse cuando se cambia la sonda, si se rompen o presentan escapes o cuando se acumulan sedimentos o adquieren un olor desagradable. Irrigación 88 Se debe evitar la irrigación a no ser que se anticipe obstrucción. La irrigación continua puede ser utilizada para prevenir obstrucción (por Ej. en instancias de hemorragia post cirugía vesical o prostática). En caso de obstrucción secundaria a coágulos, mucus u otra causa, un método intermitente de irrigación puede ser utilizado. No se ha comprobado la efectividad de la irrigación continua vesical con antimicrobianos como una medida rutinaria de prevención de infección. La unión catéter-tubo debe ser desinfectada previo su desconexión. La persona que lleva a cabo la irrigación debe utilizar técnica aséptica junto con jeringa estéril de gran volumen y líquido estéril para la realización de la irrigación. Si el catéter se obstruye y solo permanece permeable debido a irrigaciones frecuentes, debe ser cambiado si se sospecha que el catéter mismo puede estar contribuyendo a la obstrucción. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Recolección de Muestras Las muestras de orina para urocultivos se deben tomar por punción-aspiración con jeringa estéril desde el extremo distal de la sonda. Se cierra con una pinza el sistema de drenaje durante unos instantes y se desinfecta con una solución antiséptica el punto de toma de la muestra. Las muestras de mayor volumen que se pudiesen necesitar para exámenes específicos se pueden obtener en forma aséptica a través de la bolsa de drenaje. Flujo Urinario Se debe mantener un flujo continuo y descendente de orina. (pudiera ser necesario la interrupción momentánea del catéter para la recolección de muestras u otro motivo médico) Para lograr el flujo libre de orina. Se deben evitar acodaduras de la sonda y tubo recolector Se debe vaciar regularmente la bolsa a través de la válvula de salida, evitando que ésta se contamine por el contacto con el recipiente recolector o con el suelo Se deben irrigar o reemplazar los catéteres obstruidos o con un funcionamiento subóptimo La bolsa recolectora debe permanecer siempre por debajo del nivel de la vejiga del paciente Cuidado del Meato urinario Limpieza diaria del meato urinario que reduzca la incidencia de infección urinaria asociada a catéter urinario. Intervalo de Cambio del Catéter Los catéteres a permanencia no deberían ser cambiados a intervalos arbitrarios fijos. Monitoreo Bacteriológico El valor de una vigilancia bacteriológica constante de pacientes cateterizados como medida de control de infecciones no ha sido establecido y no se recomienda. BUNDLE PAQUETE DE PROCEDIMIENTOS PARA LA PREVENCIÓN DE INFECCIONES URINARIAS INTRAHOSPITALARIAS ASOCIADAS A CATÉTER URINARIO BUNDLE INFECCIÓN URINARIA 1 Higiene de manos para la instalación y manipulación 2 Limitar el uso de la sonda vesical y valorar el tiempo de permanencia de la sonda. 3 Personal entrenado para la inserción 4 Uso de la técnica séptica para la inserción y cuidado 5 Uso de circuito cerrado 6 Fijación efectiva del catéter evitando desplazamientos 7 Evitar el reflujo de orina desde la bolsa recolectora hacia la vejiga SI NO 89 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S N° CAPÍTULO XVIII INFECCIÓN EN TORRENTE SANGUÍNEO (ITS) ASOCIADO A DISPOSITIVOS INTRAVASCULARES Todos los establecimientos de salud que realicen procedimientos invasivo con dispositivos intravasculares deben aplicar medidas de prevención para las bacteriemias y sepsis intrahospitalarias. Definición 90 Es la colonización del segmento intravascular del catéter por microorganismos que emigran desde la piel próxima al lugar de inserción o desde las conexiones. La terapia intravascular está asociada con el riesgo de infección por eso debe seguir criterios rígidos de inserción y mantenimiento de la terapia venosa. Los portales de entrada de microorganismos a los sistemas de infusión intravenosa son: preparación del equipo y medicamentos, grietas y perforaciones finas del equipo, unión del frasco y el tubo de conexión de soluciones, portal de aplicación de los medicamentos, llave de tres vías y sitio de inserción. Factores de riesgo Del propio paciente Existen condiciones del hospedero que lo hacen más susceptibles a adquirir una Infección de torrente sanguíneo ITS por contaminación hematógena de los dispositivos vasculares y son: la edad, enfermedades subyacentes, existencia de traumatismos (quemaduras) o infecciones cercanas al sitio de inserción, la inmunosupresión severa, desnutrición y las infecciones en sitios remotos. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S De la atención clínica Las ITS primarias asociadas a dispositivos vasculares tienen su puerta de entrada en la terapia intravenosa, sistemas de monitorización y otras puertas de entradas vasculares. En este contexto la gran mayoría de los pacientes hospitalizados son sometidos a algún procedimiento que compromete su sistema vascular. Existe un pequeño riesgo en cada punción vascular el que va progresando con cada dispositivo que se agrega en la terapia del paciente, dependiendo del tipo y uso de dicho dispositivo. Cabe hacer notar que independiente del tipo de dispositivo que se utilice, el riesgo de ITS aumenta progresivamente con el tiempo que este permanece instalado. Existen factores de riesgo durante la instalación que se relacionan con el incumplimiento de las reglas Aséptica, tanto en la instalación como en la manipulación de los dispositivos vasculares y sus conexiones, la ruptura del circuito cerrado estéril, el desplazamiento de los catéteres en el sitio de punción. Otros riesgos dependen de condicionantes del catéter tales como lugar de inserción, número de luces del mismo, utilización previa de antimicrobianos, nutrición parenteral, instalación traumática y/o de emergencia, presentando un mayor riesgo los dispositivos centrales versus los periféricos. Ambiente físico En la medida que los envoltorios y sellos de los dispositivos vasculares se encuentren indemnes, así como los fluidos contenidos en los envases son estériles de fábrica. Medidas de prevención Vigilancia Supervisión del catéter intravascular. Evaluar con regularidad los catéteres a través del apósito, visualizando o palpando a través del apósito. En caso de dolor en el punto de inserción, fiebre sin foco u otras manifestaciones que sugieran infección local. Registrar de una forma estandarizada la fecha de colocación del catéter. No cultivar de forma rutinaria las puntas de catéter. Técnica aséptica de inserción del catéter Cuidados del lugar de inserción del catéter Usar gasas estériles o apósitos estériles, para cubrir el punto de inserción. Reemplazar el apósito si está húmedo, se ha aflojado o está visiblemente sucio. No usar antibióticos tópicos en los sitios de inserción por la posibilidad de promover resistencias a antibióticos o infecciones fúngicas. Selección y sustitución de los catéteres Seleccionar el catéter, la técnica y el sitio de inserción con el menor riesgo de complicaciones teniendo en cuenta el tipo y duración esperada de la terapia i.v. Reemplazar los catéteres venosos periféricos en adultos al menos cada 72 horas para prevenir flebitis. En niños pueden mantenerse hasta que el tratamiento i.v. finalice a menos que se produzcan complicaciones. Cuando no se haya podido asegurar una correcta técnica aséptica en la colocación de los catéteres (por ejemplo durante una emergencia), se deben cambiar los mismos tan rápido como sea posible y no más tarde de las 48 h. Usar el juicio clínico para determinar cuándo reemplazar un catéter que pueda ser una fuente de infección (por ejemplo, no cambiarlo rutinariamente cuando el único indicador sea la presencia de fiebre). No cambiar los catéteres en pacientes con bacteriemia o fungemia si es poco probable que la fuente de infección sea el catéter. 91 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Efectuar una higiene adecuada de las manos mediante lavado con agua y jabón antes y después de palpar los sitios de inserción del catéter, insertar o reemplazar el mismo y reparar o cambiar los apósitos. La palpación del punto de inserción no debe ser realizada después de la aplicación de la antisepsia a menos que la técnica aséptica se mantenga. El uso de guantes no reemplaza el lavado de las manos. Mantener una técnica aséptica para la inserción y cuidado de los catéteres intravasculares. El uso de guantes no estériles es aceptable para la inserción de catéteres periféricos. Para la inserción de catéteres arteriales o centrales es preciso el uso de guantes estériles. Limpieza desinfectante de la piel con un antiséptico en el momento de la inserción del catéter y durante los cambios del apósito. Se prefiere para ello la clorhexidina al 2% aunque también puede usarse yodopovidona o alcohol al 70%. Dejar que el antiséptico seque al aire antes de introducir el catéter. En el caso de yodósforos, mantenerlos al menos 2 minutos o más antes de la inserción. No aplicar solventes orgánicos (por ejemplo, acetona o éter) en la piel antes de la inserción del catéter o durante los cambios de apósito. 92 Reemplazar cualquier CVC de corta duración si se observa salida de material purulento por el punto de inserción. Reemplazar todos los CVC si el paciente está hemodinámicamente inestable o se sospecha una ITS. Sustitución de los sets de administración y de los fluidos parenterales Los sets de administración, llaves de 3 pasos y extensiones de catéteres periféricos se cambiarán al menos cada 72 horas, a no ser que se sospeche o documente infección asociada al catéter. El set usado para administrar sangre o derivados o emulsiones de lípidos con glucosa y aminoácidos (nutrición parenteral) debe cambiarse en las 24 horas que siguen al inicio de la infusión. Si las soluciones contienen sólo dextrosa y aminoácidos, el set de administración no necesita cambiarse en menos de 72 horas. . Completar la perfusión de soluciones lipídicas en no más 24 horas desde el inicio. Limpiar las zonas de acceso al sistema con alcohol al 70 % antes de acceder al mismo. Cerrar todas las conexiones del sistema cuando no se estén usando. Mezclar todos los fluidos de administración parenteral bajo campana de flujo laminar usando técnica aséptica. No usar preparados intravenosos que presenten turbidez, fugas, grietas, partículas en suspensión o excedan la fecha de caducidad. Usar viales de dosis única para medicamentos o aditivos parenterales cuando sea posible. No mezclar los sobrantes de los viales de uso único para uso posterior. Limpiar con alcohol al 70% el diafragma de goma de los viales multidosis antes de puncionarlos. Usar agujas estériles para acceder a los viales multidosis y evitar contaminarlas antes de insertarlas en los diafragmas de acceso. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Catéteres venosos periféricos. Consideraciones específicas Emplear un catéter apropiado para insertar en la fosa antecubital (vena basílica proximal o venas cefálicas) o bien un catéter venoso central insertado periféricamente cuando se estime que la duración del tratamiento i.v. supere probablemente los seis días. En los adultos, emplear como acceso venoso una extremidad superior en vez de las extremidades inferiores. Sustituir un catéter insertado en una extremidad inferior a una extremidad superior tan pronto como sea posible. En los niños, pueden emplearse como acceso venoso la mano, el dorso del pie o el cuero cabelludo. Catéteres venosos centrales, incluidos los insertados periféricamente. Consideraciones específicas Emplear un CVC con el mínimo número posible de conexiones y luces esenciales para el manejo del paciente. Sopesar los riesgos y beneficios de colocar un dispositivo en una localización recomendada para reducir las complicaciones infecciosas con el riesgo de las complicaciones mecánicas (por ejemplo, neumotórax, punción de la arteria subclavia, lace- ración de la vena subclavia, estenosis de la vena subclavia, hemotórax, trombosis, embolia gaseosa). Es preferible el acceso de la subclavia al de la yugular o femoral en pacientes adultos para minimizar el riesgo de infección al colocar un CVC no tunelizado. Emplear una técnica aséptica incluyendo el uso de gorro, mascarilla, túnica estéril, guantes estériles, y una sábana estéril amplia, para la colocación de los CVCs o para el cambio de catéteres. Asignar una conexión exclusivamente para la nutrición parenteral si se emplea un catéter de múltiples luces. N° BUNDLE INFECCIÓN ITS 1 Higiene de manos de operador y circulante. 2 Posición del paciente según lugar de inserción 3 Disposición del equipo y material completo 4 Delimitación del área aséptica 5 Uso de barreras físicas. 6 Asepsia de la piel con clorhexidina 0,2% 7 Instalación del catéter con técnica aséptica. 8 Fijación con apósito transparente estéril y registro de la fecha 9 Valoración permanente del sitio de inserción 93 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S BUNDLE PAQUETE DE PROCEDIMIENTOS PARA LA PREVENCIÓN DE INFECCIÓN POR TORRENTE SANGUÍNEO ASOCIADO A DISPOSITIVOS INTRAVASCULARES CAPÍTULO XIX NEUMONÍA HOSPITALARIA Todos los establecimientos de salud que cuenten con unidades de cuidados intensivos y realicen procedimientos con ventiladores mecánicos deben aplicar medidas de prevención para las neumonías intrahospitalarias. Definición 94 La Neumonía Asociada a Ventilador Mecánico se define como la neumonía hospitalaria que se desarrolla después de 48 horas de ser intubado por vía endotraqueal y sometido a ventilación mecánica (VM) y que no estaba presente ni en periodo de incubación en el momento del ingreso, o que es diagnosticada en las 72 horas siguientes a la extubación y retirada de la VM. Factores de riesgo Factor de Riesgo Intrínsecos (propios del huésped) S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Las enfermedades de base EPOC, diabetes, cirrosis, insuficiencia renal crónica, edad avanzada > 65 años, hipoalbuminemia, la obesidad, las alteraciones anatómicas de las vías aéreas, las enfermedades pulmonares crónicas y los estados de inmunosupresión, son factores de riesgo de adquirir neumonías intrahospitalaria. También las alteraciones de la deglución asociadas a ciertas enfermedades neurológicas (convulsiones, alcoholismo, coma o uso de drogas), son factores coadyuvantes de neumonía nosocomial. Las alteraciones de la ventilación asociadas al dolor post – quirúrgico en cirugía abdominal alta o torácica, son otros factores del huésped que contribuyen al desarrollo de neumonía intrahospitalaria. Factor de Riesgo Extrínsecos (relacionados con la atención en salud) Al eliminar el mecanismo de defensa natural de las vías aéreas superiores, todos los procedimientos de apoyo respiratorio invasivos son factores de riesgo para neumonía hospitalaria. Entre ellos debemos mencionar: intubación endotraqueal de larga o corta duración, presencia de traqueostomías y aspiración de secreciones endotraqueales. Por otra parte los equipos y procedimientos que acompañan a la intubación endotraqueal aumentan el riesgo: uso de ventilación mecánica, nebulizadores, así como el uso de sonda nasogástrica permanente y cualquier otra instrumentación sobre la vía respiratoria; siendo alguno de ellos de mayor riesgo que otros. Recomendaciones para prevenir la NAV Estas recomendaciones son el resultado de las conferencias de consenso de diferentes sociedades científicas y resumidas por el CDC. A pesar de esto, es importante saber que no pueden ser prevenidas la mayoría de las fuentes y factores de infección, sin embargo, la mitad de ellas se erradican tras la aplicación estricta de las diversas medidas de precaución recomendadas. Por un lado, los métodos y técnicas de prevención de las NAV pueden ser farmacológicos o no-farmacológicos y para reducir la incidencia de este tipo de infecciones, se debe combinar los dos métodos, actuando sobre los distintos niveles y puntos de la patogénesis. Estas medidas profilácticas se deben extremar en aquellos enfermos ingresados en unidades especiales, sobre todo de politraumatizados, quemados y trasplantados. Medidas generales Respiradores mecánicos, circuitos de respiración, humidificadores e intercambiadores de calor y mezcla • Respiradores mecánicos Esterilizar los circuitos respiratorios y humidificadores reutilizables o someterlos a desinfección de alto nivel, entre paciente y paciente. Secar y desechar periódicamente las condensaciones que se acumulan en la tubuladura del respirador, teniendo precaución que las condensaciones no fluyan hacia el paciente. Lavarse las manos después de realizar el procedimiento o manipular los fluidos condensados. • Líquidos para la humidificación Usar agua estéril para llenar los humidificadores. Circuitos de ventilación con humidificadores por condensación higroscópica (nariz artificial) o por intercambio de mezcla caliente Cambiar el humidificador por condensación higroscópica o por intercambio de mezcla caliente de acuerdo con las recomendaciones del fabricante y/o cuando haya evidencia de contaminación o disfunción mecánica del accesorio. Mientras se esté utilizando para un paciente, no cambiar de forma rutinaria el circuito de respiración unido al humidificador por condensación higroscópica • Humidificadores de pared Seguir las instrucciones del fabricante para el uso y mantenimiento de los Humidificadores de oxígeno de pared, a menos que, si se modifican, existan datos que demuestren que no suponen una amenaza para el paciente y sea coste-efectiva. Entre pacientes, cambiar el tubo, incluyendo la terminación nasal o mascarilla usada para administrar oxígeno desde una toma de pared. • Nebulizadores de pequeño volumen: “En línea” y nebulizadores de mano Usar sólo líquidos estériles para la nebulización, y administrarlos de forma aséptica. Si se usan viales de medicación multidosis, manipular, preparar y almacenarlos de acuerdo con las instrucciones del fabricante. 95 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Limpiar minuciosamente todo el equipo y accesorios que van a ser esterilizados o desinfectados. Esterilizar o usar desinfección de alto nivel para el equipo y accesorios que van a estar en contacto directo o indirecto con las mucosas del tracto respiratorio inferior. Terminar la desinfección con un aclarado apropiado, secado y embalado teniendo el cuidado de no contaminar los artículos en este último proceso. No reutilizar un equipo o accesorio que es fabricado para un solo uso, a menos que los datos muestren que reutilizando el equipo o los accesorios no produce una amenaza para el paciente, es costo-efectiva y no afecta a la integridad estructural o funcional del equipo. • Nebulizadores de gran volumen y tiendas de aerosolterapia En tiendas de oxigenoterapia, no usar humidificadores de gran volumen para producir aerosoles (por ejemplo mediante el principio de Venturi, ultrasonidos o discos giratorios); lo mejor es utilizar nebulizadores, a menos que puedan ser esterilizados o ser sometidos a desinfección por lo menos diariamente y que pueda rellenarse con agua estéril. Esterilizar los nebulizadores de gran volumen que han sido usados para tratamiento inhalatorio, entre pacientes y después de cada 24 horas de uso en un mismo paciente, por ejemplo, para pacientes traqueotomizados. Otros accesorios utilizados en la ventiloterapia Entre pacientes, esterilizar o someter a desinfección de alto nivel respiradores portátiles, sensores de oxígeno, y otros accesorios respiratorios usados en múltiples pacientes. 96 • Máquinas de anestesia y sistemas de respiración o circuitos al paciente Seguir las guías publicadas y/o las instrucciones del fabricante en cuanto al mantenimiento, limpieza y desinfección o esterilización de otros componentes o accesorios del sistema de ventilación o circuito del paciente del equipo de anestesia. Periódicamente secar y desechar las condensaciones que se recogen en la tubuladura del circuito respiratorio, con las precauciones necesarias para evitar que la condensación se dirija hacia el paciente. Después de realizar estos procedimientos, lavarse las manos con agua y jabón o con soluciones antisépticas. • Equipos de medición de la función pulmonar Entre el uso de diferentes pacientes, esterilizar o someter a desinfección química de alto nivel, las boquillas reutilizables y tubuladuras o conectadores siguiendo las instrucciones del fabricante para su realización. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • Interrupción de la transmisión de persona a persona Lavado de manos Lavarse las manos después de contactar con las membranas mucosas, secreciones respiratorias, u objetos contaminados con secreciones respiratorias, se haya o no usado guantes. Lavarse las manos antes y después de contactar con un paciente que tiene colocado un tubo endotraqueal o traqueotomía, y antes y después de contactar con un respirador que ha usado otro paciente, se haya o no usado guantes. • Precauciones de barrera Usar guantes para manipular las secreciones respiratorias u objetos contaminados con secreciones respiratorias de algún paciente. Cambiarse de guantes y lavarse las manos entre pacientes, después de manipular secreciones respiratorias u objetos contaminados con secreciones de un paciente y antes de contactar con otro paciente, objeto o superficie ambiental. Usar bata cuando se prevea que se va a manchar con secreciones respiratorias de un paciente, y cambiarla después de ese contacto y antes de proporcionar cuidados a otro paciente. • Cuidados del paciente con traqueostomía Realizar la traqueostomía bajo condiciones de esterilidad. Cuando se cambie la cánula de traqueostomía, usar técnica aséptica y reemplazar la cánula por una que haya sido esterilizada. • Aspiración de secreciones respiratorias Si se emplea un sistema de succión abierto, usar catéter de un solo uso estéril. Si la sonda de aspiración se va a reintroducir en el tracto respiratorio inferior del paciente, usar únicamente líquido estéril para remover las secreciones con la sonda de succión. Cambiar el tubo de aspiración entre pacientes. • Modificación de los riesgos del huésped Precauciones para prevenir la neumonía endógena Retirar de los enfermos la alimentación enteral discontinua y los accesorios tales como, tubos endotraqueales, traqueostomía y/o de nutrición enteral (oro o nasogástrica o yeyunal), tan pronto como las indicaciones clínicas para su uso estén resueltas. Prevención de la aspiración asociada con la alimentación enteral Si no hay contraindicaciones para la manipulación, elevar la cabeza un ángulo de 30-45º respecto al plano de la cama en los pacientes de alto riesgo de neumonía por aspiración, tales como los pacientes sometidos a ventilación mecánica y/o que tienen colocado una sonda enteral. Verificar de forma rutinaria la correcta colocación de la sonda de alimentación. Valorar de forma rutinaria la motilidad intestinal del paciente (auscultando los ruidos intestinales y midiendo el volumen gástrico residual o el perímetro abdominal), ajustando el ritmo y el volumen de alimentación enteral para evitar la regurgitación. • Prevenir la aspiración asociada con la intubación endotraqueal Durante la entubación o antes de recambiar el tubo endotraqueal y antes de desinflar el balón, asegurarse de que por encima del balón del tubo no exista secreciones. • Prevención de la colonización gástrica Si es necesaria la profilaxis gástrica por estrés para un paciente con ventilación mecánica, usar un agente que no eleve el pH gástrico del paciente. • Prevención de la neumonía postoperatoria Instruir a los pacientes durante el período preoperatorio, especialmente a los de alto riesgo de desarrollar neumonía, sobre la conveniencia de toser con frecuencia, hacer inspiraciones profundas (inclusive aleccionar sobre la fisioterapia respiratoria incentivada) y deambular en el periodo postquirúrgico tan pronto como esté indicado por su médico. Los pacientes de alto riesgo son aquellos que recibirán anestesia, y que serán sometidos a cirugía mayor abdominal, torácica, de cabeza o cuello, o con enfermedades de base con problemas pulmonares, tales como EPOC, anormalidades músculo esqueléticas del tórax o anormalidades del test de función pulmonar. Estimular a los pacientes postquirúrgicos a toser con frecuencia, inspirar profundamente, (fisioterapia incentivada), movilizar más o menos la cama y caminar, salvo que esté médicamente contraindicado. Controlar el dolor durante el periodo postquirúrgico inmediato, porque interfiere con la tos y las respiraciones profundas, utilizando: analgesia sistémica, incluyendo analgesia controlada por el paciente, con los mínimos efectos depresores sobre la tos; estabilización apropiada de la herida abdominal mediante una faja o almohada bien sujeta al abdomen; o analgesia regional (ej. epidural). 97 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S • Medidas de prevención general. • • • • • • • 98 • • • Uso de técnica aséptica en intubación endotraqueal anestésica Cambio de circuitos de anestesia entre cada paciente Los circuitos de anestesias deben ser procesados entre cada paciente con al menos lavado y secado prolijo. Los reservorios de oxigeno deben mantenerse limpios, secos y protegidos durante su almacenamiento. El agua de los reservorios de oxigeno debe ser estéril Eliminación de los remanentes líquidos de los reservorios antes de volver a llenarlos. (lavarlos y secarlos previamente). Kinesiterapia respiratoria preoperatorio en pacientes sometidos a cirugía abdominal alta y/o torácica. Analgesia efectiva en el post – operatorio. Posición semisentado y deambulación precoz si es que no existen contraindicaciones específicas. Los pacientes con enfermedades transmisibles por agentes aerotransportados deben mantenerse separados del resto de los pacientes según norma S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S BUNDLE PAQUETE DE PROCEDIMIENTO PARA LA PREVENCIÓN DE NEUMONÍA HOSPITALARIA RELACIONADA A VENTILADOR MECÁNICO N° BUNDLE VENTILACIÓN MECÁNICA 1 Higiene de manos de operador y circulante. 2 Disposición del equipo y material completo 3 Posición del paciente semi sentado a 30 o 45° Mantenimiento 4 Uso de barreras físicas 5 Sistema de Aspiración con técnica aséptica. 6 Fijación del tubo endotraqueal y control de la presión de CUFF 7 Higiene bucal con clorexidina al 0,5% 8 Circuitos y trampas libre de acumuló de agua 9 Evaluar la posibilidad de extubación 10 Evitar el cambio de los circuitos de ventilación SI NO GLOSARIO Infecciones Asociadas a la Atención de Salud. SEDES Servicio Departamental de Salud. MSD Ministerio de Salud y Deportes IBNORKA Instituto Boliviano de Normalización de Calidad. CDVIR Centro Departamental de Vigilancia, Información y Referencia INLASA Instituto Nacional de Laboratorio en Salud PEEC Programas de Evaluación Externa de Calidad. ONG Organización No Gubernamental CENETROP Centro Nacional de Enfermedades Tropicales UNIMED Unidad de Medicamentos. LUI Legrado Uterino AMEU Aspiración Manual Endouterina UCI Unidad de Cuidado Intensivo IIH Infección Intrahospitalaria NAV Neumonía Asociada a Ventilación Mecánica ISO Infección de Sitio Operatorio ITS Infección de Torrente Sanguíneo ITU Infección del Tracto Urinario 99 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S IAAS BIBLIOGRAFÍA - 100 - S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S - Guidelines for Environmental Infection Control in Health-Care Facilities, Recommendations of CDC and the Healthcare Infection Control Practices Advisory Committee (HICPAC) June 6, 2003 / 52(RR10);1-42 Guía Práctica, Prevención de las Infecciones Nosocomiales, 2da. Edición; Organización Mundial de la Salud; WHO/CDC/CSR/EPH/2002, 1,2. Infecciones Hospitalarias, Malagón, Londoño, Alvares Moreno; 3ª. Ed., Edit. Médica Panamericana; Colombia; 2010. Pag 8 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Guía de evaluación rápida de programas hospitalarios en prevención y control delas infecciones asociadas a la atencion de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Pag 9 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud (Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0(OPS-OMS) Gestión de Residuos Sólidos Generados en Establecimientos de Salud. Swisscontact. Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque.1994 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Pag 10 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud (Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0(OPS-OMS) Gestión de Residuos Sólidos Generados en Establecimientos de Salud. Swisscontact. Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque.1994 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de - BIBLIOGRAFIA (laboratorio Cap X) - Guidelines for Environmental Infection Control in Health-Care Facilities, Recommendations of CDC and the Healthcare Infection Control Practices Advisory Committee (HICPAC) June 6, 2003 / 52(RR10);1-42 Guía Práctica, Prevención de las Infecciones Nosocomiales, 2da. Edición; Organización Mundial de la Salud; WHO/CDC/CSR/EPH/2002, 1,2. Infecciones Hospitalarias, Malagón, Londoño, Alvares Moreno; 3ª. Ed., Edit. Médica Panamericana; Colombia; 2010. Pag 8 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Guía de evaluación rápida de programas hospitalarios en prevención y control delas infecciones asociadas a la atencion de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Pag 9 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud (Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0(OPS-OMS) Gestión de Residuos Sólidos Generados en Establecimientos de Salud. Swisscontact. Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque.1994 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS 101 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S - salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Pag 11 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS 102 - S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S - Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Pag 10 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud (Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud Washington, D. C.: OPS, © 2011. ISBN 978-92-75-33203-0(OPS-OMS) Gestión de Residuos Sólidos Generados en Establecimientos de Salud. Swisscontact. Procedimientos de seguridad en el manejo de material biológico. Ministerio de Salud. Fundación Bioquímica Argentina. Grafica del parque.1994 Reglamento para la aplicación de la norma Boliviana de Bioseguridad en establecimiento de salud. Ministerio Nacional de Salud-Instituto de laboratorios en salud-INLASA.Makro producciones graficas.2010 Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Pag 11 Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS Vigilancia Epidemiológica de las Infecciones Asociadas a la Atención en Salud Washington, D. C.: OPS, © 2010.ISBN 978-92-75-33147-7)OMS/OPS Guía de evaluación rápida de programas hospitalarios en prevención y control de las infecciones asociadas a la atención de salud(Washington, D. C.: OPS, © 2011.ISBN 978-92-75-33203-0) OMS/OPS REFERENCIA BIBLIOGRAFICA CAPÍTULO XI - 1.- Mandell GL, Douglas RG, Bennett JE eds. Principles and practice of infections diseases. 3rd ed. New York. 1990 - 2.- CDC. Recommendations for preventing Transmission of human immunodeficiency virus and hepatitis virus to patient during exposure - prone invasive procedures. 1991 - 3.- Department of Labor, Occupational Safety and Health. Occupational exposure to bloodborne pathogens, final rule. Federal Register 1991. - 4.- CDC: Draft guileline for isolation. Precautions in Hospitals: Evolution of isolation Practices 1994. - 5.- Garner JS. Hospital Infection Control Practices. Advisory Committee: guildeline for isolation precaution in hospitals. Infec Control Hosp. Epidemiol. 1996 - 6.- Ministerio de Salud Chile: Manual de Prevención y Control de las infecciones Intrahospitalarias y Normas del Programa Nacional 1993. Aislamiento de pacientes Cap Nº 10 103 1) FORMULARIOS DE SUPERVISIÓN 2) R. M. Y DISPOSICIONES GENERALES 3) TOMA DE MUESTRA, TRANSPORTE Y CONSERVACIÓN 4) FORMULARIOS DE LABORATORIO 5) FORMULARIOS DE VIGILANCIA 6) VALIDACIÓN DEL DOCUMENTO N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S ANEXOS N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Anexo 1 FORMULARIOS DE SUPERVISIÓN - EVALUACIÓN 105 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 106 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 107 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 108 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 109 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 110 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 111 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 112 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 113 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 114 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S ANEXO 2 R. M. Y DISPOSICIONES GENERALES 115 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 116 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 117 ANEXO 3 TOMA DE MUESTRAS, TRANSPORTE Y CONSERVACIÓN I. Objetivo 118 El objetivo fundamental del cultivo bacteriológico es identificar el verdadero agente patógeno y su sensibilidad antimicrobiana, discriminar entre colonización y contaminación de una verdadera infección asociada a la atención en servicios de salud, con el fin de apoyar al médico clínico en la confirmación diagnóstica y orientar el uso racional de antibióticos en el tratamiento del paciente. Por otra parte, hay que resaltar que para tener un diagnóstico etiológico preciso es necesario la elección y recolección apropiada de la muestra. Todo resultado emitido por el laboratorio de bacteriología dependerá de la calidad de la muestra recibida o recolectada; además si la muestra recolectada es conservada en forma incorrecta o enviada fuera de los tiempos establecidos, llevará a resultados confusos ya que no permitirá recuperar al verdadero agente etiológico de un proceso infeccioso, y a su vez, un diagnóstico equivocado puede conducir al empleo erróneo y/o innecesario de agentes antimicrobianos. Por lo tanto, aquel personal de salud involucrado en la recolección de muestras, debe tener conocimiento de los procedimientos así como emplear las conductas adecuadas en las normas establecidas para este fin. II. Consideraciones generales • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • • • • • • La recolección de muestra debe realizarse ANTES DE LA ADMINISTRACIÓN DE ANTIMICROBIANOS; de no ser posible es necesario esperar por lo menos, 48 hrs. de suspendido o terminado el tratamiento, (excepto en el caso de orinas: NO menos de 5 días). Si el antibiótico tuviera vida media prolongada se debe esperar más de 48 horas; si no se pueden suspender la administración del antibiótico, recolectar la muestra justo antes de la siguiente dosis. Se debe indicar claramente al paciente sobre el procedimiento al que va ser sometido, para contar con su colaboración. El material recolectado debe ser representativo del proceso infeccioso en investigación, para lo cual debe seleccionarse el mejor sitio para la toma de muestra, de esta manera se aumenta la probabilidad de aislar el microorganismos evitando la contaminación con la flora saprofita. La cantidad de muestra debe ser suficiente como para permitir un completo análisis microbiológico. En el caso de que la cantidad sea pequeña se deben priorizar los exámenes. Las muestras deben venir acompañadas de su respectiva hoja de pedido donde deben llenarse todos los datos solicitados por el laboratorio. Los viales, tubos o frascos donde se colocan las muestras deben ser estériles de cierre hermético. Las muestras se deben obtener antes de iniciar el tratamiento antibiótico o antiviral. Cuando esto no es posible, se obtendrán justo antes de la administración de la dosis del antimicrobiano, o después de 48 horas de finalizado el tratamiento. Hay situaciones en que es conveniente la toma junto a la cama del enfermo, (Ejemplo: Hemocultivos y líquido cefalorraquídeo (LCR)), en otras es necesario realizarla en el consultorio médico o en el propio laboratorio (Ejemplo: Exudados genitales) que requieren una observación en fresco al microscopio y/o siembra inmediata. • • • En líneas generales en todas las localizaciones es necesario que la toma se efectúe en el sitio exacto de la lesión con las máximas condiciones de asepsia que eviten la contaminación con microorganismos exógenos, que la muestra nunca se ponga en contacto con antisépticos o desinfectantes, que la toma sea lo más precoz posible y ”siempre se prefieran los productos purulentos recogidos por aspiración directa con jeringa o tejidos sospechosos, a las muestras tomadas con hisopos o torundas con algodón.” Todas las situaciones no previstas en esta norma deben ser consultada con los especialistas en Microbiología antes de tomar las muestras. En caso de no disponer de alguno de los sistemas de transporte recomendados consultar con la Sección Microbiología que será la que deberá instrumentar las soluciones alternativas. En todos los casos de solicitud de examen bacteriológico, es imprescindible: Nombre completo: 119 Nº de Cédula de Identidad o Nº de registro: Edad: Fecha de Nacimiento: Ocupación: Sexo: Teléfono o Celular: Servicio, policlínica o internación (piso, sala, cama): Medico solicitante: Teléfono: Fecha y Hora de Toma de Muestra: Fecha y Hora de Recepción de Muestra: Tipo de muestra: Examen Solicitado Diagnóstico presuntivo: Antibioticoterapia: 1) 2) Dosis y frecuencia: III.Criterios de rechazo de solicitudes y/o muestras Si las solicitudes y/o las muestras no cumplen los requisitos mínimos, indispensables para su correcto procesamiento el laboratorio deberá aclarar las discrepancias con el servicio que las envío, previo a su realización y en algunos casos será imposible su procesamiento hasta tanto se envíe la muestra correcta. Los siguientes son algunos ejemplos de ello: CRITERIOS DE RECHAZO Discordancia entre la identificación del paciente y la solicitud de examen y la identificación de la muestra. ACCIÓN CORRECTIVA Comunique al servicio que envío la muestra y no procese hasta la solución de la discordancia. Nota: Para muestras únicas (LCR, materiales quirúrgicos) procese pero no libere el resultado hasta la solución de la discordancia. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S • CRITERIOS DE RECHAZO 120 ACCIÓN CORRECTIVA Muestra sin solicitud de examen y/o datos incompletos en el formulario básico de solicitud. Comunique al servicio que envío. No procese hasta tanto se conozcan esos datos, imprescindibles para la realización del estudio. Muestra enviada en frasco no estéril, medio de transporte inadecuado o con conservantes (formol). Rechace e Informe al servicio que envío y solicitar nueva muestra. Muestra enviada en envase o tubo con pérdida o derrame No procese. Descontamine y elimine la muestra y solicite una nueva. Muestra en cantidad insuficiente para realizar los exámenes solicitados. Solicite muestra adicional, si no es posible establezca prioridades de procesamiento en acuerdo con el médico tratante. Muestras repetidas por más de una vez en el mismo día, excepto hemocultivos. Procese una sola muestra por día y comunique al servicio para que justifique el procesamiento de las muestras restantes. Muestra evidentemente contaminada. Descarte la muestra y solicite otra. Inadecuada temperatura de transporte y/o conservación Tome acciones de acuerdo al tipo de muestra Inadecuado tiempo en la remisión de la muestra. Descarte la muestra y solicite otra. Nota: Los criterios de rechazo de muestras deben ser de conocimiento del Médico tratante. IV. Infecciones del tracto urinario: urocultivo S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S a. Pacientes que controlan esfínteres Este método de recolección de orina es posible en adultos y en los niños que pueden controlar esfínteres. La muestra adecuada es aquella obtenida de la primera micción en la mañana (primera orina de la mañana), pero si la urgencia del caso o la situación particular lo justificara, se puede realizar la recolección con una retención de orina en vejiga mínima de tres horas. La recolección de las muestras dentro del hospital debe ser supervisada por una enfermera o auxiliar de enfermería debidamente capacitada. La muestra de orina para los exámenes de laboratorio, pueden ser de los siguientes tipos, según el método de colecta y exámenes que deben realizarse: Orina de la mañana: muestra de 8 horas; • Primer chorro para examen general de Orina • Chorro medio para cultivo. Instrucciones para el paciente y personal de salud: • • • • • Obtenga la orina, sin estar contaminada por la secreción vaginal, esperma, vello púbico, polvos, aceites, lociones y otros materiales extraños. Proceda al lavado e higiene de manos, de pene y la vulva. Durante la menstruación introducir un tapón de algodón en la vagina antes de la higienelocal y de la micción. Las instrucciones para la colecta puede ser oral o por escrito en un lenguaje accesible. Se debe proporcionar al paciente, un frasco con rotulo, para proceder a la colecta de la orina y poner su nombre en el rotulo. Colecta de muestra de orina para cultivo: primer chorro y chorro medio • • • • La colecta de orina para cultivo debe realizarse antes del uso de antimicrobianos, de no ser así notificar oportunamente el uso de los mismos. Realice la higiene de las manos y área genital con agua y jabón. No use antisépticos, para la higiene. La opción de elegir el tipo de muestra de orina, primer chorro o chorro medio debe ser definida por el profesional solicitante. En caso de sospecha clínica de infección urinaria aguda, la orina puede ser colectada y procesada en cualquier horario. Instrucciones para los pacientes a.1. Para los hombres: a.2. Para las mujeres: 1) Higiene - lave con agua y jabón las manos y la región genital. Separando los labios mayores, lave la región genital de adelante para atrás, y seque sin hacer movimiento de adelante para atrás, usando gasa estéril o una toalla bien limpia. 2) Técnica de colecta - sentarse en el vaso sanitario o bidet con las piernas separadas, con una de las manos separe los labios mayores y con la otra mano sostenga el frasco destapado y colectar el 1er chorro de la primera orina de la mañana (aproximadamente 10 ml), tape el frasco inmediatamente después de la colecta; 3) Observación: Si esta orina fuese utilizada también para el cultivo de Neisseria gonorrhoeae, no debe ser refrigerada, ya que puede impedir el crecimiento de esta bacteria. 121 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 1) Higiene - lave con agua y jabón las manos y la extremidad distal del pene que rodea el meato uretral distendiendo previamente todo el prepucio, enjuague y seque con gasa estéril o toalla bien limpia; 2) Técnica de colecta - con una de las manos mantenga el prepucio retraído, con la otra mano sostener el frasco ya destapado y colecte el 1er chorro de la primera orina de la mañana (aproximadamente 10 ml), tape el frasco inmediatamente después de la colecta; 3) Observación: Si esta orina fuese utilizada también para el cultivo de Neisseria gonorrhoeae, no debe ser refrigerada, ya que puede impedir el crecimiento de esta bacteria. a.3. Niños: 1) En niños y niñas mayores la orina se recoge de forma similar a los adultos. b. Pacientes que NO controlan esfínteres b.1. Lactantes • • • En los recién nacidos, lactantes y niños que todavía no controlan esfínteres, la toma de muestra se realiza a través de la colocación de la bolsa recolectora, previo aseo de los genitales. La bolsa recolectora no debe permanecer más de 30 minutos en el bebé, caso contrario se tendrán resultados falsos positivos. Por esta razón se deberá cambiar la bolsa colectora de acuerdo al tiempo establecido anteriormente, previo aseo. Si no se puede obtener la muestra de orina con la bolsa colectora, se debe esperar la micción del lactante al acecho o realizar punción suprapúbica. b.2. Pacientes con sonda b.2.1. Sondados intermitentes 122 • • Utilizar sonda nueva estéril Recoger en tubo o frasco estéril b.2.2. Sondados permanentes • • • • • • • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • • De ser posible, cambiar la sonda por una nueva. Pinzar (Clampear) la sonda 2 - 3 hrs. Desinfectar el sitio de punción del segmento proximal del catéter del puerto y de la sonda Foley, con alcohol 70°. Aspirar entre 2 a 5 mL de orina. Verificar el retiro de la pinza (clamp) después de obtener la muestra. Colocar el material obtenido en el frasco estéril y enviar inmediatamente al laboratorio. NUNCA se debe recolectar la muestra de la bolsa de drenaje. NO ENVIAR la punta de la sonda Foley para cultivo, porque el crecimiento bacteriano representa a la flora de la uretra distal. Si se quiere hacer un control o monitorización en los procesos infecciosos, se recomienda realizar un cultivo de orina después de las 48 horas de haber sido retirada la sonda. Urocultivos realizados antes del tiempo establecido pueden dar resultados positivos sin que estos estén realmente asociados a procesos infecciosos. c. Punción suprapúbica • • Es el método de elección para la recolección de muestras en niños pequeños (recién nacidos y lactantes). La punción suprapúbica debe ser realizada por el personal médico capacitado, el cual requiere un buen conocimiento de la técnica y de las precauciones que hay que adoptar, con rigurosa asepsia, descartando problemas de hemostasia. Transporte de la muestra Una vez recolectada la muestra por cualquiera de los métodos mencionados anteriormente, enviar inmediatamente al laboratorio (hasta dentro de los 15 minutos después de la recolección) si esto no es posible mantener a una temperatura de 4º C hasta un lapso de tiempo máximo de 4 horas, caso contrario el reposo de la muestra de orina por más de este tiempo favorecerá a la proliferación de los microorganismos lo cual afectará en los resultados del paciente dando falsos positivos. Observaciones • • ES NECESARIO INDICAR EN LA ORDEN DE SOLICITUD DE CULTIVO, EL MÉTODO DE RECOLECCIÓN UTILIZADO (ESPECIALMENTE SI SE TRATA DE NIÑOS), YA QUE ES UN DATO IMPORTANTE A LA HORA DE VALORAR EL RECUENTO DE COLONIAS. Para la búsqueda de micobacterias, la orina se recoge de la forma descrita anteriormente durante tres días consecutivos. En este caso el volumen de orina debe ser 100 - 150 mL y se elegirá preferentemente la primera micción de la mañana. Cuando se sospecha la presencia de hongos y virus, el volumen de orina será superior a 20 mL y en el caso de parásitos se recogerá la orina de 24 horas. V. Infecciones del tracto gastrointestinal Coprocultivo.- • • • • • • • Los patógenos entéricos que causan diarrea, están presentes en mayor cantidad y son más fáciles de aislar durante la fase aguda o diarreica del proceso infeccioso intestinal, por este motivo es aconsejable que la muestra sea recolectada en esta fase. Sólo se procesarán las muestras de materia fecal de consistencia líquida, semilíquida o pastosa NO SE PROCESARÁN LAS DE CONSISTENCIA SÓLIDA; el procesamiento de muestras de heces de consistencia sólida sólo se realizará para estudio de portadores (en caso de bacterias) y para estudio de parásitos. La muestra debe ser recolectada en recipiente de boca ancha, con cierre hermético; no es necesario que el frasco esté estéril, pero si debe estar limpio. Se debe tener el cuidado que el frasco no tenga restos de detergentes, jabones, desinfectantes u otros compuestos que contengan iones metálicos. En el caso de que el transporte de la muestra demore por mucho tiempo o el laboratorio de microbiología distribuya en las salas el medio de transporte Cary - Blair, las muestras pueden ser enviadas en los medios antes mencionados para el estudio bacteriológico. Si se sospecha de un brote por rotavirus, las muestras deben ser recolectadas en frascos limpios para luego conservarlas entre 2º y 8º C hasta esperar su procesamiento (no utilizar medio de transporte). Para la recolección es mejor utilizar una cuchara desechable, un palito de helado o un depresor de lengua, con la ayuda de estos se deberá recolectar la porción más significativa de las heces, es decir aquella porción que sea sanguinolenta, mucoide o purulenta. La cantidad a ser recolectada es del tamaño de una nuez en caso de deposiciones pastosas. Si se tratan de muestras semilíquidas o líquidas debe ser de 10 a 20 mL (una cuchara). Una vez recolectada la muestra se enviará inmediatamente al laboratorio debidamente rotulado, incluso con la hora de recolección de la muestra. Transporte de la muestra.- • Si la muestra no es entregada al laboratorio dentro de una hora, se deberá colocar en el medio de transporte Cary Blair,4 horas, se puede conservar en refrigeración hasta 24 horas. Observaciones.- • • • La muestra NO debe ser recolectada del inodoro y tampoco deben estar contaminadas con orina. Para recoger las heces NO debe utilizarse papel higiénico, porque suelen tener sales de bario que inhiben algunas bacterias enteropatógenas. El envío de la muestra sin ningún medio de transporte, es necesario para el examen en fresco, el ensayo de las toxinas de C. difficile (si es que se realiza), detección por concentración de huevos o parásitos y estudios virológicos (cultivos, inmunoelectromicroscopía, ELISA, o látex para rotavirus). 123 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S • • • Las muestras para coprocultivo, deberán recolectarse antes de la administración de agentes antidiarréicos. Es conveniente también evitar, sobre todo para estudios parasitológicos la utilización previa de antiácidos y laxantes oleosos, así como de los compuestos habitualmente utilizados para estudios radiológicos digestivos (bario, bismuto). VI. Infecciones del tracto respiratorio a. Infecciones del tracto respiratorio superior: (faringitis) Hisopado faríngeo • • • • 124 • • • Se debe contar con una luz directa lo cual ayudará a observar mejor la parte de donde se recolectará la muestra. El paciente debe estar sentado con la cabeza en hiperextensión. Solicitar al paciente que abra la boca, saque la lengua y emita un sonido “ah”. Con la ayuda de un bajalenguas deprimir la lengua y con un hisopo estéril frotar enérgicamente las criptas tonsilares, amígdalas y la parte posterior de la faringe. Si existe algún exudado, inflamación o material purulento, recolectar también este material. En el momento de la recolección de la muestra se debe tener cuidado de no tocar la lengua, la mejilla, las encías, úvula y los dientes o muelas, debido a que existe el riesgo de contaminar con la flora bacteriana lo cual dificulta el aislamiento del verdadero agente infeccioso. Una vez obtenida la muestra sembrar inmediatamente en los medios sólidos de acuerdo a protocolo del laboratorio. Transporte de la muestra • • En el caso de que la muestra ya fue sembrada en los medios sólidos correspondientes, enviar inmediatamente al laboratorio para incubación. Si esto no es posible colocar el hisopo con la muestra en un medio de transporte (Stuart o Amies con carbón activado) y mantener a temperatura ambiente hasta enviar al laboratorio (no debe pasar de las 24 horas). Observaciones S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • Este tipo de estudio se restringe a brotes de infecciones intrahospitalarias, en búsqueda de portadores del agente causal del brote. b. Infecciones del tracto respiratorio inferior Neumonías Nosocomiales - Neumonías Asociadas a Ventiladores Mecánicos (NAVM) • Se recomienda el uso de criterios microbiológicos cuantitativos para el diagnóstico de la NAVM; este enfoque permite reunir información epidemiológica sobre microorganismos prevalentes en cada hospital y ver la resistencia antimicrobiana en una unidad; reducir y racionalizar el uso de antimicrobianos y discriminar casos con mayor o menor probabilidad de NAVM. • Se recomienda específicamente el uso de cultivo cuantitativo del ASPIRADO ENDOTRAQUEAL (AET). Esta modalidad de diagnóstico tiene una sensibilidad y especificidad comparables a las estrategias diagnósticas basadas en estudios fibrobroncoscópicos como Lavado broncoalveolar y tiene la ventaja de su universalidad de aplicación, bajo costo e independencia de equipos humanos y técnicos restringidos para su obtención. b.1. Método No Invasivo Aspirado Endotraqueal (AET) • • • • • • Todo paciente con conexión a ventilación mecánica más de 48 horas y presencia de criterios clínicos radiológicos, en el cual no se hayan efectuado cambios de tratamiento antimicrobiano durante las últimas 72 horas. La muestra debe ser recolectada por personal médico debidamente capacitado. La muestra debe ser obtenida con técnica aséptica, utilizando un catéter de aspiración introducida por el tubo endotraqueal y conectando el otro extremo del catéter a un tubo de aspiración. El catéter debe ser introducido hasta encontrar resistencia y NO se debe diluir la muestra con el fin de facilitar su recolección, debido a que se trata de un cultivo cuantitativo. Si las secreciones son espesas, se deben aplicar aspiraciones intermitentes hasta conseguir la muestra. La muestra ya obtenida se debe colocar en un frasco estéril. Transporte de la muestra • La muestra debe ser enviada rápidamente al laboratorio, especificando que se requiere cultivo cuantitativo de Aspirado Endotraqueal (AET). 125 • La muestra debe ser recolectada por personal médico debidamente capacitado. Transporte de la muestra • La muestra debe ser enviada rápidamente al laboratorio, especificando que se requiere cultivo cuantitativo. 2. Lavado broncoalveolar (LBA) • Este un método que permite obtener un lavado del compartimiento alveolar que se encuentra distal al fibrobroncoscopio impactado en un bronquio subsegmentario que debe ser realizado por un equipo médico especializado. Transporte de la muestra.- • El transporte de la muestra debe ser inmediata o dentro de los 30 minutos. VII. Infecciones sistémicas Hemocultivo La investigación de microorganismos en muestras de sangre constituye uno de los exámenes más importantes en microbiología clínica para el diagnóstico de bacteremia o fugemia. La presencia en sangre de organismos viables sugiere una infección activa en los tejidos. El pronóstico del paciente dependerá de un diagnóstico y tratamiento rápido; ello requiere una identificación precisa u ensayo rápido de susceptibilidad a los antimicrobianos. El momento de la recolección de muestra depende de las condiciones del paciente. En casos no críticos se recomienda obtener dos o tres pares de hemocultivos (aeróbicos y anaeróbicos), separados por intervalos de 30 a 60 minutos antes de comenzar tratamiento antimicrobiano. Sin embargo, esto no es posible en el caso de neonatos, cuando se sospecha meningitis o cuando el paciente se halla en estado crítico. En dichos casos recomendamos tomar dos muestras al mismo tiempo, de dos lugares diferentes, para iniciar tratamiento antimicrobiano inmediato. No existe información que indique una mayor rentabilidad de los cultivos en relación a si son obtenidos antes, durante o después de un pico febril o escalofríos; por consiguiente se recomienda obtener hemocultivos en cualquier momento cuando clínicamente se sospecha la presencia de una bacteriemia o fugemia. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S b.2. Métodos Invasivos 1. Fibrobroncoscopía mediante cepillo protegido Principio.- Se toma la muestra de sangre del paciente utilizando técnica aséptica con equipo estéril. La sangre se inocula en el frasco de hemocultivo mezclándose con el caldo. La fórmula de medio estimula el desarrollo de agentes aerobios, anaerobios y microaerofílicos. Obtención de la muestra • • • • 126 • • • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • Retirar los tapones externos de los frascos. Desinfectar los tapones de goma con alcohol a 70°. No se recomienda desinfectar los tapones de goma con tintura de yodo o alcohol yodado puesto que el yodo destruye la goma. Localizar por palpación la vena que se va a puncionar. Generalmente la red venenosa de la flexura del codo; en los niños será a nivel de la yugular o en recién nacidos aprovechando el botón umbilical, el cual puede ser utilizado para tomar la muestra. Dado el significado del hemocultivo positivo es importante que la sangre se tome con el menor riesgo posible de contaminación accidental. Los mejores resultados se obtienen de punciones venosas arteriales. Excepto en situaciones excepcionales, no se recomienda extraer sangre a través de una derivación o catéter ya que estos dispositivos pueden estar colonizados por bacterias que no están presentes en la sangre del paciente; por lo tanto, estos hemocultivos podrían dar resultados falsos positivos. La desinfección de la piel se debe le hacer con tintura de yodo o sus equivalentes (alcohol yodado) Extraer la sangre sin tocar en ningún momento el campo desinfectado. Si fuera necesario palpar nuevamente la vena, utilizar guantes de goma estériles o volver a desinfectar el sitio antes de venipuntura. De acuerdo a los últimos estudios, la cantidad de sangre se considera una variable crítica en el aumento de la positividad de los hemocultivos. A mayor volumen de muestra mayor es la sensibilidad del hemocultivo. Se debe tomar un volumen tal que se obtenga una dilución 1/10 para el medio de cultivo líquido. En adultos se recomiendan 10 mL como mínimo en cada venipuntura. En recién nacidos y prematuros 1 mL; en lactantes 2 a 3 mL; en pre–escolares y escolares 2 a 5 mL; y en adolescentes 10 mL. Introducir sangre en los frascos evitando que entre aire en el frasco para cultivo en anaerobiosis. Mover los frascos suavemente para que la sangre y el medio de cultivo se mezclen. Transporte.- Hasta su envío mantener a 35 - 37º C; cuando esto no sea posible, mantener a temperatura ambiente. Nunca debe refrigerarse ni congelarse. Si se sospecha anaerobios emplear un medio adecuado para estas bacterias. Observaciones.- Cuando no haya venas accesibles puede realizarse la extracción de sangre arterial. No son adecuadas las muestras procedentes de catéter, solamente en caso de que se sospeche infección del propio catéter y se contempla su retirada. Cultivo de catéteres intravasculares El cultivo de catéter intravascular se realizará solo en caso de Sepsis asociada a catéter. Podrá realizarse cultivo cualitativo o semicuantitativo de punta (técnica semicuantitativa de Maki). Esta última técnica es preferida puesto que permite valorar la contaminación extraluminal del catéter, principal mecanismo por el cual se contaminan a los catéteres de corta permanencia y pueden llegar a ser el origen de una bacteriemia. Debe estar acompañado de dos hemocultivos. Para el cultivo se obtiene el segmento distal del catéter (5 cm) que deberá ser depositado en un frasco estéril para luego ser trasladado al laboratorio para su respectivo procesamiento. Obtención de la muestra • • • • • Desinfectar con alcohol al 70% una zona de piel de unos 10 cm correspondientes a la zona de entrada del catéter. Hacerlo en forma de círculos comenzando por el centro. Repetir la misma operación, pero con iodóforo, dejando que se seque por lo menos un minuto. Retirar el catéter con la máxima asepsia. Ayudándonos de las pinzas y las tijeras estériles, cortar los 5 cm dístales del catéter que corresponden a la porción intravascular. Introducir el segmento de catéter en un recipiente estéril correctamente identificado. Tamaño de la muestra 5 cm de la porción más distal. Porciones mayores dificultan el procesamiento en el laboratorio. Transporte La muestra deberá enviarse al laboratorio en un periodo inferior a 30 minutos. Cuando esto no sea posible deberá conservarse a 4º C por 12 horas como máximo. 127 Observaciones Se recomienda que a la vez que se recolecta la muestra de catéter (catéter removible), también se tome una muestra de sangre periférica para hemocultivo, de esta manera se evidenciará si realmente existe una bacteriemia ya que en ambas muestras debe aislarse el mismo microorganismo. Nota: La presencia de un número mayor o igual a 15 colonias de un solo tipo de colonias o bacterias, significa que el catéter puede ser la fuente de infección. Catéteres no removibles • • • • • • La técnica es aplicada cuando por condiciones técnicas o clínicas del paciente no se ha indicado el retiro de catéter. Paciente neutropénico con catéteres permanentes. Catéteres de nutrición parenteral. Implantes vasculares Catéter doble lumen diálisis. Paciente sin otra posibilidad de acceso vascular. - La evaluación de estos catéteres debe realizarse en forma cuantitativa (Método Cuantitativo Simultáneo Diferencial). - Se debe extraer una muestra de sangre de una vena periférica diferente de la de inserción del catéter (HEMOCULTIVO PERIFÉRICO) y otra de igual volumen a través del mismo (RETROCULTIVO). Obtención de la muestra: • • • • • Lavarse las manos con antiséptico. Colocarse guantes estériles. Desinfectar la zona de punción, tanto el catéter como la piel, con yodopovidona o alcohol yodado. Dejar secar 1 minuto. Extraer 1,5 - 2 ml de sangre a través del catéter y depositar en el frasco de Hemocultivo. Agitar y rotular: “RETROCULTIVO”. Extraer igual cantidad de sangre de vena periférica y recoger de igual forma que en el punto anterior. Agitar y rotular: “HEMOCULTIVO PERIFÉRICO. La recolección de muestras debe realizarse en forma SIMULTÁNEA y enviarse INMEDIATAMENTE al laboratorio. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S • VIII. Infecciones del sistema nervioso central Meningitis intrahospitalarias.- Como se ha mencionado con anterioridad la infección intrahospitalaria es aquel proceso infeccioso transmisible, local o sistémico que se presenta después de las 72 hrs. de estancia en el hospital; por lo tanto las causas de las meningitis intrahospitalarias están relacionadas generalmente con las prácticas quirúrgicas que se realiza en el paciente, por lo tanto se pueden encontrar diferentes procesos como las meningitis postquirúrgicas, los abscesos cerebrales, y las infecciones de válvulas de derivación y otros dispositivos. A continuación se detalla la recolección de muestra para cada proceso a. Meningitis Post quirúrgicas 128 La incidencia de las mismas varía dependiendo del uso de antibióticos profilácticos peri operatorios y del tipo de cirugía: limpia o limpia contaminada. Los factores de riesgo para la aparición de estas infecciones incluyen focos contiguos de infección, cirugía de urgencia, rasurado total de la herida, reoperación precoz. La muestra para el diagnóstico de estos procesos es el líquido cefalorraquídeo (LCR) Obtención de la muestra (Líquido Cefalorraquídeo) • • • La obtención de la muestra es responsabilidad exclusiva del médico capacitado en la técnica de punción lumbar, quien la tomará bajo rigurosas condiciones de asepsia. Depositar la muestra en 2 frascos estériles, el primer frasco servirá para el estudio citoquímico y el segundo frasco para el estudio bacteriológico esto debido a que teóricamente tiene menor probabilidad de contaminarse con epitelio, sangre de la piel o tejido de los capilares que se rompen durante la punción. La cantidad de muestra mínima debe ser de 1 mL en cada frasco. Transporte de la muestra.- • • La muestra debe ser enviada en un plazo máximo de 15 minutos al laboratorio, como el LCR es hipotónico los neutrófilos pueden lisarse, el recuento puede disminuir en un 32% después de 1 hora y en un 50% después de las dos horas de la extracción. Esta muestra NUNCA DEBE REFRIGERARSE, por lo que el transporte debe realizarse a temperatura ambiente. S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S b. Abscesos Cerebrales.- Es una infección focal, intracerebral que empieza en un área localizada causando cerebritos y desarrolla hasta hacerse una colección de pus rodeada por una cápsula muy vascularizada. El uso de la Tomografía Axial Computarizada (TAC) permite que el absceso sea visualizado y aspirado para el diagnóstico microbiológico. La recolección de la muestra será descrita en el procedimiento para Abscesos Cerrados. c. Infecciones de Válvulas de derivación y otros dispositivos.- La infección de estos sistemas de derivación puede ocurrir entre 1% al 10% dependiendo de la edad del paciente, etiología de la hidrocefalia, la virulencia del microorganismo, tipo de la derivación implantada y la experiencia del neurocirujano. También se ha considerado como factores desencadenantes el tiempo de la cirugía, número de personas en el equipo quirúrgico, la preparación de la piel y la calidad del material del dispositivo. d. Líquido cefalorraquídeo ventricular.- La punción del reservorio para la extracción del LCR es la mejor muestra, no se aconseja extraer LCR proveniente de una derivación externa porque puede estar colonizando el catéter y el resultado sería falso positivo, tampoco la punción lumbar porque al drenar el LCR hacia la cavidad atrial o peritoneal el LCR lumbar puede ser estéril y sería falso negativo. Procedimiento.- • El procedimiento debe ser realizado por personal médico capacitado. Transporte de la muestra.- • • La muestra debe ser enviada en un plazo máximo de 15 minutos al laboratorio El transporte debe ser a temperatura ambiente y NO REFRIGERAR. Observaciones.- • El médico debe indicar en la solicitud del examen la procedencia del LCR, es decir “LCR ventricular” ya que esto ayudará bastante en el diagnóstico bacteriológico. IX. Infecciones post quirúrgicas y post curación Para le recolección de estas muestras es necesario tomar en cuenta algunos aspectos como la correcta antisepsia de la piel, siempre indicar si la muestra proviene de una cavidad abierta o cerrada, describir precisamente el sitio anatómico del cual se obtiene. De tratarse de heridas, es crítico diferenciar entre muestras superficiales y profundas, siendo estas últimas las únicas útiles para el cultivo de anaerobios, si son recolectadas en forma adecuada. 129 La toma de muestra se realizará con técnica aséptica de la zona adyacente a la herida. Se realizará por punción y se colocará la muestra en recipiente estéril con tapa de rosca, si se sospecha presencia de anaerobios comunicarse con el laboratorio para solicitar medio de transporte. b. Abscesos abiertos y Heridas superficiales • • • • Lavar con suero fisiológico y gasas estériles cuidadosamente la superficie de la herida para retirarla flora colonizante y el exudado que pueda estar presente. Obtener la muestra de las paredes de la herida, evitar tomar la secreción purulenta. En caso de requerir un estudio cuantitativo se debe obtener una biopsia de tejido. Una vez obtenida la muestra debe ser depositada en un frasco estéril de tapa rosca. Transporte y conservación • • El envío al laboratorio debe ser inmediato. Si no puede procesarse antes de 2 horas usar medio de transporte. Observaciones. • • Las muestras recibidas en hisopo son de escasa rentabilidad en anaerobios y deben obtenerse sólo en circunstancias muy excepcionales, cuando no se pueda recoger la muestra por otros métodos. No se debe recolectar la secreción purulenta emergente. c. Abscesos cerrados • • • • • • • La recolección debe ser realizada por personal médico capacitado. Realizar antisepsia de la zona a punzar con alcohol al 70°, de forma concéntrica comenzando por el centro. Abarcar una zona de unos 10 cm. Repetir la operación con povidona yodada. En pacientes con hipersensibilidad al yodo, se utilizará alcohol 70° dos veces consecutivas. Dejar secar al menos 1 minuto para que el antiséptico ejerza su acción. Realizar una punción-aspiración del absceso con jeringa y aguja. En caso de sospecha por anaerobios realizar la obtención de la muestra y el transporte en tubo al vacío (Vacutainer). La muestra más útil es aquella obtenida contra la pared del absceso y puncionando en el lado superior para evitar la fistulización espontánea. N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S a. Heridas quirúrgicas.- • • Depositar la muestra a un contenedor estéril. Si se requiere búsqueda de anaerobios introducir en un medio de transporte para anaerobios. Deberá enviarse un volumen de muestra entre 1 - 5 mL. Transporte y conservación Las muestras deben enviarse al laboratorio en un lapso máximo de 15 minutos forzosamente. Hasta que esto suceda, mantener las muestras y el medio de transporte a temperatura ambiente. Observaciones. Es muy importante especificar en la solicitud la localización del absceso con vistas a la interpretación de los resultados. Si se carece de recipiente para transporte de muestra para anaerobios consultar al laboratorio. X. Infecciones del tracto genital femenino post parto 130 Endometritis En situación de Endometritis Post Parto Normal no se recomienda el cultivo de la Secreción eliminada por vía genital, porque se trata de una muestra que proviene del sitio que tiene gran cantidad y variedad de flora comensal, la toma de muestra deberá tomarse mediante cirugía. En caso de Endometritis Post cesárea y contaminación de la herida quirúrgica, la toma de muestra debe realizarse del lugar de la herida. Transporte de la muestra • • Enviar inmediatamente al laboratorio a temperatura ambiente. NO refrigerar. Bibliográfica • S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S • • • • Ministerio de Salud del Perú/Instituto Nacional de Salud; Manual de procedimientos bacteriológicos en infecciones intrahospitalarias, Serie de Normas Técnicas No. 28, , Año 2001. Manual de Toma de Muestras para el Estudio Bacteriológico, Parasitológico, y Micológico; Selección, Recolección, Conservación y Transporte, Departamento de Laboratorio Clínico, repartición de Microbiología, Hospital de Clínicas, Facultad de Medicina Uruguay 2004 Zurita J.,: Recolección y transporte de muestras en microbiología clínica, OPS/OMS, Quito 2004. Asociación Argentina de Microbiología, Colegio de Bioquímicos de la provincia de Entre Ríos, Facultad de Bioquímica y Ciencias Biológicas, Universidad Nacional del Litoral, Microbiología Clínica: Bacteriemias e infecciones de dispositivos intravasculares, No. 14, Santa Fe, 1999. Rosales P., Damiani E., Torrico E., Diagnostico de Laboratorio: en Vigilancia, prevención y control de infecciones asociadas a servicios de salud; Tomo II, Parte IV, Ministerio de Salud y Deportes,/INLASA, La Paz, Año 2010. ANEXO 4 FORMULARIO DE SUPERVISIÓN DE LABORATORIO LISTA DE VERIFICACIÓN SUPERVISIÓN DE LABORATORIOS DE BACTERIOLOGÍA CLÍNICA Porcentaje de resultados negativos REQUISITO CRITERIOS DE EVALUACIÓN DE LA INFRAESTRUCTURA El laboratorio se encuentra construido en zona no vulnerable a desastres ¿El laboratorio se encuentra construido, completamente independiente de una vivienda? ¿El laboratorio cuenta con sala de espera destinada al laboratorio ? ¿El laboratorio cuenta con baños para pacientes? ¿El laboratorio cuenta con área de recepción de muestras? El laboratorio cuenta con Ambiente de toma de muestras? ¿El laboratorio cuenta con un Área o ambiente administrativo? ¿El ambiente de procesamiento de muestras cumple con las dimensiones mínimas adecuadas? Verificar la seguridad del laboratorio Verificar que la infraestructura es independiente La sala de espera es acorde a la demanda de atención del laboratorio La sala de espera cuenta con baño accesible para el paciente Verificar la existencia de área señalizada para recepción de muestras El ambiente de toma de muestras está separada del área analítica y administrativa, que asegure la privacidad del paciente Verificar la existencia de un área o ambiente exclusivo para administración Verificar que el ambiente de procesamiento tiene una superficie mínima de 16 m2 SI NO OBSERVACIONES 131 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S Nombre de la Institución Ciudad Fecha Director de la Institución Jefe de laboratorio Responsable de Bacteriología Características de la Institución: Nivel de Laboratorio No. de Personal Profesional No. de Personal Técnico No. de Personal Auxiliar Producción Mensual Promedio: Urocultivos Secreciones/Exudados Líquidos Hemocultivos Coprocultivos Antibiograma S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 132 ¿El laboratorio cuenta con ambiente separado para lavado y quemado de material contaminado? ¿El laboratorio cuenta con ambiente separado para preparación de medios de cultivo para microbiología? ¿El laboratorio cuenta con un área o ambiente de depósito para almacenamiento de reactivos, materiales e insumos? ¿El laboratorio cuenta con vestidor o casilleros para el personal de laboratorio? ¿El laboratorio tiene baños para el personal de laboratorio? ¿El laboratorio tiene un área de descanso para el personal de laboratorio, cuando se hacen turnos de guardia? El laboratorio tiene techos lisos, impermeables y lavables libres de fisura El laboratorio tiene paredes revocadas, lisas, pintadas con material impermeable, libres de fisuras El laboratorio tiene pisos lisos, lavables, libres de fisuras Verificar si cuenta con un ambiente exclusivo Verificar si el laboratorio cuenta con un ambiente exclusivo para preparación de medios para microbiología Verificar si el laboratorio cuenta con un ambiente o área identificada para deposito o almacenamiento de reactivos, materiales e insumos Verificar la existencia de vestidor o casilleros individuales para el guardado de ropa y enseres personales Verificar la existencia de baños para el personal de laboratorio Verificar el área de descanso cuando aplique Verificar que el techo no presente goteras o signos de humedad Verificar que no presenten rajaduras, signos de humedad, polvo y rajaduras Verificar que los pisos no presenten rajaduras, signos de humedad, rajaduras y se encuentren limpios El laboratorio tiene Puertas y ventanas Verificar que no presenten rajaduras, impermeables y lavables, que sean signos de humedad, polvo y chapas seguras y protejan de los vectores o vidrios rotos. y que tengan malla protectora cuando aplique Verificar que los mesones sean de El laboratorio cuenta con Mesones material lavable, rígido y que tenga un rígidos de superficies lisas, impermeables y lavables con ancho de ancho entre 55-70 cm. medidas estándar ¿El laboratorio cuenta con lavaderos de Verificar la calidad de los lavaderos. material impermeable? El laboratorio cuenta con iluminación Verificar la calidad de iluminación natural y artificial adecuada ¿Se cuenta con ventilación natural o Verificar la calidad de ventilación artificial adecuada? ¿Cuenta con extractor de aire? (si aplica) Verificar su existencia cuando la ventilación sea insuficiente Aire acondicionado (si aplica) Verificar su existencia en lugares de clima cálido 133 SI NO OBSERVACIONES N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S ¿El laboratorio cuenta con agua Verificar existencia de agua potable potable? ¿El laboratorio cuenta con instalaciones Verificar que no existan cables por eléctricas segura y de buena calidad? fuera, colgando, que tengan los térmicos separados para la instalación luminaria y de enchufes para equipos. Equipos grandes deben tener su propio térmico. ¿El laboratorio utiliza un toma Verificar los puntos de toma corriente corrientes para cada equipo? ¿La instalación eléctrica cuenta con Verificar la instalación con línea a tierra línea a tierra? y estabilizadores de corriente. ¿El laboratorio cuenta con alcantarillado Verificar la instalación sanitaria o pozo séptico? Verificar la señalización El laboratorio tiene señalización de acceso restringido a los ambientes del laboratorio? DE LOS EQUIPOS REQUISITO CRITERIOS DE EVALUACIÓN ¿Cuenta con silla de toma de muestra? Verificar existencia ¿Cuenta con camilla para toma de Verificar existencia muestras? Cuenta con Estufa de Incubación Verificar existencia • 35°C • 45°C Cuenta con estufa para secado de Verificar existencia material Cuenta con autoclaves Verificar existencia • Para material contaminado • Para medios de cultivo y material ¿Cuenta con Cabina de Seguridad Verificar existencia Biológica? ¿Cuenta con Potenciómetro, conserva Verificar existencia adecuadamente el electrodo? ¿Cuenta con Microscopio? Verificar existencia ¿Cuenta con Centrifuga? Verificar existencia ¿Cuenta con balanza? Indicar gramaje Verificar existencia ¿Cuenta con hormilla para disolución Verificar existencia de medios? El laboratorio cuenta con un Inventario Verificar existencia de Inventario y actualizado de los Equipos Kardex de los Equipos ¿El laboratorio cuenta con un programa Verificar Fichas técnicas de de mantenimiento preventivo de mantenimiento preventivo y correctivo equipos? ¿El laboratorio cuenta con registros de control de temperatura de los diferentes equipos? ¿El laboratorio cuenta con Procedimientos técnicos escritos de uso de los equipos? ¿El laboratorio cuenta con fichas de registro histórico de cada equipo? ¿El laboratorio tiene computador con acceso a Internet exclusivo para microbiología? S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 134 REQUISITO ¿El laboratorio cuenta con un inventario de los reactivos en uso, y de fecha vigente? ¿El laboratorio cuenta con fichas de Reactivos o Kardex en uso con fecha vigente? ¿El laboratorio cuenta con inventario de reactivos e Insumos? ¿El laboratorio cuenta con reactivos preparados en laboratorio con Identificación y fecha de elaboración? ¿El laboratorio cumple las condiciones de almacenamiento indicadas por el fabricante de reactivos? REQUISITO ¿El Laboratorio cuenta con el personal capacitado para las funciones que realizan? El Laboratorio es miembro del comité ¿El Laboratorio cuenta con Procedimientos Operativos Estandarizados escritos para las pruebas que realiza? ¿El Laboratorio cuenta con Criterios de Aceptación y Rechazo de Muestras de forma escrita? ¿El laboratorio cuenta con un manual de Toma y Transporte de muestras? Verificar existencia de registros de control de temperaturas, refrigerador, Baño María y Estufas de incubación Verificar la existencia de procedimientos técnicos de uso de cada uno de los equipos Verificar la existencia de fichas de Registro de los equipos Verificar la existencia del equipo DE LOS REQUISITOS DE REACTIVOS CRITERIOS DE EVALUACIÓN Verificar el Inventario General de Reactivos y fechas de vencimiento SI NO OBSERVACIONES SI NO OBSERVACIONES Verificar las fichas y fechas de los reactivos Verificar lista de inventario Verificar los Reactivos, rótulos con identificación y fechas de elaboración de reactivos Verificar la conservación adecuada de los reactivos DE LA GESTIÓN DE CALIDAD CRITERIOS DE EVALUACIÓN Verificar certificaciones de capacitación del personal Registro de capacitaciones realizadas en el laboratorio y cronograma de capacitaciones anuales Verificar memorandum de designación Verificar los Procedimientos Técnicos escritos para las pruebas que realiza. Verificar el documento de criterios de aceptación y rechazo de las muestras. Verificar Manual de toma y manejo de muestras disponible para el personal de toma de muestra. 135 SI NO OBSERVACIONES N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S ¿El laboratorio participa al menos de Verificar fecha y resultados de las un programa de evaluación externa de participaciones en programas de la calidad? evaluación externa de la calidad. Verificar participación en los programas organizados por redes de vigilancia ¿El laboratorio cuenta con convenios, Verificar los convenios o contratos de contratos escritos para la derivación de derivación de muestras. muestras a otros laboratorios? Verificar los resultados de las muestras derivadas El laboratorio emite resultados previa Verificar la emisión de un resultado que verificación de jefatura tenga visto bueno de jefatura ¿El laboratorio cuenta con un registro de Verificar el registro entrega de resultados? ¿El laboratorio cumple con plazo Verificar fecha de ingreso y salida de adecuado de entrega de resultados? resultado ¿El laboratorio difunde los patrones de Verificar documentación de difusión resistencia a los antimicrobianos en su (Cartas, boletines, trípticos, etc) institución? Verificar registro de informes a médicos ¿El laboratorio cumple con la notificación inmediata de los resultados solicitantes que impliquen un riesgo de salud pública? ¿El laboratorio cumple con la Verificar registro de informes de información y notificación obligatoria a formulario 303 de producción y para la autoridad sanitaria? vigilancia epidemiológica. ¿El laboratorio cuenta con cuaderno de registro de pruebas de identificación realizadas? DE LA BIOSEGURIDAD REQUISITO CRITERIOS DE EVALUACIÓN ¿El laboratorio cuenta con un manual de Verificar la existencia y disponibilidad bioseguridad? del manual de bioseguridad ¿El laboratorio cuenta con un programa Verificar las fichas medicas de cada funcionario del laboratorio de control de salud ocupacional del personal y con la aplicación de los esquema de vacunación completa para el personal del laboratorio? El personal cuenta con insumos de Verificar los insumos disponibles protección personal Discriminación adecuada de residuos, Verificar recipientes señalizados y disposición de residuos según norma nacional • Comunes • Infecciosos • Especiales • Corto punzantes 136 ¿Que procedimiento de descontaminación realiza? • Químico (Concentración) • Esterilización • Incineración Tiene planes de contingencia contra accidentes: Contra incendios • Es visible en el área • Existe existiguidor • Conoce del manejo Para derrames biológicos • Es visible en el área Pinchaduras con objetos corto punzantes • Es visible en el área MICROORGANISMO Enterobacterias Bacilos No fermentadores Estafilococos Enterococos S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Otros Estreptococos S. pneumoniae H. influenzae N. meningitidis ANALITO Control de calidad de Tinción GRAM • Cepas ATCC • Acciones correctivas (cuando proceda) Explicación por supervisado o registro Verificar planes de contingencias DE LA IDENTIFICACIÓN DE MICROORGANISMOS ANTIBIOGRAMA FUENTE DE SI NO SI NO VERIFICACIÓN OBSERVACIONES Registros de identificación Registros de identificación Registros de identificación Registros de identificación Registros de identificación Registros de identificación Registros de identificación Registros de identificación DEL CONTROL DE CALIDAD INTERNO SI NO VERIFICAR Registro OBSERVACIONES Comprobar Tipo de agua utilizada para preparación de medios: • Destilada • Desmineralizada • Grifo Control de calidad de Medios de cultivo para aislamiento primario: • Esterilidad • Crecimiento • Efectividad • pH • Cepas ATCC • Que medios? Control de calidad Mueller Hinton • Esterilidad • Crecimiento • Efectividad • pH • Cepas ATCC Control de pH de medios de cultivo • Con cinta • Potenciómetro • Biológico (ATCC) cuales? Control de Timina/Timidina (MH) • Cepa ATCC 29212 Control de Cationes, (MH) • Cepa ATCC 27853 Control grosor del Agar (MH) • 4 mm • Volumen estandarizado • Distribución uniforme Tipo de sangre usada • Carnero • Humana Registro 137 Registros Registro Registro Medir espesor Verificar linealidad de mesón SI DEL ANTIBIOGRAMA NO VERIFICAR 1. Explicación por personal supervisado 2. Registro 1. Explicación por personal supervisado 2. Registro OBSERVACIONES N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S ANALITO Preparación de Inoculo: • Directo a partir de cultivo fresco • Previa incubación Que solvente utiliza: • Caldo enriquecido (cual) • Agua destilada • Solución Fisiológica • Otros Registro Método de estandarización de Inóculo Escala de Mac Farland • Escala 0,5 MF • Fecha de preparación • Fecha de vencimiento • Frecuencia de cambio • Conservación Registro Fotómetro • Rango de Observancia • Filtro utilizado S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 138 Otros Control de calidad de Discos de Antibióticos • Fecha de Vencimiento • Marca • Lote • Cepas ATCC utilizadas • Frecuencia de control • No. de discos por placa • Almacenamiento • Acciones correctivas Interpretación de Resultados del ATB Norma CLSI • CLSI año Otros cual ? Disponibilidad de cepas ATCC • Proveedor • ¿Cada qué tiempo? • Conservación • ¿Qué cepas? • Solicitar un Antibiograma en proceso • Comprobar físicamente • Registro de Interpretación • Comprobar físicamente FORMULARIO DE ENVÍO DE CEPAS AL LABORATORIO DE REFERENCIA NACIONAL EN BACTERIOLOGÍA CLÍNICA INLASA VIGILANCIA DE PATÓGENOS ASOCIADOS A IAAS FICHA DE ENVÍO DE RESULTADOS Código de origen Departamento Fecha de recepción Laboratorio Código Bact. Clin. INLASA Tipo de muestra Edad paciente Sexo paciente Hospitalizado Ambulatorio IAAS Responsable Fecha de envío resultados Diagnóstico clínico Diagnostico bacteriológico de origen PRUEBAS DE IDENTIFICACIÓN PRUEBA RESULTADO ANTIBIOGRAMA DISCO CARGA MG/ML Diagnostico Bacteriológico INLASA Observaciones Firma Responsable HALO MM INTERPRETACIÓN N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 139 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S ANEXO 5 FORMULARIOS DE VIGILANCIA IAAS 140 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 141 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 142 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 143 S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S 144 N O R M A N AC I O N A L D E I N F E CC I O N E S A S O C I A D A S A L A AT E N C I Ó N E N S A LU D I A A S 145 ANEXO 6 NÓMINA DE PROFESIONALES QUE VALIDAN EL DOCUMENTO TÉCNICO NORMATIVO Pedro Gamarra Camacho Oruro Dra. Maria Rene Aldunate Lic. Cinthya Gorena Dr. Luis Gutierrez Valda Dra. Martha Bejar Potosí 146 Dra. Ana María Calisaya Rodríguez Dr. Ludwing Franz Luna I. Dra. Mary Reynolds Rodrigo Lic. Policarpia Llave Mamani. Tarija Dra. Daicy Medina Castillo Lic. Magdalena Vilte Fernández Lic. Rosario Orellana Pereira. Tec. Ana María Trigo Flor. Cochabamba Dr. Juan Carlos Ayzama Dra. Marcia Ferrel Dra. Shirley Lazcano Lic. Angelica Alvarez Lic. Jesusa Torrez M. Chuquisaca Dr. Edgar Yucra Duarte Dr. Juan pablo Beltrán Quinteros. Dra. Norma J. Amado Terán S E R I E : D O C U M E N TO S T É C N I CO - N O R M AT I V O S Beni Dra. Roció Cardoso Tahua Lic. Daigoro Aponte Melgar. Lic. Vivian Rodal Pando Lic. Sandra Simokawa Dra. Elizabth Rocha Lic. Cristina Atto Gutierrez Lic. Loribaldo Moura S. Santa Cruz Lic. Silvana Arteaga Meneses. Lic. Flora Domínguez Q. Dra. Rossemery Cross Arteaga Lic. Susana Paredes Montero Dr. Oscar Morales Dra. Ruth Escobar R. Dra. Jannette Aguirre Dr. Roberto Torrez Sandra Limpias Dra. Lorena M. Soleto Ortiz Asunta Morales Ch. Nohelia Holguín Toro La Paz Dr. Jhon Pérez Dra. María E. Trigoso Lic. Guadalupe Garay Dra. Rosmery Carvallo Lic. Martha Hilary Lic. Marisol Colque Lic. Paola Ticona Hospital Obrero La Paz Lic. Wilma Digna Mallea Lic. Amalia Larico Hospital del niño La Paz Lic. Soledad Quispe Lic. Celia Limachi Hospital Viacha La Paz Lic. Dalila Mamani Hospital Materno Infantil La Paz Lic. Jeaneth Berrios Lic. Martha Poma Lic. Rufina Rojas Lic. Julia Arroyo Lic. Victoria Mamani Caja Petrolera La Paz Lic. Maria Olguín Lic. Nancy Paucara Hospital de la Mujer La Paz Lic. Marisol Siles Lic. Felicidad Rios Lic. Martha Navia Clínica del Sur La Paz Lic. Tania Pinto Lic. Benita Mamani Hospital Arco Iris La Paz Lic. Clotilde Cochi Lic. Natividad Illanes Hospital de Clínicas La Paz Lic. Salome Montan Lic. Felipa Mamani Lic. Gregoria Mayta Lic. Gricelda Machaca Instituto Nacional del Torax La Paz Lic. Magna Velazco A. Lic. Sonia Céspedes Inclán Carrera de Enfermería UMSA Lic. Gladys Alcazar Lic. Julia Laura