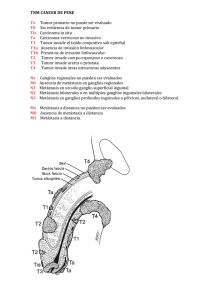
Tema Paciente Oncologico 1- Cancer y oncología Cancer: conjunto de enfermedades por una proliferación anormal de las celulas. Oncología: parte de la medicina encargada del estudio y tto de los tumores.? Situación actual del cancer en España 2 causa de muerte en España . 28,1 % Tumores con mayor mortalidad: bronquios , colon y pulmón 2- Proliferación celular y carcinogenesis Tipos proliferación celular Hiperplasia: . Aumento de tamaño del tejido Hipertrofia: aumento tamaño celular sin modificar estructura Metaplasia: transformación de una celula madura en otra Displasia: proliferación celular anormal Anaplasia: crecimiento de celulas indiferenciadas desorganizadas y con tendencia a malignizarse. Neoplasia: crecimiento descontrolado de un tejido. Las neoplasias malignas se caracterizan por un creckmiento rápido, capacidad de destruir tejidos vecinos y producir efectos sistemicos.. Las celulas malignas se diseminan a traves de la sangre o linfa, para producir metastasis. Fisiopatología y Carcinogénesis Diferenciación: proceso por el cual las células se especializan y forman un tejido especifico. Proto-oncogen: gen que regula la diferenciación y el crecimiento celular. Anti-oncogenes: genes supresores que detienen la división y reparan el ADN. Oncogenes : genes que han sufrido alteración en información genetica y pueden iniciar y mantener las características tumorales de una célula. Apoptosis: suicidio celular 0 muerte programada . La alteración del ADN y la perdida del control diferenciación- proliferación , tiene 3 FASES : □ Fase de Comienzo: desestructuración de ADN a causa de diferentes factores. □Fase de estimulación: por contacto reiterado Con los agentes . □Fase de progresión: con afectación maligna celular ,invasión de tejidos y diseminación . Las células malignas presentan antígenos de especificidad tumoral . Sirven como marcadores tumorales . Infiltración: Invadir y dañar tejidos cercanos por presión masa tumoral . Metástasis : diseminarse a distancia a otras partes del cuerpo a través circulación linfática o sanguínea ... 4 caracteresticas celulares cancer: clonalidad, autonomía ,anaplasia y metástasis 3- Etiología del cancer 1. Factores genetics y herencia '. 3 síndromes hereditarios→ Lynch I, Lynch II y LiFravmeni 2. Alteraciones hormonales 3. Agentes químicos 4. Agentes físicos 5. Estilos de vida o factores ambientales(tabaco, alcohol, dieta, ejercicio fÍsico... 6. Infecciones y virus 7. Iatrogénico 4- Clasificación y nomenclatura de los tumores A En función de celula y tejido de origen : Los tumores benignos llevan el sufijo "-oma", y los malignos el sufijo "-sarcoma","carcinoma"o"-blastoma". 1- Sarcomas→ del tejido conectivo □ Osteosarcoma → Huesos □ Condrosarcomas → Cartílagos □ Glioma → nervios □ Hemangioma → Vasos sanguíneos □ Miosarcoma → Musculos→ rabdomiosarcoma + común en niños □ Liposarcoma → tejido adiposo 2- Carcinomas → tejidos epiteliales □Adenocarcinomas □ Carcinomas escamosos 0 epidermoides 3- Blastomas → proceden de celdas embrionarias de un órgano o tejido 4- Afectaciones hemato lógicas □ Leucemias → Clasificación: En base a duración y carácter de enfermedad: aguda (breve y mal pronostico), crónica (-agresiva) En base a la estirpe y variedad morfológica: Linfoide y mieloide □ Linfomas→ Linfomas Hodgkin (crecimiento ganglios y bazo→ Indoloro) y linfomas linfociticos (linfoma no Hodgkin) □ Mielomas → medula ósea B. En función de su extensión Según clasificación TMN □ T : extensión local del tumor primario To: no hay evidencia de tumor T 1-4: > Subindice > tamaño Tx : no puede valorarse Tis: in situ □ N: afectación ganglios linfáticos regionales No: no hay afectación N 1-3 : en orden creciente , extensión y localización de adenopatías NX: no se puede evaluar □ M: presencia o no de metástasis Mo: no hay presencia de metastasis a distancia M 1: presencia de metastasis Mx: no evaluar C. En función del grado de diferenciación □ Go: no se puede valorar el estado □ G1: tumores bien diferenciados, se determina el tiempo de vida de una celula □ G2: tumores moderadamente diferenciados □ G3: tumores pobremente diferenciados □ G4: tumores mal diferenciados 0 Indiferenciados D. En función de sus estados clínicos. □ Estadio I: tumor limitado con ganglios negativos □ Estadio II: tumor extendido a los ganglios regionales □ Estadio III: tumor extendido a ganglios regionales y tejidos próximos □ Estadio IV: tumor con metástasis a distancia El pronostico de una persona diagnosticada de cáncer dependerá de: Localización del tumor primario Tipo histológico y grado de diferenciación Extensión Edad del paciente 5- Actividades de prevención y detección precoz en pacientes oncológicos A. Actividades de prevención primaria - Evitar la exposición a los factores de riesgo - Utilizar indicadores de salud para monitorizar los principales factores de riesgo - Fomentar el " Codigo Europeo contra el Cáncer" B. Actividades de prevención secundaria - Incluye screening 0 cribado : ↳ Cáncer colorrectal→ test Guayacol ↳ Cáncer de mama→ mamograflas ↳ Cáncer de cervix→ test Papanicolaou ↳ Cáncer de próstata → PSA 6- Valoración de enfermería para prevenir problemas relacionados con el cáncer □ Según necesidades básicas de V. Henderson las alteraciones + frecuentes: Respiración→ disnea, tos e hipo Alimentación → nauseas, vómitos, sequedad de boca... Eliminación → alteración urinaria , diarrea y estreñimiento Movilidad→ Inmovilidad... 7- Tratamiento del paciente oncológico Se busca curar, controlar O aliviar los síntomas A. CIRUGÍA ONCOLÓGICA - 1a elección de tto. Local o radial. Lumpectomía→ extirpación de un tumor en la mama y parte del tejido sano que lo rodea. Linfedema → puede aparecer despues de mastectomia radicaL ↳ Inflamación de los tejidos de las extremidades debido a la obstrucción de los CONductos linfáticos y la acumulación de La linfa. ↳ Cuidados del linfedema: - Posición adecuada brazo → colocarlo sobre almohadas + ejercicio físico - Recomendable limpieza diaria y aplicación de crema hidratante en zona - Revisar piernas y brazos midiendo la circunferencia de la extremidad afectada peso con - En caso de afectación de brazo evitar → cortes y heridas, cargar brazo afectado - Se recomienda → Uso repelente insectos, natación suave - Afectación pierna → no cruzar piernas, pies secos y limpios ↳ uso de media de compresión ↳ drenaje linfático manual periódicamente B. RADIOTERAPIA - Son radiaciones Ionizante de alta energía con fines terapéuticos, que producen lesiones en el ADN, produciendo muerte celular. - Se puede usar de forma profiláctica (prevenir Infiltraciones y metástasis), curativa, paliativa o coadyuvante (detener crecimiento) Tto Con radioterapia: Radical→ tto único Adyuvante→ tras tto q× y quimio → para consolidar el tto Neoadyuvante → tto inicial para disminuir el tamaño del tumor y facilita qx posterior Concomitante → R + Quimio Intraoperatoria→ dosis única en acto qx Paliativa → para control de síntomas La radioterapia incluye: Radioterapia externa o teleterapia Radioterapia Interna de contacto o braquiterapia: Intracavitaria Injertos intersticiales Yodo 131 Efectos secundarios dependerá de la dosis utilizada, de la zona irradiada y duración de tto Cuidados de enfermería Cuidados en la piel: evitar la cremas, desodorantes, esparadrapos, usar ropa amplia, evitar temperaturas extremas. Es posible que aparezca radiodermitis o epiteitis (lesiones cutáneas) Cuidados aparato digestivo: Mucositis → efecto secundario + frecuente. Diarrea o enteritis rádica →frecuente en tumores pélvicos 0 abdominales irradiados Vigilancia sobre SNC Prevención Infección Protección del personal santario que trabaja en radioterapia C. QUIMIOTERAPIA Tto con fármacos que inhiben el crecimiento celular de las células Fases ciclo celular: neoplásicas Y las destruyen. Tiene fines curativos, paliativos o coadyuvantes. - Go: latencia o reposo 1. Contraindicaciónes uso quimio - G1: síntesis del ARN y proteínas 2. Preparación psicológica del paciente con quimio - S: síntesis ADN 3. Administración de citostáticos + Comunes por via oral y intravenosa - G2: Formación uso mitótico - M: Mitosis o ÷ celular Extravasación → Cuando se produce una salida de líquido hacia el espacio perivascular. ↳ VIP → identificación precoz ↳ riesgo relacionado con el paciente, el fármaco o la técnica de admon. Clasificación fármacos citostáticos - Irritantes: producen dolor o Inflamación local tras su extravasación - Vesicantes: producen ulceración local tras su extravasación - Ni vesicantes ni irritantes En caso de tener que inyectar varios citostáticos, el vesicante a inyectara en último lugar Antídotos -Tlosulfato→ para Actiomisina, Cisplatino, Dactinomicina y Mecloretamina - Hidrocortisona → para ATBS, Docetaxel y Paclitaxel - Hialuronidasa → para los Alcaloides de la Vinca y el Etoposido - DMSO→ para los ATBS 4. Efectos secundarios La admon IV se hace preferiblemente mediante catéteres centrales, tipo Hickman o Portacath. Depresión medular (mielosupresión): Leucopenia , Trombocitopenia y Anemia Toxicidad del tracto digestivo : Mucositis y estomatitis; diarrea; estreñimiento;nauseas y vómitos; alteraciones del gusto ; xerostomia (sequedad boca); disfagia; anorexia; molestias gástricas. Alteraciones neurológicas: sobre todo los alcaloides de la Vinca. El ciplastino puede provocar hipoacusia Problemas cutáneos: cambios en la pigmentación, exantemas y alopecia Alteraciones cardíacas: El 5-FU puede provocar isquemia y dolor precordial Alteraciones pulmonares: el Metrotrexato puede provocar fibrosis pulmonar Insuficiencia renal Toxicidad hepática Alteración del aparato reproductor 8- Urgencias más frecuentes en el paciente oncológico Fiebre neutropeniCa Dolor severo 0 irruptivo Ataque de pánico y/o crisis de ansiedad Hemorragia secundaria a la trombocitopenia Agitación aguda severa por causa metabólica o por síndrome de deprivación Síndrome de compresión dela vena cava superior Compresión medular Hipercalcemia Taponamiento cardíaco 9- Paciente terminal ① Enfermedad avanzada ② Falta posibilidades razonables de respuesta al tratamiento. ③ NumeroSos problemas o síntomas ④ Impacto emocional ⑤ Pronostico vida <6 m Cuidados paliativos según 0MS: Cuidado total activo de los pacientes cuya enfermedad no responde tto curativo Cicely Mary Strode Saunders→ precursora de los cuidados paliativos. Movimiento Hospice ↳ St. Christopher → primer centro de pacientes terminalesque incluia atención medica, psicologica y social 10- Principales problemas del paciente terminal A. SÍNTOMAS DIGESTIVOS Anorexia → incapacidad para comer normalmente Estreñimiento → + frecuente (60%) Nauseas y vómitos → intentar adecuación de la dieta, corrección de la causa y tto farmacológico. Caquexia Sequedad y lesiones de la boca → Sequedad boca se tratara aumentando la salvación (chicle, piña natural, hielo...) O rehidratando la boca. B. SÍNTOMAS RESPIRATORIOS Disnea→ dificultad respiratoria Tos → muy frecuente Hipo → Se debe a: distensión gástrica e irritación drafragmática o del nervio frénico Estertores premorten → Sonido producido por la oscilación de las secreciones de la hipofaringe C. SÍNTOMAS NEUROPSICOLOGICOS 1. Insomnio 2. Ansiedad 3. Depresión 4. Estado confusional agudo 11- Dolor: Características y escala de medida Dolor → experiencia sensorial y emocional desagradable, asociada con una lesión hística presente, potencial o descrita Dolor → experiencia desagradable somatopsíquica (sensorial y emocional) cuya intensidad depende de laextensión y localización de la lesión tisular, real o potencial, y del estado psicológico del paciente DIMENSIONES DEL DOLOR Price 1988 Dimensión sensorial - discriminativa → parte objetiva del dolor Dimensión motivacional - afectiva → parte subjetiva del dolor Dimensión cognitivo-evaluativa → Creencias, valores vtvrales y variables cognitivas CLASIFICACIÓN DEL DOLOR 1. Según duración : - Agudo → duración horas o días - Crónico → se prolonga en el tiempo. Benigno o maligno 2. Según localización: - Somático → bien localizado Y constante , Como desgarrador 0 "en puñalada" - Visceral → Se localiza mal y se describe como sordo o como una presión - Neuropático o de desaferenciación→ generalmente por una lesión del SN Parestesia → Sensación anormal que no es experimentada como desagradable; ej: insectos caminando sobre la piel. Disestesia → sensación anormal desagradable Hiperalgesia→ respuesta exagerada al dolor ante un estimulo que normalmente causa dolor; ej: dolor agudo por una aguja Alodinia → dolor producido Por un estimulo que normalmente no causa dolor; ej: roce de las sabanas o el agua de la ducha Hiperestesia → sensibilidad aumentada a la estimulación Hiperpatia → reacción dolorosa anormal a estímulos repetitivos BASES NEUROLOGICAS DEL DOLOR 1. Transducción - Nivel tolerancia al dolor → la mayor intensidad de dolor que un individuo puede tolerar - Umbral del dolor → la menor cantidad de dolor que un individuo puede percibir 2. Transmisión 1a NEURONA DE LAS VIAS DEL DOLOR 2a NEURONA DE LAS VÍAS DEL DOLOR Los nociceptores son el extremo distal de la primera neurona, el cuerpo está a nivel del ganglio raquídeo y el extremo proximal se encuentra en el asta posterior de La medula espinal . Desde el asta posterior de la médula espinal hasta el tálamo 3. Interpretación 4. Modulación 3a NEURONA DE LAS VÍAS DEL DOLOR corteza y atraes de vías Desde el tálamo hasta la corteza VALORACIÓN DELcerebral DOLOR La valoración se puede hacer de 3 formas: ① Obteniendo Información subjetiva ② Obteniendo información observando la conducta del sujeto ③ Consiguiendo información Objetiva Los pacientes deben ser Considerados la principal fuente de información. Siempre tomarse enserio lo que manifieste el paciente SECUENCIA DE LA VALORACIÓN DEL DOLOR 1. Determinar la causa del dolor 2. Medir la intensidad del dolor Escalas En el tal ón, - Escala descriptiva simple o de valoración verbal: Keele → representa el abordaje mas básico para medir el dolor. - Escala numérica de la intensidad del dolor: Drownie - Escala visual analógica: Scott-Huskinson → metodo + frecuencia - Escala analógica graduada - Escala analógica luminosa (Nayman) - Escala de expresión facial O escala de caras de WOng -Baker → en niños a partir de 3 años - Escala de grises de Luesher → del blanco al negro. - Escala de colores - Escala de Payer → valora de 1 a 4 los parámetros : expresión facial/ movimiento de miembros superiores y adaptación a la ventilación - Escala Cries→ en neonatos | 3. Medir la intensidad del dolor y otros síntomas asociados Modelos Multidimensionales - Cuestionario del dolor de McGrill 0 MPQ → Instrumento para la valoración multidimensional + utilizado . Valora 3 aspectos: Sensorial , afectivo y evaluativo - Test de Lattinen → uso en España, puntuación > 20 ptos 4. Evaluación conductual - Escala Andersen - Cartilla autodescripción diaria del dolor - Escala Branca-Vaona TRATAMIENTO DEL DOLOR Para iniciar el cuidado a un paciente que sufre dolor se debe conocer la intensidad, duración, cualidad y localización del dolor Escala tratamiento analgésico según 0MS - Primer escalón: formado por analgésicos menores o no opiáceos→ Paracetamol , AINEs, Metamizol. Tienen "techo analgésico" - Segundo escalón: formado por combinación de analgésicos menores o no opiáceos con opioides débiles⇒ Codeína, Tramadol -Tercer escalón: formado por opioides potentes o mayores → morfina y fentanilo Inconvenientes opiáceos Aparición de tolerancia→ requiere aumento de dosis para conseguir el mismo efecto analgésico Síndrome de abstinencia El efecto adverse + frecuente de la morfina es el estreñimiento VÍAS DE ADMINISTRACIÓN DE FÁRMACOS PARA EL DOLOR Via oral → Vía de elección Vía sublingual Vía rectal → rápida absorción Vía intramuscular Via intravenosa Vía subcutánea Vía transdermica Vía epidural / intratecal Vía transmucosa En Ocasiones para conseguir una analgesia efectiva se utilizan: Bombas de ACP (Analgesia controlada por el paciente) Estimulación eléctrica transatánea CTENS) Bloqueo neurolítico del simpático u otras técnicas neuro quirúrgicas 12- Urgencias en cuidados paliativos - Obstrucción Irreversible de las vías respiratorias altas o s-ocación - Hemorragias masivas - Convulsiones - Crisis de claudicación familiar 13- Sedación en el paciente terminal Tipos de sedación • Según el objetivo: primaria (es buscada como fin) o secundaria (efecto secundario de un tto) • Según la temporalidad: continua o intermitente • Según la intensidad: profunda (no permite la comunicación con el paciente) o superficial (permite la comunicación) Síntoma refractario → aquel que no puede ser adecuadamente controlado a pesar de los intensos esfuerzos para hallar un tto tolerable es un plazo de tiempo razonable, sin que comprometa la conciencia del paciente. 14- Agonia ↳ conjunto de procesos y cambios físicos y psicológicos que suceder en los últimos momentos de la vida Signos clínicos Perdida de tono muscular Enlentecimiento de la circulación Cambios de las Constantes vitales Afectación sensorial Los fármacos de elección para la sedación terminal son el Midazolan y la Levomepromazina 15- Atención a la familia y al cuidador familiar 16- Información, comunicación y toma de decisiones 17- Morir en casa 18- Duelo: Tipos y manifestaciones Duelo → " estado de pensamiento, sentimiento y actividad que se produce como Consecuencia de la pérdida de una persona O cosa amada, asociándose a síntomas físicos y emocionales" Fases de duelo 1. Negación Kubler-Ross: 2. Ira 2. Conciencia C. M. Sanders de la pérdida 3. Negociación 3. Conservación/Aislamiento 4. Depresión 4. Cicatrización 5. Aceptación a los 2 años El duelo finaliza normalmente Tipos de duelos 1. Afición aguda o Shock 5. Renovación - Duelo normal o negado - Duelo anticipado - Duelo crónico -Duelo retardado, Inhibido - Duelo patológico