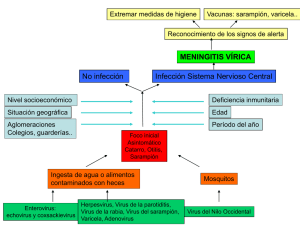
FIEBRE AMARILLA La fiebre amarilla es una enfermedad vírica hemorrágica transmitida por la picadura de mosquitos infectados. La forma de presentación de la fiebre amarilla va desde una infección subclínica a una enfermedad sistémica grave con fiebre, ictericia, hemorragia y fallo renal. La forma clínica más leve es poco característica y sólo se desarrolla en zonas donde la enfermedad es endémica, especialmente durante las epidemias. Comienza bruscamente con fiebre elevada y cefalea. Pueden existir, además, náuseas, epistaxis, bradicardia relativa y proteinuria leve. El cuadro clínico dura 1-3 días y cura sin complicaciones. En la forma grave o clásica, habitualmente se distinguen tres períodos evolutivos. El período de infección se instaura de forma súbita con fiebre elevada, cefalea y dorsalgia, epistaxis y gingivorragias. Puede aparecer el signo de Faget (bradicardia relativa a pesar de la elevada temperatura). Alrededor del tercer día la fiebre suele descender bruscamente (período de remisión). Después de este periodo de remisión un 15% evolucionan hacia la fase de intoxicación con fiebre, ictericia, insuficiencia hepática y/o renal con proteinuria y diátesis hemorrágica, epistaxis abundantes, gingivorragias y hematemesis (vómito negro). Agente: La fiebre amarilla está causada por el virus de la fiebre amarilla que pertenece a la familia Flaviviridae, género Flavivirus. Es una enfermedad transmitida por mosquitos Periodo de incubación: Es de 3 a 6 días. DEFINICIÓN DE CASO: Criterio clínico: Instauración aguda de fiebre con al menos UNO de los DOS signos siguientes: ictericia y/o hemorragia generalizada. Criterio de laboratorio Al menos uno de los cuatro criterios siguientes: –Aislamiento del virus de la fiebre amarilla en una muestra biológica. –Detección de ácido nucleico o de antígeno viral en una muestra biológica. –Demostración de un aumento de al menos cuatro veces en el título de anticuerpos frente al virus de la fiebre amarilla. –Confirmación por necropsia de las lesiones histopatológicas hepáticas características. Los resultados de laboratorio se interpretarán según se haya administrado o no una vacuna. Los casos se enviarán al Laboratorio de Referencia del Centro Nacional de Microbiología (ISCIII) para su estudio. Criterio epidemiológico Viaje en la semana anterior al inicio de los síntomas a un área geográfica donde se hayan registrado casos, sospechosos o confirmados, de fiebre amarilla. Clasificación de los casos Caso sospechoso: Persona que cumple los criterios clínicos. Caso probable: Persona que cumple los criterios clínicos y existe vínculo epidemiológico. Caso confirmado: Persona no vacunada recientemente que cumple los criterios clínicos de definición de caso y los criterios de laboratorio. Si hay antecedentes de vacunación reciente, un caso confirmado sería una persona en la que se detecta una cepa salvaje del virus de la fiebre amarilla. VIRUS ZIKA La enfermedad por virus Zika la produce un virus transmitido por la picadura de mosquitos del género Aedes, que se presenta con un cuadro clínico leve caracterizado por fiebre moderada, exantema maculo-papular que se extiende frecuentemente desde la cara al resto del cuerpo, artritis o artralgia pasajera (principalmente de articulaciones pequeñas de manos y pies), hiperemia conjuntival o conjuntivitis bilateral y síntomas inespecíficos como mialgia, cansancio y dolor de cabeza. Las infecciones asintomáticas son frecuentes y se estima que el tan solo uno de cada cuatro infectados desarrolla síntomas Agente: El virus Zika se trata de un arbovirus del género flavivirus (familia flaviviridae) muy cercano filogenéticamente a virus como del dengue, la fiebre amarilla, la encefalitis japonesa o el virus del Nilo Occidental. Periodo de incubación: El periodo de incubación habitual es de entre 3y 12días, con un máximo de 15 días. DEFINICIÓN DE CASO Criterio clínico: Paciente que presenta exantema maculo-papular y elevación de la temperatura corporal y uno o más de los siguientes síntomas: artralgias o mialgias, conjuntivitis no purulenta o hiperemia conjuntival y cefalea o malestar general, siempre que no se explique por otras causas. Se recomienda descartar al menos infección por dengue y chikungunya. Criterio epidemiológico − –Residir o haber visitado áreas epidémicas para virus Zika en los 15días anteriores a la aparición de los síntomas. − –La infección ha tenido lugar al mismo tiempo y en la misma zona donde se han producido otros casos probables o confirmados de Zika. − –Haber mantenido relaciones sexuales sin protección con hombres que hayan viajado a zonas con transmisión activa del virus dentro de los 28 días posteriores al regreso del viaje si no han tenido síntomas o de 6 meses en los casos con diagnóstico confirmado por laboratorio. Criterio de laboratorio para caso confirmado Al menos UNO de los siguientes: − –Aislamiento del virus en una muestra clínica. − –Detección de ácido nucleico en una muestra clínica − –Detección de anticuerpos neutralizantes en suero. Se realizará una vez estén disponibles los resultados positivos para serología detallados en el apartado siguiente. Criterio de laboratorio para caso probable − –La presencia de anticuerpos IgM , no confirmada por neutralización en una muestra de suero − –Seroconversión de anticuerpos IgG específicos del virus o aumento de cuatro veces el título entre muestras tomadas en fase aguda y fase convaleciente, no confirmada por neutralización El primer suero se recoge al inicio de la enfermedad y el segundo de 10 a 14 días después. El diagnóstico de laboratorio se hará, bien en las Comunidades Autónomas en caso de que dispongan de las técnicas diagnósticas apropiadas, o bien mediante el envío de las muestras del paciente al laboratorio de referencia del Centro Nacional de Microbiología. Las Comunidades Autónomas que puedan realizar el diagnóstico de laboratorio de “caso probable” enviarán las muestras que resulten positivas al Centro Nacional de Microbiología para su confirmación. La técnica diagnóstica de elección dependerá del tiempo transcurrido entre el inicio de síntomas y la toma de muestra son las siguientes: − -entre 0 a 5 días: aislamiento, PCR − -entre 5 y 7 días: PCR y serología − -después de 7 días: serología − Orina: entre 0 y 15 días: PCR, aislamiento Clasificación de los casos Caso sospechoso: Persona que cumple el criterio clínico y algún criterio epidemiológico. Caso probable: Persona que cumple el criterio clínico, con o sin criterios epidemiológicos, Y cumple criterio de laboratorio de caso probable. Caso confirmado: Persona que cumple el criterio clínico, con o sin criterios epidemiológicos y que cumple algún criterio de confirmación de laboratorio. Se considerara caso importado cuando el inicio de síntomas se produce en los 15 días posteriores a la estancia en zona epidémica fuera de España y caso autóctono cuando no haya antecedente de viaje a zona endémica en los 15días anteriores al inicio de síntomas. CHAGAS La enfermedad de Chagas, también llamada tripanosomiasis americana, es una enfermedad potencialmente mortal causada por el parásito protozoo Tripanosoma cruzi. Se encuentra sobre todo en América Latina, donde se transmite a los seres humanos principalmente por las heces de insectos triatomíneos conocidos como vinchucas, chinches o con otros nombres. Período de incubación Los períodos de incubación son variables, dependiendo de la vía de transmisión, de las formas infectantes del parásito, de la cepa, del inóculo y de la condición inmune del paciente, estos se dan así: Vía oral: 3 a 22 días Vía vectorial: 4 a 15 días. Vía transfusional sanguínea: 30 a 40 días o más. Vía accidental: aproximadamente 20 días DEFINICIÒN DEL CASO CÓLERA El cólera es una enfermedad infecciosa intestinal aguda, diarreica, causada por Vibrio cholerae. La infección generalmente es benigna o asintomática, aunque una de cada 20 personas infectadas puede padecer enfermedad grave. Se caracteriza por comienzo brusco, diarrea acuosa profusa (en agua de arroz o riciforme), vómitos y entumecimiento de las piernas. La pérdida rápida de líquidos corporales lleva a la deshidratación, colapso circulatorio y shock. Entre el 25-50% de los casos típicos de cólera son mortales en ausencia de tratamiento. Agente:- El cólera está producido por Vibrio cholerae serogrupos O1 y O139 productores de toxina colérica. El serogrupo O1 tiene dos biotipos, el clásico y El Tor, cada uno de los cuales comprende a su vez tres serotipos: Inaba, Ogawa y (raras veces) Hikojima. Periodo de incubación: puede variar desde pocas horas a 5 días, por lo regular es de 2 a 3 días. Definición de caso. Criterio clínico: Persona que presenta, al menos, una de las dos siguientes manifestaciones: Diarrea. Vómitos. Criterio de laboratorio: Aislamiento de Vibrio cholerae en una muestra clínica. y Confirmación del antígeno O1 o O139 en la colonia. Confirmación de la enterotoxina colérica o de su gen en la colonia. Criterio epidemiológico: Al menos una de las cuatro relaciones epidemiológicas siguientes: Exposición a una fuente común. Cualquier persona que haya estado expuesta a la misma fuente o vehículo de infección que un caso humano confirmado. Transmisión de persona a persona. Cualquier persona que haya tenido contacto con un caso humano confirmado por laboratorio y que haya tenido la oportunidad de adquirir la infección. Exposición a alimentos o agua contaminados. Cualquier persona que haya consumido un alimento o agua con contaminación confirmada por laboratorio, o una persona que haya consumido productos potencialmente contaminados procedentes de un animal con una infección o colonización confirmada por laboratorio. Exposición medioambiental. Cualquier persona que se haya bañado en agua o haya tenido contacto con una fuente ambiental contaminada y que haya sido confirmada por laboratorio. Clasificación de los casos. Caso sospechoso: No procede. Caso probable: Persona que satisface los criterios clínicos y con una relación epidemiológica. Caso confirmado: Persona que satisface los criterios clínicos y los de laboratorio. SARAMPIÓN Agente infeccioso.-El virus del sarampión pertenece al género Morbilli virus de la familia Paramyxoviridae Período de incubación: es aproximadamente de 10 a 12 días desde la exposición hasta el inicio de la fiebre y otros síntomas inespecíficos, y de unos 14 días (con una amplitud de siete a 18 días y, raramente, de hasta 19 a 21 días) desde la exposición hasta el inicio del exantema. Definiciones de caso recomendadas Los programas de erradicación del sarampión y los programas de control/eliminación de la rubéola deben usar las siguientes definiciones estandarizadas de caso, obtenidas de la Guía Práctica de Erradicación del Sarampión, publicada por la OPS, 1999; de la publicación de la OMS, WHO Recommended Surveillance Standards, 2a. edición, junio de 1999; y de la más actualizada Guía práctica: Eliminación del sarampión, segunda edición, 2007 de la OPS. Caso sospechoso de sarampión: cualquier paciente de quien un trabajador de salud sospecha que tiene sarampión. Caso confirmado por laboratorio: es un caso sospechoso de sarampión o de rubéola que, después de una investigación completa resulta como: 1. Confirmado como sarampión o rubéola por prueba inmunoenzimática disponible en el comercio (EIA) para detectar la presencia de anticuerpos IgM específicos contra sarampión o rubéola, y/o 2. Confirmado mediante el aislamiento del virus del sarampión o de la rubéola y/o 3. Vinculado epidemiológicamente a otro caso confirmado por laboratorio (se establecerá el vínculo epidemiológico sí ocurrió cualquier contacto entre el caso sospechoso y el caso confirmado por laboratorio en cualquier momento durante el mes anterior a la aparición de la erupción cutánea). Caso confirmado clínicamente: es un caso sospechoso de sarampión o de rubéola, que por cualquier motivo, no se investiga completamente. Esto podría incluir: los pacientes que fallecieron antes de que la investigación estuviese terminada, los pacientes a quienes no se pudo hacer el seguimiento, o los pacientes sin especímenes adecuados presentados para el análisis de laboratorio. Descartado: un caso sospechoso de sarampión o de rubéola que se haya investigado exhaustivamente, incluida la obtención de una muestra sanguínea adecuada, donde no se observaron pruebas serológicas de infección, no se aisló el virus y no tiene ninguna vinculación epidemiológica con un caso confirmado por laboratorio. Si los resultados de laboratorio indican otra infección vírica compatible con los síntomas clínicos, como el dengue, el caso también deberá descartarse. Caso importado de sarampión: un caso confirmado de sarampión de una persona que viajó a otro país donde circulaba el virus del sarampión durante el período de posible exposición (7-18 días antes de la aparición de la erupción cutánea). La posibilidad de exposición local se debe descartar mediante una detallada investigación. BRUCELOSIS La brucelosis es una zoonosis de comienzo agudo o insidioso con síntomas inespecíficos y en muchos casos graves. La enfermedad puede durar desde días a meses, las infecciones subclínicas y no diagnosticadas son frecuentes. La astenia y la fiebre son síntomas frecuentes. Esta última aumenta gradualmente a lo largo del día. Los síntomas suelen ser inespecíficos y dependen del estadio de la enfermedad y de los órganos implicados. Agente etiológico: es un cocobacilo aerobio Gram negativo perteneciente al género Brucella, que presenta seis especies principales: B. abortus, B. melitensis, B. suis, B. canis, B. ovis, B. neotomae. Posteriormente, se han añadido al género dos especies nuevas (B. ceticeae y B. pinnipedialis). Sólo en el caso de las cuatro primeras se ha comprobado infección humana. B. melitensis, especie propia del ganado ovino y caprino, es la identificada con mayor frecuencia en humanos, considerándose la más virulenta. Periodo de incubación. Es muy variable y difícil de precisar, se halla en un rango de 5-60 días y en ocasiones de varios meses. Definición de caso. Criterio clínico: Persona con fiebre y además, al menos una de las siguientes manifestaciones: sudoración (profusa, hedionda, especialmente nocturna), escalofríos, artralgias, debilidad, depresión, cefalea, anorexia. Criterio de laboratorio: Al menos uno de los dos siguientes: Aislamiento de Brucella sp. en una muestra clínica. Seroconversión o detección de inmunoglobulinas específicas en los distintos cuadros clínicos (técnica en tubo de aglutinación estándar (SAT), fijación de complemento, ELISA). Criterio epidemiológico: Al menos una de las cuatro relaciones epidemiológicas siguientes: Consumo de alimentos contaminados. Ingesta de productos procedentes de un animal contaminado (leche o productos lácteos). Transmisión de animal a humano: exposición a aerosoles, secreciones u órganos contaminados como flujo vaginal o placenta. Exposición a una fuente común. Clasificación de los casos. Caso sospechoso: No procede. Caso probable: persona que satisface los criterios clínicos y con un criterio epidemiológico. Caso confirmado: persona que satisface los criterios clínicos y de laboratorio. TUBERCULOSIS La tuberculosis (TB) incluye un amplio rango de enfermedades causadas por especies del complejo Mycobacterium tuberculosis. Puede afectar a cualquier órgano, siendo la forma pulmonar más frecuente que la extrapulmonar (70 y 30% respectivamente). Agente: Las especies del género Mycobacterium son bacterias aerobias inmóviles y no esporuladas, sin flagelos ni cápsula, que se caracterizan por ser ácido-alcohol resistentes debido al alto contenido en lípidos de alto peso molecular en la pared celular. Periodo de incubación: Desde el momento de la infección hasta que aparece una lesión primaria demostrable o una reacción tuberculínica significativa pueden transcurrir de dos a 12 semanas. Definición de caso. Criterio clínico: Persona que presenta estas dos características: Signos, síntomas o datos radiológicos compatibles con tuberculosis activa en cualquier localización. La decisión de un médico de administrarle un ciclo completo de terapia antituberculosa. Resultados anatomopatológicos en la necropsia compatibles con tuberculosis activa que habría requerido tratamiento antituberculoso. Criterio de laboratorio: a) Criterio de caso confirmado: Al menos uno de los dos signos siguientes: Aislamiento en cultivo de un microorganismo del complejo Mycobacterium tuberculosis (salvo la cepa vacunal ó Bacilo de Calmette-Guérin [BCG]) en una muestra clínica. Detección de ácido nucleico del complejo de M. tuberculosis en una muestra clínica JUNTO CON baciloscopia positiva por microscopia óptica convencional o fluorescente. b) Criterio de caso probable: Al menos uno de los tres siguientes: Baciloscopia positiva por microscopia óptica convencional o fluorescente. Detección del ácido nucleico del complejo de M. tuberculosis en una muestra clínica. Presencia histológica de granulomas. Clasificación de los casos según la localización de la enfermedad Según la localización de la enfermedad, los casos se clasifican en pulmonares y extrapulmonares Clasificación de los casos. Clasificación a efectos de su declaración: Caso sospechoso: Persona que satisface los criterios clínicos de la definición de caso. Caso probable: Persona que satisface los criterios clínicos y los de laboratorio de caso probable. Caso confirmado: Persona que satisface los criterios clínicos y de laboratorio de caso confirmado. Nota: Los casos de tuberculosis producidos por la cepa vacunal (Bacilo de Calmette-Guérin ó M. bovis BCG) no se notificarán al nivel nacional, estén o no confirmados por cultivo (ej: tuberculosis vesical por instilación de BCG, u otros signos y/o síntomas tuberculosos por el uso terapéutico o profiláctico de la vacuna BCG). Clasificación de los casos de TB pulmonar según su infecciosidad: Los casos de TB pulmonar se clasifican a su vez en bacilíferos cuando la microscopía directa de una muestra de esputo espontáneo o inducido es positiva y no bacilíferos en caso contrario. Clasificación de los casos según los antecedentes de tratamiento previo: Caso nuevo: Paciente que nunca ha recibido tratamiento antituberculoso, o bien que lo ha recibido durante un periodo de tiempo inferior a un mes. Caso tratado previamente: Paciente que ha recibido tratamiento antituberculoso (excluyendo QP/TIT) al menos durante un mes. Estos casos incluirían las recidivas, los tratamientos tras abandono, los fallos terapéuticos y otros casos como los crónicos. PAROTIDITIS La parotiditis es una enfermedad vírica que se caracteriza por fiebre e inflamación de una o más de las glándulas salivares, habitualmente de la parótida. No todos los casos de inflamación de la parótida están causados por el virus de la parotiditis sino que hay otros virus que pueden causarla aunque no de forma epidémica. Agente: Los virus de la parotiditis pertenecen a la familia Paramixoviridae, género Rubulavirus. Son virus envueltos que contienen ARN. Hay un serotipo del virus de la parotiditis y se han descrito 12 genotipos (A – L). Periodo de incubación: Oscila entre 16 -18 días, con un rango posible entre 14-25 días. Definición de caso Criterio clínico: Persona con fiebre y al menos una de las dos manifestaciones siguientes: − Aparición súbita de tumefacción, dolorosa al tacto, de las parótidas u otras glándulas salivares − Orquitis En algunos casos la fiebre puede ser moderada o incluso no estar presente en el cuadro clínico de parotiditis Criterio de laboratorio: Al menos uno de los siguientes: Respuesta de anticuerpos específicos del virus de la parotiditis (IgM o seroconversión de IgG) en el suero o la saliva Detección de ácido nucleico del virus de la parotiditis por PCR en saliva, orina o LCR Aislamiento del virus de la parotiditis en saliva, orina o LCR Estos resultados deben ser interpretados en función de los antecedentes de vacunación: En individuos no vacunados En individuos vacunados La detección de IgM en suero es un La infección por el virus de la parotiditis en individuos buen método para el diagnóstico de vacunados produce una respuesta inmune secundaria y parotiditis pueden no tener respuesta de IgM, o que ésta sea transitoria Si la IgM es negativa el caso se podría confirmar con: un suero en la convalecencia que demuestre seroconversión o un aumento significativo (cuatro veces) en los títulos de IgG en sueros de fase aguda y fase convaleciente. y no se detecte. Por tanto entre individuos vacunados pueden darse muchos falsos negativos, con lo que un resultado negativo de IgM en un individuo que cumple los criterios clínicos no descarta un caso. La capacidad de los tests de laboratorio para detectar IgM en suero es diferente según el antecedente de vacunación del individuo: en los no vacunados está entre el 80% -100%, en los que han recibido una dosis de vacuna se estima entre el 60-80% y en los que han recibido dos dosis de vacuna está entre el 13-14%. Si la IgM es negativa el caso se podría confirmar con: un suero en la convalecencia que demuestre seroconversión o un aumento significativo (cuatro veces) en los títulos de IgG en sueros de fase aguda y fase convaleciente ola presencia de títulos elevados de IgG en una muestra de suero extraída muy próxima al inicio de síntomas Hay que tener en cuenta que este incremento en la IgG puede no darse en los individuos vacunados. La PRC y el cultivo celular permiten confirmar un caso de parotiditis y son los mejores métodos diagnósticos disponibles actualmente para detectar infección por el virus de la parotiditis en individuos vacunados y en individuos no vacunados. Criterio epidemiológico: Contacto con un caso de parotiditis confirmado por laboratorio entre 14-25 días antes del inicio de los síntomas. Clasificación de los casos. Caso sospechoso: persona que satisface los criterios clínicos. Caso probable: persona que satisface los criterios clínicos y tiene una relación epidemiológica con un caso confirmado de parotiditis. Caso confirmado: persona no vacunada recientemente (en las seis semanas previas al inicio de síntomas) que satisface los criterios clínicos y de laboratorio. Persona recientemente vacunada en la que se detecta el genotipo salvaje del virus. Los casos en los que no se haya detectado el genotipo vacunal, si aparecen en el contexto de un brote o han viajado a zonas en las que se están detectando casos, quedarán clasificados como confirmados por laboratorio.