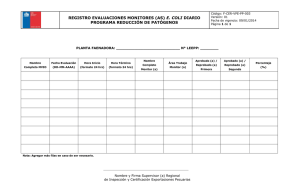
Manejo de la infección urinaria en la era de multiresistencia Dr Jaime Labarca Departamento de Enfermedades Infecciosas P. Universidad Católica de Chile Objetivos ● Conceptos generales ● Microbiología. Susceptibilidad ● Recomendaciones guías ○ Infección Urinaria no complicada ○ Infección urinaria complicadas ● Impacto resistencia en paciente ambulatorio ● Impacto resistencia en paciente con IAAS Clasificación ITU ● Bacteriuria asintomática ● Infección urinaria no complicada en la mujer ○ Mujer embarazada ● Pieleonefritis aguda en la mujer ● Infección urinaria complicada ○ ○ ○ ○ ○ ○ ITU hombre Anomalías anatómica (litiasis) Vejiga neurogénica Uso catéteres Diabetes Inmunosupesión Frecuencia de microorganismos ● >95% monomicrobianas Microorganismos Ambulatorio ○ E. coli 75 – 95% ○ S. saprophyticus 0 – 2 % ○ Menos comunes: ■ Otras enterobacterias P. mirabilis y K. pneumoniae ■ P. aeruginosa ■ Candida spp. ■ Enterococo ■ S. grupo B y D Objetivos ● Conceptos generales ● Microbiología. Susceptibilidad ● Recomendaciones guías ○ Infección Urinaria no complicada ○ Infección urinaria complicadas ● Impacto resistencia en paciente ambulatorio ● Impacto resistencia en paciente con IAAS INFECCION URINARIA TRATAMIENTO EMPIRICO ●Debe ser basado en la información epidemiológica y microbiológica. ●Escherichia coli es el principal microrganismo en la infección urinaria no complicada ●Importante considerar perfil de susceptibilidad antimicrobiana y su tendencia en el tiempo ●Cual es el porcentaje de resistencia que no nos permite hacer un tratamiento seguro ? E. coli Origen urinaria- Pacientes adultos 22 Hospitales n = entre 18.000 y 48.000 Susceptibilidad E. coli urocultivos 2011 100,0% 90,0% 80,0% 70,0% % susceptibles Grupo Colaborativo Resistencia Bacteriana SOCHINF 60,0% 50,0% 40,0% 30,0% 20,0% 10,0% 0,0% GENTA AMIKA CIPRO NITRO COTRI AMPI CEF 1º CTX PIP/TAZ ERTA IMI MERO URO AMBULATORIO 92,5% 99,5% 79,8% 96,9% 72,6% 44,5% 64,6% 94,4% 97,5% 99,9% 99,9% 100,0% URO HOSPITALIZADO 84,8% 97,0% 66,3% 90,6% 66,5% 35,9% 52,7% 79,1% 88,0% 99,2% 99,8% 99,9% E. coli Origen urinaria- Pacientes adultos Susceptibilidad E. coli urocultivos 2011 Grupo Colaborativo Resistencia Bacteriana SOCHINF n = entre 18.000 y 48.000 90,0% 80,0% 70,0% % susceptibles 22 Hospitales 100,0% 60,0% 50,0% 40,0% 30,0% 20,0% 10,0% 0,0% GENTA AMIKA CIPRO NITRO COTRI AMPI CEF 1º CTX PIP/TAZ ERTA IMI MERO URO AMBULATORIO 92,5% 99,5% 79,8% 96,9% 72,6% 44,5% 64,6% 94,4% 97,5% 99,9% 99,9% 100,0% URO HOSPITALIZADO 84,8% 97,0% 66,3% 90,6% 66,5% 35,9% 52,7% 79,1% 88,0% 99,2% 99,8% 99,9% E. coli - cefalosporinas distintas muestras - pacientes hospitalizados K. pneumoniae- cefalosporinas distintas muestras - pacientes hospitalizados E. coli y K. pneumoniae BLEE Total - pacientes hospitalizados En suma….. ● E. coli es el m.o. más importante en ITU ● Susceptibilidad a cefalosporinas de 1ra generación, TMT SMX, ciprofloxacino no permiten una recomendación empírica (a menos que datos locales muestren lo contrario) ● Se mantiene buena actividad de nitrofurantoina ● Aparece como tema importante la presencia de BLEE en cepas comunitarias y aquellas IAAS ● Se mantiene actividad de carbapenémicos y aminoglicósidos (también piperacilina tazobactam) ● Información epidemiológica local es clave en las recomendaciones Objetivos ● Conceptos generales ● Microbiología. Susceptibilidad ● Recomendaciones guías ○ Infección Urinaria no complicada ○ Infección urinaria complicadas ● Impacto resistencia en paciente ambulatorio ● Impacto resistencia en paciente con IAAS INFECCION URINARIA NO COMPLICADA GUIAS DE TRATAMIENTO SANFORD (2010): ● Si resistencia a E.coli menos 20%, ○ TMP/SXT, 2 tab BID por tres días. ● Si resistencia mayor 20%, ○ CIPROFLOXACINO 250MGRS VO, BID; ○ CIPROFLOXACINO ER 500 MGRS VO x D; ○ LEVOFLOXACINA, 250 mgrs VO x D (todos por tres días) ● Alternativas ○ NITROFURANTOINA ○ CEFALOSPORINA DE 1RA ○ FOSFOMICINA GUIA OPS 2011 – 2012 ITU baja no complicada ANTIBIOTICO DOSIS VIA DURACION NItrofurantoina 100 mg c 8 hrs vo 5-7dias Cefuroxima 500 mg c 12 hrs vo 5-7dias Ceftibuteno 400 mg c 24 hrs vo 5-7dias TMT-SMS 1 DS c 12 hrs vo 3 dias Ciprofloxacino 250 mg c 12 hrs vo 3 dias Fosfomicina 3 g x una vez vo dosis única 500 mg c 8 hrs vo 5-7dias Embarazadas Cefalexina GUIA OPS 2011 – 2012 Pielonefritis aguda no complicada ANTIBIOTICO DOSIS VIA DURACION Ceftriaxona 1 g c 24 hrs IM 7dias Cefuroxima 500 mg c 12 hrs vo 7dias Ciprofloxacino 500 mg c 8 hrs vo 7 dias Paciente estable Amikacina o Gentamicina en caso necesario Embarazadas Cefixima 400 mg c 24 hrs vo 7dias GUIA OPS 2011 – 2012 ITU complicada ANTIBIOTICO DOSIS VIA DURACION Ceftriaxona 1 g c 24 hrs IM 10-14 dias Gentamicina 160 mg c 24 hrs IM IV 10-14 dias Ciprofloxacino 400 mg c 8 hrs IV 10-14 dias 500 mg c 8 vo Paciente estable Enterobacterias BLEE Ertapenem 1 g c 24 hrs IV IM 7dias Objetivos ● Conceptos generales ● Microbiología. Susceptibilidad ● Recomendaciones guías ○ Infección Urinaria no complicada ○ Infección urinaria complicadas ● Impacto resistencia en paciente ambulatorio ● Impacto resistencia en paciente con IAAS E. coli Origen urinaria- Pacientes adultos Susceptibilidad E. coli urocultivos 2011 100,0% 90,0% 80,0% % susceptibles 70,0% 60,0% 50,0% 40,0% 30,0% 20,0% 10,0% 0,0% GENTA AMIKA CIPRO NITRO COTRI AMPI CEF 1º CTX PIP/TAZ ERTA IMI MERO URO AMBULATORIO 92,5% 99,5% 79,8% 96,9% 72,6% 44,5% 64,6% 94,4% 97,5% 99,9% 99,9% 100,0% URO HOSPITALIZADO 84,8% 97,0% 66,3% 90,6% 66,5% 35,9% 52,7% 79,1% 88,0% 99,2% 99,8% 99,9% GUIA OPS 2011 – 2012 ITU baja no complicada ANTIBIOTICO DOSIS VIA DURACION NItrofurantoina 100 mg c 8 hrs vo 5-7dias Cefuroxima 500 mg c 12 hrs vo 5-7dias Ceftibuteno 400 mg c 24 hrs vo 5-7dias TMT-SMS 1 DS c 12 hrs vo 3 dias Ciprofloxacino 250 mg c 12 hrs vo 3 dias Fosfomicina 3 g x una vez vo dosis única 500 mg c 8 hrs vo 5-7dias Embarazadas Cefalexina Objetivos ● Conceptos generales ● Microbiología. Susceptibilidad ● Recomendaciones guías ○ Infección Urinaria no complicada ○ Infección urinaria complicadas ● Impacto resistencia en paciente ambulatorio ● Impacto resistencia en paciente con IAAS Comparación CAP vs HCAP CAP HCAP p__ Frecuencia 32,6 67,4 Uso inapropiado AB 13 28,3 <0,001 Mortalidad 9,1 24,6 <0,001 Resultado de urocultivo En nuestro paciente: • 74 años • DM2 • Hospitalizaciones recientes • Uso previo de AB: cefalosporinas y quinolonas • Procedimientos invasivos de la vía urinaria Factores de riesgo para MO resistentes • Estudio caso (122)-control (242) • Factores de riesgo para E. coli BLEE en infecciones comunitarias. • 90% ITU. Rodríguez-Baño et al. Arch Intern Med 2008;168(17):1897-1902 Ben-Ami R et al. Clin Infect Dis 2009;49:682-690. • 983 cepas de varios países de Europa, Asia, Norte-América . • 890 (90.5%) E. coli 68 (6.9%) Klebsiella spp 25 (2.5%) Proteus spp • 339 (34.5%) BLEE. • Co-resistencia a ciprofloxacino 70%, variable según centro a otros AB. • Factores de riesgo similares para BLEE en todos centros. E. coli y K. pneumoniae BLEE Total - pacientes hospitalizados Mortalidad entre 60 pacientes con bacteriemia por Klebsiella productora de BLEE Paterson DL. CID 2004 ITU y BLEE Tratamientos alternativos AB via oral ○ Nitrofurantoina AB via IV ○ Aminoglicosidos ○ Piperacilina / tazobactam AB via oral (No disponible) ○ ○ ○ ○ ○ Fosfomicina (mundial) Mecillinam (mundial) Faropenem (Japon, India) Tebipenem (Japon) Cefixime o cefpodoxime /clavulanato (India) Klebsiella, Proteus y Pseudomonas ● Klebsiella pneumoniae: ○ asociado a IAAS ○ 25-50 % BLEE ○ Resistencia a carbapenémicos <10% ● Proteus mirabilis: ○ asociado a litiasis urinaria ○ variaciones locales significativas. No usar nitrofurantiona ○ puede producir BLEE ● Pseudomonas aeruginosa: ○ asociado a catéter urinario ○ puede tener multiresistencia o generar resistencia intratratamiento ○ frecuente y creciente resistencia a carbapenémicos En suma….. ● En infecciones comunitarias no AAS: ○ E. coli es el m.o. más importante ○ Nitrofurantoina es el agente oral con mejor actividad ○ Las otras alternativas idealmente con estudio microbiológico ● Identificar con riesgo de IAAS y evaluar cuidadosamente los factores de riesgo: ○ Considerar la presencia de BLEE ○ Recordar actividad de carbapenémicos y aminoglicósidos ○ Ojo con Klebsiella, Proteus y Pseudomonas ● Información epidemiológica local es clave en las recomendaciones Conclusiones 1. Es clave un diagnóstico preciso y definir el riesgo del paciente. 2. Es fundamental conocer el comportamiento epidemiológico local de las cepas. 3. Decisión de tratamiento debe considerar la gravedad y los factores de riesgo del paciente. 4. Si el paciente está grave, no debemos fallar en la elección inicial del antibiótico. MUCHAS GRACIAS !! Agradecimientos: Dra Patricia García Dra Marcela Cifuentes y GCR bacteriana Dr D. Livermore