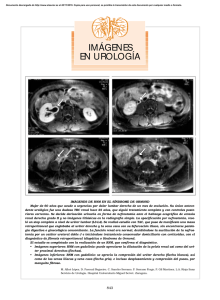
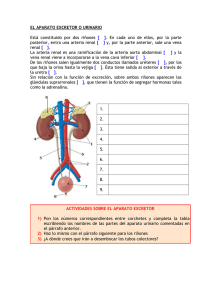
Retroperitoneo. -Pared abdominal posterior --Anterior : Por saco peritoneal y su contenido. --Superior: Diafragma muscular. --Inferior: Tiene contigüidad con las porciones extraperitoneales de la pelvis. --Posterolateral: Pared corporal. Fascia lumbodorsal se origina en las vertebras lumbares y se extiende hacia adelante y afuera desde la columna lumbar. Tiene 3 capas distintas : La capa posterior se extiende desde las apófisis espinosas de las vertebras lumbares, es la mas superficial y forma el revestimiento posterior del musculo sacroespinoso. El músculo latísimo del dorso(dorsal ancho) se origina medialmente a partir de esta aponeurosis para extenderse oblicuamente hacia arriba y hacia afuera hasta el húmero y revestir los músculos superomediales del flanco. Las capas media y anterior se originan en las apófisis transversas de las vertebras lumbares. La capa media separa el m. sacroespinoso del cuadrado lumbar y la capa anterior pasa por delante del cuadrado lumbar. Las tres capas se unen para formar una aponeurosis y tiene contigüidad con la aponeurosis del m. transverso. Existen 3 capas musculares anterolaterales del flanco. Oblicuo externo, que nace de las costillas inferiores hasta su inserción en la cresta aponeurótica a lo largo de la cresta iliaca lateralmente y por dentro es adyacente a la fascia del recto anterior. Oblicuo interno se origina en la cresta iliaca y la fascia lumbodorsal y se extiende hacia arriba y adelante y se inserta en la parrilla costal inferior. Transverso del abdomen se extiende desde la fascia lumbodorsal hasta el margen lateral del recto del abdomen. La fascia transversal cubre la cara interna del m. transverso del abdomen entre el peritoneo y la pared abdominal y se extiende hasta la linea media anterior por detrás de los m. rectos del abdomen, y se extiende hacia atrás y cubre las caras anteriores de los músculos que limitan el retroperitoneo. El m. psoas mayor se ubica por delante en el surco entre los cuerpos vertebrales lumbares y sus apofisis transversas y se origina entre T12 y L5 hacia abajo y afuera. El psoas mayor se une al m. íliaco que se origina sobre la cara interna del ala iliaca de la pelvis y se convierte en el iliopsoas que es el límite inferior del retroperitoneo y se inserta en el trocánter menor del fémur y flexiona el muslo. Las costillas 11 y 12 se ubican posteriores al diafragma, por detrás de las g. suprarrenales y el polo superior del riñón Grandes Vasos. La aorta y vena cava discurren a través del retroperitoneo central. La aorta se ubica a la izquierda de la línea media y termina en la porción inferior de la 4ª vertebra lumbar en donde se bifurca. Las ramas abdominales de la aorta son: - Frénicas inferiores, tronco celíaco, vasos suprarrenales, al mismo nivel la A. mesentérica superior, a nivel de L2 las arterias renales. A continuación anterolateralmente surgen los vasos gonadales, y después la mesentérica inferior. Por detrás la arteria sacra media nace de la aorta terminal antes de su bifurcación. Habitualmente 4 pares de arterias lumbares salen de la cara posterior de la aorta y un quinto par nace de la sacra media. La vena cava inferior nace de la confluencia de las venas iliacas comunes, por debajo y a la derecha de la bifurcación aórtica. Linfáticos. El drenaje linfático de los MsIs, el periné y los genitales externos y las visceras pelvianas deben atravesar el retroperitoneo, estos finalmente se unen en los vasos y ganglios linfáticos iliacos comunes y después forman las cadenas iliacas lumbares verticales ascendentes y siguen los grandes vasos hacia arriba. Estructuras nerviosas. Cadenas simpáticas toracolumbares, plexo lumbosacro. Duodeno, pancreas y cólon. Glándulas suprarrenales. Se ubican por dentro de la fascia perirrenal (Gerota), por arriba y dentro del polo superior del riñón. La glándula suprarrenal pesa 5g y mide de 3 a 5cm, son algo aplanadas en el eje anteroposterior, la derecha tiene forma triangular y se encuentra arriba del polo renal derecho, y la izq de forma semilunar, se encuentra superomedial al riñón izq. El diafragma se encuentra por detrás de cada gl. Suprarrenal, la cara superior de la g. suprarrenal izq. se relaciona por delante con el estómago, y su cara inferior adosadas a la cola del pancreas y los vasos esplénicos. La glándula suprarrenal derecha se relaciona por delante sobre su cara lateral con el punto desnudo del hígado no peritonealizado., medialmente se relaciona por delante con duodeno y es habitual una extensión retrocava de un ala de la glándula. Se divide en corteza y médula. La médula, que forma el corazón de cada gl., consiste en cel. Cromafines derivadas de la cresta neural y producen catecolaminas. La corteza suprarrenal deriva del mesodermo y forma del 80 a 90% del peso de la glándula, y se divide a su vez en 3 zonas: Zona glomerulosa que produce aldosterona,la zona fasciculada que produce glucocorticoides y la zona reticular que produce esteroides sexuales. La irrigación esta dada por 3 arterias: 1)Ramas superiores de la Arteria frénica inferior, 2) Ramas medias directamente de la aorta y 3) ramas inferiores de la arteria renal ipsilateral, en contraste sale una vena suprarrenal grande desde su hilio anteromedialmente, del lado der. es corta e ingresa directamente a la cava, y del izquierdo es más larga y se une tipicamente a la vena frénica inferior antes de entrar a la vena renal izquierda. Los ganglios linfáticos acompañan el recorrido venoso y se vacian en los ganglios paraaórticos. La médula suprarrenal recibe mayor inervación autonómica que cualquier otro órgano en el organismo, por el contrario la corteza aparentemente no recibe ninguna inervación. RIÑONES. Son 2 órganos pardo rojizos, sólidos, muy vascularizados y reciben el 20% del volúmen minuto total y su parenquima es friable, tiene una cápsula delgada fibroelástica y resistente encierra el parenquima. El riñón normal pesa 150g y mide de 10 a 12cm de largo y de 5 a 7cm de ancho y 4cm de espesor, el riñón der. tiende a ser más corto verticalmente y más ancho transversalmente, que el izquierdo que es más largo. En el nacimiento los riñones tienen un contorno irregular con múltiples lobulaciones fetales, las cuáles desaparecen en los primeros años de vida. Sobre la superficie medial de cada riñón existe una depresión el hilio renal, este se abre en el seno renal. Las estructuras colectoras y los vasos urinarios ocupan el seno renal. El parenquima renal se divide en corteza y médula, la médula no es contigua, sino que consiste en múltiples segmentos cónicos “piramides renales”, el ápex de cada piramide es la papila renal, esta a su vez señala centralmente hacia el seno renal, donde esta excavado por un caliz menor individual La corteza renal cubre las piramides, no solo en su periferia, sino extendiendose entre ellas hasta el seno renal. Es a través de estas extensiones interpiramidales de la corteza “las columnas renales de Bertin” que los vasos renales entran y salen del parenquima renal. Se define como lóbulo renal a cada piramide medular única con la corteza asociada que la recubre. Desde el punto de vista microscópico el parenquima renal consiste en múltiples estructuras tubulares, en parte las redes vascular y capilar, abundantes en el riñón, y en parte los distintos túbulos que llevan el filtrado urinario, con escaso tejido conectivo intersticial. En la corteza renal es característico que esta colección tubular este acribillada por redes capilares redondeadas de glomérulos. Relaciones y fascia de revestimiento. Debido a la masa hepática el RD se encuentra 1 a 2cm más bajo que el izquierdo. Normalmente el polo superior del RI se ubica a nivel de T12 y su polo inferior a nivel de L3. El riñón derecho se extiende de L1 a la parte inferior de L3. Estas relaciones pueden variar entre los individuos, y en el mismo individuo, debido a su movilidad, y posición con el movimiento respiratorio del diafragma y de acuerdo a la posición del sujeto. Los riñones y las gl. Suprarrenales asociadas están rodeados por grados variables de grasa perinéfrica y se encuentran encerrados laxamente por la fascia perirrenal “fascia de Gerota”. Por arriba la fascia de Gerota se fusiona y disminuye de tamaño hasta desaparecer sobre la superficie diafragmática inferior. Por abajo se mantiene como un espacio potencialmente abierto que contiene el uréter y los vasos gonadales. Por fuera se encuentran cantidades variables de grasa que se denomina grasa pararrenal. Vasculatura renal El pedículo renal descrito como una arteria única y una vena más grande, ingresa en el riñón medialmente a través del hilio renal . La vena renal se ubica anterior, y detrás de ella se encuentra la arteria renal, ambas situadas por delante de la pelvis renal. Por lo general ambas arteria y vena renal se ramifican desde la aorta y la vena cava inferior a nivel de L2. Las arterias renales proporcionan pequeñas ramas superiores para la gl. Suprarrenal y pequeñas ramas inferiores que irrigan la pelvis renal y el uréter superior, además de pequeñas ramas para la cápsula renal y la grasa perirrenal adyacente. La arteria renal se divide por lo general en 5 ramas segmentarias principales: Los vasos rectos que son capilares posglomerulares, drenan finalmente en las venas interlobulillares, posteriormente en las venas arcuatas, , interlobulares, lobulares y segmentarias y finalmente en la vena renal principal dentro del seno renal. A diferencia de las arterias renales, ninguna de las cuales se comunica, las venas del parenquima se anastomosan libremente, especialmente a nivel de los vasos arcuatos. La vena renal derecha es corta de 2 a 4cm, e ingresa en la cara lateral derecha de la VCI, sin recibir otras ramas venosas, La vena renal izquierda es larga 6 a 10 cm y debe cruzar por delante de la aorta hasta alcanzar la cara lateral izquierda de la VCI, recibiendo por arriba la v. suprarrenal izq., una v. lumbar por detrás y la v. gonadal izq. por debajo. Vias linfáticas renales. El drenaje linfático es abundante, y acompaña a los vasos sanguíneos a través de las columnas renales, hasta abandonar el parenquima renal y formar varios troncos grandes en el seno renal. Desde el RI, los ganglios drenan hacia los paraórticos, algunos pueden drenar directamente en los g. retrocrurales y /o directamente en el conducto torácico. Desde el RD, los troncos linfáticos drenan principalmente en los interaortocavos y los paracavales. Igualmente pueden drenar algunos a los retrocrurales o al conducto torácico. Además algunos linfáticos del RD pueden drenar de derecha a izq. Y drenar en los paraárticos. SISTEMA COLECTOR RENAL. Microscópicamente el sistema colector renal se origina en la corteza renal a nivel del glomérulo, donde el primer filtrado urinario entra en la cápsula de Bowman. En conjunto forman el corpúsculo renal. Los capilares glomerulares estan revestidos por células epiteliales especializadas “los podocitos”, con el endotelio capilar, las prolongaciones de los podocitos, ayudan a formar el filtro selectivo, a través del cuál el primer filtrado urinario abandona la sangre. El flujo del líquido continua de la cápsula de Bowman hasta el túbulo contorneado proximal, el túbulo contorneado proximal envia un brazo descendente grueso hacia la médula renal que tiene contigüidad con el túbulo más delgado del asa de Henle. El asa de Henle se extiende durante un trayecto variable; las asas de Henle que se originan en los glomerulos yuxtamedulares alcanzan las profundidades de la médula, antes de formar un giro en su horquilla, y regresar hacia el glomérulo. En su recorrido ascendente hacia afuera, el asa de Henle, primero se vuelve gruesa y luego se convierte en el túbulo contorneado distal. El efluente urinario finalmente ingresa en los túbulos colectores, que se unen como los conductos colectores, hasta vaciarse en el ápex de la piramide renal, la papila renal. Las papilas renales pueden ser de 4 a 18, promedio de 7 a 9, cada papila esta excavada por un caliz menor correspondiente. Tipicamente, existen 2 filas longitudinales de piramides renales, y sus calices menores correpondientes, aprox. Perpendiculares entre si, hacia adelante y hacia atrás. El reconocimiento de esta estructura anatómica es importante en la interpretación radiográfica y principalmente en el abordaje percutaneo. Los calices menores se estrechan y crean un cuello o infundíbulo antes de unirse a otros calices menores y formar habitualmente 2 ó 3 calices mayores, que a su vez se unen para formar la pelvis renal. Uréter. El uréter es la extensión tubular del sistema colector renal hasta la vejiga, los cuáles están revestidos, desde la papila renal, por un epitelio de células de transición, por debajo de este tejido se halla una capa de tejido conectivo, la lámina propia, que en conjunto forman la mucosa. Tiene una longitud de 24 a 30cm. El músculo liso cubre desde los cálices renales al uréter. En el uréter se divide en haces musculares y una capa externa de músculo circular y oblicuo, una capa de adventicia rodea posteriormente al uréter. En esta capa se encuentra un plexo venoso y linfáticos. El uréter recibe su irrigación de múltiples ramas nutricias a lo largo de su recorrido, en el tercio superior estas ramas se aproximan desde una dirección medial y en la pelvis en forma lateral. El drenaje linfático discurre junto con el plexo arterial y venoso, en la pelvis drenan hacia los ganglios iliacos internos, externos y comunes, y en el abdomen los ganglios paraórticos corresponden al drenaje primario del uréter izquierdo, mientras que del lado derecho corresponden a los paracavales e interaortocavos. Además los ganglios linfáticos del uréter y la pelvis renal suelen unirse a los linfáticos renales. El uréter esta relacionado por detrás en todo su trayecto retroperitoneal con el psoas, para ingresar en la pelvis a nivel de la bifurcación de la iliaca en externa e interna. Los vasos gonadales acompañan al uréter en su extensión y lo cruzan oblicuamente de adentro a afuera, antes de entrar a la pelvis. El uréter derecho se halla relacionado por delante con el íleon terminal, el ciego, el apéndice, el colon ascendente y sus mesenterios; el uréter izquierdo se halla relacionado con el colon descendente y sigmoides y mesenterios. El uréter tiende a permanecer adherido y replegado al peritoneo, y puede ser movilizado inadvertidamente con el colon. Los procesos malignos e inflamatorios deli íleon terminal, el apéndice, el colon derecho o izquierdo y sigmoides pueden afectar el uréter homolateral. --con efectos que varían desde microhematuria, hasta fístula u obstrucción total. En la pelvis femenina los uréteres están estrechamente relacionados con el cuello uterino y se hallan entrecruzados por delante por las arterias uterinas, por lo que procesos en ovario y trompa de Falopio pueden invadir el uréter en el reborde pelviano. El uréter no tiene un calibre uniforme y tiene 3 estrechamientos. Inervación del riñón y uréter. El riñón recibe aferencias simpáticas preganglionares de los segmentos espinales T8 a L1. Las fibras postganglionares nacen de los ganglios celiacos y aortorrenales. Estas junto con las aferencias parasimpáticas de los nervios vagos, forman el plexo autonómico renal que rodean la arteria renal y sus ramas. En el interior del riñón las terminaciones eferentes son principalmente vasomotoras y terminan en la proximidad de los vasos, glomérulos y túbulos. Las fibras simpáticas tienen actividad vasoconstrictora, mientras que las parasimpáticas producen vasodilatación. El uréter recibe aferencias simpáticas preganglionares de los segmentos espinales T10 a L2. Las fibras posganglionares nacen de varios ganglios en los plexos autonómicos aorticorrenal e hipogástricos superior e inferior; las aferencias parasimpáticas se reciben de los segmentos espinales S2 a S4 Las fibras para el dolor salen del riñón, pelvis y uréter y viajan con las fibras parasimpáticas Estas fibras son estimuladas principalmente por los nociceptores sensibles al aumento de tensión, así como la irritación mucosa del tracto urinario superior, puede estimular algunos nociceptores. El dolor y el espasmo muscular reflejos son producidos sobre la distribución de los nervios subcostal, iliohipogástrico, ilioinguinal y /o genitofemoral, que producen dolor en el flanco, la ingle o el escroto(o los labios) e hiperalgesia, según la localización del estímulo visceral nociceptivo. VEJIGA. Es un órgano muscular hueco cuya función principal es la de un reservorio. Posición. Vacía se encuentra por detrás de la sínfisis del pubis y es un órgano principalmente pelviano. Llena se eleva muy por arriba de la sínfisis. La vejiga consta de un ápex, una superficie superior, 2 infralaterales o anterolaterales, una base y un cuello. El ápex tiene una corta distancia sobre el pubis y termina con un cordón fibroso derivado del uraco, el cuál conectaba la vejiga con la alantoides. La superficie superior es la única revestida por peritoneo La superficie superior se encuentra relacionada con el útero y el íleon en la mujer y con el íleon y cualquier porción del colon que se encuentre en la pelvis en el hombre. La base de la vejiga se enfrenta por detrás con el recto y esta separada de el por los deferentes, las vesículas seminales y los uréteres en el hombre, y por el útero y la vagina en la mujer. Las superficies anterolaterales se encuentran en relación con el pubis, el m. elevador del ano y obturador interno, pero realmente se separa del pubis por el espacio retropúbico, que contiene mucho tejido adiposo y plexos venosos. El interior de la vejiga se encuentra revestido por epitelio de transición de varias capas de profundidad. Existe un tejido conectivo subyacente laxo que permite un estiramiento considerable de la mucosa, a excepción del trígono , donde la mucosa se adhiere firmemente a la musculatura subyacente del trígono. La pared vesical muscular tiene 3 capas musculares, sólo alrededor de la salida vesical, en el restode la vejiga, las fibras musculares se mueven libremente de una capa a la otra. La fascia subserosa laxa de la cavidad pelviana tiene continuidad sobre todos los órganos pélvicos, incluyendo la vejiga. La condensación de esta fascia forma inserciones para la vejiga con la pared abdominal y la pared pelviana lateral. Dorsalmente hay una condensación excesiva de este tejido laxo que forma el ligamento dorsolateral, donde la irrigación e inervación principales ingresan en la base vesical. El ligamento umbilical mediano fija la vejiga al ombligo. Por abajo las condensaciones de la fascia que discurren el m. elevador del ano, y el pubis hasta la vejiga, se denominan pubovesicales en la mujer y puboprostáticos en el hombre. La unión uretrovesical esta sostenida por los ligamentos pubocervicales o puboprostaticos, asi como el piso pelviano y el diafragma urogenital. Irrigación de la vejiga -A. vesical superior -A. vesical media -A. vesical inferior. Estas son ramas de la división anterior de la hipogástrica. También recibe ramas de las A. obturatriz y glutea inferior. En la mujer, la A. uterina y vaginal envían algunas ramas a la base de la vejiga. La vejiga es un órgano muy vascularizado con múltiples anastomosis arteriales. La vejiga esta rodeada por un rico plexo venoso que se ubica entre la pared vesical y la capa adventicia, estas venas terminan en las venas hipogástricas. El plexo vesicovenoso también comunica con el plexo venoso retropúbico o de Santorini que drena el pene y otros organos perineales. Los linfáticos vesicales drenan a los ganglios linfáticos iliacos externos, hipogastricos e iliacos comunes, existiendo una rica anastomosis entre todos los órganos pelvianos y genitales y los gastrointestinales inferiores. La vejiga y la uretra reciben una rica inervación de ambas divisiones del SNA. La Inervación simpática se origina en los segmentos T11-T12 y L1-L2, descienden hacia el tronco simpático y a los n. esplácnicos lumbares que alcanzan el plexo hipogástrico superior, separandose en plexo der. e izq., uniendose al plexo pelviano hasta la vejiga y la uretra. Inervación parasimpática. Nace de S2 a S4, para formar el rico plexo parasimpático pelviano, al que se une el plexo hipogástrico, del cuál emergen las ramas vesicales hacia la base vesical. La inervación motora del m. detrusor esta dada principalmente del plexo parasimpático pelviano(fibras colinérgicas), mientras que el trígono y el extremo inferior del uréter es de origen simpático(principalmente adrenérgico). Vias sensitivas. Las sensaciones de estiramiento y plenitud en la vejiga son transportadas, por la inervación parasimpática pelviana y las sensaciones de dolor, tacto, temperatura y dolor son llevadas por la inervación simpática. Las terminaciones nerviosas adrenergicas simpaticas son alfa y beta adrenergicas, con predominio alfa en la base vesical y uretra proximal y beta en la cúpula y pared lateral. Unión ureterovesical El uréter intravesical tiene una longitud de 1.5cm. El uréter yuxtavesical (3 a 4cm)así como el segmento intramural de uréter intravesical están rodeados por una vaina fibromuscular, la vaina de Waldeyer, la cuál se fusiona proximalmente con la músculatura intrínseca del uréter y distalmente actua como fijación agregada que conecta el uréter con el detrusor. Trígono. Trígono superficial. Las fibras longitudinales del uréter intravesical divergen en el orificio ureteral y continuan ininterrumpidas hacia la base de la vejiga como el trígono superficial. Trigono profundo. Todas las fibras que forman la vaina de Waldeyer continuan hacia abajo ininterrumpidamente hacia la base vesical, donde forman el trígono profundo. El detrusor se ubica por detrás del uréter submucoso y por detrás del trígono, en 2 capas una circular y otra longitudinal, esta disposición no permite que haya RVU. El cuello vesical esta formado por la musculatura del trígono, m. detrusor y la musculatura uretral. Las fibras del músculo esquelético estriado rodean la uretra membranosa en el hombre y el segmento mediouretral en la mujer, lo que correponde al esfinter externo voluntario. Uretra Uretra masculina se divide en: Uretra prostática, membranosa, bulbar y peneana. La uretra tiene una capa submucosa rica, bastante vascularizada y eréctil La uretra femenina tiene alrededor de 4cm de longitud y 6 mm de diámetro La submucosa esta muy vascularizada y es rica en fibras elásticas y de colágeno. El elemento muscular de la uretra prostatomembranosa en el hombre y toda la uretra en la mujer recibe inervación de ambas divisiones en el SNA. Las fibras somáticas provenientes del n. pudendo inervan el esfínter externo estriado. Glándulas anexas en el hombre consiste en las vesículas seminales, la próstata y las glándulas uretrales bulbosas, las cuáles contribuyen al líquido seminal. Próstata. Es un cuerpo firme, parcialmente glandular y fibromuscular que rodea la uretra masculina. Esta en la pelvis verdadera por detrás del borde inferior de la sínfisis del pubis y el arco pubiano que se ubica frente a la ampolla del recto. La próstata tiene una superficie posterior, otra anterior y 2 superficies inferolaterales, se ubica enfrente de la ampolla rectal, separada de ella por su cápsula y la fascia de Denonvilliers. El borde superior de la superficie posterior es la unión vesicoprostática. La superficie anterior es relativamente estrecha y convexa y se extiende desde el ápex hasta la base, y se encuentra alrededor de 2cm por detrás de la sinfisis del pubis, separada por un rico plexo de venas y tejido adiposo laxo. Cerca de su ápex se encuentra conectada con el pubis por el ligamento puboprostático. Las superficies inferolaterales están relacionadas con la porción anterior de los m. elevadores del ano, que están separados de la glándula por un rico plexo venoso introducidas en el tejido fibrosoque forman la porción lateral de la vaina prostática. La próstata mide alrededor de 3.5cm transversalmente en su base y alrededor de 2.5cm en sus dimensiones vertical y anteroposterior. El peso normal es de 18g., presenta un estroma fibromuscular que tiene continuidad con el elemento muscular del cuello vesical, este estroma se condensa hacia la zona periférica de la próstata para formar la cápsula. Alrededor del 30% del peso es una masa muscular y el resto es un elemento epitelial glandular. La próstata se encuentra fija, descansa su ápex sobre la cara superior del diafragma urogenital y se fija al pubis por el ligamento puboprostático. La próstata esta adherida con firmeza a la base de la vejiga y se halla confinada dentro de la vaina prostática, que es un repliegue de la fascia endopelviana, y por detrás por el fondo de saco peritoneal obliterado que forma la fascia de Denonvilliers. La irrigación principal proviene de la A. Vesical inferior, que es rama de la división anterior de la arteria hipogástrica. La arteria vesical proporciona ramas al uréter inferior y a la vesícula seminal y penetra en la próstata a nivel de la unión prostatovesical aprox a las 8 y 4. El tronco principal de la arteria prostática se divide en 2 ramas principales una rama periferica y una central. La rama central se dirige a la uretra y las glándulas prostáticas periuretrales, y la periférica irriga la masa principal de la próstata. El rico plexo venoso prostático tiene comunicación con el sistema venoso hipogástrico inferior y con el plexo venoso prevertebral presacro. El drenaje linfático proviene de los obtutradores y de los iliacos externos e internos. La inervación proviene de ambas divisiones del SNA, la simpática es secretora y la parasimpatica inerva la mayor parte del estroma fibromuscular. Vesículas seminales. Es un saco glandular de 5cm de largo y menos de 1 cm de ancho, se ubican por fuera del conducto deferente sobre la superficie posterior de la base vesical. Sus sacos membranosos y espirales secretan un liquido importante para la supervivencia de los espermatozoides, y tienen una capacidad de 4ml. Las glándulas bulbouretrales o de Cowper estan ubicadas en el compartimiento perineal profundo, y se ubican a cada lado de la uretra membranosa entre la capas de la fascia del diafragma urogenital, estas glándulas agregan una secreción mucoide al líquido seminal. Escroto. El saco escrotal esta situado por debajo del pene y la sinfisis del pubis. Esta dividido en 2 sacos por un tabique mediano parcial. Cada compartimiento tiene un testículo y su epidídimo asociado, así como la porción inferior del cordón espermático con sus revestimientos. El saco escrotal consiste en: 1)piel, 2) m. dartos, 3)fascia espermática externa, 4)bandas de m. cremásterico, 5)fascia espermática interna, 6)y un revestimiento interno de peritoneo parietal(túnica vaginalis). Dartos. Es un m. liso cuyas bandas se encuentran dentro de tejido areolar laxo. Cuando éste m. se contrae, como sucede durante el frío o la actividad sexual, el tamaño del escroto parece contraerse, así como un ambiente cálido relaja y permite más espacio a su contenido. Fascia espermática externa. Es continuación de la aponeurosis del oblicuo mayor. Algunas bandas de m. esquelético derivadas del m.oblicuo interno, constituyen el cremáster. Fascia espermática interna. Es continuación de la fascia transversal. Túnica vaginal. Proporciona el revestimiento del testículo y se repliega como una túnica visceral sobre éste y el epidídimo. Irrigación. El escroto anterior deriva su irrigación de la A. pudenda externa, que es rama de la A. femoral por delante. Por detrás , las ramas de la A. pudenda interna alcanzan el escroto. El resto de la irrigación proviene de las arterias cremastérica y testicular que atraviesan el cordón espermático. Los n. genitofemoral e ilioinguinal proporcionan ramas continuas a la pared anterior. Las ramas del n. escrotal posterior de la división perineal del n. pudendo inervan la pared posterior. Los n. femorocutaneos posteriores ayudan a inervar la piel del escroto. Contenido escrotal. Testículos. Tienen una longitud de 4 a 5cm, y 2 a 3cm de espesor. La túnica vaginal , como peritoneo visceral cubre al testículo en todas partes, excepto donde se fija al epidídimo y al cordón espermático. Una cápsula exterior y numerosos tabiques dividen los testículos en varios compartimientos, estos convergen hacia el polo superior en la región del mediastino que contiene la rete testis, donde se conectan por medio de túbulos rectos. Los tabiques dividen al testículo hasta en 400 lobulillos, cada uno ocupado por 2 ó mas túbulos seminíferos muy contorneados. A partir del revestimiento epitelial del túbulo se forman los espermatozoides. Estos túbulos convergen a la rete testis, donde se conectan por medio de los túbulos rectos, los que se unen para abrirse en la cabeza del epidídimo. Irrigación. La irrigación arterial del testículo deriva de las arterias espermáticas internas, que nacen de la aorta por debajo de las arterias renales y discurren a través del cordón espermático hasta el testículo, donde se anastomosan con las cremastéricas y las arterias del conducto deferente, que son ramas de la arteria hipogástrica. Retorno venoso. La sangre retorna al plexo pampiniforme del cordón espermático a nivel del anillo inguinal interno. El plexo pampiniforme forma las venas espermáticas. La vena espermática der. Ingresa en la vena cava debajo de la vena renal derecha, mientras que la izq. se vacia en la vena renal izq. Linfáticos. El drenaje linfático del testículo se dirige hacia los ganglios lumbares, los que están conectados con los ganglios linfáticos mediastínicos. Epidídimo. Suele dividirse en 3 segmentos: cabeza, cuerpo y cola. La cabeza esta situada en el polo superior del testículo, el cuerpo por detrás sobre la cara posterior del testículo y la cola está fijada a la extremidad inferior. Los túbulos seminíferos rectos ingresan en el tejido fibroso del mediastino testicular y se dirigen hacia arriba y hacia atrás, para formar una red estrecha de túbulos que se anastomosan revestidos por epitelio aplanado, denominada rete testis. El extremo superior del mediasjtino testicular forma de 12 a 20 conductos denominados conductillos eferentes, que perforan la túnica vaginal y se dirigen desde el testículo hasta el epidídimo. Conducto deferente. Es un conducto muscular de 2 a 3mm de diámetro y 47cm de longitud. Este discurre a través del cordón espermático y el conducto inguinal, en compañía de la fascia y el músculo cremastérico del cordón, así como la arteria testicular, el plexo pampiniforme, linfáticos, nervios y el epidídimo. La irrigación del conducto deferente esta dada por la arteria deferencial, que es rama de la arteria umbilical ó íliaca interna. Al abandonar el cordón espermático, el conducto deferente describe un asa por encima del origen de la arteria epigástrica inferior y discurre en posición extraperitoneal, caudal y lateral en la pared pelviana. El conducto deferente se dirige por dentro hasta el extremo distal de uréter, se desvia caudalmente hasta alcanzar la linea media, se ubica sobre la pared posterior de la vejiga, por dentro de la vesícula seminal y termina en una ampolla dilatada y fusiformeque se ubica entre la base vesical y el recto. del cuál esta separado por la fascia rectovesical, finalmente se dirige hacia abajo hasta la base de la próstata, donde se une en un ángulo agudo con el conducto de la vesícula seminal para formar el conducto eyaculador. El conducto eyaculador es la terminación corta (2cm)y delgada del conducto deferente después de que este se ha unido al conducto de la vesícula seminal. Pene. El pene esta dividido en porciones . La raíz se ubica en el fondo de saco perineal superficial y brinda fijación y estabilidad. El cuerpo que constituye la porción principal, está compuesto por tejidos eréctiles esponjosos, completamente revestidos por piel. El glande es la expansión distal del cuerpo esponjoso; es cónico y normalmente esta revestido por la piel laxa del prepucio. Los 2 cuerpos cavernosos se ubican sobre el dorso del pene y están rodeados por una capa doble de tejido conectivo fibroso denso denominada fascia de Buck (túnica albugínea). Estos cuerpos están separados en forma incompleta por una capa del mismo tejido, el tqbique del pene, a través de la porción principal del cuerpo peniano: al aproximarse al periné los cuerpos divergen entre sí para formar las raices. Cada raíz diverge de su compañera y se inserta en el arco pubiano en todo el rcorrido hasta la tuberosidad isquiatica. Cada raíz se encuentra firmemente adherida al ramo del isquión y el pubis y está rodeada por las fibras del m. isquiocavernoso. El cuerpo esponjoso es una masa eréctil similar a la del cuerpo cavernoso, de construcción más fina que rodea la uretra, tiene una posición ventral y rodea la uretra. Su porción media es de espesor uniforme y forma una parte del tallo peniano. No obstante, su extremo posterior es bulboso; rodeado por el músculo bulboesponjoso, se ubica en el fondo saco perineal superficial. El extremo anterior del cuerpo esponjoso se halla expandido y forma el glande del pene. Las tres masas alargadas de tejido eréctil tienen considerable capacidad de agrandamiento cuando se ingurgitan con sangre durante la erección. Este tejido eréctil es una red similar a una esponja de espacios revestidos de endotelio, rodeada por tejido muscular liso. La piel del pene está plegada sobre si misma para formar el prepucio. El pene esta suspendido y sostenido por 2 ligamentos; ambos tienen continuidad con la fascia del pene y están compuestos por fibras elásticas. El ligamento fundiforme tiene continuidad con el extremo inferior de la linea alba; luego se divide en laminas que rodean el cuerpo del pene y se unen por debajo de él y se fusonan con los tabiques del escroto. El ligamento suspensorio, que se halla en la profundidad del ligamento fundiforme, es triangular y está fijado por arriba de la parte anterior de la sínfisis del pubis; por debajo se mezcla con la fascia del pene a cada lado del órgano. Irrigación. El pene es un órgano muy vascularizado. La mayor parte de su irrigación proviene de la A. pudenda interna, una rama de la hipogástrica que proporciona tres ramas principales; la arteria profunda del pene, la arteria bulbar y la arteria uretral. La primera discurre a través de todo el cuerpo cavernoso e ingresa en la raíz hacia se extremo proximal, en su cara inferomedial. Esta irriga todo el cuerpo cavernoso. La arteria uretral proporciona ramas para el cuerpo esponjoso y la arteria bulbar irriga el bulbo de la uretra y el m. bulboesponjoso. También existe la arteria dorsal del pene, que discurre por debajo del ligamento pubiano transverso, para proseguir hacia adelante hasta el dorso del pene entre las capas del ligamento suspensorio, se ubica entre las 2 venas dorsales y los nervios dorsales del pene, por debajo de la fascia de Buck y se continua para irrigar el glande del pene. Drenaje venoso. El retorno venoso tiene lugar a través de canales principales: las venas cavernosas y las venas dorsal profunda y superficial del pene La vena cavernosa es responsable del drenaje del cuerpo cavernoso. Las venas circunflejas se unen a la vena dorsal profunda del pene; las venas dorsales superficiales se ubican por fuera de la fascia de Buck, drenan el prepucio y la piel del pene y se vacian en la vena safena. La vena dorsal profunda drena el glande, así como buena parte de los espacios cavernosos del cuerpo cavernoso, esta se vacia en el plexo prostático. Inervación. El nervio dorsal del pene (inervación sensitiva principal) nace en el canal pudendo como la primera rama del n. pudendo y perfora el transverso del periné para entrar en el dorso del pene, donde continua sobre la superficie dorsolateral y da varias ramas antes de terminar en el glande. La inervación autonómica de los cuerpos cavernosos proviene sobre todo del plexo pelviano, formado por el componente parasimpático que viene de S2-S4, y una contribución simpática del plexo hipogástrico. Una porción del plexo pelviano, conocida como plexo prostático, se ubica en una hendidura entre la próstata y el recto. Desde el plexo prostático algunas ramas prosiguen hacia el ápex de la próstata y ascienden dorsolateralmente. Estas ramas discurren entre la fascia endopelviana y la cápsula prostática, perforan el diafragma genitourinario y se ubican por fuera del uretra membranosa e ingresan luego en las raíces de los cuerpos esponjosos para transformarse en la principal inervación del cuerpo cavernoso. Estos nervios cavernosos son responsables del proceso de la erección. La inervación motora somática de los músculos bulboesponjosos e isquiocavernoso proviene del n. pudendo. Drenaje linfático. Los ganglios linfáticos inguinales superficiales y profundos drenan hacia los ganglios iliacos externos y comunes.