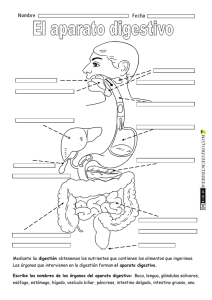
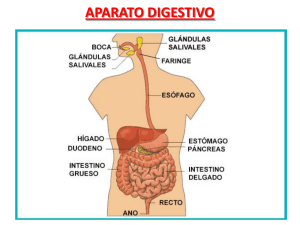
03_REED_CP_Supl_Maquetación 1
Anuncio

COMUNICACIONES PÓSTERES 123 COMUNICACIONES PÓSTERES (SIN PRESENTACIÓN ORAL) ENDOSCOPIA Introducción: El diagnóstico diferencial de las masas gastrointestinales y pancreáticas es un problema frecuente en la práctica clínica que determina nuestra actitud terapéutica. La punción-aspiración con aguja fina guiada por ecoendoscopia (UES-PAAF) ha demostrado su utilidad en estas lesiones, sin embargo, no está bien establecido si en presencia del patólogo (PP) durante la punción aumenta su rentabilidad diagnóstica. Objetivos: Analizar la influencia de la PP durante la realización de la UES-PAAF en el diagnóstico de las lesiones gastrointestinales y pancreáticas. Métodos: Estudio descriptivo. Base de datos de nuestro hospital, año 2010-2011. Resultados: Se realizaron 30 UES-PAAF: 19 de lesiones pancreáticas, 7 gástricas y 4 duodenales. En 22 casos estuvo presente el patólogo (73,3%). El diagnóstico citológico final se alcanzó en 19 de los 30 pacientes (63,3%), 17 de los cuales con PP. La UES-PAAF fue diagnóstica en 17 de los 22 casos realizados en PP, y sólo en 2 de los 8 realizados sin patólogo (Figs. 1 y 2). La sensibilidad en el diagnóstico fue: 73%, 50% y 43% en las lesiones pancreáticas, duodenales y gástricas respectivamente. En ausencia del patólogo se realizaron siempre 3 punciones, mientras que en PP la media de punciones necesarias para obtener el diagnóstico fue de 1,91 ± 0,6 (5 pases/punción). Discusión: La UES-PAAF es un método útil para el estudio de las lesiones gastrointestinales y pancreáticas. Según distintas series la sensibilidad en el diagnóstico diferencial de malignidad de las masas pancreáticas oscila entre un 65-96% (73% en nuestro caso), y desciende al 50% en las lesiones quísticas. De las 2 lesiones quísticas pancreáticas registradas la EUS-PAAF sólo diagnosticó un cistoadenoma seroso en presencia del patólogo. Todos las lesiones gástricas fueron engrosamientos mucosos inespecíficos, donde se conoce que la rentabilidad diagnóstica de la UES-PAAF disminuye, y sólo hubo 4 lesiones duodenales submucosas, donde aún los datos sobre rentabilidad son insuficientes. Muy pocos trabajos han evaluado la influencia del PP en el rendimiento diagnóstico de esta técnica. Nuestros resultados muestran que la PP aumenta por 10 la probabilidad de obtener un diagnóstico (1,5-67, IC del 95% ) (p = 0,016), y además disminuye el número de punciones necesarias. Conclusiones: 1. La PP durante la realización de la EUS-PAAF aumenta su rendimiento en el diagnóstico de las lesiones gastrointestinales y pancreáticas. 2. La PP reduce el número de muestras insuficientes y pases innecesarios. Fig. 1. Fig. 2. CP001. ¿MEJORA LA PRESENCIA DEL PATÓLOGO EL RENDIMIENTO DIAGNÓSTICO DE LA UES-PAAF EN LAS LESIONES DEL TUBO DIGESTIVO? Martín-Lagos Maldonado A, Alcázar Jaén LM, Mundi Sánchez-Ramade JL, López Segura RDP, Barrientos Delgado A, Quintero Fuentes D, Salmerón Escobar J Servicio de Aparato Digestivo. Hospital Universitario San Cecilio. Granada 124 CP002. ¿QUÉ APORTA LA ILEOSCOPIA A NUESTRAS COLONOSCOPIAS? Irisarri Garde R1, Bolado Concejo F2, Amorena Muro E3, Goméz Alonso M2, Basterra Ederra M2, González de la Higuera Carnicer B2, Jiménez Pérez FJ2 1 Servicio de Aparato Digestivo. Hospital García Orcoyen. Navarra. 2Servicio de Aparato Digestivo. Complejo Hospitalario de Navarra. Navarra. 3Servicio de Aparato Digestivo. Hospital Reina Sofía. Navarra Introducción: En nuestra práctica clínica habitual debemos explorar completamente el colon derecho y el ciego para realizar colonoscopias de calidad pero no en todos los casos es necesaria una exploración del ileon terminal. La ileoscopia debe realizarse en el estudio de la anemia o ante la sospecha de enfermedad inflamatoria intestinal pero podría obviarse en los casos de antecedentes familiares de CCR o antecedentes personales de pólipos. Objetivos: Analizar en nuestra serie el número de ileoscopias realizadas, su rendimiento diagnóstico y si este depende de la indicación. Además de valorar si la preparación influye en el número de ileoscopias realizadas. Material y métodos: Analizamos de manera retrospectiva 507 colonoscopias sucesivas realizadas de forma ambulatoria de diciembre de 2009 a marzo de 2010. Todos los pacientes utilizaron 16 sobres de solución evacuante Bohm como preparación. Se excluyeron los pacientes intervenidos de colon. Para cada colonoscopia se valora la indicación, las zonas del intestino exploradas y el grado de limpieza del colon diferenciando 2 categorías: buena y no buena (incluyendo regular y mala). El análisis estadístico se realiza con el programa SPSS versión 17.0 Resultados: En nuestra serie los endoscopistas exploran hasta ciego en 340 casos (67%) y en 150 (29,5%) además se realiza también ileoscopia. Las 17 restantes (3,5%) fueron incompletas. Se objetiva patología en el íleon terminal en 7 casos (uno por anemia, cuatro por alteración del ritmo intestinal y dos por otras indicaciones) sin encontrar diferencias significativas según la indicación (p = 0,136). En los casos de anemia: 11 ileoscopias normales y 1 patológica. En el dolor abdominal: 26 ileoscopias normales y ninguna patológica. En la hemorragia digestiva baja: 13 ileoscopias normales y ninguna patológica. En los casos de antecedentes personales de pólipos: 11 ileoscopias normales y 0 patológicas. Por alteración del ritmo intestinal: 35 ileoscopias normales y 4 patológicas. En los casos de antecedentes familiares de CCR: 34 ileoscopias normales y ninguna patológica. En el grupo de otras indicaciones: 13 ileoscopias normales y 2 patológicas. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Se realiza ileoscopia en 104 casos de 365 colonoscopias con preparación buena (lo que supone el 28,5%) y en 46 con preparación regular o mala (32,4%) (p = 0,75). Conclusiones: En nuestra serie se realizó ileoscopia en casi una de cada tres colonoscopias. Únicamente encontramos 7 ileoscopias patológicas de las 150 realizadas. Solo en las indicaciones de alteración del ritmo intestinal, anemia y en el grupo de otras encontramos hallazgos significativos. La preparación no influyó en la tasa de realización de ileoscopia. CP003. ABLACIÓN CON RADIOFRECUENCIA EN PACIENTES CON ESÓFAGO DE BARRETT Villanueva Hernández R1, González Carro PS1, Pérez Roldán F1, Adames Acosta DA2, Bernardos Martín E1, Aoufi Rabih S1, Roncero García-Escribano O1, Legaz Huidobro ML1, Sanchez-Manjavacas Muñoz N1, Servicios de 1Aparato Digestivo y 2Urgencias. Complejo Hospitalario La Mancha Centro. Alcázar de San Juan, Ciudad Real Introducción: La ablación con radiofrecuencia es una técnica reciente con buena eficacia en el tratamiento del Esófago de Barrett (EB) con y sin displasia; no obstante, su uso en pacientes sin displasia es controvertido. Objetivo: Valorar la efectividad y seguridad de la ablación por radiofrecuencia con sistema HALO (ARF HALO) en el tratamiento de EB en pacientes con factores de riesgo de desarrollar neoplasia de esófago (displasia, antecedentes familiares de cáncer esofágico, EB conocido > 10 años, EB de segmento largo, incumplimiento de la vigilancia endoscópica, hernia hiatal y esofagitis). Métodos: Estudio descriptivo, longitudinal-retrospectivo. Se incluyeron los pacientes con EB tratados con ARF HALO entre enero 2009 y diciembre 2011. A todos, previa valoración inicial con endoscopio de alta resolución (Pentax-EG-2990i), se les sometió a ARF HALO (HALO360 y/o HALO90 según características morfológicas del EB), con controles endoscópicos y re-ablación si precisase cada 24 meses hasta conseguir al menos la erradicación del 95% de la extensión del EB; posteriormente, se realizó endoscopia entre los 6-12 meses del inicio del tratamiento tomándose biopsias para confirmar o no la ausencia de metaplasia intestinal. Resultados: Un total de 14 pacientes fueron tratados, 12 (85,7%) varones, con una edad media de 52,5 ± 11,8 años; 11 EB segmento largo (longitud media de 5,46 cm); 3 displasia de bajo grado y ninguno con displasia de alto grado. El seguimiento medio fue de 18,5 meses (DE 10,82). Se realizó un total de 31 sesiones de ablación 360 90 (HALO = 11, HALO = 20), una media por paciente de 2,21 sesiones con un intervalo medio de 3,57 meses. Den- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES tro de los efectos secundarios destacan dolor torácico y disfagia inferiores a 1 semana de duración; no hubo ninguna complicación grave asociada a la técnica. La erradicación de la displasia fue de 100%. En 8 (57,1%) hubo remisión endoscópica completa, con desaparición histológica de la metaplasia en 7 (88%); en los 6 pacientes restantes hubo erradicación de más del 95% de la extensión del EB, destacando que estos tenían una longitud > de 5 cm y 2 de ellos asociaban estenosis esofágica. Conclusiones: La ARF HALO constituye una técnica efectiva y segura en el tratamiento del EB sin displasia en casos seleccionados. CP004. ADECUACIÓN DE LAS COLONOSCOPIAS SOLICITADAS DESDE ATENCIÓN PRIMARIA Y URGENCIAS AL SERVICIO DE APARATO DIGESTIVO DEL HVN SEGÚN LAS RECOMENDACIONES ASGE 2000 (AMERICAN SOCIETY OF GASTROINTESTINAL ENDOSCOPY) Rodríguez Sicilia MJ1, López Garrido MA1, Benítez Rodríguez B2, López del Hierro M1, Redondo Cerezo E1, Martínez Cara JG1, de Teresa Galván J1 1 Servicio de Aparato Digestivo. Hospital Virgen de las Nieves. Granada. 2Servicio de Aparato Digestivo. Hospital Juan Ramón Jiménez. Huelva Introducción: La colonoscopia es un método de referencia para el diagnóstico de la patología colónica. El aumento rápido y progresivo del número de colonoscopias realizadas en los últimos años y los riesgos asociados a la misma obligan a definir unos criterios de calidad para su indicación. Existen distintas guías de adecuación para la colonoscopia, siendo la ASGE una de las más utilizadas. La solicitud de estas exploraciones desde Atención Primaria, evita derivaciones innecesarias a consulta especializada de Aparato Digestivo y agiliza los diagnósticos en muchas ocasiones, mejorando así la gestión de los pacientes. Objetivos: Conocer las indicaciones de las colonoscopias solicitadas desde Atención Primaria y su adecuación y rendimiento diagnóstico atendiendo a los criterios ASGE. Material y métodos: Estudio retrospectivo descriptivo que incluye las endoscopias realizadas en nuestro hospital y solicitadas desde consultas de Atención Primaria y Urgencias, en estas últimas en pacientes que no necesitaron ingreso, entre Enero y Diciembre 2011. Se recogió procedencia y motivo de la solicitud, las exploraciones completas, el grado de preparación del colon y la sedación ó no con propofol y su dosis. El grado de adecuación se estableció de acuerdo con la guía ASGE. Para evaluar el rendimiento diagnóstico de una colonoscopia se consideraron lesiones relevantes: CCR, adenomas, EII y otros. Se REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 125 consideraron no relevantes: pólipos hiperplásicos, diverticulosis, patología anal benigna, exploración normal. Resultados: Se incluyeron 280 colonoscopias: 94% solicitadas desde el Centro de Salud. Se realizaron 144 a mujeres y 136 a hombres. Edad media: 54 años (20-95). El 90% fueron sedados con propofol con dosis media: 132 mg (10-350). Se realizó intubación cecal en 93% de casos. El 89% de colonoscopias mostraron una adecuada preparación. Indicaciones mayoritarias: cribado familiar CCR (34%), hemorragia digestiva baja (28%), anemia (6%), control de pólipos (6%). El 74% de exploraciones presentaban adecuada indicación. Todos los casos de CCR y de pólipos adenomatosos se diagnosticaron en colonoscopias con adecuada indicación (12/12 y 16/16 respectivamente). No se detectaron lesiones relevantes en las endoscopias con indicación inadecuada. Conclusiones: Los criterios ASGE pueden ser útiles para identificar los motivos de solicitud de colonoscopia que permiten mejor indicación de esta. Existe mayor rendimiento en las colonoscopias correctamente indicadas. Parece que la solicitud de colonoscopias desde Atención Primaria es una buena medida para el despistaje de patología colónica. CP005. ADECUACIÓN EN LAS PETICIONES DE GASTROSCOPIAS: ¿QUÉ ESTAMOS HACIENDO? Suárez Ferrer C, García Casas M, González Lama Y, Vera Mendoza MI, Garrido Botella A, Barrios Peinado C, Abreu García L Servicio de Gastroenterología y Hepatología. Hospital Universitario Puerta de Hierro Majadahonda. Madrid Introducción: La endoscopia digestiva es una herramienta útil no esta exenta de riesgos ni costes, por lo que sus indicaciones están claramente establecidas. Objetivo: Revisar la adecuación de la petición de panendoscopias orales (PEO). Material y métodos: Revisamos las indicaciones y hallazgos de las PEO consecutivas realizadas en el turno de mañana durante 6 meses en nuestro servicio, siguiendo los criterios de la Asociación Americana de Endoscopia Gastrointestinal (ASGE) en base a la información de los volantes, la historia clínica y la anamnesis realizada por el endoscopista. Resultados: Se han evaluado 753 pacientes. 59,6% mujeres. Edad media 55,67 (rango: 15-101 años). El servicio que con mayor frecuencia solicito la prueba fue Digestivo 446 (59,2%), seguido de Medicina Interna 79(10,%), Cirugía 45 (6%), Atención primaria 29 (3,9%), Urgencias 21(2,8%), Otros 133 (Endocrino, Reumatología). El 82,1% de las PEO solicitadas por Digestivo estuvieron bien indicadas, indicaciones mas frecuentes: la enfer- 126 medad por reflujo (ERGE) (104), varices (49), dispepsia (49), epigastralgia (40), Barrett (40). El 81% de las PEO solicitadas por Medicina Interna estuvieron bien indicadas, indicaciones más frecuentes: hemorragia digestiva alta (HDA) (16), Anemia (12) y Dispepsia(11). El 73,3% de las PEO solicitadas por Cirugía General estuvieron bien indicadas, indicaciones más frecuentes previo a cirugía bariática (15) y revisión post-cirugía (15). El 44,8% de las PEO solicitadas por Medicina de Familia a través del sistema de “Endoscopia de acceso abierto” estuvieron bien indicadas, siendo las indicaciones más frecuentes: ERGE (9), Epigastralgia (7) y Disfagia (4) y Dispepsia (4). Las PEO solicitadas desde el servicio de urgencias estuvieron bien indicadas en el 81% de los casos, siendo la indicación más frecuente HDA(17). Sólo se encontraron diferencias estadísticamente significativas en cuanto a la adecuación de la indicación comparando con digestivo en las solicitadas desde atención primaria(p < 0,001). En general, se encontraron más hallazgos en las que estaban indicadas (69,7% vs. 39,3%; p < 0,001). Los hallazgos con relevancia clínica (metaplasia, displasia, neoplasia, varices esofágicas) también fueron más frecuentes en las que estaban indicadas (29,1% vs. 8,1%; p < 0,001) Conclusiones: 1. La tasa de indicación correcta por especialistas en nuestro medio es buena pero mejorable. 2. El sistema de acceso abierto a endoscopia para atención primaria conlleva un elevado número de PEO innecesarias. 3. El seguimiento estricto de las indicaciones de la ASGE permite optimización de los recursos sin menoscabo de la calidad asistencial. SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA I Sexo Mujer Varón 96 96 Edad Media 59,4 Desv típica 15,08 Solución Fosfosoda® 82 Citrafleet® 110 – Picosulfato sódico (Citrafleet) introducido en nuestro hospital recientemente que ha demostrado una mejor tolerancia Objetivos: 1. Valorar si la calidad de la preparación varía en función del tipo de solución evacuante. 2. Evaluar si la calidad de la preparación está influenciada por la edad o el sexo. Material y métodos: Hemos realizado un estudio prospectivo recogiendo todos los pacientes sometidos a una colonoscopia desde el 1-06-11 hasta el 30-09-11. Se incluyen 192 pacientes preparados con fosfato de sodio y picosulfato sódico (Tabla I). Tras la colonoscopia hemos valoramos la preparación colónica en función de la cantidad de restos fecales objetivados durante la misma, en buena (sin restos de heces), regular (restos de heces pero aspirables) o mala (restos de heces no aspirables y que impiden la valoración completa). También evaluamos si la calidad de preparación está influenciada por el tipo de solución evacuante, edad o el sexo. Resultados: La muestra se ha constituído de 192 pacientes, de los 110 preparados con picosulfato sódico, 80 estaban bien preparados, 27 regular y 3 mal, y de los 82 preparados con fosfato de sodio 62 tenían una preparación correcta frente a 17 que lo tenían regular y 3 mala. No hubo diferencia significativa en cuanto a la limpieza con las dos soluciones (p 0,618) (Fig. 1). Tampoco objetivamos que la preparación variara en función del sexo pero sí apreciamos CP006. CALIDAD DE LA PREPARACIÓN DE LA COLONOSCOPIA CON FOSFOSODA VS. CITRAFLEET Zubiaurre Lizarralde L, Zapata Morcillo E, Aguirre García A, Castiella Eguskiza A, Intxausti Larrañaga M, Arostegui Ansorena M Servicio de Aparato Digestivo. Hospital de Mendaro. Guipuzkoa Introducción: La preparación de la colonoscopia busca un equilibrio entre una adecuada limpieza y aceptación del paciente. Disponemos de 3 soluciones: – Polietilenglicol (PEG), requiere un aporte de abundante volumen de líquidos (3-4 litros) que no todos los pacientes lo consiguen. – Fosfato de sodio (Fosfosoda) con una aceptación regular por su mal sabor y además, por provocar náuseas y vómitos en muchos pacientes. Fig. 1. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES que había una tendencia a que las mujeres se prepararan mejor. 77 mujeres de 96 estaban bien preparadas frente a 65 de 96 varones (p 0,062). La edad tampoco influyó en la calidad de la preparación (p 0,336). De los 135 con menos de 70 años, 101 tenían una preparación de buena calidad frente a 41 de los 57 pacientes con más de 70 años. Conclusiones: 1. En nuestra muestra el picosulfato sódico ha conseguido una preparación similar a la obtenida con fosfato de sodio 2. Ni la edad ni el sexo influyeron de manera significativa en la preparación del colon CP007. CARACTERÍSTICAS MORFOLÓGICAS Y CITOLÓGICAS DE LAS LESIONES QUÍSTICAS PANCREÁTICAS. PAPEL DE LA USE-PAAF Matas Cobos AM, de la Torre Rubio P, González-Artacho C, García Marín MC, Redondo Cerezo E, Martínez Cara JG, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: USE-PAAF se ha extendido para la detección, diagnóstico y tratamiento de quistes pancreáticos. Las características morfológicas de la lesión nos pueden orientar hacia benignidad o malignidad; siendo el análisis del líquido quístico el que clasifica la lesión en alto o bajo potencial de degeneración neoplásica. Objetivos: Analizar las características morfológicas de las lesiones quísticas pancreáticas diagnosticadas mediante USE o USEñPAAF y su correlación con la citología o comportamiento a largo plazo. Material y métodos: Estudio prospectivo, observacional y descriptivo donde analizamos las lesiones quísticas diagnosticadas mediante USE y USE-PAAF en nuestro servicio desde enero 2010 a enero de 2012. El diagnóstico mediante USE se dividió en dos grupos: no mucinosas (quiste simple, pseudoquiste, quiste seroso) y mucinosas o con alto potencial de malignización (NMPI y neoplasia quística mucinosa). Estudiamos las características morfológicas, citológicas y evolución de los pacientes. Datos analizados mediante SPSS 11.0. Resultados: En 56 pacientes detectamos lesiones quísticas pancreáticas mediante USE. El 60,7% de éstos eran mujeres. Siendo la edad media de 59 años. La localización más frecuente de las lesiones quísticas pancreáticas en nuestros pacientes fue cabeza (34%), seguido de cuello, cola y proceso uncinado (7% cada uno de ellos). El 2% de los pacientes presentó lesiones quísticas multifocales. El 75% de las lesiones fueron catalogadas como no mucinosas (pseudoquiste (32%), quiste simple (25%), NMPI (25%), Cistoadenoma seroso (14,3%) y el 25% como mucinosas (neoplasia quística mucinosa (2%), NMPI (23%)) REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 127 Quistes de aspecto no mucinoso: el 65 % mujeres, teniendo el 36% historia previa de pancreatitis aguda. El 83% de ellos no presentaban comunicación con el conducto pancreático. El 74% de ellas eran mayores de 1cm. El liquido extraído con PAAF en el 12% de los casos era amarillento y en el 23,5% marronáceo. Ninguno de estos pacientes presentó CEA elevado en el líquido ni se encontraron células neoplásicas en la citología. Quistes de aspecto mucinoso: el 60% mujeres. Un 28,5% habían presentado historia de pancreatitis previa. El 43% de estas lesiones estaban comunicadas con el conducto pancreático. El 56% de los líquidos quísticos obtenidos tenían aspecto viscoso. En 3 de los 14 pacientes detectamos un CEA del líquido elevado y en 2 de éstos se apreciaron células neoplásicas en la citología (cistoadenocarcinoma seroso, adenocarcinoma mucinoso). Conclusiones: Los quistes pancreáticos que presentan comunicación con el conducto pancreático, líquido viscoso y un CEA elevado en éste, nos orientan hacia lesiones con alto potencial de malignización. CP008. CONCORDANCIA INTEROBSERVADOR Y EFICACIA DIANÓSTICA ENTRE ECOENDOSCOPISTAS EXPERTOS Y EN FORMACIÓN EN LA INTERPRETACIÓN DE LA ULTRASONOGRAFÍA ENDOSCÓPICA (USE) CON ARMÓNICOS Y CONTRASTES DE SEGUNDA GENERACIÓN (USE-AC) Y ELASTOGRAFÍA GUIADA POR USE EN LA EVALUACIÓN DE LAS LESIONES SÓLIDAS DE PÁNCREAS Iglesias García J1, Cruz Soares J2, Lindkvist B3, Lariño Noia J1, Domínguez Muñoz JE1 1 Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2 Servicio de Gastroenterología. Hospital de Braga. Braga. 3 Fundación para la Investigación en Enfermedades del Aparato Digestivo. Universidad de Gothenburg. Institute of Medicine, Sahlgrenska Academy. Gothemburg Introducción: La eficacia diagnóstica de la USE con armónicos y contrastes de segunda generación (USE-AC) y la elastografía guiada por USE (E-USE) en la evaluación de los tumores sólidos de páncreas (TSP) solo ha sido evaluada por ecoendoscopistas expertos. Objetivo: Analizar la concordancia y comparar las habilidades diagnósticas de ecoendoscopistas expertos y en formación en la evaluación de TSP mediante USE-AC y E-USE. Métodos: Se incluyeron prospectiva y consecutivamente 60 pacientes sometidos a USE para evaluar TSP. Las USE fueron realizadas mediante ecoendoscopio lineal de Pentax, acoplado a consola Hitachi-Preirus. Se grabaron dos secuencias de video: a) USE-AC de 2 minutos tras administrar Sonovue i.v.; y b) E-USE de 30 segundos. Los 128 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA I En formación USE AC E-USE Expertos κ (95%IC) Eficacia (95%IC) κ (95%CI) Eficacia (95%IC) 0.31 (0.07-0.55) 0.78 (0.61-0.95) 0.51 (0.42-0.60) 0.78 (0.70-0.85) 0.61 (0.38-0.84) 0.80 (0.60-0.99) 0.67 (0.57-0.75) 0.84 (0.76-0.90) videos se distribuyeron de forma randomizada a dos ecoendoscopistas en formación (< 3 meses de experiencia en USE-AC y E-EUS) y dos expertos. Los exploradores clasificaron los patrones USE-AC y E-USE tras una sesión de formación incluyendo ejemplos de todos los patrones definidos. Se consideraron como hallazgos sugestivos de malignidad un patrón hipovascular o hipervascular en USE-AC, y un patrón homogéneo o heterogéneo azul en E-USE. El diagnóstico final se basó en cirugía, biopsia guiada por USE y/o seguimiento clínico y radiológico. Se calculó la concordancia interobservador (estadístico kappa [ ]) y la eficacia diagnóstica para determinar malignidad en cada modalidad y grupo de exploradores. Resultados: El diagnóstico final fue adenocarcinoma de páncreas (n = 45), masa inflamatoria en pancreatitis crónica (n = 10), tumor neuroendocrino (n = 3), pancreatitis autoinmune (n = 1) y metástasis pancreática (n = 1). El valor y la eficacia diagnostica se muestran en la tabla. La concordancia para el patrón E-USE fue bueno entre ecoendoscopistas expertos y en formación. El patrón USEAC fue bueno entre expertos, pero solo regular en ecoendoscopistas en formación. La eficacia diagnóstica de la EUSE fue similar entre expertos y en formación (p = 0,14). Se apreció una tendencia hacia una mayor eficacia diagnostica mediante la USE-AC en expertos, comparado con ecoendoscopistas en formación (p = 0,09). Conclusiones: Nuestros hallazgos sugieren que ecoendoscopistas en formación pueden alcanzar una concordancia interobservador y una eficacia diagnostica similar a los expertos tras 3 meses de formación en USE y una sesión específica de formación en USE-AC y E-USE. La habilidad diagnóstica en la USE-AC es más difícil de conseguir que en la E-USE. Tabla. CP009. CUERPOS EXTRAÑOS ESÓFAGOGÁSTRICOS: ANÁLISIS DE 389 CASOS mayoría de ellos pasarán espontáneamente, entre 10-20% van a requerir extracción endoscópica y hasta un 1% van a precisar de extracción quirúrgica. Son responsables de 1.500 muertes/año en EE. UU. Metodología: Estudio retrospectivo que analiza 389 pacientes remitidos a nuestra unidad de endoscopia (entre marzo 2002 y febrero 2011) en los que se objetiva un cuerpo extraño mediante endoscopia digestiva alta. Se evaluaron las siguientes variable: sexo y edad, características del cuerpo extraño (localización, tamaño, naturaleza y forma: punzante o romo), existencia de lesiones subyacentes tanto por visión endoscópica como por estudio anatomopatológico, eficacia del tratamiento endoscópico y complicaciones. Resultados: 389 casos consecutivos, 65,3% hombres y 34,7% mujeres, con una edad media de 56,4 años. Tan sólo el 5,7% requirieron anestesia general. El 81,7% eran bolos alimenticios (principalmente cárnicos) y el 19,3% eran cuerpos extraños verdaderos. El 13,6% eran cuerpos extraños punzantes y un 60,9% median más de 2 cms. La localización más frecuente fue en tercio inferior esofágico, hasta un 53,7%. Las patologías subyacentes más frecuentes fueron: hernia hiatal (36,2%), estenosis esofágica (19%), anillo de Schazki (12.6%) y esofagitis péptica (11,3%). Se tomaron muestras para estudio anatomopatológico en 58 pacientes hallándose un 43,1% de pacientes con esofagitis péptica, un 8% esofagitis eosinofílica, 5% candidiasis y un 3% neoplasias esófago. La tasa de éxito de extracción endoscópica fue del 95,88% y la técnica más empleada fue la retirada con asa de polipeptomía (52,1%). Hubo una tasa de complicaciones del 7,7%. No se registró ningún fallecimiento. Conclusión: La endoscopia digestiva alta es una técnica eficaz y segura en la valoración urgente y en la resolución terapéutica de los cuerpos extraños del tracto digestivo superior, no obstante en aproximadamente un 4% de los casos tendremos que recurrir a una extracción mediante endoscopia rígida o cirugía. De Sola Romero M, Gómez Rodríguez BJ, Arroyo Martínez Q, Romero Castro R, Pellicer Bautista F, Caunedo Álvarez A, Herrerías Gutiérrez JM Servicio de Aparato Digestivo. Hospital Universitario Virgen Macarena. Sevilla CP010. EFICACIA DE LAS AGUJAS DE HISTOLOGÍA PROCORE EN COMPARACIÓN CON LAS AGUJAS ESTÁNDAR DE CITOLOGÍA EN EL DIAGNÓSTICO CITO-HISTOLÓGICO DE ADENOPATÍAS Introducción: Los cuerpos extraños esofágicos suponen una verdadera urgencia digestiva ya que aunque la Iglesias García J1, Abdulkader I2, Lariño Noia J, Domínguez Muñoz JE1 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2Servicio de Anatomía Patológica. Hospital Clínico Universitario de Santiago. A Coruña 1 Introducción: La eficacia de la punción guiada por USE en el diagnóstico de las adenopatías está limitada por la obtención de material útil exclusivamente para estudio citológico. En la actualidad se dispone de una nueva aguja de punción que permite la obtención de muestras histológicas y, potencialmente, mejorar la eficacia diagnóstica. Objetivo: Evaluar la eficacia diagnóstica de las nuevas agujas de histología en el diagnóstico patológico de las adenopatías en comparación con las agujas habituales de citología. Métodos: Se incluyeron prospectiva y consecutivamente 103 pacientes (edad media 58,9 años, rango: 1692, 72 varones) sometidos a USE para la evaluación de adenopatías. Las USE fueron realizadas mediante el equipo lineal de Pentax. Las biopsias fueron realizadas mediante las nuevas agujas de biopsia (Procore, Cook Medical Inc, Limerick Ireland) de 19 y 22-gauge. Las PAAF fueron realizadas mediante las agujas estándar de citología de 22 y 25-gauge (Cook Cook Medical Inc, Limerick Ireland). Las muestras de biopsia fueron recuperadas en ThinPrep® y procesadas para estudio histológico después de un único pase. Las muestras de citología fueron obtenidas mediante vaciado de la aguja con aire y guía y extensión del material en portaobjetos tras 2-4 pases. Los resultados se compararon con el análisis histopatológico de la pieza quirúrgica, o con la evaluación clínico-radiológica y seguimiento clínico en pacientes no operados. Los resultados se muestran como porcentaje y se comparan mediante chi-cuadrado. Se calculó la eficacia diagnóstica. Resultados: El tamaño medio (±DS) de las adenopatías fue 26,9 ± 12,4 mm. Sesenta y siete estaban localizadas en mediastino y 36 intra-abdominales. 50 adenopatías (48,6%) fueron consideradas malignas y 53 (51,4%) benignas. Cincuenta y una punciones (49,5%) fueron realizadas con agujas Procore (33 con 19-gauge y 18 con 22gauge), y 52 (51,5%) con agujas de citología (21 con 25gauge y 31 con 2-gauge). Sensibilidad, especificidad, VPP y VPN para malignidad fueron 88,6%, 100%, 100% y 89,3% con las agujas Procore y 75%, 100%, 100% and 82,3% con las agujas de citología. No hubo diferencias en la eficacia global entre las agujas Procore (94,1%) y las de citología (88,5%) (p = 0,2). Sin embargo, de los 53 casos benignos, las agujas Procore dieron un diagnóstico específico en 24 de 25 casos, y las de citología solo en 10 de 28 casos (p < 0,001). Conclusiones: El uso de agujas Procore en las biopsias guiadas por USE permiten aumentar la sensibilidad diagnostica. Además, las agujas Procore permiten realizar un diagnóstico específico de las adenopatías benignas. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 129 CP011. EFICACIA Y SEGURIDAD DE LA ESFINTEROPLASTIA CON BALONES DE GRAN TAMAÑO PARA LA EXTRACCIÓN DE COLEDOCOLITIASIS Aguirresarobe M, Torres Burgos S, Orive Calzada A, Bernal Martínez A, López López M, Cabriada Nuño J Servicio de Aparato Digestivo. Hospital GaldakaoUsansolo. Vizcaya Introducción: La esfinteroplastia con balón de gran tamaño (EBGT) es una técnica alternativa y/o complementaria a la esfinterotomía endoscópica con litotricia en el tratamiento de las coledocolitiasis grandes complementaria a la esfinterotomía endoscópcica (EE) en el tratamiento de la coledocolitiasis, pero no exenta de riesgos. Objetivo: Evaluar la eficacia y complicaciones de la CPRE con EB en pacientes con coledocolitiasis grandes. Material y métodos: Estudio descriptivo realizado desde octubre del 2008 hasta septiembre del 2011. Se han recogido los resultados de 493 exploraciones consecutivas en una base de datos rellenada de forma prospectiva. De estas exploraciones se han realizado 50 esfinteroplastias en 46 pacientes, de los cuales en 16/50 exploraciones han sido con balones grandes (12 mm, 15 mm, 18 mm). Resultados: Características: Sexo: 9 hombres (56,25%) y 7 mujeres (43,75%). Edad media: 80 ± 6,17 años. Técnica: se ha dilatado el 37,5% con el balón de 12 mm, el 56,25% con el de 15 mm, el 6,25% con el de 18 mm. Éxito: la técnica ha sido exitosa a la hora de extraer las coledocolitiasis en el 100% de los casos sin haber sido necesaria la realización de litotricia en ningún caso. Complicaciones: La mayoría de los pacientes (93,75%) no han sufrido ninguna complicación tras el procedimiento. No obstante, en una exploración (6,25%) hubo una hemorragia digestiva inmediata severa, a pesar de lo cual pudo resolverse endoscópicamente. Conclusiones: La esfinteroplastia con balón de gran tamaño es una técnica eficaz, con una baja tasa de complicaciones en pacientes sin cirugías gástricas previas. Habría que diseñar estudios prospectivos comparativos de su eficacia y seguridad comparada con técnicas de litotricia. CP012. EFICACIA Y SEGURIDAD DEL TRATAMIENTO DE LA OBESIDAD CON BALÓN INTRAGÁSTRICO Tostano Castilla E, Cotta Rebollo J, Lozano Lanagran M, Rosón Rodríguez PJ, López Vega MC, Pérez Aisa AC Servicio de Aparato Digestivo. Hospital Quirón Málaga. Málaga Introducción: La obesidad, considerada como la epidemia del siglo XXI, está aumentando su prevalencia en los países industrializados. En España la prevalencia de obesi- 130 SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP013. EMPLEO DE PRÓTESIS METÁLICAS AUTOEXPANDIBLES TOTALMENTE RECUBIERTAS EN LAS COMPLICACIONES BILIARES POSTRAPLANTE HEPÁTICO Jurado García J, Benítez Cantero JM, Ruiz Cuesta P, Hervas Molina AJ, García Sánchez V, Pleguezuelo Navarro M, Marín Pedrosa S, de la Mata García M Servicio de Aparato Digestivo. Hospital Reina Sofía. Córdoba Fig. 1. Efectos secundarios del tratamiento con balón. dad entre personas de 25 y 64 años es del 15,5%. La primera aproximación para la pérdida de peso debe consistir en una combinación de dieta, actividad física y modificación de los hábitos alimenticios. La cirugía se restringe a pacientes extremadamente obesos, con un índice de masa corporal (IMC) mayor de 40. Sin embargo, hay un grupo intermedio de pacientes que no responden a la terapia médica y que no son candidatos quirúrgicos. El balón intragástrico (BIG) se ha postulado como opción adecuada para este grupo. Objetivos: Estudiar la eficacia y seguridad del BIG como método de pérdida de peso en nuestro medio. Material y métodos: Se incluyen un total de 11 mujeres y 4 hombres desde junio de 2010 hasta diciembre de 2011, con IMC 30-39 y que no han logrado perder peso con otros programas supervisados. Se utilizó un dispositivo de balón intragástrico (13 Bioenterics y 2 EndBall) con un volumen de llenado entre 600cc y 650cc, durante 6 meses. Desde la colocación del balón se puso a disposición de los pacientes un programa de dieta y ejercicio supervisado por Endocrinología. Se analizaron la pérdida de peso a la retirada del balón, a los 6 meses, los efectos secundarios a corto y largo plazo y si estos motivaron la retirada precoz del dispositivo. Resultados: La pérdida de peso media a la retirada del balón fue de 13,18 kg, con una desviación típica de 9,08 kg. A los 6 meses de retirar el balón, 5 pacientes mantenían el peso, 7 recuperaron una media de 6 kg y una perdió 15 kg más. Los efectos secundarios más frecuentes fueron las nauseas y los vómitos autolimitados (40%), nauseas, vómitos y epigastralgia (27%) y gastroparesia (13%). Como complicación a largo plazo, un paciente presentó esofagitis grado D de Los Ángeles. Hubo dos retiradas precoces, una por molestias inespecíficas y otra por voluntad de la paciente. No se presentaron complicaciones graves (obstrucción hemorragia y perforación). Cabe destacar que el 60% de los pacientes no realizaron de forma voluntaria seguimiento por nutricionista. Conclusiones: El BIG constituye un método de ayuda seguro y eficaz para perder peso siempre que se combine con dieta, ejercicio y cambios en la conducta alimentaria, presentando por otra parte baja tasa de complicaciones. Objetivos: Eficacia y seguridad de las prótesis metálicas totalmente recubiertas mediante CPRE en la resolución de las estenosis biliares postrasplante hepático. Material y métodos: Estudio observacional y prospectivo en el que se incluyeron 6 pacientes trasplantados hepáticos que desarrollaron complicaciones biliares y sobre los que se realizó CPRE con colocación de prótesis metálica autoexpandible y totalmente recubierta. Se recogieron variables demográficas, del trasplante, complicaciones y seguimiento. Resultados: Incluídos 5 hombres y 1 mujer, edad 58,5 ± 6,7 años, con trasplante hepático ortotópico por cirrosis etílica, dos asociaban hepatocarcinoma. Indicación trasplante: insuficiencia hepatocelular (4) y hepatocarcinoma de alto riesgo (2). La anastomosis biliar fue colédoco-colédoco sin Kehr. Todos presentaron estenosis de la anastomosis, uno asociaba fuga biliar. Se llevó a cabo CPRE con esfinterotomía y dilatación con catéter previa a la colocación de la prótesis. No se identificaron complicaciones del procedimiento, salvo una discreta migración de una de las prótesis sin consecuencias. Tiempo medio desde colocación de prótesis hasta su retirada: 121,3 ± 7,3 días. La resolución de la complicación biliar tras la prótesis metálica se produjo en 4 casos con normalización de la colemia y colestasis, tras un seguimiento medio de 269,5 ± 97 días. En los otros dos pacientes, uno de ellos presentó complicación biliar de origen isquémico que requirió retrasplante; y en el otro no se pudo liberar la prótesis por dificultad técnica precisando una hepaticoyeyunostomía. Conclusiones: Las complicaciones biliares son causa frecuente de morbi-mortalidad en el postraplante hepático. La colocación de prótesis metálicas mediante CPRE puede ser una alternativa satisfactoria para la resolución de la estenosis. Sin embargo, necesitamos más casos que avalen sus resultados. CP014. ENDOSCOPIA DIGESTIVA ALTA POR IMPACTACIÓN DE CUERPO EXTRAÑO. ANÁLISIS DE NUESTRA EXPERIENCIA Gómez Alonso M, Prieto Martínez C, Basterra Ederra M, Rubio Guindulain E, Garaigorta de Dios M, Kutz Leoz M, Jiménez Pérez FJ Servicio de Aparato Digestivo. Complejo Hospitalario de Navarra. Navarra REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Introducción: La ingestión de cuerpos extraños es un motivo frecuente de realización de gastroscopia de urgencia. Material y métodos: Estudio retrospectivo descriptivo de las endoscopias digestivas altas realizadas en nuestro centro para la extracción de cuerpos extraños desde enero de 2006 hasta diciembre de 2011. Para ello se han revisado las historias clínicas de cada paciente. Los datos se han analizado con el programa SPSS versión 17.0. Resultados: Se han analizado 181 pacientes, siendo el 50,3% mujeres. Presentaban clínica de disfagia un 32% y habían sido diagnosticados con anterioridad de patología digestiva predisponente un 21,4%. Un 19,2% de los pacientes padecían enfermedades concomitantes que aumentaban el riesgo de impactación. Los cuerpos extraños que se han extraído con mayor frecuencia han sido los bolos alimenticios (66,3%), seguidos de las espinas (16,6%) y de los huesos (11,6%). El lugar de impactación más frecuente ha sido el esófago superior (50,3%). Durante la endoscopia terapéutica se ha objetivado patología esofágica en un 41,9% de los pacientes, siendo el cardias fibrótico y la hernia de hiato las alteraciones más comunmente halladas. La técnica endoscópica más usada ha sido la extracción (72,9%). Precisaron anestesia únicamente un 2,8% de los pacientes y se consiguió la resolución de la impactación en el 96,1%. Respecto a las complicaciones producidas durante el procedimiento y el posterior seguimiento, únicamente aparecieron en un 2,8%, resolviéndose todas ellas. Conclusiones: En nuestro estudio, la mayoría de los cuerpos extraños hallados son alimentarios observándose patología digestiva durante la realización de la endoscopia en casi la mitad de los casos. La endoscopia digestiva alta es un método muy eficaz para la resolución de la impactación con escasa morbilidad asociada. CP015. ESOFAGITIS EOSINOFÍLICA: PRESENTACIÓN DE 4 CASOS Armendáriz Lezaun R1, Campillo Arregui A1, Hernández Gómez S2, Amorena Muro E1 Servicios de 1Aparato Digestivo y 2Anestesia. Hospital Reina Sofía. Navarra Introducción: La esofagitis eosinofilica (EE) es una enfermedad cada vez más frecuente en la población tanto pediatrica como adulta. Clinicamente es caracteristico la disfagia e impacto alimentario sin un factor obstructivo demostrable en la endoscopia digestiva alta. Se acompaña en ocasiones de vomitos, regurgitación y dolor epigastrico que no responde a altas dosis de inhibidores de la bomba de protones. Casos clínicos: Caso 1. varon 48 años. 1 año de pirosis y disfagia ocasional. Alergia al polen. EDA: mucosa esofagica aspecto empedrado, con lineas paralelas deprimidas REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 131 con aspecto en caña de bambu. Biopsia confirma diagnóstico. Mejoría con esomeprazol 40 y fluticasona inhalador. Caso 2. Varon 65 años. Disfagia a solidos reciente. Rinitis alergica. EDA: mucosa rugosa en tercio superior. Histologicamente infiltrado eosinofili en lamina propia mayor de 20 eosinofilos en campo de mayor aumento. Mejoria con fluticasona en inhalador. Caso 3. Mujer 30 años. Pirosis, dolor toracico y sensación de disfagia. Alergica al polvo ambiental. EDA: mucosa rugosa tercio medio esofágico y en empedrado. Tratamiento: esomeprazol 40 mg y fluticasona en inhalador con buena respuesta. Caso 4. Varon 35 años. Disfagia larga evolución. Atopia y rosacea. EDA: mucosa esofagica aspecto anillado en tercio inferior. Fluticasona oral con buena respuesta. Discusión: Debe de sospecharse la existencia de una esofagitis eosinofilica en todo paciente con historia de disfagia e impacto alimentario y antecedentes de atópia. Pese al incremento en su incidencia existen pocos estudios controlados que orienten hacia su manejo, basandose habitualmente, en opiniones de expertos. CP016. ESTUDIO DESCRIPTIVO DE PACIENTES CON ANEMIA MICROCÍTICA DERIVADOS DE CONSULTA DE HEMATOLOGÍA: RENTABILIDAD DE LA ENDOSCOPIA Morales Alcázar F, Carrillo Ortega G, Jamal Ismail S, Baeyens Cabrera E Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción/objetivos: La anemia es una de causas más frecuentes de consulta clínica, siendo microcíticas las que con mayor frecuencia se derivan a consulta de digestivo con objeto de filiar su origen. El objetivo del estudio es conocer características clínicas de estos pacientes así como observar hallazgos endoscópicos que más frecuentemente acontecen en los mismos. Material y métodos: Estudio observacional, descriptivo, retrospectivo donde se incluyeron pacientes diagnosticados de anemia microcítica, sin clínica digestiva, derivados desde consulta Hematología a consulta Digestivo del Complejo Hospitalario Jaén, para realización de endoscopia digestiva alta (EDA) y colonoscopia desde Marzo 2010 hasta Diciembre 2011. Resultados: Se incluyeron 71 pacientes, 21 hombres y 50 mujeres, de edad media de 63 ± 14,9 años. La hemoglobina media de estos pacientes era de 10,88 ± 1,36 g/dl y precisaron transfusión sanguínea el 8,5%. El 59,6% de pacientes tomaban fármacos potencialmente lesivos (31%) y/o padecían patología de base (40%) que podría explicar causa de su anemia. Se encontró algún hallazgo endoscópico en 80,3% casos. En EDA se encontraron hallazgos patológicos en 70,4% casos. Se realizó test ureasa para 132 Fig. 1. filiar Helicobacter pylori en 30% casos, siendo positivo en la mitad de ellos. En esófago lo más frecuente fue normalidad endoscópica (49,3%) seguido de hernia de hiato (31%) y varices (4,2%), encontrándose más de un hallazgo en 9,9% casos, siendo lo más frecuente esofagitis y hernia de hiato o incompentencia cardial. En estómago lo más común fue normalidad endoscópica (56,3%) seguido de gastritis agudas o LAMG (19,7%), gastritis crónicas (9,9%) y neoformación (4,2%), visualizándose varios hallazgos en 5,7% casos siendo la asociación más común gastritis crónica y pólipos y/o angiodisplasias. En duodeno, la normalidad endoscópica alcanzó el 85%, hallándose lesiones agudas en 7% y úlceras y neoformación en 1,4%. En colonoscopia, se visualizaron hallazgos patológicos en el 54,9% casos. El hallazgo más frecuente fueron pólipos Fig. 2. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Fig. 3. (12,7%) seguido divertículos (8,5%), encontrándose otros hallazgos (18,5%) siendo más comunes signos inflamatorios seguidos de angiodisplasias y hemorroides internas, visualizando varias entidades en 15,5% casos, siendo más común la combinación pólipos y signos inflamatorios. Conclusiones: La realización de EDA y/o colonoscopia está indicada en todo paciente con anemia microcítica para filiar el origen, siempre que se hayan descartado otras posibles causas, no obstante la rentabilidad de estas exploraciones sería mayor si se seleccionaran correctamente los pacientes (clínica, antecedentes familiares, personales, etc). CP017. ESTUDIO MULTICÉNTRICO, PROSPECTIVO, ALEATORIZADO, ABIERTO, COMPARATIVO ENTRE CEPILLO DE CITOLOGÍA POR ECOENDOSCOPIA (ECHOBRUSH) FRENTE A PUNCIÓN-ASPIRACIÓN CON AGUJA FINA (PAAF) CONVENCIONAL PARA EL DIAGNÓSTICO CITOLÓGICO DE LESIONES QUÍSTICAS PANCREÁTICAS Lariño Noia J1, Iglesias García J1, Macías M2, Martín A3, Legaz M4, Rendon P2, Vila J5, Reyes A6, Abdulkader I7, Domínguez Muñoz JE1 1 Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2Servicio de Gastroenterología. Hospital Puerta del Mar. Cádiz. 3Servicio de Gastroenterología. Hospital Morales Meseguer. Murcia. 4Servicio de Gastroenterología. Hospital La Mancha Centro. Ciudad Real. 5Servicio de Gastroenterología. Hospital de Navarra. Navarra. 6Servicio de Gastroenterología. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Hospital Reina Sofía. Córdoba. 7Servicio de Anatomía Patológica. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña Introducción: El diagnóstico diferencial de las lesiones quísticas pancreáticas (LQP) continúa siendo un reto. La punción-aspiración guiada por ecoendoscopia (USEPAAF) es la técnica de elección para su evaluación citológica. No obstante, el análisis citológico del material intraquístico posee muy baja eficacia diagnostica, dada la habitual escasa celularidad de las muestras. Recientemente, se ha desarrollado un nuevo cepillo de citología (Echobrush; Cook-Medical) para mejorar la calidad de las muestras. Objetivo: Evaluar la eficacia diagnóstica del Echobrush frente a USE-PAAF convencional en el diagnóstico de las LQP. Métodos: Estudio prospectivo, aleatorizado, multicéntrico, abierto y comparativo del Echobrush frente a la USE-PAAF convencional en el diagnóstico de LQP (> 15 mm de diámetro menor). Se incluyeron pacientes de seis hospitales españoles. Los pacientes fueron aleatorizados en dos grupos. Grupo I: USE-PAAF convencional. Grupo II: USE-PAAF con Echobrush. El diagnóstico final se estableció mediante la evaluación histológica de la pieza quirúrgica y/o la combinación de datos clínicos, pruebas de imagen, análisis citológico y marcadores intraquísticos con un seguimiento mínimo de 6 meses. La variable principal es el porcentaje de diagnósticos correctos mediante Echobrush frente a USE-PAAF convencional. También se evaluaron las complicaciones. Los datos se comparan mediante test de chi-cuadrado. Se realizó un análisis por intención de tratar (ITT) y por protocolo (PP) Resultados: Se incluyeron 65 pacientes (edad media 64 años, rango 31-84, 33 hombres), 34 en el grupo I y 31 en el grupo-II. Tres pacientes aleatorizados al grupo II, con lesiones en cabeza pancreática se cambiaron al grupo I por la imposibilidad técnica de empleo del Echobrush. El tamaño medio de las lesiones fue 28,2 mm (rango: 16-60 mm). En grupo I se emplearon agujas de 19, 22 y 25-gauge en 19, 12 y 6 casos, respectivamente. En grupo II se utilizaron agujas de 19-gauge. El diagnostico final fue TPMI en 32 casos, cistoadenoma seroso en 10, pseudoquiste en 11, cistoadenoma/cistoadenocarcinoma mucinoso en 5, adenocarcinoma pancreático con degeneración quística en 5, lesión PanIN en un paciente y un diagnóstico no concluyente (no incluido en el análisis). Se alcanzó un diagnostico correcto en 19 de 37 casos en el grupo I (50,1%) y en 11 de 27 casos en el grupo II (40,7%) en el análisis PP (p=0.28%). Esta tasa disminuye hasta el 36.6% en el grupo II en el análisis ITT. Se comunicaron dos complicaciones en el grupo- I y una en el grupo II (hemorragias intraquísticas autolimitadas). Conclusiones: El Echobrush no mejora la eficacia diagnóstica de la USE-PAAF convencional en el diagnóstico diferencial de las LQP. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 133 CP018. ESTUDIO OBSERVACIONAL DE LA HEMORRAGIA DIGESTIVA ALTA NO VARICOSA EN EXTREMADURA González-Santiago J1, Rodríguez-Caraballo G2, Vara-Brenes D1, Molina-Infante J1, Henao-Carrasco A2, Mateos-Rodríguez J1, Guiberteau-Sánchez A2, Jiménez-Jaén C2, Fernández-Bermejo M1 1 Servicio de Aparato Digestivo. Hospital San Pedro de Alcantara. Cáceres. 2Servicio de Aparato Digestivo. Hospital Infanta Cristina. Badajoz Introducción: La hemorragia digestiva alta no varicosa (HDA) representa una de las causas más frecuentes de urgencia hospitalaria. Objetivos: Analizar las características clínicas de los pacientes con HDA no varicosa, los hallazgos endoscópicos, tratamiento tanto endoscópico, la estancia media, el porcentaje de complicaciones (resangrado, necesidad de cirugía y mortalidad), así como su posible correlación con factores desencadenantes. Material y métodos: Estudio observacional y prospectivo en el que se incluyeron pacientes consecutivos con HDA en los dos hospitales de la región de Extremadura con endoscopista de guardia, en un período de cinco meses y con un seguimiento posterior de dos meses. Resultados: Se incluyeron 105 pacientes con una edad media de 67 años, siendo el 65,7% hombres. Las formas de exteriorización hemorrágica más frecuentes (Tabla I). Las comorbilidades más comunes (Tabla II). Respecto a fármacos gastroerosivos, el 21% de los pacientes estaba anticoagulado con dicumarínicos, el 20% seguía tratamiento antiagregante con aspirina o clopidogrel y un 16% adicional habia tomado antiinflamatorios en la semana previa a la HDA. En un 58% de casos el descenso de hemoglobina requirió transfusión sanguínea y un 25,2% presentaron inestabilidad hemodinámica. Los hallazgos más frecuentes (Tabla III). Un 41,9% de los pacientes precisó terapéutica endoscópica. La estancia hospitalaria fue de 7,8 días. La tasa de resangrado del 6,7%, un 6,8% precisó intervención quirúrgica y la tasa de mortalidad relacionada con HDA y no relacionada con HDA fue del 2,9% y 6,8%, respectivamente. Cabe destacar que no habían recibido gastroprotección con IBP el 75% de los pacientes con HDA en tratamiento previo con AINEs y el 20% de los antiagregados o anticoagulados. TABLA I Formas de exteriorización homorrágica más frecuentes % Melenas Hematemesis Vómitos en posos de café Hematoquecia 42,9 27,6 11,4 4,8 134 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA II Comorbilidades más comunes % Hipertensión arterial Broncopatía o cardiopatía crónica Diabetes mellitus 50 40 25 Tto. con fármacos gastroerosivos % Anticoagulación con dicumarínicos Antigregación con AAS/Clopidogrel AINEs en la semana previa a la HDA 21 20 16 TABLA III Hallazgos endoscópicos % Úlcera gastroduodenal Forrest Ia-Ib Forrest IIa Forrest IIb Forrest IIc Forrest III Gastroduodenitis erosiva Lesión de Mallory-Weiss Neoplasia esófagogástrica 30,1 22,7 19,3 16,1 16,1 25,8 8,9 7,8 7,8 Complicaciones % Tasa de resangrado Necesidad de intervención quirúrgica Tasa de mortalidad relacionada con HDA Tasa de mortalidad NO relacionada con HDA 6,7 6,8 2,9 6,8 Conclusiones: La causa más frecuente de HDA no varicosa en nuestro medio es la úlcera gastroduodenal. Los pacientes que reciben asistencia urgente por HDA suelen ser mayores de 65 años, con comorbilidades asociadas y bajo tratamiento con fármacos potencialmente gastroerosivos. Dado que ho habían recibido tratamiento concomitante con IBP el 75% de los pacientes en tratamiento con AINEs y el 20% de pacientes antiagregados o anticoagulados, es factible pensar que una proporción significativa de episodios de HDA hubieran podido ser potencialmente evitados siguiendo las recomendaciones vigentes de gastroprotección. CP019. EVALUACIÓN DE LAS GASTROSTOMÍAS ENDOSCÓPICAS PERCUTÁNEAS PARA TRATAMIENTO CON DUODOPA DE LA ENFERMEDAD DE PARKINSON AVANZADA Servicios de 1Aparato Digestivo. y 2Neurología. Hospital Universitari Son Espases. Baleares Inroducción: La infusión continua de levodopa intraduodenal constituye una alternativa de tratamiento en pacientes con enfermedad de Parkinson avanzada. Para su administración se precisa la colocación de una gastrostomía endoscópica percutánea (PEG) con sonda interna a nivel duodenal. Objetivos: Evaluar el éxito técnico en la colocación de PEGs con extensión enteral y las complicaciones de la técnica en este tipo de pacientes. Método: Estudio retrospectivo, descriptivo. Expresamos las variables cuantitativas como media ± desviación estándar (m ± DS) y las cualitativas en porcentaje del total. Definimos como éxito técnico la colocación de la PEG y de la sonda interna a nivel duodenal. Complicaciones menores a la presencia de infección del estoma, migración, obstrucción o rotura de la sonda interna, movilización de las sonda de gastrostomía, neumoperitoneo o “buried bumper syndrome”. Complicaciones mayores: hemorragia, perforación, peritonitis, aspiración o fascitis necrotizante. Todos los pacientes recibieron profilaxis antibiótica endovenosa 1 hora antes del procedimiento. Resultados: Entre noviembre 2007 y mayo 2011 colocamos 11 gastrostomías endoscópicas percutáneas con extensión duodenal (sistema Freka) para la infusión continua de levodopa/carbidopa enteral (Duodopa®) en pacientes con enfermedad de Parkinson avanzada: 5 hombres (45,5%) y 6 mujeres (54,5%) con una edad media de 55,8 ± 11,3 años (44-78). Se consiguió éxito técnico en la colocación de la PEG en el 100% de casos (10 por vía endoscópica convencional y 1 por vía endoscópica asistida por laparoscopia por ausencia de transiluminación). Durante el seguimiento se registraron 13 complicaciones en 8 pacientes (72% de pacientes). Doce fueron menores (92,3 %): 7 migraciones de la sonda interna que obligaron a su recambio, 1 recambios de la sonda de gastrostomía por deterioro, 2 infecciones del estoma resueltas con tratamiento antibiótico oral, 1 “buried bumper syndrome” y 1 neumoperitoneo paucisintomático. Un paciente presentó una complicación mayor (aspiración). Ninguna PEG tuvo que retirarse por complicaciones asociadas a la técnica. Conclusiones: 1. En pacientes con enfermedad de Parkinson avanzada la colocación endoscópica de una gastrostomía con extensión duodenal para tratamiento con duodopa alcanza un elevado éxito técnico. 2. Aunque las complicaciones derivadas de la PEG son frecuentes la mayoría son menores. 3. La complicación más frecuente en esta indicación fue la migración de la sonda duodenal. Garrido Durán C1, Llompart Rigo A1, Legarda I2, Martí Marqués E1, Lluís Pons L1, Vanrell Garau M1, Gayà, Cantallops J1 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES CP020. EVALUACIÓN PROSPECTIVA DE LA PRESENCIA DE PAPILITIS EN PACIENTES CON OBSTRUCCIÓN BILIAR TRATADA MEDIANTE CPRE García-Cano Lizcano J1, Godoy López MA2, Ruiz Recuenco J2, Taberna Arana L3 Servicios de 1Aparato Digestivo, 2Radiología y 3Medicina de Familia. Hospital Virgen de la Luz. Cuenca Introducción: El término papilitis designa un proceso inflamatorio de la mucosa de la Papila de Vater. Puede producirse por el paso de coledocolitiasis, por la situación intradiverticular de la Papila o por infecciones. La papilitis crónica o recurrente produce fibrosis y estenosis papilar, conocida como disquinesia tipo I del esfínter de Oddi (Park JS, et al. The clinical significance of papillitis of the major duodenal papilla. Gastrointest Endosc 2002;55:87782). La obstrucción ocasionada por la papilitis puede ocasionar colestasis (añadida a otros procesos biliares suyacentes) y un patrón de imagen de afilamiento coledociano distal. En este estudio se ha evaluado prospectivamente la presencia de papilitis en pacientes con obstrucción biliar tratada mediante CPRE. Métodos: Se incluyeron 164 pacientes con obstrucción biliar drenada mediante CPRE. En ese grupo pudo realizarse siempre una colangiopancreatografía por Resonancia Magnética (CPRM) antes de la CPRE. Resultados: Se encontró papilitis en 40/164 pacientes (24%). En 25/40 (62,5%) se asoció a coledocolitiasis y en el resto (15/40, 37,5%) a situación intradiverticular de la Papila. La canulación profunda del colédoco se obtuvo en 36/40 (90%) de los casos. En 19/36 (53%) de los pacientes, la canulación fue compleja debiendo utilizar el precorte en 4 casos y la canulación sobre guía colocada en el Wirsung en 15. Se realizó esfinterotomía biliar en todas las ocasiones. Además de los intentos de extraer las coledocolitiasis cuando se encontraron, para asegurar el drenaje biliar se utilizaron prótesis plásticas en 14 pacientes y metálicas recubiertas extraíbles en 4. Con respecto al afilamiento coledociano distal hubo concordancia entre la CPRE y la CPRM en todos los casos excepto uno, diagnosticado por RM como colangiocarcinoma que resultó ser una estenosis benigna. Hubo 4 (10%) complicaciones: dos graves, una pancreatitis y una insuficiencia respiratoria. Y dos leves: pancreatitis y colangitis. No hubo mortalidad. Conclusiones: En nuestra experiencia casi la cuarta parte de los pacientes con obstrucción biliar presentan papilitis. La canulación biliar es difícil y hay que emplear técnicas especiales en la mitad de las ocasiones. La mayoría de las estenosis biliares distales ocasionadas por la papilitis se diagnostican adecuadamente por CPRM. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 135 CP021. EXPERIENCIA EN DILATACIÓN HIDROSTÁTICA PAPILAR EN EL MANEJO DE COLEDOCOLITIASIS DIFÍCILES Tercero Lozano M, García Robles A, Martínez García R, Pérez Durán MA, Baeyens Cabrera E Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción: La dilatación papilar con balón (DPB) supone una alternativa terapéutica para la extracción de coledocolitiasis en pacientes con riesgo de complicaciones por las características de los cálculos (gran tamaño, múltiples), de la anatomía peripapilar (papilas peri/intradiverticulares, esfinterotomía previa, Billroth II) o alteraciones hemostáticas. Objetivos: Valorar la eficacia y seguridad de la DPB en la extracción coledocolitiasis en nuestra unidad. Métodos: Se analizaron de forma retrospectiva los pacientes sometidos a DPB entre Enero 2011 y Febrero 2012. Para la dilatación papilar se utilizaron balones de diámetros comprendidos entre 8 a 18 mm, a 7,73 ATM de presión media, durante una media de dos minutos con control endoscópico y radiológico. Resultados: Se incluyeron 15 pacientes de un total de 192 (7,81 % del total de CPRE); de los cuales eran 10 varones y 5 mujeres con edad media 79,80 ± 11,384 años. Todos los pacientes fueron asistidos por anestesista con ITO. El 53,3 % pacientes estaban previamente colecistectomizados. El motivo ingreso fue ictericia obstructiva por coledocolitiasis en 12 enfermos y 3 casos de colangitis. A su vez, 7 enfermos estaban en tratamiento antiagregante y 2 presentaban coagulopatias asociadas. Un 20 % presentaban esfinterotomía previa y en 80 % se realizó en mismo acto. El calibre medio de vía biliar fue de 16,93 ± 4,367 mm. La tasa de éxito fue 80 %, con extracción completa de cálculos mediante balón, excepto tres pacientes que precisaron la colocación de prótesis biliar plástica. La evolución fue satisfactoria en 12 pacientes (80 %), presentando complicaciones 3 enfermos; dos pancreatitis y una hemorragia que precisó terapéutica endoscópica. Ninguna de las complicaciones fue grave, no produciéndose fallecimientos ni perforaciones (0% de mortalidad). Conclusiones: La DPB es una técnica alternativa a la esfinterotomía convencional, eficaz y segura, que ha demostrado su utilidad en diversos estudios, con porcentajes de éxito entre el 85 y el 100%, sin incrementar el riesgo complicaciones. Su principal indicación es la extracción de coledocolitiasis difíciles por su tamaño, cuando anatomía local implica una esfinterotomía imposible o peligrosa así como, en pacientes con coagulopatías y riesgo de sangrado. 136 SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP022. GASTROSTOMÍA ENDOSCÓPICA PERCUTÁNEA (GEP): NUESTRA EXPERIENCIA COMO TÉCNICA AMBULATORIA Florido García M, Martín-Lagos Maldonado A, Ruiz Escolano E, Palacios Pérez A, López Segura RDP, Alcázar Jaén LM, Salmerón Escobar J Servicio de Aparato Digestivo. Hospital Universitario San Cecilio. Granada Introducción: La GEP constituye uno de los métodos de elección de alimentación enteral en pacientes incapaces de mantener la ingesta oral durante largo tiempo. Presentamos nuestra experiencia como técnica ambulatoria, revisando indicaciones, complicaciones y resultados. Métodos: Estudio descriptivo. Base de datos de nuestro hospital, años 1994-2011. Resultados: Se realizaron 376 GEP, 50,5% en mujeres. Edad media: 66 años (6 meses-102 años). Sus indicaciones principales fueron: enfermedad neurológica (355 casos) y procesos oncológicos (13 casos) (Fig. 1). Todos los pacientes fueron evaluados en la Unidad de Endoscopia y dados de alta 3 horas después de la realización del procedimiento, salvo complicación inmediata. Se realizó bajo sedación (midazolan intravenoso), anestesia local (lidocaína 1%) y profilaxis antibiótica (cefotaxima 2 g). No fue posible la GEP en 15 casos (Tabla I). Las complicaciones inmediatas (Tabla II) que requirieron ingreso hospitalario se presentaron en 14 pacientes (3,72%): la más frecuente fue la HDA autolimitada (1,06%). Cinco pacientes presentaron una complicación precoz ingresando 24-48 horas después. En 10 casos registramos alguna complicación tardía relacionada con la técnica (2,66%) (Tabla II). Sólo 2 complicaciones resultaron mortales (peritonitis secundaria a deshiscencia de la fístula tras extracción por tracción y necrosis de la pared muscular). Un 13,83% presentaron complicaciones relacionadas con el cuidado de la sonda, principalmente: salida espontánea de la misma e infección del estoma. En 19 pacientes se retiró la sonda: 17 por restablecimiento de la ingesta oral (tiempo medio 13,90 meses) y 2 por complicaciones (fístula incompente e infecciones repetidas del estoma). Fig. 1. Indicaciones de la GEP. TABLA I CAUSAS DE FRACASO EN LA REALIZACIÓN DE LA GEP Fracaso en la realización del procedimiento (n = 15) • • • • • • • • Estómago noemoposicionado sin transluminación apropiada (n = 4) Estómago intratorácico (no transluminación abdominal) (n = 3) Transluminación subcostal (n = 2) Estenosis esofágica (n = 2) Gastrectomía no conocida (n = 1) Divertículo de Zenker (n = 1) Parada cardiorespiratoria (n = 1) Anquilosis de la articulación temporomandibular (imposibilidad de abrir la boca) (n = 1) TABLA II COMPLICACIONES DE LA GEP Relacionadas con la técnica (n = 24) Inmediatas • HDA autolimitada (n = 4) • Hemorragia de la pared abdominal (n = 3) • Hemoperitoneo (n = 1) • Parada cardiorespiratoria (n = 1) Precoces • Neumoperitoneo (n = 4) • Necrosis de la pared abdominal (n = 1) Tardías • Fístula incompetente (n = 4) • Dilatación gástrica (n = 2) • Peritonitis secundaria a deshinencia de la fístula tars extracción de la sonda (n = 1) • Neumatosis gástrica traumática (n =1) • Osteomielitis del esternón (n = 1) • Ausencia de cierre espontáneo de la fístula (cierre quirúrgico) (n = 1) Tardías relacionadas con el cuidado de la sonda (n = 52) • Salida accidental de la sonda balón con cierre de fístula (n = 18) • Salida accidental de la sonda balón sin cierre de fístula (n = 9) • Infección del estoma (n = 11) • Obstrucción duodenal (sonda-balón en duodeno) (n = 7) • Inclusión del tope interno en el trayecto fistuloso por tracción excesiva (subcutáneo) (n = 3) • Recubrimiento del tope ontragástrico por mucosa gástrica (Síndrome buried bumper) (n = 3) • Pérdida de la fístula por inflar el balón en la pared (n = 1) Conclusiones: 1. La GEP puede realizarse con seguridad de forma ambulatoria en la Unidad de Endoscopia y contando únicamente con el personal de la misma, sin colaboración del Servicio de Anestesia, reduciendo de forma significativa el coste económico y proporcionando gran inmediatez a la técnica. 2. Es un procedimiento seguro y efectivo de alimentación enteral, que, realizado por un endoscopista experto, presenta escasa morbi-mortalidad. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 3. Ninguna de las complicaciones inmediatas se hubiera evitado con el ingreso previo del paciente. 4. Un adecuado conocimiento en los cuidados de la sonda podría disminuir muchas de las complicaciones tardías. CP023. GASTROSTOMÍA ENDOSCÓPICA PERCUTÁNEA: ESTUDIO DESCRIPTIVO EN HOSPITAL TERCIARIO Bendezú García RA, Patrón Román GO, Lázaro Sáez M, Amat Alcaraz S, Bravo Castillo F, Hernández Martínez A, Vega Sáenz JL Servicio de Aparato Digestivo. Hospital Torrecárdenas. Almería Introducción: La gastrostomía endoscópica percutánea (PEG) es una técnica de alimentación enteral con bajo índice de complicaciones y de uso cada vez más extendido. Objetivo: Conocer las características de los pacientes que se someten a una PEG así como las complicaciones y morbi-mortalidad posteriores a la técnica en nuestro centro. Materiales: Se recolectó información de pacientes que se sometieron a una PEG durante el periodo de 2008 al 2010 en el Hospital Torrecárdenas de Almería. Se evaluaron características demográficas, comorbilidades, albúmina, patología neurológica y situación que condiciona la colocación del PEG, así como complicaciones inmediatas, mortalidad al 1.º y 6.º mes y morbi-mortalidad al año. Resultados: Se incluyeron 114 pacientes, la mayoría de sexo femenino (57%) y 75 años como edad media. El Alzheimer fue el diagnóstico más común (33%), seguido de accidentes cerebrovasculares (21%). La comorbilidad más frecuente fue la cardiovascular (54%) seguida de diabetes mellitus (24%). La PEG se realizó de forma programada en 60% y durante el ingreso por neumonía en 20%. Complicaciones 72 horas a la PEG aparecieron en 8%: fiebre sin foco, neumoperitoneo e infección de herida. Hubo dos casos de muerte (2%) en relación a peritonitis y neumonía que ocurrieron en los pacientes con neumonía. No hubo complicaciones en el 90%. Mortalidad al primer mes fue 9%, al sexto 12% y al año 21%. La mortalidad fue mayor en quienes tenían albúmina < 2,4g/dl al colocarse la PEG. El 40% de los pacientes tuvieron al menos un ingreso hospitalario al primer año, en su gran mayoría por neumonía (71%). El primer cambio de PEG se realizó entre el 5.º-6.º mes en el 81%, en 4 casos la sonda se encontraba incluida en la pared gástrica, las cuales fueron realizadas luego de 79 mes y cuya albúmina al momento de la PEG fue < 3 g/dl. Los valores de albúmina antes de la prueba fueron < 3,4 g/dl en 80% y hubo mejoría luego del 3.º mes en 36%. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 137 Conclusiones: La PEG en nuestro centro es un procedimiento seguro y con bajo índice de complicaciones. Las enfermedad de Alzheimer y los accidentes cerebrovasculares fueron la principal indicación. La PEG durante un ingreso por neumonía podría aumentar el riesgo de complicaciones. El 40% presentó, al menos, un ingreso hospitalario al primer año, principalmente por neumonía. La hipoalbuminemia es un hallazgo frecuente, la cual sin embargo no muestra mejoría en la mayoría de pacientes luego del tercer mes. CP024. HALLAZGOS MACROSCÓPICOS EN LA ENDOSCOPIA POR ESTUDIO DE DIARREA Garcés Durán R, Gil Alcalde M, Santos Rodríguez A, Calvo Ramos I, Beceiro Pedreñó I, Sanz García C, Espinosa Taranilla L, Ganoza Paredes M, Poves Martínez E Servicio de Aparato Digestivo. Hospital Universitario Príncipe de Asturias. Madrid Introducción: La diarrea es uno de los motivos de consulta más frecuente en los servicios de Aparato Digestivo. Sus múltiples etiologías suponen un reto diagnóstico en nuestro tiempo a pesar del despliegue de tecnologías a nuestro alcance, aunque la colonoscopia con toma de biopsias sigue siendo la herramienta principal para su estudio. Objetivo: Describir las lesiones macroscópicas halladas en las colonoscopias realizadas por estudio de diarrea. Pacientes y métodos: Se revisan 1.842 colonoscopias realizadas por estudio de diarrea entre noviembre 2007 y enero 2012 en nuestro centro. Como criterios de inclusión se establecen tener edad mayor de 14 años y diarrea aguda o crónica a estudio. Se excluyen pacientes con exploración mucosa normal, resecciones intestinales o enfermedad inflamatoria intestinal: colitis ulcerosa (CU), enfermedad de Crohn (EC) y colitis inflamatoria inespecífica. Se consideran como hallazgos macroscópicos la presencia de masas o segmentos mucosos con signos de inflamación. Se toman biopsias de estos hallazgos macroscópicos y se remiten las muestras para estudio de anatomía patológica (AP). En el estudio no se han tenido en cuenta los síntomas asociados ni la presencia de pólipos o divertículos. Resultados: De las 1.842 colonoscopias analizadas, 217 (11,8%) presentan alteraciones macroscópicas, con una edad media de 49,7 años (14-91) siendo 118 (54,4%) de sexo masculino (Tabla I). Conclusiones: La colonoscopia en el estudio de diarrea en nuestro centro es una técnica que permite detectar hasta un 12% de hallazgos macroscópicos, siendo los más frecuentes la enfermedad inflamatoria intestinal y las neoplasias. No se puede confirmar el diagnóstico anatomopatológico en un 27% de las lesiones halladas. 138 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA I n % Neoplasia Enfermedad inflamatoria intestinal CU EC Inespecífica Isquémica Infecciosa No diagnóstica 44 20.3 43 19.8 7 3.2 9 4.1 59 27.2 39 18 16 7.4 CP025. IMPORTANCIA DE LA EDAD DEL PACIENTE EN LA DOSIS DE PROPOFOL ADMINISTRADA EN LOS PROCEDIMIENTOS ENDOSCÓPICOS Rodríguez Gil FJ, Martínez Crespo JJ, Gallego Pérez B, Marín Bernabé CM, García Belmonte D, Gajownik UE, Gómez Espín RM, Nicolás de Prado MI, Egea Simón E, Martínez Prieto C, García Albert AM, Troiteiro Carrasco LM, Ortolano Gómez A, de Prado Serrano R 1 Servicio de Aparato Digestivo. Hospital General Universitario Reina Sofía. Murcia Introducción/objetivo: Evaluar las diferencias en la dosis necesaria para la sedación endoscópica con propofol en función de la edad de los pacientes. Material y métodos: Estudio retrospectivo incluyendo a todos los pacientes que han sido sedados con propofol mediante perfusión continua administrada por el propio endoscopista en nuestra unidad durante el año 2011. Los pacientes fueron divididos en cuatro grupos: I < 30 años; II entre 30 y 50 años; III entre 50 y 80 años; IV > 80 años. Se evaluó la dosis total de propofol administrada para alcanzar una sedación profunda (nivel IV-V de la escala de Ramsay) en los diferentes tipos de exploración así como las dosis ajustadas al peso. Resultados: Se incluyeron 2.287 procedimientos endoscópicos (1.597 colonoscopias, 587 gastroscopias, 68 gastro + colonoscopia, 23 USE y 12 rectoscoopias). La distribución por grupos fue: I 177; II 632; III 1282 y IV 194. La edad media fue de 57,09 años (rango 14-92 años). La distribución según sexo fue similar (52,5% mujeres; 47,5% hombres). La dosis total de propofol fue significativamente mayor en los grupos I y II frente a los grupos III y IV tanto de forma global como ajustada por el tipo de prueba. Al ajustar la dosis de propofol al peso del paciente también se encontraron diferencias significativas entre el grupo I y el grupo II en la dosis necesaria para realizar colonoscopia, no así en el resto de pruebas. En la tabla se recogen los datos globales así como por el tipo de exploración. Conclusiones: La edad de los pacientes es una variable a tener en cuenta al realizar sedación con propofol. Se debe de tener especial cuidado en la dosis a administrar a pacientes ancianos para evitar efectos adversos durante la exploración. Los pacientes jóvenes requieren altas dosis de propofol para conseguir una sedación profunda. CP026. INCIDENCIA E IMPACTO TERAPÉUTICO DE LA PRESENCIA DE LESIONES A NIVEL DEL COLON DURANTE UNA ENTEROSCOPIA CON CÁPSULA ENDOSCÓPICA Martiñena Fernández JF1, Fernández-Urién I1, Borda Martín A1, Borobio Aguilar EL2, Elizalde Apestegui I1, Jiménez Pérez FJ1, Zozaya Urmeneta JM1 1 Servicio de Aparato Digestivo. Complejo Hospitalario de Navarra A. Navarra. 2Servicio de Aparato Digestivo. Hospital García Orcoyen. Navarra Introducción/objetivos: La CE se ha convertido en una herramienta de primera línea para el estudio del intestino delgado. Además, durante una ECE se obtienen imágenes de otros segmentos como: esófago, estómago y colon. Los objetivos del presente estudio fueron evaluar la incidencia y el impacto terapéutico derivado de TABLA I Total mg (mg/Kg) Colon Gastro G+C USE Recto Global <30 años 30-50 años 50-80 años >80 años 168,42 (2,36) 172,91 (2,41) 142,67 (2,06) 234,94 (3,35) 328,38 (4,42) 145,58 (2) 189,1 (3,01) 220,25 (3,62) 146,34 (2,31) 311,12 (4,46) 254 (2,12) 170 (1,98) 194,61 (2,73) 210,16 (2,93) 156,99 (2,2) 255,68 (3,86) 403,5 (5,44) 167,5 (2,73) 160,3 (2,2) 163,15 (2,22) 133,14 (1,9) 208,26 (2,88) 307 (4,17) 137 (1,65) 117,97 (1,7) 118,65 (1,7) 107,85 (1,62) 200 (2,56) 230 (3,83) 85 (1,21) REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES la presencia de lesiones a nivel del colon durante una ECE. Material y métodos: Es un estudio prospectivo y unicéntrico que incluyó todos los procedimientos con CE realizados en nuestro centro entre julio 2007 y diciembre 2011. Todos los procedimientos se realizaron con la PillCam SB2 y únicamente se instó al paciente a ayunar 9 horas antes del procedimiento (no se administraron laxantes). Las variables incluidas fueron: edad, sexo, indicación del procedimiento, exploraciones completas, hallazgos en colon con CE y en estos pacientes, hallazgos en la colonoscopia previa y posterior (si se realizaron), cambios en el manejo y evolución posterior del paciente tras la colonoscopia posterior a la ECE. Para el análisis estadístico se empleó la versión 15.0 del SPSS. Resultados: En el periodo de tiempo señalado se realizaron en nuestro centro un total de 522 ECE, siendo completas el 90,5% y observándose lesiones a nivel del colon en el 9%. Las lesiones observadas fueron: angiodisplasias (34%) erosiones/úlceras(32%), pólipos (21,2%), diverticulos(6,4%), tumores (4,2%), eritema mucoso (2,1%) y se localizaron en ciego (64%), colon derecho(19,1%), colon izquierdo (11,3%), recto (2,2%) y en 4,25% de los casos no fuimos capaces de ubicarlas. El 87,2 % de estos pacientes tenían una colonoscopia previa en la que se observaron lesiones en el 71% de ellos. Se hizo una colonoscopia posterior a la ECE al 61,7 %, confirmándose los hallazgos de CE en el 65,5%. Se observó un cambio en la actitud terapéutica en el 58% (endoscópico en el 82% y médico en 18%). Los pacientes sometidos a un cambio de tratamiento recidivaron en un 9,1 % y por el contrario, los no sometidos a un tratamiento o en los que no se hizo colonoscopia posterior, recidivaron en 25 y 16,6%, respectivamente. Conclusión: Sugerimos la necesidad de valorar todas las imágenes del colon obtenidas durante una ECE. Por otro lado, estudios en el futuro deberían evaluar la opción de preparar a los pacientes puesto que de esta manera es probable que se vean más lesiones, y el impacto de valorar este segmento sea superior al mostrado en nuestra serie. 139 la sintomatología, siendo la disfagia la manifestación inicial de la enfermedad y el síntoma más invalidante.La reciente introducción de prótesis metálicas auto-expandibles para el tratamiento de la disfagia maligna ha supuesto un gran avance y cambio en el tratamiento de estos pacientes. Su colocación no está exenta de riesgos, y se han descrito complicaciones tanto durante la manipulación de las prótesis como a medio y a largo plazo. Objetivos: – Estimar el número de prótesis esofágicas colocadas en nuestro centro. – Analizar la indicación más frecuente. – Tipo de prótesis y complicaciones evidenciadas. Material y métodos: Estudio descriptivo retrospectivo que incluye a 10 pacientes ingresados en el Complejo Hospitalario de Jaén entre enero de 2009 y diciembre de 2011, que precisaron colocación de prótesis esofágicas autoexpandibles. Resultados: La edad media de los pacientes que precisaron prótesis esofágica auto expandible fue de 70,6 ± 12,4 años, (90% hombres y 10% mujeres). La indicación más frecuente fue neoformación esofágica (90%) (Fig. 1) frente a 10% de pacientes con estenosis esofágica de origen caústico, siendo la localización más frecuente el tercio medio en un 66,67% de los casos frente un 33,33% en tercio inferior (Fig. 2). La estirpe tumoral más frecuente fue Carcinoma Epidermoide en 66,67% (Fig. 3). La prótesis más empleada fue de tipo “Wall-Flex parcialmente recubierta” en un 90% de pacientes, con diámetros comprendidos entre 18 mm x 103 mm y 23 mm x 155 mm. La prótesis empleada en el caso de estenosis caústica fue “ELA auto degradable”. En todos los casos la colocación de pró- CP027. INDICACIONES, COMPLICACIONES Y SEGUIMIENTO DE PRÓTESIS ESOFÁGICAS EN NUESTRO CENTRO Carrillo Ortega G1, Padilla Ávila F2, Morales Alcázar F1, Pérez Durán MA1, Jamal Ismail S1, Baeyens Cabrera E1 1 Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén. 2Servicio de Aparato Digestivo. Hospital Torrecárdenas. Almería Introducción: En el momento del diagnóstico, la mayoría de pacientes con carcinoma de esófago o de la unión esofagogástrica presentan una enfermedad incurable, siendo la supervivencia a los 5 años menor del 5%, por lo que el objetivo del tratamiento es conseguir paliar REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 1. Estenosis esofágica tercio distal. 140 SEMANA DE LAS ENFERMEDADES DIGESTIVAS gia maligna y otro tipo de patología esofágica benigna (estenosis esofágica de origen cáustico). Técnicamente, son de fácil colocación con control endoscópico y fluoroscópico, con complicaciones que debemos conocer para su posterior manejo. Suponen una alternativa segura a otros tratamientos paliativos en los tumores esofágicos irresecables. CP028. CARACTERÍSTICAS Y HALLAZGOS ENDOSCÓPICOS DE LAS HEMORRAGIAS DIGESTIVAS ALTAS (HDA) Y BAJAS (HDB) EN PACIENTES ANTICOAGULADOS CON ACENOCUMAROL EN NUESTRO HOSPITAL COMARCAL Viñolo Ubiña C, Romo Rodríguez G, Gallego Rojo FJ, Jordán Madrid T Servicio de Aparato Digestivo. Empresa Pública Hospital de Poniente. Almería Fig. 2. Localización estenosis. tesis fue exitosa destacando como complicaciones invasión tumoral en un 20% y migración de prótesis en un 10% siendo ésta última solventada mediante retirada y colocación de nueva prótesis, sin objetivarse ningún caso de perforación. Conclusiones: Las prótesis esofágicas auto-expandibles, son un procedimiento útil en el manejo de la disfa- Fig. 3. Anatomía patológica. Introducción: El aumento del número de pacientes anticoagulados en los últimos años ha originado un considerable incremento de las complicaciones hemorrágicas, lo que implica que superen el 12% de los ingresos por HD. Objetivo: Calcular la incidencia de pacientes anticoagulados con HD en nuestro medio. Comparar las caracteristicas clínicas y los hallazgos endoscópicos en los casos de HDA y HDB respectivamente. Métodos: Estudiamos de forma retrospectiva 80 pacientes,anticoagulados con SintromR, ingresados consecutivamente, entre Enero 2011 y Febrero 2012 por presentar un episodio de HD. Excluimos 6 de las comparaciones por no haberse localizado el lugar de la hemorragia. Resultados: Hallamos una incidencia de 35,5casos/ 100.000 habitantes/año. Estudiando las caracteristicas de cada grupo (HDA vs. HDB) no hallamos diferencias significativas en la edad de presentación, tiempo de anticoagulación, INR en el momento del sangrado, indicaciones para la anticoagulación (salvo las válvulas mecánicas, más frecuentes en el grupo de HDA), historia previa de HD, consumo de antisecretores/antiagregantes/AINE. Centrándonos en las características de la hemorragia y en los hallazgos endoscópicos no encontramos diferencias en el número de exploraciones precisadas por cada grupo. Sin embargo, fue muy significativa la diferencia entre los días transcurridos hasta la realización de la primera endoscopia: 0,5días en HDA vs. 3,86 en HDB. Los pacientes con HDA presentaron datos de mayor gravedad (20 vs. 8% taquicárdicos, 37 vs. 8% hipotensos y 23 vs. 4% con Hb < 7mg/dl), la lesión endoscópica responsable del sangrado fue hallada significativamente más frecuente (p < 0,002) en el grupo HDA, 85 vs. 50%. Consecuentemente el tratamiento endoscópico fue aplicado con mayor frecuencia en el caso de HDA, 50 vs. 8% (p < 0,0001). REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Conclusiones: 1. La incidencia de HD en pacientes anticoagulados, en nuestro medio, fue de 35,5casos/100.000 habitantes/año. 2. En nuestros pacientes el tratamiento anticoagulante no influyó en la localización alta o baja de las hemorragias. 3. Los pacientes con HDA presentaron datos de mayor gravedad hemorrágica y estancia hospitalaria. 4. Las HDA precisaron con mayor frecuencia terapia endoscópica, de forma muy significativa. CP029. MALA LIMPIEZA EN LA COLONOSCOPIA. ¿INFLUYE MÁS EL TIPO DE LAXANTE O EL HORARIO DE SU ADMINISTRACIÓN? Borda A, Jiménez Pérez J, Borda F, Zozaya JM, Urman J, Kutz M Servicio de Aparato Digestivo. Complejo Hospitalario de Navarra. Navarra Introducción: En las colonoscopias es fundamental obtener una adecuada limpieza, estando en discusión la influencia del tipo de laxante y de las horas transcurridas entre la última toma y la exploración. Objetivos: Valorar la influencia del tipo de laxante y su horario de administración sobre la mala limpieza del colon. Pacientes y métodos: Revisamos 668 colonoscopias ambutorias consecutivas, efectuadas entre febrero y mayo de 2011. 248 se prepararon con Moviprep® y 420 con Citrafleet®. 410 exploraciones se realizaron en horario de mañana y 258 de tarde. Analizamos la frecuencia de mala limpieza en el global de la serie en relación con los siguientes parámetros: sexo, edad del paciente, motivo de la exploración, laxante empleado y sesión de mañana o tarde. Estudiamos posibles diferencias de mala limpieza entre los 2 tipos de laxante según el horario de la exploración. Empleamos los tests de Fisher y Chi-cuadrado. Determinamos la Odds Ratio (OR) con su intervalo de confianza al 95%. Consideramos significativos los valores de pã0,05. Resultados: Globalmente, registramos mala limpieza en 63/668 casos (9,4%). La mala limpieza fue más frecuente en los preparados con Moviprep®: 30/248 = 12,1% frente a Citrafleet®: 33/240 = 7,9%; p = 0,033; OR = 1,75 (1,01-3,04) y en las colonoscopias de mañana: 48/410 = 11,7% versus tarde: 15/258 = 5,8%; p = 0,000005; OR = 3,85 (2,02-7,42), sin diferencias significativas entre sexo: masculino = 10,8%, femenino = 5,3% p = 0,18; edad: mala = 58,87 ± 14,05 años, resto = 56,89 ± 13,57, p = 0,27 ni motivo de la exploración: p = 0,27. Al estudiar por separado las colonoscopias de mañana, la mala preparación fue de 26/177 = 14,7% con Moviprep® frente a 22/233 = 9,4% con Citrafleet®; p = 0,10. Colonoscopias de tarde: mala preparación con Moviprep®: 4/71 = 5,6% con Citrafleet®: 11/187 = 6,2%; p= 0,94. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 141 Conclusiones: 1. En el global de la serie, la preparación con Moviprep® registra una significativa mayor frecuencia de casos de mala limpieza, con respecto a Citrafleet®. 2. La realización de colonoscopias por la mañana, tomando la preparación de víspera, multiplica por cuatro el riesgo de mala limpieza en comparación con las exploraciones de tarde, con la última dosis de laxante el mismo día de la prueba. 3. Al comparar por separado las colonoscopias de mañana y tarde se pierden las diferencias en cuanto a mala limpieza entre ambos tipos de laxante, lo que confirma la importancia de su horario de administración. CP030. MANEJO ENDOSCÓPICO EN LA EXTRACCIÓN DE CUERPOS EXTRAÑOS: NUESTRA EXPERIENCIA EN 230 CASOS Estremera Arévalo F1, Sánchez Ceballos F1, Esparza Rivera V1, Espinoza Herrera S1, Fernández de Pinedo Pérez V2, Pérez Amarilla I1, Roales Gómez V1, Salcedo Castro B1, Fernández Díez S2, Esteban López Jamar JM1 Servicios de 1Aparato Digestivo y 2Enfermería. Hospital Clínico San Carlos. Madrid Métodos/resultados: Realizamos un total de 230 endoscopias de urgencia por sospecha de impactación de cuerpo extraño, confirmándose en 128 de los casos (55,7%). La edad media fue de 54 años con un rango entre 2 y 95. El 59% de los pacientes fueron varones. En cuanto al tipo de CE impactado, el 68% fue alimentario, el 10,2% espinas, 7% huesos, 7% monedas, 1,6% caparazón de marisco y 1,6% pilas de botón. El 12,5% restante lo constituye una miscelánea que incluyó una prótesis dental, una astilla de madera, fragmentos de cristal, un alfiler y una malla post-fundoplicatura. En función de la edad los CE más Fig. 1. Tipos de cuerpo extraño. 142 Fig. 2. Patología subyacente. frecuentes fueron las monedas en menores de 15 años y el bolo alimentario en el resto de los grupos. La localización más frecuente fue el esófago distal (54%) seguida de esófago proximal/boca de Killian (40,6%). El 3% se localizaron en estómago/duodeno y uno de los cuerpos en seno piriforme. Se revisaron las causas subyacentes siendo la más repetida el anillo esofágico (29,7%) seguida de la hernia de hiato (28,1%), estenosis maligna (6,3%), esofagitis eosinofílica (5,5%), estenosis benigna (5,5%), stent previamente colocado (2,3%), divertículo esofágico (2,3%), estenosis post radioterapia ,6%) y cirugía gástrica (1,6%). El paso espontáneo o con la insuflación del endoscopio del CE se vio en 14 ocasiones (11%). Para la extracción, el asa de polipectomía fue utilizada en el 46,5% de los procedimientos y la pinza de “dos patas” en el 19,5%. Otros accesorios utilizados fueron la cesta de Roth (9,4%), la pinza de uña (4,7%), la pinza de biopsia (1,6%) y la cesta de Dormia en una ocasión. Únicamente un paciente requirió cirugía por perforación eso- Fig. 3. Complicaciones. SEMANA DE LAS ENFERMEDADES DIGESTIVAS fágica ocurrida durante la retirada del CE (caparazón de almeja). En otro paciente se produjo una perforación contenida en la pared esofágica por una espina de pescado. En el 14% de los pacientes se identificó úlcera superficial por decúbito del CE y en el 9,4% laceraciones de la mucosa que no requirieron tratamiento ni ingreso. Se alcanzó el éxito en 124 de las 128 endoscopias realizadas (96,9%). Conclusiones: La endoscopia es una técnica eficaz y segura en la extracción de cuerpos extraños en el tracto digestivo alto. En el 59% de las pruebas solicitadas se identificó el CE. En nuestra serie, la enfermedad subyacente es benigna en la mayoría de los casos difiriendo de algunas de las series asiáticas. El accesorio endoscópico utilizado con más frecuencia fue el asa de polipectomía. Las diferencias entre ambos años se deben a cambios logísticos en nuestro centro (en 2010 no se atendieron urgencias pediátricas) y a las nuevas fuentes de conocimiento en gastroenterología (mayor presencia de esofagitis eosinofílica, mayor uso de stent). CP032. MEJORA DE LA CALIDAD DE LA PREPARACIÓN INTESTINAL PARA LA COLONOSCOPIA Higuera R, Bao F, Ruiz P, González R, Basagoiti ML, Sánchez A Servicio de Aparato Digestivo. Hospital San Eloy. Vizcaya Introducción: Una adecuada preparación de colon es importante para realizar una colonoscopia eficaz, en la que se puedan detectar pólipos pequeños (menores de 10 mm) y lesiones planas, fundamental en los programas de cribado de cáncer colorrectal, y para evitar repetir colonoscopias por mala preparación. Objetivo: Determinar si la dosis dividida de preparación y administrar la segunda dosis de la misma 4 horas antes de la colonoscopia, mejora la calidad de la preparación. Métodos: Se realizaron 256 colonoscopias de cribado de cáncer colorrectal, administrando la primera dosis de picosulfato sódico, con 2 litros de líquidos, el día anterior a la colonoscopia, a las 20:00 horas. Y la segunda dosis se ingirió el mismo día de la prueba, 4 horas antes de la misma, con 2 litros de líquido, y sin poder tomar líquidos 2 horas antes de la colonoscopia. La calidad de la preparación se consideró según la escala: a) adecuada: sin material fecal o con restos líquidos escasos; b) regular: con mayor cantidad de líquido, que se puede aspirar o con escaso material que se puede lavar y aspirar; y c) mala: restos semisólidos que no se pueden lavar/aspirar o material sólido. Resultados: De las 256 colonoscopias realizadas, se consideraron con una adecuada preparación 231 (90,23%), en las cuales se pudo valorar el ciego y el colon ascendente correctamente. Diecisiete colonoscopias (6,64%) presen- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 143 taron una preparación regular. Ocho colonoscopias (3,12%) tenían una mala preparación y presisaron repetirse. Conclusiones: Los porcentajes habituales de preparación adecuada suelen ser menores a los descritos en esta serie. Se ha objetivado que la calidad de la preparación es mejor si se realiza en dosis divididas, y sobre todo, el factor que más influye es la disminución del intervalo de tiempo entre la segunda dosis y el comienzo de la colonoscopia, ingiriendo ésta segunda dosis 4 horas antes de la prueba. CP033. MONITORIZACIÓN DEL CUMPLIMIENTO DEL CONSENTIMIENTO INFORMADO EN LAS EXPLORACIONES ENDOSCÓPICAS: ¿FUNCIONAN LOS CICLOS DE MEJORA? Martínez Otón JA, Carrión García F, Serrano Ladrón de Guevara S, Sevilla Cáceres L, Martínez García P, Morán Sánchez S 1 Servicio de Aparato Digestivo. Hospital General Universitario Santa Lucía. Cartagena, Murcia Introducción: El cumplimiento del consentimiento informado (CI) previa a la realización de la exploración endoscópica, es uno de los criterios mas evaluados para el estudio de la calidad en el ámbito de los Servicios de endoscopias. Es por ello, que motivados por el afán de mejora, en 2009 se llevó a cabo un estudio en nuestro medio, de valoración del cumplimiento del CI, que demostró que se cumplimentaban solo el 63% en condiciones optimas. Por ese motivo, se instauró una zona en el informe de la exploración en el que se recogía de forma activa que el CI había sido cumplimentado de forma correcta Objetivo: Verificar la monitorización del consentimiento informado previo a la realización de la prueba, como marcador de la calidad de la exploración endoscópica en nuestro medio. Material y método: Se recogen de forma retrospectiva 4.527 exploraciones endoscópicas realizadas entre enero de 2010 y diciembre de 2011, con un periodo total de estudio de 24 meses, pertenecientes al archivo general del Servicio de Endoscopias del Hospital General Universitario Santa Lucia. Se consideran como cumplimiento correcto, aquellas exploraciones, que en el apartado especifico del consentimiento informado tienen correctamente cumplimentado. Resultados: De las 4.527 exploraciones estudiadas, solo el 22%, unas 1.017 exploraciones, están correctamente cumplimentadas. De estas 1.017, el 22% corresponden a colonoscopias, el 17,5% a polipectomias, el 13,4% a CPRE, el 6,8% a gastroscopias y el 6% a ecografías. De las exploraciones estudiadas, la CPRE y la polipectomía son las que mas se han cumplimentado. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 1. Porcentaje de exploraciones de forma general. Conclusiones: Pese a las distintas intervenciones para mejorar el cumplimiento del CI en nuestro medio, no han sido efectivas, obteniendo un cumplimiento muy bajo. Si analizamos por exploración, las exploraciones mas complejas, y con mas riesgos, son las que mas se han cumplimentado. Para mejorar estos datos, el nuevo ciclo de mejora debe incluir una concienciación sobre el cumplimiento en las exploraciones mas rutinarias. Fig. 2. Porcentaje de exploraciones que han cumplimentado el CI. 144 SEMANA DE LAS ENFERMEDADES DIGESTIVAS Fig. 3. Diferencia entre las exploraciones realizadas y las que han cumplimentado el CI. CP034. PAAF CON ECOENDOSCOPIA EN MASAS PANCREÁTICAS. RENTABILIDAD Y DIFERENCIAS CON CITOPATÓLOGO EXPERTO IN SITU EN UNA SERIE PROSPECTIVA Redondo-Cerezo E, Matas Cobos AM, González Artacho C, Martínez Cara JG, Ojeda Hinojosa M, Sánchez Capilla AD, López de Hierro M, de Teresa J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: La USE-PAAF de masas pancreáticas es una técnica esencial para el diagnóstico de las mismas. Algunos estudios demuestran un aumento de precisión de la técnica con un citopatólogo in situ durante la exploración. Objetivos: Analizar las diferencias en la precisión de la USE-PAAF cuando se dispone de un citopatólogo in situ, cuando éste no está en la sala o con un patólogo no dedicado especialmente a la citología. Analizar nuestra experiencia en la PAAF de lesiones sólidas pancreáticas. Métodos: Entre junio 2009-enero 2012 hemos realizado unas 1000 USE, con PAAF en un 25%. Se seleccionaron pacientes con lesiones sólidas pancreáticas, excluyendo las quísiticas, mixtas o dudosas. Se aplicó sedación profunda con propofol guiada por endoscopistas a todos los pacientes, realizándose PAAF con agujas de 22g y 25g. Nuestro citopatólogo está presente actualmente en todas las PAAF, realizando un estudio inicial con tinciones rápidas, y posteriormente de muestras conservadas en etanol o bloques celulares si obtenemos material suficiente. Resultados: Se incluyen 72 pacientes consecutivos, de edades comprendidas entre 19 y 83 años (media 62 años, 55% varones), observándose una sensibilidad global del 87%, especificidad del 90%. A partir de la incorporación del citopatólogo experto, sensibilidad, especificidad, VPN y VPP alcanzaron un 90%. Con el mismo citopatólogo en la sala estos resultados alcanzaron el 100%. Antes de la participación del citopatólogo el porcentaje de citologías insatisfactorias era del 60%. El número de pases se incrementó con el patólogo en la sala, realizándose más de 3 en un 56,5% vs. 29,5% cuando éste no estaba presente (p = 0,031). No hubo diferencias en la tasa de complicaciones en relación al número de pases. Se observaron dos complicaciones: Hematoma periduodenal autolimitado y hemorragia anrterial bulbar resuelta con hemoclip. Conclusión: La USE-PAAF alcanza elevados niveles de precisión diagnóstica con la presencia de un citopatólogo in situ. Nuestra serie demuestra la necesidad de un citopatólogo experto en la sala para alcanzar elevada sensibilidad y especificidad. CP035. PAPEL DE LA ECOENDOSCOPIA CON ARMÓNICOS Y CONTRASTES EN EL DIAGNÓSTICO DE PANCREATITIS CRÓNICA: UN ESTUDIO PILOTO Iglesias García J1, Lindkvist B2, Cruz Soares JB3, Lariño Noia J1, Domínguez Muñoz JE1 1 Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2Fundación para la Investigación en Enfermedades del Aparato Digestivo. Universidad de Gothenburg. Institute of Medicine, Sahlgrenska Academy. Gothenburg. 3Servicio de Gastroenterología. Hospital de Braga. Braga Introducción/objetivos: El diagnóstico ecoendoscópico de la pancreatitis crónica (PC) está sujeto a un importante grado de subjetividad. El empleo de armónicos y contrastes de segunda generación durante la ecoendoscopia (USE-AC), al dar información dinámica sobre la vascularización del páncreas, puede ser útil para la valoración de la presencia de fibrosis y el diagnóstico de (PC). El objetivo de este estudio piloto ha sido describir los hallazgos de la USE-AC en pacientes con PC comparado con controles con páncreas normal. Métodos: Ocho pacientes (edad media 47,5 años, rango 26-67, 5 varones) sometidos a una USE para la eva- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES luación de una PC y 2 controles (edades 45 y 67 años, ambas mujeres) con páncreas normal fueron incluidos en el estudio. Las USE fueron realizadas bajo sedación consciente con el ecoendoscopio lineal de Pentax (EG 3870 UTK) y el procesador HITAHI-Preirus. Se evaluaron los criterios ecoendoscopicos de PC de la clasificación de Rosemont mediante el modo-B. La USE-AC se realizó mediante un análisis bajo control ecográfico con un bajo índice mecánico (modo armónico), tras la administración iv de 4,8 ml de Sonovue®. Se evaluaron el realce con el contraste, el lavado de contraste y el patrón de microvascularización durante 2 minutos a nivel de cuerpo de páncreas. Resultados: Los pacientes presentaron una media de criterios USE de PC de 6.1 (95%CI: 5.2-7.1). Se identificó en todos los pacientes un patrón trabecular de realce con el contraste, correspondiente al borde hiperecogénico de los lóbulos objetivados en el modo-B. Tras 90 segundos hubo un lavado completo del contraste del parénquima pancreático en todos los pacientes. Los controles presentaron un patrón homogéneo isovascular y un lavado lento de contraste con realce residual en el parénquima pancreático después de los 2 minutos. Conclusiones: Esta es la primera descripción de los patrones de USE-AC en PC. La USE-AC realza el patrón lobular que se observa con la USE convencional en pacientes con PC. Además, el lavado del contraste es significativamente más rápido en pacientes con PC en comparación con los controles. Un programa que permite cuantificar la dinámica del realce con USE-AC puede ser de utilidad en el diagnostico de la PC en el futuro. CP036. PAPEL DE LA RECTOSCOPIA EN EL DIAGNÓSTICO PRECOZ DE LESIONES POR EL VIRUS DEL PAPILOMA HUMANO (VPH) EN VARONES VIH+ QUE PRACTICAN SEXO ANAL CON HOMBRES González-Artacho C1, de la Torre Rubio P1, Matas Cobos AM1, López de Hierro Ruiz M1, Gil Anguita C2, Hidalgo Tenorio C3, Rivero Rodríguez M3, de Teresa Galván J1 1 Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de las Nieves. Granada. 2Servicio de Medicina Interna. Complejo Hospitalario Regional Virgen de las Nieves. Granada. 3Servicio de Enfermedades Infecciosas. Complejo Hospitalario Regional Virgen de las Nieves. Granada Introducción: El VPH puede causar displasia y cáncer anal. En pacientes VIH+ las lesiones por VPH son más agresivas, siendo conveniente plantear algún tipo de vigilancia. Objetivos: Analizar el papel de la endoscopia en el diagnóstico precoz de lesiones por VPH en varones VIH+. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 145 Material y métodos: Revisamos las rectoanuscopias realizadas con endoscopio flexible desde 2009 a varones VIH+ que tenían sexo anal con hombres, en un programa de despistaje de lesiones displásicas y colonización por VPH de mucosa anal. Las lesiones de bajo grado (LSIL) con genotipos de riesgo elevado o lesiones de alto grado (HSIL) en la citología anal a ciegas se sometieron a rectoscopia/anuscopia con instilación de ácido acético, toma de citología y biopsias. Elaboramos un estudio descriptivo retrospectivo. Resultados: Revisaron 55 individuos. De edad media 37 ± 8 años y tiempo medio desde el diagnóstico de VIH+ 56 meses. El 23,6% presentaba infección por genotipos de VPH de bajo riesgo, 29,1% de alto riesgo, y 38,2% ambos. Endoscópicamente no se encontraron hallazgos en 49,1%, 40,1% lesiones papilomatosas-verrucosas anales, 7,3% condilomas evidentes, y 1,8% lesiones polipoideas. La citología resultó negativa en 32,8%; LSIL en 13 (23,6%) de los cuales 6 no presentaban alteraciones endoscópicas; y HSIL en 15 (27,3%), de ellos 6 con endoscopia normal. Las biopsias fueron normales en el 25.5%, con lesión intraepitelial anal grado I (AIN I) en 41,9% (23 pacientes) de los cuales 11 no presentaban hallazgos macrocópicos; AIN II en 17,2% (7), de ellos 2 con endoscopia normal; AIN III en 9,1% (5) y carcinoma in situ 3,6% (2 casos). Todos los AIN III y carcinoma in situ presentaban lesiones en la rectoanuscopia. En los remitidos para cirugía (AIN II, AIN III y carcinoma in situ) existía correlación histológica de la pieza quirúrgica, excepto en dos: un AIN II informado como carcinoma in situ tras resección, y un carcinoma in situ informado como carcinoma extramucoso. Conclusiones: 1. Es necesario el seguimiento de pacientes VIH+ infectados por VPH para la detección precoz de lesiones premalignas o malignas. 2. Para seguimiento y diagnóstico de lesiones de alto grado de malignidad en la mucosa del canal anal de pacientes VIH+ y VPH, la citología realizada mediante rectoscopia tiene una baja rentabilidad. 3. La histología mediante rectoscopia constituye la prueba de elección, por lo que podría estudiarse como método de screening de estas lesiones. 4. En pacientes VIH+ puede observarse displasia y evidencia histológica de VPH en ausencia de lesiones endoscópicas. CP037. PAPEL DE LA ULTRASONOGRAFÍA ENDOSCÓPICA (USE) EN EL ESTUDIO DE LESIONES SUBMUCOSAS: LA EXPERIENCIA EN NUESTRA UNIDAD DE ENDOSCOPIA DIGESTIVA González-Artacho C, García Marín MC, Matas Cobos AM, Redondo-Cerezo E, Martínez Cara JG, de Teresa Galván J 146 Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de las Nieves. Granada Introducción: Las lesiones submucosas del tracto digestivo representan un importante reto diagnóstico y terapéutico. La ultrasonografía endoscópica (USE) es el procedimiento más preciso para la evaluación de dichas lesiones, y además permite realizar una punción-aspiración con aguja fina (PAAF) para control citológico o histológico en los casos de dudosa caracterización. Objetivos: Analizar la experiencia en nuestra unidad de endoscopia digestiva, en el estudio de las lesiones submucosas del tracto gastrointestinal alto mediante USE. Material y métodos: Desde enero de 2010 hasta febrero de 2012, revisamos las exploraciones USE realizadas con indicación de lesión submucosa. Realizamos un estudio retrospectivo observacional y empleamos el programa estadístico PASW-18 para el análisis. Resultados: Se realizaron 41 exploraciones con la indicación de lesión submucosa. La edad media fue de 56 ± 12 años, y el 61% fueron mujeres. El 12,2% de las exploraciones no evidenciaron ninguna lesión, leiomiomas 34,1%, páncreas ectópicos 14,6%, probables tumores del estroma gastrointestinal (GIST) 17,1% que fueron confirmaron histológicamente, lipomas 7,3%, una lesión de segunda capa y otra de cuarta capa sugerente de leiomioma versus GIST de 5 cm remitida para cirugía con diagnóstico final de GIST. Las lesiones submucosas se localizaron con más frecuencia en antro pilórico (34,1%), cuerpo gástrico (22%) y prepilóricas (9,8%). La mayoría dependían de la cuarta capa (34%) y tercera (22%). Se remitieron para cirugía aquellos con tamaño mayor de 5 cm (12,2%) o con alta sospecha ultrasonográfica de GIST, con análisis histológico de la pieza quirúrgica informado como GIST en todos excepto uno que fue un leiomioma. El 86,1% restante tenían un tamaño inferior a 3 cm y sugerentes de patología benigna, y de éstos el 42% han sido revisados mediante USE hasta el momento del estudio. Se realizó PAAF en 5 exploraciones, lesiones menores de 2,2 cm, sugerentes de GIST o leiomioma, sin obtener resultados concluyentes, y biopsia en dos que fueron informadas de normalidad. Conclusiones: 1. En nuestra experiencia, al igual que en la literatura publicada, la mayoría de las lesiones submucosas son benignas y no necesitan tratamiento. 2. La información obtenida con la USE puede ayudar a decidir el tratamiento endoscópico o quirúrgico. 3. Dado el acierto en el control histológico de las piezas quirúrgicas en los casos seleccionados mediante USE y la escasa rentabilidad de la PAAF, ésta probablemente tenga una importancia inferior al aspecto endoscópico. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP038. PAPEL DE LA USE EN EL DIAGNÓSTICO DE LESIONES QUÍSTICAS PANCREÁTICAS. NUESTRA EXPERIENCIA Matas Cobos AM, González-Artacho C, de la Torre Rubio P, García Marín MC, Redondo Cerezo E, Martinez Cara JG, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: Los quistes pancreáticos se diagnostican cada vez con más frecuencia debido a la mejora en las técnicas de imagen. Una clasificación exacta del quiste es importante, ya que los no neoplásicos solo requieren tratamiento sintomático, mientras que los neoplásicos tienen un alto potencial de malignización y deben ser resecados. La USE-PAAF es esencial en esta decisión. Objetivos: Análisis descriptivo de las lesiones quísticas pancreáticas diagnosticadas en nuestro servicio mediante USE desde enero de 2010 a enero de 2012. Material y método: Estudio prospectivo, descriptivo y observacional en el que analizamos las lesiones quísticas pancreáticas diagnosticadas en nuestro hospital en los últimos 24 meses. Analizamos las características epidemiológicas de los pacientes, así como la morfológicas y citología de las lesiones quísticas. Todo ello fue analizado mediante el programa estadístico SPSS 11.0. Resultados: En un total de 56 pacientes detectamos lesiones quísticas pancreáticas mediante USE. El 60,7% de éstos eran mujeres. Siendo la edad media de 59 años. En el 60% de los casos la USE se indicó tras la realización de una ecografía abdominal, siendo la TAC la segunda en frecuencia (36%). La localización más frecuente de las lesiones quísticas pancreáticas en nuestros pacientes fue en cabeza (34%), seguido de cuello, cola y proceso uncinado (7% cada uno de ellos). El 2% de los pacientes presentó lesiones quísticas multifocales. Se realizó PAAF en de la lesión quística en 32 pacientes (57%), obteniendo líquido viscoso en el 32% de los casos. En número medio de pases fue de 1,2. El diagnóstico mediante USE más frecuente fue pseudoquiste (32%), seguido de quiste simple (25%), NMPI (25%), cistoadenoma seroso (14,3%) y neoplasia quística mucinosa (2%). Los resultados de anatomopatológicos fueron los siguientes: pseudoquiste (14,3%), adenoma seroso (8,9%), quiste (10,7%), cambios inflamatorios (7,2%), leves atipias (1,8%), cistoadenocarcinoma seroso (1,8%), adenocarcinoma mucinoso (1,8) e insatisfactorio (5,4%) Tres de nuestros pacientes presentaban valores de CEA > 192 en líquido. Los mismos fueron intervenidos siendo el diagnóstico de la pieza quirúrgica: adenocarcinoma ductal mucosecretos en 2 casos y adenocarcinoma ductal infiltrante en 1 caso. Presentando los 3 buena evolución tras la cirugía. El resto de pacientes continúan en seguimiento. Conclusiones: Aproximadamente 2/3 de las lesiones quísticas pancreáticas diagnosticadas en nuestro servicio mediante USE tiene aspecto benigo. La USE-PAAF y la REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 147 elevación del CEA juegan un papel importante en el diagnóstico de lesiones quísticas potencialmente malignas. CP039. PARÁMETROS ENDOSCÓPICOS COMPARATIVOS ENTRE EL BALÓN INTRAGÁSTRICO DE ALLERGAN Y EL DE SPATZ EN EL TRATAMIENTO DE LA OBESIDAD Nebreda Durán J1, Espinet Coll E1, Gómez Valero JA1, Vila Lolo C1, Juan-Creix Comamala A1, Bargalló Carulla D2 1 Servicio de Aparato Digestivo. USP Institut Universitari Dexeus. Barcelona. 2Servicio de Aparato Digestivo. Centre Médic Delfos, S.A. Barcelona Fig. 1. Ulcus antral. Introducción: Durante los últimos años se han desarrollado y popularizado una serie de tratamientos endoscópicos (no quirúrgicos) dirigidos a aquellos pacientes con obesidad en los que el tratamiento médico ha fracasado, o como complemento al mismo. En 1999 surgió el Balón Intragástrico de Allergan (BIB), el más popular y usado desde entonces y hasta la actualidad. En los últimos años se han propuesto distintas alternativas. Una de ellas es el Balón Ajustable de Spatz. Métodos: Realizamos un estudio descriptivo y retrospectivo analizando comparativamente las características técnicas de cada balón, la técnica endoscópica y las complicaciones e incidencias posteriores a la colocación. Comparamos dos estudios realizados en nuestro Servicio con 115 BIBs y 107 Spatz, la serie más extensa descrita hasta la fecha, en la literatura, con éste último. Resultados: Valoramos las características de los dos balones, recogidas en la tabla 1, observando que la principal diferencia radica en la presencia en el balón de Spatz de un tubo de reajuste por donde se puede vaciar o rellenar suero sin tener que extraer el balón. La otra novedad consiste en un sistema de anclaje no quirúrgico formado por una cadena metálica recubierta de silicona en forma de “SÓ que impediría la migración del balón en caso de deflación del mismo. Valoramos, asimismo, la técnica endoscópica, recogida en la tabla 2, destacando el número de complicaciones graves, del balón de BIB (0%) y del Spatz (6,5%), consistiendo estas últimas en 2 ulcus duodenales, 1 ulcus antral (Fig. 1), 1 gastritis erosiva severa, 1 ulcus de fundus gástrico, 1 rotura de la cadena del dispositico antimigración con oclusión intestinal e intervención quirúrgica y 1 pancreatitis. En la mayoría de los casos se debió a migración al duodeno del dispositivo de antimigración a duodeno. Conclusiones: Existen distintos tratamientos endoscópicos complementarios para el tratamiento de la obesidad. El BIB, durante 6 meses, parece un tratamiento seguro, bien tolerado y relativamente sencillo para endoscopistas entrenados. El balón Spatz reajustable y de 12 meses, puede ofrecer una pérdida de peso algo mayor, pero a expensas de una mayor dificultad técnica y un número superior de complicaciones graves. Consideramos, pues, que el balón Spatz requiere una revisión en su diseño por parte del fabricante y estudios posteriores para poder validarlo como alternativa al BIB. TABLA I BIB SPATZ Material Forma Relleno Superficie Silicona Esférico Suero fisiológico y azul de metileno Lisa Duración Volumen Posibilidad de reajuste Ampliar volumen 6 meses 400-700 cc No Posibilidad segundo BIB al retirar el 1.º (técnica secuencial) Aprox. 1000 € Silicona Esférico Suero fisiológico y azul de metileno Irregular (ancla con cadena interna y tubo de reajuste) 1 año 400-700 cc Sí Rellenar a tarvés del tubo de reajuste sin retirar el balón Aprox. 1300 € Precio REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 148 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA II BIB SPATZ Número de casos Dificultad técnica de inserción 115 Sencilla Dificultad técnica de extracción IOT Introducción Extracción Efectos secundarios Moderada 107 Moderada; 1 Mallory-Weiss; 4 fugas al rellenarlo Moderada Intolerancia clínica con retirada precoz No Si Vómitos 72 h: 85% Epigastralgia: 40% Pirosis: 23% 7 (5%) Complicaciones graves 0% CP040. PERFORACIONES DEL ÁREA PAPILAR EN LA CPRE García-Cano Lizcano J, Serrano Sánchez L, Reyes Guevara AK, Martínez Pérez T, Martínez Fernández R, Jimeno Ayllón C, Viñuelas Chicano M, Gómez Ruiz CJ, Morillas Ariño J, Pérez Vigara G, Pérez García JI, Pérez Sola A Servicio de Aparato Digestivo. Hospital Virgen de la Luz. Cuenca Introducción: En la CPRE las perforaciones pueden producirse por desgarros del esófago, estómago y duodeno debido al endoscopio o bien en la zona de la Papila de Vater por maniobras secundarias a los intentos de canulación y drenaje de la vía biliar o pancreática. Presentamos un estudio retrospectivo sobre las causas, tratamiento y evolución de las peforaciones del área papilar en la CPRE. Métodos: Estudio retrospectivo de 1822 CPRE realizadas en nuestro centro. Los datos se habían introducido a lo No Si Vómitos 72 h: 100% Epigastralgia: 12 12 (11.2%); 4: exclusivamente clínicas; 8: lesiones gastrodiodenales y/o migración 7 migraciones bulboduodenales (6.5%); 2 ulcus duodenal; 1 ulcus antral; 1 ulcus fúndico; 1 gastritis erosiva severa; 1 rotura con migración y oclusión intestinal (intervención quirúrgica). 1 pancreatitis. largo del tiempo de forma prospectiva tras cada intervención endoscópica en una base de datos específica para CPRE. Se excluyeron las perforaciones por el duodenoscopio, las de pared intestinal por prótesis migradas y las ocasiones en que al intentar la canulación con guía se produjeron direcciones extrañas en la fluoroscopia sugerentes de falsas vías, pero que no se siguieron de inyección de contraste y no tuvieron ninguna consecuencia deletérea para los pacientes. Resultados: Se produjeron 12 perforaciones de la zona papilar (12/1822 = 0,66 %). Los detalles se muestran en tabla. La media de estancia hospitalaria tras la perforación en los pacientes con tratamiento conservador fue de 16 días (rango 4-24). Conclusiones: En nuestra experiencia, la perforación del área papilar es poco frecuente pero tiene una mortalidad del 25%. La mayoría de los pacientes pueden recuperarse con medidas conservadoras tras algo más de dos TABLA I Causa de la perforación (número de pacientes) Precorte para acceder al colédoco (5) Esfinterotomía biliar (2) Cesta de Dormia (2) Falsas vías por guías y balón extractor sin guía (3) Tratamiento Evolución Éxito endoscópico en drenaje biliar Cirugía 2 Conservador 3 Conservador: 2 Wallflex recubiertas 1 absceso drenado por radiología 1 Conservador Conservador 3 2 exitus (uno tras Cirugía) 3 favorable Favorable 1/5= 20% 2 (100%) Favorable 2 (100%) 1 exitus 2 favorable 1/3= 33% REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 149 semanas de ingreso. Además de la recuperación de la perforación, el éxito total del drenaje biliar endoscópico es del 50% en estos pacientes. CP041. PRIMER IMPLANTE EN EL ESTADO DE UN SISTEMA COMPLETO DE TRAZABILIDAD ENDOSCÓPICO Bao Pérez F, Ruiz Eguiluz P, Basagoiti Uriarte ML, Higuera Álvarez Ro, González Monasterio R Servicio de Aparato Digestivo. Hospital San Eloy. Bizkaia Introducción: La enorme expansión de la actividad endoscópica tanto en cantidad como en los procedimientos empleados en la última década ha expuesto tanto a los pacientes como al endoscopista y personal asociado al riesgo de incidencias en las exploraciones, tanto en lo referente al control seguro de la contaminación e infección como a la relación del paciente concreto con todo el proceso previo y posterior a la endoscopia realizada. Objetivo: Implantar un sistema completo de trazabilidad en las exploraciones endoscópicas realizadas en el Servicio de Digestivo del Hospital de San Eloy, dónde se Fig. 1. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 2. realiza endoscopia básica y avanzada, salso CPRE y USE. Se trata de cumplir la norma EN-ISO 15883-4. Material: Se procedió a instalar dos lavadoras Soluscope 3 con ciclos medios de 20 junto al armario de conservación DSC8000 también de Soluscope®. Ambos equipamientos registran los procesos de lavado, desinfección y secado a) junto el de conservación con ventilación contínua por ciclo de aire; b) estos registros son volcados informáticamente al módulo TRS de la misma empresa francesa a partir de la lectura por código de barras tanto del endoscopio como del personal que lo maneja. Desde el TRS se vincula al programa endoscópico de redacción de informes; y c) gestión endoscópica Medical Explorer (Medicaltec®) donde se identifica al explorador y enfermera,con la información precisa que permite asegurar que el endoscopio ha sido validado en todos los procesos. Esta información queda asociada a la exploración del paciente y puede ser consultada en cualquier momento. Fig. 3. 150 SEMANA DE LAS ENFERMEDADES DIGESTIVAS Resultados: Este es el primer hospital del Estado en el que se implanta este sistema de trazabilidad endoscópico, con el cual llevamos varias semanas trabajando. La dinámica de trabajo se asume con facilidad con un aprendizaje previo difundido por los técnicos de Soluscope y sin alterar el timing de la unidad de endoscopias dado el automatismo el sistema. La satisfacción y comodidad del personal con la infraestructura y su funcionamiento es adecuada a pesar de estar aún en plena curva de aprendizaje. La seguridad con todos los procesos que aporta, dado su múltiple sistema de notificaciones de la idoneidad del endoscopio que se va a emplear mejora notablemente la excelencia de las exploraciones realizadas. Conclusión: Creemos que el nuevo escenario endoscópico de masificación de pruebas con la irrupción del cribado del CCR exigirá cada vez más cumplir estándares de calidad en desinfección registrando de forma rigurosa pero cómoda todos los datos del proceso previo y posterior a la exploración. Fig. 1. CP042. PROFILAXIS DEL SANGRADO POST-POLIPECTOMÍA MEDIANTE LA COLOCACIÓN DE CLIPS PREVIAMENTE A LA RESECCIÓN ENDOSCÓPICA Velayos B, Fernández L, de la Calle F, Aller R, del Olmo L, Ruiz L, Macho A, Gómez S, Arranz T, González G, González JM Servicio de Aparato Digestivo. Hospital Clínico Universitario de Valladolid. Valladolid Introducción: Los clips constituyen actualmente un procedimiento ampliamente utilizado para el control de la hemorragia postpolipectomía. Sin embargo, su empleo como método profiláctico previo al abordaje de la lesión ha sido poco estudiado. Objetivo: Presentamos una serie de 29 casos de extirpación completa de pólipos con alto riesgo de sangrado en los cuales se utilizaron clips previos a la exéresis endoscópica. Material y métodos: Seleccionamos entre los enfermos remitidos para endoscopia aquellos con alguna condición que pudiera incrementar la probabilidade hemorragia y que presentaran lesiones > 1 cm situadas en zonas que ofrecieran un correcto campo de visión. La técnica de colocación del clip fue la habitual, con la mayor insuflación posible y abordaje perpendicular a la zona de implantación del tallo (Fig. 1); una vez fijado el clip se realizó corte con electrobisturí de asa, manteniendo un margen de al menos 3 mm entre el clip y el punto de sección (Figs. 2-6). Resultados: Los 29 pacientes (20 hombres y 9 mujeres) tenían una edad media era de 65 años (rango: 39-87). Un 36% padecían enfermedades cardiopulmonares, insuficiencia renal o hepatopatía; 16% estaban antiagregados mientras que un 12% tomaban anticoagulantes, habiéndose previamente modificado ambas medicaciones según las recomendaciones actuales. Se extirparon 29 pólipos sin especial dificultad técnica; todos eran pediculados (68%) o semipediculados (32%). Las localización más frecuente fue el sigma (68%). Su tamaño medio fue de 22,8 mm (rango: 10-50). Se utilizó un clip por cada pólipo excepto en cuatro casos. El clip quedó colocado sobre el tallo en todos los procedimientos excepto en un pólipo semipediculado emplazado en ángu- Fig. 2. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 151 Fig. 1. Fig. 3. lo. Fue posible recuperar todas las lesiones, siendo informadas como adenomas las situadas en el colon (25 % con displasia moderada-severa) e hiperplásicas las dos extirpadas en el estómago. No hubo sangrado ni otras complicaciones agudas, no siendo necesario añadir otros métodos hemostásicos; tampoco recogimos complicaciones tardías en la monitorización realizada mediante la historia y contacto telefónico. Conclusiones: El empleo de clips previo a la resección endoscópica de pólipos parece un procedimiento fácil, accesible, seguro y efectivo a la hora de prevenir el sangrado. Podría considerarse una alternativa válida para lesiones semi o pediculadas de fácil acceso. Entre sus ventajas estarían el ofrecer una línea suplementaria de protección, fácil recolocación, permanencia prolongada en el tiempo y la posibilidad de ser utilizados como marcaje en revisiones endoscópicas, radiológicas o quirúrgicas. Presentamos el caso de un paciente varón de 37 años, con antecedente de Colitis Ulcerosa de diez años de evolución, con brotes repetidos de la enfermedad de dificil manejo, actualmente asintomático acude a nuestra unidad para colonoscopia de control. En la exploración endoscópica no se objetiva actividad de la enfermedad, si se visualiza pseudopólipos y un puente mucoso (Fig. 1) y puentes mucosos (Fig. 2). Los puentes mucosos son manifestaciones inusuales de la EII, descritas inicialemente en exploraciones endoscópicas de pacientes con colitis ulcerativa, sin embargo, existen tambien reportes de estos hallazgos en pacientes con enfermedad de Crohn. Estas estructuras se forman a partir de la unión de la parte mas superficial de dos pseudopólipos y estan formados por mucosa de intestino grueso, muscularis muco- CP043. PUENTES MUCOSOS Salcedo Castro BG, Pérez Amarilla MI, Nisa E, Asteinza Daganzo M Servicio de Aparato Digestivo. Hospital Clínico San Carlos. Madrid Los puentes mucosos y los pseudopólipos aparecen en la enfermedad inflamatoria intestinal (EII) crónica. Los pacientes pueden estar asintomáticos y al realizar la colonoscopia de control vemos estos hallazgos sin precisar que haya actividad de ningún grado. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 2. 152 sae, y un cuerpo central de músculo liso; pueden estar distribuidos en cualquier punto de la superficie mucosa desde el ciego hasta el recto. Así en una serie de 121 pacientes con diagnóstico de colitis ulcerativa, evaluados mediante colonoscopia en 13 de ellos se encontró puentes mucosos, teniendo distribución variable a lo largo del colon. CP044. RENTABILIDAD DE LA ECOENDOSCOPIA CON PUNCIÓN EN EL DIAGNÓSTICO DE LESIONES PÉLVICAS EXTRALUMINALES Garrido Durán C, Lluis Pons L, Llompart Rigo A, Vila Navarro S, Gaya Cantallops J Servicio de Aparato Digestivo. Hospital Universitari Son Espases. Baleares Introducción: El papel de la ecoendoscopia en el estadiaje del cáncer rectal está claramente establecido, pero existen pocos trabajos que evalúan la rentabilidad de la ecoendoscopia con punción en el diagnóstico de las masas pélvicas extraluminales. Objetivos: Evaluar la rentabilidad diagnóstica de la ecoendoscopia transrectal con punción, en pacientes con masas pélvicas sin lesión mucosa intraluminal, objetivadas por tomografía computerizada o resonancia magnética. Métodos: Se trata de un estudio transversal observacional. Entre 2008 y 2011 incluimos 15 pacientes con masas pélvicas extraluminales a los que realizamos una punción guiada por ecoendoscopia con fines diagnósticos. Todas las punciones se realizaron con agujas de 22G (EchoTip Ultra, Cook) y en uno de los casos se practicó además un Tru-Cut. El patrón de referencia utilizado para definir si la lesión era benigna o maligna al realizar las pruebas de exactitud diagnóstica fue la anatomía de la pieza quirúrgica, en los casos en que el paciente fue intervenido o la respuesta al tratamiento médico en el resto de los casos. Resultados: Incluimos 15 pacientes (73,3% varones) con una mediana de edad de 63 años (P25 = 54,5; P 75 = 68). Las lesiones fueron de consistencia sólida en 14 casos y quística en 1 caso. La mediana del tamaño de las lesiones fue de 35 mm (P 25 = 25; P 75 = 57). Los diagnósticos obtenidos mediante la punción fueron: tumor fibroso solitario, linfoma de células grandes B (n = 2), carcinoma de células escamosas de cérvix, metástasis de adenocarcinoma endometroide, metástasis de carcinoma transicional de vejiga, GIST, adenocarcinoma moderadamente diferenciado (n = 3); en el resto de casos se informó como no representativa (n = 2) o negativa para malignidad (n = 3). La punción fue positiva para malignidad en diez de los casos (nueve de los cuales eran recidivas y/o extensión de una neoplasia previamente diagnosticada) y negativa para malignidad en los cinco casos restantes. La sensibilidad de SEMANA DE LAS ENFERMEDADES DIGESTIVAS la punción guiada por ecoendoscopia fue del 83,3% (IC 95% 55,2-95,3) y la especificidad del 100%, para el diagnóstico de lesiones pélvicas malignas. El valor predictivo positivo fue del 100% y el valor predictivo negativo del 60%, siendo la prevalencia de lesiones malignas del 80%. No se produjo ninguna complicación relacionada con la técnica. Conclusiones: 1. La ecoendoscopia con punción es una prueba rentable para el diagnóstico de malignidad de lesiones pélvicas extraluminales. 2. Se trata de una técnica segura con baja tasa de complicaciones. CP045. RESECCIÓN ENDOSCÓPICA DE PÓLIPOS GRANDES DE COLON Garrido Durán C, Khorrami Minaei S, Llompart Rigo A, Martí Marqués E, Vila Navarro S, Gayá Cantallops J Servicio de Aparato Digestivo. Hospital Universitari Son Espases. Illes Balears Introducción/objetivo: La colonoscopia con polipectomía constituye la estrategia más eficaz en la prevención del cáncer de colon. El tamaño del pólipo es uno de los factores de riesgo y pronósticos más importantes en este proceso. Se han desarrollado diferentes técnicas para la resección endoscópica de pólipos grandes. El objetivo de este estudio fue evaluar la eficacia y la seguridad de la resección endoscópica de pólipos colónicos de gran tamaño. Métodos: Se trata de un estudio retrospectivo, de un solo centro y en condiciones de práctica clínica. Se han incluido de forma correlativa polipectomías realizadas entre enero de 2005 y junio de 2011, de pólipos > 2 cm que fueran planos, sésiles o pediculados con base de implantación mayor a 2 cm. La técnica utilizada fue la resección tipo piecemeal sin inyección submucosa. Resultados: Se incluyeron 132 polipectomías de pólipos grandes (2,5; rango 2-5 cm), de los cuales 28 (21,2%) eran sésiles, 35 (26,5%) planos, 6 (4,5%) semipediculados y 63 (47,7%) pediculados con base de implantación ancha. Treinta y cinco (26,5%) pólipos fueros localizados en el recto, 60 (45,5%) en colon izquierdo y 37 (28%) en colon derecho. La histología más frecuente fue el adenoma tubulovelloso (75%). Se observaron focos de displasia de alto grado en 24 (18,2%), adenocarcioma in situ en 5 (3,8%) y adenocarcinoma invasivo en 3 (2,3%). El éxito global del procedimiento fue del 91,7% (IC95% 87,3-96,0). Se consiguió la resección completa en una sola sesión en el 81,8% (IC95% 77,2-86,4). 14 (10,6%) pacientes precisaron más de 1 sesión de polipectomía (2; rango 2-3). La polipectomía se completó con termocoagulación con Argón-Plasma en 22 (16,7%) pacientes. En 72 (54,5%) casos se realizó al menos una colonoscopia de control, detectándose recidiva del pólipo REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES en 3 (4,1%), todos ellos adenomas tubulovellosos planos en el recto. Se realizaron medidas hemostásicas complementarias en 20 (15,2%) polipectomías. Tan solo hubo 2 complicaciones menores: una rectorragia a las 48 horas que se trató con adrenalina y otra hemorragia diferida que se autolimitó. No hubo ningún caso de perforación colónica. Conclusiones: La resección endoscópica de pólipos grandes de colon mediante la técnica piecemeal sin inyección submucosa es una técnica eficaz y segura. CP046. RESULTADOS DEL EMPLEO DE PRÓTESIS METÁLICAS AUTOEXPANDIBLES EN LA OBSTRUCCIÓN INTESTINAL NEOPLÁSICA DE COLON De Castro Parga ML, Pineda JR, Cid Gómez L, Martínez Ares D, Estévez P, Iglesias P, Hernández V, Carballido I, Antúnez A, Rionda M, Rodríguez-Prada JI Servicio de Aparato Digestivo. Complejo Universitario de Vigo. Pontevedra Introducción: Las prótesis metálicas autoexpandibles (PMA) constituyen un tratamiento endoscópico en auge en pacientes con cáncer colorrectal obstructivo, ya sea con intención de descompresión colónica previa a una cirugía electiva, o con indicación paliativa. No obstante esta técnica endoscópica no está exenta de complicaciones tanto durante el procedimiento de colocación como en su seguimiento. Material y métodos: Estudio de cohortes prospectivo y longitudinal sobre 70 pacientes en los que se implantó una PMA entre marzo de 2004 y diciembre de 2011. Esta técnica requirió de ingreso hospitalario, realizando un control radiológico a las 24 horas del procedimiento. Los pacientes fueron seguidos hasta la intervención quirúrgica o en los casos paliativos hasta la presentación de complicaciones derivadas de la prótesis o su fallecimiento. Resultados: 74 PMA fueron colocadas en 25 mujeres y 45 varones (64,3%) con edad 71(11,9) años; en 41 casos (58,6%) con intención puente a cirugía y en 29 pacientes con intención paliativa. La localización mayoritaria fue el recto-sigma (71,4%), siendo un 13% proximales al ángulo esplénico. Se emplearon 58 PMA del tipo TTS (78,4%) y 16 de colocación en paralelo, empleando preferentemente longitudes de 9 cms (75,7%) y 6 cms (14,9%). Obtuvimos éxito técnico en 66 (94,3%) y éxito clínico el 90,9% de estas, 85,7% del total de PMA, existiendo complicaciones directamente derivadas de su colocación en 8 casos (11,4%): 4 migraciones proximales, 1 perforación colónica, 1 rotura esplénica, 1 éxitus precoz y 1 fallo técnico. En PMA prequirúrgicas el tiempo a cirugía fue 9,4 (10,4) días, no existiendo complicaciones en la pieza quirúrgica por su empleo. En PMA paliativas existieron complicaciones a largo plazo en 6 pacientes (20,7%): 3 expulsiones y 3 perforaciones colónicas en un tiempo medio de 75,3(56,1) días. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 153 Conclusiones: A pesar de presentar altas tasas de efectividad técnica, las PMA constituyen una técnica endoscópica no exenta de fracasos terapéuticos y de complicaciones. CP047. RESULTADOS DEL PROGRAMA DE CRIBADO DE CÁNCER DE COLON Y LA INFLUENCIA DE DOS ESTRATEGIAS DE MEJORA EN UN HOSPITAL COMARCAL Bao Pérez F, Higuera Álvarez RO, Ruiz Eguiluz P, Basagoiti Uriarte ML, González Monasterio R Servicio de Aparato Digestivo. Hospital San Eloy. Bizkaia Introducción: La colonoscopia de cribado supone un reto en la consecución de los estándares de calidad requeridos por las guías actuales, como la de la AEG-SEED y de conseguirlo depende tanto la tasa de detección de adenomas y cáncer como la evitación de la repetición de pruebas y la mejor relación costo-efectividad. Material y métodos: Desde junio de 2011 hasta febrero de 2012 el Hospital de San Eloy participó en el programa de cribado de CCR de Osakidetza, con cobertura del área de Sestao. Con 12 colonoscopias demanales y nla implementación de dos estrategias de mejora: sedación por endoscopistas, evitando preoperatorios y consultas de Anestesia y un nuevo timing en la preparación colónica, acercándola a la exploración (4 h antes la 2™ dosis). Se realizaron las pruebas con demora media de 4 semanas en jornada ordinaria y con agenda específica. Edad media de 60,59 años (de 50 a 69 años) y relación hombre/mujer de 152/107. Resultados y conclusión (Fig. 1): Población diana de 8.069 usuarios,participaron 4.342 (61,77%) con 310 posi- Fig. 1. Ahorro en colonoscopia con sedación por digestivo. 154 SEMANA DE LAS ENFERMEDADES DIGESTIVAS broncopulmonar. La cirugía hasta ahora es de 19 intervenciones (17 en colon izquierdo y 2 derecho) con relación hombre/mujer de 11/8. El ahorro derivado de la sedación por Digestivo y la escasa repetición de pruebas por la excelente preparación, calculado sobre las primeras 207 pruebas (18 con anestesista) es de 44.700 en 5 meses de cribado permitiendo mayor autonomía de gestión y organización (Fig. 2). CP048. SECUELAS DERIVADAS DE LA EXTRACCIÓN TARDÍA DE UN CUERPO EXTRAÑO Fig. 2. Ahorro con nuevo timing de preparación colónica. tivos en SOH (7,14%), 259 colonoscopias (83.23%), con sedación por Anestesia 25 (10%). La preparación fué óptima en el 87,94%, regular pero reversible un 7,8% y mala, que condiciona repetición, un 4,26% (muy inferior al 20% de Osakidetza). Se repitieron una prueba tres veces y cinco dos veces. Las exploraciones normales fueron el 25,48%, pólipos hiperplásicos 11 (4,25%), adenomas de bajo riesgo 31 (11,97%), alto riesgo 122 (47,1%), carcinomas 23 (8,91%) con 6 de ellos en estadío avanzado (26,09%), patología no neoplásica 3 (1,16%) y no concluyente 2 (0,77%). La suma de lesiones preneoplásica y neoplásicas fué de 164 (67,98%). Tasa de detección comparada: adenomas de alto riesgo 28,3 (Osakidetza 26,69) y CCR 5,29 (Osakidetza 3,92). Las complicaciones de la colonoscopia fueron 3 hemorragias postpolipectomía (2 precoces y una diferida) con ingreso y transfusíón sin cirugía, dos perforaciones postpolipectomía (una diferida operada y cerrada y otra inmediata operada sin cierre por implante endoscópico previo de clip. Las complicaciones derivadas de la sedación (desaturaciones, hipotensión/HTA, y arritmias) fueron < 10% sin ingresos y sin episidios de aspiración Pérez Amarilla MI, Esparza Rivera V, Roales Gómez V, Salcedo Castro BG, López Palacios N, Ladero Quesada JM Servicio de Aparato Digestivo. Hospital Clínico San Carlos. Madrid Introducción: Los cuerpos extraños (CE) a nivel esofágico son causa de una elevada morbilidad a nivel mundial, constituyendo la segunda causa más frecuente de endoscopia urgente, tras la hemorragia digestiva. La mayoría de los cuerpos extraños inicialmente impactado (80-90%), pasarán espontáneamente, únicamente un 1020% precisarán endoscopia, y < 1% terminarán en cirugía. Los CE a nivel esofágico son por lo general benignos, pero algunos objetos con extremos irregulares y/o punzantes (agujas, huesos, espinas) pueden provocar lesiones graves. Caso clínico: Se expone el caso de un varón de 32 años, natural de China, sin antecedentes médicoquirúrgicos ni hábitos tóxicos, presentando importante barrera idiomática. Acude al servicio de Urgencias refiriendo 10 días de evolución de odinofagia en tercio superior de inicio brusco tras ingerir pescado, asociando en los días sucesivos fiebre de hasta 38° C, aumento progresivo de odinofagia, tanto en intensidad como extensión (retroesternal), y apareciendo disfagia a sólidos en los últimos 3 días, y TABLA I RESULTADOS GLOBALES H.S.E. S.V.S. Diana Participan SOH+ Colono 8069 114569 4344 (61.77%) 72159 (65.03%) 310 (7.14%) 4972 (90.65%) 287 (92.58%) 4507 (90.65%) Preparación adecuada Preparación regular Preparación mala Sedación anestesia Hallazgos irrelevantes Polipos no neoplasicos 88.26% 7.47% 4.27% 10% 25.48% 4.25% AAR (n/%) 123 47.29%* 1926 42.73% A. Bajo riesgo A. Alto Riesgo Polipo canceroso Carcinoma No neoplasica No concluyente AAR TASA CCR (n/%) CCR TASA 28.3 26.69 23 8.91%* 283 6.28% 5.29 3.92 11.97% 47.10% 0.39% 8.91% 1.16% 0.77% REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 155 de se encontraba enclavado. Ante la duda de que pudiera existir perforación, se realizó una TAC, en la que únicamente se observaba una pequeña burbuja paraesófágica a nivel de D3, sin extravasación de contraste, compatible con posible microperforación. Discusión: La impactación de un cuerpo extraño puede conllevar graves complicaciones,inflamación, ulceración y hemorragia, obstrucción, perforación, incluso la muerte. La causa más frecuente de perforación del tubo digestivo en adultos son los CE alimentarios (espinas y huesos). Por lo tanto, cuando se sospecha impactación con espinas o huesos, las complicaciones deben estar presentes. La resolución tardía, > 24 h tras el inicio de los síntomas, supone un factor predisponente para la aparición de complicaciones, por lo tanto, un cuerpo extraño debe ser extraído lo más rápidamente posible, para evitar no sólo complicaciones derivadas de éste, si no las dificultades técnicas asociadas con la inflamación, edema o fibrosis de la zona de zona de impactación. Fig. 1. Imagen endoscópica en la que observamos la espina de pescado mencionada, enclavada en ambos extremos produciendo ulceración e inflamación. mixta en las últimas horas. ECG, analítica y radiografía cervical y torácica fueron normales. Acorde con la clínica del paciente se realizó una endoscopia urgente, localizando a nivel de tercio inferior esofágico un CE de unos 2 cm de longitud y 0,5 cm de anchura (espina de pescado) con ambos bordes serrados, y enclavado en los dos extremos en mucosa esofágica, presentando importante edema regional (Figs. 1 y 2), con mínimas erosiones desde esófago cervical hasta la zona donde se encontraba el CE. Al retirar el CE se visualizaron sendas úlceras en la zona don- Fig. 2. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 CP049. SEDACIÓN CON PROPOFOL DIRIGIDA POR EL ENDOSCOPISTA: EXPERIENCIA DE SEGURIDAD EN UN HOSPITAL GENERAL Pérez M, Miquel O, Mohamed F, Virolés S, Figa M, Gonzalez-Huix F Servicio de Aparato Digestivo. Hospital Universitari Dr. Josep Trueta de Girona. Girona Introducción: La sedación profunda con propofol dirigida por el endoscopista es un modelo cada vez más frecuente en las unidades de endoscopia por su buena relación coste-efectividad y tolerancia. Objetivo: Evaluar la seguridad y la tolerancia de la sedación con propofol dirigida por el endoscopista. Método: Registro prospectivo durante 10 años de la tolerancia y las complicaciones graves definidas como: sat 02 < 70, FC < 40 o > 150, TAS < 70 o > 250, convulsiones, broncoaspiración, parada respiratoria y éxitus. Las medidas para tratar las complicaciones evaluadas fueron: necesidad de ventilación con ambú, intubación endotraqueal y de intervención de anestesiólogos o intensivistas). Se hizo un análisis multivariante de regresión logística para conocer los factores relacionados con la probabilidad de la aparición de complicaciones graves. Resultados: De las 39,301 endoscopias realizadas, se administró propofol a 28,385 (72,2%), únicamente propofol a 18.579 (65,4%) y propofol + midazolam a 9.806 (34,5%), edad media: 59,5 ± 17,2; género femenino 46,2%. Los procedimientos fueron: gastroscopia 51,3%, colonoscopia 38,4%, CPRE/USE 9,3%. El 24,2% fueron endoscopias terapéuticas. Las complicaciones fueron: desaturación < a 70% (0,4%), bradicardia < 40 en 6 y > 150 en 12 pacientes, TAS < 70 en 33 y > 250 en 8 pacientes, 3 episodios convulsivos, 1 broncoaspiración, 2 espas- 156 mos laríngeos, parada respiratoria en 5 pacientes y ningún éxitus. Las medidas tomadas fueron: ventilación con ambú en 15, intubación endotraqueal en 5 e intervención de anestesiólogos en 4 pacientes. En total fueron 159 pacientes con complicaciones graves (0,5%). El análisis multivariante demostró que eran factores independientes predictores de complicaciones graves: TAS inicial < 100 (OR = 3,4; IC95%: 1,8-6.1); SatO2inicial < 95% (OR = 2,7; IC95%: 1,5-4,9); el hecho de ser una endoscopia digestiva alta (OR = 2,2; IC95%: 1,3-3,9) y factores que disminuían el riesgo: ASA < III (OR = 0,15; IC95%: 0,3-0,07); FC inicial < 80 (OR = 0.6; IC95%: 0,3-0,9); edad < 65 (OR = 0,6; IC95%: 0,3-0,9) y la endoscopia no terapéutica (OR = 0,5; IC95%: 0,3-0,9). Conclusiones: La sedación con propofol dirigida por el endoscopista es un método seguro. El bajo número de complicaciones graves producidas por la sedación con propofol supervisada por el endoscopista, justifica su uso rutinario, sin la necesidad de un anestesiólogo o intensivista de manera continuada. CP050. SEDACIÓN EN ENDOSCOPIA. EXPERIENCIA EN EL PROGRAMA DE CRIBADO DE CÁNCER COLORRECTAL González R, Higuera R, Ruiz P, Bao F, Sánchez A Servicio de Aparato Digestivo. Hospital San Eloy. Bizkaia Introducción: Una adecuada tolerancia durante la realización de una colonoscopia es fundamental de cara a considerar una exploración satisfactoria. La sedación por médicos no anestesistas, en pacientes seleccionados en función del riesgo ASA, es cada día mas frecuente en la práctica clínica diaria manteniendo el nivel de seguridad óptimo. Objetivo: Verificar la eficacia y seguridad de la sedación por endoscopistas en una serie de pacientes sometidos al programa de screening de cancer colorrectal en un municipio de 29.224 habitantes. Describir el número y características de las complicaciones. Material y métodos: Estudio retrospectivo observacional. Se realizaron 268 colonoscopias con sedación por endoscopistas desde junio 2011 hasta febrero 2012 en hombres y mujeres con edades comprendidas entre los 50 y 69 años con riesgo ASA máximo de III. La sedación fue realizada por un equipo compuesto por médico, enfermero/a y auxiliar con conocimientos sobre sedación en endoscopia en una sala habilitada para la realizacion de una reanimación avanzada. Los fármacos administrados fueron propofol, fentanilo y benzodiacepinas. Resultados: Se realizaron 287 colonoscopias. 4 no han podido ser analizadas por presentar datos incompletos, 2 se realizaron sin sedacion y 13 por anestesistas. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Se han analizado 268 pacientes, 97 mujeres y 171 hombres. Se objetivaron 22 complicaciones relacionadas con la sedación. 17 en hombres y 5 en mujeres. 7 presentaban ASA III, 10 ASA II y 5 ASA I. Una de ellas obligo a suspender la exploración. No se detecto ninguna aspiración. Se detectaron 9 bradicardias asintomáticas (3,35%), 4 desaturaciones leves (1,49%), 1 apnea resuelta con ambu (0,37%), 1 desaturación grave que obligo a suspender la exploración (0,37%), 2 hipertensiones asintomáticas ( 0,74%), 4 hipotensiones ( 1,49%) precisando en 2 de ellas la infusión de sueroterapia y 1 erupción cutánea facial (0,37%). Conclusiones: Se han detectado 8,20% complicaciones leves. Solo una de ellas fue grave (0,37%) obligando a suspender la exploración precisando un tiempo de observación superior al habitual pero con recuperación completa del paciente. En nuestra experiencia la sedación por un equipo entrenado consigue mantener un nivel adecuado de sedación con el mínimo riesgo posible siendo por tanto una alternativa válida a la sedación por anestesistas. CP051. SEGURIDAD Y EFICACIA DE LA ENDOSCOPIA PEDIÁTRICA REALIZADA EN UNA UNIDAD DE ENDOSCOPIA DIGESTIVA DE ADULTOS Rosón Rodríguez PJ, Toscano Castilla EV, Cotta Rebollo J, Lozano Lanagran M, López Vega MC, Pérez Aisa AC Servicio de Aparato Digestivo. Hospital Quiron Málaga. Málaga Introducción: Los servicios de endoscopia especializados en pediatría, son escasamente disponibles, derivar los enfermos, supone un aumento en los tiempos de espera y los costes. Presentamos nuestra experiencia en endoscopia pediátrica en la unidad de endoscopia de adultos de nuestro hospital. Objetivo, material y métodos: Cuantificar el número de endoscopias pediátricas realizadas, indicaciones, resultados, tipo de sedación utilizada, complicaciones y rentabilidad del estudio endoscópico. Resultados: Septiembre de 2010-enero de 2012: 19 endoscopias en pacientes menores de 14 años: 11 gastroscopias, 7 colonoscopias y una colangiopancreatografía retrograda endoscópica (CPRE). 19 pacientes (8 varones y 11 mujeres), edad media de 7,26 años. Utilizamos endoscopios pediátricos en niños menores de 35 kg y endoscopios de adulto en los mayores de este peso. Indicaciones gastroscopia: 1 disfagia, 6 sospechas de enfermedad celíaca, 1 hematemesis, 1 cultivo de helicobacter pylori, 2 dispepsias. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Indicaciones colonoscopia: 5 casos de rectorragia prolongada, asociado a diarrea en cuatro, 2 diarreas prolongadas con elevación de calprotectina fecal. CPRE: paciente de 13 años de edad con coledocolitiasis múltiple. Hallazgos endoscópicos: Encontramos patología en 5 de las 11 gastroscopias (45,45%), cuatro casos de enfermedad celíaca y una ERGE erosiva. Y en 6 de las 7 colonoscopias (85,71%), tres hiperplasias nodulares linfoides, dos colitis ulcerosas, y una fisura anal. La CPRE fue exitosa, realizándose esfinterotomía endoscópica y limpieza instrumental de la vía biliar. Sedación: Todos los pacientes fueron valorados como ASA I. Tipo de sedación: gastroscopias sedación profunda en tres casos y anestesia general en 8 (72,7%), colonoscopias sedación profunda en dos casos y anestesia general en 5(71,42%). CPRE: sedación profunda. No hemos encontrado diferencias significativas entre el tipo de sedación ajustado por la edad de los pacientes No se han encontrado complicaciones en nuestra serie, ni asociadas a la técnica endoscópica, ni a la sedación. Conclusiones: Las endoscopias pediátricas suponen un volumen mínimo del total de las endoscopias que realizamos. La escasa disponibilidad de la técnica hace elegir a los pediatras otros tipo de exploraciones alternativas. Los endoscopistas de una unidad de endoscopia general de adultos, pueden llevar a cabo endoscopias en los niños de manera segura y efectiva. No hemos encontrado complicaciones y los resultados de la técnica no difieren de los obtenidos en adultos. La enfermedad celíaca ha constituido el 54% de las solicitudes de gastroscopia, por tolerancia y seguridad ha sustituido en nuestro centro a la cápsula de Crosby. Las colonoscopias han tenido mayor rentabilidad diagnostica que las gastroscopias. CP052. SÍNDROME DE SUMIDERO Y TRATAMIENTO ENDOSCÓPICO, NUESTRA EXPERIENCIA Romo Rodríguez G, Gallardo Sánchez F, Gallego Rojo FJ, Jordán Madrid T, Viñolo Ubiña C, Martínez Amate E, Heredia Carrasco C, Pérez González A, Miras Lucas L, Estévez Escobar M, Molina Maldonado C Servicio de Aparato Digestivo. Empresa Pública Hospital de Poniente. Almería Introducción: El síndrome de sumidero (SS) es una entidad poco frecuente, representa una complicación de la coledocoduodenostomía y de la hepáticoyeyunostomía. Con una incidencia entre 0 y 9,6%. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 157 Fig. 1. Se debe a que la porción distal del conducto biliar común, comprendida entre la ampolla de váter y la coledocoduodenostomía, queda excluida del drenaje biliar por lo que funciona como “sumidero” acumulando bilis, cristales de colesterol y restos alimenticios. Se caracteriza por una variedad de síntomas como dolor abdominal persistente, náuseas, vómitos y menos frecuentemente colangitis, pancreatitis, abscesos hepáticos y cirrosis biliar secundaria. Hasta hace pocos años el tratamiento quirúrgico era la única opción terapéutica, siendo actualmente el tratamiento endoscópico el más recomendado. Según algunos autores el tratamiento de elección es la papilotomía endoscópica, con una morbimortalidad menor que la reportada en el tratamiento quirúrgico. C. Ell et al, publicó en 2006 un caso de colangitis recurrente postquirúrgica, que fue tratado ocluyendo la coledocoduodenostomía con un oclusor septal. Obteniendo buenos resultados en el seguimiento. Es por esto, y tomando en cuenta la fisiopatología del síndrome de sumidero, que presentamos nuestra experiencia combinando papilotomía y colocación de prótesis biliares para ocluir la anastomosis quirúrgica. Tenemos 4 pacientes con este diagnóstico, un hombre y tres mujeres, con edades comprendidas entre 65 y 86 años. Con antecedentes de coledocoduodenostomía hace más de diez años y multiples ingresos hospitalarios por colangitis aguda secundaria a síndrome de sumidero, una de ellas con Absceso perihepatico que preciso drenaje y otra con estenosis segmentaria de la región comprendida entre ampolla de vater y la coledocoduodenostomía. En los 4 casos se realizó papilotomía endoscópica y se colocó una protesis biliar metálica, totalmente recubierta para sellar parcial o totalmente la anastomosis quirúrgica. 158 SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP053. TRATAMIENTO DE LA COLEDOCOLITIASIS: ESFINTEROTOMÍA ENDOSCÓPICA, DILATACIÓN Y ESFINTEROTOMÍA MAS DILATACIÓN CON BALÓN Ortiz Polo I, Bustamante M, Sanz J, Moreno E Servicio de Aparato Digestivo. Hospital Universitario Dr. Peset Aleixandre. Valencia Fig. 2. Permaneciendo totalmente asintomáticos durante el seguimiento y sin presentar ninguna complicación asociada a la técnica. Conclusiones: 1. El manejo endoscópico del SS se ha realizado tradicionalmente mediante la realización de papilotomía. 2. La oclusión de la anastomosis quirúrgica es una opción terapéutica que responde a la fisiopatología del SS. 3. Las prótesis metálicas totalmente recubiertas presentan una permeabilidad en el tiempo mayor que las prótesis plásticas, lo que permite realizar un menor número de procedimientos a nuestros pacientes. 4. Se necesitan aún más estudios para que se considere una opción terapéutica totalmente establecida. Introducción: El tratamiento de elección de la coledocolitiasis es la colangiopancreatografía retrógrada endoscópica (CPRE) con esfinterotomía (EE). La dilatación de la esfinterotomía en el mismo acto (EDB) o en otro posterior (DB) son procedimientos cada vez más empleados en el manejo de la litiasis de gran tamaño. Objetivos: Analizar los resultados obtenidos comparando las distintas opciones terapéuticas. Material y métodos: Entre abril de 2009 y diciembre de 2011 incluyeron 233 pacientes que tras ser diagnosticados de coledocolitasis, se les ha realizado una (CPRE) terapéutica. A 186 pacientes se les realizó EE, a 18 se les realizó DB y a 29 DEB. Se emplearon balones dilatadores de diámetro entre 12 y 18 mm. Resultados: La edad media de todos los pacientes incluidos fue de 75,05 ± 14,19. Cuando se compararon los 3 grupos se encontraron diferencias estadísticamente significativas en el diámetro de la vía biliar y de la litiasis (Tabla 1), tasa de éxito, presencia de barro biliar y alteraciones anatómicas de la región papilar cuando se realizó la CPRE (Tabla 2). Los pacientes presentaron más comorbilidad en el grupo EDB. Se registraron más complicaciones en el grupo DB, la mayoría en forma de sangrado autolimitado, sin presentar diferencias estadísticamente significativas. Conclusiones: La DB y la EDB son técnicas eficaces y seguras en el tratamiento de la coledocolitiasis de gran tamaño, con tasas de complicaciones similares a la EE. TABLA I Diámetro vía biliar Diámetro litiasis EE DB EDB Probabilidad 13.02 ± 5.09 10.47 ± 5.38 17.31 ± 6.94 14.85 ± 8.27 16.69 ± 6.91 13.92 ± 6.54 p = 0.028 p = 0.05 TABLA II Barro biliar Esfinterotomía previa Divertículo Éxito terapéutico EE DB EDB Probabilidad 44% 18.5% 74.3% 96.2% 72.7% 55.6% 5.4% 82.4% 77.8% 25.9% 20.3% 82.1% p = 0.017 p <0.001 p = 0.03 p = 0.001 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES CP054. TRATAMIENTO DE LA HEMORRAGIA INCOERCIBLE TRAS ESFINTEROTOMÍA BILIAR ENDOSCÓPICA CON LA INFUSIÓN DE FACTOR VII RECOMBINANTE García-Cano Lizcano J1, Delgado Torres V2, Garrido Espada N2, Amao Ruiz EJ2 Servicio de Aparato Digestivo. Hospital Virgen de la Luz. Cuenca Introducción/objetivos: La hemorragia debida a la esfinterotomía biliar sucede entre el 0,7 y el 2% (Rev Esp Enferm Dig 2004; 96:163-173). Habitualmente suele controlarse con métodos de hemostasia endoscópica como la inyección de adrenalina diluida o el más reciente de colocación de prótesis metálicas recubiertas. Sin embargo, en ocasiones, la hemorragia no puede detenerse y provoca el fallecimiento del paciente (Acta Gastroenterol Belg 2006;69:261-267). Presentamos nuestra experiencia en la utilización del factor VII recombinante (FVII-r) para este tipo de hemorragias en un Hospital con dificultad para emplear métodos hemostásicos no endoscópicos como la embolización radiológica. Pacientes y métodos: Se utilizó la infusión total de 2 mg de FVII-r (1 mg inicial de Novoseven® seguido de otro mg a las dos horas) en aquellos pacientes con hemorragias graves (necesidad de transfusión de 5 o más concentrados de hematíes), y que no había sido posible detener tras una o dos duodenoscopias en las que se inyectó adrenalina diluida en los bordes de la esfinterotomía. Resultados: En un periodo de tiempo de 18 meses se utilizó FVII-r en tres pacientes. Paciente 1. Varón de 79 años con papila intradiverticular, fue precisa una esfinterotomía transpancreática para acceder al colédoco y se realizó una esfinterotomía biliar amplia por coledocolitiasis de gran tamaño que no pudieron extraerse. Se insertaron dos prótesis plásticas para asegurar el drenaje biliar. Paciente 2. Mujer de 90 años con papila intradiverticular y gran coledocolitasis que pudo extraerse tras esfinterotomía biliar y esfinteroplastia con balón hinchado a 18 mm. Paciente 3. Mujer de 86 años con Papila intradiverticular. Fue preciso un corte externo con esfinterotomo de aguja (“precut”). Se realizó una pequeña esfinterotomía biliar que comenzó a sangrar de forma profusa por lo que se insertó una prótesis metálica recubierta (Wallflex de 8 cm de longitud y 8 mm de diámetro) tanto drenar la vía biliar como para intentar detener la hemorragia. En los casos 2 y 3, se inyectó adrenalina en los bordes de la esfinterotomía durante la CPRE, aunque la hemorragia recidivó horas más tarde. Todos los pacientes precisaron más de 5 concentrados de hematíes y la hemorragia solo cesó tras la infusión de FVII-r sin que se produjeran fenómenos trombóticos. Conclusiones: En nuestra experiencia la infusión de FVII-r es eficaz para detener hemorragias postesfinteroto- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 159 mía incoercibles por otros métodos endoscópicos, incluso la colocación de una prótesis metálica recubierta que pudiera comprimir el punto sangrante. En todos nuestros casos la Papila de Vater se encontraba en posición intradiverticular. El precio del tratamiento (2 mg unos 1.230 Ä) es inferior al de una prótesis metálica recubierta (1800 Ä) u otras medidas como la embolización radiólogica. CP055. TRATAMIENTO ENDOSCÓPICO DE LAS FUGAS BILIARES POSTQUIRÚRGICAS Irazabal Remuiñan NM1, Álvarez Rubio M1, Orive Calzada A2, Martín Asenjo L1, Escalante Martín M1, Gorroño Zamalloa I1, Hernández Martín A1, Martín Arriero S1, Molina Álvarez C1, Ogueta Fernández M1, Romero Izquierdo S1, Eraña Ledesma LF1 1 Servicio de Aparato Digestivo. Hospital Universitario de Álava-Sede Santiago. Álava. 2Servicio de Aparato Digestivo. Hospital Galdakao-Usansolo. Bizkaia Introducción y objetivos: La fuga biliar postquirúrgica ocurre en el 0,5-3% de las colecistectomías laparoscópicas y en el 0,1-0,5% de las colecistectomías convencionales; mayoritariamente se localizan a nivel del muñón cístico. La endoscopia (CPRE) mediante esfinterotomía y/o colocación de prótesis plásticas biliares ha reemplazado a la cirugía, reservándose ésta en casos de fracaso del tratamiento endoscópico. El objetivo de este trabajo es presentar nuestra experiencia y evaluar la eficacia y seguridad del tratamiento endoscópico en una serie de pacientes con fugas biliares postquirúrgicas. Material y métodos: Trabajo descriptivo retrospectivo, desde junio de 2006 hasta diciembre de 2011, en HUASantiago (Álava). Se realiza una base de datos (Excel®) y se revisan las historias de los pacientes que se derivan para realizar CPRE (725 exploraciones). Resultados: 20 pacientes (13 hombres y 7 mujeres), edad media de 66,3 años (rango 22-83). Intervención quirúrgica previa: colecistectomía abierta en 8 pacientes (40%), colecistectomía laparoscópica en 9 (45%), hepatectomía en 2 (10%), y un paciente derivado para valorar fístula pancreática. Los síntomas fueron aumento del débito del drenaje (55%), dolor (25%), fiebre (10%), anemización e íleo (10%). En 2 pacientes la CPRE no fue viable por gastroyeyunostomía previa y por fibrosis papilar. De las 18 CPRE realizadas, la fuga se localizó en muñón cístico en 72,2% de los casos (13), radículos intrahepáticos 11,1% (las 2 hepatectomías), periKher 11,1% (2) y en colédoco y en hepático común 5,5% en cada uno. Se colocó prótesis biliar plástica (7-10 cm y 10 F) a 3 pacientes; en 2 se realizó esfinterotomía endoscópica y en 11 pacientes esfinterotomía + prótesis biliar. Además en 5 pacientes se realizó extracción de coledocolitiasis. 160 La técnica se repitió en 4 casos (22,2%) por persistencia de fuga (un paciente con recolocación de prótesis en varias sesiones y otro al que no se había colocado prótesis por indicación de los cirujanos en la CPRE previa), estenosis biliar en relación con pseudoaneurisma de arteria hepática (que requirió dilatación posterior) y estenosis coledocal benigna. Complicaciones: se produjo una migración protésica. 3 pacientes fallecieron por síndrome de disfunción multiorgánica no relacionado con la técnica. Se objetivó resolución de la fuga biliar en 17 de las 18 CPRE realizadas; 1 paciente precisó de derivación biliodigestiva por bilioma abscesificado. Conclusiones: Este trabajo muestra que la CPRE es eficaz (94,4% de resolución) y segura en el tratamiento de las fugas biliares postquirúrgicas. Si fracasa el tratamiento endoscópico, hay que considerar la cirugía. CP056. UTILIDAD DE LA CÁPSULA DE COLON PARA LA SELECCIÓN DE PACIENTES QUE REQUIEREN UNA COLONOSCOPIA TERAPÉUTICA Rodríguez Lago I, Carretero Ribón C, Fernández Calderón M, Prieto de Frías C, Muñoz-Navas M Servicio de Aparato Digestivo. Clínica Universitaria de Navarra. Navarra Introducción: La cápsula PillCam COLON ha demostrado su utilidad para el estudio de la mucosa colónica, pudiendo desempeñar un papel en el screening del cáncer de colon como técnica de selección de pacientes que realmente deben ser sometidos a una colonoscopia para la realización de polipectomía. El objetivo de nuestro estudio ha sido evaluar la capacidad de la cápsula para seleccionar a aquellos pacientes a los que debería realizarse una colonoscopia. Material y métodos: Hemos realizado una revisión retrospectiva de 187 pacientes a los que se les realizó una colonoscopia con cápsula endoscópica (PillCam COLON 1 y 2) entre diciembre de 2007 y febrero de 2012. Resultados: En 3 de ellos la cápsula no visualizó el colon, por lo que se excluyeron del análisis. A 102 pacientes se les realizó posteriormente una colonoscopia en un período inferior a 2 meses. En 72 estudios se utilizó una PCC1 y en 33 una PCC2. Los estudios fueron completos en 92/105 (87,6 %) pacientes. La limpieza fue excelente en 19/102 casos, buena en 75/ 102, regular en 6/102 y mala en 2/102. Los criterios para considerar un estudio como significativo fueron el hallazgo de un pólipo mayor o igual a 6 mm o la presencia de tumores. De todos los pacientes con ambos estudios, 79/ 102 tuvieron hallazgos patológicos (angiodisplasias, divertículos, pólipos o tumores), y de ellos se consideraron significativos 72 de las exploraciones con cápsula. Hemos obtenido una sensibili- SEMANA DE LAS ENFERMEDADES DIGESTIVAS dad del 92,3% y una especificidad del 67,5% para seleccionar pacientes que deberían hacerse una colonoscopia. El valor predictivo positivo y negativo fue de 83% y 83%, respectivamente. Conclusiones: Los datos obtenidos orientan a que la colonoscopia con cápsula puede ser una técnica eficaz para seleccionar aquellos pacientes a los que realizar una colonoscopia con el objetivo de realizar polipectomía dentro de un programa de screening poblacional de cáncer colorrectal. CP057. UTILIDAD DE LA CÁPSULA ENDOSCÓPICA. TRES AÑOS DE EXPERIENCIA DE NUESTRO CENTRO Blázquez Gómez I, Suárez Ferrer C, González Lama Y, Martínez Porras JL, Barrios Peinado C, Abad Guerra J, Abreu García L Servicio de Gastroenterología y Hepatología. Hospital Universitario Puerta de Hierro Majadahonda. Madrid Introducción: La introducción de la cápsula endoscópica(CE) en el estudio de la patología digestiva ha supuesto un gran avance en la obtención de imágenes de tramos de intestino delgado hasta ahora inaccesibles por técnicas convencionales. Aunque se trata de una herramienta aceptada en el estudio de patología distal al ángulo de Treitz, las indicaciones han sido establecidas en base a la experiencia clínica de los distintos grupos de trabajo, siendo en la actualidad su principal indicación el estudio de la hemorragia digestiva de origen oscuro (HDOO), sin que existan por el momento unas indicaciones validadas en base al impacto clínico real. Métodos: Se llevó a cabo un análisis retroscpetivo de los estudios realizados en nuestro centro desde el año 2009 hasta 2012 con un total de 255 pacientes, de los que 133 eran mujeres, la edad media de nuestra muestra era 60,7 (intervalo 15-90 años). Resultados: La indicación más frecuente fue el estudio de anemia (39%), seguida del estudio de la HDOO (19%) y de la enfermedad inflamatoria intestinal (EII, 18,4%). Otras indicaciones fueron el despistaje de pólipos de ID en pacientes de alto riesgo (3,4% ) o la ferropenia sin anemia (3%) y miscelánea (16,5%) (diarrea, despistaje de varices esofágicas) De entre los procedimientos realizados, se encontraron hallazgos positivos en un 51% de los casos. Posteriormente se analizo cual era el impacto clínico de la CE en el manejo de nuestros pacientes. De forma global, supuso un cambio en la actitud terapéutica en base a los resultados de la prueba en un 36,5% de los casos. En el análisis del impacto clínico por indicaciones, se observó que el estudio de la EII (tanto para la aproximación al diagnostica como para el estudio de extensión) era la indicación con mayor impacto 74,5% (p < 0,001). REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Si analizamos el impacto de otras indicaciones validadas en otros grupos de trabajo, como el estudio de la HDOO o la anemia, tuvo unos valores inferiores a lo esperado en nuestra serie, siendo el 40,6 y el 26%, respectivamente. Conclusiones: En nuestra experiencia, la realización de la CE tuvo un alto impacto clínico en el manejo de pacientes con EII o en el estudio de hemorragia digestiva. No obstante, deberían ser revisadas como herramienta diagnostica en otras indicaciones como la anemia, en la que el impacto clínico fue bajo respecto al volumen de pruebas realizadas. CP058. UTILIDAD DE LA PRÓTESIS BILIAR COMPLETAMENTE RECUBIERTA WALLFLEX EN PROCESOS COLEDOCIANOS DISTALES BENIGNOS Y TUMORALES Reyes Guevara AK, Serrano Sánchez L, Martínez Pérez T, Martínez Fernández R, Jimeno Ayllón C, Viñuelas Chicano M, Gómez Ruiz CJ, Morillas Ariño J, Pérez Vigara G, Pérez García JI, Pérez Sola A Servicio de Aparato Digestivo. Hospital Virgen de la Luz. Cuenca Introducción: Las prótesis metálicas autoexpandibles biliares totalmente recubiertas (PMABR) pueden extraerse con facilidad y se utilizan cada vez con más frecuencia tanto en procesos benignos como tumorales (drenaje preoperatorio o con duda sobre la resección quirúrgica). Nuestro objetivo ha sido valorar la utilidad de la PMABR Wallflex en nuestro centro. Pacientes y métodos: Se siguió de forma prospectiva la evolución de los pacientes que precisaron una Wallflex biliar totalmente recubierta. Antes de la inserción por CPRE se realizó una esfinterotomía biliar de tamaño medio. Para su extracción endoscópica, la Wallflex tiene un asa extractora distal unida al resto de la estructura filamentar de forma que no se rompe al tirar de ella. Resultados: Se insertaron 48 Wallflex en 44 pacientes. Los diámetros fueron de 8 o 10 mm y las longitudes de 6 o 10 cm. En los pacientes con vesícula “in situ” se intentó colocar el diámetro de 8 mm para no obstruir el cístico. Los 14 procesos tumorales fueron: ampulomas (4), colangiocarcinomas (5), neoplasias pancreáticas (4). Se operaron tres de estas neoplasias extrayéndose las prótesis sin problemas en la cirugía. En 35 ocasiones la Wallflex se insertó para procesos benignos: coledocolitiasis no extraíbles durante la CPRE -en ocasiones por estenosis distales(22), estenosis benignas de otra etiología (7), para intentar extraer prótesis no recubiertas (3), colocadas para sellar perforaciones del área papilar (2) y fístula biliar (1). Se obtuvo un drenaje biliar satisfactorio en todas las ocasiones. Las prótesis retiradas endoscópicamente se extrajeron a los 162 días. En dos ocasiones las prótesis habían migrado al colédoco. Una de ellas pudo extraerse pero en los REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 161 intentos de extracción de la otra se produjo una perforación duodenal que precisó cirugía. Precisó también cirugía otro paciente con una prótesis de 10 mm de diámetro en el que se produjo una colecistitis, quizás por obstruir el cístico. Complicaciones leves fueron: migración distal asintomática, estenosis benigna en la parte superior de la prótesis y obstrucción por barro. Conclusiones: La migración proximal dentro del colédoco (con perforación duodenal en los intentos de extracción) y la obstrucción del cístico con colecistitis son las dos complicaciones graves que han precisado cirugía (2/45 = 4,4%). En las 43 prótesis restantes no hubo complicaciones o fueron leves. Las prótesis que necesitaron extraerse se retiraron tras algo más de 5 meses “in situ”. La Wallflex biliar totalmente recubierta parece eficaz en procesos coledocianos distales tanto benignos como tumorales. Si los pacientes tienen vesícula “in situ”, quizás es conveniente colocar el diámetro de 8 mm. CP059. UTILIDAD DE LA TOMA DE BIOPSIAS PARA EL DIAGNÓSTICO DE COLITIS MICROSCÓPICA EN EL ESTUDIO DE DIARREA CRÓNICA Calvo Ramos I, Garcés Durán R, Gil Alcalde M, Santos Rodríguez A, Villafruela Cives M, Barbero Villares A, Torres Valencia D, Poves Martínez E Servicio de Apaarato Digestivo. Hospital Universitario Príncipe de Asturias. Madrid Introducción: La colitis microscópica (CM) es responsable del 10-20% de los casos estudiados por diarrea crónica en adultos. Esta entidad se caracteriza por la ausencia de alteraciones mucosas colónicas y por componerse de dos patrones anatomopatológicos distintos: la colitis colágena (CL) y la linfocítica (CL). Para su diagnóstico se requiere colonoscopia con toma sistemática de biopsias por segmentos. Objetivo: Evaluar la utilidad de la toma de biopsias en los distintos segmentos del colon en el estudio de diarrea crónica para el diagnóstico de colitis microscópica. Pacientes y métodos: Se revisaron 1.842 colonoscopias solicitadas por estudio de diarrea crónica y realizadas en nuestro centro entre noviembre de 2007 y enero de 2012. Como criterios de inclusión se establecieron tener: edad mayor de 14 años, diarrea crónica, exploración endoscópica sin alteraciones mucosas y toma de biopsias para anatomía patológica (AP) de colon derecho, transverso e izquierdo como mínimo. Se excluyeron los pacientes con resecciones intestinales o ya diagnosticados de enfermedad inflamatoria intestinal. Resultados: Se incluyeron 930 pacientes, 548 (59%) de sexo femenino y con una edad media de 48.2 años (14-95). 162 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA I Toma de biopsias (930 pacientes) Biopsias Ciego Ascendente Transverso Descendente Sigma Recto Colitis microscópica Colitis linfocítica Biopsias AP + AP + para CM Colitis colágena Bipsias AP* n n % n n % n n % 133 903 930 700 689 613 9 59 65 47 47 26 6.7 6.5 6.9 6.7 6.8 4.2 6 36 37 26 30 21 6 31 36 23 26 15 100 86 97 89 87 71 3 25 25 21 18 15 2 23 24 19 16 10 67 92 96 91 89 67 Se encontraron 66 casos de colitis microscópica (7.1%) de las cuales 25 eran colágenas, 37 linfocíticas y 4 inespecíficas. En el análisis por subgrupos se observó un predominio femenino (CL 75,7%, CC 80%), con una edad media de 55 años en ambas entidades. Se observó además que las biopsias de colon transverso presentaban la mayor tasa diagnóstica de colitis microscópica (CL 97%, CC 96%). Conclusiones: La colonoscopia con toma de biopsias por tramos es una técnica útil para el diagnóstico de CM en un 7% de los casos estudiados por diarrea crónica en nuestro centro. La toma de muestras de recto, comparada con los otros tramos del colon, ha resultado tener una menor utilidad para el diagnóstico de colitis microscópica. CP060. UTILIZACIÓN DE LA PRÓTESIS METÁLICA AUTOEXPANDIBLE ESOFÁGICA ULTRAFLEX PARCIALMENTE RECUBIERTA EN EL TRATAMIENTO DE PROCESOS BENIGNOS NO ESTENÓTICOS DEL ESÓFAGO Serrano Sánchez L, Reyes Guevara AK, Martínez Pérez T, Martínez Fernández R, Jimeno Ayllón C, Viñuelas Chicano M, Gómez Ruiz CJ, Morillas Ariño J, Pérez Vigara G, Pérez García JI, Pérez Sola A Servicio de Aparato Digestivo. Hospital Virgen de la Luz. Cuenca Introducción/objetivos: La utilización de prótesis metálicas recubiertas es cada vez más frecuente en procesos esofágicos benignos. El recubrimiento ayuda a que la prótesis no quede enterrada en la mucosa y sea muy difícil o imposible su extracción. Sin embargo, cuando no hay estenosis (por ejemplo fístulas), las prótesis pueden no anclarse en el esófago y la migración es más frecuente. La prótesis Ultraflex parcialmente recubierta no tiene recubrimiento en los extremos y permite fijarse en la mucosa sana. La extracción puede llevarse a cabo antes de 8 semanas tirando del hilo extractor situado en ambos extremos. Presentamos nuestra experiencia en un hospital sin Cirugía esofágica. Pacientes y métodos: Cuando se consideró necesario se colocaron una o varias prótesis solapadas, con un diámetro máximo, una vez abierta completamente, de 18 mm (23 mm en el cono superior no recubierto), con una longitud de 10 o 12 cm. En general se realizó solamente con control endoscópico, sin fluoroscopia. Resultados: Los procesos benignos esofágicos no estenóticos en los que se utilizó la Ultraflex parcialmente recubierta fueron (Tabla). Las prótesis se retiraron como máximo a las 8 semanas sin ninguna dificultad y no hubo ninguna complicación derivada de ellas. Conclusiones: La prótesis Ultraflex esofágica parcialmente recubierta es útil en procesos esofágicos benignos no estenóticos. TABLA I Proceso Resultado Comentarios Perforación esofágica por duodenoscopio en CPRE Perforación tras dilatación Perforación espontánea Fístula postquirúrgia (intervención en otro hospital) Cierre perforación Cierre perforación Cierre perforación 2 casos 2 prótesis solapadas. Se utilizó fluoroscopia Hemorragia incoercible por varices esofágicas Detención de la hemorragia Migración espontánea Se precisaron otras medidas adicionales para el tratamiento definitivo Prótesis retirada a la semana seguida de ligadura endoscópica de varices REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 163 Presenta un índice de migración bajo (1/6 = 16%), puede colocarse sin fluoroscopia y retirarse antes de 8 semanas con facilidad. En el caso de no disponer de una prótesis específicamente diseñada para el sangrado por varices esofágicas podría utilizarse este tipo de Ultraflex. CP061. VIABILIDAD DEL DRENAJE DE PSEUDOQUISTES GUIADO EXCLUSIVAMENTE CON CONTROL ENDOSCÓPICO Y RADIOLÓGICO: EXPERIENCIA EN NUESTRO CENTRO Tercero Lozano M, Carrillo Ortega G, Gálvez Fernández RM, del Castillo Codes I, Baeyens Cabrera E Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción: El drenaje pseudoquistes pancreáticos (PQ) puede ser quirúrgico, endoscópico o percutáneo. El drenaje endoscópico mínimamente invasivo es una opción segura y eficaz, reemplazando a otros dos, y puede ser realizado por vía endoscópica clásica o ecoendoscópica. El objetivo de nuestro estudio era demostrar viabilidad del drenaje de PQ guiado exclusivamente por control endoscópico-radiológico sin utilización ecoendoscopia. Métodos: Se han evaluado cuatro pacientes con PQ sintomáticos entre noviembre 2010 y enero 2012 sometidos a drenaje endoscópico con control radiológico. Resultados: Se incluyeron cuatro pacientes (100% varones, edad media 59,5 ± 9,037 años). El origen de PQ fue pancreatitis enólica en dos, una pancreatitis biliar y el cuarto, posquirúrgico por adenocarcinoma páncreas. El tamaño medio del PQ fue 12,5 ± 3,317 cm. Se utilizó vía transgástrica en cuatro casos, evidenciándose endoscópicamente marcada protrusión de lesión. Mediante pruebas complementarias (ecografía abdominal y TAC multicorte) se comprobó espesor pared menor 1 cm y no existencia de vasos a ese nivel. Con duodenoscopio se accedió a cavidad quística mediante punción con esfinterotomo aguja con guía con control radiológico (Fig. 1). Se realiza dilatación con balón hasta 10 mm con salida y aspiración contenido purulento. Se procede a inserción 2 prótesis plásticas tipo pigtail 10 Fr x 60 mm, sin complicaciones inmediatas (Fig. 2). Número de prótesis puede variar en función de características líquido, tamaño pseudoquiste y calibre de fístula. El drenaje endoscópico fue exitoso en cuatro pacientes (100 %). No hubocomplicaciones inmediatas ni tardías en ningun paciente. La resolución de pseudoquistes se comprobó radiológicamente mediante TAC control. En tres casos prótesis fueron retiradas a 3-12 meses de inserción, mientras que último está pendiente resolución aunque mantiene buena evolución. Conclusiones: Hoy día drenaje de colecciones guiada por ecoendoscopia es técnica con mayor proyección, tasas resolución más altas y menor morbi-mortalidad; disminu- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 1. Punción con esfinterotomo aguja. Fig. 2. Prótesis tipo pigtail. yendo incidencia de hemorragia y perforación. Sin embargo, ecoendoscopia no está disponible en todos centros y plantea necesidad de recurrir al drenaje exclusivamente endoscópico y radiológico. La fluoroscopia se utiliza para confirmar inserción del hilo guía en PQ, controlar dilatación con balón y verificar colocación de prótesis. Esta téc- 164 SEMANA DE LAS ENFERMEDADES DIGESTIVAS nica puede ser tan segura y eficaz (100% éxito en nuestros resultados) identificando correctamente punto de punción; siendo fundamentales tres requisitos: protrusión de lesión, espesor pared menor 1 cm y ausencia vasos. ENFERMEDAD INFLAMATORIA INTESTINAL CP062. ¿SON LAS MANIFESTACIONES BUCALES FRECUENTES EN LOS PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL? García Montes JM1, Castro Márquez C1, Argüelles Arias F1, Cordero Bulones M2, San Martín Galindo L2, Castro Laria L1, Caunedo Álvarez A1, Herrerías Gutiérrez JM1 1 Servicio de Aparato Digestivo. Hospital Universitario Virgen Macarena. Sevilla. 2Universidad de Sevilla. Facultad de Odontología. Sevilla Introducción: Es sabido que la enfermedad inflamatoria intestinal (EII) presenta manifestaciones extraintestinales, principalmente osteoarticulares, dermatológicas, oculares y bucales, siendo estas últimas las menos estudiadas y conocidas, y a las que los gastroenterólogos menos atención prestamos, aunque la boca forma parte del tubo digestivo. Objetivos: – Conocer la prevalencia de manifestaciones bucales en pacientes con EII en nuestro medio y describir el tipo de lesiones. – Determinar la asociación entre estas manifestaciones y las formas clínicas de la EII, así como su localización. – Analizar la relación entre estas manifestaciones y la actividad de la EII. Material y métodos: Se trata de un estudio prospectivo y descriptivo en el que se incluyeron pacientes con EII. Se les realizó una exploración orofaríngea completa, determinando tipo y número de lesiones. Así mismo, se determinaron características de la EII y el grado de actividad mediante el Índice de Actividad de la Enfermedad de Crohn (CDAI) para la EC y el Índice de Truelove-Witts en la Colitis Ulcerosa (CU). Resultados: En el estudio se incluyeron 98 pacientes (47 CU/49 EC/2 Colitis Indeterminada), el 65,3% eran hombres y el 34,7% eran mujeres, con una edad media de 42 ± 13,72 años. Se encontraron lesiones en diez casos (10,2%), de los que siete (7/10) padecían CU (4 mujeres y 3 hombres) y tres (3/10) EC (1 mujer y 2 hombres). Las lesiones bucales más frecuentemente encontradas fueron estomatitis aftosa en ocho casos y herpes labial en cuatro casos. En tres casos coincidieron la existencia de estomatitis aftosa y herpes labial. Se observó una granulomatosis orofacial (GOF) en un paciente previamente diagnosticado de síndrome de Melkersson-Rosenthal. Dos casos con estomatitis aftosa presentaban además síndrome de Sweet y de Sjˆgren respectivamente. De los pacientes con CU y lesiones bucales, seis (6/7) presentaban una proctosigmoiditis y uno (1/7) proctitis. Todos los pacientes con EC con lesiones bucales presentaban una afectación ileocólica (3/3). Todos los pacientes con lesiones bucales estaban en brote moderado de su enfermedad cuando les fueron observadas y se resolvieron tras la mejoría de la EII. Conclusiones: En nuestro medio, la prevalencia de lesiones en la mucosa bucal es algo superior a la recogida en la literatura, se relaciona más con la CU y siempre aparece en pacientes con brotes de actividad. Probablemente, conocer mejor estas manifestaciones bucales y su tratamiento podría ayudar a un manejo más correcto del paciente con EII. CP063. ABSCESO DE MÚSCULO PSOAS Y SU RELACIÓN CON LA ENFERMEDAD DE CROHN ENTRE LOS AÑOS 1995 Y 2011 EN EL HOSPITAL DE CABUEÑES Méndez Mejía KE1, López-Colina Pérez G2, López Fernández E1, Román Llorente FJ1, Tojo González R1, Fernández Regueiro R2 Servicios de 1Aparato Digestivo y 2Medicina Interna. Hospital de Cabueñes. Asturias Objetivo: Estudio retrospectivo de las características clínico ñepidemiológicas, factores de riesgo, etiología, tratamiento y evolución de los abscesos de músculo psoas ingresados en nuestro hospital. Material y métodos: Se incluyeron en el estudio todos los pacientes mayores de 16 años ingresados en nuestro hospital en el periodo comprendido entre el 1 de enero de 1995 y el 31 de diciembre de 2011 con el diagnóstico al alta de absceso de psoas. El diagnóstico se estableció mediante criterios clínicoradiológicos. Se analizaron datos demográficos, factores de riesgo, etiología, presentación clínica, estudios complementarios, estancia hospitalaria, tratamiento y evolución. Resultados: Se estudiaron 26 enfermos; 18 hombres (69%), 8 mujeres (31%), edad media 53,5 años (rango: 1695). La causa del absceso fue primaria en el 24% y secundaria en el 76%. Entre las secundarias la patología intestinal fue la más frecuente (45%) seguida del foco óseo (40%). Los factores de riesgo por frecuencia fueron Enfermedad de Crohn (EC) (23%), tratamiento inmunosupresor (23%) y otros como diabetes mellitus, neoplasia, cirugía previa y VIH con7% cada uno. El síntoma predominante fue el do- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES lor (92%), lumbar (30%), miembros inferiores (23%), y abdominal (19%); asociaron fiebre 57% y astenia 23%. Entre las alteraciones analíticas encontramos: anemia (57%), leucocitosis (50%) y reactantes de fase aguda elevados, VSG y PCR(77 y 69% respectivamente). El procedimiento diagnóstico por imagen fue el TAC abdominal (88%) seguido de ecografía abdominal (46% )y resonancia magnética (31%). En 11 de nuestros pacientes el cultivo del absceso fue positivo (42%) siendo el germen más frecuente Staphylococcus aureus (36%). Recibieron tratamiento antibiótico el 88%, drenaje del absceso 54% y cirugía abierta 11%. Hubo 3 éxitus durante el ingreso (15%) y una única recurrencia. Conclusiones: Los abscesos de psoas secundarios son los más frecuentes en nuestra serie. En contraposición con otras series, el foco intestinal supone la mayoría de ellos, y la EC constituye un factor etiológico importante. Nuestro agente causal más frecuente es el Staphylococcus aureus y el tratamiento consistió en antibiótico y drenaje en la mayoría de los casos tal como se describe en la mayoría de los casos tal como se describe en la literatura. CP064. ANÁLISIS DE LA EFECTIVIDAD DE ADALIMUMAB PARA EL CONTROL DE LAENFERMEDAD INFLAMATORIA INTESTINAL EN NUESTRO MEDIO: EXPERIENCIA EN EL HOSPITAL UNIVERSITARIO GENERAL REINA SOFÍA DE MURCIA Marín Bernabé CM, García Albert AM, Nicolás de Prado MI, Rodríguez Gil FJ, García Belmonte D, Gallego Pérez B, Martínez Crespo JJ, Egea Simón E, Martínez Prieto C, de Prado Serrano R Servicio de Aparato Digestivo. Hospital General Universitario Reina Sofía. Murcia Introducción: Nuestro objetivo es evaluar la efectividad de Adalimumab (ADA) para la remisión de enfermedad inflamatoria intestinal en nuestro hospital. Material y métodos: Se revisaron los pacientes con EC y CU que habían recibido ADA desde 2007 hasta 2011. Se analizó el sexo, edad, comportamiento y localización de EC y tratamiento previo con Inmunomoduladores (INM) Se analizó el tipo de inducción y mantenimiento recibidos con ADA, necesidad de intensificación o cambio de biológico. Resultados: Se registraron 16 varones y 6 mujeres que habían recibido ADA, con edad media de 35 años. Diecinueve pacientes padecían EC (10 ileocólica, 6 ileal y 3 colónica). El comportamiento fue inflamatorio en el 34%, fistulizante perianal 33%, fistulizante 25% y estenosante en el 8%. El 100% recibieron INM previo, con falta de respuesta en el 87% y efectos adversos en el 36%. Presentaron buena respuesta 12 de los 22 pacientes y precisaron intensificación 8. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 165 Conclusiones: En condiciones de práctica clínica habitual y en nuestra experiencia Adalimumab es efectivo en obtención de respuesta en más del 50% de los pacientes tratados. CP065. ANTECEDENTES FAMILIARES COMO FACTOR DE GRAVEDAD DE LA ENFERMEDAD INFLAMATORIA INTESTINAL González Redondo G, Fernández Salazar L, Macho Conesa A, Velayos Jiménez B, González Hernández JM Servicio de Aparato Digestivo. Hospital Clínico Universitario de Valladolid. Valladolid Introducción: Aunque la agregación familiar está demostrada en la EII, con más frecuencia en enfermedad de Crohn (EC) que en colitis ulcerosa (CU), no está claro hasta qué punto se debe a la carga genética o a factores ambientales. La agregación familiar podría influir en la extensión o fenotipo de la CU o la EC. Objetivos: Comprobar si, en CU o EC, la presencia de familiares de 1° grado afectos de EII se relaciona con formas más precoces o graves. Material y métodos: 310 pacientes, incluidos en la base de datos Eneida; 147 (47,4%) diagnosticados de CU y 148 (47,7%) de EC. Hemos estudiado si la presencia de antecedentes familiares de 1° grado (AF), como factor de riesgo, se asocia a diferencias en la edad al diagnóstico, extensión de la CU, localización y enfermedad perianal en la EC, complicaciones, manifestaciones extraintestinales o a diferentes tratamientos. Utilizamos el programa SPSS para el estudio estadístico. Resultados: El 7,4% de los pacientes tienen algún familiar de 1° grado afectado de EII; supone el 6,1% y el 8,8% de los pacientes con CU y EC respectivamente. Entre los pacientes con CU el tener familiares de primer grado afectos se asoció a: Menor edad al diagnóstico: 28,89 años (17-44) con AF frente a 45,30 (9-68); p < 0,05. Mayor extensión. E3 66,7% con AF frente a 32,4%; p < 0,05. Entre los pacientes con EC la presencia de familiares de 1° grado no se asoció a: Diferencias en la edad al diagnóstico: 40,46 años (1178) con AF frente a 39,37 (11-82); p = 0,874. Diferentes localizaciones: L1 46,5% con AF frente a 56,3% (p = 0,482); L2 15,83% frente a 7,41% (p = 0,703); L3 38,46% con AF frente a 31,85% (p = 0,627). Afectación perianal: 23,1% con AF frente a 18,52% (p = 0,689). La presencia de AF no se asoció al uso más frecuente de corticoides, inmunosupersores, tratamientos biológicos o cirugía entre pacientes con EC. En CU los tratamientos biológicos se prescriben con más frecuencia en el grupo con antecedentes (44 % frente al 5 %; [p < 0,001]), aunque el resto de tratamientos no muestran diferencias significa- 166 tivas. Tampoco hemos encontrado asociación con la presencia de manifestaciones extraintestinales o complicaciones. Conclusiones: Entre los pacientes con CU la existencia de familiares de 1° grado se asocia a formas más precoces y extensas de la enfermedad. Es muy probable que encontremos relación entre antecedentes familiares y formas más graves de EC al aumentar el número de pacientes. CP066. ASOCIACIÓN DE LA ENFERMEDAD INFLAMATORIA INTESTINAL Y LA ENFERMEDAD CELIACA Torres Valencia D, Moral Cebrián I, Villafruela Cives M, Tabernero da Veiga S, Espinosa Taranilla L, de Manuel Moreno J, Calvo Ramos I, Poves Martínez E Servicio de Aparato Digestivo. Hospital Universitario Príncipe de Asturias. Alcalá de Henares, Madrid Introducción: La enfermedad celiaca (EC) y la enfermedad inflamatoria intestinal (EII) son entidades autoinmunes e independientes, que comparten características genéticas, fisiopatológicas y epidemiológicas. Se han comunicado series de pacientes que presentaban ambas enfermedades de forma simultánea, que describen un riesgo hasta 10 veces mayor de presentar EII, en pacientes diagnosticados de EC (1)(2), no siendo así en los paceintes con EII, donde el riesgo de presentar EC es similar a la población general (3)(4). Objetivo: Analizar la asociación entre EII y EC en el área 3 de la Comunidad de Madrid. Materiales y métodos: Realizamos un estudio de corte transversal, en el que se recopilaron todos los diagnósticos anatomopatológicos de EII entre los años 2001 y 2011 en el Hospital Universitario Príncipe de Asturias y se verificó cuantos de ellos presentaban de forma simultanea, biopsias compatibles con EC con un Marsh > III. Resultados: Se localizarón 676 pacientes con diagnóstico de EII, encontrando que solo uno de ellos presentaba biopsias compatibles con EC. Conclusión: La sociación entre EC y EII en nuestra área es débil, habiendo encontrado un solo caso que presentara a la vez ambas entidades, inferior a la comunicada en otros estudios. CP067. CÁPSULA ENDOSCÓPICA EN LA ENFERMEDAD INFLAMATORIA INTESTINAL: RENTABILIDAD DIAGNÓSTICA EN UNA SERIE HOSPITALARIA Mesonero F, Crespo L, Parejo S, Busto V, Martínez-González J, Cano A, Graus J, López-Sanromán A, Boixeda D SEMANA DE LAS ENFERMEDADES DIGESTIVAS Servicio de Aparato Digestivo. Hospital Universitario Ramón y Cajal. Madrid Introducción/objetivos: La videocápsula endoscópica (VCE) emerge como herramienta en el diagnóstico de EII; siendo segura, no invasiva y sensible para la detección de lesiones que en ocasiones no son evidenciadas en las pruebas habituales. Objetivo: Valorar la rentabilidad diagnóstica de la VCE en una serie hospitalaria de pacientes con sospecha de EII. Definir las características clínicas, endoscópicas y radiológicas y correlacionarlas con los hallazgos de VCE. Material y métodos: Revisión retrospectiva de VCE realizadas a pacientes con sospecha de EII entre 2010 y 2011, en los que otras exploraciones fueron inconcluyentes. Revisamos estas VCE (30 de 275, 10,90% del total de VCE realizadas) y consideramos sugestivas de EII a aquellas con aftas, úlceras y/o estenosis en ausencia de otra causa atribuible. Resultados: Se realizó VCE a 30 pacientes con sospecha de EICI, 99% sintomáticos (93% diarrea, 56% dolor) y 36% con PCR > 5. Al 97% se les había realizado una colonoscopia: normal en el 45% (33% con ileoscopia fallida) y patológica en el 55% (47% colitis inespecífica, 47% eritema valvular, 6% estenosis colónica), cuyas biopsias fueron inconcluyentes (70,6%), normales (17,6%) y 11,8% compatibles con colitis ulcerosa. El tránsito intestinal (disponible en 87% de los casos) fue patológico en 29,6% (87% ileitis terminal, 13% estenosis ileal). El 93,5% de las VCE fueron consideradas como “aptas para valoración”. El 48% resultaron patológicas: aftas y úlceras en 93% (85% localizadas en ileón terminal), y estenosis en 7%. En el 35,7% la VCE fue la única exploración que evidenció patología compatible con EII. Hubo correlación con el 64% de los tránsitos intestinales y con el 33% de las colonoscopias patológicas. Ninguno de los pacientes consumía antiinflamatorios y tampoco tenían cirugías intestinales. Se reportó una sola retención de VCE que se resolvió espontáneamente. Conclusiones: 1. La VCE es una herramienta diagnóstica sencilla y segura en el diagnóstico de EII, con una rentabilidad del 48% en nuestra serie (similar al de otras publicadas). 2. Existe una correlación mayor con el tránsito intestinal, probablemente porque la afectación fue exclusiva del intestino delgado. En un 35,7% fue la única prueba que mostró patología. 3. La ileoscopia resulta fundamental ante la sospecha de EII (3 de las ileoscopias realizadas a posteriori mostraron lesiones). 4. Deberíamos solicitar una VCE ante la sospecha de EII cuando las exploraciones habituales no son concluyentes. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 167 CP068. CARACTERÍSTICAS DE LA ENFERMEDAD INFLAMATORIA INTESTINAL EN PACIENTES CON ENFERMEDAD HEPÁTICA DE ORIGEN AUTOINMUNE CP069. COLECTOMÍA EN COLITIS ULCEROSA EN LA ERA DE LOS BIOLÓGICOS. EXPERIENCIA EN LOS ÚLTIMOS 10 AÑOS EN UN HOSPITAL DE TERCER NIVEL Calvo Sánchez M1, Gómez Domínguez E1, Casis Herce B1, Ballesteros de Diego L1, Hernán Ocaña P1, Fernández Vázquez I1, Castellano Tortajada G1 Servicio de Medicina del Aparato Digestivo. Hospital Universitario 12 de Octubre. Madrid Castro B1, Mayorga M2, Arias Loste MT1, Díaz A1, Bautista M1, Moraleja I1, Fernández-Gil P1, Mieses MA1, Rivero M1, Crespo J1 Servicios de 1Aparato Digestivo y 2Anatomía Patológica. Hospital Universitario Marqués de Valdecilla. Santander, Cantabria Introducción: Las enfermedades hepatobiliares autoinmunes, entre ellas la colangitis esclerosante primaria (CEP), la cirrosis biliar primaria (CBP), la hepatitis autoinmune (HAI) y los síndromes de solapamiento, constituyen una de las manifestaciones extraintestinales más relevantes de la enfermedad inflamatoria intestinal (EII). Objetivo: Analizar las características de la EII en pacientes con enfermedad hepática autoinmune. Material y métodos: Estudio descriptivo y retrospectivo de una serie de pacientes con enfermedad hepática autoinmune y EII, seguidos en nuestro centro. Se recogieron las características epidemiológicas, clínicas, bioquímicas e histológicas. Resultados: De los 204 pacientes con enfermedad hepatobiliar autoinmune, 13 (6,4%) tenían una EII asociada. El 53,8% eran varones, con una edad media de 44,5 años. Ocho (62%) estaban diagnosticados de CEP, 2 (15%) de CBP, 2 (15%) de síndrome de solapamiento HAI-CEP y 1 (8%) de HAI. En el 70% de los casos el diagnóstico de la hepatopatía fue posterior al de EII. Seis (46%) pacientes tenían colitis ulcerosa (CU): tres colitis izquierda, dos proctitis, uno pancolitis. Todos en remisión clínica en el momento del análisis. Siete (54%) pacientes tenían enfermedad de crohn (EC), cuatro de localización íleocólica, dos cólica y uno en íleon terminal. El fenotipo de la EC era inflamatorio en el 71,4 %, penetrante en el 14,3 % y patrón inflamatorio-penetrante en el 14,3 %. Doce pacientes precisaban tratamiento con salicilatos, uno con azatioprina y uno con adalimumab. Ninguno recibía corticoides en el momento de realizar el estudio. Las combinaciones encontradas fueron: cuatro pacientes (31%) con CU + CEP, cuatro (31%) EC + CEP, dos (15%) CU + CBP, dos (15%) EC + CEP/HAI y uno (8%) EC + HAI. Un paciente con CEP y EC precisó resección ileocecal por obstrucción intestinal. No se encontró ningún caso de cáncer colorrectal. En relación a la enfermedad hepática, cuatro pacientes (30%) presentaban cirrosis hepática; dos de ellos fueron sometidos a trasplante hepático, uno con CEP y CU y otro con CEP y EC. No hubo ningún caso de colangiocarcinoma o hepatocarcinoma asociado. Conclusiones: En nuestro estudio la frecuencia de pacientes con hepatopatía autoinmune y EII fue baja. La CEP fue la hepatopatía autoinmune más frecuentemente asociada a la EII, aunque no se relacionó con un tipo específico de EII. La mayoría de los pacientes presentaron un curso poco agresivo de la EII. Sin embargo, la enfermedad hepática se encontraba en un estadio evolucionado en el 30% de los casos. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Introducción: Aproximadamente un 20% de los pacientes con colitis ulcerosa (CU) pueden requerir un tratamiento quirúrgico a lo largo de su evolución. A pesar de que la introducción de los fármacos biológicos e inmunomoduladores han supuesto un importante avance en el manejo de esta entidad, la colectomía sigue siendo una opción terapéutica en los pacientes que no responden al tratamiento médico. Objetivos: Evaluar las indicaciones, características clínicas y evolución de los pacientes sometidos a colectomía en nuestro hospital en los últimos 10 años. Métodos: Se han revisado de forma retrospectiva los pacientes sometidos a colectomía por CU en nuestro hospital en los últimos 10 años. La cirugía se clasifica en colectomia urgente o electiva. Resultados: En este periodo se han realizado 6 colectomias en pacientes con CU (4 varones, 2 mujeres) con una edad media en el momento de la cirugía de 32.8 años (rango 22-50). Respecto a la extensión de la enfermedad, 5 eran pancolitis y 1 colitis distal. La colectomia fue urgente en 3 pacientes cuya indicación fué un brote severo de CU refractario a tratamiento médico, constituyendo en estos tres casos el debut de la enfermedad. El tratamiento previo fue nutrición parenteral, esteroides e Infliximab (IFX) en dos de ellos y ciclosporina endovenosa (CYA) en el restante. En los 3 pacientes en los que se practicó una colectomia electiva, la indicación fue CU con actividad moderada refractaria al tratamiento. Todos ellos habían recibido tratamiento con esteroides, azatioprina, e IFX. Otros tratamientos fueron: adalimiumab (1), micofenolato (1) y aféresis (2). El tiempo medio entre el diagnóstico y la indicación de colectomía fue de 5 semanas (rango 3-8) en las colectomias urgentes y 6 años (2-10) en las electivas. La técnica quirúrgica fue en todos ellos la proctocolectomía total con reservorio ileal en “J”, con ileostomia inicial de protección y reconstrucción del tránsito en un segundo tiempo. Con un seguimiento medio de 36 meses (9-96), se han revisado las complicaciones precoces (primer mes tras cirugía) existiendo un único caso de peritonitis secundaria. Como complicaciones tardías hemos detectado dos casos de resevoritis aguda. No encontramos diferencias en la incidencia de complicaciones en función de cirugía, extensión, ni terapia médica recibida. Conclusiones: Con la introducción de nuevas terapias médicas ha disminuido la tasa de colectomia en CU. El 168 uso de fármacos biológicos e inmunomoduladores parece que no aumenta la incidencia de complicaciones postquirúrgicas. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Conclusiones: La unidades de enfermedad inflamatoria mejoran los resultados globales quirúrgicos. Garantizan una óptima respuesta de garantía de plazo diagnóstica y terapéutica y aumentan, con ello, la calidad de vida de nuestros pacientes en una patología crónica de alta prevalencia hospitalaria CP070. CREACIÓN DE UNIDADES DE ENFERMEDAD INFLAMATORIA INTESTINAL. MEJORANDO LOS RESULTADOS Vega Ruiz V1, Ramírez F1, García Domínguez E1, Correro Aguilar F2, Conde Sánchez MA3 1 UGC Digestivo-Cirugía. Hospital Universitario de Puerto Real. Cádiz. 2UGD Digestivo. Hospital Universitario Puerta del Mar. Cádiz. 3UGD Radiodiagnóstico. Hospital Universitario de Puerto Real. Cádiz Introducción: La enfermedad de Crohn (EC) y la Colitis Ulcerosa (CU) representan un reto diagnóstico y terapéutico. Su incidencia y prevalencia ha tenido un paulatino incremento en nuestros hospitales, por lo que se hace necesaria la coordinación multidisciplinar de estas patologías para poder tratarla de forma adecuada. La creación de Unidades de Enfermedad Inflamatoria (UEI) responde a estas necesidades mejorando la respuesta de garantía de plazo diagnóstica y los resultados médico-quirúrgicos. Analizamos nuestra dinámica de trabajo, la serie quirúrgica de casos tratados y los resultados desde el inicio de la Unidad. Material y método: Durante un periodo de tres años (marzo 2008 a diciembre 2011) se han intervenido 119 pacientes por EIIC, 17 por CU y 102 por EC. En relación con la CU se realizaron 17 colectomías totales, dos con reservorio ileoanal. Con respecto a la EC Se realizaron 55 resecciones ileocolónicas (28 por afectación ileocecal, 24 por presencia de fistulas internas (5 enterosigmoideas, 3 enterotransversa, 3 enterovesicales, 1 enterouterina, 6 enteroentericas y 6 por fistulas enterocutaneas). Hubo 8 casos de fistulas internas dobles, triples y cuadruples. En 5 casos se realizó colectomía total por colitis de Crohn, 1 gastroenteroanastomosis por Crohn duodenal, 16 dilataciones endoanales con balón de presión por estenosis anal y finalmente se intervinieron 24 casos de fistula perianales complejas dejando sedales de drenaje. Resultados: En relación con la morbilidad quirúrgica hemos presentado: 2 dehiscencias anastomóticas (reintervenciones), 1 caso de hemoperitoneo (reintervención); 3 casos de absceso intraabdominal tratado con puncion TAC dirigida y 4 casos de Infección de herida; 1 eventración (reintervención-malla); 3 infecciones respiratorias (derrames pleurales y atelectasias-neumonías); 3 infecciones de vías urinarias y 1 caso de TVP. Hemos realizado 5 reintervenciones por recurrencia quirúrgica, en todos los casos por estenosis anastomótica y neoileitis. Hubo un éxitus en un caso de megacolon tóxico, no atribuible a la cirugía, por complicaciones cardiacas. CP071. DETECCIÓN DE VARIABLES PSICOLÓGICAS RELACIONADAS CON EL ESTRÉS EN EL PRONÓSTICO DE LA ENFERMEDAD INFLAMATORIA INTESTINAL Gay Pérez R1, Padilla Ávila F2, Tercero Lozano M1, Trapero Martínez AM1, Baeyens Cabrera E1 1 Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén. 2Servicio de Aparato Digestivo. Complejo Hospitalario de Especialidades Torrecárdenas. Almería Introducción: Existe un acuerdo generalizado entre profesionales al reconocer que los factores psicosociales influyen en el pronóstico y en la evolución de la Enfermedad Inflamatoria Intestinal (EII). Entre estos factores hay que destacar el estrés así como las variables que modulan su efecto en nuestro organismo. Objetivos: 1. Comprobar si existen diferencias entre EII y muestra no diagnosticada en variables emocionales (ansiedad, depresión, inteligencia emocional, ira y preocupación), variables personales (personalidad C, personalidad D, personalidad A, autoeficacia, autoestima, alexitimia, estrategia de afrontamiento, optimismo) y variables sociales-familiares (clima emocional familiar). 2. Comprobar si existen diferencias entre pacientes de EII en brote y remisión en variables asociadas un mejor o peor pronóstico de la enfermedad. 3. Comprobar si existen diferencias entre pacientes EII en función del número de brotes que han padecido al año en variables asociadas un mejor o peor pronóstico de la enfermedad. Material y métodos: En el estudio participaron 60 sujetos, 34 pacientes EII, 26 sujetos no diagnosticados. De los 34 sujetos EII, 9 estaban actualmente en brote y 25 en remisión. Se recopilaron 18 escalas y cuestionarios. Los instrumentos se administraron a los sujetos en dos fases: grupal e individual. Se realizó un estudio comparativo de las variables estudiadas mediante un análisis multivariante de la varianza para detectar diferencias significativas. Resultados: Existen diferencias significativas entre EII y muestra no diagnosticada en: ansiedad rasgo (d = 1,391), inteligencia emocional (d = -0,857), preocupación (d = 0,600), depresión (d = 4,000), personalidad D (d = 0,769), REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 169 autoestima (d = -0,545), autoeficacia (d = -0,727), alexitimia (d = 0,857), optimismo (d = -0,667) y clima familiar (d = 2,000). Existen diferencias significativas entre EII en brote y en remisión en inteligencia emocional, (d = 0,889), autoeficacia (d = 1,800), autoestima (d = 1,000), optimismo (d = 1,231), ansiedad estado (d = -1,500), depresión (d = 1,545), preocupación (d = -1,333), estrés percibido (d = 1,900) e ira estado (d = -1,500). Existen diferencias significativas entre EII con más brotes al año y EII con menos brotes al año en inteligencia emocional (d = 1,667), autoestima (d = 1,800), autoeficacia (d = 1,200), optimismo (d = 1,067), relación marital (d = 1,273), ansiedad estado (d = -3,286), depresión (d = 1,652), estrés percibido ( -2,211), ira estado (d = -1,714) y preocupación (d = -1,200). Conclusiones: La propia enfermedad repercute de forma negativa en el bienestar emocional, psicológico, social y familiar del paciente. Esta pérdida de bienestar se agrava en el momento de brote. Cuanto mayor es la sintomatología física, mayor son los síntomas psicopatológicos. CP072. EFICACIA DE ADALIMUMAB EN PACIENTES AMBULATORIOS CON COLITIS ULCEROSA MODERADA TRATADOS PREVIAMENTE CON INFLIXIMAB mab (ADA) en la CU no ha sido bien establecida, así como tampoco su potencial papel en aquellos pacientes ya tratados con IFX en algún momento de la evolución de su enfermedad. Objetivo: Evaluar la eficacia del ADA en pacientes con CU moderada en manejo ambulatorio y que habían sido tratados con IFX en algún momento de su vida. Material y métodos: Análisis retrospectivo de pacientes con recogida de datos prospectiva. Desde diciembre de 2006 a diciembre de 2011, 21 pacientes con CU de moderada a severa fueron tratados con IFX a dosis de 5 mg/kg. iv. en las semanas 0, 2, 6 y cada 2 meses. Con posterioridad y a lo largo de su evolución, 7 pacientes fueron tratados con ADA, a dosis de inducción de 160/80 y 40 mg sc. cada 15 días, todos ellos en actividad moderada y con manejo ambulatorio. Resultados: Siete pacientes (5 hombres y 2 mujeres) con una edad media de 44,8 a. (r: 21-68) y un tiempo de evolución desde el diagnóstico de 11,4 a. (r: 4-19) se incluyeron en este estudio. El tiempo medio de tratamiento con IFX fue de 7,3 meses (r: 3-12), el de ADA de 6,9 m. (r: 211) y el intervalo de tiempo medio entre ambos tratamientos de 11 meses (r: 1-31). Cinco pacientes llevaban asociada inmunosupresión con azatioprina y no se observaron efectos secundarios reseñables con ADA. Conclusión: ADA puede ser una buena alternativa terapéutica en pacientes con CU activa moderada en los que previamente se ha utilizado IFX. CP073. EFICACIA DE LA CICLOSPORINA EN CONTROL INICIAL DEL BROTE MODERADO-GRAVE DE COLITIS ULCEROSA REFRACTARIA A CORTICOIDES E INFLUENCIA SOBRE LAS TASAS DE COLECTOMÍA Y A MEDIO Y LARGO PLAZO Huguet Malavés JM, Ferrer Barceló L, Alventosa Mateu C, Pérez Zahonero M, Torres González C, Ferrer Arranz LM, Tuset Ruiz JA, Canelles Gamir P, Cors Ferrando R, Medina Chulia E Servicio de Patología Digestiva. Hospital General Universitario de Valencia. Valencia Introducción: Infliximab (IFX) ha demostrado su eficacia en el tratamiento de la colitis ulcerosa (CU) de moderada a severa; sin embargo, la eficacia de Adalimu- Gonzalo Marín J1, Fernández Pérez F2, Alcain G2, Aguilar-Urbano V1, Moreno A1, Camargo R1 1 Servicio de Aparato Digestivo. Hospital Costa del Sol. Málaga. 2UG Médico-Quirúrgica de Enfermedades Digestivas y CIBERehd. Málaga TABLA I Paciente Sexo Edad Extensión R. inicial a IFX Indicación ADA R.a ADA Colectomía/Tratamiento 1 2 3 4 5 6 7 H M M H H H H 68 24 21 67 30 54 50 Pancolitis C. izq. Pancolitis Pancolitis Pancolitis C. izq. Pancolitis R.C. R.C. NO R.C. R.C. NO NO Perdida efic. IFX Perdida efic. IFX No R. IFX Cort-dep Perdida efic. IFX No R. IFX No R. IFX NO R.C. R.P. R.P NO R.C. R.P. NO/AZA+ASA NO/ADA+AZA+ASA NO/AZA+ASA SI/-NO/MTX NO/ADA+AZA+ASA NO/ADA+ASA REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 170 Introducción: La ciclosporina (CyA) se ha mostrado eficaz en los brotes de colitis ulcerosa (CU) grave-refractarios-a-esteroides (CS). Los estudios parecen indicar una alta eficacia en el control inicial del brote, si bien es en el medio-largo plazo cuando ha de evaluarse su efectividad en evitar colectomias. Objetivos: Describir casuística de los pacientes tratados con CyA en brotes moderados-graves-refractarios a CS, analizando respuesta clínico-endoscópica y la tasas de colectomías(TC) al mes, año y 5 años del tratamiento con CyA, con especial atención a la influencia que sobre estos parámetros haya podido tener el uso previo o posterior de inmunomoduladores (IMM) tiopurínicos. Material y método: Estudio descriptivo-retrospectivo de casos de CU activa-grave en Hospital Costa delSol/Hospital Clínico de Málaga entre 01/1995 y 01/2010. Entre otras variables, analizamos dosis y tiempo (t) medio de dosis iv/oral, remisión/respuesta clínica y endoscópica así como tasa de colectomías (TC) al mes, al año y a los5 años. Resultados: 63 pacientes. El t desde el diagnóstico de la CU hasta la necesidad de tratamiento con CyA: 23,4 meses. Tratamiento previo: mesalacina (62,3%), azatioprina (16,4%), 6-mercaptopurina (1,6%) y granulocitoaféresis(1,6%). Dosis-de-CyA iv administrada: 3 ± 0,7 mg/kg/ día durante una media de 10,69 días. Posteriormente la dosis de CyA oral fue 269,88 ± 149,3 mg/día durante 3±1,64 meses. Fueron tratados a continuación con IMM 42 pacientes (66,7%) y 4 (6,4%) requierieron en el seguimiento uso de biológicos Al mes del inicio del tratamiento el 85,7% (54) alcanzó la respuesta clínica y el 76,2% la remisión. La TC fue del 14,3% (9). Al año 44 pacientes (83%) permanecían en respuesta clínica, de ellos, 43 (79,6%) en remisión. La TC al año fue 23,8%. A 5 años, hasta el 36,5% habían precisado colectomía. Realizamos a su vez un análisis descriptivo comparando tratamiento previo con/sin IMM y la TC. Observamos al mes una TC del 10,8%(4/37) entre los que no habían sido tratados con IMM frente a un 27,3% (3/11) de los que si habían sido tratados-con-IMM, proporción que se mantenía al año 14.3% vs. 30% y a 5 años 35,1% vs. 54,5% (6/11). También quisimos valorar en TC la importancia del tratamiento de mantenimiento, así, la TC en los que seguían con IMM fue del 2,4, 7,14 y 16,6% al mes, al año y a 5 años frente al 41 70 y 70%, respectivamente en aquellos que no mantuvieron IMM tras el curso de CyA. Conclusiones: Las dosis medias de CyA empleadas han sido similares a las que se recomiendan y han proporcionado resultados clínicos en la línea de lo publicado, con tasas de respuesta clínica > l, 80% al año. El empleo deIMM tras finalización del curso de CyA es imprescindible para rentabilizar a medio-largo plazo el beneficio obtenido con CyA. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP074. ENFERMEDAD INFLAMATORIA INTESTINAL E INFLIXIMAB: NUESTRA EXPERIENCIA Alegría Motte C, Ojeda Hinojosa M, Martos-Ruiz V, López González E, Gómez García M, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: La enfermedad inflamatoria intestinal (EII) comprende dos entidades: la colitis ulcerosa (CU) y la enfermedad de Crohn (EC). Presentando una incidencia cercana a 15/100.000 habitantes. Infliximab (IFX) está indicado en pacientes con EC que no responden a tratamientos convencionales. Dos tercios de los pacientes tratados con IFX presentan buena respuesta, de estos, 1/3 alcanzan la remisión. En la CU la eficacia es menor (en cuanto a mantenimiento de la remisión y prevención de colectomías). Objetivos: Analizar las características epidemiológicas de los pacientes con EII que han recibido tratamiento con IFX en nuestra unidad y la respuesta a este en el período desde enero 2002 a febrero 2012. Material y métodos: Estudio retrospectivo, observacional, descriptivo que incluye pacientes diagnosticados de EII que han recibido tratamiento con IFX en nuestra unidad. Analizamos datos epidemiológicos y eficacia del tratamiento con IFX. Datos analizados mediante SPSS 11.0. Resultados: De 994 pacientes diagnosticados de EII, 110 (11%) recibieron en algún momento tratamiento con IFX. El 68% (75) presentan EC y 32% (35) CU. 59% (65) hombres y 41% (45) mujeres. Tiempo medio de evolución de enfermedad de 10 años (0,2-33). El 47% de pacientes con EC presentaron afectación ileocólica, con componente inflamatorio (40%) y un 32% presentó afectación perianal. El 66% de pacientes con CU presentaban pancolitis con gravedad moderada (43%) al diagnóstico. El 77% de nuestros pacientes asociaban al tratamiento tiopurinas. Las indicaciones de IFX en la EC fueron: inflamatorio 57% (43), fistulizante 17% (13), perianal 4% (3), patrón mixto 22%. En CU 69% (24) por brote severo y 31% (11) corticodependencia. En 102 (93%) pacientes se completó la inducción con IFX, con respuesta en el 89% (98). Recibieron mantenimiento con IFX 83% (92) de los 110 pacientes. Siendo eficaz en 90% (83) de los 92. Actualmente continuan en mantenimiento 60 pacientes. IFX se suspendió en 50 (46%), en 13 por remisión, 10 por efectos adversos, 8 por alergia, 7 por cirugía, 6 mala respuesta, 1 pérdida de eficacia, 5 otros. Se ha conseguido remisión clínica en 58 (53%), respuesta en 20 (18%) y continúan con actividad 29% (32). Conclusiones: 1. 11% de nuestros pacientes con EII están en tratamiento con IFX. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 171 2. El tratamiento con IFX se reserva para pacientes con mala respuesta a tratamientos convencionales, respondiendo a la inducción 89% y logrando la remisión con el manteniminto 90%. CP075. ENFERMEDAD INFLAMATORIA INTESTINAL EN PACIENTES CON TRASPLANTE RENAL Ramírez de la Piscina Urraca P, Duca I, Estrada S, Spicakova K, Calderón R, Urtasun L, Marra C, Salvador M, García-Campos F Servicio de Digestivo. Hospital Universitario de Álava-Sede Txagorritxu. Álava Introducción: La aparición de novo de Enfermedad Inflamatoria Intestinal (EII) en pacientes trasplantados renales es rara. Su etiología no está aún aclarada, pero parece estar en relación con fenómenos de inmunotolerancia, así como con el tipo de tratamiento inmunosupresor (IS) utilizado. Casos clínicos: Presentamos el caso de cinco pacientes, que desarrollaron una EII, a pesar de tratamiento inmunosupresor tras un trasplante renal (Tx renal). Discusión: El desarrollo de una EII en pacientes en tratamiento inmunosupresor podría estar en relación con fenómenos de inmunotolerancia/ idiosincrasia o con determinados fármacos inmunosupresores. El uso de deMMF, al igual que otros fármacos, como los Aines, se asocia al desarrollo de colitis con hallazgos endoscópicos e histológicos similares a las de la EII, siendo difícil su diferenciación. En nuestros pacientes, en un 80%, la causa que precipitó la necesidad de un trasplante renal, tiene un trasfondo inmunitario, que podría actuar como factor predisponente para el desarrollo de EII. En algunos casos descritos en la literatura, la suspensión o reducción de la dosis de MMF, se acompaña de una mejoría clínico-endoscópica e histológica de las lesiones colónicas. Son precisos estudios multicéntricos, prospectivos y doble ciego para aclarar si el desarrollo de EII en postranplantados renales es debida a fenómenos de inmunotolerancia/ idiosincrasia o se trata de una EII-like en relación con toxicidad farmacológica. CP076. ESTUDIO RETROSPECTIVO DE LAS SUSPENSIONES DE TRATAMIENTO CON INFLIXIMAB EN ENFERMEDAD INFLAMATORIA INTESTINAL A LO LARGO DE TRES AÑOS Muñoz Tornero M, Sánchez Torres A, Navarro Noguera E, Estrella Díez E, Antón Ródenas G, Martínez Pascual C, Salama Benarroch H Garre Sánchez C, García Pérez B, Carballo Álvarez F Servicio de Aparato Digestivo. Hospital Universitario Virgen de la Arrixaca. Murcia Objetivo: Evaluar los motivos de suspensión del tratamiento biológico con infliximab en pacientes con enfermedad inflamatoria intestinal. Método: Recogimos retrospectivamente los datos de los registros de la Unidad de Enfermedad Inflamatoria. Contabilizamos como pacientes distintos si un paciente que suspendió el tratamiento lo reinicia de nuevo. Realizamos una descripción de los distintos motivos de suspensión del tratamiento biológico en nuestro centro. TABLA I Edad (años) al Pacientes diagnóstico de Enf. renal Tipo enf. renal Edad al tx Tto IS Tiempo desde Tx. Al diagnóstico de EII Tipo EII Tto EII Cambio tto IS debido Evolución curso EII EII 1 23 GMN mbproliferativa 30 2 40 Nefropatía DM 47 3 27 Amiloidosis renal 4 29 5 48 GMN focal seg. 33 Con depósitos IgA e IgM Poliquistosis 56 hepatorrenal 29 MMF‡Aza (p.rechazo agudo) CsPA Prednisona MMF Tracolimus Prednisona CsPA-->Tacrolimus (p.hiperticrosis) MMF Prednisona MMF Tacrodimus Prednisona MMF Tacrolimus 10 años EC ileal 5-ASA No Buena Buena 4 años EC ileal No Buena Buena 5 años EC ileal 5-ASA Budesonida 5-ASA No Buena Buena 11 años EII indet. GC vo Pdte 2 años EC ileal 5-ASA Sí (cambio MMF por Aza) 5-ASA MMF: Micofenolato mofetil. Aza: Azatioprina. CsPA: Ciclosporina A. EC: Enfermedad de Crohn. GMN: glomerulonefritis. DM: diabetes. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Tx Pdte Buena Buena 172 Resultados: Desde enero de 2008 hasta diciembre de 2011, 89 pacientes con enfermedad inflamatoria intestinal (62 Crohn y 27 colitis ulcerosa) recibieron alguna dosis de infliximab, de ellos 44 (49,4 % del total) pacientes (31 Crohn y 13 colitis ulcerosa) suspendieron el tratamiento. En 11 (25% de las suspensiones) pacientes se suspendió el tto con enfermedad inactiva o actividad leve “descanso” (media de 16,08 infusiones; rango de 3 a 34 infusiones). En 9 (20,45%) pacientes se suspendió el tratamiento por falta o pérdida de respuesta (media 12,46 rango 3-46 infusiones). Se han descrito 8 (18,18%) reacciones de infusión, siendo 7 de ellas presentadas de forma precoz en la dosis menor o igual a 5 y una tardía a las 14 infusiones. En 6 (13,64%) casos se suspendió por acabar el paciente en cirugía 5 Crohn 1 colitis ulcerosa (media 8,33 inf rango 3-22). Hubo 4 (9,1%) complicaciones derivadas de la medicación (1 eritrodermia psoriásica, una coxitis séptica y una absceso intraabdominal, y uno por alopecia). En 2 (4,55%) casos se suspendió en el tercer trimestre de embarazo obteniendo dos recién nacidos sanos con apgar de 9 y 10 respectivamente Hubo 3 (6,82%)pérdidas, 1 por abandono de la medicación y 2 por falta de seguimiento (cambio de centro y cambio de comunidad), Un fallecido por adenocarcinoma de recto tras catorce infusiones, un varon de 62 años con una enfermedad de Crohn perianal grave de larga evolución. Conclusiones: El uso de infliximab es un medicamente seguro en los pacientes con enfermedad inflamatoria intestinal. En 45,7% de los pacientes el abandono se produjo sin embargo por falta o pérdida de respuesta o por la aparición de complicaciones. El 18% lo fueron por reacciones alérgicas a la infusión una de ellas muy tardía (14 infusiones). Las dos embarazadas que siguieron tratamiento hasta segundo trimestre tuvieron niños sanos. Hubo un adenocarcinoma de recto, en paciente con Crohn. El 25% de las suspensiones por enfermedad inactiva. CP077. EVALUACIÓN DEL SISTEMA DE CLASIFICACIÓN DE GRUPOS RELACIONADOS POR EL DIAGNÓSTICO EN PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL Gómez Gómez GJ, Masedo González A, Muñoz Codoceo C, Casís Herce B, Yela San Bernardino C, Martínez Montiel P, Castellano Tortajada G Servicio de Aparato Digestivo. Hospital Universitario 12 de Octubre. Madrid Objetivo: Evaluar la codificación realizada por el sistema de los grupos relacionados por el diagnósticos (GRDs) de pacientes con Enfermedad Inflamatoria Intestinal (EII). SEMANA DE LAS ENFERMEDADES DIGESTIVAS Material y métodos: De las 1.096 altas realizadas en el año 2010, 636 (58%) fueron incluidas en los 10 GRDs más frecuentes. Se realizó un revisión de 540 informes de este grupo (84,9%) y del 100% con el GRD 179 (enfermedad inflamatoria intestinal). Se valoraron aquellos juicios secundarios que incluyeron a los pacientes con EII en GRDs de mayor peso, la forma en la que se modificó el GRD cuando el paciente presentó un diagnóstico principal distinto de EII y ésta fue juicio secundario y los motivos que incluyeron a pacientes con juicio principal de EII en GRDs diferentes al 552 y al 179. Resultados: La codificación de la complicación como juicio principal y la EII como secundario determinó la caída en GRDs inespecíficos y de bajo peso. Todos los pacientes dados de alta con el diagnóstico principal de enfermedad de Crohn o colitis ulcerosa fueron incluídos en el GRD 179 independientemente de la extensión o el patrón de la enfermedad, las complicaciones derivadas de ésta o comorbilidades graves. Los juicios secundarios que implicaron modificación hacia el GRD 552 (de mayor peso) fueron desnutrición (codificada como proteico-calórica grave o proteica grave), perforación, sepsis, abscesos, úlceras por presión o neumonía. Se detectaron casos incluídos en GRDs de menor peso (189 y 204) por fallos en la confección del informe o de interpretación. En los casos en los que no se orientó el tipo de EII (EC o CU) se produjo una pérdida de peso en GRDs inespecíficos (813 u 814) por codificarse el código CIE como el 558,9 (trastornos intestinal no especificado). Por otra parte la inclusión de EII como juicio secundario es considerado como complicación mayor en las patologías biliares. Conclusiones: 1. La gravedad del brote no implica en todos los casos un aumento del peso relativo al ingreso, siendo las complicaciones derivadas las que si tienen esta capacidad. 2. El médico que confecciona el informe debe conocer los juicios secundarios con capacidad para modificar el GRD final. 3. La EII incluida como juicio secundario en otras patologías es clasificada como complicación mayor. 4. El médico debe orientar el tipo de EII (EC o CU) con el fin de evitar caída en GRDs inespecíficos de bajo peso. CP078. EXPERIENCIA DE NUESTRO CENTRO EN EL EMPLEO DE LA CÁPSULA ENDOSCÓPICA PARA EL ESTUDIO DE ENFERMEDAD INFLAMATORIA INTESTINAL Suárez Ferrer C, Blázquez Gómez I, González Lama Y, Martínez Porras JL, Barrios Peinado C, Vera Mendoza MI, Calvo Moya M, de la Revilla Negro J, Fernández Puga N, Rodríguez Rodríguez R, Abreu García L Servicio de Gastroenterología y Hepatología. Hospital Universitario Puerta de Hierro Majadahonda. Madrid REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Introducción: La enfermedad de Crohn (EC) es una entidad clínica caracterizada por la afectación discontinua de distintos segmentos del tubo digestivo. Hasta hace poco tiempo la valoración de los segmentos distales del intestino delgado suponía un reto para el clínico. Con la introducción de la enteroRM y de la cápsula endoscópica (CE), se ha producido un punto de inflexión en el manejo de estos pacientes, permitiendo valorar la mucosa y del intestino mediante un método seguro y no invasivo. Objetivo: Establecer el impacto clínico y comprobar la seguridad de la CE en el estudio diagnóstico de la EII. Métodos: Se llevó a cabo el análisis retrospectivo de las 41 primeras cápsulas realizadas en nuestro centro indicadas por sospecha o estudio de EII. El impacto clínico se definió en base a la toma de decisiones en el manejo de los pacientes en función de los resultados de la CE. Resultados: Se incluyeron en el estudio 39 CE. La indicación más frecuente fue descartar EC (76% ), el 19 % se llevó a cabo para descartar actividad en pacientes con EII ya conocida de EII ya conocida y el 5% por sospecha de estenosis. De entre los procedimientos realizados se encontraron hallazgos positivos en 18 (48,6%) 444 estudios. El hallazgo más frecuentemente encontrado fue la presencia de aftas o úlceras en íleon y/o yeyuno (38%), seguido de estenosis intestinal (5%). En el resto de los casos no se encontraron hallazgos patológicos. El impacto global fue del 71%, siendo éste del 66% en los estudios para descartar EC y del 15% en los de seguimiento. Supuso el descarte de EC en 17 (43%) casos, el diagnóstico en 2 (5%), en 5 sujetos (13%) conllevó un cambio de tratamiento, en 3 (7%) la realización de enteroscopia y en uno cirugía resectiva. Como complicaciones se encontró sólo un caso de retención (2,5%) de la cápsula en un estudio indicado por sospecha de estenosis. Conclusiones: En nuestra experiencia la CE es un método con alto impacto clínico en el estudio de la EII, permitiendo tanto su confirmación diagnóstica como un mejor manejo terapéutico en un elevado porcentaje de pacientes. Es un método seguro para el estudio de ID en el contexto de EII, sin embargo la sospecha de estenosis intestinal en el seno de EC debe ser considerada con precaución ya que puede asociarse a complicaciones. como una contraindicación para el uso de esta técnica. CP079. FACTORES DE RIESGO ASOCIADOS AL HERPES ZOSTER EN LA ENFERMEDAD INFLAMATORIA INTESTINAL De Eguia Fernández de Aguirre O, García Kamiruaga I, Peña Ormaechea G, Onis González I, Muñoz Villafranca M, Orive Cura VM Servicio de Aparato Digestivo. Hospital de Basurto. Vizcaya REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 173 Introducción: La infección por herpes zóster es más frecuente en pacientes con enfermedad inflamatoria intestinal (EII) que en la población general, sobre todo en relación con el tratamiento inmunosupresor. Nuestro objetivo es conocer las características clínicas y evolución de esta infección en nuestros pacientes con EII. Material y métodos: Realizamos un estudio descriptivo y retrospectivo. Para ello, revisamos las historias clínicas de la Unidad de EII de nuestro Hospital. Encontramos 10 pacientes que tenían criterios clínicos patognomónicos de herpes zóster. El estudio se llevó a cabo en 8 de ellos, descartando 2 por información insuficiente. Analizamos la edad, sexo, tipo de EII, tiempo de evolución, tratamiento médico entre la presentación del herpes y 4 semanas antes, las características de la infección y su evolución posterior. Resultados: El estudio se realizó en 5 hombres y 3 mujeres con una edad media de 60,3 años (42-75). Se encontraban en tratamiento con corticoides 5 de los 8 pacientes y la mayor parte (75%) en tratamiento combinado con 2 fármacos inmunosupresores o 3 (37,5%). La evolución media de la enfermedad fue de 12 años (2-40), 7 tenían colitis ulcerosa y 1 enfermedad de Crohn. La enfermedad herpética se localizó preferentemente a nivel dorsal en 6 pacientes, siendo perianal y cervical en otros 2. Todos los pacientes fueron tratados y 4 de ellos (50%) presentaron neuralgia postherpética. Conclusiones: En nuestros pacientes con EII también encontramos que la edad y el tratamiento inmunosupresor combinado, son factores de riesgo asociados al herpes zóster. La alta tasa de neuralgia postherpética sugiere un curso más desfavorable de la enfermedad que en la población general. CP080. FACTORES DE RIESGO IMPLICADOS EN EL DESARROLLO DE NEOPLASIAS EN LOS PACIENTES CON COLITIS ULCEROSA Ojeda Hinojosa M, Alegría Motte C, Martos Ruiz V, Cabello Tapia MJ, Gómez García M, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: Los pacientes con CU (colitis ulcerosa), presentan un riesgo aumentado de desarrollar cáncer de colon, lo que ha sido ampliamente estudiado en la literatura médica. En cambio, el riesgo de desarrollar otras neoplasias extraintestinales no se conoce con certeza. Desarrollamos por tanto el presente estudio con el objetivo conocer la incidencia de neoplasias en nuestros pacientes con CU, y evalúar los posibles factores implicados. Material y métodos: Se ha realizado un análisis preliminar de cohorte prospectiva de los pacientes con CU en seguimiento en nuestra consulta de EII (enfermedad inflamatoria intestinal). La recogida de datos se ha realizado 174 durante el periodo 2010-2011. En nuestro estudio se recogen las siguientes variables: edad, sexo, antecedentes familiares de EII, antecedentes familiares de neoplasias, clasificación de Montreal de la enfermedad, intervenciones quirúrgicas, manifestaciones extraintestinales de la enfermedad, fármacos empleados en el tratamiento, desarrollo de neoplasias, y tipos de neoplasias. Empleamos en el análisis estadístico el programa SPSS 15.0. Resultados: La incidencia de neoplasias en nuestra cohorte de pacientes con CU es del 10,2%. El cáncer más frecuente era el cáncer de colon (7 pacientes); se registraron además 2 casos de leucemia, 2 casos de cáncer de mama, 1 hepatocarcinoma, 1 cáncer de páncreas, 1 linfoma de colon, 1 cáncer de piel no melanómico, 1 melanoma, 1 cáncer pulmón, 1 cáncer de próstata, y 1 cáncer de orofaringe. El sexo masculino se asocia de manera estadísticamente significativa al desarrollo de neoplasias (p < 0,05), así como la necesidad de intervenciones quirúrgicas relacionadas con la enfermedad (p < 0,001). Además la edad media en el grupo de neoplasias fue mayor, siendo la asociación estadísticamente signficativa (p < 0,001). La extensión de la enfermedad (presencia de pancolitis) se asocia al desarrollo de neoplasias, pero sin alcanzar la significación estadística. Ninguno de los tratamientos empleados (mesalazina, azatioprina, mercaptopurina, tacrolimus, infliximab, adalimumab) se asociaba de manera estadísticamente significativa al desarrollo de neoplasias, así como las manifestaciones extraintestinales, o el tabaquismo. Conclusiones: La incidencia de neoplasias observada en nuestra población de pacientes con CU es mayor a lo observado en la literatura médica, lo que podría estar relacionado con el abandono del seguimiento en consulta por parte de los pacientes con un curso más benigno, y con el hecho de que se trata de un estudio aún en marcha. La edad, el sexo masculino, las intervenciones quirúrgicas, y la extensión de la enfermedad constituyen factores asociados al desarrollo de neoplasias ya mencionados en anteriores estudios. CP081. FACTORES QUE INFLUYEN EN LA NECESIDAD DE INTENSIFICAR EL TRATAMIENTO CON INFLIXIMAB EN ENFERMEDAD INFLAMATORIA INTESTINAL SEMANA DE LAS ENFERMEDADES DIGESTIVAS Material y métodos: Análisis retrospectivo de 102 pacientes (73 EC,28 CU y 1 no clasificada) en tratamiento de mantenimiento con IFX.Analizamos sexo,tabaco,edad al diagnóstico,genotipo EII;indicación de IFX, tiempo de evolución de la enfermedad, uso de inmunomoduladores (IMM) y momento de la intensificación. Analizamos modo de intensificación y tiempo que se mantiene,así como la respuesta. Resultados: En EC la principal indicación de tratamiento con IFX es la patología luminal (78%) predominando la localización ileocolónica y patrón inflamatorio. En colitis ulcerosa (CU) el 76% presentan colitis extensa y la indicación fue corticodependencia y brote agudo grave por igual. Tras 18,4 meses de tratamiento con IFX,el 18% requieren intensificar tratamiento,todos ellos acortando intervalos.Tras seguimiento medio post-intensificación de 15,4 meses, 6 pacientes vuelven a la dosis standard y 7 se mantienen estables con dosis intensificada. En 5 pacientes (28%) fracasa la intensificación. La necesidad de intensificar tratamiento es mas probable en CU que en EC (31% vs. 12.3, p 0,04) y entre los pacientes con EC cuando existe afectación colónica pura. El uso de IMM no influye en la necesidad de intensificar IFX.Entre los pacientes con EC, precisan intensificar IFX más aquellos con patrones penetrante/estenosante (16,2% vs. 8,3%; p 0,4) y si la indicación es patología perianal (25 vs. 8.8%, p 0,1). En CU requieren incremento de IFX con mas frecuencia si la indicación es la corticodependencia (46 vs. 19%, p 0,1). Conclusiones: Con las limitaciones del tamaño muestral a la hora de realizar subgrupos podemos concluir que en EC la afectación colónica y la presencia de patrones agresivos aumentan la necesidad de precisar intensificación del tratamiento con IFX, además de la indicación de IFX por patología perianal. Entre los pacientes con CU,sobre todo precisan intensificar el tratamiento aquellos en los que se utiliza por corticodependencia. En un elevado porcentaje de casos la intensificación del tratamiento es eficaz,siendo casi la mitad de los pacientes una medida transitoria pudiendo retomar a la dosis standard. CP082. IMPACTO DE LA SUSPENSIÓN DE INFLIXIMAB EN PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL Alcalde Vargas A, Leo Carnerero E, Ciria V, Trigo Salado C, de la Cruz MD, Márquez Galán JL, Herrera Justiniano JM Servicio de Aparato Digestivo. Hospital Universitario Virgen del Rocío. Sevilla Alegría Motte C, Ojeda Hinojosa M, Martos-Ruiz V, López González E, Gómez García M, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: Un inconveniente del tratamiento con infliximab (IFX)es la pérdida de respuesta, que suele solucionarse intensificándolo.Queremos conocer qué factores influyen en la necesidad de intensificar el tratamiento de mantenimiento con IFX en enfermedad inflamatoria intestinal (EII) y la respuesta a la misma. Introducción: Se ha demostrado utilidad del Infliximab (IFX) en la inducción y mantenimiento de la remisión en pacientes con enfermedad de Crohn (EC) con actividad moderada/severa hasta 54 semanas después de la primera infusión. Su utilidad en colitis ulcerosa es menor y se requiere de más estudios que avalen su uso para el mantenimiento de la remisión. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Objetivos: Analizar la causa de suspensión, efectos adversos y situación clínica actual de nuestros pacientes con EII en los que se suspendió Infliximab. Material y métodos: Estudio retrospectivo, observacional, descriptivo que incluye pacientes con EII en los cuales se suspendió IFX. Analizamos efectos adversos, motivo de retirada y situación actual. Definimos “remisión” como ausencia de sintomatología y negativización de reactantes de fase aguda, “respuesta” como mejoría clínica con persistencia de algún reactante de fase aguda, y “actividad” como presencia de sintomatología con elevación de reactantes de fase aguda. Resultados: De 994 pacientes diagnosticados de EII, 110 recibieron en algún momento tratamiento con IFX. De estos, 75 con diagnóstico de EC y 35 de CU. En la actualidad se encuentran en mantenimiento con IFX 60 (54%) pacientes, 35 con EC y 25 con CU. Se suspendió IFX en 50 (46%) pacientes, de estos 80% (40) con EC y 20% (10) con CU. En EC: Motivos de retirada: 17,5% (7) alergia, 20% (8) efectos adversos, 17,5% (7) por intervención quirúrgica, 15% (6) falta de respuesta, 17,5% (7) remisión de la enfermedad, 5% (2) pérdida de eficacia y 7,5% (3) otros. Efectos adversos encontrados: 2 presentaron cefalea (reagudazación de cefalea de Horton, cefalea intensa durante infusión), 1 neumonía atípica, 1 herpes zoster, 1 linfoma, 1 viriasis, 1 trastornio bipolar, 1 gastroenteritis. Actualmente están en remisión 42,5% (17), continuan con respuesta 30% (12) y con actividad clínica 27,5% (11). En CU: Motivos de retirada: 60% (6) remisión de la enfermedad, efectos adversos 20% (2 casos de disnea durante la infusión), falta de respuesta 10% (1) y 10% (1) alergia. Actualmente en remisión 80% (8) y en actividad 20% (2). Conclusiones: 1. El motivo más frecuente de retirada de IFX en nuestros pacientes fue la remisión, tanto en EC como en CU. 2. El efecto adverso más frecuente, por el que suspendimos IFX fueron las infecciones. 3. La situación clínica actual de la mayoría en los que se retiró IFX es la remisión, teniendo en cuenta que 15 pacientes se encuentran tratados con adalimumab. CP083. IMPACTO DE LAS VARIABLES PSICOLÓGICAS SOBRE LA CALIDAD DE VIDA RELACIONADA CON LA SALUD DE LOS PACIENTES CON ENFERMEDAD DE CROHN Iglesias Rey M1, Barreiro de Acosta M2, Caamaño Isorna F3, Nieto García L1, Lorenzo González A4, Domínguez Muñoz JE2 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 175 1 Servicio de Gastroenterología. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 3Servicio de Epidemiología Clínica. Universidad de Santiago de Compostela. A Coruña 4 Servicio de Gastroenerología. Hospital Clínico Universitario de Santiago. A Coruña Introducción/objetivos: La enfermedad de Crohn (EC) afecta a la calidad de vida relacionada con la salud (CVRS) de las personas que la padecen. La actividad de la enfermedad ha sido identificada como un factor muy importante en este contexto, pero el perfil psicológico de los pacientes juega probablemente un papel importante. Nuestro objetivo ha sido evaluar la influencia del estrés, el afrontamiento y la morbilidad psicológica (ansiedad y depresión) sobre la CVRS en la EC. Métodos: Se diseñó un estudio prospectivo con inclusión consecutiva de pacientes. Se incluyeron pacientes diagnosticados con EC que fueron atendidos en la Unidad Monográfica de EII del Hospital Clínico durante 1 año. Se definió la remisión como un Harvey and Bradshaw ≤ 4. La CVRS se evaluó mediante el IBDQ-36 y el SF-36. El estrés fue evaluado mediante la escala Perceived Stress Scale (rango 0-56, donde una mayor puntuación se corresponde con mayores niveles de estrés). Las estrategias de afrontamiento se midieron a través de la escala COPE, que consiste en 3 subescalas: Afrontamiento centrado en el problema, afrontamiento centrado en la emoción, y afrontamiento evitativo. Para la evaluación de la ansiedad y depresión se ha utilizado la escala HADS. La estimación de los factores independientes asociados a la CVRS se llevó a cabo mediante regresión múltiple. Resultados: Se incluyeron 323 pacientes (media edad 39 años [DT: 13,26 años] siendo 186, [57,6%] mujeres). En la inclusión, estaban en remisión 206 pacientes (63,8%). Las variables psicológicas se asociaron con una peor CVRS en todas las escalas evaluadas, incluso después de ajustar por otras variables sociodemográficas y clínicas relevantes. El estrés se asoció de forma negativa con todas las escalas del IBDQ y SF-36; el afrontamiento se asoció de forma negativa con todas las escalas del IBDQ excepto en síntomas sistémicos (Afrontamiento centrado en el problema [fl = -0,09; IC95%:-0,65 a 0,06]; Afrontamiento centrado en la emoción [fl=-0,07; IC95%:-0,73 a 0,09]; Afrontamiento evitativo [fl=-0,06; IC95%:-0,36 a 0,09]). En el SF-36, el Afrontamiento centrado en el problema (fl=0,13; CI95%: -33,15 a -0,26) se asoció negativamente con el Rol-Físico; y el Afrontamiento centrado en la emoción (fl = -0,08; IC95%: 0,22 a 13,71) con la Salud Mental. La ansiedad y la depresión se asociaron negativa y significativamente con todas las escalas evaluadas. Conclusiones: El estrés, la morbilidad psicológica y las estrategias de afrontamiento tienen un impacto en la CVRS en la EC. Por tanto, deberían tenerse en cuenta en el manejo de pacientes con EC. 176 CP084. INCIDENCIA DE NEOPLASIAS INTESTINALES Y EXTRAINTESTINALES EN LA ENFERMEDAD DE CROHN. FACTORES RELACIONADOS Ojeda Hinojosa M, Martos Ruiz V, López González E, Cabello Tapia MJ, Gómez García M, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: Los pacientes con EC (enfermedad de Crohn) presentan un riesgo incrementado de desarrollar algunos tipos de neoplasias, entre ellas cáncer de colon, procesos linfoproliferativos y neoplasias de intestino delgado. Con nuestro estudio pretendemos analizar la incidencia de neoplasias en nuestros pacientes con EC, y qué factores se encuentran relacionados. Material y métodos: Se ha realizado un análisis preliminar de cohorte prospectiva de los pacientes con EC en seguimiento en nuestra consulta de EII (enfermedad inflamatoria intestinal). La recogida de datos se ha realizado durante el periodo 2010-2011. En nuestro estudio se recogen las siguientes variables: edad, sexo, antecedentes familiares de EII, antecedentes familiares de neoplasias, clasificación de Montreal de la enfermedad, intervenciones quirúrgicas, manifestaciones extraintestinales de la enfermedad, fármacos empleados en el tratamiento, desarrollo de neoplasias, y tipos de neoplasias. Empleamos en el análisis estadístico el programa SPSS 15.0. Resultados: Se registraron 18 neoplasias en 197 pacientes con EC, siendo la incidencia de 9,1%. Las neoplasias registradas fueron: 4 cánceres de piel no melanómicos, 2 cánceres de colon, 1 cáncer gástrico, 1 cáncer de pulmón, 1 cáncer de próstata, 1 cáncer de mama, 1 cáncer de útero, 1 cáncer de orofaringe, 1 tumor testicular, 1 adenoma de hipófisis, 1 linfoma intestinal, 1 linfoma cutáneo, 1 linfoma intestinal, 1 cáncer de tiroides y una leucemia. Al analizar la asociación entre los distintos factores analizados y el desarrollo de neoplasias observamos como la edad media de los pacientes con neoplasias es mayor que en los pacientes sin neoplasias (53,3 ± 15,4 vs. 40,5 ± 15,1 años), siendo esta asociación estadísticamente significativa (p < 0,001). El taquismo (actual o antiguo), el sexo masculino, y la presencia de intervención quirúrgica relacionada con la enfermedad se asocian al desarrollo de neoplasias sin llegar a alcanzar la significación estadística. En nuestro estudio no encontramos asociación entre los distintos tratamientos (mesalazina, azatioprina, mercaptopurina, tacrolimus, infliximab, adalimumab) y el desarrollo de neoplasias, así como tampoco encontramos asociación con los antecedentes familiares de enfermedad inflamatoria intestinal o de neoplasias. Conclusiones: El desarrollo de neoplasias en nuestro estudio se asocia con algunos factores de riesgo establecidos como la edad avanzada, y el tabaco. Encontramos además una asociación estadísticamente no significativa con la presencia de intervención quirúrgica previa, lo que SEMANA DE LAS ENFERMEDADES DIGESTIVAS generalmente se relaciona con una enfermedad más agresiva. Sin embargo, no encontramos asociación con los distintos tratamientos empleados, lo que encajaría con la gran variabilidad en los resultados de los estudios que han abordado este tema previamente. CP085. INFECCIÓN AGUDA POR CMV EN PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL EN TRATAMIENTO INMUNOSUPRESOR Parejo S1, Téllez L1, Mesonero F1, Quereda C2, Navas E2, Garrido E1, López-Sanromán A1 Servicio de 1Gastroenterología y 2Enfermedades Infecciosas. Hospital Ramón y Cajal. Madrid Introducción/objetivos: La infección aguda por Citomegalovirus (CMV) en pacientes con enfermedad inflamatoria intestinal (EII) controlada es infrecuente a pesar del uso habitual de fármacos inmunosupresores. Casos clínicos: Presentamos tres casos de viremia por CMV con hepatitis en pacientes con EII en tratamiento inmunosupresor a dosis estable y en remisión clínica. Caso 1. Varón de 35 años con colitis ulcerosa (CU) de 5 años de evolución, en remisión con Azatioprina, que comienza con clínica de una semana de duración de fiebre elevada y polimialgias. Caso 2. Varón de 32 años con CU diagnosticada 10 años antes del inicio del cuadro, en remisión con Azatioprina, que presenta un cuadro de diez días de evolución de fiebre elevada y polimialgias. Caso 3: mujer de 32 años diagnosticada de CU 3 años antes y en remisión clínica con Mesalazina oral y Budesonida tópica, que desarrolla un cuadro de tres semanas de evolución consistente en fiebre elevada, artromialgias y cefalea. Se realizó a todos los pacientes bioquímica completa, hemograma y hemostasia mostrando como única alteración una leve elevación de transaminasas (media de ALT 148 U/l). Se solicitaron estudios serológicos para VHA, VHB, VHC, VHE, VIH, EBV, Brucella, Chlamidia, Fiebre Q, Legionella, Micoplasma y Sífilis resultando todos ellos negativos. Se obtuvieron cultivos de sangre y orina en los cuales no se aisló ningún patógeno. El diagnóstico se confirmó con la positividad de IgM e IgG de CMV y unos títulos de ADN de CMV en plasma elevados. Los casos número 1 y 3 fueron tratados con Valganciclovir 900 mg cada 12 horas vía oral, presentando una negativización de la carga viral a la semana de tratamiento. El caso número 2 precisó ingreso por mala situación clínica y fue tratado inicialmente con ganciclovir intravenoso secuenciándose, posteriormente, a valganciclovir oral. El tratamiento antiviral fue suspendido tras la obtención de dos cargas virales consecutivas negativas obtenidas a intervalos de una semana, lo cual supuso una media de tratamiento de 30 días. Sólo precisó suspensión del tratamiento inmunosupresor REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES el caso número 2 si bien ha permanecido asintomático durante dos años, momento en el cual se ha iniciado corticoterapia oral. Todos los pacientes fueron valorados por el Servicio de Oftalmología descartándose retinitis por CMV. Discusión: A pesar del uso frecuente de fármacos inmunosupresores en pacientes con EII, la infección aguda por CMV sin afectación gastrointestinal es rara y, generalmente, se presenta como una enfermedad con afectación sistémica y elevación leve de enzimas hepáticas. CP086. INFLUENCIA DE VARIABLES PSICOLÓGICAS EN LA CALIDAD DE VIDA RELACIONADA CON LA SALUD EN PACIENTES CON COLITIS ULCEROSA Iglesias Rey M1, Barreiro de Acosta M2, Caamaño Isorna F3, Nieto García L1, Lorenzo González A4, Domínguez Muñoz JE2 1 Servicio de Gastroenterología. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 3Servicio de Epidemiología. Universidad de Santiago de Compostela. A Coruña. 4Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. A Coruña Introducción/objetivos: La colitis ulcerosa (CU), ha sido identificada como un factor importante en la afectación de calidad de vida relacionada con la salud (CVRS) de estos pacientes. Esta afectación parece estar estrechamente relacionada con la actividad de la enfermedad sin embargo, las variables psicológicas también estén probablemente implicadas. El objetivo de este estudio ha sido evaluar la influencia del estrés, el afrontamiento y la morbilidad psicológica (ansiedad y depresión) sobre la CVRS de los pacientes con CU. Métodos: Se diseñó un estudio prospectivo con inclusión consecutiva de pacientes. Se incluyeron todos los pacientes con CU que fueron atendidos en la Unidad Monográfica de EII durante 1 año. Se definió la remisión clínica como una puntuación de mayo ≤ 2. La CVRS se evaluó mediante el IBDQ-36 y el SF-36. El estrés fue evaluado mediante la escala Perceived Stress Scale (rango 056, donde una mayor puntuación se corresponde con mayores niveles de estrés). Las estrategias de afrontamiento se midieron a través de la escala COPE, que consiste en 3 escalas: Afrontamiento centrado en el problema, Afrontamiento centrado en la emoción, y Afrontamiento evitativo. Para evaluación de la ansiedad y depresión se ha utilizado la escala HADS. La estimación de los factores independientes asociados a la CVRS se llevó a cabo mediante regresión múltiple. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 177 Resultados: Se incluyeron 470 pacientes con CU (edad media 47 años [DT: 15,09 años] siendo 234 [49,8%] mujeres). En el momento de la inclusión, estaban en remisión 275 pacientes (58,5%). Las variables psicológicas se asociaron con una peor CVRS en todas las escalas evaluadas, incluso después de ajustar por otras variables sociodemográficas y clínicas relevantes. El estrés se asoció de forma negativa con todas las escalas del IBDQ y del SF-36 excepto en Función Física (fl = -0,31; IC95%: -0,40 a 0,18); RolFísico (fl = -0,10; IC95%: -1,01 a 0,10); y Salud General (fl = -0,10; IC95%: -0,47 a 0,03). El Afrontamiento centrado en el emoción se asoció negativamente únicamente con Síntomas Sistémicos (IBDQ) (fl = -0,11; IC95%: -0,90 a 0,15) y Función Física (SF-36) (fl = -0,08; IC95%: -18,26 a -0,63); y la ansiedad o depresión fueron factores de riesgo para todas las escalas evaluadas. Conclusiones: Este estudio muestra que las variables psicológicas tienen un impacto importante en la CVRS de los pacientes con CU, principalmente el estrés y la morbilidad psicológica. Por tanto estos factores deberían ser considerados en el manejo de estos pacientes. CP087. INFLUENCIA DEL TRATAMIENTO CON ADALIMUMAB SOBRE LOS NIVELES DE COLESTEROL EN PACIENTES CON EII Aspuru Rubio K, Gallego Montañés S, García López S, Aured de la Serna I, Calvo Morillas I, Mir Subías A, Narro Bravo R Servicio de Aparato Digestivo. Hospital Universitario Miguel Servet. Zaragoza Introducción y objetivos: El TNF-alfa es una citoquina catabólica con efecto sobre el metabolismo de la glucosa y los lípidos que induce la lipolisis y la hipertrigliceridemia creando un perfil proaterogénico. Cabría esperar que el tratamiento con fármacos antiTNF como el infliximab o el adalimumab mejorase el perfil lipídico de los pacientes, pero los estudios realizados en este contexto son controvertidos. Teniendo en cuenta que los pacientes con enfermedad inflamatoria intestinal tienen un riesgo incrementado de padecer aterosclerosis temprana decidimos realizar un estudio con los siguientes objetivos: 1) Determinar la variación de los niveles de colesterol en pacientes con enfermedad inflamatoria intestinal que han sido tratados con adalimumab durante un periodo de 6 semanas; y 2) Estudiar los posibles factores influyentes en la variación del colesterol en nuestra muestra. Material y método: Se trata de un estudio retrospectivo en el que se incluyen 35 pacientes (17 mujeres y 18 varones) diagnosticados de enfermedad de Crohn (34) y colitis ulcerosa (1) a los que se les administra adalimumab en dosis de inducción (160/80/40 mg). Se mide la concentración de colesterol total basal y a las 6 semanas y se analiza la concentración de colesterol; así como su correlación 178 con la edad, el sexo, tratamientos concomitantes y actividad de la enfermedad. Resultados: La comparación entre las medias del colesterol total basal 181,5 ± 50,2 (m/dl) y el colesterol total en la sexta semana 177,7 ± 49,0 (m/dl) muestra que existe un descenso de los niveles de colesterol, si bien la diferencia no es estadísticamente significativa (p = 0,352). La edad se correlaciona de manera negativa o inversa con r de Pearson = -0,321 y p = 0,060. El sexo: varones -2,6 ± 19,0 y mujeres 9,9 ± 27,1 (p = 0,122). Tratamientos concomitantes: budesonida -7,0 ± 0, azatioprina 6,1 ± 21,7, corticoides -0,4 ± 23,1, mercaptopurina -29,0, metotrexate 18,3 ± 7,0, 5 ASA 48 (p = 0,152). Actividad (índice de Harvey): leve 16,6 ± 32,2, moderado 8,2 ± 15,9, grave 1,9 ± 22,4, no brote -9.4 ± 23,6 (p = 0,155). Conclusiones: No sólo no existe una elevación de las cifras del colesterol, sino que se ha objetivado un mínimo descenso de las mismas; si bien no es estadísticamente significativo. En cuanto al resto de variables, la edad es la única que se correlaciona con una elevación de colesterol; de forma que, muy probablemente, al aumentar el tamaño muestral esta influencia sería estadísticamente significativa. CP088. INFLUENCIA DEL TRATAMIENTO QUIRÚRGICO SOBRE LA CALIDAD DE VIDA EN LOS PACIENTES CON EC Barreiro de Acosta M1, Iglesias Rey M2, Caamaño Isorna F3, Lorenzo González A4, Domínguez Muñoz JE1 1 Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 2Servicio de Gastroenterología. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña. 3Servicio de Epidemiología. Universidad de Santiago de Compostela. A Coruña. 4 Servicio de Gastroenterología. Hospital Clínico Universitario de Santiago. A Coruña Introducción: Un alto porcentaje de pacientes con enfermedad de Crohn (EC) necesitan cirugía durante la evolución de su enfermedad. Se desconoce cómo influye la cirugía previa en la calidad de vida (CVRS) en pacientes con EC. El objetivo del estudio ha sido evaluar si la cirugía previa se asociaba con una peor CVRS en pacientes con EC, independientemente de la actividad de la enfermedad. Métodos: Se diseñó un estudio prospectivo con inclusión consecutiva de pacientes. Se incluyeron a todos aquellos sujetos con edad > 18 años y con un diagnóstico de EC, que acudieron a las consultas. La variable cirugía relacionada con la enfermedad se definió como cirugía del intestino delgado y/o resección colónica; excluyéndose a los pacientes con cirugía exclusivamente perianal. Se definió la remisión en EC como un Harvey-Bradshaw < 4. Para SEMANA DE LAS ENFERMEDADES DIGESTIVAS evaluar la calidad de vida, se emplearon los cuestionarios, IBDQ-36 y SF-36. El IBDQ evalúa cinco dimensiones (Síntomas Intestinales, Síntomas Sistémicos, Afectación Funcional, Afectación Social y Función Emocional). El SF36 por su parte incluye: Función Física, Rol-Físico, Dolor Corporal, Salud General, Vitalidad, Funcionamiento Social, Rol Emocional y Salud Mental. Los resultados se muestran como medias y desviaciones estándar; las comparaciones entre las puntuaciones se realizaron mediante la prueba t de Student. Resultados: Se incluyeron de forma consecutiva 323 pacientes (media 39 años y media de 10,5 años desde el diagnóstico); 186 (57,6%) mujeres y 206 pacientes (63,8%) estaban en remisión. 133 pacientes (41,2%) habían tenido al menos una resección quirúrgica. En general, la calidad de vida era mejor en los pacientes que previamente habían sido operados, pero las diferencias únicamente fueron significativas en la dimensión de Dolor Corporal del SF-36 (cirugía previa: = 67,64 ± 27,01 vs. sin cirugía previa: = 59,21 ± 27,99) (p = 0,007). Analizando el subgrupo de pacientes en remisión, a pesar de que las diferencias no alcanzaron la significación estadística, hemos observado que en el IBDQ, los pacientes sin cirugía previa obtenían puntuaciones más altas en todas las dimensiones, excepto en Síntomas Sistémicos (cirugía previa: = 5,39 ± 0,99 vs. sin cirugía previa: = 5,24 ± 1,08) (p = ns). Por el contrario, en el SF-36, las puntuaciones han sido mayores en el grupo de pacientes con cirugía previa. Los pacientes en brote con cirugía, presentaban mayores puntuaciones en ambos test, no siendo las diferencias estadísticamente significativas. Conclusiones: Los pacientes con cirugía previa relacionada con la EC, independientemente de la actividad de la enfermedad, no presentan una peor calidad de vida que aquellos que nunca han sido operados. CP089. MANIFESTACIONES PULMONARES ASOCIADAS A LA EII. PRESENTACIÓN DE TRES CASOS, UNO DE ELLOS CON BUENA RESPUESTA A ADALIMUMAB Duca I, Ramírez de la Piscina P, Spicakova K, Urtasun L, Bengoa R, Estrada S, Calderón R, Marra C, García-Campos F Servicio de Aparato Digestivo. Hospital Universitario de Álava-Sede Txagorritxu. Álava Introducción: La enfermedad inflamatoria intestinal (EII) se asocia a manifestaciones extraintestinales (MEI) en un 20-40% de los pacientes, pudiendo afectar a cualquier órgano. – Las manifestaciones pulmonares han sido poco estudiadas en relación a otras MEI de la EII. – Son relativamente raras, habitualmente poco sintomáticas y pueden aparecer incluso años después de la EII, por lo que podrían estar siendo infraestimadas. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES – El patrón más prevalente y representativo de afectación pulmonar de la EII es el estrechamiento secundario a la inflamación de la via aérea (bronquial). Es menos frecuente la lesión intersticial y la serositis y se ha descrito patología intersticial pulmonar en la colitis ulcerosa (CU) en relación al tratamiento con sulfasalazina y mesalazina. – Presentamos tres casos de pacientes con CU que presentan afectación pulmonar. Resultados: Dos de los tres pacientes eran varones. La edad media al diagnóstico de CU fue de 42 años (rango 21 a 57 años). Los tres casos padecían colitis ulcerosa, cuyo diagnóstico al de la patología pulmonar. La clínica respiratoria fue muy poco florida, siendo el diagnóstico de uno de los pacientes un hallazgo radiológico casual. La afectación pulmonar fue diversa, siendo diagnosticado uno de los pacientes de fibrosis pulmonar idiopática, otro de granulomatosis pulmonar asociada a EII y el tercero de bronquiolitis obliterante asociada a CU. Dos de los pacientes se encontraban en tratamiento previo para su CU con 5-ASA y el otro con azatioprina, previamente a desarrollar la patología respiratoria, manteniendo dichos fármacos sin presentar complicaciones pulmonares atribuibles a la medicación. Los tres presentaron buena respuesta clínica a corticoterapia oral a dosis plenas. Una paciente ha iniciado recientemente terapia con biológicos por colitis corticorrefractaria con intolerancia a tiopurinas, sin desarrollar hasta la fecha ninguna reacción adversa. Conclusiones: 1. La afectación pulmonar de la EII podría estar infradiagnosticada, siendo generalmente poco sintomática, por lo que es difícil su diagnóstico precoz, pudiendo ser grave si su detección se retrasa en el tiempo. 2. Las manifestaciones respiratorias parecen estar claramente asociadas a la CU, no habiendo encontrado en la literatura revisada ninguna descrita en pacientes con Enfermedad de Crohn. 3. En nuestra experiencia, no parece existir relación causal entre las manifestaciones pulmonares y el uso de 5-ASA. 4. La evolución de la afectación pulmonar es generalmente paralela a la de la EII, con buena respuesta a corticoides. CP090. PAUTAS DE TRATAMIENTO CON DIPROPIONATO DE BECLOMETASONA EN LA PRÁCTICA CLÍNICA Barreiro de Acosta M1, Sans M2, Marín Jiménez I3, Hinojosa del Val J4, Gomollón F5, Ginard Vicens D6, Saro Gismera C7 1 Servicio de Aparato Digestivo. Complejo Hospitalario Universitario Santiago de Compostela. A Coruña. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 179 Servicio de Aparato Digestivo. Clínica Teknon. Barcelona. 3Servicio de Aparato Digestivo. Hospital GU Gregorio Marañón. Madrid. 4Servicio de Aparato Digestivo. Hospital de Manises. Valencia. 5Servicio de Aparato Digestivo. Hospital Clínico. Zaragoza. 6Servicio de Aparato Digestivo. Hospital Son Espases. Mallorca. 7 Servicio de Aparato Digestivo. Hospital de Cabueñes. Asturias 2 Introducción: El dipropionato de beclometasona (DPB) es un esteroide oral de acción tópica cuyo uso fue aprobado en España para el tratamiento de la colitis ulcerosa (CU) leve-moderada hace 4 años. Actualmente se dispone en la literatura médica de estudios publicados con posterioridad a la introducción del fármaco en el mercado, utilizando “diferentes pautas de administración” como una dosis de inicio de 10 mg o continuar el tratamiento 8 semanas. Objetivo: El principal objetivo ha sido saber cuándo y de qué forma utilizan se utiliza el dipropionato de beclometasona en los pacientes con colitis ulcerosa (CU) en la práctica clínica. Métodos: Reuniones con la utilización de la metodología Metaplan® que permite la obtención ordenada del conocimiento basado en datos publicados. En este tipo de reuniones, el moderador, externo al grupo lanza preguntas a los participantes que, durante un tiempo de reflexión, escriben las respuestas de forma anónima. Una vez completado, se leen y los asistentes expertos en Aparato Digestivo debaten las respuestas aportadas. Resultados: Se han realizado 14 reuniones a nivel nacional, con la participación de 146 especialistas en el tratamiento de CU. El 87,2% de los participantes utiliza DPB tras el fracaso con dosis altas de aminosalicilatos, y hasta un 84% lo han utilizado desde el inicio junto con dosis altas de aminosalicilatos en alguna situación especial. La duración del tratamiento con DPB más habitual para los pacientes con colitis ulcerosa oscilaba entre 4 y 8 semanas. El 51,4% lo utilizaban en su práctica clínica habitual durante 8 semanas, mientras que el 46,4% lo hacía durante 4 semanas. La dosis más utilizada es de 5 mg de DPB, aceptada por el 64,2%; aunque hasta un 61,1% utiliza la dosis de 10 mg en algunos casos, según las características del paciente. Se considera que el uso de DPB en estas condiciones aportaría una mejora en la calidad de vida del paciente, logrando un aumento en el número de pacientes que alcanzan la remisión y minimizando el uso de corticoides sistémicos. Conclusiones: La forma de administración de DPB en los pacientes con CU leve-moderada en España es heterogénea. Cabe destacar que la mayoría de los especialistas españoles prefieren utilizar la dosis de 5 mg durante 8 semanas. Otras pautas de administración, como dosis iniciales 10 mg, serían válidas sólo en determinadas situaciones. 180 CP091. PRESENCIA DE ANTICUERPOS ANTI-PROTEINASA 3 (PR3-ANCA) EN ENFERMEDAD INFLAMATORIA INTESTINAL SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP092. PSORIASIS EN LA ENFERMEDAD INFLAMATORIA INTESTINAL: EPIDEMIOLOGÍA Y CARACTERÍSTICAS CLÍNICAS Arias Loste MT1, López-Hoyos M2, Bonilla G2, Moraleja I1, Mieses MA1, Castro B1, Rivero M1, Crespo J1 Servicios de 1Aparato Digestivo e 2Inmunología. Hospital Universitario Marqués de Valdecilla. Santander, Cantabria Martos-Ruiz V, Ojeda Hinojosa M, Alegría Motte C, Gómez García M, de Teresa Galván J Servicio de Aparato Digestivo. Hospital Universitario Virgen de las Nieves. Granada Introducción: Los PR3-ANCA son un marcador serológico bien tipificado en vasculitis granulomatosas como la enfermedad de Wegener, pero su aparición en enfermedad inflamatoria intestinal (EII) y su posible papel como marcador serológico en esta entidad no son conocidos. Métodos: Retrospectivamente hemos analizado 141 sueros de otros tantos pacientes diagnosticados de EII, obtenidos en el momento del diagnóstico o estadios iniciales de la enfermedad. La mediana de edad de los pacientes en el momento del diagnóstico era de 35 años (rango IC: 23-47), siendo la distribución por diagnóstico: enfermedad de Crohn (EC), 74; colitis ulcerosa (CU), 47; colitis indeterminada (CI), 20. La positividad para PR3-ANCA ha sido analizada mediante ELISA (Innova, Izasa). Estos resultados se han correlacionado con el diagnóstico, fenotipo, localización y gravedad de la enfermedad. El análisis de los resultados se ha realizado con el paquete estadístico SPSS 17.0. Resultados: Un total de 20 pacientes mostraron positividad para PR3-ANCA (14%), siendo la distribución de acuerdo con el diagnóstico: EC 9 (12%), CU 7 (15%), CI 4 (20%). No hemos observado diferencias significativas en cuanto a la positividad del test entre pacientes de acuerdo a diagnóstico, fenotipo de la enfermedad, antecedentes familiares, manifestaciones extraintestinales o necesidad de tratamiento inmunomodulador, biológico o cirugía. Sin embargo, sí hemos detectado una tendencia en la localización colónica de la enfermedad entre aquellos pacientes con títulos altos. El 100% de los pacientes que duplicaban el umbral de positividad del test (11/20; 55%) presentaban una enfermedad confinada al colon (3 EC colon, 5 CU, 3 CI). Estos títulos elevados muestran una tendencia a presentarse en CU y CI (71 y 75% respectivamente entre los casos que presentaron positividad al test vs. 33% entre los positivos con EC). Conclusiones: Un porcentaje significativo de pacientes con diagnóstico de EII presentan positividad para PR3ANCA. Aunque en el presente estudio esta positividad no permite realizar una diferenciación en cuanto a diagnóstico o fenotipo, sí se observa una tendencia a la asociación entre titulaciones altas del test con localización colónica de la enfermedad y con los diagnósticos de CI y CU. Son necesarios futuros estudios con muestras más amplias para determinar el posible valor diagnóstico de este marcador en EII. Introducción/objetivos: Varios estudios han descrito la asociación epidemiológica, patogénica y genética entre enfermedad de Crohn y psoriasis. La inflamación sistémica y el factor de necrosis tumoral tienen un papel importante en la psoriasis y la enfermedad de Crohn. En ambas patologías, los fármacos anti-TNF (infliximab y adalimumab) tienen efectos beneficiosos, apoyando la hipótesis de mecanismos inmunológicos comunes, que tienen como diana la piel y el intestino. Paradójicamente, también se ha descrito que la psoriasis puede desencadenarse tras la administración de fármacos anti-TNF. El objetivo de nuestro trabajo es estudiar la prevalencia, características epidemiológicas y clínicas de los pacientes con psoriasis y enfermedad inflamatoria intestinal atendidos en nuestra unidad. Material y métodos: Revisamos las historias clínicas de 328 pacientes con Enfermedad de Crohn y 309 pacientes con colitis ulcerosa atendidos en nuestra unidad, seleccionando los que han sido diagnosticados de psoriasis antes o después del diagnóstico de enfermedad inflamatoria intestinal, y analizamos sus características demográficas y clínicas. Resultados: Encontramos 11 casos de psoriasis (prevalencia global 1,7%), 8 de ellos en pacientes con enfermedad de Crohn (prevalencia 2.4%), y 3 en pacientes con colitis ulcerosa (prevalencia 0.9%). La edad media al diagnóstico de EII fue 31 años. Siete pacientes (63%) son varones y 4 (36,36%) mujeres. En los pacientes con Crohn, las localizaciones más frecuentes son la ileal (un 37% de los casos), y la cólica (otro 37%), y el patrón clínico más frecuente, el inflamatorio (87% de los casos). Entre los pacientes con colitis ulcerosa, 2 casos (66.6%) presentaban colitis extensa, y 1 paciente (33,3%), proctitis ulcerosa. 4 pacientes (36,36%) recibieron tratamiento con anti-TNF, con una duración de tratamiento entre 1 y 5 años en el 75% de los casos. En cuanto al momento de aparición de psoriasis, 7 casos (63,6%) se diagnosticaron antes que la EII, 3 (27%) después, y 1 (9%) se diagnosticó tras instaurar tratamiento con anti-TNF. De los 11 pacientes, 6 casos (54%) asociaban otra manifestación extraintestinal (3 casos de eritema nodoso, 2 de artropatía psoriásica y 1 de artropatía enteropática). Conclusiones: 1. La prevalencia de psoriasis en enfermedad de Crohn en nuestro estudio es inferior a la publicada en la literatura. 2. La psoriasis aparece con mayor frecuencia antes que la enfermedad inflamatoria intestinal. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 3. Destaca la coexistencia de otras manifestaciones extraintestinales de la EII en estos pacientes, siendo frecuente el eritema nodoso y la artropatía psoriásica. CP093. RESULTADOS A LARGO PLAZO DEL TRATAMIENTO CON INFLIXIMAB EN PACIENTES CON COLITIS ULCEROSA Ciria Bru V, Leo Carnerero E, Trigo Salado C, Alcalde Vargas A, de la Cruz Ramírez MD, Herrera Justiniano JM, Márquez Galán JL UGC Aparato Digestivo. Hospital Universitario Virgen del Rocío. Sevilla Objetivos: Conocer la evolución a largo plazo de nuestra serie de pacientes con colitis ulcerosa (CU) tratados con infliximab (IFX). Material y métodos: Estudio retrospectivo de 47 pacientes con CU (53% varones) tratados con IFX, 23 de ellos por córticodependencia y 19 por brote agudo moderado-severo refractario a esteroides. Tres pacientes son tratados por manifestaciones extraintestinales y 2 tras colectomía por reservoritis. Recogemos sexo, tabaquismo, manifestaciones extraintestinales, edad al diagnóstico y extensión de CU, uso de inmunosupresores (IS) previos y durante el tratamiento con IFX, edad de inicio y tiempo de evolución al iniciar IFX. Analizamos respuesta al tratamiento mediante necesidad de colectomía, uso de esteroides e ingresos hospitalarios en el año postratamiento. Resultados: El 76% (36/47) presentan CU extensa, 9 colitis izquierda y 2 afectación rectosigmoidea. La edad al diagnóstico de CU es 32,6 años. La edad media al inicio de IFX es 38,93 años, tras tiempo de evolución de CU de 73,91 meses. Entre los pacientes tratados por córticodependencia 21/23 (91%) han utilizado previamente IS, aunque por efectos secundarios sólo el 61% lo mantienen al iniciar IFX. En el primer año postratamiento 3 pacientes (13%) precisan colectomía, mientras 11/20 pacientes (55%, excluyendo si se retira IFX por efectos secundarios) no precisan esteroides. Los ingresos hospitalarios descienden del 50% el año previo a IFX al 14% durante el primer año postratamiento. A más largo plazo, tras un seguimiento medio de 37 meses desde el inicio del tratamiento, 5/23 casos (21,7%) precisan intervención. Entre los pacientes que inician tratamiento por brote moderado-severo, 5/19 (26%) se trataron previamente con IS, y 9 más los inician al mismo tiempo que IFX. Precisan cirugía durante el primer año postratamiento 3/19 pacientes (16%), todos en los dos primeros meses. De los 16 restantes sólo 3 casos precisan esteroides e ingreso hospitalario en dicho año (19%). Hasta 5/16 pacientes no intervenidos consiguen suspender IFX al utilizarlo como puente a IS. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 181 No encontramos relación de los parámetros analizados con la eficacia del tratamiento, incluyendo el uso de IS previamente o concomitantes a IFX. Conclusiones: 1. IFX evita la colectomía en el 84% de los pacientes tratados por brote agudo moderado-severo de CU. 2. IFX consigue evitar el uso de esteroides casi en el 50% de los pacientes córticodependientes tras un año de seguimiento, disminuyendo de forma notable los ingresos hospitalarios. 3. El uso de IS concomitantes no influye en la respuesta al tratamiento. CP094. RIESGO DE FENÓMENOS TROMBOEMBÓLICOS EN PACIENTES CON ENFERMEDAD INFLAMATORIA INTESTINAL: EXPERIENCIA EN NUESTRO CENTRO A 10 AÑOS Suárez Ferrer C, Vera Mendoza MI, González Lama Y, Calvo Moya M, Amo San Román L, Blázquez Gómez I, Abad Guerra J, Santiago García J, Abreu García L Servicio de Gastroenterología y Hepatología. Hospital Universitario Puerta de Hierro Majadahonda. Madrid Objetivos: La enfermedad inflamatoria intestinal es un factor de riesgo independiente para padecer fenómenos tromboembolicos. Evaluamos la prevalencia y los posibles factores de riesgo asociados para padecer fenómenos tromboembolicos en pacientes con enfermedad inflamatoria intestinal en nuestro centro. Métodos: Se evaluaron retrospectivamente todos los pacientes con enfermedad inflamatoria intestinal que pacedieron algún evento tromboembolico en una unidad especializada de un hospital terciario. Resultados: Se recogieron los datos retrospectivamente desde enero de 1995 hasta diciembre de 2011, obteniendo un total de 23 pacientes. Un 61% diagnosticados de enfermedad de Crohn (EC) y un 39% de colitis ulcerosa (CU) según los criterios habituales. De ellos un 65% eran varones, con una edad media de 46 años para el grupo de CU (rango35-68.) y de 51 años (rango 25-74) para el grupo de EC. Entre los pacientes con EC, un 58% tenían patrón B1, 25%B2, 17% B3. Respecto a la localización: L1:17%, L2 33%, L3 50%. Entre los pacientes con CU: E3: 78%; E2: 11%, E1: 11%; S: 0,22%; S1: 22%; S2: 11%; y S3: 44%. En el momento de padecer el fenómeno tromboembolico, un 48% tenía actividad leve-moderada y un 22% actividad severa, y un 30% se encontraban en periodo quiescente un 44% permanecían en ingreso hospitalario en ese momento. De entre las características de cada paciente, destacaba que ninguno tenía antecedentes familiares, solo 2 (9%) 182 padecía trombofilia asociada. Un 26% (6 pacientes) eran fumadores activos. No hubo ningún fenómeno durante la gestación. Solo una paciente, tomaba anticonceptivos en el del evento. El evento tromboembólico mas frecuente fue la trombosis venosa profunda (30%), seguida del tromboembolismo pulmonar (14%) de los casos. Unicamente se produjo un fallecimiento por tromboembolismo. Se trataba de una paciente de 38 años pancolitis ulcerosa con actividad leve moderada en tratamiento con corticoides. Habia sido sometida a trasplante hepático en 1996 por colangitis esclerosante primaria. Fallecio en su domicilio a causa de una trombosis masiva de cava inferior. En el momento de sufrir el evento, un 52,3% estaba siguiendo tratamiento con corticoides, un 30,4% recibia tratamiento inmunosupresor y un 17,3% con antiTNF. Conclusiones: La enfermedad inflamatoria intestinal es un factor de riesgo de padecer fenómenos tromboembolicos. En nuestro serie, tuvieron un mayor riesgo los pacientes varones, con enfermedad de Crohn y aquellos que se encontraban en fase activa de su enfermedad.No se encontraron otros factores de riesgo asociados. CP095. ALTA PREVALENCIA DE ANEMIA GRAVE NO TRATADA EN PACIENTES HOSPITALIZADOS CON ENFERMEDADES DIGESTIVAS EN ESPAÑA. ESTUDIO REGIS Mearin F1, Barreiro-de Acosta M2, Cucala M3, González-Galilea A4, Gisbert JP5, Ponce J6 1 Servicio de Aparato Digestivo. Centro Médico Teknon. Barcelona. 2Servicio de Aparato Digestivo. Hospital Clínico Universitario de Santiago de Compostela. 3 Departamento Médico. Vifor Pharma España. Barcelona. 4Servicio de Aparato Digestivo. Hospital Reina Sofía. Córdoba. 5Servicio de Aparato Digestivo. Hospital Universitario de La Princesa. Madrid. 6Servicio de Medicina Digestiva. Hospital La Fe. Valencia Introducción: La anemia es frecuente en los pacientes con enfermedades gastroenterológicas y puede condicionar su calidad de vida. Sin embargo, no se conoce con precisión cuál es su prevalencia en pacientes hospitalizados. Objetivos: Determinar la prevalencia de anemia en pacientes hospitalizados por enfermedades gastrointestinales al ingreso y a los 3-6 meses después de la hospitalización. Evaluar las medidas terapéuticas adoptadas para el tratamiento de la anemia. Métodos: Estudio epidemiológico multicéntrico con registro entre 2010 y 2011 en 22 Servicios de Aparato Digestivo españoles. Se recogió retrospectivamente, en pacientes ingresados por patología gastrointestinal, no hepática ni neoplásica: motivo ingreso, diagnóstico, parámetros analíticos y tratamiento indicado durante el ingreso y al alta. Se definió anemia según OMS como Hb ≤ 12 SEMANA DE LAS ENFERMEDADES DIGESTIVAS g/dL mujeres y ≤ 13 g/dL hombres. Se consideró anemia grave: Hb < 10 g/dL y leve/moderada: Hb ≥ 10 g/dL. En la visita control (3-6 meses) se registró prospectivamente: evolución de la patología motivo de ingreso, evolución de la anemia y tratamiento prescrito. Resultados: Se incluyeron 379 pacientes con una edad media (±DE) de 57 (±19) años, 53% mujeres. Los diagnósticos fueron: EII 24% (Crohn 15%, colitis ulcerosa 9%), otras enfermedades colorrectales 18%, enfermedades gastroduodenales 17%, pancreatitis 16%, patología biliar 10%, enfermedades esofágicas 6% y otras 13%. La prevalencia de anemia al ingreso fue del 60%, siendo grave en la mitad de los casos y leve/moderada en la otra mitad. Al alta hospitalaria, no cambió la prevalencia de anemia (58%), siendo grave un 17% y leve/moderada un 41%. No se estudiaron los parámetros férricos en un 69% de los pacientes durante la hospitalización. En la visita control, la prevalencia de anemia era del 27%, teniendo todavía anemia grave un 4,5% y leve/moderada un 23%. Durante el ingreso el 50% de los pacientes no recibió tratamiento para la anemia (aun siendo grave en un 19,5%), mientras que en el momento del alta al 55% no se le pautó tratamiento (en un 24% la anemia era grave). Conclusiones: La prevalencia de anemia en pacientes hospitalizados por enfermedades gastroenterológicas no neoplásicas es muy alta, afectando a más de la mitad de los pacientes durante su ingreso hospitalario y siendo grave en un tercio de ellos. A los 3-6 meses del ingreso persiste la anemia en más de la cuarta parte de los pacientes. Sólo la mitad de los pacientes anémicos ingresados recibió tratamiento para la anemia, aun siendo grave en un considerable número de casos. CP096. USO DE ANTI-TNF EN UN SERVICIO DE APARATO DIGESTIVO Fernández Pordomingo A, Piñero Pérez C, Calderón Begazo R, Umaña Mejía J, Jamanca Poma Y, Álvarez Delgado A, Prieto Vicente V, Velasco Guardado A, Rodríguez Pérez A Servicio de Aparato Digestivo. Complejo Asistencial de Salamanca. Salamanca Objetivos: Analizar en la práctica clínica diaria, fuera de ensayos clínicos, el uso de anti-TNF en mantenimiento para la EII en un Servicio de Aparato Digestivo, así como los efectos secundarios de su administración. Métodos: Se recogieron todos los pacientes controlados hasta el momento en la consulta de EII en tratamiento con IFX o ADA. Se analizaron las siguientes variables: género; antecedentes familiares; hábito tabáquico; fenotipo de la enfermedad; manifestaciones extraintestinales; indicación; eficacia; pérdida de resp˘esta secundaria; uso concomitante de inmunomoduladores; necesidad de cirugía una vez niciado el tratamiento y efectos secundarios. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 183 Resultados: Se incluyeron un total de 41 pacientes. La principal indicación fue inducir la remisión y mantenerla (86,7 y 55%), seguida del tratamiento de la enfermedad perianal (6,7 y 18,2%). Alcanzaron la remisión sin esteroides el 46,7% (14) en el grupo de IFX y el 54,5% (6) en el grupo de ADA. De los 4 pacientes con fístulas perianales, en 2 de ellos se consiguió el cierre de las mismas. 9 de los 41 pacientes (22%) presentaron algún efecto secundario. Conclusiones: El uso de anti-TNF en un Servicio de Aparato Digestivo se adecúa a las recomendaciones de las guías ECCO, aunque se ha usado ADA en CU fuera de indicación, con buenos resultados. Sin embargo, el número de efectos secundarios no es despreciable. CP097. UTILIZACIÓN DE LA ENTERORRESONANCIA EN PACIENTES CON ENFERMEDAD DE CROHN Moral Cebrián I1, Cámara Viúdez G2, Villafruela Cives M1, Tabernero da Veiga S1, Ramos López P3, Garcés Durán R1, Barbero Villares A1, Poves Martínez E1 1 Servicio de Aparato Digestivo. Hospital Universitario Príncipe de Asturias. Madrid. 2Servicio de Aparato Digestivo. Hospital Universitario Príncipe de Asturias. Fundación para la Investigación Biomédica del Hospital Universitario Príncipe de Asturias. Madrid. 3Servicio de Radiología. Hospital Universitario Príncipe de Asturias. Madrid Introducción: La enterorresonancia es una técnica en auge para valorar la afectación del intestino delgado y del Fig. 2. Fístula en enfermedad de Crohn. colon en pacientes con enfermedad inflamatoria intestinal (1), permitiendo diagnosticar actividad de la enfermedad, complicaciones, y tomar decisiones acerca del tratamiento. Valora todas las capas del intestino sin producir radiaciones ionizantes. (2) Esto es especialmente interesante en pacientes jóvenes con enfermedad de Crohn (EC) porque requerirán muchos estudios de imagen a lo largo de su vida (3). Objetivo: Evaluar las enterorresonancias realizadas en nuestro centro a pacientes con E.C. Pacientes y métodos: Enterorresonancias realizadas a pacientes diagnosticados de EC para valoración de actividad y complicaciones. Resultados: Se realizaron enterorresonancias en un total de 67 pacientes con EC en el último año, con una media de 4,55 años de evolución de la enfermedad en el momento de la prueba. La media de edad fue de 39,78 años. De ellos 39 (58%) eran mujeres y 28 (42%) eran hombres. Los pacientes presentaban los siguientes patrones: 38 patrón inflamatorio (B1), 20 estenosante (B2) y 9 fistulizante (B3). Conclusiones: La enterorresonancia es una técnica diagnóstica utilizada en nuestro centro para la valoración de pacientes con E.C. El patrón más frecuente evaluado con esta técnica ha sido el inflamatorio (B1). Bibliografía: 1. 2. 3. Fig. 1. Estenosis enteral en enfermedad de Crohn. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fidler J. MR imaging of the small bowel. Radiol Clin North Am. 2007;45(2):317-31. Leyendecker JR, Bloomfeld RS, DiSantis DJ, Waters GS, Mott R, Bechtold RE. MR enterography in the management of patients with Crohn disease. LRadiographics. 2009;29(6):1827-1946. Brenner DJ, Hall EJ. Computed tomography--an increasing source of radiation exposure. N Engl J Med 2007;357:2277-84. 184 CP098. VHE CRÓNICO EN INMUNODEPRIMIDOS ¿AFECTA TAMBIÉN A LA ENFERMEDAD INFLAMATORIA INTESTINAL? González Tallón AI1, Senosiain C1, Mateos Lindemann ML2, Pérez-Gracia MT3, Martín Mateos RM1, García Alonso FJ1, Maroto Castellanos M1, García Sánchez MC1, Garrido Gómez E1, López San Román A1 Servicios de 1Gastroenterología y 2Microbiología. Hospital Ramón y Cajal. Madrid. 3Servicio de Microbiología. UG Médico-Quirúrgica de Enfermedades Digestivas y CIBERehd. Valencia Introducción/objetivos: Se estima que en Occidente la incidencia de hepatitis agudas sintomáticas por VHE está en torno al 1%. En estudios europeos, se ha objetivado anticuerpos positivos frente al VHE en torno al 17% de la población general. En España se estima que la prevalencia de anticuerpos positivos se sitúa en torno al 2,87%. El cuadro clínico suele cursar de forma aguda y autolimitada, pero en los últimos años se han descrito más de 55 casos de cronificación, principalmente en pacientes inmunodeprimidos, como transplantados de órganos sólidos, linfoma y VIH. El paciente con enfermedad inflamatoria intestinal se considera inmunodeprimido debido a la propia enfermedad y al tratamiento recibido. El objetivo de este estudio es determinar la prevalencia de VHE en esta población en nuestro entorno, así como, datos de cronicidad del mismo. Métodos: Se seleccionaron aleatoriamente 50 pacientes con enfermedad inflamatoria intestinal (colitis ulcerosa y enfermedad de crohn), que acudieron a consulta de nuestro hospital entre marzo y noviembre de 2011, determinándose IgG, IgM y RNA del VHE. Resultados: De los pacientes estudiados el 100% presentaban IgM e IgG para VHE negativos. Se hizo el estudio de detección del ARN en 36 pacientes, siendo en todos ellos negativo. Conclusión: Según los datos aportados por estudios previos sería esperable haber detectado algún caso de anticuerpos positivos en estos pacientes. Al no ser así, cabe la posibilidad de que la prevalencia en la enfermedad inflamatoria intestinal sea menor que la esperable en la población general o en otros pacientes inmunodeprimidos. Esto podría explicarse por algún factor asociado a la enfermedad, desconocido en la actualidad. Sin embargo, no se puede descartar que los resultados obtenidos sean consecuencia de un tamaño muestral insuficiente. SEMANA DE LAS ENFERMEDADES DIGESTIVAS HÍGADO CP099. ABSCESOS HEPÁTICOS: EPIDEMIOLOGÍA Y ETIOLOGÍA EN HOSPITAL GENERAL UNIVERSITARIO REINA SOFÍA Gajownik U, Martínez JJ, Crespo B, Gallego Pérez D, García Belmonte CM, Marín Bernabé FJ, Rodríguez Gil AM, García Albert MI, Nicolás de Prado E, Egea Simón R, de Prado Serrano Servicio de Aparato Digestivo. Hospital General Universitario Reina Sofía. Murcia Introducción/objetivos: Los abscesos hepáticos son acumulaciones de secreciones purulentas dentro del tejido hepático, representan alrededor del 13% de los intraabdominales y el 48% de los viscerales. Su incidencia ha aumentado en los últimos años por lo que nuestro objetivo es revisar su etiopatogenia y otras características clínicas y microbiológicas en nuestro hospital. Material y métodos: Se ha realizado un estudio descriptivo, observacional, transversal y retrospectivo de los pacientes diagnosticados de absceso hepático, ingresados en los Servicios de Medicina Interna, Aparato Digestivo y Cirugía General desde enero 2007 hasta septiembre de 2011, encontrando 21 pacientes con este diagnóstico. Se consideró el diagnostico definitivo de absceso hepático a la presencia de una o varias lesiones en TC abdominal y/o cultivo positivo del material aspirado. Se analizaron los siguientes datos: edad, sexo, sintomatología, estancia media, etiología, comorbilidad (diabetes mellitus), hemocultivos y cultivo del material aspirado. Resultados: La edad media de los pacientes fue de 67 años, la distribución por sexos: 52% hombres y 48% mujeres. Los síntomas más frecuentes (76%) fueron fiebre y dolor abdominal. En un 14% destacaron ictericia, vómitos y diarrea. El 10% resultaron asintomáticos. La estancia media fue de 20 días. La etiología más frecuente fue la biliar (colelitiasis 19%, colecistitis litiásica 19%, colangitis alitiásica 10% y colecistitis gangrenosa 5%) y la portal (diverticulitis 9%). No se identificó la causa en un 38% (criptogenética). Un 52% padecía diabetes. El 57% mostró hemocultivos negativos. Los hemocultivos positivos fueron a E. Coli (19%), Streptococcus grupo B (9%), K. pneumoniae (5%) y Staphlococcus coagulasa neg. (5%) y Citrobacter (5%). En un 57% se realizón drenaje-aspiración y cultivo del aspirado. En ellos se aisló E. Coli (20%), K. pneumoniae (20%), flora polimicrobiana (40%) y negativo (20%). Conclusiones: El absceso hepático suele aparecer en pacientes de mediana edad, su clínica es inespecífica y hace difícil un diagnostico precoz aumentando la estancia media. La vía ascendente o biliar es la etiología más frecuente en nuestra serie al igual que en el resto de la literatura. Los hemocultivos son negativos en mas de la mitad REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 185 de los casos y casi un cuarto presentan cultivos de aspirado negativos impidiendo una terapéutica especifica correcta. recomendable el despistaje de patología péptica en estos, sobre todo en los pacientes que asocian enolismo crónico. CP100. ALTA PREVALENCIA DE PATOLOGÍA PÉPTICA EN PACIENTES CON CIRROSIS HEPÁTICA CP101. ANÁLISIS DE LA INCIDENCIA DE DISFUNCIÓN RENAL POSTRASPLANTE HEPÁTICO Y LA MORTALIDAD ASOCIADA Montealegre Barrejón M, Rodríguez García MI, Moreno Planas JM, Galera Ródenas AB, Vargas Travaglini M, García Núñez D, Garrido Martínez M, Villena Moreno K, Martínez Rodenas P, Pérez Flores R Servicio de Aparato Digestivo. Complejo Hospitalario Universitario de Albacete. Albacete García Pajares F1, Peñas Herrero I1, Vargas García A1, Ampuero Anachuri K2, Vallecillo Sande MA1, Pacheco Sánchez D3, Herranz Bachiller MT1, Acebal A2, Almohalla Álvarez C1, Sánchez Antolín G1 1 Unidad Hepatología, 2Servicio de Nefrología y 3Cirugía General. Hospital Universitario Río Hortega. Valladolid Introducción: En estudios recientes se ha documentado la tendencia al desarrollo de infecciones en pacientes con cirrosis hepática (peritonitis bacteriana espontánea, infección por clostridium difficile...) y el uso concomitante de inhibidores de la bomba de protones (IBP), cuya prescripción es una práctica habitual independientemente de antecedentes de enfermedad péptica. Por este motivo se está reduciendo el uso de esta medicación en estos pacientes. Objetivo: Describir la prevalencia de patología péptica en una cohorte de 245 pacientes con cirrosis hepática. Método: Estudio descriptivo retrospectivo sobre una cohorte de pacientes cirróticos en seguimiento en consulta monográfica del Complejo Hospitalario Universitario de Albacete desde 2005 hasta la actualidad. En el estudio estadístico se utilizó el paquete estadístico SPSS 15. Resultados: Se estudiaron 245 pacientes con cirrosis hepática, siendo la causa más frecuente de la enfermedad hepática la relacionada con el consumo de alcohol (163 pacientes 66,5%). Se realizó una endoscopia digestiva alta a 214 pacientes (87,3%), siendo los motivos de petición más frecuentes la valoración de varices gastroesofágicas (40,2%), la hemorragia digestiva alta (20,5%), la anemia (11,6%) y la ligadura programada de varices (6,3%). En 128 pacientes (52,2%) se hallaron varices esofágicas, 15 pacientes (6,1%) presentaron varices gástricas y 47 pacientes (19,2%) tenía gastropatía de la hipertensión portal. Se encontró patología péptica en 88 pacientes (35,7%), siendo el hallazgo más frecuente las lesiones agudas de la mucosa gástrica, presentes en 29 pacientes (11,8%), seguidas de duodenitis (8,1%) y ulcus gástrico (4,5%). De los pacientes que consumían alcohol se encontró patología péptica en un 83,5% (141 pacientes). En un 4,9% (12 pacientes) la exploración fue normal hasta segunda porción duodenal. Conclusiones: Los pacientes con cirrosis hepática no solo presentan lesiones relacionadas con la hipertensión portal en los estudios endoscópicos a los que son sometidos, siendo frecuente encontrar en estos la patología péptica. Por lo tanto, antes de contraindicar o retirar el tratamiento con IBP en pacientes con cirrosis hepática sería REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Introducción/objetivos: La insuficiencia renal aguda postrasplante se ha asociado con mayor tasa de mortalidad postrasplante hepático. Objetivo: Analizar retrospectivamente la incidencia de insuficiencia renal aguda(IRA) prostrasplante hepático, y su asociación con la mortalidad postrasplante. Material y métodos: Estudiamos retrospectivamente los 100 pacientes trasplantados hepáticos en nuestro Centro desde enero 2008 hasta diciembre de 2010. Excluimos 7 pacientes con insuficiencia renal pretrasplante (Creat > 1,5mg/dl) y 2 pacientes fallecidos en las 48 horas postrasplante inmediato. Finalmente incluimos en el estudio 91 pacientes. De manera retrospectiva se recogieron MELD pretrasplante, Urea y creatinina máximas prostrasplante inmediato y al tercer mes y mortalidad a los 6 y 12 meses. Todos los pacientes tenían al menos 1 año de seguimiento. Resultados: La mayor parte de los pacientes fueron varones (75%). El MELD fue 13,75 ± 5,65. La tasa de insuficiencia renal aguda (IRA) postrasplante (creatinina > 1,5) fue del 39,5% con una diferencia significativa en los valores medios de creatinina (2,52 mg/dl frente a 0,97 mg/dl) en el grupo sin IRA (p < 0,01). Sin embargo la creatinina media al tercer mes fue incluso menor en el grupo con IRA (1,05 frente a 1,31 mg/dl) sin diferencias significativas p > 0,5. La mortalidad en el grupo que no desarrollo IRA fue de 16,9% frente al 27,77% en el grupo con IRA postrasplante (p < 0,01). Tampoco hubo diferencias significativas en el uso de MMF o mTOR en la inmunosupresión al alta entre ambos grupos. Conclusiones: La IRA postrasplante hepático tiene una incidencia del 39,5% en nuestra serie. Al tercer mes no existen diferencias significativas en la función renal del grupo que desarrolló IRA respecto al grupo que no sufrió IRA. Sin embargo su aparición se asocia a mayor tasa de mortalidad. En nuestra serie no hubo diferencias significativas en el uso de inmunosupresores no nefrotóxicos en ambos grupos. 186 CP102. ASOCIACIÓN ENTRE LAS SUBPOBLACIONES LINFOCITARIAS MEDIDAS EN GRASA SUBCUTÁNEA Y VISCERAL CON LAS HEPÁTICAS EN PACIENTES CON OBESIDAD MÓRBIDA Álvarez Cuenllas B1, Díez Rodríguez R1, Núñez Alonso A2, Pisabarros Blanco C1, Ballesteros Pomar M3, Jorquera Plaza F1, Olcoz Goñi JL1 Servicios de 1Aparato Digestivo, 2Inmunología y 3 Endocrinología. Complejo Asistencial de León. León Introducción: La obesidad predispone a la inflamación crónica por la infiltración de células inmunes en el tejido adiposo. La grasa visceral es un factor importante en el desarrollo de resistencia insulínica y en la producción de un estado proinflamatorio. Objetivo: Analizar si las subpoblaciones de linfocitos en el hígado se relacionan con las subpoblaciones en grasa subcutánea y visceral, así como su relación con la resistencia a la insulina. Métodos: Se incluyeron los pacientes sometidos a cirugía bariátrica en el Hospital de León desde noviembre de 2010 hasta octubre de 2011. Durante la cirugía se obtuvieron muestras de tejido hepático, grasa de epiplón y de tejido adiposo subcutáneo. El recuento de las poblaciones de linfocitos se realizó mediante citometría de flujo. Se analizó si alguna de las subpoblaciones se asoció con resistencia a la insulina, medida por HOMA. El estudio fue aprobado por el comité ético de nuestro hospital. Resultados: Fueron incluidos 29 pacientes. La mayoría eran mujeres (69%), con una edad media 45,7 años (DE 10,7). El índice de masa corporal media fue de 48.92 kg/m2 (DE: 6,7) y la media de HOMA fue de 11,71 (DE 13,3). La población de linfocitos CD8 intrahepática se asoció con la población de CD8 en grasa subcutánea (Beta: 0,33; IC95%: 0,097-0,576). Las células del hígado NK se asociaron con las células NK en la grasa subcutánea (Beta: 0,533, IC95%: 0,155 - 0,91). No se observó asociación entre las diferentes subpoblaciones de linfocitos en el hígado con las subpoblaciones en la grasa visceral. Tampoco se observó asociación de las subpoblaciones en el hígado, visceral o grasa subcutánea, con la resistencia a la insulina medida con el HOMA. Conclusiones: En pacientes con obesidad mórbida los niveles de células NK y linfocitos intrahepáticos CD8 se asociaron con sus niveles de grasa subcutánea, pero no en la grasa visceral. No se observó relación entre las diferentes subpoblaciones de linfocitos con la resistencia a la insulina. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP103. CARACTERÍSTICAS DEMOGRÁFICAS DE NUESTROS PACIENTES CON HEPATITIS B TANTO AUTÓCTONOS COMO INMIGRANTES Villena Moreno K, Moreno Planas JM, Pérez Flores R, Montealegre Barrejón M, Garrido Martínez M, García Núñez DF, Vargas Travaglini M, Martínez Ródenas P, Cascales Martínez E, Galera Ródenas AB, Rodríguez García I Servicio de Aparato Digestivo. Hospital General de Albacete. Albacete Introducción/objetivos: Dado el aumento actual de prevalencia en nuestro país de infección crónica por VHB a expensas de la población inmigrante, hemos realizado un estudio destinado a describir su perfil demográfico. Material y métodos: Estudio retrospectivo sobre 153 pacientes con infección crónica por VHB en seguimiento en nuestras consultas. Resultados: Se incluyeron 96 hombres (62,7%) y 57 mujeres (37,3%) de entre 16 y 83 años (media 45,36 [DS 13.56]), obteniéndose 47,7% de portadores inactivos, 12,9% de sobreinfección Delta y 82,7% de variante AgEen las hepatitis crónicas. Recibió tratamiento un 36,7%, con un 83,3% de respuesta. Un 20,8% del global eran extranjeros, 25,8% rumanos y 22,6% senegaleses, presentando caracteísticas similares, excepto porcentajes superiores de portadores (51,6% vs. 46,7%), variante AgE(87,5% vs. 81,5%) e infección Delta (15,4% vs. 12,9%); así mismo, el número de tratados fue inferior (57,1% vs. 72,3%) pese a una tasa de respuesta ligeramente mayor (87,5% vs. 83,3%). Conclusiones: En nuestra serie, la infección crónica VHB afectó más a hombres de 45 años, en un 47% portadores inactivos, con una presencia global de sobreinfección Delta del 12,9% y siendo la hepatitis crónica por AgE- la variante más frecuente (82,7%). Una quinta parte eran inmigrantes, principalmente rumanos, con mayor prevalencia de variante AgE- e infección Delta, encontrándose infratratados pese a su mauor respuesta, debido a su irregular asistencia a seguimiento ambulatorio. CP104. CARACTERÍSTICAS EPIDEMIOLÓGICAS Y CLÍNICAS DE UN GRUPO DE PACIENTES CON HEPATITIS CRÓNICA B (HCB) ESPAÑOLES E INMIGRANTES Badia Aranda E, Ramos Rosario HA, Cervera Caballero LA, López Morante AJ, Sáez-Royuela F Servicio de Aparato Digestivo. Complejo Asistencial de Burgos. Burgos REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Introducción/objetivos: En los últimos años, la población inmigrante de países en los que la prevalencia de la infección por el virus de la hepatitis B (VHB) es alta ha aumentado notablemente en España. Hemos revisado los pacientes con HCB en nuestra población, para conocer las diferencias en las características epidemiológicas y clínicas según sea su procedencia nacional o extranjera. Métodos: Estudio descriptivo, transversal y retrospectivo de las características epidemiológicas y clínicas de los pacientes con HCB según su origen, español o extranjero. Se estudiaron 88 pacientes seguidos periódicamente en el Complejo Asistencial Universitario de Burgos. Como marcadores indirectos de fibrosis hepática se utilizaron los índices de APRI, FIB4 y FORNS. Resultados: De los pacientes diagnosticados de HCB, 58 (64%) eran españoles y 30 (33%) extranjeros, de 15 países diferentes. Entre 1980 y 1989 solo dos de los pacientes diagnosticados eran extranjeros, frente a 33 españoles. Desde 2000 a 2011 el número se igualó con 28 inmigrantes y 29 españoles. La distribución por sexo en ambos grupos fue similar (67% de los españoles y 70% de los extranjeros eran hombres). La edad al diagnóstico fue de 39,2 ± 15,3 años en los españoles frente a 29,4 ± 10,3 en los extranjeros (p = 0,003). La presencia de AgHBe fue similar en ambos grupos (18% españoles y 12% extranjeros). El 70% de los pacientes, tanto españoles como extranjeros, presentaban replicación viral. La carga viral fue de 4.241.367 ± 295.625 UI/ml en los españoles y de 7.608.340 ± 1.251.809 UI/ml en los inmigrantes (p = 0,044). Un 64% de pacientes españoles y un 60% de inmigrantes tenían una carga viral < 2.000 UI/ml. La fibrosis hepática medida mediante marcadores indirectos fue similar en ambos grupos. Agrupando los resultados de los tres índices utilizados, encontramos en españoles y extranjeros una fibrosis F0-F1 en el 58 y 78% y una fibrosis significativa (F2-F3-F4) en el 42 y 21%, respectivamente (p = 0,0583). Conclusiones: El número de pacientes diagnosticados de hepatitis B extranjeros ha aumentado de forma llamativa en la última década. Aunque muchas de sus características son similares, los pacientes inmigrantes son más jóvenes y tienen una carga viral mayor que los pacientes españoles. También puede existir una tendencia a tener un grado menor de fibrosis en el grupo de extranjeros, que puede relacionarse con su diagnóstico a edades más tempranas. CP105. CARACTERIZACIÓN DE LA ANEMIA EN LOS PACIENTES CIRRÓTICOS Rodríguez García MI1, Montealegre Barrejón M1, Moreno Planas JM1, Galera Ródenas AB1, Vargas REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 187 Travaglini M1, García Nuñez D1, Garrido Martínez M1, Villena Moreno K1, Martínez Ródenas P1, Pérez Flores R1 Servicio de Aparato Digestivo. Complejo Hospitalario Universitario de Albacete. Albacete Introducción: La presencia de anemia es un hallazgo frecuente en los pacientes cirróticos, siendo su origen en muchos casos multifactorial. Objetivo: Describir en una cohorte de 245 pacientes con cirrosis hepática la prevalencia de anemia, sus características analíticas y los hallazgos en las exploraciones realizadas para su estudio. Método: Estudio descriptivo retrospectivo sobre una cohorte de pacientes cirróticos en seguimiento en consulta monográfica del Complejo Hospitalario Universitario de Albacete desde 2005 hasta la actualidad. En el estudio estadístico se utilizó el paquete estadístico SPSS 15. Resultados: Se estudiaron 245 pacientes con cirrosis hepática, de los cuales 189 (77%) eran varones, con una mediana de edad de 56 años (rango: 21-86). La etiología más frecuente de la enfermedad hepática fue la relacionada con el consumo de alcohol (163 pacientes [66,5%]). Durante el seguimiento se detectó la presencia de anemia en el 40,4% de pacientes (99), con una cifra de hemoglobina media de 10,5 mg/dl (rango: 7,4-13,7) y un VCM medio de 95 fl (rango 73-120), presentando valores dentro de la normalidad un 40,4% (40 pacientes) y superiores a 95 fl un 45% (45 pacientes). La mediana de la cifras de ferritina fue de 217 y de IST 28%. De los pacientes que presentaban anemia se realizó una colonoscopia en 42 pacientes (42,4%), siendo los hallazgos más frecuentes los pólipos (20%), las hemorroides (20%) y las angiodisplasias (11%). Se practicó una endoscopia digestiva alta a 89 pacientes (90%) siendo los hallazgos más frecuentes las varices esofágicas (60,6%), la gastropatía de la hipertensión portal (21,2%), la hernia de hiato (13,1%) y la patología péptica (21,4%), incluyendo en esta última las úlceras gastroduodenales y las lesiones agudas. Solo en uno de los pacientes se realizó estudio de intestino delgado con cápsula endoscópica, objetivándose angiodisplasias en yeyuno e ileon. De los pacientes que presentaban anemia un 76,8% (76 pacientes) tenía antecedentes de consumo de alcohol y de hemorragia digestiva un 43% (43 pacientes) siendo la causa más frecuente la hemorragia variceal (20%) seguida de patología péptica (10%) y de la gastropatía de la hipertensión portal (7%). Se detectó esplenomegalia en el 54,5% de los pacientes y trombopenia en un 63,6%. Conclusiones: El hallazgo de anemia en nuestros pacientes con cirrosis hepática es habitual, siendo las causas más frecuentes las lesiones relacionadas con la hipertensión portal seguidas de la patología péptica y de los pólipos colónicos. 188 SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP106. DAÑO HEPÁTICO INDUCIDO POR FÁRMACOS: ANÁLISIS RETROSPECTIVO EN UN HOSPITAL TERCIARIO jóvenes y en todos ellos el patrón bioquímico fue hepatocelular. Alarcón del Amo C, Gómez Domínguez E, Fernández Vázquez I, de las Heras Páez de la Cadena B, Hernán Ocaña P, Muñoz Gómez R, Castellano Tortajada G Servicio de Medicina del Aparato Digestivo. Hospital Universitario 12 de Octubre. Madrid CP107. DISTRIBUCIÓN DE LA IL28B EN NUESTRO MEDIO. RELACIÓN CON LA RESPUESTA A TRATAMIENTO ANTIVIRAL Introducción: La hepatotoxicidad por fármacos (Drug Induced Liver Injury o DILI) es la causa más frecuente de fallo hepático agudo en EEUU y países escandinavos. Su presentación clínica y evolución es variable. Objetivo: Analizar las características demográficas, clínicas y la evolución de casos graves de hepatotoxicidad de mecanismo idiosincrásico registrados en nuestro Hospital e identificar factores predictivos de mala evolución. Material y métodos: Estudio descriptivo y retrospectivo de los casos de hepatotoxicidad grave registrados en un hospital terciario entre el 1 de enero de 2006 y el 1 de enero de 2011. El diagnóstico se realizó según criterios clínicos y analíticos (escala RUCAM-CIOMS). Se realizó biopsia hepática a todos los pacientes. Se analizaron variables clínicas, analíticas e histológicas. Resultados: Se incluyeron en el estudio 22 pacientes (63,6% varones), con una edad media de 51 años (16-82 años). El 77% de los pacientes recibía más de dos fármacos. Los antibióticos estuvieron implicados en el 27% de los casos y los antiinflamatorios en el 18%; la amoxicilina-clavulánico fue el fármaco responsable con mayor frecuencia (22,7%). En el estudio el patrón bioquímico de afectación hepática fue hepatocelular en el 68%, colestásico en 14% y mixto en 18%. El estudio anatomopatológico fue sugestivo de hepatotoxicidad en el 73% de los pacientes; en el 27% restante se solapaban rasgos compatibles con hepatotoxicidad y hepatopatía autoinmune, junto con datos clínico-analíticos compatibles con hepatitis autoinmune desenmascarada por fármacos (HAIDF). En este grupo, los niveles medios de GPT y GOT fueron significativamente más elevados que en el resto (2445,8 y 1784,2 UI/L vs. 563,3 y 414,6 UI/l, respectivamente; p = 0,032). Respecto a la evolución, en 4 pacientes se produjo una resolución completa (normalización de la bioquímica hepática), 1 paciente cumplió criterios de DILI persistente y 13 de DILI crónico. Tres pacientes sufrieron un fallo hepático fulminante (FHF), que precisó la realización de trasplante hepático (los fármacos implicados fueron isoniacida, ibuprofeno y iproniazida). Otro paciente falleció como consecuencia de una sepsis. Los pacientes trasplantados eran más jóvenes (edad media de 27 años) que los que no necesitaron el trasplante (55,9 años) (p = 0,04) y en los 3 el patrón bioquímico fue hepatocelular. Conclusiones: Los antibióticos y antiinflamatorios fueron los fármacos más frecuentemente implicados. Observamos una HAIDF en el 27% de los casos de hepatotoxicidad grave. Los pacientes con peor evolución eran más Martos Martín M, Gómez García A, Arenas RuizTapiador JI, Cobian Malaver CJ, Esandi González FJ, Martín Martín L, García Bengoechea M, Bujanda Fernández de Pierola L Servicio de Aparato Digestivo. Hospital de Donostia. Guipuzcoa Introducción: El polimorfismo del gen de la interleukina 28 B (IL28B) está asociado a la respuesta al tratamiento antiviral contra el virus de la hepatitis C. El polimorfismo CC se asocia con aumento de respuesta virológica sostenida (RVS). Material y métodos: Se seleccionó el polimorfismo rs12979860 localizado en el gen de la IL28B y se realizó genotipado del alelo específico mediante PCR en tiempo real. Para el análisis estadístico se utilizó el programa estadístico SPSS 19.0. Resultados: Se obtuvieron muestras de 213 pacientes, todos ellos infectados por el virus de la hepatitis C, de los cuales 153 eran varones. El genotipo CC lo presentaron 85 pacientes (39,9%), el genotipo CT 95 (44,6%), y el genotipo TT 33 (15,5%). Han iniciado el tratamiento antiviral 110 pacientes, de los cuales han terminado el seguimiento 78. Treinta y ocho pacientes presentaron una respuesta viral sostenida (RVS), 21 pacientes fueron no respondedores (NR) y 19 pacientes recayeron al finalizar el tratamiento. Los pacientes con genotipo CC obtuvieron una respuesta virológica al final del seguimiento mayor respecto a los genotipos CT y TT (71,4% vs. 40,5 y 23,1%, respectivamente (p = 0,015). El porcentaje de no respondedores en los pacientes TT fue del 46,2%, del 35,1% en los CT, y del 7,1% en los CC. El porcentaje de pacientes que recayeron al finalizar el tratamiento en los grupos CC, CT y TT son 21,4, 24,3 y 30,8%, respectivamente. Conclusiones: La distribución del genotipo de la IL28B en nuestros pacientes es similar a otras series. El genotipo CC se asocia a una mayor respuesta al tratamiento antiviral con ribavirina e interferon pegilado. CP108. DRENAJE PERCUTÁNEO ECODIRIGIDO DE ABSCESOS HEPÁTICOS: EXPERIENCIA TRAS 25 CASOS Poza Cordón J, Olveira Martín A, Jaquotot Herranz M, Casanova Martínez L, Tortajada Laureiro L, Ruiz Fernández G, Han EJ, Marín Serrano E, Prieto Villegas M, Mora Sanz P, Segura Cabral JM REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Fig. 1. Absceso hepático. Servicio de Aparato Digestivo. Hospital Universitario La Paz. Madrid Introducción: El absceso hepático es una infección infrecuente causante de grave morbimortalidad. Presentamos nuestra experiencia terapéutica de los últimos años. Material y métodos: Revisión de datos de la unidad de Ecografía de abscesos hepáticos drenados desde enero del 2007 hasta agosto del 2011, completándose con historias clínicas. Resultados: Drenamos 25 pacientes con abscesos hepáticos. La edad media fue de 71 años con un rango entre 71-88 años, el 70% eran varones. 21 (85%) presentaban colección única, 4 (15%) con dos colecciones. El diámetro medio fue de 5,5 cm con un rango entre 3-15 cm. Otros hallazgos ecográficos fueron: derrame pleural en 22 (88%), coledocolitiasis o dilatación biliar en 13 (52%), pileflebitis en 3 (12%), enfermedad de Crohn en 5 (20%), Fig. 2. Drenaje de absceso. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 189 diverticulitis en 1 (4%) y poliquistosis hepatorrenal en 3 (12%). El drenaje se realizó bajo control ecográfico con “catéter pig-tail” de 12 F según técnica Seldinguer y se completó con antibioterapia. No se logró la inserción del drenaje adecuadamente en un caso con colección única (éxito de inserción del 96%). De los 24 restantes, 6 requirieron inicialmente dos catéteres (4 por colecciones dobles y 2 por colecciones únicas muy grandes y lobuladas). En 3 pacientes se asoció punción aspiración de varias colecciones de menos de 2 cm. Tres catéteres (12,5%) se obstruyeron o desplazaron y los pacientes tuvieron que ser nuevamente drenados. El tiempo medio de drenaje fue 8,2 días (rango 5-13). La infección se resolvió en los 24, no existiendo mortalidad ni necesidad de drenaje quirúrgico (éxito terapéutico del 100%). Tampoco hubo yatrogenia por el procedimiento. Conclusión: La participación de una unidad de Ecografía en la atención del paciente con absceso hepático permite tanto su diagnóstico como el de los procesos causales asociados, así como el tratamiento eficaz mediante drenaje percutáneo. CP109. EFICACIA DE LA BIOPSIA GUIADA POR ULTRASONOGRAFÍA ENDOSCÓPICA (USE-PAAF) EN EL DIAGNÓSTICO CITO-HISTOLÓGICO DE LESIONES SÓLIDAS HEPÁTICAS De la Iglesia García D1, Iglesias García J1, Abdulkader I2, Lariño Noia J1, Domínguez Muñoz JE1 Servicio de 1Gastroenterología y 2Anatomía Patológica. Hospital Clínico Universitario de Santiago. Fundación para la Investigación en Enfermedades del Aparato Digestivo. A Coruña Introducción/objetivos: La USE-PAAF es en la actualidad una técnica de rutina para el estudio de lesiones mediastínicas, lesiones intraluminales y tumores intraabdominales. Sin embargo existen pocos datos sobre su utilidad en las lesiones hepáticas. El objetivo de nuestro estudio fue evaluar la utilidad de la USE-PAAF en el diagnóstico cito-histológico de lesiones sólidas hepáticas. Métodos: Análisis retrospectivo de los últimos dos años de una base de datos prospectiva de pacientes sometidos a USE en nuestra Unidad de Endoscopias. Se incluyeron los pacientes sometidos a USE-PAAF de lesiones sólidas hepáticas por inaccesibilidad percutánea de las mismas. La USE fue realizada bajo sedación consciente mediante el equipo lineal de Pentax y las PAAF fueron realizadas con agujas de 19, 22 y 25 gauge. Se consideró como patrón oro de diagnóstico final: a) el análisis histopatológico de la pieza quirúrgica; o b) un resultado positi- 190 vo para malignidad de la PAAF junto con pruebas de imagen compatibles (incluyendo resonancia magnética, TAC abdominal y USE) en pacientes inoperables o con lesiones irresecables, o c) la evaluación clínico-radiológica (incluyendo resonancia magnética, TAC abdominal y USE) y seguimiento clínico mínimo de 6 meses en pacientes con resultado negativo para malignidad en la PAAF. Se evaluaron las indicaciones, numero de pases, complicaciones y eficacia de la USE-PAAF. Resultados: Se identificaron en el periodo de estudio un total de 12 pacientes (edad media 67,2 años, rango 2886, 11 varones) sometidos a USE-PAAF de lesiones sólidas hepáticas. El tamaño medio de las lesiones fue de 40.8 mm (rango 12-120 mm). El diagnostico final fue de tumor maligno en 11 casos (82%) y un absceso en el otro caso (18%). Se obtuvo una muestra adecuada para la evaluación citológica en todos los casos (100%) tras una media de 2 pases (rango 1-4). La sensibilidad, especificidad y eficacia global para determinar malignidad fue 81,8, 100 y 83,3%, respectivamente. No hubo complicaciones asociadas al procedimiento. Conclusiones: La USE-PAAF de lesiones hepáticas es un método seguro y eficaz para el diagnóstico cito-histológico de las lesiones no accesibles percutáneamente. CP110. EL TRATAMIENTO CON DOSIS BAJAS DE PEGINTERFERÓN ALFA 2b NO DISMINUYE LA PRESIÓN PORTAL NI LA RIGIDEZ HEPÁTICA EN PACIENTES CON HEPATITIS CRÓNICA POR VHC Y FIBROSIS AVANZADA Alonso López S, Gutiérrez Rodríguez ML, Hernández Cabrero T, Gómez Molins I, Fernández Rodríguez CM Servicio de Aparato Digestivo. Hospital Universitrio Fundación Alcorcón. Madrid Introducción: Los pacientes con hepatitis crónica por virus C (HCC) en estadio F3-F4 no respondedores al tratamiento antiviral presentan un riesgo elevado de progresión de la enfermedad hepática. El beneficio clínico del tratamiento prolongado con dosis bajas de peginterferón en esta situación parece escaso. Por otro lado, se desconoce el efecto de la terapia de mantenimiento sobre la presión portal y la fibrosis hepática medida mediante elastografía de transición (ET). Objetivos: Evaluar el efecto de la terapia de mantenimiento sobre la presión portal, la fibrosis y la función hepática, y supervivencia libre de complicaciones hepáticas. Métodos: Se incluyeron 13 pacientes con HCC F3-F4 no respondedores en un estudio prospectivo y abierto, tratados con 0,5 mg/kg/semana de peginterferón alfa 2b durante 3 años. Se realizaron mediciones del GPVH, elastografia de transición (ET) hepática y de la función hepática, basales, a los 18 meses de tratamiento y al final del estudio. Se realizó un seguimiento clínico cada 3 meses. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Los pacientes que desarrollaron carcinoma hepatocelular, hemorragia por varices, ascitis, encefalopatía hepática, o un incremento > 2 puntos en la escala de Child-Pugh interrumpieron el tratamiento al considerarse fracaso. Los resultados se evaluaron por intención de tratar (ITT). Once pacientes que rehusaron el tratamiento se reclutaron como grupo control. Se utilizó el test de Wilcoxon y Friedman para comparar las medias y las curvas de Kaplan-Meier y el test de log-Rank en el análisis de supervivencia. Resultados: Se incluyeron 13 pacientes F3-F4 (7H/6M) con una edad media de 56,4 ± 4,3 años. Todos ellos eran Child A, un 69,4% tenían F4 o presentaban signos inequívocos de cirrosis y un 38,5% tenían varices esofágicas al inicio. No se observaron diferencias entre los valores basales, a los 18 meses y al final del tratamiento del GPVH (8,92 ± 3,04 mmHg, 8,2 ± 2,07 mmHg y 8,5 ± 3,5 mmHg, respectivamente), de la rigidez hepática (23,4 ± 11,81 Kpa, 21 ± 9,6 Kpa y 24,4 ± 3,67 Kpa, respectivamente), y de la puntuación de Child-Pugh (5,08 ± 0,27, 5,3 ± 0,6 y 5,15 ± 0,13 puntos, respectivamente). Dos de los 13 pacientes presentaron fracaso de tratamiento (15,4%) y 7 de ellos (53,8%) lo interrumpieron precozmente por efectos adversos. La supervivencia libre de complicación hepática en la población tratada fue del 83,3% vs. 81,8% en el grupo control a los 3 años (ns). Conclusiones: El tratamiento de mantenimiento con dosis bajas de peginterferón alfa 2b no disminuye la presión portal ni la rigidez hepática. Tampoco aumenta la supervivencia libre de complicaciones hepáticas y su tolerancia es mala. CP111. ELASTOGRAFÍA DE TRANSICIÓN HEPÁTICA EN EL MANEJO DE PACIENTES CON VHC: INFLUENCIA DE LA ESTEATOSIS EN LA CUANTIFICACIÓN DEL GRADO DE FIBROSIS Suárez Ferrer C, Llop Herrera E, de la Revilla Negro J, Pons Renedo F, Martínez Porras JL, Fernández Puga N, Santiago García J, Abreu García L, Calleja Panero JL Servicio de Gastroenterología y Hepatología. Hospital Universitario Puerta de Hierro Majadahonda. Madrid Introducción/objetivos: La elastografia de transición (ET) es un método no invasivo que ofrece un valor cuantitativo proporcional al grado de fibrosis hepática. Se han descrito limitaciones que podrían invalidar sus resultados. La esteatosis hepatocelular(EH) elevada parece que disminuiría la atenuación, infravalorando el grado de fibrosis. Se desconoce el grado de variabilidad de los resultados de la ET según el grado de EH en pacientes VHC. Métodos: Determinar como influye en los resultados de la ET la presencia de EH cuantificada en la biopsia hepática en pacientes con VHC. Se recogieron retrospectivamente los datos de pacientes VHC que se realizaban una biopsia hepática percutánea y una ET de forma simultánea. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 191 TABLA I PARÁMETROS ANALÍTICOS BASALES Parámetro Media SD AST ALT GGT FA Glusosa Colesterol Ácido úrico 60 79 95 78 97 166 5,5 41 52 153 39 19 33 1,5 Resultados: Desde junio de 2009 hasta febrero de 2012 se incluyeron 43 pacientes. A 3 (7%) no se les pudo realizar la ET por obesidad y en 1 (2,3%) no se pudo establecer el grado de fibrosis por escasa muestra. Finalmente se analizaron 39 pacientes. La edad media 48 años (SD:11), con predominio femenino(60%).En la Tabla I se muestran los resultados analíticos basales de los pacientes. Los valores de ET medios 9 kPa (SD: 8),(SR: > 70%). Se clasificaron según el grado de fibrosis ET: F0-F1 27 (69,2%), F2 5 (12,8%), F3 1 (2,6%) y F4 6(15,4%). El grado de fibrosis en la biopsia (METAVIR): F0-F1 22 (56,4%), F2 12 (30,8%), F3 4 (10,3%) y F4 1 (2,6%). La EH cuantificada en la biopsia, 27 no tenían esteatosis (69,2%); 8 (20,5%) < 30%; 2 (5,1%) 30-60%; y 2 (5,1%) > 60%. Cuando comparamos el grado de fibrosis establecido con la ET y con el grado de fibrosis en la biopsia obtuvimos concordancia en 64%. Analizando si el grado de esteatosis en la biopsia influia en los resultados de la ET, encontramos que el 42% con EH no estaban bien clasificados vs. 33% sin EH (p = 0,6). No pudimos establecer una relacion directamente proporcional entre los mal clasificados en el caso de EH dado que solo 5 pacientes cumplian estos requisitos. En 3, se infraestimo en grado de fibrosis medido por la ET y en 2 se sobreestimo (Fig. 1). Conclusiones: Aunque se acepta que el grado de esteatosis hepática puede influir en los resultados de la ET, no hemos sido capaces de demostrar como influye el grado de esteatosis con la variabilidad en los resultados de la ET para cuantificar la fibrosis. Introducción: El hiperesplenismo asociado a hepatopatía crónica, junto con otros factores (menor síntesis de eritropoyetina) causan citopenias que en algunos casos limitan terapéuticas como el tratamiento antiviral con PegIFN/ribavirina para el VHC. La embolización esplénica parcial es un procedimiento que ha mostrado utilidad en el tratamiento de la trombocitopenia asociada al hiperesplenismo. Objetivos: Describir la experiencia en nuestro centro del efecto de la embolización esplénica parcial sobre el número de plaquetas en pacientes con hepatopatía crónica e hiperesplenismo. Métodos: Se hizo una revisión retrospectiva de 12 pacientes sometidas a embolización esplénica en la Fundación Jiménez Díaz de 2005 a 2011, con hepatopatía crónica compensada e hiperesplenismo, no candidatos a esplenectomía por su enfermedad de base. Se realizó embolización del 70-80% del parénquima esplénico con esferas de polivinilalcohol (PVA) de 500-900µ. Los pacientes fueron seguidos según un protocolo: Hemoglobina, plaquetas, leucocitos, eritrocitos, fosfatasa alcalina (FAlc), GPT, bilirrubina e INR pre-embolización, a la semana, al mes y al año del tratamiento. Otros factores evaluados fueros: Etiología (VHC, OH, VHB, criptogénica) grado de Child-Pugh, tamaño del bazo, complicaciones y mortalidad ligada al procedimiento. Resultados: De 12 pacientes (11 hombres y una mujer) con edad media de 52 años, en su mayoría con hepatopatía secundaria a VHC (11 pacientes y 4 coinfectados VHC/VIH) y una cirrosis criptogénica. 7 pacientes Child A y 5 Child B. El valor medio plaquetario pre-embolización fué de 60.000 plaquetas, aumentando a la semana y al año de for- CP112. EMBOLIZACIÓN ESPLÉNICA PARCIAL EN EL MANEJO DE LA TROMBOCITOPENIA POR HIPERESPLENISMO Olmos Jerez JA1, Vergara Hurtado K1, Farráis Villalba S1, Calero Barón D1, Polo Lorduy B1, Urbano García J2, Porres Cubero JC1 Servicios de 1Aparato Digestivo y 2Radiología Intervencionista. Fundación Jiménez Díaz-UTE. Madrid REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 1. Valores de plaquetas basales, a la semana, mes y año post-embolización. 192 SEMANA DE LAS ENFERMEDADES DIGESTIVAS sentaron trombosis portal, uno derrame pleural y otro angina. Ninguno de los pacientes requirió de ingreso en UCI, ni se registraron fallecimientos como consecuencia del procedimiento. Conclusión: La embolización esplénica parcial es un método efectivo alternativo a la esplenectomía y relativamente seguro, que aumenta el número de plaquetas en pacientes cirróticos (de alto riesgo quirúrgico) permitiendo así el tratamiento posterior con PegIFN en la mayoría de pacientes con hepatopatía crónica por VHC. CP113. ESTUDIO DE LA ELEVACIÓN DE LAS ENZIMAS DE FUNCIÓN HEPÁTICA EN UNA CONSULTA DE ACTO ÚNICO Fig. 2. Valores de leucocitos basales, a la semana, mes y año post-embolización. ma significativa con una media de 260.000 plaquetas a la semana (p = 0,0034) y al año 120.000 (p = 0,0022). El valor de leucocitos aumentó significativamente sólo a la semana de 5.100 a 11.000 (p = 0,0006). No se observaron diferencias significativas para valores de hemoglobina, GPT, FAlc, bilirrubina e INR. La tasa de complicaciones post-embolización fué del 50% siendo la principal el síndrome post-embolización (6 pacientes). Dos pacientes pre- Fig. 3. Embolización esplénica parcial. Bendezú García RA, Casado Martín MM, Lázaro Sáez M, Rodríguez Manrique MA, Patrón Román GO, Amat Alcaraz S, González Sánchez M, Peláez Díaz G, Vega Sáenz JL Servicio de Aparato Digestivo. Hospital Torrecárdenas. Almería Introducción/objetivos: La elevación de las enzimas de función hepática (EFH) –GOT, GPT, FA, GGT– constituye un hallazgo frecuente en los análisis de rutina en la población general. Existen escasos datos en relación a las patologías más prevalentes causantes de estas alteraciones en nuestro medio. Además, su estudio conlleva el descarte de múltiples etiologías siendo necesario realizar varios exámenes y visitas al especialista. Nos planteamos evaluar las causas más frecuentes de elevación de EFH en nuestro medio en una consulta de acto único (CAREh). Métodos: Durante el periodo de marzo/2008 y junio/2010 se realizó el estudio de pacientes adultos con elevación menor de 5 veces el límite superior de la GOT y GPT, así como de GGT y FA los cuales fueron identificados en su Centro Salud y por lo que fueron derivados al CAREh. Previamente se les realizó una nueva analítica con EFH, serología para el virus de la hepatitis B y C, perfil lipídico, metabolismo del hierro, autoanticuerpos para hepatitis autoinmune, celiaquía, AMA, hormonas tiroideas, ceruloplasmina y alfa 1 antitripsina. Al cabo de tres semanas, se realizaba la evaluación en el CAREh por un hepatólogo, donde además se les realizó una ecografía digestiva. Resultados: Se incluyeron 427 pacientes, con predominio masculino y 48 años como edad media. Se llegó al diagnóstico definitivo en el 80% de los casos con los resultados de los exámenes solicitados en nuestra consulta de acto único. La causa más frecuente de elevación de las TA fue el HGNA (40%), alcohol (17%) y VHC (13%). La elevación de la GGT estuvo en relación al HGNA (30%), alcohol (27%) y hepatotoxicidad (8%) y la elevación de GGT y FA fue por el HGNA (21%), alcohol (17%) y hepatotoxicidad (11%). La elevación autolimitada se vio en el 9%. Mientras que un 11% no pudo identificarse causa. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 193 Conclusiones: La consulta de acto único permitió el diagnóstico etiológico en la gran mayoría de los casos. El HGNA fue la causa más frecuente de elevación de las EFH en nuestro medio. Una elevación inicial de la GOT/GPT debe de ser confirmada antes de realizar más estudios. La elevación aislada de la GGT requiere de ahondar la anamnesis que permita identificar su relación con enfermedades extradigestivas o al consumo de alcohol sin necesidad de un estudio exhaustivo. CP115. ESTUDIO DE UNA SERIE DE PACIENTES CON CIRROSIS BILIAR PRIMARIA EN EL COMPLEJO HOSPITALARIO DE TOLEDO Ramírez Ramos B, Artaza T, de la Cruz G, Sánchez JJ, González de Frutos C, Rivas P, Gómez R Servicio de Aparato Digestivo. Hospital Virgen de la Salud. Toledo Introducción: La cirrosis biliar primaria (CBP) es una enfermedad hepática autoinmune condicionada por una inflamación crónica de los conductos biliares intrahepáticos. El ácido ursodexosicólico (AUDC) es el único tratamiento aprobado y que ha demostrado, sobre todo cuando es administrado en etapas tempranas de la enfermedad, modificar la historia natural en la mayoría de los casos. Objetivos: Evaluar las características demográficas, clínicas y analíticas de pacientes diagnosticados de CBP en nuestro centro. Pacientes y métodos: Estudio retrospectivo, que incluyó a pacientes diagnosticados de CBP en consulta de gastroenterología del Complejo Hospitalario de Toledo entre los años 2001-2011. Resultados: De un total de 46 pacientes, 40 (86,9%) eran mujeres, cuya edad promedio fue de 66,6 ± 14,5 años. 10 pacientes (21,7%) presentaron síntomas al momento del diagnóstico, siendo el síntoma predominante la astenia (9 pacientes), seguida del prurito (6 pacientes). Los anticuerpos antimitrocondriales resultaron positivos en 44 pacientes (95,6%). Los niveles de IgM fueron 500 ± 180,9 (mg/dl), los de IgG 1.570 ± 511 (mg/dl), y la fosfatasa alcalina (FA) 579 ± 496 (mU/ml). La bilirrubina fue 0,9 ± 0,7 (mg/dl), la albúmina 4,2 ± 0,4 (g/dl), INR 0,9 ± 0,05 y las plaquetas 234,7 ± 110,3 (109/l). Todos los pacientes fueron tratados con AUDC a dosis entre 600-1200 mg/día (dosis media 835 ± 242,7 mg), de los cuales solo 2 suspendieron el tratamiento. Ninguno de los pacientes refirió efectos secundarios y 35 (76%) presentaron respuesta al tratamiento (según Spanish criteria= disminución de FA > 40% respecto a niveles basales). Trece pacientes (28%) se encontraban en estadio cirrótico y 8 (17%) presentaron alguna complicación de su cirrosis: 5 descompensaciones ascítico-edematosas, 2 hemorragias por varices y 1 encefalopatía hepática. Ninguno de los pacientes requirió trasplante hepático y uno de ellos (2,1%) fue diagnosticado de hepatocarcinoma. Se realizó gastroscopia en 32 (69,5%) pacientes y en 8 de ellos se objetivaron varices esofágicas. 10 pacientes presentaron alguna patología autoinmune asociada, siendo la enfermedad predominante la tiroidea. Conclusión: Los pacientes con CBP presentan una respuesta particularmente favorable y una buena evolución general con AUDC cuando el diagnóstico se realiza de forma precoz. Por lo tanto, resulta fundamental promover la detección precoz de esta enfermedad. CP116. ESTUDIO DESCRIPTIVO DE PACIENTES DIAGNOSTICADOS DE ENCEFALOPATÍA HEPÁTICA EN UN HOSPITAL DE TERCER NIVEL Morales Alcázar F, Carrillo Ortega G, Tercero Lozano M, Martínez García R, Baeyens Cabrera E, Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción/objetivos: La encefalopatía hepática constituye una causa frecuente de hospitalización en el enfermo con cirrosis. El objetivo de este estudio es conocer las características demográficas y clínicas de estos pacientes en nuestro centro. Material y métodos: Estudio observacional, descriptivo retrospectivo en los que se incluyeron a todos los pacientes diagnosticados de encefalopatía hepática durante el año 2011 en el Complejo Hospitalario de Jaén. TABLA I RECIDIVA Válidos no sí Total Frecuencia Porcentaje Porcentaje válido Porcentaje acumulado 23 6 29 79,3 20,7 100,0 79,3 20,7 100,0 79,3 100,0 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 194 SEMANA DE LAS ENFERMEDADES DIGESTIVAS Conclusiones: 1. La encefalopatía hepática es una complicación frecuente en pacientes con cirrosis avanzada, siendo la causa desencadenante más frecuente en nuestro medio la infecciosa seguido de la hemorragia digestiva y toma de fármacos. 2. El riesgo de recidiva es mayor en aquellos pacientes sin tratamiento profiláctico o que estaban solo con lactulosa en comparación con los que tomaban lactulosa y rifaximina juntos. CP117. FACTORES ASOCIADOS AL DESARROLLO DE DISFUNCIÓN RENAL POSTRASPLANTE HEPÁTICO Fig. 1. Resultados: Se incluyeron un total de 29 pacientes (22 hombres y 7 mujeres) cuya edad media era de 67 ± 15,8 años. La etiología de la cirrosis más frecuente en estos pacientes fue la etílica (58,6%) seguida del VHC (34,5%), encontrándose únicamente 2 casos de etiología mixta. Estos pacientes presentaron un estadio C de Child-Pugh (55,2%) y B (44,8%), mientras que ningún paciente en estadio A precisó ingreso por esta causa. En cuanto al grado de encefalopatía según la escala de West-Haven con la que ingresaron, el más frecuente fue grado II (41,4%) seguido de grado I (37,9%), siendo menos frecuente los grados III (13,8%) y IV (6,9 %). La causa desencadenante más frecuente de la encefalopatía fue la infecciosa (31%) seguida de hemorragia digestiva alta y la farmacológica con un 20,7% cada una, siendo desconocida en 13,8% de las ocasiones. La tasa de mortalidad fue de 13,8 %, todos ellos ingresados con un grado avanzado de encefalopatía (III y IV) y el 75 % en un estadio C de Child-Pugh. Como tratamiento profiláctico el 62,1% de los paciente tomaban lactulosa, el 13,8% lactulosa + rifaximina y 24,1% no tomaban nada. La tasa de recidiva durante este año fue del 20,7%, del cual un 40% se encontraba sin tratamiento profiláctico, otro 40 % con lactulosa sola y el 20% restante con lactulosa y rifaximina. Almohalla Álvarez C1, Ampuero Anachuri K2, Vargas García A1, Peñas Herrero I1, Acebal A2, Barrera Rebollo A3, Fernández Orcajo P1, García Pajares F1, Sánchez Antolín G1 1 Unidad de Hepatología. Servicios de 2Nefrología y 3 Cirugía General. Hospital Universitario Río Hortega. Valladolid Introducción: Múltiples factores pre y postrasplante hepático se han asociado al desarrollo de insuficiencia renal postrasplante hepático(IR-posTOH). La importancia del desarrollo de IR postrasplante es que es un factor de riesgo de mortalidad postrasplante. Objetivo: Analizar retrospectivamente los factores asociados con el desarrollo de IRPos-TOH), y su mortalidad asociada. Material y métodos: Incluimos en el estudio 100 pacientes trasplantados hepáticos en nuestro Centro desde enero 2008 hasta diciembre de 2010. De manera retrospectiva se recogieron datos de factores de riesgo de disfunción renal pretrasplante (HTA, DM), MELD pretrasplante, urea y creatinina pretrasplante, creatinina/Urea máximas postrasplante y al tercer mes, necesidad de diálisis y mortalidad a los 6 y 12 meses. Todos los pacientes tenían al menos 1 año de seguimiento. Resultados: 75 pacientes fueron varones y 25 mujeres. La indicación de trasplante fue 39% hepatocarcinoma TABLA II TABLA DE CONTINGENCIA RECIDIVA * PROFILAXIS Profilaxis Recidiva no sí Total No Lactulosa Lactulosa y Rifaximina Total 5 3 8 15 2 17 3 1 4 23 6 29 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES (CHC), 46% cirrosis avanzada, 8% retrasplante (4 agudos y 4 crónicos) y 7% otros). Pretrasplante el 18% presentaban HTA y el 35% DM. El MELD fue 13,75 ± 5,65. La tasa de disfuncon renal preTOH (creat > 1,5mg/dl), fue del 7%. En el grupo con IRpreTOH la indicación de trasplante fue el retrasplante en el 42,8% y la IHAG en el 14,20%. La prevalencia de HTA pretrasplante en este grupo fue de 57,14% y el de DM 85,7% significativamente superior a la existente en el grupo cuya función renal pretrasplante fue normal. La Creat máx en el grupo con DRPre fue de 2,92 frente a 1,60 en el grupo que sin IRpreTOH (p < 0,05). Asimismo la estancia en UCI fue significativamente superior en dicho grupo(16,4/10,04; p < 005). Tambien hubo diferencias significativas en la terapia renal sustitutiva (TRS) que la precisaron el 11,8% en el grupo sin IRpreTOH frente al 42,8% en el gupo con IRpreTOH. Sin embargo ninguno de los pacientes con IRPreTOH falleció en el seguimiento. Tampoco hubo diferencias significativas en el tiempo de isquemia (354.42 vs. 454 minutos). Conclusiones: La disfunción renal pretrasplante es el factor de riesgo más importante para el desarrollo de disfunción renal postrasplante. La HTA y la DM se asocian también al desarrollo de disfunción renal postrasplante. La IRPreTOH se asocia a mayor tasa de IRPosTOH, estancia en UCI más prolongada y mayor necesidad de TRS. Sin embargo, en nuestra serie no se asocio a mayor mortalidad. 195 Fig. 1. Etiología cirrosis hepática. pretación de los datos utilizando el test del “Chi-cuadrado” (p < 0,05). Resultados: La edad media fué de 62,77 años de los cuales 59% son hombres y un 41% mujeres con una estancia media de 11 días. Predomina la cirrosis de etiología alcohólica con un 53%, seguida del VHC (33%) (Fig. 1). Las infecciones más frecuentes fueron la ITU (37%), la Neumonia (18%) y la PBE (16%). Y los principales gérmenes causales fueron: E. Coli, S. pneumoniae y E. faecalis (Fig. 2). Dentro de los factores predisponentes de infección destacaron el etilismo activo (46%) y catéter/sonda vesi- CP118. FACTORES PRONÓSTICOS Y DE RIESGO EN PACIENTES CIRRÓTICOS CON INFECCIÓN INGRESADOS EN UN HOSPITAL GENERAL Carrión García F1, Baños Madrid R1, Gómez Gómez J2, Ródenas Checa J3, Morán Sánchez S1, Martínez Otón JA1, Serrano Ladrón de Guevara S1 1 Servicio de Aparato Digestivo. Complejo Universitario Santa María del Rosell. Murcia. 2Servicio de Enfermedades Infecciosas. Hospital Universitario Virgen de la Arrixaca. Murcia. 3Servicio de Admisión. Complejo Universitario Santa María del Rosell. Murcia Introducción: Las infecciones son una de las principales causas de descompensación hepática y de morbi-mortalidad en pacientes con daño hepático crónico. Nuestro objetivo es determinar los factores pronósticos y su influencia dentro de la evolución de la enfermedad de los pacientes cirróticos. Material y métodos: Se realiza un estudio retrospectivo y descriptivo de pacientes cirróticos con infección bacteriana ingresados en el Complejo Hospitalario de Cartagena en el período de abril 2007 a noviembre de 2011. Se revisan 280 historias clínicas (n = 100 pacientes con infecciones al ingreso) y se registraron los datos clínicos y analíticos de los diferentes episodios de infección en cada paciente para posteriormente realizar un análisis e inter- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 2. Tipos de infecciones más frecuentes. 196 SEMANA DE LAS ENFERMEDADES DIGESTIVAS catéteres y sondas vesicales. Como factores pronósticos al ingreso asociados a una mayor mortalidad encontramos: Child > 8, MELD > 10, etilismo activo y diabetes entre otros. En nuestro estudio no hay diferencias significativas entre el sistema Child-Pugh y el MELD ya que a mayor puntuación de los mismos hay una mayor mortalidad y mayor predisposición a infecciones concomitantes. La supervivencia tras el episodio infeccioso fue proporcional a la funcionalidad hepática, siendo del 70% en pacientes Child B y del 45% en Child C. CP119. HEMOCROMATOSIS HEREDITARIA EN EL HOSPITAL DE CABUEÑES López E1, Cuervo D2, Fonseca EM2, Méndez K1, García A2, Montes L2 Servicios de 1Aparato Digestivo y 2Medicina Interna. Hospital de Gijón. Asturias Fig. 3. Factores predisponentes. Fig. 4. Comorbilidades asociadas a CH. cal (46%), seguidos de diabetes mellitus (35%), transfusión y cirugía (Figs. 3 y 4). En nuestra población los pacientes con Child-Pugh B tuvieron mayor riesgo de infecciones (60%) y el 77% de los pacientes cirróticos que presentaron infección concomitante tuvieron una puntuación MELD > 10 puntos. Conclusiones: Los factores asociados a un mayor riesgo de infección fueron el etilismo activo y ser portador de Introducción/objetivo: Analizar las características clínicas y la relación de diversos parámetros en el nivel de sobrecarga de hierro en una serie de pacientes diagnosticaods de hemocromatosis hereditaria (HH). Material y método: Estudio retrospectivo de una serie de pacientes con diagnóstico de HH entre 2001 y 2010 en el hospital de Cabueñes. Se consideró HH definitiva si existía: mutación del gen HFE compatible; aumento de la ferritina y/o del índice de saturación de la transferrina (IST); y/o biopsia hepática compatible. Se recogieron las características epidemiológicas, clínicas, analíticas y evolutivas. Se analizaron mediante el programa SPSS 17.0. Resultados: Se diagnosticaron 59 pacientes con una edad media de 54 ± 16 años, de los cuales 45 (76,3%) eran varones. La mutación predominante fue homocigotos C282Y en el 81,3%, homocigotos H63D en 3,4% y heterocigotos C282Y-H63D en 13,6%. Estaban asintomáticos 47% y la clínica fue: 27% artralgias, 17% cardiopatía, 15,5% astenia, 15,5% diabetes mellitus, 11,9% hepatopatía y 6,8% hiperpigmentación. La ferritina estaba elevada en el 76% de los casos, con un valor de 1.207 ± 1.296 ng. El IST estaba elevado en 96,6%, con una media de 99 ± 34. La asociación más relevante fue la alteración de ferritina en varones (p 0,001). Respecto a la asociación del valor de ferritina con mayores de 45 años, con genotipo C282Y homocigoto y varones, fue significativo, respectivamente, en p 0,027, p 0,036 y p 0,0336. Respecto al valor de IST se encontró significación en genotipo C282Y homocigoto. Discusión: Las características clínicas, edad, sexo y genotipo son similares a lo descrito en la literatura. Solamente referir un número mayor de asintomáticos debido a la inclusión de pacientes diagnosticados por screening REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES familiar. La HH presenta una alta prevalencia genética, pero con baja expresión fenotípica, por lo cual es necesario tener una alta sospecha clínica. El screening poblacional no está recomendado. Las alteraciones del metabolismo del hierro (ferritina e IST) en varones mayores de 45 años y con consumo de alcohol constituyen un buen parámetro de apoyo al diagnóstico. Conclusiones: 1. Nuestra serie presenta características similares a las descritas en la literatura. 2. Ante una sospecha clínica, determinar la ferritina y el IST y, si están elevados, solicitar la mutación, es una rutina adecuada para estudiar la enfermedad. CP120. HEPATITIS AUTOINMUNE: CARACTERÍSTICAS CLÍNICAS Y RESPUESTA AL TRATAMIENTO Rivas Maldonado P, Artaza Varasa T, Ramírez Ramos BJ, de la Cruz Pérez G, González de Frutos C, Gómez Rodríguez RA, Sánchez Ruano JJ Servicio de Aparato Digestivo. Hospital Virgen de la Salud. Toledo Introducción: La hepatitis autoinmune es una enfermedad inflamatoria crónica del hígado, poco frecuente y que se carateriza por la presencia de autoanticuerpos circulantes e hipergammaglobulinemia. Objetivos: El objetivo fundamental de nuestro trabajo es una evaluación de las características epidemiológicas, clínicas, analíticas y de respuesta al tratamiento en un grupo de pacientes con hepatitis autoinmune. Método: El estudio incluye a pacientes diagnosticados de hepatitis autoinmune en la consulta monográfica de Hepatología del complejo hospitalario de Toledo con un seguimiento de 120 meses. Resultados: De los 33 pacientes estudiados, 30 eran mujeres (90,9%) con una media de edad al diagnóstico de 50,7 ± 15,7 años siendo 8 pacientes mayores de 65 años. La forma de presentación en 13 de ellos fue aguda (39,4%) y en 20 pacientes fue de forma insidiosa (60,6%). Del total de pacientes, 30 de ellos eran de tipo I (ANA y/o AML positivos), 2 casos de tipo II (Anti-LKM) y un caso de tipo III (Anti-SLA). El tiempo transcurrido antes del diagnóstico fue de 10,4 ± 16,4 meses. 7 pacientes (21,2%) eran cirróticos. No se registró ningún caso de hepatocarcinoma ni de fallecimiento. Los valores analíticos principales fueron: GPT 724,5 ± 711,8 mU/ml; GOT 628 ± 668,2 mU/ml; bilirrubina total 3,8 ± 5,3 mg/dl; gammaglobulina 2 ± 0,7 g/dl; e IgG 2149,6 ± 1010,9 mg/dl. Catorce pacientes (42,4%) tenían otra enfermedad de tipo autoinmune, predominando la patología tiroidea (6 casos). Veintiocho pacientes (87,8%) presentaron una respuesta completa al tratamiento, 4 presentaron respuesta parcial y uno no tuvo respuesta. El tiempo hasta alcanzar la respuesta fue de 15,8 ± 18,6 meses. 24 pacientes recibieron pred- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 197 nisona, 9 pacientes budesonida, 31 pacientes azatioprina y 1 paciente mofetilmicofenolato. No se registraron efectos secundarios importantes excepto en dos pacientes (dolor e hiperamilasemia y pancitopenia) lo que obligó a un cambio de tratamiento. No se registraron diferencias entre los parámetros clínicos y analíticos analizados por sexo, forma de presentación o edad (mayor/menor 65 años). Pero los pacientes mayores de 65 años presentaron una tendencia a alcanzar la respuesta al tratamiento en menor tiempo que los menores de 65 años. (p = 0,09). Conclusiones: En pacientes con hepatitis autoinmune es importante realizar un diagnóstico precoz dada la buena respuesta al tratamiento. Los pacientes mayores de 65 años presentan una tendencia a una respuesta particularmente favorable. La presencia de cirrosis no influyó en la respuesta al tratamiento. CP121. HEPATITIS CRÓNICA C EN LA PRÁCTICA CLÍNICA REAL: LOS PRIMEROS TRES AÑOS DE ACTIVIDAD DEL HOSPITAL DEL TAJO Soto Fernández S, Pérez-Grueso Macías MJ, García Alonso M, Marín Alcolado E, Lo Iacono O Servicio de Digestivo. Hospital del Tajo. AranjuezMadrid Objetivos: El objetivo de este estudio es evaluar la aplicabilidad práctica de las líneas guía en una cohorte con hepatitis crónica C de un hospital de tercer nivel. Métodos: Entre mayo 2008-2011, 1.182 pacientes con elevación confirmada de transaminasas o datos de hepatopatía fueron valorados en la consulta de digestivo de acuerdo con un protocolo interno basado en las actuales líneas guía, incluyéndolos en una base de datos. Resultados: Se incluyeron 151 pacientes (12%; 86H y 65M), con una carga viral media de 5,7 Log (2,7-7,4), genotipo 1 en 131 (86%) y edad media 57 años (19ñ93), siendo el 30% mayor de 70 años. El tiempo trascurrido desde el diagnóstico inicial fue de 151 meses (1-741), siendo de 10 años en 73 pacientes (48%) y de 30 años en 12 (8%). El 11%(17) presentaban enolismo crónico. En 31 pacientes (21%) los valores de AST/ALT fueron constantemente inferiores a 40UI. El periodo de seguimiento fue de 22 meses(6-45) y se completó según protocolo en 123 pacientes(81%). Fueron diagnosticados de cirrosis 45 pacientes (29%); 20 (43%) llevaban menos de 10 años de enfermedad, 31 (69%) tenían datos ecográficos de hipertensión portal y 15 (33%) varices esofágicas (8 grado III-IV). En el periodo de seguimiento,17 pacientes (11%) presentaron un primer episodio de descompensación: 10 ascitis, 2 PBE, 2 HDA; 15 desarrollaron hepatocarcinoma, tratándose con trasplante (1), cirugía (3), radiofrecuencia (1) y sorafenib (1). En el periodo de seguimiento murieron 9 pacientes: 198 5 por causa hepática (todos cirróticos) y 4 por otras causas (uno cirrótico). Fueron tratados con Peg-IFN+RBV 44 pacientes: 36 naive, de los cuales 7 siguen en tratamiento, 14 obtuvieron RVS (48%), 3 han sido recaídas y 12NR; se realizaron 8 retratamientos: tres con primer tratamiento incompleto (consiguiendo 2 RVS y 1NR), dos pacientes tratados previamente sólo con IFN (1 RVS y 1 NR), y tres recaídas (2 RVS, 1 NR). De los 44 tratados, 10 eran cirróticos (3RVS, 3NR y 4 continúan en tratamiento). Conclusiones: La aplicación de un protocolo basado en las líneas guía para el seguimiento de los pacientes con hepatitis crónica C en un hospital terciario tiene un alto índice de cumplimiento y una elevada rentabilidad diagnóstica. El tratamiento antiviral consigue un porcentaje de respuesta del 48%, inferior a lo conseguido en estudios clínicos. Los predictores de respuesta al tratamiento han resultado similares a los publicados. CP122. HIPERFERRITINEMIA: CARACTERÍSTICAS FENOTÍPICAS Y DIAGNÓSTICAS DE LOS PACIENTES REMITIDOS A CONSULTAS EXTERNAS DE UN HOSPITAL COMARCAL. RELEVANCIA DE LAS MUTACIONES HFE Y PAPEL DE LA RM Zapata Morcillo EM1, Castiella Eguzkiza A1, Zubiaurre Lizarralde L1, Alustiza JM2, de Juan MD3, Aguirre García A1, Emparanza JI4, Otazua P5 1 Servicio de Aparato Digestivo. Hospital de Mendaro. Gipuzkoa. 2Servicio de Radiología. Osatek Donostia. Gipuzkoa. Servicios de 3Inmunología y 4Epidemiología Clínica. Hospital Donostia-Donostia Ospitalea. Gipuzkoa. 5Servicio de Aparato Digestivo. Hospital Alto Deba. Gipuzkoa Introducción: La hiperferritinemia es causa frecuente de consulta en nuestro medio. Existen datos limitados sobre las características clínicas y fenotípicas de los pacientes enviados para valoración de sobrecarga férrica hepática. Objetivo: Determinar causas de hiperferritinemia en pacientes de consultas externas de un hospital comarcal. Pacientes y métodos: Estudio prospectivo de 132 pacientes consecutivos con hiperferritinemia (> 200 µg/l mujeres; > 300 µg/l hombres). Variables: ferritina, IST, hierro, transaminasas, glucemia, colesterol, triglicéridos, VHB, VHC, mutaciones HFE, TA, Peso, talla, IMC, ingesta enólica, tratamiento HTA y/o dislipemia, ecografía abdominal, RM para CHH y biopsia hepática. Resultados: 24 mujeres, 108 hombres; edad media 54.42. Se determinan media, DS y rango de todas las variable. El 9%(12pacientes) tienen ferritina > 1000 y el 89% sobrepeso u obesidad. Mutaciones HFE: wt/wt 47 (39,16%; H63D/wt 38 (31,6%); H63D/H63D 21 (17,5%); C282Y/wt 6 (5%); SEMANA DE LAS ENFERMEDADES DIGESTIVAS C282Y/H63D 6 (5%); S65C/wt 2 (1,6%). La frecuencia genotípica de H63D/H63D es más del doble que en controles (17,5% vs. 7,76%). El 18,1% consumen 60 g o más de alcohol al día. RM-CHH: media CHH 36.04 (n<36); 53 normales, 22 sobrecarga media (37-80) y 4 elevada (>80). Conclusiones: 1. El 61% de los pacientes con HF presentaban alguna mutación en el gen HFE, similar a controles. El genotipo H63D/H63D parece predisponer a padecer HF (OR > 2). La frecuencia alélica de H63D es 36% vs. 31% en población general. 2. VHB y VHC son causa rara de HF (4.5%). 3. El alcohol podría ser causa de HF en un 18%. 4. La obesidad (IMC > 30) y el sobrepeso (IMC > 25) afectan al 89%. 5. Un 52% tienen esteatosis en ecografia. 6. La RM reveló sobrecarga férrica real en un 33% (prevalencia de sobrecarga férrica en hiperferritinemia) de los pacientes y sólo un 5% en rango de hemocromatosis. CP123. IMPORTANCIA DE LA COMORBILIDAD Y LA EDAD EN LA SUPERVIVENCIA DE PACIENTES CON CARCINOMA HEPATOCELULAR TRATADOS CON SORAFENIB Garrido Martínez M, Moreno Planas JM, Montealegre Barrejón M, Vargas Travaglini M, García Núñez DF, Villena Moreno KM, Martínez Rodenas P, Pérez Flores R Servicio de Aparato Digestivo. Complejo Hospitalario Universitario de Albacete. Albacete Introducción/objetivo: El carcinoma hepatocelular (CHC) es el tumor maligno primario hepático más frecuente. Entre los tratamientos empleados se encuentra Sorafenib, un antineoplásico inhibidor multiquinasa. El objetivo de esta comunicación es comparar la supervivencia de pacientes diagnosticados de CHC que hayan recibido Sorafenib con los que no y además, ver si la comorbilidad y la edad tienen un efecto modificador en la misma. Métodos: Se incluyeron en el estudio 111 pacientes (95 hombres y 16 mujeres) diagnosticados de CHC desde 2005 hasta la actualidad, y agrupados según la Clasificación BCLC. 35 de ellos habían recibido Sorafenib. Aquellos pacientes con comorbilidad presentaban al menos 3 FRCV y/o una enfermedad crónica asociada. También se los clasificó por edad en mayores y menores de 70 años. La supervivencia se calculó en meses y se analizó mediante la técnica de Kaplan-Meier. Resultados: Según la clasificación BCLC 1 paciente era 0, 25 eran A, 35 B, 37 C y 13 D. Los enfermos clasificados como BCLC-A y BCLC-D no tomaron Sorafenib. La supervivencia media de los enfermos BCLC-A fue de 33 (21,77-44,23) meses, viviendo 14 (56%) de ellos en la REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 199 TABLA I SUPERVIVENCIA DE PACIENTES CON CHC BCLC Sorafenib 0 A No Sí No Global Sí No Global Sí No Global Sí No Global B C D Supervivencia media 1 0 25 25 9 26 35 26 11 37 0 13 13 Meses p IC al 95% Meses p IC al 95% 28 0,00 28-28 28 - - 33 33 14,67 17,27 16,60 6,58 7,00 6,70 5,73 5,73 3,89 2,18 1,88 0,89 1,99 0,84 21,77-44,23 21,77-44,23 7,03-22,30 13,01-21,53 12,91-20,29 4,84-8,32 3,09-10,91 5,05-8,36 29 29 11 17 17 6 5 6 3,12 3,12 2,98 3,78 2,56 0,50 0,96 0,59 22,88-35,12 22,88-35,12 5,16-16,84 9,60-24,41 11,98-22,02 5,03-6,97 3,12-6,88 4,84-7,16 3,31 3,31 0,90 0,90 1,54-5,08 1,54-5,08 2 2 0,72 0,72 0,59-3,41 0,59-3,41 TABLA II SUPERVIVENCIA EN CHC CON BCLC-C Y COMORBILIDAD Comorbilidad SÍ NO Sorafenib Sí No Global Sí No Global 16 5 21 10 6 16 Supervivencia media Meses p 5,00 8,40 5,81 9,10 5,83 7,87 0,84 3,99 1,12 1,64 1,83 1,26 IC al 95% 3,36-6,64 0,57-16,23 3,61-8,01 5,89-12,31 2,24-9,43 5,40-10,35 TABLA III SUPERVIVENCIA EN CHC CON BCLC-C Y EDAD Edad <70 a >70 a Sorafenib Sí No Global Sí No Global 16 7 23 10 4 14 Mediana de supervivencia meses, frente a 7 (3,09-10,91) meses para los que no lo tomaron. La supervivencia media de los enfermos BCLCD fue de 3,31 (1,54-5,01) meses. De los 37 pacientes clasificados como BCLC-C, 21 presentaban comorbilidad asociada y 16 no. La supervivencia media de los enfermos que habían tomado Sorafenib con comorbilidad fue de 5,00(3,36-6,64) meses y de 9,10 (5,89-12,31) meses sin comorbilidad. En cuanto a la edad la supervivencia media de enfermos menores 70 años que tomaron Sorafenib fue de 7,25 (4,58-9,92) meses y de 5,50 (4,06-6,94) meses para los mayores 70 años. Los datos se muestran más detalladamente en las tablas 1, 2 y 3 que se adjuntan. Conclusiones: En nuestro estudio llama la atención que el aumento de supervivencia obtenido con sorafenib en pacientes con hepatocarcinoma es fundamentalmente en aquella población sin comorbilidad asociada y en menores de 70 años. Supervivencia media Meses p 7,25 4,57 6,43 5,50 11,25 7,14 1,36 1,31 1,04 0,73 4,59 1,47 IC al 95% 4,58-9,92 2,01-7,13 4,39-8,48 4,06-6,94 2,25-20,24 4,25-10,03 actualidad. El grupo BCLC-B lo formaban 35 enfermos, de los que tomaron el fármaco 9, siendo la media de supervivencia para estos de 14,67 (7,03-22,30) meses y para los que no lo tomaron de 17,27 (13-21,53) meses. De los 37 pacientes clasificados como BCLC-C 26 tomaron Sorafenib, siendo la media de supervivencia de 6,58 (4,84-8,32) REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 CP124. IMPORTANCIA DE LA GLUCOPROTEÍNA 120 COMO INDICADOR DE GRAVEDAD DE LA CIRROSIS BILIAR PRIMARIA García Núñez DF, Moreno Planas JM, Vicente Gutiérrez MDM, Martínez Ródenas P, Garrido Martínez M, Villena Moreno KM, Vargas Travaglini M, Montealegre Barrejón M, Cascales Martínez E, Pérez-Flores R Servicio de Aparato Digestivo. Complejo Hospitalario Universitario de Albacete. Albacete Introducción: Los anticuerpos antiglucoproteína 120 (gp 120) son marcadores que se asocian en algunos estu- 200 dios clínicos a una mayor severidad histológica en los pacientes con cirrosis biliar primaria (CBP). Objetivo: El objetivo fundamental fue evaluar si la positividad anti-gp120 es un marcador de la severidad de la CBP en nuestro medio.Como objetivo secundario se estudio la demografía general de nuestros pacientes con CBP. Pacientes y métodos: Se realizó un estudio retrospectivo de aquellos pacientes diagnosticados de CBP en la consulta monográfica de Hepatología del Complejo Hospitalario Universitario de Albacete(C.H.U.A.),en los cuales se determinó la presencia de anti-gp120 desde febrero de 2007 hasta el presente. Resultados: De los 37 pacientes diagnosticados de CBP estudiados durante un periodo medio de 2.590 días, 36 eran mujeres y 1 varón, con una edad media al diagnóstico de 57 años (rango: 27-77 años). Dieciséis pacientes (43,2%) presentaban cirrosis en el momento del diagnóstico, 12 de ellos en estadio Child A (75%), 2 en estadio Child B (12,5%) y 2 en estadio Child C (12,5 %). Se realizaron 19 biopsias hepáticas(51,4%), con un Scheuer grado 1 en 5 casos (26,3%), grado 2 en 8 casos (42,1%), grado 3 en 3 (15,8%) y grado 4 en 3 (15,8%). Cuatro pacientes sufrían síndrome de Sjögren (10,8%), 3 hipotiroidismo (8,1%), 2 anemia perniciosa (5,4%), 1 esclerodermia (2,7%), 1 polimialgia reumática(2,7%), y en 1 caso se objetivó un síndrome overlap HAI/CBP (2,7%). Al diagnóstico, ocho pacientes referían astenia (21,6%), siete prurito (18,9%). Seis padecían artralgias (16,2%), cuatro sequedad ocular (10,8%) y cinco dolor en hipocondrio derecho (13,5%). Cinco tenían hepatomegalia (13,5%), y tres ictericia (8,1%). En 31 casos se apreciaba elevación de AMA > 1/40 (83,8%). En 29 pacientes se solicitó AMA2, elevándose en 24 (82,8%). En 20 casos (52,3%) los ANA eran positivos 1/40. En 31 casos había colestasis (83,8%). En 27 casos se elevó la IgM (73%) y en 11 la IgG (29,7%). Mediante ecografía abdominal, en 16 pacientes era normal(43,2%), en 17 hígado nodular (45,9%) y en 4 esteatosis hepática(10,8%).Se solicitó anti-gp120 en 19 pacientes, siendo positivo en 6 (31,6%) y negativo en 13 (68,4%). En los seis casos positivos,4 de ellos presentaban cirrosis al diagnóstico (66,7%). En los 13 casos negativos,sólo 4 de ellos eran cirróticos (30,8%). Comparando anti-gp120 y presencia de cirrosis,se obtuvo un p valor de 0,319, mediante test de Fischer. Tres pacientes fallecieron (8,1%),uno de ellos por hepatocarcinoma y otros dos pacientes han sido trasplantados (5,4%). Conclusión: En nuestra serie un mayor porcentaje de pacientes con CBP cirróticos presentaron positividad de anti-gp120 que aquellos que no tenían una hepatopatía tan avanzada. No obstante,esta posible asociación no alcanzó significación estadística. Por lo demás,la demografía de nuestros pacientes con CBP es similar a la reportada en otras series,llamando únicamente la atención el elevado porcentaje de pacientes cirróticos. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP125. IMPORTANCIA DE LA NUTRICIÓN DEL PACIENTE CIRRÓTICO CANDIDATO A TRASPLANTE HEPÁTICO Y REPERCUSIÓN CLÍNICA Almohalla Álvarez C, Peñas Herrero I, Vargas García A, Vallecillo Sande MA, Herranz Bachiller MT, García Pajares F, Sanchez Antolin G Unidad de Hepatología. Hospital Universitario Río Hortega. Valladolid Objetivo: Estudiar el estado nutricional de un grupo de pacientes candidatos a trasplante hepático y determinar la influencia del estado de nutrición en la supervivencia postrasplante Material y métodos: De 183 trasplantes hepáticos consecutivos se incluyeron en este análisis a los 112 pacientes en los que se pudo realizar durante el estudio pretrasplante un estudio nutricional completo, incluyendo valoración nutricional, análisis por impedanciometría bioeléctrica y encuesta nutricional. Se excluyeron los pacientes en los que no se pudo realizar la valoración nutricional por su estado basal o la Urgencia del Trasplante. Resultados: El 74,9% fueron varones frente al 25,1% de mujeres. La edad media fue de 53,52 (± 10,04). La etiología de la cirrosis fue en el 45,7% enolica, y en el 37% viral (VHB ó VHC). La indicación de trasplante fue cirrosis avanzada (Child B-C) en el 64% y CHC en el 28,6%. El peso medio fue 72,74 kg ± 14,58 y el IMC 26,26% ± 4,75. Según la clasificación de la SEEDO el 25,1% de los pacientes tenían normopeso, sólo el 1,7% peso insuficiente, el 24,5 sobrepeso y el 11,4% obesidad. La media del pliegue tricipital (PT), la circunferencia braquial (CB), y la circunferencia muscular del brazo (CMB) fueron medidos y los resultados fueron 13,3, 23,76 y 26,69 cm respectivamente. No hubo diferencias estadísticamente significativas en la estancia media según la clasificación nutricional de los pacientes, sin embargo la mortalidad del primer año fue del 50% en el grupo de pacientes con peso insuficiente, significativamente superior al resto de los grupos (p < 0,05). Conclusiones: Los candidatos a TOH en nuestro centro, presentan desnutrición leve. Los parámetros nutricionales no mostraron relación con parámetros clínicos. No hubo diferencias significativas en la estancia hospitalaria en los cuatro grupos. La mortalidad fue significativamente superior en el grupo de pacientes con peso insuficiente. El grupo de pacientes con IMC superior a 30 no presento mayor mortalidad que el resto de los grupos de pacientes según su estado de nutrición. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 201 CP126. INFLUENCIA DE LAS ENFERMEDADES HEPÁTICAS Y DEL TRACTO GASTROINTESTINAL EN EL DESARROLLO DE INFECCIONES POR LISTERIA MONOCYTOGENES Vaquero Ayala LM1, García Alvarado M1, Álvarez Cuenllas B1, Pisabarros Blanco C1, Fernandez Natal I2, Miguel Peña A1, del Pozo Maroto E1, Aparicio Cabezudo M1, Rodríguez Martín L1, Vivas Alegre S1, Linares Torres P1, Arias L1 Servicios de 1Digestivo y 2Microbiología. Complejo Asistencial de León. León Introducción: Listeria monocytogenes es un patógeno intracelular capaz de producir infecciones sistémicas en pacientes con alteración de la inmunidad celular. Es un bacilo Grampositivo corineforme y sus hábitats conocidos son el suelo y reservorios animales. La transmisión en adultos se produce por ingestión de alimentos contaminados. Entre el 1-5% de la población general son portadores fecales de esta bacteria, pero la infección es poco frecuente en la población sana. Los principales grupos de riesgo son mujeres embarazadas, fetos, neonatos, ancianos e inmunodeprimidos. Objetivo: Evaluar el papel de las patologías digestivas en el desarrollo de infecciones por Listeria monocytogenes en la población del Área de Salud de León en los últimos 6 años. Pacientes y métodos: Se analizó retrospectivamente todos los pacientes diagnosticados de infección invasiva por L. monocytogenes en el Hospital Universitario de León (área 350.000 habitantes) desde enero del 2006 hasta febrero del 2012: Se estudiaron el tipo de infección, la patología subyacente predisponente, el consumo de fármacos inmunosupresores, el tratamiento y la evolución de la enfermedad. Resultados: Se incluyeron 11 pacientes (82% varones; edad media 63 años, DS 21). Las infecciones más frecuentes fueron 5 meningitis (46%) y 7 bacteriemias: 3 primarias (27%), 1 endocarditis y 3 asociadas a meningitis, peritonitis bacteriana y artritis séptica. El 64% presentaron patología digestiva: 5 padecían cirrosis hepática y 2 enfermedad inflamatoria intestinal. La presencia de vasculitis, insuficiencia renal crónica, embarazo y recambio valvular cardiaco reciente se observó en un paciente respectivamente. El 27% de los pacientes utilizaron corticoides en el mes previo al proceso infeccioso y sólo un sujeto estaba en tratamiento con fármacos biológicos e inmunosupresores (azatioprina). Todos los pacientes recibieron tratamiento antibiótico adecuado que incluía ampicilina. Tres de los afectados fallecieron a causa de la infección, todos ellos mayores de 65 años (p < 0,05). No se encontró asociación con el tipo de infección, el uso de inmunosupresores o enfermedad de base. Conclusiones: Las infecciones sistémicas por L. monocytogenes, aunque son poco frecuentes, presentaron alta mortalidad (27%) a pesar de recibir tratamiento antibiótico adecuado. La cirrosis hepática y la enfermedad inflamatoria intestinal con tratamiento con inmunosupresores pueden provocar alteraciones de la inmunidad que faciliten el desarrollo de infecciones invasivas por este microorganismo. El tipo de infección más frecuente, asociada a patología digestiva, fue la meningitis en varones mayores de 65 años. La edad superior a 65 años fue el principal factor relacionado con el mal pronóstico de la enfermedad. CP127. INFLUENCIA DE LOS FACTORES METABÓLICOS PRETRASPLANTE EN EL DESARROLLO DE DISFUNCIÓN RENAL POSTRASPLANTE HEPÁTICO Almohalla Álvarez C1, Vargas García A1, Peñas Herrero I1, Ampuero Anachuri K2, Lorenzo Pelayo S1, Pérez Saborido B3, Acebal A2, García Pajares F1, Sánchez Antolin G1 1 Unidad de Hepatología. Servicios de 2Nefrología y 3 Cirugía General. Hospital Universitario Río Hortega. Valladolid Introducción: La hipertensión arterial (HTA) y DM pretrasplante hepático (preTOH) son dos de los factores mas importantes asociados al desarrollo de disfunción renal postrasplante y ésta un factor de riesgo de mortalidad postrasplante. Objetivo: Analizar retrospectivamente la asociación de los factores metabólicos HTA y DM y la disfunción renal TABLA I VALORES DE UREA Y CREATININA MEDIOS SEGÚN HTA Y DM Pre-TOH HTA NO HTA DM NO DM UREA(mg/dL) 52,46 38,94 49,5 36,94 CREAT(mg/Dl) 1,30 0,95 1,17 0,93 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Max PosTOH UREA(mg/dL) 92,86 85,28 101,15 78,78 CREAT(mg/dl) 2,39 1,54 1,89 1,59 3 Mes PosTOH UREA(mg/dL) 62,97 60,29 71,68 54,87 CREAT(mg/dl) 1,18 1,16 1,17 1,15 202 pretrasplante (IRPreTOH), y su influencia en el desarrollo de disfunción Renal postrasplante (IRPosTOH). Material y métodos: Incluimos en el estudio los 100 pacientes trasplantados hepáticos en nuestro centro desde enero 2008 hasta diciembre de 2010. De manera retrospectiva se recogieron datos de factores de riesgo de disfunción renal pretrasplante (HTA, DM), MELD, urea y creatinina pretrasplante, creatinina/Urea máximas postrasplante y al tercer mes. Todos los pacientes tenían al menos 1 año de seguimiento. Resultados: 75 pacientes fueron varones y 25 mujeres. La indicación de trasplante fue 39% hepatocarcinoma (CHC), 46% cirrosis avanzada, 8% retrasplante (4 agudos y 4 crónicos) y 7% otros). Pretrasplante el 18% presentaban HTA y el 35% DM. El MELD fue 13,75 ± 5,65. La tasa de disfunción renal preTOH (creat > 1,5 mg/dl), fue del 7%. En el grupo de pacientes con HTA preTOH la incidencia de IR fue 22,22% frente al 1,21% en aquellos pacientes sin IR preTOH. En los pacientes diabéticos la incidencia de IR preTOH fue del 17,65% frente al 3,03% en los No DM. En ambos casos la diferencia fue estadísticamente significativa(p < 0,05). En el grupo de pacientes con HTA hubo diferencias significativas en la urea y creatinina media preTOH y en los valores máximos postrasplante. Sin embargo no hubo diferencias en la función renal al tercer mes postrasplante. Conclusiones: La incidencia de HTA y DM pretrasplante hepático es elevada y su presencia se asocia de manera significativa a la IR-preTOH. Los pacientes con HTA o DM presentan cifras significativamente superiores de urea y creatinina tanto preTOH como los valores máximos durante el postoperatorio inmediato. Sin embargo, no hay diferencias en la función renal al tercer mes entre pacientes con o sin HTA o DM preTOH. CP128. INFLUENCIA DE LOS PÉPTIDOS ANTIMICROBIANOS Y NIVELES DE VITAMINA D EN LA PATOGENIA DE LA HEPATITIS CRÓNICA POR VHC García-Unzueta MT1, Padilla L1, Díaz A2, Moraleja I2, Cabezas J2, Arias Loste MT2, Fábrega E2, Crespo J2 Servicios de 1Análisis Clínicos y 2Digestivo. Hospital Universitario Marqués de Valdecilla. Cantabria Introducción: Los efectos antivirales de la vitamina D pueden explicarse, parcialmente, por su capacidad transactivadora sobre algunos péptidos antimicrobianos que juegan un papel clave en la inmunidad innata como la catelicidina (LL-37) y la beta-defensina2. Algunas evidencias previas sugieren una disminución de la replicación del VHC en células de hepatoma cuando se estimulan con vitamina D. Objetivo: El objetivo principal fue analizar el papel de los péptidos antimicrobianos catelicidina y beta-defensi- SEMANA DE LAS ENFERMEDADES DIGESTIVAS na2 en la patogenia de la hepatitis crónica por VHC y la influencia de los niveles de vitamina D en los mismos. Material y métodos: Se efectuó un estudio caso-control prospectivo incluyendo 30 pacientes con HC-VHC genotipo I y 50 sujetos sanos pareados por edad y sexo. Se determinaron los niveles plasmáticos de catelicidina, betadefensina2, 25-OHD3 y vitamina D binding-protein 1 (VDBP1). Los resultados se estratificaron en función del estadio de fibrosis, genotipo de la interleucina 28B y de los propios niveles de vitamina D. Resultados: Los niveles plasmáticos de catelicidina (p < 0,001), beta-defensina2 (p < 0,001) y 25 OH vitamina D (p: 0,015) fueron significativamente más elevados en los pacientes con HC-VHC que en los controles. Los niveles de catelicidina (p: 0,009) y beta-defensina2 (p < 0,05) fueron más elevados en los sujetos con una fibrosis significativa (F > 2). En los pacientes con HC-VHC, se observó una correlación entre catelicidina y beta-defensina2 (r: 0,55; p < 0,01). Se observó un déficit o un nivel insuficiente de 25 OHD3 en 1/3 de los pacientes. Los niveles de catelicidina y beta-defensina2 fueron más bajas en los pacientes con niveles insuficientes de 25 OHD3. La concentración de catelicidina (pero no la de defensina) fue superior en los pacientes con genotipos CT y TT de la interleucina 28B que en aquellos con genotipo CC. Conclusiones: Los péptidos antimicrobianos catelicidina y beta-defensina2 probablemente jueguen un papel relevante en la patogenia de la HC-VHC. La insuficiencia de vitamina D es frecuente en los pacientes con HC-VHC y existe una notable relación con los niveles de los péptidos antimicrobianos antes descritos. CP129. LA RIBAVIRINA (RBV) EN MONOTERAPIA PREVIA AL TRATAMIENTO ESTÁNDAR NO AUMENTA LA TASA DE RESPUESTA VIROLÓGICA SOSTENIDA (RVS) EN PACIENTES CON HEPATITIS CRÓNICA POR VHC (HCC) GENOTIPO 1 PREVIAMENTE NO TRATADOS. ESTUDIO DE LA CINÉTICA VIRAL Martín-Lagos Maldonado A1, Gila Medina A1, Alcázar Jaén LM1, Quiles Pérez R2, Muñóz de la Rueda P2, Selfa Muñóz A1, López Segura R1, Florido García M1, Barrientos Delgado A1, Salmerón Escobar J1 Servicio de 1Aparato Digestivo y 2CIBERehd. Hospital Universitario San Cecilio. Granada Introducción: Se sabe que la RBV asociada al IFN-peg disminuye las recidivas postratamiento. Sin embargo, se desconoce si administrada antes del tratamiento combinado aumenta la tasa de RVS. ⁄nicamente existen dos estudios pilotos no controlados, uno en pacientes no respondedores al IFN-peg (Brillanti, AASLD 2009) y otro en pacientes trasplantados hepáticos con recurrencia de la infección por REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 203 Fig. 1. Esquema terapéutico grupo A y grupo B. VHC (Merli M et al, 2011), en donde la administración de RBV en monoterapia previa al tratamiento estándar se asoció con una mejoría en las tasas de respuesta. Objetivo y métodos: El objetivo fue estudiar la tasa de RVS y la dinámica viral en 27 pacientes naive con HCCgenotipo 1 tratados con RBV según peso durante 4 semanas seguido de IFN-peg alfa2a y RBV durante 48 semanas (grupo A). El grupo A fue comparado con una cohorte histórica de 27 pacientes con similares características basales (edad, sexo, carga viral y fibrosis e inflamación hepática), que recibieron el tratamiento estándar (IFN-peg alfa2a y RBV 48 semanas) (grupo B), seleccionados sin conocer el tipo de respuesta virológica. Resultados: En el grupo A, la tasa de RVR (rápida, 4 semanas), RVP (precoz, 12 semanas) y la RVS (6 meses postratamiento) fue del 44, 89 y 52%, respectivamente; mientras que en el grupo B fue del 41, 89 y 48%, sin diferencias estadísticamente significativas. Durante la administración de las 4 semanas de RBV en monoterapia, la carga viral (CV) disminuyó en el grupo A (P = 0,01), aunque este descenso fue menor comparado con el conseguido tras 4 semanas después de introducir el IFN-Peg (P = 0,02). Asimismo, los pacientes del grupo A con una disminución de la carga viral > 600.000 UI/ml después de la RBV tenían más posibilidades de presentar una RVS (71%) que los pacientes con una menor disminución de la carga viral (< 600.000 UI/ml, RVS = 11%) (P = 0,01). Conclusiones: La RBV en monoterapia durante 1 mes previo al tratamiento en pacientes con HCC-genotipo 1 Fig. 2. Cinética viral grupo A. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 3. Cinética viral grupo A y grupo B durante el tratamiento. naive no mejora las tasas respuesta virológica, aunque el tamaño de muestra es reducido. La fase de RBV en monoterapia disminuye los niveles de ARN-VHC en la semana 4 y favorecie la tasa de RVS, lo que indica que en estos pacientes aumenta la susceptibilidad del VHC al tratamiento combinado con INF-peg alfa-2a. CP130. LINFOMA NO HODGKIN EN PACIENTES CON INFECCIÓN POR VHC CON TRATAMIENTO INTERFERÓN PEGILADO Y RIBAVIRINA Hernández Albújar A1, Zarca Diaz de la Espina MA2, García Rojo M3, Hernández Ruiz B4, Patón Arenas R1, Domper Bardají F1, Rodriguez Sánchez- Mingallón J1, Alonso Lablanca M1, Verdejo Gil C1, Olmedo Camacho J1 Servicios de 1Digestivo, 2Radiología, 3Anatomía Patológica y 4Hematología. Hospital General de Ciudad Real. Ciudad Real Objetivo y métodos: Valorar en nuestro hospital prevalencia y características de linfoma no Hodgkin (LNH) en VHC tratados PEG-INF y ribavirina (PEG-RB) del 2001 a 2011. Resultados: Se trataron 249 pacientes, 3 presentaron LNH B (1,2%): 2 LNH con aparición durante PEG-RB (1 con LNH en remisión previa e histología diferente) y 1 LNH activo previo con respuesta parcial a quimioterapia(QT). Los 3: varones, genotipo 1b, carga viral alta. Crioglobulinemia+ sólo el LNH previo activo. Ninguno afectación hepática linfomatosa. RVS en los 2 con LNH previo (1activo y 1 en remisión), el otro RVP parcial pero al suspender PEG-RB por LNH, recidiva viral y progresión linfomatosa con exitus. Caso 1. 40 años, cirrosis grado A Child, plaquetopenia, esplenomegalia, sin varices. No respondedor INF, ni IFNribavirina. Crioglobulinemia-. RVP parcial PEG-RB, suspendido semana 20 por FOD, pancitopenia y TAC con 204 linfoma con bazo 24.5 cm y masas adenopáticas retroperitoneales. PAAF+, PET no infiltración hepática pero adenopatías, bazo, médula ósea (MO) con LNH tipo B de células grandes inmunoblástica y centroblástica de alto grado. Exitus 28 días suspensión PEG-RB: fallo multiórgánico con coagulopatía y sangrado masivo. Caso 2. 51 años, LNH pobremente diferenciado (difuso de células indiferenciadas, posible inmunoblástico)10 años en remisión. VHC postransfusional. Plaquetopenia y esplenomegalia secuela LNH. Crioglobulinemia-. RVS con PEG-RB, elevación transaminasas desde 36-48 semana con carga VHC, IgM CMV, VEB, VHA-. fl2MG (3.9), TAC: linfoma del bazo y masas adenopáticas retroperitoneales. Biopsia hepática transyugular (BHTY) no afectación linfomatosa, no fibrosis. No afectación MO. Laparoscopia: linfoma B VEB+ (sin relación LNH previo). Ciclos R-CHOP abril-11 con fl2MG y PET-TAC normal sin recidiva VHC. Caso 3. 38 años, LNH B (linfoma marginal nodal) estadío IV, afectación MO y suprainfradiafragmático y VHC diagnosticados Diciembre-2006. Respuesta parcial con CHOP+Rituximab hasta Junio-07. fl2MG (9.8). BHTY no afectación linfomatosa y fibrosis F0-1. Crioglobulinemia+, vasculitis MMII. RVS PEG-RB y crioglobulinemia-. Mantenimiento con Rituximab 2008 con remisión con fl2MG y PET-TAC normal en Septiembre2011 sin recidiva VHC. Conclusión: Estudios describen una probable asociación entre VHC y LNH B. La prevalencia de LNH en VHC oscila 0,2-2,49% aumentando 22% si crioglobulinemia+. PEG-RB puede ofrecer un papel en la consolidación de la regresión del LNH después de QT y evitar recidivas (caso 3). Difícil de interpretar son los otros 2 casos con LNH durante el PEG-RB: caso 2, aparición de nuevo LNH diferente al previo y en relación VEB, con RVS que pudo favorecer remisión con QT. El caso 1 la agresividad del LNH no permitió la continuidad de PEG-RB y es difícil establecer si VHC está implicado en la transformación linfomatosa. CP131. NUEVA HERRAMIENTA DE COMUNICACION PARA OPTIMIZAR LA RELACIÓN ATENCIÓN PRIMARIAESPECIALISTA DIGESTIVO Basagoiti Uriarte ML1, Bao Pérez F1, Higuera Álvarez RO1, González Monasterio R1, Ruiz Eguiluz P1, Sánchez Martínez A1, Benito Manrique I2 1 Servicio de Digestivo. Hospital San Eloy. Bizkaia. 2 Centro de Salud. UGS Ezkerraldea-Enkarterri. Bizkaia Introducción: El programa Osabide-AP es una herramienta útil en la actividad asistencial diaria al permitir un control estricto de las citas de pacientes, sin intermediarios administrativos, optimizando las listas de espera. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Fig. 1. Objetivo: Consecución y mantenimineto de listas de espera en tiempos razonables, filtrado de peticiones endoscópicas solicitadas desde Atención Primaria y actividad de consultoría. Material y método: Con la colaboración entre la Dirección de Comarca Ezkerraldea-Enkarterri y la Dirección del Hospital San Eloy (Barakaldo) se estableció un protocolo consensuado de relación bidireccional, para implementarlo en todas las interconsultas ambulatorias con carácter no presencial. El especialista adquiere el compromiso de contestar en tiempo y forma, sin sobrepasar las 48h, las interconsultas emitidas por el Médico de Familia y éste se compromete a la lectura de las contestaciones referidas a citas de endoscopias (de cuya gestión de ocupa) y de las consultorías, dado que las citas en la consulta de Digestivo las gestiona el propio servicio. Osakidetza tiene montada su propia red WAN por la cual circulan datos e imágenes encriptadas, entre los distintos enrutadores distribuidos por los centros. La información se transmite desde los 80 servidores CITRIX dedicados ubicados en el Centro de Proceso de Datos. Para que funcione el entorno Osabide-AP en todos los PCs de la red de Osakidetza asignados a Atención Primaria tienen instalada la aplicación Agente CITRIX v11.2, una licencia por cada usuario (ejemplo en Figs. 1-3). Resultados: Los Centros de Salud de Sestao han generado en 2011 633 interconsultas no presenciales a atender en la consulta de Digestivo, de las cuales el 21,8% se transformaron en consultorias, evitando así la cita en consulta. La lista de espera media en 2010 era de 67.9 días y con el implante del proyecto en 2011 de 20.1 días. En los Centros de Salud de Barakaldo durante el primer semestre de 2011 la demora media era de 42,1 días y en el 2.º semestre tras el implante, de 3,45 días, con un 20,74% de las 892 interconsultas transformadas en consultorías en ese semestre. Conclusión: La aplicación rigurosa y compromiso por ambas partes de esta herramienta permite optimizar la lista REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 205 Servicio de Aparato Digestivo. Hospital Torrecárdenas. Almería Fig. 2. Fig. 3. de espera de las Consultas de Digestivo, resolver las dudas del Médico de Familia, controlar y tutelar las peticiones de endoscopias para a su vez mejorar la adecuación de indicación y la lista de espera específica, evitar intemediarios en el proceso y reforzar la confianza mutua en la relación Médico de Familia-Gastroenterólogo. CP132. PREVALENCIA DE ENFERMEDADES EXTRAHEPÁTICAS EN UNA CONSULTA DE ACTO ÚNICO DE HIPERTRANSAMINASEMIA Bendezú García RA, Lázaro Sáez M, Rodríguez Manrique MA, Casado Martín MM, Vega Sáenz JL, González Sánchez M REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Introducción: La elevación de las enzimas de función hepática (EFH) –GOT, GPT, FA, GGT– constituye un hallazgo frecuente en los análisis de rutina en la población general. Su elevación puede estar en relación a distintas enfermedades debido a su origen, que incluye varios tipos de tejidos como el cardiaco o pulmonar entre otros. Es por ello que nos planteamos el siguiente estudio para conocer la prevalencia de patologías extrahepáticas en una consulta de acto único para el estudio de pacientes con elevación de las EFH. Materiales y métodos: Desde marzo/2008 a junio/ 2010 se realizó un estudio descriptivo de los diagnósticos etiológicos en pacientes con una elevación menor de 5 veces el límite superior de la GOT y GPT, así como niveles elevados de GGT y FA o GGT de forma aislada quienes fueron derivados desde su Centro de Salud. Al momento de su derivación se les realizó una nueva medición de EFH, serología para virus de la hepatitis B y C, triglicéridos y colesterol, metabolismo del hierro, autoanticuerpos para hepatitis autoinmune, antimitocondriales y celiaquía. Además hormonas tiroideas, ceruloplasmina, alfa-1-antitripsina, aldolasa, CPK. Posteriormente se realizó la valoración a cargo de un médico especialista en Hepatología. El día de la consulta también se realizó una ecografía digestiva. Resultados: Se incluyeron 434 pacientes con predomino masculino (63%) y cuya edad media fue de 48 años. Seis pacientes (2%) presentaron enfermedades extrahepáticas que incluían: 2 casos de miopatía, además de un caso de celiaquía, coledocolitiasis, colangiocarcinoma distal e hipertiroidismo. La mayoría de pacientes presentaron una elevación de las EFH en relación a distintas hepatopatías tales como: hígado graso no alcohólico (34%), alcohol (18%), tóxicos (8%), VHC (8%), autoinmune (3%) y VHB (2%). Otras causas fueron hígado de éstasis, cirrosis biliar primaria, enf. Wilson y hemocromatosis. No se puedo identificar la causa de la alteración enzimática en 11%, siendo mayor en el subgrupo con elevación aislada de la GGT. El 9% presentó una elevación autolimitada. Conclusiones: Las patologías extrahepáticas representaron el 2% de los pacientes con alteración de las EFH. Sin embargo, en un 11% no se pudo identificar la causa, la cual presumiblemente esté en relación a enfermedades extradigestivas tales como diabetes mellitus o EPOC. La determinación de las hormonas tiroideas, anticuerpos para celiaquía y de las enzimas musculares deben formar parte del estudio de pacientes con hipertransaminasemia cuando las causas más prevalentes hayan sido descartadas. 206 CP133. PRINCIPALES FACTORES RELACIONADOS CON LA COLELITIASIS EN OBESOS MÓRBIDOS Vaquero Ayala LM, García Alvarado M, Alvárez Cuenllas B, Pisabarros Blanco C, Miguel Peña A, del Pozo Maroto E, Rodríguez Martín L, Aparicio Cabezudo M, Díez Rodríguez R, Olcoz JL, Vivas Alegre S Servicio de Aparato Digestivo. Complejo Asistencial de León. León Introducción: La obesidad se considera actualmente un factor de riesgo para el desarrollo de colelitiasis. Con una prevalencia en torno al 25%. Se ha demostrado que el factor de riesgo más importante en la aparición de colelitiasis es la resistencia a la insulina. Además estudios recientes describen que valores altos de IMC y la edad avanzada presentan una correlación positiva con la aparición de colelitiasis. Objetivo: Evaluar la prevalencia de la colelitiasis y los factores asociados en pacientes candidatos a cirugía bariátrica. Pacientes y métodos: Se analizaron de manera retrospectiva 78 pacientes intervenidos de cirugía bariátrica en nuestro centro desde octubre del 2008 hasta junio 2011. 16 pacientes fueron excluidos por no estar la ecografía disponible al ser pacientes remitidos desde otros centros. Se analizaron si la composción corporal, HOMA (Homeostasis Model Assessment), trasaminasas, GGT, colesterol total o el nivel triglicéridos se encontraban asociados a presentar colelitiasis. Resultados: Se incluyeron 62 pacientes (edad media 42 años, DS 13), el 56% mujeres. La edad media era similar en los pacientes con y sin litiasis biliar (45 vs. 42; p = 0,706). La prevalencia de colelitiasis fue del 14%. Las diferencias en el HOMA entre el grupo de colelitiasis y el grupo sin litiasis biliar, no resultaron estadísticamente significativas (5,4 vs. 7,4; p = 0,352). Los sujetos con colelitiasis tenían valores medios de IMC similares a los sujetos sin patología biliar (48 vs. 46; p = 0,197). Tampoco presentan diferencias entre ambos grupos respecto a los niveles de colesterol total (199 vs. 196; p = 0,905), ni triglicéridos (137 vs. 146; p = 0,562) ni GGT (45 vs. 31; p = 0,289). Conclusiones: En nuestra serie se observa una prevalencia de colelitasis menor a la publicada en otros estudios. Al contrario que en otros trabajos, presentar colelitiasis no resultó asociado al IMC, HOMA ni a la edad. SEMANA DE LAS ENFERMEDADES DIGESTIVAS 1 Servicio de Aparato Digestivo. Complejo Universitario Santa María del Rosell. Murcia. 2Servicio de Medicina Interna Infecciosas. Hospital Universitario Virgen de la Arrixaca. Murcia. 3Admisión. Complejo Universitario Santa María del Rosell. Murcia Introducción/objetivo: Las infecciones son una de las principales causas de descompensación en los pacientes con cirrosis hepática. Los cuadros más habituales son la peritonitis bacteriana espontánea, infección del tracto urinario, neumonía y la bacteriemia. Se ha estimado que el riesgo de bacteriemia en un paciente con cirrosis hepática es 10 veces mayor que el de la población general. Métodos: Revisión de los registros clínicos y microbiológicos –hemocultivos positivos– de todos los pacientes adultos ingresados en el Hospital General Universitario Santa Lucía de Cartagena con el diagnóstico de cirrosis hepática y primer episodio de bacteriemia, entre enero 2008 y enero 2012. Se definió cirrosis como la presencia de estigmas de hepatopatía crónica, hallazgos típicos de laboratorio y signos ecográficos compatibles, siendo necesario cumplir dos de los criterios mencionados. La causa se determinó en función de los antecedentes clínicos y/o de laboratorio y la estratificación de gravedad según Child-Pugh y MELD al ingreso. Por otra parte, se definió bacteriemia como la presencia de microorganismos en al menos un hemocultivo. Resultados: Durante el período estudiado hubo 60 pacientes con hemocultivos positivos y cirrosis hepática. El 70% de los casos ocurrió en hombres y la mediana de edad fue de 59,7 años (rango 32-85). La causa más frecuente de cirrosis hepática fue el alcohol (46%). El 97% de los pacientes presentan al menos una comorbilidad, siendo el alcohol la más frecuente. En relación a la gravedad de la cirrosis en pacientes con bacteriemia, el promedio del MELD fue de 15,63 y la distribución según Child-Pugh A/B/C fue 10%/45%/43%. La bacteriemia sin foco fue la más frecuente (27%) y de los agentes aislados el 56% fueron bacterias gram positivas. Los principales agentes aislados fueron Streptococus CP134. PRONÓSTICO DE LA BACTERIEMIA EN EL PACIENTE CON CIRROSIS HEPÁTICA Carrión García F1, Baños Madrid R1, Gómez Gómez J2, Ródenas Checa J3, Morán Sánchez S1, Serrano Ladrón de Guevara S1, Martínez Otón JA1 Fig. 1. Etiología CH y comorbilidades asociadas. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 207 UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Torrecárdenas. Almería Fig. 2. Etiología CH y comorbilidades asociadas. Fig. 3. Distribución Gram de los microorganismos aislados. pneumoniae y E. Coli, en el 28% no se filió agente. La mortalidad de los pacientes cirroticos con bacteriemia fue mayor que la del total de cirróticos hospitalizados y la medición de una puntuación alta en el MELD a las 72 horas del diagnóstico de la bacteriemia se correlacionó significativamente con la mortalidad. Conclusión: La bacteriemia es una complicación grave y es un factor de mal pronóstico en el paciente cirrótico hospitalizado. La incidencia es mayor en el grupo de pacientes con daño hepático avanzado y con enfermedad descompensada. El MELD es una medición sencilla que podría ser de gran utilidad como factor pronóstico en el paciente cirrótico con bacteriemia. CP135. REACTIVACIÓN DEL VIRUS DE LA HEPATITIS B. SERIE DE CASOS CLÍNICOS Lázaro Sáez M, Amat Alcaraz S, Bendezú García RÁ, Rodríguez Manrique MA, Patrón Román GO, González Sánchez M, Casado Martín MM, Vega Sáenz JL REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 La infección crónica del virus de la hepatitis B (VHB) viene determinada por la relación entre la replicación del virus y la respuesta inmune del huésped. Según la fase en la que se encuentre la infección crónica del VHB habrá mayor, menor ó ninguna replicación viral, pero hay que tener en cuenta que el ADN del VHB puede permanecer en el organismo de los sujetos infectados aún después de la eliminación del antígeno de superficie del VHB (AgsVHB), y la aparición de anticuerpos del mismo (AntiHBs). Es por ello que todo paciente infectado en algún momento por el VHB tiene riego de una reactivación del mismo, en especial aquellos sujetos con AgHBs + y que reciben algún tratamiento inmunosupresor. Hasta la fecha, la mayoría de los casos publicados son en pacientes hematológicos, y los que son sometidos a quimioterapia para tumores sólidos, aunque hay descritos otros casos como aquellos tratados con inmunomoduladores, ó fármacos biológicos frente a enfermedades. En un pequeño porcentaje de casos, esta reactivación de la infección puede producirse de forma espontánea sin que haya una causa subyacente conocida. La reactivación del VHB puede tener dos consecuencias principales en los pacientes en tratamiento inmunosupresor: Desarrollar hepatitis agudas graves con la morbimortalidad que conlleva, y la necesidad de retrasar o suspender el tratamiento. Por todo esto, mediante diversos estudios clínicos, se ha llegado a la conclusión, que la mejor manera de prevenir la reactivación del VHB es realizar un cribado de portadores inactivos e iniciar tratamiento antiviral para evitar o minimizar el riesgo de reactivación. En los pacientes con reactivación confirmada se recomienda el tratamiento de la misma con antivirales orales de gran potencia antiviral y escaso riesgo de desarrollo de resistencias, con el objeto de reducir la morbimortalidad asociada a la misma. A continuación describimos una serie de casos clínicos, recogidos en el complejo hospitalario de Torrecárdenas: Caso 1, paciente con Linfoma no Hodgkin en tratamiento quimioterápico, y reactivación del VHB, ocasionando un fallo hepático fulminante, debido a la demora en el diagnóstico etiológico, y consiguiendo con terapia antiviral una evolución favorable. Caso 2, reactivación espontánea con tratamiento precoz y escasa repercusión hepática. Caso 3 y 4, reactivación precoz como consecuencia de no realizar el screening de portadores de VHB previo al tratamiento inmunosupresor por una leucemia linfoblástica aguda y aplasia medular, presentado un fallo hepático que tras tratamiento antiviral evolucionan con escasas complicaciones. 208 SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP136. RELACIÓN DE LOS DISTINTOS GENOTIPOS IL28B CON LA RESPUESTA AL TRATAMIENTO ANTIVIRAL DE LOS PACIENTES CON HEPATOPATÍA CRÓNICA VIRUS C EN NUESTRA ÁREA región del gen IL28B se relacionan claramente con la posibilidad de respuesta viral sostenida y con la cinética viral en las distintas fases del tratamiento. Casi el 75% de nuestros pacientes genotipos 1/4 CC consiguen RVS por lo que probablemente no precisarían otro tipo de tratamiento. Sánchez Ruano JJ, Guardiola Arévalo A, Hidalgo Aguirre L, Artaza Varasa T, Romero Gutiérrez M, de la Cruz Pérez G, González de Frutos C, Gómez Moreno AZ, Lombera García-Corona M, Gómez Rodríguez RA Servicio de Aparato Digestivo. Complejo Hospitalario de Toledo. Toledo CP137. RENTABILDAD DIAGNÓSTICA Y TERAPÉUTICA DE LA BIOPSIA HEPÁTICA SUBCUTÁNEA EN NUESTRA ÁREA Introducción/objetivos: El tratamiento de la hepatopatía crónica virus C (HC HVC) con interferón pegilado (PEG-IFN) y ribavirina (RBV) consigue porcentajes de respuesta viral sostenida en torno al 50%. Se han identificado varios factores que influyen en la respuesta al tratamiento. Recientemente se ha descrito que polimorfismos en la región del gen IL28B se asocian con dicha respuesta. El objetivo de nuestro estudio fue confirmar la relación de los genotipos IL28B y la respuesta al tratamiento antiviral, así como su influencia en la cinética viral en nuestra población con HC HVC. Métodos: Se incluyeron 116 pacientes con HC HVC tratados con PEG-IFN y RBV en los que se había realizado el estudio molecular directo del SNP rs12979860 del gen IL28B mediante PCR de Discriminación Alélica con sondas Taqman. Se compararon estadísticamente los distintos genotipos obtenidos con la respuesta viral conseguida en las distintas fases del tratamiento. Resultados: Los pacientes genotipados (78 varones y 38 mujeres) presentaban una edad media de 49,76 años. 85 pertenecían al genotipo 1. Más del 75% presentaban carga viral elevada. En 102 conocíamos el estadio de fibrosis, siendo en 55 casos F£2 y en 33 casos F4. En 79 de los pacientes disponíamos ya de datos del final del seguimiento (24 semanas después de finalizar el tratamiento). El genotipado IL28B identificó el genotipo CC en 40 pacientes (34,48%), el CT en 62 pacientes (53,45%) y el TT en 14 pacientes (12,07%). Analizados por separado los pacientes con genotipo viral 1 y 4, comprobamos que el genotipo CC se asoció a una mejor cinética viral, presentando estos pacientes mayores posibilidades de respuesta viral rápida (33,33%), respuesta viral precoz (97,22%), respuesta viral precoz completa (86,11%), respuesta al final del tratamiento (96,77%) y respuesta viral sostenida (73,91%) que los pacientes CT/TT (12,9, 76,27, 42,37, 57,14 y 25,58%, respectivamente), diferencias estadísticamente significativas en todos los casos. Sólo un paciente (9,09%) con el genotipo TT consiguió respuesta viral sostenida y la ausencia de RVR en pacientes no-CC presenta un valor predictivo negativo elevado. Conclusiones: En pacientes con HC HVC genotipos 1 y 4 tratados con PEG-IFN y RBV los polimorfismos en la Núñez Sousa C1, Benítez Rodríguez B1, Bejarano García A2 1 Servicio de Aparato Digestivo. Hospital Juan Ramón Jiménez. Huelva. 2Servicio de Digestivo. Hospital Infanta Elena. Huelva Objetivo: Estudiar la rentabilidad diagnóstica de la biopsia hepática (BH) y su trascendencia para el tratamiento y seguimiento en pacientes diagnosticados de hepatopatía crónica de distinta etiología. Introducción: La BH es un procedimiento relativamente seguro y de gran utilidad para mejorar el diagnóstico y el tratamiento de patología hepática aguda o crónica con una seguridad diagnóstica de aproximadamente el 95%. Material y métodos: Estudio retrospectivo, observacional y descriptivo de los resultados de pacientes sometidos a la realización de BH en los últimos 2 años. Resultados: El estudio consta 33 pacientes a los que se les ha realizado una BH en los últimos 2 años, siendo 21 hombres y 12 mujeres con una edad media de 48,5 años, con un rango de edad que oscila entre los 32 y 70 años. En cuanto a la etiología de la hepatopatía encontramos 29 pacientes portadores de VHC y 4 casos probables de hepatitis autoinmune (HA). Se solicita por tanto BH para valorar el índice de actividad de VHC y para el diagnóstico definitivo de las HA. En cuanto al resultado de las biopsias, 29 (un 87,8%) fueron diagnósticas obteniendo en 2 de los casos (6,89%) un índice de Knodell (IK)de 0, en 10 casos (34,48%) un IK entre 1-4, en 10 casos (34,48%) un IK entre 5-8, en 6 casos (20,68%) un IK entre 9-12 y en 1 solo caso (3,44%) un IK entre 13-18, así como el diagnóstico definitivo histológico de las sospechas de HA permitiendo así ajustar el tratamiento en las últimas y valorar iniciarlo en las hepatopatías por VHC. Solo en 4 casos (un 12.12%) no se obtuvo parénquima hepático. Conclusiones: 1.Se confirma la rentabilidad diagnóstica de la BH en nuestro medio y su beneficio en cuanto a la valoración para al tratamiento posterior. 2. Un 87,8% de las BH realizadas obtuvieron parénquima hepático. 3. En la mayoría de los casos el grado de fibrosis presentaba un estadio 1-2. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 209 CP139. RESPUESTA A LOS DIFERENTES TRATAMIENTOS EMPLEADOS EN LA ENFERMEDAD DE WILSON: ESTUDIO DE UNA COHORTE A LARGO PLAZO CP140. RESULTADO DE INYECCIÓN PERCUTÁNEA DE ETANOL EN EL TRATAMIENTO DEL HEPATOCARCINOMA: UNA SERIE DE CASOS Rodríguez Medina B, Berenguer M, Blé Caso M, Jiménez N, Alonso Lázaro N, Poppele G, Braithwaite AM Servicio de Medicina Digestiva. Hospital Universitario La Fe. Valencia Sanabria Marchante I, Belda Cuesta A, Valladolid León JM, Carmona Soria I, Caunedo Álvarez A, Herrerías Gutiérrez JM Unidad de Gestión Clínica Aparato Digestivo. Hospital Universitario Virgen Macarena. Sevilla Introducción/objetivos: Hay ciertas áreas de incertidumbre con respecto a la mejor estrategia terapéutica en pacientes con diagnóstico de Enfermedad de Wilson (EW).El objetivo de este trabajo es evaluar la respuesta a las diferentes terapias en una cohorte de pacientes con EW seguidos en un solo centro. Métodos: Estudio observacional en el que se describen retrospectivamente aspectos clínicos y parámetros analíticos de una serie de 20 pacientes con EW con una mediana de seguimiento de 14 años (rango 2-34). Se especifica el tipo de presentación de la enfermedad, parámetros bioquímicos y del metabolismo del cobre, el tratamiento empleado al inicio y sus modificaciones posteriores. Resultados: La edad promedio al diagnóstico fue de 22 años. Las patologías concomitantes más frecuentes fueron la hipercolesterolemia (11 pacientes; 55%) e hipertrigliceridemia (5 pacientes; 25%). La forma más frecuente de presentación fue la hepática (n = 10, el 50% con una edad media: 21,5 años), seguida de la presentación neurológica (25% con una edad media: 34,5 años) y mixta (15%). El tratamiento inicial en los pacientes asintomáticos (n = 2, 10%) fue el zinc (Zn). Estos pacientes permanecieron estables durante todo el seguimiento sin aparición de síntomas ni alteración bioquímica. El tratamiento inicial de los pacientes sintomáticos (n = 18, 90%) fue la d-penicilamina. De éstos, los pacientes que continuaron con d-penicilamina durante todo el período presentaron una normalización bioquímica completa (mediana al inicio ALT: 220UI/l; en el último seguimiento 38 UI/l). Por el contrario, los pacientes en los que la d-penicilamina se cambió a Zn por efectos secundarios (22%) o por remisión clínica (11%),no se objetivó una remisión bioquímica completa (mediana al inicio ALT: 100 UI/l frente a 66 UI/l, en el último seguimiento). Tres pacientes evolucionaron desfavorablemente sin responder a la terapia farmacológica. Conclusiones: El tratamiento fue eficaz en la mayoría de los casos, independientemente del fármaco utilizado. Sin embargo, en un número considerable de pacientes en los que se sustituyó la d-penicilamina por zinc no se objetivó una normalización de la transaminasas. Hacen falta más estudios para determinar si esta falta de respuesta se debe al tratamiento con Zn per se, a una pobre adherencia al tratamiento o si está relacionada con patologías adicionales, en particular, la esteatohepatitis no alcohólica. Introducción: Actualmente existen diversos tratamientos con fines curativos para el hepatocarcinoma (HCC) alternativos a la Resección quirúrgica o el trasplante hepático, como son las terapias percutáneas entre los que se incluyen la Ablación por Radiofrecuencia (RFA) y la Enolización (PEI). Con el presente estudio se pretende evaluar los resultados de la Enolización a medio-largo plazo en una serie de casos con diagnóstico histopatológico de HCC y los más recientes con dos técnicas de imagen dinámicas. Material y métodos: Estudio retrospectivo, observacional, unicéntrico que incluye un total de 28 pacientes diagnosticados de HCC. Se les sometió a tratamiento curativo mediante enolización con aguja de 22G bajo control ecográfico continuo. Resultados: Durante los períodos de 1989-1997 y 2009-2011 se incluyeron un total de 28 pacientes con diagnóstico histopatológico de HCC, siendo 11 mujeres (39.28%) y 17 hombres (60,72%), con edad media de 67.75 años. Todos los pacientes estaban en seguimiento por cirrosis hepática, con estadío Child-Pugh A en el 75% de los casos, B en el 21,4% y C en el 3,6%, siendo el 7,1% de casos de origen etílico, 10,7% VHB, 71,4 % VHC, 3,6% EHNA y 7,2% mixta (alcohol + virus hepatotropo). En el 100% de los casos las lesiones eran únicas con tamaño medio de 3,4 cms, siendo la mayor de ellas de 7 cms, localizados en el 96,4% en el lóbulo hepático derecho. Se realizaron una media de 8,6 sesiones por paciente, con un volumen medio de alcohol inyectado de 3,8 cc por sesión. Se realizó seguimiento durante 5 años en el 81,5% de los casos, correspondientes al primer período, con una supervivencia media de 33,3%, con una tasa de recidiva de 40,7%. No se evidenciaron complicaciones graves inmediatas ni tardías tras el procedimiento, siendo la complicación más frecuente el dolor de leve a intenso autolimitado y localizada en la zona de punción y epigastrio. Conclusión: La enolización es una terapia segura con pocos efectos secundarios, de bajo coste y escasa infraestructura, por lo que es aplicable en la mayoría de los Servicios de Digestivo, con una alta tasa de respuesta completa y con una supervivencia similar a la RFA y curativa en un alto porcentaje de pacientes bien seleccionados, en los que la Resección quirúrgica no está indicada. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 210 CP141. RESULTADOS DEL TRATAMIENTO DE LA INFECCIÓN LATENTE TUBERCULOSA EN PACIENTES CANDIDATOS A TRASPLANTE HEPÁTICO EN NUESTRO CENTRO Rodríguez Caraballo G1, Guiberteau Sánchez A1, García Martos E1, Henao Carrasco A1, García Guerrero T1, Corchado Berjano C1, Monge Romero MI1, Narváez Rodríguez I1, Verá Tomé A2, Blanco G3, Jiménez Jaén C1 Servicios de 1Aparato Digestivo, 2Unidad de Patología Infecciosa y 3Cirugía Hepatobiliopancreática. Hospital Infanta Cristina. Badajoz Introducción: La tuberculosis (TBC) es una infección oportunista con elevada morbimortalidad en pacientes receptores de trasplante de órgano sólido. La mayoría de casos se deben a reactivación de infección latente tuberculosa (ILT) en el receptor tras inicio del tratamiento inmunosupresor, desconociéndose la prevalencia de ILT en estos pacientes. En los candidatos a trasplante hepático (TH) es habitual posponer la administración hasta después del trasplante, por temor a mayor toxicidad, que sin embargo no ha sido observada por otros autores. Mostramos nuestra experiencia en el manejo de la ILT en los pacientes candidatos a TH. Material y métodos: Estudio retrospectivo de pacientes evaluados para TH en nuestro hospital desde enero de 2008 hasta diciembre 2011. Recibieron tratamiento para ILT los pacientes con una o más de las siguientes condiciones, y tras descartar TB activa: Prueba cutánea con PPD (inicial o “Booster”) superior a 5 mm; Antecedentes de TBC previa tratada incorrectamente o de contacto directo con casos de TBC activa; Cambios en la Rx de tórax compatibles con TBC pasada no tratada. Resultados: 1) Se evalúan para TH 81 pacientes, identificamos 10 con ILT, con una prevalencia del 12,3%; 2) Al incluirlos en lista de receptores de TH, iniciamos tratamiento profiláctico con Isoniacida 300 mg durante 6 meses, completando dicho tiempo si fuese preciso tras el trasplante; 3) La duración media del tratamiento previo al trasplante es de 4,9 ± 1,66 meses, completando en este periodo los 6 meses de tratamiento un total de 6 pacientes; 4) El MELD en los candidatos a TH en nuestra serie que recibieron tratamiento fue de 11,5 ± 4,6, sin observarse cambios significativos en la función hepática ni signos de hepatotoxicidad, por lo que no ha sido preciso la retirada del tratamiento en ninguno de nuestros pacientes; 5) No detectamos ninguna reactivación de TB tras el trasplante, con un seguimiento medio de 20,7 ± 12 meses. Conclusiones: 1. El tratamiento de la ILT en los pacientes candidatos a TH con isoniacida en nuestra experiencia parece ser seguro y adecuado, siendo no obstante necesarios estudios con mayor tamaño muestral. 2. No se ha detectado reactivación de TB en los pacientes tratados. SEMANA DE LAS ENFERMEDADES DIGESTIVAS 3. Dada la prevalencia de ILT en la población candidata a trasplante hepático debe incluirse su despistaje en todos los pacientes que vayan a ser incluidos en lista de espera. CP142. REVISIÓN DE LAS LESIONES NEOPLÁSICAS HEPÁTICAS EN PACIENTES CIRRÓTICOS ANTES Y TRAS EL TRASPLANTE HEPÁTICO EN NUESTRO CENTRO Rodríguez Caraballo G1, García Martos E1, Guiberteau Sánchez A1, Henao Carrasco A1, Corchado Berjano C1, Romero Herrera G1, Narváez Rodríguez I1, Fernández de Alarcón L2, Blanco G3, Jiménez Jaén C1 Servicios de 1Aparato Digestivo, 2Radiodiagnóstico y 3 Cirugía Hepatobiliopancreática. Hospital Infanta Cristina. Badajoz Introducción: El hepatocarcinoma (CHC) es el tumor hepático más frecuente en cirróticos, constituyendo una de las principales indicaciones de trasplante (TH). Mientras el paciente está en lista de espera puede sufrir progresión tumoral que obligue a excluirlo, por lo que es una práctica generalizada el tratamiento del CHC pretrasplante. Objetivos: Revisar nuestra experiencia en la detección de CHC mediante técnicas de imagen en los pacientes cirróticos sometidos a TH, comparándolo con los explantes; exponer nuestros resultados tras la QETA y valorar la recidiva tumoral y supervivencia. Material y métodos: Estudio retrospectivo de 68 pacientes cirróticos trasplantados desde enero/2008 hasta diciembre/2011 diagnosticados mediante protocolo de BCLC, seleccionando aquellos que cumplen Criterios de Milán pretrasplante. Comparamos las características radiológicas pretrasplante con los hallazgos en el explante, y en los sometidos a QETA pretrasplante evaluamos la necrosis, así como la recidiva tumoral en nuestro seguimiento. Resultados: 28 pacientes con diagnóstico pretrasplante de CHC (41,7%): – 24 casos de CHC (2 de ellos incidentales). Presentaban tumores únicos el 36,6% (34,7 ±14,3 mm) y múltiples el 63,4 % (nódulo mayor de 23,7 ± 14,3 mm). Dos casos resultaron colangiocarcinomas (7,6 %), ambos con PAAF previa sugestiva de CHC. – Imagenes previas: tumores únicos en el 56 % (28,2 ± 10,4 mm). El 44% tenían tumores múltiples, nódulo mayor de 20,5 ± 8,7 mm. – En el explante 4 pacientes sobrepasaron Criterios de Milan (15.4%) – Se realizó QETA en 16 pacientes (53%), observando necrosis parcial en el 56.3% y completa en 25% de los CHC. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES – Seguimiento medio postrasplante de 488.6± 459.1 días, con recidiva exclusivamente de los 2 colangiocarcinomas, a los 635 y 760 días. – No objetivamos casos de exclusión de lista por progresión tumoral. Conclusiones: 1. Pese a que alguno de nuestros pacientes sobrepasó Criterios de Milan en el explante, no han presentado recidiva en nuestro seguimiento. 2. El colangiocarcinoma ha presentado malos resultados tras el TH. La PAAF ha tenido baja rentabilidad diagnóstica. 3. La prevalencia de falsos negativos de CHC es un aspecto poco valorado en la literatura, pese a su importancia. 4. En nuestra experiencia la QETA es un tratamiento adecuado y seguro para evitar la progresión tumoral, con excelente supervivencia postrasplante, aunque no consigue una necrosis completa en la mayoría de los pacientes, corroborando que no es un tratamiento curativo. CP143. SEGUIMIENTO DE PACIENTES CON HEPATITIS CRÓNICA POR VIRUS C TRAS OBTENCIÓN DE RESPUESTA VIROLÓGICA CON TRATAMIENTO ANTIVIRAL COMBINADO Henao Carrasco A, Rodríguez Caraballo G, García Martos E, Corchado Berjano C, Romero Herrera G, Guiberteau Sánchez A, López Vallejos P, Monge Romero MI, Narváez Rodríguez I, Jiménez Jaén C Servicio de Aparato Digestivo. Hospital Infanta Cristina. Badajoz Introducción: El tratamiento de la hepatopatía crónica por virus C (HCC) mediante interferón pegilado y ribavirina (PEG-IFN+RBV) consigue porcentajes de respuesta viral sostenida global (RVS) en torno al 55%. Sin embargo, los datos de los que se disponen del seguimiento a largo plazo una vez obtenida la RVS son escasos. Objetivos: Analizar la evolución a largo plazo de aquellos pacientes con HCC y respuesta virológica tras el tratamiento con PEG-IFN+RBV. Métodos: Estudio descriptivo retrospectivo. Se incluyen 95 pacientes tratados según pauta estándar con PEGIFN+RBV y en los que no se detecta carga viral al final del mismo. Se realizó seguimiento periodo mediante detección de RNA-VHC por técnica PCR. Resultados: De los 95 pacientes incluídos, 65 eran varones y 30 mujeres con una edad media de 44,5 años (20-60). 74 eran pacientes naive, frente a 18 recaedores virológicos tras tratamientos previos y 3 pacientes no recaedores al tratamiento anterior. El 68,4% eran genotipo 1, 4,2% genotipo 2, 17,9% genotipo 3 y 9,5% genotipo 4. Disponemos de biopsia hepática previa al tratamiento en REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 211 el 83,2% de los pacientes, presentando el 70% de los pacientes grado de fibrosis igual o inferior a 2. Un 12% suspendieron el tratamiento antes de tiempo por efectos secundarios y un 4% por abandono del paciente. El 24% sufrieron recaída virológica tras alcanzar la respuesta viral, siendo todos ellos en los primeros seis meses tras completar el tratamiento. El tiempo medio de seguimiento fue de 35,85 meses (1-107). Aquellos pacientes que presentan una carga viral positiva a las 4 semanas, tienen un mayor porcentaje de recidiva (18,9%) frente a aquellos que tienen una carga viral no detectable a las cuatro semanas (5,3%) (p < 0,05). Los pacientes con un estadío de fibrosis superior o igual a 2 tienen un porcentaje de recidiva mayor (17,4%) que aquellos pacientes con estadio de fibrosis menor (3,2%) (p < 0,05). Conclusiones: En nuestro medio, ningún paciente sufrió recidiva viral tras 6 meses de mantener indetectabilidad de carga viral postratamiento, por lo que podrían considerarse curados de la enfermedad y no precisan un seguimiento especializado. Se debe considerar remitir a estos pacientes a controles subsiguientes por medicina de familia o alta definitiva para un menor coste. Aquellos pacientes que no negativizan la carga viral a las 4 semanas de iniciar el tratamiento tienen una mayor probabilidad de recaer que aquellos que la negativizan. CP144. SIGNIFICADO DE LA ELEVACIÓN AISLADA DE LA GAMMAGLUTAMILTRANSPEPTIDASA EN PACIENTES CON ENFERMEDAD RENAL CRÓNICA AVANZADA Aoufi Rabih S1, García Agudo R2, Tenías Burillo JM3, Mancha Ramos J2, Ruiz Carrillo F1, Ynfante Ferrús M1, Roncero García-Escribano O1, Sánchez-Manjavacas Muñoz N1, Legaz Huidobro ML1, Bernardos Martín E1 Servicios de 1Aparato Digestivo y 2Nefrología. 3Unidad de Apoyo a la Investigación. Complejo Hospitalario La Mancha Centro. Alcázar de San Juan, Ciudad Real Introducción/objetivo: La elevación de gammaglutamiltranspeptidasa (GGT) se ha asociado con el aumento del riesgo cardiovascular. La concentración de GGT se encuentra en su mayor parte en el riñón. El objetivo de este estudio fue determinar la prevalencia de GGT elevada y factores asociados a este incremento en pacientes con insuficiencia renal. Método: Se llevó a cabo un estudio prospectivo de tipo transversal. Se reclutaron consecutivamente los pacientes con insuficiencia renal crónica en seguimiento en la Consulta de Prediálisis del Servicio de Nefrología. Se recogieron datos de la historia clínica (sexo, edad, tabaquismo, índice de masa corporal, hipertensión arterial, diabetes mellitus, hipercolesterolemia, eventos isquémicos previos). Dentro del protocolo de revisión habitual, se 212 solicitó un análisis de sangre para determinar creatinina, filtrado glomerular estimado por la fórmula MDRD, GOT, GPT, GGT y fosfatasa alcalina. Los pacientes fueron seguidos durante 6-12 meses con la determinación de al menos tres análisis de sangre. Fueron excluidos los pacientes con serología positiva para los virus hepatotropos, enfermedades metabólicas, enolismo y colelitiasis por ecografía. Resultados: Se reclutaron 211 pacientes: 59,2% hombres, con una edad media de 73,5 ± 11,6 años, 52,6% obesos, 95,3% con hipertensión arterial, 47,4% con diabetes mellitus tipo 2, 46,9% con hipercolesterolemia, 31,3% con eventos isquémicos previos, GOT 17,1 ± 7,7 U/l, GPT 16,8 ± 9,1 U/l, GGT 45,6 ± 59,1 U/l, fosfatasa alcalina 86,3 ± 30,5 U/l, creatinina 2,9 ± 1,2 mg/dl, filtrado glomerular estimado por MDRD 21,8 ± 7,7 ml/min. El 39,3% presentó una elevación de la GGT. De los pacientes que tuvieron una GGT elevada, el 95,2% tenía hipertensión arterial, el 54,2% era diabético, el 44,6% presentaba hipercolesterolemia y el 26,5% había sufrido un evento isquémico con anterioridad, pero no se correlacionó el incremento de GGT con ninguno de estos factores ni al grado de insuficiencia renal crónica. Conclusión: La prevalencia de GGT elevada es alta en los pacientes con enfermedad renal crónica, sobre todo en pacientes con hipertensión arterial, diabetes mellitus e hipercolesterolemia, en ausencia de enfermedades hepáticas y elevación de otras transaminasas. No se asocia con la presencia eventos isquémicos ni diferentes grados de insuficiencia renal. CP145. SÍNDROME HEPATOPULMONAR EN PACIENTES CIRRÓTICOS. ESTUDIO DE UNA SERIE DE CASOS Galera Ródenas A1, Vargas Travaglini M1, Moreno Planas JM1, Nuñez Ares A2, Cruz Ruiz J2, García López J3, Tercero Martínez A3, Barambio Ruiz M3, Salas Nieto J3, Perez Flores R1 Servicios de 1Aparato Digestivo, 2Neumología y 3 Cardiología. Complejo Hospitalario Universitario de Albacete. Albacete Introducción: El síndrome hepatopulmonar (SHP) es una causa de hipoxemia en pacientes con enfermedad hepática, debido a una vasodilatación intrapulmonar anormal, que conduce a un exceso de perfusión en relación a la ventilación. Esta entidad afecta entre un 4 y un 30% de estos pacientes. Objetivo: Evaluar la incidencia de síndrome hepatopulmonar (SHP) en pacientes cirróticos (CH) candidatos a trasplante hepático. Material y método: Estudio descriptivo observacional en el que se incluyeron 66 pacientes cirróticos con hipertensión portal (HTP) candidatos a trasplante hepático durante el periodo 2009-2011. El diagnóstico de SHP se SEMANA DE LAS ENFERMEDADES DIGESTIVAS basó en: anormalidades en la oxigenación, criterios ecocardiográficos y enfermedad hepática (HTP). Utilizamos la clasificación de Rodríguez-Roisin para definir el grado de severidad del SHP. Resultados: Se incluyeron 66 pacientes con diagnóstico de CH con HTP. Se realizó ecocardiograma, espirometría y gasometría arterial basal, en decúbito y en sedestación. El 76% (n: 50) de pacientes eran hombres y el 24% (n: 16) mujeres, con una mediana de edad de 57 años (rango: 26-67). Las causas más frecuentes de CH fueron: alcohol (58%), VHC más alcohol (11%), CBP (9%) y VHC (8%). Según la clasificación de Child, un 41% de los casos eran grado A, el 32% B y el 27% C; y la mediana del índice MELD fue de 11. Se encontraron 5 pacientes con SHP (7,6%), 2 en grado leve (40%) y 3 moderado (60%). La mediana de edad fue de 46 años (26-55). Dos mujeres (40%) y 3 hombres (60%). Las principales causas de CH en el grupo de SHP fue alcohol 3(60%), VHC 1(20%) y VHC más alcohol 1(20%). El 60% de los pacientes eran grado C de Child, incluyendo todos los pacientes con SHP moderado. La mediana de MELD fue 12,27 (rango 10-24). Se observó paso de burbujas en el 100% de los pacientes, a partir del 4º latido. Según criterios gasométricos, la SatO2 fue > 90% en todos los pacientes, la mediana PaO2 fue 76 mmHg y la del gradiente alveolo-arterial de 32mmHg (rango: 15-39). El trasplante hepático (TH) se realizó en 2 de los 5 pacientes. Conclusiones: En nuestra serie, la incidencia de SHP fue baja. Los pacientes con SHP presentaron globalmente mayor grado de insuficiencia hepática respecto del total. En ningún caso, el SHP fue la indicación de TH. CP146. SORAFENIB ¿ES ÚTIL EN NUESTO MEDIO? Martínez Otón JA1, Carrión García F1, Serrano Ladrón de Guevara S1, Sevilla Cáceres L1, García López MP2, Martínez Garica P1, Morán Sánchez S1 Servicios de 1Aparato Digestivo y 2Farmacia. Hospital General Universitario Santa Lucía. Cartagena. Murcia Introducción/objetivos: El sorafenib es un agente antitumoral cuya función es inhibir la proliferación y progresión tumoral en tumores de riñón e hígado. Mediante el estudio SHARP se demostró que producía una disminución del 31% del riesgo de fallecer. Aumentaba la supervivencia en 2,8 meses de media y aumentaba el tiempo de progresión en 2,7 meses. Objetivo: Valorar la efectividad del tratamiento con Sorafenib en nuestro medio, así como identificar variables que permitan mejorar el perfil del tratamiento y su impacto económico en nuestra área de salud. Material y método: Se seleccionaron 18 pacientes en tratamiento con Sorafenib por hepatocarcinoma del área II de salud, y se inclyuen en un estudio descriptivo retrospec- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES tivo con inicio del seguimiento en noviembre de 2008 y una duración total de seguimiento de 36 meses. Resultados: En nuestro medio el 61% de los pacientes con hepatocarcinoma están en seguimiento por el Servicio Aparato Digestivo, el 39% restante por el Servicio de Oncología. Atendiendo a la etiología de base, se identifica el alcohol y el VHC como causas mas importantes de desarrollo de carcinoma hepatocelular (CHC). Se observa en el diagnóstico que el 45% de los pacientes presentan un CHC uninodular, y un 55% multinodular, de los cuales el 50% presentaban metástasis en el momento del diagnóstico. Del estudio de supervivencia obtenemos 4,3 meses de supervivencia media y un tiempo de progresión de 9,3 meses. Discusión: Comparando nuestro estudio de supervivencia con los resultados del estudio SHARP, identificamos que la supervivencia media en nuestro estudio es de 4,3 meses, muy disminuida en comparación con los 10,9 meses esperados. Como causa de esta gran diferencia, pueden identificarse, el retraso en el inicio del tratamiento, el gran numero de efectos secundarios y la intolerancia al fármaco. Si atendemos al tiempo de progresión, en nuestro estudio es de 9,3 meses, comparado con el estudio SHARP, de 5,5 meses. Esta diferencia que a priori parece importante esta altamente artefactada por la supervivencia de un paciente, el cual si se elimina del análisis estadístico, el tiempo de progresión es superponible en ambos estudios. Conclusión: En nuesto medio, el tratamiento paliativo con Sorafenib en los pacientes con CHC, no supone un aumento de la supervivencia ni del tiempo de progresión, y si de los efectos secundarios y el coste sanitario. Teniendo en cuenta esto, es necesario sentar una buena indicación del mismo, así como establecer un buen plan de seguimiento del enfermo para optimizar la rentabilidad coste/ beneficio del tratamiento con Sorafenib. CP147. TRASPLANTE PULMONAR EN PACIENTES CON HEPATITIS CRÓNICA POR VHB Y VHC. EXPERIENCIA EN NUESTRO CENTRO Díaz Pérez A1, Abascal Bolado B2, Sampedro Andrada B1, Iturbe Fernández D2, Fernández Rozas S2, Cifrian Martínez JM2, Zurbano Goñi F2, Crespo García J1 Servicios de 1Aparato Digestivo y 2Neumología. Hospital Universitario Marqués de Valdecilla. Santander, Cantabria Introducción: Aunque las hepatitis virales tradicionalmente han supuesto una contraindicación para el trasplante pulmonar, muchos centros están llevando a cabo esta técnica en pacientes con hepatitis B o C. Objetivos: Describir las características y evolución post-trasplante de pacientes con hepatitis virales en nuestro centro REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 213 Material y métodos: Se recogieron de forma retrospectiva todos los pacientes trasplantados pulmonares en nuestro centro (enero 1998-diciembre 2011), identificándose 2 pacientes con hepatitis C y un paciente con hepatitis B de 318 pacientes trasplantados. Se elaboró una base de datos con características epidemiológicas y de la infección por VHC/VHB, evolución de las pruebas de función hepática (PFH) y carga viral (CV) post-trasplante así como supervivencia e incidencia de rechazo en el primer año y bronquiolitis obliterante en los primeros tres años. Resultados: Dos pacientes VHC fueron trasplantados, el primero una mujer de 48 en 2005 por fibrosis pulmonar y el segundo un varón de 49 años en 2008 por EPOC, siendo las PFH pre-trasplante en ambos pacientes normales. En los dos casos se practicó una hemodinámica portal que descartó HTP significativa. Aunque los niveles de RNA VHC se elevaron tras el trasplante en ambos pacientes, sólo uno de ellos presentó incremento de las PFH a los 3 años del trasplante motivo por el que se le realizó una biopsia hepática que mostraba hepatitis lobulillar, con mínima fibrosis. Con respecto al paciente con hepatitis B, se trataba de un varón de 32 años trasplantado en junio de 2011 por enfisema pulmonar. En el momento del trasplante se encontraba en tratamiento antiviral con tenofovir y entecavir. La biopsia hepática demostró una fibrosis leve (estadio I, escala METAVIR), las PFH fueron persistentemente normales y la viremia fue mínima (DNA VHB 62 cop/ml) antes del trasplante. En la evolución pos-trasplante no ha presentado alteración de las PFH ni aumento del DNA VHB hasta la fecha. Ninguno de los 3 pacientes desarrolló bronquiolitis obliterante y sólo se diagnosticó rechazo agudo A2B2 en el paciente con hepatitis B con adecuada respuesta a tratamiento con megadosis de corticoides. Todos los pacientes se encuentran actualmente vivos. Conclusiones: Aunque el número de pacientes trasplantados con hepatitis C o B en nuestro centro es bajo, se puede concluir que la evolución post-trasplante es satisfactoria, sin apreciarse una mayor incidencia de complicaciones derivadas de su hepatopatía ni una peor evolución del trasplante pulmonar en comparación con los pacientes seronegativos para VHC o VHB. CP148. UTILIDAD DE LA INTENSIFICACIÓN DE LA RELACIÓN CON MEDICINA DE ATENCIÓN PRIMARIA PARA EL MEJOR CONTROL DE LOS PACIENTES INFECTADOS CON VHB Ruiz P, Higuera R, González R, Basagoiti M, Sánchez A, Bao F Servicio de Aparato Digestivo. Hospital San Eloy. Vizcaya Introducción: La infección por virus de hepatitis B (VHB) ocasionalmente está infradiagnosticada o mal con- 214 SEMANA DE LAS ENFERMEDADES DIGESTIVAS trolada. Ya que a los especialistas nos llegan los pacientes ya diagnosticados, corresponde a los Médicos de Atención Primaria (MAP) su diagnóstico inicial y valoración de consulta al especialista. Para intentar aumentar el número de diagnósticos de VHB y mejorar el control de estos pacientes, durante junio de 2011 se impartieron dos charlas a los MAP dependientes de nuestro hospital, insistiendo en la realización de serologías de VHB en los pacientes procedentes de áreas de alta prevalencia (África Subsahariana, Sudeste asiático, Europa del Este), así como en la realización de ADN-VHB en los pacientes VHB AgS(+). Resultados: De julio de 2011 a febrero de 2012 se remitieron a la Consulta de Hepatología del Hospital 21 pacientes nuevos infectados con VHB (32,5% del total de los pacientes). Todos los pacientes estaban diagnosticados de VHB previamente a la realización de las charlas y estaban etiquetados de portadores inactivos por tener las transaminasas normales, sin haberles sido realizado el DNAVHB. De estos 21 pacientes, 8 (38%) no eran realmente portadores inactivos, planteándose un cambio de actitud en todos ellos. Conclusión: La realización del DNA-VHB para una correcta valoración de los pacientes infectados con VHB es básica, sobre todo en la situación de inmunotolerancia y en la situación de infección activa VHB Ac e (+) con transaminasas normales. Una buena relación e información clara y concisa a MAP mejorará la actitud y control de estos pacientes, disminuyendo el riesgo de transmisión de la infección en los pacientes infectados no conocidos, y el riesgo de progresión de la hepatopatía en los paciente no tratados que requerirían tatamiento. INTESTINO DELGADO/COLON CP149. ¿CUÁL ES EL VALOR DE LOS ANTICUERPOS ANTITRANSGLUTAMINASA COMO MÉTODO DE CRIBADO EN LA ENFERMEDAD CELIACA? Peñas Herrero I1, Vargas García A1, Alcaide Suárez N1, Atienza Sánchez R1, Garrote Adrados JA2, Herranz Bachiller MT1, Lorenzo Pelayo S1, Sancho del Val L1, Ruiz-Zorrilla López R1, Barrio Andrés J1, Pérez-Miranda Castillo M1 Servicios de 1Aparato Digestivo y 2Análisis Clínicos. Hospital Universitario del Río Hortega. Valladolid Introducción/objetivo: El diagnóstico de enfermedad celíaca en el adulto constituye un auténtico reto y para confirmarla se deben combinar los resultados de los niveles séricos de IgA antitransglutaminasa, estudio genético y biopsias duodenales. En nuestro hospital, hemos observado una baja sensibilidad de los anticuerpos antitransglutamina- sa y, como consecuencia, un aumento en las peticiones de genéticas en los pacientes en los que existe una alta sospecha clínica. Nuestro objetivo es analizar la situación actual del diagnóstico de enfermedad celiaca en nuestro centro. Métodos: Se estudiaron de manera retrospectiva los pacientes mayores de 14 años con sospecha clínica de enfermedad celiaca en los que se realizó un estudio genético de los alelos HLA DQ2/DQ8 entre los meses de mayo de 2011 y enero de 2012. De los pacientes que fueron diagnosticados de enfermedad celiaca, se analizaron la edad, el sexo, niveles de anticuerpos antitransglutaminasa (técnica Zenit, Menarini), inmunoglobulinas y clasificación de Marsh. Resultados: Se realizaron 177 estudios de genética de enfermedad celiaca, siendo positivos en 146 (82,4%) pacientes (HLA DQ2, HLA DQ8 o un solo alelo del DQ2). De estos pacientes, 23 (13%) están todavía pendientes del estudio histológico, en 57 (32,2%) no se realizaron biopsias duodenales, en la mayoría de los casos por presentar un solo alelo DQ2 y baja sospecha de enfermedad celiaca, y 46 (26%) tenían un Marsh 0, siendo celiacos potenciales. De los 20 pacientes (11%) en los que se confirmó la enfermedad, 16 (80%) eran mujeres con una media de edad de 40 años (intervalo 16-70). Sólo 4 (20%) de ellos presentaron niveles séricos positivos de anticuerpos antitransglutaminasa (> 20 UI/ml), 2 (10%) de 15 a 20 UI/ml, 1 (5%) de 10 a 14, 12 (60%) de 5 a 9 y 1 de 0 a 4, no encontrándose déficit de IgA en los pacientes estudiados. En cuanto a la histología, 3 fueron pacientes Marsh 1, 1 paciente Marsh 2, 9 pacientes Marsh 3a y 7 pacientes Marsh 3b. Conclusiones: En nuestro hospital, el método utilizado para el cribado de enfermedad celiaca presenta una sensibilidad menor a la descrita en la literatura. Con un tamaño muestral mayor, deberíamos revisar si es posible disminuir el punto de corte utilizado para determinar la positividad de la serología, aumentando así su valor como método de cribado. Por otra parte, destaca la alta prevalencia de genética positiva en los pacientes estudiados, correspondiendo a celiacos potenciales. CP150. ¿EXISTEN DIFERENCIAS EN EL ESTADIAJE PREOPERATORIO DE ADENOCARCINOMA DE RECTO ENTRE USE Y RMN? Martínez Moneo E1, Barturen Barroso A1, Buendía Carcedo L1, Arechavala Iturriaga A1, Rocha Escaja A1, González García JV1, Prieto Calvo M2, Moretó Canela M1 Servicios de 1Aparato Digestivo y 2Cirugía General. Hospital de Cruces. Vizcaya Introducción: El correcto estadiaje preoperatorio del adenocarcinoma de recto es crucial para un adecuado manejo y tratamiento. En el estadiaje locorregional, USE REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES y RMN, son las dos técnicas de imagen con mayor precisión diagnóstica. Objetivo: Valorar si existen diferencias entre estadiaje TN (USE, RMN y anatomopatológico). Objetivos secundarios: Clínica de presentación y pruebas complementarias solicitadas. Métodos: Serie de casos retrospectiva de adenocarcinomas rectales intervenidos desde 1/1/2004 hasta 1/1/2010, con cirugía programada y localización tumoral desde 1 cm hasta 15 cm de margenes anales, a los cuales se les realizó USE y RMN. El análisis de datos fue llevado a cabo mediante sofware estadístico SPSS vs. 18.0, y las comparaciones pormenorizadas de uTN, rTN y aTN se realizaron mediante prueba no paramétrica de McNemar. Resultados: Un total de 27 pacientes fueron incluidos en el estudio (70,4% hombres, 29,6% mujeres con una media de edad de 63,8 ± 11,9 años). Clínica de presentación: 74% rectorragia, 15% tenesmo y 11% anemia. Pruebas complementarias: Marcadores tumorales: solicitados en el 70,4%. El CEA mostró un valor mediana de 1,9 (rango 0,1-20) y el Ca 19,9 un valor mediana de 10,3 (rango 1-1170). Enema opaco: solicitado en el 11,1% mostrando una altura media de 6,3 ± 2,5cms. Endoscopia: en el 88,9% se pudo realizar colonoscopia completa, mostrando una altura media de 7,7 ± 2,5 cms. En el 11% de los casos, una lesión sincrónica fue detectada. En USE, la altura media fue de 8,3 ± 3,7 cms. El margen circunferecial solo fue aportado en el 22,2% de los pacientes. En RMN, la altura media fue de 7,41 ± 3,4 cm. El margen circunferencial fue aportado en el 14,8% con una altura media de 8,2 ± 2,7 mms. La mayoría de los tumores fueron estadio T2-T3 (T2N0 25,9%, T3N0 29,1%, T3N1 25,9%). En el análisis estadístico: no se evidenciaron diferencias estadísticamente significativas entre el estadiaje local y numero de ganglios positivos entre RMN y USE, asimismo tampoco se encontraron diferencias estadísticamente significativas entre RMN y USE en comparación con la anatomía patológica. Conclusiones: En nuestro estudio, no se evidenciaron diferencias estadísticamente significativas entre USE y RMN en cuanto a estadiaje locorregional del adenocarcinoma de recto. En un porcentaje no despreciable de casos (11%) se detectó una lesión sincrónica. 215 Introducción: El éxito de un programa de cribado para cáncer colorrectal (CCR) se fundamenta en la adhesión al mismo. Material y métodos: Seguimiento a los 5 años en consulta general de Gastroenterología de los pacientes con antecedentes familiares de CCR (afccr) que se practican 1™ colonoscopia en el Hospital de Fuenlabrada entre el 1 de enero y el 30 de junio del 2006. Se revisan las historias clínicas de los que no acuden a control endoscópico.Se establece grupo A, un familiar de 1° grado (FPG) < 60 años o dos FPG independiente de la edad; grupo B, un FPG > 60 años o dos o más familiares de 2° grado y grupo C, el resto. Objetivos: Valorar el cumplimiento de las recomendaciones hechas en pacientes con afccr. Resultados: De los 127 pacientes con afccr, 32 acudieron a realizarse colonoscopia en intervalos intermedios por preparación deficiente o para control de adenomas. 32/95 (18 mujeres y 14 varones) se realizaron colonoscopia a los 5 años (intervalo 42-69 años). Por grupos de riesgo A, B y C: 12, 18 y 2. Se detectaron 6 adenomas en 1™ colonoscopia en 6 varones (una neoplasia avanzada). La 2™ colonoscopia detectó 7 adenomas en estos varones (una NA) y 2 en dos mujeres. 63/95 (66,3%) no acudieron a colonoscopia de control (3 están pendientes a día de hoy). 5 fallecieron en el seguimiento a consecuencia de cáncer de recto, páncreas y pulmón, linfoma no Hodgkin y patología respiratoria crónica. En 7 no se recomendó seguimiento dada la edad de los pacientes (3 > 75 y 4 < 40 años). En 9 se indicó colonoscopia a los 10 años; 8 grupo B y 1 C. No se hizo ninguna recomendación escrita en 17 (18%), 4 grupo A, 10 B y 3 C. No acudieron a realizarse colonoscopia a pesar de recomendación, 22 (23.1%) (13 mujeres y 9 varones): 13 grupo A (2 con adenomas en 1.º colonoscopia) y 9 B (4 con adenomas en 1.º colonoscopia). Conclusión: Casi una cuarta parte de los pacientes a los que se recomienda colonoscopia de cribado a los 5 años no acuden a revisión (más de la mitad pertenecen a un grupo de riesgo alto y algunos presentaron adenomas en 1.º colonoscopia). Fuera de las Consultas de Alto Riesgo las recomendaciones pueden ser “irregulares” tanto por acorta del tiempo de las revisiones como por no dejar claro el momento de la misma. CP151. ADHESIÓN AL PROGRAMA DE CRIBADO DE CÁNCER COLORECTAL EN PACIENTES CON ANTECEDENTES FAMILIARES CP152. ASPECTOS EPIDEMIOLÓGICOS DESCRIPTIVOS DE LA COLITIS MICROSCÓPICA EN NUESTRA ÁREA DE REFERENCIA Tomás Moros ME1, García Durán F1, Villa JC1, Bermejo A1, Alcalde D1, de Lucas M1, Ciriza de los Ríos C2, Bermejo F1 1 Servicio de Aparato Digestivo. Hospital de Fuenlabrada. Madrid. 2Servicio de Aparato Digestivo. Hospital 12 de Octubre. Madrid González de la Higuera Carnicer B1, Prieto Martínez C1, Ruíz- Clavijo García D2, Kutz Leoz M1, Irisarri Garde R3, Rodríguez Pérez I4, Jiménez Pérez J1 Servicio de Aparato Digestivo. 1Complejo Hospitalario de Navarra A. Navarra. 2Complejo Hospitalario de Navarra B. Navarra. 3Hospital García Orcoyen. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 216 Navarra. 4Servicio de Anatomía Patológica. Complejo Hospitalario de Navarra A. Navarra Introducción: La colitis microscópica es un trastorno infrecuente que se caracteriza por la inflamación crónica de la mucosa en ausencia de alteraciones macroscópicas identificables en la colonoscopia. Se distinguen dos tipos: la colitis linfocítica y la colitis colágena Objetivos: Conocer las características epidemiológicas, clínicas y pautas de tratamiento utilizadas en esta enfermedad en nuestra área sanitaria de referencia. Material y métodos: Estudio retrospectivo y descriptivo de los casos diagnosticados y controlados en el periodo 2005-2010. Analizamos las características clínicas, endoscópicas e histológicas y los tratamientos utilizados, mediante estadísticos descriptivos. Resultados: Se han analizado 165 casos, 117 mujeres (70,9%) y 48 varones (29,1%) con una edad media al diagnóstico de 62,27 años (17-88). El síntoma principal para realizar la colonoscopia fue la diarrea crónica (90,3%). No se observaron alteraciones endoscópicas macroscópicas en el 90,9% de los casos. El 9,1% restante presentaba una mucosa con eritema inespecíco. El subtipo histológico más frecuente fue la colitis linfocítica 65,5%, posteriormente la colágena con un 23% y el 11,5% de los casos presentaba características histológicas mixtas. En el 68,5% había afectación de todos los segmentos del colon. En un 22,4% sólo del colon derecho, y en un 9,1% sólo del colon izquierdo. En ningún caso se observó afectación del íleon terminal. En la mayoría de los casos no existía patología extradigestiva asociada (72%). La patologia tiroidea autoinmune presentó la asociación más frecuente (11,5%) seguida de la diabetes mellitus (7,3%). No se encontraron elevación de parámetros inflamatorios en el 98,8% de los casos. 17 pacientes (10,35%) eran consumidores habituales de AINES. En cuanto al tratamiento, el 26,7% presentó mejoría clínica sin medicación. El 13,3% precisó suplementos de fibra, el 28,5% aminosalicilatos y el 9,7% necesitó budesonida. En sólo un 6,7% de los casos (11 pacientes) se hizo una colonoscopia de control. El 81,8% no presentó alteraciones. En el 18,2% restantes, se observaron pólipos de colon como único hallazgo patológico. Conclusiones: En nuestro estudio: 1. La colitis linfocítica es más frecuente que la colágena, y el segmento de colon derecho el más afectado de forma aislada. 2. La patología asociada con más frecuencia es la enfermedad tiroidea autoinmune 3. El 26,7% de los casos presenta mejoría clínica sin tratamiento. 4. En la mayoría de los casos, el seguimiento es clínico y no se realiza colonoscopia de control para comprobar mejoría histológica. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP153. CÁNCER COLORRECTAL INVASIVO: DIFERENCIAS ENTRE SUJETOS DE RIESGO MEDIO ASINTOMÁTICOS DIAGNOSTICADOS EN UN PROGRAMA DE DETECCIÓN PRECOZ Y PACIENTES SINTOMÁTICOS Terán A, Menéndez S, Fernández-Gil P, Castro B, de las Heras G, Mieses MA, Díaz A, de la Peña J, Crespo J Servicio de Aparato Digestivo. Hospital Universitario Marqués de Valdecilla. Santander, Cantabria Introducción: La incidencia del cáncer colorrectal (CCR) continúa en aumento situándose como el tipo de cáncer más frecuente para ambos sexos. En Cantabria se estima una tasa de incidencia de 340 casos nuevos/año. En 2008 se inició en nuestra Comunidad Autónoma el Programa de Detección Precoz del CCR para población asintomática de riesgo medio, basado en test de sangre oculta en heces inmunológico (SOH-i). Objetivos: Establecer las diferencias clínicas más relevantes en el momento del diagnóstico de CCR entre sujetos sintomáticos y asintomáticos. Métodos: Se efectuó un estudio transversal en la población diagnosticada de CCR invasivo en el periodo comprendido entre marzo de 2009 y febrero de 2012. Diseñamos un estudio de casos y controles. Los casos corresponden a sujetos asintomáticos diagnosticados tras SOH-i positiva (grupo 1). Como controles se seleccionaron pacientes diagnosticados en fase sintomática (grupo 2), pareados por edad, sexo y localización anatómica del CCR. Resultados: Durante el periodo de estudio hemos detectado 545 nuevos casos de CCR (edad: 70,4 ± 11 años, rango 29-96); de estos el 7% eran asintomáticos (grupo 1: 38 casos, 78,9% varones, edad: 63,8 ± 4,1 años, 39,5% cáncer rectal vs. 60,5% otra localización). El grupo 2 no mostró diferencias demográficas significativas. Los sujetos del grupo 1 presentaban tumores primarios más localizados (T1-T2 vs. T3-T4: 59,5% vs. 13,9%; p < 0,0001), estadiajes tumorales inferiores (I vs II, III o IV: 44,7% vs. 7,9%; p < 0001) y una mayor probabilidad de tratamiento endoscópico curativo (18,4% vs. Sint: 0%; p < 0,006). El grupo 2 presentaba mayores necesidades de tratamiento quimio-radioterápico (60,5% vs. 34,2%, p:0,02), mayor presencia de anemia (Hb < 12,5 g/dl: 34,2% vs. 2,7%; p < 0,0001) y colonoscopia incompleta por estenosis tumoral (28,9% vs. 5,3%; p: 0,006). El grupo 2 mostró también mayor probabilidad de metástasis ganglionar (50% vs. 37,8%) y a distancia (18,4% vs. 7,9%) así como una mayor mortalidad (10,5% vs. 2,6%), aunque sin alcanzar la significación estadística. No hubo diferencias en el CEA, grado de diferenciación tumoral o la presencia de componente mucinoso. Conclusiones: El diagnóstico del CCR en fase sintomática se relaciona con un estadío tumoral más avanzado lo que implica un peor pronóstico global, una mayor necesi- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 217 dad de tratamiento adyuvante a la cirugía, así como una mayor presencia de anemia y estenosis tumoral. Resulta de especial interés el número de sujetos asintomáticos que pueden beneficiarse de la resección endoscópica como único tratamiento necesario para la curación. como lesiones intramucosas polipoides, asintomáticas y de pequeño tamaño. Distinguir los perineuriomas de otras neoplasias de células fusiformes del tracto gastrointestinal puede ser facilitado mediante la tinción para EMA, GLUT-1 y Claudin-1. CP154. CARACTERÍSTICAS CLÍNICOPATOLÓGICAS DE LOS PERINEURIOMAS COLÓNICOS CP155. CARACTERÍSTICAS DE LA INFECCIÓN POR CLOSTIDIUM DIFFICILE EN NUESTRO MEDIO EN LOS ÚLTIMOS 5 AÑOS Álvarez Cuenllas B1, Pisabarros Blanco C1, Vaquero Ayala L1, García Alvarado M1, Miguel Peña A1, del Pozo Maroto E1, Aparicio Cabezudo M1, Rodríguez Martín L1, Alvarez Cañas C2, Díez Rodríguez R1, Vivas Alegre S1 Servicios de 1Aparato Digestivo y 2Anatomía Patológica. Complejo Asistencial de León. León Nuñez Sousa C1, Páez Rubio I2, Lomas Cabeza JM2, Martínez Macos FJ2, Merino Muñoz MD2 Servicios de 1Aparato Digestivo y 2Medicina Interna. Hospital General Juan Ramón Jiménez. Huelva Introducción/objetivo: Las lesiones polipoides benignas no epiteliales de la mucosa del tracto gastrointestinal son poco frecuentes. Recientemente se ha descrito un grupo de pequeños pólipos compuestos por células mucosas fusiformes denominados “perineuriomas mucosos” con características propias desde el punto de vista ultraestructural e inmunohistoquímico. Nuestro objetivo fue analizar los casos de perineuriomas diagnosticados recientemente, desde el punto de vista clínico y anatomopatológico. Pacientes y método: En este estudio analizamos los casos diagnosticados en endoscopias de rutina realizadas en nuestro centro desde diciembre de 2009 a julio de 2011 y codificadas en la base de datos de nuestro servicio bajo el epígrafe “perineurioma”. Las muestras fueron procesadas por el servicio de Anatomía Patológica realizando estudio histológico e inmunohistoquímico. Resultados: Clínicos: El grupo de estudio comprende un total de 9 lesiones halladas en 9 pacientes con edades comprendidas entre los 45 y los 84 años (media de 62 años), dentro de los cuales 4 eran varones y 5 mujeres con edades medias de 59,5 y 64 años respectivamente. En cuanto al tamaño, todos los pólipos fueron menores de un centímetro.Las lesiones se detectaron en recto (n = 2), sigma (n = 1), colon descendente (n = 1), transverso (n = 2), ascendente (n = 2) y ciego (n = 1). Anatomopatológicos: Todos los perineuriomas tuvieron una localización intramucosa. Atendiendo a la inmunohistoquímica, el total de los perineuriomas fueron positivos para Claudin-1, un 77,77% expresaron EMA y GLUT-1. No se mostró positividad para desmina, CD-34 ni actina específica de músculo liso en ninguna de las piezas de anatomía extirpadas. En un caso se observó positividad para la proteína S-100. Conclusiones: Los perineuriomas pueden aparecer en cualquier tramo de la mucosa colónica, principalmente REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Introducción/objetivos: Características de la infección por Clostidium difficile en nuestro medio en los últimos 5 años. Métodos: Análisis retrospectivo de los juicios diagnósticos de “infección por Clostridium difficile” o “colitis seudomembranosa” durante el periodo mencionado. Contraste de hipótesis: t de student o un Test de Mann-Whitney para variables cuantitativas y el estadístico Chi Cuadrado para las proporciones. Resultados: Total de 23 pacientes. Media de edad 61,3 ± 18,8 años. Mediana del índice de Charlson al ingreso fue de 3,91 ± 2,9 puntos. Principal comorbilidad asociada fue la DM (30,4%). Diez pacientes (43,5%) habían estado ingresados en los seis meses previos y hasta un 47.8% habían recibido antibioterapia en ese periodo de tiempo. Clínica predominante fue la diarrea (91,3%), seguida del dolor abdominal (47,8%). Un paciente sufrió una perforación intestinal. La detección de toxina A fue positiva en el 95,7% de los casos solicitados (22), aunque fueron necesarias tres determinaciones para alcanzar esta rentabilidad. La positividad de la determinación de 1 ó 2 muestras fecales fue del 68,2% y 82,6%, respectivamente. Existió un retraso en la solicitud de la toxina A de 10,5 ± 13,2 días, desde el inicio de los síntomas. En un 45,5% de los casos se procedió a la retirada del antibiótico empleado y “tratamiento específico”. Para el tratamiento específico, en un 78,3% de las ocasiones se empleó metronidazol y en un 27,3% vancomicina v.o. Duración media de tratamiento: 17,2 ± 11,9 días. El 30,4% precisó ingreso en UCI. Un paciente necesitó tratamiento quirúrgico. Mortalidad del 21,7%. En el análisis univariante, tan sólo la edad se relacionó con la mortalidad (p < 0,05). La insuficiencia renal crónica y el ingreso en UCI quedaron al borde de la significación estadística. Conclusiones: La forma de presentación de la diarrea por C. difficile es grave, con una mortalidad elevada. En nuestra serie, la edad y la insuficiencia renal crónica parecen asociarse a un mal pronóstico. La elevada rentabilidad en nuestro centro de una técnica microbiológica con una limitada eficacia teórica (detección de toxina A en heces) junto al retardo en la confirmación diagnóstica desde el 218 SEMANA DE LAS ENFERMEDADES DIGESTIVAS inicio de los síntomas, nos derivan a pensar en que estemos infradiagnosticando los cuadros de diarrea por C. difficile en nuestro hospital. CP156. COLITIS EOSINOFÍLICA: SERIE DE 10 PACIENTES ADULTOS Fernández Salazar L1, Borrego H2, Ruiz L1, Velayos B1, González JM1 Servicios de 1Aparato Digestivo y 2Anatomía Patológica. Hospital Clínico Universitario de Valladolid. Valladolid Se presentan 10 casos de colitis eosinofílica en pacientes adultos prestando atención a las enfermedades o factores predisponentes, la clínica, los hallazgos endoscópicos, los diagnósticos asociados y los tratamientos seguidos. El criterio diagnóstico utilizado es la determinación de más de 20 eosinófilos por campo de gran aumento la la lámina propia de la mucosa colónica. La edad de los pacientes estuvo comprendida entre los 25 y los 75 años. Cinco eran mujeres y cinco varones. Los factores predisponenetes fueron enfermedades como atopia o asma bronquial, enfermedad inflamatoria intestinal, enfermedad celíaca, artitis reumatoide y tratamientos médicos. Ha sido frecuente la detección de Blastocystis hominis. La clínica predominante fue diarrea y rectorragia. Los hallazgos endoscópicos poco específicos. Al diagnóstico hubo criterios histológicos de enfermedad inflamatoria intestinal asociados en tres pacientes. Montelukast, corticoides, mesalacina y antiparasitarios han sido los fármacos utilizados. La colitis eosinofílica es una entidad aún por definir dadas las múltiples causas que se describen, la posibildad de ser parte de una infiltración eosinofílica más amplia o de ser en algunos casos una variante de una enfermedad inflamatoria intestinal. Fig. 1. Número de colonoscopias y porcentaje de colonoscopias con diagnóstico de adenoma según unidad peticionaria. SAP (Servicio de Aparato Digestivo). AP (Atención Primaria). OS (Otros servicios). Métodos: Estudio descriptivo realizado entre 2010-2011 usando la base de datos de nuestro hospital, seleccionando las colonoscopias indicadas como cribado de CCR. Resultados: Se realizaron 402 colonoscopias solicitadas como cribado de CCR: 55% por el Servicio de Aparato Digestivo (SAD), 40,8% por Atención Primaria (AP) y 4,2% por otros servicios (OS). El grado de parentesco familiar se identificó en el 41,3% de los casos, correspondiendo el 94% a familiares de primer grado. Se hallaron lesiones en el 37,8% de las colonoscopias: 100 eran adenomas (24 con displasia), 31 pólipos hiperplásicos, 1 pólipo serrato y 5 CCR. La detección de adenomas fue superior en las exploraciones del SAD en comparación con las de AP u otros servicios (33% vs. 16.4% vs. 0%, respectivamente: Fig. 2). Hubo una correlación entre la edad del paciente y el porcentaje de adenomas detectados: 6.7 % en < 40 años, 19.9% entre los 40-50 años y 34.6% en > 50 años (Fig. 3). Se observó que en el 50% de las colonoscopias de AP los pacientes eran menores de 40 años y sólo el 33,5% eran mayores de 50 años, frente al 60,7% de exploraciones del SAD en pacientes con edad mayor de 50 años. CP157. CRIBADO DEL CÁNCER DE COLON: EXPERIENCIA EN NUESTRO MEDIO Alcázar Jaén LM1, Cervilla Sáez de Tejada ME1, Martín Lagos-Maldonado A1, Selfa Muñoz A1, López Segura RDP1, Quintero Fuentes D1, Salmerón Escobar FJ1 Servicio de Aparato Digestivo. Hospital Universitario San Cecilio. Granada Introducción: El riesgo de padecer un CCR aumenta 2-3 veces entre los familiares con un miembro afecto de CCR (población de alto riesgo). El diagnóstico y la extirpación precoz de adenomas mediante colonoscopia es una estrategia adecuada para el cribado de CCR. Para que el programa de cribado sea eficaz es necesaria una indicación adecuada de la colonoscopia (según el grado de parentesco y la edad del paciente). Presentamos nuestra experiencia. Fig. 2. Número de colonoscopias y porcentaje de colonoscopias con diagnóstico de adenoma según conocimiento del grado de parentesco en los pacientes y según unidad peticionaria. SAP (Servicio de Aparato Digestivo). AP (Atención Primaria). OS (Otros Servicios). REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 219 Servicios de 1Aparato Digestivo, 2Mastocitosis y 3Anatomía Patológica. Hospital Virgen de la Salud. Toledo Fig. 3. Hallazgos endoscópicos identificados según rangos de edad de los pacientes del estudio. Esto justificaría, al menos en parte, que el 73% de los diagnósticos de adenoma se establezcan en colonoscopias del SAD. Finalmente, observamos que el mayor porcentaje de adenomas diagnosticados (47% del total) en la Fig. 1 proviene de pacientes con grado de parentesco conocido y petición realizada por la unidad de digestivo. Conclusiones: 1. La edad del paciente y la presencia de antecedentes familiares de primer grado constituyen factores de riesgo para el desarrollo de adenomas. 2. Una adecuada identificación de los factores de riesgo del CCR mejora el rendimiento de su cribado. 3. El programa de cribado de CCR requiere una adecuada coordinación entre los médicos de Atención Primaria y los especialistas en Aparato Digestivo. CP158. DIFERENCIAS EN LA SEROLOGÍA, EN ÁREA DE LAS VELLOSIDADES INTESTINALES Y EN LA PROPORCIÓN DE LINFOCITOS INTRAEPITELIALES ENTRE NIÑOS Y ADULTOS CON ENFERMEDAD CELIACA García Vela A1, Guardiola A1, Sánchez- Muñoz L2, Juárez R3, Morgado J2, Valle J1 Introducción: Los niños con enfermedad celíaca presentan manifestaciones clínicas más evidentes que los enfermos celiacos diagnosticados en la edad adulta. Objetivo: Estudiar si existen diferencias serológicas, en el grado de atrofia vellositaria y en la proporción de linfocitos intraepiteliales (LIEs) entre niños y adultos celíacos. Métodos: Se han incluido en el estudio 9 adultos (3 varones / 6 mujeres; Edad media: 33 ± 9,5 años) y 19 niños (10 varones / 9 mujeres; Edad media: 5 ± 2,7 años) diagnosticados de enfermedad celíaca en el Servicio de Digestivo del Complejo Hospitalario de Toledo durante la segunda mitad de 2011. En todos ellos se determinaron los niveles de anticuerpos Ig A anti-transglutaminasa tisular (AntiTTG) y se realizó gastroscopia con toma de biopsias de segunda porción duodenal. Cuatro muestras se fijaron en formalina 10% para estudio histopatológico. El grado de atrofia en cada paciente se determinó mediante morfometría, midiendo el área media (µm2) de 10 vellosidades intestinales bien orientadas. Tres biopsias duodenales se enviaron en suero salino fisiológico al Instituto de Estudios Mastocitosis donde se determinó mediante citometría de flujo la proporción de LIEs TcR gamma/ y de LIES CD3- CD103+ con respecto al total de LIEs. Resultados: Los resultados aparecen reflejados en la Tabla I. Conclusiones: A pesar de presentar niveles significativamente más altos de AntiTTG, los niños con enfermedad celíaca presentan un grado de atrofia vellositaria medido por morfometría y una proporción de LIEs TcR gamma/ y de LIES CD3- CD103+ en la mucosa duodenal similares a los enfermos celíacos adultos. CP159. ENTEROSCOPIA DE UN BALÓN EN EL DIAGNÓSTICO Y TRATAMIENTO DE LAS ENFERMEDADES DE INTESTINO DELGADO: NUESTRA EXPERIENCIA Martínez Tirado MDP, Cervilla Sáez de Tejada ME, Ruiz Escolano E, Salmerón Escobar FJ, Casado Caballero FJ Unidad de Gestión Clínica de Aparato Digestivo. Hospital Universitario San Cecilio. Granada TABLA I NIVELES DE ANTI TTG, ÁREA DE LAS VELLOSIDADES INTESTINALES Y PROPORCIÓN DE LINFOCITOS INTRAEPITELIALES (LIEs) EN ENFERMOS CELIACOS NIÑOS Y ADULTOS AntiTTG ± Err Std (U/ml) Vellosidades (µm2) LIEs gamma/δ LIEs CD3-CD 103+ REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Niños (n = 19) Adultos (n = 9) p 96.52 ± 8.59 0.024 ± 0.001 33 % ± 0.032 3.6% ± 0.008 47.56 ± 18.69 0.021 ± 0.002 36 % ± 0.044 1.4 % ± 0.003 0.01 n.s n.s n.s 220 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TABLA I HALLAZGOS ENDOSCÓPICOS SEGÚN LA INDICACIÓN DE LAS MISMA, COMO QUEDA DEMOSTRADO EN NUESTRA SERIE Indicación n = 38 (%) Hemorragia 11 (29%) Anemia 7 (18 %) Biopsias 10 (26%) Dolor abdominal 3 (8%) Descartar neoplasias Anemia hemolítica 6 (16%) 1 (3%) Hallazgos en la enteroscopia (n.º de pacientes) % de hallazgos Angiodisplasias (2), GIST (2), mucositis (1); aftas (1), úlceras (2), normal (3) Angiodisplasia (4); úlceras (1); varices duodenales (1); normal (1) Úlcera (1); aftas (3); atrofia vellositaria (1); normal (5) Pólipo gigante(1); normal (1); sospecha de Enfermedad inflamatoria (1) Sin hallazgos (6) Sin hallazgos (1) Introducción: La enteroscopia de doble balón ha supuesto un gran avance en el estudio de las enfermedades del intestino delgado. Es una técnica compleja que exige especial cuidado en el montaje del balón distal. El enteroscopio de un solo balón, más sencillo, con menor mantenimiento y que puede ser utilizado como endoscopio convencional ofrece resultados, según las distintas series, similares. Objetivos: Valorar la utilidad de la enteroscopia de un solo balón en el diagnóstico y tratamiento de las patologías del intestino delgado en nuestro medio. Métodos: Enteroscopio de un solo balón SIF-Q180 de Olympus con sobretubo ST-SB1. Analizamos las enteroscopias realizadas en nuestra unidad en el periódo comprendido entre marzo de 2008 y febrero de 2012. Resultados: Se incluyeron 38 pacientes a los que realizaron un total de 36 enteroscopias orales y 3 anales. A uno de ellos, con patología en ileon distal, se le realizó la enteroscopia oral y anal. La media de edad fue de 54,18 años (14-82 años), siendo el 63,5% varones. En el 92% de las exploraciones realizadas se logró el objetivo por que se había indicado la prueba, ya que la mayoría de la patología asentaba en yeyuno y se alcanzó sin dificultad. Solamente en 3 pacientes no se logró, en 2 de ellos en los que no se alcanzó el ileon terminal por vía anal, y en otro se suspendió la prueba por la mala situación clínica. La indicación más frecuente fue la hemorragia de origen oscuro (HDOO) (47%), en sus dos manifestaciones; anemia (18%) y hemorragia de origen oculto (29%). La angiodisplasia constituyó el hallazgo más frecuente (16%), aumentando hasta el 33% cuando la indicación era al HDOO. En la Tabla I mostramos los hallazgos endoscópicos según la indicación. Por otro lado, se consiguió tratar endoscópicamente, con gas argón o esclerosis, las lesiones que así lo requerían o remitir al cirujano tras tatuaje de la zona. Conclusión: La enteroscopia de un solo balón es una técnica sencilla que permite alcanzar con facilidad los tramos proximales y medios del intestino delgado, que es donde suele asentar la mayoría de la patología. Creemos 72,2 % 85,7 % 50% 66% 0% 0% que puede ser una opción válida para cualquier unidad de endoscopias. CP160. ESTUDIO DESCRIPTIVO RETROSPECTIVO DE LA COLITIS ISQUÉMICA EN NUESTRO MEDIO García Robles A, Gálvez Fernández RM, Morales Alcázar F, del Castillo Codes I, Trapero Martínez AM, Baeyens Cabrera E Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción/objetivos: El objeto de nuestro estudio es conocer las características demográficas, clínicas, factores de riesgo cardiovascular y evolución de la colitis isquémica en nuestro medio. Métodos: Estudio descriptivo retrospectivo de 44 pacientes con diagnóstico endoscópico e histológico de colitis isquémica observados en nuestra Unidad de Endoscopias entre enero de 2009 y diciembre de 2011. Se definieron como factores de riesgo cardiovascular (FRCV) la cardiopatía isquémica, diabetes, hipertensión arterial (HTA), dislipemia y enfermedad arterial periférica (EAP), determinándose la presencia de uno o varios de éstos. Se describieron otras enfermedades concomitantes, los síntomas que motivaron la realización de colonoscopia, los hallazgos endoscópicos y la localización de las lesiones. La colitis isquémica fue definida como grave en aquellos casos que precisaron cirugía o fueron éxitus. Se han utlizado estadísticos descriptivos de SPSS 15.0. Resultados: De los 44 pacientes, 23 eran hombres y 21 mujeres con edades entre 40 y 88 años (media: 72,6 años). La cardiopatía isquémica estaba presente en 6 de los casos (13,6%), la HTA en 28 (63,6%), la diabetes en 13 (29,5%), la dislipemia en 21 (47,7%), y la EAP en 9 (20,5%). Un 29,5% presentaban dos FRCV y en un 27,3% coexistían REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 221 fibrina (27,3%); se observó estenosis en 2 pacientes (4,5%) y necrosis en un 15,9%, evidenciándose este hallazgo en el 100% de las muertes y en el 66,7% de los casos que precisaron cirugía (p = 0,014) (Fig. 2). La localización más frecuente fue colon izquierdo (59,1%) y sigma (34,1%). La colitis isquémica leve o moderada afectó a un 88,6% y la grave a un 11,3%, con una mortalidad del 4,5% y un 6,8% de casos que precisaron cirugía. Conclusiones: La colitis isquémica afecta fundamentalmente a individuos de edad avanzada, presentando en su mayoría dos o más factores de riesgo cardiovascular, destacando en frecuencia diabetes, hipertensión arterial y dislipemia. La localización más frecuente de las lesiones corresponde a sigma y colon izquierdo. La mayoría son casos de colitis leve o moderada aunque la presencia de necrosis en la colonoscopia se relaciona con un peor pronóstico. Fig. 1. Factores de riesgo cardiovascular. tres o más FRCV (Fig. 1). Las enfermedades concomitantes más frecuentes fueron la insuficiencia renal crónica (13,6%) y las enfermedades oncológicas (11,4%). Los síntomas más frecuentes fueron: dolor abdominal y rectorragia (27,3%), rectorragia sólo (22,7%) y el dolor abdominal (20,5%). En la colonoscopia los hallazgos más frecuentes fueron: edema, eritema y friabilidad (29,5%) y úlceras con Fig. 2. Relación hallazgos endoscópicos y evolución. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 CP161. ESTUDIO PROSPECTIVO Y RANDOMIZADO PARA VALORAR LA LIMPIEZA DE LA MUCOSA COLÓNICA CON DOS PREPARACIONES PARA LA CÁPSULA DE COLON: PEG 2 LITROS + ÁCIDO ASCÓRBICO FRENTE A PEG 4 LITROS San Juan-Acosta M, Belda-Cuesta A, Argüelles Arias F, Caunedo Álvarez A, Polo-Padilla J, Herrerías-Gutiérrez JM Servicio de Aparato Digestivo. Hospital Universitario Virgen Macarena. Sevilla Introducción: La cápsula de colon (CC) podría ser eficaz para el cribado del cáncer colo-rectal (CCR) como alternativa a la colonoscopia convencional. Con los avances técnicos se ha conseguido mejorar su sensibilidad y especificidad, aunque uno de los problemas fundamentales es optimizar la limpieza de la mucosa colónica al no ser capaz de movilizar los restos del colon. Objetivos: – Comparar el grado de limpieza con dos regímenes de preparación (PEG más ácido ascórbico vs. PEG) para el estudio del colon mediante la CC. – Comparar la presencia de burbujas así como la tasa de excreción. Pacientes y métodos: Se trata de un estudio prospectivo y randomizado en el que se incluyeron pacientes a los que se les realizó una CC para cribado de cáncer de colon. Se randomizaron en dos grupos: Grupo A: PEG 2 litros más Ácido Ascórbico. Grupo B: PEG 4 litros. El resto de la preparación fue la estándar en ambos casos. El grado de limpieza del colon se valoró de forma global y por tramos utilizando la escala de Leighton, considerando dos grados de limpieza “excelente-buena” o “regular-mala”. 222 Igualmente se valoró la presencia de burbujas y la tasa de visualización del plexo hemorroidal (equivalente a tasa de excreción). A todos los pacientes se les administró una PillCam Colon C2. Resultados: Se incluyeron 58 pacientes, 28 en el grupo A y 30 en el B, sin que exisitieran diferencias estadísticamente significativas en cuanto sexo (16H/12M vs. 16H/14M; p = N.S.) y edad (56,50 ± 17,3 vs. 54,5 ± 16,05 años; p = N.S.) El grado de limpieza global calificada como “excelente-buena” fue del 78,34% de los casos en el grupo A y del 64,56% en el grupo B (p = N.S.). Al analizar la limpieza por tramos sí se alcanzaron diferencias estadísticamente significativas en el ciego y en el colon transverso, siendo mejor la preparación del grupo A (Tabla). La tasa de excreción en el grupo A fue superior a la del grupo B (92,9% vs. 70%; p = 0,043). No se observaron diferencias en cuanto a la presencia de burbujas de forma global o por tramos. Conclusiones: El régimen de preparación para CC con PEG 2 litros más Ácido Ascórbico presenta similares tasas globales de limpieza que el régimen de PEG 4 litros para la visualización de la mucosa colónica, con la ventaja de un mayor grado de limpieza en el ciego y el colon transverso, además de superiores tasas de excreción. CP162. EXPERIENCIA DE CUATRO AÑOS DE UN REGISTRO HOSPITALARIO DE CÁNCER COLORRECTAL Benítez Cantero JM1, Jurado García J1, Naveas Polo C1, Hervás Molina A1, Pleguezuelo Navarro M1, Gómez Barbadillo J2, Villar Pastor C3, Rodríguez Perálvarez M1, Soto Escribano P1 Servicios de 1Aparato Digestivo, 2Cirugía General y 3 Anatomía Patológica. Hospital Universitario Reina Sofía. Córdoba Introducción/objetivos: Analizar pacientes diagnosticados de cáncer de colon y de recto en nuestro hospital; sus características epidemiológicas, proceso diagnóstico y abordaje. Métodos: Estudio descriptivo, observacional y ambispectivo, incluyéndose todos los pacientes diagnosticados de adenocarcinoma de colon y recto (2007-2010). Se recogieron variables demográficas, clínicas y terapéuticas. Resultados: Se analizaron 1.048 pacientes, 64,2% varones, edad media 69,41 ± 11 años. El 33,1% procedían de Atención Primaria, 28,1% Urgencias y 11,1% Digestivo. El 69,9% fueron estudiados en Digestivo y el 20,5% en Cirugía; estudio ambulatorio (58,5%), ingresados (28,7%), y urgente (10,1%). La clínica más frecuente: rectorragia 32,5%, alteración ritmo intestinal 12,5%, obstrucción 11,2%, anemia 10,4%. Localización tumoral: colon (71,3%) y recto (28.7%); mayor afectación sigma (33,3%) y recto inferior (13,5%). Se realizó endoscopia en 85,3%; SEMANA DE LAS ENFERMEDADES DIGESTIVAS colocándose prótesis en 3,1%. Se llevó a cabo cirugía en el 81,3%, el 13,7% urgente. Histología postcirugía: adenocarcinoma (94,9%), displasia grave (2,6%), no displasia (1,4%). Se realizó neoadyuvancia en el 14%, con duración media de 51,88 días. Quimioterapia postoperatoria en 63,5%, iniciándose 31,6 ± 21 días postcirugía. Finalizado el estudio el 66,5% se derivó a Cirugía; 24,6% a Oncología y 4,3% a Paliativos. Tiempo medio desde la consulta hasta la realización de endoscopia: 23,07 ± 20 días, obteniéndose resultado anatomopatológico 8,43 días más tarde. Tiempo medio desde la consulta inicial hasta la derivación a un servicio: 29,91 días. Conclusiones: El registro hospitalario permite conocer la realidad del adenocarcinoma de colon en un hospital de tercer nivel, el grado de cumplimiento del protocolo multidisciplinar así como el análisis periódico de indicadores. CP163. FORMAS DE PRESENTACIÓN DE LA ENFERMEDAD CELIACA (EC) EN LA INFANCIA Y EN LA EDAD ADULTA Cuesta R1, Grau C1, Pascual I1, García-Sepulcre MF1, Vázquez RM2, Belenguer MJ2, Girona E1, Pérez E1, Picó MD1, Sáez J1, Uceda F1, Pastor J2, Sola-Vera J1, Cuesta A1, Sillero C1 Servicios de 1Gastroenterología y 2Pediatría. Hospital General Universitario de Elche. Alicante Objetivos: Describir las características de los EC diagnosticados en la infancia o la edad adulta. Describir la relación entre DQ y la edad de presentación, expresión clínica y grado de atrofia intestinal. Métodos: Estudio retrospectivo de EC diagnosticados por serología e histología en las consultas de Gastroenterología y Pediatría del Hospital de Elche. Se registraron edad al diagnóstico, síntomas, enfermedades autoinmunes, serología, histología y estudio genético. Se categorizó a los pacientes en pediátricos(diagnóstico a una edad < 14 años) o adultos (diagnóstico a edad > 14 años). Se evaluó si había diferencias en el patrón de presentación clínico, serológico, histológico o genético usando la Chi-cuadrado de Pearson. Resultados: Se estudiaron 124 EC: 57 pediátricos y 67 adultos. Globalmente el 29,8% fueron varones. La mediana de edad en niños: 3 años (RI 2-8), en adultos: 34 años (RI 26-48). De los EC adultos, 11,9% fueron > 60 años. Los niños mostraron pérdida ponderal en 57,9% versus 34,3% de los adultos (p = 0,009) y vómitos en 12,3% versus 1,5% de los adultos (p= 0,018). En adultos apareció anemia ferropénica en 59,7% versus 22,8% en niños (p < 0,0001) y osteopenia en 19,4% vs. 1,8% en niños (p < 0,001). Las enfermedades autoinmunes fueron más frecuentes en adultos 38,8% versus 5,3% (p < 0,0001). El retraso diagnóstico en adultos: 12 meses (6-120) versus 6 meses en niños (2-10 meses) (p < 0,0001). Todos los pacientes presentaron sero- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 223 logía positiva (AAG/AAE/ATGt). El estudio genético se realizó en 66/124: 83,3% DQ2 + y 13,6% DQ8 +. No hubo diferencias significativas entre la presencia de síntomas típicos, el grado de atrofia duodenal o la presencia de 1 o 2 alelos DQ2 o DQ 8. Conclusiones: EC diagnosticada en adultos presenta con mayor frecuencia signos atípicos y retraso diagnóstico. La existencia de una mayor proporción de enfermedades autoinmunes refuerza la importancia del diagnóstico precoz. TTC lento y 1 mixto) y recto hipersensible en 16 (5 grupo normal, 4 disinergia defecatoria, 2 TTC lento y 5 grupo mixto). Los resultados de mecánica y sensibilidad rectal se recogen en la Tabla I. Conclusiones: La hipersensibilidad rectal no es exclusiva de los pacientes con normalidad en el tiempo de tránsito colónico y maniobra defecatoria. Las alteraciones de la función sensitiva y motora rectal no son uniformes en los subgrupos de pacientes con estreñimiento. Los pacientes con disinergia defecatoria parecen tender a presentar menor capacidad de contracción y mayor relajación rectales. CP164. FUNCIÓN ANO-RECTAL: ¿EXISTEN PATRONES DE COMPORTAMIENTO EN LOS DIFERENTES SUBGRUPOS DE ESTREÑIMIENTO? CP165. GENOTIPOS Y FACTORES DE RIESGO EN MÁS DE 100 PACIENTES CON LESIONES ANALES RELACIONADAS CON EL VPH Sanz Ortega G1, López de Fernández A2 Servicios de 1Cirugía y 2Anatomía Patológica. Hospital Clínico San Carlos. Madrid García Sánchez R1, Barceló López M2, Ruiz de León San Juan A1, Pérez de la Serna Bueno J1, Díaz-Rubio García M1, Rey E1 Servicio de Aparato Digestivo. 1Hospital Clínico San Carlos. Madrid. 2Hospital Infanta Leonor. Madrid Introducción: El estreñimiento es un trastorno frecuente y heterogéneo caracterizado por la dificultad y/o infrecuencia en la deposición (< 3/semana). Desde los criterios Roma III, se describen tres grupos: estreñimiento con tránsito normal, tránsito lento y defecación disinérgica. Las pruebas utilizadas en el diagnóstico y los resultados ofrecidos son heterogéneos. Objetivo: Identificar posibles patrones de comportamiento en la mecánica y sensibilidad rectal en los diferentes subgrupos. Material y métodos: Estudio retrospectivo, incluyendo pacientes diagnosticados de ECF (Roma III), que acudieron al gastroenterólogo para realización de estudio de función rectal (barostato), evaluándose datos de mecánica y sensibilidad rectal. Los cálculos se realizaron con el programa estadístico SPSS 12.0 mediante ANOVA, (significación p < 0,05). Resultados: Se incluyeron total de 35 pacientes (33 mujeres/2 hombres) clasificados en los siguientes subgrupos: 8 defecación disinérgica (DF), 8 tiempo de tránsito lento, 10 trastornos mixtos (DF y TTC lento) y 9 normales. Diagnóstico de recto inadaptable en 3 pacientes (2 grupo Introducción: El virus del papiloma humano (VPH) es un factor necesario en el cáncer de cérvix y se postula que en el anal, en relación con los genotipos de Alto Riesgo (AR). Se han identificado múltiples factores de riesgo para estas lesiones. Presentamos una serie prospectiva controlada en nuestra Consulta. Material y método: Serie prospectiva de 109 pacientes remitidos a nuestra Consulta entre enero 2008 y enero de 2012. Describimos las variables analizadas como factores de riesgo de padecer lesiones displásicas severas o cáncer: edad, género, tabaquismo, ADVP, VIH, recuento de CD4, TARGA, sexo anal, verrugas, citología anal, antecedentes ginecológicos por VPH (CIN, VIN). Análisis estadístico: se presenta la distribución de frecuencia de las variables y la asociación con el test de la X . SPSS 15 Resultados: En nuestra serie los factores independientes asociados a displasia anal severa o carcinoma epidermoide son la no presencia de verrugas en el momento del estudio, una mayor edad y no tener antecedentes de ADVP o transplante de órganos sólidos. También tuvieron significación estadística el antecedente de CIN 2+ o VIN 2+ y la infección por al menos un genotipo-AR frente a no tenerlo. El resto de variables no tenían significación estadística. TABLA I Contracción rectal (N 10-20ml) Relajación rectal (N30-80ml) P 1.ª percepción (N ≤ 12mmHg) P urgencia (N 16-28mmHg) P molestia (N>24mmHg) P MDT (N ≥ 28mmHg) REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Normales Disinergia defecatoria TTC lento Mixtos p 21,7 ± 20,2 85 ± 47,4 9,8 ± 6 16,4 ± 6,1 25,3 ± 7,5 33,3 ± 6 11,5 ± 12,6 102,8 ± 61,2 12 ± 7,4 27 ± 10,2 27,5 ± 8,9 32,5 ± 10,35 19,9 ± 12,4 69,8 ± 60,4 15,5 ± 10,8 26,5 ± 11,5 33 ± 7,3 37,75 ± 4,95 17,2 ± 13,8 80,3 ± 67,8 10,8 ± 3,8 22,8 ± 10,16 27,6 ± 12,6 32,1 ± 10,2 n.s n.s n.s n.s n.s n.s 224 SEMANA DE LAS ENFERMEDADES DIGESTIVAS Conclusiones: En nuestra serie la incidencia de lesiones displásicas y genotipos de AR es muy elevada. Debemos poner en marcha programas de cribado en pacientes de riesgo para la detección precoz de estas lesiones. Debemos priorizar en el cribado del cáncer anal a las personas de edad mayor a 45 años, con antecedentes neoplásicos en genitales relacionados con el VPH. Se asocia la infección con VPH-AR como factor de riesgo para el carcinoma epidermoide y sus lesiones precursoras. CP166. HEMATOMA COLÓNICO TRAS TRAUMATISMO ABDOMINAL SIMULANDO UN TUMOR DE COLON Poza Cordón J, Han EJ, Casanova Martínez L, Jaquotot Hernández M, Tortajada Laureiro L, Ruiz Fernández G, Burgos García A, Mora Sanz P, Suárez de Parga JM, Segura Cabral JM Servicio de Aparato Digestivo. Hospital Universitario La Paz. Madrid Introducción: El traumatismo de colon es una entidad poco frecuente y representa tan sólo el 3-5% de todas las lesiones abdominales tras un traumatismo abdominal. Entre ellos, el hematoma intramural de colon es una complicación excepcional. Cuando se producen los hematomas intramurales, como la lesión abdominal mayor, los síntomas son variables, pero incluyen dolor abdominal, sangrado rectal y obstrucción intestinal. A continuación presentamos un caso de un hematoma de colon que fue diagnosticado inicialmente como un tumor de colon. Caso clínico: Varón de 38 años que acude a urgencias tras haber sufrido una caída con la bicicleta a alta velocidad. refiere dolor abdominal intenso como única sintomatología sin datos de inestabilidad hemodinámica ni déficit neurológico. Le realizan una Tomografía Computarizada Fig. 1. Fig. 2. (TC) toraco-abdomino-pélvico donde se objetiva en ángulo esplénico de colon una lesión sólida que parece depender de la pared intestinal, de unos 4 cm, fundamentalmente hipodensa con áreas hiperdensas en su interior, en probable relación con tumor del estroma gastrointestinal (GIST) (Fig. 1). Por dicho motivo, 5 días después, se realiza una colonoscopia identificando en colon descendente proximal un áreas violáceas bien delimitadas y en ángulo esplénico una tumoración de aspecto submucoso, de unos 4-5 cm, de coloración violácea que ocupa casi la totalidad de la luz, erosionado en su cúspide, en relación con hematoma de ángulo esplénico (Figs. 2 y 3). En la TC de control, días después, confirman dichos hallazgos y dado la estabilidad hemodinámica fue tratado de forma conservadora con buena evolución. Discusión: Existen muy pocos casos descritos en la literatura de hematoma de colon tras un traumatismo abdomi- Fig. 3. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES nal. La técnica diagnóstica de elección es la TC y, en ocasiones, puede utilizarse el enema opaco o la ecografía abdominal. En los casos publicados, la mayoría de los pacientes han sido tratados mediante drenaje quirúrgico o resección. Sin embargo, el tratamiento conservador es una opción para algunos pacientes sobretodo cuando se mantienen estables hemodinámicamente como en el caso de nuestro paciente. 225 con mayor frecuencia en el tercio distal del apéndice llegando a provocar obstrucción de la luz apendicular conllevando la aparición de apendicitis aguda en 12 casos (85%). Es una neoplasia con buen pronóstico ya que la cirugía fue curativa en el 100 de los casos: En 11 pacientes (78%) tras apendicectomía y en 3 pacientes (22%) requirieron ampliar a hemicolectomía derecha. CP167. INCIDENCIA DEL TUMOR CARCINOIDE APENDICULAR EN LA PROVINCIA DE HUELVA CP168. INMUNODEFICIENCIA COMÚN VARIABLE, SÍNDROME DE GOOD Y DIARREA CRÓNICA. A PROPÓSITO DE UN CASO Cárdenas Moro C1, Benítez Rodríguez B2, Osuna Molina R2, Casado Monge PG2, Pallarés Manrique H2, Ramos Lora M2 Servicios de 1Anatomía Patológica y 2Aparato Digestivo. Hospital Juan Ramón Jiménez. Huelva Vílchez López FJ1, Ruiz Santiago C2, Sampalo Lainz A3, Rodríguez Ramos C2, Guerrero Sánchez F4 Servicios de 1Endocrinología y Nutrición, 2Aparato Digestivo, 3Inmunología y 4Medicina Interna. Hospital Universitario Puerta del Mar. Cádiz Introducción: Las neoplasias apendiculares son muy raras, se observan aproximadamente en el 1% de las apendicectomías. El tumor carcinoide supone en la actualidad aproximadamente el 20% de las neoplasias apendiculares. Surgen a partir de las células neuroendocrinas de la lámina propia y submucosa. Objetivos: Analizar la incidencia del tumor carcinoides apendicular en las apendicectomía de nuestro hospital. Material y método: Se realizó una revisión retrospectiva de los registros anatomopatológicos y clínicos de los pacientes diagnosticados de tumor carcinoide apendicular en nuestro hospital entre enero de 2002 y diciembre de 2011. Resultados: En el período de tiempo analizado se realizaron 2232 apendicectomía encontrándose 14 casos de tumor carcinoide apendicular, 5 casos fueron en varones y 9 en mujeres, la edad media fue de 39 años (18-77 años). En 13 casos la localización fue en tercio distal y sólo en 1 fue en tercio medio. El tamaño medio de los tumores fue de 6,5 mm (1,5-13 mm). En 11 casos la infiltraba sólo hasta capa muscular propia y en 3 casos sobrepasaba la serosa afectando al mesoapéndice y en estos 3 casos además de apendicectomía hubo que realizar hemicolectomía derecha. En 12 pacientes (85%) el diagnóstico preoperatorio fue de apendicitis aguda confirmándose en todos los casos tras la apendicectomía, sólo en 2 de estos pacientes se realizó apendicectomía sin diagnóstico preoperatorio de apendicitis aguda y presentaron apéndice normal, de estos 2 pacientes; uno presentó un tumor de 7 mm en tercio medio y el otro de 6 mm en tercio distal. Ningún caso presentó invasión a ganglios linfáticos ni metástasis a distancia. Conclusiones: El tumor carcinoide en nuestra área presenta una incidencia de 1 caso por cada 160 apendicectomías, mucho más elevada que la mayoría de la serie de casos publicados (aproximadamente 1 cada 300). En nuestra serie es más frecuente en mujeres y aparece de forma más frecuente en adultos jóvenes. Suelen aparecer Introducción/objetivos: Los defectos predominantes de anticuerpos constituyen las inmunodeficiencias primarias de mayor incidencia, entre ellas el síndrome de Good es un trastorno raro con una frecuencia de aparición de 0,2%, que asocia la presencia de timoma e inmunodeficiencia humoral. La inmunodeficiencia se manifiesta por infecciones recurrentes las mas frecuentes sinopulmonares. Presentamos el caso de dos pacientes con inmunodeficiencia común variable y diarrea crónica debida a malabsorcion intestinal por sobrececimiento bacteriano, e infecciones por patógenos oportunistas asociado a un cuadro de desnutrición calórica severa con diferente respuesta y evolución clínica. Casos clínicos: Caso 1. Varón de 56 años sin antecedentes médicos de interés. Intervenido hace10 años de timectomía por síntomas de comprensión mediastínica. Al año siguiente comienza con episodios de infecciones respiratorias de repetición con ingresos por neumonía, se le diagnostica de inmunodeficiencia común variable y posteriormente desarrolla diarrea crónica asociada a desnutrición calórica severa. Estudio digestivo completo demuestra malabsorcion intestinal por sobrecrecimeinto bacteriano, infección por campylobacter sp. y cambios típicos caracteristicos de la inmunodeficiencia común variable. El paciente inicia tratamiento con inmunoglubulinas con respuesta parcial al cuadro clínico de diarrea, y presenta respuesta completa tras antibioterapia. Caso 2. Varón de 35 años sin antecedentes médicos de interés. Tras cuadros repetidos de neumonía se diagnostica de inmunodeficiencia común variable e inicia tratamiento con inmunoglobulinas. Posteriormente desarrolla cuadro diarreico crónico con malabsorcion severa asociado a hipomagnasemia, hipopotasemia, hipocalcemia secundaria grave con tetania y rabdomiolisis asi como hipoproteinemia con desarrollo de edemas. Estudio digestivo completo, demuestra malabsorcion intestinal con infección por cam- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 226 pilobacter jejuni, hiperplasia nodular linfoide y sobrecrecimeinto bacteriano. El paciente presenta difícil manejo con respuesta parcial a dieta sin gluten y corticoides, ha necesitado de diuréticos para deplecionar volumen y normalizar alteraciones hidroelectroliticas asi como nutrición por SNG para NE continua nocturna con adecuada tolerancia. Discusión: Hasta un 60% de los pacientes con IDCV sin tratamiento presentan diarrea y el 10% desarrollan malabsorcion con perdida de peso. El diagnostico temprano de la inmunodeficiencia mejora el pronostico y calidad de vida del paciente, es importante contemplar el diagnostico ante la presencia de una masa mediastinica y sindrome diarreico crónico de larga evolución comoel caso que presentamos y dado el pobre conocimiento de la fisiopatología de la diarrea en la IDCV existen pobres opciones terapéuticas y en ocasiones con fracaso farmacológico. Es fundamental descartar de forma exhaustiva causas secundarias para el correcto diagnostico de esta entidad. CP169. MALA ABSORCIÓN A LA LACTOSA. EXPERIENCIA EN LA UNIDAD DE EXPLORACIONES FUNCIONALES DEL APARATO DIGESTIVO DE LA PROVINCIA DE ALMERÍA Patrón Román G1, Bendezu R1, Tello D2, Rodríguez M1, Lázaro M, Amat S, Suárez JF, Vega JL 1 Servicio de Aparato Digestivo. Hospital Torrecárdenas. Almería 2UG Médico-Quirúrgica de Enfermedades Digestivas y CIBERehd. Toledo Objetivos: Determinar la positividad del test del hidrogeno espirado, en pacientes susceptibles a intolerancia a la lactosa. Métodos: Se realizó un estudio observacional, de tipo descriptivo, en pacientes susceptibles a intolerancia a la lactosa, derivados de las diferentes consultas especializadas de Aparato Digestivo de la Provincia de Almería España, en el periodo comprendido entre diciembre 2007 y junio del 2011. Se incluyeron un total de 1.599 pacientes, los datos se obtuvieron a través del sistema informático de la Unidad de Exploraciones Funcionales del Aparato Digestivo (UEFAD) del Complejo Hospitalario Torrecárdenas, que cubre toda el área sanitaria de la Provincia de Almería. Se efectuó la caracterización de la muestra, según las variables fundamentales: edad y sexo; determinándose los resultado en cifras absolutas y porcentuales. Para el test de mala absorción a lactosa, se empleo como sustrato 50 g de lactosa disueltos en 500 ml de agua, con determinaciones de H2 (hidrogeno) espirado basal, a los 30 minutos de administrar la lactosa y cada media hora después, hasta los 120 minutos. El criterio diagnóstico de positividad es una elevación por encima de 20 ppm (partes por millón) de H2 espirado sobre el valor basal. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Resultados: La edad media de paciente sometidos al test del hidrogeno espirado para malabsorción de lactosa es de 45 años, (mediana de 44 años, con intervalo de 15 a 91 años). El 35% (589 casos) del total de los test realizados, son positivos a mala absorción a la lactosa, con una edad media similar al total de la población en estudio. En relación al sexo más del 68% de paciente estudiados fueren mujeres y más del 80% del total de test positivos también son mujeres. Conclusiones: El test del hidrogeno espirado es el método más utilizado para el diagnostico de mala absorción a la lactosa, por su alta rentabilidad, fácil realización y bajo costo, siendo un apoyo para el clínico, a la hora de recomendar la retirada de productos lácteos. La restricción dietética innecesaria, podría condicionar a efectos deletéreos en diferentes grupos etarios, sobretodo en poblaciones longevas y frágiles, por lo cual; siempre debe de investigarse si se sospecha de ella. CP170. NUESTRA EXPERIENCIA EN LA COLOCACIÓN ENDOSCÓPICA DE PRÓTESIS DE COLON Barrientos Delgado A, Cervilla Sáez de Tejada ME, Florido García M, Selfa Muñoz A, Martín-Lagos Maldonado A, Martín Ruiz JL, Salmerón Escobar FJ Servicio de Aparato Digestivo. Hospital de Especialidades San Cecilio. Granada Introducción/objetivos: Las prótesis metálicas autoexpandibles (PMA) juegan un papel importante en el tratamiento de la obstrucción de colon de origen tumoral, siendo de utilidad como alternativa no quirúrgica en pacientes paliativos y como puente en espera a un tratamiento quirúrgico definitivo. Presentamos la experiencia en nuestro centro con este tipo de prótesis. Pacientes y métodos: Estudio prospectivo de 31 pacientes en los cuales se colocó PMA de colon (Wallflex enteral colonic –Boston Scientific–), en un período comprendido entre enero 2009 y diciembre 2011, insertadas por vía endoscópica, comprobando su correcta ubicación por radioscopia. Resultados: Se colocaron un total de 31 PMA en pacientes con carcinoma de colon obstructivo, con una media de edad de 74,8 años (rango 47-89 años). La localización de la lesión fue: en 13 pacientes en ángulo esplénico (41,9%), en 11 pacientes en sigma (35,5%), en 4 pacientes en recto (12,9%) y en 3 pacientes en colon ascendente (9,6%). Se logró una correcta colocación de la prótesis en el 93,5% de los casos. En 11 pacientes (35,5%) se puso la PMA con fines paliativos para prevenir la obstrucción. En los 20 pacientes restantes (64,5%) se colocó de manera urgente por obstrucción aguda del colon: en 7 de ellos de forma paliativa y en 13 como puente para una REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Fig. 1. Indicaciones de colocación de prótesis de colon. OIA: obstrucción intestinal aguda. cirugía posterior urgente o programada (Fig. 1). En éstos últimos, la media de demora quirúrgica fue de 36,3 dias. Como única complicación tuvimos 4 perforaciones del colon a partir de la segunda semana de implantación (12,9%), todas ellas en pacientes paliativos. Conclusión: Las PMA de colon logran restablecer el tránsito intestinal, mejorando la calidad de vida de pacientes con enfermedad neoplásica del colon avanzada. Evitan la obstruccín futura del colon y resuelven la obstrucción aguda consiguiendo su descompresión, ya sea como tratamiento paliativo o en espera de una cirugía programada, permitiendo así una correcta preparación del colon. Por tanto, la colocación de PMA se considera una ténica segura, fiable y mínimamente invasiva, aunque no exenta de complicaciones. CP171. PSEUDOOBSTRUCCIÓN INTESTINAL COMO PRIMERA MANIFESTACIÓN DE LA ENFERMEDAD DE STEINERT 227 gresión hacia la afectación de músculos proximales y tronco. Caso clínico: Presentamos el caso de una paciente de 20 años con diagnóstico genético prenatal de enfermedad de Steiner, que hasta entonces se había mantenido asintomática. Acude por cuadro de dolor abdominal y vómitos de varios días de evolución, sin fiebre y sin otra sintomatología. Mantenía un hábito intestinal normal, con estreñimiento leve ocasional. A la exploración física destaca un abdomen distendido, doloroso y timpánico. El hemograma,bioquímica y estudio de coagulación fueron normales. La radiografía simple muestra dilatación de intestino delgado con niveles hidroaereos sugestivos de obstrucción intestinal y en la TAC abdominal existe marcada distensión de todo el intestino delgado con abundante contenido liquido formando nivel hidroaéreo con patrón de “miga de pan”, así como neumatosis en la pared de algunas asas, sin causa aparente; el colon en todo su recorrido aparece semicolapsado. Se inicia tratamiento conservador mediante dieta absoluta, sueroterapia y enemas de limpieza, con lo que se resolvió el cuadro. Discusión: En este caso consideramos de especial interés la aparición de un cuadro de pseudo-obstruccion intestinal en la enfermedad de Steinert, que está descrita en un 2% de los pacientes. Menos frecuente aún resulta que la pseudooclusión sea la primera manifestación de la enfermedad en una chica de 20 años hasta entonces asintomática, reforzando la hipótesis de que la pseudo-obstruccion puede aparecer en cualquier etapa evolutiva de la enfermedad . Dada la baja frecuencia de aparición de esta complicación en estos enfermos, es imprescindible descartar otras causas de oclusión intestinal. Se ha descrito también la observación ocasional de imágenes que sugieren estenosis orgánica y que en realidad representan segmentos intestinales con contracción tónica por afectación combinada muscular y neural. Generalmente este cuadro evoluciona favorablemente con tratamiento conservador, por lo que la laparotomía estaría indicada solo en caso de fracaso de la terapéutica médica. Ruiz Santiago C2, Calle Gómez AR2, Rodríguez Muñoz S3, Soria de la Cruz MJ2, Rodríguez Ramos C2 Servicios de 1Aparato Digestivo, 2Digestivo y 3 Radiodiagnóstico. Hospital Universitario Puerta del Mar. Cádiz Introducción: La distrofia miotónica o enfermedad de Steinert es la distrofia muscular más frecuente del adulto. Origina una afectación multisistémica que se manifiesta fundamentalmente en el músculo esquelético, siendo las características clínicas más relevantes la debilidad muscular progresiva, la miotonía y la atrofia muscular, si bien la expresión clínica es muy variable. Generalmente las primeras manifestaciones aparecen después de los 30 años y se inician con atrofia de los pequeños músculos de la mano y de los extensores del antebrazo, por lo que se considera una miopatía de afectación distal con lenta pro- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 1. 228 CP172. RECTITIS CRÓNICA ACTÍNICA. ESTUDIO CLÍNICO EN UN CENTRO HOSPITALARIO Peña Ormaechea G, Deiss Pascual L, Basterra Olabarrieta S, Merino Zubizarreta A, García Camiruaga I, De Eguia Fernández de Aguirre O, Onis González I, Castro A, Hijona Muruamendiaraz L, Orive Cura VM Servicio de Aparato Digestivo. Hospital de Basurto. Vizcaya Introducción/objetivos: La rectitis actínica es un problema que aparece por lo menos entre el 10-20% de los pacientes que reciben radioterapia por tumores pélvicos a pesar de lo cual disponemos de escasos estudios sobre la misma. Se origina como consecuencia de una isquemia intestinal crónica y cursa de forma irreversible. El diagnóstico se realiza de forma conjunta con la clínica y uno imagen endoscópica característica. Nuestro objetivo es conocer las características clínicas y la evolución clínica de los pacientes con rectitis actínica crónica en nuestro centro hospitalario. Material y métodos: Realizamos un estudio retrospectivo y observacional. Para ello, utilizamos la base de datos del Hospital seleccionando a los pacientes diagnostivados de rectitis actínica entre enero de 2005 y septiembre de 2011. De los 34 casos encontrados analizamos 30 que cumplían criterios diagnósticos y tuvieron seguimiento clínico. Analizamos los síntomas, necesidad de transfusión, intervalo de tiempo entre el tratamiento con radioterapia (RT) y las manifestaciones clínicas, la dosis media de RT recibida, la necesidad de hospitalización, el tratamiento recibido y la evolución posterior. Resultados: De los 30 pacientes seleccionados 17 fueron mujeres y 13 hombres con una edad media de 67 años (40-84). La manifertación clínica más frecuente fue la rectorragia (60%) con o sin anemia (50%) seguidas de lejos por el dolor y la diarrea. El tiempo medio entre la RT y la presentación clínica fue de 16.6 meses(1-108 meses) y la dosis de RT administrada de 59Gy (50-110Gy). Más de la mitard de los pacientes (56,6%) fueron hospitalizados en algún momento de la enfermedad y el 40% del total precisó transfusión de sangre. La evolución fue crónica y recurrente en 11 pacientes (36,6%), favorable en 10 (33,3%), 3 se perdieron en el seguimiento y 6 (20%) fueron exitus, 3 por evolicíón de la enfermedad y otros 3 tras cirugía por complicaciones derivadas del tratamiento. En 10 pacientes realizamos tratamiento endoscópico con argón de los que 7 evolucinaron favorablemente. Conclusiones: La rectitis actínica es una complicación derivada del tratamiento con radioterapia de difícil manejo y a veces grave, precisando con frecuenda ingreso hospitalario y transfución de sangre. En algunos casos, las complicaciones asociadas pueden llevar a la muerte. Por todo ello, debemos insistir en la prevención como la medida de tratamiento más eficaz. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP173. RESULTADOS DE LA VÍA RÁPIDA DE DETECCIÓN DE CÁNCER DE COLON DESDE ATENCIÓN PRIMARIA EN EL COMPLEJO HOSPITALARIO UNIVERSITARIO DE VIGO Cid L, Hernández Ramírez V, de Castro Parga L, Hermo Brión JA, Estévez Boullosa P, Martínez Ares D, Domínguez Rodríguez F, Pineda Mariño JR, Martínez Turnes A, Rodríguez Prada JI Servicio de Digestivo. CHUVI. Pontevedra Introducción: La población de nuestro hospital (425000) presenta una amplia dispersión. Disponemos de 34 centros de Atención Primaria (AP) con 267 médicos distribuídos en un radio de 60 km. La demora para una primera consulta en Digestivo es de 6 meses. Objetivos: Instaurar una vía de acceso rápida a la colonoscopia desde AP para pacientes con alta sospecha clínica de CCR. Material y métodos: Ante un paciente con sospecha de CCR (criterios determinados) el MAP envía una solicitud por fax a la Unidad de Endoscopias, le da la preparación y los consentimientos informados. La solicitud se valora por la Unidad de Endoscopia y en caso de adecuación se programa la colonoscopia vía telefonica. En caso de no adecuación se consulta el caso vía email con AP. Resultados: Desde junio del 2010 hasta Febrero del 2012 se recibieron 226 solicitudes (41,8% varones) con una edad media de 64 años. Se anularon 25 peticiones. Se efectúaron 40 colonoscopias fuera de la vía rápida con 3 casos de CCR. Entre las solicitudes aceptadas se detectarón 40 cánceres (24,8%). La edad media al diagnóstico fue de 69 años y el tiempo medio de espera de 12 días. El 65% se presentaron en estadío T0-T2. Conclusiones: La vía rápida de detección de CCR desde AP permite un diagnóstico precoz en 1 de cada 4 solicitudes aceptadas.Es necesario mejorar la interpretación de los signos clínicos de CCR en AP. CP174. SOBRECRECIMIENTO BACTERIANO INTESTINAL Jiménez Alonso I1, Salcedo Mora X2, Sánchez Molini P3 Servicio de Aparato Digestivo. Hospital Universitario de La Princesa. Madrid. 2Servicio de Aparato Digestivo. UG Médico-Quirúrgica de Enfermedades Digestivas y CIBERehd. Madrid. 3Servicio de Medicina Interna. Hospital Universitario de la Ribera (1). Madrid 1 Objetivos: Valorar la incidencia de sobrecrecimiento bacteriano intestinal (SBI) y el grado de respuesta al tratamiento, en pacientes que acudieron a un consulta general de Medicina Interna con dispepsia y/o déficit vitamínicos. Métodos: 1.º) Se realizaron 335 pruebas de aliento para determinación de SBI, a 242 pacientes (1,38 pruebas/ REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 229 Interna, resultó una incidéncia acumulada de 22,31% en 5 años. El número final de respuesta al tratamiento es pequeño para sacar conclusiones, pero hay una tendencia a la mejoría clínica y analítica, lo que nos plantea la utilidad de tratar a estos pacientes especialmente con la alternativa de probióticos. Continuamos trabajando en esta línea. Nuestro agradecimiento por su colaboración técnica a Alberto Gilolmo. Fig. 1. Tratamiento utilizado. paciente); 59 hombres, 183 mujeres (3,18 mujeres/hombre). Edad media 48 años (24-77); 2.º) las pruebas se realizaron a lo largo de 5 años (2007 a 2011); 3.º) la prueba en aire espirado para determinar SBI, mediante cuantificación de hidrógeno (H2) y metano (CH4), se realiza recogiendo una muestra basal, posteriormente se ingieren 10 gr de Lactitol (azúcar no absorbible) diluído en 200 cc de agua. Después se analizan muestras cada 30 minutos hasta los 120; 4.º) H2 y CH4 en aire espirado se miden en cromatógrafo de gases (Quintron MicroLyzer TM). Requerimientos imprescindibles: dieta exenta de vegetales y cereales en las 24 horas previas, ausencia de antibioterapia oral, limpieza intestinal o diarrea grave, los 15 días anteriores; y 5.º) consideramos: normal-no existe SBI- si (H2+CH4): < 20 ppm; SBI grado I: 20-50; SBI grado II: 51100; SBI grado III: 101-150; SBI grado IV: >150. Resultados: 1.º) De los 242 pacientes analizados, resultaron positivos para SBI 54 (incidencia acumulada 22,31% en 5 años); 2.º) sólo se pudo valorar el resultado de la prueba postratamiento en 34 (12 no realizaron bien la preparación; 8 no acudieron de nuevo a consulta). Presentaron SBI-I:18; II:9; III:4; IV:3; y 3.º) se indicó tratamiento a 26 (76,4%): 14 con tetraciclina (mejoría 8, sin cambios 6); 8 con rifaximina (mejoría 5, sin cambios 3) y 4 con probióticos (mejoría 2, sin cambios 2). Mejoría clínica 12 de los 26 (46%) y mejoría analítica, disminuyendo o anulando el SBI en 14 (53,8%). Conclusiones: La confirmación de SBI en el elevado número de pacientes analizados de la consulta de Medicina Fig. 2. Respuesta al tratamiento. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 CP175. TRATAMIENTO DEL SÍNDROME DE RESECCIÓN ANTERIOR DE RECTO MEDIANTE NEUROMODULACIÓN DE RAÍCES SACRAS Ortega López M, Jiménez Escobar F, Sanz López R, Esteban Collazo F, Sanz Ortega G, Zuloaga Bueno J, García Alonso M, Cerdán Miguel J Servicio de Cirugía General. Hospital Clínico San Carlos. Madrid Introducción: La resección anterior de recto puede dar lugar una serie de alteraciones en la función rectal, agrupadas en el denominado síndrome de resección anterior (SRA), consistentes en urgencia defecatoria, tenesmo, aumento del número de deposiciones, sensación de evacuación incompleta, ritmo defecatorio errático y grados variables de incontinencia anal. La neuromodulación de raíces sacras (NRS) es una alternativa terapéutica con buenos resultados para mejorar la continencia y la calidad de vida en estos pacientes. Material y métodos: Entre enero de 2010 y diciembre de 2011, se realizó NRS en 6 pacientes que habían sido tratados de cáncer de recto y presentaban alteraciones defecatorias con importante alteración de su calidad de vida. En el momento de indicar el tratamiento NRS ningún paciente presentaba recidiva y/o metástasis. Previamente se realizó tratamiento conservador con medidas dietéticofarmacológicas, Biofeedback y Neuromodulación del Nervio Tibial Posterior. En el test de prueba se testaron S2-S3S4 de forma bilateral y 3-4 semanas después se colocó el generador definitivo si los episodios de incontinencia se reducían al 50%. Se analizó la sintomatología, exploración, test de Wexner pre y postoperatorio, manometría anal pre y postoperatoria y Ecografía Endoanal. Para el análisis de datos se empleó el programa estadístico SPSS. Resultados: La edad media fue de 59,5 años (52-67). La distancia media de la anastomosis fue de 5,5 cm (3-8). La ecografía no mostraba alteraciones esfinterianas. La manometría pre y posoperatoria no evidenció diferencias significativas. La incontinencia y urgencia defecatoria presentaron clara mejoría, pasando la escala de Wexner 16 a 6 (p < 0,005). En las encuestas de calidad de vida mejoraron todos los dominios. Conclusiones: La NRS es un tratamiento eficaz en pacientes seleccionados con SRA cuando han fracasado 230 las medidas conservadoras, siendo de fácil aplicación y con un número mínimo de complicaciones. CP176. TRATAMIENTO ENDOVASCULAR DE LA ISQUEMIA MESENTÉRICA CRÓNICA: EXPERIENCIA DE NUESTRA SERIE Araujo Miguez A1, Pizarro Moreno A1, Garzón Benavides M1, Nacarino V2 Servicios de 1Aparato Digestivo y 2Radiología Vascular. Hospital Universitario Virgen del Rocío. Sevilla Introducción: La isquemia mesentérica crónica (IMC) representa una patología infrecuente cuyo tratamiento de elección tradicionalmente ha sido la revascularización quirúrgica, pero el desarrollo de la angioplastia mesentérica transluminal percutánea (AMTP) se ha convertido en una alternativa. Describimos nuestra experiencia en pacientes diagnosticados de IMC tratados con AMTP. Material y método: Entre agosto 2009 y noviembre 2011 se han tratado en el Servicio de Radiología Vascular de nuestro Hospital 15 pacientes con diagnóstico de IMC. Analizamos características demográficas, presencia de factores de riesgo vascular, presentación clínica, afectación radiológica, estado nutricional, tipo de tratamiento y sus resultados atendiendo a la morbimortalidad y recurrencia clínica o radiológica. Calculamos la mobimortalidad de nuestra serie basándonos en el sistema POSSUM de estimación de riesgo quirúrgico. Resultados: 15 pacientes, 11/15 (73,3%) mujeres y 4/15 (26,7%) varones, 12/15 (80%) mayores de 60 años. El 40% (6/15) eran fumadores, 73,3% (11/15) hipertensos, 60% (9/15) diabéticos y 47% (7/15) dislipémicos. La angina intestinal fue el síntoma más frecuente, 11/15 (73,3%) manifestaban además una pérdida de peso significativa (más de 5 kg). La afectación mesentérica se debía a aterosclerosis en todos los pacientes, excepto uno con vasculitis sistémica. La localización de la estenosis predominante era arteria mesenténica superior (AMS) en 7/15 (46,7%) seguida de AMS y tronco celíaco (TC) en 4/15 (26,7%). Todas las estenosis eran de más de 80% de la luz vascular. Un paciente tuvo complicaciones locales. Ningún paciente tuvo complicaciones sistémicas y no hubo ningún éxitus relacionado con el procedimiento. Se obtuvo un éxito técnico del 100% de los casos con éxito clínico a corto plazo del 100%. Un 33,3% de los casos (5/15) presentaron recurrencia clínica con un éxitus por insuficiencia cardiaca antes de comprobar reestenosis del stent, otro sin objetivar reestenosis y no se indicó tratamiento, y en los otros 3 se comprobó reestenosis y se trataron dos mediante AMTP y el tercero mediante cirugía. La morbilidad media estimada en nuestra serie por el sistema POSSUM para la cirugía vascular era del 59,8 % (r = 20,4-95,2; DT: 28,5) con una mortalidad media del 21,11 % (r = 3,7-56,7; DT: 17,01). SEMANA DE LAS ENFERMEDADES DIGESTIVAS Conclusiones: 1. La IMC es una patología infrecuente y de difícil diagnóstico. 2. Los pacientes diagnosticados deben tratarse para evitar un infarto intestinal. 3. En nuestra serie la AMTP fue el tratamiento de elección sin mortalidad inmediata y mínima morbilidad. La morbimortalidad quirúrgica estimada por escalas de riesgo es significativamente superior sobre todo en pacientes mayores de 60 años por lo que pensamos que la AMTP es de elección en pacientes de alto riesgo quirúrgico. 4. La tasa de recurrencia tras el procedimiento es similar a la descrita en la literatura. CP177. TRATAMIENTO QUIRÚRGICO DEL CÁNCER DE RECTO EN PACIENTES SINTOMÁTICOS CON METÁSTASIS HEPÁTICAS: NUESTRA EXPERIENCIA Jiménez Escobar F, Cerdán Santacruz C, Conde M, Sanz Ortega G, Zuloaga Bueno J, Ortega López M, Santos R, Cerdán Miguel J Servicio de Cirugía. Unidad de Coloproctología. Hospital Clínico San Carlos. Madrid Introducción/objetivo: El tratamiento quirúrgico del cáncer de recto con metástasis hepáticas está indicado en pacientes sintomáticos como consecuencia de su tumor primario. El objetivo de este estudio fue analizar nuestros resultados quirúrgicos y oncológicos en este grupo de pacientes. Material y métodos: Entre 1994 y 2011, 82 pacientes fueron sometidos a cirugía. Se analizaron diferentes variables tales como localización del tumor, porcentaje de afectación hepática y tipo de intervención realizada. El seguimiento se realizó sistemáticamente y los resultados fueron reseñados de manera prospectiva en una base de datos. Resultados: La edad media fue 67 años. El tiempo mediano de seguimiento fue 16 meses. El 97,6% de los tumores era localmente avanzado. EL 68% de los pacientes tenía compromiso hepático metastásico menor del 25%. Se realizó cirugía derivativa resectiva en 70 pacientes (86,4%). El 50% de los pacientes presentó alguna complicación postoperatoria. La mortalidad post-operatoria fue del 3,6%. El tiempo mediano global de supervivencia fue de 20 meses siendo de 7 meses para los pacientes en los cuales se realizó cirugía derivativa y de 16 meses para aquellos en los cuales se realizó cirugía resectiva pero cuya enfermedad hepática era irresecable. El 75% de los pacientes en que se realizó cirugía con intención curativa, sobrevivió más de 7 años. Después del año 2005 la supervivencia mediana global se ha incrementado a más de 24 meses coincidiendo con el empleo de nuevos agentes quimioterápicos. Conclusiones: El tratamiento quirúrgico del cáncer de recto con metástasis hepáticas en pacientes sintomáticos REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 231 se asocia a morbilidad y mortalidad importantes. El tiempo de supervivencia justifica, sin embargo, la actuación quirúrgica en dichos pacientes. La supervivencia se encuentra relacionada con el porcentaje de afectación hepática. El incremento del tiempo de supervivencia gracias a nuevos agentes quimioterápicos justifica aún más, la cirugía de este grupo de enfermos. CP178. UTILIDAD DE LA CÁPSULA ENDOSCÓPICA EN EL DIAGNÓSTICO DE PATOLOGÍA DIGESTIVA Carrillo Ortega G, Tercero Lozano M, García Robles A, Jamal Ismail S, Martínez García R, Baeyens Cabrera E Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción: La cápsula endoscópica (CE) constituye un procedimiento diagnóstico de elección en valoración de intestino delgado, área del tracto digestivo con limitaciones a otras técnicas como tránsito intestinal, enteroscopia por pulsión, enteroclisis o tomografía computarizada. Su principal indicación es el estudio de la hemorragia digestiva de origen oscuro (HDOO), definida por la AGA como hemorragia digestiva de causa desconocida que persiste tras estudio endoscópico convencional (colonoscopia y esofagogastroduodenoscopia) negativo.Se está investigando su utilidad en la enfermedad inflamatoria intestinal, en la detección de pólipos en el intestino delgado, en las alteraciones funcionales intestinales y en la afección intestinal de enfermedades sistémicas, como el sida. Fig. 1. Angiodisplasia localizada en íleon distal. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 2. Mucosa de íleon distal edematosa, eritematosa, congestiva, con úlceras superficiales lineales. Objetivos: Evaluar el impacto clínico de la realización de CE, analizando las indicaciones y hallazgos más frecuentes así como complicaciones y/o estudios incompletos. Material y métodos: Estudio descriptivo retrospectivo que incluye a 130 pacientes sometidos a estudio con CE entre Noviembre de 2009 y Diciembre de 2011 en el Com- Fig. 3. Tumor submucoso con sangrado activo en sábana a nivel de yeyuno. 232 plejo Hospitalario de Jaén. La cápsula empleada fue “PillCam de Olympus”. Resultados: Todos los pacientes sometidos a estudio con CE tenían realizado previamente gastroscopia, colonoscopia y tránsito intestinal y se prepararon con picosulfato sódico (Citrafleet®), siendo la preparación buena en el 62% de los casos, regular en el 36% y mala en el 2%, evidenciando lesiones en el 91% de los pacientes. De los 130 pacientes, el 58% eran mujeres frente a 42% de hombres, siendo la edad media de 57,42 ± 19,57 años. La indicaciones para su realización eran: anemia en el 53% y HDOO en el 29%, seguidos de dolor abdominal en el 13% y diarrea en el 5% de los casos. Los hallazgos más observados fueron angiodisplasia en el 42%, LAMG en el 23%, linfagiectasia en el 14% (siendo en uno de ellos importante, y resto aislada), Crohn en el 9%, pólipos en el 6% y tumores en el 6%. La exploración fue completa en el 96% de los casos, no observando en nuestra serie ninguna complicación. Conclusiones: La CE constituye una técnica en auge con alto rendimiento diagnóstico en estudio de patología de intestino delgado representando un método no invasivo con bajo número de complicaciones. El hallazgo más evidenciado fue angiodisplasias y LAMG, siendo la indicación más frecuente anemia no filiada, lo que plantearía necesidad de segunda EDA en casos seleccionados. CP179. VALORACIÓN Y SEGUIMIENTO DEL TRATAMIENTO DEL ESTREÑIMIENTO CRÓNICO FUNCIONAL MEDIANTE MEDIDAS FISIOTERAPÉUTICAS EN LA POBLACIÓN ANCIANA Padilla Ávila F1, Campos Hervás MI2, Muelas Hervás AN3, Carrillo Ortega G4, Morales Alcázar F4, Baeyens Cabrera E4 1 UGC Aparato Digestivo. Complejo Hospitalario de Especialidades Torrecárdenas. Almería. 2Servicio de Fisioterapia y 3Enfermería. UG Médico-Quirúrgica de Enfermedades Digestivas y CIBERehd. Jaén. 4 UGC Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén Introducción: La prevalencia de estreñimiento en la población anciana es mayor que en el resto de la población general, con unas cifras situadas en torno al 15-50% aumentando estas en pacientes institucionalizados. Esto es debido a que, además de fenómenos de neurodegeneración entérica, que afectan a la función epitelial, muscular y neuronal gastrointestinal, confluyen otros factores como son inmovilidad física, dieta inapropiada y empleo de fármacos con acción anticolinérgica (sobre todo analgésicos). Objetivos: – Determinar la prevalencia del estreñimiento en la población anciana. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Fig. 1. Escala de heces de Bristol. – Valorar la mejora de esta patología mediante el empleo de medidas fisioterapéuticas. Material y métodos: Se ha realizado un estudio descriptivo prospectivo desde enero a diciembre de 2011. Los pacientes recogidos pertenecen a la Residencia de Mayores de Vilches (Jaén). Para su clasificación hemos utilizado los criterios diagnósticos (Roma III) del estreñimiento crónico y la escala de heces de Bristol (Fig. 1); obteniendo así un total de 32 pacientes. Asimismo se han recogido; antecedentes personales y toma de fármacos; y se ha descartado enfermedad orgánica (colonoscopia, enema opaco y/o TAC abdominal). Las medidas fisioterapéuticas empleadas han sido: masoterapia abdominal, gimnasia abomino-pelviana y cinesiterapia activa de MMII. Resultados: Seleccionamos 32 pacientes (10 hombres/22 mujeres). La media de edad fue de 81,78 años. El 59,37% de los pacientes presentaba estreñimiento de los cuales el 23,13% de más de 5 años de evolución. El 62,5% tomaba laxantes osmóticos (lactulosa) y el 80,35% realizaba una dieta rica en fibra. En el 18,75% eran necesarios la administración de microenemas de glicerina. Tras la realización de masoterapia abdominal, gimnasia abdomino-pelviana y cinesiterapia activa de MMII el 43,75% aumentó la frecuencia de las deposiciones y 38,43% disminuyó la toma de laxantes. Conclusiones: El estreñimiento crónico supone una alteración del hábito defecatorio que afecta significativamente a la salud y concierne a cerca del 30% de la población; elevándose hasta el 50% en mayores de 65 años. En pacientes ancianos un mal hábito alimenticio, olvidos por patología demencial, comorbilidad por trastornos metabólicos asociados (diabetes, hipotiroidismo) hacen que aumente el estreñimiento condicionando así su calidad de vida. Se ha demostrado que la utilización de medidas fisioterapeúticas mejoran el estreñimiento aumentando el tiempo de tránsito, número de deposiciones y disminución del esfuerzo defecatorio. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES PÁNCREAS/VÍA BILIAR CP180. ESTADO NUTRICIONAL DE LOS PACIENTES CON PANCREATITIS AGUDA INGRESADOS EN NUESTRO CENTRO Sosa Moncayo D1, Martínez de la Plata E2, Jordán Madrid T3, Gallego Rojo FJ3, Viñolo Ubiña C3, Martínez Amate E3 Servicios de 1Análisis Clínicos, 2Farmacia Hospitalaria y 3 Aparato Digestivo. Empresa Pública Hospital de Poniente. Almería Introducción: La pancreatitis aguda (PA) es una patología relativamente frecuente en nuestro medio con una elevada morbimortalidad relacionada a las complicaciones de la misma Los largos períodos de ayuno constituyen parte primordial del tratamiento, por lo que el estado nutricional de estos pacientes se ve afectado en el transcurso de la enfermedad. Objetivos: El objetivo es valorar el grado de nutrición de los pacientes ingresados en nuestro hospital con diagnóstico de PA, para lo que utilizaremos el sistema CONUT (Controlling Nutritional status) que mide los siguientes parámetros: albúmina sérica, contaje total de linfocitos y el colesterol. Métodos: Población: pacientes hospitalizados en EPHPO con Diagnóstico de PA Criterios de inclusión: todos los Pacientes con diagnóstico de PA, según informe de alta hospitalaria Criterios de exclusión: exitus durante las primeras 48 horas. Período de estudio: desde 1 de enero 2010 hasta 12 diciembre de 2010 Tamaño muestral: 40 casos, muestreo secuencial. Resultados: Dentro de la población analizada el porcentaje de Hombres con diagnóstico de PA es 45 % vs un 55 % de mujeres El 85 % de enfermos permanecieron un máximo de 7 días en dieta absoluta, con lo que podemos inferir que presentaron una enfermedad leve-moderada, sin complicaciones y con resolución rápida, mientras que el 15 % restante permanecieron más de 7 días en dieta absoluta, presentando pancreatitis con criterios de gravedad. De ese 15% la totalidad de enfermos tuvieron soporte nutricional; 33 % Nutrición enteral y 67 % Nutrición parenteral total. El estado nutricional de los enfermos con PA al ingreso fue normal en el 14%, desnutrición leve en 43%, moderada 36% y severa 7 %. Al alta estado nutricional normal 26 %, desnutrición leve 43%, desnutrición moderada 22% y desnutrición severa 9%. Conclusiones: Tomando en cuenta el estado de hipercatabolismo, esperaríamos que el estado nutricional de los REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 233 enfermos se vea afectado durante el ingreso, sin embargo al realizar soporte nuticional podemos modificar estos parámetros discretamente. Nuestro estudio evidenca un aumento de 12 % de enfermos con estado nutricional normal al alta. Los pacientes con desnutrición severa incrementan al alta en 2%, probablemente porque son enfermos con mayor tiempo de estancia hospitalaria y con mayor número de complicaciones. La desnutrición en la Pancreatitis Aguda está infradiagnosticada por lo que nos plantearnos establecer un protocolo de evaluación y seguimiento del estado nutricional de estos pacientes. CP181. TUMOR NEUROENDOCRINO DE PÁNCREAS NO FUNCIONANTE. REPORTE DE UN CASO Barrientos Delgado A, Ruiz Escolano E, Florido García M, López Segura RDP, Alcázar Jaén LM, Salmerón Escobar FJ, Martín Ruiz JL Servicio de Aparato Digestivo. Hospital de Especialidades San Cecilio. Granada Introducción: Los tumores neuroendocrinos de páncreas (TNEP) representan un 1-2% de las neoplasias pancreáticas. Se desarrollan desde las células de los islotes de Langerhans. Los TNEP no funcionantes se caracterizan porque tienen producción hormonal muy escasa o no son secretores, lo cual dificulta su diagnóstico. Caso clínico: Varón de 57 años con antecedentes de hipertensión arterial e hiperuricemia. Consulta por dolor abdominal difuso aunque más intenso en epigastrio acompañado de frebrícula vespertina intermitente, diarrea, anorexia y pérdida de peso. En la exploración presenta buen estado general, con abdomen doloroso en epigastrio. La analítica no mostraba alteraciones. Se le realizó ecografía abdominal y colonoscopia que fueron normales. Ante la persistencia de la sintomatología y la progresiva pérdida de peso se le realiza TAC toraco-abdominal que aprecia una lesión redondeada en cabeza de páncreas de 10,8 mm, hipercaptante con área central hipodensa, adyacente a arteria mesentérica superior (Fig. 1). La RMN abdominal confirma la existencia de un nódulo en la unión cabeza-cuerpo páncreas de 11 mm, con centro de menor intensidad que sugiere tumor de células de los islotes. Los marcadores tumorales, catecolaminas, metanefrinas, hormonas polipeptídicas, cromogranina y 5HIA eran normales. Se le realiza Ecoendoscopia que visualiza una neoformación redondeada iso-hipoecogénica de 11 x 9 mm en la porción inferior de cabeza páncreas, en su unión con cuello, entre tronco celíaco y arteria mesentérica superior, sugestiva de TNEP (Fig. 2). Ausencia adenopatías periduodenales. 234 SEMANA DE LAS ENFERMEDADES DIGESTIVAS TRACTO DIGESTIVO SUPERIOR/ MOTILIDAD/HEMORRAGIA CP182. ¿HACEMOS UN SEGUIMIENTO CORRECTO A NUESTROS PACIENTES INTERVENIDOS DE ADENOCARCINOMA COLORRECTAL (ACR)? Fig. 1. TAC abdominal. Lesión redondeada cabeza páncreas de 10,8 mm hipercaptante con área central hipodensa. Fig. 2. Ecoendoscopia. Neoformación redondeada iso-hipoecogénica 11x9 mm en porción inferior cabeza páncreas. PAAF fallida por interposición de estructuras vasculares. Ante la sospecha de TNEP se le realiza Octreoscan que es compatible con tumor en páncreas con receptores de somatostatina. Se efectúa enucleación de la lesión intrapancreática mediante laparotomía. La anatomía patológica informa de TNEP bien diferenciado pT1NxM0. Cromogranina, sinaptofisina, panqueratinas AE1/AE3 positivo. Ki67 del 12%. Discusión: Los TNEP no funcionantes representan entre el 35 y el 50% de los TNEP. La localización más frecuente es en cabeza, proceso uncinado y cuello de páncreas. Generalmente tienen un crecimiento lento. Los pacientes presentan síntomas inespecíficos debidos a los efectos locales del tumor en sí, por lo que su diagnóstico en muchas ocasiones es accidental y generalmente se detectan cuando tienen gran tamaño o metástasis hepáticas. La realización de ecografía, TAC y RMN son de elección para detección de metástasis. La ecoendoscopia es una herramienta muy útil en la valoración de lesiones pequeñas del páncreas, además de permitir su diagnóstico histopatológico. La resección quirúrgica es el tratamiento de elección. Ruiz Rebollo ML1, González Redondo G, Velayos Jiménez B, del Olmo Martínez L, Aller de la Fuente R, Gómez de la Cuesta S, González Hernández JM Servicio de Aparato Digestivo. Hospital Clínico Universitario de Valladolid. Valladolid Introducción: Los pacientes intervenidos de adenocarcinoma colorrectal (ACR) tienen riesgo de desarrollar otro tumor colónico metacrónico. La Asociación Americana del Cáncer elaboró unas guías clínicas de prevención. Serían subsidiarios de seguimiento endoscópico aquellos pacientes con ACR intervenidos en estadíos I, II y III, y el estadío IV si se resecaron las metástasis con intención curativa. Recomiendan realizar colonoscopias de seguimiento al año, 3 y 5 años postintervención. Objetivo: Estudiar el seguimiento hecho a nuestros pacientes intervenidos de ACR con intención curativa. Material y método: Pacientes diagnosticados endoscópicamente de “tumor maligno colónico” en el Servicio de Aparato Digestivo del Hospital Clínico Universitario de Valladolid, entre marzo 2004 y septiembre 2011. Valoramos si se había realizado el seguimiento endoscópico al año de la intervención quirúrgica y los hallazgos. En los pacientes a los que no se les realizó, recogimos los motivos. Resultados: Valoramos 713 pacientes, 402 varones (56%) y 311 mujeres (44%), edad media de 71 ± 11,5. En 268 pacientes (37,6%) se realizó una colonoscopia de control al año mientras que al 62,5% de nuestros pacientes (445) no se le sometió a dicha exploración. De estos 445 pacientes, en 285 la no realización de la colonoscopia tenía una justificación: en 104 pacientes (36,5%) la supervivencia del paciente fue menor del año; en 40 pacientes (14%) el tiempo trascurrido tras la intervención era, en el momento del análisis, inferior al año; en 124 pacientes (43,5%) no se realizó porque no se intervino al paciente o por diseminación tumoral masiva; 10 pacientes se perdieron para el seguimiento, 6 rechazaron la colonoscopia y en 1 paciente se había realizado pancolectomía. En el resto (160 pacientes-22,4%) no existía ninguna causa justificable. Del total de pacientes sometidos a la colonoscopia de control anual (268 pacientes), en el 60%, no se encontraron alteraciones, en un 28% pólipos adenomatosos, en un 4% una neoplásica metacrónica y en un 8% recidiva en anastomosis. Conclusiones: 1. En nuestra serie, a casi un 25% de pacientes no se les había realizado la colonoscopia anual post inter- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES vención como indican las guías clínicas. Deberíamos mejorar estas cifras y conseguir que a la totalidad de nuestros pacientes intervenidos por ACR con intención curativa se les hiciese. 2. En aquellos pacientes a los que sí se realizó ésta, en más de la mitad (60%) no se encontraron hallazgos patológicos CP183. ¿INFLUYE EL MÉDICO EN LA EFICACIA DEL TRATAMIENTO ERRADICADOR PARA EL HELICOBACTER PYLORI? Irisarri Garde R1, Bolado Concejo F2, González de la Higuera Carnicer B2, Nantes Castillejo O2, Kutz Leoz M2, Ruiz-Clavijo García D3, Oquiñena Legaz S3 1 Servicio de Aparato Digestivo. Hospital García Orcoyen. Navarra. 2Servicio de Aparato Digestivo. Complejo Hospitalario de Navarra A. Navarra. 3Servicio de Digestivo. Complejo Hospitalario de Navarra B. Navarra Introducción/objetivo: En los últimos años se ha producido una marcada disminución en las tasas de erradicación del Helicobacter pylori (HP) para la pauta OCA (IBP, amoxicilina y claritromicina) que ha llevado a situarla por debajo del 80%. Este hecho se debe fundamentalmente al incremento de las resistencias antibióticas. Queremos conocer si el facultativo puede influir en las tasas de erradicación. Material y métodos: Analizamos los resultados de 1013 pacientes a los que se les realizó un test del aliento tras recibir tratamiento erradicador frente a HP en el Complejo Hospitalario de Navarra. Los pacientes fueron seleccionados en dos periodos de tiempo: desde enero hasta mayo de 2007 se recogieron de manera sucesiva 550 pacientes y desde el 1 de enero al 31 de mayo de 2010 los 463 restantes Para cada paciente se recoge la indicación, las pautas utilizadas y el médico que pauta el tratamiento. Solo se recogieron los datos de los médicos con más de 15 tratamientos erradicadores pautados. Resultados: De los 1013 pacientes se les pauto tratamiento con OCA como primera línea de tratamiento a 879 (86,8%). Médico 1: Erradica 15 (75%). Falla 5 Médico 2: Erradica 17 (70,8%). Falla 7 Médico 3: Erradica 24 (85,7%). Falla 4 Médico 4: Erradica 9 (60%). Falla 6 Médico 5: Erradica 33 (80,5%). Falla 8 Médico 6: Erradica 12 (60%). Falla 8 Médico 7: Erradica 13 (72,2). Falla 5 Médico 8: Erradica 31 (88,6%). Falla 4 Médico 9: Erradica 31 (70,5%). Falla 13 Médico 10: Erradica 27 (73%). Falla 10 Médico 11: Erradica 8 (50%). Falla 8 REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 235 Médico 12: Erradica 28 (84,8%). Falla 5 Médico 13: Erradica 15 (83,3%). Falla 3 Médico 14: Erradica 33 (78,9%). Falla 9 Médico 15. Erradica 29 (85,3%). Falla 5 Médico 16: Erradica 29 (74,4). Falla 10 Médico 17: Erradica 13 (68,4%). Falla 9 Médico 18: Erradica 8 (53,3%). Falla 7 Médico 19: Erradica 25 (86,2%). Falla 4 Médico 20: Erradica 55 (79,7%). Falla 14 Médico 21: Erradica 28 (66,7%). Falla 14 Médico 22: Erradica 15 (65,2%). Falla 8 Médico 23: Erradica 40 (67,8). Falla 19 Médico 24: Erradica 23 (76,7%). Falla 7 Médico 25: Erradica 10 (55,6%). Falla 8 Conclusiones: La pauta OCA sigue siendo la más utilizada en nuestro centro como primera línea de tratamiento. Se observan marcadas diferencias en el porcentajes de erradicación entre los diferentes facultativos. Esto pudiera estar justificado por un mayor detenimiento en la explicación de la pauta erradicadora, de la importancia del cumplimiento o la descripción detallada de los potenciales efectos secundarios. No obstante estas diferencias no son estadísticamente significativas (p = 0,198). CP184. ABORDAJE DE LA DISPEPSIA ASOCIADA A HELICOBACTER PYLORI EN UN HOSPITAL COMARCAL DEL SUR DE NAVARRA Campillo Arregui A, Armendáriz Lezaun R, Amorena Muro E Servicio de Aparato Digestivo. Hospital Reina Sofía. Navarra Introducción/objetivo: La dispepsia es una indicación frecuente de estudio y tratamiento del Helicobacter pylori (HP). Hay datos en la literatura que sugieren unas menores tasas de erradicación del HP en los pacientes con dispepsia frente a los tratados por otras causas, y que en los pacientes con dispepsia la duración del tratamiento erradicador debe ser de 10 días en vez de 7. Material y métodos: Estudio retrospectivo observacional en el que se recogieron las indicaciones de estudio y tratamiento del HP, las pruebas diagnósticas llevadas a cabo y las pautas de tratamiento administradas así como su eficacia. Resultados: Se estudiaron los 502 pacientes (53,4% mujeres) que entre el 1 de enero de 2010 y el 31 de mayo de 2011 se hicieron un test de aliento (TA) en nuestro centro por primera vez. Entre los menores de 50 años, la dispepsia fue la primera indicación de erradicación de HP (36,4%) y la enfermedad ulcerosa la segunda (26,1%), mientras que en los mayores de esa edad la primera indicación fue la enfermedad ulcerosa (32,8%) y el diagnóstico de dispepsia fue significativamente menor que entre los 236 más jóvenes (21,4%, p: 0,002). Entre los 141 pacientes con dispepsia fue más frecuente la realización de gastroscopia (74,5%) que el TA (25,5%) como abordaje inicial. El test and treat se llevó a cabo en 36 casos, de los cuales 32 (el 88,9%) eran menores de 50 años. En los pacientes con dispepsia, el tratamiento del HP con la combinación amoxicilina 1gr/12 h + claritromicina 500 mg/12 h + IBP a dosis habitual/12 h consiguió unas tasas de erradicación significativamente menores que las otras indicaciones de tratamiento (50,5% vs. 66,4%, respectivamente “por intención de tratar” p = 0,009; y 68,5% y 52,2% “por protocolo”; p = 0,010). Un 24,5% de los pacientes tratados por dispepsia recibió una pauta de 10 días de duración, frente al 75,5% que recibió una pauta de 7 días. En estos pacientes los tratamientos de 10 días consiguieron una tasa de erradicación mayor que las pautas de una semana (83,3% vs. 40% respectivamente, “por intención de tratar”; p 0,001 y 83,3% vs. 41,0% “por protocolo2; p = 0,003). Conclusión: En los pacientes con dispepsia asociada a HP las pautas de tratamiento de 10 días alcanzan mayores tasas de erradicación, si bien su aplicación en nuestro medio es todavía insuficiente, lo cual tal vez pueda relacionarse con la menor eficacia del tratamiento erradicador en estos pacientes. CP185. CARACTERÍSTICAS CLÍNICAS, INMUNOLÓGICAS, HALLAZGOS ENDOSCÓPICOS Y DE LA ESOFAGITIS ESOSINOFÍLICA Morales Alcázar F1, Carrillo Ortega G1, Padilla Ávila F2, Tercero Lozano M1, Ramos Pleguezuelo FM3, Baeyens Cabrera E1 1 Servicio Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén. Servicio de Aparato Digestivo. 2Complejo Hospitalario de Especialidades Torrecárdenas. Almería. 3 Servicio de Anatomía Patológica. Complejo Hospitalario de Jaén. Jaén Introducción: La esofagitis eosinofílica(EO) es una entidad clinicopatológica caracterizada por presencia de un infiltrado inflamatorio de eosinófilos en la mucosa del esófago, que puede provocar impactación de bolo alimenticio y disfagia en adultos e intolerancia alimentaria y síntomas de ERGE en los niños. Objetivos: Describir los datos demográficos, características clínicas y analíticas de presentación y manifestación de la EO, así como los principales hallazgos endoscópicos y anatomopatológicos en pacientes diagnosticados. Material y métodos: Estudio descriptivo pacientes diagnosticados de EO en nuestro centro desde enero de 2010 hasta diciembre de 2011. Resultados: Se diagnosticaron un total de 19 pacientes de EO, 78,9% hombres y un 21,1% mujeres. La edad media de diagnóstico fue de 26,05 ± 16,11 años. Todos SEMANA DE LAS ENFERMEDADES DIGESTIVAS Fig. 1. Hallazgos endoscópicos. presentaban elevación de Ig E y eosinofilia en la analítica. El 59,7% de pacientes asociaba alergia estacional, así como alguna alergia alimentaria, destacando alergia frutos secos (31,6%, huevo (21,1%), y marisco (15,8%). El 68,4% asociaba otra enfermedad, principalmente asma (52,7%) y dermatitis atópica ( 15,8%). En cuanto al motivo de consulta, un 31,6% presentaba sensación de nudo retroesternal o ERGE refractaria a tratamiento médico, el 42,1% consultó por impactación de cuerpo extraño esofágico, 21,1% por disfagia y un 5,3% por síntomas digestivos de dispepsia. Se realizó endoscopia con toma de biopsia en todos los pacientes. Un 26,3% no presentó hallazgos macroscópicos de interés. Un 52,6% presentaban mucosa esofágia anillada longitudinalmente, un 15,8% estrias longitudinales y un 5,3% estenosis esofágica distal. En el análisis anatomopatológico se objetivó presencia de esofagitis crónica con mas de 15 eosinófilos/campo en todos los pacientes. Se realizó tratamiento con IBP y dieta en todos Fig. 2. Motivo de consulta. COMUNICACIONES PÓSTERES Fig. 3. Tratamiento. los pacientes, añadiéndose fluticasona y montelukast en el 63,2% de los pacientes, únicamente Fluticasona en el 10,5% y sólo montelukast en el 10,5%. El 15,8% restante fue tratado con otros fármacos entre los que destacan budesonida oral y deflazacort. El 80,4% de los pacientes presentó respuesta óptima al tratamiento (tratados con fluticasona y montelukast), mientras que el 19,6% no respondió o sufrió recaida. Conclusiones: La EO afecta fundamentalmente a varones jóvenes, y la disfagia e impactación de bolo alimenticio son las manifestaciones más frecuentes. Es una entidad frecuente, con gran asociación a enfermedades alérgicas. Ante sospecha clinica o endoscópica es importante tomar biopsias esofágicas. El tratamiento con fluticasona y montelukast parece ser la mejor opción de tratamiento inicial. CP186. CARACTERÍSTICAS CLÍNICOENDOSCÓPICAS E INMUNOALÉRGICAS DE LOS PACIENTES CON ESOFAGITIS EOSINOFÍLICA EN NUESTRO MEDIO Alcalá Escriche MJ1, Botella Esteban MT1, Villas Martínez F2, Muñoz Pamplona MP2, Thomson Llisterri C1, Remón Garijo ML3, Garza Trasobares E1, Muniesa Soriano JA3, Lázaro Maisanava JM3 Servicios de 1Aparato Digestivo, 2Alergia y 3Anatomía Patológica. Hospital Obispo Polanco. Teruel Introducción: La esofagitis eosinofílica (EoE) es una enfermedad esofágica crónica inmunológicamente mediada por alergenos. Se caracteriza, clínicamente por síntomas de disfunción esofágica e histológicamente por predominio de eosinófilos. Es frecuente que pacientes con EoE tengan antecedente de atopia y una alta tasa de sensi- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 237 bilización a alimentos y/o aeroalérgenos. Objetivo: Describir las características clínicas, los hallazgos endoscópicos y la valoración alérgica de los pacientes con EoE en nuestro medio. Material y método: Revisión de las historias clínicas de pacientes con EoE diagnosticados en nuestro hospital por biopsia esofágica (> 15 eosinófilos/campo de gran aumento [cga]) y clínica sugestiva, desde febrero de 2010 a febrero de 2012. Se recogen los datos epidemiológicos, clínica al diagnóstico, hallazgos endoscópicos, historia alergológica y estudio alérgico. Resultados: Fueron valorados 7 pacientes, 6 hombres y una mujer, con edades comprendidas entre 16 y 38 años. Todos ellos presentaban disfagia intermitente, 2 casos asociaban dolor retroesternal y 1 caso pirosis. En 4 casos se produjo impactación alimentaria de los que 3 requirieron endoscopia para su extracción que mostró mucosa normal en 1 paciente, leve edema con anillo esofágico distal en 2 y erosión fina distal y restos hemáticos en el cuarto paciente. La endoscopia diagnóstica realizada en los otros 3 pacientes evidenció en dos de ellos múltiples anillos esofágicos asociados en un caso a una estenosis concéntrica que impedía la progresión del endoscopio con laceración mucosa. En las biopsias de esófago de todos los pacientes destacaba la presencia de infiltrado inflamatorio con predominio de eosinófilos en número superior a 15/cga. En 2 casos se asociaba una moderada acantosis e hiperplasia basal. En 1 caso se detectó la presencia de abscesos eosinófilos. En un paciente se realizó TC torácica que confirmó perforación esofágica distal. Fueron valorados en el Servicio de Alergia 6 pacientes. En el estudio alergológico el 100% muestra alergia a un neumoalérgeno, el 66,66% alergia a algún alimento y el 66.66% a ambos. Sólo 2 pacientes presentaron eosinofilia periférica en la analítica y en el 100% la IgEt elevada. El 50% tienen historia previa de alergias en la infancia. Conclusión: Debemos considerar la EoE en paciente joven, varón, atópico, con clínica de disfagia o impactación esofágica. Dada la elevada frecuencia de la enfermedad alérgica, se hace necesaria una valoración alergológica. CP187. DEFECACIÓN OBSTRUCTIVA PROVOCADA POR ENTEROCELE: TRATAMIENTO QUIRÚRGICO Cerdán Santacruz C1, Ortega López M1, Jiménez Escobar F1, Sanz Ortega G1, Vigara García M2, Santos Rancaño R1, Cano Valderrama O1, Cerdán Miguel J1 Servicio de Cirugía y Geriatría. Hospital Clínico San Carlos. Madrid Introducción/objetivo: El enterocele es una herniación de asas de intestino delgado o sigma a través de un Douglas descendido. En su localización posterior puede ser el 238 causante o contribuir de forma importante a desencadenar un Síndrome de defecación obstructiva. Su prevalencia exacta es desconocida. En mujeres con defecación obstructiva se ha hallado una frecuencia de un 19-40%, con una asociación significativa a intervenciones ginecológicas previas. Se analizan los resultados obtenidos mediante tratamiento quirúrgico. Material y métodos: Se realiza un estudio retrospectivo descriptivo de 32 pacientes, con edad media de 68 años (rango 58-80), diagnosticadas de enterocele entre Enero de 2000 y Diciembre de 2010 mediante anamnesis minuciosa, exploración física, videodefecografía (VDG) y/o RMN. De forma individualizada se completaron estudios con manometría, ECO-endorrectal, enema opaco y tránsito intestinal. Se realizó en 29 casos reparación laparotómica mediante sutura de Moschowitz y malla endopélvica de PTFE según técnica de Gosselink asociado a esfinteroplastia, y/o reparación de rectocele según técnica de Lehur, y/o histerectomía, según necesidad en 7 pacientes) y en 3 casos se realizó colposacropexia laparoscópica con malla de polipropileno. Se realizan controles a los 3-6-12 y 24 meses; después, en función de la sintomatología. Se empleó el test de Pescatori para valoración del estreñimiento. Los resultados fueron analizados mediante el programa estadístico SPSS. Resultados: La exploración clínica y la VDG fueron diagnósticas en la mayoría de pacientes. La patología asociada fue rectocele 59,4%, sigmoidocele 12,5%, Cistocele 9,4%, colpo-histerocele 12,5%, incontinencia anal 28,1% e incontinencia urinaria 34,4%. Globalmente se obtuvieron buenos resultados en el 87,5% de casos. El test de Pescatori tuvo una reducción estadísticamente significativa de 11,22 (preoperatorio) a 5,88 (postoperatorio). No hubo mortalidad y las complicaciones fueron mínimas (3 infecciones de herida y 2 infecciones urinarias). No hubo reintervenciones y sólo un caso de recidiva. Conclusiones: La reparación quirúrgica del enterocele mediante sutura de Moschowitz del fondo de saco de Douglas y la colocación de malla de PTFE endopélvica según técnica de Gosselink ofrece muy buenos resultados, con un número mínimo de complicaciones y recidivas. Dada la alta incidencia de otras alteraciones del suelo pélvico, en cada caso se decidirá la conveniencia o no de reparación simultánea. CP188. ENDOSCOPIA DIGESTIVA ALTA EN CONSULTA DE ACTO ÚNICO PARA ESTUDIO DE DISPEPSIA NO INVESTIGADA. RESULTADOS PRELIMINARES EN NUESTRO CENTRO Pérez Pozo JM, Hernández Utrera I Unidad de Aparato Digestivo. Hospital Alta Resolución de Utrera. Sevilla 1 Introducción/objetivos: La dispepsia es uno de los principales motivos de consulta, tanto en atención primaria SEMANA DE LAS ENFERMEDADES DIGESTIVAS como especializada. Existen varias estrategias diagnósticas, siendo la endoscopia alta la técnica fundamental para su diagnóstico y consiguiente tratamiento. Nos planteamos la creación de una consulta de acto único de dispepsia, a la que acudirían los pacientes derivados desde atención primaria, que según el proceso dispepsia de la Consejería de Salud de la Junta de Andalucía son subsidiarios de endoscopia alta, en unas condiciones previamente pactadas con atención primaria, para realización de ésta en el mismo día. Método: Se genera una agenda específica en la que se reciben: pacientes de más de 45 años con dispepsia no investigada, pacientes de menos de 45 años con dispepsia no investigada, tras fracaso de tratamiento empírico con IBPs y procinéticos durante 8 semanas y pacientes de cualquier edad con dispepsia y síntomas / signos de alarma. Los pacientes acuden en ayunas, acompañados, con analítica, con el consentimiento informado para endoscopia alta firmado y habiendo suspendido 7 días antes los IBPs. Se realiza ecografía abdominal y endoscopia alta en acto único, ofreciendo un plan diagnóstico-terapéutico en el mismo día. Analizamos si la derivación desde atención primaria fue clínicamente correcta, si el paciente acude en condiciones óptimas para endoscopia, así como el diagnóstico final. Resultados: Se analizan los 19 primeros pacientes recibidos. 12 mujeres. Edad media 42 años (19-74). Motivo principal de derivación: dispepsia 12 pacientes (63 %), ERGE 5 (27 %), dolor abdominal y disfagia 1 paciente respectivamente (5 %). Cumplían con los criterios de derivación pactados sólo 6 pacientes (31 %) y de los remitidos realmente por dispesia 6 (50 %). Se realiza endoscopia en acto único en 17 pacientes (89 %) y ecografía en acto único en 15 (79 %). Acuden en ayunas 17 (89 %). Habían suspendido IBPs al menos una semana 13 (68 %). El diagnóstico final fue: dispepsia funcional 9 pacientes (45 %), ERGE 7 (37 %), esofagitis eosinofílica, colelitiasis sintomática y SII 1 paciente respectivamente (6 %). Conclusiones: Aunque la realización de endoscopia en acto único en pacientes directamente derivados desde atención primaria con dispepsia no investigada en una opción, a priori, atractiva, en la práctica real el porcentaje de pacientes correctamente derivados es bajo. Una adecuada comunicación y formación con los médicos de atención primaria podría mejorar este porcentaje y aumentar la rentabilidad de esta estrategia. CP189. ENFERMEDAD CELIACA; CARACTERÍSTICAS CLÍNICAS, ENDOSCÓPICAS Y ANATOMOPATOLÓGICAS Morales Alcázar F, Gálvez Fernández RM, Gordo Ruiz M, García Robles A, Tercero Lozano M, Carrillo Ortega G, Baeyens Cabrera E Servicio de Aparato Digestivo. Complejo Hospitalario de Jaén. Jaén REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 239 Fig. 1. Motivo de consulta. Fig. 3. Clasificación de Marsh. Introducción: La enfermedad celíaca (EC) es una intolerancia permanente al gluten del trigo, cebada y centeno en individuos predispuestos genéticamente, caracterizada por una reacción inflamatoria, de base inmune, que altera la mucosa del intestino delgado dificultando la absorción de macro y micronutrientes. Objetivo: Describir los datos demográficos, características clínico-analíticas de presentación y manifestación de la EC, así como los principales hallazgos endoscópicos y anatomopatológicos en los pacientes diagnosticados. Material y métodos: Estudio descriptivo de los pacientes diagnosticados de EC en nuestro centro en desde enero de 2010 hasta diciembre de 2011. Resultados: Se diagnosticaron un total de 43 pacientes de EC, de los cuales un 68,8% eran mujeres y un 37,2% hombres. La edad media de diagnóstico fue de 15,09 ±15,41. Un 11,6% de los pacientes presentaban antece- dentes familiares de celiaquía, en su mayoría hermanos con EC. Los principales motivos de consulta fueron diarrea( 20,9%), anemia (18,6%), dolor abdominal (20,9%), ferropenia sin anemia (9,3%), retraso ponderoestatural (14%) y anorexia (7%). Otros motivos de consulta fueron vómitos de repetición, screening de EC o distensión abdominal. En cuanto a los síntomas, 34,9% presentaban diarrea, 30,3% dolor abdominal, 18,6% distensión abdominal, 11% estreñimiento y 4,7% irritabilidad. El 9,3% de los pacientes no presentaban síntomas. El resto de pacientes presentaba otros síntomas como artralgias, retraso ponderoestatural o hiperémesis. Un 34,9% de los pacientes asociaba alguna enfermedad, destacando dermatitis atópica (18,6%), asma(7%) y artritis psoriásica(4,7%). Un 25,6% de los pacientes presentaba anemia, con Hb media de 12,3 y VCM de 75,8. Se objetivó ferropenia en el 60,5% de los pacientes, con nivel de Fe medio de 48,16. El 77,7% de los pacientes presentaban anticuerpos positivos, con unos niveles medios de antritransglutaminasa de 242,3, y de antigliadina de 68,19. Los hallazgos endoscópicos fueron atrofia vellositaria (51,2%), atrofia vellositaria parcheada(18,6%), aplanamiento de pliegues (14%), mucosa nodular(14%) y un 2,3% sin hallazgos endoscópicos. En el análisis anatomopatológico, un 16,3% presentaba atrofia vellositaria parcial (Grado 3 A de Marsh), un 55,8% atrofia vellositaria subtotal (Grado 3B de Marsh) y un 29,7% atrofia vellositaria total (Grado 3C de Marsh). Conclusiones: La edad de diagnóstico de la EC es cada vez más temprana, afectando principalmente a mujeres que consultan por diversos motivos,siendo las alteraciones digestivas y la anemia ferropénica las formas de presentación más frecuentes. Puede producirse retraso en el diagnóstico, especialmente si no se presenta con los síntomas típicos. Fig. 2. Hallazgos endoscópicos. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 240 CP190. ESOFAGITIS EOSINOFÍLICA, ASPECTOS CLÍNICOS, ENDOSCÓPICOS E HISTOLÓGICOS DE UNA SERIE DE CASOS Trelles Guzmán M1, Canaval Zuleta H1, Fernández Herrera S1, Di Giorgio Franco J1, Brotons García A1, Escudero Roldán M1, Company M2 Servicios de 1Aparato Digestivo y 2Anatomía Patológica. Hospital Son Llatzer. Baleares Introducción: La esofagitis eosinofílica (EoE) es una enfermedad emergente, restringida al esófago y de carácter crónico e inmunológico. Es más frecuente en varones de raza blanca con atopía, en la infancia ó 3ª-4ª décadas de vida. Para el diagnóstico son precisos síntomas de disfunción esofágica y hallazgos histológicos de inflamación eosinofílica. El tratamiento está basado en dietas para disminuir la exposición a alérgenos, así como en los glucocorticoides tópicos para disminuir la inflamación esofágica. Objetivo y metodología: Describir los aspectos clínicos, endoscópicos e histológicos de los casos diagnosticados de EoE en nuestro centro en el periodo del 2004 al 2011. Resultados: Encontramos 14 pacientes con probable diagnóstico, de los cuales 11 tienen diagnóstico confirmado. La edad media del diagnóstico fue de 32,18 años (DE: ± 17,3), con un intervalo entre el inicio de síntomas y el diagnostico de 3,2 años (DE: ± 4,1). El 93% fueron hombres. El 43% con atopia. Los diagnósticos concomitantes fueron: ERGE (57%), hernia de hiato e infección por H. pylori (35% respectivamente). Los síntomas principales fueron: disfagia 92%, impactación alimentaria (86%) y síntomas de reflujo (regurgitación y pirosis) en un 57%. Los hallazgos endoscópicos fueron: aspecto anillado (79%), cuerpo extraño impactado en esófago (71%), estenosis esofágica (29%), nódulos superficie (14%), fragilidad mucosa (21%), estrías longitudinales (21%), normal (14%) y aspecto cuarteado (7%). Los principales hallazgos patológicos fueron: infiltración por eosinófilos + 15 x CGA (100%) e hiperplasia de células basales (100%). De los 11 casos confirmados, un 81,81% (9) recibió tratamiento con fluticasona inhalada, de los cuales el 100% tuvo respuesta clínica favorable a corto plazo. Tuvieron un seguimiento clínico posterior el 66% (6/9) de los casos, encontrando recaídas en el 83,33%(5/6) de estos. Se realizo un control endoscópico para valorar respuesta en un 44,4% (4/9), encontrándose remisión endoscópica en el 25%(1/4) e histológica 75%(3/4). Ninguno de los 4 casos con estenosis precisó dilatación, y en 1 de ellos se evidenció mejoría de la estenosis en el seguimiento. Conclusiones: Las características de la muestra, los hallazgos clínicos, histológicos y endoscópicos guardan correlación con los descritos en otras series. La EoE es una enfermedad emergente cuyas características debemos conocer para poder diagnosticarla. La respuesta inicial al tratamiento farmacológico es buena pero existe alta tasa SEMANA DE LAS ENFERMEDADES DIGESTIVAS de recaídas. Debido a su naturaleza inmunológica es recomendable la evaluación por Alergólogo o inmunólogo. Al ser una enfermedad crónica requiere tratamiento y seguimiento a largo plazo. CP191. ESTUDIO EPIDEMIOLÓGICO DEL ESTREÑIMIENTO EN UNA POBLACIÓN LABORAL Cerdán Santacruz C1, Vigara García M2, Ortega López M1, Jiménez Escobar F1, Cano Valderrama O1, Domínguez Serrano I1, Cerdán Miguel J1 Servicios de 1Cirugía y 2Geriatría. Hospital Clínico San Carlos. Madrid Introducción: El estreñimiento constituye una entidad que pueden afectar de manera trascendental la calidad de vida del sujeto que lo padece, además de originar un elevado coste a los diferentes Sistemas de Salud. Por distintos motivos su prevalencia real es desconocida, más aún en el seno de una población en edad laboral, sobre la que se podrían habilitar medidas para evitar o disminuir los problemas que acarrea. Material y métodos: Se realiza una encuesta anónima y autorrellenable entre el personal de nuestro hospital, la cual está dividida en tres partes: una primera recoge aspectos sobre antecedentes personales y características de la defecación así como una autovaloración sobre si el sujeto se considera o no estreñido, la segunda valora al sujeto como estreñido o no según los Criterios Roma III y la tercera parte se hacen 20 preguntas sobre hábitos higiénicodietéticos considerados como influyentes en el desarrollo o mantenimiento del estreñimiento así como la necesidad de utilizar laxantes u otro tipo de maniobras para la defecación. El tratamiento estadístico de datos se ha hecho con el software SPSS 15.0 utilizando los descriptivos habituales y los test ANOVA para un factor y Chi2. Resultados: Se distribuyen 910 encuestas de las que se responden de forma completa 415 (45,6 %); 119 hombres (28,7 %) y 296 mujeres (71,3 %), de edades entre los 22 y 66 años (edad media 44,17 años). Se “autoconsideran” estreñidos el 24,1 %. Existe diferencia entre hombres (5 %) y mujeres (31,8 %) (p < 0,001). Presentan dos o más de los criterios Roma III durante los últimos 3 meses y habiéndose iniciado al menos 6 meses antes el 26,5 %. Existen diferencias significativas entre hombres (12,6 %) y mujeres (21,1 %) (p < 0,001). La repercusión sobre la calidad de vida valorada de 1 a 10 por los sujetos que se consideran a sí mismos estreñidos es mínima (1,67 de media) sin diferencias por sexos ni por edades. En cuanto a los condicionantes para desarrollar o mantener el estreñimiento han alcanzado valores significati- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES vos el posponer la defecación, horario irregular y no ser capaz de realizarlos fuera del domicilio. De igual modo un 49,2% de los sujetos consideran que el stress o tensión emocional tiene una repercusión negativa en su ritmo intestinal. CP192. FLATULENCIA: CARACTERÍSTICAS CLÍNICAS, FISIOLÓGICAS Y MICROBIOLÓGICAS Manichanh C, Estrella S, Hernández C, Cuenca S, Guyonnet D, Santos J, Guarner F, Malagelada J, Azpiroz F Servicio de Aparato Digestivo. Hospital Vall D’Hebrón. Barcelona Introducción: La flatulencia se define como una evacuación excesiva de gas por ano. Es un síntoma frecuente pero no se conoce su fisiopatología. Métodos: Treinta pacientes que referían flatulencia y 20 sujetos sanos siguieron su dieta habitual durante 3 días consecutivos (período basal) y una dieta altamente flatulógena durante 3 días más (período de prueba). Durante cada período se realizaron las siguientes mediciones: número de evacuaciones de gas durante el día realizada mediante un marcador de eventos, habito deposicional y síntomas abdominales recogidos en un cuastionario diario (graduación de 0-10), test de recogida de gas rectal y detección fecal de Methanobrevibacter smithii mediante qPCR. Resultados: En comparación con los sujetos sanos, los pacientes con su dieta habitual mostraron más episodios de expulsión de gas (21,9 ± 2,8 vs. 7,4 ± 1,0 evacuaciones por día, respectivamente; p = 0,0001) y más síntomas abdominales (5,8 ± 0,3 vs. 0,4 ± 0,2 puntuación de molestia/dolor, respectivamente; p = < 0,0001), sin mostrar diferencias respecto al volumen de gas evacuado (262 ± 22 y 265 ± 25 ml, respectivamente). En ambos grupos, la dieta flatulógena aumentó el número de evacuaciones de gas (44,4 ± 5,3 y 21,7 ± 2,9 evacuaciones diarias, respectivamente), el volumen de gas expulsado (656 ± 52 y 673 ± 78 ml, respectivamente) y los síntomas abdominales (7,9 ± 0,3 y 2,8 ± 0,4 puntuación de molestia/dolor, respectivamente) comparados con el basal (p < 0,05). La dieta flatulogénica pone además de manifiesto diferencias en la microbiota intestinal entre los grupos (26% pacientes vs. 60% sujetos sanos mostraron Methanobrevibacter smithii p = 0,037). Conclusión: Los pacientes que refieren flatulencia tienen una mala tolerancia al gas intestinal, sin evidencia de incremento en su producción. La dieta tiene un efecto importante en la flora intestinal, en la producción de gas y en la percepción de síntomas abdominales tanto en los pacientes con flatulencia como en los sujetos sanos. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 241 CP193. HALLAZGOS Y TRATAMIENTO ENDOSCÓPICO DE LOS PACIENTES CON ESOFAGITIS EOSINOFÍLICA Alcaide Suárez N, Barrio Andrés J, Herranz Bachiller MT, Sancho del Val L, Lorenzo Pelayo S, Ruiz-Zorrilla López R, Atienza Sánchez R, Gil Simón P, Fernández Orcajo P, Pérez-Miranda M Servicio de Aparato Digestivo. Hospital Universitario Río Hortega. Valladolid Introducción/objetivo: La esofagitis eosinofílica (EEo) es una enfermedad crónica de diagnóstico cada vez más frecuente como causa de disfunción esofágica. Los hallazgos endoscópicos son muy sugestivos de la enfermedad aunque para el diagnóstico se precisa de la confirmación histológica. Nuestro objetivo es analizar las características de los pacientes diagnosticados de EEo en nuestro hospital centrándonos en los hallazgos de la endoscopia y en el tratamiento endoscópico. Métodos: De 2007 a 2011 hemos estudiado 85 pacientes con sospecha de EEo. 73 pacientes fueron diagnosticados según las recomendaciones de Furuta (Gastroenterology, 2007). Se excluyeron 12 pacientes, 10 presentaban RGE y/o respuesta al tratamiento con IBP y 2 gastroenteritis eosinofílica. Resultados: Edad media al diagnóstico: 37,23 años (rango 10-77), 57 varones (78,1%). Tiempo de evolución de los síntomas: 5 años (3 meses-20 años). Síntoma principal: 43 pacientes (58,9%) disfagia, 24 (32,9%) impactación alimentaria, 2 (2,7%) pirosis, 3 (4,1%) dispepsia y 1 (1,4%) PAF. 30 (41,1%) tenían antecedentes de atopia, 14 rinoconjuntivitis, 14 asma y 2 dermatitis. 38 pacientes (61,3%) presentaban sensibilización a alimentos, 40 (64,5%) a neumoalergenos, no realizando estudio alergológico a 11(15%). 20 pacientes (27,4%) tenían al menos una endoscopia previa al diagnóstico. Hallazgos endoscópicos: 17 (23,3%) reducción del calibre esofágico, 60 (82.2%) anillos concéntricos, 50 (68,5%) estrías longitudinales, 16 (22%) exudados, 7 (9,6%) despegamiento de la mucosa a la toma de biopsias, 36 (35,6%) hernia de hiato, 17 (23,3%) anillo de Shatzki y 8 (11%) úlcera duodenal. 7 (9.6%) endoscopia normal, tomándose biopsias por sospecha clínica. 12 (16,4%) pacientes han precisado dilatación endoscópica con balón, de 12 a 20 mm, 6 pacientes (50%) al diagnóstico y 6 posteriormente, estando o habiendo recibido tratamiento tópico corticoideo. 8 (57,1%) localizadas en el tercio inferior, 2 (14,3%) en el medio y 4 (28,6%) en el anillo esofágico inferior (2 pacientes presentaban dos estenosis). No se produjo ninguna perforación ni odinofagia tras el tratamiento, en 6 (50%) desgarro mucoso. La media de seguimiento fue de 20,6 meses (546), 1 paciente precisó una segunda dilatación, 3 (25%) ciclo de corticoides tópicos y ninguno desimpactación. Conclusiones: 1. Más del 60% de los pacientes diagnosticados de EEo tienen sensibilización a alergenos alimentarios e inhalantes y el 40% tiene antecedentes de atopia. 242 2. La mayoría de los pacientes presentan alteraciones mucosas en la endoscopia aunque éstas pueden ser muy sutiles. 3. Durante el seguimiento, pocos casos han precisado tratamiento endoscópico, sin embargo, es seguro, con pocas complicaciones y duradero en el tiempo. CP194. HELICOBACTER PYLORI: RESISTENCIAS ANTIBIÓTICAS SECUNDARIAS Y TRATAMIENTO GUIADO POR CULTIVO Carmona Campos A, Fernández Villaverde A, González-Portela Garrido C, Alonso G, de la Iglesia M1, López Vázquez S Servicio de Aparato Digestivo. Hospital Povisa S.A. Pontevedra Introducción: El fracaso del tratamiento erradicador del Helicobacter pylori (HP) está directamente relacionado con la resistencia a antibióticos. La determinación de dicha resistencia mediante cultivo y el posterior tratamiento guiado es un arma útil en el manejo de los pacientes en que fracasa el tratamiento erradicador convencional. Objetivos: a) Determinar la tasa de resistencias antibióticas del HP en pacientes con fracaso previo a tratamiento erradicador convencional en nuestra área sanitaria; b) determinar la tasa de éxito del tratamiento guiado por cultivo; y c) establecer factores de riesgo asociados al fracaso terapéutico. Métodos: Estudio observacional descriptivo en el que se incluyeron los cultivos de HP realizados en nuestro centro durante el periodo 2009-2011. Las muestras fueron obtenidas mediante biopsia gástrica de pacientes mayores de 18 años que habían recibido al menos dos líneas de tratamiento erradicador con persistencia de la infección comprobada mediante test de aliento con 13C-urea, test de ureasa o visión directa de los microorganismos en estudio histológico tras tinción. Aquellos en los que no se aisló HP o no fue posible la realización de antibiograma fueron excluidos. Se analizaron: datos demográficos, indicaciones de tratamiento, presencia de alergias así como resistencias antibióticas y éxito de tratamiento guiado por cultivo. Se estudió la relación entre éxito de tratamiento y el resto de variables. Resultados: Se incluyeron 52 cultivos de HP. La edad media de los pacientes fue 44 ± 12,8; 61,5% mujeres. Las indicaciones de tratamiento fueron úlcera gástrica/duodenal (26,9%), antecedentes familiares de cáncer gástrico (9,6%), gastritis atrófica (3,8%), dispepsia (55,8%) y otras (3,8%). 7 pacientes eran alérgicos (13,5%): 6 a penicilina y 1 a tetraciclina. Se detectaron resistencias antibióticas en un 78,8% de los cultivos realizados (41): 37,5% claritromicina, 51,9% metronidazol, 3,8% penicilina, 7,7% tetraciclina; 19,51% de los cultivos con doble resistencia (claritromicina y metronida- SEMANA DE LAS ENFERMEDADES DIGESTIVAS zol). La tasa de éxito fue 51,9% no disponiendo de los datos de comprobación de la erradicacion en el 21,2% (11) por fallo en el seguimiento (resultados por intención de tratar). No se halló asociación estadísticamente significativa entre éxito terapéutico y ninguna de las variables analizadas: alergia (p = 0,130), resistencias (p = 0,296), sexo (p = 0,309), edad (p = 0,850), dispepsia como indicación (p = 0,513). Conclusiones: Las tasas de resistencia antibiótica del HP en pacientes con fracaso al tratamiento erradicador convencional en nuestro medio son elevadas. El tratamiento guiado por cultivo es eficaz en más de la mitad de los casos. No se han identificado factores de riesgo asociados al fracaso del tratamiento. CP195. HEMORRAGIA DIGESTIVA ALTA (HDA) EN EL HOSPITAL RÍO HORTEGA DE VALLADOLID: CARACTERÍSITCAS Y EVOLUCIÓN CLÍNICA Sancho del Val L, Díez Redondo P, Lorenzo Pelayo S, Ruíz-Zorrilla López R, Herranz Bachiller MT, Alcaide Suárez N, Pérez-Miranda M Servicio de Aparato Digestivo. Hospital Universitario del Río Hortega. Valladolid Introducción/objetivo: La HDA es una de las causas de ingreso más frecuentes por patología digestiva. Conocer características y evolución de pacientes ingresados por HDA en nuestro hospital. Métodos: Estudio retrospectivo de ingresados por HDA Servicio de A. Digestivo HURH (noviembre 2010abril 2011). Estudio estadístico mediante SPSS versión 14.0. Resultados: De 893 ingresos, 107 (12%) por HDA: 54% varones, edad media 68 años (22-101). Antecedentes personales: HTA 48%, DM 15%, digestivos 45% (cirrosis 29%), cardiológicos 25%, neurológicos 22%, respiratorios 15%, HDA previa 26%, 15% fumadores, 12% enolismo. Consumo de AINEs 26%, antiagregantes 22.5%, dicumarínicos 11% (INR > 3: 67%). Presentación: melenas (49%), hematemesis (15,9%), “posos de café” (15,9%), rectorragia (0,9%) o combinación de las anteriores. Estabilidad hemodinámica inicial: 85%. Ingreso inicial en UCI: 4,7%. Transfusión sanguínea: 48,6% (media: 1,25 CH). Realización de gastroscopia (GC): < 12 horas: 17%, 12-24 horas: 46%, >24 horas: 26%, no realizada: 11%. Hallazgos endoscópicos: esofagitis péptica (22%), ulcus duodenal (16%), ulcus gástrico (9%), LAMG (8%), bulbitis erosiva (8%), Mallory Weiss (6.5%), tumores gástricos (6.5%), varices esofágicas (6%), úlceras en anastomosis (6%). Causa no objetivada: 12%. Forrest evaluado en 37 lesiones: F III 59.5%, F IIb 19%, F IIa 13.5% y FIa, FIb y F IIc 2.7%. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Tratamiento endoscópico (22%): esclerosis adrenalina (Ad) + etoxiesclerol (54%), Ad (17%), clips + Ad (12,5%), ligadura bandas (12,5%), fulguración argón (4%). Recidiva hemorrágica: 9,3%. Once pacientes precisaron una segunda GC para controlar HDA, ineficaz en 2 (GIST gástrico y cáncer pancreático con invasión gástrica) que requirieron cirugía. 2/12 pacientes dados de alta sin GC reingresaron por HDA con GC entonces normal. Exitus: 4,7%, pese control de sangrado. Estancia media 5,64 días (1-40). Considerando HDA grave: hemoglobina < 8 g/dl, inestabilidad hemodinámica, ingreso en UCI, transfusión > 2 CH, resangrado, exitus. Encontramos asociación significativa entre HDA grave y: DM, cirrosis, AAS, GC<12 h, GC 12-24 h, varices esofágicas, ulcus duodenal y esclerosis Ad+etoxiesclerol. Con HDA no grave se asocian significativamente "posos de café" y Mallory Weiss. Estancia media fue significativamente mayor en HDA grave ( 7.3 d vs 4.5 d). Conclusiones: 1. El 12% de los ingresos por patología digestiva en nuestro centro son por HDA. 2. Causas más frecuentes: ulcus gastro-duodenal (25%) y esofagitis péptica (22%). 3. DM, cirrosis, consumo AAS, varices esofágicas y ulcus duodenal se asociaron con HDA grave. 4. Un 9% precisó una segunda GC por recidiva hemorrágica y un 1.9% cirugía para su control definitivo, falleciendo el 4.7% pese al control hemorrágico. CP196. HEMORRAGIA DIGESTIVA ALTA COMO MOTIVO DE INGRESO EN UN HOSPITAL DE SEGUNDO NIVEL ASISTENCIAL Serrano Sánchez L, Gómez Ruiz CJ, Martínez Fernández R, Jimeno Ayllón C, Morillas Ariño J, Martínez Pérez T, Reyes Guevara A, García-Cano Lizcano J, Pérez García JII, Viñuelas Chicano M, Pérez Vigara G, Pérez Sola A Servicio de Aparato Digestivo. Hospital Virgen de la Luz. Cuenca Introducción/objetivos: La hemorragia digestiva alta (HDA) sigue siendo una de las complicaciones más graves del aparato digestivo y un frecuente motivo de hospitalización en nuestro medio. Tras diversos estudios se han identificado factores que ayudan a predecir si el riesgo de resangrado es alto o bajo. Material y métodos: Se recogieron los datos de los ingresos por HDA en el servicio de digestivo en 2010.El análisis estadístico de las variables recogidas se realizó con el programa spss 11.5 . Resultados: Se recogieron 79 pacientes con una edad media de 63 años, un 58,2% fueron varones. De los 79 pacientes 67 mostraron hemorragia clasificada como leve frente a 12 pacientes en los que se considero que presen- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 243 taban hemorragia masiva. Un 13,9 de los pacientes estaban anticoagulados con sintrom y un 15,2 tomaban antiagregación. El origen mas frecuente de localización de la lesión fue esófago-unión gastoesofagica 30,4%, seguido de duodeno 22'9% y en tercer lugar estómago 21,5%. En 18 pacientes no se localizo el origen del sangrado. Los diagnósticos mas frecuentes a nivel esofágico fueron: varices esofágicas y desgarros mucosos. En estómago y duodeno ulceras y neoplasias. Destacar como causas infrecuentes un caso de fístula aorto-entérica y un divertículo de Meckel. La forma de presentación mas frecuente fue hematemesis siendo esta también la presentación mas frecuente en hemorragias masivas junto a shock hipovolémico con significación estadística. En 63 pacientes se realizo endoscopia urgente . Casi el 80% de los pacientes no precisaron ninguna terapeútica endoscópica, siendo la mas frecuentemente realizada la colocación de hemoclip + esclerosis con adrenalina. La cifra media de hb fue de 10,9 gr. Se realizo reendoscopia en un 17,7% de los pacientes. Se produjeron un total de 10 resangrados, todos ellos presentaban algún factor de riesgo asociado, siendo los mas frecuentes la presencia de hipertensión portal y la ingesta de aines (p 0,029). Se produjeron dos éxitus (fístula aortoentérica y desgarro en unión esofagogástrica). En 4 pacientes se precisó tratamiento quirúrgico por fracaso terapéutico Conclusión: La mayor parte de las HDA se consideraron leves, presentando un aumento de riesgo de resangrado los pacientes con comorbilidad. La presencia de sangrado exteriorizado como hematemesis se asoció a mayor gravedad de la hemorragia. En la mayor parte de los casos que precisaron tratamiento endoscópico, se utilizó doble terapéutica. CP197. HEMORRAGIA DIGESTIVA ALTA SECUNDARIA A TROMBOSIS PORTAL (TP) POR DÉFICIT DE PROTEÍNA S (pS) Selfa Muñoz A, López Segura R, Martín Lagos A, Alcázar Jaén LM, Barrientos Delgado A, Florido García M, Salmerón Escobar FJ, Quintero Fuentes D Servicio de Aparato Digestivo. Hospital de Especialidades San Cecilio. Granada Introducción: La causa más frecuente de TP es la cirrosis hepática, mientras que los estados de hipercoagulabilidad raramente son identificados como etiología de la TP. La TP suele manifestarse con síntomas inespecíficos, siendo la forma de presentación más frecuente la hemorragia digestiva alta. Caso clínico: Paciente de 37 años con antecedentes de fractura de tibia y trombosis venosa en miembro inferior izquierdo tras la fractura, tratada con heparina hasta hace 244 SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP198. IMPACTO DEL TRATAMIENTO COMBINADO MEDIANTE BALÓN GÁSTRICO Y DIETA HIPOCALÓRICA EN LAS COMORBILIDADES ASOCIADAS A LA OBESIDAD De Castro Parga ML1, Morales MJ2, Pineda JR1, Martínez Olmos MA3, Cid Gómez L1, Estévez P1, Feteira E1, Martínez Campos M1, Sierra JM2, Rodríguez-Prada JI1 Servicios de 1Aparato Digestivo y 2Endocrinología. Complejo Universitario de Vigo. Pontevedra 3 Servicio de Endocrinología. Complejo Hospitalario Universitario de Santiago. A Coruña Fig. 1. Ecografia doppler abdominal: trombosis portal completa no oclusiva con múltiples colaterales. 3 meses. Consulta por un vómito hemático y malestar abdominal. Refiere ingesta de ibuprofeno en los días previos por cefalea. En la exploración física se encuentra estable hemodinámicamente, con leve dolor abdominal difuso. En la analítica se observa Hb 12,5, urea 54, creatinina 0,8, AST 61, ALT 59, GGT 118, FA 208, leucocitos 3.540, plaquetas 143.000, Tº protrombina 68%. En la gastroscopia de urgencia se observan varices esofágicas de gran tamaño en 1/3 distal de esófago con varios puntos rojos que se ligan con bandas elásticas. Dados los hallazgos de la gastroscopia, se ingresa para estudio. Se le realiza ecografía doppler apreciando hígado de tamaño normal, con ecoestructura heterogénea, sin LOES, con TP completa no oclusiva con múltiples colaterales en hilio hepático y esplénico, ascitis y esplenomegalia (Fig. 1). Se le realiza estudio hepático completo siendo la serología del VHA, VHB, VHC negativas, estudio metabolismo hierro y cobre, estudio tiroideo y de autoinmunidad normales. Se le realiza AngioTAC abdominal que confirma los hallazgos de la ecografía. El estudio de hipercoagulabilidad fue positivo para un déficit de proteína S (pS libre 54%, pS total 104%). Se inicia tratamiento con HBPM. Discusión: La TP es un evento raro que a veces se manifiesta de forma subaguda o crónica con síntomas relacionados con la HTP. Hasta en un 60% de los casos se identifica un trastorno protrombótico sistémico subyacente. Existen dos formas de déficit de proteína S: tipo I, con niveles de pS total normal y niveles bajos de pS libre; tipo II con ambos niveles bajos. Un 74% de los pacientes desarrolla una TVP a diferentes niveles. La administración precoz de heparina es útil en el tratamiento de la TP reciente lográndose la repermeabilización en más del 70 % de los pacientes. En pacientes con cavernomatosis portal, el tratamiento anticoagulante también es eficaz previniendo la trombosis recurrente sin aumentar el riesgo ni la gravedad de una potencial hemorragia gastrointestinal. Introducción: Por su gran prevalencia, la obesidad constituye un problema sanitario de primera magnitud. Las comorbilidades asociadas a la obesidad son una causa directa de la disminución en la expectativa y en la calidad de vida. La efectividad del tratamiento mediante balón gástrico asociado a una dieta hipocalórica en las comorbilidades asociadas a la obesidad ha sido evaluada en estudios heterogéneos y realizados a corto plazo. Material y métodos: Estudio de cohortes prospectivo en 90 pacientes obesos (IMC > 30 kg/m2) sometidos a dieta hipocalórica y colocación de un balón gástrico durante 6 meses. Se realizó una valoración antropométrica basal, así como controles clínicos y analíticos a 1, 3 y 6 meses tras la implantación del balón y 3, 6 y 12 meses tras su retirada. Como criterio de efectividad de este tratamiento se consideró el descenso significativo en las cifras de tensión arterial (TA), glucemia, triglicéridos (TG) y colesterol (COL) a los 6 meses tras su colocación y a los 6 y 12 meses tras su retirada. Los resultados se analizan por intención de tratar, considerando significativos los valores de p < 0,05. Resultados: El 63,8% de obesos presentaba más de una comorbilidad, estando su número relacionado con el sexo varón (p = 0,001) y el grado de obesidad presente (p = 0,03). Existía HTA, hiperTG, hiperglucemia e hiperCOL en 19,8%, 32%, 32% y 20% respectivamente. A los 6 meses encontramos descensos significativos en las cifras de glucosa (p = 0,001), TG (p = 0,001) y COL (p = 0,0001). Este descenso fue precoz y se relacionó con el peso perdido, dado que PPP < 5% no mostraron cambios significativos, incrementándose el número de comorbilidades mejoradas al aumentar los valores del PPP. Tras la retirada del balón gástrico se produjo un incremento de las cifras de estas variables respecto a las logradas en el momento de su retirada, manteniendo no obstante descensos significativos respecto a las cifras basales en aquellos pacientes con PPP ≥ 5% a los 6 meses:TG (p = 0,015), TA (p = 0,015) y COL (p = 0,001) y a 12 meses: TG (p = 0,005) y COL (p = 0,01). Conclusiones: El tratamiento mediante balón gástrico asociado a una dieta hipocalórica demuestra efectividad en la mejora de las comorbilidades asociadas a la obesidad a corto y medio plazo. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 245 El beneficio en las comorbilidades se produce de manera precoz y está directamente relacionado con la pérdida de peso lograda. CP199. LINFANGITIS CARCINOMATOSA COMO PRIMERA MANIFESTACIÓN DE UN ADENOCARCINOMA DE ESÓFAGO López Segura RDP, Selfa Muñoz A, Barrientos Delgado A, Alcázar Jaén LM, Mundi Sánchez-Ramade JL, Salmerón J Servicio de Aparato Digestivo. Hospital Universitario San Cecilio. Granada Introducción: La linfangitis carcinomatosa es una forma inusual de patrón metastásico pulmonar. Presentamos el caso de un varón de 43 años que debutó con síntomas típicos de esta entidad, disnea y tos, que llevaron al diagnóstico de un tumor primario en esófago. Caso clínico: Varón de 43 años, fumador importante, que acude a Urgencias por disnea progresiva hasta hacerse de mínimos esfuerzos y tos no productiva de 3 semanas de evolución. Asímismo, asociaba pérdida de peso no cuantificada, astenia y anorexia del mismo tiempo de evolución. Estado general conservado, destacando en la exploración un murmullo vesicular disminuído en ambas bases, roncus y crepitantes en mitad inferior del hemitórax derecho. – Analítica general: PCR 5.78, 12100 leucocitos (80% neutrófilos), dímero D 13. – Gasometría arterial: 50/38/7.44/25.8/86%. – TAC de arterias pulmonares (Figs. 1 y 2): Derrame pleural bilateral. Adenopatías hiliares izquierdas con diámetro menor máximo de hasta 16 mm. Infiltrado con broncograma aéreo en lóbulo medio y lóbulo izquierdo derecho. Engrosamiento irregular de la pared esofágica y disminución de la luz con aumento de densidad de la grasa mediastínica circundante. – Endoscopia digestiva alta: Neoformación en tercio medio esofágico, que no impide el paso del endoscopio, de la que se toman muestras de biopsia. – Anatomía patológica: adenocarcinoma esofágico, con áreas pobremente diferenciadas y células en anillo de sello. Discusión: El caso que presentamos es una forma de presentación metastásica relativamente atípica de un adenocarcinoma esofágico, ya que la linfangitis carcinomatosa es una forma poco frecuente de diseminación metastásica pulmonar. Suele asociarse a neoplasias con histología adenocarcinoma. Los tumores que con más frecuencia ocasionan linfanfitis carcinomatosa son, en orden descendente, el cáncer de mama, pulmón, estómago, esófago, próstata y páncreas. Menos de la mitad de los pacientes con linfangitis carcinomatosa pulmonar, que presentan sín- REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Fig. 1. Topograma mostrando patrón de infiltrado reticulonodular intersticial. tomas respiratorios, sobreviven más de 3 meses. Habitualmente la terapia de elección es la quimioterapia aunque con intención puramente paliativa. Fig. 2. TAC de arterias pulmonares: derrame pleural bilateral. No se observan defectos de repleción a nivel de árbol arterial pulmonar. Adenopatías hiliares izquierdas con diámetro menor máximo de hasta 16 mm. Infiltrado con broncograma aéreo en lóbulo medio y lóbulo inferior derecho. Engrosamiento irregular de pared esofágica y disminución de la luz con aumento de densidad de la grasa mediastínica circundante. 246 CP200. MANEJO DE LA DISFAGIA EN UN HOSPITAL DE SEGUNDO NIVEL Martínez Pérez TDJ, Martínez Fernández R, Serrano Sánchez L, Jimeno Ayllón C, Gómez Ruiz CJ, García-Cano Lizcano J, Pérez García JI Servicio de Digestivo. Hospital Virgen de la Luz. Cuenca Introducción: Los trastornos de la deglución comprenden un grupo amplio y heterogéneo de alteraciones, en la que el síntoma paradigmático es la disfagia. Su abordaje clínico es complejo y su manejo multidisciplinar, por lo que constantemente es objeto de estudio. En la presente comunicación se describe nuestra experiencia en el manejo de estos trastornos en los últimos 2 años. Objetivos: Describir el manejo diagnóstico y terapéutico que se realiza en nuestro centro, de los pacientes que presentan disfagia. Material y métodos: Tras revisar las historias clínicas de los pacientes que consultan por disfagia en nuestro centro en los años 2010 y 2011, se confeccionó una base datos informatizada incluyendo diferentes datos de su evolución. A partir de la misma, se realiza un estudio descriptivo, retrospectivo, mediante el programa estadístico SPSS v.0. 11 Resultados: Casos: 108 (57 hombres, 51 mujeres). Edad media: 58 años (19-88). El síntoma en el 96,3% es la dificultad en la deglución, presentando sialorrea o dolor torácico el 0,9%. En el 29,6% la disfagia es intermitente, en el 27,8% progresiva y en el 10,2% se inicia de forma brusca. Mayoritariamente se produce con alimentos sólidos (43,5%) o con ambos (38,9%), asociando pérdida de peso el 22,2%. En el proceso diagnóstico se realiza gastroscopia en el 90,7%, manometría esofágica en el 36,1%, EGD en el 21,3% y TAC toraco-abdominal en el 13,9%, si bien la prueba clave en el 45,4% es la endoscopia. En el 20,4% la etiología no queda aclarada o se relaciona con trastornos motores distintos a achalasia, y en el 13,9% es de origen péptico. Un 58,8% reciben tratamiento con IBP®, y un 22,2% ninguno, precisando cirugía sólo un 2,8%. Conclusiones: 1. En nuestra área de salud la disfagia se presenta por igual en hombres y en mujeres, de unos 60 años, principalmente para sólidos y de forma intermitente o progresiva. 2. La endoscopia es la prueba principal en el diagnóstico, a pesar de lo cual, en un alto porcentaje no se consigue aclarar la etiología de la disfagia. 3. Los trastornos motores distintos a achalasia y el origen péptico son las dos etiologías más frecuentes. 4. La mayoría de los pacientes reciben IBP® o ningún tratamiento específico. SEMANA DE LAS ENFERMEDADES DIGESTIVAS CP201. METÁSTASIS CUTÁNEA COMO PRIMERA Y EXCEPCIONAL MANIFESTACIÓN DE CARCINOMA EPIDERMOIDE ESOFÁGICO Jiménez Gallo D2, Ramos Clemente MT2, Navas García N3, Rodríguez Pardo MJ2, Rodríguez Ramos C2 Servicios de 1Aparato Digestivo, 2Dermatología y 3 Anatomía Patológica. Hospital Universitario Puerta del Mar. Cádiz Resumen y caso clínico: La relación existente entre cáncer de esófago y metástasis cutáneas es excepcional, aun mas cuando aparece como la primera manifestación clínica del tumor, como es el caso que presentamos. Exponemos el caso de un varón de 71 años sin factores de riesgo conocidos para desarrollar cáncer de esófago, que comienza con la aparición de lesiones cutáneas asintomáticas meses antes de desarrollar clínica de disfagia motivo por el que consulta, en el estudio de la disfagia hallamos la existencia de un carcinoma epidermoide esofágico con diseminación a distancia de piel y ósea en el momento del diagnóstico, ambas afectaciones muy infrecuentes y de excepcional asociación. Es importante conocer este inusual comportamiento del tumor pudiendo metastatizar a distancia antes que de forma local con clínica de disfagia y contemplar la biopsia de lesiones cutáneas sospechosas lo que conlleva importantes implicaciones en el diagnóstico, estatificación y abordaje terapéutico del tumor. Discusión: La existencia de metástasis cutáneas en carcinoma epidermoide de esófago es extremadamente raro y su revisión en la literatura queda limitada debido a su infrecuente presentación, aun mas excepcional es el hallazgo de estas lesiones cutáneas como primera manifestación de la enfermedad. Además merece la pena mencionar la coexistencia de dos inusuales afectaciones metastasicas a distancia halladas en este paciente, la diseminación a piel y la diseminación ósea ambas existentes en el momento del diagnostico y aun sin manifestaciones loca- Fig. 1. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES Fig. 2. 247 esofágica péptica, en comparación con la endoscopia digestiva alta (EDA) convencional. El objetivo de este estudio fue investigar la utilidad de la esta nueva cápsula en el diagnostico y gradación de las varices esofágicas, así como en la detección de la gastropatía de la hipertensión portal (GHP) Pacientes y métodos: Se incluyeron pacientes con varices esofágicas conocidas o sospechadas, a los que se les realizó estudio con cápsula PillCam ESO 2 utilizando el procedimiento simplificado de ingestión. La EDA fue realizada el mismo día por un endoscopista que desconocía los resultados de la cápsula. Los parámetros analizados fueron el grado de varices (según la escala de Baveno IV), la necesidad de profilaxis sobre las varices (varices mayores de C2 o con puntos rojos), y la presencia de GHP. Resultados: Se incluyeron treinta pacientes (20H/5M), con una edad media de 56,6 años. Dos pacientes fueron excluidos por problemas técnicos. Los valores de sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo de PillCam ESO 2 fueron 88, 64, 79 y 78% para la detección de varices esofágicas y de 94, 42, 68 y 83% para el diagnóstico de GHP, respectivamente. Hubo acuerdo completo en el grado de varices en 22/28 pacientes (79%). PillCamESO2 indicó correctamente la necesidad de profilaxis en el 100% de los casos. No se evidenciaron complicaciones con ninguno de los dos procedimientos. Conclusiones: La capacidad diagnóstica de la cápsula PillCam ESO 2 para la detección y gradación de las varices esofágicas y la GHP es comparable a la de la EDA. Son necesarios estudios amplios y bien diseñados de coste-efectividad para evaluar la PillCam ESO2 como alternativa a la EDA en el cribado y seguimiento de las varices esofágicas. Fig. 3. les del propio tumor primario de esófago lo que hace de especial interés el comportamiento del mismo. CP202. PILLCAM ESO2 EN LA DETECCIÓN DE VARICES ESOFÁGICAS Y GASTROPATÍA DE LA HIPERTENSIÓN PORTAL: DATOS DEFINITIVOS DE UN ESTUDIO PROSPECTIVO Morales Barroso ML, Caunedo-Álvarez A, Romero-Vázquez J, Carmona Soria I, Pérez-Martínez J, Gómez-Rodríguez BJ, Argüelles Arias F, Pellier Bautista F, Herrerías Gutiérrez JM Servicio de Aparato Digestivo. Hospital Universitario Virgen Macarena. Sevilla Introducción: La cápsula esofágica PillCam ESO 2 ha demostrado buenos resultados en la detección de patología REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 CP203. PREVALENCIA DE LA ESOFAGITIS EOSINOFÍLICA EN PACIENTES ADULTOS EN UNA REGIÓN CENTRAL DE ESPAÑA DURANTE EL PERIODO 2005-2011 Arias A1, González Castillo S2, Tenias Burillo JM1, Angueira Lapeña T2, Guagnozzi D2, Sánchez Cazalilla M2, Yagüe Compadre JL3, Lucendo Villarín AJ2 1 Unidad de Apoyo a la Investigación. Hospital General La Mancha Centro. Ciudad Real. 2Servicio de Aparato Digestivo. Hospital General de Tomelloso. Ciudad Real. 3 Servicio de Anatomía Patológica. Hospital General La Mancha Centro. Ciudad Real Introducción: La esofagitis eosinofílica (EoE) ha sido recientemente reconocida como una causa enfermedad esofágica común. Sin embargo, su epidemiología en adultos no ha sido bien definida. Distintos estudios, especialmente de Norteamérica, han estimado una prevalencia variable entre 23/100.000 y 40/100.000 habitantes. Los 248 SEMANA DE LAS ENFERMEDADES DIGESTIVAS datos europeos son muy escasos y no disponemos de ningún estudio en España. Objetivo: Estimar la prevalencia de periodo de EoE en adultos en las áreas sanitarias de los Hospitales General de Tomelloso y Virgen de Altagracia entre los años 2005 ñ 2011. Material y métodos: Las poblaciones de referencia de las áreas analizadas se obtuvieron a partir de los datos del Instituto Nacional de Estadística. Se recopilaron de manera retrospectiva todos los pacientes mayores de 16 años diagnosticados de EoE en nuestros centros en los últimos 6 años, a partir del estudio de síntomas esofágicos compatibles. Todos los casos fueron confirmado por criterios histológicos en la biopsia. Se estimó la prevalencia de periodo junto con el intervalo de confianza del 95% (IC95%). Resultados: Entre enero del 2005 y diciembre del 2011, 40 pacientes adultos fueron diagnosticados de EoE en los hospitales de nuestra área, que atienden a una población de referencia de 89.642 habitantes. La edad media fue de 29,4 años (DE: 10,8; rango 16-53). Más del 80% de los pacientes tenían una edad comprendida entre los 16 y los 40 años; mientras que menos del 9% se encontraban por encima de los 50 años. La prevalencia de periodo fue de 44,62 casos por 100.000 habitantes (IC95%: 30-59), con una proporción entre varones y mujeres de 19:1. Así, la prevalencia en varones fue de 84 por 100.000 habitantes (IC95%: 56-112) y en mujeres de 4,5 por 100.000 habitantes (IC95%: 0,5-16,3). Conclusiones: La EoE resultó una enfermedad altamente prevalente en adultos, afectando a uno de cada 2.250 habitantes. Teniendo en cuenta que los casos poco sintomáticos no acudirían a nuestras consultas y que distintos trabajos definen a la EoE como un trastorno predominante en la infancia, nuestros cálculos infraestimarían la epidemiología real de la enfermedad. CP204. RECURRENCIA DE HEMORRAGIA POR VARICES ESOFÁGICAS EN PACIENTE PORTADOR DE TIPS, POR DESPLAZAMIENTO Y OCLUSIÓN DEL STENT Ávila Carpio AD, Rojas Mercedes NL, Ciria Bru V Servicio de Aparato Digestivo. Hospital Universitario Virgen del Rocío. Sevilla Introducción: La recurrencia de la hemorragia por VE, ocurre en el 30-50% de los pacientes durante el primer día posterior al sangrado agudo y en el 60-80%, durante el primer año. La profilaxis secundaria debe iniciarse tan pronto como sea posible a partir del episodio de sangrado. Debe iniciarse con tratamiento farmacológico (BB, Nitratos), una vez haya estabilidad hemodinámica y combinar con terapia endoscópica (EVE, Bandas). Es importante si hay experiencia en el centro hospitalario realizar estudio hemodinámico para valorar el GPVP, si este ese elevado, a pesar de tratamiento, podría ser necesario utilizar TIPS, para reducir el riesgo de sangrado. Fig. 1. TIPS ocluido. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 249 Discusión: En los casos en que fracasa el tratamiento farmacológico y endoscópico en la prevención del resangrado, está indicado el TIPS y shunts quirúrgicos. Cabe mencionar la importancia de la medición del GPVP, pues nos orienta sobre la efectividad del tratamiento farmacológico, en este caso, no era efectivo, por lo que se decide colocar el TIPS. Tras las colocación de un TIPS se deben realizar revisiones, por ecografía o mediante estudio hemodinámico. Nuestro paciente debutó con un nuevo episodio de HDA, apreciándose mal funcionamiento del TIPS, que llevó a un nuevo aumento del GPVP y por tantoalto riesgo de resangrado. Dentro de las complicaciones del TIPS encontramos la encefalopatía y la oclusión del mismo. Este ha demostrado mayor disminución del GPVP, que el tratamiento farmacológico y endoscópico, pero es más caro y precisa de revisiones periódicas. CP205. TRASTORNOS MOTORES ESOFÁGICOS PRIMARIOS POR HIPERMOTILIDAD González-Artacho C, Matas Cobos AM, de la Torre Rubio P, García Marín MC, Ruíz-Cabello Jiménez M, de Teresa Galván J Servicio de Aparato Digestivo. Complejo Hospitalario Regional Virgen de las Nieves. Granada Fig. 2. TIPS funcionante. Caso clínico: Paciente de 52 años con antecedente de cirrosis hepática VHC genotipo 1b, con confirmación histológica. En 2008 ingresa en la unidad de sangrantes por HDA secundaria varices esofágicas, tratadas con escleroterapia. Durante el ingreso se inician BB y se programa para bandas. En junio 2011 ingresa por nuevo episodio de sangrado. Durante el ingreso BB a dosis tope (320 mg/día), se realiza estudio hemodinámico con GPVP (38 mmHg). Se decide colocar TIPS (GPVP 8 mmHg). Octubre 2011 Eco con adecuado funcionamiento del TIPS. En Noviembre 2011, nuevo episodio de HDA, se hace nuevo estudio hemodinámico, donde se aprecia oclusión del stent y desplazamiento de este (GPVP 19 mmHg). Se coloca nuevo TIPS (GPVP 10 mmHg). TIPS Ocluido. TIPS Funcionante. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 Introducción: Los trastornos motores del esófago se caracterizan por la alteración de la función del músculo liso esofágico, bien del peristaltismo del cuerpo esofágico o de la presión y/o relajación del esfínter esofágico inferior. Los primarios son aquellos no asociados a ninguna otra situación o enfermedad que pudiera ser su causa. Objetivos: Analizar la incidencia de trastornos motores esofágicos primarios por hipermotilidad en nuestra población de referencia y sus características. Material y métodos: Revisamos, desde enero de 2001 hasta diciembre de 2011, los casos diagnosticados de trastorno motor esofágico tras realización de manometría, considerando una población de referencia de nuestro hospital de 480.000 habitantes. Realizamos un estudio descriptivo retrospectivo. Resultados: En 11 años hemos diagnosticado 130 trastornos motores: 65 achalasias, 47 de esfínter esofágico inferior hipertónico (EEIH), 15 de espasmo esofágico difuso (EED) y 3 peristalsis sintomáticas. La incidencia fue: 1,23, 0,89, 0,28 y 0,06 por 100.000 habitantes/año, respectivamente. La edad media fue de 54,6 años, 52,32, 63,40 y 65,33 años, respectivamente. La distribución por sexo (%hombre/mujer) fue de 61/39 en achalasia, 28/72 EEIH, 66/33 EED y 0/100 en peristalsis sintomática. La clínica más frecuente fue la disfagia: 91% de las achalasias, 49% de EEIH, 80% de los EED y 100% en la peristalsis sintomática; siendo más frecuente la disfagia tanto a sólidos como 250 líquidos que por separado. Otras manifestaciones fueron el dolor precordial en 3 pacientes con achalasia, 12 (26%) con EEIH y 2 con EED. Llama la atención que en el 55% de EEIH referían clínica de reflujo gastroesofágico (pirosis y/o regurgitación), aunque la pHmetría fue normal. La endoscopia digestiva alta (EDA) fue normal en el 23 % de achalasias, en 21% fue sugerente de cardias hipertónico, en 23% sospecha de trastorno motor y en 23% esófago dilatado. La EDA en EEIH fue normal en el 39%, hernia de hiato en el 22%, cardias hipertónico en el 17% y un caso con una neoplasia subcardial. En EED la EDA fue normal en el 69% y se sospechó trastorno motor en un 23%. Conclusiones: 1. La manometría esofágica es la técnica que permite el diagnóstico de los trastornos motores esofágicos. 2. La edad media al diagnóstico está entre 50-60 años. 3. La achalasia es el más frecuente, y mejor caracterizado en la literatura. 4. En conjunto, la clínica más frecuente es la disfagia a sólidos y líquidos. 5. El papel principal de la EDA es descartar un trastorno secundario (neoplasias, etc). CP206. TRATAMIENTO CON TALIDOMIDA ASOCIADA A TRATAMIENTO ENDOSCÓPICO CON APC EN EL SANGRADO RECTAL POR LESIONES VASCULARES SECUNDARIAS A PROCTITIS ACTÍNICA SEVERA Rincón Gatica A, Araujo Míguez A, Pizarro Moreno A Unidad de Gestión Clínica Aparato Digestivo. Hospitales Universitarios Virgen del Rocío. Sevilla Introducción: Presentamos dos casos de proctitis actínica cronica con requerimientos transfusionales y fracaso del tratamiento endoscopico que se beneficiaron de talidomida para el cese del sangrado. Casos clínicos: Varón de 80 años con adenocarcinoma prostático tratado con radioterapia y mujer de 63 años con neoplasia de cérvix estadío IV. Tratados con radioterapia pélvica y los dos años siguientes desarrollaron rectorragia cuantiosa, diagnosticados de Proctitis Actínica secundaria al tratamiento radioterápico. En ambos rectorragia con sangrado grado IV, con necesidad de soporte transfusional; refractaria a tratamiento endoscopico con argon plasma (APC) en varias sesiones y a suplementos de hierro oral. Se inició tratamiento con talidomida; 100 mg. cada 24 horas en el primer caso y 100 mg cada 12 horas en el segundo, acompañado de hierro intravenoso consiguiendo el cese del sangrado. Ambos desarrollaron efectos secundarios del fármaco: neuropatía tóxica y edemas en miembros inferiores no trombótico. Ninguno ha vuelto a sangrar y la hemoglobina se mantiene estable en ambos pacientes tras un año de seguimiento. SEMANA DE LAS ENFERMEDADES DIGESTIVAS Discusión: La talidomida puede ser una opción eficaz en pacientes con proctitis actínica severa refractaria a otros tratamientos, en combinación con los mismos. La duración del efecto en nuestros pacientes creemos que se debe a la combinación con tratamiento endoscopico. CP207. TRATAMIENTO DE LA ACALASIA CON INYECCIÓN LOCAL DE TOXINA BOTULÍNICA A BAJO CONTROL ENDOSCÓPICO EN LA REGIÓN CARDIAL: NUESTRA EXPERIENCIA Martínez Tirado MDP, Martín-Lagos Maldonado A, Barrientos Delgado A, Florido García M, Salmerón Escobar FJ, Casado Caballero FJ Unidad de Gestión Clínica de Aparato Digestivo. Hospital Universitario San Cecilio. Granada Introducción: Se sabe que la inyección local de la toxina botulínica tipo A en la región cardial bajo control endoscópico (ITBE) en el tratamiento de la acalasia, reduce la presión del esfínter esofágico inferior al interferir sobre la inervación colinérgica excitatoria. Esto se traduce en una mejoría clínica subjetiva de la disfagia. Objetivo: Describir las características y resultados de los paciente con acalasia tratados con ITBE en nuestra Unidad desde 2006-2011. Presentamos una serie de 8 casos Método: Inyección de toxina: Por control endoscópico se inyectan 100 UI de toxina botulínica A, diluida en 2 ml de suero fisiológico.Se distribuye 0,5 ml en cada cuadrante(25 UI).Las reinyecciones se indican cuando reaparece la sintomatología. Resultados/conclusiones: 7 pacientes diagnosticados de acalasia típica y 1 de vigorosa, fueron tratados con ITBE. 5 mujeres y 3 hombres, con una media de edad de 75,12 años (38a-87a).No hubo complicaciones durante la técnica. En la tabla 1 presentamos la indicación y la respuesta al tratamiento La ITBE ha demostrado ser eficaz en el tratamiento de la acalasia, pero con un efecto terapéutico transitorio, lo que limita su aplicación como tratamiento definitivo. La aplicación es simple y con escasa morbilidad, pudiendo repetirse las veces que sea necesario. El subgrupo de pacientes que más se beneficia es aquel con mayor riesgo para otras opciones terapéuticas o que las rechazan de entrada, siendo los de edad avanzada y pluripatológicos los principales candidatos a esta técnica. En nuestra serie la media de edad fue de 75,12 años. En tres pacientes, con alta morbilidad, se indicó como tratamiento de primera elección. Otro grupo de pacientes que puede beneficiarse son aquellos en los que fracasan la dilatación forzada o la cardiomiotomía. cinco de nuestros casos habían sido tratados, previamente, con dilatación y/o cirugía. REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 COMUNICACIONES PÓSTERES 251 TABLA I INDICACIÓN Y RESPUESTA AL TRATAMIENTO CON TOXINA BOTULÍNICA Paciente Indicación N.º de sesiones de ITBE Respuesta Estado actual 1 Fracaso de cirugía y dilatación (21s)* 2 1.º sesión respuesta parcial Recibida a los 5 meses 2.ª sesión 2 Riesgo elevado para otras terapias (84a) Fracaso de la dilatación (1s) 1 Mejoría parcial. Tratamiento con nifedipino Asintomática (1 año) Ausencia de mejoría 2.ª Dilatación Asintomática (9 meses) Fracaso de la dilatación (3s) Riesgo elevado para otras terapias (84a) 1.ª dilatación Riesgo elevado para otras terapias (84a) Riesgo elevado para otras terapias (87a) Fracaso de cirugía y dilatación (1s) 1 1 3 4 5 6 7 8 1 1 Ausencia de mejoría 2.ª Dilatación 1 1 Asintomática (5 años) Asintomática (1 año) No sigue revisiones Asintomático No seguimiento Ausencia de mejoría Nueva mejoría Asintomático (3 años) *Número de sesiones. El éxito atribuido a la toxina en nuestra serie es del 50% del total (4 de 8 pacientes) Teniendo en cuenta que su uso era la única opción posible en 5, puede considerarse una eficacia del 80% para pacientes de alto riesgo. Por otra parte, su uso no impidió realizar nueva dilatación o cirugía en aquellos pacientes que asumieron los riesgos. Según nuestra experiencia al ITBE tiene una eficacia aceptable. La sencillez de aplicación y la ausencia de complicaciones graves la convierten en una posibilidad de tratamiento para aquellos pacientes a los que no tenemos otras opciones que ofrecer. CP208. VALOR DE LA pHMETRÍA AMBULATORIA DE 24 HORAS EN EL DIAGNÓSTICO DE LOS SÍNTOMAS ASOCIADOS A REFLUJO GASTROESOFÁGICO EN PACIENTES SIN HALLAZGOS DE ESOFAGITIS EN ENDOSCOPIA DIGESTIVA ALTA Marín Pedrosa S, Naveas Polo C, Pérez Rodríguez E, Hervás Molina AJ, Muñoz García-Borruel M, Moreno Rincón E, Iglesias Flores E Servicio de Aparato Digestivo. Hospital Universitario Reina Sofía. Córdoba Introducción/objetivos: El reflujo gastroesofágico (RGE) es una patología crónica, muy común en la población y puede asociarse a una elevada morbilidad. Para su diagnóstico, la técnica más utilizada es la pHmetría REV ESP ENFERM DIG 2012; 104 (Supl. I): 123-252 ambulatoria, la cual no siempre es diagnóstica; y esto ocurre por ejemplo cuando el contenido refluido es de pequeña cantidad o cuando éste es contenido no ácido. Por ello hemos diseñado este estudio cuyo objetivo es determinar el valor diagnóstico en nuestro medio de la pHmetría ambulatoria en pacientes con clínica atribuible a reflujo gastroesofágico y sin esofagitis en endoscopia digestiva alta (EDA). Material y método: Se diseñó un estudio retrospectivo en el que se incluyeron 82 pacientes con diagnóstico clínico de reflujo gastroesofágico sin esofagitis valorada por EDA, a los cuales se le realizó pHmetría ambulatoria de 24 horas, con sonda de un canal, mediante técnica convencional. Se recogieron datos demográficos así como datos referentes al score de De Meester, síntomas totales, síntomas a pH < 4, en una base de datos Acces y se analizaron mediante el programa estadístico SPSS. Resultados: Los pacientes estudiados tenían una edad media de 44,8 años (± 15), de estos el 58,5% fueron mujeres. En cuanto al diagnóstico obtenido fue: normal en el 59,8% de los pacientes, reflujo leve 20,7%, reflujo moderado 17% y reflujo grave 2,4%. Durante la exploración aparecieron síntomas en el 45,1% de los pacientes y síntomas a pH < 4 en el 26,8%, siendo el índice sintomático significativo en el 59,1% de éstos últimos. Conclusiones: La pHmetría encuentra reflujo patológico en 1 de cada 3 pacientes con síntomas de RGE sin esofagitis, habiendo diferencias entre hombres y mujeres. Esto nos hace hace pensar que además del reflujo ácido otros factores como la hipersensibilidad visceral pueden influir en esta patología.