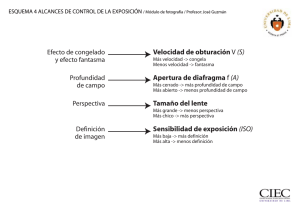
Descargar en PDF - Rehabilitación Integral
Anuncio

EDITORIAL Revisiones sistemáticas, su aplicación y utilidad en la práctica clínica. ARTÍCULOS ORIGINALES Dolor fantasma en niños y jóvenes amputados adquiridos: prevalencia y características clínicas. www.rehabilitacionintegral.cl Caracterización de heridas en pacientes infantiles y juveniles con discapacidad neuro-músculo-esquelética. Yesos seriados en niños con parálisis cerebral espástica con pie y marcha en equino previamente infiltrados con toxina botulínica tipo A. Estudio de 8 casos. ARTÍCULO ESPECIAL Potencial terapéutico de la hipoxia intermitente. Alerta bibliográfica revisiones de parálisis cerebral Listado de enero a mayo. CRÓNICA Congresos y eventos. Instrucciones a los autores. Volumen 10 / Número 1 / Julio 2015 Indexada en Literatura Latinoamericana y del Caribe de Información de Ciencias de la Salud (LILACS) Volumen 10 / Número 1 / Julio 2015 (Rehabil.integral) La Revista Rehabilitación Integral, es el órgano científico oficial de la Sociedad Pro Ayuda del Niño Lisiado-Teletón Chile y de la Organización Internacional de Teletones (ORITEL). Se encuentra registrada en el Centro Internacional de ISSN con la sigla Rehabil.integral bajo el número 0718-7947 para versión en línea. Se publica en forma semestral y se puede encontrar el texto completo en www.rehabilitacionintegral.cl Tiene como misión publicar trabajos científicos originales y otros tipos de documentos nacionales o extranjeros, en el área de la rehabilitación integral de la población infantil, juvenil y de adultos, que no hayan sido publicados en otras revistas. La Revista se reserva los derechos sobre ellos. Las áreas de interés para la rehabilitación integral son: medicina física y rehabilitación, traumatología y ortopedia, urología, neurología, psiquiatría, psicología, odontología, enfermería, terapia ocupacional, kinesiología, nutrición, fonoaudiología, educación, trabajo social, deporte adaptado, órtesis, prótesis y otras terapias relacionadas. Invitamos a todos los profesionales que trabajan e investigan en rehabilitación, independientemente de su lugar de origen, trabajo, profesión o especialidad a publicar en esta revista. Indizado en LILACS http://lilacs.bvsalud.org. Instituto Teletón Chile - DIDE Dirección postal: Alameda 4620, Estación Central, Santiago-Chile Teléfono: 226772076 E-mail: [email protected] Representante legal: Sr. Mario Puentes Producción: María Cristina Illanes Holch Felipe Escudero Illanes 222126384 - 9 2251534 Prohibida su reproducción total o parcial sin autorización del editor. ISSN: 0718-7157 (versión impresa) ISSN: 0718-7947 (versión en línea) COMITÉ EJECUTIVO DE EDICIÓN Editora Dra. Karin Rotter P. Prof. Asociada Universidad del Desarrollo Prof. Adjunta Universidad de Chile. Dirección de Investigación y Desarrollo Teletón-Chile Coeditora Prof. Fresia Solís F. Prof. Asociada Universidad de Chile. Dirección de Investigación y Desarrollo Teletón-Chile Asistente Edición Pamela San Martín P. Ingeniero Estadístico Dirección de Investigación y Desarrollo Teletón-Chile COMITÉ EDITORIAL Ciencias sociales Raquel Calvarro Teletón-Santiago Educación Elsa Garlick Teletón-Valparaíso Enfermería Roxana Boke Teletón-Santiago Fisiatría José Luis Bacco Teletón-Valparaíso Lorena Berna Instituto Nacional de Rehabilitación Pedro Aguirre Cerda-Santiago Mª Antonieta Blanco Teletón-Santiago Lorena Cerda Hospital Clínico Universidad de Chile Jacqueline Dote Teletón-Santiago Susana Lillo Clínica Las Condes Carlo Paolinelli Hospital Clínico Universidad de Chile Dra. Angela Navarrete Teletón-Santiago Dra. Paola Riffo Clínica Alemana Fonoaudiología Odontopediatría Kinesiología Ortopedia infantil Cristián Gana Teletón-Santiago Verónica Aliaga Escuela Kinesiología, Facultad de Medicina, Universidad de Chile Marcelo Cano Escuela Kinesiología, Facultad de Medicina, Universidad de Chile Esteban Flores The University of Queensland, Australia Metodología Fresia Solís Teletón-Chile Neumología Infantil Francisco Prado Departamento Pediatría, Campus Centro, Facultad de Medicina, Universidad de Chile Neurología Infantil Fernando Novoa Sociedad de Neurología, Psiquiatría y Neurocirugía Livia Barrionuevo Teletón-Santiago Carlos Saavedra Hospital San Borja-Arriarán Santiago Psicología Mariana Searle Escuela de Medicina Universidad Andrés Bello Viña del Mar Ana María Bacigalupo Escuela de Psicología, Universidad de Valparaíso Salud Pública Inés Salas Teletón-Santiago Patricia Huber Teletón-Arica Terapia Ocupacional Mª Inés Rodríguez Teletón-Santiago Urología Humberto Chiang Clínica Las Condes Ricardo Yáñez Teletón-Concepción Contenido Rehabil. integral 2015; 10 (1): 4 EDITORIAL Revisiones sistemáticas, su aplicación y utilidad en la práctica clínica. Paula Nahuelhual C ..............................................................................................................................................6 ARTÍCULOS ORIGINALES Dolor fantasma en niños y jóvenes amputados adquiridos: prevalencia y características clínicas. Andrea Velasco I, Daniela García P, Pamela San Martín P, Fresia Solís F .........................................................8 Caracterización de heridas en pacientes infantiles y juveniles con discapacidad neuro-músculo-esquelética. Daniella Tessada P, Karin Rotter P, Pamela San Martín P ..................................................................................17 Yesos seriados en niños con parálisis cerebral espástica con pie y marcha en equino previamente infiltrados con toxina botulínica tipo A. Estudio de 8 casos. Francisco Villalobos B, Mauricio Barraza V .......................................................................................................25 ARTÍCULO especial Potencial terapéutico de la hipoxia intermitente. Angela A Navarrete-Opazo ...................................................................................................................................32 Alerta bibliográfica revisiones de parálisis cerebral Listado de enero a mayo de 2015 .......................................................................................................................42 CRÓNICA Congresos y eventos .............................................................................................................................................49 Instrucciones a los autores ..................................................................................................................................51 4 Rehabil. integral 2015; 10 (1): 5 Contents EDITORIAL Aplicability and clinical use fulness of systematic reviews. Paula Nahuelhual C ..............................................................................................................................................6 ORIGINAL articles Phantom pain in children and teenagers with acquired amputations: Prevalence an clinical features. Andrea Velasco I, Daniela García P, Pamela San Martín P, Fresia Solís F .........................................................8 Characterization of wounds in children and young patients with neuro-musculoskeletal disabilities at Telethon Institute. Daniella Tessada P, Karin Rotter P, Pamela San Martín P ..................................................................................17 Serial casts in children with spastic cerebral palsy and equinus foot previously treated with botulinum toxin type A. Study of 8 cases. Francisco Villalobos B, Mauricio Barraza V .......................................................................................................25 special article Therapeutic potential of intermittent hypoxia. Angela A Navarrete-Opazo ...................................................................................................................................32 BibliograPHIC Alert In Cerebral PALSY List of reviews January to May 2015 ................................................................................................................42 CHRONICLE Events ....................................................................................................................................................................49 Instructions to the authors ..................................................................................................................................51 5 Rehabil. integral 2015; 10 (1): 6-7 Editorial Revisiones sistemáticas, su aplicación y utilidad en la práctica clínica El conocimiento en el área médica ha ido creciendo en forma exponencial durante las últimas décadas a nivel mundial, lo que hace imprescindible y a la vez dificulta la actualización constante, en especial considerando el tiempo que implica y la diversidad metodológica de los estudios publicados. Desde el número anterior hemos incorporado en la revista Rehabilitación Integral los títulos de revisiones sistemáticas (RS) que han sido publicadas recientemente en relación a parálisis cerebral, como una forma de facilitar su difusión y de apoyar la gestión del conocimiento en los centros dedicados a la rehabilitación. Las RS son investigaciones que tienen por objetivo reunir la mejor evidencia disponible, con el fin de responder una pregunta específica, clínica o de investigación. Esta revisión debe cumplir con criterios de elegibilidad, definidos previamente por el autor. Los métodos utilizados son sistemáticos y explícitos, minimizan los sesgos y aportan resultados más confiables para obtener conclusiones que colaboren en la toma de decisiones en salud1-3. Las RS son una forma eficiente de acceder a la investigación respecto a una temática en particular, ya que disminuyen el tiempo requerido de los profesionales de la salud para la búsqueda de la literatura científica, incluyen una valoración crítica e interpretación de los resultados de los estudios que analizan, y exploran las diferencias existentes entre los diferentes estudios. Se convierten así en una base confiable para la toma de decisiones en salud, desarrollo de políticas y futuras investigaciones. Actualmente, son de gran relevancia las RS relacionadas con la efectividad de determinadas intervenciones, el uso de medicamentos, sus beneficios y contraindicaciones, pronósticos clínicos, herramientas diagnósticas, entre otras. A continuación, se presentan algunas de las características más relevantes de las RS: • Deben contar con un protocolo previamente establecido, donde el/los objetivos de la revisión, los criterios de elegibilidad de los estudios y la metodología que se empleará en cada etapa queda descrita explícitamente, lo que la hace reproducible. Para evitar la duplicación en RS y como criterio de calidad, los protocolos se publican en bases de datos especializadas, ejemplo de esto es la Cochrane Database of Systematics Reviews de la Colaboración Cochrane4, donde se publican los protocolos de RS que se están desarrollando bajo el alero de esta organización, y la International prospective register of systematics reviews (PROSPERO) de la Universidad de York5,6. • Deben llevar a cabo una búsqueda sistemática4 que permita identificar todos los estudios que puedan cumplir los criterios de elegibilidad; para ello deben estar declaradas por los autores la estrategia de búsqueda y las bases de datos que se utilizaron, de tal forma que al replicarla se pueda llegar a los mismos resultados. • Los artículos que cumplan los criterios de elegibilidad, son evaluados en cuanto a la calidad metodológica y riesgo de sesgo, con el fin de identificar la validez de los resultados de los estudios incluidos. • Deben desarrollar una presentación sistemática y una síntesis de las características y resultados de los estudios incluidos. 6 Editorial Al ser las RS trabajos científicos considerados actualmente como el mejor nivel de evidencia, cuando se realizan bajo estándares de calidad7, recomendamos fervientemente revisar los títulos que aparecerán en cada número, pues en ellos encontrará resultados que pueden contribuir a enriquecer sus conocimientos clínicos y a mejorar la calidad de atención que brinda a sus usuarios. Paula Nahuelhual C. Kinesióloga Investigación y Desarrollo Instituto Teletón Referencias bibliográficas 1. Oxman AD, Guyatt GH. The science of reviewing research. Ann N Y Acad Sci 1993; 703: 125-33. 2. Antman EM, Lau J, Kupelnick B, Mosteller F, Chalmers TC. A comparison of results of metaanalyses of randomized control trials and recommendations of clinical experts: Treatments for myocardial infarction. JAMA 1992; 268: 240-8. 3. Higgins J, Green S. Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0. The Cochrane Collaboration, 2011. 4. The Cochrane Collaboration. Cochrane Library, disponible en http://www.cochranelibrary.com/; [consultado el 15 de junio de 2015]. 5. Booth A, et al. “PROSPERO at one year: an evaluation of its utility.” Syst Rev 2013; 2: 4-7. 6. University of York. International prospective register of systematic reviews. Centre for reviews and dissemination. Disponible en: www.crd.york.ac.uk/PROSPERO/prospero.asp [consultado el 15 de junio de 2015]. 7. Letelier L, Manríquez J, Rada G. Revisiones sistemáticas y metaanálisis: ¿son la mejor evidencia? Rev Med Chile 2005; 133: 246-9. Rehabil. integral 2015; 10 (1): 6-7 7 Rehabil. integral 2015; 10 (1): 8-16 Artículo Original Dolor fantasma en niños y jóvenes amputados adquiridos: prevalencia y características clínicas Andrea Velasco I1, Daniela García P2, Pamela San MartÍn P3, Fresia Solís F3. 1 Residente fisiatría, Universidad de Chile. 2 Departamento de Fisiatría, Instituto Teletón de Santiago. 3 Dirección de Investigación y Desarrollo, Instituto Teletón Chile. Correspondencia a: Andrea Velasco I. E-mail: [email protected] Recibido: 10 de abril de 2015 Aceptado: 4 de junio de 2015 ABSTRACT Phantom pain in children and teenagers with acquired amputations: Prevalence an clinical features Introduction: Phantom pain is a common condition in amputated patients generating significant disability. Prevalence among adult population is estimated at 49-82%. There is little evidence of the incidence and prevalence in child and adolescent population. Objectives: To estimate the incidence and prevalence of phantom pain in amputees aged 10 years and older of the Telethon Institute of Santiago; characterize this population and associate different clinical and demographic factors with the presence of phantom pain. Patients and Methods: Study incidence and prevalence based on a review of medical records to obtain demographic and clinical data. In addition a telephone survey was made to patients 10 years or older diagnosed with one or more acquired amputations who are treated or have been treated at Telethon Institute of Santiago until 2013. Results: The incidence of phantom pain in the study population is 11 per 100 persons/year and prevalence is 62%. Statistically significant associations were found between the presence of phantom pain variables and time since amputation (the longer the time elapsed, less pain) and age of amputation (the older the age at which major amputation was performed more pain). Conclusion: Phantom pain is a common phenomenon in patients with acquired amputation aged 10 years and older treated at the Telethon Institute of Santiago prevalence being 62%. Key words: Phantom pain, prevalence, amputees. RESUMEN Introducción: El dolor fantasma es una condición frecuente en pacientes amputados lo que genera discapacidad importante. En población adulta se estima una prevalencia entre 49-82%. Existe escasa evidencia de la incidencia y prevalencia en población de niños y adolescentes. Objetivos: Estimar la incidencia y la prevalencia del dolor fantasma en la población de amputados adquiridos del Instituto Teletón (IT) de Santiago de 10 años y más; caracterizar a esta población y asociar distintos factores clínicos y demográficos con la presencia de este dolor. 8 Dolor fantasma en niños y jóvenes amputados adquiridos Pacientes y Métodos: Estudio descriptivo de incidencia y prevalencia basado en la revisión de fichas clínicas para la obtención de datos demográficos, clínicos y evaluación de registro de dolor fantasma. Se aplicó encuesta telefónica a pacientes de 10 años o más, con diagnóstico de una o más amputación/es adquirida/s, que se atiendan o hayan sido atendido en IT Santiago hasta el año 2013. Resultados: La incidencia de dolor fantasma en la población estudiada es de 11 por 100 personas/ año y prevalencia de 62%. Se encontraron asociaciones estadísticamente significativas, entre la presencia de dolor fantasma y el tiempo transcurrido desde la amputación (a mayor tiempo transcurrido, menor dolor) y edad de la amputación (a mayor edad en que se realizó la amputación mayor dolor). Conclusión: El dolor fantasma es un fenómeno frecuente en pacientes amputados adquiridos de 10 años y más atendidos en el IT de Santiago con una prevalencia del 62%. Palabras clave: Amputados, prevalencia, dolor fantasma. Introducción En Chile, se ha reportado que en personas con discapacidad de cualquier edad, un 16% presenta enfermedades originadas en el sistema osteomuscular y del tejido conjuntivo y, un 6,55% señala que su deficiencia es de tipo físico, no informándose si su origen se deriva de una amputación3. En Estados Unidos la prevalencia de pacientes amputados en 2005 era de 1,6 millones y se estima que serán 3,6 millones en 20501. En el Instituto Teletón (IT)-Chile, actualmente se atienden 27.805 pacientes, de los cuales un 6,4% tiene el diagnóstico de amputaciones y/o malformaciones de las extremidades4. Del total de amputaciones, un tercio ocurre en menores de 18 años, siendo dos veces más frecuentes en niños que en niñas5. En menores de 10 años, las causas más frecuentes son quemaduras con agua caliente, accidentes automovilísticos, tumores y accidentes con máquinas; entre los 10 y 20 años aumenta la incidencia de tumores y traumatismos6. Las causas más prevalentes en la población adulta son de origen vascular seguido por el traumático1. Dentro de las complicaciones de la amputación son frecuentes las alteraciones a nivel del muñón como: dolor fantasma, dolor de muñón, dermatitis, foliculitis, úlceras o erosiones, neuromas y exostosis en los niños. Rehabil. integral 2015; 10 (1): 8-16 La sensación de miembro fantasma se refiere a la percepción continua del miembro amputado, no dolorosa. Esta percepción contiene sensaciones cinéticas, cenestésicas y percepciones exteroceptivas (contacto, presión, temperatura, prurito y vibración). Estas últimas estarían exacerbadas en el dolor fantasma7. La sensación fantasma se considera el resultado natural de la amputación, por lo que no es considerado un fenómeno patológico8. El dolor fantasma, en cambio, se refiere a la experiencia de dolor de características generalmente neuropáticas, de una parte del cuerpo que se ha extirpado en forma quirúrgica o traumática9, aunque también se ha reportado en pacientes con deficiencias congénitas10. No existe consenso respecto a la prevalencia de dolor fantasma; se estima entre 49 y 83%7-21. Esta gran variación se puede explicar por diversas causas como: diferencias en los diseños metodológicos, las poblaciones estudiadas y su patología de base, la dificultad en diferenciar el dolor de la sensación fantasma y del dolor en el muñón, entre otros14,16,22. En diversos estudios se ha demostrado que la presencia de una amputación significa un deterioro importante en la calidad de vida de los pacientes amputados y de sus familias, la que empeora aún más en presencia de dolor fantasma13,29, por lo tanto, este trabajo tiene como objetivo, determinar la incidencia y prevalencia de dolor fantasma en niños y jóvenes 9 A. Velasco I. et al. amputados adquiridos de 10 o más años del IT Santiago, caracterizar a esta población y asociar distintos factores clínicos y demográficos con la presencia de este dolor. Materiales y Métodos Diseño del estudio Estudio descriptivo, de prevalencia, retrospectivo. Población estudiada Niños y jóvenes con diagnóstico de una o más amputaciones adquiridas que hayan sido atendidos o se atiendan en IT Santiago, y que en el año 2013 tuvieran entre 10 y 31 años. Se excluyen pacientes con deficiencias congénitas de alguna extremidad, con deterioro cognitivo y/o déficit auditivo asociado. Método Revisión de fichas clínicas, con registro de variables demográficas: fecha de nacimiento, sexo, previsión, lugar de residencia y clínicas: fecha de amputación, fecha de primera consulta, causa, número y nivel de amputación, lado y extremidad afectada, sensación y dolor fantasma y otras complicaciones de la amputación y uso de prótesis. A los pacientes seleccionados, se les aplicó una encuesta telefónica especialmente diseñada para el objetivo del estudio, entre octubre y diciembre del año 2013. La encuesta se basó en distintas escalas validadas que miden dolor neuropático y evaluó la presencia de sensación fantasma, dolor fantasma, primer y último episodio de dolor, intensidad del dolor, características y gatillantes de este. Análisis de resultados Las variables fueron tabuladas en planilla Excel y se procesaron con SPSS versión 17.0. Las tasas se calcularon de la siguiente forma: N° pacientes con dolor en los últimos 3 meses Tasa de densidad de = * 100 incidencia de dolor ∑ tiempo de exposición al dolor Prevalencia lápsica 10 = N° de pacientes que han tenido dolor alguna vez en su vida * 100 N° total de pacientes encuestados La asociación entre variables se determinó mediante test exacto de Fisher, y prueba de asociación basada en distribución χ2 con p < 0,05. Consideraciones éticas Se cauteló la confidencialidad de la información y participación voluntaria en la encuesta, mediante consentimiento informado y asentimiento verbal de los menores de edad antes de realizar la encuesta telefónica. Los pacientes que reportaron dolor al momento de la encuesta, fueron derivados al policlínico de amputados del IT o a su servicio de salud en el caso de pacientes pasivos. El estudio contó con certificado de autorización del Comité Ético Científico de Teletón Chile, sin identificarse conflictos de interés. Resultados De las fichas clínicas del IT de Santiago, se obtuvo información de 173 pacientes, de los cuales se excluyeron 32 (18,4%) por encontrarse fuera del rango etario de interés para el estudio, 17 (9,8%) por fallecimiento y 7 (4%) por tratarse de otros diagnósticos, totalizando 117 participantes. Se logró contactar a 55 pacientes (47%), de los cuales 47 respondieron la encuesta; las razones se muestran en la Figura 1. 1. Incidencia y prevalencia de dolor fantasma En los pacientes encuestados, se obtuvo una densidad de incidencia de dolor fantasma de 11 por 100 personas/año y una prevalencia de 62%. 2. Características demográficas y clínicas registradas De los 47 pacientes encuestados, el 55,3% pertenecía al género masculino, con edad promedio de 21,8 ± 11 años. (Rango: 11-31 años). 46,8% con previsión de salud Fonasa A; 78,7% residía en la ciudad de Santiago. La edad promedio al momento de la amputación fue de 11,6 ± 7 años (Rango: 3 meses-25,6 años). El tiempo promedio transcurrido desde la amputación hasta diciembre de 2013, fue de 10,1 ± 7 años (Rango: 1-26 años) y el origen más frecuente fue el traumático (42,6%). 76,6% de Rehabil. integral 2015; 10 (1): 8-16 Dolor fantasma en niños y jóvenes amputados adquiridos Población según base datos Teletón n = 117 Contactados n = 55 Número equivocado n = 33 No contesta n = 12 Fuera de servicio n=9 Número malo n=8 3 fallecidos Respondieron encuesta n = 47 1 sin asentimiento 1 sin consentimiento 1 privado de libertad 1 fuera del país Figura 1. Identificación de la población encuestada. 1 s/contacto con teléfono los pacientes sólo tenían una amputación, siendo el nivel transfemoral el más frecuente (27,7%); la extremidad más afectada fue la inferior (72,3%) predominando el lado derecho (59,6%). Según registro en ficha clínica, el 21,3% de los pacientes presentaban sensación fantasma y el 10,6% dolor fantasma. Otras complicaciones se presentaron en el 55,3% de los pacientes, la más común de ellas fue el dolor de muñón (31,9%). El 61,7% de los pacientes utilizaba prótesis al menos el 75% del tiempo (Tabla 1). 3. Resultados de la encuesta Del total de pacientes encuestados, 77% (36 pacientes) había tenido sensación fantasma y 62% (29 pacientes) dolor fantasma alguna vez en su vida. El primer episodio de dolor ocurrió 2,5 ± 4 años después de la amputación (Rango 10 días-13 años); el 50% de los pacientes comenzó a sentir dolor 7 meses post amputación y 17,4% no recuerda a qué edad ocurrió el primer episodio. 58,6% relató que el último episodio de dolor ocurrió durante los últimos 3 meses, con una intensidad de 2 a 8 en escala numérica. Las características del dolor más frecuentes reportadas por los pacientes fueron los hormigueos (37,9%), corriente eléctrica (27,6%) y pinchazos (27,6%). Sólo 6 pacientes reportaron dolor fantasma al momento de la encuesta, de estos, 5 tenían una intensidad leve a moderada (2 a 6 en la escala numérica de 11 Rehabil. integral 2015; 10 (1): 8-16 puntos) y en 3 pacientes, el principal gatillante fue el frío (Tabla 2). 4. Asociaciones estadísticas Se relacionó la presencia de dolor fantasma con el tiempo transcurrido desde la amputación (a mayor tiempo transcurrido, menor dolor fantasma) y edad de la amputación (a mayor edad en que se realizó la amputación mayor dolor fantasma), siendo ambas estadísticamente significativas (p < 0,05). Otras variables estudiadas como: género, causa y nivel de la amputación, extremidad y lado amputado, número y nivel de la amputación, presencia de otras complicaciones y uso de prótesis, no mostraron diferencias estadísticamente significativas (Tabla 3). Discusión Este estudio explora la realidad local de los pacientes amputados adquiridos entre 10 y 31 años que se atienden o han sido atendidos en el IT Santiago y su principal objetivo es evaluar la existencia y magnitud del dolor fantasma en este grupo de pacientes. Los resultados indican que tanto la sensación como el dolor fantasma son comunes en niños, adolescentes y adultos jóvenes. Con una densidad de incidencia de 11 por 100 personas/año y una prevalencia del 62% de dolor fantasma. 11 A. Velasco I. et al. Tabla 1. Características demográficas y clínicas de los pacientes estudiados Característica n % Total 47 100,0 Género Masculino 26 55,3 Femenino 21 44,7 Edad actual (años) Característica n % Total 47 100,0 Ciudad Santiago 37 78,7 Otras 10 21,3 Previsión en salud 10-14 4 8,5 Fonasa A 22 46,8 15-19 15 31,9 Fonasa B 8 17,0 20-24 16 34,0 Fonasa C o D 10 21,3 25-29 9 19,1 Isapre 2 4,3 30-34 3 6,4 Sin información 5 10,6 Nivel amputación 0-6 años 11 23,4 Transfemoral 13 27,7 7-12 años 15 31,9 Transtibial 10 21,3 13-18 años 12 25,5 Múltiples niveles 5 10,6 19-25 años 9 19,1 Desarticulado cadera 4 8,5 Desarticulado rodilla 4 8,5 Edad amputación Causa amputación Traumática 20 42,6 Transhumeral 3 6,4 Tumoral 16 34,0 Mano 2 4,3 Otras* 11 23,4 Interescapulotorácico 2 4,3 Dedos 1 2,1 1 36 76,6 Hemipelvectomía 1 2,1 2 8 17 Antepié 1 2,1 3 1 2,1 1 2,1 4 2 4,3 N° amputaciones Extremidad amputada Inferior 34 72,3 Superior 13 27,7 Sensación fantasma Sí 10 21,3 No 37 78,7 Otras complicaciones Desarticulado codo Lado amputación Derecha 28 59,6 Izquierda 19 40,4 Dolor fantasma Sí 5 10,6 No 42 89,4 Uso de prótesis Sí 29 61,7 Alteraciones piel** 16 34,0 No 9 19,1 Dolor muñón 15 31,9 Parcial 6 12,8 Neuromas 5 10,6 Cosmética 1 2,1 Exostosis 5 10,6 Sin información 2 4,3 Infección 4 8,5 Cirugía 3 6,4 Lumbago 1 2,1 *Otras: Vascular, infecciosa, quemaduras; **Alteraciones piel: Erosiones, dermatitis, foliculitis. 12 Rehabil. integral 2015; 10 (1): 8-16 Dolor fantasma en niños y jóvenes amputados adquiridos Tabla 2. Características del dolor fantasma en los pacientes encuestados Característica n % Sí 36 76,6 No 11 23,4 Sí 29 61,7 No 18 38,3 Sensación fantasma Dolor fantasma Último episodio de dolor 0 a 3 meses 17 58,6 6 a 12 meses 5 17,2 1 a 4 años 6 20,7 > 5 años 1 3,4 Intensidad del último episodio de dolor 2 1 3,4 3 4 13,8 4 3 10,3 5 1 3,4 6 5 17,2 7 9 31,0 8 6 20,7 Hormigueo 11 37,9 Corriente 8 27,6 Pinchazos 8 27,6 Calambres 6 20,7 Quemadura 5 17,2 Prurito 3 10,3 Frío 2 6,9 Sí 6 20,7 No 23 79,3 Características** Dolor al momento de la encuesta Intensidad del dolor al momento de la encuesta 2 1 16,7 5 1 16,7 6 3 50,0 8 1 16,7 Gatillantes** Frío 3 50,0 Golpes o caídas 2 33,3 Problemas familiares 1 16,7 Cambios de ánimo 1 16,7 Nada 1 16,7 **Más de 1 episodio por paciente. Rehabil. integral 2015; 10 (1): 8-16 Las cifras halladas en este estudio se encuentran dentro del amplio espectro descrito en la literatura. Es importante hacer mención de la diferencia entre los datos obtenidos en la encuesta y en la revisión de fichas clínicas de los mismos pacientes, siendo muy inferiores en estas últimas. Este fenómeno de sub-registro es reportado también en otros estudios de similares características25. La falta de mención de sensación y dolor fantasma en la ficha clínica, podría deberse a distintos motivos. Una opción es que el dolor fantasma no haya estado presente durante el período de atención del paciente en el IT de Santiago, lo que es poco probable, ya que el promedio de ingreso a este centro es de 1 año después de ocurrida la amputación y el promedio de inicio del dolor es 2,5 años desde la amputación; otra alternativa es que al tratarse de un fenómeno generalmente intermitente éste no haya aparecido en el momento de la evaluación del paciente. A nuestro juicio lo más probable, es que la sensación y el dolor fantasma no hayan sido buscados en forma activa por el equipo tratante en los controles rutinarios y a su vez no hayan sido reportados por el paciente en forma espontánea. Las características clínicas encontradas en los pacientes encuestados son similares a las descritas en la literatura para este grupo etario5,21,25. Distintos estudios han reportado que el dolor fantasma es mayoritariamente de intensidad leve a moderada, siendo severo sólo entre un 0,5-5% de los pacientes22,27. Sin embargo, en nuestro estudio 20% de los pacientes reportó una intensidad severa en el último episodio de dolor, esta diferencia pudiera deberse a diversos motivos. El primero de ellos es que los pacientes estuvieran subtratados o sin tratamiento, aspecto que no fue evaluado en este trabajo. Otra alternativa es que la diferencia se deba a los instrumentos utilizados para medir la intensidad del dolor. Las características del dolor más frecuentes reportadas por los pacientes fueron de perfil neuropático, similares a lo descrito en otros estudios en todos los rangos etarios1,7,16,25. Sólo 6 pacientes reportaron dolor fantasma al momento de la encuesta por lo que no es posible sacar mayores conclusiones de estos resultados. De las asociaciones estadísticas, cabe destacar la relación entre la edad de la amputación y 13 A. Velasco I. et al. Tabla 3. Asociaciones entre presencia de dolor fantasma y características clínicas Característica n = 29 Tiempo transcurrido desde la amputación Edad de amputación Género Causa Nivel de amputación Presencia de dolor fantasma n % ≥ 10 años 10 21,3 < 10 años 19 40,4 0 a 12 años 12 25,5 13-25 años 17 36,1 Masculino 17 36,2 Femenino 12 25,5 Traumática 14 29,8 Tumoral 9 19,1 Otras 6 12,8 10 21,3 5 10,6 Otros 14 29,8 1 24 51,1 2 y más 5 10,6 Inferior 21 44,7 Superior 8 17,0 Derecho 16 34,0 Izquierdo 13 27,7 No 15 31,9 Sí 14 29,8 No 9 19,1 Sí 20 42,6 Transfemoral Transtibial Número de amputaciones Extremidad Lado Complicaciones Uso de prótesis Fisher/c2 0,004** 0,019* 0,39 0,62 0,37 0,18 0,62 0,31 0,17 0,11 Nivel de significación: *p < 0,05; ** p < 0,01. el tiempo transcurrido desde ésta y la incidencia de dolor fantasma, ambas estadísticamente significativas. Nuestros resultados apoyan la idea que el dolor fantasma se resuelve con los años, concordando con la impresión de la mayoría de los autores12,14. La explicación de este fenómeno podría encontrarse en las 3 teorías (central, periférica, psicológica) que intentan en conjunto explicar la génesis del dolor fantasma. La teoría central basada en la reorganización cortical es la razón más citada durante los últimos años como origen del dolor fantasma11. Esta se basa principalmente en que tras la amputación, la corteza motora y somato sensorial sería sometida a cambios neuroplásticos, generándose una reorganización a este nivel que 14 produciría ciertas reconexiones neuronales (por ejemplo, invasión de estructuras corticales vecinas y aferencias anómalas desde los segmentos residuales) que podrían ser el origen de este dolor. Se ha demostrado a través de estudio de imágenes funcionales, que a mayor tamaño de la región desaferentada, más grande es la reorganización cortical e incluso a mayor magnitud de reorganización del área somato sensorial primaria, más intenso sería el dolor de miembro fantasma14. Algunos autores postulan que a medida que la amputación se aleja en el tiempo, se produce un “ordenamiento” de la corteza cerebral en que los segmentos corticales correspondientes al miembro amputado desaparecerían paulatina y definitivamente, fenómeno conocido como telescopaje15, por lo tanto, sería Rehabil. integral 2015; 10 (1): 8-16 Dolor fantasma en niños y jóvenes amputados adquiridos esperable que al tener menos representación cortical disminuyera tanto la sensación como el dolor fantasma16,37. El hallazgo que los niños amputados a menor edad sientan menos dolor que los amputados a mayor edad, podría tener sustento en el mismo fenómeno de neuroplasticidad31. Se postula que tanto el sistema nervioso central como el periférico en los niños, es más plástico y susceptible de cambios que en los adultos. Los niños tendrían una mayor capacidad de reorganización cortical y por lo tanto, la posibilidad de “suprimir” más rápida y efectivamente la representación cortical del miembro amputado así como de “reordenar” las aferencias del segmento residual, disminuyendo la incidencia de dolor fantasma12,31. La segunda teoría propone que el dolor sería de origen periférico surgiendo de las partes residuales de la neurona sensitiva periférica, las que habrían sido dañadas con la intervención quirúrgica o el trauma que genera la amputación. Además existirían fuentes productoras de estímulos dolorosos, como infecciones, cuerpos extraños, espículas óseas y neuromas que generarían un fenómeno de sensibilización central, a nivel del asta posterior de la médula y luego a nivel cortical que gatillarían el dolor fantasma11. La tercera teoría se enmarca en la influencia psicológica y factores emocionales que puedan actuar como perpetuadores del dolor11. Se ha propuesto que el dolor estaría relacionado con duelos no resueltos por la pérdida de la extremidad y pueden ser una manifestación psicosomática de una personalidad pre-mórbida. Estudios longitudinales han mostrado que hay una relación significativa entre el estrés y la aparición y exacerbación de los episodios de dolor fantasma7. Por las características de esta investigación, no fue posible evaluar estas variables. Se necesitan estudios más amplios, idealmente prospectivos para identificar qué niños y adolescentes están en riesgo de tener dolor fantasma y evaluar como éste influye en su calidad de vida. Conclusiones El dolor fantasma es un fenómeno frecuente en pacientes amputados adquiridos de 10 años y más atendidos en el IT Santiago con Rehabil. integral 2015; 10 (1): 8-16 una prevalencia del 62%. Se identifica el dolor fantasma como un problema aparentemente sub diagnosticado e incita a los tratantes a realizar una búsqueda activa de éste para poder tomar las medidas necesarias ante su presencia. Referencias bibliográficas 1. Hsu E, Cohen S. Postamputation pain: epidemiology, mechanisms, and treatment. J Pain Res 2013; 6: 121-36 (Z). 2. Ephraim P, Dillingham T, Sector M, Pezzin L, Mackenzie E. Epidemiology of Limb Loss and Congenital Limb Deficiency: A review of the Literarture. Arch Phys Med Rehabil. 2003; 84: 747-61 (16-G). 3. Instituto Nacional de Estadísticas. Primer estudio nacional de la discapacidad e informes regionales 2004. [Documento en línea]. Disponible en: http://www.ine. cl/canales/chile_estadistico/encuestas_discapacidad/pdf/ reultados3.pdf [Consultado el 19 de abril de 2015]. 4. Instituto Teletón Chile. Cubo Olap. Sistema informático. 5. Hostetler S, Schwartz L, Shields B, Xiang H, Gary A. Characteristics of Pediatric Traumatic Amputations Treated in Hospital Emergency Departments: United States, 1990-2002. Pediatrics 2005; 116: 667-74. 6. Valdebenito R. Manejo del paciente amputado. En: Blanco M. Enfermedades invalidantes de la infancia. Enfoque integral de rehabilitación. Santiago-Chile: IVROS vol II, 2006. P. 120-7. 7. Weeks S, Anderson-Barnes V, Tsao J. Phantom Limb Pain Theories and Therapies. Neurologist 2010; 16: 277-86. 8. Mishra S, Bhatnagar S, Gupta D, Diwedi A. Incidence and management of phantom limb pain according to World Health Organization analgesic ladder in amputee of malignant origin. Am J Hosp Palliat Care 2008; 24: 455-62. 9. Solís H, Dubois J. Síndromes dolorosos postamputación. En: Paeile. El Dolor de lo molecular a lo clínico. Santiago: Editorial Mediterráneo 2005. p 477-82. 10. Melzack R, Israel R, Lacroix R, Schultz G. Phantom limbs in people with congenital limb deficiency or amputation in early childhood. 1997. Brain; 120: 160320. 11. Subedi B, Grossberg T. Phantom Limb Pain: Mechanisms and Treatment Approaches. Pain Res Treat 2011; 1-8. 12. Flor H. Phantom-limb pain: characteristics, causes, and treatment. Lancet Neurol 2002; 1: 182-9. 15 A. Velasco I. et al. 13. van der Schans CP, Geertzen J, Schoppen T, Dijkstra P. Phantom pain and health-related quality of life in lower limb amputees. J Pain 2002; 24: 429-35. 14. Chahine L, Kanazi G. Phantom Limb Syndrome: A review. Middle East J Anaesthesiol 2007; 19: 345-55. 15. Flor H, Birbaumer N, Sherman R. Dolor de miembro fantasma. Rev Soc Esp Dolor 2001; 8: 327-31. 16. Casale R, Alaa L, Mallick L, Ring H. Phantom limb related phenomena and their rehabilitation after lower limb amputation. Eur J Phys Rehabil Med 2009; 45: 559-66. 17. Bosman J, Geertzen J, Post W, P van der Schans C, Dijkstra P. Factors associated with phantom limb pain: a 31/2 -year prospective study. Clin Rehabil 2010; 24: 444-53. 18. Dijkstra P, Geertzen J, Stewart R, P. van der Schans C. Phantom Pain and Risk Factors: A Multivariate Analysis. J Pain Symp Manag 2002; 24: 578-85. 19. Ephraim P, Wegener S, MacKenzie E, Dillingham T, Pezzin L. Phantom Pain, Residual Limb Pain, and Back Pain in Amputees: Results of a National Survey. Arch Phys Med Rehabil 2005; 86: 1910-9. 20. Ehde D, Czerniecki J, Smith D, Campbell K, Edwards T, Jensen M. Chronic Phantom Sensations, Phantom Pain, Residual Limb Pain, and Other Regional Pain After Lower Limb Amputation. Arch Phys Med Rehabil 2000; 81: 1039-44. 21. Bourgoyne L, Billups C, Jirón J, Kaddoum R, Wright B, Bikhazi G, et al. Phantom limb pain in young cancer-related amputees: Recent experience at St. Jude Children`Research Hospital. Clin J Pain 2012; 28: 2225. 22. Hill A. Phantom limb pain: A review of the literature on attributes and potencial Mechanisms. J Pain Symp Manag 1999; 17: 125-42. 23. Sherman RA, Sherman CJ, Parker L. Chronic phantom and stump pain among American veterans: a results of a survey. Pain 1984; 18: 83-95. 24. Kalauokalani DAK, Loeser JD. Phantom limb pain. Epidemiology of pain 1999; 2: 143-53. 25. Krane E, Heller L. The prevalence of phantom sensation and pain in pediatric amputees. J Pain Symptom Mana- 16 ge 1995; 10: 21-9. 26. Wilkins K, McGrath P, Finley G. Phantom limb sensations and phantom limb pain in child and adolescent amputees. Pain 1998; 78: 7-12. 27. Wilkins K, McGrath P, Finley A, Katz J. Prospective Diary Study of Nonpainful and Painful Phantom Sensations in a Preselected Sample of Child and Adolescent Amputees Reporting Phantom Limbs. Clin J Pain; 20: 293-301. 28. Thomas C, Brazeal B, Rosenberg L, Robert R, Blakene P, Meyer W. Phantom limb pain in pediatric burn survivors. Burns 2003; 29: 139-42. 29. Rathmell J, Kehlet H. Do we have the tools to prevent phantom limb pain? Anesthesiology 2011; 11: 1021-4. 30. Pérez C, Gálvez R, Insusti J, Bennett J, Ruiz M, Rejas J. Adaptación linguística y validación al castellano de la escala LANSS (Leeds Assessment of Neuropathic Symptoms and Signs) para el diagnóstico diferencial del dolor neuropático. Med Clin (Barc) 2006; 127: 485-9. 31. Walco G, Dworkin R, Krane E, Lebel A, Treede R. Neuropathic pain in children: Special considerations. Mayo Clin Proc 2010; 85: S33-S41. 32. Jensen M. Review of measures of neuropathic pain. Curr Pain Headache Rep 2006; 10: 159-66. 33. Diagnóstico del Dolor Neuropático: Un Gran Desafío. Comité de redacción de la RID. Rev. Iberoamericana del Dolor N° 3, 2007. 34. Jensen MP, Dworkin RH, Gammaitoni AR, Olaleye DO, Oleka N, Galer BS. Assessment of Pain Quality in Chronic Neuropathic and Nociceptive Pain Clinical Trials with the Neuropathic Pain Scale. J Pain 2005; 6: 98-106. 35. Galer B, Jensen M. Development and preliminary validation of a pain measure specific to neuropathic pain: The Neuropathic Pain Scale. Neurology 1997; 48: 3328. 36. Jaque J, Muñoz E. Guías para la Definición y el Manejo del Dolor Neuropático Localizado: Consenso Chileno. ACHED Asociación Chilena para el Estudio del Dolor. 2011. 37. Melzac R. Phantom limbs and concept of neuromatrix. Trends Neurosci 1990; 13: 88-92. Rehabil. integral 2015; 10 (1): 8-16 Rehabil. integral 2015; 10 (1): 17-24 Artículo Original Caracterización de heridas en pacientes infantiles y juveniles con discapacidad neuro-músculo-esquelética Daniella Tessada P1, Karin Rotter P2, Pamela San Martín P2. Residente Fisiatra, Universidad del Desarrollo. 2 Dirección de investigación y desarrollo, Teletón, Chile. 1 ABSTRACT Characterization of wounds in children and young patients with neuro-musculoskeletal disabilities at Telethon Institute In the literature there are few references to wounds in pediatric patients with disabilities. For prevention of wounds in pediatric population with disabilities, it is essential to know its characteristics and associated factors. Objective: Describe the socio-demographic and clinical characteristics of wounds in children and young patients with neuro-musculoskeletal disabilities in Santiago Telethon Institute. Method: Assessment and clinical description of injuries; survey application to patients/caregivers attended at Telethon Institute from May to November 2013. Results: Out of 34 patients, 55.9% were male, the age ranged between 4.5 and 27.2 years. The main diagnose corresponds to acquired or congenital spinal cord injury (79.4%). 50% are totally dependent on transfers and genital toilet. Overall 44 wound were identified, 90% of which were pressure ulcers; 45% classified as grade II. The most common site of injury was ankle-foot area (52.2%). 61.4% are a recurrence of pressure ulcer; 43.2% develops during hospitalization, 29.5% of wounds have contact with orthotics or footwear. Significant association was found between location and diameter of the wound (p < 0.036). Conclusions: In the group of patients evaluated, 80% have congenital or acquired spinal cord injuries; the greater ulcer sizes are located in the pelvic area, and the location of the wound occurs almost exclusively in the pelvic and ankle-foot area. Key words: Pressure ulcers, wounds, disabled, youth, children, pediatric, children. Correspondencia a: Dra. Daniella Tessada P. [email protected] Recibido: 13 de noviembre de 2014 Aceptado: 31 de mayo de 2015 RESUMEN Introducción: En la literatura existen escasas referencias a heridas en pacientes pediátricos con discapacidad, éstas son principalmente en población adulta. Para implementar medidas de prevención en pacientes infantiles y juveniles con discapacidad, es fundamental conocer sus características y factores asociados. Objetivo: Describir las características socio-demográficas y clínicas de los niños 17 D. Tessada P. et al. y jóvenes con discapacidad neuro-músculo-esquelética y de sus heridas, atendidos en policlínico de heridas del Instituto Teletón (IT)-Santiago. Método: Evaluación y descripción clínica de las heridas; aplicación de encuesta a pacientes/cuidadores atendidos en el policlínico, desde mayo a noviembre de 2013. Resultados: De los 34 evaluados, 55,9% son de sexo masculino, con edades entre 4,5 y 27,2 años. El diagnóstico principal corresponde a lesión medular adquirida o congénita en 79,4% de los casos. Son totalmente dependientes en transferencias y aseo genital el 50%. Se identificaron 44 heridas en total, 90,9% corresponden a úlceras por presión; grado II de profundidad en el 45%. La localización más frecuente fue tobillo-pie con 52,2%. Un 61,4% de ellas corresponde a una recidiva de episodio de herida. El 43,2% se desarrolla en el curso de una hospitalización. 29,5% de las heridas tiene contacto con elementos ortésicos o calzado no terapéutico. Se obtuvo asociación significativa entre localización y diámetro de la herida (p < 0,036). Conclusiones: En el grupo de pacientes evaluados, que en un 80% presentan lesiones medulares congénitas o adquiridas, las úlceras de mayor tamaño se concentran significativamente más en zona pelviana, y la localización de las heridas se presenta en forma casi exclusiva, en zona pelviana y tobillo-pie. Palabras clave: Úlceras por presión, heridas, discapacidad, jóvenes, niños. Introducción Las referencias respecto a las lesiones cutáneas presentes en personas con discapacidad son escasas, menos aún son las que se hacen en la literatura respecto a menores de edad portadores de alguna discapacidad1. La mayor parte de la literatura está basada en la presentación de úlceras por presión (UPP) en población adulta con afecciones agudas. Las UPP corresponden a una lesión provocada por presión mantenida en una determinada región corporal que resulta en isquemia del tejido subyacente, secundario a la compresión entre dos estructuras rígidas (generalmente prominencia ósea y superficie exterior)2. En la actualidad, la mayoría de los pacientes que presentan UPP, tienen una lesión neurológica, son añosos o están hospitalizados3, y es sabido que existe un alto riesgo de adquirir UPP en pacientes con movilidad y/o sensibilidad alterada3,4. El área topográfica donde se presentan, varía dependiendo de2: - Compromiso motor: parapléjicos presentan más localización en sacro, luego isquion, talones y trocánteres en los primeros 2 años5. 18 - Profundidad: en las UPP tipo III-IV, predomina la ubicación trocantérica e isquiática, y cuando son tipo I-II, las sacras y de talón son las más frecuentes. En pacientes con síndrome de inmovilización se presentan con más frecuencia en occipucio, escápula, codos, sacro, trocánter, isquion, rodillas, tobillos, y talones. El 95% de las lesiones ocurre bajo el ombligo y 75%, en el área pélvica2. Conocidos son los factores favorecedores de las UPP2,6, los que se pueden dividir en factores intrínsecos y extrínsecos que participan en la aparición de la úlcera2: - Factores extrínsecos (externos al paciente): maceración, fricción, fuerzas cortantes o cizallamiento. - Factores intrínsecos (determinados por el paciente): edad, nutrición, movilidad, hipoxia tisular, higiene, lesión medular, otros. En publicaciones recientes, se han descrito nuevos factores favorecedores, como la etnia7 ya que se ha visto menos incidencia de UPP en pacientes hispanoamericanos portadores de lesión medular en hospitales de rehabilitación en Estados Unidos. Otros factores favorecedores pueden actuar como mitigadores o como Rehabil. integral 2015; 10 (1): 17-24 Caracterización de heridas catalizadores según la situación8; por ejemplo, tener un trabajo remunerado, que mantiene activo y alerta al individuo con lesión medular es mitigador; el caso contrario es cuando la actividad laboral demanda largos períodos en una sola posición, siendo esto favorecedor para la mantención de la presión en una zona de prominencia ósea. La prevalencia de deterioro en la piel se ha convertido en un sistema estándar por medio del cual son evaluados los hospitales6,9, siendo la incidencia de UPP un indicador de la calidad de los cuidados de enfermería2,6, pero su incidencia y epidemiología en pacientes pediátricos ha sido poco estudiada6. Existen antecedentes al respecto en población pediátrica hospitalizada en servicios de paciente crítico, donde el 82,9% presentó alguna UPP, 58,6% tuvo lesiones estadio I, y los sitios de aparición más frecuentes de UPP son en la región occipital, talones, omóplatos, glúteos y sacro6. En el caso de pacientes pediátricos con discapacidad se mencionan poblaciones de mayor riesgo, tales como portadores de espina bífida, neonatos, con discapacidad neurológica, hospitalizados en unidades de cuidados intensivos, con múltiples comorbilidades, y niños en cuidados paliativos1, pero sin datos de la incidencia y prevalencia en esta población de riesgo. En cuanto al manejo de las UPP, la educación temprana es la principal herramienta para la prevención de lesiones en la piel de personas con discapacidad1,2,10,11 y dentro de estas medidas de prevención uno de los roles más importantes de los equipos de salud12 es identificar a los niños en riesgo13 de sufrir este tipo de daño en su piel. Los equipos de rehabilitación, tienen como uno de sus ejes principales, la prevención de posibles complicaciones, y las heridas son una de ellas. Los dispositivos de asistencia para la movilidad, tan usados en rehabilitación, pueden tener implicancias en generar zonas de hiper presión, tales como: órtesis, sillas de ruedas, férulas y cojines, y deben ser evaluados y ajustados de acuerdo al crecimiento1 propio de los niños. Las conductas de prevención y autocuidado como el cambio de posición horario, inspección periódica de la piel en zonas de riesgo, aseo e higiene de la piel, etc., son las de mayor imRehabil. integral 2015; 10 (1): 17-24 pacto14-16. Es imprescindible la evaluación del conocimiento de los familiares17 y cuidadores a fin de implementar acciones correctivas y así hacerlos aptos para cuidar en forma adecuada a las personas con lesión medular18, y/o discapacidad11, pues son ellos los principales agentes administradores de los cuidados. En el Policlínico de Heridas del IT Santiago se realizan las curaciones de las lesiones de piel que presentan niños y jóvenes pacientes de la institución, y que corresponden principalmente a UPP. Un análisis interno previo, inédito, de 2002-2003, reveló que los pacientes eran exclusivamente lesionados medulares adquiridos y congénitos, con UPP más frecuentemente en los pies*. Considerando lo descrito en la literatura en cuanto a úlceras por presión, su localización, su relación con algunas patologías o condiciones y factores de riesgo, surge la necesidad de conocer la situación actual en nuestro centro de rehabilitación ambulatoria, y se plantea como objetivo del presente trabajo, describir las características socio-demográficas y clínicas de los pacientes y de las heridas presentadas por los niños y jóvenes atendidos en el Policlínico de Heridas del IT Santiago durante los meses de mayo a noviembre de 2013. Materiales y Método Tipo de estudio Descriptivo, transversal. Población estudiada Pacientes atendidos en Policlínico de Heridas del IT Santiago, desde mayo a noviembre de 2013. Se excluyeron pacientes con heridas de origen quirúrgico. En el período considerado, se atendieron 124 pacientes, de los cuales el 28,8% corresponde a pacientes con mielomeningocele, 15,3% a lesionados medulares adquiridos, el 28,2% a parálisis cerebral y 27,7% a otras patologías. *Comunicación personal, E.U. Roxana Boke, Jefe de Enfermería de Instituto Teletón Santiago. 19 D. Tessada P. et al. Metodología A través de enfermeras tratantes del policlínico de heridas, se invitó a los pacientes a una actividad conjunta, de curación y participación en el estudio; sólo concurrieron en fechas y período estipulados 34 (24,7%) de los 124 en tratamiento. Se obtuvo datos de la ficha clínica respecto a diagnóstico, nivel cognitivo, circunstancias asociadas al desarrollo de la herida; la evaluación consistió en examen físico orientado a la sensibilidad (superficial y dolorosa), localización y valoración de las heridas mediante escala para graduación de úlceras por presión de la National Pressure Ulcer Advisory Panel4 y administración de encuesta para la caracterización funcional, demográfica y social (nivel socioeconómico clasificado según la CASEN 2011)**. La encuesta se aplicó al responsable del cuidado general del paciente o a este mismo. Previamente se solicitó el consentimiento informado y/o asentimiento según correspondiera. El estudio contó con aprobación del Comité Ético Científico del Instituto Teletón (Proyecto Nº 9/2013). Los datos se registraron en planilla Excel y se procesaron mediante software SPSS, versión 17.0. Se obtuvieron medidas de resumen y la relación entre variables se evaluó mediante prueba de asociación basada en distribución c2 con p < 0,05. Resultados a) Características socio-demográficas de los pacientes Se observa predominio del sexo masculino (55,9%), con edad media de 17,3 ± 6,6 años (Rango 4,5 a 27,2 años) al ingreso al Policlínico de Heridas. El 88,2% corresponde al nivel socioeconómico de los quintiles 1, 2 y 3. El diagnóstico principal en el 79,4% de los pacientes es una lesión medular (LM) congénita o adquirida. El 55,9% asiste a institución educativa, de los cuales el 50% va a escuela regular y el otro 50% a escuela especial; su último nivel aprobado en el 26,5% es educación básica. El 61,8% de los evaluados requiere de un cuidador principal, y el 82,4% se moviliza principalmente en silla de ruedas (Tabla 1). **Los quintiles 1 y 2 se consideran bajo la línea de la pobreza. 20 Los lesionados medulares adquiridos son 12 y los congénitos 15. De los adquiridos, 4 presentan LM cervical, ASIA A (entre C4 y C6) y 10 LM torácica (entre T2 y T12); de los torácicos, 4 son ASIA A, uno ASIA C y uno ASIA D. Edad media 22,7 años (18,3 a 27,3). Los 15 LM congénitos se distribuyen por nivel, 2 lumbares bajos, y el resto con nivel dorsal o lumbar alto, todos con paraplejia clínica. La edad media es de 15,8 años y la mediana 15,9 años (4,5 a 23,6). Tabla 1. Características demográficas y clínicas de pacientes evaluados en Policlínico de Heridas de Instituto Teletón Santiago, entre mayo y noviembre de 2013 Característica n % Total 34 100 Sexo Femenino Masculino 15 19 44,1 55,9 Edad (años) < 10 10-19 20 y más 6 12 16 17,6 35,3 47,1 Nivel socio-económico (CASEN) Quintil 1 y 2 Quintil 3 Quintil 4 y 5 16 14 4 47,1 41,1 11,8 Nivel de escolaridad Sin escolaridad Educación básica Educación media Educación superior o técnica Otra (Especial) 10 9 5 5 5 29,4 26,5 14,7 14,7 14,7 Actividad habitual Permanece en casa Estudia Trabaja u otra ocupación 11 19 4 32,4 55,9 11,8 Diagnóstico Lesión medular (Adquirida, congénita) Lesión cerebral (PC,TEC, hidrocefalia) Malformación congénita de extremidad 27 5 2 79,4 14,7 5,9 Desplazamiento principal Silla de ruedas Postrado Marcha independiente 28 4 2 82,4 11,8 5,9 Requiere de cuidador Sí No 21 13 61,8 38,2 Rehabil. integral 2015; 10 (1): 17-24 Caracterización de heridas Se detectan 4 casos de PC, con GMFCS IV y V, y uno con tetraparesia severa secundaria a traumatismo encéfalo craneano. b) Características de las heridas Se identifican 44 heridas en total; la mayoría de las heridas son úlceras por presión (90,9%). El 40,9% de las UPP corresponden a grado 2 de profundidad, seguidas de grado 1 con un 25%. Tabla 2. Características de las heridas de pacientes evaluados en Policlínico de Heridas de Instituto Teletón Santiago, entre mayo y noviembre de 2013 Característica n % Total de heridas 44 100,0 Localización anatómica Extremidad inferior Pelvis Otros 24 17 3 54,5 38,6 6,8 Tipo de herida Úlcera por presión Otros Quemadura 40 3 1 90,9 6,8 2,3 Cantidad de heridas simultáneas 1 2 3 27 14 3 61,4 31,8 6,8 Diámetro de herida (cm) 0,5-1,4 1,5-2,4 2,5-3,4 3,5 y más 15 8 13 8 34,1 18,2 29,5 18,2 Grado de UPP 1 2 3 4 No corresponde a UPP* 11 18 7 4 4 25,0 40,9 15,9 9,1 9,1 Episodio de herida 1° episodio 2° 3° 4° 5° 17 14 3 4 6 38,6 31,8 6,8 9,1 13,6 N° episodios por localización 1ª 2ª 3ª 4ª-5ª 30 8 2 4 68,2 18,2 4,5 9,1 *Otros tipos de heridas atendidas en el Policlínico (quemadura, granuloma). Rehabil. integral 2015; 10 (1): 17-24 El diámetro de las heridas varía entre 0,5 y 18 cm, siendo el 52,3% menor a 2,5 cm. El 61,4% corresponde a lesión única; 38,6% corresponde a primer episodio de herida y el 31,8% a recidiva de localización. 24 heridas (54,5%) se presentan en la extremidad inferior (Tabla 2). Al desglosar la localización de las heridas con mayor detalle, destaca una clara mayor frecuencia en talón y resto de pie con un 20,4% cada uno, y el complejo tobillo-pie con un 52,2% (Tabla 3). c) Factores favorecedores de heridas La sensibilidad al estímulo doloroso en la zona donde se presenta la herida actual es anormal en todos los pacientes. La asistencia de terceros para las transferencias y aseo genital aparece en alrededor del 50% de las heridas, y los escapes de orina y heces en 45,5% y 43,2% respectivamente. En el 43,2% de las heridas los encuestados la relacionan con una hospitalización, el 29,5% de las heridas tiene contacto con elementos ortésicos o calzado no terapéutico y se relaciona clínicamente con el desarrollo de la herida y el 12% restante tiene causas diversas (Tabla 4). Se obtuvo asociación significativa entre localización de la herida y el diámetro de ella (p < 0,036), de modo que las heridas de menor Tabla 3. Localización anatómica de heridas n % Localización 44 100,0 Pelvis Glúteo Sacro Trocánter mayor Isquion 6 5 2 4 13,6 11,4 4,5 9,1 Extremidad inferior Rodilla Maléolo Talón Resto del pie 1 5 9 9 2,3 11,4 20,4 20,4 Otros Oreja Tronco 1 2 2,3 4,6 Tomando como subgrupo a las LM, la distribución de heridas en pelvis y tobillo-pie es muy similar para LM adquiridas y congénitas. 21 D. Tessada P. et al. Tabla 4. Factores favorecedores de heridas Factor n % Dependencia en transferencias Sí No 22 22 50,0 50,0 Dependencia en aseo genital Sí No 23 19 52,3 47,7 Escapes de orina Sí No 20 24 45,5 54,5 19 25 43,2 56,8 Aparición de herida durante hospitalización Sí No 19 25 43,2 56,8 Sensibilidad al estímulo doloroso Alterada Ausente 13 31 29,6 70,5 Órtesis/calzado se relaciona con desarrollo de herida Sí No 13 31 29,5 70,5 Escapes de heces Sí No diámetro se concentraron en extremidades inferiores y las de mayor dimensión en pelvis. No se encontraron otras asociaciones. Discusión El conocimiento de las características socio demográficas de niños y jóvenes con discapacidad no hospitalizados y portadores de heridas es importante para implementar acciones de autocuidado y prevención más efectivas19, para reducir la frecuencia de las heridas, favorecer la detección temprana y el pronto cierre de ellas; esto permitiría mejorar la calidad de vida, participación social y mantener el desarrollo de las actividades cotidianas20. En el período estudiado se atendieron 9.368 pacientes en el IT Santiago, dentro de ellos 192 LM adquiridos y 783 congénitos. Todo paciente con heridas no quirúrgicas se deriva al policlínico de heridas de la institución para su manejo. El número de pacientes en tratamiento 22 en dicho policlínico es muy bajo en relación al total atendido, lo que podría reflejar un buen enfrentamiento de prevención de heridas tanto de cuidadores como institucional. El rango de edad de los pacientes evaluados en este estudio es muy amplio, con una media de 17,3 años, siendo la media de los pacientes atendidos a nivel nacional de 11 años21; en el IT Santiago la media en los portadores de lesiones medulares adquiridas es de 20 años y de 14,5 años en los pacientes con lesiones medulares congénitas. Dado que el grupo de estudio no es representativo del total de los atendidos en el policlínico de heridas, no se puede inferir más respecto a las diferencias de edades observadas. Sí cabe hacer presente que los pacientes con lesiones medulares congénitas ingresan a temprana edad a la institución y son dados de alta alrededor de los 20 años, en cambio los pacientes con lesiones adquiridas ingresan en mayor número a edad más tardía, edad en que presentan la lesión y en mayor proporción después de los 10-12 años. El grupo de pacientes pertenece a los 3 niveles socioeconómicos más bajos en un 88,2%, frente al 75,7% de la población general atendida en el IT Santiago. En el total de pacientes con lesión medular de Santiago también se aprecia un mayor porcentaje en los 3 niveles inferiores (81,8% para adquiridos y 87,7% para congénitos). En cuanto al diagnóstico principal, cabe destacar que los dos diagnósticos más frecuentes son lesión medular adquirida o congénita, y que en todos los casos presentan una alteración de la sensibilidad en la zona afectada por heridas. Es conocido este factor como favorecedor de UPP, como describe la literatura, así como también puede afectar la cicatrización de las mismas3,18. Es importante destacar que las disrafias espinales están, dentro de los diagnósticos en población pediátrica, con mayor riesgo de desarrollar UPP, junto con los hospitalizados en unidades de cuidados intensivos1, lo que concuerda con lo observado en este estudio. Destaca el más de 40% de heridas originadas en contexto de hospitalización, que también observan las publicaciones de UPP en niños1 y en lesionados medulares adultos22; por ello consideramos que también en el ambiente hosRehabil. integral 2015; 10 (1): 17-24 Caracterización de heridas pitalario las medidas preventivas deben seguir siendo enfatizadas en su personal, en particular para personas con factores intrínsecos tan definidos como lesión medular, independiente de su edad. Considerando la localización anatómica de las heridas, la literatura referente a población de edad pediátrica hospitalizada, menciona sitios de presentación tales como región occipital, talones, omóplatos, glúteos y sacro4, a diferencia del 54,5% de presentación en extremidades inferiores de este estudio. Nuestros resultados se asemejan más a los de Scheel-Sailer22 del 2013, quien también describe alta frecuencia de heridas en los pies en lesionados medulares adultos ambulatorios y hospitalizados, además de zona pelviana (sacro coxis, trocánter, glúteo). Un análisis previo de casos de policlínico de heridas del año 2002-2003, compuesto sólo por pacientes con lesiones medulares congénitas y adquiridas de la institución, también reveló alta frecuencia de UPP en los pies*. Se obtuvo asociación significativa sólo entre localización y el diámetro de la herida, donde las heridas de mayor dimensión estaban en pelvis, lo cual podría ser secundario a permanecer en posición sedente en silla de ruedas. Hay una frecuencia alta de recidiva de heridas en este estudio, que también amerita un análisis más dirigido. La literatura describe alta prevalencia y recidiva entre lesionados medulares, pero en rangos muy variables según el estudio y selección de pacientes. Destacamos la publicación de Krause23, que analiza los pacientes con recidivas, concluyendo que las medidas profilácticas habituales no demuestran ser efectivas, y que aportan más las variables relacionadas con un estilo de vida saludable; sugieren que debieran abordarse en futuras investigaciones las estrategias de enfrentamiento y de resolución de problemas de estos pacientes. Al menos el 67,6% de los pacientes evaluados son activos y están insertos en la sociedad, lo que según lo mencionado en la literatura puede ser tanto un factor favorecedor como protector. Sería importante hacer una comparación con un grupo similar para así evaluar la *Comunicación personal, E.U. Roxana Boke, Jefe de Enfermería del IT Santiago. Rehabil. integral 2015; 10 (1): 17-24 relevancia de dicha condición y otros factores asociados para determinar su real rol preventivo o favorecedor8. Nuestros pacientes presentan varios de los factores intrínsecos favorecedores de UPP descritos: lesión medular, poca movilidad, humedad e higiene (incontinencia esfinteriana). Sin embargo, hay una población mucho mayor de pacientes similares en la institución que en igual período no se atendían en el policlínico de heridas; sería muy interesante plantearnos un estudio que pueda determinar las condiciones que diferencian a los que presentan heridas, de los que no las desarrollan. Las limitaciones de este estudio son principalmente el bajo número de evaluados, la predominancia de lesión medular en relación al resto de los diagnósticos de los pacientes del policlínico de heridas y se suma la falta de inclusión de aspectos clínicos concomitantes, como el estado nutricional14,15, anemia, espasticidad, consumo de tabaco y alcohol asociadas a la aparición de heridas. Los resultados apuntan a que se deben enfocar los esfuerzos en prevención de úlceras por presión y su recidiva, y en detección temprana, especialmente en jóvenes con lesiones medulares y sus familias y en pacientes hospitalizados. Estudios con mayor casuística, grupo control y con otras variables clínicas podrían aportar más factores a considerar en este tema. Conclusiones En el grupo de pacientes evaluados, que en un 80% presentan lesiones medulares congénitas o adquiridas, se aprecia que las úlceras de mayor tamaño se concentran significativamente más en zona pelviana, y la localización de las heridas se presenta en forma casi exclusiva, en zona pelviana y tobillo-pie. Agradecimientos Al equipo de enfermeras y paramédicos del Policlínico de Heridas, en especial a la E.U. Claudia Gárate por su especial apoyo, y al equipo de la Dirección de Investigación y Desarrollo (DIDE) de Teletón Chile, quienes ayudaron a llevar a cabo este proyecto. 23 D. Tessada P. et al. Referencias bibliográficas 1. Mukherjee S, Coha T, Torres Z. Common Skin Problems in Children with Special Healthcare Needs. Pediatric annals 2010; 39: 206-15. 2. Prado A, Andrades P, Benítez S. Cirugía Plástica Esencial, Cap. VII: Úlceras por presión. Departamento de Cirugía. Hospital Clínico de la Universidad de Chile. Independencia. Santiago. 2005. Ed. U. de Chile. ISBN 956-19-0477-2. 3. Blanco M, Bodenmann A, Boke E. Enfermedades Invalidantes de la Infancia: Enfermería en rehabilitación. Edición SPANL.Vol II, 2006; Cap 34: 20217. 4. European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel. Treatment of pressure ulcers: Quick Reference Guide. Washington DC: National Pressure Ulcer Advisory Panel; 2009. Disponible en: http://www.epuap.org/guidelines/Final_Quick_ Treatment.pdf [consultado 20 de abril de 2015]. 5. Kirshblum S, Brooks M. Rehabilitation of Spinal Cord Injury. En: De Lisa’s Physical Medicine and Rehabilitation: Principles and Practice, VOL I Editor: W Frontera. Lippincott Williams & Wilkins 2010. 5a edición. Philadelphia. Cap. 27, p. 696. 6. Aparicio G, Ponce G, Carmona B. Cuidados a la piel del niño y factores de riesgo para desarrollar úlceras por presión. Revista Enfermería Universitaria ENEOUNAM 2010; 7: 7-15. 7. Saladin L, Krause J. Pressure ulcer prevalence and barriers to treatment after spinal cord injury: Comparisons of four groups based on race-ethnicity. Neuro Rehabilitation 2009; 24: 57-66. 8. Fogelberg D, Atkins M, Imperatore E. Decisions and Dilemmas in Everyday Life: Daily Use of Wheelchairs by Individuals with Spinal Cord Injury and the Impact on Pressure Ulcer Risk. Top Spinal Cord Inj Rehabil 2009; 15: 16-32. 9. Lyder CH, Ayello EA. Pressure Ulcers: A Patient Safety Issue. An Evidence-Based Handbook for Nurses. Agency for Healthcare Research and Quality (US); Chapter 12. 2008. 10. Pressure Ulcer Workshop Summary. Top Spinal Cord Inj Rehabil 2000; 6 (suppl): 190-3. 11. Segovia-Gómez T, Bermejo M, García-Alamino JM. Úlceras Por Humedad: Conocerlas Mejor Para Poder Prevenirlas. Gerokomos 2012; 23: 137-40. 24 12. Howe L. Education and Empowerment of the Nursing Assistant: Validating Their Important Role in Skin Care and Pressure Ulcer Prevention, and Demonstrating Productivity Enhancement and Cost Savings. Adv Skin Wound Care 2008; 21: 275-81. 13. Schub T, Walsh K. Quick lesson about: Pressure Ulcers in Infants and Children. CINAHL Nursing Guide, Cinahl Information Systems June 17, 2011. 14. Buitrago F. Frecuentes cambios posturales, utilización de superficies de apoyo, un estado de nutrición adecuado y una correcta hidratación de la piel son medidas efectivas en la prevención de las úlceras por presión. FMC-Formación Médica Continuada en Atención Primaria, 2006; 13: 649. 15. Langer G, Knerr A, Kuss O, Behrens J, Schlömer GJ. Nutritional interventions for preventing and treating pressure ulcers. Cochrane Database Syst Rev 2003; (4): CD003216. 16. Reddy M, Gill S, Rochon P. Preventing Pressure Ulcers: A Systematic Review. JAMA 2006; 296: 974-84. 17. Beeckman D, Vanderwee K, Demarre L. Pressure ulcer prevention: Development and psychometric validation of a knowledge assessment instrument. Int J Nurs Stud 2010; 47: 399-410. 18. Figueiredo Z, Tirado J, Mulet F. Úlceras por presión en personas con lesión medular: conocimiento de familiares y cuidadores. Av Enferm 2010; 28: 29-38. 19. Bernabe KQ. Pressure ulcers in the pediatric patient. Curr Opin Pediatr 2012; 24: 352-6. 20. Lala D, Dumont FS, Leblond J, Houghton PE, Noreau L. Impact of pressure ulcers on individuals living with a spinal cord injury. Arch Phys Med Rehabil 2014; 95 (12): 2312-9. 21. García D, San Martín P. Caracterización sociodemográfica y clínica de la población atendida en Instituto Teletón de Santiago. Año 2012. Comunicación personal. 22. Scheel-Sailer A, Wyss A, Boldt C, Post MW, Lay V. Prevalence, location, grade of pressure ulcers and association with specific patient characteristics in adult spinal cord injury patients during the hospital stay: a prospective cohort study. Spinal Cord 2013; 51 (11): 828-33. 23. Krause JS, Broderick L. Patterns of recurrent pressure ulcers after spinal cord injury: identification of risk and protective factors 5 or more years after onset. Arch Phys Med Rehabil 2004; 85: 1257-64. Rehabil. integral 2015; 10 (1): 17-24 Rehabil. integral 2015; 10 (1): 25-31 Artículo Original Yesos seriados en niños con parálisis cerebral espástica con pie y marcha en equino previamente infiltrados con toxina botulínica tipo A. Estudio de 8 casos Francisco Villalobos B1, Mauricio Barraza V2. Departamento de Terapia Ocupacional, Instituto Teletón Coquimbo. 2 Departamento de Kinesiología, Instituto Teletón Coquimbo. 1 ABSTRACT Serial casts in children with spastic cerebral palsy and equinus foot previously treated with botulinum toxin type A. Study of 8 cases Introduction: Serial casting is a treatment strategy to prevent, correct or reduce alterations of equinus foot; however, the results are not conclusive when used in combination with botulinum toxin to improve function. Objective: To evaluate the effects of serial casting on the range of motion (ROM) of the ankle, and the gross motor function of patients with spastic cerebral palsy (CP) admitted into the serial casting program at Coquimbo Telethon Institute between June and September 2014. Method: The ROM of the ankle was evaluated using the Silfverskiold Test and the selective motor control (CMS), according to the serial casting program at Coquimbo Telethon Institute in 8 children with spastic CP, Gross Motor Function Classification System (GMFCS) level I, and injected with botulinum toxin type A, at a dose of 3U per kg of body weight. Children were evaluated before the first cast and after the last one with the Gross Motor Function Measure, version 66 (GMFM-66), dimensions D and E. Wilcoxon test was used to compare the medians of the differences in all the tests applied. A p-value < 0.05 was considered statistically significant. Results: All children showed significant improvement in ROM of the ankle with extended knee (p = 0.011), and flexed knee (p = 0.011). Similarly, all children showed significant improvement in the GMFM-66 (p = 0.034) and GMFM-66-D (p = 0.038). The GMFM- E did not show significant changes. Conclusion: Serial casting in patients with spastic CP, GMFCS I and previously injected with botulinum toxin type A improved ROM of the ankle and the GMFM-D. Key words: Serial casting, cerebral palsy, botulinum toxin type A, GMFM-66. Correspondencia a: Francisco Villalobos B. [email protected] Recibido: 18 de mayo de 2015 Aceptado: 8 de julio de 2015 RESUMEN Introducción: Los yesos seriados son una estrategia de tratamiento para prevenir, corregir o disminuir alteraciones del pie equino, sin embargo, los resultados no son concluyentes cuando se usan combinados con toxina botulínica 25 f. Villalobos B. et al. para mejorar funcionalidad. Objetivo: Evaluar los efectos de yesos seriados en el rango de movimiento (ROM) de tobillo y en la función motora gruesa, de pacientes con parálisis cerebral (PC) espástica ingresados al programa de yesos seriados del Instituto Teletón (IT) Coquimbo, entre junio y septiembre de 2014. Método: Se evaluó el ROM de tobillo mediante test de Silfverskiold y el control motor selectivo (CMS) acorde al protocolo de yesos seriados del IT Coquimbo en 8 niños con PC espástica, Gross Motor Function Classification System (GMFCS) I, infiltrados con toxina botulínica tipo A, en dosis 3U por kg/peso. Anterior al primer yeso y una semana posterior a la última aplicación, fueron evaluados en la función motora gruesa con Gross Motor Function Measure-66 (GMFM-66) en sus dimensiones D y E. Se utilizó test de Wilcoxon para comparar las medianas de las diferencias de los puntajes de las pruebas aplicadas. Se consideró un valor p < 0,05 como estadísticamente significativo. Resultados: Los 8 niños presentaron mejoría significativa en el ROM de tobillo con rodilla en extensión (p = 0,011), con rodilla en flexión (p = 0,011), en la GMFM-66 (p = 0,034) y GMFM-66-D (p = 0,038) de la misma evaluación. La dimensión E no presentó una variación estadísticamente significativa. Conclusión: La terapia con yesos seriados en pacientes con PC espástica, GMFCS I previamente infiltrados con toxina botulínica tipo A, produce incremento en el ROM de tobillo y en GMFM-66-D. Palabras clave: Yesos seriados, parálisis cerebral, toxina botulínica tipo A, GMFM-66. Introducción El Instituto Teletón (IT) de Coquimbo tiene 1.376 pacientes activos a la fecha, de los cuales 446 (32,4%) son pacientes que presentan como diagnóstico parálisis cerebral (PC). Se considera la PC como un grupo de trastornos del desarrollo, del movimiento y la postura, que generan limitación en la actividad, y que son atribuidos a una agresión no progresiva sobre el cerebro en desarrollo, en la época fetal o en los primeros años de vida, con consecuencias en el posterior desarrollo sensoriomotor1. Esta afectación genera daños primarios y secundarios; los primarios son iniciales y no progresivos, mientras que los secundarios se manifestarán después de la instauración del daño y pueden tener un carácter progresivo2. Una de las afecciones más reiteradas en la PC de tipo espástica es la presencia de pie y marcha en equino, condición que genera un patrón de marcha inestable e ineficiente, el que repercute directamente en la ejecución de las funciones motoras gruesas. Esta afección músculo-esquelética se presenta en etapas tempranas, donde la transición desde un equino 26 dinámico a una condición estructurada, va a depender de la musculatura afectada, el nivel de compromiso, la oportunidad y la efectividad de los tratamientos realizados3. Con una intervención que se sustente en lo anterior, podríamos mantener o aumentar los rangos de movimiento (ROM) de tobillo, generando una mayor movilidad, con el consiguiente beneficio en la función; de igual forma, contribuiríamos a prevenir contracturas, acortamientos musculares o posponer eventuales intervenciones quirúrgicas. En la literatura se describe que los tratamientos que cuentan con mayor grado de evidencia para la espasticidad en la PC de acuerdo a la edad y grado de compromiso son: Diazepam como antiespástico oral, toxina botulínica como antiespástico local, rizotomía dorsal selectiva, terapia de infusión por Baclofeno intratecal por bomba y la cirugía multinivel en un solo evento. De igual forma mencionan que estos tratamientos, deben ser parte de programas de intervención desarrollados y aplicados en un contexto multidisciplinario para contribuir al logro de objetivos funcionales4. Dentro de estas alternativas de tratamiento, Rehabil. integral 2015; 10 (1): 25-31 Yesos seriados en niños con parálisis cerebral espástica el yeso seriado es una estrategia de tratamiento utilizada para prevenir, corregir o disminuir las alteraciones antes descritas. La terapia de yesos seriados se basa en la aplicación de yesos utilizados progresivamente en forma secuenciada durante 1 a 4 semanas a nivel de tobillo, buscando una posición neutra o de mayor dorsiflexión, con el fin de corregir el pie equino5. Blackmore et al13, en revisión sistemática del efecto del yeso en niños con parálisis cerebral, basado en los resultados de estudios en animales, expresa que la inmovilización de un músculo en una posición elongada durante un periodo prolongado de tiempo, aumenta gradualmente su longitud y el número de sarcómeros en el músculo tratado. Bajo este supuesto, se ha utilizado el yeso seriado en niños con parálisis cerebral para aumentar el ROM, considerando esta adaptación fisiológica por medio del estiramiento prolongado. Diversos estudios han mostrado que las férulas seriadas6 y las férulas de inhibición o de reducción del tono7,8 pueden mejorar el movimiento del tobillo (específicamente la dorsiflexión) en niños con PC. Cotallorda et al9, concluyen que los yesos seriados fueron efectivos para retrasar la necesidad de cirugía como consecuencia de una elongación de la musculatura afectada. También se ha estudiado el impacto que tiene en los patrones de movimiento de la marcha en el niño, evidenciando un incremento en la longitud del paso en niños con PC10,11 consignando también una disminución de la marcha en equino en esta población; los resultados se mantuvieron en 6 de cada 8 niños a las 6 semanas de seguimiento6. Corry et al12, compararon el efecto de los yesos seriados con el uso de toxina botulínica. Dentro de los resultados hacen referencia que los yesos seriados y la toxina botulínica, producen efectos similares en la disminución del tono muscular y en el aumento de los movimientos del tobillo. Tanto la inyección de toxina botulínica y la aplicación de yeso seriado parecen ser eficaces para reducir el tono y mejorar el ROM de tobillo. Los efectos de ambas modalidades para el tratamiento del pie equino y la marcha en estos niños con este patrón, se ha comparado en estudios anteriores. Algunos resultados muestran una eficacia similar para ambas modalidades de Rehabil. integral 2015; 10 (1): 25-31 tratamiento14, sin embargo, diferentes estudios muestran cambios significativos y con mayor duración en el tiempo mediante el uso combinado de toxina botulínica y yesos seriados15-17. Los beneficios de esta intervención, asociados a la marcha con pie equino, se relacionan ampliamente con las dimensiones D y E de la Gross Motor Function Measure-66 (GMFM66), considerando que estas se centran y consideran habilidades funcionales como el permanecer de pie, el caminar, correr y el saltar. La GMFM-66 es un instrumento observacional estandarizado, diseñado y validado para medir el cambio en la función motora gruesa a través del tiempo en niños con PC18. Es por este motivo que la utilización de esta evaluación al inicio y posterior a la aplicación del yeso seriado, se presenta como una oportunidad que permita obtener valores que indiquen la relación directa que existiría entre las variables que se pretenden abordar en este estudio. Cabe señalar que el yeso seriado es utilizado en el IT Coquimbo como alternativa terapéutica para los pacientes con diagnóstico de PC con pie y marcha en equino; este trabajo constituye una primera instancia de acercamiento para sistematizar y cuantificar los beneficios observados clínicamente en esta población de pacientes. Dado la mejoría en el ROM, la satisfacción de la familia y la permanencia de los resultados en el tiempo, es que toma relevancia validar el uso de esta técnica y con base en sus resultados, proponer líneas de intervención para niños con PC atendidos en Institutos Teletón. Por tal razón es necesario diseñar y llevar a cabo programas terapéuticos que puedan actuar de manera eficiente en etapas tempranas, evitando las consecuencias y complicaciones asociadas a la espasticidad y limitación de los rangos de movimiento, con el consiguiente beneficio en la función. Pacientes y Método Pacientes Se realizó un estudio de casos en pacientes pediátricos ingresados al programa de yesos seriados del IT de Coquimbo, entre junio y septiembre de 2014. Los requisitos de inclusión fueron: niños de ambos sexos, con edades entre 27 f. Villalobos B. et al. 4 y 10 años cumplidos, nivel I o II del sistema de clasificación de la función motora gruesa Gross Motor Function Classification System (GMFCS), con diagnóstico de PC tipo espástica, con pie y marcha en equino dinámico con un grado variable de la flexión dorsal de tobillo, con infiltración previa de toxina botulínica tipo A, en dosis de 3U por kg de peso por músculo, con al menos 2 series de yeso seriado, sin alteraciones de la sensibilidad, sin problemas vasculares periféricos y con capacidad de seguir instrucciones y manifestar incomodidad y/o malestar durante y/o posterior a la aplicación del yeso. El estudio fue aprobado por el Comité de Ética Científico de IT Chile, el 06/11/2014. Se solicitó consentimiento informado a los padres o tutores de los niños. Metodología Previo al ingreso al programa de yesos seriados, los pacientes fueron evaluados con GMFM-66 en sus dimensiones D y E. Según protocolo, los pacientes fueron citados semanalmente a control con el equipo de yesos seriados quienes retiran el yeso; posteriormente, realizan una evaluación clínica de la marcha, evaluación del control motor selectivo (CMS) de tobillo19 y ROM de tobillo con rodilla en extensión (ROM RE) y rodilla en flexión (ROM RF) (Test de Silfverskiold). De existir una variación respecto a la serie anterior ≥ 5° en el ROM, se procede a reaplicar el yeso; de no cumplir esta condición, se suspende el tratamiento. Son controlados bajo este proceso completando hasta 4 series de yeso. Una vez finalizado el programa, y posterior a una semana desde la última serie, los sujetos fueron evaluados en las dimensiones D y E de la GMFM-66, por igual tratante en ambas evaluaciones (inicio y final). Análisis estadístico Las variables cuantitativas se describen en valores absolutos y las nominales en términos categóricos. Se calculó cambio absoluto de las variables entre evaluación basal y final. Se utilizó el test de Wilcoxon para comparar las medianas de las diferencias de los puntajes de las pruebas aplicadas. Se consideró un valor p < 0,05 como estadísticamente significativo. El análisis fue realizado con el programa estadístico SPSS v17.0. Resultados La mitad de los niños eran de género masculino, con edad promedio de 7,45 ± 2,28 años. Cinco pacientes fueron diagnosticados como PC de tipo hemiparesia espástica y 3 como PC tipo diparesia espástica. Cinco niños recibieron yesos seriados en pie izquierdo y 5 recibieron tratamiento kinésico dentro de 6 meses previo al ingreso a yesos seriados. El mínimo de series de yeso fueron 2 y el máximo de 4. Todos los pacientes habían recibido toxina botulínica tipo A, en dosis variables, dependiendo del número de músculos infiltrados, con un tiempo promedio desde la infiltración hasta el Tabla 1. Datos demográficos y clínicos basales por sujeto Sujeto Género Edad (años) Tipo de PC Inf/yeso Tto* kinésico Unidades TBA Días transcurridos Series en pie 6 meses previo x kg peso Inf/yeso de yeso 1 Masculino 8,2 Hemiparesia Derecho No 3** 2 Femenino 10,2 Hemiparesia Izquierdo Sí 5 15 3 3 4 3 Masculino 5,4 Diparesia Izquierdo Sí 5 1 3 4 Femenino 5,0 Diparesia Derecho No 5 14 2 5 Masculino 9,6 Hemiparesia Izquierdo Sí 5 15 3 6 Femenino 8,6 Hemiparesia Derecho Sí 3** 22 3 7 Femenino 4,2 Diparesia Sí 3** 15 3 8 Masculino 8,5 Hemiparesia Izquierdo No 3** 15 2 Izquierdo *Tto: tratamiento. Inf/Yeso: infiltración, yeso. **Unidades de toxina botulínica por kg en infiltración exclusiva de gastrocnemios. 28 Rehabil. integral 2015; 10 (1): 25-31 Yesos seriados en niños con parálisis cerebral espástica primer yeso de 12,5 ± 6,9 días. Todos los pacientes fueron clasificados como GMFCS I de acuerdo a cada rango de edad (Tabla 1). Las pruebas de evaluación de la función motora gruesa previo al inicio de las series de yeso seriado, mostraron que los puntajes de GMFM-66-D, fluctuaron entre 34 y 37 puntos y GMFM-66-E, entre 58 y 71 puntos. La GMFM-66 inicial, varió entre 92 y 106 puntos. En ROM RE, 4 pacientes presentaron rango de movimiento ≥ 10°, mientras que en la evaluación con rodilla en flexión (ROM RF) 3 pacientes tuvieron un ROM de tobillo > 15°. En cuanto al CMS, un paciente registró puntaje 0, y 3 obtuvieron un puntaje 3, valores máximos en la evaluación inicial (Tabla 2). Al analizar las diferencias de las evaluacio- nes inicial y final, los cambios en el ROM de tobillo, con RE y RF fueron estadísticamente significativos. En la evaluación con RE se obtuvieron aumentos entre 6° y 16° respecto la evaluación inicial. En la evaluación con RF los aumentos en el ROM de tobillo fueron entre 2° y 18°. La evaluación del CMS, finalizada las series de yeso, mostró que 7 de los 8 sujetos presentaron cambios respecto a la evaluación inicial; 3 sujetos alcanzaron el puntaje máximo (4) y 5 un puntaje 3, uno de estos mantuvo su puntaje respecto a la evaluación inicial. En la evaluación con GMFM-66 una semana posterior la última serie de yesos, tanto para la GMFM-66 final, como también para la dimensión D de la misma prueba, se obtuvieron cambios estadísticamente significativos (Tabla 3). Tabla 2. Puntajes de pruebas de evaluación GMFM-66 inicial, ROM y CMS basales por sujeto Sujeto GMFM-D GMFM-E GMFM-66 ROM RE (grados) ROM RF (grados) CMS* 1 37 65 102 12 18 1 2 35 61 96 4 10 2 3 35 70 105 6 14 2 4 34 58 92 12 22 3 5 35 69 104 10 14 3 6 34 65 99 6 14 0 7 35 59 94 8 18 3 8 37 69 106 10 14 2 *CMS: control motor selectivo. Tabla 3. Diferencias de las pruebas de evaluación GMFM-66, ROM, CMS inicial y final por sujeto. Valores de probabilidad para el cambio por prueba Sujeto Diferencia ROM RE (grados) Valor p Diferencia ROM RF (grados) Valor p Diferencia GMFM-66 Valor p Diferencia GMFM66-D Valor Diferencia Valor p GMFM-66-E p Diferencia CMS 1 6 8 4 1 3 2 2 14 14 4 1 3 1 3 14 10 -1 1 -2 1 4 10 2 10 2 8 5 10 0,011* 14 0,011* 2 0,034* 2 0,038* 0 0,072 1 0 6 6 12 0 0 0 3 7 16 18 3 0 3 1 8 12 14 1 0 1 2 ROM RE: rango movimiento rodilla en extensión; ROM RF: rango de movimiento rodilla en flexión. *p < 0,05. Rehabil. integral 2015; 10 (1): 25-31 29 f. Villalobos B. et al. Discusión El pie y marcha en equino en niños con PC espástica puede provocar una marcha inestable e ineficiente, la cual afectaría el desarrollo de habilidades motoras gruesas, ya sea por la presencia de espasticidad, el acortamiento del complejo muscular gastrocnemios-sóleo o una combinación de ambos. Por tal razón una de las preocupaciones y objetivos del tratamiento en el niño con PC, es el prevenir el desarrollo de estas alteraciones a lo largo del tiempo, específicamente, el preservar la flexibilidad y la función de los gastrocnemios, necesarios para permitir un patrón de marcha eficiente y funcional en los niños con PC16. Novak et al.20 concluyeron en base a la evidencia disponible, que la intervención con yesos seriados es una estrategia recomendada para mejorar y mantener el rango de movimiento para la articulación del tobillo, como también contribuir para soportar carga de peso y/o caminar. Park et al17, refieren que los pacientes tratados con yesos seriados e infiltración previa de toxina botulínica, mostraron un mayor incremento en el ROM de la articulación de tobillo y una mayor reducción de la espasticidad, cambios que lograron permanecer por más tiempo. Considerando lo anterior, podemos afirmar que los 8 casos analizados en este estudio, presentaron aumentos significativos en los rangos de movimiento posterior a la intervención con yesos seriados, tanto en el ROM con rodilla en extensión (RE) con aumento en valores entre los 6°-16°, al igual que en el ROM con rodilla en flexión (RF) donde presentaron incrementos entre 2° y 18°. Otro aspecto a considerar, fueron los cambios en el CMS donde 7 de los 8 sujetos presentaron un cambio positivo respecto a la evaluación inicial, situación que podría generar un beneficio en el rendimiento funcional, sin embargo, no se relaciona con las habilidades motoras gruesas medidas a través de la GMFM-66, por lo que se requiere de un mayor estudio de la relación y consecuencias con esta variable. De igual forma, en cuanto a la evaluación de las habilidades funcionales, es importante señalar que todos los casos presentaron una cla30 sificación GMFCS nivel I; según lo descrito en la GMFM-88 y GMFM-66, los niños debieran presentar escasa sensibilidad a los cambios en la adquisición de habilidades motoras gruesas (efecto de piso y techo)21, sin embargo, los valores obtenidos en la GMFM-66 y la dimensión D del GMFM-66 mostraron diferencias significativas entre la evaluación basal y la evaluación final, lo que se traduce en una ganancia de habilidades motoras gruesas, posterior al uso del yeso seriado. El número de pacientes que se analizaron en nuestro estudio es una limitante y podría restar potencia a los resultados, por lo que estimamos conveniente replicar esta experiencia en una población más numerosa, con grupo de control y complejizar los instrumentos de evaluación. De igual forma y dado que el programa de yesos seriados se realiza de manera regular en el IT de Coquimbo desde el año 2010, consideramos necesario realizar un análisis retrospectivo de la población atendida con el objetivo de precisar los cambios y características de estos pacientes, con énfasis en el ROM de la articulación del tobillo, y la posibilidad de definir guías de intervención centradas en variables como tipo de PC, edad, nivel de compromiso, número de series de yeso y su relación con la infiltración de toxina botulínica. Como los resultados obtenidos guardan relación con la revisión sistemática de Novak et al. 201320, donde se plantea que la terapia con yesos seriados es una herramienta efectiva, segura, de bajo costo y altamente recomendable para el tratamiento y mejorías en el ROM de tobillo de pacientes con PC, se propone utilizar este protocolo de intervención terapéutica en pacientes con PC que cumplan los criterios de inclusión, en los diferentes IT. Conclusión Se puede afirmar que la terapia con yesos seriados en pacientes previamente infiltrados con toxina botulínica tipo A, produce un incremento en el ROM de tobillo en pacientes GMFCS I con diagnóstico de PC tipo hemiparesia espástica o PC tipo diparesia espástica. Rehabil. integral 2015; 10 (1): 25-31 Yesos seriados en niños con parálisis cerebral espástica Agradecimientos Agradecemos a la Sra. Fresia Solís, metodóloga del DIDE Teletón Chile, por su permanente apoyo, disposición y colaboración. De igual forma agradecer a Fernanda Núñez, Patricio Peña, Tamara Robledo y Cristian Véliz, internos de la carrera de kinesiología de la Universidad Católica del Norte, por su contribución para el desarrollo de este estudio. Referencias bibliográficas 1. Póo P. Parálisis cerebral infantil. En: Protocolos diagnósticos y terapéuticos en pediatría. Sociedad Española de neurología pediátrica, Asociación Española de pediatría (AEP), España, 2° Edición, Tomo 1, 2008, p 271-7. 2. Stamer M. Posture and movement of the child with cerebral palsy, Therapy Skill Builders Series, 2001; p 11-2. 3. Colovic H, Dimitrijevic L, Stankovic I, Nikolic D, Radovic-Janosevic D, Zivanovic D. The effects of botulinum toxin type A on improvement and dynamic spastic equinus correction in children with cerebral palsy-preliminary results. Arch Med Sci 2014; 10: 97984. 4. Morante M, Lillo S, Cubillos R. Impacto de las nuevas terapias en el manejo de la hipertonía en el niño con parálisis cerebral. Rev Med Clin Condes 2014; 25: 315-3. 5. Rose KJ, Raymond J, Refshauge K, North KN, Burns J. Serial night casting increases ankle dorsiflexion range in children and young adults with Charcot-Marie-Tooth disease: a randomised trial. J Physiother 2010; 56: 1139. 6. Brouwer B, Wheeldon RK, Stradiotto-Parker N, Allum J. Reflex excitability and isometric force production in cerebral palsy: the effect of serial casting. Dev Med Child Neurol 1998; 40: 168-75. 7. Otis JC, Root L, Kroll MA. Measurement of plantar flexor spasticity during treatment with tone-reducing casts. J Pediatr Orthop 1985; 5: 682-6. 8. Tardieu G, Tardieu C, Colbeau-Justin P, Lespargot A. Muscle hypoextensibility in children with cerebral palsy: II. Therapeutic implications. Arch Phys Med Rehabil 1982; 63: 103-7. 9. Cottalorda J, Gautheron V, Metton G, Charmet E, Chavrier Y. Toe-walking in children younger than six years with cerebral palsy. The contribution of serial corrective casts. J Bone Joint Surg Br 2000; 82: 541-4. Rehabil. integral 2015; 10 (1): 25-31 10. Cameron ME, Drummond SJ. Measurements to quantify improvement following a serial casting program for equinus deformity in children with cerebral palsy: a case study. New Zealand J Physiotherapy 1998; 26: 28-32. 11. Bertoti DB. Effect of short leg casting on ambulation in children with cerebral palsy. Phys Ther 1986; 66: 15229. 12. Corry IS, Cosgrove AP, Duffy CM, McNeill S, Taylor TC, Graham HK. Botulinum toxin A compared with stretching casts in the treatment of spastic equinus: a randomised prospective trial. J Pediatr Orthop 1998; 18: 304-11. 13. Blackmore AM, Boettcher-Hunt E, Jordan M, Chan MD. A systematic review of the effects of casting on equinus in children with cerebral palsy: an evidence report of the AACPDM. Dev Med Child Neurol 2007; 49: 781-90. 14. Kay RM, Rethlefsen SA, Fern-Buneo A, Wren TA, Skaggs DL. Botulinum toxin as an adjunct to serial casting treatment in children with cerebral palsy. J Bone Joint Surg Am 2004; 86: 2377-84. 15. Ackman JD, Russman BS, Thomas SS, Buckon CE, Sussman MD, Masso P, et al; Shriners Hospitals BTX-A Study Group. Comparing botulinum toxin A with casting for treatment of dynamic equinus in children with cerebral palsy. Dev Med Child Neurol 2005; 47: 620-7. 16. Glanzman AM, Kim H, Swaminathan K, Beck T. Efficacy of botulinum toxin A, serial casting, and combined treatment for spastic equinus: a retrospective analysis. Dev Med Child Neurol 2004; 46: 807-11. 17. Park ES, Rha DW, Yoo JK, Kim SM, Chang WH, Song SH. Short-term effects of combined serial casting and botulinum toxin injection for spastic equinus in ambulatory children with cerebral palsy. Yonsei Med J 2010; 51: 579-84. 18. Gowland C, Boyce WF, Wright V, Russell DJ, Goldsmith CH, Rosenbaum PL. Reliability of the gross motor performance measure. Phys Ther 1995; 75: 597-602. 19. Guía Clínica. Infiltraciones locales en el tratamiento de la espasticidad de niños con parálisis cerebral en los Institutos de Rehabilitación Infantil Teletón. Sociedad Pro Ayuda del Niño Lisiado Teletón, Chile 2007, p 67. 20. Novak I, McIntyre S, Morgan C, Campbell L, Dark L, Morton N, et al. A systematic review of interventions for children with cerebral palsy: state of the evidence. Dev Med Child Neurol 2013; 55: 885-910. 21. Knox V, Evans AL. Evaluation of the functional effects of a course of Bobath therapy in children with cerebral palsy: a preliminary study. Dev Med Child Neurol 2002; 44: 447-60. 31 Rehabil. integral 2015; 10 (1): 32-41 Artículo Especial Potencial terapéutico de la hipoxia intermitente Angela A Navarrete-Opazo1. 1 Department of Comparative Biosciences, University of Wisconsin-Madison, United States. Correspondencia a: Angela A Navarrete-Opazo E-mail: [email protected] Recibido: 27 de marzo de 2015 Aceptado: 22 de abril de 2015 ABSTRACT Therapeutic potential of intermittent hypoxia Intermittent Hypoxia (IH) is a subject of considerable interest and controversy since it has both beneficial and adverse effects. Unfortunately, a lack of consistency in the use of the term “intermittent hypoxia” has led to considerable confusion in the field. In reviewing available literature, the physiological and pathological impact of IH appears to be highly associated with the effective IH “dose”. IH consisting of modest hypoxic episodes (≥ 9% inspired O2) and lesser numbers of hypoxia/re-oxygenation events per day (≤ 15 cycles/day) are generally associated with beneficial effects in multiple body systems. In contrast, severe hypoxic episodes (< 9% inspired oxygen) and more frequent hypoxic episodes per day (40-2,400 cycles/day) shift the balance towards morbidity. Evidence demonstrates that a moderate dose of IH promotes a serotonin-dependent spinal neuroplasticity which can be harnessed as a potential therapeutic approach to improve respiratory and somatic function in spinal cord injured patients. Although this therapy is in a period of initial translational development, it could represent a simple, safe and effective way to promote therapeutic effects in different clinical conditions including neurological disorders such as spinal cord injuries. Key words: Intermittent hypoxia, therapeutic effects, spinal cord injury, neuroplasticity. This article was partially translated and adapted from the original book “Translational research in environmental and occupational stress” Chapter 4: Therapeutic Potential of Intermittent Hypoxia: Lessons from Respiratory Motor Plasticity. Authors: Navarrete-Opazo Angela, Dale E, Mitchell G. Editorial: Springer India, New Delhi, 2014. RESUMEN La terapia de hipoxia intermitente (IH) se ha convertido en un área de investigación de gran interés y controversia ya que puede tener efectos beneficiosos o adversos. Desafortunadamente, la falta de coherencia en el uso del término “hipoxia intermitente” ha dado lugar a una gran confusión en el campo científico. La literatura disponible demuestra que el impacto fisiológico o patológico de IH 32 Potencial terapéutico de la hipoxia intermitente está altamente asociado a la dosis de IH. Episodios de hipoxia moderados ( ≥ 9% oxígeno inspirado) y menos frecuentes (≤ 15 ciclos/día) se asocian generalmente con efectos terapéuticos en múltiples sistemas. Por el contrario, episodios de hipoxia severa (< 9% de oxígeno inspirado) y muy frecuentes (40 a 2.400 ciclos/ día) desplazan el equilibrio hacia la morbilidad. La evidencia muestra que una dosis moderada de IH promueve mecanismos de neuroplasticidad dependientes de serotonina en la médula espinal, la que puede ser aprovechada como un potencial enfoque terapéutico para mejorar la función respiratoria y somática en pacientes lesionados medulares. Aunque esta terapia se encuentra en un período de desarrollo translacional inicial, podría representar un tratamiento sencillo, seguro y eficaz con potencial terapéutico en diferentes condiciones clínicas incluyendo patologías neurológicas como la lesión medular. Palabras clave: Hipoxia intermitente, efectos terapéuticos, lesión medular, neuroplasticidad. Este artículo fue parcialmente traducido y adaptado del capítulo original del libro, “Investigación Translacional en el Estrés Ambiental y Ocupacional”. Capítulo 4: Potencial Terapéutico de la Hipoxia Intermitente: lecciones de la Neuroplasticidad Respiratoria. Autores: Navarrete-Opazo Angela, Dale E, Mitchell G. Editoriales: Springer India, Nueva Delhi, 2014. Introducción Hipoxia intermitente (IH) consiste en la administración de episodios de hipoxia, alternados con intervalos de normoxia. En los últimos años, se ha prestado considerable atención a IH, en parte, debido a su rol en la patología experimentada por individuos con trastornos respiratorios del sueño (por ejemplo, hipertensión, déficit de aprendizaje, síndrome metabólico, etc.)1-5. Sin embargo, una extensa literatura sugiere que la IH tiene también efectos beneficiosos, por ejemplo, mejora el rendimiento aeróbico6, y promueve la recuperación funcional respiratoria y somática luego de una lesión medular traumática7-9 o neurodegenerativa10. En esta revisión se discuten las diferencias entre los protocolos de IH que dan lugar a efectos terapéuticos versus patológicos, los mecanismos moleculares de la plasticidad espinal inducida por IH, y su potencial terapéutico en lesionados medulares. Diversidad de protocolos experimentales El protocolo específico o “dosis” de IH difiere notablemente entre diferentes grupos Rehabil. integral 2015; 10 (1): 32-41 de investigación, dando lugar a discrepancias en la terminología, lo que hace difícil hacer generalizaciones en relación con sus efectos beneficiosos versus patológicos. Por ejemplo, la concentración de oxígeno inspirado (O2) durante los episodios de hipoxia puede variar desde 2% a 16%, causando grandes diferencias en la severidad de la hipoxemia durante cada episodio. La duración de cada episodio de hipoxia puede ser tan breve como 15 a 30 segundos (s), o hasta 12 horas (h). El número de ciclos de hipoxia/ re-oxigenación varía de 3 a más de 2.400 (en protocolos agresivos destinados para simular la apnea obstructiva del sueño). Además, la duración total de todo el protocolo de IH puede ser menos de una hora hasta 90 días. La evidencia científica demuestra que una dosis de hipoxia moderada (≥ 9% O2) y con reducido número de ciclos de hipoxia/re-oxigenación por día (≤ 15 ciclos/día) se asocia con efectos beneficiosos en múltiples sistemas6-8,11-24 (Figura 1). Por el contrario, una dosis severa (< 9% de O2 inspirado) y/o más frecuentes presentaciones de hipoxia/re-oxigenación (40 a 2.400 ciclos) se utilizan generalmente en estudios que informan efectos deletéreos/patológicos1,2,4,5,25-32. 33 A. A Navarrete-Opazo et al. En otras palabras, el impacto biológico de IH es dependiente de la dosis de IH33. Aunque los mecanismos celulares/moleculares de distintos protocolos de IH son complejos, y no han sido completamente dilucidados, algunos han planteado la hipótesis de que la hipoxia intermitente es similar a la lesión por isquemia-reperfusión que genera un aumento de las especies reactivas de oxígeno (ROS) durante cada evento de re-oxigenación34. Por lo tanto, se presume que aquellos protocolos de IH que utilizan una dosis severa producen mayor estrés oxidativo con la consiguiente mal adaptación/daño. Por el contrario, protocolos de IH moderados son menos propensos a causar daño relacionado con la generación de ROS, lo que permitiría la expresión de efectos adaptativos/beneficiosos que pueden ser aprovechados terapéuticamente. Extensa evidencia científica demuestra que protocolos de IH moderados representan un medio simple, seguro y eficaz de promoción de beneficios terapéuticos significativos en diversos trastornos clínicos. Efectos terapéuticos y patológicos de la hipoxia intermitente Una dosis moderada de IH se ha asociado con efectos terapéuticos a nivel inmunológico, metabólico, cardiovascular y nervioso (sistema motor somático y respiratorio). Por el contrario, protocolos de IH severos se relacionan con morbilidad en estos mismos sistemas (Figura 1). Sistema cardiovascular Protocolos severos de hipoxia intermitente (IH) están fuertemente asociados con hipertensión y enfermedades cardiovasculares1,2,25-27,35. Por el contrario, una dosis moderada de IH tiene efectos cardiovasculares beneficiosos como ha sido demostrado en estudios clínicos y preclínicos14,36. Por ejemplo, un protocolo de IH que consta de 10 episodios, 5 minutos (min) hipoxia (10 a 14% de O2) alternado con 5 min normoxia reduce la presión arterial sistólica y diastólica, frecuencia cardíaca y la resistencia periférica en 56 pacientes con estadios I-II de hipertensión Figura 1. Gráfico que ilustra los efectos terapéuticos (arriba) y patológicos (abajo) de la terapia de hipoxia intermitente (IH). Protocolos experimentales que usan hipoxia severa (< 9% de oxígeno inspirado) y más de 15 ciclos por día tienen un efecto deletéreo. En cambio, protocolos que usan IH moderada (≥ 9% oxígeno inspirado) y hasta 15 ciclos por día tienen efecto terapéutico. 34 Rehabil. integral 2015; 10 (1): 32-41 Potencial terapéutico de la hipoxia intermitente arterial14. Los mecanismos propuestos para explicar estos efectos antihipertensivos incluyen reducción de la actividad simpática37,38, menor sobrecarga de calcio en el músculo liso vascular39, mejoramiento del metabolismo de agua y sal40, aumento de la actividad antioxidativa41, y aumento de la síntesis de los factores de crecimiento angiogénicos endotelial vascular (VEGF) y fibroblástico (FGF)42. tejidos y angiogénesis46. Estudios pre-clínicos muestran que una dosis moderada de IH (14% de O2; 12 h/día por 4 semanas) mejora la tolerancia a la glucosa y aumenta la expresión del transportador de glucosa (GLUT-4) en ratas de laboratorio11. El aumento de los niveles y actividad de GLUT-4 aumenta la eliminación de glucosa de la sangre11,47-49, regulando los niveles de glicemia. Sistema inmunológico Aunque protocolos severos de IH se asocian con inflamación sistémica y del sistema nervioso central31,34, protocolos moderados de IH producen efectos beneficiosos en pacientes inmunocomprometidos. Por ejemplo, una dosis moderada de IH estimula el sistema inmune innato, y además tiene efectos antiinflamatorios19,43,44. En individuos sanos, la exposición a 4 episodios, 5 min de 10% O2 alternados con 5 min normoxia durante 14 días disminuye el número de células madre progenitoras circulantes, activa el complemento, aumenta el número de plaquetas circulantes, incrementa la actividad fagocítica y bactericida de los neutrófilos, y suprime mediadores pro-inflamatorios como el factor de necrosis tumoral alpha (TNF-α) y la interleucina-4 (IL-4)19. Estas respuestas, que persisten por lo menos 7 días después de la IH, pueden aumentar las defensas inmunológicas del cuerpo, al mismo tiempo que suprimen mediadores pro-inflamatorios. Sistema nervioso central Protocolos severos de IH con oxígeno inspirado ≤ 9% provocan un deterioro cognitivo en roedores, y este efecto es mayor cuando la IH se experimenta en períodos de crecimiento o en la vejez4,28,50-52. IH severa también se asocia a deterioro cognitivo en seres humanos5. Los efectos patológicos del IH sobre el aprendizaje y la memoria están asociados con un aumento de la apoptosis neuronal y una desorganización cito-arquitectónica en la región CA1 del hipocampo y la corteza fronto-parietal4. A diferencia de IH severa, protocolos de IH moderados no provocan patología detectable en el sistema nervioso central. Por ejemplo, ratas expuestas a 10 episodios de 5 min 10,5% O2 alternado con 5 min normoxia durante siete días consecutivos7,53 o 3 veces por semana durante 10 semanas7,53,54 no produce signos de apoptosis neuronal en hipocampo, gliosis reactiva o hipertensión sistémica. En contraste con IH severa, una dosis moderada de IH puede mejorar el desarrollo cerebral en la vida temprana, lo que aumenta la capacidad de aprendizaje12,16,55,56. Por ejemplo, ratones recién nacidos expuestos a IH (10,8% de O2 inspirado; 4 h/día) desde el nacimiento hasta las 4 semanas de edad mejoran su capacidad de aprendizaje en los test de laberinto de agua de Morris y el test de laberinto radial de 8 brazos12,16. Además de las acciones beneficiosas de IH moderada sobre la función cognitiva, esta también desencadena mecanismos de plasticidad neuronal en el sistema motor respiratorio y somático de la médula espinal57. Metabolismo Protocolos de IH moderados tienen efectos beneficiosos sobre las funciones metabólicas, como reducción del peso corporal y colesterol, normalización de los niveles de glicemia y mejor sensibilidad a la insulina. Por ejemplo, IH (10-12% de O2, 3 veces por semana, 3-6 semanas) con o sin actividad física (20 min de ejercicio de resistencia y 20 min de ejercicio aeróbico de alta intensidad) reduce significativamente el peso corporal y aumenta la capacidad aeróbica6. Se ha propuesto que una dosis moderada de IH reduce el peso corporal mediante el aumento de la expresión y liberación de leptina45 que, adicionalmente, tiene un efecto antiinflamatorio, estimula el sistema inmune y participa en proceso de reparación de Rehabil. integral 2015; 10 (1): 32-41 Moderada hipoxia intermitente induce facilitación de largo plazo El sistema motor respiratorio exhibe una considerable plasticidad58. Una de las formas 35 A. A Navarrete-Opazo et al. más estudiadas de la plasticidad espinal es la facilitación de largo plazo en el nervio frénico (pLTF) inducida por hipoxia intermitente59, un tipo de memoria presente en la médula espinal. En ratas anestesiadas, paralizadas y ventiladas, una dosis moderada de IH (3 episodios de 5 min de 10% O2 alternados con 5 min de normoxia) provoca un aumento progresivo y sostenido del output motor del nervio frénico, lo que se denominó facilitación de largo plazo en el nervio frénico (pLTF)60. La pLTF es dependiente del patrón de hipoxia ya que es producida por hipoxia intermitente, no continua61. Este tipo de memoria espinal se ha podido comprobar además con registro electromiográfico en la musculatura respiratoria incluyendo músculo diafragma62,63, geniogloso64-66, y músculos intercostales externos63. El incremento del output motor en la musculatura inspiratoria es probablemente la responsable de la facilitación ventilatoria de largo plazo (vLTF) presente en múltiples especies de animales y seres humanos60,67. Esta vLTF se caracteriza por un aumento del volumen corriente por más de una hora luego de aplicada la terapia de hipoxia intermitente. La utilidad clínica de este aumento en la función ventilatoria aún no ha sido probada en humanos con patología respiratoria pero podría representar un nuevo enfoque terapéutico en el tratamiento de trastornos clínicos asociados con insuficiencia respiratoria7,68. Mecanismos celulares de la plasticidad espinal inducida por hipoxia intermitente En los últimos años, hemos avanzado considerablemente en la comprensión de los mecanismos celulares que dan lugar a la plasticidad espinal en el núcleo motor respiratorio inducido por una dosis moderada de hipoxia intermitente. Tal comprensión es esencial para el desarrollo de IH como herramienta terapéutica viable. Protocolos de IH breves con una dosis moderada (PO2 arterial > 35 mmHg) desencadenan una liberación episódica de serotonina en o cerca del núcleo motor frénico69,70, activando receptores serotoninérgicos tipo 2 (5-HT2)71-73. La activación episódica del receptor 5-HT2 activa la fosfolipasa C y subsecuentemente la proteína 36 quinasa C subunidad theta74, lo que desencadena la síntesis del factor neurotrófico derivado del cerebro (BDNF)75, la activación de su receptor natural tirosina quinasa (TrkB)75, y la activación de las proteínas quinasas activadas por mitógenos (MAP/ERK)53,76. Aunque la cascada de eventos posteriores no ha sido completamente dilucidada, la activación de proteínas ERK fortalecería las sinapsis glutamatérgicas (ya sea con una mayor inserción o mayor activación) en motoneuronas del núcleo frénico77. Se ha demostrado que receptores de N-metil-D-aspartato (NMDA) son esenciales para el mantenimiento de pLTF ya que la aplicación de un antagonista del receptor de NMDA previene la facilitación del nervio frénico inducida por IH78. Potencial terapéutico de la terapia de hipoxia intermitente lesionados medulares Aunque se necesitan más estudios para evaluar el potencial terapéutico de IH moderada en personas con trastorno cognitivo, cardiovascular, inmunológico, metabólico y/o neuronal, IH en una dosis moderada parece ser seguro, fácil de administrar y eficaz, con potencial para su uso clínico. Un área prometedora para la aplicación terapéutica de IH es el tratamiento de los déficits motores causada por una lesión medular traumática. Aunque nuestra comprensión de la regeneración del SNC sigue avanzando, estamos muy lejos de aprovechar este conocimiento para “curar” a personas con lesiones medulares. En el corto plazo, un enfoque más realista es desarrollar tratamientos que restauren parcialmente la función motora promoviendo la capacidad neuroplástica intrínseca de la médula espinal. La mayoría de las lesiones medulares traumáticas son incompletas79 lo que mantiene ciertas vías descendentes corticoespinales indemnes debajo de la lesión. Una dosis moderada de IH tiene la capacidad de promover mecanismos de plasticidad espinal después de una lesión medular, mejorando la función motora respiratoria80 y somática7 en ratas de laboratorio. Por ejemplo, IH durante una semana mejora la coordinación y el rendimiento locomotor en el test de la escalera horizontal en ratas sometidas a una hemisección Rehabil. integral 2015; 10 (1): 32-41 Potencial terapéutico de la hipoxia intermitente medular cervical, efecto que dura tres semanas7. Esta recuperación motora se acompaña de un aumento de los niveles de BDNF y TrkB cervical (C7) en los núcleos motores que inervan la extremidad anterior7. El uso de IH para mejorar la función motora en pacientes con lesión medular incompleta ha mostrado resultados prometedores. Una sola presentación de IH (15 episodios de 1 min al 9% de O2 alternado con 1 min normoxia) aumenta el torque de flexión plantar voluntario y actividad electromiográfica en el músculo gastrocnemio en más de un 80% durante más de 90 min en pacientes lesionados medulares crónicos (> 1 año), ASIA (Escala de la Asociación Americana de lesión medular) C y D8. Otro estudio clínico controlado, cruzado, doble ciego y aleatorizado, examinó el efecto de una dosis moderada de IH (15 episodios de 90 segundos de 9% O2 alternado con 60 segundos normoxia, por 5 días consecutivos), combinada con entrenamiento de marcha a nivel del suelo en 19 pacientes lesionados medulares crónicos (> 1 año) incompletos ASIA D9. IH aumentó la velocidad de marcha en un 18% con el test de 10 metros mientras que IH combinada con entrenamiento de marcha a nivel mejoró tanto la velocidad como la distancia (38%) al quinto día de terapia, efecto que se mantuvo por una semana9. No se realizaron seguimientos posteriores por lo que se desconoce si este efecto tiene una duración superior a una semana. Es importante destacar que en este estudio no se observaron cambios en la espasticidad, frecuencia cardíaca o función cognitiva durante y después de administrada esta terapia, lo que sugiere que IH en una dosis moderada es potencialmente segura en seres humanos. Conclusión La terapia de Hipoxia Intermitente (IH) ha sido objeto de considerable investigación desde el punto de vista de sus efectos beneficiosos y adversos33. Estudios recientes revelan que IH tiene variados efectos en múltiples sistemas, y que la magnitud de estos depende de la dosis IH. Esta dosis dependería de: 1) la severidad de la hipoxemia; 2) la duración de la hipoxia; 3) el núRehabil. integral 2015; 10 (1): 32-41 mero de ciclos/día; 4) el patrón de presentación IH (días consecutivos versus días alternados) y 5) la duración total del protocolo. De estas variables, la severidad de la hipoxia y el número de ciclos por día parecen estar estrechamente correlacionados con la calidad de sus efectos. Una dosis severa de hipoxia (< 9% de oxígeno inspirado, O2) con un alto número de episodios (40-2.400/día) tiene efectos deletéreos. Por el contrario, una dosis moderada de hipoxia (≥ 9% O2) con poca frecuencia (< 15/día) tiene efecto beneficioso. Extensa evidencia muestra que una dosis de IH tiene un considerable potencial terapéutico para el tratamiento de varias condiciones clínicas incluyendo patologías neurológicas como la lesión medular. La terapia de IH en dosis moderada podría ser una estrategia económica, fácil de administrar, segura y efectiva para mejorar la función motora de lesionados medulares crónicos, un grupo en el que no existen alternativas terapéuticas aprobadas. Futuras investigaciones son necesarias para determinar si esta terapia puede ser una alternativa terapéutica en pacientes lesionados medulares con un déficit neurológico más severo (ASIA B y C), la dosis óptima y la duración total que permita el máximo resultado motor/funcional con el mínimo riesgo de complicaciones. En este aspecto es importante determinar si el incremento de mecanismos de neuroplasticidad exacerba mecanismos de hiperexcitabilidad con el consiguiente aumento del tono muscular o vejiga neurogénica. De la misma manera, se desconoce si se exacerban mecanismos que generen un aumento del dolor neuropático, común en lesionados medulares. Referencias bibliográficas 1. Brooks D, Horner RL, Kozar LF, Render-Teixeira CL, Phillipson EA. Obstructive sleep apnea as a cause of systemic hypertension. Evidence from a canine model. J Clin Invest 1997; 99 (1): 106-9. 2. Lesske J, Fletcher EC, Bao G, Unger T. Hypertension caused by chronic intermittent hypoxia-influence of chemoreceptors and sympathetic nervous system. J Hypertens 1997; 15 (12 Pt 2): 1593-603. 3. Fletcher EC. Effect of episodic hypoxia on sympathetic 37 A. A Navarrete-Opazo et al. activity and blood pressure. Respir Physiol 2000; 119 (2-3): 189-97. 4. Gozal D, Daniel JM, Dohanich GP. Behavioral and anatomical correlates of chronic episodic hypoxia during sleep in the rat. J Neurosci 2001; 21 (7): 244250. 5. Champod AS, Eskes GA, Foster GE, et al. Effects of acute intermittent hypoxia on working memory in young healthy adults. Am J Respir Crit Care Med 2013; 187 (10): 1148-50. 6. Urdampilleta A, González-Muniesa P, Portillo MP, Martínez JA. Usefulness of combining intermittent hypoxia and physical exercise in the treatment of obesity. J Physiol Biochem 2012; 68 (2): 289-304. 7. Lovett-Barr MR, Satriotomo I, Muir GD, et al. Repetitive intermittent hypoxia induces respiratory and somatic motor recovery after chronic cervical spinal injury. J Neurosci 2001 2012; 32 (11): 3591-600. 8. Trumbower RD, Jayaraman A, Mitchell GS, Rymer WZ. Exposure to acute intermittent hypoxia augments somatic motor function in humans with incomplete spinal cord injury. Neurorehabil Neural Repair 2012; 26 (2): 163-72. 9. Hayes HB, Jayaraman A, Herrmann M, Mitchell GS, Rymer WZ, Trumbower RD. Daily intermittent hypoxia enhances walking after chronic spinal cord injury: A randomized trial. Neurology. Nov 27, 2013. 10. Nichols NL, Gowing G, Satriotomo I, et al. Intermittent hypoxia and stem cell implants preserve breathing capacity in a rodent model of amyotrophic lateral sclerosis. Am J Respir Crit Care Med 2013; 187 (5): 535-42. 11. Chiu LL, Chou SW, Cho YM, et al. Effect of prolonged intermittent hypoxia and exercise training on glucose tolerance and muscle GLUT4 protein expression in rats. J Biomed Sci 2004; 11 (6): 838-46. 12. Zhang JX, Chen XQ, Du JZ, Chen QM, Zhu CY. Neonatal exposure to intermittent hypoxia enhances mice performance in water maze and 8-arm radial maze tasks. J Neurobiol 2005; 65 (1): 72-84. 13. Tam CS, Wong M, Tam K, Aouad L, Waters KA. The effect of acute intermittent hypercapnic hypoxia treatment on IL-6, TNF-alpha, and CRP levels in piglets. Sleep 2007; 30 (6): 723-7. 14. Serebrovskaya TV, Manukhina EB, Smith ML, Downey HF, Mallet RT. Intermittent hypoxia: cause of or therapy for systemic hypertension? Exp Biol Med (Maywood, N.J.) 2008; 233 (6): 627-50. 15. Haider T, Casucci G, Linser T, et al. Interval hypoxic training improves autonomic cardiovascular and respiratory control in patients with mild chronic 38 obstructive pulmonary disease. J Hypertens 2009; 27 (8): 1648-54. 16. Lu XJ, Chen XQ, Weng J, et al. Hippocampal spineassociated Rap-specific GTPase-activating protein induces enhancement of learning and memory in postnatally hypoxia-exposed mice. Neuroscience 2009; 162 (2): 404-14. 17. Vinit S, Lovett-Barr MR, Mitchell GS. Intermittent hypoxia induces functional recovery following cervical spinal injury. Respir Physiol Neurobiol 2009; 169 (2): 210-7. 18. Basovich SN. The role of hypoxia in mental development and in the treatment of mental disorders: a review. Biosci Trends 2010; 4 (6): 288-96. 19. Serebrovskaya TV, Nikolsky IS, Nikolska VV, Mallet RT, Ishchuk VA. Intermittent hypoxia mobilizes hematopoietic progenitors and augments cellular and humoral elements of innate immunity in adult men. High Alt Med Biol 2011; 12 (3): 243-52. 20. Tsai YW, Yang YR, Wang PS, Wang RY. Intermittent hypoxia after transient focal ischemia induces hippocampal neurogenesis and c-Fos expression and reverses spatial memory deficits in rats. PloS One 2011; 6 (8): e24001. 21. Wang ZH, Chen YX, Zhang CM, et al. Intermittent hypobaric hypoxia improves postischemic recovery of myocardial contractile function via redox signaling during early reperfusion. Am J Physiol Heart Circ Physiol 2011; 301 (4): H1695-1705. 22.Querido JS, Sheel AW, Cheema R, Van Eeden S, Mulgrew AT, Ayas NT. Effects of 10 days of modest intermittent hypoxia on circulating measures of inflammation in healthy humans. Sleep Breath 2012; 16 (3): 657-62. 23. Yokhana SS, Gerst DG, 3rd, Lee DS, Badr MS, Qureshi T, Mateika JH. Impact of repeated daily exposure to intermittent hypoxia and mild sustained hypercapnia on apnea severity. J Appl Physiol (1985) 2012; 112 (3): 367-77. 24. Tsai YW, Yang YR, Sun SH, Liang KC, Wang RY. Post ischemia intermittent hypoxia induces hippocampal neurogenesis and synaptic alterations and alleviates long-term memory impairment. J Cereb Blood Flow Metab 2013; 33 (5): 764-73. 25. Fletcher EC, Lesske J, Culman J, Miller CC, Unger T. Sympathetic denervation blocks blood pressure elevation in episodic hypoxia. Hypertens 1992; 20 (5): 612-9. 26. McGuire M, Bradford A. Chronic intermittent hypercapnic hypoxia increases pulmonary arterial pressure Rehabil. integral 2015; 10 (1): 32-41 Potencial terapéutico de la hipoxia intermitente and haematocrit in rats. Eur Respir J 2001; 18 (2): 279-85. 27. Tahawi Z, Orolinova N, Joshua IG, Bader M, Fletcher EC. Altered vascular reactivity in arterioles of chronic intermittent hypoxic rats. J Appl Physiol 2001; 90 (5): 2007-13; discussion 2000. 28. Douglas RM, Miyasaka N, Takahashi K, LatuszekBarrantes A, Haddad GG, Hetherington HP. Chronic intermittent but not constant hypoxia decreases NAA/ Cr ratios in neonatal mouse hippocampus and thalamus. Am J Physiol Regul Integr Comp Physiol 2007; 292 (3): R1254-9. 29. Savransky V, Nanayakkara A, Li J, et al. Chronic intermittent hypoxia induces atherosclerosis. Am J Respir Crit Care Med 2007; 175 (12): 1290-7. 30. Zoccal DB, Bonagamba LG, Oliveira FR, Antunes-Rodrigues J, Machado BH. Increased sympathetic activity in rats submitted to chronic intermittent hypoxia. Exp Physiol 2007; 92 (1): 79-85. 31. Arnardottir ES, Mackiewicz M, Gislason T, Teff KL, Pack AI. Molecular signatures of obstructive sleep apnea in adults: a review and perspective. Sleep 2009; 32 (4): 447-70. 32. Rasche K, Keller T, Tautz B, et al. Obstructive sleep apnea and type 2 diabetes. Eur J Med Res 2010; 15 Suppl 2: 152-6. 33. Navarrete-Opazo A, Mitchell GS. Therapeutic potential of intermittent hypoxia: a matter of dose. Am J Physiol Regul Integr Comp Physiol 2014; 307 (10): R1181-97. 34. Lavie L. Sleep-disordered breathing and cerebrovascular disease: a mechanistic approach. Neurol Clin 2005; 23 (4): 1059-75. 35. Nattie EE, Bartlett D, Jr, Johnson K. Pulmonary hypertension and right ventricular hypertrophy caused by intermittent hypoxia and hypercapnia in the rat. Am Rev Respir Dis 1978; 118 (4): 653-8. 36. Shatilo VB, Korkushko OV, Ischuk VA, Downey HF, Serebrovskaya TV. Effects of intermittent hypoxia training on exercise performance, hemodynamics, and ventilation in healthy senior men. High Alt Med Biol 2008; 9 (1): 43-52. 37. Melin A, Fauchier L, Dubuis E, Obert P, Bonnet P. Heart rate variability in rats acclimatized to high altitude. High Alt Med Biol 2003; 4 (3): 375-87. 38. Pshennikova M, Malyshev I, Manukhina E, Meerson F. Distinction between stress resistance and protective effects of adaptation in rats of different genetic strains: role of regulatory systems. En: Hargens A, Takeda N, Singal P, eds. Adaptation Biology and Medicine. Vol 4. New Delhi, Narosa 2005: 29-40. Rehabil. integral 2015; 10 (1): 32-41 39. Cohen RA, Weisbrod RM, Gericke M, Yaghoubi M, Bierl C, Bolotina VM. Mechanism of nitric oxideinduced vasodilatation: refilling of intracellular stores by sarcoplasmic reticulum Ca2+ ATPase and inhibition of store-operated Ca2+ influx. Circ Res 1999; 84 (2): 210-9. 40. Behm R, Honig A, Griethe M, Schmidt M, Schneider P. Sustained suppression of voluntary sodium intake of spontaneously hypertensive rats (SHR) in hypobaric hypoxia. Biomed Biochim Acta 1984; 43 (7): 975-85. 41. Asha Devi S, Subramanyam MV, Vani R, Jeevaratnam K. Adaptations of the antioxidant system in erythrocytes of trained adult rats: impact of intermittent hypobaric-hypoxia at two altitudes. Comp Biochem Physiol C Toxicol Pharmacol: CBP 2005; 140 (1): 59-67. 42. Wang JS, Chen LY, Fu LL, Chen ML, Wong MK. Effects of moderate and severe intermittent hypoxia on vascular endothelial function and haemodynamic control in sedentary men. Eur J Appl Physiol 2007; 100 (2): 127-35. 43. Cipolleschi MG, Dello Sbarba P, Olivotto M. The role of hypoxia in the maintenance of hematopoietic stem cells. Blood 1993; 82 (7): 2031-7. 44. Danet GH, Pan Y, Luongo JL, Bonnet DA, Simon MC. Expansion of human SCID-repopulating cells under hypoxic conditions. J Clin Invest 2003; 112 (1): 126-35. 45. Ling Q, Sailan W, Ran J, et al. The effect of intermittent hypoxia on bodyweight, serum glucose and cholesterol in obesity mice. Pak J Biol Sci 2008; 11 (6): 869-75. 46. Fantuzzi G, Faggioni R. Leptin in the regulation of immunity, inflammation, and hematopoiesis. J Leukoc Biol 2000; 68 (4): 437-46. 47. Cartee GD, Douen AG, Ramlal T, Klip A, Holloszy JO. Stimulation of glucose transport in skeletal muscle by hypoxia. J Appl Physiol (1985) 1991; 70 (4): 1593-600. 48. Azevedo JL, Jr., Carey JO, Pories WJ, Morris PG, Dohm GL. Hypoxia stimulates glucose transport in insulin-resistant human skeletal muscle. Diabetes 1995; 44 (6): 695-8. 49. Mackenzie R, Maxwell N, Castle P, Brickley G, Watt P. Acute hypoxia and exercise improve insulin sensitivity (S(I) (2*)) in individuals with type 2 diabetes. Diabetes Metab Res Rev 2011; 27 (1): 94-101. 50. Tagaito Y, Polotsky VY, Campen MJ, et al. A model of sleep-disordered breathing in the C57BL/6J mouse. J Appl Physiol (1985) 2001; 91 (6): 2758-66. 51. Row BW, Kheirandish L, Cheng Y, Rowell PP, Gozal D. Impaired spatial working memory and altered choline acetyltransferase (CHAT) immunoreactivity and 39 A. A Navarrete-Opazo et al. nicotinic receptor binding in rats exposed to intermittent hypoxia during sleep. Behav Brain Res 2007; 177 (2): 308-14. 52. Perry JC, D’Almeida V, Lima MM, et al. Intermittent hypoxia and sleep restriction: motor, cognitive and neurochemical alterations in rats. Behav Brain Res 2008; 189 (2): 373-80. 53. Wilkerson JE, Mitchell GS. Daily intermittent hypoxia augments spinal BDNF levels, ERK phosphorylation and respiratory long-term facilitation. Exp Neurol 2009; 217 (1): 116-23. 54. Satriotomo I, Dale EA, Dahlberg JM, Mitchell GS. Repetitive acute intermittent hypoxia increases expression of proteins associated with plasticity in the phrenic motor nucleus. Exp Neurol 2012; 237 (1): 103-15. 55. Shao G, Zhang R, Wang ZL, Gao CY, Huo X, Lu GW. Hypoxic preconditioning improves spatial cognitive ability in mice. Neurosignals 2006; 15 (6): 314-21. 56. Martin N, Pourie G, Bossenmeyer-Pourie C, et al. Conditioning-like brief neonatal hypoxia improves cognitive function and brain tissue properties with marked gender dimorphism in adult rats. Semin Perinatol 2010; 34 (3): 193-200. 57. Dale EA, Ben Mabrouk F, Mitchell GS. Unexpected Benefits of Intermittent Hypoxia: Enhanced Motor Function. J Physiol (in press). 2013. 58. Mitchell GS, Johnson SM. Neuroplasticity in respiratory motor control. J Appl Physiol 2003; 94 (1): 35874. 59. Bach KB, Mitchell GS. Hypoxia-induced long-term facilitation of respiratory activity is serotonin dependent. Respir Physiol 1996; 104 (2-3): 251-60. 60. Mitchell GS, Baker TL, Nanda SA, et al. Invited review: Intermittent hypoxia and respiratory plasticity. J Appl Physiol (1985) 2001; 90 (6): 2466-75. 61. Baker TL, Mitchell GS. Episodic but not continuous hypoxia elicits long-term facilitation of phrenic motor output in rats. J Physiol 2000; 529 Pt 1: 215-9. 62. Terada J, Mitchell GS. Diaphragm long-term facilitation following acute intermittent hypoxia during wakefulness and sleep. J Appl Physiol 2011; 110 (5): 1299-310. 63. Navarrete-Opazo A, Mitchell GS. Recruitment and plasticity in diaphragm, intercostal, and abdominal muscles in unanesthetized rats. J Appl Physiol (1985) 2014; 117 (2): 180-8. 64. Mateika JH, Fregosi RF. Long-term facilitation of upper airway muscle activities in vagotomized and vagally intact cats. J Appl Physiol (1985) 1997; 82 (2): 419-25. 40 65. McKay LC, Janczewski WA, Feldman JL. Episodic hypoxia evokes long-term facilitation of genioglossus muscle activity in neonatal rats. J Physiol 2004; 557 (Pt 1): 13-8. 66. Ryan S, Nolan P. Episodic hypoxia induces long-term facilitation of upper airway muscle activity in spontaneously breathing anaesthetized rats. J Physiol 2009; 587 (Pt 13): 3329-42. 67. Mateika JH, Sandhu KS. Experimental protocols and preparations to study respiratory long term facilitation. Respir Physiol Neurobiol 2011; 176 (1-2): 1-11. 68. Mitchell G. Respiratory plasticity following intermittent hypoxia: a guide for novel therapeutic approaches to ventilatory control disorders. En: Gaultier C, ed. Genetic Basis for Respiratory Control Disorders. New York: Springer Publishing Company; 2007: 291-311. 69. Kinkead R, Bach KB, Johnson SM, Hodgeman BA, Mitchell GS. Plasticity in respiratory motor control: intermittent hypoxia and hypercapnia activate opposing serotonergic and noradrenergic modulatory systems. Comp Biochem Physiol A Mol Integr Physiol 2001; 130 (2): 207-18. 70. MacFarlane PM, Mitchell GS. Episodic spinal serotonin receptor activation elicits long-lasting phrenic motor facilitation by an NADPH oxidase-dependent mechanism. J Physiol 2009; 587 (Pt 22): 5469-81. 71. Kinkead R, Mitchell GS. Time-dependent hypoxic ventilatory responses in rats: effects of ketanserin and 5-carboxamidotryptamine. Am J Physiol 1999; 277 (3 Pt 2): R658-66. 72. Baker-Herman TL, Mitchell GS. Phrenic long-term facilitation requires spinal serotonin receptor activation and protein synthesis. J Neurosci 2002; 22 (14): 6239-46. 73. MacFarlane PM, Vinit S, Mitchell GS. Serotonin 2A and 2B receptor-induced phrenic motor facilitation: differential requirement for spinal NADPH oxidase activity. Neuroscience 2011; 178: 45-55. 74. Devinney M, Fields D, Mitchell G. Spinal PKC-θ activity is required for phrenic long-term facilitation after acute intermittent hypoxia. Experimental Biology 2013; Boston. 75. Baker-Herman TL, Fuller DD, Bavis RW, et al. BDNF is necessary and sufficient for spinal respiratory plasticity following intermittent hypoxia. Nat Neurosci 2004; 7 (1): 48-55. 76. Hoffman MS, Nichols NL, Macfarlane PM, Mitchell GS. Phrenic long-term facilitation after acute intermittent hypoxia requires spinal ERK activation but not TrkB synthesis. J Appl Physiol 2012; 113 (8): 1184-93. 77. Fuller DD, Bach KB, Baker TL, Kinkead R, Mitchell Rehabil. integral 2015; 10 (1): 32-41 Potencial terapéutico de la hipoxia intermitente GS. Long term facilitation of phrenic motor output. Respir Physiol 2000; 121 (2-3): 135-46. 78. McGuire M, Liu C, Cao Y, Ling L. Formation and maintenance of ventilatory long-term facilitation require NMDA but not non-NMDA receptors in awake rats. J Appl Physiol (1985). 2008; 105 (3): 942-50. 79. Annual Report for the Model Spinal Cord Injury Care Rehabil. integral 2015; 10 (1): 32-41 Systems. National Spinal Cord Injury Statistical Center. 2005. 80. Navarrete-Opazo A, Vinit S, Dougherty BJ, Mitchell GS. Daily acute intermittent hypoxia elicits functional recovery of diaphragm and inspiratory intercostal muscle activity after acute cervical spinal injury. Exp Neurol 2015; 266C: 1-10. 41 Rehabil. integral 2015; 10 (1): 42-48 Alerta bibliográfica revisiones de parálisis cerebral La Dirección de Investigación y Desarrollo (DIDE) de Teletón Chile, genera una alerta bibliográfica de las revisiones de parálisis cerebral publicadas en PubMed. Por gentileza de su directora Dra. Inés Salas, publicaremos en la revista Rehabilitación Integral un listado de los títulos aparecidos entre enero y mayo de 2015 en inglés y traducidos al español, y algunos con resumen en español. Las revisiones del tema parálisis cerebral indexadas en PubMed Clinical Queries incluyen las citas sobre las revisiones sistemáticas, meta-análisis, revisiones de ensayos clínicos, medicina basada en la evidencia, conferencias de consenso y guías clínicas. Filtro en PubMed: cerebral palsy AND systematic [sb]. El servicio de alerta contiene las citas indicando: Cita completa. Resumen en español para algunos artículos. Para artículos publicados en línea previo a ser editados se agrega uno o más de los identificadores: PMID: PubMed Unique Identifier (Identificador único PubMed). DOI: Digital Object Identifier (Identificador de objeto digital). ppi: Publisher item identification. Índice de enero de 2015 1. Resultados del uso de andador en el hogar y en el colegio para niños con trastornos motores. Una revisión sistemática. Outcomes of gait trainer use in home and school settings for children with motor impairments: A systematic review. Paleg G, Livingstone R. Clin Rehabil. 2015 Jan 30. PMID: 25636993. 2. Revisión sistemática: trombofilia hereditaria asociada a los accidentes cerebrovasculares pediátricos y parálisis cerebral. Systematic review: hereditary thrombophilia associated to pediatric strokes and cerebral palsy. Torres VM, Saddi VA. J Pediatr (Rio J). 2015 Jan-Feb; 91 (1): 22-9. 42 Índice de revisiones de febrero de 2015 1. Eficacia clínica a largo plazo de la terapia de hipotermia moderada en recién nacidos con encefalopatía hipóxico-isquémica (EHI): un meta análisis. [Long-term clinical efficacy of mild hypothermia therapy in neonates with hypoxi­cischemic encephalopathy: a Meta analysis]. Cao CQ, Li YN, Yang XM, Gong YG, Wang F, Li WG. Zhongguo Dang Dai Er Ke Za Zhi. 2015 Feb; 17 (2): 122-7. Chinese. 2. Estimación del centro de la articulación de la cadera en el análisis del movimiento humano: Una revisión sistemática. Estimation of the hip joint centre in human motion analysis: A systematic review. Kainz H, Carty CP, Modenese L, Boyd RN, Lloyd DG. Clin Biomech (Bristol, Avon). 2015 Feb 16. PMID: 25753697. [Epub ahead of print] Review. 3. Evaluación y gestión de los problemas de comunicación de los niños con parálisis cerebral: una encuesta del Reino Unido de la práctica de fonoaudiólogos. Assessment and management of the communication difficulties of children with cerebral palsy: a UK survey of SLT practice. Mary Watson R, Pennington L. Int J Lang Commun Disord. 2015 Mar; 50 (2): 241-59. Epub 2015 Feb 4. PMID: 25652139. 4. Interpretación durante el trabajo de parto del monitoreo de la frecuencia cardíaca fetal intraparto: una valoración crítica. Intrapartum fetal heart rate monitoring interpretation in labour: a critical appraisal. Maso G, Piccoli M, De Seta F, Parolin S, Banco R, Camacho Mattos L, Bogatti P, Alberico S. Minerva Ginecol. 2015 Feb; 67 (1): 65-79. 5. Las propiedades intrínsecas y los cambios funcionales en el músculo espástico después de la aplicación de la BTX-A en Alerta Bibliográfica en parálisis cerebral niños con parálisis cerebral: Revisión sistemática. Intrinsic properties and functional changes in spastic muscle after application of BTX-A in children with cerebral palsy: systematic review. García Salazar LF, dos Santos GL, Pavão SL, Rocha NA, de Russo TL. Dev Neurorehabil. 2015 Feb; 18 (1): 1-14. 6. Conjunto básico (core set) de la Clasificación Internacional del Funcionamiento, de la Discapacidad y Salud para niños y jóvenes con parálisis cerebral: una reunión de consenso. International Classification of Functioning, Disability and Health Core Sets for children and youth with cerebral palsy: a consensus meeting. Schiariti V, Selb M, Cieza A, O’Donnell M. Dev Med Child Neurol. 2015 Feb; 57 (2): 149-58. 7. Estrategias terapéuticas contemporáneas para la oclusión de la arteria de Percheron: una revisión de la literatura. Contemporary therapeutic strategies for occlusion of the artery of Percheron: a review of the literature. Li X, Agarwal N, Hansberry DR, Prestigiacomo CJ, Gandhi CD. J Neurointerv Surg 2015 Feb; 7 (2): 95-8. 8. Efectividad de la intervención quirúrgica preventiva y correctiva en los trastornos de cadera en la parálisis cerebral severa: Una revisión sistemática. Effectiveness of preventive and corrective surgical intervention on hip disorders in severe cerebral palsy: a systematic review. Bouwhuis CB, van der Heijden-Maessen HC, Boldingh EJ, Bos CF, Lankhorst GJ. Disabil Rehabil 2015; 37 (2): 97-105. Resumen Objetivo: Esta revisión presenta una visión general de la efectividad de las intervenciones quirúrgicas preventivas y correctivas para tratar el desplazamiento de cadera en pacientes con parálisis cerebral severa (PC). Método: Se Rehabil. integral 2015; 10 (1): 42-48 realizó una búsqueda sistemática de la literatura para identificar los estudios relativos a los procedimientos quirúrgicos en las luxaciones y subluxaciones de cadera en PC grave (GMFCS IV y V). Se realizó un análisis cualitativo y una síntesis de la mejor evidencia para la cirugía de tejidos blandos y osteotomías. Resultados: La búsqueda de la literatura identificó quince estudios, todos los cuales eran observacionales. Cinco estudios involucraban cirugía de tejidos blandos y diez osteotomías. Sólo un estudio que involucró cirugía de tejidos blandos fue de calidad suficiente. Nueve de los diez estudios con osteotomías eran de insuficiente calidad, incluyendo un total de 189 pacientes. El PM (porcentaje de migración) promedio en el seguimiento oscilaba entre el 6 al 29%. No se pudo establecer una relación entre el efecto de la intervención quirúrgica y la edad de los pacientes o la duración del seguimiento. El porcentaje de pacientes que presentaron dolor disminuyó desde un 81% antes de la operación al 5% en el seguimiento. El veinticinco por ciento tuvo complicaciones tales como la osteoartritis, úlceras o fracturas. Conclusiones: Hay insuficiente evidencia de la efectividad de la cirugía de los tejidos blandos para estabilizar la cadera, debido a la insuficiente calidad de los estudios observacionales retrospectivos. Esta revisión muestra hallazgos indicativos (provistos por hallazgos coherentes, estadísticamente significativos en el resultado y/o medidas de proceso en al menos dos estudios observacionales con calidad suficiente) del efecto de la cirugía ósea en la estabilización de la cadera. La oportunidad o momento del procedimiento sigue siendo un problema. Ensayos multicéntricos podrían arrojar más luz sobre este tema complicado. Implicaciones para la rehabilitación: No existen pruebas suficientes de que la cirugía de tejidos blandos en niños con parálisis cerebral severa (GMFCS 4 y 5) logre prevenir la luxación de la cadera. La osteotomía varizante y desrotadora (VDRO) puede ser un procedimiento beneficioso en pacientes con parálisis cerebral severa y luxación de cadera dolorosa. Los clínicos tienen insuficiente evidencia y herramientas para decidir si y cuándo realizar cirugía en la luxación de la cadera en PC severa. 43 Alerta Bibliográfica en parálisis cerebral Índice de marzo de 2015 1. La clasificación de la parálisis cerebral: ¿Estamos cerca? Classifying cerebral palsy: are we nearly there? Mandaleson A, Lee Y, Kerr C, Graham HK. J Pediatr Orthop. 2015 Mar; 35 (2): 162-6. 2. Ventilación oscilatoria optativa de alta frecuencia versus ventilación convencional para la disfunción pulmonar aguda en los neonatos prematuros. Elective high frequency oscillatory ventilation versus conventional ventilation for acute pulmonary dysfunction in preterm infants. Cools F, Offringa M, Askie LM. Cochrane Database Syst Rev. 2015 Mar 19; 3: CD000104. [Epub ahead of print]. 3. Inhibidores de la colinesterasa para las demencias más raras asociadas con enfermedades neurológicas. Cholinesterase inhibitors for rarer dementias associated with neurological conditions. Li Y, Hai S, Zhou Y, Dong BR. Cochrane Database Syst Rev. 2015 Mar 3; 3: CD009444. [Epub ahead of print]. 4. Un meta-análisis del efecto protector de la eritropoyetina humana recombinante (rhEPO) para el desarrollo neurológico en los bebés prematuros. A meta-analysis of the protective effect of recombinant human erythropoietin (rhEPO) for neurodevelopment in preterm infants. Wang H, Zhang L, Jin Y. Cell Biochem Biophys. 2015 Mar; 71 (2): 795-802. 5. Revisión sistemática de ejercicios de vibración de cuerpo entero en el tratamiento de la parálisis cerebral: Breve informe. Systematic review of whole body vibration exercises in the treatment of cerebral palsy: Brief report. Sá-Caputo DC, Costa-Cavalcanti R, Carvalho-Lima RP, Arnóbio A, Bernardo RM, Ronikeile-Costa P, Kutter C, Giehl PM, Asad NR, Paiva DN, Pereira HV, Unger M, Marín 44 PJ, Bernardo-Filho M. Dev Neurorehabil. 2015 Mar 31: 1-7. [Epub ahead of print]. 6. Asociación entre la prescripción de antibióticos en el embarazo y la parálisis cerebral o la epilepsia en niños nacidos de término: un estudio de cohorte utilizando la Red de Mejora de la Salud. Association between Antibiotic Prescribing in Pregnancy and Cerebral Palsy or Epilepsy in Children Born at Term: A Cohort Study Using The Health Improvement Network. Meeraus WH1, Petersen I2, Gilbert R3. PLoS One. 2015 Mar 25;10 (3): e0122034. 7. Osteotomía desrotadora femoral distal con fijación externa para la corrección de anteversión femoral excesiva en pacientes con parálisis cerebral. Distal femoral derotational osteotomy with external fixation for correction of excessive femoral anteversion in patients with cerebral palsy. Skiak E1, Karakasli A, Basci O, Satoglu IS, Ertem F, Havitcioglu H. J Pediatr Orthop B. 2015 Mar 19. [Epub ahead of print]. 8. Resultados a largo plazo y predicción de resultados en la cirugía de reconstrucción en una etapa de cadera en niños con parálisis cerebral. Long-term results and outcome predictors in one-stage hip reconstruction in children with cerebral palsy. Rutz E, Vavken P, Camathias C, Haase C, Jünemann S, Brunner R. J Bone Joint Surg Am. 2015 Mar 18; 97 (6): 500-6. 9. Intervenciones farmacológicas para dolor en niños y adolescentes con enfermedades que limitan la vida. Pharmacological interventions for pain in children and adolescents with life-limiting conditions. Beecham E, Candy B, Howard R, McCulloch R, Laddie J, Rees H, Vickerstaff V, BluebondLangner M, Jones L. Cochrane Database Syst Rev. 2015 Mar 13; 3: CD010750. [Epub ahead of print]. Rehabil. integral 2015; 10 (1): 42-48 Alerta Bibliográfica en parálisis cerebral Resumen Antecedentes: El dolor es uno de los síntomas más comunes en los niños y jóvenes con condiciones que limitan la vida (LLC), que incluyen una amplia gama de diagnósticos como por ejemplo el cáncer. La literatura actual indica que el dolor es de difícil manejo, sin embargo, la evidencia científica para guiar a los clínicos es limitada, lo que genera clara necesidad de una revisión sistemática. Objetivos: Evaluar la evidencia sobre la efectividad de diferentes intervenciones farmacológicas utilizadas para el dolor en niños y jóvenes con condiciones que limitan la vida. Métodos de búsqueda: Se realizó una búsqueda hasta diciembre de 2014 en las siguientes bases de datos: CENTRAL (en la Cochrane Library), MEDLINE, EMBASE, PsycINFO y CINAHL. Además, se incluyó resúmenes de congresos y contacto con expertos en el campo. No se aplicó ninguna restricción de idioma. Criterio de selección: Ensayos clínicos controlados aleatorizados (ECA), estudios cuasi-aleatorios y otros estudios con grupos de comparación claramente definidos. Los estudios investigaron tratamientos farmacológicos para manejo del dolor asociado a LLC en niños y jóvenes. El tratamiento incluyó manejo farmacológico específicamente desarrollado para tratar el dolor y aquellos que actuaron como coadyuvante, donde el tratamiento no fue desarrollado principalmente para tratar el dolor, pero tiene propiedades analgésicas. Las LLC se identificaron de acuerdo a su inclusión en el Directorio Richard Hain de enfermedades que limitan la vida. Recopilación de datos y análisis: Los estudios fueron seleccionados por cinco autores. Los datos fueron extraídos por un revisor y verificados por un segundo. Dos autores evaluaron el riesgo de sesgo de los estudios. Un número suficiente de estudios con medidas de resultados homogéneos no fue identificado por lo que no se realiza meta-análisis. Resultados: En la búsqueda se identificaron 24.704 estudios. Nueve ensayos con un total de 379 participantes cumplieron los criterios de inclusión. Cinco estudios incluían pacientes con parálisis cerebral (PC) y cuatro incluían sujetos con ostogénesis imperfecta (OI). Los participantes tenían edades en un rango de 2-19 años. Todos los estudios, excepto un ensayo cruzado, eran ECA paralelos. Rehabil. integral 2015; 10 (1): 42-48 Tres ensayos evaluaban el uso de baclofeno intratecal (ITB) y dos de toxina botulínica A (BoNT-A). Todos los ensayos en pacientes con OI evaluaban el uso de bifosfonatos (dos con alendronato y uno con pamidronato). No se identificaron ensayos que evaluaran analgésicos de uso común en este grupo de pacientes. El dolor fue una medida de resultado secundaria en cinco de los ocho estudios identificados. En general, la calidad de los ensayos fue mixta. Sólo en un estudio participaron más de 100 sujetos. En los dos estudios con ITB y dolor en sujetos con PC se encontró un efecto sobre el dolor que favorece la intervención en comparación con el grupo control (atención estándar o placebo) (diferencia significativa: 4,20, 95% IC: 2,15 a 6,25; diferencia significativa: 26,6; IC del 95%: 2,61 a 50,59, respectivamente). La mayoría de los eventos adversos se relacionaron con el procedimiento o dispositivo de administración en vez de la droga, tales como inflamación en el sitio de la bomba. En un ensayo hubo ocho efectos adversos graves como dificultad para tragar y un ataque epiléptico. Este estudio no indica si éstos ocurrieron en el grupo de intervención. En el seguimiento de los estudios con BoNT-A en pacientes con PC, no hubo evidencia de una diferencia significativa en el dolor entre los diferentes brazos del ensayo. Los eventos adversos en los ensayos con BoNT-A ocurrieron en su mayoría en el grupo que recibió la toxina y consistió en la presencia de convulsiones. Problemas gastrointestinales fueron el evento adverso más frecuente en los sujetos que recibieron alendronato. El ensayo que investigó el efecto del pamidronato no demostró una diferencia en el dolor en comparación con el grupo control. No se informaron eventos adversos en este ensayo. Conclusiones: La evidencia que investiga intervenciones farmacológicas para el manejo del dolor en niños y jóvenes con LLC es limitada. La evidencia disponible evalúa el manejo del dolor como una medida de resultado secundaria y las drogas investigadas corresponden a tratamiento coadyuvante y no comúnmente usado en los cuidados paliativos de la población pediátrica. La presente revisión no puede determinar los efectos de intervenciones farmacológicas para manejo del dolor en niños y jóvenes con LLC. Considerando la creciente 45 Alerta Bibliográfica en parálisis cerebral prevalencia de enfermedades limitantes, futuros estudios, con mayor tamaño muestral, son necesarios para examinar los efectos de fármacos comúnmente utilizados como analgésicos en la población pediátrica. Índice de abril de 2015 5. La deficiencia perceptiva - visual en niños con parálisis cerebral: una revisión sistemática. Visual-perceptual impairment in children with cerebral palsy: a systematic review. Ego A, Lidzba K, Brovedani P, Belmonti V, Gonzalez-Monge S, Boudia B, Ritz A, Cans C. Dev Med Child Neurol. 2015 Apr; 57 Suppl 2:46-51. 1. Confiabilidad y sensibilidad de evaluaciones motoras de las extremidades superiores para niños con trastornos neuromotores centrales: una revisión sistemática. Reliability and responsiveness of Upper Limb Motor Assessments for Children With Central Neuromotor Disorders: A Systematic Review. Gerber CN, Labruyère R, van Hedel HJ. Neurorehabil Neural Repair. 2015 Apr 28. PMID: 25921350. 2. Opciones para salvar la cadera en parálisis cerebral: una revisión sistemática. Salvage Options in the Cerebral Palsy Hip: A Systematic Review. Kolman SE, Ruzbarsky JJ, Spiegel DA, Baldwin KD. J Pediatr Orthop. 2015 Apr 14. PMID: 25887836. 3. Sistemas de asientos adaptados en niños con parálisis cerebral severa a través de la Clasificación Internacional de la Funcionalidad, de la Discapacidad y de la Salud versión Infancia y Juventud: una revisión sistemática. Adaptive seating systems in children with severe cerebral palsy across International Classification of Functioning, Disability and Health for Children and Youth version domains: a systematic review. Angsupaisal M, Maathuis CG, HaddersAlgra M. Dev Med Child Neurol. 2015 Apr 9. PMID: 25857828. 4. Guía Australiana de vigilancia de la cadera para niños con parálisis cerebral: revisión de 5 años. Australian hip surveillance guidelines for children with cerebral palsy: 5-year review. 46 Wynter M, Gibson N, Willoughby KL, Love S, Kentish M, Thomason P, Graham HK; National Hip Surveillance Working Group. Dev Med Child Neurol. 2015 Apr 3. PMID: 25846730. 6. Qué evaluaciones valoran el uso de las manos en los bebés? Una revisión de la literatura. What assessments evaluate use of hands in infants? A literature review. Krumlinde-Sundholm L, Ek L, Eliasson AC. Dev Med Child Neurol. 2015 Apr; 57 Suppl 2:37-41. Resumen Objetivo: Identificar las evaluaciones aplicables a los niños de 3 a 12 meses de edad, que miden la función de la mano, y discutir su utilidad para evaluar bebés en riesgo de desarrollar parálisis cerebral unilateral (PC). Método: Instrumentos descritos en dos revisiones sistemáticas anteriores fueron examinados para la inclusión de componentes de motricidad fina. Además, se realizó una nueva búsqueda bibliográfica en Medline, PsychInfo, PubMed y CINAHL (2007-2013) para identificar las nuevas evaluaciones desarrolladas de la actividad motora infantil. Resultados: De las dos revisiones sistemáticas anteriores cinco evaluaciones incluían componentes de motricidad fina pero sólo tres proporcionaron medidas separadas de desempeño de la motricidad fina: la Peabody Developmental Motor Scales-versión 2 (PDMS-2), la Bayley Scale of Infant and Toddler Development-version III y la Posture and Fine Motor Assessment of Infants, cada una de las cuales proporciona medidas de la mano preferida solamente. De 531 artículos obtenidos, se encontraron 10 nuevas evaluaciones, tres de Rehabil. integral 2015; 10 (1): 42-48 Alerta Bibliográfica en parálisis cerebral las cuales cumplieron con los criterios de inclusión: el Infant Motor Profile (IMP), Grasping and Reaching Assessment of Brisbane (GRAB), y la Hand Assessment for Infants (HAI). Sólo GRAB y HAI ofrecen medidas relevantes para la evaluación de bebés en riesgo de desarrollar parálisis cerebral unilateral; Sin embargo, ambas mediciones están todavía en construcción. Índice de mayo de 2015 1. Predicción de los resultados de desarrollo de los bebés prematuros por resonancia magnética realizada a edad equivalente al término: revisión sistemática y metaanálisis. Predicting developmental outcomes in premature infants by term equivalent MRI: systematic review and meta-analysis. Van’t Hooft J, van der Lee JH, Opmeer BC, Aarnoudse-Moens CS, Leenders AG, Mol BW, de Haan TR. Syst Rev. 2015 May 17; 4 (1): 71. Texto completo disponible gratuitamente en Http://www.systematicreviewsjournal.com/ content/4/1/71. 2. Estimación del centro de la articulación de la cadera en el análisis del movimiento humano: una revisión sistemática. Estimation of the hip joint centre in human motion analysis: A systematic review. Kainz H, Carty CP, Modenese L, Boyd RN, Lloyd DG. Clin Biomech (Bristol, Avon). 2015 May; 30 (4): 319-329. 3. El uso de magnesio intravenoso en mujeres embarazadas no preeclámpticas: neuroprotección fetal/neonatal. The use of intravenous magnesium in nonpreeclamptic pregnant women: fetal/neonatal neuroprotection. Jacquemyn Y, Zecic A, Van Laere D, Roelens K. Arch Gynecol Obstet. 2015 May; 291 (5): 969-75. 4. Resultados neurológicos en modelos animales de ligadura de la arteria uterina y Rehabil. integral 2015; 10 (1): 42-48 la relevancia para la restricción del crecimiento intrauterino humano: una revisión sistemática. Neurological outcomes of animal models of uterine artery ligation and relevance to human intrauterine growth restriction: a systematic review. Basilious A, Yager J, Fehlings MG. Dev Med Child Neurol. 2015 May; 57 (5): 420-30. Texto completo gratuito en http://www.ncbi. nlm.nih.gov/pmc/articles/PMC4406147/ 5. Prestación de servicios de salud para niños con parálisis cerebral y sus familias: una revisión narrativa. Delivering healthcare services to children with cerebral palsy and their families: a narrative review. Hayles E, Jones A, Harvey D, Plummer D, Ruston S. Health Soc Care Community. 2015 May; 23 (3): 242-51. 6. Reflexiones sobre la terapia en espejo: una revisión sistemática del efecto de la retroalimentación visual en espejo en el cerebro. Reflections on mirror therapy: a systematic review of the effect of mirror visual feedback on the brain. Deconinck FJ, Smorenburg AR, Benham A, Ledebt A, Feltham MG, Savelsbergh GJ. Neurorehabil Neural Repair. 2015 May; 29 (4): 349-61. 7. El impacto de las técnicas de infiltración guiadas sobre la efectividad de la toxina botulínica para el tratamiento de la espasticidad focal y distonía: una revisión sistemática. Impact of injection-guiding techniques on the effectiveness of botulinum toxin for the treatment of focal spasticity and dystonia: a systematic review. Grigoriu AI, Dinomais M, Rémy-Néris O, Brochard S. Arch Phys Med Rehabil. 2015 May 13. pii: S0003-9993(15)00401-3. 47 Alerta Bibliográfica en parálisis cerebral Resumen Objetivo: Realizar una revisión sistemática de los efectos de diferentes técnicas guiadas de inyección sobre la efectividad de la toxina botulínica (BoNT-A) para el tratamiento de la espasticidad focal y la distonía. Selección de estudios: Dos revisores independientemente seleccionaron los estudios basados en criterios de inclusión predeterminados. Extracción de datos: Se extrajeron los datos en relación con el objetivo. La calidad metodológica se calificó independientemente por 2 revisores, usando la escala de evaluación Evidencia en Fisioterapia de la Base de Datos de (PEDro) para ensayos controlados aleatorios (ECA) y la herramienta de evaluación Downs y Black (D & N) para los estudios no ECAs. El nivel de evidencia se determinó usando la escala de Sackett modificada. Síntesis de datos: Se incluyeron diez estudios. Siete tenían asignación aleatoria. Hubo una fuerte evidencia (nivel 1) que la guía instrumentada (ultrasonido (US), la estimulacióneléctrica (EES y la electromiografía (EMG)) fueron más efectivas que la colocación de la 48 aguja con guía manual para el tratamiento de la tortícolis espasmódica, espasticidad de las extremidades superiores y equino espástico en pacientes con accidente cerebrovascular y equino espástico en niños con parálisis cerebral. Tres estudios proporcionaron pruebas sólidas (nivel 1) de efectividad similar de ultrasonido y estimulación eléctrica para la espasticidad de las extremidades superiores e inferiores en los pacientes con accidente cerebrovascular y equino espástico en niños con parálisis cerebral, pero existió una pobre o ninguna evidencia disponible para EMG u otras técnicas instrumentadas. Conclusiones: Estos resultados recomiendan enfáticamente una guía instrumentada de la inyección BoNT-A para el tratamiento de la espasticidad en adultos y niños (EE o US) y de la distonía focal como tortícolis espasmódica (EMG). No se pueden hacer recomendaciones específicas con respecto a la elección de la técnica de guía instrumentada, a excepción de ultrasonido que parece ser más efectivo que la electro-estimulación para equino espástico en los adultos con accidente cerebrovascular. Rehabil. integral 2015; 10 (1): 42-48 Rehabil. integral 2015; 10 (1): 49-50 Crónica Eventos 2015 • XV Congreso Sudamericano de Cirugía de la Mano 06 a 08 de Agosto de 2015. Lugar: Santiago, Chile. Web: http://www.schot.cl/cursos/xv-congreso-sudamericano-de-cirugia-de-la-mano/ Informaciones: [email protected] • 3er Curso de Actualización en Fibromialgia 07 de Agosto de 2015. Lugar: Santiago, Chile. Web: http://www.fibromialgiachile.cl/ Informaciones: [email protected] • XVII Congreso Chileno de Obesidad 14 a 15 de Agosto de 2015. Lugar: Santiago, Chile. Web: http://www.sochob.cl/congresos/congreso2015/ Informaciones: [email protected] • 23º Congreso Internacional SLAOT 2015-Sociedad Latinoamericana de Ortopedia y Traumatología 19 a 22 de Agosto de 2015. Lugar: Ciudad de México, México. Web: http://www.slaot.org/destacados. php?id=177 Informaciones: [email protected] • XIV Congreso Chileno de Medicina Física y Rehabilitación 27 a 29 de Agosto de 2015. Lugar: Santiago, Chile. Web: http://www.sochimfyr.cl/ Informaciones: [email protected] • VI Congreso de la Sociedad Interamericana de Cirugía de Columna Mínimamente Invasiva 23 a 26 de Septiembre de 2015. Lugar: Asunción, Paraguay. Web: http://www.siccmi2015.com/ Informaciones: [email protected] • I Simposio Internacional de Dolor 24 a 26 de Septiembre de 2015. Lugar: Asunción, Paraguay. Web: http://www.siccmi2015.com/ Informaciones: [email protected] • 55 Congreso Chileno de Pediatría 30 de Septiembre a 03 de Octubre de 2015. Lugar: Puerto Varas, Chile. Web: http://www.congresopediatria.cl/ Informaciones: [email protected] • 37º Congreso Chileno de Urología 21 a 24 de Octubre de 2015. Lugar: Puerto Varas, Chile. Web: http://www.urologosdechile.cl Informaciones: [email protected] • 69th Annual Meeting of the American Academy for Cerebral Palsy and Developmental Medicine (AACPDM) 21 a 24 de Octubre de 2015. Lugar: Texas, USA. Web: http://www.aacpdm.org/ Informaciones: [email protected] • XIII Congreso Iberolatinoamericano de Columna Vertebral 28 a 31 de Octubre de 2015. Lugar: Lima, Perú. Web: http://www.aspecive.org/ Informaciones: [email protected]; [email protected] • 22nd World Congress of Neurology 31 de Octubre a 05 de Noviembre de 2015. Lugar: Santiago, Chile. Web: http://www.wcn-neurology.com/ Informaciones: [email protected] • X Congreso de Dolor de la Asociación Chilena para el Estudio del Dolor (ACHED) 12 a 14 de Noviembre de 2015. Lugar: Santiago, Chile. Web: http://www.ached.cl/ Informaciones: [email protected] 49 Crónica • XIII Congreso Internacional ORITEL 17 a 20 de Noviembre de 2015. Lugar: Asunción, Paraguay. Web: http://www.congresooritel.org/ • L Jornadas de investigación pediátrica 18 a 20 de Noviembre de 2015. Lugar: Santiago, Chile. Web: http://www.saval.cl Informaciones: [email protected] • 4° Congreso Latinoamericano de odontología para pacientes especiales 26 a 28 de Noviembre de 2015. Lugar: Santiago, Chile. Web: http://www.congresoalope2015.cl/ Informaciones: [email protected] • IX International Symposium on Spinal Cord Injuries 03 a 05 de Diciembre de 2015. Lugar: Brescia, Italia. Web: http://www.midollospinale.com 50 Eventos 2016 • 20th European Congress of Physical and Rehabilitation Medicine 23 a 28 de Abril de 2016. Lugar: Estoril, Portugal. Web: http://www.esprm.net/meetingsdetails/FcmN/20th-european-congressphysical-and-rehabilitation-medicine Informaciones: [email protected] • 15º Congreso Mundial de la Asociación Internacional para el Estudio Científico de la Discapacidad Intelectual y del Desarrollo: Alianzas Globales: Mejora de Investigación, Política y Práctica 15 a 19 de Agosto de 2016. Lugar: Melbourne, Australia. Web: http://www.iassid.org Informaciones: [email protected] Rehabil. integral 2015; 10 (1): 49-50 Instrucciones a los Autores Los artículos enviados a la Revista Rehabilitación Integral deberán ajustarse a las instrucciones detalladas más adelante, considerando el estilo y naturaleza de la revista y los «Requisitos Uniformes para los Manuscritos Sometidos a Revistas Biomédicas», establecidos por el International Committee of Medical Journal Editors, actualizados en octubre de 2007 en el sitio WEB www.icmje.org. Se dispone de la traducción al castellano de una versión previa en www.wame.org. El Comité Ejecutivo de Edición de la Revista se reserva el derecho a hacer modificación de forma al texto original. 1. El artículo debe ser escrito en formato Word tamaño carta (21,5 x 27,5 cm), dejando un margen de 3 cm en los 4 bordes, con tamaño de letra 12 times new roman, espaciado a 1,5 líneas y justificado a izquierda. Todas las páginas deben ser numeradas en el ángulo superior derecho, empezando por la página del título. Se solicita que los «Artículos originales» no sobrepasen 2.500 palabras y un máximo de 40 referencias bibliográficas. Se deben dividir en secciones tituladas «Introducción», «Material o Pacientes y Métodos», «Resultados» y «Discusión». Otros tipos de artículos, como los «Casos Clínicos» y «Artículos de Revisión», pueden acomodarse a otros formatos pero deben ser aprobados por los editores. Los «Temas de actualidad» y los «Especiales» pueden extenderse hasta 3.000 palabras. Los «Casos Clínicos» no deben exceder 1.500 palabras, pudiendo agregárseles hasta 2 tablas y figuras y no más de 20 referencias. Las «Cartas al Editor» no deben exceder 1.000 palabras, pudiendo agregárseles hasta 6 referencias y 1 tabla o figura. Las figuras que muestren imágenes (radiografías, histología, etc.) deben entregarse en copias de calidad fotográfica (ver además 2.10). 2. El ordenamiento de cada trabajo será el siguiente: 2.1. Página del título La primera página del manuscrito debe contener: 1) El título del trabajo, que debe ser conciso pero informativo sobre el contenido central de la publicación; 2) El o los autores, identificándolos con su nombre de pila y apellido paterno. El uso del apellido materno o su inicial es del arbitrio de cada autor. Se recomienda a los autores escribir su nombre con un formato constante, en todas sus publicaciones en revistas indexadas en el Index Medicus y otros índices internacionales. Al término de cada nombre de autor, éste debe identificarse con un número correlativo en «superíndice»; 3) Los números en superíndice deben detallar el nombre de la sección, departamento, servicio e institución a la que perteneció cada autor durante la ejecución del trabajo correspondiente; en caso que fueran alumnos o becarios nombrar el centro formador o universidad. 2.2. Resumen Utilizar el modelo de resumen «estructurado» de no más de 250 palabras, que describa los objetivos del estudio o investigación, el material y métodos empleados, los resultados principales y las conclusiones más importantes. No emplee abreviaturas no estandarizadas. Se recomienda a los autores que proporcionen su propia traducción del resumen al inglés, con la respectiva traducción del título del trabajo. La Revista hará dicha traducción para quienes no estén en condiciones de proporcionarla. Los editores podrán modificar la redacción del resumen entregado por los autores si estiman que ello beneficiará su difusión internacional. Los autores pueden proponer 3 a 5 «palabras clave», las cuales deben ser elegidas en la lista del Index Medicus (Medical Subjects Headings), accesible en www.nlm.nih.gov/mesh/. 2.3. Introducción Identifique el problema en estudio, su racionalidad y exprese claramente su objetivo y propósito. Cuando sea pertinente, haga explícita la hipótesis cuya validez pretendió analizar. No describa extensamente el tema y cite sólo las referencias bibliográficas que sean estrictamente atingentes a su propio estudio. 2.4. Materiales (o Pacientes) y Métodos Se indicará el diseño del estudio, el tiempo que ha durado el trabajo cuando sea pertinente, las características de la serie estudiada, las variables de interés (primarias y secundarias), los criterios de selección seguidos y las técnicas empleadas, proporcionando los detalles suficientes para que la experiencia o un trabajo determinado pueda ser reproducido sobre la base de esta información. Al hacer referencia a fármacos o productos químicos, deberán indicarse el nombre genérico, comercial, la dosificación y la vía de administración. En cuanto a los aparatos, se obviarán los nombres de las entidades suministradoras, describiéndose las propiedades de los mismos y las condiciones en las que se han usado. Si se trata de procedimientos o métodos muy utilizados y conocidos, debe proporcionarse la cita bibliográfica correspondiente y evitar su descripción detallada. En el caso de ensayos clínicos con distribución aleatoria, se debe detallar el método usado para la aleatorización y si la asignación aleatoria se mantuvo oculta. Se han de describir los métodos estadísticos utilizados. Las unidades de medida han de estar expresadas, al menos, en el Sistema Internacional de Unidades. Cuando se trate de 51 Instrucciones a los Autores experimentos relacionados con seres humanos, se han de indicar si los procedimientos que se siguieron fueron aprobados por el Comité de Ética de la institución correspondiente y con los principios de la declaración de Helsinski. Así mismo, se debe hacer constar que se ha obtenido la autorización de los individuos. Cuando se realicen investigaciones en animales, se señalará si se siguieron las normas establecidas sobre investigación animal. 2.5. Resultados Se deben cuantificar los hallazgos y presentarlos con los indicadores adecuados de medición de error o incertidumbre (como los intervalos de confianza). En el caso de estudios cualitativos, seguir las normas establecidas. Presente sus resultados siguiendo una secuencia lógica y concordante en el texto, apoyándose en tablas o figuras si fuera necesario. En el texto, destaque las observaciones importantes, sin repetir todos los datos que se presentan en las tablas o figuras. No mezcle la presentación de los resultados con su discusión. 2.6. Discusión Se trata de una discusión de los resultados obtenidos en el trabajo y no una revisión del tema en general. Discuta únicamente los aspectos nuevos e importantes que aporta su trabajo y las conclusiones que Ud. propone a partir de ellos. No repita detalladamente datos que aparecen en «Resultados». Haga explícitas las concordancias o discordancias de sus hallazgos y sus limitaciones, comparándolas con otros estudios relevantes, identificados mediante las citas bibliográficas respectivas. Conecte sus conclusiones con los objetivos del estudio, que destacó en la «Introducción». Evite formular conclusiones que no estén respaldadas por sus hallazgos, así como apoyarse en otros trabajos aún no terminados. Plantee nuevas hipótesis cuando le parezca adecuado, pero califíquelas claramente como tales. Cuando sea apropiado, proponga sus recomendaciones. 2.7. Agradecimientos Exprese su agradecimiento sólo a personas e instituciones que hicieron contribuciones substantivas a su trabajo. Los autores son responsables por la mención de personas o instituciones a quienes los lectores podrían atribuir un apoyo a los resultados del trabajo y sus conclusiones. 2.8. Referencias Limite las referencias (citas bibliográficas) a un máximo correspondiente a cada tipo de publicación. Prefiera las que correspondan a trabajos originales publicados en revistas incluidas en el Index Medicus. Numere las referencias en el orden en que se las menciona por primera vez en el texto. Identifíquelas mediante numerales arábigos, colocados en superíndice al final de la frase o párrafo en que se las alude. Las referencias que sean citadas únicamente en las tablas o en las leyendas de las figuras, deben numerarse en la secuencia que corresponda a la primera vez que se citen dichas tablas o figuras en el texto. Los resúmenes de presentaciones a Congresos pueden ser citados como referencias sólo cuando fueron publicados en revistas de circulación común. Si se publicaron en «Libros de Resúmenes», pueden citarse en el texto (entre paréntesis), al final del párrafo pertinente. Se puede incluir como referencias a trabajos que están aceptados por una revista pero aún en trámite de publicación; en este caso, se debe anotar la referencia completa, agregando a continuación del nombre abreviado de la revista la expresión «(en prensa)». Los trabajos enviados a publicación pero todavía no aceptados oficialmente, pueden ser citados en el texto (entre paréntesis) como «observaciones no publicadas» o «sometidas a publicación», pero no deben alistarse entre las referencias. Al listar las referencias, su formato debe ser el siguiente: a) Para artículos en revistas: Apellido e inicial del nombre del o los autores, en mayúsculas. Mencione todos los autores cuando sean seis o menos; si son siete o más, incluya los seis primeros y agregue «et al». Limite la puntuación a comas que separen los autores entre sí. Sigue el título completo del artículo, en su idioma original. Luego, el nombre de la revista en que apareció, abreviado según el estilo usado por el Index Medicus: año de publicación; volumen de la revista: página inicial y final del artículo. Ejemplo: Barrionuevo L, Solís F. Anomalías dento maxilares y factores asociados en niños con parálisis cerebral. Rev. chil. pediatr. 2008; 79: 272-280. b) Para capítulos en libros: Autor del capítulo, título del capítulo, En subrayado y seguido de dos puntos, autor(es) con mayúscula, título del libro, edición si la hubiere, país, editorial, año de publicación, paginación del capítulo. Ejemplo: Mena M: Síndrome de parálisis cerebral. En: Enfermedades invalidantes de la infancia. Enfoque integral de rehabilitación. Santiago-Chile: IVROS vol II, 2006. p 14-19. c) Para libros: Autor(es) personal o institucional, título de la publicación, número de la edición, lugar de publicación, editorial, año de publicación, paginación. Ejemplo: Spiegel L, Murray R. Teoría y problemas de probabilidad y estadística. Madrid, Mc Graw Hill.1988. 372 p. 52 Instrucciones a los Autores d) Para artículos en formato electrónico: Citar autores, título del artículo y revista de origen tal como para su publicación en papel, indicando a continuación el sitio electrónico donde se obtuvo la cita y la fecha en que se hizo la consulta. Ej: Rev Med Chile 2003; 131: 473-482. Señale URL sólo si el artículo está disponible a texto completo. Ejemplo: http:// www.scielo.cl/scielo.php?script=sci_arttext&pid=S0034-9887200300050001&lng=en&nrm=iso&ignore=.html [Consultado el 14 de enero de 2008]. e) Para otros tipos de publicaciones, aténgase a los ejemplos dados en los «Requisitos Uniformes para los Manuscritos Sometidos a Revistas Biomédicas». Los autores son responsables de la exactitud de sus referencias. 2.9. Tablas Presente cada tabla en hojas aparte, separando sus celdas con 1,5 líneas de espacio. Numere las tablas en orden consecutivo y asígneles un título que explique su contenido sin necesidad de buscarlo en el texto del manuscrito (Título de la tabla). Sobre cada columna coloque un encabezamiento corto o abreviado. Separe con líneas horizontales solamente los encabezamientos de las columnas y los títulos generales. Las columnas de datos deben separarse por espacios y no por líneas verticales. Cuando se requieran notas aclaratorias, agréguelas al pie de la tabla. Use notas aclaratorias para todas las abreviaturas no estándar. Cite cada tabla en su orden consecutivo de mención en el texto del trabajo. 2.10. Figuras Denomine «Figura» a toda ilustración que no sea Tabla (Ej: gráficos, radiografías, electrocardiogramas, ecografías, etc.). Presente cada figura en hoja aparte con su título y nota al pie cuando corresponda. Los gráficos deben ser dibujados por un profesional, o empleando un programa computacional adecuado. Las letras, números, flechas o símbolos deben verse claros y nítidos y deben tener un tamaño suficiente como para seguir siendo legibles cuando la figura se reduzca de tamaño en la publicación. Cite cada figura en el texto, en orden consecutivo. Si una figura reproduce material ya publicado, indique su fuente de origen y obtenga permiso escrito del autor y del editor original para reproducirla en su trabajo. Las fotografías de pacientes deben cubrir parte(s) de su rostro para proteger su anonimato. 2.11. Leyendas para las reproducciones de fotos Presente los títulos y leyendas de las imágenes enviadas como fotos en una página separada, para ser compuestas por la imprenta. Identifique y explique todo símbolo, flecha, número o letra que haya empleado para señalar alguna parte de las ilustraciones. En la reproducción de preparaciones microscópicas, los símbolos, flechas o letras empleadas, deben tener un tamaño y contraste suficientes para distinguirlas de su entorno; además, explicite la ampliación y los métodos de tinción empleados. 2.12. Unidades de medidas Use unidades correspondientes al sistema métrico decimal. Las abreviaturas o símbolos deben ajustarse a la nomenclatura internacional. 3. Envío del artículo: Para ser considerado para revisión por pares y posible publicación, debe enviar completados varios documentos adicionales, junto al manuscrito, según se explicita a continuación: a) Pauta de exigencias para los manuscritos, b) Declaración de responsabilidad de autoría y c) Formulario de datos personales. d) Enviar estos documentos junto al artículo, a la dirección electrónica [email protected] e) Se debe enviar siempre en digital e impreso la Pauta de exigencias para los manuscritos y la Declaración de responsabilidad de autoría. La dirección del envío o entrega de estos impresos es Alameda 4620, 3º piso, Estación Central, Santiago. 4. Documentos adicionales al manuscrito 53 Instrucciones a los Autores 4.1. Pauta de exigencia de los manuscritos Debe ser revisada por el autor responsable, marcando su aprobación en cada casillero que corresponda. Todos los autores deben identificarse y firmar la página de declaración de autoría. Ambos documentos deben ser entregados junto con el manuscrito. 1.- Este trabajo (o partes importantes de él) es inédito y no se enviará a otras revistas mientras se espera la decisión de los editores de esta Revista. 2.- El texto está escrito espaciado a 1,5 pt, en hojas tamaño carta, enumeradas. 3.- Respeta el límite máximo de longitud permitido por esta Revista: 2.500 palabras para los “Artículos de Investigación”; 1.500 palabras para los “Casos Clínicos”; 3.000 palabras para los “Artículos de Revisión”, 1.000 palabras para Cartas al Editor. 4.- Incluye un resumen de hasta 250 palabras, en castellano y, en lo posible, traducido al inglés. 5.- Las referencias (citas bibliográficas) se presentan con el formato internacional exigido por la Revista y se eligieron según se recomienda en las Instrucciones a los Autores. 6.- Incluye como referencias sólo material publicado en revistas de circulación amplia, o en libros. Los resúmenes de trabajos presentados en congresos u otras reuniones científicas pueden incluirse como citas bibliográficas únicamente cuando están publicados en revistas de circulación amplia. 7.- Si este estudio comprometió a seres humanos o animales de experimentación, en “Material y Métodos” se deja explícito que se cumplieron las normas éticas exigidas internacionalmente. Para los estudios en humanos, se debe identificar a la institución o el comité de ética que aprobó su protocolo. 8.- El manuscrito fue organizado de acuerdo a las “Instrucciones a los Autores”, y se entrega 2 copias de todo el material, incluso de las fotografías. 9.- Las Tablas y Figuras se prepararon considerando la cantidad de datos que contienen y el tamaño de letra que resultará después de la necesaria reducción en imprenta. 10.- Si se reproducen Tablas o Figuras tomadas de otras publicaciones, se proporciona autorización escrita de sus autores o de los dueños de derechos de publicación, según corresponda. 11.- Las fotografías de pacientes y las Figuras (radiografías, etc.) respetan el anonimato de las personas involucradas en ellas. 12.- Se indican números telefónicos y correo electrónico del autor que mantendrá contacto con la Revista. _______________________________________________________________________________________________ Nombre y firma del autor que mantendrá contacto con la revista Teléfonos: ___________________________________E-mail: _____________________________________________ 54 Instrucciones a los Autores 4.2. Declaración de la responsabilidad de autoría El siguiente documento debe ser completado por todos los autores de manuscritos. Si es insuficiente el espacio para las firmas de todos los autores, pueden agregar fotocopias de esta página. Título del manuscrito _______________________________________________________________________________________________ _______________________________________________________________________________________________ DECLARACIÓN: Certifico que he contribuido directamente al contenido intelectual de este manuscrito, al desarrollo y análisis de sus datos, por lo cual estoy en condiciones de hacerme públicamente responsable de él y acepto que mi nombre figure en la lista de autores. En la columna "Códigos de participación" anoto personalmente todas las letras de códigos que designan/identifican mi participación en este trabajo, elegidas de la tabla siguiente: a b c d e f Concepción y diseño del trabajo Aporte en elaboración de marco teórico Recolección/obtención de resultados Análisis e interpretación de datos Redacción del manuscrito Revisión crítica del manuscrito g h i j k l Aprobación de su versión final Aporte de pacientes o material de estudio Obtención de financiamiento Asesoría estadística Asesoría técnica o administrativa Otras contribuciones (definir) Conflicto de intereses: No existe un posible conflicto de intereses en este manuscrito. Si existiera, será declarado en este documento y/o explicado en la página del título, al identificar las fuentes de financiamiento. Nombre y firma de cada autor Código(s) de participación _______________________________________________________________________________________________ _______________________________________________________________________________________________ _______________________________________________________________________________________________ _______________________________________________________________________________________________ _______________________________________________________________________________________________ _______________________________________________________________________________________________ 4.3. Formato de datos personales investigador principal 1º nombre Apellido paterno Apellido materno Trato (Dr/Dra/Prof/Otro) Profesión Institución Cargo Ciudad, país Correo-electrónico Teléfono Dirección postal 55