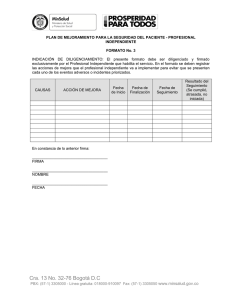
BOLETíN JURÍDICO No. 11 NOVIEMBRE 2015
Anuncio

BOLETíN JURÍDICO No. 11 NOVIEMBRE 2015 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co TABLA DE CONTENIDO Jurisprudencia Sentencias de la Corte Constitucional Sentencia 045 de 2015 Normativa Resoluciones Resolución 4827 de 2015 Circulares Circular Externa 051 de 2015 Conceptos Jurídicos Tiempo para la autorización de Servicios en Salud Autonomia de los profesionales de la salud Cumplimiento de fallo de tutela Calificación de discapacidad en el régimen subsidiado Licencia de Paternidad en el Régimen Excepción del Magisterio Asignación de afiliados luego de la ejecutoria la Resolución 001869 de 2012 3 4 5 18 19 20 28 29 32 33 36 39 42 45 48 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co JURISPRUDENCIA Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co I. SENTENCIAS DE LA CORTE CONSTITUCIONAL. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Sentencia T-045 de 2015 DERECHO A constitucional LA SALUD COMO DERECHO FUNDAMENTAL-Jurisprudencia DERECHO A LA SALUD MENTAL-Protección constitucional e internacional DERECHO A LA SALUD DE PERSONAS CON DISCAPACIDAD MENTAL-Suministro de tratamiento integral DERECHO A LA SALUD DE PERSONAS CON DISCAPACIDAD MENTAL-Caso en que se solicita internación permanente a enfermo de esquizofrenia paranoide DERECHO AL DIAGNOSTICO-Corresponde al médico tratante determinar si es o no necesario realizar exámenes para conocer el estado de salud de las personas, así como el posible tratamiento a seguir DERECHO A LA SALUD Y A LA VIDA DEL ENFERMO MENTAL-Orden a EPS realizar nueva valoración psiquiátrica para determinar si requiere internación Referencia: Expedientes T-4.549.667 Fallos de tutela objeto revisión: Sentencia de única instancia del Juzgado Sexto Administrativo Oral de Ibagué, del 29 de abril de 2014. Accionante: Esperanza García actuando en representación de su hijo José Harvey Varón García. Accionados: Cafesalud EPS-S y la Secretaria de Salud del Departamento del Tolima Magistrados de la Sala Segunda de Revisión: Mauricio González Cuervo, Luis Guillermo Guerrero Pérez y Gabriel Eduardo Mendoza Martelo Magistrado Ponente: MAURICIO GONZÁLEZ CUERVO I. ANTECEDENTES. 1. Demanda de tutela. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co 1.1. Elementos y pretensión1. 1.1.1. Derechos fundamentales invocados. Salud -art. 48 C.P. 1.1.2. Conducta que causa la vulneración. No internar al ciudadano José Harvey Varón García quien padece esquizofrenia paranoide en un centro psiquiátrico de manera permanente. 1.1.3. Pretensión. Solicitó al juez de tutela que le ordene a Cafesalud EPS-S internar a su hijo José Harvey Varón García, en un centro psiquiátrico en el municipio de Ibagué o en uno cercano, que sea idóneo para atender la condición de salud que lo aqueja y en donde le presten todos los servicios de salud que requiera. De manera subsidiaria, pidió que se le ordene a la EPS-S realizar una valoración médica a José Harvey, con el fin de establecer que más servicios necesita. 1.2. Fundamentos de la pretensión. 1.2.1. La ciudadana Esperanza García interpuso acción de tutela en representación de su hijo José Harvey Varón García, quien es mayor de edad, pero padece desde hace más de 13 años esquizofrenia paranoide, presentando cuadros de agresividad, desorientación y compromiso de su comportamiento cognitivo2. 1.2.2. Debido a la enfermedad que aqueja al señor José Harvey ha sido internado en varias oportunidades en el Hospital Federico Lleras en la unidad de salud por un lapso inferior a ocho días, dándole de alta sin prever las consecuencias. Es así, que en días pasados cuando estaba internado le dieron de alta, dejándolo salir a la calle sin ningún cuidado. 1.2.3. La tutelante aseguró que su hijo necesita ser internado de manera permanente en una clínica psiquiátrica debido al avanzado estado de la enfermedad, sin embargo, esto no ha sido posible. 1.2.4. Informó que es una persona de escasos recursos económicos, vive en una pieza, residencia que no es adecuada para cuidar a su hijo y aseveró que “por su agresividad no puede lidiar con el”3 1.2.5. Debido a lo anterior, solicitó al juez de tutela que le ordene a Cafesalud internar a su hijo José Harvey Varón García, en un centro psiquiátrico en el municipio de Ibagué o en uno cercano, que sea idóneo para atender la condición de salud que lo aqueja y en donde le presten el resto de servicios de salud que requiera. De manera subsidiaria, pidió que se le ordene a la EPS-S realizar una valoración médica a José Harvey con el fin de establecer que más servicios necesita. 2. Respuesta de las entidades accionadas. Mediante Oficio No. J6AI-1244 del 11 de abril de 2014, el Juzgado Sexto Administrativo Oral de Ibagué admitió la acción de tutela y le corrió traslado a Cafesalud y a la Secretaria de Salud del 1 Acción de tutela fue presentada el 10 de abril de 2014, por la señora Esperanza García en representación de su hijo José Harvey Varón García contra Cafesalud y la Secretaría de Salud Departamental. (Folios 14 al 16 del cuaderno No. 1). 2 3 Afirmación realizada en los hechos de la demanda de tutela. (Folio 14 del cuaderno No. 1). Afirmación realizada en los hechos de la demanda de tutela. (Folio 15 del cuaderno No. 1). Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Departamento del Tolima para que ejerzan su derecho de defensa, se pronuncien sobre los hechos de la tutela y aporten las pruebas que consideren pertinentes. 2.1. Cafesalud EPS-S4. La ciudadana Ledys Alicia Rojas Sánchez, en su condición de Directora Departamental de Cafesalud EPS-S, informó que José Harvey Varón García está afiliado al sistema de seguridad social en salud al régimen subsidiado a través de Cafesalud EPS-S, en calidad de beneficiario, desde el 1 de abril de 2008. Aseguró, que Cafesalud le ha prestado los servicios médicos de acuerdo con lo contemplado en el POS al señor Rojas Sánchez. En cuanto a la petición de que sea internado de manera permanente en una institución psiquiátrica, aclaró que un paciente no puede estar de manera indefinida en este tipo de centros, pues quien determina su permanencia es el médico tratante, al ser el profesional que conoce el caso particular y dispone el plan de manejo del paciente. Informó que al revisar la historia clínica del accionante se evidencia que no existe prescripción por parte del médico tratante que ordene que sea internado en una institución psiquiátrica, es decir, que esta petición se aleja de la definición de atención en salud contenida en el artículo 2 del Decreto 1011 de 2006, debido a que no se trata de la entrega de medicamentos, insumos o de la realización de procedimientos que previamente hayan sido ordenados por el médico tratante, requisito indispensable para que prospere la tutela. Así mismo, aseguró que la Corte Constitucional en la Sentencia T-760 de 2008, en el aparte 4.4.2., estableció que el concepto científico del médico tratante es el principal criterio pero no el único para determinar el servicio que requiere, es así, que en el presente caso Cafesalud no puede autorizar el servicio que solicitan al no existir orden del médico tratante. En consecuencia, la EPS-S consideró que en el presente caso se está frente al fenómeno de la carencia actual de objeto y por lo tanto, solicitó que la acción de tutela sea denegada. En caso contrario, y en el evento en que se le ordene a Cafesalud asumir algún servicio médico que no esté contemplado en el POS, se autorice el recobro ante la Secretaría de Salud del Departamento del Tolima. 2.2. Secretaría de Salud del Departamento del Tolima. Guardó silencio. 3. Sentencias objeto de revisión. 3.1. Sentencia del Juzgado Sexto Administrativo Oral de Ibagué, del 29 de abril de 20145. El juez constitucional negó el amparo solicitado a través de este mecanismo constitucional al considerar que Cafesalud EPS-S le ha prestado la atención médica que ha requerido José 4 5 Respuesta de Cafesalud EPS-S. (Folio 28 y 29 del cuaderno No. 1). Sentencia de única instancia. (Folios 32 al 50 del cuaderno No. 1.). Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Harvey, además no fue allegada al expediente orden médica prescrita por el médico tratante en la que se evidencie la necesidad de internarlo de manera permanente en un centro psiquiátrico en el que le puedan tratar la Esquizofrenia Paranoide que padece. Agregó que la EPS-S manifestó que le ha autorizado y prestado los servicios médicos que ha requerido el actor, y la queja de la madre de José Harvey no se basa en que la entidad accionada no le haya prestado los servicios de salud prescritos, sino en que sea internado de manera permanente situación para la que tampoco existe orden del médico tratante. A su vez, aseguró que la jurisprudencia constitucional en la Sentencia T-057 de 2012, estableció que en virtud del principio de solidaridad el cuidado del paciente está principalmente a cargo de la familia, debido a que es la manera más adecuada para garantizar su restablecimiento y la integración a la sociedad sin necesidad de que haya un aislamiento severo, excepto si el médico tratante lo prescribió, circunstancia que no se da en este caso. Debido a lo expuesto, el juez consideró que no se evidencia vulneración a los derechos fundamentales de José Harvey Varón García, en razón a que está recibiendo atención médica y no se le ha impedido el acceso a tratamientos, medicamentos e insumos que hayan sido ordenados por el médico tratante. II. FUNDAMENTOS. 1. Competencia. La Corte Constitucional es competente para revisar la decisión judicial mencionada, con base en la Constitución Política -artículos 86 y 241.9- y lo desarrollado en el Decreto 2591 de 1991 artículos 31 a 36-6. 2. Procedencia de la demanda de tutela. 2.1. Alegación de afectación de un derecho fundamental. Los derechos fundamentales que considera la accionante fueron transgredidos con la actuación de la accionada son salud -art. 48 C.P. y vida -art. 11 C.P. 2.2. Legitimación activa. La acción de tutela fue interpuesta por la señora Esperanza García actuando en representación de su hijo José Harvey Varón García. Lo anterior encuentra su fundamento constitucional en el artículo 867 de la Carta, el cual establece que toda persona que considere que sus derechos fundamentales han sido vulnerados o se encuentran amenazados, podrá interponer acción de tutela en nombre propio o a través de un representante que actué en su nombre, a su vez, el Decreto 2591 en el artículo 10 reitera lo anterior y establece que los poderes se presumirán auténticos. 6 En Auto del 20 de octubre de 2014 de la Sala de Selección de tutela No. 10 de la Corte Constitucional, dispuso la revisión del expediente T- 4.549.667 y procedió a su reparto. 7 Constitución Política, Artículo 86 “toda persona tendrá acción de tutela para reclamar ante los jueces, en todo momento y lugar, mediante un procedimiento preferente y sumario, por sí misma o por quien actúe a su nombre, la protección inmediata de sus derechos constitucionales fundamentales, cuando quiera que éstos resulten vulnerados o amenazados por la acción o la omisión de cualquier autoridad pública”. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co 2.3. Legitimación pasiva. Cafesalud EPS-S es una entidad particular prestadora del servicio público de salud a la que está afiliado el accionante en el régimen subsidiado y la Secretaria de Salud Departamental del Tolima es una entidad pública encargada de garantizar el acceso a los servicios de promoción, protección y recuperación de la salud8. 2.4. Inmediatez. La accionante no manifestó que le haya solicitado a las entidades accionadas lo pretendido en esta acción de tutela, sin embargo, la Sala considera que la condición de salud de José Harvey Varón García continua lo que implica que la pretensión es actual y se mantiene en el tiempo. 2.5. Subsidiariedad. El artículo 86 de la Constitución Política establece que la acción de tutela constituye un mecanismo de protección de derechos fundamentales de carácter residual y subsidiario, es decir que únicamente será procedente cuando no exista otro medio de defensa. No obstante, la jurisprudencia constitucional ha establecido algunos eventos en que dicha acción resultará procedente aun cuando exista otra vía, a saber: “(i) los medios ordinarios de defensa judicial no son suficientemente idóneos y eficaces para proteger los derechos presuntamente conculcados, (ii) aun cuando tales medios de defensa judicial sean idóneos, de no concederse la tutela como mecanismo transitorio de protección, se producirá un perjuicio irremediable a los derechos fundamentales, y (iii) el accionante es un sujeto de especial protección constitucional (personas de la tercera edad, personas discapacitadas, mujeres cabeza de familia, población desplazada, niños y niñas), y por lo tanto la situación requiere de particular consideración por parte del juez de tutela” . En el presente caso el señor José Harvey Varón García padece de esquizofrenia paranoide, que consiste en “un trastorno severo que suele comenzar en la adolescencia tardía o al comienzo de la adultez. Se caracteriza por una profunda desorganización del pensamiento, afecta al lenguaje, la percepción y el sentido de sí mismo. Suele incluir experiencias sicóticos tales como escuchar voces o tener delirios. Puede alterar el funcionamiento de la persona ya sea por la pérdida de una capacidad adquirida para ganarse la vida y/o la suspensión de estudios que estaba cursando.”9. La Sala considera que la acción de tutela resulta ser el mecanismo idóneo y eficaz para la protección de sus derechos fundamentales, teniendo en cuenta su estado de debilidad manifiesta el cual se deriva de la enfermedad que padece. 3. Problema jurídico constitucional. Le corresponde a la Sala determinar si ¿Cafesalud EPS-S al no internar de manera permanente al señor José Harvey Varón García, en un centro psiquiátrico le vulnera el derecho a la salud? 4. El derecho a la Salud en la jurisprudencia constitucional. La Corte Constitucional, en sus inicios, manifestó que como el derecho a la salud era de carácter social, estaba sujeto a un desarrollo progresivo, es decir que en principio no era un derecho del cual se pudiera exigir su aplicación inmediata; sin embargo, el Estado Colombiano estaba en la obligación de proteger el nivel más alto posible de acuerdo a su capacidad institucional y a sus 8 9 Constitución Política de Colombia, Artículo 86. http://www.acpef.com/que-es-la-esquizofrenia/. Asociación Colombiana de Personas con Esquizofrenia y sus familias. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co recursos económicos10. Con el paso del tiempo esta tesis fue reevaluada, pues el derecho a la salud fue protegido a través de la acción de tutela, pero para ello se recurría a la teoría de la conexidad, pues se consideraba que el derecho a la salud por sí solo no podía ser protegido a través de este mecanismo, sino que era necesario demostrar la afectación de un derecho fundamental. Más adelante, este tribunal constitucional sostuvo que el derecho a la salud, independientemente de su naturaleza de derecho económico, social y cultural, ostenta la condición de fundamental, debido a que se relaciona de manera directa con la vida y la dignidad de las personas, lo que permite que se use la acción de tutela como mecanismo de protección11. En la Sentencia T-859 de 2003, la Corte dejó de lado el argumento de la conexidad y dijo que la salud era por sí solo un derecho fundamental: “el derecho a la salud es un derecho fundamental, ‘de manera autónoma’, cuando se puede concretar en una garantía subjetiva derivada de las normas que rigen el derecho a la salud, advirtiendo que algunas de estas se encuentran en la Constitución misma, otras en el bloque de constitucionalidad y la mayoría, finalmente, en las leyes y demás normas que crean y estructuran el Sistema Nacional de Salud, y definen los servicios específicos a los que las personas tienen derecho”12. En el mismo sentido, la Corte en la Sentencia T-760 de 2008, reiteró lo anotado por la Sentencia C-811 de 2007, la cual dispone “que la salud es un derecho fundamental que debe ser garantizado a todos los seres humanos igualmente dignos. No hacerlo conduce a que se presente un déficit de protección constitucionalmente inadmisible.” Posteriormente, la T-760 de 2008 concluyó diciendo que de acuerdo a la evolución jurisprudencial del derecho a la salud, no hay duda que en este momento el derecho a la salud es autónomo y por lo tanto fundamental, lo que permite hacerlo exigible de manera directa a través de la acción de tutela. Lo anterior se acentúa, cuando quien requiere de la prestación es un sujeto de especial protección, como las personas de la tercera edad, los menores de edad, personas en situación de discapacidad, mujeres embarazadas, etc. También gozan de una protección reforzada quienes padecen enfermedades ruinosas o catastróficas13. Es así, que el artículo 13 de la Constitución impone al Estado el deber de proteger de manera especial a aquellas personas que por sus condiciones económicas, físicas o mentales, se encuentran en circunstancias de debilidad manifiesta. 10 En el mismo sentido ver las sentencias T-946 de 2007, SU-111 de 1997, SU-225 de 1998, SU-480 de 1997, SU-819 de 1999; el Protocolo Adicional a la Convención Americana de Derechos Económicos Sociales y Culturales, y del Pacto Internacional de Derechos Económicos Sociales y Culturales y la Observación General Número 14 del Comité de Derecho Sociales, Económicos y Culturales. 11 Sentencia T-176 de 2011. 12 En la sentencia T-859 de 2003 (MP Eduardo Montealegre Lynett) se dice al respecto: “Así las cosas, puede sostenerse que tiene naturaleza de derecho fundamental, de manera autónoma, el derecho a recibir la atención de salud definidas en el Plan Básico de Salud, el Plan Obligatorio de Salud y el Plan Obligatorio de Salud Subsidiado –Ley 100 de 1993 y sus normas complementarias -, así como respecto de los elementos derivados de las obligaciones básicas definidas en la Observación General N°14. Lo anterior por cuanto se han definido los contenidos precisos del derecho, de manera que existe un derecho subjetivo claro a favor de quienes pertenecen a cada uno de los subsistemas –contributivo, subsidiado, etc.-. La Corte ya se había pronunciado sobre ello al considerar el fenómeno de la transmutación de los derechos prestacionales en derechos subjetivos. || 13 La naturaleza de derecho fundamental que tiene el derecho a la salud en los términos del fundamento anterior, implica que tratándose de la negación de un servicio, medicamento o procedimiento establecido en el P.O.S., se estaría frente a la violación de un derecho fundamental. No es necesario, en este escenario, que exista amenaza a la vida u otro derecho fundamental, para satisfacer el primer elemento de procedibilidad de tutela: violación o amenaza de un derecho fundamental.” Esta decisión ha sido reiterada, entre otras, en las sentencias T-060 de 2007 (MP Humberto Antonio Sierra Porto), T-148 de 2007 (MP Humberto Antonio Sierra Porto). 13 Ver Sentencias T-1081 de 2001, T-441 de 2004, T-935 de 2005, T-527 de 2006 y T-073 de 2008, T-391 de 2009, T-359 de 2010, T-053 de 2011, entre otras. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co A su vez, el artículo 4714 de la Carta, exige que el estado adopte políticas encaminadas a prevenir y mejorar las condiciones de vida de las personas que tienen alguna disminución sensorial, física y mental, prestándoles atención especializada según lo requieran. En este sentido, la Sentencia T―548 de 2011 consideró que “la salud no equivale únicamente a un estado de bienestar físico o funcional. Incluye también el bienestar psíquico, emocional y social de las personas. Todos estos aspectos contribuyen a configurar una vida de calidad e inciden fuertemente en el desarrollo integral del ser humano.” Son componentes integrales del derecho a la salud el aspecto mental, físico y social15 y tan solo la garantía y protección de estas tres esferas de la vida del ser humano, por parte del Estado, significará la completa y adecuada protección del derecho constitucional fundamental a la salud. Como lo manifestó la Corte en la Sentencia T-057 de 2012, una las esferas de protección es la salud mental, la cual ha sido entendida por la Organización Mundial de la Salud como un estado de bienestar en el cual el individuo se da cuenta de sus propias aptitudes, puede afrontar las presiones normales de la vida, puede trabajar productiva y fructíferamente y es capaz de hacer una contribución a su comunidad.16 De otra parte, a través de la Ley 1306 de 2009 que versa sobre la “Protección de Personas con Discapacidad Mental y se establece el Régimen de la Representación Legal de Incapaces Emancipados” en el artículo 2 determinó que una persona tiene una discapacidad mental “cuando padece limitaciones psíquicas o de comportamiento, que no le permite comprender el alcance de sus actos o asumen riesgos excesivos o innecesarios en el manejo de su patrimonio.” Así mismo, en el artículo 11 y 12 dispone que ninguna persona que se encuentre en situación de discapacidad mental podrá ser privada de su derecho a recibir tratamiento médico, psicológico, psiquiátrico, adiestramiento, educación y rehabilitación física o psicológica, proporcionales a su nivel de deficiencia17 y que las personas con discapacidades mentales tienen derecho a los servicios de salud de manera gratuita, a menos que la fuerza de su propio patrimonio, le permita asumir tales gastos.18 De otra parte, en el literal k del artículo 33 de la Ley 1122 de 2007 se estableció que “el Gobierno Nacional debe definir el Plan Nacional de Salud Pública para cada cuatrienio donde le correspondía incluir acciones orientadas a la promoción de la salud mental, y el tratamiento de los trastornos de mayor prevalencia, la prevención de la violencia, el maltrato, la drogadicción y el suicidio”. A su vez, en el Plan Decenal de Salud Pública, 2012 – 2021, se dispuso que habrá prevención y atención integral a problemas y trastornos mentales y a las diferentes formas de la violencia. Adicionalmente se definió dicho componente como: 14 ARTICULO 47. El Estado adelantará una política de previsión, rehabilitación e integración social para los disminuidos físicos, sensoriales y psíquicos, a quienes se prestará la atención especializada que requieran. 15 “Informe sobre la Salud en el Mundo 2001. Salud Mental: nuevos conocimientos, nuevas esperanzas.” Organización Mundial de la Salud OMS. 16 Ibíd. 17 Artículo 11 de la Ley 1306 de 2009. 18 Artículo 12 de la Ley 1306 de 2009. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co “8.3.3.2.1. “En este componente se contemplan las estrategias dirigidas a la prevención y atención integral de aquellos estados temporales o permanentes identificables por el individuo y/o por otras personas en los que las emociones, pensamientos, percepciones o comportamientos afectan o ponen en riesgo el estado de bienestar o la relación consigo mismo, con la comunidad y el entorno y alteran las habilidades de las personas para identificar sus propias capacidades, afrontar las tensiones normales de la vida, trabajar de forma productiva y fructífera y contribuir a su comunidad; igualmente incluye la prevención de las violencias en entornos familiares, escolares, comunitarios y laborales y la atención del impacto de las diferentes formas de la violencia sobre la salud mental. Se consideran de especial atención aquellos estados de alto impacto, costo emocional, económico y social sobre los individuos, familias y comunidades, que requieren intervención prioritaria por parte del Estado y la sociedad en su conjunto y los procesos articulados de servicios transectoriales, dirigidos a individuos, familias y colectivos que buscan prevenir, mitigar y superar los daños e impactos a la integridad psicológica y moral, al proyecto de vida y a la vida en relación, generados a los sobrevivientes, víctimas, sus familias y comunidades por las graves violaciones de Derechos Humanos e infracciones al Derecho Internacional Humanitario en el contexto del conflicto armado colombiano”19. De igual manera, la jurisprudencia constitucional no ha sido ajena a este tipo de propósitos, incluso ha reconocido el carácter iusfundamental del derecho a la salud de las personas que tienen algún tipo de discapacidad mental, denominándolo derecho a la salud mental.20 En suma, se evidencia el compromiso del Estado por mejorar la salud de los colombianos al establecer disposiciones que van encaminadas a prevenir y brindarles atención integral a las personas que tengan diferentes tipos de trastornos mentales. 5. El derecho al diagnóstico. Reiteración de jurisprudencia. La Corte en innumerables oportunidades se ha enfrentado a casos donde los accionantes le solicitan al juez de tutela que se le ordene a las entidades prestadoras de salud la prestación del servicio de terapias domiciliarias y de otros elementos que consideran necesarios para el tratamiento y recuperación de la enfermedad que padecen. La Corporación al analizar este tipo de casos, ha sido reiterativa en que es necesario constatar el cumplimiento de los requisitos exigidos por la jurisprudencia para conceder un servicio no POS, los cuales son: “(i) que la falta del servicio médico que se requiere vulnere o amenace los derechos a la vida y a la integridad personal de quien lo necesita; (ii) que el servicio no pueda ser sustituido por otro que se encuentre incluido en el plan obligatorio o cuando esté científicamente comprobado que el sustituto no tenga el mismo nivel de efectividad que el excluido; 19 http://www.minsalud.gov.co/Documentos%20y%20Publicaciones/Plan%20Decenal%20%20Documento%20en%20consulta%20para%20aprobaci%C 3%B3n.pdf 20 Ver, entre otras, las Sentencia T-666 de 2004, T―016 de 2007, T―760 de 2008 y T- 057 de 2012. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co (iii) que el servicio haya sido ordenado por un médico adscrito a la entidad encargada de garantizar la prestación del servicio a quien está solicitándolo, o aún no siendo así, la entidad no haya desvirtuado con razones científicas la necesidad de un tratamiento ordenado por un facultativo de carácter particular” (iv) la falta de capacidad económica del peticionario para costear el servicio requerido.”21 Sin embargo, en cuanto al tercer requisito establecido por este Tribunal Constitucional, que hace referencia a la existencia de una orden médica por parte de un profesional adscrito a la EPS, ha manifestado que a pesar que en el expediente no obre prueba de la prescripción médica, pero existe una duda razonable sobre la necesidad del servicio solicitado, la Corte ha expresado que el juez de tutela no cuenta con los conocimientos necesarios para determinar la necesidad o urgencia del servicio, razón por la cual, y en aras de salvaguardar el derecho al diagnóstico, ha ordenado una valoración del paciente por parte del equipo médico de la entidad accionada, de tal manera que éste determine si es necesaria la prestación requerida, y, en caso que la respuesta sea afirmativa, deberá prestar el servicio con cargo al FOSYGA. 7. Caso Concreto. 7.1. La señora Esperanza García interpuso acción de tutela en representación de su hijo José Harvey Varón García, quien es mayor de edad, pero padece desde hace más de 13 años esquizofrenia paranoide, presentando cuadros de agresividad, desorientación y compromiso de su comportamiento cognitivo. Debido a su enfermedad ha sido internado en varias oportunidades por un lapso no superior a ocho días, sin embargo, la accionante considera que su hijo necesita ser internado de manera permanente en una clínica psiquiátrica debido al avanzado estado de la enfermedad, pero esto no ha sido posible. 7.2. Cafesalud en su respuesta informó que José Harvey Varón García está afiliado a dicha EPS al régimen subsidiado, en calidad de beneficiario, desde el 1 de abril de 2008, prestándole todos los servicios requeridos. En cuanto a la solicitud de que sea internado de manera permanente en una institución psiquiátrica, aclaró que un paciente no puede estar de manera indefinida en este tipo de centros, pues quien determina su permanencia es el médico tratante, al ser el profesional que conoce el caso particular y dispone el plan de manejo del paciente. 7.3. El juez de instancia negó el amparo solicitado al considerar que Cafesalud EPS-S no ha incumplido con sus deberes constitucionales, pues le ha prestado todos los servicios que el actor ha requerido según lo prescrito por el médico tratante. Así mismo, determinó que el reclamo de la señora Esperanza García no se basa en una falta de prestación de los servicios ordenados por el médico tratante, sino en una solicitud personal para que su hijo sea internado de manera permanente en una institución psiquiátrica, situación para la que no existe orden del médico tratante. 7.4. De acuerdo con lo dispuesto en la jurisprudencia constitucional a pesar que el derecho a la salud este en el capítulo de derechos económicos, sociales y culturales es considerado como fundamental, lo cual implica que las entidades prestadoras del servicio de salud deben otorgar 21 Sentencias T-1204 de 2000, T-648 y T-1007 de 2007, T-139 y T-144 y T-517, T-760 y T-818 de 2008, T-922 de 2009, T-189 de 2010, T-437 de 2010, T- 053 de 2011, T- 212 de 2011 y T-233 de 2011 entre muchas otras. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co una adecuada atención en la fase preventiva, durante el tratamiento y en la recuperación. Deber que se incrementa, cuando quien requiere la prestación es un sujeto de especial protección en razón a su condición de discapacidad la cual puede ser física o mental, como en el presente caso, que José Harvey Varón García padece de esquizofrenia paranoide. 7.5. A su vez, el artículo 13 de la Constitución le impone al Estado el deber de proteger de manera especial a aquellas personas que por sus condiciones económicas, físicas o mentales, se encuentran en circunstancias de debilidad manifiesta. En igual sentido, el artículo 47 de la Carta, determina que el Estado debe adoptar políticas encaminadas a prevenir y mejorar las condiciones de vida de las personas que tienen alguna disminución sensorial, física y mental, prestándoles atención especializada según lo requieran. Así mismo, la adecuada protección del derecho constitucional fundamental a la salud, se da cuando el Estado brinda las condiciones necesarias para que las personas sean atendidas cuando presenten problemas mentales, físicos y sociales, debido a que estos tres componentes son integrales del derecho a la salud. 7.6. De otra parte, la Corte Constitucional ha estudiado varios casos de personas que padecen trastornos afectivos, mentales y del comportamiento, como la esquizofrenia y en donde su pretensión es que se le ordene a las entidades prestadoras de salud que internen a los pacientes de manera permanente. Al resolver este tipo de casos la Corte ha acudido a diferentes órdenes entre las cuales encontramos: (i) el internamiento u hospitalización permanente en centro de salud especializado del paciente con limitaciones de su salud mental; (ii) la internación transitoria del paciente en centro de cuidados intermedios; (iii) el tratamiento domiciliario o ambulatorio del paciente a cargo de su núcleo familiar y con la asistencia de las Entidades Prestadoras del Servicio de salud y del Estado; (iv) la realización de un diagnóstico médico que permita determinar el tratamiento idóneo para la patología del paciente y (v) el suministro de información detallada al paciente y a sus parientes sobre las características de la enfermedad y el tratamiento que requiere. El primer tipo de orden, es decir, el internamiento u hospitalización permanente en un centro de salud mental, se dio en la Sentencia T-398 de 2000, donde este Tribunal conoció el caso de un paciente calificado con un grado de invalidez del 100% quien padecía de "esquizofrenia paranoide crónica" a quien Cajanal decidió dar de alta, poniendo fin a la atención intrahospitalaria que le venía prestando de manera permanente durante varios años y sin tener en cuenta los distintos conceptos médicos que recomendaban la internación del paciente. En este caso la Corte avaló la continuidad de tratamientos siquiátricos de acuerdo con lo establecido en los dictámenes médicos. El segundo tipo de orden -internación transitoria en centro de cuidados intermedios- fue adoptado en la Sentencia T-1093 de 2008, analizó el caso de una mujer de 61 años que padecía “trastorno afectivo bipolar” y para quien su sobrina solicitaba una internación en hogar especializado en razón a su limitada capacidad económica para continuar sufragando los gastos. En esta ocasión la Corte ordenó la internación de la paciente en un centro de cuidados intermedios, y lo hizo con el fin de que allí se realizaran todos los exámenes médicos y diagnósticos necesarios para establecer con precisión cual era el estado de salud mental de la paciente que les permitiera a los galenos determinar si debía decretarse o no la internación definitiva. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co En el tercer tipo de orden, en las Providencias T-209 de 1999 y T-124 de 2002, donde en ambos casos los tutelantes padecían de “esquizofrenia paranoide”, este Tribunal no permitió la hospitalización de los pacientes, pues sus cuadros clínicos recomendaban un tratamiento ambulatorio bajo el cuidado de sus parientes. Además, la Corte recordó que la familia es la principal llamada a asistir a sus parientes enfermos. El cuarto tipo, consiste en ordenar el diagnóstico médico para determinar el tratamiento idóneo, esta fue una conclusión a la que llego la Corte en la Sentencia T-507 de 2007, donde analizó el caso de una madre soltera que padecía ‘depresión bipolar afectiva’ y no contaba con algún familiar que pudiera cuidar de ella permanentemente, esta Corte ordenó a la E.P.S someter a valoración psiquiátrica a la paciente y dependiendo del concepto del médico tratante adscrito a la entidad, ordenó suministrar todos los procedimientos, medicamentos, exámenes que requiriera ésta para tratar su enfermedad, incluyendo el servicio de hospitalización si así lo señalaba el mismo.22 Finalmente, en la Sentencia T-398 de 2004 al analizar el caso de una madre que solicitó la internación de su hijo en un centro especializado, debido a que, padecía retardo mental moderado y trastorno afectivo bipolar mixto, la Corte optó por ordenarle a las entidades accionadas que suministren la entrega de información detallada sobre las características de la enfermedad y el tratamiento que ésta requiere. De lo anterior, se evidencia que la Corte en cada caso ha estudiado las circunstancias específicas de las personas que solicitan la reclusión en un centro psiquiátrico y acorde con las mismas adopta la decisión que a su juicio es la más adecuada para el caso concreto. 7.7. Es así que en el presente caso, tal y como la manifestó la señora Esperanza García en los hechos de la demanda de tutela23 y aceptado por Cafesalud EPS en su contestación24 se evidencia que el señor José Harvey Varón García está afiliado a dicha entidad y que padece de esquizofrenia paranoide, lo que ha llevado a que en varias oportunidades haya sido internado en centros psiquiátricos. A su vez, la Sala pudo corroborar lo anterior en la historia clínica del actor25. Pese a lo anterior, y a que está demostrado que el actor padece de esquizofrenia la Sala no encuentra que Cafesalud EPS haya incumplido sus deberes constitucionales, pues en la historia clínica aportada no existe una prescripción médica indicando que José Harvey deba ser internado de manera permanente en un centro de atención psiquiátrica, lo que no permite afirmar que haya una vulneración por parte de dicha entidad. Ahora, la señora Esperanza, quien es la madre de José Harvey, manifestó que presenta cuadros de desorientación, compromiso de su comportamiento cognitivo y de agresión siendo esta última una situación con la que no puede lidiar. Lo anterior, ha llevado a que en varias oportunidades sea internado por un lapso de 8 días en centros de atención psiquiátrica, sin embargo, considera Ver también las sentencias T―458 de 2009 y T―398 de 2004 donde este Tribunal tampoco ordena la internación, sino que determina que la paciente debe ser valorada médicamente para que se defina el tratamiento que se le debe suministrar de manera integral, bien sea intrahospitalario o domiciliario. 23 Manifestación realizada en los hechos de la demanda de tutela. (Folio 14 del cuaderno No. 1). 24 Respuesta a la demanda de tutela por parte de Cafesalud EPS-S. (Folio 28 al 29 del cuaderno No. 1). 25 Copia de la historia Clínica. (Folio 4 al 9 del cuaderno No. 1). 22 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co que dicho tratamiento no es suficiente por lo que solicitó que lo internen de manera permanente. Adicionalmente, informó que es una persona de escasos recursos, que no cuenta con una vivienda adecuada para brindarle a su hijo el bienestar que requiere, pues vive en una pieza, a su vez, Cafesalud indicó que José Harvey se encuentra afiliada al régimen subsidiado de salud en calidad de beneficiario. En el presente caso, la Sala no tiene claridad sobre el estado clínico y la evolución de la enfermedad del señor José Harvey Varón García, pues en el acervo probatorio que obra en el expediente, no se evidencia orden del médico tratante que indique que el accionante deba ser internado de manera permanente en una institución psiquiátrica, sin embargo, la Sala considera que existe una duda razonable sobre la necesidad del servicio solicitado. Es así, que en el presente caso la Sala adoptará como remedio jurídico y ordenará la realización de un diagnóstico médico el cual deberá ser realizado por tres especialistas para determinar el tratamiento idóneo para la patología del paciente, el cual podrá conducir incluso a que sea internado de manera permanente en un centro psiquiátrico. En cualquier caso, los galenos deberán suministrarle a la familia y al paciente información detallada sobre (i) las características de la enfermedad y el tratamiento que requiere, (ii) de los cuidados especiales que deben tener en cada uno de los periodos de la enfermedad y, (iii) las medidas que puede adoptar en caso de episodios de violencia o agresión. III. CONCLUSIÓN 1. Síntesis del caso La señora Esperanza García interpuso acción de tutela en representación de su hijo José Harvey Varón García, quien es mayor de edad, padece desde hace más de 13 años esquizofrenia paranoide, presentando cuadros de agresividad, desorientación y compromiso de su comportamiento cognitivo. Debido a su enfermedad ha sido internado en varias oportunidades por un lapso no superior a ocho días, sin embargo, la accionante considera que su hijo necesita ser internado de manera permanente en una clínica psiquiátrica, petición que no ha sido acogida por la entidad accionada. Por su parte, Cafesalud en su respuesta informó que José Harvey Varón García está afiliado a dicha EPS régimen subsidiado, en calidad de beneficiario, desde el 1 de abril de 2008, prestándole todos los servicios requeridos. En cuanto a la solicitud de que sea internado de manera permanente en una institución psiquiátrica, aclaró que un paciente no puede estar de manera indefinida en este tipo de centros, pues quien determina su permanencia es el médico tratante, al ser el profesional que conoce el caso particular y dispone el plan de manejo del paciente. 2. Decisión. Del acervo probatorio no se evidencia orden del médico tratante que indique que el accionante deba ser internado de manera permanente en una institución psiquiátrica. Adicionalmente, la Sala no cuenta con los elementos de juicio indicados para acceder a la pretensión de la madre José Harvey Varón García, por lo tanto, le ordenara a Cafesalud EPS-S realizar un diagnóstico médico el cual deberá ser realizado por tres especialistas para determinar Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co el tratamiento idóneo para tratar la patología del paciente, el cual podrá conducir incluso a que sea internado de manera permanente en un centro psiquiátrico. En cualquier caso, los galenos deberán suministrarle a la familia y al paciente información detallada sobre (i) las características de la enfermedad y el tratamiento que requiere, (ii) de los cuidados especiales que deben tener en cada uno de los periodos de la enfermedad y, (iii) las medidas que puede adoptar en caso de episodios de violencia o agresión. 3. Razón de la decisión. (i) Acorde con el artículo 13 y 47 de la Constitución Política, el Estado tiene el deber de brindarle una especial protección a las personas que por sus condiciones económicas, físicas o mentales, se encuentran en circunstancias de debilidad manifiesta. (ii) Cuando no hay orden del médico tratante pero existe una duda razonable sobre la necesidad del servicio solicitado, y el juez de tutela no cuenta con los conocimientos necesarios para determinar la necesidad o urgencia del servicio, ordenará la valoración del paciente por parte del equipo médico de la entidad accionada. IV. DECISIÓN. En mérito de lo expuesto, la Corte Constitucional de la República de Colombia, administrando justicia en nombre del pueblo y por mandato de la Constitución Política, RESUELVE: PRIMERO.- REVOCAR la providencia del 29 de abril de 2014 proferida por el Juzgado Sexto Administrativo Oral de Ibagué, y en su lugar, CONCEDER la tutela del derecho fundamental a la salud del señor José Harvey Varón García. SEGUNDO.- ORDENAR a Cafesalud EPS-S que en el término de cinco (5) días hábiles a partir de la notificación de esta sentencia, le realice un diagnóstico médico al señor José Harvey Varón García, el cual deberá ser realizado por tres especialistas con el fin de determinar el tratamiento idóneo para tratar la esquizofrenia paranoide que padece, el cual podrá conducir incluso a que sea internado de manera permanente en un centro psiquiátrico. TERCERO.- ORDENAR a Cafesalud EPS-S que en el término máximo de cinco (5) días hábiles posteriores al diagnóstico realizado por los especialistas preste el tratamiento determinado por los expertos. CUARTO.- ORDENAR a Cafesalud EPS-S que con posterioridad al diagnóstico le suministre a la familia de José Harvey Varón García y a él información detallada sobre (i) las características de la enfermedad y el tratamiento que requiere, (ii) de los cuidados especiales que deben tener en cada uno de los periodos de la enfermedad y, (iii) las medidas que puede adoptar en caso de episodios de violencia o agresión. QUINTO.- LÍBRESE por Secretaría General la comunicación prevista en el artículo 36 del Decreto 2591 de 1991. Notifíquese, comuníquese, publíquese en la Gaceta de la Corte Constitucional y cúmplase. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co II. NORMATIVA Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co III. RESOLUCIONES Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Resolución 4827 de 2015 Por medio de la cual se establecen requisitos y condiciones para la convocatoria y autorización de la Entidad Promotora de Salud que operará el aseguramiento en el marco del modelo de atención en salud y prestación de servicios de salud en el Departamento del Guainía EL MINISTRO DE SALUD Y PROTECCIÓN SOCIAL En ejercicio de sus facultades legales, en especial, las conferidas en los artículos 2° y 6° del Decreto - Ley 4107 de 2011, modificado por el Decreto 2562 de 2012, y en desarrollo de lo previsto en las Leyes 1751 y 1753 de 2015, el Decreto 2561 de 2014 y, CONSIDERANDO Que el Gobierno Nacional, atendiendo el mandato del artículo 30 de la Ley 1438 de 2011, expidió el Decreto 2561 de 2014 “Por el cual se definen los mecanismos que permitan mejorar el acceso a los servicios de salud a la población afiliada al Sistema General de Seguridad Social en Salud –SGSSS y fortalecer el aseguramiento en el Departamento de Guainía y se dictan otras disposiciones”. Que el modelo de atención en salud y prestación de servicios de salud previsto en el Decreto 2561 de 2014, tiene un enfoque centrado en el individuo, la familia y la comunidad, de conformidad con la diversidad étnica y cultural; se centra en la gestión integral del riesgo en salud para garantizar el acceso efectivo a los servicios de salud y alcanzar los mejores resultados en salud. Que el referido modelo parte de la premisa, que el servicio de salud a prestar en el departamento de Guainía, presenta retos de salud, socioculturales y de accesibilidad geográfica que requieren una coordinación, integración y articulación de la prestación de los servicios de las intervenciones colectivas e individuales que gestionan las entidades territoriales, las Entidades Promotoras de Salud -EPS, las Instituciones Prestadoras de Salud -IPS, de manera que se viabilicen los acuerdos necesarios entre los diferentes agentes del Sistema de Salud y de la Seguridad Social, para la organización, administración y gestión que garantice el acceso efectivo a los servicios de Salud con calidad, continuidad, integralidad, oportunidad y resolutividad. Que en los términos consignados en el numeral 2° del artículo 15, del Decreto 2561 de 2014, las Entidades Promotoras de Salud habilitadas y que estén operando el aseguramiento pueden participar en la convocatoria pública, presentando propuestas, directamente o en asocio con otra(s) Entidades Promotoras de Salud o con el Departamento de Guainía. Que en cumplimiento de lo establecido en el artículo 14 del Decreto 2561 de 2014, el Departamento de Guainía en coordinación con la Institucionalidad Indígena entregaron a este Ministerio, un diagnóstico completo de la red de prestadores de servicios de salud en los términos de la citada norma. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Que las disposiciones previstas en el presente acto administrativo se socializaron con la instancia representativa de los pueblos indígenas de que trata el Decreto 2561 de 2014, como instancia de los pueblos indígenas para la gestión y prestación de los servicios de salud en los territorios indígenas del Departamento de Guainía conforme lo previsto en el Acta del 17 de septiembre de 2015. Que de igual manera, se dio publicidad a las disposiciones aquí previstas en el marco de los establecido en el numeral 8 del artículo 8 de la Ley 1437 de 2011, recibiendo comentarios y observaciones del público, interesados y demás agentes del sector salud, lo cual permitió enriquecer los contenidos del proyecto. Que por lo anterior, con el propósito de implementar el Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, se hace necesario definir las condiciones para la Convocatoria Pública Nacional, los requisitos que deberán acreditarse según el mecanismo asociativo que elijan las Entidades Promotoras de Salud – EPS y el Departamento para la operación del aseguramiento y el trámite de autorización por parte de la Superintendencia Nacional de Salud, todo lo anterior, de conformidad con lo previsto en el artículo 15 del Decreto 2561 de 2014. En mérito de lo expuesto, RESUELVE CAPÍTULO I DISPOSICIONES GENERALES Artículo 1. Objeto. La presente resolución tiene por objeto establecer los requisitos y condiciones que deben cumplir tanto el Departamento de Guainía como las Entidades Promotoras de Salud – EPS interesadas en participar en la convocatoria pública nacional para operar el modelo de atención en salud y prestación de servicios de salud en el Departamento de Guainía así como para la autorización de la Entidad Promotora de Salud, los responsables institucionales para adelantar la Convocatoria Pública Nacional y las demás disposiciones para su operación. Artículo 2. Entidad Promotora de Salud que operará el Aseguramiento y el Modelo. La Entidad Promotora de Salud que opere el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud a los afiliados al Sistema General de Seguridad Social en Salud en el Departamento de Guainía, será aquella que, individual o bajo un mecanismo de asociación con otras Entidades Promotoras de Salud o con el Departamento de Guainía, participe en la convocatoria pública nacional, haya obtenido el mayor puntaje y sea autorizada por la Superintendencia Nacional de Salud, conforme lo previsto en el numeral 15.3 del artículo 15 del Decreto 2561 de 2014. Parágrafo 1. Las Entidades Promotoras de Salud que participen en la convocatoria pública nacional para operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, deben estar habilitadas y operar alguno Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co de los dos regímenes del Sistema General de Seguridad Social en Salud y no encontrarse incursas en medida de intervención por parte de la Superintendencia Nacional de Salud. Parágrafo 2. La Institución Prestadora de Servicios presentada por la Entidad Promotora de Salud debe operar la infraestructura que para el efecto entregue o disponga formalmente el Departamento de Guainía y organizar los servicios existentes en el territorio y los demás necesarios para garantizar la integralidad de la red de servicios de salud. CAPÍTULO II DE LA CONVOCATORIA PÚBLICA NACIONAL Y LA AUTORIZACIÓN DE LA ENTIDAD PROMOTORA DE SALUD –EPS Artículo 3. De la Convocatoria Pública Nacional. Deléguese en los Viceministros de Salud Pública y Prestación de Servicios y de Protección Social el proceso de convocatoria pública nacional para la selección de la Entidad Promotora de Salud que operará el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, para lo cual definirán y establecerán los procedimientos, instrumentos y equipos técnicos que se requieran para este fin; todo lo anterior, con la participación de instancia representativa de los pueblos indígenas de que trata el Decreto 2561 de 2014. Artículo 4. De la participación de las Entidades Promotoras de Salud en la Convocatoria Pública Nacional. Las Entidades Promotoras de Salud que atendiendo a lo previsto en el numeral 15.2 del artículo 15 del Decreto 2561 de 2014, participen en la convocatoria pública nacional, deberán presentarse bajo una de las siguientes modalidades y cumplir las condiciones así: 4.1. Entidad Promotora de Salud que presente la propuesta sin asociarse. La Entidad Promotora de Salud debe estar administrando y operando los regímenes para los cuales obtuvo la habilitación y anexar el Acta de la Junta Directiva, del Consejo de Administración o del órgano de dirección que, de conformidad con sus estatutos y naturaleza jurídica, autorice al Representante Legal de la Entidad Promotora de Salud a participar en la convocatoria pública nacional para operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, por un término mínimo de cinco (5) años. 4.2. Entidades Promotoras de Salud que presenten la propuesta bajo un mecanismo de asociación. Las Entidades Promotoras de Salud deben estar administrando y operando los regímenes para los cuales obtuvieron la habilitación y anexar las actas de la Junta Directiva, del Consejo de Administración o del órgano de dirección que, de conformidad con los estatutos y naturaleza jurídica de las Entidades Promotoras de Salud autoricen la participación en la convocatoria pública nacional a través del mecanismo de asociación elegido para operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, por un término mínimo de cinco (5) años. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Como parte de la propuesta que se presente al Ministerio de Salud y Protección Social las Entidades Promotoras de Salud asociadas deben anexar un documento suscrito por los representantes legales de estas, en el que conste la designación de la Entidad Promotora de Salud que asumirá la representación ante este Ministerio, el Departamento de Guainía y la Superintendencia Nacional de Salud. Dicha entidad será la responsable de presentar la propuesta. 4.3. Entidades Promotoras de Salud que presenten la propuesta en asociación con el Departamento de Guainía. Las Entidades Promotoras de Salud deben estar administrando y operando los regímenes para los cuales obtuvieron la habilitación y anexarán, adjunto a la propuesta, los siguientes documentos: 4.3.1. En cuanto a la participación del Departamento de Guainía. a. La Ordenanza de la Asamblea Departamental autorizando al Gobernador del Departamento para que, en asociación con una o más Entidades Promotoras de Salud habilitadas y que se encuentren operando el aseguramiento, participe en la convocatoria pública nacional para operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud, por un período de mínimo cinco (5) años. b. Documento técnico que, tomando como referente el Plan Financiero Territorial aprobado por el Ministerio de Salud y Protección Social, conforme a la Resolución 4015 de 2013 o la norma que lo modifique o sustituya, proyecte las fuentes y usos de los recursos del Sistema General de Seguridad Social en Salud. 4.3.2. En cuanto a la participación de las Entidades Promotoras de Salud. La(s) Entidad(es) Promotoras de Salud que conforman la asociación con el Departamento de Guainía, anexarán el acta de la Junta Directiva, del Consejo de Administración o del órgano que, de conformidad con los estatutos y naturaleza jurídica de la Entidad Promotora de Salud, autorice la alianza con el Departamento de Guainía para la operación del Modelo de Atención en Salud y Prestación de Servicios de Salud, por un período de mínimo cinco (5) años. Si la asociación con el Departamento implica más de una Entidad Promotora de Salud, se debe atender lo establecido en el numeral 4.2. del presente artículo. 4.3.3. Documento suscrito por las partes en el que se consigne el objetivo general y los objetivos específicos de la propuesta a presentar y a desarrollar por las partes, y el esquema de operación del aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía en los términos de la convocatoria pública nacional. Parágrafo 1. Las Entidades Promotoras de Salud interesadas en operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co de Guainía podrán presentarse bajo uno de los esquemas de participación, conforme con lo previsto en el presente artículo. Parágrafo 2. Para todos los efectos, los acuerdos de asociación que suscriban las Entidades Promotoras de Salud para participar en la convocatoria pública nacional, no requerirán habilitación por parte de la Superintendencia Nacional de Salud y se sujetarán a las reglas propias del mecanismo de asociación elegido. Artículo 5. Condiciones mínimas del acuerdo entre las Entidades Promotoras de Salud participantes y la Institución Prestadora de Servicios presentada. Las Entidades Promotoras de Salud interesadas en participar en la convocatoria pública nacional, presentarán una Institución Prestadora de Servicios de Salud de naturaleza privada o pública de tercer nivel de complejidad u hospital universitario que organice y articule la red de prestadores de servicios de salud desde el nivel primario de baja complejidad en los microterritorios hasta la alta complejidad, que garantice la oportunidad, integralidad y continuidad en la prestación de servicios a toda la población del departamento, articulando además, las acciones colectivas con las individuales. Para lo anterior, las Entidades Promotoras de Salud anexarán a la propuesta el Acta de la Junta Directiva, del Consejo de Administración o del órgano de dirección que, de conformidad con los estatutos y naturaleza jurídica de la Institución Prestadora de Servicios, que autoriza el acuerdo de voluntades por un término mínimo de cinco (5) años y la modalidad de contrato que solemnice el mismo, el cual deberá tener en cuenta la normativa prevista que regula la relación entre pagadores y prestadores, así como las condiciones que se especifican a continuación: 5.1. Prestar los servicios de salud con integralidad, continuidad, calidad, oportunidad, accesibilidad y pertinencia. Para las prioridades en salud de la población se aplicarán las rutas de atención integral en salud, definidas por el Ministerio de Salud y Protección Social. 5.2. Ser líder de la red de prestadores de servicios de salud para garantizar la atención de la población del Departamento de Guainía y contar con el mayor número de servicios de especialidades y sub-especialidades. 5.3. Desarrollar las acciones del Plan de Salud Pública de Intervenciones Colectivas, previo contrato con la entidad territorial, en los términos de la normatividad vigente. 5.4. Presentar un plan de capacitación del talento humano en salud, acorde con los perfiles y competencias definidos por el Ministerio de Salud y Protección Social y el Departamento de Guainía, para la implementación del Modelo de Atención en Salud y Prestación de Servicios de Salud. 5.5. Incluir en la propuesta de organización de servicios de salud a los profesionales en Medicina que se encuentran cursando la especialidad en Medicina Familiar, bajo la modalidad de formación en servicio así como mantener el Plan de Formación definido en el convenio de médicos especialistas en Medicina Familiar bajo dicha modalidad. 5.6. Contar con un sistema de costos por servicios y por punto de atención. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co 5.7. Manejar los recursos del sector salud atendiendo las condiciones y requisitos establecidos en la normativa vigente. Artículo 6. De la autorización de la Entidad Promotora de Salud. Para el trámite de la autorización de que trata el del numeral 15.3. del artículo 15 del Decreto 2561 de 2014 y a partir de la evaluación de las propuestas que con ocasión de la convocatoria pública nacional se adelante, se remitirá a la Superintendencia Nacional de Salud la lista de Entidades Promotoras de Salud cuyas propuestas hayan sido evaluadas, para la autorización por un período mínimo de cinco (5) años. La Superintendencia Nacional de Salud dentro de los cinco (5) días calendario a la recepción de la lista de Entidades Promotoras de Salud, expedirá el acto administrativo autorizando a la Entidad Promotora de Salud en los términos del Decreto 2561 de 2014. CAPÍTULO III OPERACION DEL MODELO DE ATENCIÓN EN SALUD Y PRESTACIÓN DE SERVICIOS DE SALUD Artículo 7. Inicio de la operación del Modelo. La Entidad Promotora de Salud autorizada entrará a operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud, en el momento en el que el Departamento de Guainía haga entrega formal de la infraestructura de prestación de servicios de salud a la Institución Prestadora de Servicios de Salud, presentada por dicha Entidad Promotora de Salud. Artículo 8. Mecanismo de traslado de afiliados. La Superintendencia Nacional de Salud en el acto administrativo que autoriza a la Entidad Promotora de Salud – EPS, dispondrá el traslado de la población afiliada al régimen subsidiado y ordenará que: 8.1. El Departamento de Guainía entregue a la Entidad Promotora de Salud autorizada, en el transcurso del mes anterior al del inicio de operación del aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud, la Base de Datos Única de Afiliados - BDUA, para que la Entidad Promotora de Salud garantice la prestación de servicios de salud sin solución de continuidad a la población residente en la zona urbana y rural del Departamento. El traslado se hará efectivo a partir del primer día del mes de entrada en operación, el cual deberá estar registrado en la BDUA. 8.2. Las Entidades Promotoras de Salud que están administrando el régimen subsidiado, el día veintiuno (21) del mes anterior al mes en el que entre en operación el Modelo, entreguen: 8.2.1. Al Departamento y a la Entidad Promotora de Salud autorizada, la información de los afiliados con enfermedades de Alto Costo y el protocolo de atención; los procedimientos, tecnologías y medicamentos no incluidos en el Plan de Beneficios ordenados por fallos de tutela o autorizados por el Comité Técnico Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Científico que estén correspondientes. pendientes de realizar y las historias clínicas 8.2.2. Al Departamento y a la Superintendencia Nacional de Salud, el plan de pagos a la red prestadora contratada para garantizar el Plan de Beneficios en salud de los afiliados, en el evento de tener obligaciones pendientes de pago con cargo a los contratos de prestación de servicios de salud. De estar al día en los pagos, allegar dentro del mes siguiente la liquidación de los contratos o el paz y salvo de los prestadores que integran la red. 8.3. La Entidad Promotora de Salud autorizada, surtido el traslado, le presente un Plan de Ajuste para cumplir las condiciones financieras contenidas en el parágrafo 3 del artículo 9 del Decreto 2702 de 2014 o la norma que lo modifique o sustituya. Parágrafo 1. A partir del primer día calendario del mes en el que inicia la operación del aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, la Entidad Promotora de Salud autorizada será responsable de la atención de toda la población afiliada al régimen subsidiado que demande sus servicios, así como de garantizar la continuidad de los servicios de salud que estén pendientes por ser suministrados. Parágrafo 2. Los reconocimientos de Unidad de Pago por Capitación –UPC que correspondan, se regirán por las disposiciones generales en la materia. Artículo 9. Garantía de la continuidad del Modelo de Atención en Salud y Prestación de Servicios de Salud. De presentarse la revocatoria de la habilitación a la Entidad Promotora de Salud autorizada para operar el Modelo de Atención en Salud y Prestación de Servicios de Salud en el Departamento de Guainía, incluyendo a las que hacen parte del mecanismo de asociación elegido, así como la revocatoria de la autorización para operarlo, la Superintendencia Nacional de Salud, en el acto administrativo que ordene la medida, para garantizar la continuidad del modelo, considerará las siguientes situaciones: 9.1. Si la medida se ordena para una Entidad Promotora de Salud que fue autorizada sin asociación para operar el aseguramiento en el marco del Modelo de Atención en Salud y Prestación de Servicios de Salud o para la que ostenta el carácter de representante en el mecanismo de asociación, la Entidad Promotora de Salud deberá continuar operando hasta tanto no se surtan los procesos del inciso segundo del numeral 15.4 del artículo 15 del Decreto 2561 de 2014. 9.2. Si la medida se ordena para una de las Entidades Promotoras de Salud que hacen parte del mecanismo de asociación que va operar el modelo que no ostenta el carácter de representante, la permanencia de la autorización se sujetará al resultado del marco de desempeño establecido por el Ministerio de Salud y Protección Social y la manifestación de continuar en la operación del aseguramiento en el marco del modelo de atención en salud y prestación de servicios de salud por parte de los órganos de dirección de la demás Entidades Promotoras de Salud que integran el mecanismo de asociación. De no darse la viabilidad de permanencia para continuar en el mecanismo, esta deberá continuar Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co operando hasta tanto no se surtan los procesos del inciso segundo del numeral 15.4 del artículo 15 del Decreto 2561 de 2014. 9.3. Si la medida ordenada se refiere exclusivamente a la revocatoria de la autorización para operar en el Departamento de Guainía, la Entidad Promotora de Salud continuará operando hasta tanto no se surta los procesos del inciso segundo del numeral 15.4 del artículo 15 del Decreto 2561 de 2014. Parágrafo 1. De presentarse alguna de las situaciones anteriormente referidas y para que el Departamento de Guainía garantice la continuidad en la prestación de los servicios de salud en su jurisdicción, la Institución Prestadora de Servicios de Salud presentada por la Entidad Promotora de Salud autorizada, continuará desarrollando la prestación de los servicios de salud hasta tanto se adelanta el proceso para la elección de la nueva EPS en los términos del numeral 15.4 del artículo 15 del Decreto 2561 de 2014. Parágrafo 2. En caso de darse la situación prevista en el numeral 15.4 del artículo 15 del Decreto 2561 de 2014 y sin perjuicio de la autonomía que tienen las Entidades Promotoras de Salud de seleccionar y presentar una Institución Prestadora de Servicios de Salud en los términos y condiciones previstos en la presente resolución y en la convocatoria pública nacional a realizar, se podrá acordar dar continuidad a la prestación de los servicios de salud con el prestador de servicios que se encuentre operando en su momento, a fin de garantizar la prestación de los servicios de salud sin solución de continuidad en el Departamento de Guainía. CAPÍTULO V DISPOSICIONES FINALES Artículo 10. Inspección, Vigilancia y Control. La función de inspección, vigilancia y control será ejercida por la Superintendencia Nacional de Salud a la Entidad Promotora de salud autorizada y a la Institución Prestadora de Servicios de Salud presentada por la Entidad Promotora de Servicios, adecuando el Sistema de IVC a las características propias del aseguramiento en el marco del modelo de atención en salud y prestación de servicios de salud a implementar en el Departamento de Guainía. Artículo 11. Integración normativa. En relación con la operación del aseguramiento, en lo no previsto en esta resolución se aplicarán las normas del Sistema General de Seguridad Social en Salud, la Ley 21 de 1992, la Ley 691 de 2001, en cuanto no se opongan a lo aquí previsto, así como las normas del Código de Procedimiento Administrativo y de lo Contencioso Administrativo –CPACA. Artículo 12. Vigencia. La presente resolución rige a partir de la fecha de su publicación Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co IV. CIRCULARES Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co CIRCULAR CONJUNTA EXTERNA 00000051 DE 2015 (Noviembre 3) Para: Gobernadores, Alcaldes, Entidades Territoriales de Salud Departamentales, Distritales y Municipales, Instituciones Prestadoras de Servicios de Salud (IPS), y Entidades Administradoras de Planes de Beneficios (EAPB). De: Ministro de Salud y Protección Social Directora General (E) Instituto Nacional de Salud. Asunto: Directrices para la vigilancia intensificada, prevención y atención de las lesiones ocasionadas por la fabricación, almacenamiento, transporte, comercialización, manipulación y uso inadecuado de la pólvora, temporada 1° de diciembre de 2015 a 16 de enero de 2016. Durante las temporadas decembrinas y de año nuevo las lesiones por la manipulación y uso inadecuado de la pólvora aumentan considerablemente; los niños, niñas y adolescentes son la población con mayor riesgo. Las lesiones ocasionadas por los artefactos pirotécnicos afectan la integridad física y emocional de las personas y ocasionan un impacto social y ambiental e importantes pérdidas económicas. En el año 2001, mediante la Ley 670, se desarrolló de forma parcial el artículo 44 de la Constitución Política, con el objetivo de garantizar la vida, la integridad física y la recreación de los niños expuestos al riesgo por manejo de artículos pirotécnicos o explosivos; el Gobierno nacional reglamentó dicha Ley, expidiendo el Decreto 4481 de 2006 con el cual establecieron los parámetros para la protección a los menores de edad, la atención de urgencias y los requisitos para la autorización de la distribución, venta y uso de la pólvora por parte de los alcaldes. Con la Ley 1098 de 2006 se expidió el Código de Infancia y Adolescencia cuyo objeto es establecer normas sustantivas y procesales para la protección integral de los niños, las niñas y los adolescentes, garantizar el ejercicio de sus derechos y libertades consagrados en los instrumentos internacionales de Derechos Humanos, en la Constitución Política y en las leyes, así como su restablecimiento. Dicha garantía y protección será obligación de la familia, la sociedad y el Estado. Pese a los esfuerzos normativos y las campañas de prevención realizadas, las estadísticas de años anteriores muestran que los menores de edad siguen siendo afectados de manera significativa por lesiones ocasionadas por el uso inapropiado de la pólvora. Durante la vigilancia Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co intensificada de lesiones por pólvora 2013-2014, el 44,2% de los lesionados fueron menores de edad; para el periodo 2014-2015 fueron notificados al Sistema Nacional de Vigilancia (Sivigila) 936 casos de lesionados por pólvora pirotécnica, de los cuales el 43,1% (403 casos) correspondieron a menores de edad. Lo antes descrito hace mandatorio desarrollar e implementar diferentes campañas orientadas a la prevención y manipulación del uso de la pólvora en menores de edad en todos los municipios del país. Con el objetivo de reducir la ocurrencia de eventos en salud por la fabricación, almacenamiento, transporte, comercialización, manipulación y uso inadecuado de la pólvora en la temporada de fin de año y año nuevo en todo el territorio nacional y para garantizar la preparación y efectiva respuesta del sector salud y protección ante dichos eventos, el Ministerio de Salud y Protección Social y el Instituto Nacional de Salud imparten las siguientes directrices: 1. Iniciar la vigilancia intensificada de lesiones por pólvora 2015-2016 a partir del 1° de diciembre de 2015 y finalizarla el 16 de enero de 2016. 2. Regular, vigilar y controlar la fabricación, almacenamiento, transporte, comercialización, manipulación y uso de la pólvora con base en lo dispuesto en la Ley 670 de 2001 y en el ejercicio de las actividades de inspección, vigilancia y control, trabajar de manera articulada con la Policía Nacional y Bomberos. 3. Cumplir estrictamente con lo dispuesto en el Decreto 4481 de 2006 que reitera, además de la prohibición absoluta de la venta de artículos pirotécnicos a los menores de edad y a las personas en estado de embriaguez, las condiciones mínimas de seguridad para el almacenamiento, trasporte, distribución, venta y uso de pólvora, artículos pirotécnicos o fuegos artificiales. 4. Activar los comités intersectoriales para la vigilancia y respuesta a eventos con pólvora o los Consejos Departamentales, Distritales y Municipales de Gestión del Riesgo a fin de implementar las acciones para prevención, control y manejo de las lesiones por pólvora con base en lo dispuesto en la Ley 1523 de 2012, por la cual se adopta la Política Nacional de Gestión del Riesgo de desastres y se establece el Sistema Nacional de Gestión del Riesgo de Desastres y se dictan otras disposiciones. 5. Diseñar, implementar y medir el impacto de una estrategia de comunicación que tenga como objetivo informar y educar en la prevención de lesiones por pólvora, dirigida a población general –o afiliada en el caso de las EAPB– con énfasis en los grupos vulnerables identificados en la temporada de vigilancia 2014-2015. 6. Garantizar la atención integral en salud a los lesionados por la manipulación y uso inadecuado de la pólvora, prestando los servicios necesarios desde la atención de urgencias hasta la rehabilitación del lesionado/a, si así lo requiere, conforme a la normatividad vigente y a los protocolos de atención de cada entidad. 7. Cumplir con las acciones descritas en el protocolo de vigilancia y la metodología de notificación inmediata. Las entidades territoriales deben verificar las diferentes fuentes de información que Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co pueden generar los Centros Reguladores de Urgencias y Emergencias, los reportes de la Policía Nacional, del Instituto Nacional de Medicina Legal y Ciencias Forenses, medios de comunicación, entre otros. La vigilancia para esta época será intensificada y la notificación de los casos de lesiones por la manipulación y uso inadecuado de la pólvora será inmediata al Instituto Nacional de Salud a través de la herramienta de escritorio Sivigila 2015. La notificación negativa entendida como la NO presencia de casos de lesiones por pólvora en las últimas 24 horas en el área de influencia territorial, se hará diariamente por medio de la plataforma web del Sivigila como lo establece la metodología de notificación inmediata. Se mantendrá la notificación rutinaria del evento Lesiones por artefactos explosivos (pólvora y minas antipersonal) con Código INS 452. 8. Los departamentos, distritos y municipios deberán realizar seguimiento continuo al plan de contingencia implementado para las festividades de fin de año, así como las acciones de mejoramiento generadas. 9. Las Secretarías Departamentales y Distritales de Salud en articulación con los Consejos departamentales, distritales y regionales de gestión del riesgo deben establecer mecanismos para brindar asesoría a la comunidad sobre los riesgos y lesiones que puedan presentarse por la manipulación de pólvora y mecanismos para recibir denuncias o quejas de la comunidad sobre el inadecuado almacenamiento, transporte, distribución, venta y uso de pólvora y artículos pirotécnicos. Si se requiere información adicional puede contactarnos en el correo electrónico [email protected]; [email protected], o al teléfono en Bogotá, D. C., 2207700 extensiones 1405-1431, Grupo No Transmisibles, Lesiones por Artefactos Explosivos (pólvora y minas antipersonal). Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co CONCEPTOS Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Bogotá D.C., URGENTE ASUNTO: Radicado 201542401561602 Tiempo para la autorización de Servicios en Salud. Respetado señor: Hemos recibido su comunicación del asunto, en el cual consulta las normas que reglamentan el tiempo que tiene la entidad Servicio Occidente de Salud – S.O.S. EPS, para autorizar los servicios de salud con especialistas y algunos procedimientos POS-C y POS-S. Al respecto, me permito señalar: En primer lugar, debe indicarse que en virtud de lo establecido en el Decreto Ley 4107 de 2011, este Ministerio tiene por función primordial el fijar la política en materia de salud y protección social, sin que dicha norma ni ninguna otra nos haya conferido la competencia para determinar la legalidad de las actuaciones de las EPS o para ejercer inspección, vigilancia y control sobre las mismas. Hecha la anterior precisión, debe indicarse que respecto al acceso a servicios de salud especializados, el artículo 11 del Decreto 806 de 199826, establece: “Artículo 11. Condiciones de acceso. Para acceder a cualquiera de los niveles de complejidad del plan obligatorio de salud, se consideran como indispensables y de tránsito obligatorio las actividades y procedimientos de consulta de medicina general y/o paramédica del primer nivel de atención. Para el tránsito entre niveles de complejidad es requisito indispensable el procedimiento de remisión. Se exceptúan de lo anterior solamente las atenciones de urgencia y pediatría. (Negrita fuera de texto) Cuando la persona ha sido diagnosticada y requiera periódicamente de servicios especializados podrá acceder directamente al especialista sin hacer el tránsito por medicina general”. Adicionalmente, los artículos 10 y 12 de la Resolución 5521 de 201327 disponen: “ARTÍCULO 10. PUERTA DE ENTRADA AL SISTEMA. El acceso primario a los servicios del POS se hará en forma directa a través de urgencias o la consulta médica y odontológica no especializada. Los menores de 18 años o mujeres en estado de embarazo podrán acceder en forma directa a la consulta especializada pediátrica, obstétrica o por medicina familiar sin requerir remisión por parte del médico general y cuando la oferta disponible así lo permita. ARTÍCULO 12. ACCESO A SERVICIOS ESPECIALIZADOS DE SALUD. El POS cubre la atención de todas las especialidades médico quirúrgicas aprobadas para su prestación en el país, incluida la medicina familiar. 26 Por el cual se reglamenta la afiliación al Régimen de Seguridad Social en Salud y la prestación de los beneficios del servicio público esencial de Seguridad Social en Salud y como servicio de interés general, en todo el territorio nacional. 27 Por la cual se define, aclara y actualiza integralmente el Plan Obligatorio de Salud (POS). Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Para acceder a los servicios especializados de salud es indispensable la remisión por medicina general, odontología general o por cualquiera de las especialidades definidas como puerta de entrada al sistema en el artículo 10 de esta resolución, conforme a la normatividad vigente sobre referencia y contrarreferencia, sin que ello se constituya en pretexto para limitar el acceso a la atención por médico general, cuando el recurso especializado no sea accesible por condiciones geográficas o de ausencia de oferta en el municipio de residencia. Si el caso amerita interconsulta al especialista, el usuario debe continuar siendo atendido por el profesional general, a menos que el especialista recomiende lo contrario en su respuesta. Cuando la persona ha sido diagnosticada y requiere periódicamente de servicios especializados, puede acceder directamente a dicha consulta especializada sin necesidad de remisión por el médico u odontólogo general. Cuando en el municipio de residencia del paciente no se cuente con el servicio requerido, será remitido al municipio más cercano que cuente con él”. (Subrayado fuera de texto) En este orden de ideas y en el marco de la normativa anteriormente transcrita, el acceso a los servicios del POS será en forma directa a través de urgencias o la consulta médica y odontológica no especializada y en el caso de requerirse atención de una especialidad, para acceder a la misma es dispensable la remisión por medicina general, excepto los menores de 18 años y mujeres en estado de embargo que acceden a los servicios especializados de pediatría, obstetricia o medicina familiar sin requerir remisión por parte del médico general. Adicionalmente, en lo atinente a la asignación de citas especializadas, debe indicarse que los 123 y 124 del Decreto Ley 019 de 2012, ha previsto lo siguiente: “ARTICULO 123. PROGRAMACIÓN DE CITAS DE CONSULTA GENERAL Reglamentado parcialmente por la Resolución Min. Salud 1552 de 2013. Las Entidades Promotoras de Salud, EPS, deberán garantizar la asignación de citas de medicina general u odontología general, sin necesidad de hacer la solicitud de forma presencial y sin exigir requisitos no previstos en la Ley. La asignación de estas citas no podrá exceder los tres (3) días hábiles contados a partir de la solicitud. De igual forma, las EPS contarán con sistemas de evaluación y seguimiento a los tiempos de otorgamiento de citas que deberán reportarse a la Superintendencia Nacional de Salud y publicarse periódicamente en medios masivos de comunicación. El incumplimiento de esta disposición acarreará las sanciones previstas en la ley. Parágrafo El Ministerio de Salud y Protección Social podrá determinar las excepciones a lo dispuesto en este artículo para las zonas geográficas con restricción de oferta de salud y condiciones de acceso. ARTÍCULO 124. ASIGNACIÓN DE CITAS MÉDICAS CON ESPECIALISTAS. La asignación de citas médicas con especialistas deberá ser otorgada por las Empresas Promotoras de Salud en el término que señale el Ministerio de Salud y Protección Social, la cual será adoptada en forma gradual, atendiendo la disponibilidad de oferta por especialidades en cada región del país, la carga de la enfermedad de la población, la condición médica del paciente, los perfiles epidemiológicos y demás factores que incidan en la demanda de prestación del servicio de salud por parte de la población colombiana. Para tal efecto, el Ministerio de Salud y Protección Social expedirá en los próximos tres meses a la vigencia del presente decreto la reglamentación correspondiente. ” Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Así mismo, el artículo 12528 ibídem, establece que las EPS deben contar con un sistema no presencial para la autorización de los servicios de salud e igualmente, con un sistema de evaluación y seguimiento, que les permita determinar los tiempos para la autorización de esos servicios. Aunado a lo expuesto, debe señalarse que en virtud de la facultad reglamentaria asignada a este Ministerio, por los artículos 123 y 124 del Decreto Ley 019 de 2012, se expidió la Resolución 1552 de 201329, norma que en su artículo 1 regula las agendas para la asignación de citas, así: “Artículo 1°. Agendas abiertas para asignación de citas. Las Entidades Promotoras de Salud (EPS), de ambos regímenes, directamente o a través de la red de prestadores que definan, deberán tener agendas abiertas para la asignación de citas de medicina especializada la totalidad de días hábiles del año. Dichas entidades en el momento en que reciban la solicitud, informarán al usuario la fecha para la cual se asigna la cita, sin que les sea permitido negarse a recibir la solicitud y a fijar la fecha de la consulta requerida. Parágrafo 1°. En los casos en que la cita por medicina especializada requiera autorización previa por parte de la Entidad Promotora de Salud (EPS), esta deberá dar respuesta sin exceder los cinco (5) días hábiles, contados a partir de la solicitud.” Ahora bien, frente al tema que motiva su consulta debe indicarse que las EPS para asignación de citas de medicina general y con especialistas, están obligadas al cumplimiento de lo reglado en la Resolución 1552 de 2013, porque su incumplimiento puede ser objeto de sanción por parte de la Superintendencia Nacional de Salud30, en el marco de las funciones que le son propias según el Decreto 2462 de 201331. Por último, debe indicarse que también las EPS, están sujetas al cumplimiento de lo previsto en la Resolución 4331 de 201232, respecto a los formatos y procedimientos para la autorización de servicios electivos por parte de las Entidades Responsables de Pago, así como a las disposiciones contenidas en la Resolución 5395 de 201333, que unifica el procedimiento de recobros que deben seguir las entidades prestadoras de servicios de salud ante el FOSYGA. El anterior concepto tiene los efectos determinados en el artículo 28 del Código de Procedimiento Administrativo y de lo Contencioso Administrativo, sustituido en su Título II, por el artículo 1 de la Ley 1755 de 201534. 28 ARTICULO 125. AUTORIZACIONES DE SERVICIOS DE SALUD. Las Entidades Promotoras de Salud, EPS, tendrán la obligación de contar con sistemas no presenciales para autorizar los servicios de salud, de tal forma que el afiliado no tenga que presentarse nuevamente para recibir la misma. En ningún caso las autorizaciones podrán exceder los cinco (5) días hábiles contados a partir de la solicitud de la autorización. De igual forma, las EPS contarán con sistemas de evaluación y seguimiento de los tiempos de autorización que deberán reportarse a la Superintendencia Nacional de Salud y publicarse periódicamente en medios masivos de comunicación. El incumplimiento de esta disposición acarreará las sanciones previstas en la ley. 29 Resolución 1552 de 2013 Por medio de la cual se reglamentan parcialmente los artículos 123 y 124 del Decreto-ley 019 de 2012 y se dictan otras disposiciones. 30 Artículo 6°. Vigilancia y control. El cumplimiento de lo dispuesto en la presente resolución estará a cargo de la Superintendencia Nacional de Salud y demás organismos de inspección, vigilancia y control, según las competencias definidas en las normas vigentes. 31 Por medio del cual se modifica la estructura de la Superintendencia Nacional de Salud 32 Por medio dela cual se adiciona y modifica parcialmente la Resolución 3047 de 2008, modificada por la Resolución 416 de 2009 33 Por la cual se establece el procedimiento de recobro ante el Fondo de Solidaridad y Garantía – FOSYGA y se dictn otras disposiciones 34 Por medio de la cual se regula el Derecho Fundamental de Petición y se sustituye un título del Código de Procedimiento Administrativo y de lo Contencioso Administrativo. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Bogotá D.C., URGENTE ASUNTO: Su consulta Radicación 201542400951082. Respetado señor: Hemos recibido su escrito en el cual solicita se le informe sobre la normativa que impide que un médico general ordene exámenes de Tomografía Axial Computarizada (TAC) como estudio diagnóstico de una Cefalea Constante o de una Endoscopia de Vías Digestivas como estudio para impresión diagnóstica de Enfermedad Ácido Péptica. Al respecto manifestamos: La Ley 14 de 196235, señala frente al objeto de la Medicina, lo siguiente: “Artículo 1º Para todos los efectos legales, se entiende por ejercicio de la medicina y cirugía, la aplicación de medios y conocimientos para el examen, diagnóstico, prevención, tratamiento y curación de las enfermedades, así como para la rehabilitación de las ciencias o defectos ya sean físicos, mentales o de otro orden que afecten a las personas o que se relacionen con su desarrollo y bienestar.” De otro lado, la Ley 23 de 198136, dispone en los siguientes artículos: “ARTICULO 3o. El médico dispensará los beneficios de la medicina a toda persona que los necesite, sin más limitaciones que las expresamente señaladas en esta Ley. (…) ARTICULO 10. El médico dedicará a su paciente el tiempo necesario para hacer una evaluación adecuada de su salud e indicar los exámenes indispensables para precisar el diagnóstico y prescribir la terapéutica correspondiente. PARAGRAFO. El médico no exigirá al paciente exámenes innecesarios, ni lo someterá a tratamientos médicos o quirúrgicos que no se justifiquen.” Lo anterior, en concordancia con la Ley 1164 de 200737, que dispone: “Artículo 26. Acto propio de los profesionales de la salud. Modificado por el art. 104, Ley 1438 de 2011. Entendido como el conjunto de acciones orientadas a la atención integral del usuario, aplicadas por el profesional autorizado legalmente para ejercerlas dentro del perfil que le otorga el respectivo título, el acto profesional se caracteriza por la autonomía profesional y la relación entre el profesional de la salud y el usuario. Esta relación de asistencia en salud genera una obligación de medios, basada en la competencia profesional. Los profesionales de la salud tienen la responsabilidad permanente de la autorregulación, entendida como el conjunto concertado de acciones necesarias para tomar a su cargo la tarea de regular la conducta y actividades profesionales derivadas de su ejercicio, la cual debe desarrollarse teniendo en cuenta los siguientes criterios: a). La actitud profesional responsable que permita la adopción de una conducta ética para mayor beneficio de los usuarios; “por la cual se dictan normas relativas al ejercicio de la medicina y cirugía.” “Por la cual se dictan normas en materia de ética médica” 37 Por la cual se dictan disposiciones en materia del Talento Humano en Salud 35 36 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co b). La competencia profesional que asigne calidad en la atención prestada a los usuarios; c). El criterio de racionalización del gasto en salud dado que los recursos son bienes limitados y de beneficio social; d). El mantenimiento de la pertinencia clínica y uso racional de la tecnología con base en el autocontrol y la generación de prácticas y guías y/o protocolos de atención en salud comúnmente aceptadas; e). La actuación de las sociedades científicas, universidades, asociaciones de facultades, en la expedición de guías y normas de atención integral.” Por su parte, el artículo 17 de la Ley Estatutaria en Salud 1751 de 2015, indica: “Artículo 17. Autonomía profesional. Se garantiza la autonomía de los profesionales de la salud para adoptar decisiones sobre el diagnóstico y tratamiento de los pacientes que tienen a su cargo. Esta autonomía será ejercida en el marco de esquemas de autorregulación, la ética, la racionalidad y la evidencia científica. Se prohíbe todo constreñimiento, presión o restricción del ejercicio profesional que atente contra la autonomía de los profesionales de la salud, así como cualquier abuso en el ejercicio profesional que atente contra la seguridad del paciente. La vulneración de esta disposición será sancionada por los tribunales, organismos profesionales competentes y por los organismos de inspección, vigilancia y control en el ámbito de sus competencias. (..).” La Resolución 2003 de 201438, prevé la cualificación del talento humano en salud, para la práctica de las endoscopias digestivas y de la Tomografía Axial Computarizada, dentro del Grupo de Servicios de Apoyo Diagnóstico y Complementación Terapéutica, más no para su orden o prescripción. De todo lo anterior, se colige que no existen impedimentos o restricciones al acto médico referido específicamente a la formulación de exámenes diagnósticos. Sin embargo, existe un documento que señala lineamientos técnicos para la formación de especialistas que identifica y estandariza las competencias mínimas a adquirir en un programa de especialidad médica39, para el caso de la Gastroenterología y Endoscopia Digestiva (como segunda especialidad) y Neurocirugía (como primera especialidad), se lee lo siguiente respecto a la primera: “Objetivos específicos por áreas. - Endoscopia Digestiva: Al completar el entrenamiento en endoscopia digestiva el estudiantes debe lograr las siguientes condiciones: Habilidad para recomendar la realización de un procedimiento endoscópico basado en los hallazgos de una historia clínica y un examen físico completos, teniendo en consideración las indicaciones, contraindicaciones y posibilidades diagnósticas o terapéuticas del procedimiento en cada paciente en particular. Habilidad para interpretar los hallazgos endoscópicos correctamente. Habilidad para describir los hallazgos endoscópicos y redactar un informe endoscópico, claro, completo y conciso. “Por la cual se definen los procedimientos y condiciones de inscripción de los Prestadores de Servicios de Salud y de habilitación de servicios de salud.” 39 “Especialidades médico-quirúrgicas en Medicina. Diagnóstico, resultados de talleres y estándares de calidad. Primera Etapa. ISSN: 1657-5725. ICFES, ASCOFAME y Ministerio de Educación Nacional. Bogotá, agosto de 2002. 38 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Habilidad para integrar los hallazgos endoscópicos dentro del plan de manejo del paciente” 40, entre otros referidos específicamente a la endoscopia digestiva. En cuanto a la Neurocirugía, no se lee referencia específica a la orden o prescripción de la Tomografía Axial Computarizada. En conclusión, parte de la autonomía del ejercicio de la Medicina es la de ordenar la práctica de ayudas con fines diagnósticos, en el entendido de que no existe norma que lo restrinja o pretenda regular de manera taxativa; sin embargo, el actuar ético profesional supone la toma de decisiones con responsabilidad social y atendiendo a los principios consagrados en la Ley de Ética Médica, tal como se desprende del artículo 26 de la Ley 1164 de 2007, arriba referido. El anterior concepto tiene los efectos determinados en el artículo 28 del Código de Procedimiento Administrativo y de lo Contencioso Administrativo sustituido en su Título II por el artículo 1 de la Ley 1755 de 201541. 40 Ídem Pp. 169. Por medio de la cual se regula el derecho fundamental de petición y se sustituye el Titulo del Código de Procedimiento Administrativo y de lo Contencioso Administrativo. 41 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Bogotá D.C., URGENTE ASUNTO: Cumplimiento de fallo de tutela Respetado Doctor: Hemos recibido su petición, en la cual solicita que se precise si es viable que la Entidad que representa contrate servicios de educación especial con recursos del Sistema General de Seguridad Social en Salud, teniendo presente que son recursos con destinación específica, para dar cumplimiento a fallos de tutela que ordenan que se suministre educación en determinadas instituciones. Damos respuesta, previas las siguientes consideraciones: La Resolución 5395 de 2013, en el artículo 44, creó el Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud No POS y en el artículo 46, estableció las funciones del mismo, entre las cuales se encuentran las de emitir el concepto sobre las divergencias recurrentes y definir los lineamientos y criterios técnicos para el reconocimiento de tecnologías en salud NO POS, autorizados por los Comités TécnicosCientíficos (CTC) u ordenados por fallos de tutela, que se pagan con cargo a los recursos del Fondo de Solidaridad y Garantía (Fosyga). 42 El Decreto 1865 de 2012 “Por el cual se reglamenta el artículo 122 del Decreto-ley 019 de 2012”, reglamentó el mecanismo de saneamiento de cuentas por recobro cuando se presente divergencias recurrentes, previó el trámite para la solución de las mismas, en el numeral 3 del artículo 4, estableció que frente a las divergencias recurrentes sobre contenidos en el POS, el Ministerio elevará la consulta ante la CRES o quien haga sus veces. La Comisión Nacional de Regulación en Salud, fue suprimida en virtud del Decreto 2560 de 2012 y las funciones que venía ejerciendo las asumió el Ministerio de Salud y Protección Social.43 42 “ARTÍCULO 46. FUNCIONES. Las funciones del Comité son las siguientes: 1. Definir los lineamientos y criterios técnicos para el reconocimiento de tecnologías en salud NO POS, autorizados por los Comités Técnicos-Científicos (CTC) u ordenados por fallos de tutela, que se pagan con cargo a los recursos del Fondo de Solidaridad y Garantía (Fosyga). 2. Definir los lineamientos y criterios técnicos sobre el reconocimiento de tecnologías en salud NO POS que deben incluirse en el manual de auditoría de recobros. 3. Definir si la solicitud de divergencia recurrente cumple con los requisitos generales previstos en la normativa vigente, para el inicio de su trámite. 4. Analizar y definir el criterio de auditoría que resuelva la solicitud de divergencia recurrente. 5. Autorizar la radicación de las solicitudes de recobro, cuando la decisión que resuelva la divergencia recurrente sea favorable a las entidades recobrantes. El periodo de radicación será definido por la Dirección de Administración de Fondos de la Protección Social. 6. Darse su propio reglamento.” “Por el cual se suprime la Comisión de Regulación en Salud (CRES), se ordena su liquidación y se trasladan unas funciones al Ministerio de Salud y Protección Social y se dictan otras disposiciones.” 43 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Para orientar la materia objeto de consulta, vale la pena señalar que el Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud No POS, emitió los conceptos y lineamientos técnicos, que se dieron a conocer a través de la Nota Externa 201433200296523, en la cual se definen lineamientos y criterios respecto de exclusiones del POS y prestaciones que no pueden ser financiadas con recursos del Sistema General de Seguridad Social en Salud (SGSSS), de acuerdo con el artículo 154 de la Ley 1450 de 2011 y en el numeral 1.2., para el reconocimiento y pago de los recobros de fallos de tutelas, establece unas reglas, así: “… 1.2.1 Los servicios autorizados expresamente en el fallo de tutela que corresponden a exclusiones del POS y que no pertenezcan a servicios que la Ley 1450 de 2011 (art.154) define como prestaciones que no pueden ser financiadas por el SGSSS se reconocerán y pagarán de acuerdo a lo previsto en la normativa vigente. 1.2.2. Respecto a los servicios derivados de fallos de tutela en los que se ordene el manejo integral del paciente o la provisión de servicios no expresos, que correspondan a exclusiones del POS y que no correspondan a aquellas que, de acuerdo a lo establecido en la Ley 1450 de 2011 (art.154), no pueden ser financiadas por el SGSSS, se reconocerán y pagarán de acuerdo con lo previsto en la normativa vigente, siempre y cuando se cumplan los criterios establecidos por la Honorable Corte Constitucional en la sentencia T 160 de 2014. Para el efecto de la presentación del recobro, las entidades recobrantes, además diligenciarán el formato previsto en el numeral 5 del Artículo 15 de la Resolución 5395 de 2012 (Formato de Justificación Médica de Tecnologías en Salud ordenadas por fallos de tutela que no sean expresas o que ordenen tratamiento integral con o sin comparador administrativo) 1.3. El reconocimiento y pago de los recobros derivados de fallos de tutela y de CTC, procederá, siempre y cuando, además de cumplir con lo señalado en esta Nota Externa, cumplan con los documentos, requisitos y criterios previstos en la normativa vigente y aplicable al proceso de recobros.” Por su parte, la Dirección de Administración de Fondos de la Protección Social, de esta Entidad, al contestar el radicado 201442301234942, se refirió a la financiación de tecnologías NO POS con recursos del Sistema, en los siguientes términos: “… En cuanto a las terapias con animales y terapias expresivas, como la musicoterapia le informo que de conformidad con el numeral 1º del Artículo 46 de la Resolución 5395 de 2013, el Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud NO POS, en cumplimiento de la función que le fue asignada, analizó dicho tema, al igual que las prestaciones que no pueden ser financiadas por el Sistema General de Seguridad Social en Salud (SGSSS) en las sesiones realizadas los días 6 de febrero, 26 marzo, 10 de junio y 18 de junio 2014, adoptando lineamientos y criterios técnicos para el reconocimiento y pago por parte del Fosyga, teniendo en cuenta lo siguiente: En primer lugar, la Ley 1450 de 2011 en su Artículo 154 “Prestaciones no financiadas por el Sistema” establece un conjunto de servicios con unas características específicas y como su nombre lo indica no pueden ser costeadas con los recursos del Sistema General de Seguridad Social en Salud, así: “(…). Son el conjunto de actividades, intervenciones, procedimientos, servicios, tratamientos, medicamentos y otras tecnologías médicas que no podrán ser reconocidas con cargo a los recursos del Sistema General de Seguridad Social en Salud de acuerdo con el listado que elabore la Comisión de Regulación en Salud -CRES. Esta categoría incluye las prestaciones suntuarias, las exclusivamente cosméticas, las experimentales sin evidencia científica, aquellas que se ofrezcan por fuera del territorio colombiano y las que no sean propias del ámbito de la salud. Los usos no autorizados por la autoridad competente en el caso de medicamentos y dispositivos continuarán por fuera del ámbito de financiación del Sistema General de Seguridad Social en Salud. Mientras el Gobierno Nacional no reglamente la materia, subsistirán las disposiciones reglamentarias vigentes. (…)” (Subrayado fuera de texto original) Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co En este sentido, el Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud NO POS, definió mediante la Nota Externa No. 201433200296233 del 10 de Noviembre de 2014, lo siguiente: “(…) A las solicitudes de divergencia recurrente, radicadas por las entidades recobrantes en virtud del parágrafo transitorio del Artículo 4 de la Resolución 3778 de 2013, se aplicarán los siguientes criterios de auditoría: Tomado de la Nota Externa No. 201433200296233- Tabla No. 1 Criterios de auditoría TECNOLOGÍA EN SALUD RADICADA COMO DIVERGENCIA RECURRENTE CRITERIO ADOPTADO POR EL COMITÉ DE DEFINICIÓN DE CRITERIOS Y LINEAMIENTOS TÉCNICOS PARA EL RECONOCIMIENTO DE TECNOLOGÍAS EN SALUD NO POS HIPOTERAPIA, Servicios experimentales sin evidencia científica. Se aplica Art. 154 Ley 1450 EQUINOTERAPIA O de 2011 y no procede el recobro, salvo fallo de tutela de acuerdo con lo TERAPIA CON EQUINOS definido en la presente Nota Externa. (Negrilla fuera de texto original) MUSICOTERAPIA Servicios experimentales sin evidencia científica. Se aplica Art. 154 Ley 1450 de 2011 y no procede el recobro, salvo fallo de tutela de acuerdo con lo definido en la presente Nota Externa. (Negrilla fuera de texto original) Servicios experimentales sin evidencia científica. Se aplica Art. 154 Ley 1450 TERAPIA ASISTIDA CON de 2011 y no procede el recobro salvo fallo de tutela de acuerdo con lo PERROS definido en la presente Nota Externa. (Negrilla fuera de texto original) Fuente: Anexo Técnico del Acta No. 4 del Comité de Definición de Criterios y Lineamientos Técnicos para el Reconocimiento de Tecnologías en Salud NO POS correspondiente a la sesión del 18 de Junio de 2014. ….” El anterior concepto tiene los efectos determinados en el artículo 28 de la Ley 1437 de 2011, sustituido por el artículo 1º de la Ley 1755 de 2015. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Bogotá D.C., URGENTE ASUNTO: Decreto 4942 de 2009, calificación de discapacidad en el régimen subsidiado. Respetada señora: Damos trámite a su solicitud de información acerca de la calificación de invalidez a las personas afiliadas al régimen subsidiado, en el marco de lo previsto en el Decreto 4942 de 2009. Al respecto y previas las siguientes consideraciones, me permito señalar: El artículo 41 de la Ley 100 de 199344, modificado por el artículo 52 de la Ley 962 de 2005, a su vez modificado por el artículo 142 del Decreto Ley 019 de 201245 y adicionado por el artículo 18 de la Ley 1562 de 201246, estableció que la primera oportunidad de calificación de invalidez, está en cabeza del Instituto de Seguros Sociales (Liquidado), la Administradora Colombiana de Pensiones -COLPENSIONES-, las Administradoras de Riesgos Laborales, a las Compañías de Seguros que asuman el riesgo de invalidez y muerte, y las Entidades Promotoras de Salud EPS, pero aclara que la primera instancia corresponde a las Juntas Regionales de Calificación de Invalidez y la segunda Instancia a la Junta Nacional de Calificación de Invalidez.47 “ARTÍCULO 41. CALIFICACIÓN DEL ESTADO DE INVALIDEZ. <Artículo modificado por el artículo 142 del Decreto 19 de 2012. El nuevo texto es el siguiente:> El estado de invalidez será determinado de conformidad con Io dispuesto en los artículos siguientes y con base en el manual único para Ia calificación de invalidez vigente a Ia fecha de calificación. Este manual será expedido por el Gobierno Nacional y deberá contemplar los criterios técnicos de evaluación para calificar Ia imposibilidad que tenga el afectado para desempeñar su trabajo por pérdida de su capacidad laboral. Corresponde al Instituto de Seguros Sociales, Administradora Colombiana de Pensiones COLPENSIONES-, a las Administradoras de Riesgos Profesionales<6> - ARP-, a las Compañías de Seguros que asuman el riesgo de invalidez y muerte, y a las Entidades Promotoras de Salud EPS, determinar en una primera oportunidad Ia pérdida de capacidad laboral y calificar el grado de invalidez y el origen de estas contingencias. … 44 Por la cual se crea el sistema de seguridad social integral y se dictan otras disposiciones 45 Por el cual se dictan normas para suprimir o reformar regulaciones, procedimientos y trámites 46 Por la cual se modifica el Sistema de Riesgos Laborales y se dictan otras disposiciones en materia de Salud Ocupacional. 47 “ARTÍCULO 18. Adiciónese un inciso al artículo 142 del Decreto número 19 de 2012. Sin perjuicio de lo establecido en este artículo, respecto de la calificación en primera oportunidad, corresponde a las Juntas Regionales calificar en primera instancia la pérdida de capacidad laboral, el estado de invalidez y determinar su origen. A la Junta de Calificación Nacional compete la resolución de las controversias que en segunda instancia sean sometidas para su decisión por las Juntas Regionales. La calificación se realizará con base en el manual único para la calificación de invalidez, expedido por el Gobierno Nacional, vigente a la fecha de calificación, que deberá contener los criterios técnicos-científicos de evaluación y calificación de pérdida de capacidad laboral porcentual por sistemas ante una deficiencia, discapacidad y minusvalía que hayan generado secuelas como consecuencia de una enfermedad o accidente. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co <Texto adicionado por el artículo 18 de la Ley 1562 de 2012. El nuevo texto es el siguiente:> Sin perjuicio de lo establecido en este artículo, respecto de la calificación en primera oportunidad, corresponde a las Juntas Regionales calificar en primera instancia la pérdida de capacidad laboral, el estado de invalidez y determinar su origen. A la Junta de Calificación Nacional compete la resolución de las controversias que en segunda instancia sean sometidas para su decisión por las Juntas Regionales.…” (Resaltado y Subrayado fuera del texto original) En cumplimiento de dicho mandato, el Gobierno Nacional emitió el Decreto 1507 de 2014 por el cual se expide el Manual Único para la Calificación de la Pérdida de la Capacidad Laboral y Ocupacional. Por su parte, el Decreto 1355 de 200848, cuyo objeto es: “…reglamentar el acceso de las personas con discapacidad en situación de extrema pobreza y vulnerabilidad, al subsidio económico de la Subcuenta de Subsistencia del Fondo de Solidaridad Pensional….”, estableció los requisitos para acceder a los beneficios económicos, las clases de beneficios y, a cargo de qué entidad se encuentra el pago de la calificación de invalidez, para las personas que quieran acceder. A su turno, el Decreto 4942 de 200949, que modificó el artículo 8 del Decreto 1355 de 2008, estableció: “…Corresponderá a las Juntas de Calificación de Invalidez, a las Entidades Promotoras de Salud –EPS– del Régimen Contributivo de Seguridad Social en Salud y la red pública de servicios de salud, calificar el estado de invalidez con base en el Manual Único para la Calificación de Invalidez, en los términos del presente decreto. En todos los casos de que trata el presente decreto, la calificación de las personas con discapacidad podrá efectuarse ante las Juntas de Calificación de Invalidez. El costo de los honorarios para la Junta de Calificación, será el equivalente a un salario mínimo legal diario vigente al momento de la solicitud, a cargo del interesado, de conformidad con lo dispuesto en el artículo 50 del Decreto 2463 de 2001. Dicha calificación también podrá efectuarse por las entidades que a continuación se señalan, a discreción del interesado y sin ningún costo a su cargo, empleando el formato de certificación que para tal fin expida el Ministerio de la Protección Social, siendo responsabilidad de la respectiva entidad su correcta aplicación y debida utilización, de la siguiente forma: a) Por la Entidad Promotora de Salud del Régimen Contributivo a la cual se encuentre afiliado el interesado, como parte de los servicios que prestan las EPS. b) Por las instituciones prestadoras de servicios de salud de la red pública, en los casos en que la persona con discapacidad esté afiliada al Régimen Subsidiado o cuando no se encuentre afiliada al Sistema General de Seguridad Social en Salud, con cargo a los recursos de oferta en salud de que trata la Ley 715 de 2001, por el valor que sea acordado con la entidad territorial respectiva, el cual 48 Por el cual se reglamenta el artículo 19 de la Ley 1151 de 2007 49 Por el cual se modifica el artículo 8o del Decreto 1355 de 2008. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co no podrá ser mayor que un salario mínimo legal diario vigente por persona calificada.” (Resaltado y subrayado fuera del texto original) De acuerdo con las normas transcritas, resulta claro concluir, que desde las modificaciones introducidas al artículo 41 de la Ley 100 de 1993, por el Decreto Ley 19 de 2012 y la Ley 1562 de 2012, las responsables de la calificación de invalidez para las personas discapacitadas afiliadas al Sistema General de Seguridad Social en Salud – régimen subsidiado, en primera oportunidad, son las Entidades Promotoras de Salud, entre otras, De esta manera, quedó tácitamente modificado el artículo 8 del Decreto 1355 de 2008, a su vez modificado por el artículo 1 del Decreto 4942 de 2009, que permitía que para los afiliados del régimen subsidiado, la calificación de invalidez la realizara las Instituciones prestadoras de servicios de salud de la red pública con cargo a los recursos de la oferta. El anterior concepto tiene los efectos determinados en el artículo 28 del Código de Procedimiento Administrativo y Contencioso Administrativo, sustituido en su título II, por el artículo 1 de la Ley 1755 de 201550. 50Por medio de la cual se regula el derecho fundamental de petición y se sustituye el Titulo del Código de Procedimiento Administrativo y de lo Contencioso Administrativo. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Bogotá D.C., ASUNTO: URGENTE Radicado 201442301320182 Licencia de Paternidad en el Régimen Excepción del Magisterio. Respetada doctora: Procedente del Ministerio de Educación, hemos recibido copia de la comunicación que le fue emitida sobre su petición relacionada con la responsabilidad que tendría el Fondo Nacional de Prestaciones Sociales del Magisterio de reconocer licencia remunerada de paternidad, reglada en la Ley 755 de 200251. Al respecto, me permito manifestar: En primer lugar, debe indicarse que el Departamento Administrativo de la Función Pública52, respecto de la licencia de paternidad de los empleados del sector público, señaló: “ (…) La Ley 1468 de 2011, “por la cual se modifican los artículos 236, 239, 57, 58 del Código Sustantivo del Trabajo y se dictan otras disposiciones”, señala: “Artículo 1°. El artículo 236 del Código Sustantivo del Trabajo quedará así: Artículo 236. Descanso remunerado en la época del parto. (…) Parágrafo 1°. La trabajadora que haga uso del descanso remunerado en la época del parto tomará las 14 semanas de licencia a que tiene derecho de acuerdo a la ley. El esposo o compañero permanente tendrá derecho a ocho (8) días hábiles de licencia remunerada de paternidad. Esta licencia remunerada es incompatible con la licencia de calamidad doméstica y en caso de haberse solicitado esta última por el nacimiento del hijo, estos días serán descontados de la licencia remunerada de paternidad. La licencia remunerada de paternidad opera por los hijos nacidos del cónyuge o de la compañera. El único soporte válido para el otorgamiento de licencia remunerada de paternidad es el Registro Civil de Nacimiento, el cual deberá presentarse a la EPS a más tardar dentro de los 30 días siguientes a la fecha del nacimiento del menor. La licencia remunerada de paternidad será a cargo de la EPS, para lo cual se requerirá que el padre haya estado cotizando efectivamente durante las semanas previas al reconocimiento de la licencia remunerada de paternidad. Por la cual se modifica el parágrafo del artículo 236 del Código Sustantivo del Trabajo – Ley María. https://www.funcionpublica.gov.co/visornorma/-/normativa/52260/view/ Radicado No.: 20146000066461, Fecha: 26/05/2014 09:55:28 a.m. Ref.: VARIOS. Base para la liquidación de Aportes Parafiscales. Prima de servicios, prima de vacaciones y licencia de paternidad. Rad. 2014-206-007146-2 del 16 de mayo de 2014 51 52 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Se autorizará al Gobierno Nacional para que en el caso de los niños prematuros y adoptivos se aplique lo establecido en el presente parágrafo (…).” (Subrayado fuera de texto) De acuerdo a lo anteriormente expuesto, los beneficios de la licencia remunerada de paternidad no excluyen al trabajador del sector público. Esta licencia tiene una duración de ocho (8) días hábiles y estará a cargo de la EPS, para lo cual se requerirá que el padre haya estado cotizando efectivamente durante las semanas previas al reconocimiento de la licencia remunerada de paternidad. Además es incompatible con la licencia de calamidad doméstica y en caso de haberse solicitado esta última por el nacimiento del hijo(a), estos días serán descontados de la licencia remunerada de paternidad….” (…)” Conforme con lo expuesto, se colige que quienes se encuentren laborando en el sector privado y en el público, tienen derecho a los beneficios de la licencia remunerada de paternidad, conclusión que fue acogida en el concepto que remite el Ministerio de Educación, al expresar: “…. De otra pare, el artículo 34 de la Ley 50 de 1990 que trata sobre el descanso remunerado en la época del parto, en su numeral 4 expresa: “ Estos beneficios no excluye al trabajador del sector público, razón por la cual, como quiera que la Ley 755 de 2002 no modifica este artículo (solo el parágrafo).el derecho a la licencia de paternidad, es aplicable para los trabajadores del sector privado como para los del público, donde se encuentran los docentes del sector oficial…” No obstante, observamos que en el concepto antes referido, no se definió el proceso que debería cumplirse para el reconocimiento de licencia de paternidad por parte del Fondo Nacional de Prestaciones Sociales del Magisterio, por considerarse que la prestación de los servicios de salud para los docentes del sector oficial no se realiza mediante EPS, sino por IPS que se contratan por medio de operadores a cargo de las diferentes regiones, razón por la cual requiere de un pronunciamiento de este ente ministerial que defina tal situación. Sobre el particular, debe indicarse que este Ministerio en el marco de lo previsto en el Decreto Ley 4107 de 2011, tiene por fin primordial el fijar la política en materia de salud y protección social, sin que dicha norma ni ninguna otra nos haya facultado para conceptuar frente a situaciones que se presenten en la prestación de los servicios de salud, de quienes se encuentren afiliados al Fondo de Prestaciones Sociales del Magisterio. Hecha la precisión anterior, no está por demás indicar que de conformidad con lo dispuesto en el artículo 279 de la Ley 100 de 199353, las normas que regulan el Sistema General de Seguridad Social en Salud - SGSSS, no son aplicables entre otros, a los miembros de las Fuerzas Militares y de la Policía Nacional, a los afiliados al Fondo de Prestaciones Sociales del Magisterio, ni al personal regido por el Decreto Ley 1214 de 1990, con excepción de aquel que se vincule a partir de la vigencia de la Ley 100, ni a los miembros no remunerados de las corporaciones públicas, ni a los servidores públicos o pensionados de Ecopetrol. Así las cosas y de conformidad con lo dispuestos en la Ley 1468 de 201154, quienes se encuentren vinculados al SGSSS, para el reconocimiento de la licencia remunerada de 53 Por la cual se crea el sistema de seguridad social integral y se dictan otras disposiciones 54 por la cual se modifican los artículos 236, 239, 57, 58 del Código Sustantivo del Trabajo y se dictan otras disposiciones. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co paternidad, deben cumplir con los requisitos previstos en el parágrafo primero del artículo 155, de la ley en mención, teniendo claro que el pago de las mismas está a cargo de la EPS, proceso que no es aplicable a los docentes del sector oficial. En este orden de ideas, al encontrarse reglada la prestación de servicios de salud para los docentes del sector oficial, se entendería que el procedimiento de reconocimiento y pago de la licencia de paternidad debe ser establecido por el Fondo de Prestaciones Sociales del Magisterio y no vía concepto jurídico de este ente ministerial. El anterior concepto tiene los efectos determinados en el artículo 28 del Código de Procedimiento Administrativo y de lo Contencioso Administrativo, sustituido en su título II, por el artículo 1 de la Ley 1755 de 201556. 55 “ARTÍCULO 1o. El artículo 236 del Código Sustantivo del Trabajo quedará así: Artículo 236. Descanso remunerado en la época del parto. 1. Toda trabajadora en estado de embarazo tiene derecho a una licencia de catorce (14) semanas en la época de parto, remunerada con el salario que devengue al entrar a disfrutar del descanso. (…) PARÁGRAFO 1o. La trabajadora que haga uso del descanso remunerado en la época del parto tomará las 14 semanas de licencia a que tiene derecho de acuerdo a la ley. El esposo o compañero permanente tendrá derecho a ocho (8) días hábiles de licencia remunerada de paternidad. Esta licencia remunerada es incompatible con la licencia de calamidad doméstica y en caso de haberse solicitado esta última por el nacimiento del hijo, estos días serán descontados de la licencia remunerada de paternidad. La licencia remunerada de paternidad opera por los hijos nacidos del cónyuge o de la compañera. El único soporte válido para el otorgamiento de licencia remunerada de paternidad es el Registro Civil de Nacimiento, el cual deberá presentarse a la EPS a más tardar dentro de los 30 días siguientes a la fecha del nacimiento del menor. La licencia remunerada de paternidad será a cargo de la EPS, para lo cual se requerirá que el padre haya estado cotizando efectivamente durante las semanas previas al reconocimiento de la licencia remunerada de paternidad”. (Resaltado fuera del término) 56 Por medio de la cual se regula el derecho fundamental de petición y se sustituye el Titulo del Código de Procedimiento Administrativo y de lo Contencioso Administrativo. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co Bogotá D.C., URGENTE ASUNTO: Radicado 201442300261802 Asignación de afiliados luego de la ejecutoria la Resolución 001869 de 2012 que ordenó la revocatoria del certificado de habilitación del Régimen Subsidiado EPSS- COMFAORIENTE. Respetado doctor: Procedente de la Oficina Asesora Jurídica de la Superintendencia Nacional de Salud, hemos recibido su comunicación del asunto de la referencia, a través de la cual formula algunos interrogantes relacionados con aplicación del Decreto 3045 de 201357, para la asignación de los afiliados de COMFAORIENTE EPS-S en Liquidación, teniendo en cuenta que a través de la Resolución 001869 de 2012, la Superintendencia Nacional de Salud, ordenó la revocatoria de su certificado de habilitación para operación y administración del Régimen Subsidiado. Al respecto, procedemos a responder según el orden en el cual fueron enlistadas, cada una de las preguntas, así: “1. Teniendo en cuenta que los artículos 19 y 85 del Acuerdo 415 de 2009 proferido por el Consejo Nacional de Seguridad Social en Salud, no fueron derogados expresamente en el Decreto 3045 de 2013, debe entenderse que éstos se encuentran vigentes o por contrario fueron derogados tácitamente.” Para absolver este interrogante debe indicarse, que los artículos 19 y 85 del Acuerdo 415 de 200958, del entonces Consejo Nacional de Seguridad Social en Salud -CNSSS, establece los 57 Por el cual se establece unas medidas para garantizar la continuidad en el aseguramiento y se dictan otras disposiciones 58 ARTÍCULO 19. PROCEDIMIENTO PARA LA AFILIACIÓN EN ENTIDADES TERRITORIALES CON COBERTURA SUPERIOR. El procedimiento de afiliación de la población elegible no afiliada en los municipios o distritos con cobertura superior, deberá desarrollarse de la siguiente forma: 1. Las entidades territoriales responsables de la operación del Régimen Subsidiado deberán hacer público en lugares visibles de fácil acceso para la población y de manera permanente, el listado vigente de la población elegible de que trata el numeral 4 del artículo 12 del presente Acuerdo y el listado de EPS-S inscritas en el municipio. De igual manera, comunicará a la población elegible no afiliada del Régimen Subsidiado, entre los sesenta (60) y hasta tres (3) días calendario antes de iniciarse un nuevo período de contratación, que deben elegir una Entidad Promotora de Salud del Régimen Subsidiado que opere en el municipio o distrito. 2. Las entidades territoriales responsables de la operación del Régimen Subsidiado entregará el listado de las EPS-S inscritas en el municipio y los listados de la población elegible no afiliada, al menos, a la red prestadora de primer nivel, especialmente la encargada de hacer atenciones de población pobre y vulnerable no cubierta con subsidios a la demanda, como mecanismo de apoyo para promover la afiliación al aseguramiento de esta población. (…)” Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co procesos regulares de afiliación de los beneficiarios del Régimen Subsidiado a las EPS-S que no se encuentran incursas en procesos de retiro, liquidación ó revocatoria de la autorización de su funcionamiento del régimen contributivo ó del certificado de habilitación para el régimen subsidiado. Teniendo en cuenta la responsabilidad que les asiste a las Entidades Territoriales en la administración del Régimen Subsidiado, el entonces Ministerio de la Protección Social, a través del Instructivo-DGGGDS-RS-001-2011 de septiembre de 2011, las instó para que cumplieran con lo dispuesto en el artículo 29 de la Ley 1438 de 201159 y realizaran el proceso de afiliación de la población que tenían los puntos de corte de metodología III del SISBEN, según lo dispuesto en la Resolución 3778 de 201160. Hecha la anterior precisión, es necesario aclarar que los procesos de afiliación reglados en los artículo 19 y 85 del Acuerdo 415 de 2009, no son aplicables para el caso objeto de consulta, toda vez que el tema central de su petición, es la asignación de afiliados de una EPS-S que se encuentra en proceso de retiro, liquidación o revocatoria de la autorización de su funcionamiento. Así las cosas, desde el 27 de diciembre de 2013, el liquidador o el representante legal de una EPS incursa en las situaciones excepcionales antes descritas, para la asignación de sus afiliados ARTÍCULO 85. PROCEDIMIENTO PARA LA AFILIACIÓN EN ENTIDADES TERRITORIALES RESPONSABLES DE LA OPERACIÓN DEL RÉGIMEN SUBSIDIADO SIN COBERTURA SUPERIOR. El procedimiento de afiliación de la población beneficiaria seleccionada como prioritaria en los territorios sin cobertura superior deberá desarrollarse de la siguiente forma: 1. Las entidades territoriales responsables de la operación del Régimen Subsidiado, precisarán las condiciones con las cuales se realizará el proceso de libre elección, dentro de los procedimientos definidos en el presente Acuerdo y las normas que sobre control social e inspección, vigilancia y control se encuentre vigentes, e informarán tanto a las entidades que se encuentran seleccionadas para administrar el Régimen Subsidiado en la región como a los usuarios. 2. Una vez las Entidades Territoriales responsables de la operación del Régimen Subsidiado hayan conformado el listado de priorizados de que trata el artículo 84 del presente Acuerdo; deberán divulgar en medios de fácil acceso las listas de población priorizada y estas deberán estar permanentemente publicados. Comunicará a los beneficiarios del Régimen Subsidiado, entre los ciento veinte (120) y noventa (90) días calendario antes de iniciarse un nuevo período de contratación o de adición de los contratos vigentes por ampliación de coberturas, que deben elegir una Entidad Promotora de Salud del Régimen Subsidiado seleccionada para operar en la región e inscrita en el municipio o distrito. 59 Por medio de la cual se reforma el Sistema General de Seguridad Social en Salud y se dictan otras disposiciones ARTÍCULO 29. ADMINISTRACIÓN DEL RÉGIMEN SUBSIDIADO. Los entes territoriales administrarán el Régimen Subsidiado mediante el seguimiento y control del aseguramiento de los afiliados dentro de su jurisdicción, garantizando el acceso oportuno y de calidad al Plan de Beneficios. El Ministerio de la Protección Social girará directamente, a nombre de las Entidades Territoriales, la Unidad de Pago por Capitación a las Entidades Promotoras de Salud, o podrá hacer pagos directos a las Instituciones Prestadoras de Salud con fundamento en el instrumento jurídico definido por el Gobierno Nacional. En todo caso, el Ministerio de la Protección Social podrá realizar el giro directo con base en la información disponible, sin perjuicio de la responsabilidad de las entidades territoriales en el cumplimiento de sus competencias legales. El Ministerio de la Protección Social definirá un plan para la progresiva implementación del giro directo. La Nación podrá colaborar con los municipios, distritos y departamentos, cuando aplique, con la identificación y registro de los beneficiarios del Régimen Subsidiado. (…)” 60 Por la cual se establecen los puntos de corte del Sisbén Metodología III y se dictan otras disposiciones Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co entre las EPS habilitadas, debe cumplir con el procedimiento previsto en el artículo 3 del Decreto 3045 de 2013. Al punto, es preciso señalar que el artículo 50 del Acuerdo 415 de 200961 del CNSSS, que reglaba la continuidad del aseguramiento de la población afiliada al régimen subsidiado de salud, fue derogado por el artículo 12 del Decreto 3045 de 2013. “2. Para dar aplicación al Decreto 3045 de 2013 al momento de realizar la asignación de afiliados conforme el artículo 3, el Agente Liquidador, debe verificar que la EPS-S que operan en el Municipio respectivo cuenten con capacidad de afiliación o por el contrario debe asignar los grupos familiares en la forma señalada en la citada norma, sin importar que las EPS-S tengan copada su capacidad de afiliación.” El artículo 3 del Decreto 3045 de 2013, regula el procedimiento que debe cumplir el liquidador o representante legal de una EPS, una vez se encuentre ejecutoriado el acto administrativo que autoriza el retiro o liquidación voluntaria o revocan la autorización o habilitación de una EPS, para la asignación de los afiliados entre las demás EPS habilitadas o autorizadas en cada municipio. La afiliación de los grupos familiares fue reglada en los numerales 1 y 2 del artículo 3 del referido Decreto, así: “ Los afiliados serán distribuidos por grupos familiares, con base en los siguientes criterios: 1. Los grupos familiares sin pacientes con patologías de alto costo se distribuirán el 50% en partes iguales entre las EPS que operen en cada municipio y el restante 50% en forma proporcional al número de afiliados de las EPS en cada entidad territorial. 2. Los grupos familiares que tengan pacientes con patologías de alto costo, se clasificarán en forma independiente de los demás grupos familiares y se distribuirán aleatoriamente entre la Entidades Promotoras de Salud que operen en el municipio en forma proporcional a su número de afiliados, incluidos los asignados con base en el numeral 1 del presente artículo. (…)” En virtud de lo anterior, no se condicionó el proceso de asignación de los grupos familiares al hecho de que las EPS que los recibieran tuvieran o no capacidad de afiliación. Al punto, es preciso indicar que el artículo 4 del referido decreto, establece que cuando la Superintendencia Nacional de Salud en ejercicio de sus funciones, determine que no es posible la asignación de los afiliados en municipios que no cuenten con otras EPS que administren el mismo régimen, de aquellas que se retiran, invitará a las EPS que operen en el Departamento ó en Departamentos circunvecinos, para que manifiesten su voluntad de recibir los afiliados y será 61 Por medio del cual se modifica la forma y condiciones de operación del Régimen Subsidiado del Sistema General de Seguridad Social en Salud y se dictan otras disposiciones. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co dicha entidad la que autorizará a la EPS que cuenten con mayor número de afiliados de aquellas que hayan expresado su voluntad de recibirlos. “3. Teniendo en cuenta que en el Decreto 3045 de 2013, no se creó ninguna disposición transitoria para trasladar los afiliados de aquellas EPS-S que se encuentran en estado de liquidación y que han seguido garantizando la atención en salud de sus afiliados por largos períodos de tiempo, toda vez que el acto administrativos que revocó el certificado de habilitación y ordenó la liquidación, se encuentra ejecutoriado desde hace varios años?. Para este punto, debe tenerse en cuenta que el Agente Especial Liquidador ejerce funciones públicas transitorias, y en consecuencia solo puede hacer aquello que está expresamente autorizado por la ley, luego vencido el plazo o término para efectuar la asignación de afiliados, luego de la ejecutoria del acto administrativo que ordena la liquidación, pierde competencia para hacerlo, sin que pueda entenderse que ha sido habilitado o revivido, por el solo hecho de haberse proferido un acto administrativo en el ejercicio de la potestad reglamentaria, que no reguló el caso de manera particular.” Como respuesta a este interrogante, es preciso señalar que el Decreto 3045 de 2013, no reguló ningún procedimiento de asignación de afiliados para las EPS-S que antes de la fecha de expedición del referido decreto, se encontraban en procesos de retiro, liquidación ó revocatoria de la autorización de su funcionamiento del régimen contributivo ó del certificado de habilitación para el régimen subsidiado. Así las cosas, desde el 27 de diciembre de 2013, las EPS que se encuentren en proceso de retiro o liquidación voluntaria y revocatoria de la autorización de funcionamiento del régimen contributivo ó del certificado de habilitación para el régimen subsidiado, deben dar cumplimiento a lo previsto en el Decreto 3045 de 2013. Sobre la base de lo anteriormente expuesto y con el fin de absolver su interrogante sobre la viabilidad de aplicar las disposiciones que sobre asignación de afiliados regula el Decreto 3045 de 2013, para el caso de la EPS COMFAORIENTE en liquidación, considera esta Dirección que este Ministerio no tiene competencia para decidir sobre el procedimiento a seguir, toda vez que el proceso de liquidación aún no ha terminado y en el marco de lo previsto en los artículos 12462 62 ARTÍCULO 124. EJE DE ACCIONES Y MEDIDAS ESPECIALES. El numeral 5 del artículo 37 de la Ley 1122 de 2007, quedará así: “5. Eje de acciones y medidas especiales. Su objetivo es adelantar los procesos de intervención forzosa administrativa para administrar o liquidar las entidades vigiladas que cumplen funciones de Entidades Promotoras de Salud, Instituciones Prestadoras de Salud de cualquier naturaleza y monopolios rentísticos cedidos al sector salud no asignados a otra entidad, así como para intervenir técnica y administrativamente las direcciones territoriales de salud. Tratándose de liquidaciones voluntarias, la Superintendencia Nacional de Salud ejercerá inspección, vigilancia y control sobre los derechos de los afiliados y los recursos del sector salud. En casos en que la Superintendencia Nacional de Salud revoque el certificado de autorización o funcionamiento que le otorgue a las Entidades Promotoras de Salud o Instituciones Prestadoras de Salud, deberá decidir sobre su liquidación”. ARTÍCULO 127. MEDIDAS CAUTELARES EN LA FUNCIÓN JURISDICCIONAL DE LA SUPERINTENDENCIA NACIONAL DE SALUD. Adicionar un nuevo parágrafo al artículo 41 de la Ley 1122 de 2007 así: “Parágrafo 3o. La Superintendencia Nacional de Salud, deberá: 1. Ordenar, dentro del proceso judicial, las medidas provisionales para la protección del usuario del Sistema. Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co y 127 de la Ley 1438 de 2011, la Superintendencia Nacional de Salud, es la entidad competente para definir la forma como deben ser trasladados los afiliados a las ESP-S, que se encuentren habilitadas en el Departamento de Norte de Santander. El anterior concepto tiene los efectos determinados en el artículo 25 del Decreto 01 de 198463. 2. Definir en forma provisional la Entidad a la cual se entiende que continúa afiliado o atendido el demandante mientras se resuelve el conflicto que se suscite en materia de afiliación múltiple y movilidad dentro del Sistema General de Seguridad Social en Salud. Para tal efecto, el funcionario competente en ejercicio de las funciones jurisdiccionales consultará, antes de emitir su fallo definitivo o la medida cautelar, la doctrina médica, las guías, los protocolos o las recomendaciones del Comité Técnico-Científico, según sea el caso”. 2. Definir en forma provisional la Entidad a la cual se entiende que continúa afiliado o atendido el demandante mientras se resuelve el conflicto que se suscite en materia de afiliación múltiple y movilidad dentro del Sistema General de Seguridad Social en Salud. Para tal efecto, el funcionario competente en ejercicio de las funciones jurisdiccionales consultará, antes de emitir su fallo definitivo o la medida cautelar, la doctrina médica, las guías, los protocolos o las recomendaciones del Comité Técnico-Científico, según sea el caso”. “Consejo de Estado, Sala de Consulta y Servicio Civil, radicación interna: 2243-Número Único:11001-03-06-000-2015-00002-00 del 28 de enero de 2015.” 63 Carrera 13 No.32-76 - Código Postal 110311, Bogotá D.C Teléfono:(57-1)3305000 - Línea gratuita: 018000952525 Fax: (57-1)3305050 - www.minsalud.gov.co