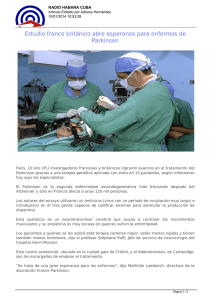
Acrobat PDF - EPDA
Anuncio

VIVIR CON LA ENFERMEDAD DE PARKINSON Vivir con párkinson supone un desafío diario Vivir con párkinson supone un desafío diario. Algunos días puedes andar deprisa. Otros días apenas puedes andar, como mucho consigues caminar lentamente arrastrando los pies. Hanne Aalbor, afectado de párkinson, Dinamarca VIVIR CON LA ENFERMEDAD DE PARKINSON VIVIR CON LA ENFERMEDAD DE PARKINSON ¿Qué sucede cuando se desea cruzar la calle y los pies se quedan paralizados? ¿O cuándo se va de compras y no se es capaz de sacar el dinero del monedero o de la cartera? Esto le ocurre con frecuencia a las personas que padecen la enfermedad de Parkinson. Los síntomas de la enfermedad de Parkinson difieren según las personas; pueden variar de un día a otro, de una hora a otra, incluso de un minuto a otro. En esta campaña de concienciación hemos colaborado con personas de todo el mundo que la padecen y les hemos pedido que compartan sus historias, con el objetivo de hacer hincapié en lo que implica vivir con esta enfermedad. Esperamos que, al compartir estas experiencias únicas, comprenda los retos a los que se enfrentan a diario y se sienta inclinado a colaborar con nosotros para garantizar que las personas con enfermedad de Parkinson reciben los cuidados adecuados. Es esencial que la gente sea consciente de cómo progresa la enfermedad de Parkinson, qué efectos secundarios provoca lamedicación, qué significa realmente vivir con una enfermedad neurológica crónica y, por supuesto, el creciente perjuicio social y económico que inflige a la sociedad. Este folleto se centra en los retos que supone vivir con la enfermedad de Parkinson, pone de manifiesto la importancia de un diagnóstico y tratamiento tempranos para retrasar el progreso de la enfermedad y prolongar una buena calidad de vida. También ilustra la carga económica y social de las últimas fases, cuando el impacto llega a lo máximo, afectando sobremanera a los pacientes de Parkinson, a sus familias, cuidadores y a la sociedad en general. Necesitamos que la gente se dé cuenta de los retos que representa. Sin embargo, también es esencial que las personas encargadas de la toma de decisiones conozcan la enfermedad y sean conscientes de su impacto sobre la vida diaria, para que se esfuercen de forma activa en gestionar el coste de la enfermedad por medio de apoyo en la recogida de fondos para sufragar los recursos necesarios, la gestión y los proyectos de investigación. Con su ayuda, la EPDA puede reducir el coste de la enfermedad de Parkinson y garantizar que las personas reciban los mejores cuidados y tratamientos disponibles, dado que este enfoque es el más coherente en términos económicos y sociales. Si desea más información, visite: www.parkinsonsawareness.eu.com Stephen Pickard, Presidente de la EPDA (2007–2009) ÍNDICE 7. ¿Qué es la enfermedad de Parkinson? 43. Resumen 9. Síntomas principales –Temblor –Rigidez muscular –Bradicinesia –Inestabilidad 49. Prevalencia 11. Otros síntomas 13.¿Qué causa la enfermedad de Parkinson? ¿Sabía que...? 15.¿Cómo se trata la enfermedad de Parkinson? 15.Progreso de la enfermedad 17. Movimientos involuntarios: discinesias 19. «On-Off» (oscilaciones de movilidad e inmovilidad) 22. Cansancio y falta de energía: fatiga 24. Lentitud de pensamiento 26. Problemas visuales 28. Micrografía 30.Pérdida de la expresión facial y del habla 32. Trastornos sexuales 34. Jóvenes con enfermedad de Parkinson 36. Familia 38. Futuro 38.¿Dónde encontrar más información? 53. Diagnóstico y tratamiento de la enfer medad de Parkinson 59. Indicaciones y contraindicaciones de los tratamientos para la enfermedad de Parkinson avanzada 67.Casos clínicos 77.Bibliografia 81.Preguntas sobre la enfermedad de Parkinson 96. La labor de las asociaciones ¿QUÉ ES LA ENFERMEDAD DE PARKINSON? La enfermedad de Parkinson, o EP como se la conoce en ocasiones, es una afección neurológica progresiva que se caracteriza fundamentalmente por problemas en los movimientos del cuerpo, conocidos como ‘síntomas motores’ (quizá el más identificable sea el temblor), aunque también pueden producirse otras dificultades no relacionadas con el movimiento, como dolor, trastornos del sueño y depresión (que se conocen como ‘síntomas no motores’). Según la Global Declaration for Parkinson’s Disease ‘Moving & Shaping’ (2004), 6,3 millones de personas de todas las razas y culturas padecen la enfermedad de Parkinson en el mundo. La edad normal de aparición suele ser a los 60 años, pero se calcula que se diagnostica una de cada diez personas antes de los 50 años. Afecta ligeramente a más hombres que a mujeres. La enfermedad de Parkinson altera la vida pero no la pone en riesgo. largo de iado a lo mb ca n la ha as vivir con Mis síntom n dijo que ie r gu vi Al vi . los años n es como de Parkinso edad contro enfermedad rm fe ón: la en epción dr rc la pe un mi n co tos, s movimien les, mi la todos mi intelectua s ne io nc fu mperas te mi , la visual terial y ar n . ió ns te vida sexual mente, la í como mi as , al la or e, tura corp por la noch un ladrón illas Igual que ca a hurtad er ac me se a que pier enfermedad ad de form id ci gn pa di ca mi ras y mi y ataca ar dades moto ab li ac bi ha de s do mi además ntrolarme, ación dad para co no. La situ ur ct no so n la an co sc , pero con mi de a para otro to dí en un si o de ci cambia y ejerci da ua ec ad medicación un poco. mejorando que estoy Skjalvor ga) Oslo (Norue 7 Sólo sufro te mblores cuando me pongo nerv versión muy su iosa y, por su ave de la enfe erte, sufro un rmedad de Park chas cosas so a la. Escribir inson, así qu es lo más difí e puedo hacer sencillo. Esto cil, pero con muy soltera y me el ordenador las apaño bien es más . Louise Eindhoven (Paí ses Bajos) SÍNTOMAS PRINCIPALES TEMBLOR Los síntomas difieren según las personas y pueden variar de un día para otro, de una hora para otra, incluso de un minuto para otro. Los principales síntomas motores y físicos son: Puede afectar a manos y pies. Los temblores son más fuertes en reposo y, de hecho, mejoran cuando se realiza alguna tarea. En ocasiones se diagnostica erróneamente el temblor esencial (TE) como enfermedad de Parkinson, dado que también provoca temblores, aunque éstos desaparecen en reposo y son más acusados cuando se realiza una tarea. RIGIDEZ MUSCULAR No s on mi r río con ostr faci o l inex pres está ríg idad, iv i prov ocar o, lo q do e ue p c do m uede is n onfusió ieto n su ú cuan s me ltim mu o no p uede libro o estran n dibu sonr ver jo ie q rigi ndo por ue estoy ; dez d e n tro. es m dere ayo La ch pie) o (de l r en el a ca . És lado b te e much s un eza al os p o r de l o que o me p blemas rovo dife s dad, c rent a meno l a es e s ha movi bitu nfermemien a t l La r o y e ig l te que el mblo para idez, l r. a c inca prob aminar de l pacidad lema ad s vant arme al sent o y los arme de u son y le n difi cult a silla tes ades baja con las c o ahor n s que a. me e tannfre nto Gary Lond res (Rei no U nido ) Las personas pueden encontrar problemas para girarse, levantarse de una silla, darse la vuelta en la cama o realizar movimientos finos con los dedos. Puede provocar encorvamiento y dificultar la expresión facial. BRADICINESIA Este síntoma dificulta en gran medida el inicio de los movimientos y provoca dificultad para realizar actividades motoras finas tales como abrocharse la camisa o blusa, atarse los cordones o cortar la comida; la escritura se vuelve más lenta y pequeña. 9 INESTABILIDAD OTROS SÍNTOMAS El equilibro y la postura pueden deteriorarse a medida que avanza la enfermedad, lo que provoca problemas al caminar, girar, dar la vuelta en la cama y hacer transferencias, como sentarse y levantarse de una silla. Por esto la inestabilidad postural se considera, en ocasiones, el cuarto síntoma en importancia. Los problemas de comunicación también son comunes: son muchos los casos en los que el habla, la expresión del rostro, el lenguaje corporal y la caligrafía se ven afectados. La expresión del rostro y el lenguaje corporal son importantes herramientas de comunicación, ya que muestran las emociones y ayudan a la hora de comunicarse con los demás. Dado que la expresión facial puede tornarse lenta y limitada y el lenguaje corporal verse reducido significativamente, es posible malinterpretar a las personas con enfermedad de Parkinson y algunas personas lo expresan diciendo que los enfermos no pueden exteriorizar lo que sienten en su interior. Otros síntomas incluyen trastornos del sueño, depresión y ansiedad, dolor y fatiga; en estadios avanzados también pueden presentarse problemas de memoria y dificultades para la deglución. En la actualid ad mi diagnóst ico es de mode dentes de pará rado a grave lisis, torpez con muchos in a al caminar embargo, me co ciy gran falta nsidero muy af de equilibrio ortunado por durante los cu . Sin tener periodos ales puedo in cluso caminar de movilidad ve y gratific «on» de forma norm ante interval al durante un o. Es como vi de los días. vir un milagr breTodavía puedo o todos y cada montar en bici mantener el eq uno cleta, aunque uilibrio en la no puedo cami tenerlo para bici no parece nar; caminar o perm se r ta n co mplicado como anecer de pie. manPierre Paris (Francia ) 11 ¿QUÉ CAUSA LA ENFERMEDAD DE PARKINSON? ¿SABÍA QUE...? Las neuronas de nuestro cerebro controlan los movimientos: para que se produzca un movimiento, las neuronas transmiten el mensaje de unas a otras (y al resto del cuerpo) por medio de neurotransmisores. Con la enfermedad de Parkinson, estos mensajes se ven interrumpidos y no se transmiten de forma uniforme a los músculos, lo que provoca dificultades para controlar los movimientos. La causa de los fallos en transmitir correctamente estos mensajes es la falta de dopamina, uno de los neurotransmisores que participan en el control de los movimientos. En las personas con la enfermedad de Parkinson, entre el 70% y el 80% de las células que producen dopamina han degenerado y muerto, principalmente en una pequeña porción del cerebro llamada sustancia negra. Si no hay suficiente dopamina, las neuronas no funcionan correctamente y no pueden trasmitir los mensajes del cerebro, lo que causa los síntomas de la enfermedad de Parkinson. Aunque la dopamina es el principal neurotransmisor afectado, también se producen otras anomalías en los neurotransmisores, lo cual explica el motivo por el que se presentan tantos síntomas no motores en la enfermedad, por lo que no basta con sustituir la dopamina para obtener los beneficios esperados. No está claro el motivo por el que se reduce el número de células productoras de dopamina, aunque se cree que son muchos los factores responsables y las áreas de investigación en la actualidad incluyen el envejecimiento, los factores genéticos y ambientales, y los virus. También se desconoce por qué algunas personas desarrollan la enfermedad de Parkinson y otras no. 13 La enfermedad de Parkinson recibe el nombre de James Parkinson, el médico de Londres que fue el primero en comunicar los síntomas en 1817 dándole el nombre de ‘parálisis temblorosa’. Fue su trabajo pionero en la identificación y descripción de la enfermedad el que atrajo la atención de la profesión médica a una enfermedad que ya se conocía hacía varios cientos de años, a pesar de que no recibió su nombre actual hasta el siglo XIX. En el antiguo sistema médico indio del Ayurveda se llamaba ‘Kampavata’. Punto de inflexión Puedes conseguirlo dijo alguien. Lo llevas muy bien, dijo otra persona. Lo estás haciendo muy bien, dijo una tercera. Claro, claro. Puedo con cualquier cosa, con cualquiera. Y entonces conocí a una persona que me dijo: «¿Cómo estás?» Y la presa se rompió... Poema escrito en 1998 Birgitta, 64, Jönköping (Suecia) ¿CÓMO SE TRATA LA ENFERMEDAD DE PARKINSON? PROGRESO DE LA ENFERMEDAD DE PARKINSON A pesar de que el tratamiento está en continua mejora, los investigadores no han encontrado todavía una manera de prevenir o curar la enfermedad de Parkinson. Sin embargo, los síntomas pueden controlarse de manera eficaz, a menudo usando una combinación de medicamentos, terapias convencionales (como fisioterapia, terapia ocupacional, ortofonía), terapias complementarias (incluyendo, entre otras, la aromaterapia, reflexología, yoga y taichi) y tratamientos quirúrgicos como la estimulación cerebral profunda (DBS, deep brain stimulation). La progresión suele ser muy gradual. En algunas personas la enfermedad tarda años en desarrollarse y en otras puede tardar menos tiempo. En las primeras fases los médicos prescriben medicación oral; a medida que avanza la enfermedad, se hacen necesarios otros tratamientos, como la pluma o la bomba de apomorfina, solución para bomba de levodopa/carbidopa o tratamiento quirúrgico. Existen varios tipos de medicación contra la enfermedad de Parkinson, pero su disponibilidad varía de un país a otro. Los medicamentos más comunes son: levodopa, agonistas de la dopamina, inhibidores de la catecol-O-metiltransferasa (COMT) e inhibidores de la monoamino oxidasa B (MAO-B). Dado que la enfermedad de Parkinson afecta a cada persona de manera diferente, no existe un tratamiento óptimo único y será necesario llevar a cabo revisiones periódicas y ajustes a medida que varíen los síntomas. . Yo a mente e ién a l b smo, qu m i a m t í o tí a m o, sin e p m r r o e a r u d p c u ay lo al que me afecta s. Para decirse emas cognitivo levo una buena no sólo a d í a r d d e o m p r l y s, l La enfe to modo te de mis prob música ividade en cier escucho n. sas act men í , r e d o e t r b v n a i i a j r d t decidí, c s ido el eo, es u L cipo en ría con c i a . t p , r r u o a a c n l p o te. era egu me alla forma r , durante el v o ni de la men sta bat p y bajo de r a me en e e o r u m t c s i y l r nde o de cial hago se abandon vida so ipo de camino, t , n o ú c g o n t la to ni e permi Nunca m Béla a) Szentes (Hungrí t Budapes 15 MOVIMIENTOS INVOLUNTARIOS: DISCINESIAS Las discinesias son movimientos involuntarios que suelen producirse en personas que llevan algunos años padeciendo la enfermedad de Parkinson y constituyen un efecto secundario de la utilización prolongada de la medicación contra la enfermedad. Estas fluctuaciones motoras se producen en más de la mitad de los pacientes entre 5 y 10 años después de comenzar a tomar la medicación y el porcentaje de pacientes afectados aumenta con el tiempo. Los pacientes con discinesia grave provocada por la administración de dosis altas de medicación contra la enfermedad de Parkinson pueden obtener beneficio de la DBS de dos formas. En primer lugar, la DBS permite reducir la medicación y, en segundo, el tratamiento con DBS en sí puede reducir las discinesias. Tras muchos años con la enfermedad de Parkinson, la mayor parte de las horas en que estoy despierta se ven afectadas por lo que los médicos llaman discinesias (movimientos involuntarios, espasmódicos, bruscos y, en ocasiones, violentos, de los músculos del cuerpo sobre los que el cerebro no tiene absolutamente ningún control). Son un efecto secundario progresivo de la medicación contra la enfermedad de Parkinson que he estado tomando durante muchos años. Este fenómeno puede provocar una actividad frenética durante horas, lo que me deja los músculos completamente agotados. Luciana Milán (Italia) 17 «ON-OFF» (OSCILACIONES DE MOVILIDAD E INMOVILIDAD) El fenómeno «on-off» (oscilación de la respuesta, movilidad-inmovilidad) es característico de algunas personas, no todas, que padecen la enfermedad de Parkinson desde hace años. La mejor forma de describirlo es como un paso impredecible de un estado de movilidad «on» a una inesperada incapacidad para moverse «off»; el paso inverso puede producirse de forma súbita. Los ataques «on-off» (oscilaciones al azar) constituyen fluctuaciones imprevisibles que se producen en respuesta a la medicación y pueden llegar a durar varias horas. Se desconoce la causa y son un efecto secundario tardío del tratamiento con levodopa. ida la recog itad de m lii n v E o m . n a a la i z suec e d t a i d s i i l u i q es dejar e mov na ex o hacer eriodo d as son u d p c e s u l e p e r d f e u a s ta de dopaico q d pas Las pata na dosis o, lo ún nfermeda u t e n n e tas i o m m c o m s » a r mis pata lena n ese de patat recoger o y «rel OFF»). E c « o o d p a e u n » p u N O , r nces dad (« escansa as. Ento horca, d is fuerz m r caer la a r e p da. a recu de la vi mina par sfrutar i d y s a fresc 63 Alexej, ecia) u S ( Täby 19 CANSANCIO Y FALTA DE ENERGÍA: FATIGA La fatiga es un agotamiento físico o mental muy común en la enfermedad de Parkinson y puede ser uno de los primeros síntomas en aparecer. La fatiga puede derivar de uno o más factores, incluyendo la medicación, el esfuerzo adicional necesario para hacer frente a los síntomas, los problemas para dormir o la depresión. Además, la fatiga puede desarrollarse debido a los cambios químicos en el cerebro que se producen con la enfermedad de Parkinson. Es importante identificar las causas de la fatiga. Por ejemplo, si la fatiga se asocia a la depresión, es necesario tratar esta última y, si está causada por problemas para dormir, entonces es necesario valorar el patrón de sueño y tratarlo. La fatiga causada directamente por la enfermedad de Parkinson puede tratarse con medicación. tenaparece me tiga. Cuando n el fa co la lo es ar Lo peor o compar ed pu lo Só a r tar. ués de da go que acos siente desp cese e mi qu , o de tiempo agotamient mo s periodos co to es s, e la nt il ra luz. Du cosas senc s la y r na ce ncio y ha rebro no fu l teléfono auricular de Anoche el s. da ar ca nt li va mp le elven co vu consese ro a, pe ad una llam una amiga a o ad am ll r debería habe duras penas. el número a ar rc ma í gu Ágnes, 76 (Hungría) Békéscsaba 22 LENTITUD DE PENSAMIENTO Dado que la enfermedad de Parkinson afecta más a una parte del cerebro que a otra, algunas personas descubren que experimentan cambios en el razonamiento y la memoria, además de los síntomas más comunes relacionados con el movimiento. En los primeros estadios de la enfermedad de Parkinson estos síntomas pueden incluir dificultad para concentrarse o pequeños cambios en la memoria y el razonamiento (con frecuencia apenas visibles para las personas que los padecen). La habilidad para planificar tareas complejas o llevar a cabo varias tareas a la vez también puede verse afectada. Estos trastornos pueden progresar de forma gradual junto con otros síntomas aunque la medicación también puede afectar a los procesos racionales (p. ej., produciendo confusión o alucinaciones). Cualquier cambio debe notificarse al médico lo antes posible con el fin de determinar la causa. puedo resolver los Mi cerebro no funciona como debiera. Simplemente no algún modo sé que De antes. hacía lo como problemas sencillos de lógica ero, siempre ingeni Como la. hallar de capaz soy no pero sta hay una respue muy frussiento me y es mental he sido rápido y preciso con los cálculos por apaga se o cerebr mi o o cálcul un de trado cuando me pierdo en mitad nte de difere me sentir hace me físico y mental oro deteri completo. Este que depender de otros. otra gente «normal» y temo al futuro cuando tenga Bill A, 67 Lucerna (Suiza) 24 PROBLEMAS VISUALES La enfermedad de Parkinson a menudo hace que aparezcan problemas visuales y muchas personas desarrollan visión doble o borrosa, debido fundamentalmente al déficit de dopamina en los ganglios basales que afectan a los músculos de los ojos. También se presentan con frecuencia en fases avanzadas alucinaciones visuales relacionadas con la sobredosis de medicación dopaminérgica, pero un tratamiento adecuado y un ajuste de la medicación pueden ayudar a reducir al mínimo estos problemas visuales. Cuando no se parpadea lo suficiente, los ojos se secan o enrojecen y el médico puede prescribirle colirios de metilcelulosa. , lo que n doble ó i o s i v ando ve ufro epto cu inson s c k x r e e a u P , q a e e m p ble as ad d nfermed e un pro elevisión, y l o que t Con la e ncia constituy l de n la cue confiar antes e con fre cen des presion de cona m h e i j e s e m o d l n e re que tambié e i dos mod s u e q ia. ¿Qué n c o r n i cinac epende Mi muje d n . i o calle, d i n m ñas alu a en cu orar la perder l z p e a x v s í e r e d a d n veo icar la supo s par identif roblema ero eso p e p o o , o g d r l n a i e u c o t du did adec ndo he deci carril cer cua avía no debo ha e en el d h o c T o c ? s l e r e ral mantene os late nes de l o i c a t o ac . a hacer que voy az T. Yılm uía) l (Turq u b Estam 26 MICROGRAFÍA La micrografía es un trastorno de la escritura que se asocia con la enfermedad de Parkinson y se caracteriza por una disminución progresiva del tamaño de la letra durante la escritura, lo que produce un cambio marcado en el estilo de la caligrafía así como una reducción en su tamaño. Pueden producirse otros cambios en la caligrafía como consecuencia del temblor en reposo, la lentitud en los movimientos o la rigidez. Una versión muy re ducida de lo que es la enfermedad de Parkinson: Una vida con la en fermedad de Parkin son es una vida en día es un reto. Al la que cada gunos días se pued e caminar deprisa; apenas pueden leva otros días ntarse los pies pa ra caminar y, como deambula arrastra mucho, se ndo los pies. Las manos tampoco func es difícil pulsar ionan bien; la tecla correcta del ordenador, el bla y la letra es ratón tiemcasi ilegible. El equilibrio no es pecialmente cuando bueno, eshay que mantenerse un rato de pie. Se buena idea llevar ría una un cartel que diga «No estoy borracha fermedad de Parkin , sufro enson». La parte co gn itiva también es pero una buena no estresante, rma para vivir es : «dame paciencia las cosas que no para aceptar puedo cambiar, va lor para cambiar puedo y sabiduría las cosas que para saber la dife rencia». Hanne Aalborg (Dinamarca ) 28 PÉRDIDAS DE LA EXPRESIÓN FACIAL Y DEL HABLA La comunicación entre las personas es una parte importante de la vida cotidiana (conectar con alguien fuera de casa y en la familia). Este tipo de comunicación incluye muchos aspectos, como las palabras, el lenguaje corporal y el modo de hablar. En las personas con la enfermedad de Parkinson, la reducción o la lentitud de los movimientos musculares pueden hacer que el rostro sea menos expresivo de lo normal, lo que complica la comunicación y puede malinterpretarse como enfado, desinterés o falta de comprensión. Los cambios en el funcionamiento de los músculos de la garganta o del rostro también pueden afectar a la voz, lo que puede hacer que la voz salga inaudible, ronca, atropellada o dubitativa. Por tanto, es importante comprender y tratar cualquier cambio de forma rápida y eficaz. Un médico o enfermero especializado en la enfermedad de Parkinson podrá recomendar algún logopeda para ayudar con consejos y ejercicios eficaces con el fin de reducir al mínimo cualquier problema del habla. El asesoramiento sobre una postura correcta, ejercicios para fortalecer los músculos faciales o vocales y unas pautas generales sobre cómo comunicarse con claridad pueden ayudar a superar la situación. o la enferrge y teng Me llamo Jo inson desde hace rk resulmedad de Pa Todavía me . os añ e n ella, co siet ar di cil li ng ta muy difí te o que nte cuando día me especialme ro le. El ot icial y ser sociab of na a una ce nta en me invitaron siempre au esión pr mi angustia La mo esa. co s ne io ocas siada y el r» es dema para «actua y daca» que forma a la vida rápido «tom portante de im e rt pa una posible. La resulta im también cotidiana Parkinson de ad ed iones haenferm z y en ocas vo si mi ia camb ntaria, ca rma involu e ad añ se blo, de fo . A esto os rr su a su id entre (conoc expresiva fermedad una cara in en la ra de como «másca ) y he ahí una iman» perdedor» de Parkinso a como «un ar cl a mí gen s. ¡Odio situacione en dichas yo mismo! do de ser haber deja Jorge, 56 (España) Barcelona 30 TRASTORNOS SEXUALES Las personas con la enfermedad de Parkinson pueden padecer trastornos sexuales importantes a medida que progresa la enfermedad. Los factores fisiológicos y psicológicos pueden explicar el deterioro en la función sexual. El interés y la actividad sexual se reducen tanto en hombres como en mujeres; los hombres refieren disfunción eréctil y las mujeres tienen dificultades para llegar al orgasmo. Los síntomas motores (rigidez, temblor y bradicinesia), los cambios de humor (depresión), el tratamiento farmacéutico contra la enfermedad de Parkinson, así como los cambios psicosociales (empleo, papel sexual) pueden contribuir al desarrollo de las dificultades sexuales. Tanto la disfunción eréctil como la hipersexualidad relacionada con la medicación pueden causar una angustia considerable, tanto a la persona como a su cónyuge o pareja. La hipersexualidad no se comenta a menudo con el médico por vergüenza, pero debería hacerse. Mi muje r ta cuan y yo rondábam os los do nos cu co mos de una mar nocimos y dis arenfrutaa villosa que con so vida se x Tras el lidó nuestro matrimo ual diagnós nio. tico de dad de Pa la enfe r recetar rkinson hace diez añ meon vari os me os medi encontr c amentos ar una co diera c p ontrola mbinación que ara r p actuali um i s s ínt da o menos d, los síntom omas. En la a b s están no es l ien, pero mi vida se más o que e xual ya r a difícil y resul h ta bast mis pro ablar con mi ante mé bl que dej emas de impot dico sobre e ar el s exo par ncia. Tengo del día a los m en los omentos que me jor y r en es do de s ulta frustran cuentro meer la p te habe ersona r dejaera ant espontá es. Mi nea que mujer e siva, p s muy c er omprenno es s o siento que e ólo mío , tambi ste problema én es d e ella. Huang, 51 Nueva Y ork (Es tados U nidos) 32 JÓVENES CON ENFERMEDAD DE PARKINSON Se considera enfermedad de Parkinson juvenil cuando la enfermedad aparece en personas de menos de 40 o 50 años y algunos de los síntomas pueden ser diferentes a los que presentan los enfermos de mayor edad. La investigación también ha indicado que las personas jóvenes pueden presentar algún patrón genético, especialmente si se diagnostica antes de los 40 años. Por otro lado, las personas más jóvenes a menudo presentan más problemas de movimientos involuntarios debido a la medicación que se prescribe con más frecuencia, la levodopa. Por este motivo, los pacientes con la enfermedad de Parkinson juvenil suelen recibir tratamiento inicial con alternativas a este fármaco. Tengo 34 años y me diagnosticaron la enfermedad de Parkinson hace cinco años. Ya cuando era adolescente me di cuenta de que era diferente de mis compañeros y de que mis pies no hacían lo que yo quería. Tuve que dejar el fútbol, que me encantaba, y no era muy popular con las chicas (podríamos decir que no era exactamente John Travolta en la pista de baile). Me convertí en un chico conflictivo para mis padres y fingía que era un vago y que no quería cooperar para que nadie se diera cuenta de mis problemas. Cuando acudí a mi médico, pensó que era un problema psicológico y pasaron algunos años difíciles hasta que me diagnosticaron correctamente, algo que cambió mi vida de forma increíble. Hoy en día tengo la medicación adecuada y, aunque parezca extraño, disfruto plenamente de mi vida. Tengo una familia maravillosa y un trabajo que me encanta. Tengo el convencimiento de que los científicos encontrarán una cura antes de que la enfermedad progrese mucho más, de modo que pueda mantener la misma calidad de vida que tengo ahora. La neuropatología de la enfermedad de Parkinson parece ser muy similar en todas las edades. Sin embargo, las personas más jóvenes se enfrentan a retos especiales, ya que tienen que hacer frente a la enfermedad a una edad mucho más temprana y experimentar dificultades relacionadas con la planificación financiera, los ajustes de la carrera profesional y el cumplimiento de las responsabilidades familiares y paterno-filiales. En general, el curso de la enfermedad de las personas más jóvenes es más suave y prolongado. Mientras que esto puede, en parte, ser un reflejo de que las personas más jóvenes tienen menos problemas de salud que las de más edad a la vez, la tasa de progresión de la enfermedad es, por lo general, significativamente menor. Los problemas asociados, como la pérdida de memoria, la confusión y los problemas de equilibrio, son también menos frecuentes en las personas más jóvenes. Roger, 34 Chicago (Estados Unidos) 34 FAMILIA Cuando se diagnostica la enfermedad de Parkinson a un miembro de la familia pueden cambiar las relaciones familiares y cómo se comportan unos con otros. Ser el cónyuge o la pareja de una persona a la que se le ha diagnosticado la enfermedad de Parkinson puede constituir un reto tanto físico como emocional casi desde el momento mismo del diagnóstico. Más tarde, convertirse en cuidador puede asociarse a una mezcla de emociones: los sentimientos de rencor por la pérdida de privacidad y la frustración por no poder controlar lo que sucede pueden coexistir con el amor por la persona con la enfermedad de Parkinson y la satisfacción de poder ayudarle. Los niños pequeños se adaptan con mayor facilidad; preguntan si la enfermedad puede provocar la muerte y se quedan satisfechos cuando se les dice que no y pueden continuar con los juegos infantiles. Su principal preocupación es que sus padres estén ahí, están abiertos y son curiosos, y preguntarán con bastante naturalidad «¿por qué tiemblas?». La enfermedad de Par kinson afecta a todos los que te rodean. Los efectos de la enfermedad sobre los niños son tanto prácticos como emocio nales. Muchas personas con la enfermedad de Parkinson prefieren apartarse de la sociedad. Par a mí, fue el final de las activi dades en familia: dejamos de hacer nuestras meriendas de los domingos y las comidas fuera se volvieron imposibles por las dificultades prácticas al com er. Los efectos emocionales fueron lo más difícil. Las caí das frecuentes y los proble mas para ponerse de pie hicier on que, en ocasiones, volviera del colegio y encontrara a mi mad re tirada en el suelo, donde lle vaba varias horas. ¿La haría empeorar mi rebeldía adolescen te? Seguro. Las discusiones aumentan los temblores y ¿cómo podía yo hablar de mis propio s problemas y dificultades? Ojala hubiera tenido la oportunidad entonces de conocer a otros jóv enes en mi misma situación, de tener alguien con quien com partir mis experiencias. Los adolescentes pueden mostrar ira, tanto hacia los padres como hacia la enfermedad. Tras esta ira se esconde la pena y un deseo sincero de que el progenitor vuelva a estar bien. Como resultado, pueden intentar ayudar demasiado y cohibirse o reaccionar con vergüenza, especialmente con sus amigos hasta que ven que aceptan el cambio de sus padres. Los hijos e hijas mayores que han dejado la casa familiar pueden experimentar ira y desarrollar una actitud que exige que se «guarde la compostura» sin darse cuenta de que, antes de su visita a casa, el progenitor enfermo habrá descansado para poder disfrutar de la visita de sus hijos, lo que resulta en una visión poco realista del impacto que la enfermedad de Parkinson tiene sobre la vida cotidiana. Charlotte, 42 Luxemburgo 36 FUTURO El tratamiento médico de la enfermedad de Parkinson se ha desarrollado con rapidez durante los últimos años. Están llevándose a cabo investigaciones farmacológicas constantemente en diversas partes del mundo y están desarrollándose varios medicamentos nuevos, nuevos métodos quirúrgicos y terapias genéticas contra la enfermedad de Parkinson. Por tanto, las opciones para tratar la enfermedad de Parkinson serán mucho mejores con el tiempo. ¿Sigue habiend o futur kinson? o con l Por sup a enfer uesto p enferme medad d ero, ¿c dad des e Parómo ser de hace medicac á? Sufr doce añ ión ade o la o c s u masiado ada mi y graci . Por s vida no as a la upuesto h estoy s a cambiad , he pa egura d o desa e que q pero es uedan d do malas época toy con ías mal s y vencida maravil os por de que loso. venir, me espe ra un f uturo Godelie ve, 64 Temse ( Bélgica ) 38 ¿DÓNDE ENCONTRAR MÁS INFORMACIÓN? En primer lugar, puede ponerse en contacto con la asociación de personas con la enfermedad de Parkinson del país en el que vive. La página web de la EPDA (European Parkinson’s Disease Association, asociación europea en favor de las personas con enfermedad de Parkinson), en www.epda.eu.com, incluye una lista de las organizaciones europeas de personas con la enfermedad de Parkinson y las asociaciones internacionales relacionadas con esa enfermedad. Rewrite Tomorrow El sitio www.rewritetomorrow.eu.com se ha diseñado para ofrecer información fácil de leer y datos que servirán de ayuda a las personas para mejorar su vida cotidiana. Cada página web incluye una sección con información adicional que incluye datos adicionales y recursos específicos sobre cada tema. 40 Página 43–47 RESUMEN PREVALENCIA DIAGNÓSTICO Y TRATAMIENTO DE LA ENFERMEDAD DE PARKINSON INDICACIONES Y CONTRAINDICACIONES DE LOS TRATAMIENTOS CONTRA LA ENFERMEDAD DE PARKINSON EN ESTADIO AVANZADO CASOS CLÍNICOS BIBLIOGRAFÍA PREGUNTAS SOBRE LA ENFERMEDAD DE PARKINSON Página 47–52 Página 53–57 Página59–66 Página 67–76 Página 77–80 Página 81–93 RESUMEN RESUMEN CAMPAÑA DE CONCIENCIACIÓN Esta campaña de concienciación, dirigida por la EPDA (European Parkinson’s Disease Association), contribuirá a aumentar la conciencia sobre el impacto que el Parkinson tiene en las vidas cotidianas de las personas que lo padecen así como sobre las distintas fases de la enfermedad. VIVIR CON LA ENFERMEDAD DE PARKINSON El folleto Vivir con la enfermedad de Parkinson contiene los testimonios de personas de distintos países que, desde un ángulo personal y abierto, relatan lo que supone para ellos vivir con la enfermedad y los retos a los que se enfrentan día a día. Los datos relacionados con los testimonios recogen los síntomas y cómo afectan a los enfermos y sus familiares. Se han elaborado además dos vídeos que hacen hincapié en las dificultades con las que se encuentran estas personas. DATOS Tres personas con la enfermedad de Parkinson describen minuciosamente lo que es para ellos esta enfermedad y cómo, con tratamiento médico, son capaces de vivir una vida relativamente normal. También se incluyen datos de economía sanitaria relacionados con la enfermedad, así como datos estadísticos desglosados por países y grupos de edad que ayudan a proporcionar una imagen de la prevalencia de la enfermedad de Parkinson en Europa. Las referencias bibliográficas permiten encontrar más información sobre la enfermedad de Parkinson y el catedrático Per Odin, neurólogo de Bremerhaven (Alemania) aporta cuatro ejemplos distintos de tratamiento avanzado de la enfermedad. Por último, se aportan respuestas breves a algunas de las preguntas más frecuentes sobre la enfermedad. LA ENFERMEDAD DE PARKINSON La enfermedad de Parkinson es una alteración neurológica progresiva y se considera una de las afecciones neurológicas más comunes. Se produce por la destrucción de las neuronas cerebrales encargadas de producir el neurotransmisor dopamina. Con la edad se sufre una destrucción natural similar, pero el proceso que ocurre en la enfermedad de Parkinson es mucho más rápido, se pierden ciertas células nerviosas, lo que resulta en los síntomas más habituales, como temblores, rigidez de los músculos y lentitud de movimientos. Cada caso de la enfermedad de Parkinson es diferente a los demás y las personas 44 experimentan distintos síntomas. Por ejemplo: no todas las personas sufren temblores y en otras personas la rigidez es el síntoma de mayor importancia. Gracias a la medicación actual, los síntomas pueden controlarse bien. PREVALENCIA Se calcula que en todo el mundo hay unos 6,3 millones de personas de distintas razas y culturas que sufren la enfermedad de Parkinson. La edad de aparición suele ser normalmente a los 60, pero se calcula que uno de cada diez casos se diagnostica antes de los 50 y el porcentaje de afectados es ligeramente mayor en hombres que en mujeres. Cualquiera puede contraer la enfermedad de Parkinson, aunque es más habitual en las personas mayores. No es una enfermedad contagiosa, es decir, no se transmite de una persona a otra. Según las estadísticas, en Europa sufren la enfermedad de Parkinson 1,2 millones de personas: unos 260.000 en Alemania, 200.000 en Italia, 150.000 en España, 120.000 en el Reino Unido y 117.000 en Francia. TRATAMIENTO A pesar de que el tratamiento mejora continuamente, los investigadores no han sido capaces de encontrar una forma de prevenir ni curar esta enfermedad. Sin embargo, los síntomas pueden controlarse con eficacia, a menudo usando una combinación de medicación, terapias convencionales (como fisioterapia, terapia ocupacional u ortofonía), terapias complementarias (como yoga o taichi) y tratamientos quirúrgicos, como la estimulación cerebral profunda (DBS, por sus siglas en inglés). Existen varios medicamentos para tratar la enfermedad de Parkinson, aunque la disponibilidad varía de un país a otro. Los más comunes son: levodopa, agonistas de la dopamina, inhibidores de la catecol-O-metil transferasa (COMT) e inhibidores de la monoamino oxidasa B (IMAO-B). No existe un único tratamiento óptimo, porque la enfermedad afecta de manera muy distinta a cada persona. La progresión suele ser muy gradual. Dado que los síntomas y la respuesta al tratamiento varían en gran medida entre los diferentes pacientes, no es posible prever la progresión con exactitud. Al principio los médicos recomiendan medicación oral y, a medida que progresa la enfermedad, se hacen necesarios otros tratamientos. DIAGNÓSTICO Y TRATAMIENTO DE LA ENFERMEDAD DE PARKINSON TERAPIAS El profesor F. Stocchi habla de la importancia de realizar un diagnóstico temprano para dar a las personas la oportunidad de controlar los síntomas y enlentecer el progreso de la enfermedad. 45 INDICACIONES Y CONTRAINDICACIONES DE LA ENFERMEDAD DE PARKINSON EN ESTADIO AVANZADO El catedrático P. Odin menciona indicaciones (buenas razones para usar medicación específica, procedimientos, pruebas o cirugía) y contraindicaciones (factores que hacen aumentar el riesgo asociado a determinados procedimientos médicos o al uso de una medicación específica) de algunas terapias avanzadas para la enfermedad de Parkinson. En resumen, el profesor explica que cada caso es único y que la decisión de proceder con una terapia avanzada para la enfermedad exige una elevada experiencia en su tratamiento. «ON-OFF» (OSCILACIONES DE MOVILIDAD E INMOVILIDAD) El fenómeno de oscilación entre periodos de movilidad e inmovilidad es una característica que presentan algunas personas que llevan mucho tiempo sufriendo la enfermedad de Parkinson. Se trata de cambios imprevistos de estados de movilidad «on» a repentinos estados de inmovilidad «off». TRES PACIENTES El señor Wilhelm Walter (nacido en 1957) advirtió los primeros síntomas de la enfermedad a los 42 años y, tras varios tratamientos, se sometió a estimulación cerebral profunda. La operación se llevó a cabo sin complicaciones y el señor Walter ha podido reincorporarse a su trabajo a tiempo completo. La señora Kristina Mueller (nacida en 1947) sufrió el primer síntoma motor de la enfermedad de Parkinson cuando tenía 48 años de edad. Tras algunas complicaciones, el tratamiento con apomorfina se cambió por la infusión intraduodenal de levodopa/ carbidopa, con resultados mucho mejores y sin efectos secundarios ni complicaciones. Tras tres años y medio con este fármaco, la señora Mueller ha sido capaz de continuar trabajando a tiempo completo. El señor Andrew Brown (nacido en 1952) presentó los primeros síntomas de la enfermedad de Parkinson a los 45 años y gracias al tratamiento ha sido capaz de recuperar su trabajo a tiempo completo. Estos tres casos de pacientes vienen acompañados de datos de economía sanitaria que hablan de los costes asociados y de los beneficios que supone para la sociedad que se realice un tratamiento correcto de la enfermedad de Parkinson. 46 BIBLIOGRAFIA Se incluyen más de 50 referencias bibliográficas que facilitan el acceso a más información sobre la enfermedad de Parkinson. Los subtítulos mencionan cuestiones varias, tratamientos, efectos secundarios y comorbilidades. PREGUNTAS Y RESPUESTAS ¿Qué es la enfermedad de Parkinson? ¿Qué se puede hacer para prevenirla? ¿Cuáles son los síntomas? ¿De qué tratamientos se dispone? ¿Cómo puedo informarme mejor sobre la enfermedad? Se han compilado más de 20 preguntas formuladas con más frecuencia con la intención de exponer más información sobre la enfermedad. 47 PREVALENCIA PREVALENCIA DE LA ENFERMEDAD DE PARKINSON PREVALENCIA POR PAÍS Las estadísticas se basan en diferentes estudios realizados en los países entre 2000 y 2008. Las cifras no son totalmente comparables según criterios científicos, pero dan muy buena idea de cuántas personas sufren la enfermedad de Parkinson en los diferentes países. El término «prevalencia» de la enfermedad de Parkinson se refiere a la estimación del número de personas que sufre la enfermedad en un determinado momento. PAÍS Alemania Austria Bélgica Chipre Dinamarca Eslovaquia Eslovenia España Estonia Finlandia Francia Grecia Hungría Irlanda Islandia Italia Letonia Lituania Luxemburgo Malta Noruega Países Bajos Polonia Portugal Reino Unido República Checa Suecia Suiza CANTIDAD DE PERSONAS 260.817 16.226 22.807 1084 10.355 8036 3791 151.019 2773 10.309 117.093 23.439 20.223 5691 436 199.048 4767 6574 811 637 8771 28.725 63.178 22.387 119.264 18.411 17.629 14.691 Europa 1.158.992 Fuente: P. Andlin-Sobocki et al, European Journal of Neurology 12 (Supl. 1) Junio 2005 50 PREVALENCIA SEGÚN FRANJAS DE EDAD Aunque las cifras no son totalmente comparables desde el punto de vista científico, ofrecen una buena indicación de la prevalencia de la enfermedad de Parkinson según las franjas de edad en los diferentes países. Un ejemplo de cómo leer las cifras: ITALia Para las personas entre 35 y 44, 6,7 personas de cada 100.000 están afectadas por la enfermedad de Parkinson, mientras que en el grupo de edad entre 45 y 54, se ven afectadas 49,1 personas de cada 100.000. FINLANDIA 30–44: 6,4/100.000 45–49: 31,3/100.000 50–54: 74,3/100.000 55–59: 173,8/100.000 60–64: 372,1/100.000 65–69: 665,6/100.000 70–74: 1057,4/100.000 75–79: 1432,5/100.000 80–84: 1594,2/100.000 ≥85: 1223,3/100.000 FRANCIA 60–69: 500/100.000 70–74: 400/100.000 75–79: 1800/100.000 80–84: 2200/100.000 85–89: 2200/100.000 ≥ 90: 6100/100.000 ITALIA 0–34:0.0 35–44:6,7/100.000 45–54:49,1/100.000 55–64:145,2/100.000 65–74:563,7/100.000 75–84:1,289,3/100.000 ≥85:1705,5/100.000 LITUANIA 50–59: 45/100.000 60–69: 151/100.000 70–79: 288/100.000 80–89: 229/100.000 PAÍSES BAJOS 55–64: 300/100.000 65–74: 1000/100.000 75–84: 3200/100.000 85–94: 3300/100.000 ≥ 95: 5300/100.000 PORTUGAL 0–4: 0 5–9: 0 10–14: 0 15–24: 0 25–34: 3/100.000 35–44: 0 45–54: 36/100.000 55–64: 169/100.000 65–74: 625/100.000 ≥75: 890/100.000 51 ESPAÑA 0–39: 3,3/100.000 40–49: 16,5/100.000 50–59: 100,2/100.000 60–69: 435,6/100.000 70–79: 953,3/100.000 80–89: 973/100.000 ≥ 90: 263.1/100.000 REINO UNIDO 0–29: 0 30–39: 8/100.000 40–49: 12/100.000 50–59: 109/100.000 60–69: 342/100.000 70–79: 961/100.000 ≥80: 1265/100.000 FUENTES Italia Países Bajos Totaro R, Marini C, Pistoia F, Sacco S, Russo T, Carolei A. «Prevalence of Parkinson’s disease in the L’Aquila district, central Italy». Acta Neurol Scand. 2005; 112(1):24-28. van de Vijver DA, Stricker BH, Breteler MM, Roos RA, Porsius AJ, de Boer A. «Evaluation of antiparkinsonian drugs in pharmacy records as a marker for Parkinson’s disease». Pharm World Sci. 2001; 23(4):148-52. España Errea JM, Ara JR, Aibar C, de Pedro-Cuesta J. «Prevalence of Parkinson’s disease in lower Aragon, Spain». Mov Disord. 1999 Jul; 14(4):596-604. Lituania Valeikiene V, Ceremnych J, Mieliauskaite D, Alekna V. «The prevalence of Parkinson’s disease among Vilnius inhabitants». Central European Journal of Medicine 2008; 3(2):195-198. Francia Tison F, Dartigues JF, Dubes L, Zuber M, Alperovitch A, Henry P. «Prevalence of Parkinson’s disease in the elderly: a population study in Gironde, France». Acta Neurol Scand. 1994 Ago; 90(2):111-5. Portugal Dias JA, Felgueiras MM, Sanchez JP, Gonçalves JM, Falcão JM, Pimenta ZP. «The prevalence of Parkinson’s disease in Portugal. A population approach». Eur J Epidemiol. 1994 Dic; 10(6):763-7. Reino Unido Schrag A, Ben-Shlomo Y, Quinn NP. «Cross sectional prevalence survey of idiopathic Parkinson’s disease and Parkinsonism in London». BMJ. 2000 Jul 1; 321(7252):21-2. Finlandia Havulinna AS, Tienari PJ, Marttila RJ, Martikainen KK, Eriksson JG, Taskinen O et al. «Geographical variation of medicated parkinsonism in Finland during 1995 to 2000». Mov Disord. 2008; 23(7):10241031. 52 DIAGNÓSTICO Y TRATAMIENTO DE LA ENFERMEDAD DE PARKINSON DIAGNÓSTICO Y TRATAMIENTO DE LA ENFERMEDAD DE PARKINSON Catedrático F. Stocchi. Roma (Italia) INTRODUCCIÓN Los síntomas del Parkinson pueden dividirse en dos tipos: algunos relacionados con el movimiento y otros no relacionados con él.1 Los primeros incluyen temblor, lentitud de movimientos (bradicinesia) y rigidez muscular, incapacidad para moverse (acinesia), rigidez de las extremidades, forma de caminar arrastrando los pies y postura encorvada.2 Los síntomas no relacionados con el movimiento incluyen problemas de sueño, estreñimiento, pérdida del olfato, depresión, trastornos sexuales y angustia.1 La enfermedad de Parkinson es diferente para cada persona y cada una tiene síntomas diferentes que pueden aparecer a cualquier edad, aunque la media de edad en la que aparecen los primeros es de 60 años y es poco frecuente que las personas de menos de 30 años presenten la enfermedad de Parkinson.3 Sus síntomas pueden influir sobre la calidad de vida.4 Es una enfermedad progresiva, lo que significa que los síntomas empeoran a medida que pasa el tiempo.5 Sin embargo, con el tratamiento correcto, la mayoría de las personas pueden llevar a cabo una vida normal durante muchos años. Es importante que se acuda al médico tan pronto como se perciban los primeros signos de la enfermedad de Parkinson, de forma que puedan estudiarse las opciones de tratamiento.6 SÍNTOMAS INICIALES DE LA ENFERMEDAD DE PARKINSON A LOS QUE HAY QUE PRESTAR ATENCIÓN En las primeras fases de la enfermedad de Parkinson, los síntomas varían de persona a persona y también varía su progresión. Es frecuente que el primer síntoma sea la lentitud de movimiento en una mano y que se produzca también disminución en el balanceo del brazo al caminar, quizá acompañado de dolor en el hombro.7,8 La mayoría de las personas sufren temblores al principio, que son leves en un primer momento y más evidentes a medida que pasa el tiempo; a menudo se dan en las manos, pero también pueden afectar a brazos y piernas.5 No obstante, hasta un 15% de las personas con enfermedad de Parkinson nunca experimentan temblores.9 Con frecuencia los síntomas comienzan en un lado del cuerpo.3 Cuando el lado dominante se ve afectado, los síntomas se notan al realizar tareas habituales como escribir, por lo que es más frecuente que las personas que tienen temblores y síntomas en su lado dominante acudan al médico y se beneficien de un diagnóstico y tratamiento tempranos; por tanto, es importante no pasar por alto los síntomas que afectan al lado no dominante, aunque sean leves. 54 En las primeras etapas de la enfermedad de Parkinson, algunas personas presentan problemas de equilibrio; por ejemplo, puede que se sientan inestables de pie, que tengan dificultad para girarse o realicen movimientos bruscos.10 Es frecuente que estas personas tengan poca expresión facial y hablen en voz baja y pueden aparecer también síntomas no relacionados con el movimiento, como alteraciones del sueño, depresión o angustia, con frecuencia antes que los síntomas relacionados con el movimiento. La enfermedad de Parkinson suele ser diagnosticada por un neurólogo capaz de evaluar los síntomas y su gravedad. No existe ninguna prueba específica para identificar la enfermedad con claridad, se diagnostica cuando se descartan otras enfermedades con síntomas parecidos o si la persona responde a la medicación contra la enfermedad de Parkinson. Puede ser difícil de identificar cuando los primeros síntomas comienzan a aparecer; muchas personas se fijan en los primeros temblores pero después se dan cuenta de que antes también padecían otros síntomas. A continuación se enumeran algunos de esos síntomas a los que conviene prestar atención: – Cambios en la expresión facial (mirada fija, ausencia de parpadeo) – Imposibilidad de balancear un brazo al caminar – Postura encorvada – Hombro bloqueado y dolorido – Cojera o arrastre de un pie – Sensación de tener el cuello o las extremidades dormidas, con cosquilleo, dolores o molestias – Volumen de voz bajo – Sensación de temblor interno CÓMO PUEDE AFECTAR LA ENFERMEDAD DE PARKINSON A LA VIDA COTIDIANA Si no se trata, la enfermedad de Parkinson puede afectar a la calidad de vida de las personas. Los síntomas pueden ser particularmente duros de sobrellevar cuando la persona afectada es joven, puesto que los jóvenes tendrán que vivir más años con los síntomas que las personas mayores. Del 5% al 10% de las personas con enfermedad de Parkinson tienen menos de 45 años y sufren enfermedad de Parkinson juvenil. En las personas en edad de trabajar, la enfermedad de Parkinson puede afectar la capacidad de realizar su trabajo, si no se trata la enfermedad. Por ejemplo: a medida que progresan los síntomas, puede resultar difícil utilizar el ordenador, manejar maquinaria o conducir. En algunas personas los síntomas progresan de tal manera que les impide poder trabajar. Aparte del área laboral, existen otros factores que contribuyen a la calidad de vida de las personas con enfermedad de Parkinson. Entre el 30% y el 40% de estos pacientes sufren depresión.11 La capacidad de la persona para hacer frente a los síntomas de la enfermedad de Parkinson, su autoestima y el apoyo social que recibe pueden afectar a la depresión. Las personas con enfermedad de Parkinson pueden sentirse aisladas socialmente porque no se sienten capaces de realizar las actividades sociales en las 55 que solían participar y pueden sentir que sus amigos y familiares no entienden su enfermedad. La falta de sueño también puede afectar a la calidad de vida de la persona y a su capacidad funcional. Sin embargo, la medicación adecuada puede controlar los síntomas de la enfermedad de Parkinson y la persona puede continuar llevando una vida normal durante más tiempo. LOS BENEFICIOS DE UN TRATAMIENTO TEMPRANO Actualmente no existe cura para la enfermedad de Parkinson; sin embargo, existen numerosos tratamientos que mejoran de forma efectiva sus síntomas. Por tanto, es muy importante que las personas sean conscientes de cuáles son los síntomas de la enfermedad de Parkinson y obtengan tratamiento lo antes posible. Los medicamentos más usados funcionan reemplazando o imitando los efectos de la dopamina, la sustancia química producida en el cerebro para controlar los músculos y el movimiento corporal. Estas medicinas mejoran los síntomas de la enfermedad de Parkinson relacionados con el movimiento, como la rigidez, los temblores o la lentitud de movimiento.12 Se producen continuos avances en los tratamientos y, en especial, están investigándose medicinas para retrasar el progreso de la enfermedad. Estos tratamientos deben comenzar lo antes posible y continuar durante el transcurso de la enfermedad.6,13 Al enlentecer el progreso de la enfermedad, las personas con enfermedad de Parkinson pueden mantener una buena calidad de vida durante más tiempo. Un ensayo clínico reciente (ADAGIO) mostró que las personas que recibieron tratamiento temprano con rasagilina mostraron una progresión más lenta de la enfermedad según la escala UPDRS (Unified Parkinson’s Disease Rating Scale, escala unificada de puntuación de la enfermedad de Parkinson) que los que recibieron su diagnóstico al mismo tiempo pero comenzaron el mismo tratamiento nueve meses más tarde.6 Están realizándose estudios similares con otras medicinas contra la enfermedad de Parkinson, pero todavía no disponemos de los resultados. ADAGIO es uno de los estudios más importantes de los últimos años: un estudio realizado a una gran población, con un diseño riguroso y que arroja pruebas prometedoras que demuestran que una intervención temprana con rasagilina enlentece el curso de la enfermedad.6 Un tratamiento temprano depende de un diagnóstico temprano; por lo tanto, es esencial estar pendiente de los primeros signos de la enfermedad de Parkinson y acudir al médico tan pronto como se pueda.13,14 TERAPIAS COMPLEMENTARIAS Junto a las medicinas tradicionales, pueden utilizarse algunas terapias complementarias. El masaje puede ayudar a relajar los músculos; la fitoterapia y la acupuntura pueden resultar de ayuda con los síntomas no relacionados con el movimiento, como la depresión o la falta de sueño14,15 y se ha demostrado que el ejercicio, como el tai chi, mejora el equilibrio y la estabilidad postural.15 56 Otras terapias complementarias útiles pueden ser la arteterapia, la reflexología, el yoga, la hidroterapia, la musicoterapia y la hipnoterapia.15 Se ha demostrado que estas técnicas y terapias aportan beneficios a las personas con enfermedad de Parkinson porque les ayudan a aliviar los síntomas, tanto los relacionados con el movimiento como los que no. Sin embargo, las terapias complementarias deben ser justo eso, complementarias, y aplicarse además de, no en lugar, del tratamiento tradicional.15 CONCLUSIÓN Los síntomas de la enfermedad de Parkinson, tanto relacionados con el movimiento como no, pueden afectar a la calidad de vida de los enfermos, especialmente a medida que progresa la enfermedad y empeoran los síntomas. La enfermedad de Parkinson es diferente para cada paciente y cada persona se ve afectada por síntomas diferentes; no obstante, es una enfermedad progresiva sin cura cuyos síntomas empeoran a medida que avanza el tiempo. Se recomienda acudir a un especialista tan pronto como se detecten las primeras señales de la enfermedad, porque un tratamiento temprano puede retrasar el progreso de la enfermedad y prolongar una buena calidad de vida.6,13 Recibir la noticia de un diagnóstico de enfermedad de Parkinson puede ser duro y, por ello, muchos retrasan el momento de visitar al médico; sin embargo, la toma de medidas oportunas en las etapas tempranas de la enfermedad permite mejores opciones de tratamiento, lo que proporciona a las personas mayores posibilidades de controlar sus síntomas y disminuir su progreso. REFERENCES 1. http://www.parkinsons.org.uk (último acceso, el 6 de marzo de 2009) 2. http://epda.eu.com/patientGuide (último acceso, el 16 de marzo de 2009) 3. http://www.neurologychannel.com/parkinsonsdisease (último acceso, el 6 de marzo de 2009) 4. Fitzsimmons B, Bunting LK. Parkinson’s disease. «Quality of life issues». Nurs Clin North Am 1993 Dic;28(4):807–818. 5. http://hcd2.bupa.co.uk/fact_sheets/html/Parkinsons_disease.html#4 (último acceso, el 6 de marzo de 2009) 6. «Late breaking news». European Journal of Neurology 2008; 15(Suppl3):412–413. 7. Blair Ford, M.D. Pain in Parkinson’s Disease. Center for Parkinson’s Disease & Other Movement Disorders. Columbia University Medical Center. http://www.pdf.org/en/winter04_05_Pain_in_Parkinsons_Disease (último acceso, el 27 de marzo de 2009) 8. http://www.patient.co.uk/showdoc/23068879/ (último acceso, el 6 de marzo de 2009) 9. Martin WE, Loewenson RB, Resch JA, Baker AB «Parkinson’s disease. Clinical analysis of 100 patients». Neurology 1983, 23: 783-790. 10. http://www.pdf.org/en/symptoms (último acceso, el 6 de marzo de 2009) 11. http://www.guide4living.com/parkinsons/young-onset.htm (último acceso, el 16 de marzo de 2009) 12. http://www.parkinson.org/NETCOMMUNITY/Page.aspx?pid=225&srcid=201 (último acceso, el 6 de marzo de 2009) 13. http://www.neurologyreviews.com/08nov/Rasagiline.html (último acceso, el 6 de marzo de 2009) 14. Dee E. Silver MD. «Early, Nondisabling Parkinson’s Disease: Weighing the Options for Initial Therapy». Neurol Clin. 2008 Ago;26(3 Suppl):S1–13. 15. http://www.parkinsons.org.uk/pdf/comptherapiesOct05.pdf (último acceso, el 16 de marzo de 2009) 57 INDICACIONES Y CONTRAINDICACIONES DE LOS TRATAMIENTOS CONTRA LA ENFERMEDAD DE PARKINSON EN ESTADIO AVANZADO INDICACIONES Y CONTRAINDICACIONES DE LOS TRATAMIENTOS CONTRA LA ENFERMEDAD DE PARKINSON EN ESTADIO AVANZADO Una buena parte de los pacientes con enfermedad de Parkinson desarrollan fluctuaciones relacionadas con el movimiento y discinesia tras varios años de tratamiento con levodopa por vía oral; en torno al 50% de los pacientes de más edad y el 90% de los más jóvenes sufren estas dificultades tras cinco años de terapia. Inicialmente éstas pueden compensarse con modificaciones en la terapia oral, entre ellas fragmentación de las dosis de levodopa e inclusión de agonistas de la dopamina, inhibidores MAO-B e inhibidores COMT, pero tras algunos años de tratamiento, en torno al 10-20% de los pacientes con enfermedad de Parkinson no puede controlar la enfermedad sólo mediante tratamiento oral. Para ellos hay cuatro terapias avanzadas que pueden mejorar su sintomatología y su calidad de vida: inyecciones subcutáneas de apomorfina con plumas para inyección, infusión subcutánea de apomorfina con bomba portátil, infusión intraduodenal de levodopa/carbidopa con bombas portátiles y estimulación cerebral profunda (DBS, por sus siglas en inglés) realizada en el núcleo subtalámico. tratamiento por vía oral reducido. Pueden reducir considerablemente el tiempo que duran los síntomas de la enfermedad de Parkinson (los periodos de inmovilidad, «off») y las discinesias. Es importante saber cuándo estas terapias pueden ofrecer la oportunidad de controlar mejor los síntomas de cada paciente. A continuación se resumen las indicaciones y contraindicaciones de los tratamientos avanzados, con las indicaciones y contraindicaciones más relevantes desde el punto de vista clínico. (Si desea una lista completa, consulte la información del producto correspondiente, a la que le remitimos). Catedrático P. Odin, Bremerhaven Las inyecciones de apomorfina se usan para interrumpir los periodos de inmovilidad «off» y se aplican si así se solicita, junto con el tratamiento por vía oral. Los tratamientos de infusión se basan en el principio de una estimulación dopaminérgica continua y se administran bien como monoterapia o en combinación con un 60 INDICACIONES (buenas razones para usar medicación, procedimientos, pruebas o cirugía específicos) Indicaciones: Inyecciones de apomorfina: – Aparición de periodos de inmovilidad a pesar de contar con un tratamiento por vía oral óptimo Infusión de levedopa/carbidopa: – Enfermedad avanzada – Fluctuaciones motoras pronunciadas – Discinesia – Acinesia nocturna Infusión de apomorfina: – Enfermedad avanzada – Fluctuaciones motoras pronunciadas – Discinesia – Acinesia nocturna Estimulación cerebral profunda: – Enfermedad avanzada – Fluctuaciones motoras pronunciadas – Discinesia – Temblores graves que no responden a la medicación Indicaciones para la inyección de apomorfina: – periodos de inmovilidad «off» relevantes desde el punto de vista clínico a pesar de un tratamiento por vía oral óptimo Prerrequisitos: – buena respuesta a levodopa o apomorfina en el estado de movilidad, «on» – el paciente o el cuidador deben comprender los síntomas de la enfermedad de Parkinson y saber cuándo administrar la inyección – formación adecuada de pacientes y cuidadores. Indicaciones de la infusión de apomorfina, infusión de levodopa/carbidopa y estimulación cerebral profunda (DBS) – enfermedad de Parkinson avanzada con fluctuaciones motoras o discinesias pronunciadas a pesar de la administración de tratamiento por vía oral optimizado – enfermedad lo suficientemente grave como para recurrir al tratamiento avanzado en vez de por vía oral o mediante parches – indicación especial para las bombas: acinesia nocturna – indicación especial para la estimulación cerebral profunda: temblores que no responden satisfactoriamente al tratamiento farmacológico Prerrequisitos: – buena respuesta a levodopa o apomorfina en el estado de movilidad, «on» – formación adecuada en el hospital para pacientes y cuidadores – debe contarse con enfermeras especializadas que faciliten formación, asesoramiento y educación general a pacientes y cuidadores 61 LOS MEJORES RESULTADOS Paciente ideal: Inyecciones de apomorfina: – Joven – Sin demencia – Periodos de inmovilidad «off» problemáticos Infusión de apomorfina: – Joven – Sin demencia – Fluctuaciones problemáticas Estimulación cerebral profunda (DBS): – Joven – Sin demencia – Fluctuaciones problemáticas Infusión de levodopa/carbidopa: – Joven – Sin demencia – Fluctuaciones problemáticas Mejores resultados con inyecciones de apomorfina Los mejores efectos se obtienen en pacientes relativamente jóvenes y activos con funciones cognitivas normales y fluctuaciones por desaparición del efecto de la dosis (conocidas como wearing-off). Mejores resultados con infusión de apomorfina, infusión de levodopa/carbidopa y estimulación cerebral profunda La mejor respuesta se obtiene en pacientes con funciones cognitivas normales pero fluctuaciones del movimiento problemáticas. Además, la estimulación cerebral profunda con frecuencia obtiene un efecto excelente sobre los temblores. CONTRAINDICACIONES (factores que aumentan los riesgos implicados en los procedimientos médicos o el empleo de una medicina en particular) Contraindicaciones: Inyecciones de Apomorfina: – Demencia pronunciada – Ortostatismo pronunciado – Discinesia pronunciada Infusión de apomorfina: – Demencia pronunciada – Fuerte tendencia a la alucinación – Incumplimiento terapéutico, falta de apoyo Infusión de levodopa/carbidopa: – Demencia pronunciada – Contraindicaciones para la cirugía abdominal – Incumplimiento terapéutico, falta de apoyo Estimulación cerebral profunda: – Edad > 70 – Demencia – Depresión, angustia – Contraindicaciones para la cirugía cerebral 62 Contraindicaciones de las inyecciones de apomorfina: – discinesia pronunciada – reacciones ortostáticas de tensión arterial pronunciadas – demencia clínicamente significativa, que impida la comprensión del tratamiento y sus efectos – incumplimiento terapéutico por parte del paciente y falta de apoyo de sus cuidadores o profesionales de atención primaria – intolerancia anterior a la apomorfina Contraindicaciones de las infusiones de apomorfina: – tendencia pronunciada a las alucinaciones y los efectos secundarios psicóticos – demencia pronunciada que impida la comprensión del tratamiento y sus efectos – incumplimiento terapéutico por parte del paciente y falta de apoyo de sus cuidadores o profesionales de atención primaria – intolerancia anterior a la apomorfina Contraindicaciones de las infusiones de levodopa/carbidopa: – demencia pronunciada, que impida la comprensión del tratamiento y sus efectos – contraindicaciones para la cirugía abdominal – incumplimiento terapéutico del paciente y falta de apoyo de sus cuidadores o profesionales de atención primaria. Contraindicaciones de la estimulación cerebral profunda (DBS): – edad igual o superior a los 70 años – declive cognitivo significativo o demencia – depresión o angustia que no puede controlarse adecuadamente con tratamiento farmacológica – contraindicaciones para la cirugía cerebral 63 ELECCIÓN ENTRE INFUSIÓN DE APOMORFINA,INFUSIÓN DE LEVODOPA/CARBIDOPA O ESTIMULACIÓN CEREBRAL PROFUNDA (DBS) ENFERMEDAD DE PARKINSON IDIOPÁTICA t ¿Demencia pronunciada? t ¿Efecto de levodopa? No t ¿Fluctuaciones relacionadas con el movimiento? t Demencia leve/moderada? Sí Bomba t Sí Edad biológica >70-75años t Depresión significativa? Sí t DBS (Estimulación Cerebral Profunda) Infusión de Levodopa/carbidopa Bomba t Sí Bomba t t Discinesias incapacitantes? t Contraindicaciones quirúrgicas Sí para la cirugía cerebral? t Bomba t t Contraindicaciones quirúrgicas Sí para la cirugía abdominal? Estimulación cerebral profunda t t No t Sí t Sí ¿Temblor grave y efecto insuficiente de la medicación? t Continuar con el tratamiento oral, sin posibilidad de tratamiento avanzado t Continuar con el tratamiento oral, sin posibilidad de tratamiento avanzado DBS (Estimulación Cerebral Profunda) Apomorfina t Estudiar los riesgos individuales/los beneficios de DBS y la bomba 64 Según se muestra en la lista de indicaciones anterior, los pacientes en los que se recomienda la infusión de apomorfina, Infusión de levodopa/carbidopa y la estimulación cerebral profunda pueden tener características similares. Sin embargo, existen diferencias considerables con respecto a las contraindicaciones. Los tratamientos con bomba pueden aplicarse a un grupo relativamente grande de personas con enfermedad de Parkinson que presentan fluctuaciones avanzadas relacionadas con el movimiento. La estimulación cerebral profunda es adecuada para un subgrupo de esos pacientes que son relativamente jóvenes y no sufren demencia ni otro trastorno psiquiátrico (depresión, angustia). Se incluye un algoritmo simplificado en el equipo de concienciación que puede servir de ayuda a la hora de escoger el tratamiento adecuado: 1. Los pacientes con demencia avanzada están excluidos de todos estos tratamientos 2. Los pacientes cuyo síntoma principal sean los temblores graves deben tratarse con estimulación cerebral profunda 3. Los pacientes que sólo reaccionan de forma limitada a la levodopa están excluidos de todos estos tratamientos 4. Los pacientes sin fluctuaciones problemáticas del movimiento están excluidos de todos estos tratamientos 5. Los pacientes con edades biológicas superiores a 70–75 años en primer lugar deben ser seleccionados para terapias con bomba 6. Los pacientes con discinesias incapacitantes, deben ser seleccionados para DBS o para la infusión de levodopa/carbidopa 7. Los pacientes con demencia de leve a moderada deben recibir tratamiento preferentemente con terapias con bomba 8. Los pacientes con depresión o angustia que no pueden controlar sus síntomas adecuadamente con medicación deben recibir tratamiento con terapias con bomba 9. Los pacientes con contraindicaciones para la cirugía cerebral deben recibir tratamiento preferentemente con terapias con bomba 10. Los pacientes con contraindicaciones para la cirugía abdominal deben recibir tratamiento preferentemente con estimulación cerebral profunda o con bomba de apomorfina 11. Para el resto de pacientes, permanecen abiertas todas las opciones de tratamiento. Estos pacientes deben estar bien informados sobre estos tres tratamientos y la elección debe comentarse entre el médico al cargo, el paciente y el cuidador. El tratamiento con bomba debe al menos tenerse en cuenta antes de realizar la estimulación cerebral profunda 12. Los pacientes que ya han sido tratados con apomorfina pero que comienzan a notar efectos secundarios molestos, o que notan que el tratamiento empieza a disminuir su efectividad, todavía pueden ser candidatos a ECP o para infusión de levodopa/carbidopa. Otras consideraciones que podrían estar relacionadas con: - Aquellos pacientes que no son capaces por si mismos de manejar la tecnología de la bomba y que no cuentan con suficiente apoyo social deberían en primer lugar considerar la ECP, ya que esta terapia exige poca intervención por parte del paciente. - Para los pacientes que quieren vivir una vida muy independiente, la ECP puede ofrecer ventajas frente a las terapias con bomba. - Si la reversibilidad (posibilidad de interrumpir el tratamiento) es importante, las terapias con bomba (y en primer lugar la bomba de apomorfina) son preferibles a la ECP - En los pacientes con tendencia a las alucinaciones y las psicosis dopaminérgicas, tanto la infusión de levodopa/carbidopa como la ECP son preferibles a la apomorfina en bomba. 65 RESUMEN Cada caso de enfermedad de Parkinson es único y la decisión de llevar a cabo un tratamiento avanzado sólo debe tomarse tras consultar con especialistas en las cuatro terapias. Estas decisiones deben, por lo tanto, tomarse en centros con amplia experiencia en el tratamiento de síntomas relacionados con el movimiento y en la enfermedad de Parkinson. REFERENCIAS 1. Deleu D, Hanssens Y, Northway MG. Subcutaneous apomorphine: an evidence-based review of its use in Parkinson’s disease. Drugs Aging. 2004; 21(11):687-709 2. Hagell P, Odin P. Apomorphine in the treatment of Parkinson’s disease. J Neurosci Nurs. 2001 Feb;33(1):21-34, 37-8 3. Olanow CW, Obeso JA, Stocchi F. Drug insight: Continuous dopaminergic stimulation in the treatment of Parkinson’s disease. Nat Clin Pract Neurol. 2006 Jul;2(7):382-92 4. Nyholm D. Enteral levodopa/carbidopa gel infusion for the treatment of motor fluctuations and dyskinesias in advanced Parkinson’s disease. Expert Rev Neurother. 2006 Oct;6(10):1403-11 5. Eggert K., Schrader C., Hahn M., Stamelou M., Rüssmann A., Dengler R., Oertel W., Odin P. (2008) Continuous jejunal levodopa infusion in patients with advanced Parkinson´s disease: Practical aspects and outcome of motor and nonmotor complications. Clin. Neuropharmacol 2008 31:151-66 9. Volkmann J. Update on surgery for Parkinson’s disease. Curr Opin Neurol. 2007 Aug;20(4):465-9 10. De Gaspari D, Siri C, Landi A, Cilia R, Bonetti A, Natuzzi F, Morgante L, Mariani CB, Sganzerla E, Pezzoli G, Antonini A. Clinical and neuropsychological follow up at 12 months in patients with complicated Parkinson’s disease treated with subcutaneous apomorphine infusion or deep brain stimulation of the subthalamic nucleus. J Neurol Neurosurg Psychiatry. 2006 Apr;77(4):450-3 11. Alegret M, Valldeoriola F, Martí M, Pilleri M, Junqué C, Rumià J, Tolosa E. Comparative cognitive effects of bilateral subthalamic stimulation and subcutaneous continuous infusion of apomorphine in Parkinson’s disease. Mov Disord. 2004 Dec; 19(12):1463-9 6. Antonini A, Isaias IU, Canesi M, Zibetti M, Mancini F, Manfredi L, Dal Fante M, Lopiano L, Pezzoli G. Duodenal levodopa infusion for advanced Parkinson’s disease: 12-month treatment outcome. Mov Disord. 2007 Jun 15;22(8):1145-9 7. Antonini A, Mancini F, Canesi M, Zangaglia R, Isaias IU, Manfredi L, Pacchetti C, Zibetti M, Natuzzi F, Lopiano L, Nappi G, Pezzoli G. Duodenal levodopa infusion improves quality of life in advanced Parkinson’s disease. Neurodegener Dis. 2008;5(3-4):244-6 8. Nyholm D, Lewander T, Johansson A, Lewitt PA, Lundqvist C, Aquilonius SM. Enteral levodopa/ carbidopa infusion in advanced Parkinson disease: long-term exposure. Clin Neuropharmacol. 2008 Mar-Apr; 31(2):63-73 66 CASOS CLÍNICOS WILHELM WALTER (N. 1957) Wilhelm Walter tiene 52 años y su mujer, Wilhelmina tiene la misma edad. Son propietarios y regentan una estación de servicio; viven en un piso de tres dormitorios en un pequeño pueblo. No tienen niños. El señor Walter tenía 42 cuando observó los primeros signos de la enfermedad de Parkinson en forma de temblor y sufrió dificultades en las actividades motoras finas al utilizar el brazo y la mano derechos. Un neurólogo le diagnosticó la enfermedad de Parkinson tres meses después de la aparición de los primeros síntomas y comenzó el tratamiento con 10 mg de selegilina una vez al día. Esta medicación no obtuvo el efecto deseado y se añadió una dosis de 4 mg de cabergolina una vez al día, lo que provocó una mejoría parcial. Doce meses después se agregó levodopa/carbidopa y se produjo una recuperación casi completa que duró casi tres años. Después de cuatro años con la enfermedad de Parkinson, el señor Walter desarrolló rápidamente fluctuaciones motoras. Los periodos de inmovilidad «off» se volvieron cada vez más graves: podía caminar sólo con mucha dificultad y las funciones de sus manos se vieron muy limitadas. Los periodos de movilidad «on» se combinaron con frecuencia con discinesias importantes, incluyendo la cabeza. No presentaba problemas cognitivos ni depresivos. Hace dos años, el señor Walter se pasaba el 40% del tiempo en que estaba despierto sufriendo inmovilidad «off» y el 45% con discinesias. Las diversas modificaciones del tratamiento por vía oral obtuvieron sólo efectos parciales y temporales. En aquel momento, el señor Walter podía trabajar apenas durante unas horas al día en la estación de servicio, lo que tenía que compensar su mujer, de forma que trabajaba hasta 70 horas a la semana. Además, se ocupaba de su marido y su situación social se volvió extremadamente tensa. En 2006 el señor Walter ingresó en la planta de neurología del hospital universitario con el objetivo de comenzar el tratamiento con una bomba de apomorfina. Por desgracia, los efectos secundarios fueron tan graves que tuvo que interrumpirse, así que se preparó y llevó a cabo sin complicaciones una operación de estimulación cerebral profunda (DBS) bilateral en el núcleo subtalámico. Tras la operación se produjo una marcada mejoría en las funciones motoras. Los periodos de inmovilidad desaparecieron casi por completo al igual que las discinesias, lo que derivó en la reducción de la medicación oral, de 850 mg diarios a 350 mg diarios de levodopa/carbidopa; se retiró la cabergolina (8 mg diarios); se comenzó la administración de 0,35 mg de pramipexol tres veces al día y se retiró la selegilina (10 mg diarios). El único efecto secundario fue un estado de ánimo depresivo durante los primeros tres meses tras la operación. Después de la operación, el señor Walter pudo volver a trabajar a jornada completa. Además, era capaz de llevar a cabo todas las actividades diarias sin ayuda. La calidad de vida relacionada con la salud mejoró significativamente según la escala PDQ-39. (Este informe está basado en el historial de un paciente real; se han modificado algunos detalles.) 68 Costes del Sr. Walters La progresión de la enfermedad de Parkinson de D. Wilhelm Walter se puede dividir en tres etapas según la gravedad de la enfermedad, las complicaciones y los costes involucrados. La primera etapa, que duró tres años, produjo buenos resultados del tratamiento y el Sr. Walters fue capaz de continuar trabajando a tiempo completo. Los costes anuales, durante esta fase, fueron de aproximadamente 1.774 euros. En la segunda etapa, más avanzada, el tratamiento se hacía cada vez más difícil. El Sr. Walters se volvió menos activo y esto disminuyó significativamente su calidad de vida. Los gastos anuales para controlar la enfermedad se multiplicaron por diez. Durante la tercera etapa, tras el tratamiento con DBS, el Sr. Walters mejoró considerablemente. Comenzó a desempeñar mejor las tareas cotidianas y su calidad de vida se restauró. Fue capaz de volver a trabajar a tiempo completo después de un período forzoso de trabajo a tiempo parcial debido al impacto de la enfermedad. El coste para el primer año de esta tercera fase, que incluía la operación de DBS en sí y el ajuste del tratamiento, fue de aproximadamente 35.608 euros. En los años siguientes, la cifra se redujo hasta alrededor de 2.163 euros por año. (Este informe se basa en la historia clínica de un paciente en la vida real, con algunos detalles que han sido modificados). 69 Kristina Mueller (n. 1947) Hace cinco años, bajo tratamiento oral, experimentó fluctuaciones muy rápidas e impredecibles en el estado motor y pasaba aproximadamente cuatro horas de sus horas activas en estado de inmovilidad y cinco horas en movilidad con discinesias. Kristina Mueller, de 62, es economista, pero no trabaja desde hace cinco años. Su marido Kasper tiene 62 años, es ingeniero y trabaja en una destilería. Sus dos hijos, Anton (28) y Fredrik (26) están en la universidad y viven allí. Kristina y Kasper son propietarios de su vivienda, situada en el centro de una ciudad de tamaño medio. Los periodos de inmovilidad eran muy pronunciados, con hipocinesia extrema que le impedía caminar y utilizar las manos. Durante ellos también sufría marcada angustia y pensamientos depresivos. Las discinesias eran en ocasiones muy marcadas en los periodos de movilidad lo que afectaba claramente a su calidad de vida. Cuando la señora Mueller tenía 48 años apareció el primer síntoma de la enfermedad de Parkinson, un síntoma motor: hipocinesia izquierda. Durante algunos años antes de desarrollar este síntoma había sufrido problemas de depresión y angustia, que pueden haber estado relacionados con la enfermedad de Parkinson. Desde la aparición del primer síntoma motor hasta la confirmación del diagnóstico, la señora Mueller visitó a varios médicos en diversas ocasiones en el plazo de 18 meses. La señora Mueller estaba muy asustada por los periodos de inmovilidad y solía sobremedicarse para compensarlo, lo que resultó en unas discinesias todavía más pronunciadas. En esta fase, su marido tuvo que reducir su jornada laboral a la mitad para ayudar a su mujer. Además, un equipo de enfermería iba a la casa para ayudar a la señora Mueller por las mañanas temprano y por las tardes. Pasaba cinco semanas al año en plantas de neurología (clínicas de rehabilitación y hospitales para enfermos en fases agudas) y pasó cuatro semanas en una clínica de reposo. Para su marido, que tampoco tenía buena salud, se estaba volviendo muy difícil hacer frente a la responsabilidad laboral y de su mujer, por lo que comenzaron entonces las conversaciones sobre la conveniencia de ingresarla con más frecuencia en una clínica de reposo. Comenzó con un régimen de tratamiento de 10 mg una vez al día de selegilina, levodopa/benserazida, 300 mg al día, con resultados excelentes; un mes más tarde se añadió una dosis de 4 mg al día de cabergolina. Este régimen de medicación funcionó, con apenas unas pequeñas modificaciones, de forma eficaz durante 5 años para la señora Mueller. Hace siete años aparecieron las fluctuaciones motoras. En un principio se trataba de fluctuaciones de inmovilidad «off» que se compensaron de forma correcta durante dos a tres años aumentando el número de dosis de levodopa y con una dosis mayor del agonista de la dopamina. Sin embargo, durante cinco años también ha sufrido discinesias que son en ocasiones bastante intensas. En aquel momento, se envió a la señora Mueller por primera vez al departamento de neurología del hospital universitario. Los neurólogos sugirieron el uso de una bomba de apomorfina y se le ingresó en 70 universitario y se cambió el tratamiento de infusión de apomorfina a infusión intraduodenal de levodopa/carbidopa, una modificación de tratamiento funcionó muy bien: su efecto era claramente más fuerte que el de la apomorfina y no se presentaron efectos secundarios ni complicaciones. Los periodos de inmovilidad desaparecieron casi por completo y las discinesias mejoraron de forma continua, por lo que se le retiró el resto de medicamentos. planta, donde pasó dos semanas para comenzar con la terapia de infusión de apomorfina subcutánea. Tras recibir el alta, recibió infusiones de 4 mg/h de apomorfina y dosis en bolo de 3 mg a demanda. Además, recibía un total de 450 mg de levodopa/carbidopa al día. El tratamiento con apomorfina produjo inicialmente una mejora muy marcada de su estado. El tiempo de inmovilidad se redujo a media hora al día; las discinesias también mejoraron significativamente y sus problemas psiquiátricos se redujeron. La señora Mueller pudo volver a trabajar a jornada completa y no fue necesario volver a ingresarla en el hospital. El equipo de enfermería acudía a la casa por las mañanas y por las tardes para ayudar con la bomba y con otros asuntos prácticos y no volvió a hablarse del ingreso en una clínica de reposo. Tras tres años y medio con la infusión de levdopa, la señora Mueller continúa disfrutando de unos efectos excelentes. Prácticamente no sufre de periodos de inmovilidad, es decir, sólo una o dos veces por semana, durante un par de minutos; además no sufre discinesia ni padece depresión ni angustia. Se ocupa de sí misma y no ha sido necesario acudir a la clínica de reposo durante los tres últimos años. Acude tres veces al mes a clínicas ambulatorias en el hospital universitario y, durante los tres últimos años, ha ingresado en la planta de neurología una vez, durante cinco días. No obstante, tras recibir apomorfina durante ocho meses, la señora Mueller comenzó a sufrir cada vez más problemas con una erupción en la piel, es decir, nódulos en los puntos en los que se inyectaba la apomorfina. Intentó solucionar el problema cambiando el punto de infusión con frecuencia e incluso desarrolló su propio sistema de tubos que permitía la infusión simultánea en varios puntos subcutáneos diferentes, pero esto no solucionó el problema. La reacción cutánea aumentó de intensidad a la vez que se reducían los efectos de la apomorfina contra la enfermedad; volvieron a aumentar las fluctuaciones y el tiempo de inmovilidad «off» aumentó hasta las tres horas y media al día. La señora Mueller ha podido continuar con su trabajo a jornada completa y se jubilará el año que viene por la edad. No ha sido necesario ingresarla en una clínica de reposo y se ha observado una importante mejoría de su calidad de vida en lo que a la salud se refiere, según los registros PDQ-39 del departamento de neurología de la universidad. (Este informe está basado en el historial de una paciente real; se han modificado algunos detalles). En aquel momento salió al mercado un tratamiento nuevo, la bomba intraduodenal de gel de levodopa/carbidopa.La señora Mueller volvió a ingresar en el hospital 71 Los costes de la Sra. Mueller redujeron a poco más de 44.00 euros por año, y eran casi exclusivamente médicos; solamente una cantidad muy pequeña correspondía a atención sanitaria. La vida de Dña. Kristina Mueller con Párkinson puede dividirse en cuatro etapas. La primera etapa duró cinco años, tiempo durante el cual mantuvo un buen control de los síntomas siguiendo el tratamiento oral y disfrutó de una alta calidad de vida. El gasto anual para la medicación y lasvisitas al médico durante este período fuede 1.812 euros. (Este informe se basa en la historia clínica de un paciente en la vida real, con algunos detalles que han sido modificados). Durante la segunda etapa, que también duró cinco años, las fluctuaciones motoras dieron comienzo y la Sra. Mueller sufrió discinesias graves. Esto llevó a una disminución de la calidad de vida, varias visitas al hospital, citas médicas, ajustes de la medicación y la baja laboral por enfermedad. Los costes anuales se elevaron a unos 64.277 euros. La tercera etapa se define por un período de poco más de seis meses, cuando la señora Mueller se sometió a un tratamiento de la bomba de apomorfina. Esto dio lugar a mejoras en su calidad de vida y regresó al trabajo. Sin embargo, el tratamiento es caro y, a pesar de más de un cincuenta por ciento de reducción en el coste de la asistencia sanitaria, el coste total fue de 64.277 euros. En la cuarta etapa, debido a los efectos secundarios y a una disminución de la eficacia de la apomorfina, la Sra. Mueller comenzó a recibir tratamiento con levodopa/carbidopa. Esto mejoró los síntomas y disfrutó de una mejor calidad de vida una vez más. Los costes para el primer año fueron un poco más de 51.465 euros, lo que incluyó las pruebas y el inicio del tratamiento con levodopa/carbidopa. Durante los años siguientes, los costes se 72 Andrew Brown (n. 1952) de la dopamina (cabergolina) además de selegilina pero, a pesar de estos cambios, las fluctuaciones continuaron presentándose en parte. El señor Brown fue remitido a una clínica especializada en trastornos del movimiento en el hospital universitario e ingresó en la planta de neurología durante diez días para optimizar el tratamiento contra la enfermedad de Parkinson; entonces recibió la medicación siguiente: levodopa/ benserazida, 100/25, seis dosis al día, 6 mg de cabergolina una vez al día, seis dosis de 200 mg de entacapona al día y 10 mg de selegilina una vez al día. Además se le indicó que debía tomar un comprimido de levodopa/benserazida 100/25 a demanda si lo necesitaba. Los cambios en la medicación produjeron una clara mejora del estado clínico, pero transcurridos 6 meses las fluctuaciones en la función motora se volvieron problemáticas. El señor Brown tiene 57 ha sido actor profesional desde que tenía 21 años y trabaja en un teatro. Su mujer Amanda, de 54 años, trabaja a tiempo parcial como secretaria. Tienen un hijo, David, de 19 años, que vive con ellos en una pequeña casa de una zona residencial. El señor Brown vio aparecer los primeros signos de la enfermedad de Parkinson a los 45 años, cuando se dio cuenta de que su brazo derecho no funcionaba igual de bien y de que, además, presentaba problemas con las funciones motoras finas, como escribir, así como dolor en el hombro. Tras visitar varias veces al médico de familia, un traumatólogo y, por último, a un neurólogo, recibió el diagnóstico de enfermedad de Parkinson un año después de la aparición de los primeros síntomas. Comenzó un tratamiento con levodopa con un resultado excelente y durante los primeros tres años el señor Brown pudo casi olvidar que sufría la enfermedad de Parkinson, siempre y cuando tomase su medicina. Llegados a este punto, el señor Brown (ahora con 50 años) sufría repentinos periodos de inmovilidad «off» entre tres y cinco veces por día; cuando estaba en ese estado le era imposible caminar y presentaba claras dificultades con la función motora de las manos. La levodopa soluble era eficaz, pero sólo a los 40 minutos. No presentaba discinesias y sus funciones cognitivas eran normales. El señor Brown estaba teniendo problemas con su trabajo (los periodos de inmovilidad repentinos le impedían por completo participar en las representaciones). El teatro le encomendó otras tareas menos gratificantes para él y redujo la jornada a la mitad por enfermedad durante nueve meses, lo que le llevó a plantearse si debía dejar de trabajar por completo. Trascurridos tres años comenzaron a aparecer los problemas. El señor Brown, que ahora tomaba tres dosis de levodopa/ benserazida 100/25 al día, notaba los síntomas a última hora de la noche y por la mañana temprano. Además, se dio cuenta de que había huecos en el efecto de la medicación durante el día, que comenzaban una o dos horas antes de tener que tomar la siguiente dosis. El neurólogo aumentó el número de dosis de levodopa y agregó entacapona a cada una de las dosis de levodopa, una modificación que solucionó el problema durante aproximadamente un año. La medicación tuvo que modificarse de nuevo: se agregó un agonista 74 El neurólogo de la universidad consideró que las inyecciones de apomorfina a demanda constituían una buena opción y el señor Brown volvió a ingresar en la planta de neurología. Las pruebas de apomorfina se llevaron a cabo con inyecciones de 3 mg y obtuvieron efectos claros y buenos. El tratamiento con pluma de apomorfina comenzó y el señor Brown recibió instrucciones de ponerse una inyección de 3 mg de apomorfina tan pronto como sintiera un periodo de inmovilidad durante la terapia por vía oral normal, una modificación que funcionó a la perfección: en nueve casos de cada diez, el señor Brown obtenía el efecto completo de las inyecciones de apomorfina y, tras una media de 6 a 7 minutos, volvía a presentar funciones motoras normales. En aquellos casos en los que no se presentaba un buen efecto claro tras la primera inyección, el señor Brown se ponía una segunda inyección 15 minutos después de la primera, de manera que pudo eliminar prácticamente todos los periodos de inmovilidad. apomorfina, los tiempos de inmovilidad se redujeron a una media de 30 minutos. Se produjo una notable mejora en la calidad de vida en lo que a salud se refiere, según se documentó mediante la escala PDQ-39 en el departamento de neurología de la universidad. El efecto de las inyecciones de apomorfina ha permanecido estable durante los últimos cinco años. En lo que respecta al tratamiento oral, solamente ha sido necesario realizar pequeños cambios. El señor Brown continúa trabajando a jornada completa; su calidad de vida, en lo que respecta a la salud, sigue siendo estable y utiliza una media de cuatro inyecciones y media de apomorfina al día. Ahora su medicación oral es la siguiente: seis dosis al día de levodopa/benserazida/entacapona 100/25/200, 16 mg de ropinirola ER una vez al día y 10 mg de selegilina una vez al día. (Este informe se basa en el historial de un paciente real; se han modificado algunos detalles). Gracias a este tratamiento, el señor Brown pudo volver a trabajar a jornada completa y era capaz de participar en representaciones teatrales. Cuando sentía que se acercaba un periodo de inmovilidad, se ponía rápidamente una inyección y podía continuar con sus actividades sin ninguna interrupción. Las inyecciones de apomorfina resultaron en un mejor control de la sintomatología lo que, a su vez, le llevó a una mayor confianza en sí mismo y mejoró las posibilidades de vivir una vida normal. El señor Brown volvió a jugar al golf y recuperó otras partes de su vida social. Antes de la apomorfina el señor Brown había pasado una media de dos horas y media en inmovilidad al día; cuando usaba la 75 Los costes del Sr. Brown La progresión de la enfermedad del Sr. Andrew Brown, se puede dividir en tres etapas. La primera etapa, durante la cual los síntomas estuvieron bien controlados, duró tres años. Gozaba de una buena calidad de vida durante este período y los costes anuales fueron de 431 euros, de los cuales un tercio se destinó a la medicación. Al comienzo de la segunda fase comenzó el “efecto de fin de dosis”. La medicación de Brown se ajustó, lo que ayudó durante un tiempo, pero los beneficios fueron de corta duración, los síntomas empeoraron y su calidad de vida cayó. Pasó la mitad de su vida laboral durante este tiempo de baja por enfermedad y los gastos médicos se multiplicaron por veinte. Junto con el pago de la asistencia sanitaria, los costes incurridos durante este período fueron de aproximadamente 18.264 euros por año. La tercera etapa comenzó cuando se introdujo la apomorfina y la calidad de vida del Sr. Brown empezó a mejorar. Volvió a trabajar a tiempo completo y, a excepción del primer año de este período cuando los costes se estiman en poco más de 14.219 euros, no requirió más estancias del hospital para los ajustes de tratamiento. En los años siguientes, funcionaba bien con el tratamiento combinado del inyector-pluma de apomorfina y la medicación oral. Los gastos anuales, que ahora eran casi en su totalidad médicos, cayeron hasta 11.123 euros. (Este informe se basa en la historia clínica de un paciente en la vida real, con algunos detalles que han sido modificados). 76 BIBLIOGRAFÍA ENFErmedad de Parkinson. aspectos DIVERSOS Balami J, Robertson D. «Parkinson’s disease and sexuality». Br J Hosp Med (Lond). 2007; 68: 644-7. Revisión Borek LL, Amick MM, Friedman JH. «Non-motor aspects of Parkinson’s disease». CNS Spectr. 2006; 11: 541-54. Revisión Chaudhuri KR. «Prevalence of nonmotor symptoms in Parkinson’s disease in an international setting; study using non-motor symptoms questionnaire in 545 patients». Mov Disord. 2007; 22: 1623-9 Chaudhuri KR, Healy DG, Schapira AH; National Institute for Clinical Excellence. «Non-motor symptoms of Parkinson’s disease: diagnosis and management». Lancet Neurol. 2006; 5: 235-45 Munno D, Caporale S, Zullo G, Sterpone S, Malfatto A, Zeme S, Pagni CA. «Neuropsychologic assessment of patients with advanced Parkinson disease submitted to extradural motor cortex stimulation». Cogn Behav Neurol. 2007; 20: 1-6 Chou KL, Evatt M, Hinson V, Kompoliti K. «Sialorrhea in Parkinson’s disease: a review». Mov Disord. 2007; 22: 2306-13. Revisión Papatsoris AG, Deliveliotis C, Singer C, Papapetropoulos S. «Erectile dysfunction in Parkinson’s disease». Urology. 2006; 67: 447-51. Revisión Clarke CE. «Parkinson’s disease». BMJ. 2007; 335: 441-5. Revisión Richard IH. «Anxiety disorders in Parkinson’s disease». Adv Neurol. 2005; 96: 42-55. Revisión Comella CL. «Sleep disorders in Parkinson’s disease: an overview». Mov Disord. 2007; 22 Suppl 17: S367-73. Revisión Rolan T. «Sleep and Parkinson’s disease». Mo Med. 2006; 103: 529-32. Revisión Rubin SM. «Parkinson’s disease in women». Dis Mon. 2007; 53: 206-13. Revisión Dhawan V, Healy DG, Pal S, Chaudhuri KR. «Sleeprelated problems of Parkinson’s disease». Age Ageing. 2006; 35: 220-8. Revisión Schrag A, Dodel R, Spottke A, Bornschein B, Siebert U, Quinn NP. «Rate of clinical progression in Parkinson’s disease. A prospective study». Mov Disord. 2007; 22: 938-45 Dowding CH, Shenton CL, Salek SS. «A review of the health-related quality of life and economic impact of Parkinson’s disease». Drugs Aging. 2006; 23: 693721. Revisión Stewart L. «Using nursing skills to relieve the symptoms of Parkinson’s disease. Interview by Anne Manchester». Nurs N Z. 2008; 14: 16-7 Dubow JS. «Autonomic dysfunction in Parkinson’s disease». Dis Mon. 2007 Tolosa E, Compta Y. «Dystonia in Parkinson’s disease». J Neurol. 2006; 253 Supl 7:VII7-13. Revisión Freedom T. «Sleep and Parkinson’s disease». Dis Mon. 2007; 53: 275-90. Revisión Truong DD, Bhidayasiri R, Wolters E. «Management of non-motor symptoms in advanced Parkinson disease». J Neurol Sci. 2008; 266: 216-28 Goldmann Gross R, Siderowf A, Hurtig HI. «Cognitive impairment in Parkinson’s disease and dementia with lewy bodies: a spectrum of disease». Neurosignals. 2008; 16: 24-34. Revisión Winge K, Nielsen KK, Stimpel H, Lokkegaard A, Jensen SR, Werdelin L. «Lower urinary tract symptoms and bladder control in advanced Parkinson’s disease: effects of deep brain stimulation in the subthalamic nucleus». Mov Disord. 2007; 22: 220-5 Grujic Z. «Cognitive disturbances in Parkinson’s disease». Dis Mon. 2007; 53: 302-8. Revisión Jankovic J. «Parkinson’s disease and movement disorders: moving forward». Lancet Neurol. 2008; 7: 9-11. Revisión Zesiewicz TA, Sullivan KL, Hauser RA. «Nonmotor symptoms of Parkinson’s disease». Expert Rev Neurother. 2006; 6: 1811-22. Revisión Kashihara K. «Weight loss in Parkinson’s disease». J Neurol. 2006; 253 Supl 7: VII38-41. Revisión Ziemssen T, Reichmann H. «Non-motor dysfunction in Parkinson’s disease». Parkinsonism Relat Disord. 2007; 13: 323-32. Revisión Martinez-Martin P, Schapira AH, Stocchi F, Sethi K, Odin P, MacPhee G, Brown RG, Naidu Y, Clayton L, Abe K, Tsuboi Y, MacMahon D, Barone P, Rabey M, Bonuccelli U, Forbes A, Breen K, Tluk S, Olanow CW, Thomas S, Rye D, Hand A, Williams AJ, Ondo W, Organización Mundial de la Salud. Neurological Disorders: public health challenges - Parkinson’s Disease, 2006; 3.8: 140–150 78 enfermedad de Parkinson. tratamientos Antonini A. «Continuous dopaminergic stimulation-from theory to clinical practice». Parkinsonism Relat Disord. 2007 Supl:S24-8. Revisión Blahak C, Wöhrle JC, Capelle HH, Bäzner H, Grips E, Weigel R, Hennerici MG, Krauss JK. «Tremor reduction by subthalamic nucleus stimulation and medication in advanced Parkinson’s disease». J Neurol. 2007; 254: 169-78 Coelho M, Ferreira J, Rosa M, Sampaio C. «Treatment options for non-motor symptoms in late-stage Parkinson’s disease». Expert Opin Pharmacother. 2008; 9):523-35. Revisión Diamond A, Jankovic J. «Treatment of advanced Parkinson’s disease». Expert Rev Neurother. 2006; 6: 1181-97. Revisión Fargel M, Grobe B, Oesterle E, Hastedt C, Rupp M. «Treatment of Parkinson’s disease: a survey of patients and neurologists». Clin Drug Investig. 2007; 27: 207-18 Giroux ML. «Parkinson disease: managing a complex, progressive disease at all stages». Cleve Clin J Med. 2007; 74: 313-4, 317-8, 320-2. Revisión Haq IU, Lewitt PA, Fernandez HH. «Apomorphine therapy in Parkinson’s disease: a review». Expert Opin Pharmacother. 2007; 8: 2799-809. Revisión Horstink M, Tolosa E, Bonuccelli U, Deuschl G, Friedman A, Kanovsky P, Larsen JP, Lees A, Oertel W, Poewe W, Rascol O, Sampaio C. «Review of the therapeutic management of Parkinson’s disease. Report of a joint task force of the European Federation of Neurological Societies (EFNS) and the Movement Disorder Society-European Section (MDS-ES). Part II: late (complicated) Parkinson’s disease». Eur J Neurol. 2006; 13: 1186-202. Revisión Nyholm D. «The rationale for continuous dopaminergic stimulation in advanced Parkinson’s disease». Parkinsonism Relat Disord. 2007; 13 Supl:S13-7. Revisión Nyholm D. «Enteral levodopa/carbidopa gel infusion for the treatment of motor fluctuations and dyskinesias in advanced Parkinson’s disease». Expert Rev Neurother. 2006; 6: 1403-11. Revisión Pahwa R, Koller WC, Trosch RM, Sherry JH; APO303 Study Investigators. «Subcutaneous apomorphine in patients with advanced Parkinson’s disease: a doseescalation study with randomized, double-blind, placebo-controlled crossover evaluation of a single dose». J Neurol Sci. 2007; 258: 137-43 Poewe WH, Rascol O, Quinn N, Tolosa E, Oertel WH, Martignoni E, Rupp M, Boroojerdi B; SP 515 Investigators. «Efficacy of pramipexole and transdermal rotigotine in advanced Parkinson’s disease: a double-blind, double-dummy, randomised controlled trial». Lancet Neurol. 2007; 6: 513-20 The Entacapone to Tolcapone Switch Study Investigators. «Entacapone to tolcapone switch: Multicenter double-blind, randomized, active-controlled trial in advanced Parkinson’s disease». Mov Disord. 2007; 22: 14-9 Tse W. «Optimizing pharmacotherapy: strategies to manage the wearing-off phenomenon». J Am Med Dir Assoc. 2006; 7 Supl 2: 12-7. Revisión Westin J, Nyholm D, Groth T, Dougherty MS, Yerramsetty PK, Palhagen SE. «Outcome prediction of enteral levodopa/carbidopa infusion in advanced Parkinson’s disease». Parkinsonism Relat Disord. 2006; 12: 509-13 Lew M. «Overview of Parkinson’s disease». Pharmacotherapy. 2007; 27 (12 Pt 2): 155S-160S. Revisión Wolters ECh. «Deep brain stimulation and continuous dopaminergic stimulation in advanced Parkinson’s disease». Parkinsonism Relat Disord. 2007; 13: S18-23. Revisión Melamed E, Ziv I, Djaldetti R. «Management of motor complications in advanced Parkinson’s disease». Mov Disord. 2007; 22 Supl 17: S379-84. Revisión Yu H, Neimat JS. «The treatment of movement disorders by deep brain stimulation». Neurotherapeutics. 2008; 5: 26-36. Revisión Nyholm D, Nilsson Remahl AI, Dizdar N, Constantinescu R, Holmberg B, Jansson R, Aquilonius SM, Askmark H. «Duodenal levodopa infusion monotherapy vs oral polypharmacy in advanced Parkinson disease». Neurology. 2005; 64: 216-23 79 Enfermedad de Parkinson. Efectos secundarios Bhidayasiri R, Truong DD. «Motor complications in Parkinson’s disease: clinical manifestations and management». J Neurol Sci. 2008; 266: 204-15. Revisión Onofrj M, Thomas A, Bonanni L. «New approaches to understanding hallucinations in Parkinson’s disease: phenomenology and possible origins». Expert Rev Neurother. 2007; 7: 1731-50. Revisión Bonvin C, Horvath J, Christe B, Landis T, Burkhard PR. «Compulsive singing: another aspect of punding in Parkinson’s disease». Ann Neurol. 2007; 62: 525-8 O’Sullivan SS, Evans AH, Lees AJ. «Punding in Parkinson’s disease». Pract Neurol. 2007; 7: 397-9 Ferreri F, Agbokou C, Gauthier S. «Recognition and management of neuropsychiatric complications in Parkinson’s disease». CMAJ. 2006; 175: 1545-52. Revisión Hauser RA. «Long-term care of Parkinson’s disease. Strategies for managing “wearing off” symptom reemergence and dyskinesias». Geriatrics. 2006; 61: 14-20. Revisión Kessler A, Rezak M. «Complications of dopaminergic therapy». Dis Mon. 2007; 53: 223-6. Revisión Williams-Gray CH, Foltynie T, Lewis SJ, Barker RA. «Cognitive deficits and psychosis in Parkinson’s disease: a review of pathophysiology and therapeutic options». CNS Drugs. 2006; 20: 477-505. Revisión Wolters ECh. «PD-related psychosis: pathophysiology with therapeutical strategies». J Neural Transm Supl. 2006; 71: 31-7. Revisión Zesiewicz TA, Sullivan KL, Hauser RA. «Levodopainduced dyskinesia in Parkinson’s disease: epidemiology, etiology, and treatment». Curr Neurol Neurosci Rep. 2007; 7: 302-10. Revisión Enfermedad de Parkinson. patologías concomitantes Boeve BF. «Parkinson-related dementias». Neurol Clin. 2007; 25: 761-81. Revisión McKeith I. «Dementia with Lewy bodies and Parkinson’s disease with dementia: where two worlds collide». Pract Neurol. 2007; 7: 374-82. Revisión Metzler-Baddeley C. «A review of cognitive impairments in dementia with Lewy bodies relative to Alzheimer’s disease and Parkinson’s disease with dementia». Cortex. 2007; 43: 583-600. Revisión Reijnders JS, Ehrt U, Weber WE, Aarsland D, Leentjens AF. «A systematic review of prevalence studies of depression in Parkinson’s disease». Mov Disord. 2008; 23: 183-9; quiz 313. Revisión Richard IH. «Depression and apathy in Parkinson’s disease». Curr Neurol Neurosci Rep. 2007; 7: 295301 80 PREGUNTAS SOBRE LA ENFERMEDAD DE PARKINSON pREGUNTAS SOBRE LA ENFERMEDAD DE PARKINSON ¿qUÉ ES la enfermedad de PARKINSON? La enfermedad de Parkinson es un trastorno neurológico progresivo considerado como una de las enfermedades neurológicas más comunes, en la que se pierden determinadas neuronas específicas, lo que da lugar a los principales síntomas típicos, como temblor, agarrotamiento de los músculos y lentitud de movimiento. Cada persona con enfermedad de Parkinson experimenta síntomas diferentes; por ejemplo, no todo el mundo sufre temblores y, para algunas, la rigidez es el principal síntoma, aunque con la medicación moderna, los síntomas pueden controlarse cada vez mejor. La enfermedad de Parkinson viene causada por la destrucción de las neuronas del cerebro que producen el neurotransmisor dopamina, similar a la destrucción natural que ocurre con el envejecimiento, aunque con esta enfermedad el proceso es mucho más rápido. ¿De dónde procede el nombre de la enfermedad? La enfermedad de Parkinson recibe su nombre del médico londinense James Parkinson (1755–1824), quien identificó los síntomas típicos de la enfermedad en su publicación An essay on the shaking palsy. ¿Qué CAUSA la enfermedad? Todavía no se conocen las causas de la enfermedad de Parkinson. Algunos venenos como, por ejemplo, las toxinas de los mohos o las drogas sintéticas, pueden provocar su aparición; además, algunos genes pueden desencadenar la enfermedad de Parkinson si resultan dañados y los daños cerebrales pueden provocar síntomas de enfermedad de Parkinson. ¿puede evitarSE la enfermedad? Algunos productos parecen tener propiedades protectoras, entre ellos el té verde, la coenzima Q10, los tomates, la cafeína y la nicotina. Además de los múltiples antioxidantes que se recomiendan a las poblaciones de alto riesgo, hay otros antioxidantes que incluyen el β-caroteno natural, δ-α tocoferol succinato, vitamina C, coenzima Q10, NADH, N-acetilcisteína, zinc y selenio. 82 ¿hasta qué punto es común la enfermedad de Parkinson? La enfermedad de Parkinson afecta a una de cada cien personas de más de 60, la edad media de inicio de la enfermedad, aunque también puede afectar a personas más jóvenes: se estima que entre el 5 y el 10% de las personas que sufren enfermedad de Parkinson presentan su variante juvenil (inicio con edad igual o inferior a los 40 años). ¿A quién afecta? La enfermedad de Parkinson afecta a hombres y mujeres casi en igual proporción. No tiene límites sociales, étnicos, económicos ni geográficos. De todos los trastornos neurodegenerativos, es el segundo en importancia en número de casos, por detrás de la enfermedad de Alzheimer: conviven con la enfermedad hasta 1,2 millones de personas en los cinco mayores países de la UE. A pesar de que la enfermedad de Parkinson suele aparecer después de los 65 años, el 15% de los casos se diagnostica antes de los 50. ¿Cuáles son los síntomas? La enfermedad de Parkinson se caracteriza por cuatro rasgos principales: – Temblor de una extremidad en reposo – Lentitud de movimientos (bradicinesia) – Rigidez (agarrotamiento, mayor resistencia al movimiento pasivo) de las extremidades o el tronco – Mal equilibrio (inestabilidad postural) Cuando se presentan al menos dos de estos síntomas y, especialmente, si resultan más patentes en un lado del cuerpo que en el otro, se diagnostica enfermedad de Parkinson, siempre y cuando no haya rasgos atípicos que sugieran un diagnóstico diferente. Las personas pueden comenzar a darse cuenta de que algo no va bien al ver que aparece temblor en una extremidad; los movimientos son más lentos y lleva más tiempo realizar una actividad, o si presentan agarrotamiento y tienen problemas de equilibrio. En un principio, los síntomas son una combinación variable de temblores, bradicinesia, rigidez e inestabilidad postural. Los síntomas comienzan normalmente en un lado del cuerpo y, con el tiempo, afectan también al otro lado. La expresión del rostro también sufre cambios, de modo que existe cierta rigidez facial (inexpresividad que muestra pocas emociones) o mirada fija (debido a que se reduce la frecuencia de parpadeo). Son comunes las quejas sobre la parálisis de un hombro o sobre el arrastre del pie del lado afectado. Dado que los síntomas aparecen de forma gradual, las personas mayores pueden atribuir estos cambios al envejecimiento. Con frecuencia se cree que el temblor es «inestabilidad», la bradicinesia se considera como un «enlentecimiento» normal y el agarrotamiento se atribuye a la artritis. La postura encorvada, común en la enfermedad de Parkinson, puede atribuirse a la edad o a la osteo83 porosis. Tanto la gente joven como las personas mayores pueden presentar los síntomas iniciales durante un año o más antes de solicitar una valoración médica. En un principio los síntomas son leves, normalmente sólo en un lado del cuerpo. Aunque el temblor en reposo es una de las características principales de la enfermedad de Parkinson y es el síntoma que se presenta con mayor frecuencia, algunas personas nunca llegan a desarrollarlo. Temblor El temblor puede ser el síntoma menos limitante pero suele ser el que más avergüenza a los afectados, que pueden mantener la mano afectada en el bolsillo, detrás de la espalda o sujetar algo para controlar el temblor, que puede provocar más tensión nerviosa psicológica que cualquier otra limitación física. Con el tiempo, los síntomas iniciales empeoran, el leve temblor se vuelve más molesto y patente; es posible que se produzcan dificultades para cortar la comida o manejar los utensilios con la extremidad afectada. Lentitud de movimientos La lentitud de movimientos (bradicinesia) se convierte en un problema importante y es el síntoma más incapacitante. La lentitud puede interferir en la rutina diaria y hacer que actividades tales como vestirse, afeitarse o ducharse lleven la mayor parte del día. La movilidad se ve reducida y se vuelve complicado sentarse o levantarse de una silla, entrar o salir del coche o darse la vuelta en la cama; se camina más despacio y se adopta una postura encorvada con la cabeza y los hombros colgando hacia delante; la voz se vuelve suave y monótona; la falta de equilibrio puede resultar en caídas; la caligrafía se vuelve pequeña (micrografía) e ilegible y los movimientos automáticos, como el balanceo de los brazos al caminar, se reducen. Rigidez La rigidez de la enfermedad de Parkinson es un agarrotamiento de los músculos. Para probarla, el médico que realiza la exploración mueve la parte del cuerpo afectada pero relajada, de forma lenta y suave, y comprueba si hay alguna resistencia al movimiento. Inestabilidad (falta de equilibrio) La capacidad para mantener la postura y el equilibrio puede verse afectada en las personas con enfermedad de Parkinson. Este hecho puede llevar a que el equilibrio sea malo (inestabilidad postural) y se sufra inestabilidad al caminar, girarse o mantenerse de pie, o al realizar acciones como levantarse de una silla o agacharse. Cualquiera de estos movimientos inestables puede llevar a una caída, una de las causas principales de lesiones en los enfermos con enfermedad de Parkinson. Hay muchos dispositivos prácticos, como pasamanos, bastones y andadores, para mejorar la estabilidad y evitar las caídas. Un fisioterapeuta será capaz de identificar el dispositivo para caminar adecuado para cada persona. Los síntomas pueden estar inicialmente restringidos a una sola extremidad, pero suelen acabar extendiéndose a la otra extremidad del mismo lado y, posteriormente, pasar al otro lado del cuerpo. Esta evolución suele ser gradual, pero la velocidad de progresión varía. A medida que los síntomas progresan, es importante que los enfermos hablen 84 con su médico para establecer el tratamiento óptimo. El objetivo del tratamiento no es eliminar los síntomas, sino ayudar a la persona a sobrellevarlos, a funcionar de forma independiente y realizar los ajustes necesarios para una enfermedad crónica. La enfermedad no desaparecerá, pero el control de sus síntomas puede contribuir a reducir las discapacidades. Los enfermos son conscientes de la naturaleza progresiva de la enfermedad y este hecho puede convertirse en una fuente de angustia. Es bastante común que los enfermos vigilen de forma excesiva, tanto a sí mismos como los síntomas, se comparen con otras personas que conocen y que padecen enfermedad de Parkinson (fecha del diagnóstico, nivel de los síntomas, etc.) y eviten situaciones como los grupos de apoyo, donde quizá encuentren a otros enfermos que estén peor que ellos. Los enfermos comentan con frecuencia su preocupación por la evolución de la enfermedad y por su capacidad para seguir trabajando. ¿QUé CAUSA los síntomas? Los síntomas son el resultado de la ruptura de ciertas neuronas que contienen dopamina, uno de los muchos neurotransmisores, es decir, sustancias necesarias para que se produzca la comunicación entre las neuronas. Las neuronas que se encuentran en el centro del cerebro son las encargadas de producir la dopamina, una sustancia que el cerebro utiliza en todo momento para controlar las señales nerviosas, que a su vez, controlan los movimientos del cuerpo. La dopamina, al igual que otros neurotransmisores, se produce y destruye de forma constante pero, con la enfermedad de Parkinson, la producción de dopamina se deteriora mientras que su uso y destrucción continúan, un hecho que produce carencia de dopamina, por lo que el control de los movimientos del cuerpo se deteriora. ¿ES HEREDITARIA LA ENFERMEDAD DE Parkinson? No, la enfermedad de Parkinson no suele ser hereditaria, aunque hay una serie de familias que supuestamente presentan una forma hereditaria de la enfermedad. Incluso en estudios con gemelos idénticos la mayor parte de los datos indican que hay algún elemento adicional que causa la enfermedad. Es probable que existan tanto varios genes que predispongan al individuo a padecer la enfermedad de Parkinson como ciertos factores medioambientales. 85 ¿PRODUCE la enfermedad efectos mentales? En la enfermedad de Parkinson pueden surgir problemas de salud mental. La documentación existente muestra que la medicación que se emplea para tratar la enfermedad de Parkinson o para detener el progreso de la enfermedad pueden provocar: – depresión – alucinaciones – angustia – trastornos de pánico – comportamientos adictivos y obsesivo-compulsivos – trastornos cognitivos – confusión y psicosis con delirio paranoico que lleva al ingreso hospitalario ¿Es mortal LA ENFERMEDAD DE parkinson? No, la gente no muere de la enfermedad de Parkinson, sino con ella. Las complicaciones como, por ejemplo, la neumonía relacionada con la aspiración cuando se tienen dificultades al tragar, pueden llevar a la muerte. La enfermedad de Parkinson en sí misma no causa directamente la muerte. Con los tratamientos de que disponemos hoy en día, la esperanza de vida de una persona con enfermedad de Parkinson es bastante normal y ninguno de los medicamentos que se emplean produce efectos secundarios graves que puedan provocar la muerte. No obstante, en ocasiones en las personas que tienen discapacidades graves (que suelen llevar muchos años sufriendo la enfermedad de Parkinson), su estado mental y físico general puede provocar o agravar otras enfermedades y, de esa forma, contribuir a la causa final de la muerte. ¿Cómo se diagnostica LA ENFERMEDAD DE parkinson? El proceso para realizar un diagnóstico de enfermedad de Parkinson puede ser complicado, puesto que no puede confirmarse con una radiografía ni con un análisis de sangre. Un médico llega al diagnóstico únicamente tras una minuciosa exploración y pueden realizarse análisis de sangre y tomarse imágenes del cerebro utilizando resonancia magnética para descartar otras enfermedades que tienen síntomas parecidos. Las personas que sospechen que padecen enfermedad de Parkinson deben considerar ponerse en manos de un neurólogo especializado en esa enfermedad. Un diagnóstico diferencial incorrecto constituye uno de los problemas principales a la hora de controlar la enfermedad de Parkinson. 86 ¿Qué tratamientos disponibles HAY? Las personas que padecen enfermedad de Parkinson probablemente necesitarán medicación durante el resto de su vida. La medicación continua es una de las piedras angulares del tratamiento y hoy en día los síntomas de la enfermedad pueden aliviarse de forma muy eficaz. Mediante la medicación se controla la deficiencia de dopamina en el cerebro. En las fases iniciales de la enfermedad puede emplearse un único fármaco o una combinación de ellos; el tratamiento médico se inicia con dosis bajas y se aumenta de forma gradual. Además, la medicación es siempre personal y puede variar significativamente de una persona a otra. Después de algún tiempo, la medicación también puede causar efectos secundarios y, por tanto, el tratamiento médico de las personas con enfermedad de Parkinson requiere seguimiento por parte de un médico con grandes conocimientos sobre la enfermedad. ¿IMPORTA la prontitud con la que se inicia al tratamiento tras el diagnóstico? El catedrático Stocchi está convencido de que el tratamiento debe iniciarse lo antes posible y continuarse durante el curso de la enfermedad. Al enlentecer su progreso, las personas con enfermedad de Parkinson pueden mantener una buena calidad de vida durante más tiempo. ¿Cuáles son los medicamentos más HABITUALES? Levodopa La piedra angular de la medicación contra la enfermedad de Parkinson es la levodopa (o L-dopa), un aminoácido que existe de forma natural en el organismo y además en pequeñas cantidades en algunos vegetales cuyo nombre es una abreviatura de dihidroxiL-fenilalanina. Los medicamentos con levodopa son: Madopar, Sinemet y Stalevo y en las últimas fases de la enfermedad, la Duodopa, una medicación basada en bomba. La levodopa es muy eficaz contra los síntomas de la enfermedad de Parkinson. Aunque es el precursor de la dopamina, se emplea levodopa en su lugar porque aquella no puede penetrar directamente en el cerebro. La dosis inicial de la medicación es baja y se incrementa más tarde de forma gradual hasta que se obtiene el mejor alivio de los síntomas posible para el individuo. La levodopa comienza a hacer efecto un par de semanas después de comenzar a utilizarse pero, en ocasiones, puede tardar varios meses en proporcionar el beneficio máximo. Los aminoácidos de las proteínas en la sangre pueden obstruir la absorción y el transporte de la levodopa; por tanto, para que los resultados sean lo mejor posible, la levodopa debe tomarse aproximadamente 30 minutos antes de tomar alimentos que contengan 87 proteínas, como carne, pescado, queso, leche, huevos, etc. La levodopa se absorbe en la parte superior del intestino delgado y, en consecuencia, también depende de la evacuación del estómago. Agonistas de la dopamina Estas sustancias se introducen en el cerebro e imitan los efectos de la dopamina en sus receptores. Sogilen (cabergolina), Parlodel (bromocriptina), Requip (ropinirol), Mirapexin (pramipexol) y apomorfina (administración por medio de pluma y bomba) son agonistas de la dopamina. Además, se dispone de un agonista de la dopamina, Neupro (rotigotina) ahora en forma de parches para aplicarlos sobre la piel. Los agonistas de la dopamina pueden emplearse de forma independiente o en combinación con levodopa. A menudo proporcionan un buen alivio de los síntomas, especialmente de los temblores. Los agonistas de la dopamina también parecen producir algún efecto antidepresivo. Potenciadores de la dopamina La duración de la acción de la levodopa es relativamente corta; por lo tanto, pueden utilizarse medicamentos adicionales que homogeneizan y prolongan su efecto. Tanto dentro como fuera del cerebro, las enzimas descomponen la dopamina en sustancias que no tienen uso alguno en el tratamiento de la enfermedad de Parkinson. Una de estas enzimas es la catecol-O metil transferasa (COMT). Si esta enzima se bloquea, la dosis de levodopa tendrá una mayor duración y se reducirán las fluctuaciones de las concentraciones de dopamina en el cerebro. En la actualidad, disponemos de dos inhibidores de la COMT: Comtan (entacapona) y Tasmar, con autorización (tolcapone). Estos fármacos sólo producen alivio de los síntomas en combinación con levodopa, no de forma independiente; ambos deben tomarse, por tanto, en combinación con ella. Otra enzima, la monoamino oxidasa de tipo B (MAO-B) descompone la dopamina en el cerebro. Los inhibidores de esta enzima, como el Plurimen (selegilina), aumentan la concentración de dopamina y proporcionan un alivio de los síntomas pero no de forma tan eficaz como la levodopa o los agonistas de la dopamina Plurimen produce además un cierto efecto antidepresivo. Algunos datos de investigación indican que el progreso de la enfermedad de Parkinson puede enlentecerse con Plurimen, que se toma normalmente cada mañana con la comida. El impulsor de la dopamina más reciente de esta clase es Azilect (rasagilina); algunas pruebas recientes indican que el inicio del tratamiento con rasagilina de forma temprana puede contribuir a enlentecer el progreso de la enfermedad de Parkinson, además de ofrecer alivio de sus síntomas. Amantadine (amantadina) puede usarse como tratamiento inicial, principalmente en personas de avanzada edad, o para mejorar los efectos de la levodopa. La amantadina es, en realidad, un fármaco utilizado contra las enfermedades víricas, pero puede resultar eficaz contra la enfermedad de Parkinson, ya que aumenta la liberación de dopamina por parte de las neuronas que continúan produciéndola. 88 ¿importa el modo en que se inicia el tratamiento contra lA ENFERMEDAD DE parkinson? Ahora sabemos que las complicaciones motoras no son tanto un reflejo de las propiedades inherentes de la levodopa, sino que se relacionan con la forma en la que se administra. Las pruebas de los estudios preclínicos y clínicos indican que la estimulación pulsátil de los receptores de la dopamina estriatal es un factor clave en el desarrollo de las complicaciones motoras asociadas con la levodopa. Por tanto, en las personas de novo se cree que el establecimiento de una estimulación dopaminérgica más continuada desde el comienzo del tratamiento contra la enfermedad de Parkinson puede evitar la activación de las fluctuaciones motoras y la discinesia. El tratamiento crónico con levodopa en personas con enfermedad de Parkinson lleva con frecuencia al desarrollo de complicaciones motoras, incluyendo discinesia y fluctuaciones motoras. Estas complicaciones se asocian con la estimulación discontinua de los receptores de la dopamina provocada por las dosis orales intermitentes de levodopa. ¿Por qué es mejor administrar la medicación con una bomba que de forma oral en las fases avanzadas de la enfermedad? En las personas con enfermedad de Parkinson más avanzada que ya están sufriendo complicaciones motoras, se cree que la administración de una estimulación más continuada puede invertir el desarrollo de las complicaciones motoras y permitir a las personas disfrutar de unos beneficios del tratamiento más estables. Según el catedrático Per Odin (Bremerhaven), la estimulación dopaminérgica continua (CDS, por sus siglas en inglés) es una estrategia de tratamiento que, hipotéticamente, evita o reduce las complicaciones motoras del tratamiento prolongado con levodopa, las fluctuaciones motoras y la discinesia. La CDS alcanza este objetivo evitando o invirtiendo la sensibilización provocada por la estimulación dopaminérgica intermitente. La hipótesis de la CDS se basa a su vez en otras varias hipótesis. En primer lugar, la estimulación dopaminérgica tónica es fisiológica; en segundo lugar, la sensibilización no es deseable y debe invertirse; en tercer lugar, la reducción de los periodos de falta de respuesta a la medicación y de discinesia puede inducirse de forma simultánea; por último, los estudios clínicos corroboran la hipótesis de la CDS. La bomba de infusión es una buena herramienta en la enfermedad de Parkinson avanzada o incluso moderada, para ayudar a las personas a conseguir una respuesta plasmática más equilibrada y una estimulación más continua en el lugar del receptor posináptico. El perfil plasmático provocado por la infusión es siempre más elevado que el del tratamiento oral pero las concentraciones valle durante el día son muy inferiores. 89 Los estudios farmacocinéticos indican que la clave de la CDS puede residir en la eliminación de las concentraciones valle en lugar de en la generación de una concentración constante del fármaco. Las concentraciones elevadas de levodopa pueden no ser un problema si se evitan unas concentraciones valle bajas. ¿puede ser eficaz una operación CONTRA LA ENFERMEDAD DE Parkinson? Una operación quirúrgica puede aliviar los síntomas de la enfermedad de Parkinson, pero no es una cura. Dado que la cirugía cerebral conlleva riesgos, ésta no suele considerarse a no ser que se hayan probado todos los medicamentos apropiados y no se haya obtenido éxito. Al considerar una operación quirúrgica, es importante consultar tanto con un neurólogo como con un especialista en cirugía cerebral especializado en el tratamiento de la enfermedad de Parkinson. La estimulación cerebral profunda (DBS) es un tratamiento que pertenece a un grupo de terapias que implican la implantación quirúrgica de un dispositivo médico llamado «marcapasos cerebral», que se encarga de enviar impulsos eléctricos a partes específicas del cerebro. Este procedimiento quirúrgico se emplea para tratar el temblor esencial grave y el temblor, la rigidez y la bradicinesia (movimientos lentos) asociados con la enfermedad de Parkinson, así como la distonía primaria y otras afecciones. ¿debe seguirSE una dieta especial? Por lo general, los movimientos intestinales de las personas con enfermedad de Parkinson son más débiles y lentos, y el estómago puede vaciarse con menos frecuencia. La levodopa, que se absorbe en la parte superior del intestino delgado, depende tanto del vaciado del estómago como de la ausencia en éste de aminoácidos en forma de alimentos ricos en proteínas. Por tanto, se recomienda tomar la medicación, especialmente la levodopa, aproximadamente 30 minutos antes de comer. Algunos pacientes prefieren comer los alimentos más ricos en proteínas por las tardes. Sin embargo, el aspecto más importante es mantener una alimentación nutritiva, variada, equilibrada y rica en fibra. Quizá sea una buena idea consultar con un especialista en dietética para obtener asesoramiento. 90 ¿Hay algún consejo bueno y práctico sobre LA ENFERMEDAD De Parkinson? El ejercicio físico y mental es bueno para las personas con enfermedad de Parkinson. Es importante romper con su aislamiento, por ejemplo, involucrarlos en el trabajo y las actividades de una sociedad. También es recomendable cultivar intereses «saludables». Además, es importante que la persona con enfermedad de Parkinson se mantenga lo más ocupada posible, tan activa, física y mentalmente, como pueda. Algunos consejos: – «Nunca permitir que alguien haga algo por mí que yo pueda hacer». El motivo para esto es sencillo: cuanto más se fuerce a sí mismo a hacer todo lo que pueda, más tiempo será capaz de hacerlo. – Participe y trate de ayudar a alguien cada día. Esto le mantendrá ocupado y hará que no se concentre en sus propios problemas. – Sea consciente de que tardará más en hacer las cosas. Tenga paciencia consigo mismo y con los demás. ¿Hay alguna investigación en curso sobre LA ENFERMEDAD DE Parkinson? Durante los últimos 25 años, el tratamiento médico de la enfermedad de Parkinson ha evolucionado con rapidez y están llevándose a cabo investigaciones farmacológicas de forma constante en diferentes partes del mundo. En la actualidad, están desarrollándose y probándose para su uso futuro varios fármacos nuevos contra la enfermedad. También están desarrollándose nuevos métodos quirúrgicos y terapias genéticas. Por tanto, las posibilidades para tratar la enfermedad de Parkinson mejorarán con el tiempo. ¿Qué hace la EPDA? La EPDA (European Parkinson’s Disease Association, asociación europea en favor de las personas con enfermedad de Parkinson) es una organización no gubernamental sin ánimo de lucro ni connotaciones religiosas ni políticas que se ocupa por la salud y el bienestar de las personas que viven con la enfermedad de Parkinson, sus familias y cuidadores. Se fundó en 1992 en Múnich, con la inscripción de nueve organizaciones europeas de enfermos de Parkinson y en la actualidad cuenta con la participación de 41 organizaciones de toda Europa. La EPDA ofrece un importante foro para la cooperación; mediante el fomento del diálogo constructivo entre pacientes internacionales, organizaciones neurológicas y la industria farmacéutica, son capaces de llevar a cabo proyectos de investigación en asuntos relacionados con la calidad de vida y conferencias para equipos multidisciplinares y personas de todas las edades con enfermedad de Parkinson. 91 Misión Facilitar la vida de las personas con la enfermedad de Parkinson, sus familias y cuidadores mediante el fomento de un diálogo constructivo entre los científicos y la sociedad, y mediante la promoción y el apoyo del desarrollo de las organizaciones nacionales contra la enfermedad de Parkinson. Objetivos Conseguir la mejor calidad de vida posible para las personas que sufren enfermedad de Parkinson y sus cuidadores: – Ofreciéndoles acceso a las mejores prácticas – Promoviendo opciones informadas, la comprensión internacional y la cooperación entre las diversas organizaciones en relación con la enfermedad de Parkinson – Apoyando las iniciativas de investigación relevantes – Apoyando a las organizaciones nacionales que se ocupan de la enfermedad de Parkinson y fomentando la interacción entre las comunidades científica y de pacientes para conseguir un mejor entendimiento. Más información Obtenga más información sobre la organización y su programa de trabajo, actividades, celebraciones, proyectos, publicaciones, noticias e información sobre la enfermedad de Parkinson visitando la página web de la EPDA, www.epda.eu.com ¿Qué hacen las organizaciones nacionales? Las organizaciones nacionales llevan a cabo numerosas actividades: conciencian a la sociedad sobre la enfermedad, rompen con el aislamiento de sus miembros, organizan diferentes actividades y proporcionan información. Algunas realizan encuestas e influyen sobre las personas encargadas de la toma de decisiones. Una parte importante de su trabajo es ofrecer ayuda y apoyo. Si desea más información sobre las organizaciones nacionales, visite la página web de la EPDA en www.epda.eu.com/members y www.epda.eu.com/internationalPDOrgs 92 Ejemplos de personas famosas con ENFERMEDAD DE parkinson – Muhammad Ali (1942–): boxeador americano. – Papa Juan Pablo II (1920–2005): se le diagnosticaron los primeros síntomas a principios de 1991. – Michael J. Fox (1961–): estrella de la pequeña y la gran pantalla que admitió tener enfermedad de Parkinson el 26 de noviembre de 1998, tras siete años de enfermedad. – Janet Reno (1938–): antigua ministra de Justicia de Estados Unidos de origen danés que anunció en noviembre de 1995 que sufría la enfermedad de Parkinson. – Billy Graham (1918–): evangelista, sufre la enfermedad de Parkinson desde 1992 y finalizó sus cruzadas evangelistas en 2000. – Salvador Dalí (1904–1989): pintor surrealista español que vivió principalmente en Estados Unidos desde 1940. – Deborah Kerr (1921–2007): actriz cinematográfica británica que recibió el Oscar en 1993 y a la que se diagnosticó la enfermedad de Parkinson en sus últimos años de vida. Ejemplos de personas famosas con ENFERMEDAD DE parkinson Visite estas páginas web si desea más información: – Página principal de la EPDA: www.epda.eu.com – Rewrite Tomorrow: www.rewritetomorrow.eu.com – Coping Strategies: www.epda.eu.com/copingstrategies – Información quirúrgica y farmacéutica: www.epda.eu.com/medinfo – Patrocinadores y socios de la EPDA: www.epda.eu.com/partners 93 AGRADECIMIENTOS La EPDA agradece sinceramente a las siguientes su asociación y apoyo a la hora de aumentar la concienciación sobre el impacto que la enfermedad de Parkinson produce sobre la calidad de vida: Abbott Products Operations AG (“APO”), Animech AB, Association of Physiotherapists in PD Europe (APPDE), Boyplaygirl, The Cure Parkinson’s Trust, European Federation of Neurological Associations (EFNA), European Federation of Neurological Societies (EFNS), European Occupational Therapists Network PD (EOTNPD), European Parkinson’s Nurses Network (EPNN), GlaxoSmithKline (GSK), H. Lundbeck A/S, LGIC, MANmade Designs, Medtronic Foundation, Merck Serono, National Tremor Foundation (UK), Teva Pharmaceuticals Industries Ltd, Tonic Life Communications, World Federation of Neurology (WFN), grupo de trabajo de la OMS en EP. DECLARACIÓN DE REGISTRO Todos los nombres de productos o empresas son marcas comerciales registradas de sus respectivos propietarios o de sus empresas asociadas. No reclamamos la propiedad de ninguna de las marcas comerciales recogidas en esta publicación. – Apo-go® y Apo-go Pen® son marcas comerciales registradas de Britannia Pharmaceuticals. – Azilect® es una marca comercial registrada de Teva Pharmaceuticals Limited. – Cabaser® es una marca comercial de Pharmacia. – Comtess®, Parlodel® y Stalevo® son marcas comerciales registradas de Novartis Pharmaceuticals Corporation. – Duodopa® es una marca comercial registrada de Abbott Products Operations AG (“APO”). – Eldepryl® es una marca comercial registrada de Orion Corporation Orion Pharma. – Madopar® es una marca comercial registrada de Hoffmann-La Roche Limited. – Mirapexin® es una marca comercial registrada de Boehringer Ingelheim. – Neupro® es una marca comercial registrada de Schwarz Pharma AG. – Requip® es una marca comercial registrada de GlaxoSmithKline. – Sinemet® y Sinemet CR® son marcas comerciales registradas de Merck & Co. Inc. – Symmetrel® es una marca comercial registrada de Alliance Pharmaceuticals Limited. – Tasmar® es una marca comercial registrada de Valeant Pharmaceuticals Limited. El resto de las marcas comerciales se reconocen. Reservados todos los derechos. CONCEPTO Y DISEÑO GRÁFICO Boyplaygirl (B.P.G design HB) Estocolmo (Suecia) FOTOGRAFÍA Qiu Yang Ámsterdam (Países Bajos) Animech AB (fotogramas) Uppsala (Suecia) TRADUCCIÓN Con el apoyo de una subvención de H.Lundbeck A/S y Teva Pharmaceuticals Industries Limited. AGRADECIMIENTOS ESPECIALES A todas las personas que han contribuido ofreciéndonos sus historias personales. La primera edición se publicó en agosto de 2008 Reimprimido con correcciones 2009 Derechos de autor © European Parkinson’s Disease Association (EPDA) 2008 Todos derechos reservados. Por este medio la EPDA concede permiso por el uso no comercial de esta publicación en total o en parte utilizando al pie de la letra el contenido y con reconocimiento de “ Vivir con la enfermedad de Parkinson “y la EPDA. Permiso es también otorgado para la distribución vía transmisión electrónica o conectando a Adobe inalterado®, a la versión acrobat pdf de esta publicación, que se encuentra en la campaña de concienciación de la enfermedad de Parkinson (www.parkinsonsawareness.eu.com). No se concede permiso para hacer trabajos similares en ninguna forma, ni reproducción de impresión, o que se lo incluya en trabajos comerciales, sin previo permiso escrito de la EPDA. Federación Española de Párkinson Paseo Reina Cristina, 8 3ºB 28014 Madrid Tlf: 91434 53 71 Párkinson Responde 902 113 942 www.parkinsonsawareness.eu.com Si desea más información sobre el trabajo de la EPDA, póngase en contacto con: [email protected] La EPDA (European Parkinson’s Disease Association, asociación europea en favor de las personas con enfermedad de Parkinson) es una organización no gubernamental sin ánimo de lucro ni connotaciones religiosas ni políticas que se preocupa por la salud y el bienestar de las personas que viven con la enfermedad de Parkinson, sus familias y cuidadores. MISIÓN Facilitar la vida de las personas con la enfermedad de Parkinson, sus familias y cuidadores mediante el fomento de un diálogo constructivo entre los científicos y la sociedad, y mediante la promoción y el apoyo del desarrollo de las organizaciones nacionales contra la enfermedad de Parkinson. La Asociación es una organización benéfica registrada en Bruselas (n.º de asociación: 8727/2000, n.º IVA o n.º de empresa: 465299201) y regida por la ley belga del 25 de octubre de 1919, que modifica la ley del 6 de diciembre de 1954.