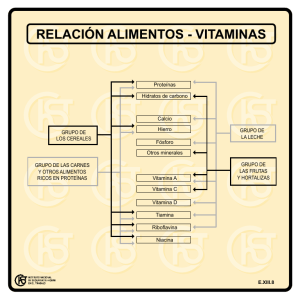
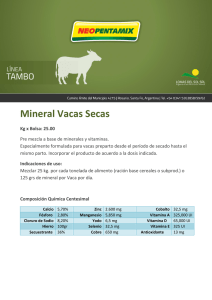
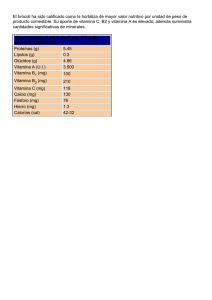
manual de micronutrimentos
Anuncio

Lineamientos para la Suplementación con Hierro y Vitamina “A” en Recién Nacidos, Niños y Adolescentes 1 2 ISBN en trámite DERECHOS RESERVADOS © 2009 Secretaría de Salud Centro Nacional para la Salud de la Infancia y la Adolescencia Francisco de P. Miranda N° 177 primer piso Col. Merced Gómez Delegación Álvaro Obregón C. P. 01600 México, D. F. Se permite la reproducción total o parcial de este documento citando la fuente. 3 4 Directorio Central Dr. José Ángel Córdova Villalobos Secretario de Salud Dr. Mauricio Hernández Ávila Subsecretario de Prevención y Promoción de la Salud Dra. Vesta Louise Richardson López-Collada Directora General del CeNSIA y Secretaria Técnica del CONAVA Directorio Institucional Dra. Diana Leticia Coronel Martínez Directora del Programa de Atención a la Salud de la Infancia y la Adolescencia en el CeNSIA M. en C. Miroslava Porta Lezama Nutrición de la Infancia y la Adolescencia Lic. Gabriela González del Paso Nutrición de la Infancia y la Adolescencia C. Andrés Ramírez Bautista Apoyo Técnico Contenidos 5 en Sistemas de Información y Desarrollo de 6 Contenido 1 2 Hierro ¡Error! Marcador no definido. 1.1. 11 Importancia de la suplementación con hierro 1.2. 18 Estrategia de suplementación con hierro 1.3. 30 ¿Cuánto hierro se debe programar? 1.4. 30 Sistema de información de la suplementación de hierro Vitamina A 35 2.1. 35 Importancia de la suplementación con vitamina A 2.2. 40 Estrategia de suplementación con vitamina A 2.3. 47 ¿Cuánta vitamina A se debe programar? 2.4. Sistema de información de la suplementación con vitamina A 47 3 Anexos 2 3.1. Anexo 1.Comparativo de diferentes propuestas de suplementación de hierro profiláctico 2 3.2. 3 Anexo 2. Notificación de los ETAAVA 3.3. Anexo 3. Formatos de notificación y seguimiento de ETAAVA e instrucciones de llenado 4 3.4. 11 Bibliografía 7 Anexo 4 Fuentes de hierro y vitamina A 2 8 Introducción 9 L a finalidad de este documento es proporcionar al personal de las unidades de salud, las bases técnicas para capacitar, implementar, supervisar y evaluar la estrategia de suplementación con hierro y vitamina A en la población de 0 a 19 años de edad. 10 1. Hierro 1.1. Importancia de la suplementación con hierro 1.1.1. Funciones del hierro L a mayor parte del hierro corporal está presente en los glóbulos rojos, sobre todo como componente de la hemoglobina. El resto se encuentra en la mioglobina, compuesto que se halla por lo general en los músculos, y como ferritina que es el hierro almacenado, especialmente en hígado, bazo y médula ósea, también hay pequeñas cantidades adicionales ligadas a la 1 proteína en el plasma. El desarrollo neurológico en niños de 0 a 4 años de edad es rápido, incluye periodos críticos en el cerebro: formación de circuitos neuronales y mielinización; el hierro es requerido para la correcta mielinización de las neuronas usado en sistemas sensoriales (visual y auditivo), en el aprendizaje y en conductas de interacción (inhibición, afecto, proceso de atención, movimiento motor). El hierro también es cofactor de enzimas que sintetizan neurotransmisores (como serotonina, dopamina, noradrenalina) y participa en el metabolismo neuronal, donde se llevan a cabo los procesos de memoria.2 11 Respecto al crecimiento lineal y la ganancia de peso, los resultados de estudios no son contundentes.2 Debido a que tanto el incremento de patógenos como las defensas del huésped dependen de la disponibilidad de hierro en los tejidos, los resultados de estudios sobre enfermedades infecciosas son variados; por un lado el crecimiento de parásitos y otros organismos se ve limitado por la actividad de proteínas unidas a hierro, y por otro lado, el hierro participa en el metabolismo de óxido nítrico, necesario para los macrófagos.2 12 Requerimiento de hierro por grupo de edad y sexo3 1.1.2. Mortalidad por Enfermedad Diarreica Aguda Grupo Niñas/ os Hombre s Mujere s Lactan do Media de peso corpor al (kg) Ingest ión de hierro requer ido para crecer (mg/dí a) 0.5 – 1 9 0.55 1 – 3 13.3 0.27 4 – 6 19.2 0.23 7 – 10 28.1 0.32 11 – 14 45 0.55 15 – 17 18 y más 11 – 14 (que no menstrú an) 64.4 0.6 11 – 14 46.1 0.55 15 – 17 56.4 0.35 18 y más 62 Edad (años) 75 62 ingestión condición el caso vitamina Media de pérdida de hierro (mg/día) Basal por menstruac ión 0.1 7 0.1 9 0.2 7 0.3 9 0.6 2 0.9 1.0 5 0.6 5 0.7 9 0.8 7 1.1 5 0.4 8 0.4 8 0.4 8 Consecuencias de la deficiencia de hierro Los nutrimentos forman interacciones de dosisrespuesta; la salud se pone en riesgo en los extremos de la ingestión del nutrimento, ya sea por deficiencia o por toxicidad. La naturaleza de la curva dosis-respuesta varía con cada nutrimento, y no es necesariamente simétrica. La “zona segura de ingestión” refleja que la ingesta no está asociada con efectos adversos, se le denomina el intervalo 13 homeostático o de aceptable, esta también aplica para del hierro y de la A:4 El requerimiento de hierro es mayor en las etapas de crecimiento rápido y diferenciación celular; la deficiencia de hierro durante el periodo fetal y perinatal puede ocasionar disfunción de múltiples órganos y sistemas, en algunos casos el daño es irreversible, aún cuando se suministre hierro para 5 rehabilitar. En cuanto a las parasitosis intestinales, las necesidades de hierro incrementan debido a la pérdida sanguínea por causa de la infestación con parásitos como uncinarias (se calcula que 800 millones de personas en el mundo están infectadas por este parásito); otros parásitos intestinales como el Trichuris trichiura pueden también contribuir a la anemia. Los esquistosomas o bilharzias ocasionan pérdida de sangre ya sea en el tracto genitourinario o en el intestinal. La malaria destruye los eritrocitos parasitados y puede llevar a la anemia hemolítica en vez de anemia hierro.6 carencia de Consecuencias de deficiencia de hierro3: la • • • • • • • • • por • Interfiere en la replicación del ADN al afectar enzimas dependientes de hierro Daña el desarrollo cognitivo, la conducta y el crecimiento físico Afecta lenguaje, destreza y coordinación motora Puede llegar a disminuir de 5 a 10 puntos los resultados en las pruebas de Coeficiente Intelectual Altera la condición inmunológica y morbilidad por infecciones al disminuir la capacidad de respuesta de los leucocitos y linfocitos Repleta la masa muscular al ser utilizada como fuente de energía alterna para soportar el trabajo físico Durante el embarazo incrementa el riesgo perinatal e incrementa la mortalidad infantil Altera la función gastrointestinal, la en general, como neurotransmisores y hormonas tiroideas Conduce a daño neurológico, muscular Limita la capacidad de los individuos expuestos al calor o al frío a mantener la temperatura corporal 14 Cambios en los compartimentos corporales de hierro y parámetros de laboratorio del estado de hierro durante el desarrollo de carencia por balance negativo continúo de hierro7 esta prueba limita su uso. 6 Otros indicadores pueden ser la protoporfirina eritrocítica libre y la saturación de transferrina. 6 1.1.3. Epidemiología de la deficiencia de hierro La carencia de hierro es una causa muy común de enfermedad en todo el mundo.1 Se calcula que la prevalencia de la anemia ferropénica en la Región de las Américas es de 35% en las embarazadas y 19% en los niños en edad escolar.8 Una persona cuya dieta es baja en hierro o lo está perdiendo, pasa por un periodo en el que los depósitos corporales se agotan gradualmente antes de que se presente anemia (demostrada por los niveles de hemoglobina o hematocrito).6 La anemia es la etapa final después de que se agotan los depósitos de hierro. Por ello es útil vigilar los niveles de ferritina sérica, debido a que son los primeros en disminuir, además de ser sensibles a infecciones, pero el costo de 15 La población afectada por esta deficiencia va desde 1000 9 millones hasta 4-5 billones de personas en el mundo.10 Los niños pequeños y las mujeres embarazadas son los más afectados.9,11 En todo el mundo 0.8 millones de muertes son atribuibles a la deficiencia de hierro, y en los países en desarrollo, aproximadamente la quinta parte de la mortalidad perinatal es atribuible a esta carencia.9 Los datos nacionales representativos de más de ocho países de la Región muestran que del 48% al 63% de los lactantes y niños pequeños sufren anemia; la cifra asciende a 75% o más en los lactantes de 6 a 12 meses de edad.8 En un estudio realizado en población mexicana de 12 a 59 años (que forman parte de la muestra estudiada en una encuesta nacional de nutrición), se observó que la cantidad de hierro biodisponibe ingerido es menor que los requerimientos fisiológicos; este resultado es congruente con las altas prevalencias de deficiencia de hierro en México.12 Esta información indica que la ingesta de hierro mediante la alimentación es inadecuada así como la baja biodisponibilidad en la mayoría de los regímenes alimentarios complementarios, y la ausencia de programas exitosos de suplementación con hierro en este grupo de edad.8 En diferentes estudios realizados en muestras representativas de la población mexicana, los resultados indican que la prevalencia de deficiencia de hierro es más importante en la población de 12 a 24 meses de edad (67%), y disminuye en la edad escolar (34-39%).13,14 De acuerdo a la Encuesta Nacional de Salud y Nutrición 200611, el 23.7% de la población preescolar (12-59 meses) presentó anemia, siendo la prevalencia más alta en niños entre 12 y 23 meses (37.8%). En los escolares, el 16.6% presentó anemia, de ellos, entre los 6-7 años se encontró mayor número de niños con este padecimiento. En los adolescentes (12-19 años de edad) la prevalencia nacional de anemia fue de 11.5%, siendo mayor en los hombres (12.3%) que en las mujeres (10.9%) hasta los 13 años, las líneas se cruzan a los 14 años y a partir de los 15 años la prevalencia es mayor en las mujeres. 1.1.4. Prevención de la deficiencia de hierro El recién nacido normal de término tiene reservas adecuadas de hierro hasta los 4-6 meses de edad. La reserva de este micronutrimento proviene fundamentalmente del aporte materno durante la vida intrauterina y de la destrucción por envejecimiento de los eritrocitos que se produce durante los 3 primeros meses de vida.9,15 El hierro de la madre es incorporado por el feto durante el tercer trimestre del embarazo, por lo que los pretérminos nacen con menos reservas de hierro y son susceptibles a desarrollar anemia.15 El riesgo de deficiencia de hierro es menor entre los infantes con peso al nacimiento mayor a 3,000 g y que son alimentados exclusivamente al seno materno durante 6 meses. Se recomienda la suplementación para infantes que hayan nacido con bajo peso, y para aquellos alimentados al seno materno y que hayan nacido con peso de 2,500 a 3,000 g.16 A partir del los 4-6 meses de vida el niño depende de la dieta para mantener un balance adecuado de hierro, por lo que una dieta insuficiente y de mala calidad determina la presencia de anemia.15,17 Otro 16 factor causal de importancia es la incorporación temprana (antes de los 6 meses de vida) de leche de vaca.15 Los períodos en la edad pediátrica con riesgo de presentar anemia son:15 1. Primer año de vida: los requerimientos por crecimiento son máximos mientras que la ingestión de hierro es pobre. 2. Adolescencia: En ambos sexos durante el segundo brote del crecimiento incrementan los requerimientos de hierro. En las mujeres además incrementa por la pérdida menstrual. 3. Embarazo: Los requerimientos son elevados desde 1mg/kg/día en los primeros meses hasta 6 mg/kg/día durante el tercer trimestre. Las estrategias de prevención de la anemia deben estar dirigidas principalmente a3: • • • • • Promover mejores prácticas de alimentación Mejorar el acceso a la alimentación correcta Mejorar los servicios de salud Mejorar los servicios de saneamiento ambiental Reducir la pobreza Aspectos nutricionales El mejoramiento de la alimentación representa el método más deseable y sustentable para prevenir las deficiencias de micronutrimentos. Las estrategias incluyen mejorar 17 la disponibilidad de alimentos ricos en micronutrimentos, asegurar el acceso a esos alimentos, en particular en quienes presentan riesgo de deficiencia y cambiar las prácticas de consumo de esos alimentos. Las recomendaciones pueden ser adaptadas a las variaciones locales y regionales de la dieta, grupo de edad de interés, disponibilidad por temporada, y otros factores involucrados en los patrones de alimentación.3 Las principales metas de la modificación de la dieta para mejorar y mantener niveles recomendables de hierro, involucran cambios en la población sobre conductas dirigidas a incrementar la selección de alimentos ricos en hierro y patrones de alimentación que incrementen su biodisponibilidad. La absorción de hierro puede variar de 1-40%, dependiendo de la mezcla de potenciadores o inhibidores presentes en la dieta.3 Los métodos de preparación de los alimentos influyen en la biodisponibilidad del hierro, la cocción, fermentación o germinación pueden (por acción térmica o enzimática) mejoran la disponibilidad de hierro no-hem al reducir el contenido de grupos fosfato de los alimentos.3 Potenciadores de la absorción de hierro3: • • • Hierro hem, presente en carnes rojas y pescados Ácido ascórbico o vitamina C, presente en frutas, tubérculos (como papas), vegetales de hoja verde Algunos alimentos fermentados o germinados (la cocción, fermentación y germinado de alimentos reduce la cantidad de fitatos) 1.1.5. Antecedentes de la suplementación La suplementación con sulfato ferroso, previene la deficiencia de hierro, reduce la incidencia de anemia, mejora la capacidad y desarrollo mental, físico y de aprendizaje de niñas y niños, y mejora la función reproductiva de la mujer.1 El efecto de los suplementos de hierro en el desarrollo motor y del lenguaje se ha mostrado en investigaciones (ensayos clínicos aleatorizados), las cuales indican que el mejoramiento de los niveles de hierro de las poblaciones con deficiencia de este micronutrimento puede acarrear beneficios significativos.8 Sin embargo, sigue siendo un reto la traducción de estos estudios de eficacia en programas de salud pública exitosos.8 El énfasis que se hace hoy en día en la fortificación con hierro de los alimentos de consumo masivo no resolverá el problema de la anemia en los lactantes y niños pequeños, debido a las reducidas cantidades que ingieren, con respecto a sus elevados requerimientos de ese micronutrimento.8 Por otra parte, la distribución de los suplementos de hierro a través del sistema de salud no parece ser eficaz para reducir la anemia; es muy probable que esto se deba a problemas con el suministro, la distribución y la adherencia. Por consiguiente, es necesario recurrir a otras estrategias para el manejo de este urgente problema, incluyendo el consumo de alimentos complementarios fortificados con hierro y otras vitaminas y minerales, así como la fortificación en el hogar.8 Como parte de la Investigación internacional de suplementación infantil18, en el 2005 al evaluar la eficacia de la suplementación con múltiples micronutrimentos para combatir la anemia, se observó que la suplementación diaria con multivitamínico es más eficiente que administrar solamente hierro. 1.2. Estrategia de suplementación con hierro 18 1.2.1. Indicadores y contraindicaciones Es importante diferenciar entre la suplementación con hierro para prevenir la anemia ferropénica y la suplementación para su corrección.3 Puntos de corte para clasificar la anemia propuestos por la Organización Mundial de la Salud3. Sexo Ambos sexos Mujeres (no Grupo de Edad Valores de hemoglobina *(g/l) 6 a 59 meses < 110.0 5 a 11 años < 115.0 13 a 14 años < 120.0 Mayores Signos clínicos de 6,19 anemia: Aparatos y Manifestación sistemas Clínica Palidez generalizada de piel y mucosas: pabellón auricular, palmas de las Piel y mucosas manos, lecho ungueal, labios, paladar y conjuntas palpebrales Digestivo Neurológico Anorexia Pica Cefalea Irritabilidad Mal humor Cambios de conducta Disminución del rendimiento intelectual Anormalidades en el comportamiento Somnolencia Dificultad para concentrarse Taquicardia Cardiomegalia Cardiovascular Palpitaciones y respiratorio Soplos sistólicos funcionales plurifocales 19 Individuos con niveles de hemoglobina muy bajos parecen vivir normalmente. En la anemia crónica los individuos pueden adaptarse a los niveles bajos de hemoglobina, reduciendo su capacidad de trabajo, aún cuando se fatigan y caminan más lento, dan la apariencia de realizar sus actividades normales aunque la anemia sea pronunciada,6 sin embargo, la anemia grave puede progresar hasta llevar a la insuficiencia cardiaca y a la muerte.6 El hierro parenteral puede ser más perjudicial que benéfico y la respuesta de la hemoglobina no es significativamente más rápida con la vía parenteral que con la vía oral.21 De igual forma, en la suplementación vía oral, la forma ferrosa de la sal es mejor absorbida que la forma férrica.21 La suplementación con hierro logra mejorar de manera más favorable la salud de la población que el enriquecimiento de los alimentos en todas las subregiones con alta mortalidad infantil y en todos los niveles de cobertura. Sin embargo el enriquecimiento es más costo-eficaz, de ahí que sea la opción preferida cuando se dispone de pocos recursos.9 Posibles efectos colaterales asociados a la suplementación con hierro3: En el análisis a diversos estudios2,20 que examinaron el efecto de la suplementación de hierro en menores de cinco años de edad, se observó efecto positivo en la corrección de anemia por deficiencia de hierro, además de mostrar mejoras en la disminución de la frecuencia de diarrea, infecciones respiratorias y fiebre. El tiempo de suplementación en estos estudios fue de 2 a 6 meses, en dosis variables (de 6 a 70 mg de hierro al día, aproximadamente). 1.2.2. Problemas relacionados con la suplementación con hierro • • • • Malestar epigástrico, náusea, diarrea o estreñimiento puede aparecer con dosis de 60 mg o más. Si estos síntomas se presentan, el suplemento puede tomarse con los alimentos Las heces pueden ser negras, lo cual no indica daño. El tratamiento puede continuar Todas las preparaciones con hierro inhiben la absorción de tetraciclinas, sulfonamidas y trimetroprima, por lo que no se recomienda administrar hierro con esos agentes Suplementos con altas dosis de vitamina C no deben tomarse con el 20 hierro debido puede causar epigástrico a que dolor administración de dosis excesivas puede ocasionar hemocromatosis y una alta generación de radicales libres.21 Los efectos colaterales a la suplementación con hierro afectan la adherencia a su prescripción. Aún cuando las nuevas presentaciones de hierro son más costosas que el sulfato ferroso, el costoefectividad es mayor si mejora la adherencia. Debido a que el hierro no es fácilmente eliminado del cuerpo, el exceso de hierro puede catalizar la generación de radicales hidroxilo. Puede generar daño en tejidos, especialmente en hígado por formación de radicales libres, y también daño intracelular (daño oxidativo a proteínas, lípidos y ADN).2 Adherencia3 Los efectos colaterales de la suplementación con hierro, generalmente se incrementan con altas dosis, estos efectos pueden aminorarse si se toma el suplemento con las comidas, pero la absorción se reduce cerca de 40%.3 Si se administra como tableta, es preferible consumirla a la hora de dormir. La ingestión de hierro con las comidas puede reducir su biodisponibilidad, pero mejora la tolerancia y la adhesión al tratamiento. Los preparados líquidos que contienen sales de hierro deben diluirse bien con agua y si es posible ingerirlos con popote para prevenir el manchado de los dientes.21 El principal estimulador de la absorción de hierro es el ácido ascórbico. Las sales de hierro pueden producir irritación gastrointestinal, náuseas, dolor epigástrico, heces oscuras, estreñimiento y su administración crónica (más de 6 meses) puede producir hemosiderosis.21 Además la 21 Otra consecuencia del exceso de hierro es el daño en la capacidad cognitiva, motora y desarrollo de la conducta, aunque este efecto se limita a los casos genéticamente susceptibles.2 Por otro lado, en casos de desnutrición con marasmo y con kwashiorkor, debido a que están deficientes en antioxidantes, pueden ser susceptibles al daño potencial por exceso de hierro. Otro efecto es la interferencia con la absorción de otros nutrimentos esenciales (como el zinc), crecimiento y proliferación de patógenos y supresión de la actividad enzimática de las defensas del huésped.2 Sistema de entrega3 Gran parte del éxito de programas de suplementación con hierro depende de la efectividad del sistema de entrega. El marco del programa debe ser provisto por el sistema de salud, puede incluir trabajadores de salud de la comunidad; también puede estar involucrado el sistema escolar, clubes de mujeres, etc. 22 1.2.3. Actividades permanentes y en semanas nacionales de salud • Actividades permanentes Complementar con hierro la nutrición del menor. • A los niños y niñas con bajo peso al nacer o pretérmino, a partir de los 2 meses de edad. Suplementación universal. La dosis debe ser 2 mg de hierro elemental/kg de peso corporal/día, durante 6 meses. • De 4 a 23 meses de edad. Suplementación universal. La dosis debe ser 2 mg de hierro elemental/kg de peso corporal/día, durante 6 meses. • En los Municipios con menor índice de desarrollo humano (MMIDH), a la población de 24 a 59 meses de edad. La dosis es de 2 mg de hierro elemental/kg peso corporal/día, sin exceder los 60 mg al día, durante 6 meses. • A la población de 24 a 59 meses de edad que no pertenece a MMIDH, únicamente cuando por datos clínicos o por laboratorio se diagnostique anemia. La dosis es de 6 mg de hierro elemental/kg peso corporal/día, sin 23 • • • exceder los 60 mg al día, durante 6 meses. De 5 a 9 años de edad, únicamente cuando por datos clínicos o por laboratorio se diagnostique anemia. La dosis es de 6 mg de hierro elemental/kg peso corporal/día, sin exceder los 60 mg al día, durante seis meses Adolescentes de uno u otro sexo, únicamente cuando por datos clínicos o por laboratorio se diagnostique anemia. La dosis es de 60 mg de hierro elemental/día, durante 6 meses. Adolescentes embarazadas. Suplementación universal. 60 mg de hierro elemental/día, desde tres meses antes del embarazo o en cuanto sepa que está embarazada y durante todo el embarazo. Adolescentes lactando. Suplementación universal. 60 mg de hierro elemental/día, 3 meses post-parto. Semanas Nacionales de Salud La estrategia denominada Semanas Nacionales de Salud tiene como objetivo general romper en corto tiempo la cadena de transmisión de algunos padecimientos o, en su caso, mantener eliminada la transmisión autóctona de éstos, mediante el otorgamiento de acciones simultáneas para la prevención de las enfermedades evitables por vacunación, diarreas e infecciones respiratorias agudas, a la vez que se trata de reducir deficiencias de la nutrición.22 En particular para la población en riesgo, durante las tres Semanas Nacionales de Salud se lleva a cabo el reforzamiento de la ministración de Suplementos de vitaminas y minerales, hierro y ácido fólico.22 El universo objeto de estas acciones corresponde a la población infantil, preescolar, escolar, mujeres de 12 a 44 años de edad y hombres de 12 años de edad y más, que radiquen en municipios con casos de tétanos neonatal y no neonatal.22 Durante las tres Semanas Nacionales de Salud, adicionalmente a la vacunación, se distribuyen sobres de “Vida Suero Oral” y durante la Segunda y Tercera Semanas Nacionales de Salud se proporcionan otras acciones del paquete básico tales como: administración de Vitamina “A”, suplementos de vitaminas y minerales, hierro y ácido fólico, así como desparasitación intestinal con Albendazol.22 24 1.2.4. Vía de administración, dosis, duración Suplementación preventiva Esquema de suplementación con hierro elemental para prevenir la deficiencia de anemia. 23,24,25 25 Tratamiento de anemia Las cantidades de hierro como suplemento recomendado para tratar la deficiencia de anemia en población infantil varía según el autor, las dosis van de 3 a 6 mg de hierro por kilogramo de peso al día.25 Guía de terapia oral de hierro elemental para anemia 26 Además de administrar la suplementación con hierro existe la necesidad de realizar otras acciones para mejorar la nutrición de los infantes y adolescentes. Se deben incluir siguientes medidas:19 las Acciones para mejorar el estado nutricio en niños/as, además de suplementar con hierro • Promoción de la alimentación al seno materno los primeros 6 meses de vida y ablactación adecuada • Orientación y capacitación a la persona que prepara los alimentos. • Control de parasitarias. • Educación familiar para el autocuidado de la salud: baño 27 las infecciones 1.2.5. Presentación y formulación del suplemento Considerando la eficacia de la suplementación diaria con múltiples micronutrimentos (y no sólo hierro) para combatir la anemia18, la Secretaría de Salud cuenta con la siguiente presentación y formulación de suplemento. • Clave en el Cuadro Básico y Catálogo de Medicamentos de la Comisión Interinstitucional del Cuadro Básico de Insumos del Sector Salud, del Consejo de Salubridad General: 2711 • Nombre genérico: vitaminas y minerales • Descripción: oral • Cantidad: riboflavina, tiamina, piridoxina, B12, ácido fólico, ascorbato de sodio, sulfato ferroso, zinc Ácido ascórbico 30.00 mg Hierro (Sulfato heptahidratado) 10.00 mg Sulfato de zinc monohidratado 10.00 mg • solución • Presentación: envase con 60 ml y gotero de 2 ml • Cada 1 ml contiene • • • Riboflavina 0.00060g • Clorhidrato de tiamina 0.00055g • • Clorhidrato 0.00075g de Cianocobalamina 0.00055mg piridoxina ferroso Clave en el Cuadro Básico y Catálogo de Medicamentos de la Comisión Interinstitucional del Cuadro Básico de Insumos del Sector Salud, del Consejo de Salubridad General: 2710 Nombre genérico: vitaminas y minerales Descripción: tableta Cantidad: tiamina, riboflavina, piridoxina, B12, ácido fólico, vitamina C, sulfato ferroso, cobre, zinc Presentación: envase con 30 tabletas Cada tableta contiene Mononitrato de tiamina, equivalente a 2.4mg de tiamina Riboflavina 2.7 mg Ácido fólico 37.50 mcg 28 Clorhidrato de piridoxina, equivalente a 3.2mg de piridoxina Cianocobalamina 3.9mcg Ácido fólico 420mcg Ácido ascórbico equivalente a 143mg vitamina C al 90% Sulfato ferroso desecado, equivalente a 30 mg de hierro Sulfato de cobre pentahidratado, equivalente a 2.3mg de cobre Sulfato de zinc monohidratado, equivalente a 38 mg de zinc 29 1.3. ¿Cuánto hierro se debe programar? Proyección de necesidades de multivitamínicos Se debe establecer la necesidad de estos insumos dentro del Programa Anual de Trabajo (Antes Programa Operativo Anual –POA–). Este Programa Anual es enviado por el Centro Nacional de Salud de la Infancia y la Adolescencia a las entidades federativas, con un cálculo de población, de acuerdo a las proyecciones vigentes. Cada entidad debe especificar la cantidad necesaria para cubrir a su población blanco. 1.4. Sistema de información de la suplementación de hierro Registro del suplemento de hierro 1.4.1. En el caso de las Cartillas Nacionales de Salud 2008, tanto la del niño como la del adolescente, la sección de nutrición cuenta con un apartado para registrar su consumo. La dosis terapéutica debe registrarse dentro del Sistema de Información en Salud (SIS), en la hoja SIS-SS-28-P, donde el número de dosis indica el esquema o tratamiento proporcionado a la madre o responsable del menor durante los 6 meses que dura el tratamiento por deficiencia de hierro. La dosis profiláctica debe registrarse dentro del Programa de Vacunación (PROVAC), dentro del campo de hierro, anotando la fecha en que se le proporcionó cada tratamiento o esquema de hierro al menor para cumplir los 6 meses de duración de la profilaxis. También se registra en la Cartilla Nacional de Salud. 30 SIS-SS-28-P DGIS REGISTRO DE MINISTRACIÓN DE MICRONUTRIMENTOS NOMBRE DE LA UNIDAD: APOYO CLUES: GRUPO POBLACIONAL DOSIS FECHA: MES AÑO NOMBRE: M I N I S T R AC I Ó N TOTAL ÁCIDO FÓLICO VITAMINA DOSIS ÚNICA RECIÉN NACIDO HASTA 28 DÍAS A EMBARAZADAS MUJERES EN EDAD FERTIL NO EMBARAZADAS EMBARAZADA < 20 AÑOS EMBARAZADA 20 Y MÁS AÑOS MUJERES EN PERIODO DE LACTANCIA 10 A 19 AÑOS H I E R R O PRIMERA 5 A 9 AÑOS SEGUNDA TERCERA PRIMERA 1 A 4 AÑOS SEGUNDA TERCERA PRIMERA MENOR DE 1 AÑO SEGUNDA TERCERA Total de dosis administradas (hasta 9 años) SIS-2010 31 Informe Mensual de Actividades Realizadas en la Unidad Médica SIS-SS-CE-H Sección I DGIS Hoja 18 de 21 Nombre de la unidad: Nombre de quien otorga la consulta: CLUES: Mes estadístico: Servicio: Del 26 de al 25 de Año: SIS-2010 clave Estimulación temprana Variable Total EST01 < 2 años clave EST02 2-4 años DXN01 RET06 Sesiones de lenguaje RET04 Sesiones de fisioterapia RET05 Pacientes rehabilitados Variable Total Variable Total Alcoholismo Mujeres DXN02 Fármacos médicos Rehabilitación Desintoxicaciones DXN03 Otros fármacos DXN04 Alcoholismo Hombres DXN05 Fármacos médicos DXN06 Total M u je r e s H om bre s S a l u d m e n ta l clave Variable SMA01 Psicoterapia adicción a fármacos clave SM A02 Psicoterapia adicción a alcohol GAM04 Grupos formados autoayuda violencia SM A03 Psicoterapia adicción a tabaco GAM01 Activos SM A04 Pacientes rehabilitados SM A05 Psicoterapia adicción a fármacos SM A06 Psicoterapia adicción a alcohol SM A07 Psicoterapia adicción a tabaco clave SM A08 Pacientes rehabilitados MAC01 EDAS MAC02 IRAS MAC03 Desnutrición infantil MAC04 Estimulación temprana clave Vitamina A H ie rro M i c r o n u tr i m e n to s Variable Grupos de ayuda mutua Total Madres capacitadas M NM21 Dosis única hasta 28 días GAM02 Acreditados GAM03 Orientación alimentaria y ejercicio Variable M NM01 Embarazadas MAC05 Obesidad y sobrepeso M NM02 No embarazadas MAC06 Cuidados al recién nacido M NM22 Embarazada < 20 años MAC07 Prevención de accidentes en < de 5 años M NM23 Embarazada 20 años y más M NM04 Mujer lactando clave M NM24 10-19 años GAP01 M NM16 3a dosis 5-9 años GAP02 Activos M NM25 3a dosis 1-4 años GAP03 Sesiones educativas M NM13 3a dosis < 1 año M NM26 Dosis administradas (hasta 9 años) Ácido fólico Grupos de Adolescentes Promotores de la Salud (GAPS) Variable OPR01 Familias en control OPR02 Familias registradas Total Variable Grupos Total Total Formados en el periodo Capacitación Capacitados Adolescentes Promotores Acreditados GAP05 GAP04 GAP06 clave OPORTUNIDADES Otros fármacos GAP07 Actividades realizadas Asistentes a pláticas por GAPS Intervenciones 32 al otorgar una quinta dosis con otro palote en forma diagonal para facilitar el conteo (IIII). Instructivo de llenado Registro de ministración de micronutrimentos, sis-ss-28-p Micronutrimentos Cada vez que se ministre ácido fólico o hierro, anote un palote en el espacio que corresponda al micronutrimento brindado, la dosis de que se trate y el grupo poblacional al que se le otorgó. En cada espacio, forme grupos de cuatro palotes (IIII). Conforme ministre los micronutrimentos, cruzándolos 33 TOTAL Al terminar el mes, cuente los grupos de cinco palotes de cada espacio y anote el resultado en la columna Total. 34 1 Vitamina A 1.1. Importancia de la suplementación con vitamina A 2.1.1. Funciones de la vitamina A “V tamina A” es el nombre genérico que se utiliza para denominar a la familia de los retinoides (retinol, retinal y ácido retinoico) incluyendo a los carotenos provitamina A. Es una vitamina soluble en grasa que se encuentra únicamente en productos de origen animal. Los carotenos o carotenoides pueden actuar como una provitamina. De todos los carotenoides en las plantas, el más importante para la nutrición humana es el betacaroteno, que se puede convertir en vitamina A por acción enzimática en la pared intestinal. La vitamina A (VA) es transportada por la proteína ligadora de retinol, la síntesis de esta proteína depende de la presencia de zinc y proteínas, por lo que la deficiencia de retinol plasmático y de la proteína ligadora de retinol puede deberse a deficiencia de estos últimos dos nutrimentos además de la deficiencia crónica de VA.26 La VA está relacionada con el mantenimiento de la integridad de los epitelios respiratorio e intestinal, lo que permite resistir la penetración de agentes patógenos. Este 35 ETAPA EDAD Recomendación diaria de ingesta permitidas (RDA) µg/día (UI/día) Hombres Lactantes Preescolares Niñas y niños Adolescentes Embarazadas Mujeres lactando 0-6 meses 7-12 meses 1-3 años 4-8 años 9-13 años 14-18 años < 18 años > 19 años < 18 años > 19 años Mujeres Niveles máximos de ingesta permitidos (µ µg/día) (UI/día) Hombres Mujeres 400 (1333) 600 500 (1667) 600 300(1000) 600 400 (1333) 900 600 (2000) 1700 900 (3000) - 700 (2333) 750 (2500) 770 (2567) 1200 (4000) 1300 (4333) 2800 - 2800 - 3000 - 2800 - 3000 micronutrimento es esencial para la visión, la respuesta inmune, el crecimiento del organismo humano, el desarrollo embrionario, la diferenciación celular, la espermatogénesis, la formación ósea, la audición, la conservación de epitelios; y la prevención de cáncer y enfermedades cardiovasculares.26,27,28,29,30,31, 32 La actividad biológica de la VA se expresa actualmente en equivalentes de retinol (ER) en lugar de unidades internacionales (UI). Un ER es igual a 1 mg de retinol o 6 mg de betacaroteno. La recomendación de vitamina A por grupo de edad es la siguiente Fuente: Food and Nutrition Borrad of the U.S National Academy of Sciences 2001. El riesgo de deficiencia de VA, si bien está presente durante toda la vida, es mayor en ciertas etapas del ciclo vital, tales como la infancia, la niñez temprana, el embarazo y la lactancia. La falta de VA es causada por la prolongación de una ingesta deficiente de alimentos que la contengan. Los valores de corte utilizados para diagnosticar diversos estadios de deficiencia de Vitamina A son los recomendados por la Organización Mundial de la Salud (OMS) y el Grupo Consultativo Internacional de Vitamina A33,34,35. Tales criterios consideran que existe una depleción de las reservas corporales de la vitamina cuando las concentraciones séricas se encuentran entre 10 y 20 µg/dL, mientras que la deficiencia grave, compatible con manifestaciones clínicas, se asocia a concentraciones inferiores a 10 µg/dL, los cuales se esquematizan en el siguiente cuadro: Normal Depleció Deficienc n ia Retinol en suero (g/Dl) < 20 10 - 20 < 10 Manifestaciones clínicas (compatibles con 36 deficiencia de vitamina A): • Piel seca; cabello seco y quebradizo; pérdida de cabello • Uñas quebradizas, opacas y secas • Visión borrosa, úlceras corneales, ceguera nocturna (xeroftalmia) • Queratinización de los epitelios • Retardo crecimiento • Infecciones frecuentes • Manchas de Bitot • Queratomalacia en el Excepto en las regiones donde la hipovitaminosis A no es una causa importante de carga de morbilidad, la intervención que combina el enriquecimiento con zinc, vitamina A y el tratamiento de la diarrea y la neumonía es la más costo-eficaz de las intervenciones preventivas y curativas.36 La consecuencia más importante del déficit de VA en países en vías de desarrollo es la ceguera.36 Las manifestaciones oftálmicas graves de su carencia producen destrucción de la córnea y ceguera, y se observan principalmente en niños de corta edad. Otras complicaciones son la anemia, susceptibilidad a infecciones respiratorias y la disminución en la 37 velocidad de crecimiento. Su deficiencia también incrementa la morbilidad y mortalidad infantil.26,37 2.1.2. Epidemiología de la deficiencia de vitamina A La deficiencia de VA, es un problema de salud pública principalmente en las personas que viven en países en vías de desarrollo. Se estima que de 5 a 10 millones de niños en el mundo presentan patología ocular por esta causa y otros 100 millones aun cuando no presentan signos clínicos, tienen alguna deficiencia.27,33 Los niveles medios de retinol sérico en la Región de las Américas varían de 0.6 a 1.49 µmol/L en los niños de 6 meses a 7 años de edad (1996–2004). Se considera que cuando del 10% al 20% de la población presenta niveles de retinol sérico iguales o por debajo de 0.70 µmol/L, existe un problema moderado de salud pública.38 Al tomar en cuenta este parámetro, se observa que varios países de la Región tienen deficiencias leves o moderadas de vitamina A, mientras que en algunas regiones de Brasil, México y Venezuela esa deficiencia es grave. Una revisión de 54 estudios realizados en México, publicada en 1995, concluye que aproximadamente 10% de los niños mexicanos de zonas rurales presentaban valores deficientes de retinol en plasma (menos de 10 µg/dL) y del 25 al 30% presentaban valores bajos de retinol (1020 µg/dL).39 De acuerdo a la Encuesta Nacional de Nutrición de 1999, la prevalencia de formas graves de deficiencia de Vitamina A fue muy baja. Los más afectados fueron los niños menores de 4 años (2% – 2.2%). La prevalencia de formas graves volvió a incrementarse en los niños mayores de 10 años (1.8%), aunque en términos absolutos la prevalencia fue muy pequeña. La prevalencia de formas moderadas de la deficiencia de vitamina A fue más alta en los niños menores de 2 años (27.9%), disminuyendo progresivamente hasta alcanzar 9.7% en los niños de 11 años. La ingesta de VA está por debajo de las dosis diarias recomendadas (20 a 72%) particularmente en las zonas rurales.40 2.1.3. Prevención de la deficiencia de vitamina A La VA, no es sintetizada en el organismo por lo que debe obtenerse a través de la alimentación. El 90% de la vitamina A se almacena en el hígado y su depleción es de 0.5% por día. Además de la leche materna y otros alimentos nutritivos, las frutas y verduras rojas y amarillas (tales como mangos, camote anaranjado, chayote, zanahorias, etc.); las verduras de color verde oscuro, son buenas fuentes de vitamina A.26 Los alimentos fortificados pueden ofrecer una fuente adicional de 38 vitamina A. El hecho de agregar cantidades, aunque sean mínimas, de productos animales ricos en vitamina A (tales como yemas de huevo, queso, hígado y aceite o pasta de pescado), puede aumentar de manera considerable la ingesta de vitamina A.26 Las recomendaciones para la alimentación de lactantes y niños pequeños se centran específicamente en prácticas dietéticas que ayuden a asegurar una situación óptima de la VA al nacer, y durante los primeros años de la vida iniciar la lactancia materna en la primera hora después del parto, amamantar en forma exclusiva durante los seis primeros meses de vida y, ablactar correctamente a partir del sexto mes de vida. Las fuentes de vitamina A41,42 pueden ser tanto de origen animal como vegetal. Las fuentes de origen animal incluyen leche, queso, hígado, yema de huevo y aceite hígado de pescado. Las fuentes de origen vegetal son la acelga, hoja de chaya, zanahoria, espinaca, brócoli, mango, mamey, chabacano, zapote, tejocote, cítricos, romerito, nopal, chipilín, quelites, jitomate, tomatillo, berros, hauzontle, plátano macho, ciruela, plátano tabasco, higo, papaya, melón. La leche materna en las madres bien nutridas contiene un promedio de 250 unidades internacionales (UI) de VA por 100 ml, el promedio de 39 concentración en la leche materna de mujeres en países en vías de desarrollo es aproximadamente la mitad de esta cifra (100-125 UI/100 ml). El calostro es tres veces más rico en vitamina A y diez veces más rico en betacaroteno que la leche madura, lo cual satisface las necesidades del neonato. 2.1.4. Antecedentes de la suplementación con vitamina A Con el propósito de lograr la eliminación global de esta deficiencia y por los beneficios demostrados, a partir de 1987, la OMS recomienda la suplementación rutinaria con VA en los niños menores de 5 años de edad.34,43,44 Los programas de suplementación con VA en los países en vías de desarrollo, han comprobado su eficacia para reducir de manera significativa la mortalidad infantil, así como la incidencia de xeroftalmia, infecciones respiratorias y enfermedades diarreicas.27,28,45 En México, en 1993, la Secretaría de Salud inició un programa nacional de suplementación con megadosis de vitamina A, el cual se lleva a cabo conjuntamente con los programas de inmunizaciones y desparasitación en el contexto de las Semanas Nacionales de Salud. Está dirigido a niños de 6 meses a 4 años de edad en zonas marginadas que habitan en áreas de riesgo con tasas de mortalidad elevadas por enfermedades diarreicas y respiratorias que son quienes se encuentran con mayor riesgo de esta deficiencia.46 Además, el Consejo Nacional de Vacunación (CONAVA), acordó la suplementación oral con una megadosis de 50,000 UI de VA a los recién nacidos durante sus primeros veintiocho días de vida.46 La suplementación con vitamina A es una intervención con efectos a corto plazo: en áreas con deficiencia alta condicionó la reducción en un 23% de la mortalidad infantil.47 Al mejorar los niveles séricos de VA, la sobrevida en los niños de 6 meses a 6 años de edad se incrementa; además reduce el riesgo de mortalidad por sarampión hasta en un 50%, y por diarrea hasta en un 29,48 40%. En diversos estudios, la administración de dosis elevadas de vitamina A (24,000 UI y 50,000 UI) en recién nacidos (de 24 a 48 horas de vida) ha demostrado que se puede reducir la mortalidad infantil (de 23 a 64%).43,49 El mayor beneficio se observó en los recién nacidos con bajo peso al nacer, y se observó reducción en el número de consultas médicas por infecciones de vías respiratorias en los primeros cuatro meses de vida.43 En otro estudio se observó que la administración de VA al nacimiento, favorece el retraso de la colonización por neumococo hasta en un 74%.50 1.2. Estrategia de suplementación con vitamina A 2.2.1 Indicaciones y contraindicaciones Dentro de las intervenciones básicas para mejorar la supervivencia infantil además de la alimentación del lactante, destaca la administración de vitamina A.33 Los grupos poblacionales en riesgo son1: • Recién nacidos pretérmino (34 a 36 semanas de gestación) o con peso bajo para la edad gestacional) • Embarazadas desnutridas • Alcohólicos hepática con enfermedades La ingesta de VA en cantidades mayores a las recomendadas (tabla 1), provoca un síndrome tóxico conocido como hipervitaminosis A, la cual esta relacionada con la automedicación y el desconocimiento de las dosis adecuadas. La toxicidad de la VA es un problema menor comparado con la incidencia de su deficiencia. Se estima que existen 200 casos de hipervitaminosis por cada millón de personas que desarrollan deficiencia de VA cada año.31 La ingesta de dosis más altas de lo recomendado de vitamina A produce efectos secundarios por lo que se recomiendan las 40 siguientes precauciones51,52,53,54: a) SÓLO SE DEBE TOMAR BAJO PRESCRIPCIÓN Y SUPERVISIÓN MÉDICA b) NO SUPLEMENTAR A MUJERES DURANTE EL PRIMER TRIMESTRE DEL EMBARAZO YA QUE ES TERATOGÉNICA 2.2.2 Problemas relacionados con la suplementación de vitamina A Además de los efectos positivos que se esperan de la suplementación con VA para mejorar la salud y calidad de vida de la población infantil, existen también los efectos no deseados, llamados eventos temporalmente asociados o secundarios a la suplementación los cuales deberán ser reportados para su estudio y vigilancia epidemiológica. Se considera como eventos temporalmente asociados a la administración con VA (ETAAVA) a las manifestaciones clínicas que se presentan dentro de las primeras 24 horas posterior a la suplementación, y que pueden persistir hasta por 72 horas. Estudios realizados para evaluar la seguridad de una megadosis de VA, demostraron que en recién nacidos suplementados, la presencia de fontanela abombada fue transitoria y desapareció espontáneamente en las siguientes 72 horas.47,34 En 41 otro estudio, los pacientes que habían recibido 50,000 UI de VA en el periodo perinatal y que presentaron abombamiento de la fontanela, se les realizó un seguimiento durante tres años para evaluar si había repercusiones a futuro en su crecimiento y desarrollo, y no se encontraron alteraciones.49 Los ETAAVA pueden deberse a otra causa y ser atribuidos erróneamente a la VA. En estos casos, es necesario investigar la verdadera causa del evento. Éstos pueden o no necesitar de atención médica, por lo tanto es importante que los responsables de suplementar la VA y el personal de salud estén capacitados en el manejo de estos eventos. (Anexos 1 y 2) Con dosis elevadas mayores de 100,000 UI se espera nausea y vómito en 5-10 % de los niños menores de 2 años de 27,31,52,53,55 edad. La hipervitaminosis A se desarrolla de forma rápida y desaparece a la misma velocidad. Puede dividirse en dos formas: aguda y crónica. La hipervitaminosis aguda puede ocurrir en infantes después de la ingesta de 100 veces o más de las dosis diarias recomendadas, sin embargo, existen evidencias de que algunas poblaciones pueden ser susceptibles incluso a dosis bajas de VA.27 Ocasionalmente los lactantes pueden presentar: irritabilidad, somnolencia, vértigo, letargia, nauseas, vómitos, diarrea, eritema, prurito, descamación cutánea, abombamiento de la fontanela anterior, papiledema, parálisis de los nervios craneales y otros síntomas sugestivos de tumor cerebral (pseudotumor cerebri)30. Estos signos y síntomas se pueden presentar dentro de las primeras 8 a 24 horas después de la suplementación con VA.31,51 con los niveles séricos.31 Una vez suspendida la administración de VA todos los síntomas desaparecen.31 La hipervitaminosis crónica, se presenta cuando existe una ingesta diaria igual o mayor a 4,000 UI/kg durante un periodo de 6 a 15 meses. Esto produce síntomas como: fatiga, hiporexia, pérdida de peso, vómito y otras alteraciones gastrointestinales; fiebre, hepatoesplenomegalia, cambios en la piel (ictericia, resequedad, sensibilidad a la luz solar, alopecia, labios agrietados y sangrantes, uñas quebradizas, pérdida de pelo, anemia, cefalea, hipercalcemia, edema, nicturia, dolor e inflamación de los huesos largos y artralgias. Los síntomas de toxicidad crónica también pueden incluir incremento de la presión intracraneana, papiledema, acúfenos, alteraciones oculares (ceguera severa), que puede simular tumores cerebrales.51 No es necesario determinar los niveles séricos de VA para realizar el diagnóstico de intoxicación crónica, ya que no existe correlación clínica 42 Cuadro 1. Presentación clínica de hipervitaminosis A en 51 edad pediátrica Sistema Sistema nervioso central y periférico Cabeza, ojo, oído, nariz y garganta Gastrointe stinal Hepático Piel Músculoesquelétic o Manifestaciones Agudas Crónicas Irritabili Dolor de dad cabeza Fontanela Fontanela anterior anterior abombada1 abombada Letargia Papiledema Fotofobia Mucosa seca Anorexia Anorexia Náusea Náusea Vómito Vómito Dolor abdominal Hepatomega lia Eritema Descamació n Alopecia Quelosis Prurito Xeroderma Mialgias Artralgias Dolor óseo En los neonatos y lactantes menores de 6 meses de edad que reciben suplementación con VA, el abombamiento de la fontanela anterior es el signo que se presenta con mayor frecuencia (0 a 7.4%).56 Este 1 Fontanela anterior abombada: Es una fontanela anterior o bregmática que se encuentra elevada por encima del nivel de los huesos craneales cuando el niño se encuentra tranquilo (sin llorar) y sentado. Valoración clínica de las fontanelas: La medida de la fontanela anterior o bregmática, al nacer es de 2 cm. Si esta es mayor de 4 cm, puede ser por la presencia de alguna colección o masa que incremente el volumen intracraneano. 43 abombamiento fontanelar se presenta como un evento aislado, es decir no se acompaña de otros síntomas de intoxicación (fiebre, irritabilidad, vómitos o diarrea) y desaparece en un plazo de 24 a 72 horas posterior a la suspensión del micronutrimento.30 En estos casos, el abombamiento de la fontanela anterior no es debido al incremento de la presión intracraneana, por lo que este evento adverso no deja secuela alguna en el neurodesarrollo de los infantes.56 2.2.3 Actividades permanentes y en semanas nacionales de salud La Vitamina A se administra exclusivamente por personal de salud a dos tipos de población: 1. Recién nacidos en unidades de salud 2. Población de 6 meses a 4 años de edad en Semanas Nacionales de Salud. Actividad permanente Recién nacidos: En las primeras 48 horas de vida, a todo recién nacido (0-28 días) que tenga las siguientes características: • • Edad gestacional de 34 o más semanas Todo recién nacido que, por alguna condición médica, amerite permanecer en la unidad de salud, deberá recibir el suplemento antes de ser egresado dentro de sus primeros 28 días de vida. 44 CONTRAINDICACIONES: 1. NO ADMINISTRAR EN AYUNO. 2. EDAD MAYOR DE 28 DÍAS. 3. ANTECEDENTE DE SUPLEMENTACIÓN CON VITAMINA A. Semanas Nacionales de Salud Las deficiencias de micronutrimentos, en los menores de diez años, son de suma importancia y para ello se han establecido estrategias para la suplementación de vitaminas y minerales con el objetivo de contrarrestar las carencias y fortalecer el sistema inmunológico de los infantes. De esta manera, dentro de las acciones adicionales del Programa de Vacunación, en la segunda y tercera Semana Nacional de Salud, de manera universal, se debe ministrar una megadosis de vitamina A a todos los niños desde los 6 meses hasta los 4 años de edad. 2.2.4 Vía de administración, dosis e intervalo de aplicación Esquema de suplementación* con vitamina A para prevenir su deficiencia. 35,57,58,59 45 Técnica de administración de la VA 4. Antes de administrar la VA: • Pesar y medir al niño o a la niña y registrarlo en el documento correspondiente • Asegurarse de que existan contraindicaciones 5. no Para administrar la VA: Información a la madre o responsable del niño(a) 6. Antes de administrar la VA: 1. Explicar a la madre o al responsable de la niña (o) los beneficios de esta suplementación y qué enfermedades nos ayudar a prevenir (infecciones respiratorias y enfermedades diarreicas). 2. Explicar a la madre o responsable del RN que recibirá una megadosis de 50,000 UI por vía oral, para fortalecer sus defensas. 3. Recomendar a la madre que no le proporcione al menor otros multivitamínicos que contengan VA hasta cuatro meses después de la suplementación. Los multivitamínicos clave 2710 y 2711 otorgados en las Unidades de Salud, no contienen vitamina A, por 7. lo que no están contraindicados. Informar a la madre que la suplementación con VA rara vez puede acompañarse de otros síntomas Indicar que si la niña o el niño presenta irritabilidad, fontanela anterior abombada, letargia, amenorrea, náusea, vómito u otras alteraciones, deberá acudir a su centro de salud más cercano para valoración médica del menor. Asegurarse que la madre haya comprendido que la VA es un suplemento alimentario seguro. Revisar la Cartilla Nacional de Vacunación, orientar a la madre o familiar acerca de las próxima suplementación con VA y vacunas que debe recibir el menor. Capacitación al personal de salud Antes de iniciar la suplementación de VA, es necesario programar la capacitación del personal de salud. La carta descriptiva debe contener: lineamientos, objetivos, beneficios de la VA, técnica de administración, ETAAVA, sistema de información, capacitación de las madres o responsables del recién nacido suplementado. 46 2.2.5 Presentación y formulación de la suplementación • Clave en el Cuadro Básico y Catálogo de Medicamentos de la Comisión Interinstitucional del Cuadro Básico de Insumos del Sector Salud, del Consejo de Salubridad General: 2191 • Nombre vitamina A • Descripción: cápsula • Cantidad: 50,000 UI • Presentación: Envase con 40 cápsulas • Clave en el Cuadro Básico y Catálogo de Medicamentos de la Comisión Interinstitucional del Cuadro Básico de Insumos del Sector Salud, del Consejo de Salubridad General: 3835 • Nombre vitamina A • Descripción: oral gotas • Cantidad: con 4 mL. 1 ml genérico: genérico: solución frasco = 25 gotas 200,000 1 gota UI 50,000 El suplemento debe conservarse en un lugar fresco, limpio y libre de 47 2.3 ¿Cuánta vitamina A se debe programar? Proyección de necesidades de vitamina A Se debe establecer la necesidad de estos insumos dentro del Programa Anual de Trabajo (Antes Programa Operativo Anual –POA–). Este Programa Anual es enviado por el Centro Nacional de Salud de la Infancia y la Adolescencia a las entidades federativas, con un cálculo de población, de acuerdo a las proyecciones vigentes. Cada entidad debe especificar la cantidad necesaria para cubrir a su población blanca. gotero 4 gotas = UI = contaminantes, protegido de la luz. 2.4 Sistema de información de la suplementación con vitamina A 2.4.1. Registro del suplemento de vitamina A Verificar el registro de las actividades de • Registrar la fecha de suplementación con VA en la Cartilla Nacional de Vacunación, utilizando el sello (si cuenta con él) en el recuadro indicado en la figura 1. suplementación en los formatos establecidos: Expediente clínico • Hoja de censo nominal (anotar fecha de suplementación) • Cartilla Nacional de Salud El personal de salud que suplemente al recién nacido lo deberá registrar en la Hoja de Censo Nominal actualizado y en la Cartilla Nacional de Vacunación. El formato de censo nominal deberá entregarse al personal de inmunizaciones de acuerdo a los mecanismos establecidos en cada entidad federativa. Cada mes, el nivel estatal integrará la información de las jurisdicciones y será concentrada para generar un informe trimestral que será enviado al CENSIA para su análisis y evaluación. Asimismo, se evaluará periódicamente el siguiente indicador de proceso del ámbito: ministración de micronutrimentos. • Registrar en la Cartilla el peso y la talla actualizados • En caso de no contar con la Cartilla Nacional de Vacunación, emitir un comprobante que contenga el nombre de la niña (o), el sello oficial (si cuenta con él) y la fecha de administración así como peso y talla actualizados. SIS-SS-28-P DGIS REGISTRO DE MINISTRACIÓN DE MICRONUTRIMENTOS NOMBRE DE LA UNIDAD: APOYO CLUES: GRUPO POBLACIONAL DOSIS FECHA: MES AÑO NOMBRE: M I N I S T R AC I Ó N TOTAL VITAMINA DOSIS ÚNICA RECIÉN NACIDO HASTA 28 DÍAS A ÁCIDO FÓLICO • EMBARAZADAS MUJERES EN EDAD FERTIL NO EMBARAZADAS EMBARAZADA < 20 AÑOS EMBARAZADA 20 Y MÁS AÑOS MUJERES EN PERIODO DE LACTANCIA 10 A 19 AÑOS • Identificar y anotar los datos del recién nacido que recibió la VA en el Censo Nominal PRIMERA H I E R R O En el caso de las Cartillas Nacionales de Salud 2008, tanto la del niño como la del adolescente, en la sección de nutrición cuentan con un apartado para registrar su consumo. 5 A 9 AÑOS SEGUNDA TERCERA PRIMERA 1 A 4 AÑOS SEGUNDA TERCERA PRIMERA MENOR DE 1 AÑO SEGUNDA TERCERA Total de dosis administradas (hasta 9 años) SIS-2010 48 Informe Mensual de Actividades Realizadas en la Unidad Médica SIS-SS-CE-H Sección I DGIS Hoja 18 de 21 Nombre de la unidad: Nombre de quien otorga la consulta: CLUES: Mes estadístico: Servicio: Del 26 de al 25 de Año: SIS-2010 clave Estimulación temprana Variable Total EST01 < 2 años clave EST02 2-4 años DXN01 Alcoholismo RET06 Sesiones de lenguaje RET04 Sesiones de fisioterapia RET05 Pacientes rehabilitados clave Variable Mujeres Rehabilitación Desintoxicaciones DXN02 Fármacos médicos DXN03 Otros fármacos DXN04 Alcoholismo M u je r e s H om bre s S a l u d m e n ta l H i e rro M i c ro n u tri m e n to s Total SM A01 Psicoterapia adicción a fármacos clave Psicoterapia adicción a alcohol GAM 04 Grupos formados autoayuda violencia SM A03 Psicoterapia adicción a tabaco GAM 01 Activos SM A04 Pacientes rehabilitados SM A05 Psicoterapia adicción a fármacos SM A06 Psicoterapia adicción a alcohol SM A07 Psicoterapia adicción a tabaco clave SM A08 Pacientes rehabilitados M AC01 EDAS M AC02 IRAS M AC03 Desnutrición infantil M AC04 Estimulación temprana Variable Grupos de ayuda mutua Total Madres capacitadas GAM 02 Acreditados GAM 03 Orientación alimentaria y ejercicio Variable M NM 21 Dosis única hasta 28 días M NM 01 Embarazadas M AC05 Obesidad y sobrepeso M NM 02 No embarazadas M AC06 Cuidados al recién nacido M NM 22 Embarazada < 20 años M AC07 Prevención de accidentes en < de 5 años M NM 23 Embarazada 20 años y más M NM 04 Mujer lactando clave M NM 24 10-19 años GAP01 Ácido fólico Variable Formados en el periodo Grupos M NM 16 3a dosis 5-9 años GAP02 Activos M NM 25 3a dosis 1-4 años GAP03 Sesiones educativas M NM 13 3a dosis < 1 año M NM 26 Dosis administradas (hasta 9 años) Grupos de Adolescentes Promotores de la Salud (GAPS) GAP04 GAP05 GAP06 clave 49 Variable Otros fármacos Total SM A02 clave OPORTUNIDADES Total Hombres DXN05 Fármacos médicos DXN06 Vitamina A Variable Variable OPR01 Familias en control OPR02 Familias registradas Total GAP07 Capacitación Capacitados Adolescentes Promotores Acreditados Actividades realizadas Asistentes a pláticas por GAPS Intervenciones Total Total 3.1. 3 Anexos DOSIS DE HIERRO ELEMENTAL Manua l Censi a 2003 Bajo peso al nacer Pretérmi no FAO 2002 Lineamie ntos Guatemal a 2006 10 mg 2 mg Feb/d Feb/kg/ ía día 6 a 23 meses 2 a 5 años < 40%) > 40%) Manual Censia 2003 A partir 12.5 mg del 4º Feb/Kg/d mes de ía vida, durante 3 meses FAO 2002 A partir del 2º mes de vida, hasta los 23 meses INACGa Lineamie 1998 n-tos (prevalenc Guatemal ia < o > a 2006 40%) De 2 a 24 meses de edad A partir del 4º mes de vida, durante 3 meses 10 mg Feb/d ía 12.5 mg Feb/Kg/d ía 12.5 mg Feb/Kg/d ía 20 mg Feb/d ía De 6 a 12 meses de edad Durante 6 meses A partir del 6º mes, hasta los 23 meses 2 mg Feb/kg/ día 30 mg Feb/sema na 6 a 18 meses 24 a 59 meses INACGa 1998 (preval encia 12.5 mg Feb/Kg/d ía Recién nacidoc 4 a 23 meses INACGa 1998 (prevale ncia Anexo 1.Comparativo de diferentes propuestas de suplementación de DURACIÓN DE LA DOSIS hierro profiláctico 2 mg Feb/kg/ día (por arriba de 30 mg) 60 mg Feb/sema na 2 mg Durante Feb/Kg/d 6 meses ía 3 meses 2 mg Feb/Kg/d 2 3.2. Anexo 2. Notificación de los ETAAVA Los eventos temporalmente asociados a la suplementación con VA deberán notificarse obligatoriamente dentro de las primeras 24 horas posteriores a su detección, por el médico o la enfermera a la autoridad inmediata superior, según los canales de información de cada institución. Éste a su vez notificará al responsable jurisdiccional o zonal del Programa de Atención a la Salud de la Infancia; y éstos, al responsable estatal o delegacional del Programa, el cual notificará al Centro Nacional para la Salud de la Infancia y la Adolescencia (CENSIA) (Ver figura 2). Para ello se utilizará el formato ETAAVA1, denominado Formato Interinstitucional de Notificación Inmediata de los ETAAVA. (Ver Anexo 2). Figura 2: Flujograma de la notificación. FUENTE DE INFORMACIÓN Y NOTIFICACIÓN Unidades de 1er, 2° y 3er Nivel de atención de los Servicios de Salud 3 EVENTO Notificación a la autoridad inmediata (primeras 24horas ETAV- Nivel jurisdiccional, estatal, delegacional y área normativa de la Institución correspondiente CeNSI A Fuentes no convencio Se deberá dar seguimiento a todos los eventos temporalmente asociados a la suplementación con vitamina A (vómito, fiebre, irritabilidad o abombamiento fontanelar), hasta que se descarte la asociación o hasta que el evento desaparezca. 3.3. Anexo Formatos notificación seguimiento ETAAVA instrucciones llenado 3. de y de e de Formatos de notificación ETAaVA ESTUDIO DE EVENTOS TEMPORALMENTE ASOCIADOS ALA ADMINISTRACIÓN DE VITAMINAA (ETAaVA) FORMATO INTERINSTITUCIONAL DE NOTIFICACIÓN INMEDIATA FOLIO CENSIA:_____________ I. FICHA DE IDENTIFICACIÓN Fecha de notificación: Local __/__/___ d m a Jurisdic./Zona __/__/__ d ma Nombre del paciente: ________________________ Apellido paterno Fecha de nacimiento: ____/____/____Edad: ______ d m a días Domicilio: Región (IMSS) ________________________ Apellido materno Sexo 1. Masc. 2. Fem. Calle Sem. gestación___ Colonia ó barrio __________________________________________ Municipio / Delegación ________________________ Apellido paterno __/__/__ CENSIA __/__/__ d m a d m a Nombre (s) Peso_______ Talla ______ Número Localidad Nombre de la Madre ó responsable del niño: Entidad/Deleg. __/__/__ d m a Estado ________________________ _______________________ Apellido materno Nombre (s) Jurisdicción Tel:_____________________ II. NOTIFICACIÓN Institución notificante: 1. SSA 2. IMSS-OB 3. ISSSTE 4. IMSS-OP 5. DIF 6. PEMEX 7. SEDENA 8. SEMAR 9. PRIVADA 10. OTRAS (ESPECIFICAR) Notificante: ____________________________________ ________________________ Nombre Lugar de trabajo Institución responsable de la administración de vitamina A: Teléf ono (ver código arriba) Personal de salud ________________________ Teléf ono Lugar de trabajo III. VITAMINA A Nombre Anotar en los cuadros correspondientes los datos requeridos de la vitamina aplicada (Anexar fotocopia de la Cartilla Nacional de Vacunación) Dosis en UI Fecha de aplicación Hora de aplicación Laboratorio productor __/__/__ Núm. de lote fecha de caducidad __/__/__ OBSERVACIONES: _______________________________________________________________________________________________________________ IV. SIGNOS Y SÍNTOMAS Inicio __/__/__ Hora:______ d m a Señale los signos y síntomas presentados: 1. SI, 2. NO, 3. Se ignora. Fiebre Irritabilidad Otros Especificar Vómitos (No dejar espacios en blanco). Fontanela anterior "abombada" Diagnóstico clínico inicial (del expediente clínico o del médico tratante): ¿Fué hospitalizado? 1. SI, 2. NO, 3. Se ignora. a) nombre del hospital __________________________________________ 4 ETAaVA ESTUDIO DE EVENTOS TEMPORALMENTE ASOCIADOS A LA ADMINISTRACIÓN DE VITAMINA A (ETAaVA) FORM ATO INTERINSTITUCIONAL DE SEGUIMIENTO FOLIO CENSIA: __________ Nombre del paciente: ________________________ ________________________ Apellido paterno _____________________________ Apellido materno Nombre (s) VI. SEGUIMIENTO Fecha de inicio de las m anifestaciones clínicas _______/________/_______ Día Mes Año In stru cci ones: Anotar en el cua dro co rrespo ndi en te el nú mero d e a cu er do a l a respu esta co n y 4= Pérdi da d e seg uim iento T iem po de seg uim ien to Fiebr e Irr itabilidad 1= Si, 2= No, 3= Se i gno ra Fontanela ante rior "ab om bada" Vóm ito s 24 ho ras _____/_____/_____ Día Mes Año 48 ho ras _____/_____/_____ Día Mes Año 72 ho ras _____/_____/_____ Día Mes Año séptimo dí a _____/_____/_____ Día Mes Año Observaciones: VII. DIAGNÓSTICO FINAL DEL ETAaVA Causado por la suplementación 1= Si, 2= No y 3= Se ignora Especifique: Fecha de terminación del seguimiento: Responsable del seguimiento: _____/_____/_____ Día Mes Año ____________________ Apellido paterno Cargo: No. telefónico: Correo electrónico: Firma (Jefe inmediato) ________________________ Apellido materno _________________________________ Nombre (s) Área: Fax: Firma Hoja 2 de 2 5 Instrucciones de llenado El responsable del llenado del Formato Interinstitucional de Seguimiento de Estudio de Eventos Temporalmente Asociados a la Administración de Vitamina A, así como del seguimiento del caso es el médico encargado del Programa de Salud de la Infancia en cada Unidad de Salud. En los casos que ameritaron hospitalización, la responsabilidad es del epidemiólogo hospitalario en coordinación con los responsables jurisdiccionales y estatales del Programa de Atención a la Salud de la Infancia. Para fines de este instructivo se denomina “CASO” al niño o niña que presenta un Evento Temporalmente Asociado a la ministración con VA (ETAAVA). El formato consta de dos partes, la primera corresponde a la NOTIFICACIÓN INMEDIATA, la cual deberá ser llenada y enviada al siguiente nivel de atención en las primeras 24 horas de que se tiene conocimiento del caso y la segunda al SEGUIMIENTO que se llenará conforme avance el proceso de investigación del caso. Parte I: Notificación inmediata Folio CENSIA I. FICHA DE IDENTIFICACIÓN: Corresponde a los datos del caso. Fecha de notificación Nombre del paciente Fecha de nacimiento Edad Sexo Peso Talla Sem. gestación Instrucciones específicas Domicilio Lea cuidadosamente cada uno de los apartados que contiene el formato y escriba con letra legible y con bolígrafo los datos que se solicitan. Espacio para control interno del CENSIA, de acuerdo con los casos de eventos reportados por las entidades federativas Localidad Municipio /Delegación Anotar día, mes y año en que se llena el formato en cada nivel de atención, local, jurisdiccional, zonal, entidad federativa, delegación para el caso de IMSS e ISSSTE, región en el caso del IMSS, nacional o CENSIA. Anotar claramente el nombre o los nombres del caso, iniciando por los apellidos. Anotar fecha de nacimiento del caso que se investiga, iniciando con día, mes y año. Anotar el número de días que tiene el caso. Marque 1 en el recuadro cuando se trate de sexo masculino y 2 cuando se trate de femenino. Anotar el peso en kilogramos y gramos que tiene el paciente al momento del nacimiento. Anotar la talla en centímetros que tiene el paciente al momento del nacimiento. Anotar las semanas de gestación del recién nacido al momento del nacimiento. Anotar la calle, número, colonia o barrio donde vive permanentemente el caso. En su defecto, anotar las referencias necesarias. Anotar el nombre de la localidad o ciudad donde tiene su domicilio permanente el caso. Anotar el nombre del municipio o delegación donde tiene su domicilio 6 Estado Jurisdicción Nombre de la madre o responsable del niño Tel permanente el caso. Anotar el nombre de la entidad federativa donde tiene su domicilio permanente el caso. Anotar nombre y número de la jurisdicción sanitaria o región sanitaria para algunas entidades federativas donde se presentó el caso. Anotar el nombre completo con sus apellidos de soltera. Anotar el número telefónico donde se pueda localizar el caso, en caso de que tenga disponibilidad al servicio telefónico. II. NOTIFICACIÓN. Instituci ón notifican -te Notifican -te Instituci ón responsable de la suplementación con VA 7 Anotar en el recuadro el código correspondiente a la institución que notifica el evento: 1.(SSA) Secretaría de Salud, 2.(IMSS-OB) Instituto Mexicano del Seguro Social régimen Obligatorio, 3.(ISSSTE) Instituto de Seguridad Social al Servicio de los Trabajadores del Estado, 4.(IMSS-OP) Instituto Mexicano del Seguro Social régimen Oportunidades, 5.(DIF) Sistema Nacional para el Desarrollo Integral de la Familia, 6.(PEMEX) Petróleos Mexicanos, 7.(SEDENA) Secretaría de Defensa Nacional, 8.(SEMAR) Secretaría de Marina, 9.PRIVADA, 10.OTRAS (especificar). Se deberá anotar el nombre completo de la persona responsable de la notificación, lugar de trabajo y teléfono. Llene el recuadro con el código correspondiente: 1.SSA, 2.IMSS-OB, 3.ISSSTE, 4.IMSS-OP, 5.DIF, 6.PEMEX, 7.SEDENA, 8.SEMAR, 9.PRIVADA, 10.OTRAS (ESPECIFICAR). Personal de salud Anotar el nombre completo de la persona que administró la VA al caso estudiado. III. VITAMINA A. Este apartado contiene varias casillas, con relación a la aplicación de la vitamina, que deberán ser llenadas completamente. Dosis Fecha de aplicac ión Hora de aplicac ión Laborat orio product or Núm. de lote Fecha de caducid ad Observa -ciones Anotar la cantidad de VA administrada en Unidades Internacionales (UI). Anotar la fecha de administración de dicha dosis iniciando con día, mes y año. Anotar la hora en que fue administrada la vitamina A asociada al evento estudiado. Anotar el nombre del laboratorio productor de la vitamina suministrada. Anotar el número de lote completo dentro del recuadro Anotar la fecha de caducidad que aparece en la etiqueta del frasco de la VA proporcionada, iniciando por día, mes y año. Describa aquellos hallazgos obtenidos de las entrevistas, que considere más relevantes para la investigación del caso. En este apartado se deben detallar todos los errores técnicos como por ejemplo: administración de dosis superior a la recomendada. correspondientes si son requeridas. Diagnósti co clínico inicial (del expedient e clínico o del médico tratante) Anotar de manera textual el diagnóstico del expediente clínico del caso. ¿Fue hospitalzado? En estos, además de marcarse con 1.SI, 2.NO, 3.Se ignora, en el recuadro correspondiente, en caso de responder SI, se anotará en el inciso a) el nombre de la Unidad de Salud donde se hospitalizó y en el inciso b) el tiempo que estuvo hospitalizado. V. EVOLUCIÓN AL MOMENTO DE LA NOTIFICACIÓN Estado actual del paciente IV. SIGNOS Y SÍNTOMAS Inicio Puntos del 1 al 5 Anotar el mes, día, año y hora en que apareció el primer signo o síntoma asociado a la suplementación con VA del caso en estudio. Circule la respuesta con 1.SI, 2.NO, 3.Se ignora. (No dejar espacios en blanco), con relación a los síntomas, signos o diagnósticos presuntivos, presentados por el caso, anotando las fechas y especificaciones Observaciones Nombre del paciente Se refiere al estado de salud que guarda el paciente al momento de la notificación. En las siguientes variables deberá señalarse con un 1: si el paciente se encuentra estable, 2: si se reporta delicado, y 3: si se encuentra grave, según el reporte del médico tratante. Describir aquellos hallazgos obtenidos de las entrevistas o del expediente clínico sobre la evolución de los signos, que considere más relevantes para la investigación del caso. Anotar claramente el nombre o nombres del caso, iniciando por los apellidos. VI. SEGUIMIENTO 8 Fecha de inicio de las manifesta ciones clínicas Puntos del 1 al 4 Observaciones 9 Anotar la fecha en que apareció el primer signo del caso estudiado, iniciando por el día, mes y año. Anotar en el recuadro correspondiente según corresponda a la sintomatología presentada con el número 1.SI, en caso de presentar el signo, 2.NO, si no se presentó el signo, 3.SE INGNORA, si no se supo de la existencia del signo y un número 4, en caso de que exista pérdida de seguimiento del caso (no se deben dejar espacios en blanco). Con relación a los signos presentados por el caso, se deben anotar las fechas a las 24 horas, 48 horas, 72 horas y al séptimo día después de que ocurrió el primer signo en el caso estudiado. Describir aquellos hallazgos obtenidos de las entrevistas o en el expediente clínico sobre la evolución de los signos del caso estudiado, que se consideren más relevantes para la investigación del caso. VII. DIAGNÓSTICO ETAaVA FINAL DEL Se refiere al análisis de los diferentes parámetros obtenidos durante la investigación realizada (examen clínico, estudios de laboratorio, gabinete, histopatológicos) y que finalmente permiten establecer un diagnóstico final. Causado por la suplementación Especifiqu e Fecha de terminació n del seguimient o Responsable del seguimient o Anotar el nombre completo del responsable del seguimiento del estudio realizado. Debe incluir nombre y firma del responsable y de su jefe inmediato. Anotar en el recuadro un número 1: si la suplementación con VA fue la responsable del evento presentado, ó un número 2: si no está asociado a la suplementación con VA, y un número 3: en caso de que a pesar de los estudios realizados no se pudo llegar a la conclusión de la asociación causal con la suplementación con VA ni descartarla. Aclarar cuál es el diagnóstico, anotando claramente el nombre del o los diagnósticos finales, de acuerdo el código de la Clasificación Internacional de Enfermedades (CIE), correspondiente. Para llenar de manera adecuada estos recuadros considerar lo siguiente: Causalidad: Se refiere a la relación causaefecto, es decir que la VA sea la causa del evento adverso, de acuerdo a las evidencias obtenidas durante el proceso de la investigación realizada. Anotar la fecha en que se terminó el estudio del caso. Iniciar con el día, mes y año. 10 3.4. Anexo 4 Fuentes de hierro y vitamina A 11 Bibliografía 1 Latham MC. Nutrición humana en el mundo en desarrollo. Capítulo 10. Minerales.1a ed. Roma: Organización de las Naciones Unidas para la Agricultura y la Alimentación (FAO); 2002. p.109-18. 2 Iannotti LL, Tielsch JM, Black MM, Black RE. Iron supplementation in early childhood: health benefits and risks. Am J Clin Nutr 2006;84:1261-76. 3 United Nations Children’s Fund, United Nations University, World Health Organization. Iron Deficiency Anaemia Assessment, Prevention, and Control. A guide for programme managers. WHO 2001. 4 Mulholland CA, Benford DJ. What is known about the safety of multivitaminmultimineral supplements for the generally healthy population? Theoretical basis for harm. Am J Clin Nutr 2007;85(suppl):318S-22S. 11 Instituto Nacional de Salud Pública. Encuesta Nacional de Salud y Nutrición 2006. México. 12 Rodríguez SC, Hotz C, Rivera JA. Bioavailable dietary iron is associated with hemoglobin concentration in Mexican preschool children. J Nutr 2007;137(10):2304-10. 13 Villalpando S, Shamah-Levy T, RamírezSilva CI, Mejía-Rodríguez F, Rivera JA. Prevalence of anemia in children 1 to 12 years of age. Results from a nationwide probabilistic survey in Mexico. Salud Publica Mex 2003;45 Suppl 4:S490-8. 14 Villalpando S, García-Guerra A, Ramírez-Silva CI, Mejía-Rodríguez F, Matute G,Shamah-Levy T, Rivera JA. Iron, zinc and iodide status in Mexican children under 12 years and women 12-49 years of age. A probabilistic national survey. Salud Publica Mex 2003;45 Suppl 4:S520-9. 5 Rao R, Georgieff MK. Iron infetal and neonatal nutrition. Semin Fetal Neonatal Med 2007;12:54-63. 15 Donato H, Rosso A, Buys C, Rossi N, Rapetti C, Matus M. Anemia ferropénica. Normas de diagnóstico y tratamiento. Arch argent pediatr 2001;99:162-167. 6 Latham MC. Nutrición humana en el mundo en desarrollo. Capítulo 13. Carencia de hierro y otras carencias nutricionales.1a ed. Roma: Organización de las Naciones Unidas para la Agricultura y la Alimentación (FAO); 2002. p.155-64. 16 Dewey KG, Cohen RJ, Rivera LL, Brown KH. Effects of age of introduction of complementary foods on iron status of breast-fed infants in Honduras. Am J Clin Nutr 1998;67(5):878-84. 7 Grupo Consultivo Internacional en Anemia Nutricional, 1977, citado en Nutrición humana en el mundo en desarrollo. Capítulo 13. Carencia de hierro y otras carencias nutricionales. 17 Lutter CK, Rivera JA. Nutritional status of infants and young children and characteristics of their diets. J Nutr. 2003 Sep;133(9):2941S-9S. 8 Organización Panamericana de la Salud. Salud en las Américas: 2007. Capítulo 2. Condiciones de salud y sus tendencias. Prevención de riesgos. Washington, D.C. 2007. 18 Smuts CM, Dhansay MA, Faber M, Van Stuijvenberg ME, Swanevelder S, Gross R, Spinnler-Benade AJ. Efficacy of Multiple Micronutrient Supplementation for Improving Anemia, Micronutrient Status, and Growth in South African Infants. J Nutr 2005;135: 653S–659S. 9 Organización Mundial de la Salud. Informe sobre la salud en el mundo. Reducir los riesgos y promover una vida sana. 2002. 19 Secretaría de Salud. Consejo Nacional de Vacunación. Bases técnicas para la suplementación de vitaminas y minerales en la infancia y la adolescencia. 2002. 10 United Nations System. Standing Committee on nutrition (SCN). 5th report on the world nutrition situation. Nutrition for improved development outcomes. 2004. 20 Rivera JA, González-Cossío T, Flores M, Romero M, Rivera M, Téllez-Rojo MM, Rosado JL, Brown KH. Multiple micronutrient supplementation increases the growth of Mexican infants. Am J Clin Nutr. 2001 Nov;74(5):657-63. 2 21 Organización Mundial de la Salud. Formulario Modelo. Sección 10: Fármacos en hematología. 2004:206-207. deficiency. MDIS working paper 2. WHO/NUT/95.3, WHO, Geneva, Switzerland, 1995. 22 Secretaría de Salud. Centro Nacional para la Salud de la Infancia y la Adolescencia. Vacunación Universal y Semanas Nacionales de Salud. Lineamientos Generales 2008. 34 Vitamin A Global Initiative – A strategy for acceleration of progress in combating vitamin A deficiency. (Consensus of an informal technical consultation convened by UNICEF/MI/WHO/CIDA/USAID). Disponible en www.who.org 23 Stoltzfus RJ,.Dreyfuss ML. Guidelines for the Use of Iron Supplements to Prevent and Treat Iron Deficiency Anemia. International Nutritional Anemia Consultative Group (INACG)/WHO/UNICEF. World Health Organization (1998), Geneva, Switzerland. 24 Killip S, Bennett JM, Chambers MD. Iron Deficiency Anemia. Am Fam Physician 2007;75:671-8. 25 Kleinman RE, editor. American Academy of Pediatrics. Capítulo 19. Deficiencia de hierro. Quinta edición. México: Intersistemas; 2006. p. 299-312. 35 Beaton GH, Martorell R, Aronson KJ, Edmonston B, McKabe G, Ross AC, et al. Effectiveness of vitamin A supplementation in the control of young child morbidity and mortality in developin countries. Ginebra: WHO, 1993. 36 Organización Mundial de la Salud. Informe sobre la salud en el mundo 2002. Reducir los riesgos y promover una vida sana. 26 Combs GF. Vitamins. In: Mahan LK, Scott-Stump S. Krause’s Food, Nutrition and Diet Terapy. 10 ed. Saunders. EUA 2000:67-109. 37 Villalpando S, Montalvo-Velarde I, Zambrano N, García-Guerra A, RamírezSilva CI, Shamah T, et al. Vitamins A and C and folate status in Mexican children under 12 years and woman 12-49 years: a probabilistic national survey. Salud Publica Mex 2003; 45(supp 4):508-19. 27 Sommer Alfred. La carencia de VA y sus consecuencias: guía práctica para la detección y el tratamiento. Organización Mundial de la Salud 1995, 73 (5):609-19. 38 United Nations System. Standing Committee on Nutrition. 5th Report on the World Nutrition Situation Nutrition for Improved Development Outcomes. 2004). 28 Sánchez ÁV. VA, inmunocompetencia e infección. Rev. Cubana Aliment Nutr 2001;15(2):121-9 . 39 Rosado JL, Bourges H, Saint-Martín B. Deficiencia de Vitaminas y minerales en México. Una revisión crítica del estado de la información: II Deficiencia de Vitamina. Salud Pública Mex 1995;37(5):452-61. 29 Semba RD. Vitamin A as "AntiInfective" Therapy, 1920–1940. J Nutr 1999;129:783-91. 30 Humphrey JH, Agoestina T, Ami J, et al. Neonatal vitamin A supplementation: efect on development and growth at 3 y of age. Am J Clin Nutr 1998;68:109-117. 31 Bendich A, Langseth L. Safety of vitamin A. Am J Clin Nutr 1989;49:358-71. 32 Humphrey J, Rice A. Vitamin A supplementation of young infants. Lancet 2000; 356:422-4. 33 World Health Organization/United Nations International Children´s Emergency Found/International Vitamin A Consultative group (WHO/UNICEF/IVACG). The global prevalence of vitamin A 3 40 Instituto Nacional de Salud Pública. Encuesta Nacional de Nutrición 1999. México. 41 Secretaría de Salud. Norma Oficial Mexicana NOM-043-SSA2-2005. Servicios básicos de salud. Promoción y educación para la salud en materia alimentaria. Criterios para brindar orientación. 42 Secretaría de Salud. Guía de Orientación Alimentaria. IMSS, ISSSTE, DIF, INNSZ, Hospital Infantil de México Federico Gómez, UNICEF. 43 Helen Keller. Indonesia Crisis Bulletin –Special Edition- Why and how prevent vitamin A deficiency in time of crisis. Year 1, Issue 6, September 1999. 44 Department of vaccines and others biologicals and department of nutrition for health development. Distribution of vitamin A during immunization days,. WHO, Geneva 1998. 45 Darlow BA, Graham PJ. Vitamin A supplementation for preventing morbidity and mortality in very low birth weight infants (Cochrane Review). In: The Cochrane Library, Issue 4, 2002. Oxford: Update Software. 46 Secretaría de Salud. Bases técnicas para la suplementación con vitamina A. México. 2002. 47 Ray SK, Islam A, Molla A, et al. Impact of a single megadosis of vitamin A at delivery on breastmilk of mothers and morbidity of their infants. Eur Clin Nutr 1997;51:302-7. 48 Dollimore N, Cutts F, Binka FN, et. Al. Measles incidence case fatality and delayed mortality in children with or without vitamin A supplementation in rural Ghana. Am J Epidemiol 1997;146:64654. 49 Rahmathallah L, Tielsch JM, Thulasiraj RD, et al. Impact of supplementing newborn infants with vitamin A on early infant mortality: community based randomized trial in southern India. BMJ 2003;327:254-7. 54 Sharieff GQ, Hanten K. Pseudotumor Cerebro and Hypercalcemia Resulting From Vitamin A Toxicity. Annals of Emergency Medicine 1996 (27);4:518-52. 55 Ross D. Recommendations for vitamin A supplementation J Nutr 2002; 132(Suppl):2902S-2906S. 56 Agoestina T, Humphrey JH, Taylor GA, Usman A, et al . Safety or one 52 mcmol (50,000 IU) oral dose of vitamin A administered to neonatos. Bulletin of the WHO 1994;72(6):859-868. 57 Ching P, Birmingham M, et al. Childhood mortality impact and costs of integrating vitamin A supplementation into immunization campaigns. Am J of Public Health 2000;90(10):1526-29. 58 Distribution of vitamin A during national immunization days. A generic addendum to the Field guide for supplementary activities aimed at achieving polio eradication, 1996 revision. Geneva, 1998 (unpublished document WHO/EPI/GEN/98.06; available from Vaccines and Biologicals, World Health Organization, 1211 Geneva 27, Switzerland and on the Internet at www.who.int/vaccinesdocuments/DocsPDF/www9836.pdf). 59 Goodman T, Dalmiya N, et platform: using national days to deliver vitamin A Bulletin of the World Health 2000;78(3):305-14. al. Polio as immunization supplements. Organization 50 Coles CL, Rahmathullah L, Thulasiraj RD, Kats J, et al. Vitamin A supplementation at birth delays Pneumococcal colonization in South Indian Infants. Journal of Nutrition 2001 2001;131:255-261. 51 Cetaruk E W. Toxicology 2001, Company. Vitamin A. 1st ed. Clinical Saunders 52 Ballabriga A, Brunser O, Dobbiing J. Nutrición Clínica en la Infancia. Vitaminas liposolubles. Nestec S.A., Vevey/Raven Press, Ltd., New York, 1994; Vol. II: 535-9. 53 De Francisco A, Chakraborty J, Chowdhury HR, et al. Acute toxicity of vitamin A given with vaccines in infancy. Lancet 1993; 342: 526-27. 4 Este tiraje consta de 30,000 ejemplares y fue impreso en Soluciones Gráficas Lithomat, S.A. de C.V., 5 de febrero 494-B Col. Algarín, México, D.F. Tels.: 5519-3298 y 55381025, Julio de 2009. 5