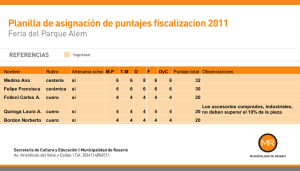
LA MED enfermedades cuero 29
Anuncio
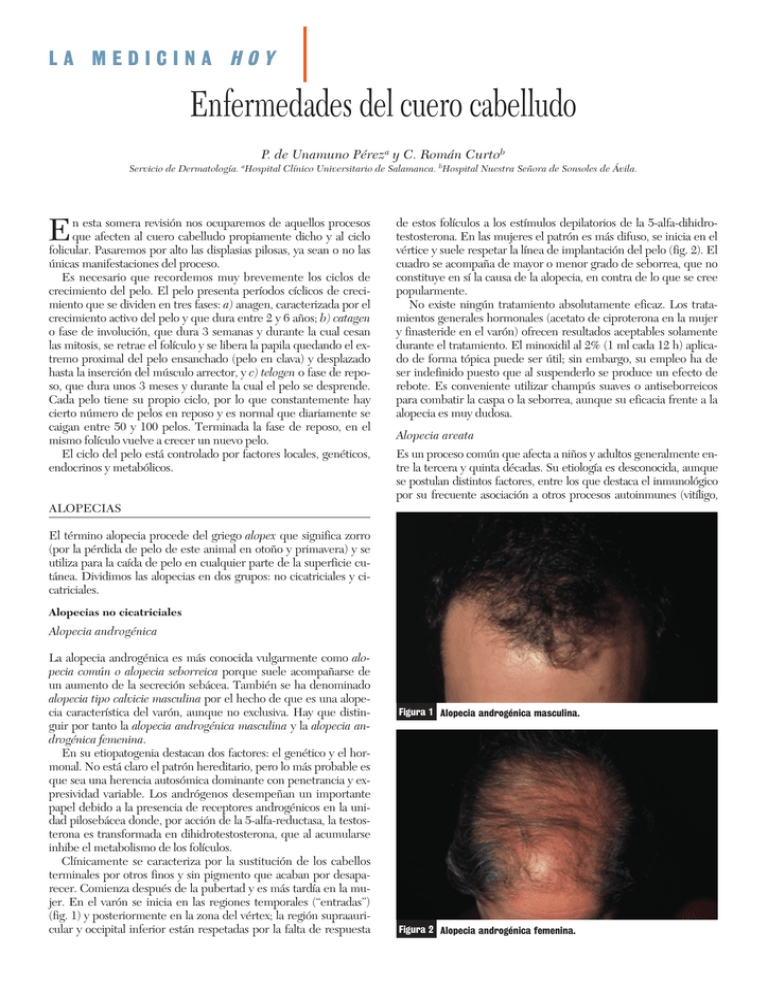
LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Péreza y C. Román Curtob a Servicio de Dermatología. Hospital Clínico Universitario de Salamanca. bHospital Nuestra Señora de Sonsoles de Ávila. E n esta somera revisión nos ocuparemos de aquellos procesos que afecten al cuero cabelludo propiamente dicho y al ciclo folicular. Pasaremos por alto las displasias pilosas, ya sean o no las únicas manifestaciones del proceso. Es necesario que recordemos muy brevemente los ciclos de crecimiento del pelo. El pelo presenta períodos cíclicos de crecimiento que se dividen en tres fases: a) anagen, caracterizada por el crecimiento activo del pelo y que dura entre 2 y 6 años; b) catagen o fase de involución, que dura 3 semanas y durante la cual cesan las mitosis, se retrae el folículo y se libera la papila quedando el extremo proximal del pelo ensanchado (pelo en clava) y desplazado hasta la inserción del músculo arrector, y c) telogen o fase de reposo, que dura unos 3 meses y durante la cual el pelo se desprende. Cada pelo tiene su propio ciclo, por lo que constantemente hay cierto número de pelos en reposo y es normal que diariamente se caigan entre 50 y 100 pelos. Terminada la fase de reposo, en el mismo folículo vuelve a crecer un nuevo pelo. El ciclo del pelo está controlado por factores locales, genéticos, endocrinos y metabólicos. de estos folículos a los estímulos depilatorios de la 5-alfa-dihidrotestosterona. En las mujeres el patrón es más difuso, se inicia en el vértice y suele respetar la línea de implantación del pelo (fig. 2). El cuadro se acompaña de mayor o menor grado de seborrea, que no constituye en sí la causa de la alopecia, en contra de lo que se cree popularmente. No existe ningún tratamiento absolutamente eficaz. Los tratamientos generales hormonales (acetato de ciproterona en la mujer y finasteride en el varón) ofrecen resultados aceptables solamente durante el tratamiento. El minoxidil al 2% (1 ml cada 12 h) aplicado de forma tópica puede ser útil; sin embargo, su empleo ha de ser indefinido puesto que al suspenderlo se produce un efecto de rebote. Es conveniente utilizar champús suaves o antiseborreicos para combatir la caspa o la seborrea, aunque su eficacia frente a la alopecia es muy dudosa. Alopecia areata Es un proceso común que afecta a niños y adultos generalmente entre la tercera y quinta décadas. Su etiología es desconocida, aunque se postulan distintos factores, entre los que destaca el inmunológico por su frecuente asociación a otros procesos autoinmunes (vitíligo, ALOPECIAS El término alopecia procede del griego alopex que significa zorro (por la pérdida de pelo de este animal en otoño y primavera) y se utiliza para la caída de pelo en cualquier parte de la superficie cutánea. Dividimos las alopecias en dos grupos: no cicatriciales y cicatriciales. Alopecias no cicatriciales Alopecia androgénica La alopecia androgénica es más conocida vulgarmente como alopecia común o alopecia seborreica porque suele acompañarse de un aumento de la secreción sebácea. También se ha denominado alopecia tipo calvicie masculina por el hecho de que es una alopecia característica del varón, aunque no exclusiva. Hay que distinguir por tanto la alopecia androgénica masculina y la alopecia androgénica femenina. En su etiopatogenia destacan dos factores: el genético y el hormonal. No está claro el patrón hereditario, pero lo más probable es que sea una herencia autosómica dominante con penetrancia y expresividad variable. Los andrógenos desempeñan un importante papel debido a la presencia de receptores androgénicos en la unidad pilosebácea donde, por acción de la 5-alfa-reductasa, la testosterona es transformada en dihidrotestosterona, que al acumularse inhibe el metabolismo de los folículos. Clínicamente se caracteriza por la sustitución de los cabellos terminales por otros finos y sin pigmento que acaban por desaparecer. Comienza después de la pubertad y es más tardía en la mujer. En el varón se inicia en las regiones temporales (“entradas”) (fig. 1) y posteriormente en la zona del vértex; la región supraauricular y occipital inferior están respetadas por la falta de respuesta Figura 1 Alopecia androgénica masculina. Figura 2 Alopecia androgénica femenina. LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Pérez y C. Román Curto Figura 3 Alopecia areata. Placa única. Figura 5 Alopecia traumática por presión. Figura 4 Alopecia areata. Placas múltiples confluentes y de localización marginal. Figura 6 Tricotilomanía. tiroiditis, anemia perniciosa, etc.). También es frecuente su coincidencia con la atopia y el síndrome de Down. Los factores psíquicos son importantes y las placas pueden aparecer o agravarse después de un trauma psíquico o si existe un marcado componente de ansiedad. Existe cierta predisposición genética con incidencia familiar en un 525% de los casos. La relación con focos infecciosos, creencia muy extendida, incluso entre los médicos, está actualmente desechada. La “pelada”, nombre con el que también se conoce la alopecia areata, se caracteriza por la presencia de placas completamente alopécicas circunscritas, de color marfileño, lisas, sin escamas, en las que es posible efectuar un pellizcamiento (signo del pliegue) (fig. 3). En los bordes se pueden objetivar los llamados “pelos peládicos” que son pelos cortos de mayor grosor en su extremo distal (“en signo de admiración”). La presencia de pelos peládicos y el desprendimiento fácil de los cabellos del borde de las placas son marcadores de actividad. Existen distintos patrones clínicos: en placa única, placas múltiples estables o inestables y alopecia universal cuando afecta a todo el cuero cabelludo e incluso, en ocasiones, a todo el pelo corporal. La alopecia en grandes placas múltiples a veces afecta a las zonas marginales de implantación del pelo (alopecia ofiásica) con tendencia a la evolución larga (fig. 4). Cualquiera de estas formas puede afectar al pelo del cuero cabelludo, barba, cejas y/o pestañas. Cuando comienzan a repoblar las placas se cubren de un vello fino y sin pigmento que posteriormente es reemplazado por otro de características normales. En ocasiones se acompaña de alteraciones ungueales en forma de surcos longitudinales, depresiones puntiformes, descamación superficial y deslustrado de la lámina. La evolución es impredecible, y puede regresar, evolucionar en brotes o progresar a una alopecia universal. Existen varias posibilidades de tratamiento: los corticoides sistémicos o intralesionales son capaces de detener el proceso e incluso de inducir el crecimiento del pelo; sin embargo, al suspender la terapia es habitual el efecto rebote. Para las inyecciones intralesionales se emplea el “dermojet”. Localmente también se han utilizado los corticoides y diversas sustancias irritantes o sensibilizantes como la difenciprona, capaces de provocar un eccema de contacto que induce la repoblación por un mecanismo de competencia alergénica, aunque tiene los inconvenientes de las molestias propias del eccema. Cuando existe un claro componente de ansiedad se pueden utilizar ansiolíticos. En algunos casos de alopecia universal se ha utilizado con éxito la puvaterapia. Muchos autores recomiendan la abstención terapéutica dada la alta frecuencia de recidivas, la posibilidad de remisión espontánea y la respuesta variable y a menudo insatisfactoria a los diversos tratamientos. Alopecia traumática Es la que se origina como consecuencia de presión continua sobre una zona del cuero cabelludo (intervención quirúrgica prolongada) (fig. 5) o por tracción, bien sea accidental o cosmética (cepillado, rulos) o manipulación consciente o inconsciente. En esta última posibilidad, que se conoce como tricotilomanía, la pérdida de pelo se produce por la manipulación deliberada o inconsciente por el propio paciente (fig. 6). Con frecuencia, subyace un trastorno psíquico o se trata de un simple tic. Es más frecuente en mujeres y niños. Clínicamente, se aprecia una placa mal delimitada de pelos LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Pérez y C. Román Curto retorcidos, rotos en distintas zonas, situada generalmente en las regiones frontoparietales, las cejas o las pestañas. Plantea el diagnóstico diferencial con la alopecia areata, y en ocasiones precisa tratamiento psiquiátrico. Efluvio telógeno El efluvio telógeno es una caída difusa e intensa del cabello por el paso masivo de gran número de folículos de la fase de anágeno a la de telógeno. Este suceso puede tener lugar 2 o 3 meses después de situaciones como el parto, episodios de fiebre alta, pérdidas importantes de sangre, shock, regímenes de adelgazamiento, desnutrición, entre otras. La alopecia es reversible en 2 o 3 meses. Alopecia anagénica Hay muchos fármacos que pueden producir alopecia. Éstos actúan sobre el folículo en el anágeno y producen una caída de los cabellos entre el séptimo y trigésimo día del inicio del contacto con la sustancia química. La alopecia se recupera 2 o 3 meses después de suspender el fármaco. Destacan los citostáticos, los antitiroideos, los anticoagulantes, el talio (pesticidas), el mercurio y la vitamina A a grandes dosis, entre otros. Alopecias hereditarias En numerosas enfermedades se observa ausencia total (atriquia) o parcial (hipotricosis) de pelo. Aunque existen procesos en los que la alopecia es la única manifestación (hipotricosis de Marie Unna e hipotricosis simple hereditaria de Toribio y Álvarez Quiñones), en la mayoría de las alopecias hereditarias la ausencia o disminución del pelo es una manifestación más de un complejo síndrome. La alopecia aparece junto con alteraciones de los dientes, las uñas, o las glándulas sudoríparas en la mayoría de las displasias ectodérmicas. Es también muy característica la alopecia en los síndromes de envejecimiento cutáneo, como el síndrome de Werner, la progeria congénita, el síndrome de Rothmund-Thomson, el síndrome de Bloom, etc. Alopecias cicatriciales a considerar la fase residual de otros procesos dermatológicos, generalmente el liquen plano o el lupus, que pierden su actividad, con lo que se dificulta su diagnóstico retrospectivo. Se presenta en forma de placas lisas, blanco-nacaradas, suaves, deprimidas, de contornos irregulares, entre las que pueden aparecer cabellos solitarios o agrupados. Suele localizarse en el vértex y puede extenderse por todo el cuero cabelludo. El diagnóstico se establece por exclusión tras descartar los diferentes procesos que pueden cursar con alopecia cicatricial de estas características. No existe tratamiento eficaz. INFECCIONES E INFESTACIONES DEL CUERO CABELLUDO Infecciones bacterianas Las foliculitis por gérmenes piógenos son, paradójicamente, mucho más frecuentes en el cuerpo que en el cuero cabelludo, y el agente aislado en la mayoría de los casos es el estafilococo dorado. Se clasifican en: 1. Foliculitis superficiales (ostiofoliculitis): cuando sólo se afecta la parte superior del folículo (ostium folicular). Aparecen como una pústula centrada por un pelo, sin infiltración en profundidad, y no suelen producir caída del pelo, o si lo hace, de forma transitoria. 2. Foliculitis profundas (forunculosis y ántrax): aquellas en las que además del componente superficial existe otro más profundo con necrosis folicular (“clavo”). Se manifiesta en forma de uno o varios (en el caso del ántrax) nódulos inflamatorios dolorosos, que drenan un material purulento y luego se hacen necróticos. Al regresar dejan cicatriz y alopecia definitiva. 3. Foliculitis queloidea, mal llamada también acné queloideo: es un proceso inflamatorio crónico del folículo pilosebáceo, casi exclusivo de varones y de mayor incidencia en la raza negra. Comienza en la segunda o tercera décadas de la vida, como elementos pustulosos foliculares en la zona de la nuca, que posteriormente se transforman en queloides. Su etiología es desconocida y se han implicado diversos factores como una predisposición genética, un estado seborreico constitucional, tratamientos antiepilépticos y traumatismos repetidos. La destrucción, por la causa que sea, de los folículos determina una alopecia cicatricial definitiva (fig. 7). Las posibles causas son muy numerosas y nos limitaremos a citar algunas de las más frecuentes: a) agentes fisicoquímicos como la radiodermitis crónica; b) infecciones fúngicas, como las tiñas inflamatorias; c) infecciones bacterianas, fundamentalmente por Stafilococcus aureus; d) tumores y linfomas; e) depósito de sustancias de origen endógeno como la mucina, y f) dermatosis inflamatorias como el lupus eritematoso, el liquen pilar o la esclerodermia. Entre las alopecias cicatriciales se incluye la denominada seudopelada de Brocq, proceso de etiología desconocida al que se tiende Tinea capitis La parasitación del pelo del cuero cabelludo por dermatófitos se conoce como tinea capitis. Afecta casi exclusivamente a niños en edad escolar. Clínicamente se clasifican en tiñas no inflamatorias (originadas por dermatófitos antropofílicos) y tiñas inflamatorias (por dermatófitos zoofílicos). Dentro de las tiñas no inflamatorias o tonsurantes (fig. 8), originadas por dermatófitos antropofílicos, se Figura 7 Alopecia cicatricial. Figura 8 Tiña tonsurante no inflamatoria. Infecciones por hongos LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Pérez y C. Román Curto Figura 9 Querion de Celso (tiña inflamatoria). distinguen a su vez dos formas: a) una gran placa de varios centímetros de diámetro con pequeñas placas satélites alrededor, cubierta de finas escamas grisáceas y en su interior los cabellos aparecen rotos a escasos centímetros de altura (tinea microspórica), y b) placas múltiples de pequeño tamaño, eritematoescamosas, en las que los cabellos se rompen en el cuero cabelludo permaneciendo en su interior y dando el aspecto de “puntos negros” (tinea tricofítica). Las tiñas inflamatorias están causadas por especies zoofílicas que inducen una respuesta mayor por parte del huésped. La tiña inflamatoria en el cuero cabelludo del niño es el querion de Celso (fig. 9) que comienza como una forma tonsurante pero pronto se transforma en una placa indurada, con pústulas, dolorosa. Con la presión o espontáneamente drena un material purulento y/o hemorrágico “en espumadera”. Crece por los bordes y puede alcanzar tamaños grandes, incluso de 8-10 cm de diámetro. El proceso suele acompañarse de fiebre, malestar y adenopatías regionales. La reacción inflamatoria produce destrucción folicular y alopecia cicatricial. El diagnóstico de la tinea capitis se basa en la demostración del dermatófito en los pelos mediante examen directo o cultivo. El tratamiento debe ser por vía oral. Durante mucho tiempo se ha considerado de elección la griseofulvina, a dosis de 10 mg/kg/día en niños y 500-1000 mg/ día en adultos, durante 4 semanas. En la actualidad, se utiliza también el itraconazol, 5 mg/kg/día en niños y 200 mg/día en adultos durante 2 semanas en tiñas no inflamatorias y 3 o 4 semanas en las inflamatorias o la terbinafina, un cuarto o medio comprimido, en función del peso, en niños o 250 mg/día (un comprimido) en los adultos durante 4 semanas. En las tiñas inflamatorias al tratamiento antifúngico se suelen asociar antibióticos de amplio espectro por vía oral, antiinflamatorios y antisépticos locales para limpiar y descostrar. dos especies: Phythirus pubis (pediculus pubis o ladilla) y Pediculus humanus, con dos variedades: capitis y corporis. La pediculosis capitis se caracteriza por un prurito intenso del cuero cabelludo, sobre todo en las regiones retroauricular y occipital. A la exploración se aprecian pápulas eritematosas con frecuencia escoriadas e impetiginizadas, y en ocasiones costras por acumulación de detritus y pus. Los cabellos aparecen secos, deslustrados, donde se aprecian con facilidad las liendres adheridas al tallo piloso; sin embargo, es difícil demostrar la presencia de formas adultas por su escaso número y su inmovilidad. El tratamiento consiste en la aplicación de champús, lociones o incluso terapia sistémica antiparasitaria. El hexacloruro de gamma-benceno (Lindane) es uno de los más comúnmente utilizados, y es útil frente a las formas adultas y liendres. Actúa como neurotóxico para el sistema nervioso central (SNC) del insecto. Se aplica tópicamente en las zonas afectas y se deja actuar durante 12 horas, retirándolo después mediante lavado normal. Es conveniente repetir la aplicación tras una semana. Otros productos insecticidas de aplicación tópica son el crotamitón que debe mantenerse durante 24 h y las piretrinas naturales o sintéticas que resultan bastante seguras y exentas de efectos secundarios importantes, por lo que constituyen en este momento el tratamiento de elección de la pediculosis capitis. No debe olvidarse la desinsectación de peines y cepillos, así como el lavado cuidadoso de la ropa de cama, toallas y ropa interior, sobre los que también se pueden aplicar productos pediculicidas. DERMATOSIS CON AFECCIÓN DEL CUERO CABELLUDO Dermatitis seborreica (DS) La DS o eccemátide se caracteriza por lesiones que suelen ser pequeñas placas eritematoescamosas con aspecto graso y tonalidad amarillenta, localizadas en las clásicas regiones seborreicas: centro facial, cuero cabelludo, conducto auditivo, preesternal, canal vertebral, región periumbilical, ingles y axilas. El cuero cabelludo es una localización casi obligada, incluso en los casos oligosintomáticos. En esta localización la manifestación puede ser desde una mínima pitiriasis, seca o grasa, hasta, en los casos más intensos, una gruesa escama untuosa blanco-amarillenta que se desprende al separar el pelo. La denominada falsa tiña amiantácea (fig. 10), caracterizada por una gruesa escama blanca fuertemente unida al cuero cabelludo, es una forma especial de DS. Los casos que cursan con escamas muy gruesas blanquecinas y secas o poco grasas plantean el diagnóstico diferencial con la psoriasis. En los niños, el cuero cabelludo es una localización importante, ya que con frecuencia es donde se inicia el proceso a las pocas se- Foliculitis candidiásica El cuadro afecta casi exclusivamente a heroinómanos consumidores de heroína marrón. Va precedido de una afección general con fiebre, cefalea y mialgias. Las manifestaciones cutáneas consisten en lesiones de foliculitis en la barba y nódulos dolorosos en el cuero cabelludo que posteriormente se transforman en abscesos. La afección ocular (uveítis) y articular (osteocondritis costal) completan el cuadro. El agente implicado en todos los casos ha sido Candida albicans, si bien la patogenia del proceso no está del todo establecida. El tratamiento consiste en la administración de ketoconazol por vía oral o de amfotericina por vía intravenosa. Infestaciones: pediculosis Las pediculosis son parasitosis propias del ser humano originadas por piojos, insectos del género Anaplura en los que se distinguen Figura 10 Falsa tiña amiantácea/dermatitis seborreica. LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Pérez y C. Román Curto manas del nacimiento (costra láctea) o a los 4-6 meses en los más tardíos. Son placas eritematosas con escamas blanco. amarillentas de aspecto grasiento que engloban los pelos. De aquí las lesiones suelen extenderse a otras localizaciones como área del pañal, zonas contiguas a ésta, región periumbilical, cuello y en casos extensos a gran parte de la superficie cutánea, dando lugar a cuadros muy llamativos aunque generalmente de escasa importancia, que plantea el diagnóstico diferencial con la eritrodermia de Leiner. El tratamiento de la DS de cuero cabelludo es efectivo pero temporal. Éste es el primer aspecto sobre el que el médico ha de informar al paciente. Antes de aplicar sustancias con acción farmacológica es indispensable el empleo de otras emolientes que faciliten la eliminación de las escamas. En ocasiones incluso las sustancias emolientes o los queratolíticos suaves (ácido salicílico) son suficientes como tratamiento. Los corticoides de baja potencia (hidrocortisona al 1%) suelen ser suficientes. Dado que en la patogenia de la DS desempeña un importante papel Pitirosporum ovale, el tratamiento con cremas o geles de ketoconazol al 2% (u otros derivados imidazólicos) son especialmente útiles en el tratamiento de la DS de cualquier localización. Psoriasis El cuero cabelludo es una de las localizaciones más frecuentes de la psoriasis. Lo habitual es que esta localización sea concomitante con otras también típicas de psoriasis, en cuyo caso el diagnóstico no ofrece ninguna duda. En ocasiones, las lesiones de psoriasis se circunscriben exclusivamente a áreas seborreicas, como el cuero cabelludo, entre otras, en cuyo caso hablamos de psoriasis seborreica, cuya localización exclusivamente en el cuero cabelludo es excepcional. Las placas de psoriasis pueden ser aisladas, dispersas y escasas, pero en los casos graves pueden afectar a todo o gran parte del cuero cabelludo, incluso desbordando el borde de inserción del pelo (fig. 11). Suelen ser lesiones muy hiperqueratósicas, con las escamas de color blanco-nacarado o blanco-amarillento, bien adheridas a la piel y a los pelos que engloba. El fondo, como en el resto de la piel, es eritematoso. En esta localización es frecuente el prurito, a veces intenso. El tratamiento debe estar en relación con la intensidad de las lesiones, sobre todo con el grosor de la escama. Antes de la aplicación de corticoides, reductores o derivados de la vitamina D (calcipotriol) es imprescindible eliminar las escamas. La mayor parte de las veces es suficiente la utilización de emolientes con aceite de ricino, de oliva o de enebro con o sin ácido salicílico (como queratolítico) para eliminar las escamas. En los casos más intensos, las fórmulas con ácido pirogálico son muy efectivas. Los corticoides en solución, que dan buenos resultados, a pesar de que éstos sean temporales, están siendo sustituidos por el calcipotriol en solución, de acción más lenta aunque con menos efectos secundarios. OTRAS DERMATOSIS EN CUERO CABELLUDO El eccema de contacto de localización exclusivamente en el cuero cabelludo es raro ya que los agentes causantes suelen afectar otras zonas como el cuello, los pabellones auriculares, la frente y las manos. Como en cualquier otra localización, puede ser agudo o crónico. En la fase aguda puede haber vesiculación, exudación e incluso ampollas en las formas más intensas y agudas. En el eccema crónico, la liquenificación y descamación son lo habitual, y sobre las lesiones aparecen brotes de agudización. Los contactantes más frecuentes son los productos de peluquería, principalmente colorantes, aunque cosméticos, medicamentos y objetos sólidos (som- Figura 11 Psoriasis. breros, adornos metálicos, horquillas, etc.) no deben olvidarse. El tratamiento se realiza igual que en cualquier otra localización mediante la eliminación del contactante, los lavados con astringentes (sulfato de cinc o de cobre al 1 por 1.000) en la fase exudativa y la aplicación de corticoides en crema o solución. Existe cierto grado de confusión entre el liquen plano de cuero cabelludo, el liquen plano pilar o folicular y el síndrome de Graham-Little. Entre estos tres procesos hay pequeñas diferencias clínicas pero no histológicas: para algunos son variaciones clínicas del mismo proceso con mayor o menor afección folicular. El liquen plano de cuero cabelludo se caracteriza por múltiples pequeñas placas de alopecia cicatricial, de forma irregular. En los bordes de las placas puede verse hiperqueratosis folicular, verdaderos tapones foliculares que a veces incluso se encuentran dispersos en cuero cabelludo. En otros pacientes puede haber eritema difuso y en ellos el proceso no tiene actividad, exclusivamente alopecia cicatricial indistinguible de la seudopelada. Con frecuencia estas alteraciones son de descubrimiento tardío porque pueden ser asintomáticas. Las lesiones de cuero cabelludo se pueden asociar a lesiones cutaneomucosas de liquen plano (liquen plano de cuero cabelludo), a lesiones foliculares en otras partes de la superficie cutánea (liquen plano pilar) o a queratosis pilar en tronco y extremidades y alopecia en pubis y axilas (síndrome de Graham-Little). El tratamiento de las lesiones del cuero cabelludo es desalentador; los corticoides tópicos, usados con precaución para no añadir atrofia, pueden calmar el prurito. La esclerodermia cutánea (morfea) puede localizarse en cuero cabelludo y con frecuencia con disposición lineal. Esta placa de esclerosis con disposición lineal que se localiza en cuero cabelludo se denomina morfea en golpe de sable. Excepto en lo referente a la forma, las placas tienen las mismas características que las de morfea de otra localización, esclerosis central y halo eritematoliláceo periférico en las que conservan actividad. Las placas de morfea, lineal o no, localizadas en cuero cabelludo dejan alopecia cicatricial permanente. TUMORES La mayoría de los tumores pueden localizarse en el cuero cabelludo, lo que obligaría a hacer un extenso repaso de todos, lo que es imposible en esta revisión. Con excepción del nevos sebáceo y del quiste triquilémico, el resto de tumores que derivan del complejo pilosebáceo no son más frecuentes en el cuero cabelludo que en otra localización. Dedicaremos este apartado a aquellos tumores, benignos y malignos, que son más frecuentes en el cuero cabelludo. LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Pérez y C. Román Curto Figura 12 Verruga seborreica. Figura 14 Quiste pilar proliferante. Tumores benignos guible del quiste epidérmico de cualquier otra localización y se presenta como una lesión nodular, redondeada, firme, generalmente dura, de superficie lisa; a veces los quistes de mayor tamaño son lobulados. Cuando sobrepasan los 2-3 cm de diámetro y debido a la tensión a que está sometida la epidermis que los recubre, éstos pueden ulcerarse e infectarse secundariamente. La pared del quiste puede romperse, con lo que el contenido de queratina induce en la dermis una reacción inflamatoria granulomatosa. En esta situación con frecuencia se produce también proliferación de la pared del quiste lo que simula, tanto clínica como histológicamente, a un carcinoma espinocelular (quiste pilar proliferante o tumor pilar) (fig. 14). Con frecuencia los quistes triquilémicos son múltiples y tienen un carácter hereditario con patrón autosómico dominante. El tratamiento es quirúrgico, lo que resulta sencillo si no ha habido complicaciones (ulceración, infección o proliferación) que dificulten la separación de la pared del quiste de la dermis circundante. Verruga seborreica (queratosis seborreica) Es el tumor epidérmico más frecuente. Aparece en la edad adulta en cualquier parte de la superficie cutánea, si bien el tronco y la cabeza son las más frecuentes, y en ésta en la región frontal y temporal (fig. 12). Cuando no hay alopecia pasan inadvertidas fácilmente. Son tumores exofíticos, ligeramente elevados, en meseta, de superficie irregular queratósica, pero de tacto suave, moderada o intensamente pigmentados de 0,5 a 2-3 cm de diámetro. Salvo casos aislados, suelen ser asintomáticos. La razón de tratar estos tumores en esta localización es estética o porque se pueden erosionar con el peinado. La electrocoagulación o la criocirugía son los tratamientos de elección. Quiste epidérmico (quiste triquilémico) Es probablemente la localización más frecuente de los quistes epidérmicos y lo es sin duda si se tiene en cuenta la relación de la superficie cutánea total con la del cuero cabelludo. Erróneamente, los quistes epidérmicos se denominan quistes sebáceos, en la creencia de que el contenido de los quistes es sebo. Aunque algunas formaciones quísticas pueden tener contenido sebáceo, éstas son muy raras y lo más frecuente es que contengan queratina, ya que se originan a expensas del epitelio cutáneo. En el cuero cabelludo los quistes epidérmicos tienen además otra particularidad y es que derivan de una parte del folículo que se denomina triquilema, por lo que en esta localización la casi totalidad de los quistes epidérmicos son en realidad quistes triquilémicos (quistes pilares) (fig. 13). Esta variedad de quiste es, desde el punto de vista clínico, indistin- Figura 13 Quiste triquilémico. Nevo sebáceo Es un hamartoma de glándulas sebáceas. Se localizan casi exclusivamente en la cabeza y el cuello y sobre todo en el cuero cabelludo. Lo habitual es que sean lesiones únicas, pero pueden ser múltiples. Generalmente es congénito y el aspecto en el momento del nacimiento es el de una placa alopécica, plana o ligeramente elevada, lisa o algo aterciopelada, de color igual al resto del cuero cabelludo o ligeramente amarillenta o anaranjada (fase I, infantil). Pueden ser redondeadas, ovaladas, pero con frecuencia son lineales de 1 a 3 cm, aunque excepcionalmente pueden ser de varios centímetros de longitud. Las lesiones suelen estabilizarse después del nacimiento y permanecer estables hasta la pubertad, momento en el que se hacen más elevadas, papilomatosas y verrucosas (fase II), momento en el que se consulta por el tumor (fig. 15). En la edad adulta (fase III, tumoral) se desarrollan en superficie diversos tumores benignos de los anejos cutáneos (siringomas y siringocistoadenomas papilíferos), pero tampoco es rara la posibilidad de aparición de tumores malignos (carcinomas basocelulares o espinocelulares). El estudio histopatológico está en función de la fase clínica: en la fase I solamente se observan folículos hipotróficos incompletamente diferenciados; en la fase II hay hipertrofia de glándulas sebáceas y apocrinas y en la fase III alguno de los tumores que hemos señalado. El tratamiento es quirúrgico. La vigilancia del tumor es necesaria si no se extirpa, por la posibilidad de aparición de tumores malignos. LA MEDICINA HOY Enfermedades del cuero cabelludo P. de Unamuno Pérez y C. Román Curto Figura 15 Nevo sebáceo, fase II. Figura 16 Carcinoma basocelular. Tumores malignos Carcinoma basocelular (CB) La localización del CB en cuero cabelludo es rara pero no excepcional (el 0,96%, en la casuística de Salamanca). Hay que contemplar la posibilidad de que se desarrolle sobre un nevo sebáceo. Cualquiera de las formas clínicas de CB que se conocen puede localizarse en el cuero cabelludo. En nuestra experiencia los CB en esta localización son de mayor tamaño que los de otra región anatómica, no por un crecimiento más rápido, sino por una demora mayor en la consulta por pasar inadvertido o no preocupar al paciente (fig. 16). El mayor problema que plantea el CB de cuero cabelludo es el tratamiento ya que preferentemente ha de ser quirúrgico (cualquier otro método dejaría alopecia cicatricial evidente) y con frecuencia hay que resolver los defectos mediante plastias, ya que los cierres directos no suelen ser suficientes para cerrarlos. Carcinoma espinocelular (CE) La localización en el cuero cabelludo representa el 0,5% de todos los CE, lo que en números absolutos significa una proporción relativamente baja de este tumor en el cuero cabelludo. Generalmente, se desarrollan sobre queratomas actínicos localizados en zonas alopécicas de varones. Presentan las mismas características que los CE de cualquier localización. El tratamiento plantea los mismos problemas que señalamos para el CB. Metástasis En números relativos y en proporción al resto de la superficie cutánea, probablemente el cuero cabelludo es la localización de metástasis más frecuente (fig. 17). Representan el 12,7% de todas las Figura 17 Metástasis cutánea. metástasis cutáneas, con unos porcentajes que varían entre el 4 y el 20%. Ciertos tumores, como los carcinomas de mama, de pulmón, de riñón y de próstata, metastatizan de forma preferente en dicha localización; los melanomas también lo hacen con frecuencia en el cuero cabelludo. Se ha considerado que distintos factores podrían actuar como agentes favorecedores de esta localización: existencia de una gran vascularización, elevada temperatura e inmovilidad relativa de la zona. Además, no hay que olvidar la afinidad biológica de las células tumorales por algunos tejidos concretos, fenómeno que parece regirse por receptores de membrana organoespecíficos existentes en las células tumorales. Las metástasis del cuero cabelludo pueden presentar morfología nodular o esclerodermiforme, siendo más frecuentes las metástasis nodulotumorales, que pueden presentarse como elementos únicos o múltiples y pueden plantear problemas de diagnóstico diferencial con quistes epidérmicos, triquilemales o tumores anexiales. La alopecia neoplásica es una variedad de metástasis esclerodermiforme (variedad de carcinoma en coraza). Se caracteriza por la existencia de una o varias placas alopécicas, redondeadas u ovales, bien delimitadas, de superficie lisa y coloración de piel normal o ligeramente amarillenta o rosada. Las lesiones pueden llegar a confluir. En la palpación se aprecia una placa infiltrada y adherida a planos profundos, en la que alternan zonas deprimidas con otras discretamente elevadas. Este tipo de metástasis es secundaria generalmente a un carcinoma mamario, pero puede proceder también de un tumor pancreático o de otras neoplasias. Plantea problemas de diagnóstico diferencial con alopecia areata, seudopelada de Brocq, lupus discoide, queloide y carcinomas basocelulares esclerodermiformes. Bibliografía general Almeida Llamas V. Valoración de los distintos procederes terapéuticos en basaliomas y Carcinomas espinocelulares cutáneos [Tesis Doctoral]. Salamanca: Universidad de Salamanca, 1994. Armijo M, Camacho F. Dermatología. 2.ª ed. Madrid: Ediciones CEA, 1988. Camacho F, Montagna W. Tricología. Enfermedades del folículo pilosebáceo. Madrid: Grupo Aula Médica, S. A., 1996. Camacho F, Whiting D. Displasias pilosas. Monografías de Dermatología. Madrid: Grupo Aula Médica, S.A., 1997. Ferrando J. Atlas de diagnóstico en tricología pediátrica. Madrid: Grupo Aula Médica, S.A., 1996. García Pérez A. Dermatología clínica. 5.ª ed. Salamanca: Gráficas Cervantes S.A., 1997. Iglesias Díez L, Guerra Tapia A, Ortiz Romero PL. Tratado de dermatología. Madrid: Luzán 5, S.A., 1994. Román Curto C. Tumores cutáneos metastásicos. Estudio clínico, histológico y ultraestructural [Tesis Doctoral]. Universidad de Salamanca, 1997. Rook A, Dawber R. Enfermedades del pelo y del cuero cabelludo. Barcelona: Espaxs S.A., 1984. Rook A, Wilkinson DS, Ebling FJG. Textbook of dermatology. 5th. ed. Oxford: Blackwell Scientific Publications, 1992.