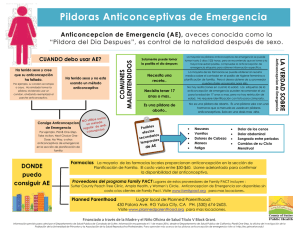
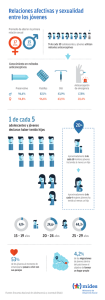
Norma Anticoncepción - Organización Panamericana de la Salud
Anuncio

MINISTERIO DE SALUD Y DEPORTES DIRECCIÓN DE DESARROLLO DE SERVICIOS DE SALUD Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA NB - MSD - 12 - 03 BOLIVIA, 2003 Bolivia. Ministerio de Salud y Deportes. La Paz, 2003 ix, 110 p. NORMA, REGLAS, PROTOCOLOS Y PROCEDIMIENTOS EN ANTICONCEPCION © 2001 PROYECTO SALUD REPRODUCTIVA NACIONAL - GTZ Depósito Legal: Nº ......... La edición de este documento ha sido posible gracias al apoyo de la Cooperación Técnica Alemana en Bolivia – GTZ, Proyecto Salud Reproductiva Nacional (PN 95.2238.4-001). La impresión de este documento ha sido posible gracias al apoyo del Fondo de Población de las Naciones Unidas - UNFPA y del Proyecto Salud Reproductiva Nacional - GTZ. Esta publicación es propiedad del Ministerio de Salud y Deportes, siendo autorizada su reproducción total o parcial a condición de citar la fuente y la propiedad. ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ MINISTERIO DE SALUD Y PREVISION SOCIAL AUTORIDADES NACIONALES Dr. Fernando Antezana Araníbar Ministro de Salud y Deportes Dr. Oscar Larraín Viceministro de Salud Dr. Christian Fuentes Director General de Salud y Servicios de Salud Dr. Carlos Romero Michel Director de Desarrollo de Servicios de Salud Dr. Víctor Conde Altamirano Coordinador Nacional de Salud Sexual y Salud Reproductiva EDICION Y ELABORACION Dr. Víctor Cuba Oré Asesor Principal Proyecto Salud Reproductiva Nacional - GTZ Dr. Víctor Conde Altamirano Coordinador Salud Sexual y Reproductiva Dirección de Desarrollo de Servicios de Salud Ministerio de Salud y Deportes Dra. Susana Asort Terán Responsable del Componente da Anticoncepción DDSS - MSD Dr. Oscar Viscarra Zuna Coordinador Proyecto de Calidad en Anticoncepción Fondo de Población de las Naciones Unidas DISEÑO Y DIAGRAMACION Wilbbor Rodríguez Lazo FOTOGRAFIAS Archivo MSD ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ REVISION INDICE PRESENTACION ......................................................................................................................... 9 ABREVIATURAS ........................................................................................................................11 GLOSARIO ................................................................................................................................ 12 I. INTRODUCCIÓN .................................................................................................................. 15 II. MARCO DE REFERENCIA .................................................................................................. 17 III. NORMATIVA GENERAL ........................................................................................................ 21 IV. NIVELES DE ATENCIÓN Y FUNCIONES DEL PERSONAL DE SALUD ............................. 25 V. ORIENTACIÓN EN ANTICONCEPCIÓN ............................................................................... 29 VII. METODOS ANTICONCEPTIVOS TEMPORALES ................................................................ 33 A. METODOS NATURALES ..................................................................................................... 33 1. METODO DE LA LACTANCIA – AMENORREA (MELA) ................................................ 33 2. METODOS DE ABSTINENCIA PERIODICA .................................................................... 35 2.1 2.2 2.3 2.4 Método del calendario o método del ritmo (Ogino Knaus) ....................................... 37 Método de la temperatura basal ............................................................................... 38 Método del moco cervical (Billings) ........................................................................... 39 Método sinto-térmico ................................................................................................ 41 3. Método de Días Fijos ...................................................................................................... 42 B. MÉTODOS MODERNOS ...................................................................................................... 45 1. METODOS DE BARRERA ............................................................................................ 45 1.1 Condón masculino o preservativo .............................................................................. 45 1.2 Condón femenino ...................................................................................................... 47 1.3 Espermicidas ........................................................................................................... 50 2. DISPOSITIVO INTRAUTERINO (DIU) .............................................................................. 53 2.1 TCU 380 A (T DE COBRE) ....................................................................................... 53 3. METODOS HORMONALES ............................................................................................ 60 3.1 Métodos hormonales orales: anticonceptivos orales combinados ............................. 60 3.2.Anticoncepción de emergencia:La píldora anticonceptiva de emergencia (PAE) ....... 65 3.3 Métodos hormonales inyectables: anticonceptivos inyectables combinados (CICLOFEM / MESIGYNA) ....................................................................................... 69 3.4 Métodos hormonales inyectables: anticonceptivo inyectable solo de progestágeno - AMDP .............................................................................................. 73 INDICE VIII. METODOS ANTICONCEPTIVOS PERMANENTES ............................................................ 77 1. ANTICONCEPCIÓN QUIRURGICA VOLUNTARIA – AQV ............................................... 77 1.1 Vasectomía .............................................................................................................. 77 1.2 Oclusión tubárica bilateral (OTB) - Salpingoclasia .................................................... 83 VIII. BIBLIOGRAFIA ................................................................................................................... 91 ANEXOS .................................................................................................................................... 93 MÉTODOS DE DOBLE PROTECCIÓN ............................................................................... 95 FORMULARIO DE REGISTRO DE EXISTENCIAS (Kardex Valorado) ................................. 97 RECETARIO / RECIBO ....................................................................................................... 99 INFORME MENSUAL DE MOVIMIENTO DE MEDICAMENTOS E INSUMOS (IMM) ......... 101 CONSOLIDADO PEDIDO TRIMESTRAL DE MEDICAMENTOS E INSUMOS (CPT) .......... 103 CÓMO ESTAR RAZONABLEMENTE SEGURO DE QUE LA USUARIA NO ESTÁ EMBARAZADA ................................................................................................. 105 LISTA DE VERIFICACIÓN PARA LAS USUARIAS QUE DESEAN INICIAR EL USO DE ANTICONCEPTIVOS ORALES COMBINADOS (AOC) ...................................................... 107 LISTA DE VERIFICACIÓN PARA LAS USUARIAS QUE DESEAN INICIAR EL USO DEL DMPA (O NET-EN) ............................................................................................................ 109 ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ ○ PRESENTACION El Ministerio de Salud y Deportes cumple con poner en conocimiento de la comunidad nacional y de las instituciones conformantes del Sistema Boliviano de Salud, la presenta la Norma Boliviana: Reglas y Protocolos de Anticoncepción, para su aplicación en la red de servicios de salud del país. La presente Norma ha sido formulada en el marco de la política oficial del sector: el Programa Nacional de Salud Sexual y Reproductiva, complementando los esfuerzos normativos de sus componentes, particularmente de aquellos relacionados con la salud de la mujer gestante, la salud de adolescentes y la salud de las personas mayores. La Norma Boliviana: Reglas y Protocolos de Anticoncepción es el resultado de un esfuerzo multi institucional, de un proceso iniciado hace algunos años, que fuera plasmándose en diferentes instrumentos normativos de la oferta sectorial de anticoncepción en correspondencia con los avances científico-técnicos internacionales, la medicina basada en evidencias y con los avances en materia de derechos sexuales y reproductivos de la población boliviana. La presente Norma intenta consolidar los avances en la anticoncepción moderna, en un instrumento único y resumido, de fácil uso por parte del personal de salud, para estandarizar y hacer seguimiento a la garantía de la calidad de las prestaciones en anticoncepción, apoyando la tarea cotidiana en los establecimientos de salud. Como toda Norma, ésta es perfectible y lo será en la medida en que su aplicación tienda a mejorar progresivamente la calidad de las prestaciones, en los diferentes niveles de atención de la red de servicios, recogiendo la experiencia y las mejores prácticas para beneficio de nuestra población. La Paz, 25 de noviembre del 2003 Dr. Fernando Antezana Araníbar MINISTRO DE SALUD Y DEPORTES 10 11 ABREVIATURAS AMPD: AQV: AQVF: CCMM: CEASS: CIPD: DAN: DDSS: DIU: ENDSA: EPI: FDA: ITS: MELA: MSD: OMS: OPS: OTB: PAE: PES: RM: SALMI: SEDES: SIAL: SIDA: SNUS: SSR: T Cu: TGF: VIH: Acetato de medroxiprogesterona de depósito Anticoncepción quirúrgica voluntaria Anticoncepción quirúrgica voluntaria femenina Cuarta Conferencia Mundial sobre la Mujer Central de abastecimiento y suministros Conferencia Internacional sobre Población y Desarrollo Desinfección de alto nivel. Dirección de Desarrollo de Servicios de Salud Dispositivo intrauterino Encuesta Nacional de Demografía y Salud Enfermedad pélvica inflamatoria Federación de Drogas y Alimentos de los Estados Unidos Infección de transmisión sexual Método de la lactancia-amenorrea Ministerio de Salud y Deportes Organización Mundial de la Salud Organización Panamericana de la Salud Oclusión tubárica bilateral Píldoras anticonceptivas de emergencia Plan Estratégico de Salud Resolución Ministerial Sistema de Administración Logística de Medicamentos e Insumos Servicio Departamental de Salud Sistema de información y administración logística Síndrome de inmunodeficiencia adquirida Sistema Nacional Único de Suministros Salud sexual y reproductiva T de cobre Tasa global de fecundidad Virus de inmunodeficiencia humana 12 GLOSARIO AMENORREA: ausencia de menstruación por más de 90 días. AMENORREA POR LACTANCIA: condición natural de la mujer en el puerperio, durante el cual existe ausencia de menstruación. Tiene una duración variable, desde algunos meses hasta 1 – 2 años aproximadamente. ANTICONCEPCIÓN: conjunto de métodos u opciones que permite a las parejas y/o individuos ejercer sus derechos reproductivos y regular su fecundidad cuando lo deseen. ANTICONCEPCIÓN QUIRÚRGICA VOLUNTARIA: anticoncepción mediante métodos quirúrgicos aceptados por la ciencia médica, basada en la oclusión de un segmento del tracto reproductivo; debe ser considerada permanente. ANTICONCEPCIÓN NATURAL: Procedimientos basados en señales relacionadas con la fisiología del cuerpo de la mujer. ATENCIÓN DE LA SALUD SEXUAL Y REPRODUCTIVA: conjunto de técnicas, métodos y servicios que contribuyen a la salud y al bienestar reproductivo al evitar y resolver los problemas relacionados con la salud reproductiva. Incluye también la salud sexual, cuyo objetivo es el desarrollo de la vida y de las relaciones personales y no meramente el asesoramiento y la atención en materia de reproducción y de infecciones de transmisión sexual. ATENCIÓN INTEGRAL: conjunto de actividades de promoción, prevención y recuperación de la salud, ofrecidas de una sola vez o de forma secuencial y periódica, tanto en el ámbito de los establecimientos de salud que conforman una red de servicios como en el de la familia o colectividad. BARRERAS A LOS SERVICIOS: leyes o políticas nacionales o gubernamentales, prácticas o procedimientos profesionales, requisitos administrativos u otros reglamentos oficiales y no oficiales que impiden que la gente reciba los servicios o por factores debidos a su edad, género, estado conyugal, paridad, situación financiera, lugar de residencia, etc. CALIDAD DE LOS SERVICIOS: se refiere a un número de factores interrelacionados que incluyen el trato a los(as) usuarios(as), el alcance de los servicios en la atención integral y de los métodos anticonceptivos disponibles para los(as) usuarios(as), información completa, veraz y oportuna para la selección del método en forma individual, la competencia técnica de quienes ofrecen los servicios y la accesibilidad y continuidad de los servicios. CICLO MENSTRUAL: período de 28 + 7 días, comprendido entre dos menstruaciones durante el cual se lleva a cabo la maduración de folículos ováricos, la ovulación y la formación de un cuerpo lúteo. CIRUGÍA AMBULATORIA: procedimiento quirúrgico que no amerita hospitalización. COMPONENTE: área específica de atención que define la estructura de servicios de un programa. Ejemplo: Atención a la mujer embarazada. CONCEPCIÓN: unión de un óvulo con un espermatozoide. También se conoce como fertilización o fecundación. CONDUCTO DEFERENTE: uno de los conductos musculares delgados que transporta los espermatozoides desde los testículos. Estos conductos se cortan cuando se hace una vasectomía. CONSENTIMIENTO INFORMADO: se refiere al acto por el cual se acuerda recibir atención médica o tratamiento, después de un proceso de elección informada. CRIPTORQUIDIA: anomalía congénita, por la cual uno o ambos testículos no logran descender a las bolsas escrotales y permanecen dentro del abdomen o el conducto inguinal. CRISIS DREPANOCITICA: crisis de dolor articular, trombosis y fiebre en la anemia falciforme. 13 DERECHOS REPRODUCTIVOS: abarcan ciertos derechos humanos ya reconocidos en documentos internacionales sobre derechos humanos, entre ellos: «El derecho básico de todas las parejas e individuos a decidir libre y responsablemente el número y espaciamiento de sus hijos y a disponer de la información, educación y los medios para ello». «El derecho a alcanzar el nivel más elevado de salud sexual y reproductiva. El derecho a adoptar decisiones sobre la reproducción sin sufrir discriminación, coerción ni violencia» (CCMM Plataforma 95,97, 216, 223; CIPD Principio 8,7.3; Programa 41; CED 16.1) DISMENORREA: menstruación dolorosa. DISPAREUNIA: dolor durante el coito vaginal. ECTOPIA: sufijo que significa «fuera de su lugar. EDAD FÉRTIL O REPRODUCTIVA: etapa de la vida del hombre y de la mujer durante la cual se posee la capacidad biológica de la reproducción. EFECTIVIDAD ANTICONCEPTIVA: es la capacidad que tiene un método anticonceptivo para evitar un embarazo en las condiciones habituales de uso, en un período de un año. ELECCION INFORMADA: se refiere al proceso por el cual una persona toma una decisión sobre su atención en salud. Debe estar basada en el acceso a toda información necesaria y a su plena comprensión desde el punto de vista del(la) usuario(a). El proceso debe resultar en una decisión libre e informada de la persona acerca de si desea o no recibir algún servicio de salud. ENFERMEDAD PÉLVICA INFLAMATORIA: inflamación de las estructuras pélvicas, útero, ovarios y trompas uterinas, con frecuencia asociado a infecciones de transmisión sexual (gonorrea o clamidiasis). FACTOR DE RIESGO: característica o circunstancia personal, ambiental o social de los individuos o grupos, asociada con un aumento en la probabilidad de ocurrencia de un daño. GENERO: es la construcción social de lo femenino y lo masculino en un momento y cultura determinados: una persona aprende a comportarse como hombre o mujer. Implica la construcción de ciertas diferencias entre las personas en base a los atributos y roles simbólicos, sociales, económicos, jurídicos, políticos y culturales que les asignamos de acuerdo a su sexo. Son todos los valores, creencias, actitudes y conductas que nos enseñaron por el hecho de haber nacido mujer u hombre. Esto ocurre como consecuencia de los procesos de socialización que se dan desde el nacimiento, en el ámbito privado (la familia) como público (la escuela, la iglesia, el trabajo y la sociedad en su conjunto). Estas diferencias de género son dinámicas. Varían mucho de acuerdo a la cultura, clase y edad, y además cambian en el tiempo y de generación en generación, lo cual significa que está en nuestro poder la decisión de querer cambiar estos atributos y roles asignados y aprendidos. INFECCIÓN DE TRANSMISIÓN SEXUAL: infección adquirida mediante el coito, intercambio de fluidos sexuales o contacto de mucosas genitales. LACTANCIA MATERNA COMPLETA: alimentación del(la) niño(a) que implica amamantar a libre demanda. Los intervalos no deberán exceder de 4 horas durante el día y seis horas durante la noche. y que casi la totalidad de la alimentación está basada en la leche materna. MANIOBRA DE LOS «TRES DEDOS»: maniobra realizada durante el procedimiento de vasectomía sin bisturí, que consiste en colocar el dedo pulgar en forma perpendicular en la unión de los dos tercios medio y superior del rafe escrotal. Con el dedo medio colocado detrás del escroto, palpar el conducto deferente desplazándolo debajo del pulgar. Sosteniendo el conducto entre los dedos pulgar y medio, colocar el índice por arriba del pulgar creando una «ventana» entre ellos a través de la cual se aplicará la anestesia. MINILAPAROTOMÍA: procedimiento quirúrgico de abordaje de la cavidad abdominal a través de una pequeña incisión, con mínimo trauma quirúrgico. NORMA: documento, establecido por consenso y aprobado por un organismo reconocido, que provee, para uso común o repetido, reglas, lineamientos o características para actividades o sus resultados, garantizando un óptimo grado de orden en un contexto dado. 14 OCLUSIÓN TUBARICA BILATERAL: procedimiento de anticoncepción quirúrgica voluntaria mediante la oclusión de ambas trompas de Falopio lo que impide en forma permanente la unión del óvulo con el espermatozoide. ORIENTACIÓN EN SALUD SEXUAL Y REPRODUCTIVA: proceso mediante el cual se apoya a las personas a tomar decisiones informadas y voluntarias sobre su vida sexual y reproductiva. Es una comunicación de doble vía entre el(la) proveedor(a) y el(la) usuario(a) de un servicio, para confirmar o facilitar la elección informada. PLANIFICACIÓN FAMILIAR: derecho de las personas para decidir de forma libre e informada el número de hijos y cuándo tenerlos. PROGRAMA: agregación organizada de servicios, actividades, técnicas, instrumentos y proyectos dirigidos al logro de objetivos definidos. Ejemplo: Programa Nacional de Salud Sexual y Reproductiva. PROGESTERONA: hormona femenina. PROGESTÁGENO: término usado para englobar un grupo grande de drogas sintéticas que tienen un efecto semejante al de la progesterona. Los progestágenos se usan en anticonceptivos orales, inyectables e implantes. RETRASO MENSTRUAL: ausencia de menstruación por menos de 90 días. RIESGO REPRODUCTIVO PRECONCEPCIONAL: probabilidad que tiene una mujer de sufrir un daño en caso de embarazarse en condiciones desfavorables. Se lo detecta en mujeres no embarazadas. RIESGO OBSTÉTRICO: probabilidad que tiene una mujer embarazada y/o su hijo de sufrir daño por la presencia de factores de riesgo de tipo biológico, ambiental o social. SALUD REPRODUCTIVA: es un estado general de bienestar físico, mental y social y no de mera ausencia de enfermedades o dolencias, en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos. Las personas son capaces de disfrutar de una vida sexual satisfactoria y sin riesgos y de procrear y la libertad de hacerlo y no hacerlo, cuando y con qué frecuencia. El hombre y la mujer tienen el derecho a obtener información y tener acceso a métodos seguros, eficaces, asequibles y aceptables de su elección para la regulación de la fecundidad que no estén legalmente prohibidos, así como el derecho a recibir servicios adecuados de atención de la salud que permitan los embarazos y los partos sin riesgos. (CCMM Plataforma 94, 97; CIPD 7.2) SALUD SEXUAL: es un estado general de bienestar, mediante la realización voluntaria, satisfactoria y placentera de la sexualidad humana. Los servicios de salud sexual no deberían estar meramente orientados al asesoramiento y la atención en materia de reproducción y de enfermedades de transmisión sexual. (CCMM Plataforma 94; CIPD 7.2) SEGURIDAD: estado en el cual el riesgo de daños a personas o daños materiales está limitado a un nivel aceptable. SERVICIOS DE SALUD SEXUAL Y REPRODUCTIVA: variedad de métodos, técnicas y servicios que contribuyen a mantener o mejorar la salud sexual y reproductiva y el bienestar de una persona evitando y resolviendo sus problemas. TASA GLOBAL DE FECUNDIDAD (TGF): TÉCNICA: sistema, pericia, conjunto de procedimientos de que se sirve una ciencia o arte. Habilidad para usar esos procedimientos. USUARIO(A) DE ANTICONCEPCIÓN: persona que selecciona y utiliza un método anticonceptivo de forma libre, voluntaria e informada. USUARIO(A) NUEVO(A) DE ANTICONCEPCIÓN: persona que por primera vez en su vida utiliza algún método anticonceptivo. USUARIO(A) CONTINUO(A) DE ANTICONCEPCIÓN: persona que viene utilizando (sin interrupción) un determinado método anticonceptivo por más de 365 días (1 año calendario). 15 I. INTRODUCCIÓN A través de tres Encuestas Nacionales, las ENDSAs de 1989, 1994 y 1998, la población boliviana ha mostrado su situación y ha hecho conocer sus necesidades y aspiraciones respecto de su salud sexual y reproductiva, particularmente de aquella relacionada con su fecundidad. ! ! ! 4.2 3 2 1 1989 La mejora en el conocimiento de métodos de anticoncepción por mujeres en edad fértil y hombres de 15 a 64 años que habrían oído hablar de por lo menos un método anticonceptivo: de 82% en 1994 a 89% en 1998. SALUD SEXUAL Y REPRODUCTIVA 1994 1998 GRAFICO 2 Bolivia: 1989-1998 Cambios en el conocimiento y uso de métodos anticonceptivos La preferencia reproductiva diferenciada: 2,6 hijos para la mujer y de 3 hijos para los hombres. Es remarcable la brecha entre la fecundidad deseada (2.5 hijos por mujer) y la observada (4.2 hijos), sin embargo, estos contrastes son variables si se considera lo que ocurre en los distintos departamentos del país. Chuquisaca y Potosí presentan mayores diferencias entre la fecundidad observada y la deseada, con valores de 3.1 y 2.8 hijos por mujer respectivamente. Los departamentos que muestran menores diferencias son Santa Cruz (1.4), La Paz y Tarija (1.5 hijos) 4.8 4 El descenso de la tasa global de fecundidad: de 5.7 en 1989 a 4,2 hijos por mujer en 1998 (ENDSA). La tasa global de fecundidad deseada: 2,5 hijos por mujer. 5.7 5 100 86.2 90 76.7 80 PORCENTAJE ! 6 NUMERO DE HIJOS Los resultados de estas Encuestas muestran una situación particular, de avances importantes pero relativos; poniéndose de manifiesto el conocimiento, el uso y las necesidades insatisfechas en anticoncepción, principalmente de las mujeres. Son importantes los datos que detallamos a continuación: GRAFICO 1 Bolivia: 1989-1998 Evolución en la tasa global de fecundad 70 67.5 60 50 40 30 48.3 45.3 30.2 20 10 0 1989 1994 1998 Que conoce algún método moderno Que usa algún método ! La diferencia en el conocimiento de métodos anticonceptivos: 80.0% de las mujeres en edad reproductiva conocía la píldora y el dispositivo intrauterino (DIU); entre los hombres, el 74.0% conocía la píldora y el 72.0% el DIU (Gráfico 2). ! La diferencia en el conocimiento de métodos anticonceptivos, dependiente del lugar de residencia: 97% en mujeres y el 96 % en Norma, reglas, protocolos y procedimientos en anticoncepción 16 hombres en área urbana; 74% mujeres y 76.0% hombres en área rural. El conocimiento de los métodos modernos era menor que el de métodos en general. En el área urbana, el 96.0% de las mujeres conocían métodos modernos, frente al 67.0% de mujeres en el área rural. ! ! La mejora en la prevalencia general de uso de métodos en mujeres: de 45.3% en 1994 a 48.0% en 1998, siendo el 23.0% para métodos naturales y el 25.0% para métodos modernos. El incremento del porcentaje de mujeres que usan métodos tradicionales (18.1 a 23.1%) en aproximadamente una década, duplicándose el uso de los modernos (12.2 a 25.2%). ! El deseo de no tener más hijos: 65% de las mujeres en unión en 1998; llegando este porcentaje al 71% cuando se agregan las usuarias de esterilización. Este deseo fue mayor en el área rural (79%) que entre las del área urbana (67%). ! El rol importante del sector privado en el suministro de métodos modernos. El papel de las farmacias en la provisión de píldoras, condones y de los consultorios médicos como fuente principal para las usuarias de DIU. ! La necesidad insatisfecha de métodos anticonceptivos en mujeres: 26% en 1998. 19% de las mujeres requirió anticoncepción para limitar el tamaño de su familia, y 7% para espaciar el nacimiento de los hijos. ! La fecundidad en adolescentes entre 15 y 19 años: 14% en 1998, siendo este porcentaje mayor en adolescentes sin instrucción (52%) y en adolescentes del área rural. Esta situación demuestra que resta mucho camino por recorrer para disminuir necesidades insatisfechas, para mejorar conocimientos y usos, para asegurar el acceso de la población a servicios de anticoncepción, con opciones amplias, con información y orientación, sin discriminación de género ni de edad, con respeto Norma, reglas, protocolos y procedimientos en anticoncepción a la diversidad cultural, con calidad percibida por usuarias y usuarios, con respeto a los derechos sexuales y reproductivos. Es evidente que la anticoncepción se constituye en un mecanismo que contribuye a reducir la mortalidad materna, evitando embarazos no deseados y reduciendo los abortos. La mortalidad materna se relaciona con el perfil reproductivo de las mujeres; si ellas alcanzan la instrucción media y/o superior, tienen en promedio 2.7 hijos; en cambio, las mujeres sin instrucción tienen 7.1 hijos durante su vida reproductiva. Cuando no tienen instrucción, la edad mediana a la que tendrán un hijo será a los 19 años; las mujeres que vencen la secundaria, tendrán su primer hijo a la edad de 23 años. Mientras un 99% de mujeres con instrucción secundaria o superior conoce los métodos modernos de anticoncepción, solo 54% de mujeres sin instrucción conoce los mismos, aunque lo usa solo en el 7.6%. Los mensajes educativos sobre anticoncepción, por cualquier medio, solo llegan al 4% de las mujeres que no tienen instrucción alguna, mientras que las mujeres con educación secundaria o superior acceden en un 66% al mismo tipo de mensajes. El presente Manual se inscribe dentro de las tareas por mejorar esta situación, contribuyendo a la calidad de las prestaciones y al ejercicio de derechos, instrumentando las orientaciones contenidas -en materia de anticoncepción- en la Estrategia Nacional de Salud Sexual y Reproductiva de Bolivia 2004 – 2008. En este sentido, pretende contribuir a mejorar la SSR de hombres y mujeres de Bolivia y reducir la mortalidad materna, en el marco de las metas de desarrollo del milenio, para así disminuir la demanda insatisfecha de anticoncepción. Por otro lado, inducir a desarrollar las mejores intervenciones para prevenir el embarazo no deseado en adolescentes, con énfasis en el segundo embarazo. SALUD SEXUAL Y REPRODUCTIVA 17 II. MARCO DE REFERENCIA 1. EL LIBRO DE NORMAS Y PROCEDIMIENTOS DE 1992 En junio de 1992, el Ministerio de Previsión Social y Salud Pública publicó el Libro de Normas y Procedimientos, denominado también «Normas Nacionales para la Atención Integral al Niño, al Escolar, al Adolescente y a la Mujer», en correspondencia con el Plan Nacional de Supervivencia, Desarrollo Infantil y Salud Materna. hemorrágicas de la segunda mitad del embarazo, las emergencias durante el embarazo y el parto, y las emergencias obstétricas después del parto. Todo un capítulo fue dedicado al componente de anticoncepción, referido fundamentalmente a las píldoras anticonceptivas, el dispositivo intrauterino y la anticoncepción en situaciones especiales (hipertensión arterial, malaria, enfermedad de Chagas, diabetes, cáncer cérvico-uterino y tuberculosis). Este Libro de Normas y Procedimientos desarrolló importantes elementos normativos referidos a la salud de la mujer no embarazada y, al interior de ella, a la planificación familiar. En este campo, la atención no gestacional consideró explícitamente a los métodos tradicionales, el condón, la píldora anticonceptiva y los dispositivos intrauterinos. 3. 2. LA NORMA BOLIVIANA DE SALUD NB-SNS-01-96 En junio de 1996, la entonces Secretaría Nacional de Salud presentó la Norma Boliviana de Salud NBSNS-01-96, para la atención a la mujer y al recién nacido en Institutos de Maternidad y en Hospitales Departamentales. La mencionada Norma estableció importantes orientaciones respecto del proceso de gestación normal, la emergencia obstétrica, las emergencias SALUD SEXUAL Y REPRODUCTIVA EL TEXTO DE REFERENCIA DE SALUD SEXUAL Y REPRODUCTIVA - 1996 En diciembre de 1996, la Secretaría Nacional de Salud presentó la segunda edición del Texto de Referencia en Salud Sexual y Reproductiva como «documento complementario a las Normas y Protocolos de Atención a la Mujer y al Recién Nacido de los tres niveles de atención, así como de la Currícula de los Centros de Capacitación en Salud Reproductiva y Escuelas de Salud Pública»; previamente se encontraba ya circulando en el país, desde 1994, la primera edición del mismo, con el nombre de «Texto de Referencia en Salud Reproductiva». Este Texto, que abordó sistemática y extensamente una parte importante de temas vinculados a la salud sexual y reproductiva (no fueron considerados temas referidos a la salud materna y perinatal), se Norma, reglas, protocolos y procedimientos en anticoncepción 18 propuso la tarea de ayudar en la profundización de los contenidos temáticos señalados, sobre todo de las normas existentes hasta ese momento en el país. adecuada y el consentimiento informado fueron elementos importantes de esta Norma. 5. LA RESOLUCION MINISTERIAL NO. 0421 DEL 22-09-1998 En septiembre de 1998, el Ministerio de Salud y Previsión Social aprobó la Resolución Ministerial No. 0421, mediante la cual se oficializó el uso del Acetato de Medroxiprogesterona (AMPD) en la red de servicios del Ministerio de Salud. Desde entonces, este importante método se sumó a la oferta de los métodos tradicionales, los condones, las píldoras anticonceptivas y el dispositivo intrauterino, ampliando así las opciones anticonceptivas de la población boliviana. 4. LA NORMA BOLIVIANA DE SALUD MSPS 4-98 En noviembre de 1998, el Ministerio de Salud y Previsión Social aprobó la Norma Boliviana de Salud MSPS 4-98, referida a la «anticoncepción quirúrgica voluntaria, Volumen 1, oclusión tubárica bilateral en riesgo reproductivo», para su aplicación en el segundo y tercer nivel de atención del sistema nacional de salud. 6. EL PROGRAMA NACIONAL DE SALUD SEXUAL Y REPRODUCTIVA 1999 – 2002 En marzo de 1999, el Ministerio de Salud y Previsión Social aprobó el Programa Nacional de Salud Sexual y Reproductiva 1999 – 2002, mediante Resolución Ministerial No. 134. A través de este Programa se oficializó la política específica del sector en aspectos relacionados con la atención a la salud sexual y reproductiva en el país. La mencionada Norma estableció «reglas generales» para la realización de la oclusión tubárica bilateral – OTB- en establecimientos de salud que cumplieran con requisitos mínimos quirúrgicos y de bioseguridad, y con personal de salud debidamente capacitado. La orientación Norma, reglas, protocolos y procedimientos en anticoncepción El mencionado Programa definió su alcance programático, incorporando dentro del mismo al componente de anticoncepción junto a otros, entre los cuales destacaban el de la salud materna y perinatal, la atención a la salud de la mujer no gestante y la prevención del riesgo reproductivo, la atención integral a la salud de adolescentes, la detección del cáncer ginecológico, la prevención y control de las ITS/VIH/SIDA, la promoción de la SALUD SEXUAL Y REPRODUCTIVA 19 participación masculina y la prevención de la violencia intrafamiliar. 8. LA NORMA, REGLAS Y PROTOCOLOS EN ANTICONCEPCIÓN Desde el año 2000 se gestan diversos esfuerzos para sistematizar algunos procesos, incluido el Componente de Anticoncepción. El 2001, con la R.M. Nº 0381, del 17 de agosto del 2001, sale a luz este documento (en el marco del Plan Estratégico de Salud-PES y el Seguro Básico de Salud), en razón a normar las actividades del equipo de salud, para mejorar la calidad de atención; estableciendo bases técnicas y legales de respaldo, asignando responsabilidades por niveles e iniciando actividades de Auditoría Médica. 9. 7. EL SEGURO BÁSICO DE SALUD En diciembre de 1998, el Gobierno Boliviano promulgó el Decreto Supremo 25265, referido al Seguro Básico de Salud, como una estrategia nacional para asegurar el financiamiento público a una oferta de prestaciones de salud de alto impacto y bajo costo, a ser entregadas a través de la red de establecimientos del Ministerio de Salud y la Seguridad Social, en beneficio de la población boliviana. Dentro de esta oferta se consideraron prestaciones en anticoncepción. Las prestaciones del Seguro Básico de Salud se encontraban refrendadas técnicamente mediante las Guías Técnicas del Seguro Básico de Salud (2da. edición), referidas principalmente a la consulta de orientación de servicios de anticoncepción, el dispositivo intrauterino, la anticoncepción oral, la anticoncepción inyectable y la anticoncepción de barrera. EL MANUAL DE PROCEDIMIENTOS TÉCNICOS EN ANTICONCEPCIÓN Como complemento al anterior documento, se elabora un Manual de Procedimientos Técnicos en Anticoncepción, con R.M. 0648 de diciembre de 200, con el fin de facilita la aplicación de la norma, reglas y protocolos en la red de servicios de salud del país. 10. EL SEGURO UNIVERSAL MATERNO INFANTIL En el marco de la Ley Nº 2426 del 21 de noviembre del 2002, se crea el Seguro Universal Materno Infantil (SUMÍ) en todo el territorio nacional con carácter universal, integral y gratuito, para otorgar las prestaciones de salud en los niveles de atención del Sistema de Nacional de Salud y del Sistema de Seguridad Social de Corto Plazo a las mujeres embarazadas desde el inicio de la gestación hasta los 6 meses posteriores al parto y los(as) niños(as), desde su nacimiento hasta los 5 años de edad. Los métodos anticonceptivos son ofertados como prestaciones del SUMI; también son ofertados y se constituyen en una prioridad del Programa Nacional de Salud Sexual y Reproductiva del MSD, en mujeres no embarazadas. 11. EL PROGRAMA NACIONAL DE SSR 2003 - 2008 El Programa se divide operacionalmente en 6 Componentes, con la intención de proporcionar criterios de planificación y organización de los recursos. Incluye un Componente de Anticoncepción, encargado de asegurar la capacidad técnica y los recursos suficientes para proporcionar información, orientación y servicios de anticoncepción a adolescentes, mujeres y hombres. Su propósito fundamental es el de satisfacer la demanda de anticoncepción y desarrollar los mecanismos iinstitucionales y sociales que permitan hacer de la sexualidad y la reproducción, un proceso libremente SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 20 asumido por personas suficientemente informadas y capaces de ejercer sus derechos sexuales y reproductivos, sin ningún tipo de discriminación. La presente Norma, Reglas, Protocolos y Procedimientos en Anticoncepción, se inscribe en el contexto del nuevo Modelo de Gestión, buscando Norma, reglas, protocolos y procedimientos en anticoncepción operacionalizar una oferta racional de métodos anticonceptivos, afirmando los avances en los derechos de la población a la salud sexual y reproductiva, abriendo nuevas perspectivas y opciones, reconociendo el importante camino avanzado y resaltando los esfuerzos institucionales del país y aquellos de la cooperación internacional. SALUD SEXUAL Y REPRODUCTIVA 21 III. NORMATIVA GENERAL 1. Carácter de la Norma La presente norma define un conjunto de reglas, protocolos y procedimientos orientados a asegurar estándares de calidad en las prestaciones de salud relacionadas con anticoncepción, en correspondencia con los derechos sexuales y reproductivos de la población y con los requerimientos técnicos y organizativos establecidos internacionalmente. La aplicación de esta norma es de carácter obligatorio a nivel del sistema nacional de salud insumos y medicamentos (registro) y notifiquen de su utilización a la DDSS. ! Regla 2 La prestación de servicios de anticoncepción deberá comprender necesariamente la orientación a los(as) usuarios(as), y la provisión de una amplia gama de métodos anticonceptivos y/o la referencia al nivel correspondiente. ! Regla 3 ♦ 2. Reglas especificas ♦ ! Regla 1 Los métodos anticonceptivos AUTORIZADOS para ofertar en el sistema de salud del país son: ♦ Métodos temporales - - ♦ ♦ Método de la lactancia – amenorrea (MELA) Métodos de abstinencia periódica: (ritmo, temperatura basal, Billings, sinto-térmico, método de días fijos) Métodos de barrera: condón masculino y femenino y espermicidas Dispositivo intrauterino - DIU (T de cobre 380 A, Levo Nova, Nova T). Métodos hormonales: anticonceptivos orales e inyectables (Depo-provera/ Megestrone/Ciclofem/Mesigyna) Métodos permanentes: anticoncepción quirúrgica voluntaria (AQV) - Vasectomía Oclusión tubárica bilateral (OTB) En los sectores privados, comercial y social, se aprueba ofertar otros métodos anticonceptivos, siempre que cumplan las condiciones legales establecidas para SALUD SEXUAL Y REPRODUCTIVA ♦ ♦ ♦ La orientación es uno de los elementos indispensables para ofertar servicios de anticoncepción con calidad El(la) proveedor(a) debe suministrar al(la) usuario(a) información completa, veraz y oportuna incluyendo beneficios, limitantes y riesgos para garantizar la elección informada La orientación debe facilitar el ejercicio de los derechos de los(as) usuarios(as) de decidir libre y voluntariamente sobre el uso de un método anticonceptivo En todos los niveles de atención, los establecimientos de salud deberán brindar orientación, a través de personal capacitado El personal de salud brindará orientación en anticoncepción de acuerdo a necesidades y/o requerimientos de los(as) usuarios(as), facilitando la toma de una decisión/elección informada Todo el personal de un establecimiento de salud debiera brindar información sobre los métodos anticonceptivos ofertados en los servicios de salud según su complejidad. ! Regla 4 Los métodos anticonceptivos que requieren de evaluación clínica son el DIU y la anticoncepción quirúrgica voluntaria (AQV). ! Regla 5 Se deberán programar controles y seguimiento en usuarios(as) de métodos Norma, reglas, protocolos y procedimientos en anticoncepción 22 ! anticonceptivos; y cuando se requiera, facilitando la opción de cambio de método. ° Regla 6 ° En general, los(as) adolescentes son saludables y elegibles para cualquiera de los métodos anticonceptivos, previa orientación o asesoramiento. - Informes ° Considerar que los(as) adolescentes constituyen una categoría especial con un riesgo especialmente alto asociado al embarazo no deseado, y al aborto y sus secuelas. Asimismo, considerar que los(as) adolescentes están expuestos(as) al riesgo elevado de contraer ITS, incluyendo el VIH/ SIDA. Cuando existe el riesgo de transmisión de ITS/VIH, es importante que aquellos que proporcionan servicios de salud recomienden de manera vehemente la doble protección a todas las personas que estén en riesgo, sea por medio del uso simultáneo de condones combinado con otros métodos o por medio del uso correcto y consistente de condones solos, tanto para la prevención del embarazo como para la prevención de la enfermedad ! ° ° ! De consumo: formulario de registro diario de insumos entregados De movimiento: formulario de movimiento de solicitud de insumos del SUMI De consumo: formulario de registro diario de insumos entregados De movimiento de anticonceptivos: informe mensual de actividades De reabastecimiento: formulario de movimiento y solicitud de insumos del SUMI Regla 8 La logística de suministros de anticoncepción deberá tomar en cuenta los siguientes criterios de programación y almacenamiento: ♦ La programación de suministros en cuatro niveles gerenciales (Nacional, Departamental, Municipal y local) y un nivel operativo (establecimiento de salud). El cuadro siguiente especifica los niveles mínimo y máximo de solicitud de suministros y el periodo de reabastecimiento por nivel de atención Regla 7 Los instrumentos de registro a ser utilizados son: Los instrumentos de registro a ser utilizados en todos los establecimientos de salud (primer, segundo y tercer nivel) son: ♦ ♦ ♦ ♦ ♦ Historia clínica única (en todo usuario o usuaria) Historia clínica no gestacional y carnet no gestacional (anticoncepción de intervalo en mujeres no embarazadas) Historia clínica perinatal base (HCPB) y carnet perinatal (anticoncepción posparto en puérperas). Cuadernos de seguimiento a la embarazada y a la anticoncepción Formularios del sistema de administración logística (SIAL): Nivel de distribución 24meses Anual o por requermiento CEASS Regional 3 meses 9 meses Semestral Municipio 1.5 meses 4.5 meses Trimestral Local (establecimiento de salud) 1.5 meses 4.5 meses Trimestral ♦ El almacenamiento de suministros de anticoncepción de acuerdo a las siguientes recomendaciones específicas: - De existencia: tarjeta de control de existencia Norma, reglas, protocolos y procedimientos en anticoncepción Período de reabastecimiento 12 meses Registros ° Nivel Máximo CEASS Nacional - Nivel Mínimo Identificar fechas de vencimiento (en el caso del condón masculino, considerar cinco años desde la fecha de fabricación) No mezclar los suministros con productos tóxicos Separar y dar de baja los anticonceptivos que están deteriorados o vencidos SALUD SEXUAL Y REPRODUCTIVA 23 - Mantener el kardex al día Entregar los anticonceptivos que expiran primero ♦ Categoría 3: el riesgo teórico o potencial es mayor que los beneficios de uso del método Categoría 4: existe un riesgo inaceptable para la salud cuando se asocia al uso del método ♦ ! Regla 9 La estructura interna de los protocolos contempla las siguientes variables: ♦ ♦ ♦ ♦ Descripción del método: breve resumen del método, nombres comunes y formas de presentación Efectividad/tasa de falla: describe la protección que ofrece el método anticonceptivo frente a un posible embarazo y la probabilidad de embarazo en el primer año de uso Mecanismo de acción: describe la forma como actúa el método para evitar un embarazo Características: señala los atributos de cada método anticonceptivo. - ♦ ♦ ♦ ♦ ! En establecimientos donde los recursos técnicos son limitados, como por ejemplo servicios comunitarios, la clasificación puede ser simplificada en dos categorías. (ver cuadro inferior) De este modo, esta clasificación puede utilizarse tanto en establecimientos donde hay capacidad técnica como en aquellos en los que esta no existe. Categoría OMS evaluación clínica ♦ ♦ Categoría 1: no hay restricción para el uso de un método anticonceptivo Categoría 2: los beneficios del uso del método generalmente son mayores que el riesgo teórico o potencial SALUD SEXUAL Y REPRODUCTIVA No hay restricciones para su uso 2 Generalmente use el método pero con precaución (puede requerir exámenes complementarios) 3 El uso del método no es recomendado, a no ser que otro método no esté disponible o no sea aceptado (método de última elección) 4 El método no debe utilizarse bajo ninguna circunstancia No usar el método ! Regla 11 La elegibilidad en el caso de métodos permanentes (OTB y vasectomía) deberá considerar las siguientes categorías (OMS): ♦ ♦ Regla 10 La elegibilidad de un método anticonceptivo dependerá de la existencia de alguna condición específica en el(la) usuario(a), la que podría corresponderse con las siguientes categorías (OMS): 1 Con capacidad Usar el método Si es apropiado o no para un(a) usuario(a) potencial Beneficios Limitantes Efectos secundarios Señales de alarma, complicaciones y su manejo Modo de uso: describe las medidas para la administración/utilización correcta del método Retorno de la fertilidad: especifica cuando la mujer puede embarazarse luego de abandonar el método anticonceptivo Procedimiento: describe la secuencia de pasos en la aplicación de algunos métodos Criterios médicos de elegibilidad de la OMS Con capacidad de limitada ♦ ♦ Aceptar: no hay restricciones al uso del método Cuidado - precaución: proporcionar servicios de manera usual pero tomando en cuenta previsiones y precauciones especiales, dependiendo de la condición Postergar: retrasar el procedimiento, hasta que la condición sea evaluada y/o tratada. Proveer métodos temporales alternativos de anticoncepción Referir: derivar a un establecimiento de salud donde exista personal calificado (la OMS llama «especiales» a estas condiciones) donde haya la capacidad para ofrecer el procedimiento quirúrgico y el tipo de anestesia más apropiado Norma, reglas, protocolos y procedimientos en anticoncepción 24 3. Protocolos y Procedimientos de los Métodos Anticonceptivos ! Métodos modernos ♦ Métodos de barrera 3.1 Métodos anticonceptivos temporales - ! Métodos naturales ♦ Método Lactancia y Amenorrea - MELA ♦ Métodos de abstinencia periódica - ♦ ♦ ♦ Moco cervical Temperatura basal Calendario/ritmo Sinto-térmico Método de días fijos Condón masculino Condón femenino Espermicidas Dispositivo intrauterino Métodos hormonales orales Métodos hormonales inyectables 3.2 Métodos anticonceptivos permanentes ! ! Vasectomía Oclusión tubárica bilateral Efectividad de los métodos anticonceptivos1: Embarazos por cada 100 mujeres en los primeros 12 meses de uso Efectividad Método anticonceptivo Uso común Uso correcto y consistente Vasectomía 0.1 0.1 Métodos hormonales combinados inyectables 0.3 0.3 Inyectable solo de progestágeno 0.3 0.3 Ligadura de trompas 0.5 0.5 DIU T Cu-380A 0.8 0.6 Anticonceptivos orales solo de progestágeno (durante la lactancia materna) 1 0.5 MELA (solo 6 meses) 2 0.5 6–8 0.1 * 0.5 Condón masculino 14 3 Diafragma con espermicida 20 6 Abstinencia periódica 20 1–9 Condón femenino 21 5 Espermicida 26 6 Ningún Método 85 85 Siempre muy efectivos Efectivos según se usan habitualmente. Muy efectivos con uso correcto y consistente Moderadamente efectivos en uso habitual. Efectivos con uso correcto y consistente. CLAVE: 0-1 Anticonceptivos orales combinados Anticonceptivos orales solo de progestágeno (nó durante la lactancia materna) Muy efectivo 2-9 Efectivo 10 - 30 Moderadamente efectivo 1 WHO. Selected practice recommendations for contraceptive use. Switzerland, 2002. * No hay datos disponibles sobre las tasas de embarazo en mujeres que no están dando de lactar. Existe menor efectividad que con las píldoras orales combinadas. Ver Hatcher RA. The essentials of contraceptive technology. Baltimore, Johns Hopkins University Bloomberg Schoool of Public Health Population Information Program, 1999. Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 25 IV. NIVELES DE ATENCIÓN Y FUNCIONES DEL PERSONAL DE SALUD 1. NIVELES DE GESTIÓN Y DE ATENCIÓN La oferta de servicios de anticoncepción deberá darse en la red de servicios de salud en los tres niveles de atención. Esta red deberá contar con un sistema de referencia y contrarreferencia entre los niveles mencionados, y entre éstos con otras instituciones del sector público, privado y no gubernamental. En relación con las normas vigentes, las autoridades del nivel correspondiente deberán asegurar una oferta de servicios de anticoncepción de calidad, con opciones y con una adecuada orientación. 1.1 Niveles de gestión El Sistema Nacional de Salud establece 4 ámbitos de gestión: ! Nivel Nacional, correspondiente al Ministerio de Salud y Deportes – MSD, quien es el órgano rector – normativo de la gestión de salud a nivel nacional, responsable de formular las estrategias, políticas, planes y programas nacionales, así como de dictar las normas que rigen el Sistema Nacional de Salud. En este marco, la Dirección de Desarrollo de Servicios de Salud, coordina la aplicación de la norma en todos los Servicios Departamentales de Salud del país, realizando supervisiones y evaluaciones periódicas. Asimismo, establece una coordinación permanente con las instituciones formadoras de recursos humanos en salud para la utilización de la misma dentro de la currícula de formación de los futuros profesionales de la salud. El Sistema Nacional Único de Suministro – SNUS, estará constituido por el Subsistema de Administración Logística de Medicamentos e Insumos – SALMI, estableciendo la logística de acuerdo a las características y nivel de complejidad de los servicios. SALUD SEXUAL Y REPRODUCTIVA A fin de contar con información actualizada sobre la utilización y logística de los métodos anticonceptivos, en el Sistema Nacional de Salud, este subsistema responderá al Sistema de Información y Administración Logística - SIAL. A través del SNUS y los almacenes nacionales (CEASS), es responsable del envío oportuno de insumos para mantener las existencias necesarias en los almacenes departamentales (CEASS regionales). ! Nivel Departamental, correspondiente al Servicio Departamental de Salud - SEDES, dependiente de la Prefectura. Es el máximo nivel de gestión técnica en salud del departamento. Articula las políticas nacionales y la gestión municipal, coordina y supervisa la gestión de los servicios de salud en el departamento, en directa y permanente Norma, reglas, protocolos y procedimientos en anticoncepción 26 coordinación con los gobiernos municipales, promoviendo la participación comunitaria y del sector privado. El Servicio Departamental de Salud promueve la difusión de las normas vigentes, su aplicación y su supervisión en la red de servicios de Salud. Es responsable de mantener la información y el sistema de reportes adecuados. Articula y coordina la dotación de insumos desde los Almacenes Nacionales, semestralmente, almacenándolos en las CEASS regionales. Desde éstas, envía los insumos a los establecimientos en la medida en que éstos informan sobre sus movimientos y realizan la correspondiente requisición según el Formulario de Movimiento y Solicitud de Insumos. ! Nivel Municipal, correspondiente al Directorio Local de Salud - DILOS. Es responsable de la gestión municipal de salud en el ámbito de sus competencias y obligaciones establecidas en el marco legal vigente. El DILOS y la gerencia de red, organizan y supervisan la aplicación de la norma en la red de establecimientos de salud de su jurisdicción. Envían al CEASS regional la solicitud de insumos de anticoncepción, los primeros días de cada trimestre. Son responsables de mantener la información y el sistema de reportes adecuados (con el SEDES). Reciben la dotación de insumos desde las CEASS regionales, canalizándolos hacia los establecimientos operativos (constituyen instancias operativas del SNUS, las farmacias institucionales, hospitalarias y boticas) ? Local, correspondiente al establecimiento de salud en su área de influencia y brigada móvil como nivel operativo. El Directorio Local de Salud - DILOS, en cada uno de los municipios, constituye la máxima autoridad en la gestión compartida con participación popular en salud, para el cumplimiento de la Política Nacional de Salud. Elabora, suscribe y evalúa compromisos de gestión con el Gerente de Red. Evalúa la situación de salud, la red de servicios, la ejecución de programas, el SUMI y la calidad de atención. Instruye la realización de auditorias financierocontables, administrativas, médicas y de medicamentos en la red de servicios. Gestiona los recursos físicos, financieros y humanos de la red de servicios de salud, promoviendo en los establecimientos y brigadas móviles de salud la aplicación de modelos de gestión, para mejorar la calidad y eficiencia en la producción de servicios. La Farmacia Institucional Municipal (FIM), se integra en cada establecimiento de salud público, como un servicio farmacéutico que funciona bajo reglamentación específica con la responsabilidad de gestionar, de manera integral el suministro de todos los medicamentos esenciales e insumos médicos, cualquiera sea la fuente de financiamiento o provisión, incluyendo programas nacionales. Los Gobiernos Municipales tienen la responsabilidad de implementar las FIM en todos los establecimientos de salud dentro de su jurisdicción, de tal manera que las mismas se constituyan en un servicio social. Supervisan la entrega de insumos anticonceptivos en la red de servicios, asegurando la existencia de stocks. Igualmente, supervisan la distribución comunitaria de métodos anticonceptivos, organizando su almacenamiento en las cabeceras de área o de sector. La Botica comunal, se implementa en comunidades alejadas de establecimientos de salud, como un servicio de salud de atención básica, administrado por la comunidad y operada por un promotor de salud, en la cual se suministra medicamentos esenciales y productos naturales tradicionales, bajo un listado básico y reglamentación específica del Ministerio de Salud y Deportes (distribución basada en la comunidad). Son responsables de centralizar las solicitudes de insumos formuladas por los establecimientos de salud de la red. Los Hospitales de tercer nivel envían al nivel departamental la solicitud de insumos de anticoncepción, los primeros días de cada Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 27 trimestre. Son responsables de mantener la información y el sistema de reportes adecuados. Reciben la dotación de insumos desde las CEASS regionales, almacenándolos en sus propios depósitos. ! ! ! ! ! Son responsables del proceso de información y solicitud de insumos de anticoncepción, articulando el proceso con los DILOS de su jurisdicción. 3. ACTIVIDADES RELACIONADAS CON LAS FUNCIONES Atención integral. Información y comunicación social. Educación y capacitación. Apoyo a la participación. Registro, análisis e investigación. 3.1 Gestión y gerencia 1.2 Niveles de atención ! Programar reuniones de los Comités de ! Primer nivel Comprende a los puestos y centros de salud y a modalidades de prestación de servicio de nivel comunitario y municipal, bajo enfoques de promoción y prevención de la salud. Análisis de Información (CAI). ! Definir la población programática. ! Definir necesidades programáticas de ! El personal de salud, en el marco de sus funciones, es responsable de la aplicación de las normas durante la prestación de servicios de anticoncepción. ! ! Segundo nivel ! Comprende a los consultorios de hospitales de 2º nivel, con personal calificado para la atención en anticoncepción que requiere de un manejo especializado, como es el caso de la anticoncepción quirúrgica voluntaria (AQV). ! ! ! Tercer nivel Oferta servicios de AQV; desarrolla actividades de capacitación e investigación en anticoncepción, y apoya a los establecimientos del segundo y primer nivel. ! ! Comprende servicios o unidades de hospitales especializados y maternidades, para la atención especializada y la investigación. En este nivel se considera la organización de unidades para la atención de anticoncepción en situaciones especiales. 2. FUNCIONES DEL PERSONAL DE SALUD A continuación se señalan las funciones principales del personal de salud, las que deberán precisarse en correspondencia con el nivel profesional y cargo. ! ! Gestión y gerencia. Logística de insumos. SALUD SEXUAL Y REPRODUCTIVA ! ! atención en anticoncepción, tomando en cuenta los planes y recomendaciones del Ministerio de Salud y Deportes. Establecer convenios con instituciones de otros sectores para asegurar una oferta amplia y de calidad. Establecer convenios con establecimientos de mayor nivel de complejidad y capacidad resolutiva para la referencia de casos cuyo riesgo o daño así lo requiera. Programar la dotación de formularios de registro y material educativo para el componente. Programar el desarrollo de actividades preventivo-promocionales en correspondencia con las reglas y protocolos contenidos en el presente documento. Programar la capacitación del personal institucional para garantizar una atención de calidad. Programar actividades de capacitación para el personal comunitario (responsables populares de salud, líderes juveniles, organizaciones de base, etc. Programar actividades de comunicación social para optimizar la información, educación y comunicación. Supervisar, hacer seguimiento y evaluar el desarrollo de las actividades y el cumplimiento de la programación y de los planes. Analizar y tomar decisiones estratégicas basándose en datos de coberturas, producción de servicios y calidad, en reuniones conjuntas entre personal de salud, distribuidores comunitarios y representantes de la sociedad civil. 3.2 Logística de insumos y medicamentos ! Seleccionar los insumos de anticoncepción. ! Programar anualmente la dotación de insumos para el componente (proyectar y estimar las cantidades que deben ser adquiridas). Norma, reglas, protocolos y procedimientos en anticoncepción 28 ! Requerir la dotación de insumos de anticoncepción programados (mensualmente en establecimientos, trimestralmente en DILOS y semestralmente en SEDES). ! Organizar la recepción, almacenamiento, manejo de inventarios, niveles de existencia, reempaque y procesamiento de pedidos (requisición/asignación). ! Organizar la distribución o envío de insumos de anticoncepción dentro de la red de establecimientos. ! Realizar seguimiento (monitoreo) y mantenimiento garantizado de los stocks adecuados de insumos de anticoncepción en la red de establecimientos. 3.3 Atención integral ! Desarrollar actividades preventivopromocionales en correspondencia con las orientaciones del presente documento. ! Organizar y adecuar las instalaciones físicas, mobiliario y equipos para asegurar una atención de calidad. ! Organizar los establecimientos para hacerlos instalaciones amigables a fin de favorecer el acceso y uso de estos por parte de múltiples usuarios(as), entre los cuales se encuentran los(as) adolescentes. q Organizar sistemas de referencia y contrarreferencia en función del nivel de complejidad y capacidad resolutiva del establecimiento. ! Capacitar al personal de salud para la correcta aplicación de las reglas y protocolos de anticoncepción. ! Capacitar al recurso humano comunitario y municipal (responsables populares de salud, profesores, funcionarios municipales y líderes juveniles) en la promoción de los derechos sexuales y derechos reproductivos, entre ellos el derecho a acceder a orientación y servicios de anticoncepción. 3.6 Apoyo a la participación comunitaria ! Desarrollar iniciativas para promover la participación organizada de la comunidad en actividades de promoción de los derechos sexuales y reproductivos. ! Promover actividades intersectoriales con grupos de población, y entre ellos con adolescentes, para fomentar su participación y la realización de acciones preventivopromocionales. ! Promover la participación de la población, sobre todo de adolescentes, en programas de trabajo con pares, capacitándola para la utilización de los medios didácticos y de comunicación social. 3.7 Registro, análisis e investigación ! 3.4 Información y comunicación social ! ! ! ! ! Seleccionar y organizar los contenidos para información y comunicación social. Definir los ámbitos geográficos e institucionales en los cuales se desarrollarán actividades de información y comunicación social. Proporcionar información y orientación en anticoncepción bajo una visión integral de salud sexual y reproductiva, en el marco de los derechos de los(as) usuarios(as). Definir los tipos y estrategias de información, orientación y comunicación social. Asegurar la oferta de información, orientación y comunicación social en correspondencia con las particularidades regionales y culturales. ! ! ! ! 3.5 Educación y capacitación ! ! Capacitar al personal de salud para una adecuada comprensión y manejo de las políticas y normas vigentes en relación con la atención en anticoncepción. Norma, reglas, protocolos y procedimientos en anticoncepción ! Asegurar la adecuada dotación y uso de la, Historia Clínica Perinatal Base (HCPB), Carnet SUMI de la Mujer (perinatal), Historia Clínica y Carnet no Gestacional (HCNG) y formularios del sistema de logística (SIAL), para establecimientos de los 3 niveles de atención. Asegurar la adecuada dotación y uso del cuaderno de seguimiento a la embarazada y anticoncepción, así como los formularios del sistema de logística (SIAL), para establecimientos del primer nivel. Asegurar el funcionamiento del sistema de información logística, a través de los registros (de existencia, de consumo y de movimiento) y los informes (de consumo, de movimiento y de reabastecimiento). Asegurar actividades de control de calidad del uso de los instrumentos de registro de atención en anticoncepción. Asegurar la dotación y la utilización adecuada de los formularios del SNIS y del Seguro Universal Materno Infantil. Desarrollar investigaciones operativas para mejorar la oferta y atención en anticoncepción. Analizar regularmente la información sobre coberturas, producción y calidad en la prestación de servicios en anticoncepción (CAI). SALUD SEXUAL Y REPRODUCTIVA 29 V. ORIENTACIÓN EN ANTICONCEPCIÓN 1 ¿QUÉ ES ORIENTACIÓN EN ANTICONCEPCIÓN Es una interacción de persona a persona a través de la cual el(la) proveedor(a) de salud (orientador(a)) ayuda a la mujer, hombre o pareja a elegir el método anticonceptivo más adecuado de acuerdo con las características de la persona y del método. Esta ayuda implica respetar el derecho a la libertad de elección y a la capacidad de la persona para tomar decisiones. 2. ¿POR QUÉ ORIENTAR EN ANTICONCEPCIÓN? ! ! ! ! ! Posibilita un proceso de libre elección informada Facilita la participación de la(el) usuaria(o) en el autocuidado Mejora la satisfacción con el método (aceptación de los posibles efectos secundarios) Mejora el modo de uso del método anticonceptivo (instrucciones y seguimiento) Mejora la satisfacción con el servicio 3 ¿CÓMO ORIENTAR? Para que la orientación sea efectiva es necesario tener en cuenta los 5 pasos del modelo de atención. Para la aplicación de estos pasos el(la) orientador(a) debe desarrollar destrezas y habilidades de comunicación interpersonal Comunicación interpersonal es el intercambio efectivo de información, conocimientos, sentimientos y emociones de forma verbal y no verbal: (Díaz M.- Cabral F.: 2001. Módulo 5). ! Establecer una relación cordial con las(os) usuarias(os): privacidad y confianza ! Identificar las necesidades de las(os) usuarias(os): planes reproductivos de la persona, proyecto de vida, tipo de relación de pareja (estable, varias parejas, etc.), vida sexual (activa, ocasional), salud, problemas de salud, trabajo (disponibilidad para el seguimiento), acceso al servicio de salud., religión, valores. ! Escuchar y explicar en lenguaje simple. ! Responder a las necesidades de las(os) usuarias(os): dar informaciones específicas para el uso del método, características (modo de uso, eficacia, como funciona, criterios de elegibilidad, efectos secundarios y su manejo), seguimiento, costo, libertad de cambio y discontinuación. ! Verificar la comprensión de las(os) usuarias(os): facilitar el proceso de decisión Díaz Margarita y Cabral Francisco, 2001. “Optimizando la Calidad y Humanizando a Atención en Planificación Familiar y Otros Componentes de la Salud Sexual y Reproductiva” Capacitación Básica para Profesionales de Salud, Módulos 5, 8, 10. Proyecto Reprolatina, Reprolatina, Population Council, Universidad de Michigan. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 30 (reflexionando y discutiendo las características del método y de la vida de la persona). decisiones es fundamental para lograr una elección libre e informada. Tener ética: No influenciar y respetar la decisión de la persona. Mantener una relación cordial con las(os) usuarias(os). Las decisiones influenciadas generalmente llevan al(la) usuario(a) a que no se sienta satisfecho con el uso del método anticonceptivo, no lo use de forma adecuada, no tolere los efectos secundarios y abandone el método con consecuencias que afectarán la calidad de vida de la persona. Una decisión pensada e informada hará que la persona se sienta satisfecha con el método anticonceptivo, lo use en forma correcta, tenga mayor tolerancia por los efectos secundarios y mejore su calidad de vida. 4 ¿CUÁNDO ORIENTAR? ! ! ! ! ! ! En la consulta inicial de la usuaria(o) o pareja Después de la acción educativa En cualquier consulta de seguimiento En la consulta posparto En la consulta posaborto En cualquier otra consulta que la persona requiera 5 OTROS ASPECTOS IMPORTANTES A TENER EN CUENTA 5.1 La orientación y el enfoque integral de la salud sexual y reproductiva “La elección informada es un proceso dinámico de toma de decisiones, y en última instancia, la libertad y condiciones necesarias para ejercer una decisión que corresponde con las necesidades de vida y salud de la persona, y logra que esta lleve a cabo sus intenciones reproductivas” AVSC Internacional: 1998 5.3 Orientación y Recursos Visuales La orientación debe tener un enfoque en la persona como ser integral, es decir que la orientación no debe enfocarse solo al uso de métodos anticonceptivos pues es necesario tomar en cuenta otros aspectos fundamentales de la salud sexual y reproductiva: ITS, sexualidad, cáncer de cuello uterino y de mama entre otros. Esta integralidad ayudará a que la persona pueda elegir el método adecuado. 5.2 La orientación y los derechos sexuales y reproductivos El(la) proveedor(a) debe conocer y enfocar la orientación en el contexto de los derechos sexuales y reproductivos, comprendiendo la anticoncepción como un derecho de toda persona para ejercer su sexualidad y decidir libremente el número de hijos(as) que desea tener, y el espacio de tiempo entre ellos(as), por tanto, el(la) orientador(a) debe brindar fa información completa y correcta de cada método y hacer conocer al(la) usuario(a) que puede cambiar de método o dejar de usarlo cuando lo desee. 5.3 La orientación y la elección informada El(la) orientador(a) necesita reconocer y respetar la capacidad que tienen las personas para tomar sus propias decisiones. La toma de Norma, reglas, protocolos y procedimientos en anticoncepción La orientación debe estar acompañada de recursos visuales (muestrarios, rotafolios, trípticos, métodos anticonceptivos para manipular). Con los recursos visuales los(as) usuarios(as) comprenden mejor la información, despejan dudas y sentimientos de temor por el uso de un método anticonceptivo que no conocen o no han utilizado antes. El(la) orientador(a) debe estar capacitado(a) para el uso de los recursos visuales, estos necesitan ser utilizados de manera adecuada ya que no siempre lo que los profesionales ven, es lo que están viendo los demás. Nuevamente, las destrezas y habilidades de comunicación son parte fundamental para el(la) orientador(a); no basta solamente conocer o saber las características de los métodos anticonceptivos. 5.4 Información - acción educativa La información y la acción educativa son diferentes a la orientación. La información sobre anticoncepción implica dar a conocer qué métodos anticonceptivos existen. Puede hacerse por diferentes medios de comunicación y como un proceso individual y grupal, no obstante, la sola información no SALUD SEXUAL Y REPRODUCTIVA 31 ayuda a la elección de un método anticonceptivo. La acción educativa es un proceso educativo grupal donde se brinda información sobre las opciones anticonceptivas y sobre las características de cada método anticonceptivo con la finalidad que las(os) usuarias(os) puedan tomar decisiones informadas. La acción SALUD SEXUAL Y REPRODUCTIVA educativa es un proceso dinámico de construcción del conocimiento. Por ello, debe iniciarse a partir de lo que las personas saben y piensan acerca de los métodos anticonceptivos, brindando la nueva información de forma completa y correcta. La acción educativa puede conducir a la persona a buscar un método anticonceptivo y, por tanto, a la orientación sobre el mismo. Norma, reglas, protocolos y procedimientos en anticoncepción 32 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 33 VII. METODOS ANTICONCEPTIVOS TEMPORALES A. METODOS NATURALES 1. METODO DE LA LACTANCIA – AMENORREA (MELA) ! Descripción del método El Método de Lactancia y Amenorrea (MELA) es un método de anticoncepción basado en la infecundidad de la mujer durante la lactancia. Según la OMS, para que la lactancia materna pueda actuar como método anticonceptivo deben cumplirse los siguientes tres criterios en la usuaria: ♦ ♦ ♦ Que se encuentre en amenorrea (ausencia de sangrado menstrual), pasadas las 8 semanas después del parto, si la mujer tiene sangrado menstrual por 2 días seguidos o si su periodo menstrual a retornado, no cumple este requisito. Que proporcione lactancia completa o casi completa. El bebé recibe al menos el 85% de su alimentación en forma de leche materna. La madre amamanta a su bebé con frecuencia. Que se encuentre dentro de los primeros 6 meses posparto. Cuando la usuaria no cumple con los tres criterios o no desea continuar con el método, deberá elegir otro método anticonceptivo. ! Efectividad / tasa de falla ♦ ♦ ! La efectividad es de 98%, siempre y cuando se cumplan los tres criterios arriba mencionados. La tasa de falla es de 2 embarazos por cada 100 mujeres en los primeros 6 meses posparto. Mecanismo de acción La estimulación frecuente del pezón materno (succión) produce una mayor liberación de hormona prolactina, suprimiendo la ovulación. Al dar de lactar se reduce la descarga pulsátil de la hormona liberadora de gonadotropina SALUD SEXUAL Y REPRODUCTIVA (GnRH), la cual a su vez, suprime la liberación de hormona luteinizante (LH), indispensable para la actividad ovárica y la ovulación. La succión del recién nacido provoca dos reflejos: la secreción de oxitocina y prolactina, esenciales para mantener la producción de leche (que también depende de la frecuencia y duración de la lactancia). La prolactina compite con la hormona folículoestimulante (FSH), hormona también importante para la ovulación. ! Características Es apropiado para mujeres que cumplen los criterios arriba mencionados. ♦ Beneficios - Efectividad elevada e inmediata. No tiene efectos secundarios. No necesita supervisión médica. No requiere de insumos. Norma, reglas, protocolos y procedimientos en anticoncepción 34 ♦ ♦ No implica costo alguno. Disminuye el sangrado posparto. No existen efectos secundarios ni complicaciones atribuibles al método. Limitantes - - Efectividad elevada sólo hasta que se reanuda la menstruación o hasta los seis meses posparto (no hay certeza de efectividad después de los 6 meses). No protege contra las ITS/VIH/SIDA. Si la madre tiene el VIH, existe la posibilidad de que éste pase al bebé a través de la leche materna. Efectos secundarios ! Modo de uso ♦ ♦ ♦ Debe iniciarse inmediatamente después del parto. Se debe dar de lactar al bebé a libre demanda, cerca de 8 a 10 veces por día. No deben pasar más de 4 horas entre las sesiones diurnas, ni más de 6 horas en las sesiones nocturnas de lactancia. Criterios médicos de elegibilidad – Método de Lactancia – Amenorrea (MELA)1 No existen condiciones médicas para restringir el uso de la amenorrea de lactancia como método anticonceptivo (MELA), y no existen evidencias de eventual impacto negativo sobre la salud materna; sin embargo, existen condiciones u obstáculos que pueden afectar la lactancia y la duración de la amenorrea, dificultando su elección como método anticonceptivo. Esas condiciones son: " " Infección por VIH Condiciones que afectan al recién nacido: algunas deformidades congénitas de la boca, mandíbula o paladar, recién nacidos prematuros o de bajo peso que necesitan de cuidados en unidad de terapia intensiva; algunas enfermedades metabólicas neonatales. " Uso de medicamentos: reserpina, ergotamina, anti-metabolitos, ciclosporina, corticosteroides en dosis elevadas, bromocriptina, drogas radioactivas, litio, anticoagulantes y drogas que alteran el estado de ánimo. 1 WHO/RHR/00.2 - 2000 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 35 2. METODOS DE ABSTINENCIA PERIODICA ♦ ! Estos métodos son apropiados para: Descripción - Tipos de métodos Mujeres de cualquier edad, desde la adolescencia hasta el climaterio. Mujeres que tienen ciclos menstruales regulares. Mujeres nulíparas o multíparas. Mujeres fumadoras. Mujeres que no pueden utilizar otro método anticonceptivo. Parejas motivadas y dispuestas a abstenerse de tener coito vaginal. Mujeres que tienen la disposición y habilidad de observar, registrar e interpretar los signos de su fertilidad. Parejas que no desean utilizar otro método anticonceptivo por temor a los efectos secundarios, limitaciones religiosas o culturales y/o acceso difícil a otros métodos. Mujeres que presentan alguna de las siguientes condiciones: Entre los métodos de abstinencia periódica están: ° ° ♦ ° ° Implican la identificación de los días fértiles en el ciclo menstrual, ya sea observando los signos de fecundidad, tales como secreciones cervicales, la temperatura basal del cuerpo, o monitoreando los días del ciclo menstrual. - El éxito de estos métodos depende de la habilidad de la usuaria para identificar la fase fértil de cada ciclo y de la motivación y disciplina de la(el) usuaria(o) para practicar la abstinencia durante el tiempo requerido. - La orientación apropiada y el apoyo a las parejas, mediante un buen seguimiento, son esenciales para asegurar la efectividad de estos métodos. ! ♦ ♦ ♦ ♦ ! ! El método del calendario o método del ritmo (Ogino-knaus). El método de la temperatura basal (temperatura corporal basal). El método del moco cervical o método de la ovulación (Billings). El método sinto-térmico. El método de días fijos ♦ Efectividad / tasa de falla Entre los beneficios de los métodos de abstinencia periódica podemos considerar que: Con el uso común, la efectividad es de 80%. Se registran 20 embarazos por cada 100 mujeres en el primer año de uso. - Con el uso correcto y consistente, la efectividad es de 91 a 99%. Se registran de 1 a 9 embarazos por cada 100 mujeres en el primer año de uso. - Mecanismo de acción Se previene el embarazo al evitar voluntariamente el coito vaginal durante el período fértil del ciclo menstrual. Se evita así que los espermatozoides entren en contacto con el óvulo de la mujer. ! ° ° ° Características SALUD SEXUAL Y REPRODUCTIVA ♦ Hipertensión moderada Trombosis de venas profundas o embolia pulmonar Venas varicosas Dolor de cabeza moderado o intenso Miomas uterinos Endometriosis Quistes de ovario Promueve el conocimiento del aparato reproductor femenino (puede servir para evitar un embarazo o para conseguirlo). No interfiere con la lactancia materna. No hay riesgos para la salud relacionados con el método. No tiene efectos secundarios. Promueve la participación y responsabilidad del varón en la anticoncepción. Limitantes a tomar en cuenta: - - Mujeres cuyos ciclos son irregulares, (puede resultarles difícil utilizar el método). Efectividad moderada con uso Norma, reglas, protocolos y procedimientos en anticoncepción 36 - - - común. Necesita de un proceso de capacitación y aprendizaje de la función del aparato reproductor. Amenorrea de lactancia. Puede requerir largos períodos sin coito vaginal y resultar difícil de cumplir. Requiere llevar un registro diario de signos y síntomas. Cuando existe una infección genital es difícil interpretar las modificaciones del moco cervical. No protege contra las ITS/VIH/SIDA. Norma, reglas, protocolos y procedimientos en anticoncepción - - - ♦ Parejas a las que les es difícil abstenerse del coito durante los días fértiles. Personas que no son capaces de negociar con su pareja la abstención durante los días fértiles. Parejas que no están dispuestas o no pueden expresar y comunicar sus ideas sobre cuestiones sexuales El uso del método no interfiere con la fertilidad. SALUD SEXUAL Y REPRODUCTIVA 37 2.1 Método del calendario o método del ritmo (Ogino Knaus) ! Descripción del método La mujer puede contar los días del calendario para identificar el comienzo o el final de su período fértil. El número de días depende de la duración de sus ciclos menstruales anteriores. ! Primer día fértil = ciclo más corto – 18 Debe calcularse el último día fértil restando 11 al ciclo más largo. Características Es apropiado para mujeres o parejas que, realizando cálculos numéricos para determinar los días del período fértil del ciclo menstrual pueden abstenerse de tener coitos vaginales durante estos días. ! Debe calcularse el primer día fértil restando 18 a la duración del ciclo más corto. Modo de uso (procedimiento) La mujer debe controlar la duración de sus ciclos menstruales, por lo menos 6 meses previos al inicio del método. Cada ciclo menstrual se cuenta desde el día que empieza la menstruación hasta un día antes de la siguiente, Es recomendable anotar o marcar el día en que empieza cada ciclo menstrual. Debe identificar cuál ha sido el ciclo más corto y el ciclo más largo. SALUD SEXUAL Y REPRODUCTIVA Último día fértil = ciclo más largo – 11 Trasladar este período fértil a las fechas que (para ese mes) corresponden al calendario. La pareja debe abstenerse de tener coitos vaginales durante la fase fértil (puede utilizar algún método de barrera durante estos días). Realizar este procedimiento todos los meses, tomando como base para el cálculo, los últimos seis ciclos menstruales (cada mes pueden variar los períodos fértiles dependiendo de la duración de los ciclos menstruales, por lo que se debe realizar un cálculo para cada mes). Norma, reglas, protocolos y procedimientos en anticoncepción 38 2.2 Método de la temperatura basal ! Descripción del método ♦ Se basa en el aumento de la temperatura corporal justo después de la ovulación; éste está asociado a la secreción de progesterona por el cuerpo lúteo del ovario. ! ♦ Características Es apropiado para: ♦ ♦ ! Mujeres que están dispuestas a abstenerse de tener coitos vaginales durante largos períodos de tiempo (sólo tenerlos durante la fase posovulatoria). Mujeres con ciclos menstruales irregulares, que no podrían utilizar el método del calendario. Modo de uso (procedimiento a realizar por parte de la mujer) ♦ ♦ Deberá indicar a la mujer que se tome la temperatura oral, rectal o vaginal, a la misma hora (todas las mañanas) antes de levantarse de la cama. (Deberá saber leer un termómetro y registrar su temperatura en un gráfico especial). La mujer considerará el primer día de la menstruación como el día 1 del ciclo; deberá marcar la temperatura de cada día Gráfico No 4 Menstruación ♦ ♦ ♦ haciendo un punto al centro del cuadro que corresponde al día del ciclo y a la temperatura. Deberá conectar progresivamente todos los puntos marcados, formando una línea continua que irá desde el primer día del ciclo hasta el último (empezará un nuevo gráfico el primer día de cada ciclo menstrual. Deberá anotar cualquier evento inusual que pudiera afectar el registro de la temperatura (por ejemplo: tomar la temperatura a una hora diferente a la usual, no cumplir las condiciones establecidas para la toma, enfermedad, un cuadro febril, relaciones sexuales, tensión emocional, etc.). La temperatura de la mujer sube de 0.2 a 0.5º C cerca del tiempo en que ocurre la ovulación (aproximadamente a mitad del ciclo menstrual para muchas mujeres). La mujer deberá evitar el coito vaginal hasta que la temperatura suba por encima de su valor normal y se mantenga elevada por 3 días completos. Esto significa que la ovulación ha ocurrido. La fase infértil comienza la noche del tercer día consecutivo en que la temperatura permanece elevada. Podrá practicar el coito vaginal una vez que esto suceda, sin precaución (por los siguientes 10 ó 12 días), hasta que comience la próxima menstruación. Control y registro de la temperatura basal Fase relativamente infértil Fase fértil Fase infértil 37.1 37.0 36.9 36.8 36.7 36.6 36.5 línea de cobertura 36.4 36.3 36.2 36.1 36.0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 Día del ciclo menstrual Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 39 2.3 Método del moco cervical (Billings) ! Descripción del método Se basa en el reconocimiento e interpretación de cambios cíclicos en el moco cervical. Estos cambios ocurren en respuesta a los niveles cambiantes de estrógeno. Durante un ciclo menstrual, la mujer puede tener diferentes sensaciones en la entrada de la vagina y cambios en las características del moco cervical. Las parejas que practican esta técnica pueden tener coitos vaginales durante la fase pre-ovulatoria y durante la fase posovulatoria, ya que es posible identificar la fase infértil en ambas partes del ciclo si se monitorea el patrón del moco cervical. Algunos factores que afectan el patrón del moco cervical son: ♦ ♦ ♦ ♦ ! Infecciones vaginales o cervicales. Las secreciones vulvo-vaginales debidas a estimulación sexual. La tensión emocional o física. La lactancia materna. - Mecanismo de acción ♦ Periodo infértil Después de la menstruación siguen unos días secos. El moco cervical es grueso y pegajoso, y forma un tapón que bloquea el canal cervical. Hay sensación de sequedad en la vagina. No hay moco visible durante estos días. ♦ ♦ Periodo infértil - Periodo fértil - - - Al ir aumentando los niveles circulantes de estrógeno, aparece cierta cantidad de moco en la vagina. Al principio es escaso y la mujer tiene la sensación de humedad o de algo pegajoso en la vulva. Al continuar aumentando los niveles de estrógeno (al acercarse a la ovulación), el moco es más abundante y se siente resbaloso y lubricante. El moco tiene un día en que alcanza un punto máximo y es más resbaloso, abundante, elástico y lubricante. SALUD SEXUAL Y REPRODUCTIVA El moco es delgado, blanco y transparente, y es sumamente elástico. Puede parecer clara de huevo. Este tipo de moco indica que la mujer es fértil (al último día de este tipo de moco se le llama el “día pico” del moco). - Pasados algunos días, la sensación de lubricación desaparece y hay un retorno un tanto abrupto a la sensación de tener algo pegajoso en la vulva, seguido de sequedad. EL moco se torna pegajoso, pastoso o tiene la consistencia de migas, o bien la mujer no presenta humedad alguna. ! Características Es apropiado en parejas que han decidido abstenerse de tener coitos vaginales por largos períodos de tiempo. ! Modo de uso (procedimiento) ♦ En el periodo infértil, al inicio del ciclo menstrual, la pareja puede tener coitos vaginales sin peligro de embarazo. Norma, reglas, protocolos y procedimientos en anticoncepción 40 ♦ En el periodo fértil, dentro del ciclo menstrual, la pareja evitará tener coitos vaginales; podrá utilizar un método de barrera o utilizar el coito interrumpido, hasta 4 días después del día pico. ♦ En el periodo infértil, al final del ciclo menstrual, puede tener coitos vaginales sin precaución hasta que el sangrado menstrual comience nuevamente. ♦ A veces se recomienda que las parejas eviten el coito vaginal sin protección durante la menstruación porque podría ser difícil notar las características del moco cervical; sin embargo, las probabilidades de que la mujer se embarace durante los primeros 5 o 6 días del ciclo son mínimas. ♦ Una vez que el sangrado menstrual termina, es posible que la mujer no tenga flujo por varios días. Comúnmente el coito vaginal se considera seguro durante este período. Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 41 2.4 Método sinto-térmico ! Descripción del método Los(as) usuarios(as) de este método identifican los días fértiles y los infértiles combinando la observación e instrucciones de la temperatura basal y las secreciones cervicales, y, con frecuencia, usando también otras señales y síntomas de ovulación. ! Características Es apropiado en parejas que han decidido utilizar la abstinencia periódica como su método anticonceptivo y quisieran lograr el mayor grado posible de protección a la vez que tener períodos de abstinencia más cortos. ! Modo de uso ♦ Se evitará el coito vaginal sin protección cuando la mujer siente que tiene un moco cervical compatible con la ovulación. ♦ Se evitará el coito vaginal sin protección hasta el momento en que coincidan el cuarto día después de que el moco llega a su máxima elasticidad y el tercer día entero después de la elevación de su temperatura basal. Si uno de estos eventos ocurre primero que el otro, la pareja espera a que ocurra el segundo evento antes de practicar el coito vaginal sin precaución. ♦ Otras señales y síntomas de ovulación incluyen: dolor abdominal, cambios en las características del cuello uterino y sensibilidad anormal de los senos. El método del calendario ayuda también a identificar el comienzo y fin de la etapa fértil. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 42 3. Método de Días Fijos ! Descripción del método Es un método de planificación familiar natural que se basa en el hecho de que existe una fase fértil en el ciclo de cada mujer durante la cual ella puede quedar embarazada. Para prevenir el embarazo, la pareja debe evitar tener coitos vaginales sin protección durante los días 8 al 19 del ciclo menstrual. Este método es efectivo para mujeres que tienen su ciclo menstrual entre 26 y 32 días. Para el uso de este método se recomienda la utilización de un collar con su instructivo. El instructivo contiene información sobre el uso del método y un calendario para anotar el primer día de la menstruación. El collar es un instrumento mnemotécnico de 32 cuentas plásticas de diferentes colores que representan las diferentes fases del ciclo menstrual de la mujer, está diseñado para facilitar el reconocimiento del día del ciclo en que esta se encuentre sin tener que anotar ninguna información. ! - Efectividad / tasa de Falla La efectividad es de 95% siempre y cuando se use correctamente el método. ! - Mecanismo de acción Al practicar la abstinencia o al utilizar un método de barrera durante los días fértiles fijos de la mujer se evita la fecundación. - Características ♦ - Es apropiado para: ♦ - - Mujeres que tienen ciclos menstruales entre 26 a 32 días. Parejas que estén motivadas para evitar el coito vaginal no protegido durante el tiempo fértil. Parejas que estén motivadas para utilizar un método de barrera (condón) durante el tiempo fértil. Limitantes No protege contra las ITS, incluyendo el VIH/SIDA ♦ Efectos secundarios No ocasiona ninguno ! ♦ Permite a la pareja compartir la responsabilidad de planificar un embarazo. Puede interrumpirse en cualquier momento No tiene efectos secundarios. Es de bajo costo para la usuaria. La usuaria no tiene que depender de un proveedor de servicios una vez que aprende a usarlo. Ayuda a la mujer y a la pareja a comprender cómo funciona su sistema reproductivo. Puede utilizarse para evitar o lograr un embarazo. Modo de uso Beneficios: - No requiere de insumos. No interfiere con la lactancia materna. Norma, reglas, protocolos y procedimientos en anticoncepción Antes de iniciar el uso del método las mujeres y/o parejas deben recibir una orientación adecuada que les permita el uso correcto del método, utilizando el collar y su instructivo. SALUD SEXUAL Y REPRODUCTIVA 43 Explicar a la usuaria o pareja que este método contempla el uso de un método de barrera o la abstinencia de las relaciones sexuales en los días fértiles de la mujer. colocar el anillo de hule en la cuenta roja y marcar ese día en el calendario. Al día siguiente debe mover el anillo a la cuenta siguiente aunque tenga su menstruación. El anillo debe seguir moviéndose una cuenta cada día, preferiblemente al levantarse para no olvidar. Orientar a la usuaria sobre la importancia de la participación de la pareja en el uso del método. ♦ Indicar a la usuaria que el ciclo menstrual empieza el primer día de sangrado menstrual (regla o menstruación) y termina un día antes del siguiente sangrado menstrual (regla o menstruación). Se considera como primer día del ciclo apenas note que baje la regla, ya sea una gota de sangre o sangrado continuo. ♦ Determinar la duración del ciclo menstrual actual de la usuaria. Si la duración es de 26 a 32 días la mujer puede utilizar este método. ♦ Mostrar a la usuaria o pareja cómo utilizar el collar. El collar es un instrumento que tiene 32 cuentas plásticas de tres colores diferentes. La primera es una cuenta roja que representa el primer día del ciclo; le sigue siete cuentas marrones que representan días infértiles en los que el riesgo de embarazo es muy bajo; las siguientes doce cuentas son blancas y representan los días considerados fértiles en los cuales la pareja no debe tener relaciones sexuales sin protección; las siguientes siete cuentas son marrones, que corresponden a los días infértiles; luego existe una cuenta marrón oscuro y finalmente cinco cuentas marrones. ♦ Cada día, la mujer debe mover un pequeño anillo de hule que queda ajustado en la cuenta que corresponde al día del ciclo. El primer día de la menstruación la mujer debe SALUD SEXUAL Y REPRODUCTIVA Los días en que el anillo está en las cuentas marrones son días infértiles (el riesgo de embarazo es muy bajo), mientras que los días en que el anillo está en las cuentas blancas son días fértiles (puede haber embarazo). En estos días de cuentas blancas la pareja debe usar un condón o evitar el coito vaginal para prevenir el embarazo. ♦ Explicar que cuando vuelve la menstruación, ha empezado un nuevo ciclo. Debe mover el anillo nuevamente a la cuenta ROJA y anotar esa fecha en el calendario. También debe explicar que acuda a su proveedor si su regla o menstruación llega antes de poner el anillo en la cuenta marrón oscuro, sí su regla o menstruación no le ha llegado al día siguiente de haber puesto el anillo en la última cuenta marrón. Sí alguna de éstas situaciones ocurrieran dos veces o más durante 12 meses, debe buscar otro método porque es posible que este método ya no es apropiado para ella ♦ En el evento en que la usuaria olvide si movió el anillo por una cuenta, indicarle que mire en el calendario el día que vino su regla y cuente los días que han transcurrido. Cada día es una cuenta del collar. Así puede colocar el anillo en la cuenta correspondiente al día de hoy. ♦ Averiguar si la usuaria ha comprendido correctamente. ♦ Apoyar a la usuaria en identificar estrategias de comunicación y manejo de los días fértiles con su pareja. Norma, reglas, protocolos y procedimientos en anticoncepción 44 Criterios médicos de elegibilidad – Métodos basados en el conocimiento de la fertilidad 1 ACEPTAR: No existen razones médicas que impidan el uso del método por una mujer en estas condiciones " " " Sin lactancia con 4 semanas o más posparto (para Billings, temperatura y sintotérmico) Flujo genital (para ritmo) (b) Enfermedades crónicas o agudas (para ritmo) CUIDADO: El método es provisto en forma rutinaria, pero requiere una orientación adecuada para su uso correcto. " " " " " Después de la menarca o en la perimenopausia (a) Lactancia con 6 semanas o más posparto (para Billings, temperatura y sintotérmico) Lactancia, después del retorno de las menstruaciones (b) Posaborto (para Billings, temperatura y sintotérmico) Uso de drogas que afectan el ciclo menstrual, las hormonas o las señales de fertilidad: litio, antidepresivos tricíclicos, ansiolíticos, algunos antibióticos y anti-inflamatorios (categoría C/D) " Enfermedades crónicas (para Billings, temperatura y sintotérmico) (d) POSTERGAR: El uso del método debe ser postergado hasta que la condición sea evaluada o resuelta; deben ser ofrecidos métodos anticonceptivos alternativos " " " " " " " " " Lactancia con menos de 6 semanas posparto (a) Lactancia con 6 semanas o más posparto (para ritmo) Sin lactancia con menos de 4 semanas posparto (b) Sin lactancia con 4 semanas o más posparto (para ritmo) (c) Posaborto (para ritmo) (d) Sangrado genital irregular (e) Flujo genital (para Billings, temperatura y sintotérmico) (f) Uso de drogas que afectan la regularidad del ciclo, hormonas y los signos de fertilidad (g) Enfermedades agudas (para Billings, temperatura y sintotérmico) tnotes) 1 Second edition. WHO/RHR/00.2 - 2000 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 45 B. MÉTODOS MODERNOS 1. METODOS DE BARRERA 1.1 Condón masculino o preservativo ! Descripción del método Es una funda delgada de látex diseñada para cubrir el pene y evitar que el contenido seminal entre en contacto con el tracto reproductor femenino. Puede estar lubricado con espermicidas. ! Efectividad / tasa de falla Con el uso común, la efectividad es de 86%. Se registran 14 embarazos por cada 100 mujeres en el primer año de uso. Con el uso correcto y consistente, la efectividad es de 97%. Se registran 3 embarazos por cada 100 mujeres en el primer año de uso. ! ! Mecanismo de acción - El condón crea una barrera entre el pene y la vagina durante la relación coital, no permitiendo que los espermatozoides entren en contacto con la vagina y el cuello del útero, impidiendo así la fecundación. - Características ♦ ♦ Beneficios - Es apropiado para: - - Hombres de cualquier edad. Parejas de mujeres en el posparto y durante la lactancia. Parejas que necesitan un método de respaldo temporal o están en transición al uso de otro método anticonceptivo. Hombres que desean anticoncepción ocasional sin necesidad de tener que seguir un plan diario. SALUD SEXUAL Y REPRODUCTIVA Hombres, temporalmente, luego de una vasectomía. Quienes desean usar métodos anticonceptivos sin efectos sistémicos. - - No necesita prescripción médica. La lubricación del condón puede reemplazar la lubricación vaginal disminuida en la etapa premenopáusica. Reduce el riesgo de contraer una ITS, incluyendo la transmisión del VIH. Como protección adicional, cuando la mujer está tomando medicamentos que interfieren con la efectividad de los anticonceptivos orales. Ayuda a proteger contra el cáncer de cérvix. Puede ayudar a prevenir la eyaculación prematura. Norma, reglas, protocolos y procedimientos en anticoncepción 46 ♦ Limitantes - - - ♦ ♦ Puede interferir con la espontaneidad del coito. Puede salirse o rasgarse. Puede producir alergia o hipersensibilidad al látex o al espermicida. Requiere mantener la erección durante la relación sexual. Requiere gran motivación para usarlo constante y correctamente. Se deteriora rápidamente cuando las condiciones de almacenamiento no son apropiadas. Se requiere disponer de un condón nuevo para cada relación sexual. ♦ ♦ ♦ Efectos secundarios Intolerancia al látex o al espermicida (muy raro). ! ♦ Modo de uso Recomendaciones para el usuario: ♦ ♦ ♦ ♦ Practicar la manera de colocar y retirar el condón. Antes de usar el condón, debe verificarse la integridad de la envoltura. Para ello, al presionar el envase debe sentir la presencia de aire en su interior (colchón de aire o colchón de seguridad) Se debe verificar que la fecha de fabricación (MFD) no tenga antigüedad mayor de 5 años. Algunos condones también traen impresa la fecha de vencimiento. Los condones deben conservarse adecuadamente, no deben ser almacenados en sitios calientes o Norma, reglas, protocolos y procedimientos en anticoncepción ♦ ♦ ♦ ! apretados, pues se deterioran (ejemplo: la billetera). No se debe usar el condón si el sobre está roto o si el condón parece estar dañado o quebradizo. Se debe abrir el sobre del condón por la ranura o muesca del envase. No usar los dientes, ni objetos punzo-cortantes porque pueden dañar la integridad del mismo. Se debe tomar la punta o capuchón del condón entre los dedos pulgar e índice para dejar un espacio libre en la punta del condón que contendrá lo eyaculado; evitar que dicho espacio se llene de aire. Debe desenrollar el condón sobre el pene erecto, antes que entre en contacto con la vagina. Si al desenrollar encuentra dificultad es posible que haya colocado el condón al revés. En este caso —para evitar transmisión de ITS — es mejor desechar y usar otro condón. No debe usar aceites o vaselina como lubricantes del condón. Si requiere lubricación adicional utilizar alguna lubricantes acuosos, agua o saliva. El utilizar un condón que esté lubricado con espermicida puede mejorar la eficacia del método. Al terminar la relación coital, debe tomar la base del condón con los dedos, retirando el pene antes de que cese la erección. Debe desechar el condón en un lugar donde esté seguro que no será manipulado por otras personas en forma accidental (no debe ser anudado). Debe usar un condón nuevo cada vez que se tengan relaciones coitales. Retorno de la fertilidad Al interrumpir su uso. SALUD SEXUAL Y REPRODUCTIVA 47 1.2 Condón femenino ! Descripción del método Es una funda delgada de poliuretano diseñada para cubrir la vagina y evitar que el contenido seminal entre en contacto con el tracto reproductor femenino. Puede estar lubricado con espermicidas. ! Efectividad / tasa de falla Con el uso común, la efectividad es de 79%. Se registran 21 embarazos por cada 100 mujeres en el primer año de uso. Con el uso correcto y consistente, la efectividad es de 95%. Se registran 5 embarazos por cada 100 mujeres en el primer año de uso. ! Mecanismo de acción El condón crea una barrera entre el pene y la vagina durante la relación coital, no permitiendo que los espermatozoides entren en contacto con la vagina y el cuello del útero, impidiendo así la fecundación. ! ♦ - Características ♦ Beneficios Es apropiado para: - - - - - Mujeres de cualquier edad. Mujeres que no puedan usar métodos hormonales (por ejemplo: fumadoras de más de 35 años) o que no desean usar el DIU. Mujeres que desean anticoncepción inmediata. Parejas que necesitan un método de respaldo temporal o están en transición a otro método anticonceptivo. Mujeres que desean anticoncepción ocasional sin necesidad de tener que seguir un plan diario. Mujeres en el posparto y durante la lactancia. Mujeres con medicación que interfiere con la efectividad de los anticonceptivos orales. Quienes desean usar métodos anticonceptivos sin efectos sistémicos. SALUD SEXUAL Y REPRODUCTIVA - - No afecta la lactancia. No interfiere con el coito (puede insertarse hasta 8 horas antes del coito). Desechable y de bajo costo. Ayuda a proteger contra el cáncer de cérvix. No necesita prescripción médica. La lubricación del condón puede reemplazar la lubricación vaginal disminuida en la etapa premenopáusica. Protege contra las ITS/VIH/SIDA. ! Limitantes - Es dependiente de la usuaria (requiere motivación y uso constante). Se requiere disponer de un condón nuevo para cada relación coital. Debe disponerse de reabastecimiento continuo. No puede utilizarse en mujeres con prolapso uterino o colpocele anterior o posterior de tercer grado. Norma, reglas, protocolos y procedimientos en anticoncepción 48 ♦ Efectos secundarios Alergia al poliuretano o al espermicida (muy raro). ! ♦ Modo de uso ♦ Recomendaciones para la usuaria: ♦ ♦ ♦ ♦ ♦ ♦ ♦ ♦ Practicar la manera de colocar y retirar el condón. Antes de usar el condón, debe verificarse la integridad de la envoltura. Para ello, al presionar el envase debe sentir la presencia de aire en su interior (colchón de aire o colchón de seguridad) Se debe verificar que la fecha de vencimiento. Los condones femeninos deben conservarse adecuadamente, no deben ser almacenados en sitios calientes o apretados, pues se deterioran. No se debe usar el condón si el sobre está roto o si el condón parece estar dañado o quebradizo. Se debe abrir el sobre del condón por la ranura o muesca del envase. No usar los dientes, ni objetos punzo-cortantes porque pueden dañar la integridad del mismo. Adoptar una posición cómoda: parada, con un pie encima de una silla o sentada / acostada, con los muslos separados. Sostener el condón de forma que el extremo abierto esté orientado hacia abajo Norma, reglas, protocolos y procedimientos en anticoncepción ♦ ♦ ♦ ♦ ♦ ♦ ! tomando el condón a nivel del anillo interno y presionándolo entre los dedos pulgar, índice y medio. Con la otra mano, separar los labios de la vagina e insertar parcialmente el condón. Con el dedo índice, empujar (por dentro de la funda) el anillo interno, hacia adentro y arriba de la vagina hasta por detrás del pubis (el anillo interno del condón brindará sustentabilidad al mismo). Asegurarse que el condón (dentro de la vagina) no está torcido. Una porción del mismo quedará por fuera de la vulva. Durante el momento del coito, dirigir el pene hacia la entrada de la vagina. Se puede colocar el condón femenino hasta 8 horas antes de la relación sexual, y no necesita ser quitado inmediatamente después de ésta. Para retirar el condón, apretar y dar vuelta el borde externo del condón (que está por fuera de la vagina). Esto es necesario para mantener el semen dentro de la funda. Desechar el condón en un lugar donde esté seguro que no será manipulado por otras personas en forma accidental. Usar un condón nuevo cada vez que se tenga relaciones coitales Retorno de la fertilidad Al interrumpir su uso. SALUD SEXUAL Y REPRODUCTIVA 49 Criterios médicos de elegibilidad (condón masculino y femenino) [1] Categoría 3: El riesgo teórico o potencial es mayor que las ventajas del uso del método. El uso del método no es recomendado, a no ser que otro método más apropiado no esté disponible o no sea aceptado. Alergia al látex (condón masculino) o al poliuretano (condón femenino) Categoría 1: No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " 1 Embarazo(a) Lactancia: < 6 semanas posparto, 6 semanas a 6 meses posparto y 6 meses o más posparto. Posaborto (primer o segundo trimestre o aborto infectado) Edad: desde la menarquia Fumador/a (cualquier edad) Historia de hipertensión arterial donde no es posible evaluar la PA Hipertensión controlada adecuadamente si es posible evaluar la PA Hipertensión arterial leve, moderada, grave o con enfermedad vascular Historia de preeclampsia Múltiples factores de riesgo para enfermedad cardiovascular arterial (como edad avanzada, fumar, diabetes e hipertensión) Historia de diabetes del embarazo Diabetes insulino-dependiente o no Nefropatía, retinopatía, neuropatía diabética Otras enfermedades vasculares o diabetes con más de 20 años de duración Trombosis venosa profunda o embolia pulmonar actual o pasada Cirugía mayor con o sin inmovilización prolongada Cirugía menor sin inmovilización Varices Tromboflebitis superficial Enfermedad cardiaca isquémica actual o pasada Historia de AVC Hiperlipidemias Enfermedad cardiaca valvular complicada o no Cefalea, no migrañosa, leve o severa. Migraña, con o sin síntomas neurológicos focales a cualquier edad. Sangrado genital irregular no abundante, o abundante y prolongado Sangrado genital inexplicado(b) Enfermedad mamaria benigna Nódulo de mama (sin diagnóstico) Cáncer de mama actual o en el pasado Historia familiar de cáncer de mama " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " Neoplasia intraepitelial cervical Cáncer de cuello (en espera de tratamiento) Alteraciones anatómicas Ectrópion / erosión cervical Cáncer de ovario o de endometrio Enfermedad inflamatoria pélvica en el pasado, con o sin embarazo subsecuente Enfermedad inflamatoria pélvica actual o en los últimos 3 meses Infección de Transmisión Sexual (ITS) actual o en los últimos tres meses, vaginitis sin cervicitis purulenta, o alto riesgo de ITS VIH positivo o SIDA, o riesgo de VIH Enfermedad biliar sintomática o asintomática Historia de colestasis asociada a embarazo o al uso de anticonceptivo oral combinado Portador asintomático de hepatitis viral Hepatitis viral activa Cirrosis compensada o descompensada Tumores hepáticos benignos o malignos Historia de embarazo ectópico Mioma uterino Obesidad: IMC mayor o igual a 30 kg/m2 Patología tiroidea (bocio simple, hipertiroidismo, hipotiroidismo) Enfermedad del trofoblasto benigna o maligna Talasemia Anemia falciforme Anemia ferropriva Epilepsia Esquistosomiasis no complicada o con fibrosis hepática Malaria Uso de antibióticos o anticonvulsivantes Nuliparidad o multiparidad Dismenorrea grave Tuberculosis pélvica o no pélvica Endometriosis Tumores de ovario benignos (inclusive quistes) Cirugía pélvica en el pasado Historia de síndrome de shock tóxico Infección del tracto urinario Alteraciones anatómicas Second edition. WHO/RHR/00.2 - 2000 SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 50 1.3 Espermicidas ! Descripción del método Son productos químicos (por lo general con Nonoxinol-9) que tienen efecto anticonceptivo y que se aplican en la vagina antes del coito, actuando como un método de barrera; se presentan en forma de óvulos o tabletas vaginales, espuma, jaleas, cremas y geles. Las espumas, jaleas y cremas son efectivas tan pronto como se aplican; los óvulos deberán colocarse entre 10 a 15 minutos antes del coito (para que se disuelvan). En general, los espermicidas deben aplicarse en la parte superior de la vagina, cerca del cuello uterino, poco antes del coito. Son eficaces durante una o dos horas. Para obtener la máxima efectividad, deben combinarse con otro método de barrera, como el condón. ! Efectividad / tasa de falla Con el uso común, la efectividad es de 74%. Se registran 26 embarazos por cada 100 mujeres en el primer año de uso. - Con el uso correcto y consistente, la efectividad es de 94%. Se registran 6 embarazos por cada 100 mujeres en el primer año de uso. ! - Mecanismo de acción El espermicida destruye, inactiva o inmoviliza a los espermatozoides (disminuye su capacidad de fecundar al óvulo). ! - Características ♦ Es apropiado para: - - ♦ Parejas que necesitan un método de respaldo temporal o están en transición a otro método anticonceptivo. Parejas con coitos vaginales ocasionales. Mujeres que están dando de lactar y necesitan anticoncepción. ♦ Limitantes - Beneficios - - - Efectividad inmediata o casi inmediata. Norma, reglas, protocolos y procedimientos en anticoncepción No afecta la lactancia. Puede usarse como respaldo a otros métodos. No existen riesgos relacionados con el método. No tiene efectos secundarios sistémicos. Es fácil de usar. Incrementa la humedad (lubricación) durante el coito. No requiere de indicación médica. Protege en cierta medida contra las ITS bacterianas, como la gonorrea y la clamidiasis; su efecto contra las ITS virales, incluido el VIH/SIDA es incierto. Puede aplicarse hasta una hora antes de coito para evitar interrupciones durante la relación sexual. Debe disponerse del suministro permanentemente. Requiere de la motivación y el uso del espermicida en cada acto sexual. Debe aplicarse por lo menos 10 minutos antes de coito. La efectividad de cada aplicación es de apenas una a dos horas. SALUD SEXUAL Y REPRODUCTIVA 51 - El uso frecuente y en altas dosis de Nonoxinol-9 puede causar irritación y alterar la superficie celular de la vagina, predisponiendo a aumentar el riesgo de contraer ITS y VIH. ♦ ♦ ♦ Efectos secundarios - - ♦ Irritación genital si se usa con frecuencia (si se trata de irritación sin infección, cambiar de espermicida o considerar cambiar de método). Verificar si existe infección (flujo genital, enrojecimiento de la mucosa vaginal, prurito); proveer tratamiento o referir a un servicio de mayor complejidad. ♦ ♦ Modo de uso ♦ Recomendaciones para la usuaria: ♦ - Lavarse previamente las manos. En posición acostada con piernas semi flexionadas, introducir el espermicida lo más profundo posible dentro de la vagina. En el caso de óvulos o tabletas, antes de introducir en la vagina, debe remojarlos con agua o saliva. La mujer debe esperar 15 minutos antes de iniciar la actividad sexual coital. Para aplicar crema o jalea debe acoplar el aplicador al orificio del tubo, presionar el mismo y llenar el émbolo. Luego introducir profundamente en la vagina y liberar el contenido. Debe aplicarse una dosis de espermicida para cada relación coital. Si ha pasado una hora de la aplicación y no se realizó el acto sexual coital, debe realizarse una nueva aplicación del espermicida. No realizar duchas ni lavados vaginales, después de la relación sexual. Después de cada uso, lavar el aplicador con agua y jabón. En el caso de espumas, agitar el envase por lo menos 20 veces, antes de cargar el aplicador. ! Retorno de la fertilidad Inmediatamente. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 52 Criterios médicos de elegibilidad - (espermicidas) [1] Categoría 1: No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " " Embarazo Edad: desde la menarquia a más de 40 años. Nulíparas o multíparas Lactancia: < 6 semanas posparto, 6 semanas a 6 meses posparto y 6 meses o más posparto. Posaborto (primer o segundo trimestre o aborto séptico) Antecedente de embarazo ectópico Cirugía pélvica en el pasado Fumadora (cualquier edad) Obesidad: IMC mayor o igual a 30 kg/m2 Anormalidades anatómicas del aparato genital Historia de hipertensión arterial donde la PA NO PUEDE ser valorada (incluyendo hipertensión inducida por el embarazo) Hipertensión adecuadamente controlada donde la PA PUEDE ser valorada. Hipertensión arterial leve, moderada, grave o con enfermedad vascular. Historia de hipertensión arterial durante el embarazo. Trombosis venosa profunda o embolia pulmonar actual o pasada Historia familiar de trombosis venosa profunda o embolia pulmonar (parentesco en primer grado) Varices Tromboflebitis superficial Enfermedad cardiaca isquémica actual o pasada. Antecedente de AVC Hiperlipidemias Enfermedad cardiaca valvular complicada o no Cefalea, no migrañosa, leve o severa. Migraña, con o sin síntomas neurológicos focales a cualquier edad. Epilepsia Sangrado genital inexplicado(b) (antes de la investigación) Endometriosis Tumores benignos de ovario (incluyendo quistes) Dismenorrea severa Enfermedad trofoblástica benigna o maligna Ectrópion cervical. Neoplasia intraepitelial cervical " " " " " " " " " " " " " " " " " " " " " " " " " " " " " Nódulo de mama (sin diagnóstico) Enfermedad mamaria benigna Historia familiar de cáncer de mama Cáncer de mama actual o en el pasado Cáncer de ovario o de endometrio Mioma uterino Enfermedad inflamatoria pélvica en el pasado, con o sin embarazo subsecuente Enfermedad inflamatoria pélvica actual o en los últimos 3 meses Infección de Transmisión Sexual (ITS) actual o en los últimos tres meses, vaginitis sin cervicitis purulenta, o alto riesgo de ITS VIH positivo o SIDA, o riesgo de VIH Esquistosomiasis no complicada o con fibrosis hepática Tuberculosis pélvica o no pélvica Malaria Historia de síndrome de shock tóxico Infección del tracto urinario Historia de diabetes durante el embarazo Diabetes insulino-dependiente o no Nefropatía, retinopatía o neuropatía diabética Otras enfermedades vasculares o diabetes con más de 20 años de duración Patología tiroidea (bocio simple, hipertiroidismo, hipotiroidismo) Enfermedad biliar sintomática o asintomática Historia de colestasis asociada a embarazo o al uso de anticonceptivo oral combinado Hepatitis viral activa o portador asintomático de hepatitis viral Cirrosis compensada o descompensada Tumores hepáticos benignos o malignos Talasemia Anemia falciforme Anemia ferropriva Uso de antibióticos o anticonvulsivantes Categoría 2: Las ventajas del uso del método generalmente son mayores que el riesgo teórico o potencial. Generalmente se puede usar el método. " Cáncer cervical en espera de tratamiento [1] Second edition. WHO/RHR/00.2 - 2000 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 53 2. DISPOSITIVO INTRAUTERINO (DIU) 2.1 TCU 380 A (T DE COBRE) ! Descripción del método Es un dispositivo anticonceptivo de uso temporal para ser insertado en la cavidad uterina. El DIU más ampliamente usado es la T de cobre (Tcu-380 A); tiene un cuerpo de polietileno en forma de «T», flexible, con pequeñas bandas de cobre en sus ramas horizontales y un hilo de cobre enrollado sobre el segmento vertical; posee dos hilos guía para su localización y/o extracción. ! Efectividad / tasa de falla La efectividad es de 99.4%. Se registran 0.6 embarazos por cada 100 mujeres en el primer año de uso. ! Mecanismo de acción Impide la fecundación al interferir con la capacidad de sobrevivencia de los espermatozoides (inmovilizándolos o destruyéndolos) y obstaculizar su ascenso por las trompas de Falopio, donde ocurre la concepción. Actúa como un cuerpo extraño en la cavidad uterina haciendo que el endometrio reaccione liberando glóbulos blancos, enzimas y prostaglandinas. Al parecer esta reacción del endometrio impide que los espermatozoides lleguen a las trompas de Falopio. Adicionalmente, la T de cobre libera iones de cobre en los líquidos del útero y de las trompas, aumentando el efecto de debilitamiento de los espermatozoides. - - ♦ Beneficios - ! Características ♦ Es apropiado para: - - Mujeres que desean un método anticonceptivo de fácil uso, reversible, seguro, generalmente inocuo y de larga duración. Mujeres en edad fértil, desde la adolescencia hasta el climaterio (no requiere períodos de descanso). SALUD SEXUAL Y REPRODUCTIVA Mujeres en el posparto inmediato (hasta antes de las 48 horas), en el posaborto inmediato, sin indicios de infección (hasta el 5º día). Mujeres que no corren riesgo elevado de contraer ITS. No afecta la lactancia materna. Es efectivo durante 10 años, una vez insertado. No interfiere con el coito vaginal. Puede descontinuarse su uso en cualquier momento. Es inmediatamente reversible. Ayuda a prevenir el embarazo ectópico (menor riesgo que aquellas mujeres que no usan ningún método anticonceptivo). La mujer que adopta este método después de los 40 años de edad, puede considerarlo permanente, porque es posible que lo use hasta la menopausia. ♦ Limitantes - Requiere un examen pélvico previo. Requiere de un(a) profesional capacitado(a) para su inserción y extracción. Norma, reglas, protocolos y procedimientos en anticoncepción 54 - - - Cuando hay hemorragia genital anormal no investigada. En mujeres con enfermedad pélvica inflamatoria (EPI) actual o reciente (hasta 3 meses) o antecedente recurrente asociado al uso de DIU. Cuando existen anomalías uterinas o tumores benignos (fibromas) del útero que deforman la cavidad uterina. Múltiples parejas sexuales. No protege contra ITS/VIH/SIDA. Cuando exista cáncer de cérvix, útero u ovario. En presencia de enfermedad maligna del trofoblasto. Cuando hay tuberculosis pélvica diagnosticada. Cuando hay anemia. primeros 3 a 6 meses. No es dañino y decrece con el tiempo. Si la mujer desea algún tratamiento, puede indicarse tomar algún medicamento antiinflamatorio no esteroideo (ibuprofeno, 400 mg, vía oral, cada 8 horas) durante los días de la menstruación. Ante una hemorragia o manchado persistente, descartar un problema ginecológico. Si no se encuentra problema alguno y el sangrado es inaceptable para la usuaria, orientarla sobre sus opciones y considerar la extracción del DIU y el cambio de método si ella lo solicita. ♦ Efectos secundarios - Hemorragia genital (manchado o hemorragia leve) intermenstrual. Hemorragia genital abundante o prolongada Cólicos menstruales. ♦ Complicaciones Puede indicarse tomar algún medicamento antiinflamatorio no esteroideo (ibuprofeno) durante los días de la menstruación. Señales de alarma: - Retraso menstrual (sospecha de embarazo). No se tocan los hilos o se toca la parte distal (dura) del DIU. Flujo genital. Dolor abdominal y hemorragia genital. Dolor abdominopelviano moderado/ intenso y permanente. Ante una hemorragia o manchado persistente, descartar un problema ginecológico. Si se confirma, tratar la patología o referir a un establecimiento de mayor complejidad. Si el sangrado es abundante y prolongado, especialmente si hay signos de anemia o el mismo es inaceptable para la usuaria, extraer el DIU y orientar a la usuaria sobre sus opciones para el cambio de método. Cuadros clínicos: - - Embarazo. Expulsión del DIU (en 1 a 2% de los casos es expulsado en forma espontánea). Embarazo ectópico. Enfermedad pélvica inflamatoria. Perforación uterina. - Cólicos menstruales: orientar e informar que es un efecto temporal (cede en los primeros meses). Evaluar a la usuaria para determinar si hay otras causas y tratarlas si es necesario. - Retraso menstrual: descartar embarazo. ♦ Conducta frente a efectos secundarios y señales de alarma: - Hemorragia genital (manchado o hemorragia leve) intermenstrual: orientar e informar a la usuaria que es un efecto común durante los Norma, reglas, protocolos y procedimientos en anticoncepción Hemorragia genital abundante o prolongada: orientar e informar a la usuaria que es un efecto común durante los primeros 3 a 6 meses. Usualmente no es dañino y decrece con el tiempo. Si se confirmara, descartar un embarazo ectópico. SALUD SEXUAL Y REPRODUCTIVA 55 Explicar a la usuaria que está en riesgo de aborto, un parto pretérmino e infección si el DIU es dejado en su lugar. El remover el DIU reduce este riesgo, aunque este procedimiento, en sí mismo, la expone a un pequeño riesgo de aborto. Si los hilos del DIU son visibles, informar a la usuaria que es mejor retirar el DIU (para retirarlo debe traccionar suavemente los hilos con una pinza). cortados durante la visita de seguimiento. ♦ Explicar a la usuaria que puede ocurrir: - - - Explicar a la mujer que debe acudir al servicio si presenta hemorragia genital, dolor pélvico, flujo genital o fiebre. Si los hilos del DIU no son visibles, es útil determinar su localización (si está «in situ» o fue expulsado) mediante una ecografía. Si estuviera dentro del útero, informar a la usuaria sobre los riesgos y la necesidad de acudir a un servicio de salud si presenta hemorragia genital, dolor pélvico, flujo genital o fiebre. - Enfermedad pélvica inflamatoria (EPI): tratar la EPI con antibióticos apropiados (según normas). No hay necesidad de remover la T de cobre si la usuaria desea continuar usándola. Si desea que se la retire, hacerlo una vez iniciado el tratamiento (se recomienda monitorear la evolución de la enfermedad) ♦ Instrucciones específicas para la usuaria después de la inserción (se deben proporcionar en forma verbal y por escrito, utilizando lenguaje sencillo): - - Entregar el instructivo que trae el DIU y poner el nombre de la usuaria; la fecha de inserción y la fecha de cambio. Explicarle cuánto tiempo la protegerá. Recordar a la usuaria que el DIU no afecta la lactancia. Aclarar (en el caso de una inserción posparto o transcesárea) que en pocas semanas los hilos podrían pasar del útero a la vagina y serán SALUD SEXUAL Y REPRODUCTIVA Sangrado intermenstrual, especialmente los primeros meses luego de la inserción del DIU. Dolor cólico durante el primer o segundo día luego de la inserción. Tomar un analgésico. Flujo genital durante algunas semanas después de la inserción. Períodos menstruales más abundantes. ♦ Informar sobre la posibilidad de expulsión, principalmente durante las primeras semanas. ♦ Explicar a la usuaria que debe verificar la presencia de los hilos del DIU, ya que algunas veces éste se sale de su lugar, incluso sin que ella se de cuenta. Puede suceder especialmente durante el primer mes luego de la inserción, o durante el período menstrual. Una mujer debe verificar si el DIU «está en su lugar», tocando los hilos, una vez por semana durante el primer mes después de la inserción y después del período menstrual: - - - - La usuaria deberá lavarse las manos. Debe colocarse en posición de cuclillas o echarse (adoptar la posición más cómoda). Introducir 1 o 2 dedos en su vagina, lo más adentro que pueda, hasta tocar los hilos del DIU. Debe regresar a ver al proveedor de salud si no los toca o no está segura de hacerlo. La mujer no debe jalar los hilos porque podría mover el DIU. Deberá lavarse las manos nuevamente. ! Seguimiento Las revisiones subsecuentes deben programarse entre la cuarta y sexta semana, posteriores a la inserción. Valorar si el DIU ha sido tolerado y no hay señales de alarma; evaluar posibles cambios en el ciclo menstrual. Norma, reglas, protocolos y procedimientos en anticoncepción 56 Animar a las usuarias a regresar en cualquier momento que tuvieran algún problema o ante una duda o interrogante con respecto al DIU o sus efectos secundarios. ! - - Procedimiento ♦ Momento de la inserción: (debe descartarse previamente la presencia de alguna infección cérvico-vaginal) - - - - En los primeros doce días del ciclo menstrual, a conveniencia de la mujer; no siempre durante la menstruación. No es necesaria ninguna protección anticonceptiva adicional. En cualquier otro momento del ciclo menstrual, si se está razonablemente seguro que no existe embarazo. No es necesaria ninguna protección anticonceptiva adicional. Al cambiar de método anticonceptivo, puede insertarse inmediatamente, sin esperar el siguiente período menstrual, si se está razonablemente seguro que no existe embarazo. No es necesaria ninguna protección anticonceptiva adicional. En el posparto inmediato, hasta 48 horas. Durante la operación cesárea. En el puerperio tardío, a partir de la sexta semana. En el posaborto, en los primeros 5 días (posaborto no complicado; no debe insertarse en el posaborto séptico). ♦ Inserción del DIU durante el intervalo intergenésico: - - Verificar que se cuenta con instrumental estéril y mínimamente necesario (espéculos, pinza de Bozzeman, pinza de cuello, histerómetro, tijera Mayo) e insumos (guantes estériles o sometidos a DAN, gasas y torundas de algodón estériles, antiséptico, T de cobre en paquete estéril cerrado). Lavarse las manos con agua y jabón. Antes y durante el procedimiento de inserción, informar a la usuaria lo que sucederá durante el procedimiento; invitarla a hacer preguntas y explicarle que puede sentir molestias durante alguno de los pasos. Norma, reglas, protocolos y procedimientos en anticoncepción - - - - - - - - - Colocarse guantes estériles o sometidos a desinfección de alto nivel (DAN). Solicitar a la usuaria que adopte la posición ginecológica, verificando que esté cómoda. Realizar un examen pélvico bimanual para precisar la forma, tamaño, versión y posición del útero, así como para descartar alguna patología pélvica, embarazo o infección pélvica activa. Si el útero está en retroversoflexión (RVF) no diagnosticada, aumenta la posibilidad de perforación. Colocar el espéculo en la vagina según técnica, para visualizar el cuello uterino, corroborando que no exista flujo genital anormal. Limpiar el orificio cervical externo con una torunda empapada en solución antiséptica (clorhexidina o yodopovidona). Tomar el labio anterior del cérvix con una pinza de cuello o tenáculo uterino (si el útero está en anteversoflexión (AVF) a 1.5 a 2 cm. del orificio cervical externo (si el útero está en RVF, pinzar el labio posterior del cérvix) y traccionar para corregir el ángulo del útero y facilitar el procedimiento. Realizar histerometría para confirmar la longitud de la cavidad uterina (debe ser igual o mayor a 7 cm). Marcar en el aplicador (cánula de inserción) la profundidad medida con el histerómetro, mientras el DIU sigue en su paquete estéril. Preparar el DIU dentro del aplicador bajo condiciones estériles (preferiblemente dentro de su sobre). Insertar el aplicador hasta que el medidor de profundidad alcance el orificio cervical externo o sienta resistencia. Liberar los brazos del DIU con la «Técnica de Retiro»: Para esto, sostener con una mano, y en condición estacionaria, la pinza de cuello y la varilla blanca (émbolo). Con la otra mano, retirar (halar hacia el operador) el tubo de inserción, hasta que toque el asa de agarre de la varilla blanca (esto liberará los brazos del DIU). Mantener estacionario el tubo de inserción, mientras se extrae la varilla blanca. SALUD SEXUAL Y REPRODUCTIVA 57 - - - - - - Una vez extraído el émbolo y asegurándose que se han desplegado los brazos horizontales de la «T de cobre», empujar de nuevo y cuidadosamente el aplicador hasta el fondo uterino. Retirar el aplicador y la pinza de cuello. Cortar los hilos del DIU a 3 cm del orificio cervical externo. Examinar el cérvix; en caso de presentarse sangrado en el sitio de pinzado, aplicar una torunda de algodón o gasa y presionar suavemente durante 30 a 60 segundos hasta lograr hemostasia. Retirar el espéculo. Sin quitarse los guantes, colocar el instrumental en solución de hipoclorito al 0.5% durante 10 minutos para eliminar los virus de Hepatitis y VIH/ SIDA (descontaminación). Desechar el material fungible (gasa, algodón, guantes) en un depósito con tapa o bolsa plástica. Lavarse las manos. ♦ Inserción del DIU en el posparto inmediato (posplacenta o dentro de los 10 minutos posteriores al alumbramiento) - - - - - Realizar el procedimiento en sala de parto, en condiciones asépticas y con la usuaria en posición ginecológica. Usar instrumental estéril. Realizar un masaje uterino para estimular la contracción uterina y eliminación de restos de coágulos. Asegurarse de la expulsión total de la placenta y de los restos ovulares. Colocarse guantes estériles, que cubran hasta el antebrazo. Tomar el dispositivo entre los dedos índice y medio, asegurando los hilos a la altura de la palma de la mano. Colocar la otra mano sobre la pared abdominal y por encima del fondo uterino, palpando el globo de seguridad. Con la mano en el fondo uterino y dentro de la cavidad uterina, depositará suavemente el dispositivo, lo más alto posible, asegurándose de dejarlo en la posición correcta, con las ramas horizontales dirigidas hacia las trompas. Retirar la mano suavemente (evitando traccionar los hilos). SALUD SEXUAL Y REPRODUCTIVA - Citar a la usuaria a los 7 días para su primer control. Al colocar el DIU posplacenta, los hilos no son visibles, pues quedan en la cavidad uterina. Un mes después, con la involución uterina, los hilos podrán ser visibles a través del cuello del útero (a veces no se los visualiza). En muchas ocasiones es difícil utilizar la técnica de inserción manual del DIU. En estos casos se puede utilizar la técnica de inserción con pinza ♦ Inserción del DIU en el posparto inmediato, con pinza Aro Foerster (en cualquier momento, desde la salida de la placenta hasta antes de las 48 horas posalumbramiento) - - - - - Preparar material estéril. Colocarse guantes estériles. Colocar un espéculo vaginal, visualizar y tomar el labio anterior del cuello con una pinza Aro. Desarticular el espéculo y retirarlo a tiempo de traccionar suavemente el labio anterior del cérvix. Realizar antisepsia del cérvix. Introducir el DIU (montado en una pinza) lenta y cuidadosamente hasta el fondo uterino. Simultáneamente, palpar el fondo uterino con la otra mano. Cuando la mano izquierda (que está sujetando el fondo del útero) percibe que el DIU ha llegado a su posición final, desarticular y retirar lentamente la pinza Aro, manteniéndola adosada a la pared lateral izquierda del útero, a la derecha del(la) operador(a), para eludir las colas del DIU. Comprobar que los hilos del DIU no son visibles (quedaron dentro del útero). ♦ Procedimiento de inserción transcesárea - - - Realizar el procedimiento después de haber retirado la placenta y una vez que se ha controlado la hemorragia del lecho placentario. Colocar el DIU en la parte superior de la cavidad uterina, con la mano o una pinza Aro Foerster. Proceder a la síntesis de la histerotomía. Norma, reglas, protocolos y procedimientos en anticoncepción 58 ♦ Inserción de DIU posaborto La técnica de inserción de DIU posaborto no varía de la técnica utilizada en la anticoncepción de intervalo. ♦ Retiro del DIU. Motivos que obligan a retirar el DIU: - Evaluar las características del aborto para identificar un probable proceso infeccioso o séptico: si hay infección, la inserción se realizará, una vez resuelta esta; ante un proceso séptico, esperar tres meses (luego del tratamiento). Insertar el DIU inmediatamente después de haber efectuado la limpieza de la cavidad uterina, asegurándose que no exista hemorragia. En la inserción posaborto del primer trimestre debe usarse la «técnica de retiro» (inserción de DIU de intervalo). En la inserción posaborto del segundo trimestre, debe usarse la técnica de inserción con pinza, como se detalla a continuación: - ♦ Procedimiento de retiro del DIU: - - - - - Preparar material estéril. Colocarse guantes estériles. Visualizar el cérvix con un espéculo. Utilizar una pinza Aro Foerster para insertar el DIU. Palpar el fondo uterino y presionar suavemente para sentir la introducción de la pinza. Traccionar suavemente el cérvix. Introducir la pinza con el DIU (lenta y cuidadosamente) hasta el fondo uterino (constatar la posición de las ramas laterales). Desarticular la pinza y retirar suavemente, eludiendo los hilos del DIU. Comprobar que los hilos han quedado dentro del útero. Cortar los hilos en el primer control posaborto. Norma, reglas, protocolos y procedimientos en anticoncepción Solicitud de retiro voluntario por parte de la usuaria (insatisfecha o por cambio de método, deseo de embarazo u otras razones). Se ha producido un embarazo y los hilos son visibles. Se presenta dolor exagerado en hipogastrio y sangrado excesivo. Cuando existe perforación uterina y/ o expulsión parcial del DIU. Después de un año sin menstruación durante el climaterio. - - - - Explicar a la usuaria lo que va a hacer y alentarla a que haga preguntas. Introducir un espéculo para visualizar el cuello uterino y los hilos del DIU. Limpiar el cervix con solución antiséptica. Informar a la usuaria que va a extraer el DIU. Pedirle que respire profundamente y que se relaje mientras realiza el procedimiento. Con una pinza, tomar los hilos y traccionar continua y suavemente (por lo general, el dispositivo puede extraerse sin dificultad). Si los hilos se rompen y el dispositivo es visible, tomarlo con una pinza Bozzeman estéril y extraerlo. Si los hilos no se ven, tratar de ubicarlos en el canal cervical con la pinza. Si no se logran ubicar los hilos, fijar previamente el cérvix y sondear la cavidad uterina con una pinza «caimán» (si no «encuentra» el DIU, deberá referir a la usuaria a un nivel superior). SALUD SEXUAL Y REPRODUCTIVA 59 Criterios médicos de elegibilidad – DIU [1] OMS: categoría 1: No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia " " " " " " " " " " " " " " " " " " " Edad: 20 años o más Multíparas 4 semanas o más después del parto Posaborto del primer trimestre Antecedente de embarazo ectópico Cirugía pélvica en el pasado Fumadora (cualquier edad) Obesidad: IMC mayor o igual a 30 kg/m2 Múltiples factores de riesgo de enfermedad cardiovascular arterial (como edad avanzada, fumar, hipertensión y diabetes) Hipertensión: - Historia de hipertensión, donde la presión sanguínea NO PUEDE ser evaluada (incluyendo hipertensión en el embarazo) - Hipertensión adecuadamente controlada, donde la presión sanguínea PUEDE ser evaluada - Hipertensión arterial - Enfermedad Vascular Trombosis venosa profunda o embolia pulmonar actual o en el pasado Historia familiar de enfermedad tromboembólica (parentesco de 1º grado) Cirugías: - Cirugía mayor con o sin inmovilización prolongada - Cirugía menor sin inmovilización Várices Tromboflebitis superficial Enfermedad cardiaca isquémica actual o pasada Accidente vásculocerebral (AVC) Hiperlipidemias Enfermedad cardiaca valvular no complicada " " " " " " " " " " " " " " " " " " " " " Sangrado genital irregular no abundante Tumores benignos de ovario (incluyendo quistes) Ectrópion cervical Neoplasia intraepitelial cervical Diabetes: - Historia de diabetes durante el embarazo - Diabetes insulino-dependiente o no - Diabetes con lesión vascular o duración de más de 20 años Cefalea y migraña con o sin síntomas neurológicos focales Nódulo mamario sin diagnóstico Enfermedad mamaria benigna Cáncer de mama actual o en el pasado Historia familiar de cáncer de mama Enfermedad inflamatoria pélvica en el pasado, sin factores de riesgo de ITS, con embarazo subsecuente Enfermedad biliar sintomática o asintomática Historia de colestasis relacionada con el embarazo o al uso de AOC Hepatitis: - Hepatitis viral aguda - Portador asintomático de hepatitis viral Cirrosis hepática compensada o descompensada Tumor hepático benigno o maligno Tiroidopatías (bocio simple, hipertiroidismo, hipotiroidismo) Esquistosomiasis no complicada o con fibrosis hepática Uso de rifampicina, griseofulvina y anticonvulsivantes (fenitoína, carbamazepina, barbitúricos, primidona Otros antibióticos Tuberculosis no pélvica OMS: categoría 2 Las ventajas del uso del método generalmente son mayores que el riesgo teórico o potencial. Generalmente se puede usar el método " " " " " " " " " Menos de 48 horas posparto (lactancia o no) Posaborto del segundo trimestre Menarquia hasta <20 años Enfermedad cardiaca valvular complicada (hipertensión pulmonar, riesgo de fibrilación auricular, historia de endocarditis bacteriana sub-aguda, uso de anticoagulantes) Sangrado abundante y prolongado Hemorragia genital inexplicada (para continuación del uso) Cáncer de cuello uterino (en espera de tratamiento, para continuación del uso) Cáncer de ovario o de endometrio (para continuación del uso) Vaginitis sin cervicitis purulenta " " " " " " " " " Enfermedad inflamatoria pélvica en el pasado, sin factores de riesgo actuales y sin embarazo subsecuente Mioma uterino sin alteración de la cavidad uterina Talasemia Anemia falciforme Anemia ferropriva Nulíparas Alteraciones anatómicas que no alteren la forma de la cavidad uterina o que no interfieran con la inserción del DIU (incluyendo estenosis o laceraciones del cuello) Dismenorrea grave Endometriosis OMS: categoría 3: El riesgo teórico o potencial es mayor que las ventajas del uso del método. El uso del método no es recomendado, a no ser que otro método más apropiado no esté disponible o no sea aceptado " " " " 48 horas a 4 semanas después del parto Enfermedad trofoblástica benigna Cáncer de ovario (para inicio del uso) Tuberculosis pélvica (para continuación del uso) " Enfermedad inflamatoria pélvica actual o en los últimos 3 meses (para continuación del uso) " Riesgo aumentado de contraer una ITS " Riesgo de VIH, VIH positivo y SIDA OMS: categoría 4: El método no debe ser usado. Existe un riesgo inaceptable para la salud cuando se asocia con el uso del método " " " " " Embarazo Sepsis Puerperal Después de un aborto séptico Alteraciones que modifiquen la anatomía de la cavidad uterina Hemorragia genital sin explicación (antes de la evaluación, para inicio del uso) " Enfermedad trofoblástica maligna " Cáncer de endometrio " " " " " Cáncer de cuello uterino (en espera de tratamiento, para inicio de uso) Mioma uterino con alteración de la cavidad uterina Enfermedad pélvica inflamatoria actual o en los últimos 3 meses (para inicio del uso) Infección de Transmisión Sexual actual o en los últimos 3 meses, incluyendo cervicitis purulenta Tuberculosis pélvica (para inicio de uso) [1] Second edition. WHO/RHR/00.2 - 2000 SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 60 3. METODOS HORMONALES 3.1 Métodos hormonales orales: anticonceptivos orales combinados ! Descripción del método Son píldoras que contienen una combinación de estrógenos y progestágenos. En la actualidad, los anticonceptivos orales contienen muy bajas dosis de hormonas, generalmente de tipo monofásico, con la misma concentración de estrógenos y progestágenos en todo el ciclo (existen otras presentaciones trifásicas, con 50, 35, 30 y 20 Mcg de estradiol). Existen dos tipos de presentaciones para la píldora: ♦ Paquetes con 28 píldoras: 21 píldoras “activas” que contienen hormonas, seguidas por 7 píldoras de diferente color que, a su vez, contienen hierro (se utilizan para mantener el hábito de toma diaria) - ♦ Paquetes con sólo 21 píldoras “activas”. ! Efectividad/tasa de falla Con el uso común, la efectividad es de 92 a 94%. Se registran 6 a 8 embarazos por cada 100 mujeres en el primer año de uso. ! ! ♦ Beneficios - Con el uso correcto y consistente, la efectividad es de 99.9%. Se registran 0.1 embarazos por cada 100 mujeres en el primer año de uso. - Mecanismo de acción - ♦ Inhibición de la ovulación. ♦ Espesamiento del moco cervical. - - Características ♦ Es apropiado: - - - Para mujeres que deseen un método anticonceptivo de fácil uso y reversible, seguro y generalmente inocuo. A cualquier edad, desde la adolescencia hasta el climaterio y no requiere períodos de descanso. En el posaborto inmediato. Norma, reglas, protocolos y procedimientos en anticoncepción En mujeres con períodos menstruales dolorosos y abundantes - Regula el ciclo menstrual. El sangrado menstrual es más escaso y de menos días. Disminuye los cólicos menstruales y la tensión premenstrual. Protege contra la enfermedad pélvica inflamatoria (EPI). Reduce el riesgo de quistes ováricos funcionales, quistes mamarios benignos y embarazo ectópico. Ayuda a prevenir el cáncer de ovario y endometrio. Puede prevenir o disminuir la anemia por deficiencia de hierro. Disminuye los síntomas de endometriosis. No interfiere con el coito vaginal. Puede descontinuarse el método en cualquier momento. La fertilidad retorna tan pronto se descontinúa. Mejora la sintomatología climatérica en la premenopausia. Proporciona protección cardiovascular en la premenopausia. Disminuye la pérdida de masa ósea en la premenopausia. SALUD SEXUAL Y REPRODUCTIVA 61 ♦ Limitantes - - - Necesita abastecimiento mensual Requiere motivación de parte de la usuaria para tomar las píldoras correctamente. Los primeros seis meses posparto, ya que podría afectar la calidad y cantidad de la leche materna. Sospecha de embarazo (retraso menstrual). Hemorragia genital no diagnosticada. Mujer fumadora mayor de 35 años. No protege contra las ITS/VIH/SIDA. Interacción con otros medicamentos: Los siguientes medicamentos disminuyen el efecto anticonceptivo de la píldora: fenobarbital, carbamazepina, griseofulvina, fenitoína, primidona, rifampicina y paracetamol. Si se administran estos fármacos, tomar precauciones usando métodos adicionales mientras dure el tratamiento y hasta 7 días después; en caso de tratamientos prolongados, cambiar de método. ♦ Efectos secundarios - - Náuseas, vómitos, mareos (común en los primeros tres meses). Cefalea leve. Leve aumento de peso. Turgencia mamaria y sensibilidad de las mismas (mastalgia y mastodinia). Retraso menstrual y amenorrea. Sangrado intermenstrual («spotting») o sangrado menstrual escaso. Cambios de humor o depresión. Cambios en la piel (cloasma, telangiectasia, neurodermatitis, eritema multiforme, eritema nodoso, eczema, fotosensibilidad). Pérdida del cabello o alopecia. Hirsutismo, hipertricosis. Disminución de la libido. ♦ Complicaciones - Cuadros clínicos: - Dolor abdominal intenso. Dolor torácico intenso y disnea. Cefalea intensa o migraña severa. Acúfenos, visión borrosa, destellos y/o ceguera. SALUD SEXUAL Y REPRODUCTIVA Trombosis superficial o profunda de los miembros inferiores. Embolia pulmonar. Crisis hipertensiva. Cardiopatía isquémica. Accidente vásculocerebral. Trombosis mesentérica, retiniana o pélvica Infarto del miocardio. Las complicaciones son raras, sin embargo, se deberán tener en cuenta las señales de alarma, las que podrían relacionarse con los cuadros clínicos señalados. ♦ Conducta frente a efectos secundarios - - - - - - Señales de alarma: - Dolor en miembros inferiores. Ictericia - Sangrado intermenstrual («spotting») producido principalmente por el uso de combinados de dosis bajas: es conveniente recurrir a combinados de dosis más altas. En caso de sangrado abundante y prolongado: duplicar o triplicar la dosis hasta pasados 2 días de haber cedido la hemorragia. Posteriormente, reducir paulatinamente la dosis hasta lograr la toma diaria de píldoras. Si los vómitos y diarrea se prolongan por varios días: usar métodos adicionales durante el resto del ciclo. Cuando hay aumento de peso: dieta, ejercicios. Cuando hay sangrado menstrual escaso: orientación de apoyo. Cuando se presenta retraso menstrual o amenorrea: la mujer debe acudir a consulta médica, pues podría tratarse de un embarazo. Mientras se descarta un posible embarazo, la pareja debe utilizar otro método anticonceptivo. En caso de sintomatología leve, reforzar la orientación, dar apoyo psicológico y recomendar a la usuaria que continúe con el método ya que esta sintomatología generalmente es transitoria. Si se presenta androgenización, recurrir al uso de un antiandrógeno, como el acetato de ciproterona. Norma, reglas, protocolos y procedimientos en anticoncepción 62 - ! Ante la presencia de efectos secundarios mayores o de complicaciones, se deben suspender los anticonceptivos hormonales y cambiar de método. ♦ Oriente sobre efectos secundarios menores y su manejo. Describa los síntomas de problemas que requieren atención médica. ♦ Recomendaciones si olvidó tomar una o más píldoras: Modo de uso Pueden entregarse los paquetes de píldoras en cualquier momento, indicando cuándo comenzar a usarlos. ♦ Debe iniciarse su uso preferentemente dentro de los primeros cinco días Selected practice recommendations for contraceptive use. WHO Library Cataloguing-in-Publiation Data. 2002. del ciclo menstrual (el primer día del ciclo es el mejor día para comenzar). Puede iniciarse el método en cualquier momento, si hay certeza razonable de que la usuaria no está embarazada. Si han transcurrido más de 5 días de iniciado el sangrado menstrual, la usuaria necesita abstenerse de tener coitos vaginales o utilizar alguna protección anticonceptiva adicional durante 7 días. ♦ En el posparto, sin lactancia materna, pueden utilizarse luego de tres semanas (si la madre da de lactar a su bebé en forma completa o casi completa, se iniciará luego de los seis meses). ♦ En las presentaciones de 28 píldoras, se ingiere una de las que contienen hormonas, diariamente, durante 21 días consecutivos, seguidos de 7 días durante los cuales se ingiere diariamente una tableta que contiene hierro. ♦ Los paquetes siguientes se inician al concluir el previo, independientemente de cuándo se presente el sangrado menstrual. ♦ En las presentaciones de 21 píldoras se ingiere una diariamente durante 21 días, seguidos de siete días de descanso; los paquetes siguientes deben iniciarse al concluir los siete días de descanso del ciclo previo. ♦ Entregue un paquete el primer mes y luego tres o más en cada visita (deben entregarse suficientes ciclos; una de las razones más importantes que explican los embarazos no planificados, es el desabastecimiento de píldoras). Una vez que se ha proporcionado el método a la usuaria, señalarle una fecha para la visita de seguimiento o en cualquier momento que tenga preguntas, dudas o problemas. Norma, reglas, protocolos y procedimientos en anticoncepción Si olvidó tomar una píldora activa (días 1 a 21) La mujer debería: ° ° ° - Tomar la píldora olvidada, lo más pronto posible Tomar la siguiente píldora a la hora habitual. Esto podría significar tomar 2 píldoras el mismo día o incluso al mismo tiempo. Continuar tomándolas en la forma usual, una cada día No necesita protección anticonceptiva adicional Inició un ciclo de píldoras, con 2 o más días de retraso La mujer debería: ° ° ° - Empezar el nuevo ciclo ese día (si ella decide empezar sus ciclos de píldoras en un día particular de la semana, puede desechar las píldoras olvidadas, para así seguir según su calendario) Continuar tomándolas en la forma usual, una cada día Abstenerse de tener coitos vaginales o usar condones durante 7 días (protección anticonceptiva adicional). Olvidó 2 a 4, de las primeras 7 píldoras activas del ciclo (días 1 al 7) La mujer debería: ° ° Tomar la primera píldora olvidada, lo más pronto posible (si ella quiere seguir su calendario de toma habitual de píldoras, podría desechar el resto de píldoras olvidadas) Tomar la siguiente píldora a la hora habitual. Esto podría significar tomar 2 píldoras el mismo día o incluso al mismo tiempo. SALUD SEXUAL Y REPRODUCTIVA 63 ° ° - Continuar tomándolas en la forma usual, una cada día. Abstenerse de tener coitos vaginales o usar condones durante 7 días (protección anticonceptiva adicional). No necesita protección anticonceptiva adicional - Olvidó 2 a 4, de las 7 píldoras activas correspondientes a los días 8 a 14 Olvidó 5 ó más píldoras activas consecutivas, cualquier día de la semana (días 1 a 21) La mujer debería: ° La mujer debería: ° ° ° - Tomar la primera píldora olvidada, lo más pronto posible (si ella quiere seguir su calendario de toma habitual de píldoras, podría desechar el resto de píldoras olvidadas) Tomar la siguiente píldora a la hora habitual. Esto podría significar tomar 2 píldoras el mismo día o incluso al mismo tiempo. Continuar tomándolas en la forma usual, una cada día. No necesita protección anticonceptiva adicional ° ° ° ° Olvidó 2 a 4, de las 7 píldoras activas correspondientes a los días 15 a 21 La mujer debería: ° ° ° ° Tomar la primera píldora olvidada, lo más pronto posible (si ella quiere seguir su calendario de toma habitual de píldoras, podría desechar el resto de píldoras olvidadas) Tomar la siguiente píldora a la hora habitual. Esto podría significar tomar 2 píldoras el mismo día o incluso al mismo tiempo. Continuar tomándolas en la forma usual, una cada día. Desechar las píldoras inactivas e iniciar directamente el siguiente ciclo de píldoras SALUD SEXUAL Y REPRODUCTIVA Tomar la primera píldora olvidada, lo más pronto posible (si ella quiere seguir su calendario de toma habitual de píldoras, podría desechar el resto de píldoras olvidadas) Tomar la siguiente píldora a la hora habitual. Esto podría significar tomar 2 píldoras el mismo día o incluso al mismo tiempo. Continuar tomándolas en la forma usual, una cada día. Desechar las píldoras inactivas e iniciar directamente el siguiente ciclo de píldoras. Abstenerse de tener coitos vaginales o usar condones durante 7 días (protección anticonceptiva adicional). Olvidó 1 ó más píldoras inactivas (días 22 al 28, de los ciclos de 28 píldoras) La mujer debería: ° ° ° Desechar las píldoras inactivas Continuar tomándolas en la forma usual, una cada día. Empezar un nuevo ciclo de píldoras en la forma habitual No necesita protección anticonceptiva adicional ! Retorno de la fertilidad Una vez interrumpido el uso, se puede recuperar la fertilidad en dos o tres meses. Norma, reglas, protocolos y procedimientos en anticoncepción 64 Criterios médicos de elegibilidad - Anticonceptivos hormonales combinados (orales) OMS: categoría 1 No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia " " " " " " " " " " " " " " " " " Edad: desde la menarca hasta 39 años Nulíparas o multíparas Sin lactancia: 21 días después del parto o más Posaborto (del primer o segundo trimestre o aborto infectado) Antecedente de embarazo ectópico Antecedente de cirugía pélvica Historia de diabetes en embarazo Cirugía menor sin inmovilización Varices Cefalea leve o moderada, excepto jaqueca (para inicio del método) Epilepsia Sangrado genital irregular no abundante, o abundante y prolongado Endometriosis Tumores de ovario benignos (incluyendo quistes) Dismenorrea severa Enfermedad trofoblástica benigna o maligna Enfermedad mamaria benigna " " " " " " " " " " " " " " " Historia familiar de cáncer de mama Ectrópion cervical Cáncer de ovario o de endometrio Mioma uterino Enfermedad pélvica inflamatoria en el pasado, con o sin embarazo subsecuente, o actual Infección de Transmisión Sexual (ITS) o en los últimos tres meses, vaginitis sin cervicitis purulenta, o riesgo aumentado para ITS VIH positivo o SIDA, o riesgo de VIH Portador asintomático de hepatitis viral Esquistosomiasis no complicada o con fibrosis hepática leve Tuberculosis pélvica o no pélvica Malaria Tiroidopatías (bocio simple, hipertiroidismo, hipotiroidismo) Talasemia Anemia ferropriva Antibióticos (excepto rifampicina o griseofulvina) OMS: categoría 2 Las ventajas del uso del método generalmente son mayores que el riesgo teórico o potencial. Generalmente se puede usar el método " " " " " " " " " " Lactancia 6 meses o más posparto Edad mayor o igual a 40 años Fumadora con menos de 35 años de edad Obesidad (IMC mayor o igual a 30 kg/m²) Historia de hipertensión inducida por el embarazo (si la PA actual es normal) Historia familiar de enfermedad tromboembólica (parentesco de primer grado) Diabetes sin enfermedad vascular (insulino-dependiente o no) Cirugía mayor sin inmovilización prolongada Tromboflebitis superficial Hiperlipidemias - categoría 2/3 " " " " " " " " " Enfermedad cardiaca valvular no complicada Cefalea leve o grave, no migrañosa (para continuación del uso) Sangrado genital sin explicación (antes de la investigación) Nódulo mamario sin diagnóstico Neoplasia intraepitelial cervical Cáncer de cuello uterino (en espera de tratamiento) Enfermedad de la vesícula biliar tratada con cirugía o asintomática Antecedente de colestasis asociada a embarazo Anemia falciforme OMS: categoría 3 El riesgo teórico o potencial es mayor que las ventajas del uso del método. El uso del método no es recomendado, a no ser que otro método más apropiado no esté disponible o no sea aceptado " " " " " " " Mujeres que están dando de lactar entre 6 semanas y menos de 6 meses posparto < 3 semanas (21 días) posparto (mujeres que no están dando de lactar) Edad mayor o igual a 35 años y fumadora (menos de 15 cigarrillos / día) Múltiples factores de riesgo para enfermedad arterial cardiovascular (edad avanzada, fumadora, diabetes e hipertensión arterial) - categoría 3/4 Historia de hipertensión, donde la presión sanguínea NO PUEDE ser evaluada (incluyendo hipertensión durante el embarazo) Hipertensión arterial adecuadamente controlada, si es posible evaluar la presión arterial Hipertensión arterial: PA sistólica 140-159 o PA diastólica 9099 " " " " " " " " Migraña sin síntomas neurológicos focales y edad menor de 35 años (para continuación del uso) Migraña sin síntomas neurológicos focales y edad mayor o igual a 35 años (para inicio del uso) Cáncer de mama en el pasado o sin evidencia de enfermedad en los últimos cinco años Diabetes con más de 20 años de duración o enfermedad vascular (nefropatía, neuropatía, retinopatía) - categoría 3/ 4 Enfermedad de la vesícula biliar actual o tratada con medicamentos Historia de colestasis relacionada al uso de AOC Cirrosis compensada Uso de rifampicina, griseofulvina y anticonvulsivantes (fenitoína, carbamazepina, barbitúricos, primidona OMS: categoría 4 Existe un riesgo inaceptable para la salud cuando se asocia con el uso del método. El método no debe ser usado " " " " " " " Mujeres que están dando de lactar, menos de 6 semanas posparto Edad mayor o igual a 35 años y fumadora (15 o más cigarrillos / día) Hipertensión arterial - Sistólica ³160 o diastólica ³100 - Enfermedad vascular Enfermedad tromboembólica activa (o antecedente) Cirugía mayor con inmovilización prolongada Cardiopatía isquémica actual o en el pasado Antecedente de accidente vascular cerebral (AVC) Norma, reglas, protocolos y procedimientos en anticoncepción " " " " " " " Enfermedad cardiaca valvular complicada (hipertensión pulmonar, fibrilación auricular, historia de endocarditis bacteriana) Migraña con síntomas neurológicos focales Migraña sin síntomas neurológicos focales y edad mayor o igual a 35 años (para continuación de uso) Cáncer de mama actual Cirrosis hepática descompensada Hepatitis viral activa Tumores de hígado malignos o benignos SALUD SEXUAL Y REPRODUCTIVA 65 3.2.Anticoncepción de emergencia: La píldora anticonceptiva de emergencia (PAE) ! - ♦ Limitantes Descripción del método La Píldoras Anticonceptivas de Emergencia (PAE), son un método anticonceptivo que puede ser usado por la mujer dentro de las primeras 72 horas posteriores a una relación sexual sin protección, para prevenir un embarazo no deseado. ! - El tiempo después de un coito sin protección anticonceptiva, es corto para que la mujer pueda utilizar la PAE, solo es efectiva hasta 72 horas después del mismo No protege contra ITS-VIH/SIDA ♦ Criterios médicos de elegibilidad Efectividad / tasa de falla La efectividad es de 75 – 99 %, o sea, puede evitar hasta el 99% de los embarazos que pueden ocurrir después de un coito único. Es importante resaltar que la efectividad es mayor cuanto más precoz sea la toma de las píldoras. Cuando la primera dosis se toma antes de completar 24 horas del coito, la eficacia es de 95%. ! Falla y/u olvido del método Violación Mecanismo de acción ♦ Altera la liberación de gonadotropinas hipofisiarias, bloqueando o retardando la ruptura del folículo ovárico. ♦ Produce alteraciones histológicas en el endometrio. ♦ Retarda el transporte del óvulo en los oviductos. ♦ Afecta la capacitación espermática. El mecanismo de acción depende del período del ciclo en que acontece el coito desprotegido. Independientemente del mecanismo, los efectos de las píldoras anticonceptivas de emergencia impiden la fecundación. No se han demostrado efectos de las píldoras sobre la nidación o implantación. Además, las píldoras anticonceptivas de emergencia no tienen ningún efecto después que la nidación se completa, o sea, no son abortivas. No hay contraindicaciones médicas (categoría 3 o 4 de la OMS), para la utilización de este método ♦ Efectos secundarios Los efectos secundarios, con excepción de los vómitos, no tienen importancia y son de corta duración. - - - - Náusea: Se da aproximadamente en el 40% de las usuarias que utilizan el régimen combinado de PAE, y aproximadamente en 25% con píldoras sólo de levonorgestrel y no dura más de 24 horas. Vómito: Ocurre aproximadamente en el 20% de las usuarias que utilizan el régimen combinado de PAE y en 5% o menos con píldoras sólo de levonorgestrel. Sangrado genital irregular: Algunas mujeres pueden experimentar sangrado después de tomar PAE. La mayoría de las mujeres tendrán su menstruación en la fecha esperada pero puede adelantarse o atrasarse hasta 10 días. Congestión mamaria Cefalea Vértigo y mareo Retención de líquidos Conducta: ! Características ♦ Es Apropiado en caso de: - Uso incorrecto de un método anticonceptivo Accidente durante el uso (rotura o deslizamiento del condón) Relación sexual no protegida SALUD SEXUAL Y REPRODUCTIVA ! Náusea: Tomar las pastillas acompañadas de comida o leche puede ayudar a reducir la náusea. La administración profiláctica de un antiemético (media horas antes de tomar las píldoras) ha demostrado reducir la náusea en algunas mujeres. Los antieméticos administrados después de la náusea probablemente no tengan efecto. Norma, reglas, protocolos y procedimientos en anticoncepción 66 ! Vómito: En caso de que ocurra vómito dentro de dos horas de haber tomado las PAE, será necesario repetir la dosis. ! Si ocurre un retraso en la menstruación de más de 10 días, se debe realizar una prueba de embarazo. ! Estos efectos colaterales generalmente no duran más de 24 horas. Se puede utilizar paracetamol u otro analgésico sin prescripción médica para reducir el malestar debido al dolor de cabeza o sensibilidad de mamas. etinil estradiol y levonorgestrel o formulaciones comparables (por ejemplo aquellas que contienen norgestrel4). Este régimen es conocido como el “método Yuzpe” y ha sido estudiado y ampliamente utilizado desde mediados de los años 70. Cuando se dispone de píldoras de alta dosis que contienen 50 mcg de etinil estradiol y 0.25 mg de levonorgestrel (o 0.50 mg de norgestrel), por ejemplo: Eugynon 50, Nordiol, Ovral, Microgynon50, Nordette 50, se debe tomar una primera dosis de dos píldoras lo antes posible y no más tarde de 3 días (72 horas) después de un coito sin protección anticonceptiva. Esta dosis irá seguida de otras dos píldoras 12 horas después. ♦ Modo de uso - - - - - - Excluya la posibilidad de que la usuaria esté embarazada, determinando la fecha de su última menstruación. Determine la fecha y hora del contacto sexual sin protección para asegurar que la usuaria está a tiempo de recibir el tratamiento dentro del margen de tiempo requerido de 72 horas. Pregunte si la usuaria está actualmente utilizando un método anticonceptivo regular; esta pregunta puede ser un buen punto de partida para una discusión sobre el uso de anticonceptivos regulares y como utilizarlos correctamente. No se necesita un examen pélvico u otro tipo de pruebas a menos que haya dudas sobre el estado de embarazo o se indique por otras razones. Provea las píldoras para la anticoncepción oral de emergencia Provea las instrucciones específicas sobre la forma de toma, efectos colaterales y su manejo, además de la visita de seguimiento. Durante la visita de seguimiento de la usuaria: ° ° ° Registre la información sobre su menstruación para verificar que no está embarazada (si existe duda, realice una prueba de embarazo). Discuta opciones anticonceptivas según sea apropiado. Si la usuaria lo desea, provea un método anticonceptivo de acuerdo a la elección de la mujer. Se pueden utilizar dos regímenes de PAE: - El régimen estándar consiste en píldoras “combinadas” que contienen Norma, reglas, protocolos y procedimientos en anticoncepción Cuando solo se dispone de píldoras de baja dosis (que contienen 30 mcg de etinil estradiol y 0.15 mg de levonorgestrel ó 0.30 mg de norgestrel), por ejemplo: LoFemenal, Duofem, Lo-Ovral, Nordette, Microgynon, se debe tomar una primera dosis de cuatro píldoras lo antes posible y no más tarde de 3 días (72 horas) después del coito sin protección anticonceptiva. Esta dosis irá seguida por otras cuatro píldoras 12 horas después. ! Un régimen hormonal alternativo consiste en píldoras de levonorgestrel puro, el cual es igual o más efectivo que el régimen de Yuzpe pero tiene una incidencia significativamente más baja de efectos colaterales, especialmente vómito. Cuando se dispone de píldoras de 0.75 mg de levonorgestrel, por ejemplo, Postinor-2, se debe tomar una primera dosis de una píldora lo antes posible y no más tarde de 3 días (72 horas) después de un coito sin protección anticonceptiva. Esta dosis irá seguida de otra píldora 12 horas después. Cuando solo se dispone de píldoras de 0.03 mg de levonorgestrel (o 0.0375 mg de levonorgestrel o 0.075 de norgestrel): (Ejemplo: Ovrette, Neogest, Norgeal) Se debe tomar una primera dosis de veinte píldoras lo antes posible y no más tarde de 3 días (72 horas) después de un coito sin protección anticonceptiva. Esta dosis irá seguida de otras veinte píldoras 12 horas SALUD SEXUAL Y REPRODUCTIVA 67 después. Este esquema es muy poco práctico y, en general, no aceptado por las usuarias. ♦ Temas de información para la usuaria: - - - - - Si la usuaria no desea quedar embarazada, pero comprende que todavía existe la posibilidad de embarazo después del tratamiento con PAE. Explicar que no existe razón para pensar que las PAE perjudicarían al feto si fallaran en prevenir el embarazo. Explicar claramente cómo deben tomarse la PAE. Recomendar a las usuarias que no tomen ninguna dosis extra de PAE, ya que ello podría aumentar los efectos colaterales pero no aumentaría la efectividad. Describir cuáles son los efectos colaterales comunes. La orientación previa sobre los posibles efectos colaterales ayuda a las mujeres a saber qué esperar y puede conducir a una mayor tolerancia. Indicar a la usuaria que beber leche o comer algo al momento de tomar las píldoras o tomarlas poco antes de irse a la cama, puede reducir la náusea. Ayude a la usuaria a decidir el momento adecuado para tomar la primera dosis, de forma que la toma de la segunda dosis, 12 horas después, no sea un inconveniente para ella. Sin embargo, la primera dosis no debe retrasarse innecesariamente, ya que la eficacia puede disminuir con el paso del tiempo. Explicar que, si la usuaria vomita dentro de las dos primeras horas SALUD SEXUAL Y REPRODUCTIVA - - - - - luego de haber ingerido las PAE, debe repetir la dosis. Asegurarse que la usuaria comprende que las PAE no la protegerán de un embarazo si mantiene contacto sexual sin protección en los días o semanas siguientes al tratamiento. Este es un malentendido común entre algunas usuarias. Recomendar a la usuaria que utilice un método de barrera, como el condón, para el resto de su ciclo. Al comienzo de su siguiente ciclo puede utilizar un método anticonceptivo diferente. Explicar que las PAE por lo general no hacen que la menstruación llegue inmediatamente. Este es otro malentendido común. La usuaria debe comprender que su menstruación puede adelantarse o retrasarse unos días de lo esperado. Explicar que si su período se retrasa más de 10 días, podría estar embarazada. Recomendar a la usuaria que vuelva o que visite un establecimiento de salud, si existe un retraso en su menstruación de más de una semana; si tiene algún motivo para preocuparse; o lo antes posible después de la menstruación para recibir orientación sobre métodos anticonceptivos regulares, si lo desea. Utilizar instrucciones sencillas, por escrito o gráficas, para ayudar a reforzar la importancia de los mensajes sobre el uso correcto de PAE Norma, reglas, protocolos y procedimientos en anticoncepción 68 Criterios médicos de elegibilidad - Anticoncepción de emergencia 1 OMS: categoría 1 No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia " " " " Historia de embarazo ectópico Abuso sexual Lactancia Uso repetido de anticoncepción de emergencia OMS: categoría 2Las ventajas del uso del método generalmente son mayores que el riesgo teórico o potencial. Generalmente se puede usar el método " " " " Historia de complicaciones cardiovasculares graves (enfermedad cardiaca isquémica, AVC u otras condiciones tromboembólicas) Angina de pecho Migraña Enfermedad hepática grave (inclusive ictericia) (Footnotes)1 Second edition. WHO/RHR/00.2 - 2000 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 69 3.3 Métodos hormonales inyectables: anticonceptivos inyectables combinados (CICLOFEM / MESIGYNA) ! Descripción del método ♦ CICLOFEM, contiene 25 mg de Acetato de Medroxiprogesterona de Depósito y 5 mg de Cipionato de Estradiol. ♦ MESIGYNA, contiene 50 mg de Enantato de Noretisterona y 5 mg de Valerato de Estradiol. Ambos se administran por vía intramuscular, cada mes. Vienen en frascos de suspensión acuosa microcristalina en 1ml. ! Efectividad/tasa de falla La efectividad es mayor al 99% cuando la inyección es administrada regularmente cada 30 días. Se registra 0.5 a 1 embarazo por cada 100 mujeres en el primer año de uso. - ! ! Mecanismo de acción ♦ Inhibición de la ovulación. ♦ Espesamiento del moco cervical. ♦ Adelgazamiento del endometrio. - Características - ♦ Es apropiado para: - - - - Mujeres que desean un método anticonceptivo de fácil uso, reversible, seguro, confidencial y generalmente inocuo. Mujeres en edad fértil en cualquier edad. Mujeres en el posaborto (inmediatamente o en los primeros 5 días). Mujeres que están dando de lactar, 6 meses después del parto. - ♦ Limitantes - - - ♦ Beneficios - Regula el ciclo menstrual. El sangrado menstrual es más escaso y de menos días. Disminuye los cólicos menstruales y la tensión premenstrual. Protege contra la enfermedad pélvica inflamatoria (EPI). SALUD SEXUAL Y REPRODUCTIVA Reduce el riesgo de quistes ováricos funcionales, quistes mamarios benignos y embarazo ectópico. Ayuda a prevenir el cáncer de ovario y endometrio. Puede prevenir o disminuir la anemia por deficiencia de hierro. Disminuye los síntomas de dismenorrea y endometriosis. No interfiere con el coito vaginal. - Necesita el abastecimiento mensual de las inyecciones. Los primeros seis meses posparto, ya que podría afectar la calidad y cantidad de la leche materna. Produce cambios en el patrón de sangrado menstrual (manchado, sangrado irregular) Puede ocasionar náusea, mareo, mastalgia leve y/o cefalea (desaparecen generalmente luego de 2-3 inyecciones). Interacción con otros medicamentos. Los siguientes medicamentos disminuyen el efecto anticonceptivo de los inyectables combinados: fenobarbital, carbamazepina, griseofulvina, fenitoína, primidona, rifampicina y paracetamol. Norma, reglas, protocolos y procedimientos en anticoncepción 70 - Cuando hay sospecha de embarazo o embarazo. Cuando hay hemorragia genital no diagnosticada. Cuando se sospecha de cáncer de mama. No protege contra las ITS/VIH/SIDA. No es apropiado para mujeres mayores de 35 años que fuman. complicaciones, debe considerarse cambiar de método. ♦ Complicaciones Señales de alarma: - ♦ Efectos secundarios - - Náuseas, vómitos, mareos (común en los primeros meses). Cefalea leve. Leve aumento de peso. Turgencia mamaria y sensibilidad de las mismas (mastalgia y mastodinia). Retraso menstrual y amenorrea. Sangrado intermenstrual («spotting») o sangrado menstrual escaso. Cambios de humor o depresión. Cambios en la piel (cloasma, telangiectasia, neurodermatitis, eritema multiforme, eritema nodoso, eczema, fotosensibilidad). Pérdida del cabello o alopecia. Hirsutismo, hipertricosis. Disminución de la libido. ♦ Conducta frente secundarios - - - - - - a los Cuadros clínicos: ! Trombosis superficial o profunda de los miembros inferiores. Embolia pulmonar. Crisis hipertensiva. Cardiopatía isquémica. Accidente vásculocerebral. Trombosis mesentérica, retiniana o pélvica Infarto del miocardio. Modo de uso ♦ Momento de inicio del método efectos En caso de sintomatología leve, reforzar la orientación, dar apoyo psicológico y recomendar a la usuaria que continúe con el método ya que esta sintomatología generalmente es transitoria. Si el cuadro persiste y es atribuible al método, considerar cambiar de método. Sangrado intermenstrual («spotting»), brindar orientación de apoyo ya que generalmente se trata de un efecto temporal. Si el cuadro persiste y es atribuible al método, considerar cambiar de método. Cuando se presenta retraso menstrual o amenorrea, la mujer debe acudir a consulta médica, pues podría tratarse de un embarazo. Mientras se descarta un posible embarazo, la pareja debe utilizar otro método anticonceptivo. Ante la presencia de efectos secundarios mayores o de Norma, reglas, protocolos y procedimientos en anticoncepción - Dolor abdominal intenso. Dolor torácico intenso y disnea. Cefalea intensa o migraña severa. Acúfenos, visión borrosa, destellos y/o ceguera. Dolor en miembros inferiores. Ictericia. - - - La primera inyección debe administrarse en los primeros siete Selected practice recommendations for contraceptive use. WHO Library Cataloguing-in-Publiation Data. 2002. días del ciclo menstrual, o en cualquier momento si se está razonablemente seguro que no hay embarazo. Si han transcurrido más de 7 días de iniciado el sangrado menstrual, la usuaria necesita abstenerse de tener coitos vaginales o utilizar alguna protección anticonceptiva adicional durante 7 días. Las inyecciones subsecuentes de CICLOFEM o MESIGYNA deben administrarse cada 4 semanas (28 días), independientemente de cuando se presenta el sangrado (pueden administrarse hasta 7 días antes o después de la fecha prevista, sin compromiso de la efectividad.) Si han pasado más de 7 días, puede administrarse si existe certeza de que la mujer no está embarazada. Ella necesitará abstenerse de tener coitos vaginales o utilizar protección SALUD SEXUAL Y REPRODUCTIVA 71 - - anticonceptiva adicional los siguientes 7 días. En el posparto (madre con lactancia completa o casi completa) la administración puede iniciarse después del sexto mes. Si no está lactando, a partir de las tres semanas. En el posaborto, puede administrarse de inmediato o hasta el 5º día. No se necesita un tiempo de descanso y se pueden usar por todo el tiempo que la usuaria lo desee. SALUD SEXUAL Y REPRODUCTIVA ! Retorno de la fertilidad Entre uno y dos meses después de la última inyección. ! Procedimiento El procedimiento a realizar para la administración intramuscular de CICLOFEM o MESIGYNA es el mismo que para la DEPO-PROVERA. Norma, reglas, protocolos y procedimientos en anticoncepción 72 Criterios médicos de elegibilidad - Inyectable mensual [1] Categoría 1: No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia. " " " " " " " " " " " " " " " " " Edad desde la menarquia hasta los 39 años Nulíparas o multíparas Sin lactancia: 21 días posparto o más Posaborto (primer o segundo trimestre o aborto infectado) Cirugía menor sin inmovilización Várices Cefalea leve o grave, sin señales de migraña (para inicio del uso) Epilepsia Sangrado genital irregular no abundante, o abundante y prolongado Endometriosis Tumores de ovario benignos (inclusive quistes) Dismenorrea grave Enfermedad del trofoblasto benigna o maligna Ectrópion / erosión cervical Enfermedad mamaria benigna Historia familiar de cáncer de mama Cáncer de ovario o de endometrio " " " " " " " " " " " " " " " Mioma uterino Enfermedad inflamatoria pélvica en el pasado, con o sin embarazo subsiguiente, o actual. Infección de Transmisión Sexual (ITS) actual o en los últimos tres meses, vaginitis sin cervicitis purulenta, o riesgo de contraer una ITS Historia de embarazo ectópico Cirugía pélvica en el pasado VIH positivo o SIDA, o riesgo de VIH Esquistosomiasis no complicada o con fibrosis hepática leve Tuberculosis pélvica o no pélvica Malaria Historia de diabetes del embarazo Patología tiroidea (bocio simple, hipertiroidismo, hipotiroidismo) Portador asintomático de hepatitis viral Talasemia Anemia ferropriva Antibióticos (excepto rifampicina o griseofulvina) Categoría 2: Las ventajas del uso del método generalmente son mayores que el riesgo teórico o potencial. Generalmente se puede usar el método. " " " " " " " " " " " Edad mayor o igual a 40 años Lactancia por 6 meses o más posparto Fumadora con menos de 35 años de edad o fumadora con 35 años de edad o más que fuma menos de 15 cigarrillos/día Obesidad: IMC mayor o igual a 30 kg/m2 Historia de hipertensión inducida por el embarazo (si la PA actual está normal) Historia familiar de enfermedad tromboembólica (parentesco de primer grado) Cirugía mayor sin inmovilización prolongada Tromboflebitis superficial Hiperlipidemias - categoría 2/3 Enfermedad valvular cardiaca no complicada Cefalea leve o grave, sin señales de migraña (para continuación del uso) " " " " " " " " " " Migraña sin síntomas neurológicos focales y edad menor a 35 años (para inicio del método) Sangrado genital inexplicado (antes de la investigación) Neoplasia intraepitelial cervical Cáncer de cuello uterino (en espera de tratamiento) Nódulo mamario sin diagnóstico Diabetes sin enfermedad vascular (insulino- dependiente o no) Enfermedad de la vesícula biliar actual o tratada, o asintomática Antecedente de colestasis relacionada al embarazo o al uso de anticonceptivo oral combinado o inyectable mensual Cirrosis leve (compensada) Anemia falciforme Categoría 3: El riesgo teórico o potencial es mayor que las ventajas del uso del método. El uso del método no es recomendado, a no ser que otro método más apropiado no esté disponible o no sea aceptado. " " " Lactancia entre 6 semanas y < 6 meses posparto < 21 días posparto (en las que no está dando de lactar) Edad mayor o igual a 35 años y fumadora (más de 15 cigarrillos/ día) " Múltiples factores de riesgo de enfermedad cardiovascular (como edad avanzada, fumar, diabetes e hipertensión) categoría 3/4 " Hipertensión arterial: - Historia de hipertensión, donde la presión sanguínea NO PUEDE ser evaluada (incluyendo hipertensión durante el embarazo) - Hipertensión arterial controlada adecuadamente, si la presión arterial PUEDE ser evaluada " Hipertensión arterial actual: valores de PA entre 140-159/9099 " " " " " " " " Migraña sin síntomas neurológicos focales y edad mayor o igual a 35 años (para inicio de uso) Cáncer de mama en el pasado o sin evidencia de enfermedad en los últimos cinco años Diabetes con más de 20 años de duración o enfermedad vascular (nefropatía, neuropatía, retinopatía) - categoría 3/ 4 Hepatitis viral activa - categoría 3/4 Cirrosis grave, descompensada Tumor hepático benigno (adenoma) Tumor hepático maligno (hepatoma) - categoría 3/4 Uso de rifampicina, griseofulvina y anticonvulsivantes (fenitoína, carbamazepina, barbitúricos, primidona) Categoría 4: Existe un riesgo inaceptable para la salud cuando se asocia con el uso del método. El método no debe ser usado. " " Lactancia con menos de 6 semanas después del parto Hipertensión arterial: - PA sistólica mayor o igual a 160 o PA diastólica mayor o igual a 100 - Enfermedad vascular " Enfermedad tromboembólica activa en el momento o en el pasado " Cirugía mayor con inmovilización prolongada " Cardiopatía isquémica actual o en el pasado " " Antecedente de accidente vascular cerebral (AVC) Enfermedad valvular cardiaca complicada (hipertensión pulmonar, fibrilación auricular, historia de endocarditis bacteriana) " Migraña sin síntomas neurológicos focales y edad mayor o igual a 35 años (para continuación del uso) " Migraña con síntomas neurológicos focales (cualquier edad) " Cáncer de mama actual [1] Second edition. WHO/RHR/00.2 - 2000 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 73 3.4 Métodos hormonales inyectables: anticonceptivo inyectable solo de progestágeno - AMDP ! Descripción del método El Acetato de Medroxiprogesterona de Depósito (AMPD) contiene un progestágeno parecido a la hormona natural producida por la mujer. Se administra por vía intramuscular, cada tres meses. La hormona se libera lentamente en la corriente sanguínea. Viene en frascos de suspensión acuosa microcristalina, con 150 mg de AMPD en 1ml. En Bolivia se aprueba el uso de AMPD como anticonceptivo inyectable mediante Resolución Ministerial Nº 0421 de fecha 22 de septiembre de 1998. ! Efectividad / tasa de falla La efectividad es mayor al 99% cuando las inyecciones son administradas regularmente cada tres meses. ! Se registran 0.3 embarazos por cada 100 mujeres en el primer año de uso. - Mecanismo de acción - ♦ Inhibición de la ovulación por acción del progestágeno que actúa sobre el hipotálamo y la hipófisis suprimiendo la elevación aguda de LH (responsable de la ovulación). ♦ El moco se torna viscoso y espeso, impidiendo la penetración de espermatozoides. ♦ En la mayoría de los casos, el endometrio muestra señales de hipotrofia, sin embargo este efecto no juega un papel importante ya que los cambios en el moco cervical y el efecto anovulatorio previenen la fertilización. - ♦ Beneficios - ! Características ♦ Es apropiado - - - Para mujeres que desean un método anticonceptivo de fácil uso y reversible, seguro, confidencial y generalmente inocuo. Para mujeres en edad fértil, desde la adolescencia hasta el climaterio y no SALUD SEXUAL Y REPRODUCTIVA requiere períodos de descanso (en la adolescencia, después de 2 años de establecida su menstruación). En el posaborto (inmediatamente o en los primeros 5 días). 6 semanas después del parto en mujeres que estén dando de lactar. Mujeres que desean un anticonceptivo hormonal y no pueden utilizar anticonceptivos orales combinados. - Reduce el riesgo de embarazo ectópico Protege contra la enfermedad pélvica inflamatoria. No altera la cantidad y calidad de la leche materna. Reduce los síntomas de dismenorrea y endometriosis. Existe ausencia de los efectos adversos de los estrógenos. Reduce las crisis drepanocíticas en la anemia falciforme. No aumenta el riesgo de cáncer de ovario, genital o hepático. Reduce el riesgo de cáncer endometrial. Reduce el riesgo de enfermedades cardiovasculares ya que no contiene estrógeno. Norma, reglas, protocolos y procedimientos en anticoncepción 74 - Ayuda a prevenir la anemia por deficiencia de hierro. No interfiere con el coito vaginal. - ♦ Limitantes - - Cuando se sospecha embarazo o hay embarazo. Cuando hay hemorragia genital no diagnosticada. Cuando se sospecha cáncer de mama. Cuando hay Irregularidades del ciclo menstrual, principalmente la amenorrea. Cuando hay aumento de peso. No protege contra las ITS/VIH/SIDA. No cubre las necesidades de estrógenos (inyectable con progestágeno solamente) en la premenopausia. - ♦ Efectos secundarios - Irregularidad menstrual (amenorrea, sangrado leve, moderado o profuso). Aumento de peso corporal (1,5 – 2 kilos por año de uso). Retraso en el retorno de la fertilidad (promedio de 10 meses). Cefalea. Vértigo. Cambio de humor. Distensión abdominal. Náusea. Mastalgia. ♦ Conducta frente secundarios - - - - a los - ♦ Señales de alarma efectos Amenorrea: es un efecto frecuente del AMPD. No requiere tratamiento médico pero sí orientación a fin de conseguir mejor tolerancia al efecto secundario. Manchas o sangrado leve: brindar orientación de apoyo. Sangrado moderado: realizar un examen ginecológico para descartar causa orgánica. Orientar a la usuaria asegurándole que es un efecto esperado durante los primeros tres a seis meses de uso. Si persiste el sangrado y no está contraindicado el uso de estrógenos, indicar un ciclo de anticonceptivos orales combinados con 30 - 35 mcg Norma, reglas, protocolos y procedimientos en anticoncepción - de etinil estradiol, que reduce o detiene todos los episodios hemorrágicos mientras se mantiene el tratamiento. Puede ocurrir sangrado irregular o prolongado, posterior a cualquiera de estas medidas. Es muy probable que el sangrado moderado desaparezca después de la tercera inyección, aunque la aparición de amenorrea es más frecuente. Sangrado profuso: es un efecto muy poco frecuente; deben investigarse otras causas de hemorragia. En caso de que la hemorragia se deba al efecto del AMPD, dar orientación al respecto para tranquilizar a la usuaria e indicar un ciclo de anticonceptivos orales combinados con una dosis diaria de 30 - 35 mcg de etinil estradiol, o como alternativa utilizar estrógenos conjugados de 1,25 mg diarios, por vía oral, durante 14 días. Aumento de peso: se debe indagar sobre hábitos alimenticios y ejercicio. Orientar sobre fluctuaciones de peso, sobre dieta y ejercicio físico. Si es inaceptable, ayudarla a elegir otro método. Retraso en el retorno de la fertilidad: brindar orientación sobre el tiempo promedio de retorno de la misma. En caso de presentar cefalea, vértigo, cambios de humor, distensión abdominal, náusea y/o mastalgia, brindar orientación de apoyo. En caso de presentarse sangrado genital profuso, cefalea o dolor abdominal intenso y/o aumento excesivo de peso, referir al nivel que corresponda ya que estas condiciones requieren valoración médica. ! Modo de uso ♦ Momento de inicio del método - La primera inyección debe administrarse en los primeros siete días del ciclo menstrual, o en cualquier momento si se está razonablemente seguro que no hay embarazo. Si han transcurrido más de 7 días de iniciado el sangrado menstrual, la usuaria necesita abstenerse de tener coitos vaginales o utilizar alguna protección SALUD SEXUAL Y REPRODUCTIVA 75 - - - - ! anticonceptiva adicional durante 7 días. Las inyecciones subsecuentes de AMPD deben administrarse cada tres meses, independientemente de cuando se presenta el sangrado (pueden administrarse dos semanas antes o después de la fecha prevista) sin compromiso de la efectividad. En el posparto (madre con lactancia completa o casi completa) la administración puede iniciarse después de la sexta semana (42 días). Si la usuaria no está dando de lactar o está en el posaborto, puede administrarse de inmediato. No se necesita un tiempo de descanso y puede usarse todo el tiempo que la usuaria desee. Retorno de la fertilidad Entre 4 a 24 meses después de la última inyección. ! Procedimiento para la inyección ♦ Lavarse las manos con agua y jabón. SALUD SEXUAL Y REPRODUCTIVA ♦ Verificar el contenido, integridad y la fecha de vencimiento del frasco de AMPD. ♦ Agitar la ampolla suavemente hasta lograr una dilución homogénea. Si no se logra, utilizar otro frasco. ♦ Destapar el frasco y limpiar la tapa de goma con una torunda de algodón empapado en alcohol. ♦ Abrir el paquete estéril y ensamblar la aguja en la jeringa. ♦ Cargar el AMPD en la jeringa evitando el ingreso de burbujas de aire. ♦ Aspirar todo el contenido del frasco. La jeringa debe llenarse hasta 1 ml o hasta 0,9 ml (si no logra aspirar esta cantidad, utilice otro frasco). ♦ Limpiar la piel de la zona a ser inyectada, con una torunda de algodón embebida en alcohol; dejar secar. ♦ Administrar por vía intramuscular profunda en el glúteo o en el brazo. ♦ No masajear el sitio de la inyección e indicar a la usuaria que tampoco debe hacerlo. ♦ Descartar la jeringa sin desmontar la aguja en un recipiente a prueba de pinchazos. ♦ Lavarse las manos otra vez. Norma, reglas, protocolos y procedimientos en anticoncepción 76 Criterios médicos de elegibilidad – Inyectable solo de progestágeno [1] Categoría 1: No hay restricción para el uso de un método anticonceptivo. El método puede ser usado en cualquier circunstancia. " " " " " " " " " " " " " " " " " " " " Lactancia: > 6 semanas hasta 6 meses o más posparto Sin lactancia: < 21 días o 21 días o más Posaborto (primer o segundo trimestre o aborto infectado) Edad: 18 a 45 años Fumadora (cualquier edad) Historia de hipertensión inducida por el embarazo (si la PA actual es normal) Historia de diabetes del embarazo Historia familiar de enfermedad tromboembólica (parentesco de primer grado) Cirugía mayor con inmovilización prolongada Cirugía menor sin inmovilización Várices Tromboflebitis superficial Enfermedad cardiaca valvular complicada o no Cefalea, no migrañosa, leve o grave Enfermedad mamaria benigna Historia familiar de cáncer de mama Ectrópion / erosión cervical Cáncer de ovario o de endometrio Enfermedad inflamatoria pélvica en el pasado, con o sin embarazo subsiguiente, o actual Antecedente de embarazo ectópico " " " " " " " " " " " " " " " " " " " Infección de Transmisión Sexual (ITS actual o en los últimos tres meses, vaginitis sin cervicitis purulenta, o riesgo aumentado de ITS VIH positivo o SIDA o riesgo de VIH Historia de colestasis relacionada con embarazo Portador asintomático de hepatitis viral Patología tiroidea (bocio simple, hipertiroidismo, hipotiroidismo) Talasemia Enfermedad del trofoblasto del embarazo benigna o maligna Anemia falciforme Anemia ferropriva Epilepsia Esquistosomiasis no complicada o con fibrosis hepática leve Malaria Antibióticos (excepto rifampicina o griseofulvina) Nulíparas o multíparas Dismenorrea grave Tuberculosis pélvica o no pélvica Endometriosis Tumores benignos de ovario (incluyendo quistes) Cirugía pélvica en el pasado Categoría 2: Las ventajas del uso del método generalmente son mayores que el riesgo teórico o potencial. Generalmente se puede usar el método. " " " " " " " Edad: menarca hasta <18 años y >45 años Hipertensión Arterial - Historia de hipertensión, donde la presión sanguínea NO PUEDE ser evaluada (incluyendo hipertensión durante el embarazo) - Hipertensión arterial controlada adecuadamente, si la presión arterial PUEDE ser evaluada - Hipertensión arterial actual: valores de PA entre 140-159 / 90-99 Historia de enfermedad tromboembólica Cirugía mayor con inmovilización prolongada Diabetes insulino-dependiente o no, sin lesión vascular Hiperlipidemias Migrañas, sin síntomas neurológicos focales a cualquier edad. " " " " " " " " " " Migrañas, con síntomas neurológicos focales a cualquier edad (para inicio del uso) Sangrado genital irregular no abundante, o abundante e prolongado Nódulo mamario sin diagnóstico Neoplasia intraepitelial cervical Cáncer de cuello uterino( en espera de tratamiento) Enfermedad biliar sintomática o asintomática Antecedente de colestasis relacionada con el uso de AOC Cirrosis hepática leve (compensada) Uso de rifampicina, griseofulvina y anticonvulsivantes (fenitoína, carbamazepina, barbitúricos, primidona) Obesidad: IMC > 30 kg/m2 Categoría 3: El riesgo teórico o potencial es mayor que las ventajas del uso del método. El uso del método no es recomendado, a no ser que otro método más apropiado no esté disponible o no sea aceptado. " " " " " " Lactancia con menos de 6 semanas posparto Hipertensión arterial: - PA sistólica ³ 160 o PA diastólica ³ 100 - Enfermedad vascular Múltiples factores de riesgo de enfermedad cardiovascular (como edad avanzada, fumar, diabetes e hipertensión) Enfermedad tromboembólica actual Diabetes con más de 20 años de duración o con enfermedad vascular (retinopatía, nefropatía, neuropatía) Enfermedad cardiaca isquémica actual o pasada " " " " " " " Antecedente de AVC Migrañas, con síntomas neurológicos focales (para continuación del uso) Sangrado genital inexplicado (antes de la investigación) Cáncer de mama en el pasado y sin evidencia de enfermedad en los últimos 5 años. Hepatitis viral activa Cirrosis hepática grave (descompensada) Tumores hepáticos benignos o malignos Categoría 4: Existe un riesgo inaceptable para la salud cuando se asocia con el uso del método. El método no debe ser usado. " Cáncer de mama actual Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 77 VIII. METODOS ANTICONCEPTIVOS PERMANENTES 1. ANTICONCEPCIÓN QUIRURGICA VOLUNTARIA – AQV 1.1 Vasectomía ! Descripción del método Es un método anticonceptivo permanente. Se trata de un procedimiento quirúrgico que consiste en el bloqueo e interrupción de los conductos deferentes para impedir el pasaje y almacenamiento normal de espermatozoides. Es seguro, rápido y puede ser efectuado por personal capacitado como procedimiento ambulatorio. ! Efectividad / tasa de falla La efectividad es mayor de 99%. Se producen 0.15 embarazos por cada 100 hombres en el primer año después del procedimiento. La vasectomía no es efectiva inmediatamente; las primeras 20 eyaculaciones después del procedimiento aún contienen espermatozoides, obligando al uso de condones u otro método anticonceptivo, cuando se desee reanudar relaciones sexuales, durante las primeras 20 eyaculaciones posteriores al procedimiento. ! - ° ° ° ° Mecanismo de acción El bloqueo e interrupción en la continuidad de los dos conductos deferentes impide que los espermatozoides puedan ser almacenados normalmente, evitando su presencia en el semen. No hay interferencia con las erecciones ni con la eyaculación. ! ° ° Características ♦ Es apropiado para: - Varones que han completado sus expectativas reproductivas y que desean un método permanente y altamente efectivo. SALUD SEXUAL Y REPRODUCTIVA Comparada con la esterilización voluntaria femenina, la vasectomía es: Probablemente más efectiva. Ligeramente más segura. Más fácil de realizar. Si tiene algún costo, éste es frecuentemente menor. Se puede verificar la efectividad en cualquier momento. Si la pareja llega a quedar embarazada, la probabilidad de que ese embarazo sea ectópico es menor que el embarazo ocurrido en una mujer que ha sido esterilizada. ♦ Beneficios - Es un método permanente y altamente efectivo. Norma, reglas, protocolos y procedimientos en anticoncepción 78 - Es un procedimiento ambulatorio. Requiere de anestesia local. Requiere de mínimos cuidados posoperatorios y la recuperación es rápida. No afecta la capacidad para disfrutar las relaciones sexuales. No hay necesidad de hacer visitas repetidas al establecimiento de salud. No hay riesgo evidente para la salud a largo plazo. No produce cambios en el acto de eyacular. ° - - ♦ Limitantes - - - - - - ♦ Precauciones temporales - - ! - - ♦ Complicaciones: ° ° Un leve malestar por 2 a 3 días. Dolor en el escroto, hinchazón y magulladuras. Norma, reglas, protocolos y procedimientos en anticoncepción Seguimiento: - No se conocen efectos colaterales inherentes al método. Las complicaciones menores a corto plazo que comúnmente ocurren son: Cuando hay coágulos sanguíneos pequeños, no infectados: reposo y analgésicos, tales como el paracetamol. Cuando hay coágulos grandes: pueden necesitar drenaje quirúrgico. Cuando hay coágulos infectados: antibióticos y hospitalización. Ante una infección escrotal, limpiar la zona con agua y jabón o un antiséptico, e indicar antibióticos orales por 7 a 10 días. Si se produce un absceso, limpiar la zona con un antiséptico, hacer una incisión y drenar el absceso; si existe infección cutánea seria, indicar antibióticos orales por 7 a 10 días. ♦ Realizar un control a los 7 días. ♦ Examinar el lugar de la punción y buscar cualquier señal de complicación. ♦ Mencionar la necesidad de seguir usando condones u otro método complementario (durante las primeras 20 eyaculaciones) ♦ En cualquier visita de seguimiento: Infección en el área genital. Hidrocele. Varicocele. Engrosamiento escrotal por lesión previa o por la presencia de tejido fibroso que pueda dificultar el procedimiento. Hernia inguinoescrotal. Enfermedades hemorragíparas. ♦ Efectos secundarios - Las complicaciones infrecuentes de la cirugía son: coágulos, infección o absceso. Fiebre alta (mayor a 38º C) especialmente en la primera semana. Sangrado o pus en la herida. Dolor, calor, hinchazón o enrojecimiento en la punción que empeora o que no desaparece (señales de infección). ♦ Conducta frente a las complicaciones Requiere personal capacitado. No es efectivo en forma inmediata. Las primeras 20 eyaculaciones posteriores a la vasectomía pueden tener espermatozoides. La cirugía de recanalización es difícil, costosa y no se encuentra disponible en muchos lugares. Temor a la impotencia. No protege contra ITS incluyendo VIH/SIDA. Antecedentes de cirugía escrotal o testicular. Antecedente de disfunción eréctil. Debe tenerse precaución ante alguna patología regional concomitante: Sensación pasajera de desmayo después de la intervención. ! Averiguar si el usuario tiene alguna pregunta o duda sobre el tema. Preguntar al usuario sobre su experiencia con la vasectomía, si él está satisfecho y si tiene algún problema. Ofrecer cualquier información o ayuda que él necesite e invitarlo a regresar en cualquier momento que tenga alguna pregunta o problema. Retorno de la fertilidad El procedimiento se considera permanente y probablemente no pueda revertirse. SALUD SEXUAL Y REPRODUCTIVA 79 ! Procedimiento ° ♦ Consideraciones para la provisión del servicio: ° El usuario: - - Debe recibir información y orientación. Debe firmar un formulario de consentimiento informado, previo a la realización del procedimiento. No está obligado al consentimiento de su pareja. Es libre de cambiar de opinión en cualquier momento antes del procedimiento. ° ° ♦ Preoperatorio ° - En área de pre-admisión: ° ° ° ° ° - Realizar la evaluación preoperatoria. Verificar la historia clínica. Verificar el consentimiento informado firmado. Sugerir al usuario un baño corporal y el rasurado del escroto, previo al acto quirúrgico (no es necesario el ayuno por el tipo de anestesia y el corto tiempo quirúrgico). Realizar la evaluación previa al acto quirúrgico. ° ° En sala de admisión: ° ° ° ° ° ° Verificar si el usuario recibió orientación adecuada, tomando una decisión libre, voluntaria e informada. Revisar la historia clínica y el consentimiento informado debidamente firmado. Informar sobre el procedimiento quirúrgico, brindando confianza al usuario. Presentación e identificación del cirujano al usuario. ° ° - En sala de operaciones: (procedimiento quirúrgico) ° ° ° ° Colocar al usuario en decúbito dorsal en la mesa de examen. Tricotomía del escroto (en caso necesario). SALUD SEXUAL Y REPRODUCTIVA ° ° Fijar el pene (colocar un esparadrapo, sobre el pene, fijándolo a la parte baja del abdomen). Realizar antisepsia de la piel del escroto y región adyacente de los muslos (solución de iodopovidona); se recomienda aplicar la solución tibia para evitar el reflejo de contracción (por el frío) de los músculos cremastérico y dartos, que puede dificultar la realización del procedimiento. Dividir imaginariamente el escroto en tres tercios. La unión de los tercios medio y superior, en el rafe medio es el sitio ideal de acceso. Localizar y aislar el conducto deferente con la maniobra de los tres dedos. Una vez fijado el conducto deferente derecho, proceder a infiltrar y formar un habón por debajo de la piel. Aplicar lentamente 0,5 ml de lidocaína al 1 o 2% sin epinefrina. Después de haber formado el habón dérmico, introducir con mucho cuidado la aguja en forma paralela al conducto deferente, dentro de la fascia espermática externa, en dirección al anillo inguinal e infiltrar 2,5 ml de anestesia. Localizar el conducto contralateral y aplicar anestesia (con el mismo procedimiento). Toma transdérmica del conducto y elevación del mismo. Realizar la punción escrotal con la rama interna de la pinza de punción o disección de Li (aproximadamente a una profundidad de 3 mm, con el fin de incluir todas las fascias del conducto). Retirar la rama interna e introducir la pinza cerrada; disecar la fascia y separar los tejidos (en sentido transversal). Tomar el conducto deferente con la pinza de anillo. Puncionar y liberar la fascia superficial. Ligar los extremos del asa del conducto. Ligar y seccionar el segmento del conducto deferente. Cortar el hilo del cabo testicular. Interponer y ligar la fascia. Norma, reglas, protocolos y procedimientos en anticoncepción 80 ° ° ° ° ° ° ° ° ° ° Cortar el hilo del cabo abdominal. Restituir el cabo abdominal. Identificar, elevar y ocluir el conducto contralateral. Aplicar un trozo de esparadrapo en el área de punción. Cubrir con gasa estéril. Colocar un suspensorio o calzón ajustado. Luego del procedimiento, el usuario debe guardar reposo absoluto por 2 horas. Colocar una bolsa de hielo por 30 minutos y retirarla otros 30, alternando así hasta completar las 2 horas de reposo. Prescribir un antiinflamatorio y un analgésico. Puede darse de alta el mismo día, luego del reposo. ♦ Recomendaciones posoperatorias: - - Evitar esfuerzos físicos. Usar ropa interior ajustada por 7 días. Acudir a revisión médica al 7º día. Abstenerse de tener relaciones sexuales durante 48 horas. Indicar el uso de algún método anticonceptivo temporal por lo menos durante 20 eyaculaciones. Puede reiniciar sus actividades cotidianas a las 48 horas. En función a disponibilidad, realizar espermobioscopia luego de las 20 eyaculaciones, para confirmar la efectividad del método. Criterios médicos de elegibilidad (Vasectomía) OMS: categoría A (aceptar) Aceptar el procedimiento sin restricciones La mayoría de los hombres que así lo desean, puede hacerse una vasectomía con procedimientos efectivos y sin riesgo. Esto es válido para hombres de cualquier edad; los que no tienen hijos; los que sufren de anemia drepanocítica o hereditaria y aquellos con prueba positiva para el VIH o con alto riesgo de contraer VIH u otra infección por ITS. Sin embargo, la vasectomía no impide que un hombre contagie o se contagie con VIH o cualquier otra ITS. OMS: categoría C (cuidado) Realizar con precaución " " Cirugía o lesión escrotal previa. Varicocele o hidrocele severo (venas o membranas del cordón espermático o de los testículos que se dilatan ocasionando hinchazón del escroto). " Diabetes. OMS: categoría R (retrasar) Retrasar o postergar hasta que las condiciones sean resueltas " " " " " ITS activa. Inflamación del glande, conductos espermáticos o testículos. Infección de la piel del escroto o nódulos en el escroto. Infección sistémica aguda o gastroenteritis severa. Filariasis o elefantiasis. OMS: categoría E (especial) Realizar sólo en un centro especializado " Hernia inguinal, el(la) proveedor(a) capacitado(a) puede realizar la vasectomía y reparar la hernia durante la misma intervención; si no es posible hacerlo, se debe reparar primero la hernia. " Testículos no descendidos en ambos lados. " Enfermedad actual relacionada al SIDA. " Trastornos de la coagulación. Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 81 Anticoncepción quirúrgica voluntaria - vasectomía CONSENTIMIENTO INFORMADO Nota: si el usuario no entiende o no habla español, deberá recibir toda la información contenida en este documento en su lengua materna y en presencia de un(a) testigo(a) que hable su mismo idioma. El usuario estampará su firma o huella digital como prueba de su consentimiento. En caso que el usuario sea analfabeto, se procederá a la lectura del consentimiento informado por parte del personal de salud en presencia de un(a) testigo, el(la) cual certificará que el usuario conoce y ha comprendido el contenido del documento y ha impreso su huella digital en conformidad con el mismo y sin ningún tipo de presión. Yo .................................................................................................. mayor de edad, en pleno derecho, solicito en forma libre, informada y voluntaria, se me realice la vasectomía (bloqueo de los conductos deferentes) y manifiesto lo siguiente: 1. Tengo conocimiento que los establecimientos de salud ofertan métodos temporales de anticoncepción que me pueden ser provistos. He recibido información precisa de cada uno de ellos, incluyendo beneficios y limitaciones. 2. Tuve la oportunidad de hacer preguntas específicas sobre la vasectomía y fui informado, siendo todas mis preguntas respondidas satisfactoriamente y entiendo que se trata de un método permanente de anticoncepción quirúrgica, el mismo que acepto voluntariamente. 3. Estoy consciente que, como toda intervención quirúrgica, este procedimiento conlleva riesgos de los cuales he sido informado. 4. Tengo conocimiento que existe una mínima posibilidad de falla y que mi pareja podría quedar embarazada. 5 Puedo solicitar mas información sobre la vasectomía y puedo cambiar de opinión o desistir en cualquier momento antes de la intervención quirúrgica (aunque haya firmado este documento) y no se me negarán servicios de salud sexual y reproductiva para poder elegir otro método anticonceptivo, si así lo deseo. 6. Fui informado con amplitud y claridad sobre las posibles molestias, propias de este procedimiento quirúrgico. 7. Estoy informado que debo acudir al establecimiento de salud para los controles médicos correspondientes o cuando tenga alguna duda o molestia relacionada con el procedimiento. Firmo este consentimiento por mi libre voluntad y declaro que esta decisión ha sido tomada sin haber estado sujeto a ningún tipo de presión, coerción o incentivo. Lugar y fecha Firma o huella digital y nombre del usuario Firma y nombre del(la) orientador(a) NOTA: El consentimiento informado debe ser reproducido en papel con membrete de la institución. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 82 1.2 Oclusión tubárica bilateral (OTB) Salpingoclasia ! Descripción del método La oclusión tubárica bilateral es un método de anticoncepción quirúrgica, permanente, altamente efectivo, que consiste en el bloqueo y sección de las trompas uterinas. ! Efectividad / tasa de falla La efectividad es mayor de 99%. Se producen 0.5 embarazos por cada 100 mujeres (en el primer año después del procedimiento). La efectividad depende parcialmente de la técnica usada para bloquear las trompas, aunque todas las tasas de embarazo son bajas. ! Mecanismo de acción La oclusión de las trompas uterinas evita la unión del óvulo con el espermatozoide, impidiendo así la fecundación. ! Características ♦ Es apropiado para: ♦ Limitantes - - - Mujeres en edad fértil, con vida sexual activa y que desean un método permanente y altamente efectivo. Mujeres con paridad satisfecha (que no desean más hijos). Mujeres en el posparto o posaborto. ♦ Beneficios - - Es un método permanente y altamente efectivo. Efectividad inmediata No afecta la capacidad de la mujer para tener y disfrutar de las relaciones sexuales. No interfiere con la lactancia materna. Es un procedimiento ambulatorio. Es una cirugía generalmente efectuada con anestesia local. No tiene efectos secundarios a largo plazo. No produce cambios en la menstruación. Norma, reglas, protocolos y procedimientos en anticoncepción Requiere personal capacitado. Requiere de infraestructura mínima necesaria. No protege contra las ITS/VIH/SIDA. ♦ Precauciones temporales - Cirugía abdominal previa que dificulte o imposibilite el procedimiento quirúrgico por minilaparotomía (se recomienda otra vía de abordaje). ♦ Efectos secundarios No se conocen efectos secundarios inherentes al método. ♦ Complicaciones Señales de alarma: - Dolor abdominal moderado o intenso, permanente o pulsátil y en aumento. Aumento de volumen o sensación de tumor local. Fiebre (más de 38º C). Mareo, desmayo. SALUD SEXUAL Y REPRODUCTIVA 83 Cuadros clínicos: - Herida operatoria con salida de sangre o fluidos. Hematoma o infección de la herida operatoria. Hemorragia intraperitoneal. Infección pélvica. Lesión de órganos intraabdominales. ♦ Momento para ofertar el método - De intervalo ° ° ♦ Conducta frente a las complicaciones - ! Si existe infección local: iniciar tratamiento con antibióticos y curación. Si hubiera absceso: drenar y tratar con antibióticos. El sangrado debe ser controlado y tratado determinando la causa. Ante una complicación mayor: considerar internación y tratamiento en el nivel que corresponda. Seguimiento Posparto Inmediatamente después del parto o dentro de la primera semana (el momento óptimo para el procedimiento es en las primeras 48 horas posparto). - Transcesárea Durante una cesárea. - Posaborto ° Las visitas de control deben realizarse en los primeros 7 días luego de la cirugía. Se orientará a la usuaria que puede acudir al servicio de salud en caso de presentar cualquier señal de alarma. ! ° Retorno de la fertilidad El procedimiento se considera permanente y la probabilidad de recanalización es mínima. ! Procedimiento ♦ Consideraciones para la provisión del servicio: - - - - La potencial usuaria debe recibir una orientación que permita una elección informada y un consentimiento informado (durante la misma). La información será completa, veraz y oportuna, incluyendo beneficios y limitantes. Debe firmar un formulario de consentimiento informado, previo a la realización del procedimiento (por lo menos, 24 horas antes). No es obligatorio el consentimiento de su pareja. La usuaria es libre de cambiar de opinión en cualquier momento antes del procedimiento. SALUD SEXUAL Y REPRODUCTIVA En cualquier momento del ciclo menstrual, asegurándose que no está embarazada. 6 semanas o más después del parto (cuando el útero vuelva a su tamaño normal). De inmediato o dentro de la primera semana. No realizar procedimientos posparto o posaborto del segundo trimestre después del 7º día de dichos sucesos. Si ya ha transcurrido este tiempo, el procedimiento debe ser pospuesto hasta después de la sexta semana, para evitar dificultades y riesgos quirúrgicos adicionales. ♦ Preoperatorio - Evaluación preoperatoria. ° ° ° ° ° Presentación e identificación del(la) proveedor(a) a la usuaria. Verificar si la usuaria recibió orientación adecuada, tomando una decisión libre, voluntaria e informada. Revisión de la historia clínica, verificación de los exámenes de laboratorio (grupo sanguíneo y Rh, hematocrito y hemoglobina) y el consentimiento informado debidamente firmado. Informar sobre el procedimiento quirúrgico, brindando confianza a la usuaria. Información sobre el procedimiento quirúrgico. Norma, reglas, protocolos y procedimientos en anticoncepción 84 ° ° - Verificación de los signos vitales. Verificación del tiempo de ayuno previo (8 horas). - Medicación preoperatoria. Con el fin de reducir la ansiedad de la usuaria se procederá a administrar (30 minutos antes del procedimiento) uno de los siguientes benzodiazepínicos: diazepam o midazolam (5 a 10 mg vía oral) o clorhidrato de nalbufina (10 mg vía IM, administrados exclusivamente por el anestesiólogo). - - Preparación preoperatoria. El personal de enfermería realizará las siguientes tareas: ° ° ° ° ° Limpiar la zona quirúrgica con agua y jabón antes de ingresar a la sala de operaciones. Recortar el vello pubiano o abdominal (preferentemente con tijera), si dificulta la zona operatoria (en caso necesario, se realizará inmediatamente antes del procedimiento para reducir el tiempo de desarrollo bacteriano). Proveer a la usuaria la vestimenta adecuada (bata, gorro, botas) para el ingreso al quirófano. Antes de ingresar a cirugía, la mujer debe evacuar su vejiga. Canalizar una vena, de preferencia en el dorso del antebrazo con solución fisiológica 500 ml, para mantener una vía venosa permeable. - - - - - ♦ Procedimiento quirúrgico de intervalo El procedimiento que se describe a continuación es altamente efectivo y sencillo en su aplicación y permite al(la) proveedor(a) un rápido abordaje de la cavidad abdominal, fácil oclusión tubárica, mínima posibilidad de complicaciones quirúrgicas y corto tiempo quirúrgico, permitiendo el tratamiento ambulatorio en las usuarias (se recomienda un manejo delicado de los tejidos para minimizar el trauma tisular). La técnica quirúrgica de minilaparotomía con anestesia local y sedación comprende los siguientes pasos: Norma, reglas, protocolos y procedimientos en anticoncepción - - - Colocar a la paciente en posición de litotomía. Realizar examen pélvico bimanual determinando la posición, situación, tamaño, movilidad, consistencia y forma del útero y anexos. Asear la vulva y colocar espéculo. Realizar antisepsia del cérvix y canal vaginal. Identificar y pinzar el cérvix con pinza Pozzi. Colocar el elevador uterino, tomándolo por el mango hasta que la placa de seguridad se adose al cérvix. Retirar el espéculo y pinza de cuello. Cambiar guantes estériles. Realizar asepsia de región operatoria y colocación de campos. Explicar a la usuaria el mecanismo de la anestesia local, informarle que durante la cirugía habrá momentos que sentirá presión, tirones o cólicos. Administrar anestesia local1. Realizar un habón dérmico, infiltrando en forma romboidal, luego infiltrar de 6 a 10 ml de lidocaína al 2% sin epinefrina, en ambas direcciones a lo largo de la futura línea de incisión, dirigir la aguja hacia la fascia y aspirar para constatar que no se ha penetrado en un vaso sanguíneo. Introducir la aguja en un ángulo de 90 grados, atravesando la vaina de los músculos rectos, en dirección al peritoneo, inyectando 1 a 2 ml en la capa peritoneal; retirar la aguja y realizar un masaje suave en la piel. Realizar una incisión transversal de 2 a 5 cm a nivel del pliegue anterior del abdomen (línea de venus) 2 cm por encima de la sínfisis del pubis. Para minimizar la posibilidad de sangrado, realizar una disección roma del tejido celular subcutáneo hasta la aponeurosis. Colocar los separadores de Richardson. Tomar la fascia con dos pinzas Allis. Seccionar la fascia en dirección transversal o longitudinal; una vez seccionada, pinzar los bordes. Divulsionar los músculos rectos en la línea media y colocar los separadores para exponer el peritoneo. Instilar el peritoneo con anestesia. SALUD SEXUAL Y REPRODUCTIVA 85 - - - - - - - - - - Elevar el peritoneo tomándolo suavemente con pinzas Kelly asegurándose que el contenido abdominal no esté incluido en la toma. Seccionar el peritoneo con tijeras. Ampliar la incisión peritoneal en sentido transversal. Colocar a la usuaria en posición de Trendelemburg (maniobras quirúrgicas suaves, no introducir los dedos en la cavidad abdominal). Presionar suavemente (con los separadores) la pared abdominal hacia abajo e indicar a la usuaria que “deprima o meta” el abdomen (inspiración profunda); con esta maniobra se consigue muchas veces identificar la trompa, caso contrario presionar hacia abajo el mango del elevador uterino, girándolo para acercar la trompa a la incisión. Tomar la trompa con una pinza Babcock, verificar la anatomía identificando la fimbria. Instilar sobre la trompa dos gotas de anestésico o aplicar anestésico en spray. Proceder a identificar un espacio avascular en el tercio medio de la trompa, traccionar suavemente formando un asa de uno a dos centímetros, ligar por transfixión en la base del asa, con catgut cromado “0”. Seccionar el asa por encima de la ligadura. (es conveniente dejar medio cm de trompa por encima de la ligadura, para evitar que se suelte la misma). Controlar la hemostasia de los muñones. Cortar la sutura sobrante y realizar el mismo procedimiento en la trompa contralateral. Suturar la aponeurosis con catgut cromado “0” y piel con el mismo catgut o hilo. Realizar antisepsia y cubrir la herida con gasa estéril. Retirar el elevador uterino. w Atención posoperatoria (en sala de recuperación) - Control de signos vitales cada 15 minutos hasta su estabilización. Control de la herida quirúrgica. SALUD SEXUAL Y REPRODUCTIVA - Prescribir analgésicos en caso necesario. Verificación del estado general de la usuaria con control de signos vitales. Como regla general, no utilizar antibióticos profilácticos. Entregar por escrito indicaciones generales. Acordar una visita de seguimiento en los siguientes 7 días. Se puede dar de alta el mismo día, luego de recuperarse de la anestesia y sedación. ♦ Procedimiento quirúrgico transcesárea - - - El procedimiento se realiza durante una operación cesárea (transcesárea) o dentro de las 48 horas posteriores al parto vaginal. Esta técnica se realiza inmediatamente después de concluir la operación cesárea, con cavidad abdominal abierta. La visualización de las trompas es fácil. Para la salpingoclasia se recomienda la aplicación de la técnica de Pomeroy. Se procede luego con los respectivos pasos de síntesis de pared por planos según técnica. ♦ Procedimiento quirúrgico posparto Durante el posparto, puede utilizarse la técnica quirúrgica de minilaparotomía con anestesia local y sedación: - - Colocar a la paciente en posición decúbito dorsal. Realizar asepsia de región operatoria y colocación de campos. Explicar a la usuaria el mecanismo de la anestesia local, informarle que durante la cirugía habrá momentos que sentirá presión, tirones o cólicos. Administrar anestesia local (cuando el procedimiento local fuera fallido, intervendrá el médico anestesiólogo y facilitará Analgesia: morfinomiméticos, fentanyl o meperidina. Si luego de administrados estos analgésicos persistiera el disconfort de la usuaria, se optará por la anestesia general, utilizando hipnóticos, relajantes musculares, analgésicos y anestésicos inhalatorios. Norma, reglas, protocolos y procedimientos en anticoncepción 86 - - - - - - Realizar un habón dérmico infraumbilical, infiltrando 3 – 4 ml de anestésico en forma romboidal, luego infiltrar de 6 a 10 ml de lidocaína al 2% sin epinefrina, en ambas direcciones a lo largo de la futura línea de incisión, dirigir la aguja hacia la fascia y aspirar para constatar que no se ha penetrado en un vaso sanguíneo. Infiltrar los planos profundos hasta la aponeurosis. Realizar incisión infraumbilical en piel (1.5 a 3 cm) hasta aponeurosis. Realizar incisión de la aponeurosis (toma de la misma con 2 pinzas Kelly e incisión con tijera de Metzembaum). Realizar incisión del peritoneo parietal. Exponer la cavidad abdominal (se introducen los separadores y podrá observarse la cara anterior del útero). Con movimientos laterales de los separadores se podrán identificar las trompas uterinas. Exponer las trompas. Se toma una de ellas con una pinza Babcock, exponiéndola para identificar la porción fimbrial o infundibular, así como la zona avascular a nivel ampular para realizar la ligadura. Instilar sobre la trompa dos gotas de anestésico o aplicar anestésico en spray. Proceder a identificar un espacio avascular en el tercio medio de la trompa, traccionar suavemente formando un asa de uno a dos Norma, reglas, protocolos y procedimientos en anticoncepción - - - - - - - centímetros, realizar una ligadura convencional en ese extremo de la trompa, con catgut cromado “0”. Una vez realizada la primera ligadura, se forma un asa, realizándose una segunda ligadura, según la técnica de Pomeroy modificada. Seccionar el asa por encima de la ligadura, colocando previamente una pinza hemostática de Kelly para seguridad del muñón tubario, utilizando de preferencia una tijera de Metzembaum para ello (es conveniente dejar medio cm de trompa por encima de la ligadura, para evitar que se suelte la misma). Controlar la hemostasia de los muñones, cortar la sutura sobrante y retirar la pinza hemostática, integrando la trompa uterina a la cavidad abdominal. Realizar el mismo procedimiento en la trompa contralateral. Suturar el peritoneo parietal, tomando los bordes del mismo y efectuando el cierre en jareta o bolsa de tabaco, con la misma sutura reabsorbible. Suturar la aponeurosis con catgut cromado “0”. Suturar el tejido celular subcutáneo. Se realizan 2 a 3 puntos invaginantes profundos, mismos que facilitan el afrontamiento de la piel. Generalmente no es necesario suturar la piel debido a su afrontamiento. Realizar antisepsia y cubrir la herida con gasa estéril. SALUD SEXUAL Y REPRODUCTIVA 87 Criterios médicos de elegibilidad – Oclusión tubárica bilateral - OTB OMS: categoría A (aceptar) Aceptar el procedimiento sin restricciones " " " " " " Edad: desde la menarquia hasta la menopausia Mujer que ha satisfecho su paridad Fumadora Cualquier tipo de cefalea Condiciones gineco-obstétricas - Antecedente de embarazo ectópico - Esterilización anterior durante la cesárea - Posparto (< de 7 días o > a 42 días) - Lactancia - Posaborto - Sangrado menstrual irregular - Dismenorrea severa - Antecedente de enfermedad pélvica inflamatoria (con embarazo subsecuente) - Enfermedad de la mama, excepto portadora de cáncer de mama - Enfermedad trofoblástica del embarazo - Ectrópion cervical - Neoplasia cervical intraepitelial - Tumores benignos de ovario OMS: categoría Realizar con precaución C Condiciones cardiovasculares - Cirugía mayor sin inmovilización prolongada - Várices de venas superficiales - Tromboflebitis superficial - Antecedente de desórdenes tromboembólicos - Hiperlipidemias " Enfermedades crónicas/otras condiciones - Antecedente de diabetes durante el embarazo - Antecedente de ictericia durante el embarazo - Enfermedad de la tiroides - Enfermedad biliar tratada o asintomática - Hepatitis, portadora, caso no activo - Esquistosomiasis - Malaria - Tuberculosis - Cirugía menor " Riesgo de ITS/VIH (recomiende el uso de condón) - ITS en los últimos 3 meses (recomiende el uso de condón) - Alto riesgo para ITS/VIH (recomiende el uso de condón) - VIH positivo (recomiende el uso de condón) (cuidado) " " Obesidad Condiciones gineco-obstétricas - Antecedente de enfermedad pélvica inflamatoria (sin embarazo subsecuente) - Portadora de cáncer de mama - Fibroma uterino " Condiciones cardiovasculares - Historia de hipertensión - Hipertensión leve (PA >160/100) - Historia de enfermedad isquémica del corazón - Enfermedad valvular cardíaca no complicada (requiere antibióticos) " Enfermedades crónicas/otras condiciones OMS: Retrasar " categoría R o postergar (retrasar) hasta que las Condiciones gineco-obstétricas - Embarazo - Posparto (entre los días 7 a 42) - Infección, hemorragia o fiebre en el posparto/posaborto - Ruptura prematura de membranas: 24 horas o más - Trauma severo del tracto genital: desgarro vaginal o cervical durante el parto. - Ruptura uterina o perforación - Sangrado genital no diagnosticado - Enfermedad pélvica inflamatoria, activa o en los 3 meses anteriores - Cáncer cervical, de endometrio o de ovarios - Enfermedad trofoblástica maligna OMS: categoría E Realizar sólo en un centro especializado " Uso de ciertos antibióticos o medicación anticonvulsivante Diabetes Hipotiroidismo Talasemia Anemia moderada por deficiencia de hierro (Hb > 7 <10 g/dl) Cirrosis leve (compensada) Tumores de hígado (benignos o malignos) Epilepsia Esquistosomiasis con fibrosis del hígado Hernia diafragmática Enfermedad de Kidney Deficiencias nutricionales severas Antecedente de cirugía abdominal electiva condiciones sean resueltas " Condiciones cardiovasculares - Portadora de desórdenes tromboembólicos - Cirugía mayor con inmovilización prolongada - Portadora de enfermedad isquémica del corazón " Enfermedades crónicas/otras condiciones - Enfermedad biliar sintomática y activa - Hepatitis viral activa - Anemia severa por deficiencia de hierro (Hb <7g/dl) - Infección dérmica abdominal - Enfermedad pulmonar aguda (bronquitis, neumonía) - Infección sistémica o gastroenteritis - Cirugía abdominal de emergencia o infectada " Riesgo de ITS/VIH (recomendar el uso de condón) - Portadora de ITS (recomendar el uso de condón) (especial) Condiciones gineco-obstétricas - Utero fijo debido a cirugía previa o infección - Endometriosis - Hernia (abdominal o umbilical) " Condiciones cardiovasculares - Hipertensión moderada: (PA 160 - 179 / 100 - 109), severa (PA > 180 / 110) o enfermedad vascular - Diabetes con complicaciones vasculares y/o diabetes de más de 20 años - Enfermedad cardiaca valvular " Enfermedad crónica/otras condiciones - Cirrosis severa (descompensada) - Hipertiroidismo - Alteraciones de la coagulación - Enfermedad respiratoria crónica: asma, bronquitis, enfisema, infección pulmonar - Tuberculosis pélvica - Nefropatía, retinopatía, neuropatía " Riesgo de ITS/VIH (recomendar el uso de condón) - SIDA 1 Ciertos antibióticos (rifampicina o griseofulvina) y ciertos anticonvulsivantes como la fenitoína, carbamazepina, barbitúricos y primidona, pueden afectar el metabolismo del anestésico. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 88 Anticoncepción quirúrgica voluntaria - oclusión tubárica bilateral CONSENTIMIENTO INFORMADO Nota: si la usuaria no entiende o no habla español, deberá recibir toda la información contenida en este documento en su lengua materna y en presencia de un(a) testigo(a) que hable su mismo idioma. La usuaria estampara su firma o huella digital como prueba de su consentimiento. En caso que la usuaria sea analfabeta, se procederá a la lectura del consentimiento informado por parte del personal de salud en presencia de un(a) testigo, el(la) cual certifica que la usuaria conoce y ha comprendido el contenido del documento y ha impreso su huella digital en conformidad con el mismo y sin ningún tipo de presión. Yo .................................................................................................. mayor de edad, en pleno derecho, solicito en forma libre, informada y voluntaria, se me realice la ligadura de trompas y manifiesto lo siguiente: 1. Tengo conocimiento que los establecimientos de salud ofertan métodos temporales de anticoncepción que me pueden ser provistos. He recibido información precisa de cada uno de ellos, incluyendo beneficios y limitaciones. 2. Tuve la oportunidad de hacer preguntas específicas sobre la ligadura de trompas y fui informada, siendo todas mis preguntas respondidas satisfactoriamente y entiendo que se trata de un método permanente de anticoncepción quirúrgica, el mismo que acepto voluntariamente. 3. Estoy consciente que, como toda intervención quirúrgica, este procedimiento conlleva riesgos de los cuales he sido informada. 4. Tengo conocimiento que existe una mínima posibilidad de falla y que podría quedar embarazada. 5. Puedo solicitar más información sobre la ligadura de trompas y puedo cambiar de opinión o desistir en cualquier momento antes de la intervención quirúrgica (aunque haya firmado este documento) y no se me negaran servicios de salud sexual y reproductiva para poder elegir otro método anticonceptivo, si así lo deseo. 6. Fui informada con amplitud y claridad sobre las posibles molestas propias de este procedimiento quirúrgico. 7. Estoy informada que debo acudir al establecimiento de salud para los controles médicos correspondientes o cuando tenga alguna duda o molesta relacionada con el procedimiento. Firmo este consentimiento por mi libre voluntad y declaro que esta decisión ha sido tomada sin haber estado sujeta a ningún tipo de presión, coerción e incentivo. Lugar y fecha Firma o huella digital y nombre de la usuaria Firma y nombre del(la) orientador(a) NOTA: El consentimiento informado debe ser reproducido en papel con membrete de la institución. Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 89 AQV - oclusión tubárica bilateral para mujeres con discapacidad mental CONSENTIMIENTO INFORMADO Nota: si se dispone de una Declaración Judicial de Incapacidad Mental de la potencial usuaria, emitida por el Juez de Familia, el personal de salud procederá a la lectura del consentimiento Informado ante su(s) tutor(es) legal(es) y dos testigos. El(los) tutor(es) y los testigos manifestarán su conformidad con su forma o huella digital. Si el(los) tutor(es) no hablan español, deben recibir toda la información contenida en este documento en su lengua materna (por lo menos un testigo hablará el mismo idioma). Todos(as), tutores y testigos estamparán su forma o huella digital como prueba de conformidad. Nosotros(as) ............................................................................................................................ mayores de edad, solicitamos en forma libre, informada y voluntaria, se realice a ..................... ............................................ una ligadura de trompas. 1. Tenemos conocimiento que los establecimientos de salud ofertan métodos temporales de anticoncepción que pueden ser provistos. Hemos recibido información precisa de cada uno de ellos, incluyendo beneficios y limitaciones. 2. Tuvimos la oportunidad de hacer preguntas específicas sobre la ligadura de trompas, habiendo sido todas ellas respondidas satisfactoriamente. Asimismo entendemos que se trata de un método permanente de anticoncepción quirúrgica. 3. Estamos conscientes que, como toda intervención quirúrgica, este procedimiento conlleva riesgos de los cuales fuimos informados(as). 4. Tenemos conocimiento que existe una mínima posibilidad de falla y que ella podría quedar embarazada. 5. Nos informaron que podemos solicitar más información sobre la ligadura de trompas y podemos cambiar de opinión o desistir en cualquier momento antes de la intervención quirúrgica (aunque hayamos firmado este documento) y no se le negaran servicios de salud sexual y reproductiva para poder elegir otro método anticonceptivo. 6. Fuimos informados(as) con amplitud y claridad sobre las posibles molestas propias de este procedimiento quirúrgico. 7. Estamos informados(as) que debemos acudir con ella al establecimiento de salud para los controles médicos correspondientes o cuando exista alguna duda o molestia. Firmamos este consentimiento por nuestra libre voluntad, en presencia de dos testigos y sin haber estado sujetos(as) a ningún tipo de presión, coerción o incentivo. Lugar y fecha Firma o huella digital y nombre del tutor Firma y nombre del(la) testigo(a) Firma y nombre del(la) orientador(a) (Firma y nombre del(la) estigo(a) NOTA: Este documento debe estar acompañado por fotocopias de la Declaración Judicial de Incapacidad y de la Resolución Ministerial para la oclusión Tubárica Bilateral. El consentimiento informado debe ser reproducido en papel con membrete de la institución. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 90 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 91 VIII. BIBLIOGRAFIA 1. Bolivia, Ministerio de Salud y Previsión Social, Unidad Nacional de Atención a las Personas. Programa Nacional de Salud Sexual y Reproductiva 1999 - 2002. La Paz, 1999. 2. Ministerio de Desarrollo Humano, Secretaría Nacional de Salud. Texto de Referencia en Salud Sexual y Reproductiva. La Paz, 1996. 3. Bolivia, Seguro Básico de Salud. Guía Técnica para Atención en Salud Sexual y Reproductiva. Mayo 1999. 4. Bolivia, Ministerio de Desarrollo Humano, Secretaría Nacional de Salud, Norma Boliviana de Salud NB-SNS-01-96. Atención a la Mujer y al Recién Nacido en Institutos de Maternidad y Hospitales Departamentales. La Paz: SNS; 1996; 95-126 5. Bolivia, Ministerio de Salud y Previsión Social, Unidad Nacional de Atención a la Mujer y el Niño. Norma Boliviana de Salud NB-SNS-04-97, Anticoncepción Quirúrgica Voluntaria para Mujeres en Alto Riesgo Reproductivo. La Paz, Julio 1997. 6. Bolivia, Ministerio de Salud y Previsión Social, Unidad Nacional de Atención a la Mujer y el Niño. Norma Boliviana de Salud MSPS 4-98. Anticoncepción Quirúrgica Voluntaria, Oclusión Tubárica Bilateral en Riesgo Reproductivo. 1998. 7. Bolivia, AVSC International, Informe de Validación del Manual de Procedimientos de Anticoncepción Quirúrgica Voluntaria Femenina, Oclusión Tubárica Bilateral. La Paz, Marzo 2000. 8. Bolivia, Ministerio de Salud y Previsión Social, Unidad Nacional de Atención a las Personas. Norma Boliviana de Salud MSPS: Anticonceptivo Inyectable Solo de Progestágeno, Acetato de Medroxiprogesterona de Depósito (AMPD). Versión no publicada. 9. Hatcher, R. A., Rinehart, W., Blackburn, R., Geller, J. S., Shelton, J. D. Lo Esencial de la Tecnología Anticonceptiva, Manual para Personal Clínico. Centro para Programas de Comunicación. Facultad de Salud Pública. Universidad de Johns Hopkins, Julio, 1999. 10. México, Secretaría de Salud. Dirección General de Salud Reproductiva. Manual Técnico de Oclusión tubárica bilateral. Primera edición, marzo 1999. 11. México, Secretaría de Salud. Dirección General de Salud Reproductiva. Manual de vasectomía sin bisturí. Primera edición, marzo 1999. 12. México, Proyecto IMSS-PRIME. Salud Reproductiva. Un enfoque integral. Manual de capacitación. Instituto Mexicano de Seguro Social, 1999 13. Republic of Zambia, Ministry of Heath, Central Board of Health. Family Planning in Reproductive Health: Policy Framework, Strategies and Guidelines. 1997, section 3: 53 -114. 14. Naciones Unidas. Informe De La Cuarta Conferencia Mundial Sobre La Mujer. Beijing, 4 al 15 de Septiembre de 1995. Octubre 1995 15. Fondo de Población de la Naciones Unidas. Resumen del Programa de Acción: Conferencia internacional Sobre La Población y El Desarrollo, celebrada en El Cairo del 5 al 13 de Septiembre de 1994. 16. Organización Mundial de la Salud. Improving Access to Quality Care in Family Planning, Medical Eligibility Criteria for Initiating and Continuing Use of Contraceptive Methods. WHO, 1996. SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción Anexos 94 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 95 MÉTODOS DE DOBLE PROTECCIÓN El concepto de “doble protección” se refiere al uso de métodos «anticonceptivos» o a la asunción de comportamientos para evitar el doble riesgo de los embarazos no planeados y las ITS, incluyendo el SIDA. Con respecto a los métodos esto puede lograrse mediante el uso de dos métodos o de uno solo con este doble objetivo. Entre las modalidades más utilizadas con esta finalidad, están la combinación de un método de larga duración y el condón Blaney, L.C.; “Método combinado previene embarazo e ITS”, en Network en español, Family Health International, vol. 9, # 3,1994. , o el uso de dos métodos de barrera. También, es posible lograr este objetivo mediante comportamientos de sexo seguro. Por ello, la política sobre doble protección supone generar conciencia entre los prestadores y las usuarias, del doble riesgo que suponen los embarazos no planeados y las ITS/SIDA. Se basa en un concepto holístico de la salud sexual y reproductiva, y retoma los compromisos institucionales de formular políticas que incorporen el enfoque de género en todas sus fases. Claramente representa un avance en las condiciones que son necesarias para el ejercicio pleno de los derechos sexuales, es decir de la sexualidad placentera y sin riesgo. 1. ¿Cuándo se debe orientar e informar a la usuaria que use dos métodos para incrementar la efectividad de su método anticonceptivo? En el caso de ciertos métodos anticonceptivos, se orienta a la usuaria para que use dos métodos: q Condón: En algunos programas, también se orienta al(la) usuario(a) del condón que use un espermicida para incrementar su efectividad. Cuando ha sido posible, esta idea se ha incorporado en condones lubricados con espermicidas. q Diafragma: Las normas actuales sugieren el uso del SALUD SEXUAL Y REPRODUCTIVA diafragma con un espermicida. Según las investigaciones, el espermicida mejora la efectividad anticonceptiva. q Vasectomía: Se instruye al hombre para que use condones o que le pida a su pareja que use un método anticonceptivo por aproximadamente tres meses (ó 20 eyaculaciones) después de la vasectomía a fin de que no haya ningún espermatozoide en el semen. De ser posible, el hombre debe hacerse un análisis del semen antes de tener coito sin un método de respaldo. q Algunos proveedores podrían persuadir a la usuaria de píldoras a tener un abastecimiento de condones como respaldo en caso de que se omitan píldoras cuando se le han acabado las píldoras a la usuaria. Esta es una estrategia razonable y presenta una buena oportunidad para orientar a la usuaria sobre el uso correcto de la píldora. q Se debe proveer métodos de barrera o píldoras sólo de progestágeno a las usuarias del método de la amenorrea de la lactancia (MELA) y a las mujeres lactantes, para que inicien su uso cuando deseen o necesiten hacerlo. Preferiblemente, las mujeres lactantes no deben usar las Píldoras de Progestágeno antes de las primeras seis semanas posparto. Las usuarias del MELA pueden usar estas píldoras mientras aún dependan del MELA como doble protección o cuando los criterios del MELA ya no sean pertinentes. 2. ¿Cuándo se debe orientar e informar a la mujer/pareja que use dos métodos para protegerse contra el embarazo y las infecciones de transmisión sexual (ITS)? Las decisiones sobre los anticonceptivos deben reflejar la necesidad de evitar tanto los embarazos no planeados como las ITS. Hasta la fecha, es posible que los métodos más Norma, reglas, protocolos y procedimientos en anticoncepción 96 eficaces en evitar las ITS, especialmente el condón pero también otros métodos de barrera, no sean necesariamente los anticonceptivos más efectivos. El combinar un método de barrera con un anticonceptivo más efectivo puede maximizar el efecto de doble protección. Sin embargo, el uso de dos métodos es relativamente nuevo, y no les conviene a todos los usuarios. Puede ser difícil saber cuándo promover el uso de dos métodos, especialmente debido a que requiere más orientación, más insumos y exige más del(la) usuario(a). q método de barrera únicamente. Los usuarios motivados podrían usar sólo el condón masculino dado que, cuando se usa correcta y consistentemente, el condón es eficaz para la prevención tanto de las enfermedades como del embarazo. Si el método anticonceptivo que una mujer está usando NO la protege contra las ITS, ella debe enterarse de ello. También debe informársele que es posible que algunos métodos la protejan contra algunas ITS pero no contra otras y que se ha comprobado que sólo el condón masculino de látex es altamente eficaz para evitar el VIH. Los proveedores tienen la responsabilidad de ayudar al usuario a decidir cuál método o métodos debe usar en vista del dilema entre la prevención del embarazo y la prevención de ITS. Los proveedores han de evaluar las dos necesidades de cada usuario y facilitar una elección informada segura, apropiada y práctica. 3. Algunos mensajes: q q Algunos usuarios podrán lograr protegerse contra las ITS y el embarazo al usar un Norma, reglas, protocolos y procedimientos en anticoncepción q q q Los condones masculinos ofrecen la mejor protección contra las ITS Los condones femeninos también ofrecen protección Los espermicidas pueden ofrecer una leve protección contra las ITS bacterianas Sólo los métodos de barrera protegen contra las ITS SALUD SEXUAL Y REPRODUCTIVA SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción Firma: Elaborado por: Observaciones: FECHA Forma farmacéutica : Nombre del producto: Form. SNUS-O1 MINISTERIO DE SALUD Y DEPORTES ENTRADAS SALIDAS AJUSTES (+/-) SALDO No. y Clave Doc. Recibido de: Expedido a: Concentración: FORMULARIO DE REGISTRO DE EXISTENCIAS (Kardex Valorado) COSTO UNITARIO Fecha: FECHA Vto. FIM / No. LOTE Farmacia Institucional Municipal / 97 98 Instructivo para el llenado Formulario de Registro de Existencias (Kárdex Valorado) (Form. SNUS - 01) NOTA: Se debe llenar una tarjeta de Kárdex por cada MEDICAMENTO SEGÚN FORMA FARMACEUTICA Y CONCENTRACIÓN CÓDIGO: Registrar el número del código establecido por medicamento según la Lista de Medicamentos Esenciales. NOMBRE DEL PRODUCTO: Registrar el nombre genérico (DCI) del medicamento. UBICACIÓN: Registrar la ubicación en la que se encuentra el medicamento o insumo. (Ejemplo: Almacén 1, Estante B, Vitrina B-4, etc.) FORMA FARMACÉUTICA: Registrar la forma farmacéutica del medicamento (Ejemplo: jarabe, ampolla, comprimido, cápsula, etc.) CONCENTRACIÓN: Registrar la concentración del medicamento (Ejemplo: 5mg/5ml, 500 mg, 1.2 UI, etc). FECHA: Registrar la fecha (día, mes y año) de cada una de las transacciones que se realiza con el medicamento, insumo y reactivo registrado en la tarjeta de Kárdex de la FIM1 (ENTRADAS, SALIDAS y/o AJUSTES). ENTRADAS: Registrar la cantidad de medicamentos, insumos y/o reactivos que están ingresando a la FIM de la fuente oficial de distribución (proveedor oficial). SALIDAS: Registrar la cantidad de medicamentos o insumos que están saliendo de la FIM para consumo (entregados directamente al usuario), este dato lo registrará en base a sus recetarios/recibos haciendo la discriminación para usuarios SUMI, PROGRAMA y VENTA. Registrar la distribución secundaria a otra FIM de su red, en caso de ser su FIM de referencia y tener la función delegada de abastecer a las FIM de su red AJUSTES: Registrar las cantidades de medicamentos e insumos que salen de la FIM, AJUSTES (-) y medicamentos e insumos que ingresan a la FIM AJUSTES (+) por razones diferentes a consumo usuario y entregas que no sean del proveedor oficial. Los diferentes tipos de ajuste se registran según el siguiente cuadro de abreviaciones: AJUSTES POSITIVOS - Transferencia - Préstamo ingresado - Inventario físico - Error de registro - Recibido de otra fuente - Devolución de préstamo AJUSTES NEGATIVOS = = = = = = TR PRI IN ER ROF DVPR - Transferencia Préstamo salido Inventario físico Error de registro Expiración Dañados/fallados Robo Capacitación Pérdida Promoción = = = = = = = = = = TR PRS IN ER EXP DF RB CP PD PRM SALDO: Actualizar el saldo después de cada transacción (movimiento): si es una ENTRADA, sume la cantidad de medicamentos, insumo o reactivo que están ingresando a la FIM al saldo, si es una SALIDA, reste del saldo la cantidad entregada por concepto de usuario SUMI, PROG. o VENTA. En el caso de los ajustes: si es un AJUSTE POSITIVO, sume al saldo la cantidad que ingresa como ajuste positivo y si es un AJUSTE NEGATIVO, reste al saldo la cantidad que sale como ajuste negativo. No y Clave Doc.: Registrar la clave o el número de documento con el que ha enviado o recibido los medicamentos, insumos o reactivos (Ejemplo: El número de la nota de remisión/recepción, Factura, números de recetario/recibo, etc.). Recibido de: Registrar el nombre del Proveedor o FIM de referencia del que está recibiendo el medicamento, insumo o reactivo. Expedido a: Registrar SUMI, si el producto entregado corresponde a usuarios SUMI; Programas, si el producto entregado corresponde a usuarios de Programa o Venta, si el producto está siendo vendido a usuarios no contemplados en los dos anteriores. Si su FIM es la de referencia y realiza distribución secundaria a las otras FIM de su red, registre el nombre de la FIM al que usted está realizando la distribución secundaria. COSTO UNITARIO: Registrar el costo unitario al que se está adquiriendo el medicamento, insumo o reactivo (costo proveedor). SALDO REVALORIZADO: Registrar el saldo monetario que equivale al saldo en existencia de medicamentos, insumos o reactivos, multiplicado por el costo unitario revalorizado. FECHA DE VENCIMIENTO: Anotar la fecha de expiración o vencimiento que esta consignada en el envase del medicamento, insumo o reactivo registrado. No DE LOTE: Anotar el numero de lote que está consignado en el envase del medicamento, insumo o reactivo registrado. 1 Farmacia Institucional Municipal Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 99 FIM MINISTERIO DE SALUD Y DEPORTES RECETARIO / RECIBO Form. SNUS-O2 Servicio Departamental de Salud: Municipio: Farmacia Institucional Municipal SUMI: No. de Registro PROGRAMAS VENTA Red: Establecimiento: Nombre del Usuario: Edad: Domicilio: Otro registro: Sexo: F M Fecha: DIAGNOSTICO: CODIGO MEDICAMENTO (Nombre Generico, Forma Farmaceutica y Concentracion) CANTIDAD RECETADA DISPENSADA VALOR UNITARIO TOTAL TOTAL Firma del Usuario: Dispensado por: C.I.: Firma: SELLO INDICACIONES: Rp./ Recetado por: Telefono: SALUD SEXUAL Y REPRODUCTIVA Firma: Norma, reglas, protocolos y procedimientos en anticoncepción 100 Instructivo para el llenado del Recetario Recibo (Form. SNUS - 02) El Recetario Recibo es un instrumento de registro diario de consumo que debe ser llenado por el prescriptor, luego de prestar atención médica al usuario y posteriormente por el dispensador al momento de realizar la entrega del medicamento o insumo al usuario. El recetario recibo se debe llenar (un original y tres copias), este formulario tiene una casilla con No de registro el cual irá preimpreso para facilitar el control. 1. 2. 3. 4. Original: Primera copia: Segunda copia: Tercera copia: Entregar al usuario Adjuntar a la Historia Clínica Archivo FIM Archivo para descargo. Los datos a registrase en el Recetario/Recibo se anotarán con letra clara y legible; estos datos son los siguientes: SEDES Registrar el Nombre del SEDES al que corresponde el Establecimiento de Salud. MUNICIPIO Registrar el Nombre del Municipio al que corresponde el Establecimiento de Salud. RED Registrar el nombre de la Red de salud a la que corresponde el Establecimiento de Salud ESTABLECIMIENTO Registrar el nombre del Establecimiento de Salud donde se presta la atención. SUMI: No de Registro Si el medicamento o insumo suministrado corresponde al SUMI, registrar en la casilla SUMI, con números y letras legibles el No de Registro del usuario que se atiende. PROGRAMAS Si el medicamento o insumo suministrado corresponde a un Programa, registrar en la casilla. PROGRAMA, el nombre al que pertenece el programa, por ejemplo: Tuberculosis (TB), Programa Ampliado de Inmunizaciones (PAI), Salud Sexual y Reproductiva (SSR). VENTA Si el medicamento o insumo suministrado, tiene costo para el usuario, marcar con un “X” en la casilla VENTA. NOMBRE DEL USUARIO Registrar con letra clara los Nombres, Apellido Paterno y Materno del(la) usuario(a). EDAD Registrar en números legibles la Edad del(la) usuario(a). SEXO Marcar con una “X” en la casilla F, si el sexo de la usuaria es femenino o en la casilla M, si el sexo del usuario es masculino. DOMICILIO Registrar el domicilio completo del usuario, zona, barrio, calle y número de vivienda. OTRO REGISTRO Registrar el número de control de la institución o el numero de la carpeta familiar. FECHA Registrar la fecha en que se prescribe el recetario/ recibo al usuario. DIAGNOSTICO Registrar claramente el Diagnóstico. CODIGO Registre el número del código establecido por medicamento según la lista de medicamentos esenciales. MEDICAMENTO Registrar claramente el nombre genérico (DCI), forma farmacéutica y concentración de cada medicamento o insumo recetado. (Nombre genérico, forma farmacéutica y concentración CANTIDAD El prescriptor, debe registrar: En la columna cantidad RECETADA, la cantidad de cada uno de los medicamentos o insumos prescritos. El dispensador, debe registrar: En la columna cantidad DISPENSADA, la cantidad de cada uno de los medicamentos e insumos entregados al usuario. VALOR UNITARIO Registrar el costo UNITARIO, de cada uno de los medicamentos o insumos entregados al usuario. VALOR TOTAL Multiplicar el valor unitario por la cantidad dispensada de cada uno de los medicamentos o insumos entregados al usuario. TOTAL Registrar la suma del valor total de los medicamentos dispensados. FIRMA DEL PACIENTE: Deberá firmar el paciente. C.I.: Registrar el número de carnet de identidad del usuario atendido. DISPENSADO POR: Registrar con letra clara y legible el nombre del dispensador. FIRMA: Firma del dispensador. SELLO: Sellar con el sello del Establecimiento de salud, cada recetario/recibo entregado al usuario como constancia de atención realizada por el servicio. INDICACIONES RP. / Registrar claramente la dosis y la frecuencia con la que se debe consumir el medicamento o insumo recetado; este registro debe realizarlo el prescriptor. RECETADO POR: Registrar con letra clara y legible el nombre del prescriptor. FIRMA: Firma del prescriptor. TELEFONO: Registrar el teléfono del prescriptor, y/o el teléfono de la institución. Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción Firma: Elaborado por: Observaciones: MEDICAMENTOS E INSUMOS FORMA FARMACEUTICA Red: Responsable: C O D I G O Municipio: CONCENTRACION A PROG. I SUMI I III VENTA I+II+III TOTAL SALDO A INICIO DEL MES I SUMI I PROG. III VENTA RECIBIDO EN EL MES B I+II+III TOTAL Mes reportado: I SUMI Establecimiento: I PROG. III VENTA CONSUMO DEL MES C I+II+III TOTAL Cant. D Tipo Tipo Fecha: Cant. día I SUMI E mes I / III / I+II+III año VENTA A+B-C+D PROG. TOTAL Farmacia Institucional Municipal SALDO DISPONIBLE FINAL DEL MES FIM Negativos(-) AJUSTES Positivos (+) INFORME MENSUAL DE MOVIMIENTO DE MEDICAMENTOS E INSUMOS (IMM) Servicio Departamental de Salud: Form. SNUS-O3 MINISTERIO DE SALUD Y DEPORTES 101 102 Instructivo para el llenado del Informe Mensual de Movimiento de Medicamentos e Insumos (IMM) (Form. SNUS-03) Este informe debe ser realizado y remitido en forma mensual según calendario siendo la fecha límite de entrega el 5to día del mes siguiente. FIM2 FIM de Referencia Gerente de Red SEDES Elaborar el IMM de su FIM y remitir a: Elaborar el consolidado de las FIM bajo su responsabilidad incluyendo el IMM de su FIM y remitirlo a: Elaborar el consolidado de las FIM de referencia bajo su responsabilidad y remitirla a: Elaborar el consolidado de los Gerentes de Red de su regional y remitirlo a: 1.Original: Archivo de la FIM 1.Original: Archivo FIM de referencia 1.Original : Archivo de la Red 1.Original: Archivo SEDES 2.Primera copia: FIM de referencia3 2.Primera copia: DILOS 2.Primera copia: SEDES4 /JEFE FRM-LAB5 2.Primera copia: MSD / UNIMED6 3.Segunda copia: DILOS7 3.Segunda copia: Gerente de red 3.Segunda copia: SEDES / Resp. SSR 8 3.Segunda copia : MSD / DDSS9 4.Tercera copia: Gerente de red 4.Tercera copia: Archivo para descargo. 4.Tercera copia: SEDES / Resp. SUMI10 4.Tercera copia: MSD / UNG-SUMI. SERVICIO DEPARTAMENTAL DE SALUD MUNICIPIO ESTABLECIMIENTO RESPONSABLE RED MES REPORTADO CODIGO MEDICAMENTOS E INSUMOS FORMA FARMACEUTICA CONCENTRACION “A” SALDO A INICIO DEL MES SUMI I PROG. II VENTA III TOTAL I + II + III “B” RECIBIDO EN EL MES SUMI I PROG. II VENTA III TOTAL I + II + III “C” CONSUMO DEL MES SUMI I PROG. II VENTA III TOTAL I + II + III “D” AJUSTES Registrar el nombre del SEDES al que corresponde la información. Registrar el nombre del Municipio al que corresponde el Informe. Registrar el nombre del Establecimiento de Salud al que corresponde el Informe. Registrar el nombre de la persona responsable del Establecimiento de Salud. Registrar el nombre de la Red de salud a la que corresponde el Establecimiento de Salud Registrar el día, mes y año del mes que se está reportando. Registrar el número del código establecido por medicamento según la Lista de Medicamentos Esenciales. Registrar los medicamentos e insumos que se utilizan en el Establecimiento de Salud utilizando el nombre genérico (DCI). Registrar la forma farmacéutica del medicamento (Ejemplo: jarabe, ampolla, comprimido, cápsula, suspensión, etc.). Registrar la concentración del medicamento (Ejemplo: 5mg/ml, 50mg, 1.000.000 U.I., etc.). Registrar el saldo de medicamentos con el que se inicia el mes, este saldo debe ser el mismo con el que se terminó el mes anterior; por tanto, debe copiar el dato de la columna E, SALDO DISPONIBLE FINAL DEL MES del Informe Mensual de Movimiento (IMM). Copiar en la columna A SALDO A INICIO DEL MES SUMI I el saldo con el que se terminó el mes anterior, de la Columna E SALDO DISPONIBLE FINAL DEL MES SUMI I , Informe de Movimiento Mensual del mes anterior. Copiar en la columna A SALDO A INICIO DEL MES PROG. II el saldo con el que se terminó el mes anterior, de la Columna E SALDO DISPONIBLE FINAL DEL MES PROG. II, Informe de Movimiento Mensual del mes anterior. Copiar en la columna A SALDO A INICIO DEL MES VENTA III el saldo con el que se terminó el mes anterior, de la Columna E SALDO DISPONIBLE FINAL DEL MES VENTA III , Informe de Movimiento Mensual del mes anterior. Copiar en la columna A SALDO A INICIO DEL MES TOTAL I + II + III el saldo con el que se terminó el mes anterior, de la Columna E SALDO DISPONIBLE FINAL DEL MES TOTAL I + II + III, Informe de Movimiento Mensual del mes anterior. Registrar la cantidad de medicamentos, insumos y reactivos recibida de su proveedor oficial. (Copiar este dato de la columna de ingresos de su tarjeta Kárdex) Registrar la cantidad de medicamentos e insumos recibidos para el SUMI en el mes. Registrar la cantidad de medicamentos e insumos recibidos para PROG. en el mes. Registrar la cantidad de medicamentos e insumos recibidos para la VENTA en el mes. Sumar las cantidades de medicamentos recibidos en el mes que se reporta tanto para SUMI I, PROG. II y VENTA III . Registrar las cantidades consumidas (entregadas al usuario en el mes), de los medicamentos e insumos. Registrar la cantidad de medicamentos e insumos consumidos (entregados a usuarios del SUMI ) en el mes. Registrar la cantidad de medicamentos e insumos consumidos (entregados a usuarios de PROG.) en el mes. Registrar la cantidad de medicamentos e insumos consumidos (entregados a usuarios por VENTA) en el mes. Sumar el consumo de medicamentos e insumos tanto del SUMI I, PROG. II y VENTA III. Registrar las cantidades de medicamentos e insumos que salen de la FIM, AJUSTES (-) y medicamentos e insumos que ingresan a la FIM AJUSTES (+) por razones diferentes a consumo usuario y entregas que no sean del proveedor oficial. Los diferentes tipos de ajuste se registran según el siguiente cuadro de abreviaciones: AJUSTES POSITIVOS - “E” SALDO DISPONIBLE AL FINAL DEL MES SUMI I PROG. II VENTA III TOTAL I + II + III Observaciones: Elaborado por: Firma: Fecha: 2 3 4 5 6 7 8 9 10 Transferencia Préstamo ingresado Inventario físico Error de registro Recibido de otra fuente Devolución de préstamo AJUSTES NEGATIVOS = = = = = = TR PRI IN ER ROF DVPR - Transferencia Préstamo salido Inventario físico Error de registro Expiración Dañados/fallados = = = = = = TR PRS IN ER EXP DF - Robo Capacitación Pérdida Promoción = = = = RB CP PD PRM Registrar el SALDO DISPONIBLE FINAL DEL MES aplicando la siguiente formula A + B + C, tanto para SUMI, PROG. y VENTA. Sumar columna A SALDO INICIO DEL MES SUMI I + Columna B RECIBIDO EN EL MES SUMI I – Columna C CONSUMO DEL MES SUMI I + Columna D AJUSTES Positivo, en caso de que el SUMI tenga un ingreso de una fuente diferente al de su proveedor oficial (este dato copiar de la tarjeta de Kárdex) – Columna D AJUSTE Negativo, en caso de que el SUMI tenga una salida diferente a la de consumo usuario. Sumar columna A SALDO INICIO DEL MES PROG. II + Columna B RECIBIDO EN EL MES PROG. II – Columna C CONSUMO DEL MES PROG. II + Columna D AJUSTES Positivo, en caso de que el PROG. tenga un ingreso de una fuente diferente a la de su proveedor oficial (este dato copiar de la tarjeta de Kárdex) – Columna D AJUSTES Negativo, en caso de que el PROG. tenga una salida diferente a la de consumo usuario (este dato copiar de la tarjeta de Kárdex). Sumar columna A SALDO INICIO DEL MES VENTA III + Columna B RECIBIDO EN EL MES VENTA III – Columna C CONSUMO DEL MES VENTA III + Columna D AJUSTES Positivo, en caso de que VENTA tenga un ingreso de una fuente diferente al de su proveedor oficial (este dato copiar de la tarjeta de Kárdex) – Columna D AJUSTES Negativo, en caso de que VENTA tenga una salida diferente a la de consumo usuario (este dato copiar de la tarjeta de Kárdex). Sumar SALDO DISPONIBLE FINAL DEL MES SUMI I, PROG. II y VENTA III. Registrar todas las explicaciones adicionales al formulario que no puede registrar en números y que sirven para explicar, por ejemplo (de donde y hacia donde se están realizando los ajustes, etc.). Registrar el Nombre y Apellido del responsable de la FIM que está elaborando el Informe. Firmar como constancia de quien elabora y reporta el informe. Registrar el día, mes y año en el que se elabora el Informe. Farmacia Institucional Municipal Farmacia Institucional Municipal que se encuentra en el C.S. de mayor complejidad de su municipio, será la responsable de consolidar y remitir toda la información de las FIM de su municipio. Servicio Departamental de Salud Farmacia y Laboratorio Unidad de Medicamentos Directorio Local de Salud Salud Sexual y Reproductiva Dirección de Desarrollo de Servicios de Salud Seguro Universal Materno Infantil Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA SALUD SEXUAL Y REPRODUCTIVA MEDICAMENTOS E INSUMOS Norma, reglas, protocolos y procedimientos en anticoncepción Firma: Elaborado por: Observaciones: C O D I G O día mes a: FORMA FARMACEUTICA año SALDO DISPONIBLE FINAL DEL PERIODO A año SUMI I PROG. I VENTA III TOTAL I+II+III Copiar SALDO DISPONIBLE FINAL DEL MES Columna E Form SNUS 03 IMM del último mes del trimestre mes CONCENTRACION día IMM 1 Red: Responsable: Periodo de: Municipio: IMM 2 IMM 3 SUMI IMM1+IMM2+IMM3 3 CPM I IMM 2 día IMM 3 PROGRAMA IMM1+IMM2+IMM3 3 Fecha: IMM 1 B / / IMM 1 mes CPM I CONSUMO PROMEDIO MENSUAL (C.P.M) año IMM 2 IMM 3 VENTA IMM1+IMM2+IMM3 3 Nivel Mínimo: Nivel Máximo: CPM III TOTAL I+II+III CPM FIM TOTAL TOTAL A/B MESES DE EXISTENCIA DISPONIBLES (M.E.D) C meses meses Establecimiento de salud: SUMI I D VENTA III TOTAL I+II+III Total FIMs que reportaron E Farmacia Institucional Municipal SUMI I PROG. I VENTA III D-A TOTAL I+II+III CANTIDAD A SOLICITAR FIM Total FIMs bajo su responsabilidad PROG. I B x Nivel Máximo CANTIDAD MAXIMA CONSOLIDADO PEDIDO TRIMESTRAL DE MEDICAMENTOS E INSUMOS (CPT) Servicio Departamental de Salud: Form. SNUS-O4 MINISTERIO DE SALUD Y DEPORTES 103 104 Instructivo para el llenado del Informe Mensual de Movimiento de Medicamentos e Insumos (IMM) (Form. SNUS-03) Este informe debe ser realizado y remitido en forma mensual según calendario siendo la fecha límite de entrega el 5to día del mes siguiente. FIM primer Nivel FIM de Referencia12 Gerente de Red SEDES Elaborar el CPT de su FIM y remitir a: Elaborar el consolidado de las FIM bajo su responsabilidad incluyendo el CPT de su FIM y remitirlo a: Elaborar el consolidado de las FIM de referencia bajo su responsabilidad y remitirlo a: Elaborar el consolidado de los Gerentes de Red de su regional y remitirlo a: 1.Original: Archivo de la FIM 1.Original: Archivo de la FIM de referencia. 1.Original : Archivo de la Red 1.Original: Archivo SEDES 13 2.Primera copia: Se envía a la FIM de referencia 2.Primera copia: Se envía al DILOS 2.Primera copia: SEDES / JEFE FRMLAB 2.Primera copia: MSD / UNIMED14 3.Segunda copia: Se envía al DILOS15 3.Segunda copia: Se envía al Gerente de red 3.Segunda copia: SEDES / Resp. SSR 3.Segunda copia: MSD / DSS16 4.Tercera copia: Gerente de Red. 4.Tercera copia: Archivo para descargo. 4.Tercera copia: SEDES / Resp. SUMI 4.Tercera copia: MSD / UNG-SUMI.17 SEDES Registrar el nombre del SEDES al que corresponde la información MUNICIPIO Registrar el nombre del Municipio al que corresponde el Informe. ESTABLECIMIENTO Registrar el nombre del Establecimiento de Salud al que corresponde el Informe. RESPONSABLE Registrar el nombre de la persona responsable del Establecimiento de Salud. RED Registrar el nombre de la Red de salud a la que corresponde el Establecimiento de Salud PERIODO DE Registrar el día, mes y año del trimestre al que corresponde el informe (1er día del mes al que corresponde el trimestre al ultimo día del mes que termina el trimestre). NIVEL MAXIMO18 19 Registrar el nivel máximo fijado por nivel central para su establecimiento de salud. NIVEL MINIMO Registrar el nivel mínimo fijado por nivel central para su establecimiento de salud. CODIGO Registrar el número del código establecido por medicamento según la Lista de Medicamento Esenciales. MEDICAMENTOS E INSUMOS Registrar los medicamentos e insumos que se utilizan en el Establecimiento de Salud. FORMA FARMACEUTICA Registrar la forma farmacéutica del medicamento (Ejemplo: jarabe, ampolla, comprimido, cápsula, suspensión, etc.). CONCENTRACIÓN “A” SALDO DISPONIBLE FINAL DEL PERIODO Registrar la concentración del medicamento (Ejemplo: 5mg/ml, 50mg, 1.000.000 UI, etc.). Copiar en esta columna SALDO DISPONIBLE FINAL DEL MES “Columna E” del Informe Mensual de Movimiento (IMM) del ultimo mes al que corresponde el informe (IMM 3). SUMI I Copiar en esta columna el saldo SUMI I PROG. II Copiar en esta columna el saldo PROG. II VENTA III Copiar en esta columna el saldo VENTA III TOTAL (I + II + III) Copiar en esta columna el TOTAL I+II+III “B” CONSUMO PROMEDIO MENSUAL Registrar en esta a columna CONSUMO PROMEDIO MENSUAL del trimestre como FIM, (Calculando el consumo promedio mensual de SUMI, PROG. y VENTA, para posteriormente sumar los consumos de cada uno y tener el total como FIM). SUMI Copiar del Informe de Movimiento Mensual (IMM) Form. SNUS 03, columna C CONSUMO DEL MES SUMI I, el dato de consumo del 1er mes del trimestre (IMM1), copiar de la columna C CONSUMO DEL MES SUMI I, el dato de consumo del 2do mes del trimestre (IMM 2), copiar de la columna C CONSUMO DEL MES SUMI I, el dato de consumo del 3er mes del trimestre (IMM 3). Aplicar la siguiente formula. IMM 1 + IMM 2 + IMM 3 = CPM I 3 11 Farmacia Institucional Municipal 12 Farmacia Institucional Municipal de referencia que se encuentra en el centro de salud de mayor complejidad de su municipio, responsable de consolidar y remitir toda la información de las FIM de su municipio. 13 Servicio Departamental de Salud 14 Ministerio de Salud y Deportes / Unidad de medicamentos 15 Directorio Local de Salud. 16 Ministerio de Salud y Deportes / Dirección de Desarrollo de Servicios de Salud 17 Ministerio de Salud y Deportes / Unidad Nacional de Gestión – Seguro Universal Materno Infantil 18 Es el nivel máximo de existencias expresado en meses, al que debe llegar un almacén después de recibir una nueva dotación de medicamentos y/o insumos, estos niveles son fijados por el nivel central 1 vez al año. 19 Es el nivel mínimo de existencias expresado en meses, en el que un almacén debe encontrarse al momento de recibir una nueva dotación de medicamentos y/o insumos, estos niveles son fijados por el nivel central 1 vez al año. Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 105 SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 106 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 107 SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 108 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA 109 SALUD SEXUAL Y REPRODUCTIVA Norma, reglas, protocolos y procedimientos en anticoncepción 110 Norma, reglas, protocolos y procedimientos en anticoncepción SALUD SEXUAL Y REPRODUCTIVA