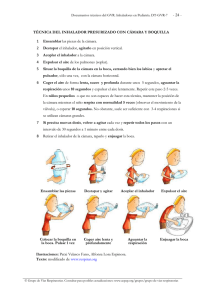
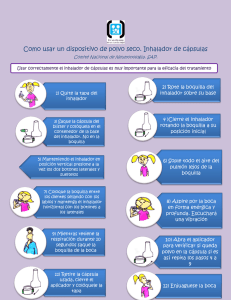
Breve historia de la terapia inhalatoria y de los fármacos
Anuncio

Mª del Carmen Arcay Veira C.S. Os Mallos A Coruña 2013 Breve historia de la terapia inhalatoria y de los fármacos Antigüedad Ya en las antiguas civilizaciones de China, India y Egipto, hace unos 4000 años, se trataban los problemas respiratorios con vahos de plantas como la Datura stramonium o la Atropa belladona, ricas en escopolamina y atropina, por sus efectos relajantes sobre la musculatura bronquial. En la antigua China ya eran conocidas las propiedades simpaticomiméticas y broncodilatadoras de la efedra, planta de la que se obtiene la efedrina. En el Papiro de Ebers se encuentra una receta contra el asma que consistía en calentar una mezcla de hierbas sobre una piedra caliente, cuyos humos el paciente debía inhalar. Balnearios Pero la verdadera terapia inhalatoria empieza en la segunda mitad del siglo XIX y en los balnearios está el origen de las nebulizaciones (del latín nebula, niebla o vapor) con fines terapéuticos. En 1849 en el Balneario de Euzet-les-Bains (Francia), Auphan, médico del mismo, construye una sala de inhalación vaporarium en la que una columna de agua, que chocaba contra la pared, producía un fino aerosol de partículas acuosas. Unos años antes, en 1828, Schneider y Waltz habían inventado un pulverizador, el hidroconion, que reducía los líquidos a lluvia menuda. Este se utilizó en sanatorios de montaña en Suiza, para hacer respirar a los afectos de tuberculosis aerosoles de agua de mar, que se trasladaba desde la costa mediterránea exclusivamente para 1 Mª del Carmen Arcay Veira dicho uso. Este invento fue considerablemente mejorado en 1856 por Sales-Girons, médico del Balneario de Perrefonds-les-Bains que desarrolló el primer inhalador portátil. En dicho balneario acondicionó una sala de inhalación de agua mineral vaporizada en estado natural. Con él los enfermos podían hacer inhalaciones de infusiones balsámicas y antisépticas en sus domicilios. Poco más tarde aparece el pulverizador de caldera de Siegle, cuyo vapor era generado por una fuente de calor consistente en una lámpara de alcohol o un soplete de gas. Clínicos alemanes relevantes como Lebert, Niemeyer y Skoda, entre otros, lo incorporaron a su arsenal terapéutico. Estos aparatos tuvieron grandes detractores que afirmaban, con algo de razón como más tarde se pudo demostrar, que las partículas inhaladas no alcanzaban las vías respiratorias periféricas, porque impactaban la mayoría de ellas en las paredes del tracto respiratorio superior. Siendo, por tanto, ineficaces. Pero la técnica se impuso y se siguieron inventando nuevos modelos que fueron los precursores de los sistemas actuales. Siglo XX El desarrollo de los modernos sistemas de administración de medicamentos por vía inhalatoria está ligado a los avances en la farmacología del asma que tuvieron lugar a comienzos del siglo XX. En esta etapa destacan dos hechos muy importantes: En 1901 Takamine y Aldrich aislaron, por separado, la adrenalina (epinefrina), potente fármaco broncodilatador, que sería admistrado por primera vez por vía inhalada en Londres en el año 1929 por Percy Camps. Una vez conseguida la sustancia broncodilatadora por antonomasia, el reto era sintetizar derivados con la misma actividad pero con menos efectos secundarios. En 1902 Bulling inventa un nebulizador automático accionado por un motor eléctrico. Estos dos acontecimientos generaron dos líneas de investigación hasta el final de la década de los 50: • Una de ellas pretendió conseguir fármacos broncodilatadores derivados de la adrenalina pero con menos efectos secundarios. • La otra trató de conseguir el perfeccionamiento de los aparatos mediante la reducción de su tamaño e incrementando el número de partículas con diámetro inferior a 5 micras, las únicas capaces de llegar a las zonas más distales de las vías respiratorias. En la línea de investigación sobre fármacos destacan los siguientes pasos: En 1947 Ahlquist identifica los receptores α y β adrenérgicos, mientras que Lands hace lo mismo con los receptores β1 y β2 en 1967. Estos avances permitieron investigaciones posteriores sobre broncodilatadores específicos con actividad mínima sobre los receptores adrenérgicos cardiovasculares y musculares. Con este descubrimiento, la compañía farmacéutica Allen & Hanburys (después parte de GlaxoSmithKline) produce en el año 1969 el salbutamol, con el nombre comercial de Ventolin®. En la década de los 70 se desarrollan fármacos como el salbutamol y la terbutalina, entre otros. También el primer esteroide inhalado: dipropionato de beclometasona. Empiezan a utilizarse, en la década de los 80, los β adrenérgicos de acción prolongada como el formoterol y el salmeterol. También los corticoides inhalados como la budesonida y fluticasona. 2 Mª del Carmen Arcay Veira A finales del siglo XX aparecen las combinaciones de β2 agonista de larga duración y los corticoides inhalados. En cuanto a la otra rama de la investigación, dispositivos para inhalar, tenemos lo siguiente: En 1930 hacen su aparición los primeros nebulizadores en los que el sistema manual de bombeo se sustituye por un chorro continuo de aire u oxígeno producido por un compresor de membrana accionado por energía eléctrica. En 1938 se comercializa el primer vaporizador. Pero el verdadero auge de la terapia inhalada tiene lugar en EEUU en 1956 con la aparición del primer cartucho presurizado ideado por un médico llamado G. Maison y padre de una niña asmática que le pedía constantemente un inhalador más pequeño y menos complicado que los nebulizadores de la época. Como dato curioso diremos que el presurizado fue diseñado por la industria cosmética americana para ser utilizado como un dispositivo de perfumería. De los perfumes en aerosol tomó la idea G. Maison. El primer inhalador manual y portátil de dosis controlada fue el MEDIHALER®. Se comercializó en dos versiones: Medihaler- Epi (epinefrina) y Medihaler-Iso (isoproterenol). Los elementos básicos del mencionado inhalador son: • Un cartucho o cilindro metálico que contiene el fármaco en solución o suspensión en un gas propelente a una presión de cuatro atmósferas. El propelente es el freón. Con este nombre se designa a compuestos gaseosos derivados de los clorofluorocarbonos (CFC). • Una válvula dosificadora que liberaba la dosis exacta en cada disparo. • Una carcasa o envase de plástico externo en donde encaja el cilindro, al presionar este hacia abajo, se acciona la válvula y el aerosol sale a presión a través de un orificio. Protocolo de Montreal En el año 1974 Molina y Rowland lanzan la hipótesis de que los CFC son perjudiciales para la capa de ozono. Dicha hipótesis fue reforzada en 1987 por Farman. En esta fecha, los representantes de veintisiete países reunidos en Montreal acordaron una reducción del 50% para 1999. En 1990 los firmantes del protocolo de Montreal decidieron eliminar por completo los CFC en el año 2000. Este hecho obligó a los investigadores a buscar alternativas a dichos gases por otros que no fuesen nocivos para el medio ambiente. Los propelentes tradicionales (CFC-11, CFC-12, CFC-114) empezaron a ser sustituidos por otros más ecológicos como los hidrofluoroalcanos (HFA) y los hidrofluorocarbonos (HFC). Además de dañar menos la capa de ozono, tienen mayor temperatura de salida: +140C frente a -20C de los antiguos, disminuyen el efecto frío-freón, tienen un mayor depósito pulmonar y menor impacto orofaríngeo. MODULITE® es un nuevo sistema que utiliza los ecológicos HFA y, además, libera partículas más pequeñas, más adecuadas para el depósito pulmonar, en una nube más lenta que facilita la técnica de inhalación. Otra alternativa son los dispositivos de polvo seco. 3 Mª del Carmen Arcay Veira Dispositivos de polvo seco La historia de este tipo de inhaladores va unida al descubrimiento del cromoglicato disódico por Roger Altounyan. Médico de profesión, ejerció durante varios años en Siria donde conoció un medicamento natural obtenido de una hierba denominada vulgarmente biznaga. Esta se utilizaba desde la antigüedad en países árabes de la ribera mediterránea en procesos asmáticos entre otras patologías por sus propiedades relajantes del músculo liso. Estudió y experimentó en sí mismo, dado que era asmático, llegando a la conclusión de que el derivado conocido como cromoglicato disódico actuaba como protector de la crisis de broncoespasmo. La consecuencia de este descubrimiento fue la presentación en 1967 del Spinhaler®, aparato inhalador monodosis, especialmente diseñado para el empleo del cromoglicato. En 1976 Paterson y Crompton observaron que un elevado porcentaje de pacientes que hacían mal la técnica con los dispositivos presurizados, usaban correctamente el Spinhaler®. A partir de dicha observación plantearon la necesidad de fabricar otros dispositivos de polvo seco para administrar broncodilatadores. En 1977 apareció el Rotahaler®. Más tarde, el Diskhaler®. Otro invento motivado también por razones subjetivas fue el sistema Turbuhaler®. Lo inventó un ingeniero sueco, Kjell Wetterlin, cuya hija era asmática. Fue comercializado en 1988. Fármacos El hecho de que diversos fármacos se pudiesen administrar directamente o con cámaras espaciadoras ha supuesto un cambio importantísimo en el pronóstico y en la calidad de vida de los pacientes con enfermedades obstructivas broncopulmonares. Broncodilatadores Aumentan el calibre de la luz bronquial al relajar el músculo liso de la vía aérea. Hay dos tipos: β2 adrenérgicos de acción corta y los de acción prolongada, y anticolinérgicos o antimuscarínicos. Los β2 adrenérgicos de acción corta son el salbutamol, la terbutalina y el fenoterol. Se utilizan como medicación de rescate, para controlar los síntomas de forma rápida. Hay un inicio rápido de su acción (2-3 minutos) y una dilatación franca a los 15, pero su efecto persiste de 3 a 6 horas. Existen presentaciones con inhalador presurizado, en polvo seco y para nebulización. Los β2 adrenérgicos de acción prolongada son el salmeterol y el formoterol. Mantienen la broncodilatación durante 12 horas tras la inhalación. Ambos tienen un efecto broncodilatador y broncoprotector muy similar. En cuanto al comienzo de acción, el salmeterol tiene un inicio más lento (10-20 minutos), frente al formoterol (3 minutos). El indacaterol, rápido inicio de la acción y un efecto duradero por lo que puede administrarse cada 24 horas. Presentación en polvo seco (Onbrez Breezhaler®). Los anticolinérgicos o antimuscarínicos son fármacos utilizados para tratar la obstrucción bronquial, sobre todo en EPOC. Reducen la hipersecreción de moco de las vías aéreas, inhiben la 4 Mª del Carmen Arcay Veira broncoconstricción refleja colinérgica y atenúan el tono vagal de la vía aérea, que constituye el principal componente reversible de esta enfermedad. Los hay de dos tipos: Acción corta. La atropina fue el primer fármaco utilizado, pero pronto se desechó por sus efectos cardiovasculares. Aparecen derivados como el bromuro de oxitropio y el bromuro de ipratropio (Atrovent®). Con este último la broncodilatación aparece aproximadamente a los 5 minutos de ser inhalado. Su eficacia se mantiene de 3 a 6 horas. Presentaciones en cartucho presurizado, polvo seco y nebulización. Mejora la función pulmonar y sintomás de la EPOPC. Es efectivo en las exacerbaciones de asma, sobre todo en pacientes con mala respuesta inicial al tratamiento con β2 adrenérgicos. Acción prolongada. En el 2002 aparece el bromuro de tiotropio que mantiene la broncodilatación durante 24 horas. Se administra en polvo seco y en solución para inhalar (Spiriva® y Spiriva Respimat®). Glucocorticoides Son hormonas producidas en la corteza suprarrenal y descubiertas en 1855. Sus derivados sintéticos conocidos como esteroides o corticoesteroides se utilizan por su gran potencia antiinflamatoria e inmunosupresora. Los inhalados reducen la inflamación de la mucosa y tienen pocos efectos sistémicos porque se inactivan rápidamente en el hígado. Su efecto comienza a notarse entre 3 y 7 días tras su administración. Los inhalados estuvieron comercializados un poco más tarde que los broncodilatadores. Los primeros intentos se hicieron, sin mucho éxito, con la dexametasona. El dipropionato de beclometasona hizo posible, en 1972, la sustitución de los corticoides orales por la vía inhalatoria. En 1984 se comercializa la budesonida, segunda generación de corticoides inhalados Disponemos de los siguientes glucocorticoides inhalados: • Dipropionato de beclometasona • Budesonida • Fluticasona • Flunisolida • Furoato de mometasona, entre otros. Su administración mantenida en el tiempo reduce el número de células inflamatorias de las vías respiratorias y, por tanto, la hiperrespuesta bronquial. Para ello su administración debe ser sostenida y no suspender el tratamiento aunque no haya síntomas. La mejoría de la función pulmonar se produce 6-8 semanas después del inicio del tratamiento. Siempre debe utilizarse la mínima dosis necesaria para el control total del asma. En general suelen administrarse cada 12 horas. La guía GOLD aconseja utilizar el corticoide y el broncodilatador con el mismo tipo de dispositivo. Asociaciones o terapia combinada. • Salmeterol+fluticasona 5 Mª del Carmen Arcay Veira • Formoterol+budesonida • Formoterol+beclometasona (partículas extrafinas) Contienen broncodilatadores de acción prolongada y glucocorticoides en el mismo dispositivo, tanto en forma de cartucho presurizado como en polvo seco. El reducir el número de inhalaciones mejora la adherencia al tratamiento. Gracias a ella es posible conseguir el mismo efecto antiinflamatorio con una dosis menor de corticoide inhalado. 6 Mª del Carmen Arcay Veira La vía inhalatoria La vía respiratoria se considera óptima en la terapéutica de enfermedades pulmonares obstructivas (como asma, enfermedad pulmonar obstructiva crónica y fibrosis quística). Teniendo en cuenta que la función de la misma es prevenir la entrada de cuerpos extraños al pulmón, ya que reacciona violentamente cuando esto ocurre, su utilización para la administración de fármacos ha sido un gran avance, ya que se desarrollaron mecanismos que evitan ese reflejo. La eficacia del fármaco depende de la cantidad de aerosol que llega a las vías aéreas y de su distribución, además de las propiedades del mismo. Ventajas: • Mayor efecto. Al ser aplicado el fármaco directamente sobre la zona afectada su efecto es mayor y son necesarias dosis inferiores a las utilizadas por vía sistémica con la consiguiente reducción en los posibles efectos colaterales de los fármacos y la ausencia del efecto del primer paso hepático así como de la degradación a nivel gástrico. • Inmediatez. Rapidez de su acción. En el caso de los broncodilatadores de acción corta, hacen efecto a los 5 minutos • Indoloro. En comparación con otras vías de administración. • Aceptación. En general es una técnica bien aceptada. Inconvenientes: • Precisan la colaboración del paciente. • No disponibilidad de esta vía para todo tipo de fármacos antiasmáticos (Teofilinas y antileucotrienos). • La necesidad de diseñar dispositivos que generen aerosoles de determinadas características para garantizar la máxima eficacia. • Escasez de estudios sobre la repercusión de los factores anatómicos y funcionales tanto en individuos sanos como en los que padecen enfermedades del aparato respiratorio. • Efectos locales no deseados aunque escasos como tos, candidiasis oral por corticoides inhalados. • Ocupan más espacio a la hora del transporte (cámaras, nebulizadores), son poco discretos. Aunque hay dispositivos muy pequeños y poco ruidosos. • Hay que resaltar dos problemas fundamentales: o La dosis inhalada es difícil de estimar y no coincide con la dosis de aerosol generado. o La técnica inhalatoria es con frecuencia deficiente, especialmente en niños y ancianos, grupos de población más afectados por los procesos patológicos que mejor 7 Mª del Carmen Arcay Veira responden a este tipo de terapéutica. En niños pequeños es necesario el uso de cámaras espaciadoras. Aerosoles Suspensión de fármaco, en forma de polvo finamente dividido, en un gas licuado conocido como propelente. Esta suspensión se almacena en un recipiente sellado capaz de soportar la presión necesaria para mantener el propelente en estado líquido. El objetivo en la terapia inhalatoria es que una determinada cantidad de fármaco en aerosol alcance una zona concreta del árbol respiratorio. Los factores que condicionan el depósito dependen: • Del generador de aerosol • De las características de los pacientes. Los generadores de aerosol producen partículas de diferentes tamaños, lo que, unido a la forma de respiración y a las características anatómicas individuales hacen que las partículas se depositen en uno u otro lugar del aparato respiratorio. • Temperatura ambiente. • Técnica inhalatoria. Características físico-químicas de las partículas: • Tamaño. En los inhaladores el tamaño de las partículas puede variar dependiendo del dispositivo que las genera: o Evaporación, por presencia de propelentes, en los cartuchos presurizados. o Aglomeración, en los dispensadores de polvo seco. o Crecimiento higroscópico. Las partículas hidrosolubles aumentan su tamaño hasta cuatro veces al cargar agua en las vías aéreas, donde la humedad relativa es del 99%. De este modo, a igualdad de tamaño, el depósito es mayor para partículas higroscópicas. Siendo más rápido el crecimiento para partículas más pequeñas. o Las partículas se clasifican según el diámetro de masa media aerodinámica: DMMA > 5 micras Se depositan en la orofaringe, absorbiéndose el 90%. DMMA 2-5 micras Son las que tienen el tamaño óptimo para el depósito traqueobronquial. DMMA 0,5-2 micras Se depositan en los alvéolos. DMMA < 0,5 micras se expulsan con la respiración 8 Mª del Carmen Arcay Veira MASA RESPIRABLE. Se denomina “masa respirable” al porcentaje de las partículas de un aerosol que son menores de 5 μm. Este es el tamaño ideal para un buen depósito pulmonar. Cuanto mayor sea esta, mayor será la eficacia del aerosol. • Movimiento. Las partículas de los aerosoles interaccionan con las moléculas de gas en las que están suspendidas y de dicha interacción dependerá el tipo de movimiento que tendrán, si son pequeñas seguirán un movimiento aleatorio (browniano) y si son de mayor tamaño se depositarán por sedimentación. • Carga. Si las partículas están cargadas, inducen una carga de signo contrario en las paredes de las vías aéreas por lo que se atraen depositándose sobre ellas. • Forma. Si son esféricas en mayor porcentaje al rozar con las paredes de la vía aérea. • Velocidad. Depósito pulmonar Los mecanismos físicos que regulan el movimiento y depósito de las partículas de un aerosol en la vía aérea se denominan: Impactación Las partículas chocan contra la superficie de la vía aérea, ya que siguen su trayectoria en vez de adecuarse a las curvaturas de esta. La magnitud de la impactación es directamente proporcional a la velocidad y al tamaño de las partículas y a lo agudo del ángulo de bifurcación de los conductos aéreos. Ello significa que este fenómeno se produce en las vías aéreas superiores, bronquios principales y sus bifurcaciones cuando las partículas miden más de 5 micras y cuando el paciente consigue un flujo inspiratorio elevado (superior a 100 L/min). Sedimentación Las partículas se depositan en las paredes de la vía aérea por acción de la gravedad. Es directamente proporcional al diámetro de las partículas e inversamente proporcional a su velocidad. Es un mecanismo importante cuando las partículas tienen un DMMA entre 2-5 micras. Se produce en los bronquios más distales y de pequeño diámetro. Su aparición se potencia cuando los flujos inspiratorios son bajos (menor de 30 L/min). Un tiempo de apnea postinhalatoria correcto favorece la sedimentación. Difusión Las partículas se desplazan erráticamente de un sitio a otro de las vías aéreas. Ocurre con las inferiores a 1 micra. Gran parte de ellas se exhalan con la respiración y el resto se deposita en la vía aérea más distal. Es un mecanismo poco importante desde el punto de vista de la utilización de los aerosoles terapéuticos. 9 Mª del Carmen Arcay Veira Características de los pacientes Patrón respiratorio. Flujo aéreo adecuado. Al aumentar el flujo inspiratorio aumenta la impactación de las partículas sobre las vías aéreas superiores. Mientras que los flujos bajos (30 L/min) favorecen la sedimentación al alargar el tiempo de resistencia de las partículas, que de esta manera llegan a las vías aéreas pequeñas y sacos alveolares. Además, si se mantiene la respiración tras la inhalación, se prolonga el tiempo de permanencia de las partículas en las vías aéreas y se facilita su depósito por gravedad. Los principales condicionantes del flujo a través del árbol respiratorio son la elevada velocidad y los continuos cambios de dirección de la corriente aérea, tanto en la orofaringe como en las bifurcaciones bronquiales. Por ello hay un mayor contacto de las partículas con las paredes de la vía aérea, hecho que favorece su depósito. Flujo ideal entre 30-60 L/min. Volumen inspiratorio óptimo. La llegada a las vías aéreas periféricas es mayor a mayor volumen inspirado. Un volumen elevado permite la entrada de una buena cantidad de producto. Calibre de las vías aéreas. Influyen su diámetro, grosor de la capa de moco y tejido subepitelial. Estado de las vías aéreas. A mayor grado de obstrucción o irregularidad de las paredes aumenta el depósito en las vías centrales. Si hay exceso de secreción o la mucosa está muy edematosa el fármaco puede no alcanzar el lugar de acción. El depósito también puede verse alterado por la presencia de pólipos nasales o por una desviación del tabique. En los niños deben utilizarse dosis similares a las de los adultos, para conseguir un depósito pulmonar aceptable, puesto que la retención de aerosoles en el pulmón del niño es más traqueobronquial y menos bronquialveolar. Malformaciones. La ausencia de malformaciones favorece la penetración del aerosol. Las malformaciones congénitas o adquiridas las dificultan. Posición adecuada de la cabeza. Debe estar ligeramente inclinada hacia atrás para minimizar la curvatura de la orofaringe. 10 Mª del Carmen Arcay Veira Enfermería y educación “Saber no es suficiente; debemos aplicarlo. Estar dispuesto a hacer no es suficiente; debemos hacerlo”. (J. Goethe 1794-1832). La enfermera es la pieza clave para la educación en salud. Entre las múltiples funciones que tiene, está la de enseñar al paciente a cuidarse para que sea menos dependiente y sepa controlar su enfermedad. Con ello mejorarán sus síntomas y su calidad de vida. Y disminuirán sus demandas al sistema sanitario. En los prospectos de los dispositivos sigue poniendo: SI TIENE ALGUNA DUDA CONSULTE CON SU MÉDICO O FARMACÉUTICO. Algunos estudios señalan que el empleo de los dispositivos presurizados es incorrecto en más del 70% de los pacientes. Pero lo peor es que demuestra que también los profesionales lo hacen mal. Para educar, la enfermera debe saber: • Cómo se comporta la enfermedad obstructiva. • Cómo actúan los fármacos utilizados en el tratamiento: broncodilatadores y antiinflamatorios. • Cuáles son las características de cada uno de los dispositivos para la inhalación así como su técnica. • Identificar los conocimientos y creencias del paciente sobre la enfermedad y los fármacos. Debe enseñar al enfermo: • Que las enfermedades obstructivas son crónicas y que debe aprender a convivir con ellas y a controlarlas. Que tienen etapas sin síntomas pero que eso no significa curación. De ahí la necesidad de mantener el tratamiento con glucocorticoides aunque se encuentren bien. • La diferencia entre inflamación y obstrucción. • La diferencia entre fármacos antiinflamatorios y broncodilatadores. Muchas veces no los toman porque no saben para qué sirven. • A identificar los desencadenantes y evitarlos. • A monitorizar síntomas y flujo espiratorio máximo (PEF). • El manejo de inhaladores y la técnica inhalatoria. • Debe pactar con el paciente los objetivos a alcanzar, consensuar la meta. 11 Mª del Carmen Arcay Veira Elección del inhalador La elección del inhalador adecuado es muy importante, ya que de ello depende en gran medida el grado de adherencia al tratamiento. Dado que hay gran variedad de dispositivos y cada uno tiene sus peculiaridades, debe resaltar lo que todos tienen en común para facilitar el aprendizaje. El mejor dispositivo será el que haya pactado con el paciente teniendo en cuenta sus habilidades y preferencias. Características del inhalador: • Fácil transporte, uso, mantenimiento y limpieza. • Resistente, sobre todo si el paciente es un niño. • Fácil control de dosis inhaladas y restantes. • Libre de CFC. Características del paciente: • Edad. • Grado de comprensión. • Nivel económico. • Comprobar qué tipo de flujo inspiratorio es capaz de generar, si no lo logra habrá que indicar el uso de cámara espaciadora. • Necesidades y conocimientos previos. • Habilidades y limitaciones. • Su actividad cotidiana y su preferencia estética, esto último es muy importante, sobre todo si es un niño o un adolescente. • Situaciones especiales: laringuectomizado, inconsciente o comatoso, limitaciones funcionales de las manos, etc. Se debe enseñar la técnica inhalatoria pero también revisarla periódicamente, sobre todo si la evolución de la patología no es satisfactoria y si hay cambios en el paciente. Ejemplo, que esté desarrollando una artropatía en las manos y ello dificulte la manipulación de ciertos dispositivos. Debe saber que las creencias más frecuentes del paciente son: • Los fármacos de rescate son mejores que los antiinflamatorios. • Miedo a los glucocorticoides. Muchos asmáticos desconocen para qué sirven y que son necesarios aunque no tengan síntomas. Temen ganar peso, susceptibilidad a las fracturas, las madres temen que sus niños no crezcan, etc. 12 Mª del Carmen Arcay Veira • Vergüenza por usar el inhalador en público. • No aceptación de la enfermedad. Todos estos factores dificultan una buena adherencia al tratamiento. Adherencia al tratamiento Medidas que la favorecen: • Educar, comunicar y negociar. • Dar una información precisa y fácil de entender • Identificar los conocimientos y creencias del paciente sobre la enfermedad y los fármacos. • Conocer sus preferencias. Emplear el inhalador que resulte más fácil al paciente. Todos son eficaces si la técnica se hace correctamente. • Escuchar sus dudas. • Entregar información escrita para reforzar la oral. • En caso de necesidad implicar a familiares. Por supuesto en el caso de los niños. • La asociación de fármacos en un único dispositivo es una gran ayuda para simplificar el tratamiento y favorecer la adherencia. Menos número de inhaladores. • Usar el mismo método de inhalación para todos los fármacos, no mezclando pMDI, polvo seco, etc. • Adaptar las inhalaciones a su rutina diaria, usando técnicas que eviten el olvido. En los niños el grado de adecuación de la técnica depende de la edad. En los ancianos, de sus funciones cognitivas. También influyen lesiones en manos, defectos bucales, etc. Existen cuestionarios de creencias sobre la salud y sobre los medicamentos validados en español. Adiestramiento en técnica inhalatoria • Dedicar el tiempo necesario en la instrucción sobre el uso del inhalador. • Hacer la demostración de la técnica y explicar el por qué de cada paso. • Pedir al paciente que demuestre lo aprendido y corregir los posibles fallos. • Asegurarnos de que se marcha de la consulta realizando la técnica correctamente. • Entregar información escrita sobre la técnica inhalatoria. 13 Mª del Carmen Arcay Veira • Informar sobre cómo debe ser el mantenimiento y limpieza del inhalador. • Recordar que debe estar atento a las dosis restantes, para reponer el inhalador y evitar el encontrarse sin fármaco en un momento de crisis. • Desechar de forma responsable. Educación escalonada No se puede enseñar todo el mismo día. • • • PRIMERA VISITA: o Pactar los objetivos. o Explicar conceptos básicos sobre la obstrucción bronquial con dibujos, tubos de cartón, imágenes del ordenador, etc., o Informar de forma concisa y clara sobre los fármacos que tendrá que inhalar, para qué sirven, cuáles alivian los síntomas agudos y cuáles son para controlar la enfermedad. o Adiestrar en la técnica inhalatoria. SEGUNDA VISITA: o Valorar los logros y felicitar por ello. o Reforzar la información de la primera visita. o Medidas de evitación ambiental, si procede. o Comprobar la adherencia al tratamiento. o Revisar técnica inhalatoria y corregir fallos si los hubiere. VISITAS POSTERIORES: o Reforzar las enseñanzas previas, ya que los efectos de la educación disminuyen con el paso del tiempo. Sería bueno tener una hoja informativa para cada uno de los inhaladores. Esto sería útil a la hora de unificar criterios por parte de los profesionales. Información sencilla justificando cada uno de los pasos. Con dibujos. Lo mejor en metodología educativa es que todos instruyamos de la misma forma. También es aconsejable disponer de cuestionarios de los errores que se detectan en cada tipo de dispositivo, para así poder registrarlos. Este registro de datos serviría, además, para futuros trabajos de investigación. 14 Mª del Carmen Arcay Veira Inhaladores de cartucho presurizado pMDI (del inglés pressured Metered Dose Inhaler) Concepto y características generales Son dispositivos multidosis y constan de tres partes: • Cartucho o cilindro metálico con una capacidad de 10 ml. Contiene un principio activo en forma sólida mezclado en suspensión o solución con un gas licuado que actúa de propelente. Este se transforma en gas a temperatura ambiente, creando una corriente de gran velocidad e impulsando las partículas de fármaco que son transportadas por el flujo inspiratorio del paciente hasta los pulmones. El primer gas utilizado fue el freón, nombre genérico que se aplica a una serie de compuestos gaseosos, volátiles e inertes llamados clorofluorocarbonos (CFC). Se emplean también cosolventes (etanol, glicol), preservantes (ácido ascórbico) y aromatizantes (mentol). Ocasionalmente pueden ser responsables de broncoespasmo, tos o irritación de las vías altas. • Válvula dosificadora. Permite, con cada pulsación, liberar una dosis predeterminada, controlada y reproducible del principio activo. • Carcasa. Envase de plástico que contiene el cartucho y la válvula. Ejerciendo presión sobre el primero, se acciona la válvula y sale el aerosol a través de un orificio a la boquilla. CARTUCHO PRESURIZADO CONVENCIONAL Efecto frío-freón La gran velocidad y la baja temperatura que alcanza el gas al salir del dispositivo, producen un cierre de la vía aérea de tipo reflejo al chocar contra la pared posterior de la faringe, interrumpiendo la inhalación. Este efecto se minimiza con el uso de cámaras espaciadoras. Agitado Es imprescindible agitar el cartucho unas cuatro o cinco veces para mezclar perfectamente el principio activo y el propelente. Así la cantidad de fármaco será siempre constante. El nuevo 15 Mª del Carmen Arcay Veira sistema MODULITE® no necesita ser agitado ya que es una solución de partículas en un propelente, no una suspensión. Forma de L La posición correcta del inhalador es en forma de L para evitar la salida del propelente sin medicamento. Primera vez Antes de inhalar por primera vez con el dispositivo comprobaremos su correcto funcionamiento pulsando una o dos veces para cerciorarnos de que sale la nube de fármaco. Repetiremos el mismo procedimiento en el caso de volver a utilizar el inhalador tras una pausa superior a siete días. Temperatura Dado que la presión interna del inhalador es sensible a la temperatura, no debe utilizarse si está por debajo de la temperatura ambiente. Depósito pulmonar Entre el 10-20% se deposita en el árbol broquial, un 80% en la orofaringe, el resto en el equipo, durante la espiración y en el ambiente. AUTODISPARO. Estos porcentajes mejoran con el sistema de autodisparo. Que incrementa el depósito pulmonar hasta un 20%. Son inhaladores cuya válvula dosificadora se activa con la inspiración. Son útiles en pacientes con dificultades para coordinar el disparo del cartucho y la inspiración. Con el sistema MODULITE® el depósito en el árbol bronquial es del 30%. Flujo inspiratorio El flujo inspiratorio mínimo para una correcta inhalación es de 20 L/min. Espiración previa Una espiración completa, previa a la inhalación, permite una inspiración posterior de un volumen similar a la capacidad vital no forzada, esto facilitará un tiempo inspiratorio suficiente para una correcta coordinación inspiración-pulsación y un mayor volumen de entrada de aire. Inclinación de la cabeza El inclinar la cabeza ligeramente hacia atrás en el momento de la inhalación hace que las curvaturas de la orofaringe sean menores reduciendo así el impacto en esta zona. 16 Mª del Carmen Arcay Veira Boca sobre la boquilla Se admite la pulsación a 4 cm de la boca pero, debido a las dificultades en el aprendizaje, se enseña la técnica aconsejando colocar la boquilla entre los dientes y bordearla con los labios para evitar las fugas de aire. Inhalación lenta y profunda La inhalación debe ser lenta y profunda hasta llenar los pulmones. Esto disminuye el impacto orofaríngeo y permite la coordinación entre la inspiración y la pulsación del cartucho. Este debe pulsarse 0,5 segundos después del inicio de la inspiración. El sistema Modulite® genera una nube más lenta, permitiendo que el paciente tenga más tiempo para inhalar el fármaco. Al realizar una inhalación lenta no es esencial coordinar la liberación de la dosis con el inicio de la inspiración. La inhalación lenta y profunda se traduce en una maniobra de capacidad vital inspiratoria lenta. Dado que este volumen es de unos 2,5 litros, si la maniobra de inhalación dura cinco segundos, el flujo inhalatorio será de 30 L/min. Puede ser práctico enseñar al paciente a inhalar durante cinco segundos cuando usan un presurizado. Pausa tras la inhalación Una pausa de 10 segundos al finalizar la inhalación facilita el máximo depósito de las partículas del fármaco en los bronquios distales y reduce la cantidad de fármaco inhalado que se exhala. Evidencia Hay diversos estudios que demuestran que la activación del aerosol, seguida de una inspiración lenta y profunda (30 L/min) y la posterior pausa de 10 segundos mejoran el depósito pulmonar y la eficacia del fármaco en comparación con inspiraciones rápidas y sin pausa final. Espiración posterior a la pausa Debe ser lenta y por la nariz, esto minimiza la cantidad de fármaco depositado en la boca y que después es tragado. Segunda dosis Si hay que hacer una segunda inhalación deberá espaciarse de la primera entre 30-60 segundos. Para permitir la recuperación de la presión de la válvula. Esto evita cambios en la temperatura de la misma, permitiendo emitir una dosis constante en la siguiente pulsación del cartucho. Enjuagues tras la inhalación Debe enjuagarse la boca con agua y no deglutir esta. De este modo evitamos irritaciones en la orofaringe y, si usamos glucocorticoides, la candidiasis oral. Tapar la boquilla Debe taparse la boquilla del cartucho para evitar la entrada de polvo, insectos u otros cuerpos extraños que puedan obstruir la válvula. 17 Mª del Carmen Arcay Veira Técnica incorrecta Aproximadamente un 70% de los pacientes tratados con inhaladores presurizados no realizan bien la técnica inhalatoria, lo que hace que el fármaco no alcance una eficacia plena. Esto ocurre con frecuencia debido a que no se les ha enseñado bien la técnica. Ventajas: • Tienen un tamaño pequeño, son por ello fáciles de transportar y discretos a la hora de usar. • Tienen una dosificación exacta. El tamaño de la partícula es independiente de la maniobra inspiratoria, no ocurre así con los de polvo seco. • Compatible con la mayoría de principios activos. • Precisa flujos inspiratorios de 20 L/min. Esto es muy útil en situaciones de urgencia. Son útiles para la medicación de rescate. • El paciente percibe la inhalación. • Se pueden acoplar a cámaras espaciadoras y a los circuitos de ventilación asistida. • Son baratos. • No necesita fuente de energía para su funcionamiento. • El fármaco permanece estéril debido al hermetismo del sistema. • Fácil limpieza y mantenimiento. • Es poco sensible a la humedad. Inconvenientes: • Difícil coordinación entre la inspiración y la pulsación. Resulta más fácil con el sistema Modulite® y los de autodisparo. • Los antiguos sistemas no tienen contador de dosis. Sí lo incorpora el sistema Evohaler®. • El funcionamiento puede variar con temperaturas ambientales extremas. • Propelentes y aditivos producen a veces irritación y broncoconstricción. • Efecto frío-freón. Puede detener la inspiración al provocar la caída del paladar blando, como consecuencia de la velocidad y temperatura alcanzadas por el gas. • Los niños menores de 6 años deben de usarlo con cámara espaciadora. • Su uso adecuado requiere una formación exhaustiva por parte del profesional sanitario, así como una evaluación continuada. 18 Mª del Carmen Arcay Veira • Elevado depósito de fármaco en la orofaringe. • Dañan la capa de ozono. • La dosis liberada puede variar si no se agita adecuadamente el dispositivo. • Como consecuencia de la facilidad de su empleo, puede producirse sobreabuso del fármaco. Instrucciones de uso: • Lavado de manos. • El paciente deberá estar de pie, sentado o acostado y semiincorporado para conseguir la mayor expansión torácica. • Colocar el dispositivo en posición vertical, en forma de L y retirar la tapa que cubre la boquilla. Sujetarlo entre los dedos índice (arriba) y pulgar (abajo). Habrá personas que no puedan hacer esto. • Agitar varias veces para que se mezclen los componentes. Debemos recordar que el fármaco está en estado sólido. Esta maniobra es muy importante para conseguir una adecuada homogeneización del contenido del cartucho. • Realizar una espiración lenta y profunda. Es más fácil de hacer si abocinamos los labios. • Colocar la boquilla en la boca, sujetándola con los dientes, pero sin morderla, y bordearla con los labios para evitar fugas de aire. La lengua debe estar en la base de la boca para no obstaculizar la salida del fármaco. • La cabeza estará ligeramente inclinada hacia atrás, para disminuir el impacto orofaríngeo. • Inspirar lenta y profundamente por la boca, no por la nariz. Una vez iniciada la inspiración, presionar el cartucho una sola vez y seguir inhalando hasta llenar completamente los pulmones. Es imprescindible que se haga la pulsación tras el inicio de la inspiración. • Retirar la boquilla de la boca. • Hacer una pausa de 10 segundos. De esta manera facilitamos la difusión del fármaco en el árbol bronquial. • Expulsar el aire lentamente y por la nariz. Se minimiza la cantidad de fármaco depositado en la boca, que luego es tragado. • Si fuese necesario repetir la dosis se esperará un mínimo de 30 segundos. Esto ayuda a la recuperación de la válvula. • Enjuagar la boca con agua y no tragarla. Esto se hará siempre pero, sobre todo, después de la inhalación de corticosteroides, para evitar la candidiasis oral. 19 Mª del Carmen Arcay Veira • Tapar la boquilla del cartucho. Antes de guardarlo nos aseguraremos de que quedan dosis suficientes para las siguientes inhalaciones. Esto debe comprobarse periódicamente. Errores más frecuentes: • No retirar la tapa del inhalador. • No colocar el inhalador en posición de L. • No agitar adecuadamente el cartucho antes de usarlo. • No hacer vaciado previo. No expulsar suficiente aire. • Soplar sobre la boquilla. • No ajustar bien los labios en la boquilla. Interponer dientes o lengua en la salida de aire. • Múltiples pulsaciones con una única inhalación. • Espirar durante la pulsación. • Uno de los errores más frecuentes es inhalar con demasiada rapidez y hacer una inspiración poco profunda. • No coordinar la inspiración con la pulsación del cartucho. • Inhalar por la nariz. • Interrumpir la inhalación por el efecto frío-freón. • No hacer la pausa respiratoria final o hacerla de forma inadecuada, demasiado corta. No todos los fallos tienen la misma importancia. En estos inhaladores es imprescindible la buena coordinación inspiración-pulsación y una inspiración lenta y profunda (en torno a los 20 L/min) y durante un tiempo determinado (5 segundos). ¿Cuánto queda? Para saber aproximadamente la cantidad de fármaco que hay en el cartucho podemos recurrir al sistema del vaso. Consiste en meter el cartucho, sin la carcasa, en un vaso lleno de agua. Si el cartucho flota es que está vacío; si se va al fondo, está lleno y si se queda a media altura, está mediado. Limpieza Deben mantenerse muy limpios, sobre todo la boquilla para evitar que se deposite en ella el fármaco. Para una correcta limpieza se extraerá el cartucho metálico y se lavará con agua y detergente suave la carcasa. Enjuagar muy bien. Secar cuidadosamente evitando que quede agua en la base de la válvula. Colocar el cartucho dentro de la carcasa. Será aconsejable lavarlo una vez por semana. Estos dispositivos son de uso individual, no siendo por ello necesaria su 20 Mª del Carmen Arcay Veira esterilización. Si lo fuese podría realizarse con óxido de etileno o mediante inmersión en sustancias esterilizantes. Mantenimiento No exponer a temperaturas superiores a 450C. Conservar protegido de la luz solar directa. No congelar. No perforar el envase ni arrojarlo al fuego, aunque esté vacío. Proteger la válvula de aceites que puedan obstruirla. Tipos de inhaladores de cartucho presurizado • Inhalador presurizado convencional, ya explicado. • Inhalador presurizado con contador de dosis: EVOHALER® • Inhalador presurizado activado por la inspiración: AUTOHALER® e EASY-BREATH®. • Inhalador de cartucho presurizado de partículas extrafinas: MODULITE®. • RESPIMAT® • SYNCRONER® • RIBUJET® 21 Mª del Carmen Arcay Veira EVOHALER® Descripción El sistema EVOHALER® tiene contador de dosis acoplado que indica cuántas quedan. El número se ve por una ventana que hay en la parte posterior de la carcasa Para asegurarnos de que el inhalador funciona, agitar bien y presionar el cartucho para liberar al aire aplicaciones hasta que el contador de dosis marque 120. Cada vez que se presione, se liberará una dosis y el contador disminuirá en una unidad. Deben evitarse caídas al suelo, esto puede provocar que el contador disminuya alguna unidad. Fármacos SERETIDE® Salmeterol + fluticasona VENTOLÍN® Salbutamol 22 Mª del Carmen Arcay Veira DISPOSITIVOS DE INHALACIÓN ACTIVADOS POR LA INSPIRACIÓN AUTOHALER® ¡CLIC! Descripción Dispositivo compacto, multidosis y algo más grande que los convencionales. Aparece en 1989 y su diferencia estriba en que la inspiración del paciente activa la salida del aerosol del cartucho, no siendo necesaria la coordinación inspiración-pulsación. Consta de una carcasa de plástico de forma cilíndrica con una boquilla en un extremo, protegida por una tapa. En el extremo superior dispone de una pestaña que al elevarla, prepara la dosis a inhalar. El cilindro puede desenroscarse en su parte media, hay otros modelos que son compactos, en su interior aloja un cartucho presurizado que contiene el fármaco. Consigue un depósito bronquial del 20%. Fármacos AIROMIR AUTOHALER® Salbutamol Ventajas: • Minimiza los problemas derivados de la coordinación inspiración-disparo. • Permite su utilización a pacientes con limitaciones funcionales como artropatías deformantes. • Es fácil de utilizar por niños y ancianos. • Mayor cantidad de fármaco disponible en cada cartucho. Los hay con 200, 400 dosis y también de 80 para uso hospitalario. • Necesitan flujos inspiratorios entre 18-30 L/min. • Son prácticamente silenciosos. • Los propelentes son HFC. 23 Mª del Carmen Arcay Veira Inconvenientes: • Potencia de salida del aerosol (efecto frío) que puede provocar la interrupción de la inspiración. • Alto impacto orofaríngeo. • Más voluminosos que otros sistemas presurizados. Instrucciones de uso NO DETENER LA INHALACIÓN CUANDO EL DISPOSITIVO HAGA CLIC. Errores más frecuentes Su técnica consiste en iniciar la inspiración y seguir inspirando cuando el dispositivo dispare ya que el error más frecuente es detenerla por el sobresalto que se produce. EASY-BREATH® ¡CLIC! Descripción La única diferencia con el dispositivo anterior es que la dosis se carga al abrir la boquilla. Fármacos QVAR ® Beclometasona 24 Mª del Carmen Arcay Veira MODULITE® Descripción El sistema MODULITE® no precisa ser agitado antes de su uso, ya que es una solución no una suspensión. Genera una nube de emisión más lenta, hecho que disminuye el impacto orofaríngeo y favorece la coordinación, permitiendo flujos inspiratorios más bajos y alcanzando zonas más periféricas de las vías respiratorias, por lo que se consigue un mayor depósito pulmonar del fármaco. Fármacos Foster® Beclometasona- formoterol Ventajas: • Mejor coordinación. • Mayor depósito pulmonar. • Menor impacto orofaríngeo. • Reduce la necesidad de usar cámara. • Disminuye el efecto frío-freón. • No hace falta agitarlo. • Más económico que los de polvo seco. • Usan HFA en lugar de CFC. • Mayor duración y menor velocidad de la nube. • Partículas extrafinas 25 Mª del Carmen Arcay Veira Inconvenientes: • Pocos principios activos accesibles: asociación beclometasona+formoterol • Puede necesitar cámaras si hay efectos secundarios. • No tiene contador de dosis. • Si se usaba un presurizado tradicional, la dosis de corticoide debe reducirse a la mitad, si era la misma. 26 Mª del Carmen Arcay Veira RESPIMAT® ¡SIN PROPELENTES! Descripción Nuevo dispositivo de administración en aerosol. De pequeño tamaño, multidosis, sin propelentes, con las ventajas de los aerosoles pero mejorando las características de las partículas. Funciona mediante un mecanismo de resorte que empuja el líquido a través de la boquilla, generando una niebla lenta. Las características de las partículas no dependen del propulsor ni del esfuerzo inspiratorio. Fármacos SPIRIVA® RESPIMAT® Tiotropio Ventajas: • El fármaco está en forma de solución, por lo que no es necesario agitar. • La velocidad del aerosol es más lenta que la de los inhaladores convencionales. Esto facilita la inhalación y disminuye la impactación orofaríngea. Inconvenientes: • Hay que pulsar un botón para preparar la dosis. • La coordinación inspiración-presión sigue siendo necesaria. • Necesita una preparación previa al uso (montaje del cartucho presurizado en la carcasa). Instrucciones de uso: • Girar la base transparente hacia la derecha hasta oír un clic. • Abrir la tapa del inhalador. 27 Mª del Carmen Arcay Veira • Colocar la boquilla en la boca y bordear con los labios, teniendo cuidado de no tapar los agujeros de entrada de aire. • Empezar a inhalar lenta y profundamente y presionar el botón de liberación de dosis, continuar inhalando hasta llenar completamente los pulmones. Observaciones Tiene un indicador de dosis que muestra de forma aproximada la cantidad de fármaco restante. Cuando el indicador se sitúe en la zona roja de la escala quedarán aproximadamente 14 pulsaciones, es decir, habrá tratamiento para 7 días. Cuando está vacío se bloquea automáticamente y la base ya no girará más. 28 Mª del Carmen Arcay Veira SYNCRONER® Descripción Este dispositivo facilita la inhalación alejando la válvula del presurizado de la boca del paciente evitando así la inhalación de la corriente principal del propelente pero permite la entrada de la corriente central con las partículas del fármaco. Hoy se usa el pMDI con distancia cero entre válvula y boquilla, por favorecer una maniobra inspiratoria más reproducible. Fármacos TILAD® Nedocromilo 29 Mª del Carmen Arcay Veira RIBUJET® Descripción Es un dispositivo presurizado que incorpora una pequeña cámara. Al inspirar se origina un flujo en forma de torbellino de manera que el fármaco circula en espiral y permite la inhalación sin necesitar de coordinación. Este dispositivo equivale a utilizar un cartucho presurizado con cámara, con la ventaja de que ocupa un menor volumen. Retirado del mercado. Era de un coste muy elevado. Principio activo: Budesonida. 30 Mª del Carmen Arcay Veira Inhaladores de polvo seco (DPI, del inglés Dry Powder Inhaler) Concepto y características generales Ante la evidencia de la mala utilización de los cartuchos presurizados, principalmente por la dificultad de coordinación y su contenido en gases propelentes nocivos para el medio ambiente, aparecen los dispensadores de polvo seco como alternativa. El primero en comercializarse fue el SPINHALER® en 1967. El fármaco estaba contenido en una cápsula y era inhalado por el paciente a través de un dispositivo. El siguiente en aparecer fue el DISKHALER®, llamado así porque se presentaba en discos con 4 u 8 alvéolos que debían perforarse para poder inhalar el medicamento en polvo. En 1987 se comercializa el primer dispositivo de polvo seco multidosis, con depósito de fármaco: El sistema TURBUHALER®. Posteriormente aparecen otros como el ACCUHALER® (DISKUS® en el extranjero), basado en el antiguo DISKHALER® pero muy mejorado. Otros son el NOVOLIZER® y el EASYHALER®. Estos sistemas generan aerosoles con partículas heterodispersas con un tamaño entre 1 y 2 micras. La inspiración del paciente es la que actúa como motor para facilitar la entrada del fármaco en la vía aérea. No todos los fármacos están disponibles en los dos sistemas. Los hay en polvo seco que no tienen versión en presurizado. Clasificación Dependiendo de cómo se presente el fármaco en el dispositivo tenemos dos tipos: unidosis y multidosis. Unidosis Fueron los primeros en aparecer en el mercado. Contienen el fármaco en cápsulas o alvéolos con una sola dosis de medicamento a administrar. Antes de la inhalación deben ser perforados estos contenedores mediante un procedimiento que varía según el dispositivo. Por lo general, requieren mayores flujos inspiratorios que los sistemas multidosis. Formas comerciales • INHALATOR FRENAL® • INHALATOR INGELHEIM® Ipratropio • AEROLIZER® Formoterol , Budesonida • HANDIHALER® Tiotropio 31 Mª del Carmen Arcay Veira • BREEZHALER® Indacaterol maleato • DISKHALER® Zanamivir Multidosis Contienen múltiples dosis de fármaco en un depósito común o con dosis individualizadas. Los de dosis individualizadas son: Accuhaler® y Diskhaler®. Consigue que el tamaño de las partículas inhaladas sea de 1 a 2 micras, necesitando un flujo inspiratorio alto. Si no hay buena colaboración el depósito es mayor en la cavidad orofaríngea y aparecen efectos locales como la tos. Formas comerciales: • ACCUHALER® Fluticasona, Salmeterol, Salmeterol + Fluticasona • TURBUHALER® Terbutalina, Budesonida, Formoterol, Budesonida + Formoterol • TWISTHALER® Mometasona furoato • EASYHALER® Budesonida • NOVOLIZER® Budesonida, Salbutamol, Formoterol • GENUAIR® Bromuro de aclidinio • NEXTHALER® Beclometasona dipropionato + Formoterol fumarato dihidrato Características generales Fármaco. Principio activo en forma de polvo. A veces se mezcla con excipientes, generalmente lactosa o glucosa, para facilitar su arrastre por el flujo aéreo y para añadir sabor. Los tamaños de las partículas de dichos excipientes oscilan entre 20-25 micras por lo que impactan con la orofaringe y no llegan a los bronquios terminales. Pueden producir molestias locales. Depósito pulmonar. Con dichos dispositivos se consigue un depósito pulmonar mayor al de los presurizados convencionales (22-25% frente al 9% del pMDI). Si se compara al pMDI con cámara espaciadora el depósito es similar (22-25% frente al 21% de la cámara con una pulsación). Los modernos dispositivos pMDI extrafinos MODULITE®, consiguen un mayor depósito pulmonar (31%) y menor impacto orofarínfeo (58%) del fármaco en comparación con los de polvo seco. 32 Mª del Carmen Arcay Veira Impactación orofaríngea. La impactación orofaríngea es algo menor (75% frente al 80% del pMDI). Si lo comparamos con la cámara es mayor (75% frente a 17% con una sola pulsación y 11% con dos pulsaciones). Flujo. El flujo inspiratorio requerido oscila entre 30-60 L/min. Mayor que el necesario para los pMDI. Estas cifras pueden variar algo dependiendo de los distintos tipos de dispositivo. El enfermo debe realizar una inspiración profunda para inhalar el fármaco. En todos los inhaladores de polvo seco la emisión de dosis depende del flujo. Inhalación rápida. En este tipo de inhaladores es decisivo el generar un flujo inspiratorio enérgico y rápido para liberar la dosis y para que se produzcan partículas de tamaño óptimo al desagregarse el polvo. De lo contrario, las partículas serán demasiado grandes e impactarán en la orofaringe, disminuyendo por tanto el depósito pulmonar. Cuanto más rápido sea el flujo inspiratorio, mayor será la energía turbulenta. Esto es muy importante en los dispositivos tipo Turbuhaler®, si la inspiración al principio de la maniobra inspiratoria es máxima, las partículas emitidas tendrán un tamaño de 1-6 micras y alcanzarán las zonas más distales del árbol bronquial. Sin embargo, si la inspiración se inicia lentamente y se va incrementando progresivamente, el tamaño de las partículas será mucho mayor e impactarán en la boca y en la orofaringe. Hay inhaladores que no presentan este problema, como ocurre con el Novolizer®, ya que solo libera el polvo cuando el flujo alcanzado es de 35 L/min. En el Accuhaler® no es necesaria tanta fuerza inspiratoria. Con estos inhaladores existe un riesgo de disminución de la eficacia durante episodios agudos. Humedad. Si se humedece pierde muchas de sus ventajas. Las partículas se agregan unas a otras y se apelmazan, esto hace que al tener mayor tamaño, impacten contra la orofaringe. Esto puede ocurrir por mojar el dispositivo, por exhalar aire húmedo o vapor de agua dentro del inhalador. Al apelmazarse las partículas por la humedad, puede ocurrir que obstruyan la salida del fármaco por la boquilla. Este problema lo presentan los dispositivos multidosis. No sucede con el ACCUHALER® ya que sus dosis están herméticamente cerradas y de forma independiente. Enjuagues. Alta impactación orofaríngea por lo que debe enjuagarse la boca para evitar aparición de efectos locales. Técnica. Es más fácil de aprender. La efectividad de los dispositivos no depende solo de ellos sino también de la habilidad del paciente. Si no existe una buena colaboración por parte de este, el depósito es mayor en la cavidad orofaríngea y aparecen efectos locales como la tos. Todos los dispositivos de polvo seco tienen una resistencia interna diferente, lo cual influye en la maniobra de la inhalación, ya que en uno de baja resistencia (Accuhaler®, Novolizer®) será necesario un flujo inspiratorio más rápido que en uno de alta resistencia (Easyhaler®). En general, los de alta resistencia proporcionan un depósito pulmonar superior a los de baja resistencia. 33 Mª del Carmen Arcay Veira Ventajas: • Eficacia clínica igual o superior a la obtenida por los pMDI. Mayor aporte intrapulmonar. Depósito del 30%. • Pequeños y por ello discretos a la hora de utilizarlos, ligeros y fáciles de transportar. • No utilizan gases contaminantes nocivos para el medio ambiente. En algunos casos se usa el principio activo puro. Por tanto no existe el efecto frío –freón. • Indicador de las dosis disponibles. • Diferentes estudios confirman que son los dispositivos preferidos por los pacientes. • Pueden usarse en pacientes laringuectomizados y traqueostomizados. • No requieren una técnica especial. No hay necesidad de coordinar la salida del fármaco con la inhalación. Inconvenientes: • Precisan de un flujo inspiratorio que oscila entre 30-50 L/min. Este solo se alcanza con facilidad a partir de los 6 años. Su uso está delimitado en niños más pequeños y en obstrucciones importantes. Inspiración voluntaria. Por tanto, no puede usarse en enfermos inconscientes. Tampoco en los que estén con ventilación mecánica. • Elevado impacto orofaríngeo del fármaco, por lo que aumentan los efectos secundarios locales. • Dificultad de la percepción de la inhalación. El paciente percibe menos la introducción del fármaco en las vías aéreas, lo que puede ser importante en cuanto al cumplimiento y la adherencia al tratamiento. Por esta razón algunos dispositivos llevan incorporadas partículas de glucosa o de lactosa, con la finalidad de que el enfermo note que se ha tomado la medicación. Estas partículas son de mayor tamaño que el fármaco activo (2025 micras) por lo que se quedan, por impactación, en el tracto respiratorio superior. • La espiración sobre la boquilla debe evitarse pues dispersa la dosis preparada para ser inhalada. • Precio elevado, superior al de los presurizados. • Apelmazamiento con la humedad. Deben conservarse en lugar seco. Si se humedecen puede apelmazarse el fármaco obstruyendo la salida del mismo. Errores más frecuentes: • No abrir el dispensador o retirar la tapa del dispositivo. 34 Mª del Carmen Arcay Veira • Exhalar en el dispositivo una vez cargada la dosis. • No hacer apnea tras la inhalación. • No cargar bien la dosis. • No iniciar la inhalación de forma brusca y enérgica y durante el máximo tiempo posible para conseguir el desagregado de las partículas. • No colocar bien la pieza bucal entre los labios. No todos los fallos tienen la misma importancia. En los inhaladores de polvo seco es decisivo generar un flujo inspiratorio suficientemente enérgico para que pueda liberarse la dosis y producirse partículas de tamaño óptimo al desagregarse el polvo. Algunos errores se califican como “críticos” son los que pueden reducir drásticamente o evitar el depósito pulmonar. Falta de inhalación a través de la pieza bucal, no cargar el dispositivo antes de la inhalación, soplar en la boquilla antes de inhalar. Soplar en la boquilla tiene más repercusión en aquellos dispositivos que disponen de reservorio como el Turbuhaler® y menos en aquellos en los que la dosis está sellada hasta que se perfora como ocurre con el sistema Accuhaler®. En los dispensadores de polvo seco es la inhalación del paciente la que transforma el polvo contenido en el dispositivo en una dosis de partículas con las características adecuadas para su depósito pulmonar. Un dispensador de polvo seco debe ser inhalado tan rápida y profundamente como sea posible. Así se genera una energía turbulenta que desagrega las partículas. En todos los inhaladores de polvo seco la emisión de dosis depende del flujo. Limitación La más importante es que requieren un flujo inspiratorio superior al de los presurizados, entre 3060 L/min, según el dispositivo. Dicho flujo puede no ser alcanzado en niños, en ancianos o en pacientes con trastorno respiratorio grave, puesto que es importante realizar la inhalación con un movimiento rápido que sea lo más profundo y fuerte posible, de forma que el tamaño de partículas generado sea el adecuado. Limpieza Limpiar la boquilla con un paño o papel seco, sin pelusa, después de su utilización. ¡NUNCA CON AGUA! Mantenimiento: • Guardar en lugar seco, para protegerlo de la humedad. • Cerrar perfectamente la tapa. • Vigilar el indicador de dosis restantes. Ello evitará el quedarse sin fármaco. 35 Mª del Carmen Arcay Veira Tipos Inhaladores de polvo seco unidosis Inhaladores de polvo seco multidosis Unidosis INHALATOR FRENAL® Es el más antiguo de los comercializados en España. Es un dispositivo en forma de chimenea que se abre para colocar la cápsula y luego se cierra para perforarla e inhalar. INHALATOR INGELHEIM® Descripción Dispositivo de polvo seco unidosis para usar con cápsulas. Pieza rectangular con la boquilla en la parte superior, que se desplaza hacia un lado mediante una bisagra dejando visible el hueco donde se alojará la cápsula. Esta se presionará con la tecla que hay en el lateral. Fármacos ATROVENT INHALATOR INGELHEIM® Ipratropio Excipiente: Etanol y otros. 36 Mª del Carmen Arcay Veira AEROLIZER® Descripción Es una versión más moderna del Inhalator frenal®. Se diferencia en la forma de abrir, en este se gira la parte superior hacia un lado, sin necesidad de desmontarla. Consta de una tapa y un cuerpo que tiene una boquilla, un reservorio para la cápsula, dos botones laterales con agujas internas para perforar la cápsula y un canal para la entrada de aire. Fármacos FORADIL AEROLIZER® Formoterol Excipiente: Lactosa MIFLONIDE AEROLIZER® Budesonida Excipiente: Lactosa Instrucciones de uso: • Lavar y secar muy bien las manos. • Retirar la tapa. • Abrir el dispositivo de la cápsula girando la parte superior. Mantenerlo en posición vertical. • Retirar la cápsula del blíster, justo antes de usarla, y colocarla en el depósito. ¡No colocarla en la boquilla! • Cerrar el sistema volviendo a la posición inicial. Se oirá un clic. • Apretar una sola vez los perforadores laterales. La cápsula puede dividirse en pequeños fragmentos de gelatina que pueden introducirse en la boca o garganta. Sin embargo, la gelatina es comestible y por lo tanto, no es perjudicial para la salud. • Espirar manteniendo el inhalador alejado de la boca. • Colocar la boquilla entre los labios, inclinando unos 90º. Inclinar ligeramente hacia atrás la cabeza. 37 Mª del Carmen Arcay Veira • Inspirar de manera rápida y constante. La cápsula se eleva un poco y gira debido al flujo. Esto facilita la salida del polvo. Se produce un silbido que ratifica la correcta realización de la maniobra. Si no se oye, abrir el compartimento y comprobar que esta está suelta. No intentar soltarla apretando los botones repetidamente. • Retirar la boquilla y aguantar la respiración unos 10 segundos. • Soltar el aire a través de la nariz. • Abrir el compartimento de la cápsula y comprobar si quedan restos de polvo, si esto ocurre volver a hacer la inhalación. • Limpiar la boquilla. • Retirar la cápsula vacía y limpiar bien el reservorio con un paño seco. No utilizar agua. • Cerrar la boquilla y tapar el inhalador. • Enjuagar la boca. Mantenimiento: • Mantener las cápsulas en su envase original (blister) antes de usar. • Conservar las cápsulas a temperatura no superior a 25°C. • Proteger las cápsulas de la humedad. • La cápsula está fabricada con gelatina comestible que no es perjudicial para la salud. Cualquier fragmento de gelatina que se introduzca en su boca o garganta puede tragarse. • Sabremos que la inhalación ha sido correcta porque durante la misma se oirá un ruido. También notaremos un sabor dulce, debido a la lactosa y la cápsula estará vacía. HANDIHALER® 38 Mª del Carmen Arcay Veira Descripción Dispositivo de polvo seco unidosis para usar con cápsulas. Versión más moderna y mejorada del Inhalator Ingelheim®. De forma ovoide se abre lateralmente mediante una bisagra. Tras abrir la tapa, aparece la boquilla y al levantar esta veremos el agujero donde alojaremos la cápsula que contiene el fármaco. Una vez introducida esta, cerraremos la boquilla y apretaremos la tecla lateral para perforar la cápsula. Podremos comprobar cómo se perfora a través de la ventana transparente. Fármacos SPIRIVA HANDIHALER® Tiotropio Excipiente: Lactosa monohidrato. Instrucciones de uso: • Lavar y secar muy bien las manos. • Colocar el inhalador con la parte redonda hacia arriba. • Levantar hacia arriba y hacia atrás la tapa. • Abrir y levantar la boquilla hacia arriba y hacia atrás. • Extraer una cápsula del blíster y colocarla en el hueco que queda al descubierto. • Cerrar la boquilla hasta oír un clic, dejando abierta la tapa. • Presionar fuertemente el botón lateral, una sola vez y soltar. Esto perfora la cápsula libera el fármaco. • Espirar lentamente y con el inhalador alejado de la boca. • Poner la boquilla en la boca y ajustar los labios. • Echar la cabeza hacia atrás y realizar una inspiración enérgica y profunda, el tiempo que sea posible. • Retirar la boquilla de la boca y hacer una apnea de 10 segundos. • Abrir el dispositivo para comprobar que la cápsula está vacía. De lo contrario, repetir la inhalación. • Cerrar la boquilla y la tapa. • Enjuagar la boca. 39 Mª del Carmen Arcay Veira Mantenimiento El HandiHaler® podrá ser utilizado hasta por un año para administrar SPIRIVA®. Limpieza Limpiar el dispositivo una vez al mes. Abrir la tapa y la boquilla. Después abrir la base levantando el botón perforador. Enjuagar todo el inhalador con agua caliente para eliminar el polvo. Secarlo bien, eliminando el exceso de agua con una toallita de papel y dejando secar posteriormente al aire, dejando abiertas la tapa, la boquilla y la base. Debido a que tarda 24 horas en secarse al aire, se debe limpiar justo después de utilizarlo y así estará preparado para la próxima utilización. En caso necesario, el exterior de la boquilla se puede limpiar con un pañuelo de papel húmedo pero no mojado. BREEZHALER® Descripción Dispositivo de polvo seco unidosis para usar con cápsulas. Está formado por una tapa y un cuerpo que consta de una boquilla, un depósito donde se aloja la cápsula y dos pulsadores laterales con agujas y muelles de acero inoxidable para perforar la cápsula. Esta no debe tragarse ni abrirse. Fármacos ONBREZ BREEZHALER® Indacaterol maleato Excipiene: Lactosa y otros. Cubierta: Gelatina Instrucciones de uso: • Lavar y secar muy bien las manos. • Retirar la tapa del inhalador. • Sujetar la base e inclinar la boquilla para dejar al descubierto el hueco donde colocaremos la cápsula. • Con las manos muy secas, retirar una cápsula del blíster. Esto se hará inmediatamente antes del momento de la inhalación. 40 Mª del Carmen Arcay Veira • Introducir la cápsula en el hueco destinado a tal fin. ¡Nunca dentro de la boquilla! • Al cerrar la boquilla sobre la base del inhalador, oiremos un clic. • Sujetar el inhalador en posición vertical, con la boquilla hacia arriba. Presionar firmemente los dos pulsadores a la vez y soltar. Esta maniobra se hará una sola vez. Se oirá un clic en el momento en que se perfore la cápsula. • Hacer una espiración con el inhalador separado de la boca. No soplar nunca en la boquilla. • Colocar la boquilla en la boca y sellar con los labios. Sujetar el inhalador por la parte superior e inferior. Los pulsadores quedarán libres de presión. No tapar los agujeros laterales de entrada de aire. • Hacer una inspiración rápida, profunda y constante. Notaremos un sabor dulce. La cápsula empezará a girar y se oirá un zumbido. Si no lo oímos puede ocurrir que la cápsula se haya atascado. En este caso se abrirá el inhalador y se liberará la cápsula dando ligeros golpes en la base del mismo. No presionar los pulsadores. Cerrar y repetir la inhalación. • Puede ocurrir que algunos fragmentos de la cápsula atraviesen el filtro y lleguen a la boca. Por ello solo debemos presionar los pulsadores una vez, para evitar la excesiva fragmentación de la cápsula. En cualquier caso no es perjudicial inhalar esos pequeños fragmentos de gelatina. • Tras la inhalación, retirar el dispositivo de la boca y hacer una pausa de 10 segundos aproximadamente. • Espirar lentamente. • Abrir el inhalador para comprobar si quedan restos de polvo en la cápsula. Si esto ocurre, cerrar y repetir la inhalación. Si la cápsula está vacía, la inhalación ha sido correcta. • Al finalizar, levantar de nuevo la boquilla y retirar los restos de la cápsula vacía. Cerrar la boquilla y colocar la tapa. No dejar nunca la cápsula dentro del inhalador. Mantenimiento: • No conservar a temperatura superior a 30°C. • Las cápsulas de Onbrez Breezhaler® deben conservarse siempre en el blíster para protegerlas de la humedad y extraerlas solo inmediatamente antes de usar. • El inhalador deberá desecharse después de treinta días de uso. • Usar solamente las cápsulas que vienen con el inhalador 41 Mª del Carmen Arcay Veira DISKHALER® Descripción Dispositivo multidosis de polvo seco. Se recarga con discos que constan de cuatro alvéolos cada uno. Consta de tres partes: • Cubierta • Plataforma blanca: que contiene la boquilla, con dos pequeños agujeros en los laterales; una rueda, donde encaja el disco de los alvéolos y una zona estriada para sujetarla. • Cuerpo con una tapa articulada provista de una aguja para perforar el alvéolo. Ha sido recuperado para la administración del antiviral zanamivir usado para tratar los síntomas causados por el virus de la gripe (influenza). Fármacos RELENZA DISKHALER® Zanamivir Excipiente: Lactosa Instrucciones de uso: Colocación del disco • Retirar la tapa azul. Antes de usarlo, revisar la boquilla para asegurar que está limpia y no contiene partículas. • Sujetar la plataforma blanca por los laterales y tirar de ella hasta el tope. • Presionar en las zonas estriadas situadas en los laterales y sacar la plataforma fuera del inhalador. • Meter el disco con medicamento en el disco del inhalador. La parte impresa debe quedar hacia arriba y los alvéolos encajarán en los agujeros del disco. • Introducir la plataforma blanca en el cuerpo del inhalador. Si no va a ser utilizado, tapar el dispositivo. • La dosis debe de ser preparada inmediatamente antes de ser inhalada. 42 Mª del Carmen Arcay Veira Si ya está puesto el disco • Retirar hasta el tope la plataforma blanca, no sacar completamente, e introducir de nuevo. Esto hace que el disco gire y que el siguiente alvéolo se coloque enfrente de la aguja perforadora. • Sujetar el dispositivo en posición horizontal. Levantar la tapa hasta el tope, debe de estar totalmente vertical para garantizar que el alvéolo ha sido perforado. Bajar la tapa a su posición inicial. • Mantener el dispositivo en posición de manera que no se derrame el medicamento. • Espirar con el dispositivo alejado de la boca. No soplar sobre la boquilla, se esparciría el polvo. • Colocar la boquilla entre los dientes, sin morderla, y cerrar los labios alrededor de ella. No tapar los agujeros que hay en los laterales de la boquilla. • Inspirar rápida y profundamente. Esto hará que el medicamento entre en los pulmones. • Retirar el inhalador de la boca. • Aguantar la respiración durante unos segundos. • Reponer un nuevo disco cuando los cuatro alvéolos estén vacíos. • No mezclar este medicamento en polvo con ningún otro líquido, lo cual incluye líquidos para nebulizador Mantenimiento: • Guardar a temperatura ambiente, en un lugar seco. • No perforar la envoltura de aluminio hasta que esté listo para inhalar. • No guardar en el cuarto de baño. • Desechar apropiadamente cuando se cumpla la fecha de caducidad o cuando ya no se necesite. • No abrir ninguno de los alvéolos antes de cargar el disco en el dispositivo. Limpieza Limpiar la boquilla con un paño seco después de usarla. 43 Mª del Carmen Arcay Veira Multidosis ACCUHALER® Descripción Llamado DISKUS en otros países es el sistema que ha sustituido al antiguo DISKHALER®. Se trata de un dispositivo de polvo seco multidosis, pero que no dispone de un depósito del fármaco sino que lo presenta en dosis individuales. Estas están cerradas herméticamente en un blíster de aluminio enrollado dentro del dispositivo. Esta presentación tiene la ventaja de que en un ambiente húmedo solo se dañaría la dosis abierta, quedando las otras preservadas. De forma circular. Se abre girando la parte del dispositivo que tiene una muesca. Al rotar la tapa, aparecen la boquilla y una palanca. Al pulsar la palanca preparamos una dosis que se sitúa detrás de la boquilla, al desplazarse un óvulo, que a la vez es perforado, hacia esta zona. Tiene un contador de dosis que va disminuyendo a medida que se hace uso del inhalador. El paciente sabe el número de dosis restantes. Los últimos cinco números aparecen en rojo, para alertarnos sobre la necesidad de comprar un nuevo inhalador. Llevan lactosa como excipiente. Fármacos El color del dispositivo varía según el contenido. Llevan lactosa como excipiente. FLIXOTIDE® Fluticasona anaranjado SEREVENT® Salmeterol verde SERETIDE® Salmeterol+Fluticasona morado Instrucciones de uso: • Lavado de manos. 44 Mª del Carmen Arcay Veira • Posición del enfermo de pie o sentado, para poder expandir bien el tórax. • Abrir el inhalador desplazando la carcasa externa protectora. • Desplazar la palanca hasta el tope, oiremos un clic. La dosis está preparada para ser inhalada. • Expulsar el aire manteniendo el inhalador apartado de la boca. La dosis podría dispersarse. • La cabeza ligeramente inclinada hacia atrás. Para favorecer la entrada del fármaco. • Colocar la boquilla en la boca. Inspirar profunda y sostenidamente. • Retirar el inhalador de la boca. • Mantener la respiración durante 10 segundos. Con ello se facilita el depósito de la máxima cantidad de partículas y se reduce la cantidad de dosis inhalada que se exhala. • Espirar lentamente por la nariz. • Si es necesaria otra dosis, esperar 30 segundos y repetir. • Cerrar bien el inhalador. Guardar en lugar seco. • Enjuagar la boca con agua tras inhalar la dosis a fin de minimizar el riesgo de micosis orofaríngea. Errores más frecuentes: • No retirar la tapa. • No realiza una espiración completa. • Soplar por la boquilla. • Interponer la lengua. • Mantener el sistema en ambiente húmedo. • Inspiración superficial e insuficiente. • Repetir la maniobra pensando que la realizada no ha sido efectiva. • No cerrar el inhalador. • No realizar enjuagues. • Espirar en la boquilla tras la inhalación. 45 Mª del Carmen Arcay Veira TURBUHALER® Descripción El primer dispositivo de polvo seco multidosis comercializado en España. Tiene forma cilíndrica con un disco dosificador giratorio en la base que, al accionarlo, libera la dosis del fármaco a inhalar. Tanto en la base del dispositivo como en la parte inferior de la boquilla hay unos orificios por donde entra el aire inspirado, produciendo un flujo hacia los conductos helicoidales de esta y generando turbulencias que mueven las partículas del medicamento a gran velocidad. Esto es lo que da nombre al dispositivo. Esas turbulencias contribuyen a la desagregación de las partículas, permitiendo así que sean más pequeñas y mejorando el depósito pulmonar. El tamaño de las partículas varía en relación con el flujo inspiratorio utilizado, que debe ser algo mayor que en otros sistemas para conseguir una técnica correcta. Dispone de un contador de dosis. Cuando aparece el color rojo, quedan 20 dosis de fármaco. Cuando esta marca roja llega a la parte superior de la ventana, quedan ocho dosis. Los diseños más modernos, denominados M3, disponen de un contador con cifras, empieza por el total de la dosis y va restando según avanza el uso. Es muy sensible a la humedad, ya que al estar todo el medicamento en un único depósito es fácil que se apelmace. Para evitarla, el dispositivo lleva un desecante de silicagel dentro de la rosca de la base. Al agitar el ihnalador, el desecante hace un ruido que a veces el enfermo confunde con el fármaco, creyendo que todavía hay suficiente. Debemos advertirle sobre esto. No mojar el dispositivo, no soplar dentro ni exponerlo a humedad o vapor de agua. Los dispositivos que contienen terbutalina o budesonida no llevan aditivo, esto hace que las partículas sean muy pequeñas, pero también que el polvo no tenga ningún sabor, por lo que el paciente no percibe nada. Este hecho puede confundirle y tratar de repetir la maniobra pensando que no ha tomado nada. Por tanto, debemos advertir que no tiene sabor. El resto de las 46 Mª del Carmen Arcay Veira presentaciones pueden llevar una pequeña cantidad de lactosa, aunque al ser tan escasa a veces tampoco se percibe el sabor. Pero si se hace bien la técnica es seguro que se ha inhalado la dosis. Si el enfermo no está seguro de la calidad de su técnica puede comprobarla inhalando a través de un trozo de tela oscura. Si la inhalación es correcta, verá el medicamento sobre la tela. También se puede comprobar la técnica con una boquilla sonora. Fármacos El color de la rosca varía según el contenido del dispositivo. TERBASMÍN® Terbutalina azul PULMICORT® Budesonida marrón OXIS® Formoterol azul turquesa o verde SYMBICORT® Budesonida+Formoterol rojo Instrucciones de uso: • Lavado de manos. • Posición de pie o sentado. • Desenroscar y retirar la cubierta del inhalador, manteniendo este en posición vertical, con la rosca hacia abajo. Debe estar así, ya que la dosis se deposita en un receptáculo por gravedad. El primer giro de la rosca hace que caiga la dosis en los alojamientos preparados para recibirla y el giro contrario pasa un enrasador que deja solo la cantidad precisa de fármaco. • Girar la rosca primero hacia la derecha, hasta el tope. Después hacia la izquierda hasta oír un clic. En este momento la dosis está preparada para ser inhalada. Si por error se hace más de una vez la maniobra de cargar la dosis, solo tendremos una disponible, no son acumulativas. En cambio el contador registrará todas las dosis cargadas. • Sujetar el inhalador por la base, no por el cuerpo del mismo. No podemos tapar los orificios y canales de entrada de aire, el fármaco no se movería al no haber flujo. • Inclinar la cabeza ligeramente hacia atrás. • Hacer una espiración profunda manteniendo el inhalador apartado de la boca y en posición vertical. • Colocar la boquilla entre los dientes, sin morderla, cerrar los labios sobre la misma, mantener la lengua en el suelo de la boca para no obstruir la entrada del aire. Inspirar enérgica y sostenidamente. No introducir toda la boquilla en la boca, taparíamos las entradas de aire de la base de la misma. Sobre todo en modelos más antiguos. No intentar retirar la boquilla, está unida al inhalador. Si inhala profunda e intensamente, 47 Mª del Carmen Arcay Veira muy pocas partículas se adherirán a la boca y, por tanto, rara vez se notará ningún sabor. Mantener el inhalador casi vertical. • Retirar el inhalador de la boca y mantener la respiración durante 10 segundos, así se favorece el depósito pulmonar. • Colocar la tapa y enroscarla bien, para evitar que entre humedad. Guardar en lugar seco. La cubierta protectora protegerá al medicamento en el interior del dispositivo del polvo y la suciedad. Debe mantenerse siempre puesta. Si está perfectamente enroscada, el inhalador queda herméticamente cerrado. • Enjuagar la boca con agua, no deglutir. Sobre todo si se inhalan corticoides. • Si es necesaria una segunda dosis esperar 30 segundos. • La inspiración puede repetirse varias veces para asegurar la completa inhalación del fármaco. Solo disponemos de la dosis cargada. Primera vez Girar rueda dosificadora, primero hacia un lado y luego hacia el otro. Oiremos un clic. Repetir esta operación y ya está preparado para inhalar. Errores más frecuentes: • No retirar la tapa. • Soplar por la boquilla. • Mantener el sistema en ambiente húmedo. • No realizar el doble giro. • Repetir la maniobra pensando que la realizada no ha sido efectiva. • No inclinar la cabeza ligeramente hacia atrás. • Interponer la lengua. • No realizar una espiración máxima. • Inspiración superficial, insuficiente y corta. • No hacer la apnea de 10 segundos tras la inhalación. • No realizar enjuagues. • No conocer la marca roja. • Agitar el dispositivo para saber si queda fármaco. 48 Mª del Carmen Arcay Veira • No coger el inhalador por la base dosificadora, tapando así los agujeros de entrada de aire. • Meter en la boca toda la boquilla, tapando los orificios de entrada de aire. TWISTHALER® Descripción Dispositivo de polvo seco multidosis. Forma cilíndrica, con tapa independiente e imprescindible para su correcto uso. Tiene dos muescas verticales, una de ellas debe estar perfectamente alineada con el indicador de dosis que hay en la base de color. Al retirar esta tapa tenemos el cuerpo del inhalador con la boquilla, dos agujeros de entrada de aire y otra muesca que se corresponde con la de la tapa. Cuando en el indicador de dosis aparezca 01, quedará solo una. Luego, cuando veamos 00, la tapa quedará bloqueada. Fármacos ASMANEX TWISTHALER® Mometasona furoato Excipiente: Lactosa ELOVENT TWISTHALER® Mometasona furoato Excipiente: Lactosa Instrucciones de uso: • Lavado de manos. • Posición de pie o sentado. • Retirar la tapa del inhalador, comprobando antes que la muesca de la misma esté perfectamente alineada con la ventada indicadora de dosis. Sujetaremos el dispositivo por la base. Girar la tapa en sentido contrario a las agujas del reloj y retirar. Con esta maniobra queda cargada una dosis para ser inhalada. El contador de dosis resta una y aparece el número de dosis pendientes. Es muy importante que el dispositivo esté en posición vertical. No debe agitarse. 49 Mª del Carmen Arcay Veira • Inclinar la cabeza ligeramente hacia atrás. • Hacer una espiración profunda manteniendo el inhalador apartado de la boca, para evitar soplar sobre la boquilla, y en posición vertical. • Colocar la boquilla entre los dientes, sin morderla, cerrar los labios sobre la misma para evitar fugas, mantener la lengua en el suelo de la boca para no obstruir la entrada del aire. Inspirar enérgica y sostenidamente. Tendremos cuidado de no tapar los orificios de entrada de aire con las manos ni con la boca. El dispositivo estará ahora en posición horizontal. • Inspirar rápida y profundamente. • Es un polvo muy fino, podría no percibirse la inhalación. A pesar de que lleva lactosa como excipiente. • Retirar el inhalador de la boca y mantener la respiración durante 10 segundos para favorecer el depósito pulmonar. • Limpiar la boquilla con un paño seco. No lavar. Es sensible a la humedad. • Colocar la tapa de forma que la muesca quede alineada con el contador de dosis, enroscándola en el sentido de las agujas del reloj. Se oirá un clic que confirma que está bien cerrado. Este paso es fundamental, si queda mal cerrado no nos cargará la dosis cuando vayamos a abrirlo. • Enjuagar la boca con agua, no deglutir. Mantenimiento: • Conservar en el embalaje original para protegerlo de la humedad hasta que se necesite. • Por respeto al medio ambiente, no tirar a la basura. • No temperaturas superiores a 30º • No refrigerar ni congelar. • Evitar que caiga al suelo. 50 Mª del Carmen Arcay Veira EASYHALER® Descripción Dispositivo de polvo seco multidosis. Tiene un diseño y un funcionamiento similar a los dispositivos de cartuchos presurizados. Este hecho puede facilitar la transición a polvo seco en pacientes que tengan problemas de coordinación pulsación-inspiración. Consta de un pulsador, un cuerpo y una boquilla. Al apretar el pulsador oiremos un clic y la dosis exacta estará preparada para ser inhalada. Si el paciente hiciese dos pulsaciones, una dosis pasaría a otro compartimento, quedando siempre una en la boquilla. Esto evita problemas de sobredosificación. La boquilla tiene un canal estrecho y alargado, con ello se consigue una buena adaptación a la boca del paciente, evitando también que la lengua se sitúe delante del canal de salida dificultando la trayectoria del fármaco. Genera partículas de pequeño tamaño, facilitando así un buen depósito pulmonar. Cada dosis lleva una pequeña cantidad de lactosa, este hecho hace más perceptible la inhalación. El depósito de polvo está en la parte inferior del cuerpo del dispositivo. Tiene un contador de dosis, en un lateral del cuerpo, que permite conocer cuántas dosis quedan. Los números aparecerán en rojo en las últimas 20. Fármacos BECLOMETASONA EASYHALER® Lleva lactosa como excipiente. Instrucciones de uso: • Lavado de manos. • Posición de pie o sentado para permitir la máxima expansión torácica. • Retirar la tapa de la boquilla. • Agitar el dispositivo, cinco veces, para evitar el apelmazamiento del polvo y facilitar su caída en el canal de la boquilla. 51 Mª del Carmen Arcay Veira • Libere la dosis. Con el inhalador en posición vertical y la boquilla hacia abajo, presionar con el índice en la parte superior, hasta el fondo. Dejar que vuelva a su posición inicial. Oiremos un clic que indica que está cargada la dosis. • Hacer una espiración lenta, con el inhalador apartado de la boca. • Colocar la boquilla entre los labios, apretándolos alrededor de la misma, e inspirar profunda y enérgicamente tanto tiempo como le sea posible. • Retirar el inhalador de la boca y mantener la respiración durante 10 segundos. Luego espirar lentamente. • Se puede repetir la inhalación a los 30 segundos. • Enjuagar la boca con agua. No tragar. • Tapar el dispositivo y guardar en lugar seco. Observaciones Si se sopla de forma accidental dentro de la boquilla o se hacen varias pulsaciones, lo correcto será vaciar el contenido de la boquilla para evitar inhalar dosis inexactas. Para ello se colocará el inhalador en posición horizontal, como vemos en la imagen, y se golpeará varias veces sobre un plano duro o la palma de la mano. Se debe de guardar el dispositivo en el estuche protector para evitar que el inhalador se active accidentalmente. No limpiar con agua ya que al polvo le afecta la humedad. NOVOLIZER® Descripción Dispositivo de polvo seco multidosis con el fármaco alojado en un cartucho recargable, que colocaremos dentro del inhalador la primera vez que lo utilicemos. Para ello debe levantarse la tapa superior e introducirlo en el espacio destinado a tal fin. 52 Mª del Carmen Arcay Veira Dispone de un triple mecanismo de control de la correcta administración de la dosis: • Indicador de color • Sonido • Sabor El silbido que se oye se debe a un dispositivo circular cercano a la boquilla que acelera el flujo, creando una turbulencia antes de salir. Tiene un contador de dosis en la zona frontal del dispositivo que solo se desplaza si la técnica inhalatoria ha sido correcta, ello garantiza que la dosis ha sido utilizada. Solo se activa cuando el flujo inspiratorio es superior a 35 L/min. FLUJO INSPIRATORIO > 35 L/min. FLUJO INSPIRATORIO < 35 L/min. Si es inferior a 35 L/min. se queda en el dispositivo y no cambia el color de la ventanilla. Fármacos El color del botón dosificador varía según sea el contenido. VENTILASTÍN NOVOLIZER® Salbutamol Excipiente: Lactosa monohidrato 53 Mª del Carmen Arcay Veira FORMATRIS NOVOLIZER® Formoterol Excipiente: Lactosa y otros NOVOPULM NOVOLIZER® Budesonida Excipiente: Lactosa y otros Colocación del cartucho Presionar ligeramente las superficies rugosas situadas a ambos lados de la tapa, desplazar hacia delante y levantar. Retirar la lámina de aluminio del contenedor del cartucho y extraer este. Insertarlo en el inhalador. No presionar el botón dosificador durante la colocación del cartucho. Limpiar siempre el inhalador tras retirar un cartucho vacío. Colocar la tapa, presionando hacia abajo hasta que encaje en su sitio. Puede dejarse el cartucho hasta 6 meses. Instrucciones de uso: • Lavado de manos. • Posición de pie o sentado para permitir la máxima expansión torácica. • Retirar la tapa de la boquilla. El dispositivo debe estar en posición horizontal. • Presionar hasta el tope el botón dosificador coloreado y luego soltar. Tiene un resalte a mitad del recorrido que puede hacernos pensar que ha cargado la dosis cuando no es así. Se oirá un clic y el color de la ventanilla cambiará de rojo a verde. Con esta maniobra la dosis está preparada para ser inhalada. No se puede inhalar con el botón pulsado, ya que no funciona el dispositivo. • Vaciar el aire con la boquilla alejada de la boca. • Colocar los labios alrededor de la boquilla sellándolos bien sobre esta para evitar fugas. • Hacer una inhalación prolongada y profunda, por la boca. Se oirá un clic que indicará que la inhalación ha sido correcta, • Retirar el inhalador. • Contener la respiración durante 10 segundos. • Echar el aire despacio. • Colocar la tapa protectora. • Enjuagar la boca. Observaciones Si la ventana no cambia de color, la inhalación no habrá sido correcta y habrá que repetir la técnica. El contador de dosis solo se mueve cuando la inhalación ha sido bien realizada. 54 Mª del Carmen Arcay Veira La cifra que aparece en la ventana indica el número de dosis restantes. La escala numérica de 20060 dosis se muestra en pasos de 20, mientras que la de 60-0 lo hace en pasos de 10. No agitar el dispositivo. El botón dosificador solo se presionará en el momento previo a la inhalación. No es posible que se produzca una sobredosis con el NOVOLIZER®. Incluso si se presiona el botón varias veces, no sale más polvo para su inhalación Mantenimiento No conservar por encima de 30º C. Proteger de la humedad. Hasta su utilización, conservar los recambios en su envase original. Renovar el cartucho 6 meses después de la primera apertura. No usar el inhalador más de un año. Se ha demostrado que este dispositivo se puede usar como máximo 10 cartuchos de 100 dosis. Desechar de forma responsable para preservar el medio ambiente. Limpieza Limpiar con regularidad y sobre todo cuando se cambie el cartucho. Retirar la tapa protectora y la boquilla haciéndola girar en sentido contrario a las agujas del reloj y extraer. Invertir el inhalador, mover hacia delante y hacia arriba el cursor de dosificación. Eliminar con ligeros golpes los residuos de polvo. Limpiar todas las piezas con un paño suave, seco y sin hilos. No utilizar agua ni detergentes. 55 Mª del Carmen Arcay Veira GENUAIR® Descripción Inhalador de polvo seco multidosis. Consta de una unidad de almacenamiento de fármaco, una boquilla con tapa protectora, un pulsador dosificador, una ventanilla con indicador de dosis restantes y otra que cambia de color durante el uso del inhalador. Fármacos EKLIRA GENUAIR® Bromuro de aclidinio Excipiente: Lactosa y otros. BRETARIS GENUAIR® Bromuro de aclidinio Excipiente: Lactosa y otros. Instrucciones de uso: • Lavado de manos. • Posición de pie o sentado para permitir la máxima expansión torácica. • Retirar la tapa protectora de la boquilla presionando sobre las flechas laterales y tirando hacia afuera. Comprobar que no hay nada que obstruya la boquilla. El dispositivo debe estar en posición horizontal con el pulsador verde hacia arriba. • Pulsar el botón verde hasta el fondo y luego soltarlo. • Asegúrese de que la dosis está preparada, comprobando si la ventana de control ha cambiado de color rojo a verde. Si estuviese de color rojo, pulsar y soltar de nuevo el botón verde. • Espirar todo el aire con el inhalador apartado de la boca. 56 Mª del Carmen Arcay Veira • Meter la boquilla en la boca y sellar bien los labios sobre ella. Inhalar fuerte y profundamente por la boca. No mantener pulsado el botón verde durante la inhalación. • Cuando se inicia la inhalación se oirá un clic que indica que la técnica se está haciendo correctamente. Se debe de seguir inspirando después de oír el clic, para asegurarse de que se administra la dosis completa. • Retirar el inhalador de la boca. • Contener la respiración durante 10 segundos. • Expulsar el aire lentamente por la nariz. • Comprobar si el color de la ventana es rojo, esto indica que la técnica ha sido correcta. De lo contrario deberá repetirse la maniobra. Si sigue de color rojo puede ser que haya hecho la inhalación con el botón verde pulsado. • Coloque la tapa protectora. • Enjuagar la boca. Observaciones El indicador de dosis desciende con el uso, mostrando intervalos de 10. Cuando aparecen unas rayas inclinadas rojas el fármaco se está terminando. Sabemos que está vacío cuando aparece 0 en el indicador. Cuando la última dosis esté lista para ser inhalada, el botón verde quedará bloqueado en una posición intermedia. Esto evitará el uso de un inhalador vacío. Una vez utilizada la última dosis desechar el inhalador. Se seguirán las normas locales para proteger el medio ambiente. Mantenimiento Mantener dentro de la bolsa hasta el inicio del tratamiento. Usar en los 90 días posteriores a la apertura de la bolsa. Limpieza Limpiar la boquilla por su parte exterior con un paño seco. No utilizar agua, podría dañar el fármaco. 57 Mª del Carmen Arcay Veira NEXTHALER® Descripción Primer dispositivo de polvo seco multidosis con partículas extrafinas. Un contador informa del número de dosis disponibles. Lleva la tapa incorporada y una rejilla al lado de la boquilla que no debe taparse durante el uso. Tiene una resistencia media al flujo inspiratorio. Fármacos FOSTER NEXTHALER® Beclometasona + formoterol Instrucciones de uso • Lavado de manos. • Posición de pie o sentado para permitir la máxima expansión torácica. • Mantener el inhalador en posición vertical, asegurarse de que la tapa protectora, que va unida al dispositivo, esté bien cerrada antes de abrirla para preparar la dosis a inhalar. • Espirar lentamente con el inhalador separado de la boca. • Colocar la boquilla en la boca y rodear bien con los labios .Hacer una inspiración rápida y profunda. No inspirar por la nariz. Un clic avisa al final de la inhalación. No tapar la rejilla de entrada de aire ni inhalar a través de ella. • Puede notarse sabor durante la inhalación. • Retirar de la boca. Comprobar que el contador de dosis haya restado una unidad. • Mantener la respiración durante 10 segundos si es posible. • Cerrar la tapa del dispositivo. Si lo abrimos de nuevo preparamos otra dosis. Mantenimiento No utilizar después de la fecha de caducidad que aparece en la caja. 58 Mª del Carmen Arcay Veira Conservar en el envase original para protegerlo de la humedad. Sacarlo del mismo inmediatamente antes del primer uso. Hasta este momento no requiere una temperatura especial de conservación, después proteger de temperaturas superiores a 25º C. No exponer al calor ni a la luz directa del sol. Tras la apertura de la bolsa protectora termosellada, debe usarse en los 6 meses siguientes, pasado este tiempo debe desecharse. Protegeremos el medio ambiente desechándolo de forma responsable. Mantener la tapa del inhalador cerrada hasta el momento de tomar una dosis. Cuando no se utilice mantener en lugar limpio y seco. No lo use si la ventana indicadora de dosis muestra 0 o si no se lee de forma clara. No lo exponga a ambientes húmedos ni mojados. Limpieza Limpiar con un paño seco. Nunca con agua Observación Aparecerá en el mercado español el próximo mes de septiembre de 2013. 59 Mª del Carmen Arcay Veira Cámaras de inhalación Inventadas en la década de los 80 para paliar los problemas de los cartuchos presurizados; como la dificultad de coordinar la inhalación-pulsación, el efecto frío-freón, la gran impactación orofaríngea. Con ellas se aumenta la distancia entre el cartucho presurizado y la boca del paciente. Hay que diferenciar dos tipos: espaciadores y cámaras. Espaciadores. Son tubos abiertos por sus dos extremos y que deben tener un volumen mínimo de 100 ml y una longitud de 13 cm aproximadamente para permitir la expansión del aerosol y la evaporación del gas propelente. Es una buena alternativa en situaciones de urgencia y de penuria económica. Pueden hacerse con una hoja de papel enrollada en forma de cono, una botella de plástico, un vaso desechable, etc. Al no tener válvulas, el aire espirado vuelve a su interior. Esto es un inconveniente si la inhalación se hace a volumen corriente. Las paredes deben de ser lisas, para evitar el depósito de vaho en las ranuras, ya que este atrapa las partículas. Cámaras. Como ya hemos dicho, son dispositivos que sirven para mejorar la eficacia de los cartuchos presurizados. Funcionamiento. Al aumentar la distancia entre el inhalador y la boca del paciente disminuye la velocidad de salida del aerosol, aumentan la evaporación del propelente y el choque de las partículas de mayor tamaño en las paredes de la cámara. Si la cámara es de plástico existe una carga electroestática que atrae las partículas de menor tamaño. Todas estas circunstancias favorecen que queden en suspensión en la cámara las partículas de tamaño idóneo para alcanzar los bronquios más distales, aumentando así el depósito pulmonar en un 10%. Al disminuír la velocidad de salida del aerosol se reduce el impacto orofaríngeo, ya que como hemos dicho las partículas grandes y el propelente quedaban en las paredes, y hay por ello menos posibilidad de candidiasis oral con el uso de corticoides, también se evitan los problemas derivados de la coordinación respiración-pulsación. Válvulas. Deben poseer una unidireccional de baja resistencia en la boquilla, que permanece cerrada mientras no empieza la inspiración, conteniendo las partículas en suspensión durante un corto período de tiempo, pero que se cierra en el momento de la espiración, desviando el aire fuera de la misma. Suelen ser válvulas de flujos bajos que se abren fácilmente con un esfuerzo inspiratorio mínimo y facilitan la inhalación a niños pequeños, ancianos y personas en situaciones obstructivas graves. El tiempo de retraso entre pulsación- inhalación puede reducir significativamente la dosis disponible. En algunas cámaras hay una señal que indica si el flujo inspiratorio es muy alto. 60 Mª del Carmen Arcay Veira Eficacia. En el asma aguda, el tratamiento administrados mediante cartucho presurizado con cámara es, al menos, tan efectivo como los administrados mediante nebulizadores. Son más baratos y permiten administrar más dosis en menos tiempo. Volumen. Tienen volúmenes diferentes. Las cámaras más recomendables son las de alto volumen, que en el caso de los adultos son de unos 750 ml y en niños hasta 6 años de 150-350 ml. Mascarilla. Se recomienda el uso de mascarilla en niños menores de 4 años, personas de edad avanzada, inconscientes o poco colaboradoras, ya que no hacen un buen sellado de la boquilla con los labios. Si existe colaboración se eliminará la mascarilla, ya que es más eficaz la inhalación con boquilla. Forma. Tienen formas cilíndricas y cónicas. Carga electrostática. Esta puede ser elevada si las cámaras son de plástico y nuevas. Esto resulta inconveniente ya que las paredes atraen todo tipo de partículas del aerosol. Esto podemos evitarlo reduciendo la carga con un lavado con agua jabonosa y secado al aire, o pulsando varias dosis de fármaco dentro de la cámara antes de usarla. Inhalación. Está demostrado que el máximo rendimiento se obtiene haciendo una única pulsación seguida inmediatamente de una inhalación lenta y profunda. Las personas que no puedan conseguir esto podrán realizar cinco o seis inspiraciones tras cada pulsación. Pulsaciones. No se harán varias a la vez ni se dejará transcurrir mucho tiempo entre la pulsación y la inhalación. Esto favorecerá que se deposite más cantidad de fármaco en las paredes de la cámara, lo cual disminuye la cantidad que llega a los pulmones. Se hará una pulsación-inhalación y para la siguiente deberán transcurrir unos 30 segundos. Ventajas: • Aumentan el depósito pulmonar de la medicación inhalada • Reducen la impactación orofaríngea, el efecto frío-freón, los efectos secundarios locales (candidiasis oral y afonías) y la pérdida de medicamento. • No es necesaria la coordinación respiración- pulsación • Permite el uso del presurizado en procesos agudos • Disminuye la posibilidad de candidiasis oral al reducirse el depósito orofaríngeo • Necesitan flujos inspiratorios bajos • Útiles en crisis obstructiva • Pueden usarse en niños pequeños, adultos con demencia, artrosis en las manos, parálisis facial, etc. 61 Mª del Carmen Arcay Veira • Mejores efectos terapéuticos que los conseguidos con los nebulizadores. El proceso es más sencillo, más barato y tiene menos riesgo de infección Desventajas: • Suelen ser grandes e incómodas, difíciles de transportar, si las comparamos con el inhalador • Son caras y muchas no están financiadas. • Posible contaminación si no se realiza una limpieza adecuada • Aprendizaje de la técnica • Hay muchas marcas y no se adaptan a todos los tipos de inhaladores presurizados. • Carga electroestática • Necesidad de limpieza periódicamente Errores más frecuentes En cuanto a la técnica: • Múltiples pulsaciones para una única inhalación • Retraso de más de 3 segundos entre la pulsación y la inhalación • No hacer un buen sellado de la mascarilla en la cara. • Inadecuada adaptación de la boquilla del cartucho al orificio de la cámara En cuanto al manejo de la cámara: • Montaje incorrecto de las piezas • No compatibilidad de cámara e inhalador • Higiene deficiente • Compartir la cámara con otras personas sin extremar la higiene • No tener en cuenta la existencia de la carga electrostática • No reemplazar después de 12 meses o cuando tenga fisuras • No controlar el buen funcionamiento de las válvulas • Un error poco valorado es no considerar el espacio muerto entre mascarilla y boca, depende del material empleado. Un de las mascarillas mejor valoradas son las de Aerochamber®. 62 Mª del Carmen Arcay Veira Tipos • AEROCHAMBER ® infantil Volumen 149 ml. Para niños entre 2 y 10 años de edad. Mascarilla con un sellado perfecto. Válvula inspiratoria y espiratoria. Indicador de flujo inspiratorio (FLOW-SIGNAL), emite un silbido si este es demasiado rápido y fuerte. Antiestática. Los modelos más recientes tienen menor carga electrostática. Color amarillo. • AEROCHAMBER ® lactante Para niños menores de 2 años. Iguales características que la anterior. Color naranja. • AEROCHAMBER® adulto La hay de dos tipos: con boquilla y con mascarilla. Para niños mayores de 10 años y adultos. Tiene válvula inspiratoria y espiratoria. Emite un silbido si el flujo inspiratorio es demasiado rápido y fuerte ya que debe ser lento y profundo. Es el FLOW-SIGNAL. Admiten todo tipo de inhaladores presurizados. Indicador de flujo inspiratorio. Antiestática. 63 Mª del Carmen Arcay Veira • BABYHALER® Volumen 350 ml. Longitud 23 cm. Válvula inspiratoria y espiratoria. Para bebés y niños pequeños. Solo para productos de Glaxo. No está financiada. Es cara. • NEBUCHAMBER® Volumen 250 ml. Válvula inspiratoria y espiratoria. Solo para el Pulmicort®. AstraZeneca. Escasa carga electroestática al tener las paredes de acero inoxidable • FISONAIR® Volumen 800 ml. Longitud 20 cm. Boquilla. Compatible con todo tipo de dispositivos presurizados. • AEROSCOPIC® Cámara plegable, con anillos que se fijan por presión. Puede cerrarse durante la aplicación, anulándose la eficacia del tratamiento. Volumen 800 ml. Válvula unidireccional. Sirve para todo tipo de inhaladores debido a la presencia de un adaptador de silicona. 64 Mª del Carmen Arcay Veira Desplegar la cámara, procurando que las flechas impresas en las 3 arandelas que la forman NO QUEDEN ALINEADAS, tirar de ambos extremos hasta que el mecanismo quede encajado para impedir que se pliegue durante su utilización. • NEBUHALER® Volumen 750ml. Longitud 24 cm. Se usa sin mascarilla. Válvula unidireccional. Solo para los inhaladores de Astra- Zeneca. • VOLUMATIC® Volumen de 750 ml y una longitud de 24 cm. Solo para los inhaladores de Glaxo. • AEROTRACH® Cámara diseñada para pacientes con traqueotomía. Antiestática. Tiene un adaptador para que se ajuste a los conectores estándar. Sistema de válvulas de muy baja resistencia. Se adapta a todo tipo de presurizados. Ventajas: • No efecto frío –freón, si se usa presurizado. • Alto impacto en la pared posterior de la faringe, lo cual origina a veces hemoptisis. • Interposición de la lengua o dientes. 65 Mª del Carmen Arcay Veira Inconvenientes: • Dificultad para adaptar la boquilla del inhalador al estoma. • Irritación de la pared posterior de la tráquea. • Imposibilidad para realizar enjuagues y evitar los efectos secundarios de los glucocorticoides. Nebulizaciones. Para el tratamiento con nebulizador a personas con traqueotomías, se ajustan bien al estoma las mascarillas pediátricas. Instrucciones de uso: • Lavado de manos. • Informar al paciente, si es posible, sobre la técnica a realizar. • El paciente estará incorporado o semiincorporado para permitir la máxima expansión torácica. • Examinar la cámara, comprobando que esté perfectamente montada. • Retirar la tapa del inhalador, colocado en forma de L, agitar varias veces e insertar en el orificio de la pieza trasera de la cámara. • Realizar una espiración lenta y profunda. • Colocar la boquilla de la cámara en la boca, entre los dientes, lengua en la base para no obstaculizar la entrada de aire. Ajustar bien los labios a la boquilla. Si se usa mascarilla hacer un perfecto sellado cubriendo boca y nariz. Solo así funcionará la señal acústica del flujo inspiratorio en las cámaras que lo poseen. • Presionar el cartucho al comienzo de una inhalación lenta y profunda mientras el indicador de flujo inspiratorio, en las cámaras que disponen de él, se mueve hacia la cara. Utilizar este indicador para contar las inhalaciones. Respirar únicamente a través de la boca. En crisis asmáticas o en personas que no puedan realizar la maniobra anterior así como en niños pequeños bastará con respirar normalmente dentro de la cámara durante 5-6 veces. Mantener el sellado, si se usa mascarilla, durante las inhalaciones. • Se puede realizar una segunda inhalación lenta y profunda para asegurar el vaciado de la cámara y aprovechamiento total de la dosis administrada. • Una pulsación de cada vez. • Para repetir con más dosis seguir el mismo procedimiento, esperando 30 segundos entre cada una de ellas. • Hacer una pausa de 10 segundos y exhalar el aire por la nariz. 66 Mª del Carmen Arcay Veira • Retirar inhalador de la cámara y colocar la tapa de la boquilla. • Lavar la zona de la cara que ha estado en contacto con la mascarilla. Uso pediátrico Se seguirán los pasos ya citados y tendremos presentes las siguientes observaciones: • Colocar al niño sentado en nuestro regazo y con su espalda y cabeza apoyada sobre nuestro brazo izquierdo. • Mantener la cámara inclinada hacia arriba durante el tiempo en que el niño está respirando, aproximadamente 30-60 segundos. Observar que la válvula se desplaza correctamente y el niño respira profundamente. • Por cada dosis debe respirar a volumen corriente durante 30 segundos o un total de 6 respiraciones si son cámaras con válvula. • Si es posible, poner cuando el niño no llore. Las partículas penetran mejor cuando la inspiración es profunda y homogénea. El hablar o llorar durante la inhalación alteran su rendimiento. Intentaremos que el niño se familiarice con la cámara para evitar que la rechace. Si es imposible que no llore es mejor administrarle la medicación cuando esté durmiendo. • Asegúrese de que el niño respire profundamente. • Lavar la cara del niño, zona de la mascarilla, sobre todo cuando se administren corticoides inhalados. Limpieza y mantenimiento Desmontar la cámara y lavarla con agua y jabón suave bajo el chorro o en una inmersión de 20 minutos. Las válvulas de las cámaras Aerochamber® pueden dañarse al ser lavadas bajo el chorro de agua. Aclarar con agua y dejar secar al aire. No secar frotando con un paño ya que esto aumenta la carga electrostática de las cámaras de plástico. La periodicidad podrá ser mensual o semanal, dependiendo del uso de la cámara. Es de un solo uso, pero en los centros de salud y hospitales se utilizan para las pruebas broncodilatadoras de las espirometrías. En este caso, si no podemos desinfectar las sumergiremos en agua fría con detergente enzimático: INSTRUNET®. Para desinfectar usaremos solución de clorhexidina al 5%: HIBIMAX®. Solo pueden compartirse las cámaras que tienen válvula unidireccional, pues de lo contrario el paciente podría contaminarlas al espirar dentro de ellas. 67 Mª del Carmen Arcay Veira Nebulizadores Concepto Dispositivos utilizados para administrar soluciones o suspensiones de fármaco en forma de niebla a través de una boquilla o de una mascarilla. Tipos: • NEUMÁTICOS O TIPO JET Son los más utilizados. El aerosol se genera con un flujo de gas que se origina en un compresor que puede ser eléctrico o de gas, bien de aire o de oxígeno. Emplean un chorro de aire que impacta en el líquido y forma una nube que inhala el paciente permitiendo incorporar oxígeno. • ULTRASÓNICOS Produce la nube de medicamento al transmitirse la vibración de un cristal piezoeléctrico al depósito donde está el medicamento. Eficacia Se consideran eficaces en: • Pacientes graves. • Con flujos inspiratorios muy reducidos. • Con disminución del nivel de consciencia. • Niños con disnea intensa. Fármacos Son numerosos los fármacos que se pueden nebulizar: • Broncodilatadores. • Glucocorticoides. • Antibióticos La Normativa SEPAR sobre la utilización de fármacos inhalados recomienda la administración de los mismos en forma de cartucho presurizado o polvo seco. El inhalador presurizado con cámara espaciadora es tan efectivo como los nebulizadores en el tratamiento del episodio agudo de asma. Este sistema tiene menos efectos secundarios y es más rápido y barato. 68 Mª del Carmen Arcay Veira Ventajas: • Fácil administración de fármacos y de altas dosis de los mismos. Permite administrar varios fármacos a la vez. • No necesita maniobra de coordinación. • Son útiles en crisis y en pacientes graves. • Pueden conectarse a circuitos de ventilación asistida. • Puede conectarse a una toma de oxígeno. Inconvenientes: • Son necesarias dosis muy elevadas de fármacos, ya que una parte importante se queda en las paredes del sistema (80%) y hay por ello un escaso control de dosis inhalada Esta pérdida obliga a utilizar dosis mayores, hecho que encarece el coste del tratamiento. • Bajo depósito pulmonar del fármaco. Solo llega un 10-20%. • Precisan mucho tiempo de administración. • Aumentan los efectos secundarios. • Son caros. • Exigen una exhaustiva limpieza. • Riesgo de contaminación. • Pesan mucho. Difíciles de transportar. • Precisan fuente de energía. Uso correcto: • Lavado de manos. • Informar al paciente sobre la técnica a realizar. • Preparar la solución justo antes de la nebulización. Midiendo con jeringa las cantidades exactas de los fármacos a nebulizar. • Aplicar al paciente la mascarilla o boquilla. Evitar puntos de presión. Debe estar sentado o semiincorporado. • Encender el compresor. • Sentado y erguido, respirando a ritmo normal y no debe hablar. Inspiraciones lentas y profundas. 69 Mª del Carmen Arcay Veira • Contener la inspiración 1-2 segundos antes de cada espiración. • Controlar el tipo de respiración. • Mantener la nebulización el tiempo prescrito. • Al terminar enjuagar la boca y limpiar la zona de la cara que ha estado en contacto con la mascarilla para evitar irritaciones de la piel. • Limpiar piezas del nebulizador. Limpieza Uno de los riesgos asociados al uso de nebulizadores es la infección pulmonar. Es muy importante la limpieza del equipo, sobre todo cuando se utilizan antibióticos. Los restos que quedan en el reservorio pueden sufrir una contaminación bacteriana. Por esta razón debe limpiarse este muy bien después de cada vez que se use. Si es posible, se usará material desechable. Se desmontarán todas las piezas del sistema y se lavarán con agua y jabón. Se aclararán, secarán y guardarán en un lugar seco. 70 Mª del Carmen Arcay Veira BIBLIOGRAFÍA Historia de la terapéutica inhalatoria. Jesús Sauret Valet. 1995 Áncora. S.A. http://toxipedia.org/display/toxipedia/Papiro+Ebers FÁRMACOS INHALADOS. Luis Máiz Carro. Terapia inhalada. Teoría y práctica. 2010 UTILIZACIÓN DE FÁRMACOS INHALADOS Jordi Giner Donaire LA PEQUEÑA VÍA AÉREA Y LOS AEROSOLES. TERAPIA INHALADA. Teoría y práctica. Juan Serra Batlles VENTAJAS DE LA VÍA INHALATORIA PARA LA ADMINISTRACIÓN DE FÁRMACOS. TERAPIA INHALADA. Teoría y práctica. José María Olaguibel Rivera SISTEMAS DE INHALACIÓN: MODALIDADES Y RENDIMIENTO. María Asunción Nieto Barbero http://www.faes.es/cursos/inalair/curso/modulo1/desarrollo/3/index.html GEMA EDUCADORES. Manual de educación en asma.2010 TERAPIA INHALADA SIN EDUCACIÓN, UN FRACASO ANUNCIADO. F. Burgos. Arch Bronconeumol 2002;38(7):297-9 http://www.faes.es/cursos/inalair/curso/modulo1/desarrollo/4/centro.lasso CARTUCHOS DOSIFICADORES PRESURIZADOS: APLICACIONES. María Asunción Nieto Barbero TIPOS, VENTAJAS, INCONVENIENTES Y http://respira.com.mx/articulo.php?c=5&s=31&x=109&a=414 UTILIZACIÓN DE FÁRMACOS INHALADOS. Jordi Giner Donaire INHALADORES DE CARTUCHO PRESURIZADO. TERAPIA INHALADA. Teoría y práctica. Eduardo Calvo Corbella. http://www.eccpn.aibarra.org/temario/seccion5/capitulo87/capitulo87.htm DISPOSITIVOS ACTIVADOS POR LA INSPIRACION. Yolanda González Jiménez http://www.eccpn.aibarra.org/temario/seccion5/capitulo87/capitulo87.htm http://www.faes.es/cursos/inalair/curso/modulo2/desarrollo/1/centro2.lasso TÉCNICAS DE INHALACIÓN CON CARTUCHOS DOSIFICADORES PRESURIZADOS. María Asunción Nieto Barbero http://www.faes.es/archivos_pdf/download/inalair/modulo2/INALAIR2_1.PDF BREATH® Sistema EASY- 71 Mª del Carmen Arcay Veira http://www.elsevierciencia.com/es/revista/-/articulo/el-paciente-asmatico-farmaciacomunitaria-90157056 Sistema EVOHALER® http://www.elsevierciencia.com/es/revista/-/articulo/el-paciente-asmatico-farmaciacomunitaria-90157056 Sistema JET http://www.camfic.cat/CAMFiC/Seccions/Publicacions/Docs/Fulls_Pacients/Inhaladores_ 58-2.pdf http://www.vademecum.es/medicamento-foster_prospecto_68802 Sistema MODULITE® http://www.prospectos.net/tilad_2_mg_suspension_para_inhalacion_en_envase_a_presi on Sistema SYNCRONER® INHALADORES DE POLVO SECO. TERAPIA INHALADA. Teoría y práctica. Juan Enrique Cimas Hernando http://www.faes.es/archivos_pdf/download/inalair/modulo1/INALAIR1_5.PDF DISPOSITIVOS DE POLVO SECO: TIPOS, VENTAJAS, INCONVENIENTES Y APLICACIONES. Juan Luis Rodríguez Hermosa VENTAJAS Y DESVENTAJAS DE LOS DISPOSITIVOS DE POLVO SECO. Inalair http://www.plicni-skwarlo.cz/uzitecne-informace/typy-inhalacnich-systemu/twisthaler/ TWISTHALER® Sistema http://www.respirar.org/portal-familia/inhaladores/tecnica-turbuhaler.html Sistema TURBUHALER® http://www.novolizer.se/om-novolizer/novolizer-novopulmon-budesonid/ Sistema NOVOLIZER® http://www.chiesi.es/foster_nexthaler_recibe_aprobacion_europa.html Sistema NEXTHALER® http://www.asthma-acm.com.my/con_03.cfm Sistema EASYHALER® NEBULIZADORES. TERAPIA INHALADA. Teoría y práctica Gustavo J. Rodrigo. http://www.faes.es/cursos/inalair/curso/modulo2/desarrollo/6/print2_6.lasso TRATAMIENTO INHALADO EN LOS ENFERMOS TRAQUEOSTOMIZADOS. Karlos Naberan Toña. Equipo de Atención Primaria del Clot. Barcelona http://www.faes.es/cursos/inalair/curso/modulo1/desarrollo/4/centro.lasso María Asunción Nieto Barbero http://respira.com.mx/articulo.php?c=5&s=31&x=109&a=414 GUIA DE AEROSOLTERAPIA 72 Mª del Carmen Arcay Veira Lic. Martha Yolanda Velasquez Moreno RECOMENDACIONES SEPAR Espaciadores y cámaras de inhalación Juan Enrique Cimas Hernando1 Eduardo Calvo Corbella2 1 Centro de Salud de Contrueces. Gijón 2 Centro de Salud Universitario Pozuelo Emisora. Madrid http://www.elsevierciencia.com/es/revista/-/articulo/tratamiento-las-insuficiencias-respiratorias13107849 Tratamiento de las insuficiencias respiratorias UN AVANCE EN LA AEROSOLTERAPIA. Víctor M. Falconi Espinosa. 2010 GRUPO DE VÍAS RESPIRATORIAS. Asociación española de pediatría de atención Primaria https://aepap.org/sites/default/files/gvr/dt-gvr-7-inhaladores.pdf http://aepap.org/grupos/grupo-de-vias-respiratorias http://www.vademecum.es/medicamento-onbrez+breezhaler_ficha_34889 INHALANDO SONRISAS. Algo más sobre inhaladores. 2012. SEPAR 73 Mª del Carmen Arcay Veira