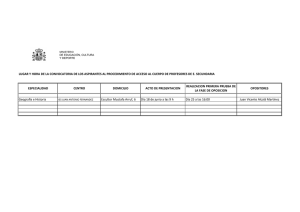
Descargar Resúmenes en pdf
Anuncio

TITULO: PÓLIPO ANTROCOANAL RECIDIVANTE EN PEDIATRICOS ‐ TEST CONNECTICUT ‐ ENFOQUE DIAGNOSTICO TERAPEUTICO Nº REFERENCIA: 3325 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: 1‐ COAT (CENTRO ORL DE CLÍNICA CURET SRL) AUTOR y COAUTORES: Dr. Rodrigo Gaspar Carranza, Dr. Pablo Martin Pugliese, Dr. Pegoraro Paolo, Prof. Dr. Carlos Augusto Curet. INSTITUCION 2: 2‐ CÁTEDRA II° DE ORL ‐ FCM ‐ UNIVERSIDAD NACIONAL DE CÓRDOBA. COAUTORES: Chaile Ivan, Claudia Analía Romani. INSTITUCION 3:3‐Hospital Infantil de Córdoba COAUTOR: Dr. Gabriel Filiberti. RESUMEN DE LA PRESENTACION: ANTECEDENTES: El pólipo antrocoanal es un tipo particular de poliposis, es una lesión tumoral benigna que surge de una reacción inflamatoria crónica que afecta a la mucosa del seno maxilar, en forma degenerativa y en algunos casos recidivante. Cerca del 0.6% de la población general sufre alguna forma de poliposis nasal. En la población pediátrica la poliposis antrocoanal representa el 7.8% de todos los pólipos. En 1988, Berg et al. Sugirieron que los pólipos antrocoanales podrían formarse a partir de un quiste antral, con la hipótesis en común de que estos quistes surgen de la estenosis del conducto linfático después de la inflamación crónica de la mucosa sinusal. OBJETIVO: Analizar el enfoque diagnóstico etiológico de la polipósis antrocoanal recidivante y la aplicación clínica del Test Connecticut, en 3 niños de 4 a 12 años de edad, durante los años 2010 al 2013. Realizar una revisión bibliográfica de la poliposis antrocoanal infantil enfocada a evaluar la indicación quirúrgica. LUGAR DE APLICACION: COAT (Centro ORL de Clínica Curet SRL) DISEÑO: Retrospectivo Transversal. POBLACION: Pediátrica. METODO: Historias clínicas de 3 pacientes pediátricos de entre 4 a 12 años de edad, que consultaron por bloqueo nasal unilateral, rinorrea pertinaz e hiposmia. Se realizaron los siguientes estudios: Rinofibrolaringoscopía utilizando la escala de Lildholt, Rinomanometría, Test del olfato de Connecticut, Tomografía Computada de Senos paranasales con filtro óseo, Prick Test para aeroalérgenos, Citología del raspado y secreciones nasales, serología específica de Alergia e Inmunología. RESULTADOS: Tanto los análisis serológicos como cutáneos de Alergia e Inmunología resultaron negativos. El estudio citológico nasal no fue concluyente. Por Rinofibroscopía se detectó que todos los niños tenían grado III de la escala de Lildholt con indicación quirúrgica mandatoria. La rinomanometría demuestra bloqueo nasal unilateral. Sólo se aplicó el test del olfato de Connecticut en el último paciente dando como resultado hiposmia moderada de la fosa nasal izquierda (con poliposis) y normo mía en la fosa nasal derecha. Dos de los pacientes fueron operados por endoscopía, uno de ellos con técnica de Prades que se detalla a continuación con exéresis completa y tratamiento pre y postoperatorio con corticoide tópico nasal, con control endoscópico a los 6 meses y a los 18 meses (mayor índice de recidivas). CONCLUSIONES: La hiposmia es un síntoma común que debe ser medido, el test de Connecticut modificado por Soler demostró ser un método sensible, practico y no invasivo, útil para para este tipo de pacientes. La valoración diagnóstica completa debe incluir estudios de Alergia e Inmunología, Rinofibrolaringoscopía y TAC. La indicación quirúrgica del pólipo antrocoanal es mandatoria cuando su extensión es mayor al Grado II de la escala de Lildholt. Y el mejor abordaje es por vía endoscópica, combinado con enfoque a través de la fosa canina pero es válida la técnica microscópica de Prades. TITULO: QUISTES Y FISTULAS PREAURICULARES MÚLTIPLES Nº REFERENCIA: 3326 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: COAT (CENTRO OTOAUDIOLÓGICO DE CLÍNICA CURET SRL). AUTOR y COAUTORES: Dr. Pablo Pugliese, Dr. Rodrigo Carranza, Dr. Iván Chaile, Dra. M Jimena Castellano INSTITUCION 2: CÁTEDRA II° DE ORL‐ FCM‐UNC. COAUTORES: Dra. Claudia Romani, Dr. Carlos Curet RESUMEN DE LA PRESENTACION: ANTECEDENTES: Se considera que la fístula preauricular afecta al 0.5‐2% de la población general. Se forma por atrapamiento de ectodermo en el espesor del mesodermo durante el desarrollo del pabellón. Se trata de defectos de fusión de los arcos branquiales I y II, durante la organogénesis. La presencia de una fisura en la línea de unión entre las estructuras derivadas del I arco branquial (trago y raíz del hélix) y las que provienen del II arco branquial (antitrago, antihélix y sus dos cruras, concha y porción restante del hélix) explican la etiología del "coloboma auricular" resultando de la fusión deficiente entre los dos sistemas. Estas fístulas preauriculares son las más frecuentes (derivadas del I arco). Otras localizaciones fistulosas en el pabellón son: concha, cruz del hélix, lóbulo, etc. OBJETIVO: Especificar fisiopatogenia, características clínicas, complicaciones y observaciones sobre el tratamiento quirúrgico en un grupo de pacientes jóvenes. LUGAR DE APLICACION: COAT (Centro Otoaudiológico de Clínica Curet SRL) DISEÑO: Retrospectivo POBLACION: Pediátrica METODO: Comprenden 6 pacientes jóvenes (4 mujeres y 2 varones) operados entre 2008 y 2013.Y un revisionismo bibliográfico sobre la embriología de su fisiopatogenia. RESULTADOS: En nuestro grupo de pacientes pudimos recabar, que están presentes desde el momento del nacimiento, pero pueden no manifestarse clínicamente hasta años después. La forma de expresarse fue a través de la emisión de un exudado, seroso y en ocasiones caseoso mal oliente, que proviene de un pequeño orificio cubierto a veces por una ceja de piel que dificulta su localización. El tracto fistuloso se infecta dando lugar a una tumefacción preauricular dolorosa que evoluciona hacia la formación de un absceso que se abre a la piel, la cual aparece eccematizada en los bordes del orificio fistuloso. El trayecto de la fístula se inicia por lo general delante del trago o en la raíz del hélix, o bien puede haber 2 bocas, una en cada lugar, terminando después de un recorrido paralelo al CAE en un fondo de saco ciego. Cuando el exudado proveniente de la fístula preauricular no se elimina por completo sino que es obstruido por retención mecánica termina por formarse un quiste. No tuvimos casos que finalizaran en el espesor de la parótida. CONCLUSIONES: Con frecuencia la fístula preauricular es bilateral (6/2). Solo fue necesaria la exéresis bilateral en 1 caso. Fueron más frecuentes en mujeres. La longitud de las fístulas preauriculares en nuestros pacientes, no superaron los 2 cm. Su tratamiento es la escisión quirúrgica completa durante la cual y en especial en los trayectos más tortuosos, es de gran ayuda el empleo del colorante azul de metileno, permitiendo así la exéresis de todas las ramas y/o del quiste. La escisión debe incluir las áreas afectadas de la piel alrededor del orificio. Las incisiones se deben localizar sobre las líneas de relajación de la piel para favorecer los resultados estéticos. De lo contrario la recurrencia en los casos parciales será la regla (dos casos). La cirugía se indica cuando el paciente ha sufrido dos o más episodios de manifestaciones clínicas supurativas abscedadas. TITULO: EFECTO DE RUIDO Y REVERBERACIÓN EN LA DISCRIMINACIÓN DE USUARIOS DE IMPLANTES COCLEARES Nº REFERENCIA: 3327 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: SANATORIO V FRANCHIN‐ OSPECON AUTOR y COAUTORES: Lic. Cecilia Abadia, Fga. Fabiana Bosco, Dr. Diego Marcomini, Ing. Sebastián Ausili INSTITUCION 2: EIA EQUIPO DE IMPLANTES AUDITIVOS BUENOS AIRES INSTITUCION 3: UNIVERSIDAD DE TRES DE FEBRERO RESUMEN DE LA PRESENTACION: ANTECEDENTES: Un ambiente acústico diario implica ruido y reverberación. Esta última afecta el desarrollo temporal de la señal, un parámetro importante para la inteligibilidad del habla. Por otro lado, el ruido tiene el efecto de enmascarar el discurso. La suma de ambos produce una reducción de la inteligibilidad más que apreciable para los oyentes con discapacidad auditiva, lo que lleva a la necesidad de reducir el ruido y la reverberación para una mejor discriminación, como un oyente de audición normal. OBJETIVO: El objetivo de este estudio es evaluar el efecto individual y combinado de reverberación y ruido en la discriminación de los usuarios de implante coclear (IC) LUGAR DE APLICACION: La evaluación fue realizada en los consultorios externos de OSPeCon (Obra Social del Personal de la Construcción) dependientes del Sanatorio V Franchin, Ciudad Autónoma de Buenos Aires, Argentina. Los participantes fueron seleccionados del total de pacientes implantados por EIA (Equipo de Implantes Auditivos Buenos Aires) DISEÑO: Varias listas de oraciones se analizan en distintas condiciones de tiempo de reverberación (T60) y de nivel de ruido de fondo ó relación señal‐ruido (SNR). La prueba está compuesta por 90 oraciones en total, grabadas en formato digital, distribuídas en 9 series, de 10 oraciones cada una. Las mismas fueron tomadas de la lista de oraciones de la Fga Teresita Mansilla (Paraguay) que forman parte del Protocolo Latinoamericano de IC. Se presentan en formato abierto a través de la conexión de audio del procesador. POBLACION: Fueron evaluados 11 pacientes implantados cocleares unilaterales, con hipoacusia de diversa etiología, edad auditiva de entre 3 y 12 años, cuyo nivel de percepción del habla corresponde a la Categoría 6 de Geers y Moog, con y sin información temporal en la estimulación eléctrica del nervio auditivo. Tambien se evaluaron 20 personas normoyentes, como grupo control. METODO: De las 90 oraciones mencionadas, las primeras 30 fueron grabadas en ambiente anecoico, otras 30 en en ambiente reverberante con un T60 (Tiempo de reverberación) de 0,42 seg y las 30 restantes con un T60 de 0,88 seg. Cada grupo se subdivide por tercios en oraciones con SNR (Relación señal‐ruido) de 10 dBs, oraciones con SNR de 5 dBs y oraciones sin ruido de fondo. RESULTADOS: De los pacientes con IC evaluados, los mejores resultados se obtuvieron en aquellos cuya estrategia de codificación incluye información temporal (FS4) por sobre los pacientes con estimulación sólo de envolvente (CIS+) Para ejemplificar, si tomamos la situación de mayor dificultad: ambiente reverberante con T60 de 0,88 seg y SNR de 5 dBs, el porcentaje de discriminación de los pacientes que cuentan con información temporal asciende al 34 %, mientras que los pacientes sólo con información de envolvente alcanzan el 12%. El cuadro completo de resultados queda a disposición de los interesados. CONCLUSIONES: Es posible observar que el decremento dado por el efecto de la reverberancia resulta mayor al provocado por el ruido. Por lo tanto, el manejo y control de la reverberancia surge como tema de gran interés para orientar el desarrollo futuro de las estrategias de codificación de los IC. TITULO: PREVENCION O ATENUACION DE ALTERACIONES DEL SISTEMA FONOESTOMATOGNATICO DESDE EL NACIMIENTO Nº REFERENCIA: 3328 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: HIGA PEDRO FIORITO AUTOR y COAUTORES: Lic. Liliana Docampo, Lic. Marisa Valeria Fabeiro, Lic. Brenda Barba, Lic. Yamila Iñiguez RESUMEN DE LA PRESENTACION: ANTECEDENTES: El Sistema Estomatognático (SEMT) es una unidad morfo funcional ubicada en la región cráneo‐ cervico ‐buco‐ facial donde se cumplen las funciones fisiológicas (deglución, respiración) y las adquiridas (masticación y articulación). Ante una alteración anatómica o funcional el organismo puede realizar una compensación fisiológica o una claudicación patológica, ambas deformantes de las estructuras anatómicas competentes. Autores como Moyano defienden la intervención oportuna desde el nacimiento con el fin de evitar la respiración bucal y la deglución disfuncional, favoreciendo el crecimiento maxilofacial armónico y del tejido muscular implicado funcionalmente. Hasta el tercer mes de vida los neonatos son respiradores nasales puros por lo que frente a una obstrucción de vias aéreas superiores (VAS) habrá un aprendizaje incorrecto de la coordinación succión‐deglución‐respiración. OBJETIVO: Dar a conocer la prevención o atenuantes de las posibles alteraciones en el desarrollo del SEMT en neonatos y de posibles hipoacusias conductivas en el primer año de vida. LUGAR DE APLICACION: Servicio de Neonatología e internación conjunta, Maternidad. DISEÑO: Observacional, descriptivo y retrospectivo. POBLACION: Sujetos entre los cinco y seis años de edad nacidos en HIGA Fiorito, que continuaron seguimiento en consulta programada. Los sujetos que conforman el grupo B fueron neonatos que presentaron VAS no permeables. La muestra consta de 120 sujetos, la cual se dividió en 2 grupos (A y B) de 60 sujetos cada uno. En el grupo A los que no recibieron intervención temprana en sala de maternidad y/o neonatología y en el B los que estuvieron expuestos a esta variable. METODO: Se realiza el análisis de las historias clínicas de los sujetos con el fin de recabar datos acerca de la presencia de factores de riesgo y del abordaje fonoaudiológico. RESULTADOS: En el grupo A se evidencia un 37% de sujetos que presentaron respiración bucal y alteración en la masticación y un 63% normales. El 67,7% recibió alimentación artificial y un 32,3% natural; de los pacientes que presentaron alteración en la masticación, el 81% recibió alimentación artificial. El 31% padeció otitis durante el primer año de vida En el grupo B se observa un 88% de sujetos compensados fisiológicamente, que a través de los controles fonoaudiológicos y/o otorrinolaringológicos demostraron un desarrollo oral motor adecuado (deglución normal) y un 12% de sujetos con claudicación patológica, que son en mayor medida los que han abandonado el tratamiento. Un 93,3% recibió alimentación natural y un 7,7% artificial. El 6,6% padeció de otitis en el primer año de vida. CONCLUSIONES: Se evidencia una clara vinculación entre respiración y deglución en el desarrollo maxilofacial. También se aprecia asociación de tipo de alimentación artificial con aumento de patologías de oído medio en el primer año. Existe un Primer Nivel de atención relacionado con la maternidad y profilaxis del parto donde se debe favorecer la lactancia materna y observar signos que indiquen la no permeabilidad de la vía aérea superior. En base a lo expuesto y sabiendo que los neonatos son respiradores nasales puros hasta los dos o tres meses, se arma Protocolo de seguimiento. TITULO: HERRAMIENTA PARA LOGOAUDIOMETRÍA ANTE SONIDO DE COMPETENCIA Nº REFERENCIA: 3329 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: UNIVERSIDAD NACIONAL DE TRES DE FEBRERO AUTOR y COAUTORES: Sr. Pablo Galeazzi, Ing. Florent Masson, Ing. Ernesto Accolti INSTITUCION 2: UNIVERSIDAD NACIONAL DEL LITORAL (UNL) AUTOR y COAUTORES: Ing. Ernesto Accolti RESUMEN DE LA PRESENTACION: ANTECEDENTES: Internacionalmente los tests de audición en ruido son utilizados tanto en el diagnóstico e investigación clínica. Según "Califronia Ear Institute" recomiendan utilizar el HINT para pruebas de audífonos y evaluación de pacientes con hipoacusia leve con dificultad de escucha en ambientes ruidosos. También puede ser una evaluación complementaria en la candidatura de implantes auditivos. Actualmente en nuestro país se encuentra disponible el HINT, pero debido a su alto costo no suele ser una herramienta comúnmente utilizada. OBJETIVO: Desarrollar una herramienta versátil y de fácil implementación que permita realizar una logoaudiometría ante Sonido de competencia, siguiendo los lineamientos de la norma IRAM 4028–3. Incorporar la posibilidad de utilizar sonidos olofónicos como señal de competencia. LUGAR DE APLICACION: Argentina DISEÑO: Se analizaron los tests de audición en ruido actuales y se investigaron las necesidades del país en relación a este tipo de test. Se diseñó una herramienta versátil y de fácil implementación que permita a los profesionales de la audiología determinar los parámetros a utilizar. POBLACION: Profesionales de la audiología y personas hipoacúsicas. METODO: El tipo de investigación es exploratorio y de ciencia aplicada. Exploratorio por analizar los tests de audición en ruido actuales e investigar las necesidades actuales del país de este tipo de test. De ciencia aplicada por desarrollar una herramienta que permita evaluar una logoaudiometría ante sonido de competencia. RESULTADOS: La herramienta diseñada muestra versatilidad ya que permite definir los parámetros típicos de un test de audición en ruido. También muestra ser de fácil implementación debido a que se utiliza mediante una notebook o pc de escritorio y unos auriculares (preferiblemente audiométricos). Las características medidas del sistema de reproducción utilizado muestran cumplir con lo solicitado por la normativa vigente. CONCLUSIONES: Se diseñó una herramienta para logoaudiometría ante sonido de competencia que permite a los profesionales de la audiología definir su aplicación y realizar las modificaciones pertinentes para que sea de utilidad en el diagnóstico e investigación clínica de nuestro país. TITULO: SINDROME DE PAI Nº REFERENCIA: 3330 FECHA DE PRESENTACION: 17/03/2014 12:16 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Rinológicos INSTITUCION 1: HOPITAL GENERAL DE NIÑOS PEDRO DE ELIZALDE AUTOR y COAUTORES: Dra. Andrea Martins, Dr. Walter Daniel Cruz, Dra. Mariana Lia Juchli, Dra. Maria De Los Angeles Fitz Maurice RESUMEN DE LA PRESENTACION: ANTECEDENTES: El Síndrome de Pai (SP) es un trastorno congénito poco frecuente, de etiología desconocida. La mayoría de los casos se trata de un evento esporádico, sin antecedentes familiares. Puede ser el resultado de anomalías cromosómicas y medioambientales, así como mutaciones de novo. Se produce por falla de cierre de la línea media. Presenta signos encéfalo cráneo faciales. La incidencia reportada es de 1 cada 20.000‐40.000 recién nacidos, más frecuentes en varones. Los criterios diagnósticos mínimos del SP son: 1 o más pólipos nasales (aparece en el 100% de los pacientes) junto a un pólipo congénito alveolar en línea media anterior y/o hendidura mediana del labio superior (81%) y lipoma del cuerpo calloso (85%) acompañado o no de agenesia del mismo. Otros signos acompañantes son: diastema, frenillo maxilar doble y corto, hipertelorismo discreto y alopecia frontal. En algunos casos deformidades del pabellón auricular. OBJETIVO: Describir un caso clínico de presentación poco frecuente en pediatría. LUGAR DE APLICACION: Consultorios externos de la División Otorrinolaringología del HGNPE. DISEÑO: Presentación de caso clínico. POBLACION: Descripción de un caso clínico. METODO: Descriptivo. RESULTADOS: Paciente de 5 meses de vida, sin antecedentes perinatológicos ni personales de importancia, concurre a la División de Otorrinolaringología del HGNPE por presentar tumor congénito en fosa nasal derecha. Al examen físico se observó tumor pediculado cubierto por piel de aproximadamente 2cm x 1,5cm, con base de implantación en columela de fosa nasal derecha, asociado a insuficiencia ventilatoria nasal. Mamelón en región inferior del vestíbulo nasal izquierdo de aproximadamente 0.5 cm x 0,5 cm. Frenillo maxilar doble y corto, discreto hipertelorismo, alopecia frontal. Se realiza tomografía computada: se observó tumoración en fosa nasal derecha, sin comunicación con sistema nervioso central. Presentaba lesión hipodensa interhemisférica por encima del cuerpo calloso, compatible con lipoma. Se realiza cirugía para exceresis de tumoración. Se envío material para anatomía patológica. Informaron lesión compatible con Coristoma. CONCLUSIONES: El hallazgo de una masa nasal congénita asociado a otras anormalidades craneofaciales debe hacer sospechar la presencia del síndrome de Pai, la alerta debería estar dada principalmente por Pediatras y Otorrinolaringólogos. En presencia de un quiste nasal central, debe descartarse la comunicación por extensión a la cavidad craneal. En caso de existir, habrá deformaciones y destrucción del esqueleto de la base del cráneo. TITULO: CORISTOMA LINGUAL Nº REFERENCIA: 3331 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: HOSPITAL GENERAL DE NIÑOS PEDRO ELIZALDE AUTOR y COAUTORES: Dr. Lucas Bordino, Dr. Walter Daniel Cruz, Dra. Maria De Los Angeles Fitz Maurice, Dr. Ruben Quiroga RESUMEN DE LA PRESENTACION: ANTECEDENTES: Las lesiones de lengua representan del 2 al 4% de todos los tumores orales y maxilofaciales pediátricos. La mayoría de estas lesiones son benignas. Las lesiones de lengua que se localizan en la porción anterior, no provocan obstrucción del tracto aerodigestivo por lo que son asintomáticos. Las que se ubican en la región posterior de lengua pueden causar síntomas agudos como problemas respiratorios o disfagia. El coristoma es una lesión congénita causada por el crecimiento excesivo de un tejido histológicamente normal que durante el desarrollo se desplaza hacia una región anatómica en la que normalmente no existe este tejido. Su ubicación más frecuente es la rinofaringea. El diagnóstico es anatomopatológico y su tratamiento quirúrgico. OBJETIVO: Describir un caso clínico de presentación poco frecuente en pediatría. LUGAR DE APLICACION: Consultorios externos de la División Otorrinolaringología del HGNPE. DISEÑO: Presentación de caso clínico. POBLACION: Caso Clínico METODO: Descriptivo RESULTADOS: Paciente de 3 meses de edad, recién nacido pretermino sin antecedentes de importancia. Asiste a la consulta por presentar tumoración en región dorsal de base de la lengua. Al examen físico se observó, masa de consistencia blanda y renitente, compresible, pediculada, de color rosado, de superficie lisa, de aproximadamente 1cm x 1cm, ubicada en línea media de la región dorsal en el tercio posterior de la lengua. Se realiza tomografía computada: Imagen redondeada con base de implantación medial retrolingual. Centello grafía: Glándula tiroides eutópica que presento bordes mal definidos y muy escasa concentración del radiotrazador, no se observa captación ectópica. Se decide su internación para observación por presentar episodios de apneas obstructivas. Se planea cirugia para exeresis‐biopsia. Anatomía patológica: Estructura nodular revestida por epitelio pavimentoso queratinizante, con anexo pilosebáceos. Tejido subyacentes fibrovasculares y adiposo maduro que incluye unidades glandulares salivales mixtas. En profundidad pedículo vascular congestivo. Compatible con Coristoma lingual. CONCLUSIONES: El corisma lingual es una enfermedad de baja prevalencia en pacientes pediátricos. Su resolución es quirúrgica y su diagnóstico anatomopatologico. TITULO: TUMORES DE NERVIO PERIFÉRICO EN CAVIDAD ORAL EN PEDIATRIA Nº REFERENCIA: 3332 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: HOSPITAL GENERAL DE NIÑOS PEDRO DE ELIZALDE AUTOR y COAUTORES: Dra. Andrea Elizabeth Martins, Dra. Elena Arias, Dr. Julian Michalski, Dra. Zaida Ramirez RESUMEN DE LA PRESENTACION: ANTECEDENTES: Los tumores benignos originados en los nervios periféricos son comunes en la piel de la cara y cuello, pero son raros en la cavidad bucal (prevalencia menor al 1%). Estas lesiones incluyen: el Schwanoma (más frecuente), Neurofibroma, Neuroma traumático, Tumor de células granulares y el Neuroma circunscrito encapsulado. Los Schwannomas y Neurofibromas son hiperplasias malformativas de las células de envoltura de los nervios. (Células de Schwann / de Remak) En los Neurofibromas se identifican todos los componentes del nervio: Células de Schwann, mielínicas y fibroblastos. Se presenta en forma múltiple (asociado a neurofibromatosis) o solitario. Puede afectar tanto a piel como a mucosas. Esto obliga a hacer un diagnóstico diferencial con otras lesiones de aspecto similar como papilomas e hiperplasias fibrosas. Habitualmente asintomático. La macroglosia unilateral es un hallazgo característico. La localización más frecuente es en la lengua, también pueden verse en el paladar, la mucosa yugal, la región submandibular y mandibular. Histológicamente se diferencian dos variedades: mixoide y plexiforme El Schwannoma es un tumor benigno procedente de las células de Schwann. Habitualmente hallado en la porción móvil de la lengua. La mayoría son diagnosticados en la segunda y tercera década de la vida. De crecimiento lento, generalmente asintomático. Macroscópicamente es una masa firme, elástica, bien delimitada, gris blanquecina de 0.1 a 5 cm de diámetro, empuja el axón y las estructuras vecinas. Tiene distribución predominantemente centrífuga. Histológicamente presentan 2 variedades: celular y plexiforme. Es una rareza su malignización. Ambos son de resolución quirúrgica. OBJETIVO: Describir dos casos clínicos de presentación infrecuente en Pediatría. LUGAR DE APLICACION: Consultorios externos de la División Otorrinolaringología del HGNPE. DISEÑO: Presentación de caso clínico. POBLACION: Casos clínicos. METODO: Descriptivo RESULTADOS: Se presentan 2 pacientes Caso 1: Paciente de 5 años de edad, sexo femenino. Consultó por presentar un tumor en labio superior de 2 años de evolución. Se observó masa de 10 mm por 8 mm en región vestibular central, móvil, blanco amarillento e indolora. Se realizó exéresis biopsia. Anatomía patológica: Macroscopía: Formación ovoidea blanquecina, bien delimitada, de 5 mm de diámetro. Microscopia: proliferación fusocelular compuesta por células ondulantes con los núcleos "en S itálica" acompañada por fibroblastos maduros que adopta una disposición nodular. Por fuera tiene un sector de fibras de músculo estriado esquelético compatible con Neurofibroma Caso 2: Paciente de 13 años de edad, sexo femenino. Consulta por lesión en tercio medio de cara dorsal izquierda de lengua, de 7mm de diámetro, de 1 año d evolución. Se realiza exéresis. Anatomía patológica: Macroscopia: tejido blanquecino de 5mm por 3mm de diámetro. Microscopia: tumor compuesto por células fusiformes que adoptan una disposición organoide con sectores menos celulares de aspecto laxo compatible con Schwannoma. CONCLUSIONES: El Neurofibroma como el Schwannoma de boca tiene predileccion por la lengua. Ambos afectan principalmente al sexo femenino. El conocimiento de estas lesiones, pese a que son poco frecuentes, se torna imprescindible en el área otorrinolaringológica y odontológica para efectuar diagnósticos diferenciales con otras lesiones más frecuentes. TITULO: POLIPO FIBROEPITELIAL DE PALADAR Nº REFERENCIA: 3333 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Misceláneas INSTITUCION 1: HOSPITAL GENERAL DE NIÑOS PEDRO DE ELIZALDE AUTOR y COAUTORES: Dra. Daniela Cohen, Dr. Gustavo Escobar, Dra. Andrea Elizabeth Martins, Dra. Zaida Ramírez INSTITUCION 2: CENTRO DE ENFERMEDADES RESPIRATORIAS (CERI) RESUMEN DE LA PRESENTACION: ANTECEDENTES: El pólipo fibroepitelial clínicamente se trata de una lesión elevada, bien definida, redondeada u ovoidea, firme a la palpación, sésil o pediculada, asintomática y de larga evolución. En relación a la superficie de la lesión, ésta se puede mantener intacta, pero en algunas ocasiones se ulcera por el traumatismo repetido y aparece dolor e inflamación. Es más frecuente en adultos y está asociada a lesiones traumáticas, por ejemplo mordeduras de la mucosa oral o prótesis. En la población pediátrica es muy raro encontrarlos y aparecen en aquellos niños que se llevan objetos a la boca, presentan hábito de succión del dedo pulgar, usan mordillo o chupete; y en los de mayor edad se agrega el factor de disposición dentaria y las disfunciones estomatognáticas. OBJETIVO: Presentación de tres casos clínicos inusuales en la edad pediátrica. LUGAR DE APLICACION: División de Otorrinolaringología del Hospital General de Niños Pedro de Elizalde y Centro de Enfermedades Respiratorias (CERI). DISEÑO: Presentación de casos clínicos. POBLACION: Casos clínicos. METODO: Descriptivo. RESULTADOS: Presentamos tres pacientes: Dos que concurrieron a la División de Otorrinolaringología del Hospital General de Niños Pedro de Elizalde y uno al Centro de Enfermedades Respiratorias (CERI) presentando una lesión ovoidea ubicada en la línea media del paladar óseo. De consistencia duro elástica, de 1cm X 1cm, bordes delimitados, color rosado. Los pacientes no presentaban dolor y las lesiones fueron encontradas de forma casual por los padres, siendo referidas al médico Pediatra quien realiza derivación al especialista en Otorrinolaringología. Se solicito radiografía en la incidencia oclusal dental. Se realizó extracción de la lesión bajo anestesia general y se envió al servicio de Anatomía Patológica para estudio. Se informó: Epitelio pavimentoso paraqueratosico, con tejido fibroconectivo, vasos perpendiculares a la superficie epitelial compatible con Pólipo Fibroepitelial. CONCLUSIONES: El Pólipo Fibroepitelial, es una lesión poco frecuente en la edad pediátrica, debemos establecer diagnósticos diferenciales sobre todo con patología de origen congénito y viral. El antecedente traumático referido por los padres y la anatomía patológica son claves en el diagnostico. TITULO: DIAGNÓSTICO TARDÍO DE CUERPO EXTRAÑO EN LARINGE Nº REFERENCIA: 3339 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: CLÍNICA UNIVERSITARIA REINA FABIOLA AUTOR y COAUTORES: Médica Melisa Vigliano, Dr. Fernando Romero Orellano, Dr. José María Escalera RESUMEN DE LA PRESENTACION: ANTECEDENTES: Cuando hablamos de accidentes en pediatría, sin lugar a dudas no podemos dejar de mencionar la presencia incidental de un cuerpo extraño en la vía aérea, siendo el mismo un hecho prevenible; se observa con mayor frecuencia en menores de 3 años, constituyendo una causa de suma importancia en la morbimortalidad infantil. Se sospecha por la clínica y la auscultación, se constata con la radiografía de tórax y la fibrolaringoscopía, siendo estos fundamentales para la indicación inmediata de la broncoscopía rígida, método diagnóstico y terapeútico por excelencia. OBJETIVO: Reportar un caso frecuente y de muy variada presentación LUGAR DE APLICACION: Clínica Universitaria Reina Fabiola. DISEÑO: Presentación de un caso clínico. POBLACION: Paciente de sexo femenino de 21 meses de edad. METODO: Revisión de historia clínica. RESULTADOS: Paciente sexo masculino de 21 meses de edad. Quien acude a la consulta por haber sufrido 21 días atrás la ingestión accidental de un resto alimenticio, a lo cual, mediante la historia clínica indirecta; su madre refiere que el niño logró eliminar la totalidad del mismo. Pese a eso, el niño no mejoró su estado general, continúo con cianosis, disnea y disfonía, permaneciendo internado en su lugar de origen por el trascurso de 1 (una) semana en donde se le realizó el correspondiente examen clínico y Rx tórax (normal), fue medicado con corticoides y recibió oxigenoterapia, pero nunca había sido intubado. Al momento de la consulta en nuestro servicio presentaba leve disnea inspiratoria, acompañada de tiraje supraesternal franco y un llanto completamente disfónico. Inmediatamente se realiza fibrolaringoscopía en donde se observa a nivel laríngeo la presencia de un cuerpo extraño impactado en comisura posterior, rodeado de una importante cantidad de tejido de granulación. Se realiza cirugía de urgencia en donde se consigue extraer el cuerpo extraño sin lesionar las estructuras adyacentes, se constata la presencia de una "estrellita" plástica, el paciente permanece internado e intubado por el transcurso de tres días, luego es dado de alta con tratamiento corticoideo por una semana. Excelente evolución. CONCLUSIONES: Si bien estamos ante un caso frecuente en nuestro medio resulta interesante hacer hincapié en la diversidad de presentación y por ende en la amplia variedad de resoluciones del mismo; siendo de vital importancia estar atentos para poder llegar a un diagnóstico temprano a fin de poder disminuir las complicaciones a corto y largo plazo; transmitiendo constantemente, tanto a los demás profesionales como al resto de la población, que sin lugar a dudas el mejor tratamiento es una correcta prevención. TITULO: INTERVENCIÓN DE LA EVALUACIÓN PSICOLÓGICA EN LA INDICACIÓN DE IMPLANTE PEDIÁTRICO. PRESENTACIÓN DE DOS CASOS CLÍNICOS Nº REFERENCIA: 3340 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Misceláneas INSTITUCION 1: SERVICIO DE ORL. HOSPITAL DE PEDIATRIA PROF. DR. JUAN P. GARRAHAN AUTOR y COAUTORES: Lic. Patricia Angélica Yacovone RESUMEN DE LA PRESENTACION: ANTECEDENTES: Dentro de la evaluación multidisciplinaria en niños en el protocolo de Implante Coclear u otro dispositivo el diagnóstico psicológico aporta elementos que deben ser considerados en el momento de plantear la indicación de implante y su pronóstico. OBJETIVO: Describir dos casos clínicos que presentaban un cuadro psicopatológico que interferían en el desarrollo comunicacional del niño. LUGAR DE APLICACION: Equipo de Implante Coclear. Servicio de Otorrinolaringología. Hospital de Pediatría ..Profesor Dr Juan P. Garrahan. DISEÑO: Descripción de dos casos clínicos. Mostración de técnicas proyectivas psicológicas administradas. Video de la entrevista psicológica familiar vincular del paciente con su familia. POBLACION: Pacientes en evaluación Pre‐ Implante Coclear y Pre‐ Implante osteointegrado de oído medio. METODO: Revisión de Evaluaciones clínico‐psicológicas realizadas a los pacientes con Hipoacusia en protocolo de Implante. RESULTADOS: Se presentan dos casos clínicos. Uno de ellos con Hipoacusia Neurosensorial, en Protocolo de Implante Coclear con conductas selectivas para comunicarse oralmente, inhibición y oposicionismo. Se diagnosticó un cuadro de Mutismo selectivo DSM IV F.94.0 (313.23) y se diseñaron estrategias de tratamiento las cuales incluyen encuentros familiares y con niños implantados cocleares que han pasado por otras situaciones de diferente índole emocional. El otro paciente con Hipoacusia Neurosensorial Profunda unilateral con Trastorno por déficit de atención con comportamiento perturbador , con predominio hiperactivo‐impulsivo DSM IV F.90.0 ( 314.01 ) , cuyo trastorno del lenguaje tenía como causa el origen vincular primario y no únicamente el déficit auditivo. En este caso la intervención se baso en el inicio de uso del dispositivo con vincha (sin cirugía) hasta tanto se estabilice el cuadro observado en la evaluación psicológica. Ambos casos se han resuelto favorablemente. Se expondrán los resultados. CONCLUSIONES: Los síntomas conductuales y comunicacionales deben ser abordados por el equipo multidisciplinario para evaluar el momento adecuado para recibir el implante y evitar dificultades en el proceso de rehabilitación y / o un agravamiento del cuadro emocional. TITULO: POLIPOSIS NASAL EN EL SÍNDROME DE CORNELIA DE LANGE: A PROPÓSITO DE UN CASO Nº REFERENCIA: 3341 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: HOSPITAL ITALIANO AUTOR y COAUTORES: Médico Elián García Pita, Médica Lourdes Principe, Médico Sebastián Aragón, Médico Lucas Ritacco RESUMEN DE LA PRESENTACION: ANTECEDENTES: La poliposis nasal constituye una patológica inflamatoria crónica de los senos paranasales con formación de pólipos, que obedece a fenómenos alérgicos, irritantes ambientales, procesos infecciosos, etc. Se presenta con insuficiencia ventilatoria nasal, cefalea, sensación de plenitud o dolor facial y rinorrea anterior y/o posterior. El síndrome de Cornelia de Lange, es una entidad congénita con múltiples manifestaciones sistémicas, y a nivel de la vía aérea superior puede manifestarse con poliposis nasal, requiriendo el tratamiento médico y/o quirúrgico correspondiente. OBJETIVO: Describir un caso de poliposis nasal tratado por vía endoscópica con asistencia de neuronavegador y microdebridador, en una paciente pediátrica con Síndrome de Cornelia de Lange, y realizar una descripción de las características de este síndrome. LUGAR DE APLICACION: Hospital Italiano de Buenos Aires. DISEÑO: Presentación de caso clínico y revisión de la literatura. POBLACION: Paciente con Síndrome de Cornelia de Lange y poliposis nasal. METODO: Revisión de la historia clínica de una paciente con Síndrome de Cornelia de Lange y poliposis nasal. RESULTADOS: Se presenta a la consulta una paciente de 18 años, con diagnóstico de Síndrome de Cornelia de Lange, por presentar insuficiencia ventilatoria nasal, cefalea, rinorrea anterior y posterior, de meses de evolución, sin respuesta al tratamiento médico. Se realizó un examen físico completo, constatándose la presencia de pólipos nasales en ambas fosas y puntos sinusales positivos. Se solicitó una tomografía computada de macizo craneo facial sin contraste para completar la evaluación y definir una conducta. La misma mostró una ocupación con material con densidad de partes blandas de ambos senos maxilares y seno frontal derechos, celdillas etmoidales anteriores derechas y fosa nasal homolateral, lesiones de aspecto polipoideo en múltiples sectores del seno maxilar izquierdo, ocupación parcial de la fosa nasal derecha y obliteración del complejo ostiomeatal del mismo lado. Se repitió el esquema antibiótico por 15 días junto con corticoides via oral y nasal. La tomografía computada de control solicitada un mes después de finalizar el tratamiento no mostró mejoría, por lo que se tomó una conducta quirúrgica. Se realizó un abordaje endoscópico nasal con asistencia del neuronavegador. Se utilizó microdebridador realizándose una polipectomía bilateral, uncinectomía y antrostomía maxilar bilateral, etmoidectomia anterior y posterior derecha y permeabilización del receso y ostium frontal derechos. En la vision endoscópica, como hallazgos, se observó que los senos maxilares eran hipoplásicos y que las celdas de agger nassi y los senos frontales estaban hiperneumatizados. El material fue enviado a anatomía patológica, siendo informado como pólipos de tipo inflamatorios. Presentó una buena evolución post ‐ operatoria en los controles ambulatorios, sin recidiva de la enfermedad. CONCLUSIONES: El síndrome de Cornelia de Lange es un trastorno malformativo congénito, de origen genético, caracterizado por un fenotipo facial, anomalías en extremidades superiores y retraso del crecimiento y psicomotor. Suele comprometerse también la vía aérea superior, generalmente en forma de poliposis nasal, requiriendo un tratamiento médico y/o quirúrgico. Representa un reto diagnóstico y terapéutico, debido a las múltiples alteraciones que éstos pacientes presentan. Creemos necesario, que el manejo de éstos pacientes debe ser multidisciplinario debido a la complejidad que presentan. TITULO: ENFERMEDAD DE CASTLEMAN EN GLÁNDULA SALIVAL: REPORTE DE UN CASO PEDIÁTRICO Nº REFERENCIA: 3342 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Médico Elián García Pita, Médica Andrea Salazar, Dr. Carlos Ruggeri, Médica Marcela Soria RESUMEN DE LA PRESENTACION: ANTECEDENTES: Las glándulas salivales pueden ser asiento de múltiples patologías, incluyendo procesos inflamatorios, infecciosos, autoinmunes y neoplásicos. En el caso de los tumores, el diagnóstico puede ser difícil a través del examen físico y los exámenes complementarios únicamente, y en la mayoría de los casos, es el análisis histopatológico quién pone el nombre a la entidad. Los procesos linfoproliferativos afectan con baja frecuencia a las glándulas salivales; uno de ellos consituye la enfermedad de Castleman que a pesar de su baja prevalencia, debe tenerse en cuenta como diagnóstico diferencial a la hora de estudiar la presencia de una masa indolora y de lento crecimiento en una glándula salival. OBJETIVO: Describir un caso clínico de enfermedad de Castleman localizado en la glándula submaxilar en un paciente pediátrico, tratado exitosamente mediante cirugía, así como también realizar una descripción de las características de esta enfermedad, con especial atención al compromiso de las glándulas salivales. LUGAR DE APLICACION: Hospital Italiano de Buenos Aires. DISEÑO: Presentación de caso clínico y revisión de la literatura POBLACION: Paciente con enfermedad de Castleman de glándula submaxilar. METODO: Revisión de la historia clínica de una paciente pediátrica que consultó por una tumoración en la región submaxilar derecha de meses de evolución, en diciembre del 2012. RESULTADOS: Paciente de sexo femenino de 17 años de edad que consultó por una tumoración submaxilar derecha, de diez meses de evolución. Sin antecedentes de relevancia. Al interrogatorio, refería aumento progresivo del tamaño de la misma, sin ningún síntoma asociado. Al examen físico, se evidenciaba una masa indurada, bien delimitada, indolora y móvil en la región submaxilar derecha. Se solicitaron exámenes complementarios. La ecografía mostró una glándula aumentada de tamaño e hipoecoica uniformemente. El laboratorio general de la paciente era normal. La tomografía de cuello con contraste endovenoso mostró un aumento de tamaño de la glándula, bien delimitada con un realce homogéneo post ‐ administración de contraste. Se solicitó una punción ‐ aspiración con aguja fina que fue informada como negativa para células atípicas. Se procedió a realizar una submaxilectomía derecha con biopsia por congelación, siendo informada como un proceso linfoproliferativo. La paciente evolucionó favorablemente externándose a las 24 hs. El informe diferido de la anatomía patológica fue enfermedad de Castleman. Se realizó interconsulta a hematología pediátrica, quiénes luego de evaluar a la paciente descartaron enfermedad sistémica, confirmándose la forma localizada de esta enfermedad. CONCLUSIONES: La EC representa frecuentemente un desafío diagnóstico porque se presenta con síntomas y signos inespecíficos y tiende a imitar tumores de la región de la cabeza y el cuello, aunque su localización en ésta región es poco frecuente. A pesar de su localización inusual en las glándulas salivales, la EC debería ser considerada entre los diagnósticos diferenciales. No existen métodos complementarios pre ‐ operatorios que nos certifiquen el diagnóstico, al cuál únicamente se arriba a través de la histopatología. El tratamiento de elección es la cirugía y en caso de la variante multicéntrica se requiere de un tratamiento adyuvante. TITULO: ETIOLOGÍA DE LA SORDERA EN DOS MUESTRAS DE NIÑOS SORDOS DE LA CIUDAD DE SAN LUIS Nº REFERENCIA: 3343 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: UNIVERSIDAD NACIONAL DE SAN LUIS AUTOR y COAUTORES: Lic. Marìa Beatriz Fourcade, Prof. Martha Horas RESUMEN DE LA PRESENTACION: ANTECEDENTES: En Argentina la Ley 25.415 (2001) de Creación del Programa Nacional para la Detección Temprana y Atención de la Hipoacusia, establece la obligatoriedad de todos los niños recién nacidos a ser estudiados en su capacidad auditiva.Sin embargo, durante los últimos años, el uso de los registros de alto riesgo auditivo, ha sido una herramienta eficaz para la detección y diagnóstico de las sorderas congénitas (Rivera, 2001). OBJETIVO: Estudiar la relación y coincidencia de datos etiológicos hallados en dos muestras, de niños sordos de la Ciudad de San Luis, con los propuestos por la Comisión Española para la detección precoz de la hipoacusia (CODEPEH, 1996). Comparar datos etiológicos de ambos grupos a efectos de producir inferencias. Aportar datos epidemiológicos de sordera en niños de la Ciudad Capital de San Luis. LUGAR DE APLICACION: Servicio para Sordos, Clínica Fonoaudiológica, Universidad Nacional de San Luis. DISEÑO: Estudio estadístico descriptivo sobre la incidencia de las diferentes etiologías de sordera. POBLACION: 37 niños sordos profundos asistentes al Servicio para Sordos de la UNSL. Se seleccionaron dos muestras, una con los nacidos entre 1990 y 2004 y otra con los nacidos entre 2005 y 2012. METODO: Recolección, presentación, descripción, e interpretación de datos etiológicos de ambas muestras tabuladas según CODEPEH (1996). RESULTADOS: En la muestra 1 es posible observar que la incidencia de la rubéola gestacional es altamente considerable, 35% de los sujetos; se observan ademàs, noxas tales como hipoxia (20%), hiperbilirrubinemia (15%) y meningitis (10%). En la segunda muestra se advierte una baja muy notable de rubéola gestacional, 7%. Asimismo, se observa el aumento de casos de bajo peso al nacer (30%) y sorderas por noxas sindrómicas (21%) respecto a la primera muestra. CONCLUSIONES: Podría inferirse que el alto porcentaje de rubèola gestacional en la primera muestra (1990‐ 2004), podría deberse a la ausencia de campañas masivas de inmunización hasta ese momento, también a exiguas campañas informativas y de un trabajo serio en prevención primaria. Asimismo, se observa una importante incidencia de noxas: hipoxia, hiperbilirrubinemia y meningitis, que estarían indicando posibles falencias en el sistema sanitario, o en el acceso al mismo, que dificultan un control adecuado y eficaz tanto de la madre gestante como del recién nacido. En la segunda muestra (2005‐ 2012) se observa un descenso de rubèola gestacional, que se debería a las campañas vacunatorias realizadas por el Ministerio de Salud de la Nación. Se advierte un aumento en la incidencia de sorderas sindrómicas, pudiendo deberse a que los avances en genética molecular han permitido su diagnóstico siendo actualmente una práctica habitual en centros de salud. TITULO: ADENOAMIGDALECTOMIA AMBULATORIA EN OTORRINOLARINGOLOGÍA REALIZADA EN EL SANATORIO GÜEMES Nº REFERENCIA: 3344 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: SANATORIO GUEMES AUTOR y COAUTORES: Dr. Patricio Etchepare, Dr. Juan Martín Alcázar, Dra. Elisa Salvaneschi, Dra. Paula Ontivero RESUMEN DE LA PRESENTACION: ANTECEDENTES: La cirugía más frecuente en otorrinolaringología, es la adenoamigdaliana. En nuestro servicio igual que en otros servicios de ORL, la adenoamigdalectomía es la más frecuente, correspondiendo al 59% Actualmente no existe consenso sobre la estadía posoperatoria en las cirugías de ORL, las indicaciones van desde la hospitalización durante una semana al alta inmediata. OBJETIVO: Conocer los resultados y complicaciones de la cirugía mayor ambulatoria en otorrinolaringología en el Sanatorio Güemes Reafirmar la postura que la mayoría de las Cirugías Mayores en ORL pueden hacerse en forma ambulatoria LUGAR DE APLICACION: Sanatorio Güemes, CABA DISEÑO: Estudio descriptivo retrospectivo realizado con los pacientes sometidos a cirugías de adenoamigdalectomía en el Sanatorio Güemes de dic 2009 a feb de 2014 POBLACION: Pacientes pediátricos de entre 2 y 16 años en los que se realizó adenoamigdalectomía METODO: Se revisaron las Historias clínicas, base de datos y se llamaron por teléfono a todos los pacientes que cumpliesen criterios de inclusión. Para el análisis de datos se utilizó la planilla de cálculo de Microsoft Excel 2010, y acces. Con de T de student con p significativa menor a 0.05 RESULTADOS: se operaron un total de 607 adenoamigdalectomía (86,5%), 62 amigdalotomías (4,56%) y 32 adenoidectomia (8,84%). del total de 701 pacientes 393 (56,06%) fueron de sexo musculino y 308 (43,9%) de sexo femenino. Edad entre 1 año de hasta los 16 años con un promedio de 9 la tasa de complicaciones fue de 1,42% (10/701). La más prevalente fue el sangrado del lecho quirúrgico, siendo reintervenidos en las primeras horas cuatro, cinco a las 24 hs y uno al cuarto día. Los pacientes fueron internados el mismo día de la intervención. La cirugía duro un promedio de 1 hora y el 91,5 % (642) de los pacientes fueron dados de alta el mismo día de la intervención mientras que el 8,5% (59) restante fueron dados de alta en las primeras horas del día posterior, motivado porque el procedimiento se realizó en horas avanzadas de la tarde y por aspectos sociales. En el grupo con internación menor a 8hs (642) el número de complicaciones fue de 4 mientras que aquellos que permanecieron más de 8hs (59) 6 de ellos sufrieron complicaciones, teniendo un p valor de 0,5 CONCLUSIONES: presentamos una tasa de complicación de 1,42%, que se encuentra dentro del rango que se maneja a nivel internacional, siendo esta de entre 0,6 al 7%. Lo que creemos que se basa en contar con un equipo médico y de enfermería con experiencia en el procedimiento así como las pautas que se brinda a la familia para el manejo domiciliario posterior al alta y consulta precoz de ser necesario. Considerando el p valor de 0.5 en nuestra población, no hay relación entre horas de internación y riesgo de complicaciones que sean estadísticamente significativas, es posible presentar en un hospital de baja complejidad cirugía mayor ambulatoria siendo beneficioso tanto para el paciente porque no genera riesgo de complicaciones como para la institución para una mejor relación de costo/beneficio. TITULO: LA EFECTIVIDAD DE CUATRO CRITERIOS DIFERENTES DE PASE PARA LAS DPOAE COMPARADOS CON EL ABR EN EL TAMIZAJE AUDITIVO NEONATAL. Nº REFERENCIA: 3345 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: UNIVERSIDAD DE BUENOS AIRES CARRERA DE LIC.EN FONOAUDIOLOGÍA AUTOR y COAUTORES: Lic. Mónica Liliana Pérez, Lic. Natalia Rossi RESUMEN DE LA PRESENTACION: ANTECEDENTES: Los protocolos de DPOAE y los criterios pase / fallo de las mismas difieren entre los distintos programas de detección de acuerdo a los objetivos del programa por un lado, y a las herramientas de detección utilizadas por el otro. En nuestro país, a partir de la creación del programa nacional de detección y atención temprana de la hipoacusia, el Ministerio de Salud de la Nación recomienda en su protocolo la utilización de las otoemisiones acústicas por producto de distorsión como metodología de detección de la hipoacusia en todos los recién nacidos sin riesgo auditivo con un criterio pase universal. OBJETIVO: El propósito del presente trabajo es evaluar la efectividad y utilidad de cuatro criterios diferentes de pase en las otoemisiones por producto de distorsión para ser utilizadas como metodología válida en el rastreo auditivo neonatal universal comparada con el ABR (gold standard). LUGAR DE APLICACION: Consultorio privado para la realización total de la investigación. DISEÑO: tipo de diseño: analítico (que se relaciona con los exámenes diagnósticos), y su objetivo es determinar las características operativas de un exámen. Estas características operativas se determinan luego de la aplicación de un patrón de oro (gold standar: el mejor método para establecer la "verdad") a un grupo de sujetos para clasificarlos como enfermos o sanos. POBLACION: Sujetos Se tomó una muestra de 200 oídos de 100 bebes, cuyas edades oscilaban entre los 10 y 21 días de vida, se descartó en todos ellos que tuvieran antecedentes del registro de alto riesgo auditivo según lo estipulado por el Joint Comitte on Infant Hearing (2007). METODO: Todos los bebés fueron evaluados en forma ambulatoria por medio de potenciales evocados auditivos por frecuencias específicas y otoemisiones acústicas por productos de distorsión. RESULTADOS: Como el 99 % de los oídos pasaron el ABR, todas las diferencias encontradas entre éste porcentaje y los arrojados por la utilización de las DPOAE, aún las correspondientes al criterio menos estricto, deben ser considerados falsos positivos ya que se considera al ABR como gold standard contra el que todos los resultados obtenidos con las DPOAE deben ser confrontados. De este modo, encontramos una discrepancia de falsos positivos de entre 32.5 % y 5 % según los diferentes criterios utilizados para el análisis. CONCLUSIONES: La discrepancia encontrada en los porcentajes de pases y fallos de las DPOAE al analizar los resultados con diferentes criterios de pase indica la necesidad de que los mismos sean elegidos de manera apropiada en cada uno de los programas de tamizaje auditivo neonatal. TITULO: ACUFENO OBJETIVO ¨¨NUESTRA EXPERIENCIA ¨¨ Nº REFERENCIA: 3346 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DE CLINICAS JOSE DE SAN MARTIN AUTOR y COAUTORES: Dr. Maria Laura Cosentin, Dr. Viviana Paoli, Dr. Dario Roitman, Dr. Ana Schulman RESUMEN DE LA PRESENTACION: ANTECEDENTES: Acúfenos: Es la percepción del sonido en ausencia de un estímulo externo correspondiente. Es un síntoma: No constituye una enfermedad en si mismo Serían el resultado de una actividad aberrante producida en uno o varios lugares de las vías auditivas o en su cercanía y que es luego erróneamente interpretado como un sonido a nivel cortical cerebral analisis de los diferentes tipos de acufenos con especial énfasis en acufenos objtivos en edad pediátrica, presentación de casos registrados y su etiología para su diagnóstico diferenciales. OBJETIVO: Es analizar las posible etiología de acufeno objetivo en pediátricos. Se presenta un caso de una niña de 10 años que fue estudiada por acufeno objetivos de varios años de evolución. LUGAR DE APLICACION: Hospital de Clínicas Jose de San Martin sector Otorrinolaringología infantil. DISEÑO: Descriptivo POBLACION: review de casos. Presentación de caso hospitalario METODO: Análisis de casos registrados, y presentacion de nuestra experiencia y manejo‐tratamiento hospitalario sobre acufenos. RESULTADOS: se demostrara sus formas de presentación, su método de estudio. Muchos niños reportan ignorar el tinnitus ya que no interfiere con las actividades diarias, por lo tanto la edad de inicio puede ser difícil de determinar. En esta niña que se presenta se estudia, la presencia o ausencia de síntomas psiquiátricos, temblor intermitente, el control voluntario, o desaparición al abrir la boca, argumentos en contra o a favor de un tic o temblor palatino psicógeno. Ningún tratamiento ha demostrado ser exitoso aunque la mejoría con la inyección botulínica en el paladar blando ha sido reportada para mejorar los síntomas en algunos casos reportados. CONCLUSIONES: Los buenos resultados fueron reportados recientemente con la inyección del músculo salpingofaringeo. Patología del tronco cerebral no se ha demostrado con tomografía computarizada o resonancia magnética. Se vio con este estudio que en niños con acúfenos objetivos, el curso clínico es típicamente benigna y la resolución de los síntomas es el objetivo. TITULO: HEMOPTISIS POR MALFORMACIÓN ARTERIOVENOSA CERVICAL EN UN NIÑO. Nº REFERENCIA: 3347 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: SERVICIO DE OTORRINOLARINGOLOGÍA INFANTIL, HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Dra. Giselle Cuestas, Dra. Victoria Demarchi, Dra. María Pia Martínez Corvalán, Dr. Juan Razetti RESUMEN DE LA PRESENTACION: ANTECEDENTES: La hemoptisis es la expectoración de sangre procedente de la vía aérea. El tratamiento depende de la etiología subyacente y de la gravedad del sangrado. En los niños, las causas principales son las infecciones respiratorias y la aspiración de cuerpo extraño. Una etiología poco frecuente de hemoptisis es la malformación arteriovenosa, que consiste en la comunicación anormal entre el sistema arterial y venoso. Las malformaciones vasculares están presentes desde el nacimiento, aumentan de tamaño proporcionalmente al crecimiento del niño y no involucionan espontáneamente. OBJETIVO: Presentar una patología poco frecuente que puede causar hemoptisis, y destacar la importancia de la evaluación sistémica eficiente en todo niño con hemoptisis para identificar la etiología subyacente de esta condición potencialmente fatal. LUGAR DE APLICACION: Servicio de Otorrinolaringología Infantil, Hospital Italiano de Buenos Aires. DISEÑO: Caso clínico. POBLACION: Paciente de sexo masculino de 12 años de edad ingresa a la unidad de cuidados intensivos pediátricos en septiembre del 2013 por presentar quilotórax izquierdo y quilopericardio, con antecedente de trauma torácico hace tres meses. Durante la internación presenta episodio de hemoptisis, sin dificultad respiratoria ni fiebre. METODO: Se realiza fibrolaringoscopia sin evidenciarse lesión sangrante, pero se observa banda ventricular izquierda eritematosa. Se decide realizar ecografía Doppler que evidencia malformación arteriovenosa que comprime moderadamente la vía aérea. El diagnóstico se confirma por angiotomografía donde se observa malformación arteriovenosa en región cervical izquierda, con desplazamiento y discreta compresión de la laringe, que se extiende a ambos lados del cartílago tiroides, ocluye seno piriforme y afecta espacio parafaríngeo, retrofaríngeo y prevertebral. Se observan aferencias arteriales dependientes del tronco tirocervical (rama de subclavia izquierda), de la arteria tiroidea inferior izquierda y derecha y de la arteria tiroidea superior izquierda. Se decide la embolización de la lesión. Se asume el quilotórax como secundario a hiperpresión venosa. RESULTADOS: El niño presentó como complicación accidente cerebrovascular isquémico, sin quedar secuelas neurológicas. Después del cual se diagnosticó malformación arteriovenosa pulmonar izquierda, que se embolizó posteriormente. Se logró la reducción marcada del ovillo vascular cervical sin evidencia de repermeabilización y la disminución del desplazamiento laríngeo. No hubo recurrencia de la hemoptisis a los 5 meses de seguimiento. CONCLUSIONES: La hemoptisis requiere evaluación y tratamiento inmediato debido a la gravedad potencial. La evaluación sistémica eficiente es imprescindible en la identificación de la etiología subyacente. Si bien la malformación arteriovenosa cervical es rara, debe ser considerada en el diagnóstico diferencial de hemoptisis en niños. El tratamiento de elección de las malformaciones vasculares de alto flujo es la embolización, que se asocia a baja morbimortalidad y a baja recurrencia. Es fundamental el manejo multidisciplinario de las malformaciones vasculares (pediatras, otorrinolaringólogos, cirujanos vasculares, radiólogos intervencionistas) para lograr el diagnóstico correcto y el tratamiento adecuado. TITULO: LESIONES DE LENGUA EN PEDIATRÍA. Nº REFERENCIA: 3348 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: SERVICIO DE OTORRINOLARINGOLOGÍA INFANTIL, HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Dra. Giselle Cuestas, Dra. Andrea Salazar, Dra. Victoria Demarchi, Dr. Juan Razetti RESUMEN DE LA PRESENTACION: ANTECEDENTES: Las lesiones estomatológicas son diversas patologías que se pueden presentar tanto en la mucosa oral, como en sus estructuras involucradas. Usualmente tienen diversos factores etiológicos y características clínicas diferentes. La patología lingual incluye un amplio espectro de procesos infecciosos, inflamatorios y tumorales con una expresión clínica muy variada. En muchas ocasiones constituye un verdadero reto diagnóstico para el otorrinolaringólogo y el pediatra. El diagnóstico dependerá en gran medida de una buena historia clínica y del conocimiento de las características específicas de cada una de las lesiones. El tratamiento de muchas de ellas es sintomatológico, mientras que otras requerirán resección quirúrgica. OBJETIVO: Presentar lesiones de lengua frecuentes en niños y adolescentes con el objetivo de familiarizar al otorrinolaringólogo con estas alteraciones para el diagnóstico y el tratamiento adecuado. LUGAR DE APLICACION: Servicio de Otorrinolaringología Infantil, Hospital Italiano de Buenos Aires. DISEÑO: Casos clínicos. POBLACION: 9 niños o adolescentes que consultaron por presentar diferentes lesiones localizadas en la lengua. METODO: Se realizó exhaustiva anamnesis y examen de la cavidad oral (inspección y palpación). En algunos casos se efectuó la biopsia la lesión para confirmar el diagnóstico. RESULTADOS: Teniendo en cuenta los antecedentes, los síntomas, el curso clínico y, en algunos casos, la biopsia, se arribó al diagnóstico de diferentes lesiones linguales: traumáticas (granuloma piógeno, enfermedad de Riga Fede), inflamatorias (lengua geográfica o glositis migratoria benigna, liquen plano), tumorales (papiloma, hemangioma, malformaciones vasculares) y reactivas (aftosis oral recurrente). CONCLUSIONES: El examen de la cavidad bucal en pediatría proporciona importantes herramientas en el diagnóstico de alteraciones del desarrollo, enfermedades neoplásicas, infecciosas e inflamatorias. Las lesiones linguales presentan gran variabilidad en su cuadro clínico, tanto en apariencia, color y aspecto como en los síntomas expresados por el niño o el adolescente. Una buena historia clínica que informe sobre el inicio y la evolución de las lesiones es primordial para obtener un diagnóstico preciso. El manejo de las distintas patologías linguales depende directamente de su factor etiológico. TITULO: PRÓTESIS AUDITIVA OSTEOINTEGRADA B.A.H.A.®. INDICACIONES Y TECNICAS QUIRÚRGICAS EN PACIENTES PEDIATRICOS. Nº REFERENCIA: 3349 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: SANATORIO GUEMES AUTOR y COAUTORES: Dr. Vanina Natalia Lotorto, Dr. ramiro Adrian Ramiro, Dr. Paula Cecilia Ontivero RESUMEN DE LA PRESENTACION: ANTECEDENTES: El sistema BAHA (Bone Anchored Hearing Aid) es un dispositivo auditivo de transmisión sonora por vía ósea. El mecanismo de acción de la prótesis está basado en la transformación de las ondas sonoras en vibraciones mecánicas, que se transmiten, utilizando la vía ósea del paciente, hasta alcanzar la cóclea a la que estimulan. Es una alternativa en pacientes con hipoacusias conductivas y mixtas, que no se benefician con otoamplífonos convencionales, debido a patologías como otitis media crónica, infecciones recurrentes del conducto auditivo externo, disgenesias, no tributarios de corrección quirúrgica y en pacientes con hipoacusia neurosensorial profunda unilateral OBJETIVO: Describir la experiencia adquirida en la cirugía de implantación de la prótesis osteointegrada tipo BAHA, el seguimiento postquirúrgico de éstos pacientes, la ganancia audiológica, y las complicaciones posoperatorias. Comparar las técnicas quirúrgicas utilizadas en nuestro servicio: evaluando su eficacia en relación a las complicaciones presentadas y resultados obtenidos. Comparar nuestros resultados con los publicados en la literatura. LUGAR DE APLICACION: Servicio de Otorrinolaringología ‐ Sanatorio Güemes ‐ Capital Federal ‐ Buenos Aires DISEÑO: Estudio retrospectivo descriptivo y comparativo POBLACION: Se realizó un estudio retrospectivo de los pacientes que fueron sometidos a cirugía de implantación de prótesis osteointegrada BAHA desde el año 2008 hasta Diciembre del año 2013 en el Servicio de Otorrinolaringología del Sanatorio Güemes. METODO: Se realizó una revisión de las historia clínicas, considerando edad, indicación quirúrgica, audiometría previa a la cirugía, técnica quirúrgica empleada, resultado anatómico, resultado auditivo, grado de satisfacción obtenido por el paciente y complicaciones posoperatorias. RESULTADOS: Los pacientes implantados con prótesis BAHA , con un déficit auditivo conductivo de 45 db en promedio y una ganancia de 30 db en hipoacusias mixtas y conductivas y logros en hipoacusias unilaterales en habilidades como la detección del lenguaje en ruido y la localización del sonido. Las principales indicaciones quirúrgicas fueron: disgenesia, otitis media crónica con supuraciones recurrentes (cavidades radicales sin estructuras), e hipoacusias neurosensoriales unilaterales. Se presentaron como complicaciones posoperatorias: extrusión del implante a los 18 meses en una paciente, complicación epidérmica grado IV de la clasificación de Holgers en un caso y grado II en dos pacientes. CONCLUSIONES: Consideramos que la implantación de prótesis BAHA resulta un avance tecnológico de gran importancia en el área de la audiología, aporta mejorías en la ganancia auditiva con una buena calidad el sonido; es un dispositivo de fácil implantación y con escasas complicaciones menores, de fácil resolución. TITULO: PRESENTACION INUSUAL DE ASPIRACION TRAQUEOBRONQUIAL DE CUERPO EXTRAÑO EN PEDIATRIA Nº REFERENCIA: 3350 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Misceláneas INSTITUCION 1: H.I.A.E.P "SOR MARIA LUDOVICA" AUTOR y COAUTORES: Dr. Maria Jose Farina Ruiz, Dr. Dario Alberto Fajre RESUMEN DE LA PRESENTACION: ANTECEDENTES: La aspiración traqueobronquial de cuerpos extraños supone en pediatría una importante causa de morbimortalidad. La sospecha familiar, los antecedentes de asfixia, ahogamiento y cianosis no dejan dudas diagnósticas y la necesidad de realizar una broncoscopía. El problema está cuando estos no están presentes, el paciente empieza con clínica que se mimetiza con patología respiratoria lo que dificulta el diagnóstico. OBJETIVO: ‐Mostrar presentaciones atípicas de aspiración de cuerpos extraños ‐Provocar un alto índice de sospecha ‐Considerarla en el diagnóstico diferencial en pacientes con determinados síntomas. LUGAR DE APLICACION: Unidad de Endoscopía Respiratoria. H.I.A.E.P. "Sor María Ludovica" DISEÑO: Estudio retrospectivo POBLACION: Cinco pacientes atendidos entre Enero y Diciembre de 2013 METODO: Análisis de Historias Clínicas RESULTADOS: Los pacientes fueron derivados de neumonología, infectología y clínica para evaluación de la vía aérea. Las edades oscilaban entre los 4 meses y 9 años (promedio 28 meses). Primer caso: Paciente de 4 meses, que presentaba desde los 2 meses antecedentes de 6 internaciones por dificultad respiratoria, sin respuesta a los tratamientos médicos habituales. La sospecha clínica era asma. Se le realiza una broncoscopía hallándose un pelo en subglotis. Segundo caso: Paciente de 11 meses que presentaba desde los 6 meses antecedentes de internaciones por dificultad respiratoria y disfonía. La sospecha clínica era papilomatosis. Se le realiza una broncoscopía hallando una lentejuela estrellada en glotis. Tercer caso: Paciente de 5 meses que presentaba desde los 2 meses tos perruna con sospecha de fistula traqueoesofágica, se realiza broncoscopia hallando hilo suelto apoyado en la carina. Cuarto caso: Paciente de 12 meses que comienza a los 4 meses con dificultad respiratoria, sibilante recurrente, con internaciones reiteradas, sin respuesta al tratamiento médico, se agrega al cuadro cianosis en el decúbito, vómitos y tos áfona. Es derivada para evaluación interdisciplinaria y descartar trastorno deglutorio y/o reflujo gastroesofágico. Se realiza broncoscopia hallando una lentejuela con forma de estrella en glotis. Quinto caso: Paciente de 9 años, que 1 mes antes presenta fiebre nocturna, agitación y odinofagia. Consultan a una guardia donde le realizan un hisopado sospechando faringitis. Posteriormente al no ceder el cuadro se le realiza una RX de tórax donde se observa cuerpo extraño radiopaco en bronquio fuente derecho. El niño nunca había referido el episodio de ahogamiento. Se realiza broncoscopia extrayendo un balín. CONCLUSIONES: Los antecedentes determinantes que indican la presencia de un cuerpo extraño son la sospecha familiar y la clínica de crisis asfíctica. El problema se presenta cuando no están estos antecedentes ni la clínica típica en las primeras horas. Debemos tener presente este diagnostico diferencial ante un paciente pediátrico con patología respiratoria recurrente, que no responde a los tratamientos habituales, tos persistente, clínica de asma y trastornos deglutorio que no tienen una etiología clara. De esta forma se podrá realizar un diagnóstico precoz y un tratamiento oportuno TITULO: ENVOLVIMIENTO FAMILIAR Y RESULTADOS DEL IMPLANTE COCLEAR EN NIÑOS IMPLANTADOS DESPUES DE LOS 4 AÑOS DE EDAD Nº REFERENCIA: 3351 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: HOSPITAL DE CLÍNICAS DA FACULDADE DE MEDICINA DA UNIVERSIDADE DE SÃO PAULO AUTOR y COAUTORES: Fga. Bruna Lins Porto, Dra. Maria Valéria Schmidt Goffi‐gomez, Fga. Paola Samuel, Dr. Robinson Koji Tsuji RESUMEN DE LA PRESENTACION: ANTECEDENTES: El uso del implante coclear (IC) en niños ofrece la posibilidad del desarrollo de las habilidades auditivas y comunicativas. Aun así, existe gran variabilidad en cuanto al progreso después del IC, pues muchos niños son capases de integrarse y participar en la sociedad oyente, pero otros mantienen limitaciones en su habilidad de comunicarse oralmente. Uno de los factores fundamentales durante el desarrollo del lenguaje es la estimulación familiar. Dicha estimulación generalmente se encuentra en las familias donde se aceptó la sordera, donde hay participación activa en el proceso de rehabilitación y por la forma como la comunicación está involucrada en la dinámica familiar. La necesidad de una mejor comprensión sobre los resultados del IC, además de las categorías de percepción auditiva y del desarrollo del lenguaje, ha estimulado la utilización de escalas para evaluar la calidad de la participación de la familia en la rehabilitación. OBJETIVO: Identificar si el envolvimiento familiar en la terapia fonoaudiológica influencian el desarrollo de lenguaje en niños que recibieron el implante coclear entre los 4 y 7 años de edad. LUGAR DE APLICACION: Se colectaron datos de niños implantados en el Grupo de Implantes cocleares del Hospital de Clínicas de la Facultad de Medicina de la Universidad de São Paulo. Brasil. DISEÑO: Estudio retrospectivo de análisis de archivos POBLACION: Niños implantados entre los 4 y 7 años de edad y con más de 3 (tres) años de uso del implante. Todos los niños debían tener inserción completa de electrodos y promedio de umbrales audiométricos en campo libre mejor o igual a 35dBNA. METODO: Se analizaron datos referentes a la categoría de percepción auditiva (Geers, 1994), categoría de lenguaje (Bevilacqua et al., 1996), constancia del paciente en la terapia fonoaudiológica y escala de evaluación del envolvimiento familiar (Moeller, 2000) relativos a la última consulta del niño en el Grupo de Implante Coclear ‐ HCFMUSP. La evaluación del envolvimiento familiar se toma por el ajuste familiar, participación familiar en la fonoterapia y eficacia de la comunicación de la familia con el niño, y se clasifica en: 1 (limitada), 2 (baja), 3 (media), 4 (buena) y 5 (grande). RESULTADOS: Entre los 64 archivos analizados, las categorías del lenguaje más frecuentes fueron: 1 en 30% seguida por la 5 en 27% de los niños. La mayoría de los niños presentó categoría de audición 1 (28%), seguido por la categoría 6 (17%). Se consideró terapia fonoaudiológica efectiva la participación de por lo mínimo 60 minutos semanales, y se observó que el 77% la realiza. Con relación al envolvimiento familiar, 31% y 26% presenta las categorías 1 y 5 respectivamente. CONCLUSIONES: Se pudo observar que las altas categorías de desarrollo del lenguaje también se encuentran en niños implantados después de los 4 años de edad. Sin embargo, aunque la mayoría de los niños participan en terapia fonoaudiológica efectiva, se observa que los niños con los peores puntajes en las categorías de audición y lenguaje también tienen poco envolvimiento familiar. TITULO: INCIDENCIA DE CUERPOS EXTRAÑOS EN ORL EN LA GUARDIA DEL HOSPITAL GENERAL DE AGUDOS PARMENIO PIÑERO, DURANTE UN AÑO Nº REFERENCIA: 3352 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Misceláneas INSTITUCION 1: HOSPITAL GENERAL DE AGUDSO PARMENIO PIÑERO AUTOR y COAUTORES: Médica Maria Victoria Escuder, Médica Silvana Pellegrini, Médica Carolina Janin, Médica Silvina Lopez RESUMEN DE LA PRESENTACION: ANTECEDENTES: Desde el punto de vista de ORL, el término cuerpo extraño se refiere a cualquier elemento animado o inanimado introducido voluntaria o involuntariamente dentro del canal auditivo externo, fosas nasales y cavidades sinusales, cavidad bucal, faringe, laringe, tráquea o bronquios.La presencia de cuerpos extraños en el ámbito de la ORL constituye una urgencia y afecta tanto a adultos como a niños. La mayoría de los estudios se refiere a los niños como el grupo poblacional más afectado. Por otro lado, hay también variaciones en este grupo, ya que el 74.5% de los casos corresponde a menores de 12 años de edad, predominando sobre todo en la franja de edad de 1 a 4 años (47.6%) OBJETIVO: Estudiar la presencia de cuerpos extraños en pacientes asistidos en la Guardia de ORL del Hospital general de Agudos Parmenio Piñero. Identificar la localización anatómica de los cuerpos extraños, así como el análisis de la distribución por sexo y grupo de edad. Identificar los objetos más frecuentes encontrados que permitan hacer recomendaciones de prevención. Establecer la frecuencia y tipo de complicaciones. LUGAR DE APLICACION: Guardia de ORL del Hospital General de Agudos Parmenio Piñero. DISEÑO: Se trata de un estudio descriptivo, retrospectivo, longitudinal. POBLACION: Los datos recogidos y analizados fueron de todos los pacientes diagnosticados de "cuerpo extraño" introducidos por alguno de los orificios naturales de la cabeza y que estaban alojados en estos orificios, es decir, nariz, oídos, cavidad oral. Los datos fueron recogidos de forma consecutiva incluyendo el período comprendido entre el 1 de abril de 2013 y el 31 de marzo de 2014. No se incluirán en este trabajo a aquellos que progresan a vía digestiva o respiratoria baja, ya que estos pacientes, sean adultos o pediátricos, se derivan a unidades donde cuentan con endoscopios e instrumental para su diagnóstico y extracción. METODO: Se realizó recolección y análisis de los datos disponibles en los libros de registro de la Guardia de ORL. Criterios de inclusión de los pacientes: todo paciente con diagnóstico confirmado de cuerpo extraño en nariz, oídos y cavidad oral observados en la Guardia de ORL desde el 1 de abril de 2013 y el 31 de marzo de 2014. Criterios de exclusión de los pacientes: todo paciente con diagnóstico no confirmado de presencia de cuerpo extraño en nariz, oídos y cavidad oral; toda historia cuya información era incompleta respecto al tipo de cuerpo extraño y/o a su localización anatómica. RESULTADOS: Fueron atendidos por la Guardia de ORL, desde el 1 de abril de 2013 y el 31 de marzo de 2014, 7784 pacientes de los cuales 330 (4,3%) fueron asistidos por presentar un cuerpo extraño. Del total de pacientes con cuerpo extraño 180 (2,3%) corresponden a menores de 15 años. CONCLUSIONES: Los cuerpos extraños representan el 4,3% de las consultas en la Guardia de ORL y de éstos 2,3% corresponde a pacientes pediátricos. La gran mayoría fueron resueltos en la guardia y unos pocos requirieron derivación o intervención quirúrgica. TITULO: FRENILLO LINGUAL CORTO: INDICACIÓN QUIRÚRGICA EN NIÑOS. Nº REFERENCIA: 3353 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Misceláneas INSTITUCION 1: SERVICIO DE OTORRINOLARINGOLOGÍA INFANTIL, HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Dra. Giselle Cuestas, Dra. Victoria Demarchi, Dra. María Pia Martínez Corvalán, Dr. Juan Razetti RESUMEN DE LA PRESENTACION: ANTECEDENTES: La anquiloglosia es una anomalía congénita que se caracteriza por un frenillo lingual anormalmente corto que resulta en grados variable de dificultad de la movilidad lingual. La prevalencia es del 4 al 10 % de los recién nacidos vivos. Es más frecuente en varones (relación 2,5:1). Puede formar parte de un síndrome pero lo más frecuente es que sea una anomalía aislada. Se han documentado casos de herencia autosómica dominante o recesiva. El diagnóstico es clínico. El frenillo lingual corto puede ser asintomático o manifestarse con dificultades en la lactancia (dolor en el pezón, destete precoz, poca ganancia de peso), trastornos en el habla (alteraciones en la articulación), problemas en la dentición y deglución (disfunción oral motora) y problemas sociales relacionados con la limitación funcional de la lengua. El manejo de la anquiloglosia es controvertido. Se sugiere una disminución del grado de la anomalía con el crecimiento y el desarrollo. Cuando el tratamiento quirúrgico está indicado debe ser realizado por personal capacitado y en el ambiente adecuado para evitar complicaciones (sangrado, infecciones, daño del conducto de la glándula sublingual, necesidad de reoperación). OBJETIVO: Presentar una serie de casos de una patología sobre la que, a pesar de ser frecuente y conocida, persisten controversias y diversidad de opiniones relacionadas con la indicación, el momento y el método de la corrección quirúrgica. LUGAR DE APLICACION: Servicio de Otorrinolaringología Infantil, Hospital Italiano de Buenos Aires. DISEÑO: Estudio retrospectivo. Casos clínicos. POBLACION: 35 niños con frenillo lingual corto operados entre enero de 2013 y enero de 2014. METODO: Las variables analizadas fueron el sexo, los síntomas, la edad al momento de la cirugía, las malformaciones asociadas, la técnica quirúrgica utilizada, los resultados y las complicaciones. RESULTADOS: Eran 22 pacientes masculinos y 13 femeninos, sin otra malformación congénita asociada. Las indicaciones quirúrgicas fueron dificultad en la deglución, salivación excesiva y trastornos en la articulación de palabras. En todos los niños se realizó frenotomía bajo anestesia general con electrobisturí monopolar. Posterior a la cirugía se indicaron ejercicios de motilidad lingual. Los resultados fueron excelentes. No se presentaron complicaciones ni recurrencia de la lesión. CONCLUSIONES: La exploración de la cavidad oral debe ser sistemática en la revisión de los neonatos, lactantes y niños, centrándose en la presencia de la anquiloglosia, para no pasar por alto su detección. Los médicos deben prestar atención a la preocupación de los padres acerca de esta condición y brindar asesoramiento para la intervención quirúrgica cuando esté clínicamente indicada, informando sobre los potenciales beneficios de la cirugía. Debido a la corta edad y al posible sangrado quirúrgico se recomienda realizar la corrección quirúrgica bajo anestesia general por personal con experiencia. TITULO: NO TODO LO QUE RONCA ES HAVA Nº REFERENCIA: 3354 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: HOSPITAL GENERAL DE NIÑOS PEDRO DE ELIZALDE AUTOR y COAUTORES: Dra. Andrea Silvina Valerio, Dra. Mariana Lia Juchli, Dr. Julian Michalski, Dra. Maria De Los Angeles Fitz Maurice RESUMEN DE LA PRESENTACION: ANTECEDENTES: Los quistes faríngeos son entidades clínicas infrecuentes, generalmente aparecen descritos como casos aislados, siendo difícil encontrar en la literatura grandes series. Estos, si son de tamaño pequeño suelen ser asintomáticos, mientras que los mayores pueden causar diversos grados de obstrucción respiratoria alta, desde un ronquido leve a cuadros graves asociados a apneas durante el sueño. Se define hamartoma a una masa desorganizada pero madura de células especializadas propias de la localización en la que este se encuentra. Es por este motivo que se deben plantear como diagnóstico diferencial ante un paciente con este tipo de obstrucción. OBJETIVO: Describir un caso clínico de presentación poco frecuente en pediatría. LUGAR DE APLICACION: División ORL del Hospital General de Niños Pedro de Elizalde. DISEÑO: Descriptivo. POBLACION: A propósito de un caso. METODO: Descriptivo. RESULTADOS: Paciente de 3 años de edad, sexo masculino que concurre a la división de ORL del hospital por presentar respiración bucal y ronquidos durante el sueño. Al examen físico se observa masa de aspecto quística color blanquecino, ubicada en la orofaringe, por detrás del pilar posterior derecho. Se solicita RMN de cabeza y cuello que informa masa quística en pared lateral de orofaringe. Se realiza la exeresis quirúrgica completa de la lesión bajo anestesia general. Se obtiene resultado de la anatomía patológica que informa quiste hamartomatoso (presencia de células epiteliales de tipo respiratorio, glándulas salivales menores y tejido linfoide). El paciente evoluciona favorablemente. CONCLUSIONES: En los pacientes en edad pediátrica, los ronquidos y la respiración bucal son uno de los motivos de consulta más frecuentes. Habitualmente la causa de la obstrucción respiratoria alta es la hipertrofia adenoidea, amigdalina o adenoamigdalina. Sin embargo, un pequeño número de pacientes puede presentar orígenes menos frecuentes como ser quistes, tumores y hemangiomas. Es por este motivo que creemos importante darlo a conocer y plantear un eventual algoritmo diagnóstico para seguir en estos casos. TITULO: IMPLANTE COCLEAR: DETECCION E INTERVENCION PRECOZ DE LA HIPOACUSIA INFANTIL Nº REFERENCIA: 3355 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: SANATORIO GUEMES AUTOR y COAUTORES: Dr. Ramiro Rivelli, Dra. Paula Ontivero RESUMEN DE LA PRESENTACION: ANTECEDENTES: El implante coclear está indicado en aquellos pacientes mayores a un año de vida que presentan hipoacusia neurosensorial severa profunda bilateral que no tienen beneficios con OTA. Deben cumplir ciertos requisitos para la implantación, ya sean audiológicos (OEAS, PEAT), anatómicos (normalidad de oído medio, ausencia de cirugías otológicas), psicológicos, etc. (pacientes seleccionados). OBJETIVO: El trabajo busca hacer una descripción estadística de los implantes cocleares realizados en una población determinada de niños. Destacar la esencial función de trabajar en conjunto con un grupo de profesionales preparados en la detección precoz de hipoacusia y la aplicación de sus métodos de screening, para la correcta indicación de implantación coclear a edades tempranas. LUGAR DE APLICACION: Cirugías de implante coclear realizadas en el Hospital Naval y el Sanatorio Güemes por parte de la Dra Paula Ontivero. DISEÑO: Diseño retrospectivo longitudinal POBLACION: Pacientes implantados por la Dra Ontivero en el Htal Naval y el Sanatorio Guemes (cumpliendo indicaciones para tal fin) desde el año 2007 a la fecha METODO: Se propone la recopilación de datos estadísticos de cirugías de implante coclear realizadas por el mismo cirujano. El plan de screening auditivo y su evolución a edades de implantación menores en función a la detección precoz de hipoacusia profunda RESULTADOS: La detección precoz de hipoacusia en los primeros meses de vida realizada mediante métodos de screening preestabecidos, son determinantes para la identificación de niños hipoacusicos pasibles de tratamiento con implante coclear. La precocidad del diagnóstico y la intervención temprana, es directamente proporcional a un desarrollo neurolingüístico adecuado. CONCLUSIONES: La detección precoz de hipoacusia está determinada por la correcta intervención del equipo de screening auditivos en los centros de salud. El diagnostico de hipoacusia severa profunda NS a edades tempranas se relacionan a una mejor oralizacion del niño hipoacusico. El implante coclear es el tratamiento ideal en los casos seleccionados para una correcta evolución neurolingüística del paciente. TITULO: COMPLICACIONES INTRACRANEALES EN SINUSITIS AGUDA PEDIATRICA, NUESTRA EXPERIENCIA Nº REFERENCIA: 3356 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: HOSPITAL BRITANICO DE BUENOS AIRES AUTOR y COAUTORES: Dr. Matias Raul Garcia, Dra. Andrea Ortiz, Dr. Estuardo Ross, Dra. Ma. Andrea Ricardo RESUMEN DE LA PRESENTACION: ANTECEDENTES: La rinosinusitis aguda en la población pediátrica tiene una alta prevalencia, se estima que en USA afecta de 1 de 8 individuos. En la mayoría es de curso autolimitado y leve. No obstante, dependiendo de varios factores (del huésped y el germen) puede causar graves complicaciones tanto orbitarias como intracraneales, siendo éstas últimas menos frecuentes pero mas serias y potencialmente mortales. Las complicaciones intracraneales de la rinosinusitis aguda incluyen: absceso epidural, empiema subdural, osteomielitis frontal, absceso intracerebral y trombosis del seno cavernoso. A diferencia de las orbitarias estas complicaciones tienen como punto de partida al seno frontal y por lo general implican una propagación indirecta por vía hematógena en lugar de propagación por contigüidad. Se presenta una población de dos pacientes evaluados por el Servicio de ORL, durante el año 2012 que consultaron por sinusitis aguda asociada a cefalea y tumoración frontal. OBJETIVO: Describir la presentación, el manejo y evolución clínica de los pacientes con esta complicación. LUGAR DE APLICACION: Hospital Britanico DISEÑO: Retrospectivo descriptivo POBLACION: Dos pacientes pediátricos con complicaciones intracraneales a punto de partida de rinosinusitis aguda METODO: Descriptivo RESULTADOS: Se analiza un total de dos pacientes de trece años de edad, los cuales se presentaron a la consulta con cuadro de rinosinusitis aguda, cefalea intensa y decaimiento general. Paciente 1: Sexo femenino, afebril, cefalea de un mes de evolución y TC previa con pansinusitis, consulta por tumefacción frontal izquierda y edema bipalpebral homolateral. TC de ingreso informa Absceso epidural frontal izquierdo asociado a de tabla posterior y compromiso de partes blandas adyacentes. Se realiza abordaje combinado Up & Down (ORL + Neurocirugía). Antibióticoterapia por 16 días. Cultivo Peptostreptococcus sp. Continúa luego con internación domiciliaria y antibióticos (ceftriaxona‐ metronidazol) por cuatro semanas. Buena evolución en controles posteriores. Paciente 2: Sexo masculino, afebril, consulta por cefalea hemicránea intermitente, epifora y vómitos. Presenta tumoración frontal izquierda, flogosis palpebral izquierda. La TC de ingreso muestra velamiento pansinusal, colección extra axial frontal bilateral, realce meníngeo, hematoma de partes blandas frontal izquierdo con realce periférico. Se realiza abordaje combinado (FESS unilateral izquierdo y craneotomía esterotáxica). Realiza Ampicilina/Sulbactam + Clindamicina 48hs y Ceftriaxona/Metronidazol 11 días. Se aísla S. viridans. Continúa tratamiento ambulatorio con Ceftriaxona‐Metronidazol 31 días. Buena evolución en controles posteriores. CONCLUSIONES: Incluso con el uso adecuado de antibióticos de amplio espectro y la intervención quirúrgica a tiempo, sigue existiendo una significativa morbimortalidad asociada con las complicaciones intracraneales. Si bien el algoritmo de manejo continúa siendo un tema de debate, se debe tener en cuenta que abscesos intracraneales > 1 cm requieren drenaje neuroquirúrgico temprano, mientras que abscesos menores a 1 cm pueden ser tratados con antibióticos endovenosos y estudios de imágenes seriados, para evaluar la progresión o mejoría del cuadro. Asimismo, destacar la importancia del abordaje interdisciplinario para la optimización del tratamiento (Pediatría, ORL, Neurocirugía). TITULO: CIRUGÍA POR COLESTEATOMA EN HOSPITAL PEDIÁTRICO DE ALTA COMPLEJIDAD EN 5 AÑOS Nº REFERENCIA: 3357 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: SERVICIO DE OTORRINOLARINGOLOGIA. HOSPITAL DE PEDIATRIA SAMIC "PROF DR. JUAN P. GARRAHAN" AUTOR y COAUTORES: Dr. Maximiliano D. De Bagge, Equipo Quirúrgico Otológico, Dra. Patricia C. Bernaldez RESUMEN DE LA PRESENTACION: ANTECEDENTES: El Colesteatoma puede definirse como la presencia de piel en un lugar errado, causando inflamación crónica del oído medio que favorece la consecuente erosión osea y a la eventual complicación. La incidencia de esta patología en pacientes pediátricos a nivel mundial es 3/100,00 teniendo en dicha población un comportamiento más agresivo en comparación con pacientes adultos. Su resolución es exclusivamente quirúrgica. OBJETIVO: ‐Describir las características clínico‐epidemiológicas de la población a quien se le practica cirugía por Colesteatoma en el Hospital Garrahan. ‐Describir las complicaciones prequirúrgicas al diagnóstico e indicación de cirugía. ‐Analizar la prevalencia de recidiva de los pacientes operados en el período enero 2008 a diciembre 2013. ‐Evaluar la permanencia del paciente en quirófano hasta su salida del mismo. LUGAR DE APLICACION: HOSPITAL DE PEDIATRIA SAMIC "PROF DR. JUAN P. GARRAHAN", Servicio de Otorrinolaringología. DISEÑO: Se realizó un estudio descriptivo, observacional, retrospectivo y transversal. POBLACION: Todos los pacientes operados por colesteatoma en el Hospital de Pediatría Prof. Juan P Garrahan en el período comprendido entre Enero 2008 a Diciembre 2013. METODO: Se efectuó una revisión de la historia clínica y diligenciamiento del formato de recolección de datos, para cada uno de los sujetos de estudio; incluyendo las variables de estudio: edad, sexo, indicación de la cirugía, parte quirúrgico y complicaciones pre quirúrgicas. Las variables de control analizadas son: complicaciones posquirúrgicas, recidiva, tiempo quirúrgico. RESULTADOS: Durante el período de enero de 2008 a diciembre de 2013 se realizaron 1077 cirugías de las cuales 207(19,2%) fueron por colesteatoma. El promedio y la media de edad fue de 10,5 años (3‐20 años). El 7,7%(16/207) de los pacientes operados ya presentaban complicaciones a su derivación siendo la más frecuente Mastoiditis con 10 (62,5%) casos. En el 80,7% (167/207) se realizaron mastoidectomía radical modificada (MRM), 19/207 (9.2%) antromastoidectomías, 15/207 (7,2%) timpanoplastias. En 6/207 (2,9%) se diagnosticó colesteatoma asociado a disgenesia de CAE. Fueron reintervenidos por recidiva 16 pacientes (7.7%). El tiempo promedio de permanencia en quirófano fue de 4,5hs con una media de 3,5hs. CONCLUSIONES: El Hospital Garrahan recibe pacientes derivados a nivel nacional y regional lo que conlleva a resolver pacientes más complejos desde el punto de vista de la evolución de la enfermedad y del contexto social. Este contexto es el que obliga al cirujano a dejar en el paciente una cavidad segura, realizando en un 80% MRM. En 7/16 (43,7%) de los casos la recidiva se presentó en pacientes con cirugía conservadora previa, 9/16 (56,2%) fue por cierre de meatoplastia. TITULO: ANÁLISIS CUANTI Y CUALITATIVO DE LOS ERRORES LEXICALES EN PACIENTE CON TRASTORNO SEMÁNTICO‐PRAGMÁTICO Nº REFERENCIA: 3358 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Lic. Verónica Cassiraga, Lic. Eugenia Scharn, Lic. Jennifer Lagger, Lic. Marcela Musso RESUMEN DE LA PRESENTACION: ANTECEDENTES: Las fallas de recuperación léxica, presentes en los trastornos de lenguaje, se vinculan con el escaso desarrollo de las representaciones semánticas almacenadas en la memoria léxica. Dichas dificultades son características en los pacientes con Trastorno Semántico‐Pragmático. En esta población, las dificultades semánticas están relacionadas con la recuperación léxica y el empleo de términos con poca frecuencia de uso en relación a sus pares con desarrollo típico del lenguaje. Hay escasa referencia en la bibliografía, respecto de este perfil de pacientes en hablantes del español rioplantense. OBJETIVO: Analizar los tipos de errores de denominación realizados por pacientes con trastorno semántico pragmático en una prueba formal de vocabulario y compararlos con los errores producidos por niños con desarrollo típico del lenguaje. LUGAR DE APLICACION: Sector Lenguaje, Servicio de Otorrinolaringología, Hospital Italiano de Buenos Aires. DISEÑO: Transversal, retrospectivo, analítico y observacional. POBLACION: Se analizaron 13 sujetos con diagnóstico de trastorno semántico‐pragmático de edades comprendidas entre 3 años a 3 años 11 meses que se encontraban realizando tratamiento y / o evaluación neurolingüística en el Hospital Italiano de Buenos Aires. METODO: Al total de la muestra se le efectuó una evaluación neurolingüística y se analizaron, de modo cuantitativo y cualitativo, los errores de denominación registrados a partir de una prueba de vocabulario expresivo (test de Gardner) basándonos para el análisis en los criterios de McGregor (2010). RESULTADOS: Los errores de denominación más frecuentes han sido los no relacionados (61%), luego los semánticos (35%) y en menor medida, los errores visuales (3,7%) a diferencia de lo observado en el grupo control donde los errores predominantes fueron los semánticos (taxonómicos y temáticos). Se registraron ecolalias y perseveraciones y una alta incidencia de neologismos y términos sin vinculación. CONCLUSIONES: En nuestra población de pacientes con trastorno semántico pragmático se observaron importantes fallas en el reconocimiento del estímulo presentado, con la consecuente activación de una respuesta no relacionada semánticamente. Manifiestan un perfil opuesto al grupo control y con tipos de errores muy disimiles. TITULO: INFECCIÓN POSTQUIRÚRGICA ALEJADA EN IMPLANTES COCLEARES. ENTENDIENDO SU MICROBIOLOGÍA Nº REFERENCIA: 3359 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DE PEDIATRÍA "PROF. DR. JUAN P. GARRAHAN" S.A.M.I.C AUTOR y COAUTORES: Dr. Santiago Draghi, Dr. M. Emilia Gonzalez Macchi, Dr. Laura G. Quantin, Dr. Patricia C. Bernáldez INSTITUCION 2: DEPARTAMENTO DE MICROBIOLOGÍA COAUTORES: Dr. Claudia Hernández RESUMEN DE LA PRESENTACION: ANTECEDENTES: Como cualquier otro procedimiento quirúrgico, los implantes cocleares no están exentos de complicaciones. Estas se suelen dividir en menores y mayores. Una de las más temidas por los cirujanos es la infección de la herida quirúrgica que acarrea la potencialidad de extrusión y posterior pérdida del implante. Uno de los gérmenes que más frecuentemente se encuentra involucrado en estas infecciones es el Staphilococcus coagulasa negativo (ECN). Es importante reconocer el origen temprano de la infección para poder dirigir el tratamiento y tener un pronóstico que ayude en la toma de decisiones. El ECN, conocido por muchos microbiólogos como "el enemigo silente" ya que su acción patógena da signos aún meses después de iniciada la infección. Este gérmen puede producir la infección en forma exógena (por contaminación durante la cirugía o período perioperatorio) o endógena, por vía hematógena. OBJETIVO: Presentar dos casos clínicos de pacientes con infección postquirúrgica alejada de sus implantes cocleares, así como una describir la microbiología del Staphilococcus coagulasa negativo, su relación con prótesis implantables y sus posibles tratamientos. LUGAR DE APLICACION: Hospital de Pediatría "Prof. Dr. Juan P. Garrahan" S.A.M.I.C Servicios de Otorrinolaringología y Microbiología. DISEÑO: En un estudio observacional, descriptivo y retrospectivo realizado durante el período de tiempo correspondiente entre el 01/11/2011 y el 31/01/2014 POBLACION: Se analizaron 40 pacientes con un total de 55 implantes cocleares. Se encontraron 2 de complicaciones mayores (infección del sitio quirúrgico) que requirieron reintervención quirúrgica. METODO: Descriptivo con reporte de casos y revisión bibliográfica y de historias clínicas. RESULTADOS: En algunos casos de infección por Staphilococcus coagulasa negativo, los dispositivos (implante coclear) puede ser preservado una vez realizado el diagnóstico temprano e instaurados la toilette quirúrgica y el tratamiento antibiótico adecuado. CONCLUSIONES: Las infecciones por ECN pueden comprometer el lecho donde se encuentra el receptor‐ estimulador implantable en forma tardía. En muchos casos esto obliga a la extracción del mismo. Es importante el diagnóstico temprano de esta entidad ya que esto sería una herramienta que permitiría preservar el dispositivo. TITULO: MICOSIS RINOSINUSAL EN INMUNODEPRIMIDOS Nº REFERENCIA: 3360 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: HOSPITAL GARRAHAN. SERVICIO ORL AUTOR y COAUTORES: Dr. Emilia Gonzalez Macchi, Dr. Guillermo Morales, Dra. Patricia Sommerfleck, Dra. Patricia Bernaldez RESUMEN DE LA PRESENTACION: ANTECEDENTES: Un huésped inmunodeprimido es un individuo susceptible a un mayor riesgo de padecer infecciones por microorganismos habituales y oportunistas. Las micosis rinosinusales se dividen en dos grandes grupos: extramucosas o no invasivas y en rinosinusitis micótica invasiva. La forma extramucosas se dan en pacientes inmunocompetentes. Existen dos formas de rinosinusitis invasiva, la forma crónica y la aguda o fulminante.La rinosinusitis fúngica invasiva aguda es rápidamente progresiva, aparece exclusivamente en pacientes inmunodeprimidos. Es una enfermedad fatal a menos que se resuelva el inmunocompromiso. El pronóstico es muy desfavorable, con una mortalidad del 50 al 80%.El síntoma más frecuente de presentación es la fiebre que no responde a los tratamientos antibióticos. En el exámen endoscópico la mucosa se puede ver pálida por la trombosis vascular micótica en los estadios tempranos, o negra por la necrosis. Las áreas de necrosis son patognomónicas de micosis invasiva. Debe realizarse toma de material para anatomía patológica y cultivo. Para evaluar la extensión de la lesión se utiliza la tomografía computada (TC), no existen signos específicos de rinosinusitis fúngica invasiva. OBJETIVO: Describir las características clínicas, endoscópicas e imagenológicas de las rinosinusitis fúngicas diagnosticadas en el período comprendido entre 01/09/13 al 01/03/14 LUGAR DE APLICACION: Se estudiará a la población pediátrica hospitalizada en el Hospital de Pediatría "Prof. Dr. Juan P Garrahan" y aquellos que son referidos en forma ambulatoria a nuestro servicio de ORL para descartar micosis rinosinusal. DISEÑO: Diseño prospectivo, observacional. POBLACION: Pacientes inmunodeprimidos, derivados al servicio de ORL para su evaluación. METODO: Se realizó endoscopia endonasal y tomografía computada. Toma muestra de mucosa para cultivo y patología. RESULTADOS: Durante este período se analizaron 14 casos de micosis rinosinusales en pacientes inmunodeprimidos, 8 correspondían al sexo masculino, 6 femenino. La forma de presentación clínica más frecuente fue fiebre 37%, seguida por rinorrea 21%, edema de mejilla 18%, obstrucción nasal 15%, 6% epistaxis y 3% edema de ángulo interno del ojo. La enfermedad de base predominante (cursando neutropenia prolongada) fue: leucemia linfoblástica aguda en el 57%, aplasia medular en el 22%, otras enfermedades como sindrome hemofagocítico, neutropenias en estudio y leucemia mieloide en el 7%. Todos los pacientes poseían tomografía (TC) de macizo craneofacial, pulmón y sistema nervioso central, fueron solicitadas para buscar focos profundos, ya que se trata de paciente inmunodeprimidos febriles. 3/14 no presentaban anomalías en la TC. En 9/14 (64,2 %) de estos casos presentaban micosis diseminadas al momento de la consulta en Otorrino. El diagnóstico se realizó con toma de muestra por medio de la endoscopía endonasal. En 1/14 se encontraba la colonia de hongos sobre el cornete, micosis superficial. El resto de los casos correspondió a micosis profundas. Se aisló con mayor frecuencia Aspergillus (56%) y Fusarium en el 28% de los casos. La mortalidad fue elevada 9/14 (64%). CONCLUSIONES: La colonización e infección oportunista por hongos requieren condiciones predisponentes del huésped. En pacientes inmunocomprometidos: la neutropenia prolongada, la persistencia del sindrome febril y de las imágenes patológicas a pesar de los tratamientos habituales para sinusopatía obligan a la intervención. TITULO: ATRESIA DE COANAS: NUESTRA EXPERIENCIA Nº REFERENCIA: 3361 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Médico Luis Enrique Fauqué, Dr. Juan Carlos Razetti, Médica María Victoria Demarchi, Médico Gastón Alfredo José RESUMEN DE LA PRESENTACION: ANTECEDENTES: La atresia de coanas (AC) es un defecto congénito, que se debe a la imperforación de la membrana buco‐nasal. Su frecuencia es de 1 cada 5000‐8000 nacidos vivos. Existe mayor prevalencia en el sexo femenino (2:1). En AC bilaterales nos encontramos ante una urgencia, debido a la condición de los neonatos de respiradores nasales obligados. Se presentarán con importante dificultad respiratoria que mejora con el llanto. La AC unilateral es la más frecuente. El diagnóstico generalmente se realiza en edades tardías, siendo la sintomatología una obstrucción nasal asociada a rinorroea unilateral. Puede presentarse de manera aislada o asociada a otros síndromes. OBJETIVO: Describir la experiencia en el diagnóstico y tratamiento de la Atresia de Coanas en el Sector de ORL Pediátrica del Servicio de ORL del Hospital Italiano de Buenos Aires (HIBA). LUGAR DE APLICACION: Servicio de ORL, HIBA. DISEÑO: Estudio descriptivo, prospectivo con análisis retrospectivo. POBLACION: Fueron evaluados pacientes neonatos y pediátricos con insuficiencia ventilatoria nasal (IVN) diagnosticados y/o tratados en el sector de ORL Pediátrica del Servicio de ORL del HIBA entre Noviembre de 2000 y Marzo de 2014. METODO: Se incluyeron todos los pacientes en edad neonatal o pediátrica con diagnóstico de IVN. Se revisaron las historias clínicas y partes quirúrgicos. Se diagnosticaron seis pacientes con AC, quienes fueron sometidos a un examen clínico y otorrinolaringológico completo para descartar malformaciones asociadas. Todos fueron evaluados con endoscopía y Tomografía Computada (TC). RESULTADOS: Encontramos 6 pacientes con diagnóstico de AC, 4 masculinos y 2 femeninos. Cuatro pacientes tenían atresia bilateral, dos pacientes atresia unilateral. Tres pacientes tenían asociación al síndrome CHARGE, uno a síndrome Pheiffer. A todos se les realizó fibroscopía y TC de macizo craneofacial. Todos fueron tratados quirúrgicamente, mediante un abordaje endoscópico. Tres casos bilaterales fueron operados dentro del mes de vida. Un paciente concurrió a nuestro hospital con traqueostomía a los once meses, momento en el cual se realizó la intervención. Los casos unilaterales fueron operados a los cuatro y seis años. Un paciente requirió dos reintervenciones, haciendo un total de ocho cirugías. En dos pacientes se colocó stent, en dos se utilizó mitomicinaC más stent, y en los dos restantes sólo mitomicinaC. En el paciente reoperado se utilizó mitomicinaC en las intervenciones iniciales y mitomicinaC más stent en la tercera. La mitomicinaC se colocó en forma intraoperatoria a una concentración de 0,4mg/ml durante 3 minutos una vez abierta la coana. Un paciente falleció en el posoperatorio alejado a causa de sus comorbilidades. CONCLUSIONES: La AC es la anomalía congénita nasal más común. Debemos tenerla presente al evaluar a un neonato con insuficiencia ventilatoria nasal, cianosis cíclica y retracción retroesternal que cede con el llanto, y ante la imposibilidad de progresar una sonda. Es obligatorio realizar este procedimiento rutinariamente durante el nacimiento. La TC es el gold‐estándar para diagnóstico, además es útil para descartar otras causas. El tratamiento definitivo de la AC es quirúrgico. El momento para realizar la cirugía dependerá tanto de la unilateralidad o bilateralidad de la atresia como de su repercusión sistémica. TITULO: MIRINGOTOMÍA Y COLOCACIÓN DE DIÁBOLOS: NUESTROS RESULTADOS Nº REFERENCIA: 3362 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DR. CLAUDIO ZINN. MALVINAS ARGENTINAS AUTOR y COAUTORES: Dra. Juliana Zoltay, Dra. Betina Beider, Dra. Ana Carolina Sánchez, Dra. Marisol Bevilacqua RESUMEN DE LA PRESENTACION: ANTECEDENTES: La Otitis Media con Efusión (OME) es una patología frecuente en la población pediátrica, que se caracteriza por la presencia de líquido seroso o mucoso en el oído medio, sin signos de infección aguda, con membrana timpánica íntegra. Esto produce una hipoacusia conductiva que no siempre es referida por el paciente, con la posibilidad de tener dificultad en la adquisición correcta del lenguaje OBJETIVO: En nuestro hospital la colocación de diábolos es la segunda cirugía de otorrinolaringología pediátrica más frecuente, luego de la adenoamigdalectomía, y la efectúan los residentes de segundo año. En el presente estudio nos propusimos evaluar nuestros resultados para mejorarlos. LUGAR DE APLICACION: Hospital de Pediatría Dr. Zinn, Pablo Nogues, Malvinas Argentinas DISEÑO: Estudio prospectivo desde enero 2013 a enero de 2014. POBLACION: Pacientes pediátricos de 2 a 14 años de edad que presentaban Otitis media con efusión refractaria a tratamiento médico con antibioticoterapia y corticoides locales y/o sistémicos. METODO: Estudio prospectivo de todos los niños sometidos a colocación de diábolos durante el año 2013, evaluando edad y sexo, antecedentes, imagen otomicroscópica, estudios preoperatorios audiológicos y radiográficos, hallazgos quirúrgicos, tubo utilizado, si se efectuó adeno‐amigdalectomía, complicaciones, audiometría postoperatoria, duración del tubo y adhesión de los pacientes al seguimiento. RESULTADOS: Fueron 46 pacientes, 21 varones y 25 mujeres, entre 2 y 14 años de edad con un promedio de 6.30 años, a 38 se les colocó diábolo en ambos oídos y a 8 en uno solo, 84 tubos en total. 16 pacientes presentaron complicaciones (34.78%): otorrea, otorragia, costras, miringotomía excesiva, inclusión en oído medio, extrusión precoz, perforación persistente y miasis. El material de los tubos fue silicona en 45 oídos (53.57%), teflón en 35 (41,67%) y 4 tubos en T (4.76%). A la fecha se extruyeron 38 tubos (45.23%), los más precoces a la semana de la cirugía. 13 pacientes (28.26%) abandonaron el seguimiento. 25 pacientes tuvieron buena evolución (54.35%), con oídos ventilados. CONCLUSIONES: La complicación más frecuente es la otorrea seguida de otorragia, miringotomía excesiva, costras, inclusión en oído medio, extrusión precoz y perforación persistente. No es un tratamiento curativo, sólo da tiempo hasta que en su evolución natural la enfermedad ceda, y es muy importante explicárselo así a los padres desde el principio, ya que muchas veces requiere colocarse más de una vez. El seguimiento debe continuarse al menos hasta un año luego de extruirse el tubo, por los casos de recidiva. Hay que extremar los cuidados intra y postoperatorios, y mejorar la adhesión de los pacientes a los controles. TITULO: TUMOR EN PALADAR BLANDO EN NIÑO CON SINDROME DE JADASSOHN Nº REFERENCIA: 3363 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: SERVICIO DE OTORRINOLARINGOLOGIA ‐ HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Dra. Florencia Fernandez, Dr. Agustín Martínez Font, Dra. Giselle Cuestas, Dra. María Victoria Demarchi INSTITUCION 2: SERVICIO DE ANATOMÍA PATOLÓGICA ‐ HOSPITAL ITALIANO DE BUENOS AIRES COAUTORES: Dra. Ana Morandi, Dr. Juan Razetti RESUMEN DE LA PRESENTACION: ANTECEDENTES: El nevo de Jadassohn es una rara anomalía hamartomatosa de la piel, de origen epitelial y mesenquimatoso. Se caracteriza por un notable exceso de glándulas sebáceas voluminosas, hiperplasia epidérmica, malformación de folículos pilosos y glándulas apócrinas ectópicas. El nevo sebáceo se localiza principalmente en la región de la cabeza y cuello. Es excepcional que comprometa la mucosa oral. Casi siempre está presente desde el nacimiento. La incidencia es del 0,3 % y afecta a ambos sexos por igual. El tratamiento de elección es la resección quirúrgica del nevo, profiláctica o cuando se evidencia cambios sospechosos de malignidad, debido a su asociación a tumoraciones tegumentarias secundarias. OBJETIVO: Presentar una patología dermatológica poco frecuente que se puede manifestar con compromiso de la mucosa oral. LUGAR DE APLICACION: Servicio de Otorrinolaringología Infantil del Hospital Italiano de Buenos Aires. DISEÑO: Caso Clinico POBLACION: Paciente de sexo masculino de 17 meses de edad que presenta placa alopécica en cuero cabelludo, asociado a coloboma de nervio óptico derecho, coloboma de párpado derecho y epilepsia (síndrome de nevo de Jadassohn). En la cavidad oral se observa lesión exofítica de aspecto papilomatoso a lo largo del borde lateral izquierdo de la úvula y paladar blando. METODO: Se realiza rinofibrolaringoscopia donde se observa lesión implantada en la cara rinofaríngea del paladar blando y en la úvula, de color rosado, bordes lisos y aspecto papilomatoso. El cavum y la laringe son normales. Se decide la resección de la lesión bajo anestesia general. RESULTADOS: La anatomía patológica informa tejido constituido por epitelio pavimentoso con acantosis, papilomatosis e hiperqueratosis y edema del corion subyacente. No se evidencian cambios histológicos característicos del virus papiloma humano (VPH). Se realiza técnica de reacción en cadena de polimerasa (PCR) para descartar la presencia del VPH. El paciente se encuentra asintomático, sin recurrencia de la lesión a un mes de seguimiento. CONCLUSIONES: Si bien el nevo de Jadassohn es una enfermedad muy rara que afecta principalmente cuero cabelludo y cara, se debe considerar en el diagnóstico diferencial de lesiones clínico‐morfológicas similares en la cavidad oral. La técnica de PCR resultó de gran utilidad para diferenciar entre papilomatosis y compromiso oral del nevo de Jadassohn. TITULO: DETECCIÓN DE BACTERIAS EN OTITIS MEDIA CON EFUSIÓN (OME) CRÓNICA MEDIANTE REACCIÓN EN CADENA DE POLIMERASA (PCR) Nº REFERENCIA: 3364 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DE TRAUMA Y EMERGENCIAS DR. FEDERICO ABETE. MALVINAS ARGENTINAS AUTOR y COAUTORES: Dra. Betina Beider, Lic. Pitocco Hugo, Dra. Sánchez Ana Carolina, Dra. Marisol Bevilacqua RESUMEN DE LA PRESENTACION: ANTECEDENTES: En Otitis Media con Efusión (OME) crónica frecuentemente no se obtienen las respuestas esperadas ante el tratamiento médico y presenta reiteradas recidivas que llevan a múltiples intervenciones para colocar tubos de ventilación. La etiopatogenia es multifactorial y la bibliografía actual coincide en que la principal causa sería el desarrollo de biofilm bacteriano. Los gérmenes más frecuentes productores de otitis media con efusión son Haemophilus influenzae, Streptococcus pneumoniae y Moraxella catarrhalis. OBJETIVO: Demostrar la presencia de bacterias en el contenido del oído medio de pacientes con OME crónica a través de la amplificación por PCR del gen 16s común a todas las bacterias y la identificación especifica de S. pneumoniae, H. Influenzae y Moraxella Catharralis. LUGAR DE APLICACION: Realizado en el Hospital de Trauma y Emergencias Dr. Federico Abete desde el mes de abril de 2013 a abril de 2014. DISEÑO: Estudio prospectivo observacional. POBLACION: Pacientes de 2 a 14 años de edad con OME crónica a quienes se les colocó tubos de ventilación transtimpánicos. METODO: Un total de 25 muestras de secreción de oído medio recogidas de niños de 2 a 14 años con otitis media con efusión crónica fueron sometidas a amplificación por PCR usando genes blanco específicos de estas bacterias y el gen 16s común en todas las especies bacterianas. Los pacientes fueron seleccionados a través otomicroscopía con características típicas de OME crónica y estudios audiológicos (audiometría, logoaudiometría y timpanometría). Todos los pacientes recibieron tratamiento previo antibiótico con amoxicilina y glucocorticoides vía oral con betametasona con fracaso del mismo. Los seleccionados, candidatos a colocación de tubos de ventilación, fueron intervenidos quirúrgicamente con anestesia general y extracción del material de oído medio, previa antisepsia con iodopovidona. La miringotomía se realizó con aguja tipo abocat estéril enviándose en jeringa estéril al laboratorio de genética. RESULTADOS: Se detectaron H influenzae: 0 pacientes (0 %), S pneumoniae: 3 pacientes (12%), M catharralis: 12 pacientes (48%), 10 muestras fueron negativas para los 3 patógenos buscados y de este grupo, 8 fueron negativas para 16s y dos positivas, implicando esto último, presencia bacteriana no identificable por este protocolo. En una sola muestra se observó la presencia M catarrhalis y S pneumoniae combinados. CONCLUSIONES: Se demostró mediante este estudio que la secreción obtenida del oído medio en pacientes con OME crónica no es aséptica ya que encontramos presencia de gérmenes bacterianos. Mediante PCR no se determina vitalidad de gérmenes con lo cual no podemos inferir sobre su sensibilidad o resistencia al tratamiento antibiótico recibido previamente ni su implicancia en la etiopatogenia de OME crónica. Por lo que nos proponemos continuar con el estudio para así tratar de responder estos interrogantes. TITULO: DESCRIPCIÓN Y ANÁLISIS DE RECIÉN NACIDOS INTERNADOS EN NEONATOLOGÍA CON TRASTORNO DE LA SUCCIÓN ‐ DEGLUCIÓN. PERSPECTIVA FONOAUDIOLÓGICA Nº REFERENCIA: 3365 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Lic. María Victoria Marini, Lic. María Chalabe, Lic. Silvana Mercedes Stegelmann, Fga. Adriana Griselda Pérez RESUMEN DE LA PRESENTACION: ANTECEDENTES: Una alimentación exitosa y segura en recién nacidos (RN) requiere de una adecuada y correcta coordinación en los procesos de succión, deglución y respiración. Se han descripto en la literatura, algunos trastornos que pueden comprometer la deglución en los RN, tales como el daño congénito o adquirido del SNC durante el período neonatal, los síndromes genéticos y la prematurez entre otros. Esta población de RN de riesgo permanece hospitalizada. En aquellos RN en los que no se logra una alimentación exitosa y segura por vía oral, se recurre a formas alternativas de alimentación. A partir de la intervención fonoaudiológica en esta población, se busca habilitar o rehabilitar la oralidad como vía de alimentación. OBJETIVO: Describir la población de recién nacidos internados en Neonatología que recibieron atención fonoaudiológica. Analizar el motivo de internación, las alteraciones respiratorias y gastrointestinales de la población en estudio. Determinar el porcentaje de pacientes en los que se realizó el estudio videofluoroscópico de la deglución (VDG). Correlacionar los signos videofluoroscópicos encontrados con la patología de base y/o alteraciones respiratorias y gastrointestinales. Caracterizar el modo de alimentación previo a la intervención fonoaudiológica y al momento del alta de Neonatología. LUGAR DE APLICACION: Servicio de Neonatología y Clínica de la Deglución de Cirugía Plástica Pediátrica. Dpto. de Pediatría. Servicio de ORL. Sección de Fonoaudiología. HIBA DISEÑO: Estudio descriptivo retrospectivo longitudinal POBLACION: Pacientes RN internados en el Servicio de Neonatología del HIBA, que presentaron trastorno en la succión‐ deglución y recibieron atención fonoaudiológica durante la internación (Enero ‐ Diciembre de 2013). METODO: Se realizó una revisión de las historias clínicas electrónicas de cada paciente incluido en la muestra. RESULTADOS: Del total de los pacientes internados en el servicio de Neonatología, (Enero ‐ Diciembre de 2013), 27 pacientes recibieron atención fonoaudiológica (59% masculino y 41% femenino). El motivo de internación fue recién nacidos pre término (56%), bajo peso al nacer (52%), problemas cardiológicos (37%). En el 56% de los pacientes con problemas respiratorios se registraron los siguientes diagnósticos: bronquiolitis, displasia broncopulmonar, apneas, entre otros. El 59% de los pacientes con problemas gastrointestinales se registraron los siguientes diagnósticos: reflujo gastroesofágico (RGE), vómitos, atresia de esófago y atresia de duodeno. El porcentaje de pacientes a los cuales se les realizó la VDG fue del 15%. Según el modo de alimentación previo a la intervención fonoaudiológica encontramos que 25 pacientes se alimentaban por vía enteral y 2 por vía oral. A partir de la intervención fonoaudiológica, 17 pacientes lograron la alimentación por vía oral, 2 pacientes continuaron con la alimentación por vía oral pero con medidas higiénico‐dietéticas, 4 pacientes recibieron alimentación mixta, y sólo 4 pudieron alimentarse por vía enteral (gastrostomía) exclusiva. CONCLUSIONES: Los resultados obtenidos demuestran la diversidad de patologías y factores asociados que pueden influir en el proceso de succión‐deglución. Un porcentaje reducido de pacientes requirió del estudio videofluoroscópico de la deglución. La intervención fonoaudiológica, en pacientes con trastorno de la succión‐deglución internados en neonatología, fue exitosa tanto para habilitar en unos casos como para rehabilitar en otros la vía alimentaria oral en forma eficaz y segura. TITULO: CITOMEGALOVIRUS (CMV) CONGENITO: EL DIAGNÓSTICO Y TRATAMIENTO PRECOZ PUEDE REVERTIR UNA DISCAPACIDAD PERMANENTE Nº REFERENCIA: 3366 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: SERVICIO DE ORL DEL HOSPITAL DE PEDIATRIA “PROF. DR. JUAN P. GARRAHAN” AUTOR y COAUTORES Dra. Patricia Sommerfleck, Lic. Maria Angela Silva, Dra. Patricia Bernaldez INSTITUCION 2: HOSPITAL DE PEDIATRIA “PROF. DR. JUAN P. GARRAHAN” COAUTORES: Dra. Graciela Castro, Dra. Estela Rodriguez, Bq. Diana Viale, Dra. Griselda Berberian RESUMEN DE LA PRESENTACION: ANTECEDENTES: La infección congénita por citomegalovirus (CMV) es la causa más frecuente de hipoacusia neurosensorial (HNS) no genética en países desarrollados1. La primoinfección durante el embarazo determina un 40% de probabilidades de infección en el feto; el 10% de estos niños presenta síntomas al nacimiento, la mitad de ellos queda con secuelas permanentes y el 4% fallece. La incidencia de HNS en los lactantes sintomáticos oscila entre el 30 al 65%1‐2‐3. El 7‐15% de los niños con infección asintomática al nacimiento, pueden presentar secuelas a largo plazo y un 20 a 30% de estas secuelas son hipoacusias de aparición tardía. OBJETIVOS: Describir las formas de presentación clínica de la infección por CMV congénita en pacientes sintomáticos. Describir la evolución auditiva en los pacientes tratados con antivirales y en aquellos que no recibieron tratamiento. DISEÑO: Estudio retrospectivo, descriptivo, observacional y longitudinal. POBLACIÓN: Se incluyeron en el estudio niños, menores de 2 meses, con CMV congénito (confirmado por viruria positiva con método de PCR), sintomáticos, internados en la Unidad de Neonatología, desde el 2005 al 2013. MÉTODO: Dentro de la evaluación clínica, se realizó el diagnóstico y el seguimiento auditivo de estos pacientes utilizando otoemisiones acústicas, potenciales evocados aditivos de tronco cerebral y audiometría según edad. La evaluación se realizó al momento del diagnóstico y en el seguimiento, dependiendo de la indicación en cada caso en particular. El tratamiento antiviral se realizó con ganciclovir (GCV) y/o valganciclovir (VGCV) de acuerdo a la indicación médica con un tiempo mínimo de tratamiento de 6 semanas. Las indicaciones de tratamiento antiviral se basan en la experiencia de Kimberlin y col5 quienes evidenciaron un franco beneficio en la evolución auditiva con el tratamiento antiviral en aquellos niños tratados en el primer mes de vida con compromiso neurológico, oftalmológico y/o auditivo, ≥32semanas de EG y 1500gms. Se excluyeron del tratamiento los niños con hipoacusia profunda bilateral y aquellos con daño neurológico severo. RESULTADOS: Se incluyeron en el estudio 16 pacientes con diagnóstico de CMV congénito. Once (68,7%) fueron varones y 5(31,2%) mujeres. El tiempo promedio al diagnóstico fue de 20.6 días (con un rango entre 2‐60 días). La mediana de edad materna fue de 22 años; el 75%(12/16) de ellas cursaron su embarazo en forma asintomática. Al nacimiento 7/16(43,7%) niños fueron prematuros (EG≤37 semanas) y 11/16(68,7%) presentaron bajo peso para su edad gestacional. Esta serie cuenta con dos grupos de pacientes: A: No recibieron tratamiento antiviral.(N=6 pacientes) B:Recibieron tratamiento antiviral.(N=10 pacientes) Se pueden observar mayores secuelas auditivas, al momento del nacimiento o en forma tardía, en aquellos pacientes que NO recibieron tratamiento. En los pacientes que recibieron tratamiento, las secuelas auditivas fueron menores y en dos de los casos se produce una mejoría importante en la audición. CONCLUSIONES: El tratamiento de neonatos con infección congénita por CMV con GCV y/o V‐GCV ofrece resultados alentadores en la prevención de la hipoacusia. Los beneficios con esta terapéutica son más importantes en lactantes menores de 6 meses (preferentemente menores de 1 mes) con hipoacusias leves a moderadas. El seguimiento de estos pacientes con controles clínicos, neurológicos y audiológicos se debe prolongar hasta los 6 a 8 años de vida. TITULO: MANEJO QUIRURGICO DE LAS FISTULAS Y QUISTES BRANQUIALES DEL 1ER Y 2DO ARCO.NUESTRA EXPERIENCIA Nº REFERENCIA: 3367 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: H.I.G.A EVA PERON DE SAN MARTIN AUTOR y COAUTORES: Médica Lucila Ghezzi, Médica Maria Cecilia Musacchio, Médica Maria Fernanda Tieso, Médico Daniel Perez Gramajo RESUMEN DE LA PRESENTACION: ANTECEDENTES: Los arcos branquiales son estructuras embrionarias metamerizadas que aparecen en la región cefálica del embrión, formados por las tres hojas embrionarias. Numerosos procesos de malformación pueden afectar a los arcos branquiales y provocar la formación de quistes o fístulas en las estructuras derivadas de los mismos. Se comportan generalmente asintomáticos y pueden hacerse evidentes cuando adquieren signos inflamatorios tales como la infección, ruptura o inflamación de los mismos .El tratamiento definitivo es quirúrgico basado en la resección completa del trayecto fistuloso. OBJETIVO: Describir nuestra experiencia en el diagnóstico y tratamiento quirurgico de las malformaciones de los arcos branquiales LUGAR DE APLICACION: Servicio de O.R.L del H.I.G.A Eva Perón de San Martin Provincia de Bs.As DISEÑO: Descriptivo y Prospectivo POBLACION: Pacientes evaluados y tratados por patología de los arcos branquiales entre Enero de 2000 y Octubre de 2013. METODO: Se analizaron Historias Clínicas de los pacientes que consultaron en nuestro servicio recolectando datos tales como edad, sexo, motivo de consulta y síntomas; tratamientos y estudios de diagnóstico por imágenes realizados. Anatomia Patologica, abordajes quirúrgicos y evolución de los mismos. RESULTADOS: Fueron evaluados 18 pacientes, entre 6 y 25 años que consultaron por infección de trayecto fistuloso con abscesos recidivantes entre Enero del 2000 hasta Octubre del 2013, 4 de los cuales presentaban fístulas secundarias a resecciones incompletas. La totalidad de los pacientes fueron intervenidos quirúrgicamente con evolución favorable y sin recidivas posteriores al tratamiento definitivo. CONCLUSIONES: Es fundamental ante un paciente que nos genere sospechas de padecer patología derivada del mal desarrollo de los arcos branquiales, realizar un exhaustivo y completo análisis del caso ; sintomatología, antecedentes y estudios imagenológicos ;para identificar el trayecto fistuloso en su totalidad, así como el compromiso de estructuras adyacentes y generando la posibilidad de ofrecer un tratamiento quirúrgico satisfactorio y evitar de esta forma las consecuencias de una resección incompleta. TITULO: PRESENTACIÓN DE ALGORITMO EN SCREENING AUDITIVO NEONATAL Nº REFERENCIA: 3368 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: HOSPITAL ITALIANO DE BUENOS AIRES AUTOR y COAUTORES: Fga. Mariela Sandra Perillo, Lic. Graciela Brik, Lic. Maria Laura Matti, Lic. Monica Larretape RESUMEN DE LA PRESENTACION: ANTECEDENTES: Detectar tempranamente la hipoacusia permite intervenir y realizar un seguimiento adecuado para que los niños alcancen el máximo potencial de desarrollo del lenguaje, estabilidad emocional, educación e integración social. En el Sector de Detección Temprana de la Hipoacusia e Implante Coclear de Audiología Infantil del Hospital Italiano se implementa un screening universal de detección temprana de la hipoacusia, que incluye la realización de otoemisiones acústicas y de potenciales evocados automatizados. Por otro lado, existe un protocolo de seguimiento durante el primer año de vida, en el que se incluyen aquellos niños que presenten factores de riesgo auditivo así como también niños sin riesgo auditivo pero con resultados inconsistentes en las pruebas audiológicas. OBJETIVO: El objetivo del presente trabajo es describir el algoritmo del screening auditivo neonatal implementado en nuestro hospital. LUGAR DE APLICACION: Hospital Italiano de Buenos Aires DISEÑO: Descriptivo POBLACION: Pacientes recién nacidos que concurren al sector de Detección Temprana de la Hipoacusia del Servicio de Otorrinolaringología del Hospital Italiano de Buenos Aires para realizar el screening neonatal METODO: El protocolo de screening neonatal del Hospital Italiano de Buenos Aires consta de dos programas diferentes, uno de pacientes sin riesgo auditivo y otro con factores de riesgo auditivo. A los pacientes que no obtengan resultados satisfactorios, se les realiza un seguimiento audiológico que consta de una evaluación por otorrinolaringología y una batería de pruebas audiológicas entre ellas: timpanometría, potencial evocado auditivo clínico, potencial de estado estable y observación subjetiva de la audición en cabina sonoamortiguada, para luego intervenir de manera oportuna según los resultados obtenidos. RESULTADOS: Teniendo en cuenta los posibles resultados obtenidos mediante la implementación del screening auditivo neonatal utilizado en nuestro servicio, hemos realizado un algoritmo con el objetivo de protocolizar la conducta a llevar a cabo. De manera que aquellos pacientes que presenten resultados patológicos, deben realizar tempranamente el seguimiento audiológico y la terapéutica correspondiente CONCLUSIONES: Protocolizar el seguimiento audiológico en estos pacientes permite actuar tempranamente y minimizar los problemas futuros del niño en relación a la comunicación y desarrollo del lenguaje. TITULO: ESTUDIO DESCRIPTIVO ACERCA DE LOS RESULTADOS DE LOS POTENCIALES EVOCADOS AUDITIVOS DE TRONCO CEREBRAL (PEATC) Y LOS RESULTADOS DE LOS POTENCIALES EVOCADOS AUDITIVOS DE ESTADO ESTABLE (PEAEE). SU UTILIDAD EN LA CLÍNICA FONOAUDIOLÓGICA. Nº REFERENCIA: 3369 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: ESCUELA DE FONOAUDIOLOGÍA. FACULTAD DE CIENCIAS MÉDICAS. UNIVERSIDAD NACIONAL DE ROSARIO. AUTOR y COAUTORES: Lic. Aldana Yael Ovando, Lic. Paula Lorena D´agostino RESUMEN DE LA PRESENTACION: ANTECEDENTES: "Electroaudiometría con potenciales evocados auditivos en pacientes sordociegos" J.A. Gaya Vázquez; G. Savio López; M.C. Hernández Cordero; M.C. Pérez Abalo; A. Torres Fortuny; L. Cabrera Rodríguez. "Comparación de tres métodos de diagnóstico audiológico en la práctica clínica" Jesús Humberto Piña Medina. "Auditory steady‐state response and auditory brainstem response thresholds in children" DeWet Swanepoel; Shamim Ebrahim. OBJETIVO: Establecer correlaciones entre dos métodos de evaluación objetiva de la audición, un método clásico "Potenciales evocados auditivos de tronco cerebral" y una nueva tecnología "Potenciales evocados auditivos de estado estable" y determinar su utilidad como recursos complementarios en el diagnóstico audiológico. LUGAR DE APLICACION: Instituto de Neurociencias San Lucas de la ciudad de Rosario, período junio 2010/ junio 2011. DISEÑO: Estudio descriptivo de correlación, retrospectivo y de corte transversal. POBLACION: El grupo de estudio estuvo constituido por un total de 11 pacientes de entre 2 y 6 años de edad, 3 de sexo femenino y 8 de sexo masculino. Si bien la unidad elemental son los pacientes, la unidad de análisis para el presente trabajo la constituyen los oídos (22 oídos explorados). METODO: Se analizaron en forma retrospectiva un total de 22 informes y registros, 11 correspondientes a PEATC‐click y 11 correspondientes a PEAee realizados a 11 pacientes. Los estudios incluidos fueron realizados a cada paciente durante el mismo día, con el mismo equipo e informados por el mismo profesional. RESULTADOS: En los grados de hipoacusia severos‐profundos el PEATC‐click no brinda respuesta, mientras que el PEAee arroja umbrales en la zona de frecuencias medias y graves (500, 1000 y 2000 Hz.). El 33 % de los oídos evaluados resultaron normoacusicos mediante PEATC e hipoacusicos mediante PEAee, no existiendo la situación inversa. En estos casos el PEAee refleja grados de hipoacusia leves y moderados y curvas audiométricas con predominio de caída de graves. CONCLUSIONES: Se demuestra que los PEA constituyen una técnica útil en la exploración audiológica objetiva de pacientes hipoacusicos. Los PEAee presentan cierta ventaja potencial sobre las respuestas evocadas transitorias en la caracterización de la audición residual en pacientes con pérdidas auditivas severas o profundas, identificando restos auditivos en las frecuencias medias y graves que no son exploradas mediante PEATC‐ Click. Permite además identificar hipoacusias que pasan inadvertidas en la exploración mediante PEATC‐click. Ambos estudios brindan información complementaria de gran utilidad clínica en el diagnóstico audiológico. TITULO: COMPLICACION ORBITARIA DE RINOSINUSITIS PEDIATRICA, NUESTRA EXPERIENCIA Nº REFERENCIA: 3370 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: HOSPITAL BRITÁNICO DE BUENOS AIRES AUTOR y COAUTORES: Dra. Andrea Cecilia Ortiz, Dr. Alberto Rabino, Dra. Natalia Muller, Dra. Andrea Ricardo RESUMEN DE LA PRESENTACION: ANTECEDENTES: La rinosinusitis aguda en la población pediátrica es una entidad altamente frecuente, y normalmente de presentación leve y autolimitada. No obstante, dependiendo de varios factores, entre ellos la localización de la infección, el estado inmunitario y la virulencia del germen, puede causar graves complicaciones tanto orbitarias como intracraneales. Aunque la incidencia y la gravedad de estas complicaciones han disminuido en los últimos años, la aparición de éstas sigue planteando un desafío diagnóstico y terapéutico. Se presenta una población de dos pacientes evaluados por el Servicio de ORL en el mes de octubre, que consultaron por celulitis orbitaria y fiebre. Se describe el manejo terapéutico instaurado y su ulterior evolución clínica. OBJETIVO: Describir la presentación, el manejo y evolución clínica de los pacientes con esta complicación. LUGAR DE APLICACION: Hospital Británico de Buenos Aires DISEÑO: Estudio retrospectivo descriptivo POBLACION: Se presenta una población de dos pacientes con complicaciones orbitarias a punto de partida de rinosinusitis aguda. METODO: Descriptivo. RESULTADOS: Se analiza un total de dos pacientes de edad pediátrica (media: 7 años), los cuales se presentaron a la consulta con celulitis orbitaria izquierda. Uno de ellos resolvió con el tratamiento médico instaurado y el otro requirió drenaje quirúrgico en dos oportunidades. Caso 1: Paciente masculino de 6 años sin antecedentes patológicos consulta con cuadro de dos días de evolución previos con eritema, calor, limitación a la apertura ocular, buen estado general, afebril. Se realiza TC que evidencia pequeño absceso subperióstico con compromiso del músculo recto interno, etmoiditis, y celulitis pre y postseptal, leve exoftalmos izquierdo. Adenopatias laterocevicales bilaterales. Inicia tratamiento antibiótico endovenoso, evoluciona favorablemente, con franca mejoría del cuadro. Egreso hospitalario en cinco días. Caso 2: Paciente masculino de 8 años previamente sano, con antecedente de rinitis y alergias, 36 horas antes de la consulta inicia con cefalea y fiebre, edema y eritema bipalpebral izquierdo, dolor ocular espontáneo y a la palpación. Inicia tratamiento antibiótico endovenoso. Se realiza TC: absceso orbitario subperióstico izquierdo de 22x7mm con alteración de planos grasos pre y postseptales, ocupación de celdillas etmoidales, frontal, esfenoidal y maxilar. Se realiza drenaje quirúrgico (FESS: etmoidectomía anteroposterior + descompresión orbitaria). Evolución favorable y al cuarto día reaparecen los síntomas iniciales, por lo que decide nueva intervención quirúrgica, se amplía resección de pared orbitaria interna y descompresión de la órbita. Completa antibioticoterapia, alta, y buena evolución al control. CONCLUSIONES: Si bien son infrecuentes, las complicaciones orbitarias de rinosinusitis pediátrica tratadas a tiempo suelen tener un pronóstico favorable. La clínica será muy sugestiva, no obstante los estudios por imágenes (TC/RM) son el Gold Standard diagnóstico, y los que determinaran el tratamiento ATB independiente o combinado con un drenaje quirúrgico dependiendo de la calidad y cantidad de la colección. TITULO: DISPOSITIVOS AUDITIVOS IMPLANTABLES. NUESTRA EXPERIENCIA. Nº REFERENCIA: 3371 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: H.I.G.A EVA PERON DE SAN MARTIN AUTOR y COAUTORES: Dr. Juan Francisco Casaretto, Dra. Estefania Marina Di Maggio, Dra. Macarena Palma, Dr. Daniel Perez Gramajo RESUMEN DE LA PRESENTACION: ANTECEDENTES: Los dispositivos auditivos implantables están basados en la transformación de las ondas sonoras en vibraciones mecánicas que se transmiten utilizando la cadena osicular y/o las ventanas del oído interno (Esteem, Carina, Vibrant Soundbridge) o a través de la vía ósea del paciente gracias a la osteintegracion como el B.a.h.a, Ponto, Sophono y el BoneBridge. Desde el año 2010 se inicia la colocación de estos dispositivos dentro de nuestra actividad quirúrgica habitual para el tratamiento de determinados pacientes con hipoacusia. OBJETIVO: Realizar un análisis retrospectivo de la experiencia adquirida en la colocación de dispositivos auditivos implantables, seguimiento posquirúrgico, complicaciones postoperatorias, resultados audiológicos y grado de satisfacción obtenido por el paciente. LUGAR DE APLICACION: Servicio de ORL, HIGA Eva Perón. DISEÑO: estudio descriptivo POBLACION: Pacientes con hipoacusia conductiva y mixta, evaluados y tratados mediante la colocación de dispositivos auditivos implantables durante el periodo septiembre de 2010‐ febrero de 2014. METODO: Se recolectaron datos de 11 historias clínicas teniendo en cuenta. Sexo. Edad de colocación del implante. Oído implantado. Tipo de hipoacusia. Etiología. Síndromes asociados. Tipo de implante y modelo. Complicaciones postoperatorias. Encuesta de satisfacción. Audiometría post operatoria RESULTADOS: Se implantaron dispositivos en 11 pacientes (8 de sexo femenino y 3 de sexo masculino) con edades comprendidas entre 5 y 40 años. 9 pacientes presentaban disgenesias auditivas, 1 paciente otitis media crónica bilateral y uno Single sided deafness (SSD). Dentro de los síndromes asociados se detectaron el síndrome de Treacher‐Collins y el síndrome de Goldenhard. Fueron colocados 9 dispositivos B.A.H.A, 1 SOPHONO y 1 PONTO. Las complicaciones postoperatorias encontradas estuvieron relacionadas con la piel que rodea el abutment. CONCLUSIONES: Los dispositivos osteointegrados resultan un avance tecnológico importante en la esfera de la audiología: aporta mejorías en la ganancia auditiva de al menos 35 db, con una buena calidad de sonido al estar correctamente fijado al hueso; son dispositivos fáciles de implantar, y el resultado estético es agradable. TITULO: IMPLANTES COCLEARES EN NIÑOS. RESULTADOS EN NUESTRA EXPERIENCIA COMO EQUIPO MULTIDISCIPLINARIO. Nº REFERENCIA: 3372 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DE NINOS SOR MARIA LUDOVICA DE LA PLATA, BS AS. ARGENTINA AUTOR y COAUTORES: Dr. Enrique Zamar, Lic. Cecilia Sotura, Lic. Andrea Gimeno, Lic. Alejandra Masini Lic. Diana Machado, Lic. Graciela Beccia Lic. Diana Domenicone RESUMEN DE LA PRESENTACION: ANTECEDENTES: Se presenta en este trabajo, los resultados de nuestra corta experiencia como equipo interdisciplinario de detección temprana e implante coclear de nuestro hospital de niños. Se analizaron 24 pacientes implantados según protocolo Pre implante Coclear; sus resultados funcionales, complicaciones y expectativas, teniendo en cuenta el papel fundamental de cada integrante del grupo, como la escuela y sus rehabilitadoras. Se resala la participación fundamental de los padres a tutores en el compromiso adquirido, y los problemas socio‐económicos de nuestra sociedad. OBJETIVO: Presentar nuestra experiencia y resultados en pacientes implantados cocleares en hospital pediátrico público de la ciudad de La Plata Analizar las complicaciones pre, intra y postquirúrgicas presentadas, como así también sus resoluciones. Enfatizar el rol de cada integrante del equipo interdisciplinario y sus limitaciones. Importancia en la real y minuciosa selección de los pacientes candidatos a implante coclear LUGAR DE APLICACION: Servicio de Otorrinolaringología y Fonoaudiología del Hospital de Niños Sor Maria Ludovica de La Plata, Bs As. Argentina DISEÑO: Protocolo Latinoamericano de Implantes Cocleares Pacientes implantados en nuestro servicio, evaluados según Categorías de percepción del habla de Geers & Moog (1994). POBLACION: 24 pacientes implantados en nuestro Servicio, de entre 1 a 9 años. METODO: Estudio retrospectivo RESULTADOS: se evidencia como resultado de 24 pacientes implantados en periodo 2007 a 2013, por nuestro servicio, beneficio en la utilización de su implante, siguiendo siempre las expectativas de cada paciente en relación a su patología de base, planteadas en conjunto con los padres. Presentamos 2 extrusiones de implante, casualmente del mismo paciente y de diferente oido, por reacciones dermatológicas; un paciente con dificultad en la intubación, con parálisis cordal unilateral paramediana; y otitis media supurada a repetición por alteración en la deglución, sin perforación actual. Se hizo incapie en las áreas de psicología y asistencia social, como bases de eventuales problemas a futuro. CONCLUSIONES: se concluye con este trabajo, que los pacientes seleccionados e implantados cocleares, presentaron una mejoría en la percepción del habla; presentan gran compromiso de sus padres y maestros, siendo elemental la presencia incondicional de una buena asistente social y psicológica. Las complicaciones pueden aparecer en cualquier momento, pero hay que estar preparado para resolverlas. El actual problema socio económico, predispone disminuir en la cantidad de pacientes a implantar, no solo por el precio, sino también por la concurrencia para su rehabilitación. TITULO: EL DESANIMO EN LA VOZ INFANTIL Nº REFERENCIA: 3373 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Fonoaudiológicos INSTITUCION 1: CLINICA CRECER" DE SALUD MENTAL AUTOR y COAUTORES: Dra. María Eugenia Calvi, Dr. Gregorio Alvarez, Dra. María Celeste Alvarez Capin RESUMEN DE LA PRESENTACION: ANTECEDENTES: La vida comienza con una inspiración y termina con una expiración. La posibilidad de combinar la respiración, el sonido, la audición, la boca, la palabra en el plano físico, mental y anímico es emprender el camino humano más trascendental. Las variables demandas de los últimos años denotan una mayor frecuencia de consultas realizadas por los padres acerca de dificultad en las producciones verbales de sus hijos, derivadas de anormalidades respiratorias asociadas al desánimo infantil. Tal concepto engloba diferentes comportamientos no deseados que se presentan como daños colaterales de manera intensa durante el crecimiento y desarrollo de la vida de un niño. En este sentido, las observaciones, el diagnóstico y las aplicaciones terapéuticas están posicionadas en la génesis de la dinámica respiratoria como causa de alteraciones en las producciones verbales infantiles y su influencia no sólo en el crecimiento y desarrollo del niño, sino particularmente en sus estados anímicos. Niños de espíritu frágil, desanimados en parte por la natural incomodidad que significa tener que respirar por la boca, mientras tanto las situaciones contextuales le son adversas para resolver tal cuestión, más bien le provoca un daño del cual sólo pueden manifestarse mediante reacciones y conductas tales como apatía, cansancio, incomodidad, baja autoestima, desinterés, mutismos, dolor de cabeza, aumento o disminución del tono muscular postural o facial, bajo rendimiento en relación al coeficiente intelectual . Relacionar la voz infantil con las dificultades anímicas, excede la propia disciplina, en tanto las intervenciones médicas, socio‐lingüísticas, educacionales, y tecnológicas, deben avanzar hacia la transdisciplina. OBJETIVO: El objetivo es preventivo, terapéutico y educativo. Identificar en tiempo y forma las alteraciones respiratorias. Prever el desarrollo de conductas infantiles y recuperar posibles desórdenes fono‐articulatorios LUGAR DE APLICACION: Injerencias interdisciplinarias en el ámbito de la salud, clínica fonoaudiológica y transdisciplina. Ámbito educativo; "Estimulación temprana"," Nivel Inicial" y "primaria". DISEÑO: Programa de entrenamiento para restaurar el equilibrio fono‐anímico infantil. Consta de dos partes: Unidad de Evaluación: etiológico‐evolutivo. Unidad de Tratamiento: Secuenciado en tres fases, y la integradora a través del juego. Utilización de PreLingua: herramienta de apoyo para la educación de la voz infantil. El estudio es de carácter transversal y descriptivo. POBLACION: Destinado a los niños desde su nacimiento hasta los 12 años de edad METODO: Se desarrolla sobre tres ejes de fundamental importancia: a) Anormalidades de la respiración b) Desequilibrios psicotónico c) Disfunciones de las estructuras maxilofaciales RESULTADOS: Las alteraciones respiratorias producen desánimo en la conducta infantil. Encontrándose prevalencia en la Disfunción de conductas Fono‐articulatorias. Alteración de los ritmos de habla y en su melodía. Desajustes en el "input" auditivo. Interrupciones en el sueño nocturno. Deglución disfuncional y Malos hábitos alimenticios. Falta de adecuación a los aprendizajes escolares. CONCLUSIONES: El desarrollo de la voz infantil, tanto como el desarrollo neuro‐lingüístico del niño y su crecimiento estará sujeto a la génesis respiratoria, a su dinámica, y a la forma en que tome el aire, el aliento, el ánimo, y ha de incidir desde el comienzo de la vida embrionaria hasta el final de la vida del ser humano. TITULO: ALMOHADILLA RETROCRICOIDEA: UNA VARIANTE ANATOMICA Nº REFERENCIA: 3374 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Faringo Laringeos, Voz y Cuello INSTITUCION 1: HOSPITAL DE PEDIATRIA PROF. DR. JUAN P. GARRAHAN AUTOR y COAUTORES: Médica Cinthia Giselle Pérez, Médica Dayana Delgado, Dra. Mary Nieto, Médico Jorge Cordova Navarro RESUMEN DE LA PRESENTACION: ANTECEDENTES: La valoración rinolaringofibroscopica del lactante nos arrojara distintos resultados que pueden deberse a patología intrinseca de la vía aérea alta como variables anatomofuncionales. La "almohadilla retrocricoidea" es un hallazgo endoscópico y es necesario diferenciarlo correctamente de la patología tumoral laríngea. OBJETIVO: Nuestro objetivo es describir este hallazgo anatómico considerando las implicancias anatómicas, fisiológicas y clínicas de este fenómeno, llamada "almohadilla retrocricoidea". LUGAR DE APLICACION: Servicio de endoscopia respiratoria del Hospital de Pediatria Prof. Dr. Juan P. Garrahan DISEÑO: Serie de casos POBLACION: Dos pacientes pediátricos de 2 y 9 meses de edad, que consultan por estridor y para valoración de la vía aérea, respectivamente. METODO: El paciente de 2 meses de edad presenta estridor inspiratorio permanente desde el nacimiento, asociado a pausas respiratorias y episodios de cianosis, sin antecedentes perinatales de importancia. El niño de 9 meses con diagnóstico de Hemangioendotelioma Kaposiforme de región submaxilar derecha es derivado para valoración de vía aérea. En ambos casos se realiza una evaluación con videofibrolaringoscopio con anestesia tópica a través de fosas nasales y posteriormente resonancia magnética (RMN) con gadolinio. RESULTADOS: Se estudiaron dos pacientes de 2 y 9 meses de edad bajo videofibrolaringoscopia observandose una tumoracion rojo vinosa retrolaringea o engrosamiento de la mucosa retrocricoidea, respectivamente, que protruye durante el llanto. CONCLUSIONES: La "almohadilla retrocricoidea" es solamente una variante anatómica que se expone durante la fase espiratoria del llanto ya que en esta se produce una congestión cíclica, ocasionalmente con una decoloración vascular, en la región poscricoidea al mismo nivel del plexo venoso. Es por ello que en la valoración de la vía aérea bajo anestesia general esta variante anatómica no se apreciara. Algunos autores proponen a la almohadilla retrocricoidea como una barrera protectora contra la emesis en los lactantes. Es suficiente para su diagnóstico la imagen endoscópica. Dejando la RMN para pacientes con malformación cervicofaciales. Debe hacerse diagnóstico diferencial con malformación vascular. TITULO: VERANO. OTITIS EXTERNA. CELULITIS PERIAURICULAR Nº REFERENCIA: 3375 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL GARRAHAN AUTOR y COAUTORES: Dr. Cheryl Rojas Garcia, Dr. Virginia Cardozo, Dr. Maria Emilia Gonzalez, Dr. Patricia Sommerfleck RESUMEN DE LA PRESENTACION: ANTECEDENTES: En la temporada estival, el diagnóstico presuntivo de Mastoiditis determinó la internación pediátrica para tratamiento antimicrobiano parenteral y solicitud de estudios complementarios. OBJETIVO: Evaluar los signos y síntomas que determinaron el diagnostico presuntivo de Mastoiditis y la internación en el Hospital. LUGAR DE APLICACION: HOSPITAL GARRAHAN DISEÑO: Estudio retrospectivo, descriptivo, observacional y transversal de los pacientes internados con sospecha de Mastoiditis referidos al Servicio de ORL para interconsulta en el mes de Enero de 2014. POBLACION: Pacientes pediátricos, con sospecha de Mastoiditis, en el mes de Enero de 2014. METODO: pacientes pediátricos internados con sospecha de Mastoiditis RESULTADOS: Se internaron 8 pacientes con diagnostico presuntivo de Mastoiditis. El 87.5%fueron varones. Edad media: 9 años. El 87.5% consulto por otalgia y el 62,5% por otorrea. Media de evolución de los síntomas 4.87días. Se solicitó TC en el 75% de los casos. El 87,5% de los pacientes recibieron tratamiento antimicrobiano parenteral habitual para OMA. Tiempo de internación promedio:48hs. En el 87,5% de los pacientes se constató que se trataba de Otitis externa difusa y el 12,5% presento Celulitis periauricular. En todos los pacientes se descartó el diagnóstico de Mastoiditis CONCLUSIONES: La OE se manifiesta clínicamente por otodinea, otorrea y menos frecuentemente fiebre. Por otomicroscopia se observa el CAE estenosado por edema y otorrea con dolor a la presión del trago y a la movilización del pabellón auricular. La Celulitis periauricular puede presentar algunos signos y síntomas similares a la mastoiditis, como mayor compromiso de las partes blandas periauriculares, que pueden llevar a una sospecha diagnóstica errónea. Su diagnóstico no requiere estudios por imágenes complementarios a diferencia de la mastoiditis. El tratamiento ATB de la OE aun complicada, es diferente al de la OMA complicada Una adecuada anamnesis, examen físico y otomicroscópico conllevan a un diagnóstico certero y adecuado tratamiento evitando gastos innecesarios de estudios por imágenes e internación. TITULO: OTITIS MEDIA AGUDA EN PACIENTES PEDIATRICOS CON COMORBILIDADES Nº REFERENCIA: 3376 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DE PEDIATRIA SAMIC "PROF DR. JUAN P. GARRAHAN". AUTOR y COAUTORES: Dr. Cheryl Rojas, Dr. Maria Virginia Cardozo, Dr. Maria Emilia Gonzalez, Dr. Patricia Bernaldez RESUMEN DE LA PRESENTACION: ANTECEDENTES: La Otitis Media Aguda (OMA) es una de las enfermedades infecciosas más comunes en la infancia y una de las causas más frecuente de indicaciones de antibióticos. La patogénesis de la OMA es multifactorial. La disfunción de la trompa de Eustaquio y la inmadurez del sistema inmunológico son unos de los factores dominantes. Las inmunodeficiencias primarias o secundarias son factores predispontes de infecciones a severas repetición. Cualquier malformación craneofacial asociada o no a fisura palatina presenta mayor susceptibilidad a desarrollar otitis media. . En niños con Síndrome de Down intervienen tanto factores inmunológicos como aquellos derivados de la hipotonía muscular. La OMA es una complicación en el curso de los cuadros catarrales de la vía aérea. El Virus Sincicial Respiratorio es uno de los principales agentes causantes de co‐infeccion bacteriana‐viral en el oído medio. El lactante y el neonato febril sin signos de focalización representan un problema diagnóstico y terapéutico incluyéndose en el grupo de pacientes con riesgo de Infección Bacteriana Severa debiéndose descartar OMA en el curso del cuadro febril. OBJETIVO: .Determinar la prevalencia de OMA en pacientes con comorbilidades atendidos para descartar foco ótico. .Determinar las patologías más frecuentes que se asocian a OMA en un hospital de alta complejidad. .Evaluar la necesidad de timpanocentesis diagnóstica y terapéutica en OMA con retención de exudado purulento .Describir los agentes etológicos preponderantes en cultivos de exudado de oído medio en estos pacientes. LUGAR DE APLICACION: Hospital “Prof. Dr. Juan P. Garrahan” DISEÑO: Estudio prospectivo, descriptivo y longitudinal. POBLACION: Se incluyó pacientes que consultaron en el período comprendido entre 01/08/2013 y 01/02/2014 para descartar otitis como causante de fiebre en aquellos niños que presenten patologías, que requieran control y seguimiento en un hospital de alta complejidad. METODO: Estudio prospectivo, descriptivo y longitudinal. RESULTADOS: De 272 interconsultas para descarte de foco ótico, 214 niños presentaban comorbilidades. Edad media: 20,33 meses. El 59,81% (n 128) mujeres y 40,18% (n 86) varones. Las comorbilidades asociadas fueron: .Hematooncológicas/ Inmunodeficiencias primarias: 35% (n 75) .Menores de dos meses: 18,22% (n 39) .IRAB/BOR/BQL: 13,55 %(n 29) .Neurológicas: 8,87% (n 19) .Otras (cardiopatías/trasplantes): 16,82 % (n 36) .Síndromes: 7,47% (n 16) En 108 (50,46%) niños presentaron foco ótico negativo y en 106 (49,53%) foco ótico positivo. En 58/ 106 pacientes de diagnosticó OMA congestiva, 48/106 OMA con retención de exudado purulento, 3 /106 OM Supurada y 1 paciente con Miringitis. Bacteriológicamente, se aislaron prevalentemente Haemophilus influenzae y Streptococcus pneumonie . CONCLUSIONES: La evolución de la OMA en pacientes con comorbilidades no difiere a la que presentan niños sanos. La necesidad de timpanocentesis terapéutica y diagnóstica fue requerida en 48/ 106 pacientes. Los gérmenes aislados en los cultivos de oídos con OMAP no difieren de otras serias publicadas. Ningún paciente evolucionó con OMA complicada. TITULO: SINDROME VESTIBULAR EN NIÑOS Nº REFERENCIA: 3377 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL GENERAL DE AGUDOS CARLOS G. DURAND AUTOR y COAUTORES: Médica Julieta María Portiglia, Médica Gloria Fort, Médica Eugenia Corró, Médico Néstor Evangelista RESUMEN DE LA PRESENTACION: ANTECEDENTES: El vértigo en el niño es una patología poco frecuente, que ha sido subvalorada y poco citada en la literatura hasta la década del 80.Es un síntoma de difícil distinción debido a la limitación que presenta el menor para el relato, pero la signología, así como correcta anamnesis al entorno familiar o acompañante del niño, son muy importantes y de ello depende un adecuado diagnóstico y conducta terapéutica. El rango etario es amplio y varía desde los 2 años hasta los 14 años, aunque se han reportado casos de vértigo en niños de 14 meses.Es importante valorar si el daño vestibular es unilateral o bilateral y si el vértigo es de origen central o periférico. Sus principales causas abarcan infecciones del oído, la migraña vestibular y el V.P.P.B. OBJETIVO: Actualizar el abordaje del paciente pediátrico con sindrome vestibular. LUGAR DE APLICACION: Servicio de Otorrinolaringología del Hospital General de Agudos Carlos G. Durand. DISEÑO: Descriptivo. Retrospectivo POBLACION: Niños de 2 a 14 años de edad METODO: Revisión bibliográfica. RESULTADOS: El síndrome vestibular en niños es una entidad poco frecuente que ha sido estudiada y descripta de forma reciente en la literatura. Al igual que el adulto, se manifiesta como ilusión de movimiento e incluye sensaciones de rotación e inestabilidad, añadiendo en el niño con esta patología el llanto, la inmovilidad en brazos de su madre, palidez y diaforesis. Categorías diagnósticas revelan: Vértigo periférico 72,9%, central 0,8 % y de causa psicógena 0,2%.Sus principales causas incluyen infecciones del oído, entre ellas la otitis media y la otitis media con efusión (OME), así como la migraña vestibular y sus variantes migrañosas, y en especial el Vértigo posicional paroxístico benigno (V.P.P.B) que representa el 52,5% de los casos. Se estima que más del 5% de los niños mayores de 6 años manifiestan un síndrome vertiginoso a causa de migraña vestibular. CONCLUSIONES: El Vértigo en el niño es un síntoma de difícil distinción. Se ha demostrado que la mayoría de los casos se deben a vértigo de origen periférico, dejando en un segundo nivel al origen central y causa psicógena. La sintomatología es similar a la del adulto pero más difícil detectarla, y se deben tener en cuenta las características distintivas de presentación en los niños. Sus principales causas son de origen periférico, pero es imprescindible tener en cuenta la migraña vestibular así como ciertos síndromes hereditarios, en niños con síntomas o signos acompañantes, o con antecedentes familiares de vértigo, cefalea o hipoacusia. Para su diagnóstico debe realizarse una adecuada anamnesis del niño y su familia, un examen físico completo que abarque estado general, examen otológico y neurológico completos, análisis de laboratorio descartando enfermedades congénitas (TORCH) y trastornos metabólicos, estudios de la audición (A.T o P.E.A.T), el estudio de la función vestibular mediante VNG y estudios por imágenes según cada caso. Para la terapéutica debe abordarse cada causa en particular, pudiendo hacer un tratamiento general en casos de vértigo agudo y un tratamiento etiológico según el caso. TITULO: ESTENOSIS CONGÉNITA DE APERTURA PIRIFORME NASAL Nº REFERENCIA: 3378 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Rinológicos INSTITUCION 1: HOSPTIAL DEL NIÑO JESÚS, SAN MIGUEL DE TUCUMÁN AUTOR y COAUTORES: Dr. Marcelo Martín Fontana, Dra. María Ines López De Mesurado, Dra. Mirta Molina De Gómez Guchea RESUMEN DE LA PRESENTACION: ANTECEDENTES: La estenosis congénita de la abertura piriforme nasal (ECAPN) es una causa rara de obstrucción de la vía aérea alta en el recién nacido, indistinguible clínicamente de la atresia de coanas. Se produce por un crecimiento excesivo de las apófisis nasales del hueso maxilar, que condiciona un estrechamiento del componente óseo de la cavidad nasal. Se puede asociar a un diente incisivo central superior, a alteraciones endocrinas del eje hipotálamo hipófisis y a una forma leve de holoprosencefalia. La presentación clínica depende del grado de estenosis, desde signos leves de insuficiencia respiratoria nasal, cianosis cíclica que mejora con el llanto, hasta casos graves que que pueden requerir intubación orotraqueal. La historia clínica y la exploración física pueden sugerir el diagnóstico, pero éste ha de confirmarse con la tomografía computarizada (TC). El tratamiento es variable dependiendo de la severidad de la insuficiencia respiratoria y puede ser desde expectante con medidas conservadoras hasta cirugía. OBJETIVO: Presentar el caso de una paciente que al momento de nacer (06/03/13, con un peso de 2800 gs) le diagnostican un Síndrome de Dificultad Respiratoria Alta con cornaje (descartan atresia de coanas), a los 6 días de vida inicia con un Síndrome Bronquial Obstructivo (SBO) y permanece 9 días en ARM y 13 días con Halo, por mejoría del cuadro respiratorio es dada de alta. Se intenta realizar Rinofibrolaringoscopia y no se puede progresar con el Fibroscopio por vía nasal . Ingresa a nuestro hospital el 9/05/13 con diagnóstico de SBO, dificultad respiratoria con tiraje universal, cornaje y falta de progresión de peso (2600 gs) se coloca sonda orogastrica por imposibilidad de pasarla a través de fosas nasales. Se solicita TC de Macizo Facial y se diagnostica ECAPN. LUGAR DE APLICACION: Hospital del Niño Jesús, San Miguel de Tucumán. Tucumán. DISEÑO: A propósito de un caso. POBLACION: Paciente de dos meses de edad con diagnóstico de ECAPN. METODO: Mediante la evaluación clínica de la paciente, dificultad de progresar una sonda K 30 a través de narinas e imágenes Tomográficas se diagnostica ECAPN y ante la imposibilidad de alimentación por vía oral estando en buen estado de su cuadro respiratorio bajo se realizó corrección quirúrgica de la apertura piriforme mediante acceso sublabial. RESULTADOS: Es operada el día 11/06/13, sin necesidad de colocación de prótesis siliconadas para evitar estenosis, presenta una buena mecánica ventilatoria post quirúrgica, se retira sonda orogastrica el día 17/06/13 con buena tolerancia oral y es dada de alta el 18/06/13 no presentado internaciones hasta el día de la fecha por cuadros de tipo respiratorios. CONCLUSIONES: La estenosis de la apertura piriforme es una forma inusual de obstrucción nasal en el recién nacido. El diagnóstico diferencial debe realizarse con la atresia de coanas y con algunas otras formas de obstrucción respiratoria alta como el encefalocele nasofaríngeo y los tumores congénitos nasales. Esta entidad debe ser sospechada al momento de presentarse ya que el diagnóstico oportuno y el manejo de la vía aérea es esencial para evitar complicaciones. TITULO: RESULTADOS DE VIBRANT SOUNDBRIDGE EN PACIENTES NIÑOS Nº REFERENCIA: 3379 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos INSTITUCION 1: FUNDACIÓN ARAUZ AUTOR y COAUTORES: Dr. Santiago Alberto Arauz, Lic. María Celeste Romero RESUMEN DE LA PRESENTACION: ANTECEDENTES: Para pacientes hipoacusicos con imposibilidad de utilizar audífonos convencionales, existe la opción de utilizar una prótesis auditiva implantable: el Vibrant Soundbridge. Originalmente ideado para hipoacusias neurosensoriales, hoy en día se utiliza para contrarrestar hipoacusias neurosensoriales, conductivas y mixtas. El presente trabajo intenta reflejar los resultados auditivos obtenidos en pacientes niños implantados con Vibrant Soundbridge en un centro otológico de la ciudad de Buenos Aires. OBJETIVO: Exponer resultados auditivos obtenidos en 12 pacientes niños hipoacusicos implantados con Vibrant Soundbridge. Demostrar la eficacia del implante de oído medio Vibrant Soundbridge para pacientes hipoacusicos niños. LUGAR DE APLICACION: Fundación Arauz, Ciudad de Buenos Aires DISEÑO: Estudio de comparación: resultados obtenidos según el tipo de hipoacusia y lugar de colocación del transductor de masa flotante. POBLACION: 12 pacientes niños, hipoacusicos conductivos, mixtos y neurosensoriales implantados con Vibrant Soundbridge en Fundación Arauz durante el período comprendido entre Abril del 2007 y Marzo del año 2014. METODO: Todos los pacientes participantes del estudio fueron sometidos a una cirugía de colocación de implante de oído medio Vibrant Soundbridge. Para todos los casos, el procesador del implante fue encendido entre 2 a 4 semanas posteriores a la intervención, dependiendo del tipo de vibroplastia a la que fueron sometidos. Se evaluó posteriormente la ganancia funcional obtenida con el implante a través de una audiometría a campo libre con el oído contralateral ensordecido en los casos en los que aplica, y una logometría a viva voz, tomada a 1 metro de distancia. Se comparan los resultados obtenidos con aquellos previos a la cirugía. Se analizan y comparan resultados en función del tipo de hipoacusia que el paciente presenta y lugar de colocación del transductor de masa flotante. RESULTADOS: Para todos los casos, el implante de oído medio Vibrant Soundbridge aporta una mejoría en la percepción de tonos puros y la discriminación de la palabra que abarca entre el 40 y el 80%. Los mejores resultados se obtienen en las frecuencias medias, para hipoacusias mixtas. CONCLUSIONES: El implante de oído medio Vibrant Soundbridge demuestra ser una opción viable para casos de pacientes hipoacusicos niños, sin opción de utilizar audífonos convencionales. TITULO: INDICACION DE PROTESIS AUDITIVA DE OSTEOINTEGRACION EN PACIENTES COMPLEJOS Nº REFERENCIA: 3380 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Fonoaudiológicos INSTITUCION 1: HOSPITAL DE PEDIATRIA JUAN PEDRO GARRAHAN AUTOR y COAUTORES: Fga. Maria Ángela Silva RESUMEN DE LA PRESENTACION: ANTECEDENTES: Los pacientes con hipoacusia conductiva moderada, que por su patología de base y/o características anatómicas no tienen indicación de equipamiento convencional con otoamplífonos se benefician con el procesador de estimulación por vía ósea BAHA BP 100. OBJETIVO: Describir la evaluación, tratamiento y seguimiento médico quirúrgico y audiológico en pacientes con características anatómicas particulares que se equiparon con procesador de estimulación por vía ósea BAHA BP 100. LUGAR DE APLICACION: Hospital de Pediatría Juan Pedro Garrahan, Servicio de Otorrinolaringología DISEÑO: Retrospectivo, longitudinal y descriptivo POBLACION: Se describen cuatro pacientes con hipoacusia conductiva moderada, evaluados en nuestra institución. Tres mujeres, un varón. Todos presentan alteraciones anatómicas faciales, tres de ellos también del hueso temporal. Tres síndromes genéticos: un síndrome de Crouzon y colesteatoma bilateral, un síndrome de Netherton y una asociación Charge. Una paciente tiene malformación vascular, procidencia del golfo de la yugular en oído medio bilateral. Todos presentan hipoacusia conductiva moderada. Dos pacientes en ambos oídos, uno con hipoacusia conductiva moderada e hipoacusia conductiva leve contralateral y otro con hipoacusia conductiva moderada e hipoacusia neurosensorial de moderada a severa en el otro oído. METODO: Examen ORL completo, Estudios de Tomografía Computada y pruebas audiológicas, audiometría tonal, test de Ling, y ganancia funcional con procesador BAHA BP 100. RESULTADOS: A dos se le realizó cirugía de implante osteointegrado y dos usan procesador de estimulación por vía ósea con vincha elástica. Edad media: 9 años al momento del equipamiento auditivo. Al paciente con Síndrome de Crouzon se le realizó la cirugía de implante en el mismo acto quirúrgico que el colesteatoma contralateral. El paciente con procidencia del golfo de la yugular también fue implantado. El paciente con Síndrome de Netherton no puede ser implantado debido a su ictiosis lamelar, utiliza el dispositivo con soft band, alternando la zona de contacto con la piel. El niño con asociación Charge no fue implantado. El total de los pacientes hace uso diario y continuo del dispositivo. El porcentaje de pérdida auditiva del oído que presenta la hipoacusia conductiva de los cuatro pacientes es: Fr. 250 Hz 52 db. Fr. 500 47 db. Fr. 1000 hz 45 db. Fr. 2000 Hz 30 db. Fr. 4000 Hz 21 db. El promedio de la ganancia auditiva funcional con dispositivo de os cuatro pacientes es: Fr. 250 Hz. 44 db. Fr. 500 Hz 40 db. Fr. 1000 Hz 42 db. Fr. 2000 Hz. 27 db. Fr. 4000 Hz 20 db. Todos detectan y discriminan el total de los fonemas del Test de Daniel Ling. CONCLUSIONES: Todos los pacientes se vieron beneficiados con el uso del equipamiento BAHA BP 100. Nos parece importante destacar las distintas aplicaciones que puede tener este dispositivo, que nos permite mejorar la audición de pacientes con patologías como las que se describen en el trabajo. TITULO: COLESTEATOMA COMPLICADO EN DISPLASIA FIBROSA DE HUESO TEMPORAL Nº REFERENCIA: 3381 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Otológicos INSTITUCION 1: HOSPITAL DE NIÑOS SOR MARÍA LUDOVICA. LA PLATA. SERVICIO DE ORL AUTOR y COAUTORES: Dr. Enrique Zamar, Dr. Marcelo Castro RESUMEN DE LA PRESENTACION: ANTECEDENTES: paciente con diagnóstico de displasia fibrosa monostótica unilateral de oído derecho, que condulta a servicio de otorrinolaringología por otalgia y cefalea de semanas de evolución. Se solicita tomomgrafia computada de peñascos, evidenciado imágenes compatible con lisis y densidad de partes blandas de oido medio derecho, constatando fístula de tégmen timpani, con implicancia meníngea, fístula de seno sigmoideo y afectación en 3° porción del nervio facial, comunicación con articulación temporomandibular. Se realiza cirugía de mastoidectomía radical y meatoplastia amplia, drenando colección purulenta preauricular encapsulada. Se realiza tratamiento antibiótico de amplio espectro por vía endovenosa, con buena evolución a la fecha. OBJETIVO: Presentar un caso clínico de asociación entre displasia fibrosa y colesteatoma complicado. Realizar controles periódicos de pacientes con displasias fibrosas en hueso temporal Enfatizar su seguimiento y posible recidiva de su colesteatoma LUGAR DE APLICACION: Servicio de ORL y Fonoaudiología del Hospital de Niños Sor María Ludovica. La Plata. Argentina DISEÑO: estudio retrospectivo de historia clínica paciente con displasia fibrosa POBLACION: paciente sexo femenino con displasia fibrosa de hueso temporal, tratada desde año 2013 a marzo de 2014. METODO: análisis retrospectivo de historia clínica e imágenes tomográficas de paciente con asociación de displasia fibrosa de hueso temporal y colesteatoma complicado RESULTADOS: paciente con diagnóstico de displasia fibrosa de oído derecho que condulta a sevicio de otorrinolaringología por otalgia y cefalea de semanas de evolución. Se solicita tomografía computada de peñascos, evidenciado imágenes compatibles con lisis y densidad de partes blandas de oido medio derecho, constatando fístula de tégmen timpani, con implicancia meníngea, fístula de seno sigmoideo y afectación en 3° porción del nervio facial y comunicación con articulación temporomandibular. Se realiza cirugía de mastoidectomía radical y meatoplastia amplia, drenando colección purulenta preauricular encapsulada. Se aísla Pseudomonas Aeuriginosa. Se realiza tratamiento antibiótico de amplio espectro por vía endovenosa, con Cefriaxona y ciprofloxacina, betametasona y tratamiento local con ciprofloxacina en gotas, internada durante 21 días. Sigue tratamiento vía oral hasta 35 días, completado esquema para osteomielitis. Actualmente presenta buena evolución, con tres meses de control y con oído seco, sin recidiva. CONCLUSIONES: La asociación de displasia fibrosa y colesteatoma es poco frecuente. La presencia de complicaciones son el motivo de derivación. El tratamiento quirúrgico con mastoidectomía radical y meatoplastia amplia junto a la internación para tratamiento endovenoso, resuelve la patología aguda complicada. El seguimiento periódico y exautivo del paciente en postquirúrgico, evita posibles recidivas. TITULO: COLGAJO DE FASIA TEMPOROPARIETAL CON INJERTO LIBRE DE PIEL, COMO RESCATE DE IMPLANTE COCLEAR EXPUESTO. A PROPOSITO DE UN CASO. Nº REFERENCIA: 3382 TIPO DE PRESENTACION: Presentación en Láminas CATEGORIA: Otológicos INSTITUCION 1: SERVICIO DE ORL Y FONOAUDIOLOGIA. SERVICIO DE CIRUGIA PLASTICA Y QUEMADOS. HOSPITAL DE NINOS SOR MARIA LUDOVICA. AUTOR y COAUTORES: Dr. Enrique Zamar, Dra. Laura Da Costa RESUMEN DE LA PRESENTACION: ANTECEDENTES: Las complicaciones de una cirugía de implante coclear son poco frecuentes, pero requiere de su atención y tratamiento inmediato. Dentro de ellas se encuentra la exposición retroauricular del receptor, con su inminente contaminación Consideramos que el colgajo fasiomuscular amplio brinda mayor vascularización a la zona, colocando un injerto libre de piel para evitar la tensión. Presentamos el caso de un nino de 9 años con HNSP bilateral congénita, con implante coclear unilateral, que presento extrusion retroauricular de su receptor tres años posterior a su cirugía. OBJETIVO: Presentar los distintos abordajes en la exposición de un implante coclear Justificar el motivo para realizar el rescate quirúrgico del dispositivo. Presentar un caso clínico y su solución mediante el colgajo fasio muscular amplio con injerto libre de piel LUGAR DE APLICACION: Servicio de Otorrinolaringología y Fonoaudiología. Servicio de Cirugía Plástica y Quemados. Hospital de Niños Sor Maria Ludovica. La Plata. Argentina DISEÑO: estudio retrospectivo POBLACION: Paciente de 9 años operado de implante coclear en oido izquierdo en 2011. METODO: revisión de historia clínica revisión bibliográfica. RESULTADOS: Se realiza la internación del paciente en sala de infectologia, donde se realiza toma de cultivo de lesión y limpieza de la herida edematizada y purulenta de piel retroauricular, con exposición parcial del receptor de implante coclear. Se realiza medicación endovenosa con ciprofloxacina y trimetroprima‐ sulfametoxazol, betametasona y ácido fusidoco local. Se tapa la herida con venda no compresiva. Se realiza un colgajo de fasia temporoparietal vascularizado por la arteria temporal superficial. Se realizó un desbridamiento de los bordes y lecho de la herida con toma de muestras para su estudio microbiológico y lavado profuso de la cavidad. Posteriormente se procedió a la disección con bisturí frío del colgajo de fascia temporoparietal basado en arteria temporal superficial, de 10 cm de largo, 4 cm de base distal y 3 cm de base proximal. Se utilizó control radioscopico intraquirurgico para identificar electrodo de referencia. El colgajo se rotó sobre el defecto en un tunel subdermico, y se cubrió con un injerto libre de piel total tomado de la zona inguinal derecho. El postoperatorio trascurrió con supervivencia completa del colgajo y del injerto, y curación de la herida. En las muestras recogidas en la cirugía se obtuvo Staphylococcus Aeurius. Recibió antibioterapia sistémica, por 20 días, y luego vía oral con TMP‐SMX. Presenta buena evolución a la fecha, usando su implante coclear CONCLUSIONES: Las complicaciones del colgajo cutáneo son raras. Pueden estar ocasionadas por infecciones, hematomas u otras anomalías Su abordaje debe ser inmediato para evitar biofilms o sobreinfecciones. Ante una infección o extrusión del implante, no es necesaria su extracción de primera intención. Se debe intentar su preservación mediante una cirugía de desbridamiento local, cobertura con tejidos bien vascularizados y terapia antimicrobiana prolongada, según antibiograma. El colgajo de fascia temporoparietal reúne las características adecuadas para la cobertura del implante coclear, ya que es un tejido ricamente vascularizado, de fácil accesibilidad y adaptabilidad, que además es poco voluminoso, lo que va a permitir un correcto acople entre el imán del dispositivo interno y del dispositivo externo. TITULO: LIDOCAINA + EPINEFRINA COMO PREVENCION DEL DOLOR EN EL POST QUIRURGICO DE AMIGDALECTOMIA Nº REFERENCIA: 3383 TIPO DE PRESENTACION: Temas Libres CATEGORIA: Otológicos SUBCATEGORIA: Cabeza y cuello / base de cráneo INSTITUCION 1: SANATORIO ALLENDE AUTOR y COAUTORES: Dr. Socin Juan Ignacio, Dr. Oscar Alejandro Paoletti, Dr. Paula Andre Benitez, Dr. Mario Emilio Zernotti INSTITUCION 2: SANATORIO ALLENDE RESUMEN DE LA PRESENTACION: ANTECEDENTES: La amigdalectomía como cualquier otro procedimiento quirúrgico no está exento de complicaciones tanto intra como extra operatorias. Entre las más frecuentes se encuentran la hemorragia y sobre todo el dolor que a su vez producen náuseas y vómitos, retraso en retomar la alimentación vía oral y deshidratación. Esto lleva a más horas de internación, angustia en los padres de los pacientes pediátricos y mala calidad post operatoria en el paciente. Por lo tanto el manejo del dolor en esta cirugía sigue siendo un desafío y es lo que llevo a muchos especialistas a investigar sobre el beneficio de medicación pre, intra o post operatoria, de administración local o sistémica como también a evaluar distintas técnicas quirúrgicas. OBJETIVO: En este trabajo se intenta establecer si la administración de una solución de lidocaína + epinefrina en la lodge amigdalina reduce el dolor post quirúrgico. LUGAR DE APLICACION: Sanatorio Allende, Córdoba, Argentina DISEÑO: Estudio prospectivo, analítico y de intervención. POBLACION: Dicho estudio comprendió a todos los pacientes que se sometieron al procedimiento quirúrgico de adenoamigdalectomía seleccionados a partir de las indicaciones quirúrgicas de la intervención y que a su vez cumplieron con los criterios de inclusión del estudio. METODO: La intervención consistió en aplicar inmediatamente después de extraer la amígdala 1.5 cc de una solución de lidocaína + epinefrina en la zona central de una sola lodge. Se le solicitó a cada paciente que cuantifique su experiencia dolorosa tanto del lado derecho como del izquierdo a los 30 minutos, a las 2 hs y a las 4 hs posteriores a la cirugía. Para cuantificar el dolor se utilizó la escala de expresión facial. RESULTADOS: Participaron del estudio un total de 40 pacientes. Se obtuvo una media de edad de 6.3 años con una máxima de 12 y una mínima de 3; 22 (55%) fueron niñas y 18 (45%) niños. A los 30 minutos del post quirúrgico experimentaron dolor leve 8 (20%) pacientes en la lodge derecha vs 4 (10%) en la izquierda (p: 0.11), dolor moderado 18 (45%) vs 20 (50%) (p: 0.33) y dolor severo 14 (35%) vs 16 (40%) (p: 0.32) respectivamente. A las 2 hs de la cirugía presentaron dolor leve 12 (30%) pacientes en la lodge derecha vs 4 (10%) en la izquierda (p: 0.014), dolor moderado 20 (50%) vs 26 (65%) (p: 0.09) y dolor severo 8 (20%) vs 10 (25%) (p: 0.30) respectivamente. A las 4 hs, antes del alta, percibieron dolor leve 20 (50%) pacientes en la lodge derecha vs 12 (30%) en la izquierda (p: 0.03), dolor moderado 18 (45%) vs 22 (55%) (p: 0.19) y dolor severo 2 (5%) vs 6 (15%) (p: 0.08). CONCLUSIONES: Podemos concluir que esta intervención es una buena alternativa para este grupo poblacional ya que es segura, de bajo costo y con buen efecto analgésico.